 BUSCAR
BUSCAR
 ÍNDICE
ÍNDICE
DECRETO 780 DE 2016
(mayo 6)
Diario Oficial No. 49.865 de 6 de mayo de 2016
MINISTERIO DE SALUD Y PROTECCIÓN SOCIAL
Por medio del cual se expide el Decreto Único Reglamentario del Sector Salud y Protección Social
EL PRESIDENTE DE LA REPÚBLICA DE COLOMBIA,
en ejercicio de sus facultades constitucionales y legales, en especial las conferidas en el numeral 11 del artículo 189 de la Constitución Política, y
CONSIDERANDO:
Que la producción normativa ocupa un espacio central en la implementación de políticas públicas, siendo el medio a través del cual se estructuran los instrumentos jurídicos que materializan en gran parte las decisiones del Estado;
Que la racionalización y simplificación del ordenamiento jurídico es una de las principales herramientas para asegurar la eficiencia económica y social del sistema legal y para afianzar la seguridad jurídica;
Que constituye una política pública gubernamental la simplificación y compilación orgánica del sistema nacional regulatorio;
Que la facultad reglamentaria incluye la posibilidad de compilar normas de la misma naturaleza;
Que los reglamentos sobre calidad de los productos de que tratan las Leyes 170 de 1994 y 9 de 1979, y los artículos 245 de la Ley 100 de 1993 y 126 del Decreto-ley 019 de 2012, tienen una naturaleza altamente técnica y detallada, requieren de constante evaluación y actualización, y deben surtir un trámite especial de conformidad con los acuerdos internacionales vigentes ratificados por Colombia; razones por las cuales no serán compilados en el presente decreto único;
Que por tratarse de un decreto compilatorio de normas reglamentarias preexistentes, las mismas no requieren de consulta previa, dado que las normas fuente cumplieron al momento de su expedición con las regulaciones vigentes sobre la materia;
Que la tarea de compilar y racionalizar las normas de carácter reglamentario implica, en algunos casos, la simple actualización de la normativa compilada, para que se ajuste a la realidad institucional y a la normativa vigente, lo cual conlleva, en aspectos puntuales, el ejercicio formal de la facultad reglamentaria;
Que en virtud de sus características propias, el contenido material de este decreto guarda correspondencia con el de los decretos compilados; en consecuencia, no puede predicarse el decaimiento de las resoluciones, las circulares y demás actos administrativos expedidos por distintas autoridades administrativas con fundamento en los decretos compilados;
Que la compilación de que trata el presente decreto se contrae a la normativa vigente al momento de su expedición, sin perjuicio de los efectos ultractivos de disposiciones derogadas a la fecha, de conformidad con el artículo 38 de la Ley 153 de 1887;
Que las normas cuya vigencia ya se agotó en el tiempo no fueron incorporadas, lo que no afecta las situaciones, obligaciones o derechos que se consolidaron durante la vigencia de las mismas;
Que por cuanto este decreto constituye un ejercicio de compilación de reglamentaciones preexistentes, los considerandos de los decretos fuente se entienden incorporados a su texto, aunque no se transcriban, para lo cual en cada artículo se indica el origen del mismo;
Que las normas que integran el Libro 1 de este decreto no tienen naturaleza reglamentaria, como quiera que se limitan a describir la estructura general administrativa del sector.
Que durante el trabajo compilatorio recogido en este decreto, el Gobierno verificó que ninguna norma compilada hubiera sido objeto de declaración de nulidad o de suspensión provisional, acudiendo para ello a la información suministrada por la Relatoría y la Secretaría General del Consejo de Estado;
Que con el objetivo de compilar y racionalizar las normas de carácter reglamentario que rigen en el sector y contar con un instrumento jurídico único para el mismo, se hace necesario expedir el presente decreto reglamentario único sectorial;
Por lo anteriormente expuesto,
DECRETA:
ESTRUCTURA DEL SECTOR SALUD Y DE LA PROTECCIÓN SOCIAL.
SECTOR CENTRALIZADO.
CABEZA DEL SECTOR.
ARTÍCULO 1.1.1.1. MINISTERIO DE SALUD Y PROTECCIÓN SOCIAL. El Ministerio de Salud y Protección Social es la cabeza del Sector Administrativo de Salud y Protección Social y tendrá como objetivos, dentro del marco de sus competencias, formular, adoptar, dirigir, coordinar, ejecutar y evaluar la política pública en materia de salud, salud pública, promoción social en salud, así como, participar en la formulación de las políticas en materia de pensiones, beneficios económicos periódicos y riesgos laborales, lo cual se desarrollará a través de la institucionalidad que comprende el sector administrativo. El Ministerio de Salud y Protección Social dirigirá, orientará, coordinará, regulará y evaluará el Sistema General de Seguridad Social en Salud y el Sistema General de Riesgos Laborales, en lo de su competencia, adicionalmente formulará, establecerá y definirá los lineamientos relacionados con los sistemas de información de la protección social.
FONDOS ESPECIALES.
ARTÍCULO 1.1.2.1. FONDO DE SOLIDARIDAD Y GARANTÍA (FOSYGA). <Ver Notas del Editor> Es una cuenta adscrita al Ministerio de Salud y Protección Social sin personería jurídica, administrada directamente o a través de encargo fiduciario o fiducia pública, por la Dirección de Administración de Fondos de la Protección Social del Ministerio de Salud y Protección Social.
ARTÍCULO 1.1.2.2. FONDO DE SALVAMENTO Y GARANTÍAS PARA EL SECTOR SALUD (FONSAET). <Ver Notas del Editor> Es un fondo cuenta sin personería jurídica administrado directamente o a través de encargo fiduciario o fiducia pública por la Dirección de Administración de Fondos de la Protección Social del Ministerio de Salud y Protección Social, cuyo objeto será asegurar el pago de las obligaciones por parte de las Empresas Sociales del Estado, que se encuentren en riesgo alto o medio o que se encuentren intervenidas para administrar o liquidar por la Superintendencia Nacional de Salud y, las que adopten los programas de saneamiento fiscal y financiero con acompañamiento de la Nación.
ÓRGANOS SECTORIALES DE ASESORÍA Y COORDINACIÓN.
ARTÍCULO 1.1.3.1. CONSEJO NACIONAL DE CONTROL DE ZOONOSIS.
(Decreto 2257 de 1986)
ARTÍCULO 1.1.3.2. CONSEJO NACIONAL DE SIDA.
(Artículos 47, 48 y 49 del Decreto 1543 de 1997)
(Decreto 1562 de 2002)
ARTÍCULO 1.1.3.4. COMISIÓN NACIONAL INTERSECTORIAL PARA LA RED NACIONAL DE LABORATORIOS.
(Artículos 10 y 11 del Decreto 2323 de 2006)
(Decreto 4690 de 2007)
ARTÍCULO 1.1.3.6. COMISIÓN INTERSECTORIAL PARA EL TALENTO HUMANO EN SALUD.
(Decreto 1730 de 2008 y Decreto 2006 de 2008)
ARTÍCULO 1.1.3.7. COMISIÓN INTERSECTORIAL DE SEGURIDAD ALIMENTARIA Y NUTRICIONAL (CISAN). <Artículo derogado por el artículo 34 del Decreto 684 de 2024>
ARTÍCULO 1.1.3.8. COMISIÓN INTERSECTORIAL PARA EL CONTROL DEL CONSUMO ABUSIVO DEL ALCOHOL.
(Decreto 120 de 2010)
(Decreto 2968 de 2010)
ARTÍCULO 1.1.3.10. CONSEJO NACIONAL DE DISCAPACIDAD.
(Decreto 3951 de 2010)
(Decreto 540 de 2012 modificado por el Decreto 618 de 2014)
ARTÍCULO 1.1.3.12. COMISIÓN NACIONAL DE PRECIOS DE MEDICAMENTOS Y DISPOSITIVOS MÉDICOS.
(Decreto 1071 de 2012)
(Artículos 10, 11, 12 y 13 del Decreto 2562 de 2012)
ARTÍCULO 1.1.3.14. COMISIÓN INTERSECTORIAL DE SALUD PÚBLICA.
(Decreto 859 de 2014)
(Decreto 2478 de 2014)
ARTÍCULO 1.1.3.16. CONSEJO NACIONAL DE SALUD MENTAL.
(Ley 1616 de 2013)
ARTÍCULO 1.1.3.17 COMISIÓN NACIONAL DEL EJERCICIO DE LA COSMETOLOGÍA. <Artículo adicionado por el artículo 16 del Decreto 2359 de 2019>
ARTÍCULO 1.1.3.17 <SIC> CONSEJO NACIONAL DE PERSONAS MAYORES. <Artículo derogado por el artículo 5 del Decreto 1519 de 2024>
SECTOR DESCENTRALIZADO.
ENTIDADES ADSCRITAS.
ARTÍCULO 1.2.1.1. INSTITUTO NACIONAL DE SALUD (INS).
(Decreto 4109 de 2011)
ARTÍCULO 1.2.1.2. INSTITUTO NACIONAL DE VIGILANCIA DE MEDICAMENTOS Y ALIMENTOS (INVIMA).
ARTÍCULO 1.2.1.3. FONDO DE PASIVO SOCIAL FERROCARRILES NACIONALES DE COLOMBIA.
ARTÍCULO 1.2.1.4. FONDO DE PREVISIÓN SOCIAL DEL CONGRESO DE LA REPÚBLICA.
ARTÍCULO 1.2.1.5. CENTRO DERMATOLÓGICO "FEDERICO LLERAS ACOSTA" - ESE.
ARTÍCULO 1.2.1.6. INSTITUTO NACIONAL DE CANCEROLOGÍA ESE. <Ver Notas del Editor>
ARTÍCULO 1.2.1.7. SANATORIO DE AGUA DE DIOS - ESE.
ARTÍCULO 1.2.1.8. SANATORIO DE CONTRATACIÓN -ESE.
ARTÍCULO 1.2.1.9. SUPERINTENDENCIA NACIONAL DE SALUD.
ARTÍCULO 1.2.1.10. ADMINISTRADORA DE LOS RECURSOS DEL SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD (ADRES). <Artículo modificado por el artículo 1 del Decreto 2265 de 2017>
ENTIDADES VINCULADAS.
ARTÍCULO 1.2.2.1. CAJA DE PREVISIÓN SOCIAL DE COMUNICACIONES (CAPRECOM).
OTRAS ENTIDADES.
ARTÍCULO 1.2.3.1. INSTITUTO DE EVALUACIÓN TECNOLÓGICA EN SALUD (IETS).
RÉGIMEN REGLAMENTARIO DEL SECTOR SALUD Y PROTECCIÓN SOCIAL.
AFILIACIÓN AL SISTEMA DE SEGURIDAD SOCIAL EN SALUD.
DISPOSICIONES GENERALES.
ARTÍCULO 2.1.1.1. OBJETO. La presente Parte tiene por objeto unificar y actualizar las reglas de afiliación al Sistema General de Seguridad Social en Salud, crear el Sistema de Afiliación Transaccional, mediante el cual se podrán realizar los procesos de afiliación y novedades en el citado Sistema, y definir los instrumentos para garantizar la continuidad en la afiliación y el goce efectivo del derecho a la salud.
(Artículo 1o del Decreto 2353 de 2015)
ARTÍCULO 2.1.1.2. CAMPO DE APLICACIÓN. Las disposiciones contenidas en la presente Parte se aplican a la población que deba afiliarse y a los afiliados al Sistema General de Seguridad Social en Salud; a las Entidades Promotoras de Salud (EPS) y Entidades Obligadas a Compensar (EOC); a los administradores y operadores del Fondo de Solidaridad y Garantía (Fosyga) o quien haga sus veces; a los aportantes, administradores y operadores de información de la Planilla Integrada de Liquidación de Aportes (PILA); a los prestadores de servicios de salud y a las entidades territoriales.
A los regímenes exceptuados y especiales establecidos legalmente les aplica lo dispuesto en los artículos 2.1.2.2, numeral 2, 2.1.13.5, 2.1.13.6 y 2.1.13.7 del presente Título.
(Artículo 2o del Decreto 2353 de 2015)
ARTÍCULO 2.1.1.3. DEFINICIONES. <Artículo modificado por el artículo 1 del Decreto 616 de 2022. El nuevo texto es el siguiente:> Para los efectos de la presente Parte, se establecen las siguientes definiciones:
1. Afiliación: Es el acto de ingreso al Sistema General de Seguridad Social en Salud que se realiza a través del registro en el Sistema de Afiliación Transaccional, por una única vez, y de la inscripción en una entidad promotora de salud o Entidad Obligada a Compensar (EOC).
2. Afiliado: Es la calidad que adquiere la persona una vez ha realizado la afiliación y que otorga el derecho a los servicios de salud del plan de beneficios que brinda el Sistema General de Seguridad Social en Salud y, cuando cotiza, a las prestaciones económicas.
3. Afiliado adicional al Régimen Contributivo: Es la persona que, por no cumplir los requisitos para ser cotizante o beneficiario en el Régimen Contributivo, conforme a lo previsto en la presente Parte se inscribe en el núcleo familiar de un afiliado cotizante mediante el pago de una Unidad de Pago por Capitación adicional.
4. Afiliado cabeza de familia: Es la persona que pertenece al Régimen Subsidiado responsable de realizar su afiliación y la de su núcleo familiar, registrar las novedades correspondientes y realizar el pago de la contribución solidaria, cuando proceda.
5. Datos básicos: Son los datos referidos a la identificación del afiliado: apellidos, nombres, fecha de nacimiento, sexo, tipo y número de documento de identificación y condición de supervivencia.
6. Datos complementarios: Son los datos adicionales del afiliado y del aportante, si fuere el caso, relacionados con su ubicación geográfica e información de contacto, la administración del riesgo en salud y demás que determine el Ministerio de Salud y Protección Social.
7. Ficha de caracterización socioeconómica: De acuerdo con lo dispuesto en el artículo 2.2.8.1.4 del Decreto número 1082 de 2015, es una herramienta de recolección de información socioeconómica de los hogares, diseñada para caracterizar la población.
8. Información de referencia: Es la información que permite validar la identificación y datos básicos de los afiliados, el cumplimiento de los requisitos para la afiliación y las novedades en los regímenes contributivo y subsidiado, o que permite garantizar la integridad y consistencia de esta.
9. Inscripción a la entidad promotora de salud: Es la manifestación de voluntad libre y espontánea del afiliado de vincularse a una entidad promotora de salud a través de la cual recibirá la cobertura en salud.
10. Población no pobre o no vulnerable. Para efectos de la afiliación al Régimen Subsidiado mediante el mecanismo de contribución solidaria, se entiende por población no pobre o no vulnerable las personas que de acuerdo con la información generada por el Sistema de Identificación de Potenciales Beneficiarios de Programas Sociales (Sisbén) o por el instrumento que lo sustituya, no se clasifican como pobres y vulnerables, no forman parte de los grupos poblacionales definidos en el artículo 2.1.5.3.1. de este decreto y de acuerdo con su nivel de ingreso y condiciones de vida no tienen capacidad de pago para asumir el valor total de la cotización requerida para poder afiliarse al Régimen Contributivo.
11. Novedades: Son los cambios que afectan el estado de la afiliación, la condición del afiliado, la pertenencia a un régimen o la inscripción a una entidad promotora de salud y las actualizaciones de los datos de los afiliados.
12. Plan de beneficios: Es el conjunto de tecnologías en salud a que tienen derecho los afiliados al Sistema General de Seguridad Social en Salud definido conforme a la normativa vigente, el cual será modificado y tendrá el alcance que se determine en la reglamentación que expida el Ministerio de Salud y Protección Social en desarrollo de lo establecido en el artículo 15 de la Ley 1751 de 2015.
13. Poblaciones especiales: Son las personas que, por sus condiciones de vulnerabilidad, marginalidad, discriminación o en situación de debilidad manifiesta, según lo dispuesto por la ley o por la presente Parte deben pertenecer al Régimen Subsidiado.
14. Registro en el Sistema de Afiliación Transaccional: Es el acto a través del cual se registra, por una única vez, la información de los datos básicos y complementarios de los afiliados en el Sistema de Afiliación Transaccional.
15. Registro de novedades: Es el acto de actualización de la información de los datos básicos y complementarios de los afiliados y de las novedades de la afiliación en el Sistema de Afiliación Transaccional.
16. Sistema de Identificación de Potenciales Beneficiarios de Programas Sociales (Sisbén). De acuerdo con lo dispuesto en el artículo 2.2.8.1.1. del Decreto número 1082 de 2015, es un instrumento de la política social, para la focalización del gasto social, el cual utiliza herramientas estadísticas y técnicas-que permiten identificar y ordenar a la población, para la selección y asignación de subsidios y beneficios por parte de las entidades y programas, con base en las condiciones socioeconómicas en él registradas.
17. Traslados: Son los cambios de inscripción de entidad promotora de salud dentro de un mismo régimen.
18. Validación: Es la verificación de la información que reporta el afiliado, el aportante o la entidad territorial contra la información de referencia. En el caso de la validación de la identificación y datos básicos de las personas, la validación se realizará contra las tablas construidas a partir de la información reportada por las entidades responsables de la expedición de los documentos de identidad".
ARTÍCULO 2.1.1.4. APLICACIÓN DEL PRINCIPIO DE LA BUENA FE. En aplicación del principio constitucional de la buena fe, en las actuaciones que las personas adelanten ante cualquiera de los actores del Sistema General de Seguridad Social en Salud se presumirá que sus afirmaciones y manifestaciones corresponden a la verdad material; lo anterior, sin perjuicio de las denuncias que deban adelantar los actores ante las autoridades competentes cuando se tenga indicios de engaño o fraude al Sistema o de que se están utilizando mecanismos engañosos o fraudulentos para obtener beneficios del Sistema.
(Artículo 4o del Decreto 2353 de 2015)
ARTÍCULO 2.1.1.5. PROHIBICIÓN DE SOLICITAR REQUISITOS ADICIONALES. La afiliación y novedades en el Sistema General de Seguridad Social en Salud se regulan por las disposiciones previstas en la presente Parte, sin que se requieran documentos o trámites adicionales.
(Artículo 5o del Decreto 2353 de 2015)
ARTÍCULO 2.1.1.6. PROHIBICIÓN DE SELECCIÓN DE RIESGO POR PARTE DE LAS EPS. Las EPS no podrán negar la inscripción a ninguna persona por razones de su edad o por su estado previo, actual o potencial de salud y de utilización de servicios. Tampoco podrán negar la inscripción argumentando limitaciones a su capacidad de afiliación según lo dispuesto en la presente Parte.
Todas las acciones orientadas a negar la inscripción o desviarla a otra Entidad Promotora de Salud, así como promover el traslado de sus afiliados se considerarán como una práctica violatoria al derecho de la libre escogencia.
Las entidades territoriales y la Superintendencia Nacional de Salud, en el marco de sus competencias, adelantarán las acciones de vigilancia y control a que hubiera lugar.
(Artículo 6o del Decreto 2353 de 2015)
ARTÍCULO 2.1.1.7. PROHIBICIÓN A LAS ENTIDADES TERRITORIALES Y A LAS ENTIDADES RESPONSABLES DE LAS POBLACIONES ESPECIALES. Las autoridades y entidades públicas de los órdenes nacional, distrital, departamental y municipal y las entidades responsables de las poblaciones especiales no podrán promover o inducir la afiliación a una determinada EPS.
Cuando se adviertan estas conductas, los afiliados o las EPS deberán informar a la Superintendencia Nacional de Salud para que ésta adelante las acciones de inspección, vigilancia y control correspondientes, sin perjuicio de las sanciones disciplinarias, penales o fiscales a que haya lugar.
Cuando la autoridad territorial identifique afiliados al Régimen Subsidiado que no cumplan las condiciones para ser beneficiarios del mismo, deberá adelantar la actuación administrativa tendiente a la exclusión como afiliado en el régimen subsidiado e informar a la Unidad Administrativa Especial de Gestión Pensional y Contribuciones Parafiscales de la Protección Social (UGPP) y al Departamento Nacional de Planeación. En caso de incumplimiento de estas obligaciones la autoridad territorial estará sujeta a las acciones disciplinarias, administrativas, fiscales y penales a que hubiere lugar.
(Artículo 7o del Decreto 2353 de 2015)
ARTÍCULO 2.1.1.8. PROHIBICIÓN DE ADELANTAR AFILIACIONES POR ENTIDADES NO AUTORIZADAS. En el Sistema General de Seguridad Social en Salud está prohibido realizar la afiliación individual o colectiva a través de relaciones laborales inexistentes o por entidades que no estén debidamente autorizadas por el Ministerio de Salud y Protección Social. Esta conducta se tendrá como práctica no autorizada y será investigada y sancionada por las autoridades competentes.
(Artículo 8o del Decreto 2353 de 2015)
ARTÍCULO 2.1.1.9. PROHIBICIÓN DE CONDUCTAS TENDIENTES A AFECTAR DERECHOS DE LOS AFILIADOS. En el Sistema General de Seguridad Social en Salud la adulteración o el uso indebido de las bases de datos de los afiliados con fines diferentes al registro, reporte y consulta de las afiliaciones y de las novedades que no refleje la voluntad de los afiliados o afecte los derechos de las personas a la afiliación, traslado y movilidad, o el acceso a los servicios de salud y a las prestaciones económicas constituye una práctica no autorizada y su ocurrencia dará lugar a las sanciones administrativas por parte de la Superintendencia Nacional de Salud y a las acciones penales previstas en el artículo 22 de la Ley 1474 de 2011, según el caso.
(Artículo 9o del Decreto 2353 de 2015)
ARTÍCULO 2.1.1.10. DEBERES DE LAS PERSONAS. Son deberes de las personas en relación con el Sistema General de la Seguridad Social en Salud los establecidos en los artículos 160 de la Ley 100 de 1993 y 10 de la Ley 1751 de 2015, en especial los referidos al suministro de información veraz, clara, completa, suficiente y oportuna sobre su identificación, novedades, estado de salud e ingresos; al pago de las cotizaciones y pagos moderadores que se establezcan en el Sistema, de acuerdo con su capacidad de pago; al ejercicio de su actuaciones de buena fe; y al cumplimiento de las normas, reglamentos e instrucciones del Sistema.
(Artículo 10 del Decreto 2353 de 2015)
SISTEMA DE AFILIACIÓN TRANSACCIONAL.
ARTÍCULO 2.1.2.1. CREACIÓN DEL SISTEMA DE AFILIACIÓN TRANSACCIONAL. <Artículo modificado por el artículo 1 del Decreto 1818 de 2019. El nuevo texto es el siguiente:> Créase el Sistema de Afiliación Transaccional como un conjunto de procesos, procedimientos e instrumentos de orden técnico y administrativo, que dispondrá el Ministerio de Salud y Protección Social para registrar y consultar, en tiempo real, los datos de información básica y complementaria de los afiliados, la afiliación y sus novedades en los Sistemas Generales de Seguridad Social en Salud y en Riesgos Laborales.
El Ministerio de Salud y Protección Social determinará las transacciones que pueden realizar los diferentes usuarios, de acuerdo con las competencias de estos y los niveles de acceso que se definan. Una vez el Sistema de Afiliación Transaccional inicie su operación, este será el medio para el registro de la afiliación y el reporte de novedades.
El Ministerio de Salud y Protección Social tendrá la administración del Sistema de Afiliación Transaccional y definirá la responsabilidad de cada uno de los actores en el registro y reporte de la información en el Sistema, la estructura de datos y los medios magnéticos o electrónicos que se requieran para procesar la información de este.
El Sistema de Afiliación Transaccional permitirá a los prestadores consultar la información de los afiliados. Este Sistema podrá interoperar con los sistemas de información y procesos definidos por el Ministerio de Salud y Protección Social y con otros relacionados con la protección social.
La información contenida en el Sistema de Afiliación Transaccional y su manejo, cuando corresponda, estarán sujetos a las disposiciones sobre protección de datos regulados por la Ley 1581 de 2012 y las normas que la reglamenten o sustituyan.
El Sistema de Afiliación Transaccional permitirá la consulta de la información referente al estado de pagos de las cotizaciones, en especial, la de los empleadores respecto de sus trabajadores como cotizantes dependientes. Este Sistema podrá interoperar con la Planilla Integrada de Liquidación de Aportes (PILA) y para su consulta también podrán acceder las entidades públicas y privadas responsables del recaudo y de la vigilancia y control del pago de los aportes al Sistema General de Seguridad Social en Salud y Sistema General de Riesgos Laborales. Así mismo, esta información sobre las personas que se encuentran en mora deberá estar disponible para efectos del reporte de que trata el artículo 5o de la Ley 828 de 2003, así como de la verificación de la información en el registro único de proponentes de que trata la mencionada ley.
ARTÍCULO 2.1.2.2. ELEMENTOS DEL SISTEMA DE AFILIACIÓN TRANSACCIONAL. <Artículo modificado por el artículo 1 del Decreto 1818 de 2019. El nuevo texto es el siguiente:> Constituyen elementos básicos del Sistema de Afiliación Transaccional, los siguientes:
1. La información de referencia para la correcta identificación de los afiliados, construida a partir de la información reportada por la Registraduría Nacional del Estado Civil, Migración Colombia y cualquier otra entidad que tenga a su cargo la expedición de documentos de identidad de nacionales y residentes extranjeros; la verificación de la población potencialmente beneficiaria de subsidios; la verificación de supervivencia, la identificación inicial del recién nacido y la relación de parentesco de este con la madre; el control de las afiliaciones colectivas, la integridad y consistencia de la información reportada por afiliados y aportantes; y toda aquella información que los Ministerios de Salud y Protección Social y del Trabajo consideren relevante para el cumplimiento de los objetivos definidos para la información de referencia y en el marco de su competencia.
2. La información de referencia que permita controlar la multiafiliación al interior del Sistema de Seguridad Social Integral, al Sistema de Subsidio Familiar y entre estos y los regímenes Especial y de Excepción, cuando apliquen.
3. La información de referencia que permita validar los datos que se Ingresen al Sistema.
4. El registro oficial de todos los aportantes, afiliados y beneficiarios del Sistema de Seguridad Social Integral y del Sistema de Subsidio Familiar, su identificación, estado de pago de las cotizaciones y demás información relacionada con la afiliación y reporte de novedades que los Ministerios de Salud y Protección Social y del Trabajo consideren relevante, en el marco de sus competencias.
5. Las reglas de afiliación y novedades contenidas en las disposiciones vigentes que soportan las validaciones para el registro de estas y que permiten controlar la calidad de los datos y la integridad de la información.
6. La plataforma tecnológica y de comunicaciones que soporte este Sistema.
ARTÍCULO 2.1.2.3. SOPORTES DOCUMENTALES EN EL SISTEMA DE AFILIACIÓN TRANSACCIONAL. <Artículo modificado por el artículo 1 del Decreto 1818 de 2019. El nuevo texto es el siguiente:> La identificación y datos básicos de los afiliados serán validados contra la información de referencia disponible. Si la información es coincidente no será necesario allegar documentación soporte. Si no es coincidente o no existe en la Información de referencia, el Sistema dispondrá de los medios para la recepción, clasificación y recuperación de soportes digitales en aquellos casos en los que sea necesario aportar documentos o datos adicionales para acreditar la identificación, la condición de beneficiarios y los demás que se requieran.
PARÁGRAFO. El Sistema de Afiliación Transaccional en lo que tiene que ver con el Sistema General de Seguridad Social en Salud podrá validar la condición de beneficiario con base en las tablas de referencia de que disponga, caso en el cual no serán exigibles los soportes documentales. Cuando se alleguen soportes documentales para acreditarla condición de beneficiario, las EPS y demás EOC serán responsables de validar ésta condición.
ARTÍCULO 2.1.2.4 IDENTIFICACIÓN DE LOS AFILIADOS AL SISTEMA DE SEGURIDAD SOCIAL INTEGRAL Y AL SISTEMA DE SUBSIDIO FAMILIAR. <Artículo modificado por el artículo 1 del Decreto 1818 de 2019. El nuevo texto es el siguiente:> Los datos básicos de identificación de los afiliados que se ingresen al Sistema de Afiliación Transaccional deberán coincidir con la información de referencia. El Sistema contará con las validaciones correspondientes con el fin de impedir el ingreso de identificaciones inexistentes o datos básicos errados. Estos datos solo pueden ser modificados con el soporte del acto administrativo o el acto proferido por la autoridad competente.
En el Sistema de Afiliación Transaccional por cada afiliado existirá un único registro, con independencia de los documentos de identidad con los cuales se le asocie. El Sistema dispondrá los instrumentos que permitan la correlación entre los diferentes documentos expedidos para una persona por la entidad competente.
Las Entidades Promotoras de Salud (EPS) y las demás Entidades Obligadas a Compensar (EOC), las Administradoras de Riesgos Laborales (ARL), las Administradoras de Pensiones y las Cajas de Compensación Familiar deberán adoptar medidas tendientes a evitar que los errores e inconsistencias en los datos básicos de identificación de los afiliados, afecte la continuidad de la prestación de los servicios de salud y el reconocimiento de derechos a cargo de dichos sistemas, de conformidad con la normativa vigente que rige para cada uno.
ARTÍCULO 2.1.2.5. TRANSICIÓN AL SISTEMA DE AFILIACIÓN TRANSACCIONAL. <Artículo modificado por el artículo 1 del Decreto 1818 de 2019. El nuevo texto es el siguiente:> El Sistema de Afiliación Transaccional entrará en operación de forma gradual. Inicialmente realizará la verificación de datos básicos del afiliado. En los casos en que el registro de un afiliado no sea coincidente con la información de referencia, el afiliado deberá actualizar sus datos básicos a través del Sistema de Afiliación Transaccional, o en cumplimiento del artículo 11 del Decreto-ley 019 de 2012, el administrador del Sistema podrá corregir los errores de citas, ortografía, mecanografía, aritméticos o similares, con base en la información de referencia.
Si el documento de identidad no figura o no coincide con la información de referencia, tratándose de mayores de edad no ingresarán a la Base de Datos de Afiliados del Sistema de Afiliación Transaccional y para el caso de los menores de edad, el Ministerio de Salud y Protección Social definirá el plazo y los términos para su ingreso.
Constituye obligación de los afiliados proveer las pruebas necesarias para su correcta identificación y validación en el Sistema de Afiliación Transaccional.
PARÁGRAFO. Las personas afiliadas al Sistema General de Seguridad Social en Salud que, a la fecha en la que empiece a operar el Sistema de Afiliación Transaccional, se encuentren incluidas en la Base de Datos Única de Afiliados (BDUA) se considerarán registradas en dicho Sistema e inscritas en la EPS o EOC en la que venían afiliadas, siempre y cuando sus datos básicos se encuentren correctamente registrados y validados por el Ministerio de Salud y Protección Social.
En ningún caso esta validación podrá afectar la continuidad en la prestación de los servicios de salud, y la EPS y demás EOC deberán adelantar las gestiones para la corrección en un plazo no mayor de un (1) mes al requerimiento que le formule el administrador del Sistema. Vencido dicho término sin que se hubieren validado los datos básicos del afiliado, se suspenderá el reconocimiento de la Unidad de Pago por Capitación-UPC hasta cuando se produzca la validación de estos afiliados.
REGLAS DE AFILIACIÓN COMUNES A LOS REGÍMENES CONTRIBUTIVO Y SUBSIDIADO.
ARTÍCULO 2.1.3.1. AFILIACIÓN. La afiliación al Sistema General de Seguridad Social en Salud es un acto que se realiza por una sola vez, por medio del cual se adquieren los derechos y obligaciones que del mismo se derivan, el cual se efectúa con el registro en el Sistema de Afiliación Transaccional y la inscripción a una sola Entidad Promotora de Salud (EPS) o Entidad Obligada a Compensar (EOC), mediante la suscripción del formulario físico o electrónico que adopte el Ministerio de Salud y Protección Social.
La afiliación al Sistema General de Seguridad Social en Salud implica la declaración de la veracidad de los datos informados y del cumplimiento de las condiciones para pertenecer al régimen contributivo o al régimen subsidiado.
La afiliación al Sistema General de Seguridad Social en Salud implica la aceptación de las condiciones propias del régimen contributivo o subsidiado y aquellas relacionadas con las cuotas moderadoras y copagos para la prestación de los servicios de conformidad con las normas vigentes las cuales deberán ser informadas al afiliado.
En el Sistema General de Seguridad Social en Salud no habrá afiliaciones retroactivas.
El Ministerio de Salud y Protección Social definirá la fecha a partir de la cual la afiliación deberá realizarse a través del formulario electrónico y los eventos en los cuales, de manera excepcional, la afiliación podrá efectuarse mediante el diligenciamiento de formulario físico.
PARÁGRAFO 1o. La escogencia de EPS es libre, salvo las excepciones previstas en la presente Parte.
PARÁGRAFO 2o. La desafiliación al Sistema sólo se producirá por el fallecimiento del afiliado.
PARÁGRAFO 3o. Cuando los trabajadores independientes realicen la afiliación por primera vez o cuando reanuden el pago de las cotizaciones de acuerdo con lo definido en la presente Parte podrán efectuar el pago proporcional a los días objeto de la cotización.
PARÁGRAFO 4o. Hasta tanto entre en operación plena el Sistema de Afiliación Transaccional y de acuerdo con la fecha que defina el Ministerio de Salud y Protección Social para la utilización del formulario electrónico, la afiliación y las novedades de traslado y de movilidad deberán realizarse en el formulario físico que adopte el Ministerio de Salud y Protección Social. En el caso de los cotizantes dependientes, el formulario deberá ser suscrito también por el empleador. En ningún caso, la EPS podrá modificar el contenido del formulario ni incluir información adicional, de incluirse se tendrá por inexistente y no será oponible para el reconocimiento de UPC; lo anterior, sin perjuicio de las acciones de inspección, vigilancia y control de la Superintendencia Nacional de Salud.
(Artículo 16 del Decreto 2353 de 2015)
ARTÍCULO 2.1.3.2. OBLIGATORIEDAD DE LA AFILIACIÓN. La afiliación al Sistema General de Seguridad Social en Salud es obligatoria para todos los residentes en Colombia, salvo para aquellas personas que cumplan los requisitos para pertenecer a uno de los regímenes exceptuados o especiales establecidos legalmente.
(Artículo 17 del Decreto 2353 de 2015)
ARTÍCULO 2.1.3.3. INFORMACIÓN PARA LA ADMINISTRACIÓN DEL RIESGO EN SALUD. El Ministerio de Salud y Protección Social definirá un componente de información complementaria que se incluirá en el Sistema de Afiliación Transaccional para identificar y gestionar los riesgos de los afiliados, con base en la cual determinará las estrategias o lineamientos para la administración del riesgo en salud por parte de la EPS.
Cuando la información corresponda a datos sensibles de conformidad con la Ley 1581 de 2012, su tratamiento y acceso restrictivo estará sujeto a la protección del derecho fundamental al Habeas Data.
PARÁGRAFO. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, la información del estado de salud sólo podrá ser diligenciada con posterioridad a la afiliación o el traslado y será utilizada por las EPS para identificar y gestionar los riesgos de su población afiliada, sin perjuicio de los lineamientos que sobre esta materia defina el Ministerio de Salud y Protección Social. En ningún caso las Entidades Promotoras de Salud (EPS) podrán exigir la declaración del estado de salud como requisito para la afiliación o el traslado de EPS y el incumplimiento de esta prohibición dará lugar a las investigaciones y sanciones por parte de la Superintendencia Nacional de Salud.
(Artículo 18 del Decreto 2353 de 2015)
ARTÍCULO 2.1.3.4. ACCESO A LOS SERVICIOS DE SALUD. El afiliado podrá acceder a todos los servicios de salud del plan de beneficios desde la fecha de su afiliación o de la efectividad del traslado de EPS o de movilidad. Las novedades sobre la condición del afiliado en ningún caso podrán afectar la continuidad de la prestación de los servicios de salud.
Los prestadores podrán consultar el Sistema de Afiliación Transaccional con el fin de verificar la información correspondiente a la afiliación de la persona.
PARÁGRAFO. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, los afiliados accederán a los servicios del plan de beneficios desde la fecha de radicación del formulario de afiliación y novedades en la EPS o desde la fecha de la efectividad del traslado o de la movilidad.
(Artículo 19 del Decreto 2353 de 2015)
ARTÍCULO 2.1.3.5. DOCUMENTOS DE IDENTIFICACIÓN PARA EFECTUAR LA AFILIACIÓN Y REPORTAR LAS NOVEDADES. Para efectuar la afiliación y reportar las novedades, los afiliados se identificarán con uno de los siguientes documentos:
1. Registro Civil de Nacimiento o en su defecto, el certificado de nacido vivo para menores de 3 meses.
2. Registro Civil de Nacimiento para los mayores de 3 meses y menores de siete (7) años de edad.
3. Tarjeta de identidad para los mayores de siete (7) años y menores de dieciocho (18) años de edad.
4. Cédula de ciudadanía para los mayores de edad.
5. Cédula de extranjería, pasaporte, carné diplomático o salvoconducto de permanencia, según corresponda, para los extranjeros.
6. Pasaporte de la Organización de las Naciones Unidas para quienes tengan la calidad de refugiados o asilados.
Los afiliados están obligados a actualizar el documento de identificación cuando se expida un nuevo tipo de documento; sin embargo, la demora en la actualización del nuevo documento no dará lugar a la suspensión de la afiliación y por tanto habrá reconocimiento de UPC. Las EPS adoptarán campañas para garantizar que sus afiliados conozcan esta obligación y mantengan su información actualizada.
PARÁGRAFO. Los documentos de identificación deberán ser aportados una sola vez por el afiliado si estos son requeridos. El Sistema de Afiliación Transaccional preverá los mecanismos para que cualquier verificación posterior pueda ser efectuada por este medio.
(Artículo 20 del Decreto 2353 de 2015)
ARTÍCULO 2.1.3.6. COMPOSICIÓN DEL NÚCLEO FAMILIAR. Para efectos de la inscripción de los beneficiarios, el núcleo familiar del afiliado cotizante estará constituido por:
1. El cónyuge.
2. A falta de cónyuge, la compañera o compañero permanente incluyendo las parejas del mismo sexo.
3. Los hijos menores de veinticinco (25) años de edad que dependen económicamente del cotizante.
4. Los hijos de cualquier edad si tienen incapacidad permanente y dependen económicamente del cotizante.
5. Los hijos del cónyuge o compañera o compañero permanente del afiliado, incluyendo los de las parejas del mismo sexo, que se encuentren en las situaciones definidas en los numerales 3 y 4 del presente artículo.
6. Los hijos de los beneficiarios descritos en los numerales 3 y 4 del presente artículo hasta que dichos beneficiarios conserven tal condición.
7. Los hijos menores de veinticinco (25) años y los hijos de cualquier edad con incapacidad permanente que, como consecuencia del fallecimiento de los padres, la pérdida de la patria potestad o la ausencia de estos, se encuentren hasta el tercer grado de consanguinidad con el cotizante y dependan económicamente de este.
8. A falta de cónyuge o de compañera o compañero permanente y de hijos, los padres del cotizante que no estén pensionados y dependan económicamente de este.
9. Los menores de dieciocho (18) años entregados en custodia legal por la autoridad competente.
<Inciso modificado por el artículo 3 del Decreto 1427 de 2022. El nuevo texto es el siguiente:> Los miembros del núcleo familiar que no estén cotizando al sistema únicamente recibirán la prestación de los servicios de salud previstos en el plan de beneficios.
PARÁGRAFO 1o. Se entiende que existe dependencia económica cuando una persona recibe de otra los medios necesarios para su congrua subsistencia. Esta condición se registrará a través del Sistema de Afiliación Transaccional.
PARÁGRAFO 2o. Los hijos adoptivos y los menores en custodia legal tendrán derecho a ser incluidos en el núcleo familiar desde el momento mismo de su entrega a los padres adoptantes o a los terceros a quienes se haya otorgado la custodia conforme a las normas legales.
PARÁGRAFO 3o. En los casos en los que existan dos personas con igual derecho que no puedan ser inscritas como beneficiarias en el núcleo familiar simultáneamente, se estará a lo resuelto por la autoridad judicial o administrativa que corresponda.
PARÁGRAFO 4o. El Ministerio de Salud y Protección Social definirá las estrategias y lineamientos que deben observar las entidades territoriales, las EPS, los afiliados y demás entidades responsables de la afiliación en el régimen subsidiado, tendientes a la identificación de los núcleos familiares, conforme a lo establecido en el presente artículo.
PARÁGRAFO 5o. La composición del núcleo familiar prevista en el presente artículo será aplicable en el régimen subsidiado y para el efecto, el cabeza de familia se asimilará al cotizante.
PARÁGRAFO 6o. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, la dependencia económica se declarará en el momento de la inscripción en la EPS y se presumirá la buena fe en su declaración.
(Artículo 21 del Decreto 2353 de 2015)
ARTÍCULO 2.1.3.7. ACREDITACIÓN Y SOPORTE DOCUMENTAL DE LOS BENEFICIARIOS. La acreditación y soporte documental de la calidad de los beneficiarios, se sujetará a las siguientes reglas:
1. La calidad de cónyuge, se acreditará con el Registro Civil de Matrimonio.
2. La calidad de compañero o compañera permanente se acreditará con alguno de los documentos previstos en el artículo 4o de la Ley 54 de 1990 modificado por el artículo 2o de la Ley 979 de 2005.
3. La calidad de hijos o padres, o la de parientes hasta tercer grado de consanguinidad, se acreditará con los registros civiles correspondientes.
4. La calidad de hijo adoptivo mediante el certificado de adopción o acta de entrega del menor, emitido por el Instituto Colombiano de Bienestar Familiar o entidad autorizada.
5. La incapacidad permanente de los hijos mayores de veinticinco (25) años se acreditará mediante el dictamen emitido por la EPS en la cual se encuentre afiliado o por la entidad competente cuando se trate de la calificación invalidez.
6. La condición del numeral 7 del artículo 2.1.3.6 de la presente Parte se acreditará con el documento en que conste la pérdida de la patria potestad o el certificado de defunción de los padres o la declaración suscrita por el cotizante sobre la ausencia de los dos padres.
7. Los menores en custodia legal con la orden judicial o acto administrativo expedido por la autoridad competente.
(Artículo 22 del Decreto 2353 de 2015)
ARTÍCULO 2.1.3.8. INSCRIPCIÓN DEL NÚCLEO FAMILIAR. Los afiliados cotizantes o cabezas de familia deberán registrar en el Sistema de Afiliación Transaccional e inscribir en la misma EPS a cada uno de los miembros que conforman el núcleo familiar, para lo cual deberán allegar el soporte documental de su calidad de beneficiarios, en los casos que sea necesario.
Cuando se inscriba un miembro que no cumple las condiciones legales para ser parte del grupo familiar o no se registre la novedad de aquellos beneficiarios que pierden su condición de tales, el afiliado cotizante deberá reintegrar el valor de las UPC y el per cápita para promoción y prevención que el Sistema hubiere reconocido durante el período en que el beneficiario carecía del derecho.
PARÁGRAFO. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, toda inscripción de los beneficiarios exigirá la presentación de los documentos previstos en el artículo 2.1.3.7. en la presente Parte. La inscripción del recién nacido se podrá efectuar según lo dispuesto en el artículo 2.1.3.10 de la presente Parte.
(Artículo 23 del Decreto 2353 de 2015)
ARTÍCULO 2.1.3.9. MEDIDAS PARA GARANTIZAR EL APORTE OPORTUNO DE LOS DOCUMENTOS QUE ACREDITAN LA CONDICIÓN LEGAL DE LOS MIEMBROS DEL NÚCLEO FAMILIAR POR FUERZA MAYOR O CASO FORTUITO. Cuando por razones de fuerza mayor o caso fortuito el afiliado cotizante no pueda aportar los documentos que acreditan la condición de miembros del núcleo familiar al momento de la afiliación, si son requeridos según lo dispuesto en el artículo 2.1.2.3 de la presente Parte, se realizará la inscripción de sus beneficiarios en la categoría respectiva y el afiliado cotizante contará con un mes (1) para allegarlos.
Si transcurrido este período, los documentos no han sido aportados, se aplicará el siguiente procedimiento:
1. En el primer día hábil siguiente al vencimiento del plazo, la EPS deberá enviar una comunicación por cualquier medio que garantice su recepción por el afiliado en la que le recuerde su obligación de aportar los documentos pendientes y le advertirá que si estos no son aportados a más tardar dentro de los tres (3) meses siguientes, el costo de los servicios de salud, distintos de la atención inicial de urgencias que demanden sus beneficiarios deberán ser asumidos por el cotizante con cargo a sus propios recursos. Se exceptúa de lo aquí previsto la atención en salud de los menores de edad.
2. La comunicación descrita en el numeral anterior deberá ser enviada mensualmente hasta que el cotizante aporte los documentos requeridos.
3. Si transcurridos tres (3) meses contados a partir de la fecha de la primera comunicación el cotizante no allega los documentos que acrediten la condición de sus beneficiarios, la EPS reportará la novedad y se suspenderá la afiliación de los beneficiarios, con excepción de las mujeres gestantes y los menores de edad. Una vez entre en operación el Sistema de Afiliación Transaccional, el Ministerio de Salud y Protección Social dispondrá de los mecanismos para dicha notificación.
PARÁGRAFO 1o. Las copias de las comunicaciones podrán ser requeridas por las autoridades del sistema en cualquier momento para la revisión, análisis y auditoría de la información que las EPS registren en las bases de datos sobre estos afiliados. El Fosyga o quien haga sus veces también podrá solicitarlas como requisito para el pago de la UPC por estos afiliados.
PARÁGRAFO 2o. Las circunstancias de fuerza mayor o caso fortuito serán declaradas por el afiliado cotizante o el cabeza de familia al momento de la afiliación del beneficiario.
PARÁGRAFO 3o. Para aquellos afiliados en calidad de beneficiarios que al 3 de diciembre de 2015 no hayan aportado los documentos que acreditan tal condición, les será aplicable el procedimiento previsto en el presente artículo; en este caso, el término de un (1) mes se contará a partir del 4 de enero de 2016.
(Artículo 24 del Decreto 2353 de 2015)
ARTÍCULO 2.1.3.10. AFILIACIÓN DEL RECIÉN NACIDO. Todo recién nacido quedará afiliado al sistema desde su nacimiento y desde ese momento se reconocerá la UPC. La afiliación se efectuará con base en el registro civil de nacimiento o en su defecto, con el certificado de nacido vivo. Los padres o en ausencia de estos quien tenga la custodia o el cuidado personal del recién nacido deberán aportar el registro civil de nacimiento a más tardar dentro de los tres (3) meses siguientes a su nacimiento, cuando el registro civil no figure en la información de referencia del Sistema de Afiliación Transaccional o se requiera para verificar la calidad de beneficiario.
Todo recién nacido quedará inscrito en la EPS en la que esté inscrita la madre, incluso cuando el padre esté inscrito en otra EPS o en un Régimen Especial o de Excepción, salvo en los casos de fallecimiento de la madre al momento del parto, evento en el cual quedará inscrito en la EPS del padre o en la EPS de quien tenga a su cargo el cuidado personal o detenta su custodia.
El recién nacido de la madre que hubiere ejercido la movilidad prevista en la presente Parte quedará inscrito en la EPS en la que se encuentre inscrita la madre.
Cuando la madre ostente la calidad de beneficiaria, el recién nacido se inscribirá como un beneficiario más del núcleo familiar.
Una vez afiliado el recién nacido, si el padre tiene la calidad de cotizante al régimen contributivo este podrá tramitar la novedad de inclusión como su beneficiario después del primer mes de vida. Esta disposición también aplicará cuando el padre pertenezca a un régimen de excepción o especial, si estos permiten la afiliación del menor.
PARÁGRAFO 1o. Las EPS establecerán en coordinación con su red prestadora, mecanismos para informar y promover entre los padres la debida identificación e inscripción del recién nacido.
PARÁGRAFO 2o. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, los documentos previstos en el presente artículo serán aportados a la EPS a la cual se realice la afiliación del recién nacido e incluirá la manifestación de la madre.
(Artículo 25 del Decreto 2353 de 2015)
ARTÍCULO 2.1.3.11 AFILIACIÓN DE RECIÉN NACIDO Y DE SUS PADRES NO AFILIADOS. <Artículo modificado por el artículo 2 del Decreto 616 de 2022. El nuevo texto es el siguiente:> Cuando los padres del recién nacido no se encuentren afiliados al Sistema General de Seguridad Social en Salud o se encuentren con novedad de terminación de inscripción en la entidad promotora de salud, el prestador de servicios de salud, en la fecha de su nacimiento, procederá de la siguiente manera:
1. Cuando alguno de los padres reúna las condiciones para pertenecer al Régimen Contributivo, los registrará en el Sistema de Afiliación Transaccional e inscribirá en una entidad promotora de salud de dicho régimen autorizada para operar en el municipio o distrito del domicilio del padre o madre obligada a cotizar y al recién nacido. Para realizar esta afiliación, el prestador deberá consultar la información que para tal efecto disponga el Sistema de Afiliación Transaccional.
2. Cuando los padres declaren que no cumplen las condiciones para pertenecer al Régimen Contributivo y se encuentran clasificados como pobres o vulnerables según la última metodología vigente del Sisbén, o el que haga sus veces, o hacen parte de un listado censal, el prestador registrará a los padres y al recién nacido en el Sistema de Afiliación Transaccional e inscribirá en una entidad promotora de salud del Régimen Subsidiado, de conformidad con lo establecido en el artículo 2.1.5.1.4 del presente decreto.
3. Cuando los padres declaren ante el prestador de servicios de salud que no cumplen las condiciones para pertenecer al Régimen Contributivo, que no hacen parte de un listado censal, y que han sido clasificados de acuerdo con la última metodología vigente del Sisbén, o el que haga sus veces, como no pobres o no vulnerables, los registrará junto con el recién nacido al Sistema de Afiliación Transaccional e inscribirá en una entidad promotora de salud del Régimen Subsidiado autorizada para operar en el respectivo municipio o distrito, de conformidad con lo establecido en el artículo 2.1.5.1.4 de este decreto. Así mismo, les indicará la fecha a partir de la cual deberán contribuir solidariamente al Sistema General de Seguridad Social en Salud, y la demás información señalada en el artículo 2.1.5.2.3 del presente decreto.
4. Cuando los padres declaren ante el prestador de servicios de salud que no cumplen las condiciones para pertenecer al Régimen Contributivo, que no hacen parte de un listado censal, y que no cuentan con la clasificación según la última metodología vigente del Sisbén, o el que haga sus veces, el prestador los registrará junto con el recién nacido en el Sistema de Afiliación Transaccional e inscribirá transitoriamente a una EPS del Régimen Subsidiado autorizada en el municipio o distrito, de conformidad con lo establecido en el artículo 2.1.5.1.4. de este acto administrativo. Los padres deberán solicitar dentro de los cinco (5) días hábiles siguientes a la inscripción en la EPS, la aplicación de la ficha de caracterización socioeconómica del Sisbén, o el que haga sus veces.
La entidad territorial deberá gestionar la aplicación de la ficha de caracterización socioeconómica del Sisbén, o el que haga sus veces, en un plazo no mayor a cuatro (4) meses y determinará el tipo de afiliación que corresponda. En caso de no cumplir las condiciones para pertenecer al Régimen Subsidiado, reportará la novedad de terminación de la inscripción de los padres únicamente y les notificará la causa, en los términos del Título III de la Parte Primera de la Ley 1437 de 2011; la novedad será efectiva a partir del mes siguiente a dicha notificación. Durante el periodo en que los padres estuvieron afiliados al Régimen Subsidiado se efectuará el reconocimiento y pago de la Unidad de Pago por Capitación a la entidad promotora de salud EPS y continuará con el reconocimiento de la UPC por el recién nacido que conserva su afiliación.
Efectuado el registro y la afiliación del recién nacido y de sus padres al Sistema General de Seguridad Social en Salud, se enviará a través del Sistema de Afiliación Transaccional una notificación de dicha novedad a la entidad territorial, a la entidad promotora de salud para lo de su competencia.
PARÁGRAFO 1o. En caso de que no se pueda efectuar el reporte de novedad de afiliación en el Sistema de Afiliación Transaccional, el prestador de servicios de salud deberá realizar el procedimiento descrito en el artículo 6o de la Resolución número 1128 de 2020 o la que la modifique o sustituya.
PARÁGRAFO 2o. Las reglas contenidas en el presente artículo aplicarán igualmente a los menores de edad que no sean recién nacidos, esto es, mayores de un (1) mes y menores de 18 años que no se encuentran afiliados al Sistema General de Seguridad Social en Salud cuando demanden servicios de salud.
ARTÍCULO 2.1.3.12. AFILIACIÓN DE RECIÉN NACIDO EN PARTO NO INSTITUCIONAL. En el evento de que el parto no haya sido institucional, cuando los padres o quien tenga la custodia o cuidado personal del menor, demande servicios de salud para el recién nacido, el prestador de servicios de salud deberá expedir el certificado de nacido vivo del menor de edad el que deberá comunicar a la EPS, a más tardar dentro de las 48 horas siguientes a su expedición a través de los medios que establezca el Ministerio de Salud y Protección Social. El prestador de servicios de salud deberá realizar el registro en el Sistema de Afiliación Transaccional e inscribirlo en la misma EPS en la que se encuentre afiliada la madre.
En caso de no estar afiliados los padres, se seguirán las reglas indicadas en el artículo 2.1.3.11 del presente decreto y la comunicación se realizará a más tardar el día siguiente de haberse efectuado la afiliación de la madre.
Cuando el prestador de servicios de salud no comunique a la EPS el certificado de nacido vivo, no tendrá derecho a cobrar los servicios suministrados al menor hasta la fecha en que efectúe la comunicación.
PARÁGRAFO. Una vez entre en operación el Sistema de Afiliación Transaccional la comunicación de que trata el presente artículo se realizará por este medio.
(Artículo 27 del Decreto 2353 de 2015)
ARTÍCULO 2.1.3.13. APORTE DEL REGISTRO CIVIL DE NACIMIENTO. <Artículo modificado por el artículo 2 del Decreto 64 de 2020. El nuevo texto es el siguiente:> El registro civil de nacimiento debe ser aportado a más tardar dentro de los tres (3) meses siguientes al nacimiento; no obstante, si el registro no ha sido allegado, dentro de este término, la EPS deberá garantizar la continuidad en la prestación de los servicios de salud del plan de beneficios y tendrá derecho al reconocimiento de la correspondiente UPC. Para el efecto procederá conforme a las siguientes reglas:
1. En el día hábil siguiente al primer mes de vida del recién nacido, la EPS deberá enviar una comunicación al cotizante o cabeza de familia o a los padres o en ausencia de estos, a quien tenga la custodia o cuidado personal del menor, en la que le recuerde su obligación de aportar el registro civil del menor y las consecuencias de que el mismo no sea aportado. Esta comunicación deberá ser enviada cada mes hasta que el registro civil sea aportado. La comunicación se podrá enviar por cualquier mecanismo que sea comprobable. Cuando la dirección de recepción no sea la vigente, con la devolución de la primera comunicación se entiende cumplida la obligación del requerimiento del registro civil de nacimiento. En todo caso, la EPS deberá demostrar que agotó todos los mecanismos posibles para contactar al afiliado o a quien tenga la custodia.
2. Si, vencidos los tres (3) meses, no ha sido allegado el Registro Civil de Nacimiento, las EPS deberán dar aviso a la Entidad Territorial para que solicite ante la Registraduría Nacional del Estado Civil la expedición de los registros civiles de nacimiento del recién nacido, para lo cual deberá suministrar la información de contacto de los padres registrada en el Sistema; así mismo, denunciarán ante el Instituto Colombiano de Bienestar Familiar-ICBF o las Comisarías de Familia tal circunstancia para lo de su competencia.
PARÁGRAFO. De cada una de estas comunicaciones deberá guardar constancia la EPS y las mismas podrán ser requeridas por las autoridades del sistema en cualquier momento para la revisión, análisis y auditoría de la información que las EPS registren en las bases de datos sobre estos afiliados.
ARTÍCULO 2.1.3.14. AFILIACIONES MÚLTIPLES. En el Sistema General de Seguridad Social en Salud ninguna persona podrá estar afiliada simultáneamente en el régimen contributivo y subsidiado ni estar inscrita en más de una EPS o EOC ni ostentar simultáneamente las calidades de cotizante y beneficiario, cotizante y afiliado adicional o beneficiario y afiliado adicional, afiliado al régimen subsidiado y cotizante, afiliado al régimen subsidiado y beneficiario o afiliado al régimen subsidiado y afiliado adicional. Tampoco podrá estar afiliado simultáneamente al Sistema General de Seguridad Social en Salud y a un régimen exceptuado o especial.
El Sistema de Afiliación Transaccional establecerá los mecanismos para controlar la afiliación o registro múltiple con la información de referencia que disponga.
PARÁGRAFO. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, cuando el afiliado se traslade de Entidad Promotora de Salud antes de los términos previstos para ello y se llegare a producir afiliación múltiple, se tendrá como válida la última afiliación efectuada dentro de los términos legales. Cuando la afiliación múltiple obedezca a un error no imputable al afiliado que solicitó su traslado dentro de los términos legales, se tendrá como válida la afiliación a la Entidad Promotora de Salud a la cual se trasladó.
Cuando el Ministerio de Salud y Protección Social o el administrador de la base de datos de afiliados vigente evidencie la afiliación múltiple derivada de inconsistencias o duplicidad en los datos o documentos de identificación del afiliado, adelantará los procesos de verificación y cancelación de la afiliación múltiple, lo comunicará a las EPS involucradas y solicitará el reintegro de las unidades de pago por capitación reconocidas sin justa causa. En caso de que las EPS no realicen el reintegro, en los términos y plazos definidos por la normativa vigente, corresponderá a la Superintendencia Nacional de Salud ordenar el reintegro inmediato de los recursos y adelantar las acciones que considere pertinentes.
(Artículo 29 del Decreto 2353 de 2015)
ARTÍCULO 2.1.3.15. SUSPENSIÓN DE LA AFILIACIÓN. La afiliación se suspenderá en los siguientes casos:
1. Cuando el cotizante dependiente o independiente o el afiliado adicional incurra en mora en los términos establecidos en los artículos 2.1.9.1 al 2.1.9.5 del presente decreto.
2. Cuando transcurran tres (3) meses contados a partir del primer requerimiento al cotizante para que allegue los documentos que acrediten la condición de sus beneficiarios, si son requeridos según lo dispuesto en el artículo 2.1.2.3 del presente decreto, y este no haya sido atendido. Lo dispuesto en el presente numeral no será aplicable a las mujeres gestantes ni a los menores de edad.
(Artículo 30 del Decreto 2353 de 2015)
ARTÍCULO 2.1.3.16. EFECTOS DE LA SUSPENSIÓN DE LA AFILIACIÓN. Durante los períodos de suspensión de la afiliación por mora, no habrá lugar a la prestación de los servicios del plan de beneficios a cargo de la EPS en la cual se encuentre inscrito con excepción de la atención en salud de las gestantes y los menores de edad en los términos establecidos en el artículo 2.1.9.5 del presente decreto.
En el caso de los beneficiarios respecto de los cuales no se alleguen los documentos que acreditan tal condición, cuando sean requeridos según lo dispuesto en el artículo 2.1.2.3 del presente decreto, estos tendrán derecho a la atención inicial de urgencias y la UPC correspondiente se reconocerá una vez se aporten dichos documentos. Se exceptúa de lo aquí previsto la atención en salud a las mujeres gestantes y a los menores de edad a quienes se les garantizará los servicios del plan de beneficios.
En el caso de los cotizantes independientes no se causarán cotizaciones ni intereses de mora de conformidad con el artículo 209 de la Ley 100 de 1993.
En todo caso, producida la suspensión de la afiliación, cuando el afiliado se encuentre con tratamientos en curso, sea en atención ambulatoria, con internación, de urgencias, domiciliaria o inicial de urgencias, los servicios de salud serán garantizados en los términos previstos en la presente Parte.
(Artículo 31 del Decreto 2353 de 2015)
ARTÍCULO 2.1.3.17 TERMINACIÓN DE LA INSCRIPCIÓN EN UNA EPS. <Artículo modificado por el artículo 8 del Decreto 64 de 2020. El nuevo texto es el siguiente:> La inscripción en la EPS en la cual se encuentra inscrito el afiliado y su núcleo familiar, se terminará en los siguientes casos:
1. Cuando el afiliado se traslada a otra EPS.
2. Cuando el empleador reporta la novedad de retiro laboral del trabajador dependiente y el afiliado no reporta la novedad de cotizante como independiente, como afiliado adicional o como beneficiario dentro de la misma EPS y no opere o se hubiere agotado el período de protección laboral o el mecanismo de protección al cesante, ni la movilidad entre regímenes conforme a las normas previstas en la presente Parte.
3. Cuando el trabajador independiente no reúne las condiciones para ser cotizante, no reporte la novedad como afiliado adicional o como beneficiario dentro de la misma EPS y no opere o se hubiere agotado el período de protección laboral o el mecanismo de protección al cesante, ni la movilidad entre regímenes conforme a las normas previstas en la presente Parte.
4. Cuando, en el caso de los beneficiarios, desaparezcan las condiciones establecidas en la presente Parte para ostentar dicha condición y no reporten la novedad de cotizante dependiente, cotizante independiente, afiliado adicional o de movilidad entre regímenes conforme a las normas previstas en la presente Parte.
5. Cuando el afiliado cotizante y su núcleo familiar fijen su residencia fuera del país y reporte la novedad correspondiente a la EPS o a través del Sistema de Afiliación Transaccional.
6. Cuando el afiliado cumpla con las condiciones para pertenecer a un régimen exceptuado o especial legalmente establecido.
7. Cuando por disposición de las autoridades competentes se determine que personas inscritas en una EPS del régimen subsidiado reúnen las condiciones para tener la calidad de cotizantes o para pertenecer al régimen contributivo.
8. Cuando la prestación de los servicios de salud de las personas privadas de la libertad y los menores de tres (3) años, que convivan con sus madres en los establecimientos de reclusión, esté a cargo del Fondo Nacional de Salud de las Personas Privadas de la Libertad. En el caso de las personas privadas de la libertad que se encuentren obligadas a cotizar, la terminación de la inscripción solo aplicará para el cotizante y el menor de tres (3) años que conviva con la madre cotizante.
9. Cuando transcurridos cuatro (4) meses contados desde la afiliación, la entidad territorial verifique que la persona no es elegible para pertenecer al régimen subsidiado en los términos establecidos en los artículos 2.1.3.11 y 2.1.5.4*1 del presente decreto, sin que en ningún caso implique la terminación de la afiliación a la EPS del recién nacido o el menor de edad.
10. Cuando el migrante venezolano no acredite la permanencia en el país en los términos establecidos en el numeral 18 del artículo 2.1.5.1.*1 del presente decreto y en consecuencia no continuará contando con aseguramiento en salud.
PARÁGRAFO 1o. Cuando el afiliado cotizante o el cabeza de familia y su núcleo familiar fijen su residencia fuera del país deberán reportar esta novedad.
El afiliado cotizante deberá reportar dicha novedad a más tardar el último día del mes en que esta se produzca y no habrá lugar al pago de las cotizaciones durante los periodos por los que se termina la inscripción. Cuando el afiliado cotizante que fije su residencia fuera del país no reporte la novedad se mantendrá la inscripción en la EPS y se causará deuda e intereses moratorios por el no pago de las cotizaciones, en los términos previstos en el artículo 2.1.9.3 del presente decreto, según el caso.
Cuando el afiliado regrese al país deberá reportar la novedad al Sistema de Afiliación Transaccional mediante la inscripción en la misma EPS en la que se encontraba inscrito y reanudar el pago de sus aportes según corresponda.
PARÁGRAFO 2o. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, las novedades previstas en la presente Parte deberán reportarse directamente a la EPS.
ARTÍCULO 2.1.3.18. EFECTOS DE LA TERMINACIÓN DE LA INSCRIPCIÓN EN UNA EPS. La terminación de la inscripción en una EPS tiene como efecto para la EPS, la cesación de la obligación de garantizar la prestación de los servicios de salud del plan de beneficios y las prestaciones económicas para los cotizantes del régimen contributivo.
Para los afiliados cotizantes, una vez reportada la novedad, implica la cesación del pago de las cotizaciones, sin perjuicio del pago de los aportes que adeuden. Lo anterior no será aplicable a las personas privadas de la libertad que tienen la calidad de cotizantes de que trata el numeral 8 del artículo 2.1.3.17 del presente decreto, quienes por cumplir las condiciones para seguir cotizando tendrán la obligación de cotizar y la prestación de los servicios de salud del plan de beneficios se mantendrá respecto de sus beneficiarios.
(Artículo 33 del Decreto 2353 de 2015)
AFILIACIÓN EN EL RÉGIMEN CONTRIBUTIVO.
ARTÍCULO 2.1.4.1. AFILIADOS AL RÉGIMEN CONTRIBUTIVO. Pertenecerán al Régimen Contributivo del Sistema General de Seguridad Social en Salud:
1. Como cotizantes:
1.1. Todas aquellas personas nacionales o extranjeras, residentes en Colombia, vinculadas mediante contrato de trabajo que se rija por las normas colombianas, incluidas aquellas personas que presten sus servicios en las sedes diplomáticas y organismos internacionales acreditados en el país.
1.2. Los servidores públicos.
1.3. Los pensionados por jubilación, vejez, invalidez, sobrevivientes, sustitutos o pensión gracia tanto del sector público como del sector privado. En los casos de sustitución pensional o pensión de sobrevivientes deberá afiliarse la persona beneficiaria de dicha sustitución o pensión o el cabeza de los beneficiarios.
1.4 Los trabajadores independientes, los rentistas, los propietarios de las empresas y en general todas las personas residentes en el país, que no tengan vínculo contractual y reglamentario con algún empleador y cuyos ingresos mensuales sean iguales o superiores a un salario mínimo mensual legal vigente.
2. Como beneficiarios:
2.1 Los miembros del núcleo familiar del cotizante, de conformidad con lo previsto en el presente decreto, siempre y cuando no cumplan con alguna de las condiciones señaladas en el numeral 1 del presente artículo.
(Artículo 34 del Decreto 2353 de 2015)
ARTÍCULO 2.1.4.2. AFILIACIÓN OFICIOSA DE BENEFICIARIOS. Cuando una persona cumpla la condición para ser afiliado beneficiario y el cotizante se niegue a su inscripción dentro del núcleo familiar, la persona directamente o las comisarías de familia o los defensores de familia o las personerías municipales en su defecto, podrán realizar el registro en el Sistema de Afiliación Transaccional y la inscripción en la EPS del cotizante, aportando los documentos respectivos que prueban la calidad de beneficiario.
PARÁGRAFO. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, la afiliación oficiosa se hará directamente ante la EPS.
(Artículo 35 del Decreto 2353 de 2015)
ARTÍCULO 2.1.4.3. AFILIACIÓN CUANDO VARIOS MIEMBROS DEL NÚCLEO FAMILIAR SON COTIZANTES. Cuando los cónyuges, compañeros o compañeras permanentes, incluidas las parejas del mismo sexo de un mismo núcleo familiar, tengan la calidad de cotizantes, estos y sus beneficiarios deberán estar inscritos en la misma EPS. Se exceptúa de esta regla cuando uno de los cotizantes no resida en la misma entidad territorial y la EPS en la que se encuentre afiliado el otro cotizante y los beneficiarios no tenga cobertura en la misma y no haga uso del derecho a la portabilidad.
Si uno de los cónyuges, compañera o compañero permanente cotizantes dejare
de ostentar tal calidad, tanto este como los beneficiarios quedarán inscritos en cabeza del cónyuge que continúe cotizando.
PARÁGRAFO. El Sistema de Afiliación Transaccional dispondrá los instrumentos para garantizar que el núcleo familiar esté afiliado a la misma EPS.
(Artículo 36 del Decreto 2353 de 2015)
ARTÍCULO 2.1.4.4. INSCRIPCIÓN DE LOS PADRES EN EL NÚCLEO FAMILIAR. Cuando ambos cónyuges, compañeros o compañeras permanentes, incluidas las parejas del mismo sexo, tengan la calidad de cotizantes, se podrá inscribir en el núcleo familiar a los padres que dependan económicamente de uno de los cónyuges, compañeros o compañeras permanentes y no tengan la calidad de cotizantes, en concurrencia con los beneficiarios, los cuales quedarán inscritos con el otro cotizante.
Si uno de los cónyuges, compañera o compañero permanente cotizantes dejare de ostentar tal calidad, los padres podrán continuar inscritos en la misma EPS como afiliados adicionales, cancelando los valores correspondientes.
(Artículo 37 del Decreto 2353 de 2015)
ARTÍCULO 2.1.4.5. AFILIADO ADICIONAL. Cuando un afiliado cotizante tenga a su cargo otras personas que dependan económicamente de él y se encuentren hasta el cuarto grado de consanguinidad o segundo de afinidad y no cumplan los requisitos para ser cotizantes o beneficiarios en el régimen contributivo, podrá incluirlos en el núcleo familiar, pagando la UPC correspondiente a su grupo de edad, el per cápita para promoción y prevención, y un valor destinado a la Subcuenta de Solidaridad equivalente al 10% de la sumatoria del valor de los dos conceptos.
Este afiliado se denominará afiliado adicional y tiene derecho a la prestación de los servicios de salud del plan de beneficios. En ningún caso tendrá derecho a prestaciones económicas. El período mínimo de inscripción y pago por estos afiliados será mínimo de un (1) año salvo cuando el afiliado cotizante deja de reunir las condiciones para continuar como cotizante o cuando el afiliado adicional reúne las condiciones para inscribirse como cotizante.
(Artículo 38 del Decreto 2353 de 2015)
ARTÍCULO 2.1.4.6. AFILIACIONES COLECTIVAS. La afiliación al Sistema de Seguridad Social Integral podrá realizarse de manera colectiva, solamente a través de las asociaciones, agremiaciones y congregaciones religiosas autorizadas previamente por el Ministerio de Salud y Protección Social, en los términos y condiciones previstas en los artículos 3.2.6.1 a 3.2.6.13 del presente decreto.
Sin perjuicio de la inspección, vigilancia y control que las autoridades competentes realicen sobre el ejercicio ilegal de la afiliación colectiva, es obligación de las entidades administradoras del Sistema de Seguridad Social Integral y los operadores de información, verificar permanentemente que esta modalidad de afiliación sea ejercida exclusivamente por las entidades debidamente facultadas, para lo cual deberán consultar el listado de entidades autorizadas disponible en la página web del Ministerio de Salud y Protección Social, previo a la recepción de cualquier trámite de afiliación, recaudo de aportes y novedades, so pena de las sanciones que impongan los organismos de vigilancia y control competentes.
En caso de evidenciar que alguna entidad ejerce esta actividad sin la autorización correspondiente, las entidades administradoras del Sistema de Seguridad Social Integral y los operadores de información deberán informar a las autoridades respectivas para que se adelanten las acciones penales, administrativas y fiscales a que hubiere lugar.
(Artículo 39 del Decreto 2353 de 2015)
AFILIACIÓN AL RÉGIMEN SUBSIDIADO.
DISPOSICIONES GENERALES.
ARTÍCULO 2.1.5.1.1. AFILIADOS AL RÉGIMEN SUBSIDIADO. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> Son afiliados al Régimen Subsidiado las personas sin capacidad de pago para cubrir el monto total de la cotización al Régimen Contributivo y que no tienen las calidades para estar en el Régimen Especial o de Excepción; así como aquellos que cumplan una o varias de las siguientes condiciones:
1. Personas pobres o vulnerables, así clasificadas según la última metodología disponible del Sisbén, o el que haga sus veces, y conforme a los criterios de focalización que defina el Ministerio de Salud y Protección Social.
2. Personas no pobres o no vulnerables, clasificadas a partir de la última metodología disponible del Sisbén, o el que haga sus veces, que contribuyan solidariamente al Sistema General de Seguridad Social en Salud.
3. Personas focalizadas e identificadas a través de listados censales.
PARÁGRAFO 1o. Las condiciones de pertenencia al Régimen Contributivo o a un Régimen Especial o de Excepción prevalecen sobre las de pertenencia al Régimen Subsidiado, salvo lo dispuesto para la afiliación del recién nacido y las poblaciones especiales de niños, niñas, adolescentes y jóvenes en proceso administrativo para el restablecimiento de sus derechos, adolescentes a cargo del ICBF en el Sistema de Responsabilidad Penal para Adolescentes (SRPA), menores de edad desvinculados del conflicto armado bajo la protección del ICBF y población infantil vulnerable bajo protección en instituciones diferentes al ICBF. En consecuencia, cuando una persona reúna simultáneamente las condiciones para pertenecer al Régimen Contributivo, al Régimen Especial o al de Excepción o al Régimen Subsidiado, deberá registrarse e inscribirse a una EPS del Régimen Contributivo o afiliarse al Régimen Especial o de Excepción, según el caso.
PARÁGRAFO 2o. Cuando cualquier autoridad nacional o territorial advierta que un afiliado del Régimen Subsidiado cumple con las condiciones para pertenecer al Régimen Contributivo, informará dicha situación al municipio o distrito para que adelante las medidas tendientes a la terminación de la inscripción en la entidad promotora de salud. La omisión de esta obligación por parte de las autoridades territoriales dará lugar a las acciones disciplinarias, administrativas, fiscales y penales a que hubiere lugar.
ARTÍCULO 2.1.5.1.2 IDENTIFICACIÓN DE PERSONAS SUSCEPTIBLES DE AFILIACIÓN. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> La identificación de las personas susceptibles de afiliación al Régimen Subsidiado se realizará a través de la última metodología disponible del Sisbén, o el que haga sus veces, salvo las que se identifican a través de los listados censales. En el proceso de identificación de las personas susceptibles de afiliación, las entidades territoriales serán responsables de:
1. Buscar continuamente la población no afiliada, para lo cual podrán coordinar estrategias de búsqueda activa.
2. Gestionar la solicitud de la ficha de caracterización socioeconómica del Sisbén, o el que haga sus veces, en su última metodología disponible, para las personas afiliadas al Régimen Subsidiado que se encuentren clasificadas con metodologías anteriores, o que no cuenten con ella, y que no pertenezcan a alguna de las poblaciones identificadas a través de listados censales.
3. Promover la afiliación a todas aquellas personas que se encuentren en su territorio y que estén clasificadas según la última metodología del Sisbén, o el que haga sus veces.
ARTÍCULO 2.1.5.1.3 VERIFICACIÓN DE CONDICIONES EN EL RÉGIMEN SUBSIDIADO. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> Las entidades territoriales que identifiquen a partir de la encuesta Sisbén o de otros registros administrativos población que presuntamente no cumpla las condiciones para ser beneficiaria del Régimen Subsidiado, deberán realizar las siguientes actuaciones:
1. Cuando el afiliado no registre información en la base de datos del Sisbén, o el que haga sus veces, deberán verificar si se trata de población identificada a través de listado censal. Si el afiliado cumple con alguna de las condiciones allí previstas, la entidad territorial deberá actualizar la información del afiliado en la Base de Datos Única de Afiliados (BDUA), de conformidad con lo previsto en el artículo 7o de la Resolución número 1838 de 2019, o la norma que lo modifique, o sustituya.
2. De encontrar afiliados al Régimen Subsidiado sin información de la ficha de caracterización socioeconómica del Sisbén, o el que haga sus veces, en su última metodología, que no se trate de poblaciones especiales identificadas a través de listado censal, deberá gestionar la solicitud de la aplicación de la referida ficha y notificarles que cuentan con un periodo no superior a 4 meses para tener la clasificación.
3. Cuando el afiliado se encuentre clasificado según el Sisbén en su última metodología, o el que haga sus veces, como no pobre o no vulnerable, le notificará que, para continuar afiliado, deberá efectuar la contribución solidaria, o la cotización al Régimen Contributivo, según aplique.
4. Si efectuadas las anteriores gestiones encuentra población que presuntamente no cumple con las condiciones para ser beneficiaria del Régimen Subsidiado, deberá notificarles dicha situación, indicándoles que cuentan con diez (10) días hábiles para pronunciarse al respecto.
La entidad territorial revisará los argumentos expuestos por el afiliado y de no desvirtuarse la presunta existencia de capacidad de pago, procederá a la terminación de la inscripción en la entidad promotora de salud del Régimen Subsidiado a la cual se encontraba afiliado; de igual manera, se procederá si el afiliado no se pronuncia respecto de la información inicialmente suministrada por el departamento, municipio o distrito.
La actuación administrativa iniciada por la entidad territorial deberá atender a lo dispuesto en la Ley 1437 de 2011.
Resuelta la actuación administrativa de que trata este numeral, la entidad territorial informará lo pertinente a la UGPP y reportará el resultado de la actuación administrativa y su respectiva trazabilidad en el Sistema de Afiliación Transaccional (SAT) o la BDUA, o en los sistemas de información que los sustituyan, según corresponda.
Los soportes y detalle documental que sustenten las actuaciones efectuadas por las entidades territoriales deberán ser conservados por estas, por el tiempo legalmente establecido para estos documentos, y estar disponibles para la verificación por parte de las autoridades competentes y entes de control que requieran verificar la pertinencia y legalidad de estos.
ARTÍCULO 2.1.5.1.4. AFILIACIÓN DE OFICIO. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> Cuando una persona no se encuentre afiliada al Sistema General de Seguridad Social en Salud o se encuentre con novedad de terminación de la inscripción en la entidad promotora de salud, la institución prestadora de servicios de salud o la entidad territorial, según corresponda, efectuará la afiliación de manera inmediata, aplicando las siguientes reglas:
1. Verificará en la Base de Datos Única de Afiliados el estado de afiliación y su clasificación en la encuesta Sisbén, o el que haga sus veces.
2. Cuando la persona reúna las condiciones para pertenecer al Régimen Contributivo, la registrará en el Sistema de Afiliación Transaccional y la inscribirá en una entidad promotora de salud de dicho régimen autorizada para operar en el municipio o distrito de domicilio consultando para tal efecto la información que disponga el SAT.
3. Cuando la persona declare que no cumple las condiciones para pertenecer al Régimen Contributivo y se encuentre clasificada como pobre o vulnerable de acuerdo con la última metodología vigente del Sisbén, o el que haga sus veces, o pertenezca a alguna de las poblaciones que se identifican a través de listado censal, la registrará en el Sistema de Afiliación Transaccional y la inscribirá en una EPS del Régimen Subsidiado autorizada para operar en el respectivo municipio o distrito de domicilio.
4. Cuando la persona declare que no cumple las condiciones para pertenecer al Régimen Contributivo, que no se identifica a través de listado censal, y ha sido clasificada de acuerdo con la última metodología vigente del Sisbén, o el que haga sus veces, como no pobre o no vulnerable, la registrará en el Sistema de Afiliación Transaccional y la inscribirá a una EPS del Régimen Subsidiado autorizada para operar en el municipio o distrito de su domicilio, indicándole la fecha a partir de la cual deberá contribuir solidariamente al Sistema General de Seguridad Social en Salud, y la demás información señalada en el artículo 2.1.5.2.3 del presente decreto.
5. Cuando se trate de personas que no cuentan con la clasificación según la última metodología vigente del Sisbén, o el que haga sus veces, y no hacen parte de un listado censal, las registrará en el SAT e inscribirá transitoriamente en una EPS del Régimen Subsidiado autorizada para operar en el municipio o distrito de su domicilio.
Los afiliados de oficio a que alude este numeral deberán, dentro de los cinco (5) días hábiles siguientes a la inscripción en la EPS, solicitar la aplicación de la ficha de caracterización socioeconómica del Sisbén, o el que haga sus veces, ante la entidad territorial. La entidad territorial en un plazo no mayor a cuatro (4) meses contados a partir de la fecha de afiliación gestionará la aplicación de la ficha y dentro de este tiempo, una vez obtenidos los resultados, determinará el mecanismo de afiliación al Sistema General de Seguridad Social en Salud que corresponda.
Vencidos los cuatro (4) meses sin que se le haya aplicado la ficha de caracterización socioeconómica del Sisbén o el que haga sus veces procederá la terminación de la afiliación de oficio en los términos del numeral 9 del artículo 2.1.3.17 del presente decreto; sin embargo, la persona podrá inscribirse a una EPS del Régimen Subsidiado siempre y cuando cuente con la referida ficha o cumpla las condiciones para pertenecer a este o, al Régimen Contributivo en el caso que aplique.
La entidad territorial y las IPS afiliarán de oficio a las personas con documento de identidad válido de acuerdo con la normativa vigente y aplicable, y guardarán constancia de las acciones adelantadas.
La persona deberá elegir la EPS a la cual desea inscribirse; de no hacerlo, el Sistema de Afiliación Transaccional seleccionará de manera automática la EPS con mayor número de afiliados en la respectiva jurisdicción territorial, en cuyo caso corresponderá a la entidad territorial o a la Institución Prestadora de Servicios de Salud (IPS) informarle la EPS que le fue asignada. Sin embargo, la persona podrá ejercer el derecho a la libre escogencia de EPS dentro de los noventa (90) días calendario contados a partir de la fecha de la inscripción.
Efectuado el registro en el SAT y la afiliación de la persona en el Régimen Subsidiado o Contributivo, según corresponda, por parte del prestador o la entidad territorial, se notificará de manera automática dicha novedad a la entidad territorial, a la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES) y a la EPS correspondiente. De no poder realizar el reporte de esta novedad, se deberá realizar el procedimiento descrito en el artículo 6o de la Resolución número 1128 de 2020 o la norma que la modifique o sustituya.
La entidad territorial o la IPS, según corresponda, deberá informar por escrito al afiliado el resultado de la afiliación, la cual debe contener como mínimo la EPS seleccionada o asignada, los datos de contacto de dicha entidad. En caso de afiliarse mediante el mecanismo de contribución solidaria, deberá informar la tarifa a pagar y la demás información señalada en el artículo 2.1.5.2.3 del presente decreto.
PARÁGRAFO 1o. La afiliación de oficio se realizará respecto de la persona que cumpla los requisitos y condiciones previstos en este artículo, sin perjuicio de que esta se encuentre obligada a afiliar a los demás integrantes de su núcleo familiar.
PARÁGRAFO 2o. El municipio o distrito dentro del plazo establecido en el numeral 5 de este artículo informará lo señalado en el artículo 2.1.5.2.3 de este decreto, a quienes cumplan con las condiciones para contribuir solidariamente al Sistema.
AFILIACIÓN AL RÉGIMEN SUBSIDIADO A TRAVÉS DEL MECANISMO DE CONTRIBUCIÓN SOLIDARIA.
ARTÍCULO 2.1.5.2.1. CONTRIBUCIÓN SOLIDARIA EN EL RÉGIMEN SUBSIDIADO. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> La contribución solidaria es un mecanismo de afiliación al Régimen Subsidiado en salud para la población clasificada de acuerdo con la última metodología del Sisbén, o el que haga sus veces, como no pobre o no vulnerable y que no cumpla los requisitos para ser cotizante o beneficiaria en el Régimen Contributivo, quienes para los efectos pagarán la tarifa establecida por el Ministerio de Salud y Protección Social, de acuerdo con su capacidad de pago parcial.
Las afiliadas cabeza de familia podrán acceder al reconocimiento de una compensación de maternidad proporcional a la tarifa de la contribución realizada, en los términos del artículo 5o de la Ley 2114 de 2021.
PARÁGRAFO 1o. Los afiliados al Régimen Subsidiado a través del mecanismo de contribución solidaria estarán sujetos a pagos compartidos, cuotas moderadoras y deducibles.
PARÁGRAFO 2o. La contribución solidaria corresponderá a la suma de las tarifas por cada uno de los miembros mayores de edad del núcleo familiar, de acuerdo con la clasificación en el Sisbén en su última metodología, o el que haga sus veces, cuyo pago estará a cargo del cabeza de familia.
ARTÍCULO 2.1.5.2.2. AFILIADOS AL RÉGIMEN SUBSIDIADO A TRAVÉS DEL MECANISMO DE CONTRIBUCIÓN SOLIDARIA. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> Serán afiliados al Régimen Subsidiado a través del mecanismo de contribución solidaria las personas clasificadas de acuerdo con la última metodología del Sisbén, o el que haga sus veces, como no pobres o no vulnerables incluyendo los menores de edad que hagan parte del núcleo familiar.
Así mismo podrán ser afiliados adicionales como beneficiarios del cabeza de familia, aquellas personas que dependan económicamente de este, no cumplan los requisitos para ser cotizantes o beneficiarios en el Régimen Contributivo, se encuentren hasta el cuarto grado de consanguinidad o segundo de afinidad y sean clasificadas como no pobres o no vulnerables según la última metodología de la encuesta Sisbén, o el que haga sus veces. El pago de la tarifa del afiliado adicional será realizado por el cabeza de familia de acuerdo con la ficha de caracterización socioeconómica del Sisbén, o el que haga sus veces, de este afiliado adicional.
ARTÍCULO 2.1.5.2.3. INFORMACIÓN DE LA CONDICIÓN DE AFILIADO MEDIANTE CONTRIBUCIÓN SOLIDARIA. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> Los municipios, distritos y departamentos con áreas no municipalizadas deberán informar a los afiliados al Régimen Subsidiado que deben contribuir solidariamente al Sistema General de Seguridad Social en Salud, lo siguiente:
1. Su clasificación conforme con la ficha de caracterización socioeconómica del Sisbén en su última metodología o el que haga sus veces.
2. La obligación de reportar los integrantes de su núcleo familiar, en caso de existir, para su afiliación a través del Sistema de Afiliación Transaccional (SAT), la EPS, o de los instrumentos que disponga el Ministerio de Salud y Protección Social.
3. La tarifa que les corresponde cancelar por cada uno de los integrantes de su núcleo familiar, mayores de 18 años, y el monto total por su núcleo.
4. La fecha a partir de la cual deben contribuir.
5. Los canales de pago.
PARÁGRAFO. Con el fin de que las entidades territoriales identifiquen las personas y sus núcleos familiares susceptibles de afiliación al Régimen Subsidiado a través del mecanismo de contribución solidaria, la ADRES dispondrá a estas, a las EPS y al Ministerio de Salud y Protección Social, la información resultante de los cruces de la información contenida en la Base de Datos Única de Afiliados (BDUA) y en el Sisbén, conforme a la metodología que para el efecto defina dicha entidad.
ARTÍCULO 2.1.5.2.4. RESPONSABILIDADES DE LAS EPS EN EL PROCESO DE AFILIACIÓN AL RÉGIMEN SUBSIDIADO A TRAVÉS DEL MECANISMO DE CONTRIBUCIÓN SOLIDARIA. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> Las EPS deberán, en el marco de sus competencias, informar a sus afiliados que estén clasificados dentro de los grupos del Sisbén en el mecanismo de contribución solidaria, el resultado de la clasificación en la última metodología, la obligación de reportar los integrantes de su núcleo familiar, la tarifa de la contribución solidaria que les corresponde asumir por cada uno de los miembros del núcleo familiar y los canales dispuestos para el pago del monto total.
Asimismo, cuando se trate de personas sin afiliación que cumplan con las condiciones para la contribución solidaria, las EPS podrán realizar las afiliaciones y reportarán estas novedades en el Sistema Integral de Información del Sector Salud.
ARTÍCULO 2.1.5.2.5. RECAUDO DE LA CONTRIBUCIÓN SOLIDARIA. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> La ADRES aplicará las tarifas determinadas por el Ministerio de Salud y Protección Social y las pondrá a disposición de los afiliados, de las entidades territoriales y de las EPS, y las recaudará a través de los mecanismos habilitados para ello. Para el efecto, la ADRES podrá abrir cuentas de recaudo con las entidades financieras vigiladas por la Superintendencia Financiera de Colombia, suscribir directamente contratos de recaudo con las sociedades especializadas en depósitos y pagos electrónicos o a través de servicios de administración de redes de pago de bajo valor, habilitadas para el efecto, garantizando la cobertura para los afiliados a nivel nacional.
PARÁGRAFO 1o. El recaudo que se perciba por la contribución solidaria hará unidad de caja para el pago del aseguramiento.
PARÁGRAFO 2o. El pago de la contribución solidaria para los afiliados obligatorios al Piso de Protección Social estará a cargo de estos.
ARTÍCULO 2.1.5.2.6 FECHA DE INICIO DEL ASEGURAMIENTO Y PLAZO PARA PAGAR LA CONTRIBUCIÓN SOLIDARIA. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> Los afiliados al Régimen Subsidiado a través del mecanismo de contribución solidaria estarán asegurados a partir de la fecha de su inscripción a través del Sistema de Afiliación Transaccional o directamente ante la EPS y deberán efectuar el pago durante el mes siguiente a aquel en el que se efectúe su afiliación.
El pago de la contribución se realizará mes vencido y podrá efectuarse hasta el último día hábil de ese mes. Los pagos realizados con posterioridad a esa fecha causarán intereses moratorios a la tasa prevista en el artículo 635 del Estatuto Tributario.
PARÁGRAFO. Cuando las personas realicen la afiliación por primera vez en contribución solidaria o cuando reanuden el pago de la contribución, podrán efectuar el pago proporcional a los días del mes desde que se afiliaron en este mecanismo y tendrán desde ese momento derecho a los servicios de salud.
ARTÍCULO 2.1.5.2.7. EFECTOS DE LA MORA EN EL PAGO DE LA CONTRIBUCIÓN SOLIDARIA. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> El no pago por dos (2) períodos de la contribución solidaria dará lugar a la suspensión de la afiliación del cabeza de familia y de su núcleo familiar.
Durante el periodo de mora, la EPS tendrá derecho al reconocimiento de las UPC, una vez haya obtenido el recaudo de las contribuciones adeudadas y haya garantizado la prestación de los servicios de salud durante ese periodo.
Durante el periodo de suspensión de la afiliación, es decir, vencidos los dos meses de mora, los servicios que demande el afiliado les serán prestados a través de la red pública y deberán asumir la tarifa plena de los mismos. Durante este periodo no habrá lugar al reconocimiento de la UPC.
La suspensión de la afiliación no aplicará para efectos de la atención en salud de: (i) las mujeres gestantes hasta por el periodo de gestación; (ii) los menores de edad hasta por un término máximo de doce (12) períodos de cotización en mora, y (iii) afiliados con tratamientos en curso, sea en atención ambulatoria, con internación, de urgencias, domiciliaria o inicial de urgencias, a quienes la EPS en la cual se encuentran inscritos les deberá garantizar la continuidad de la prestación de los servicios de salud hasta por cuatro (4) períodos consecutivos de mora. Vencidos dichos términos se les garantizará la continuidad de la prestación de los servicios de salud a través de los prestadores de la red pública, sin afectar su seguridad e integridad en los términos previstos en el presente decreto.
PARÁGRAFO 1o. Los afiliados al Régimen Subsidiado que se encuentren en mora por concepto del pago de la contribución solidaria y haciendo uso de la movilidad accedan al Régimen Contributivo, podrán vincularse a este último, sin perjuicio de la obligación del afiliado o cabeza de hogar de ponerse al día en el pago de sus obligaciones para con el Sistema. Igual ocurrirá tratándose de personas que afiliadas al Régimen Contributivo, presenten saldos en mora y cumplan los requisitos para afiliarse al Régimen Subsidiado mediante contribución solidaria.
PARÁGRAFO 2o. La ADRES entregará a las EPS la relación de los periodos pagados, para que estas entidades realicen la gestión frente a la mora y la suspensión de sus afiliados, según corresponda.
PARÁGRAFO 3o. La ADRES podrá aplicar reintegros de la UPC a que haya lugar, en los casos de mora en el pago de la contribución solidaria.
ARTÍCULO 2.1.5.2.8. ESTADO DE CUENTA DE LA CONTRIBUCIÓN SOLIDARIA. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> La Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES) entregará mensualmente, dentro de los diez (10) primeros días hábiles de cada mes con corte al último día del mes inmediatamente anterior, el estado de cuenta de la contribución solidaria a las EPS y a la UGPP, para que cada entidad, de acuerdo con sus competencias, realice las actuaciones relacionadas con el cobro de las contribuciones solidarias en mora.
ARTÍCULO 2.1.5.2.9. GESTIÓN DE COBRO DE LA CONTRIBUCIÓN SOLIDARIA EN MORA. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> Las EPS realizarán la gestión de cobro de las contribuciones solidarias pendientes de pago y de los intereses moratorios que se generen y reportarán a la ADRES, su gestión y los gastos consolidados en los que incurran, en las condiciones que defina esa administradora.
El Ministerio de Salud y Protección Social definirá anualmente el porcentaje sobre los rendimientos financieros generados por el recaudo del mecanismo de contribución solidaria, destinados a financiar las actividades asociadas a la gestión de recuperación de las contribuciones en mora.
El reconocimiento de los rendimientos financieros se autorizará una vez la EPS entregue a la ADRES el último día hábil de cada mes, la información sobre las actividades asociadas a la gestión de recuperación de las contribuciones solidarias en mora.
ARTÍCULO 2.1.5.2.10. DEVOLUCIÓN DEL PAGO ERRÓNEO DE LA CONTRIBUCIÓN SOLIDARIA. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> Los aportantes podrán solicitar a la ADRES la devolución de la contribución solidaria cuando se efectúe de manera errónea o sin que haya lugar a la misma, dentro de los doce (12) meses siguientes a la fecha de pago. La ADRES definirá las condiciones técnicas y operativas relativas a la solicitud y al procedimiento de devolución.
AFILIACIÓN AL RÉGIMEN SUBSIDIADO A TRAVÉS DE LISTADOS CENSALES.
ARTÍCULO 2.1.5.3.1. LISTADOS CENSALES. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> Los listados censales son el instrumento a través del cual se focaliza e identifica a la población especial, entendida esta en los términos del numeral 13 del artículo 2.1.1.3 de este decreto. Serán responsables de la generación del listado y de la elección de la EPS de la población a su cargo, así:
| POBLACIONES ESPECIALES | RESPONSABLE DE LA GENERACIÓN DEL LISTADO CENSAL | RESPONSABLE DE ELEGIR EPS |
| 1. Niños, niñas, adolescentes y jóvenes en proceso administrativo para el restablecimiento de sus derechos | Instituto Colombiano de Bienestar Familiar (ICBF) | Instituto Colombiano de Bienestar Familiar (ICBF) |
| 2. Menores de edad desvinculados del conflicto armado bajo la protección del ICBF. | ||
| 3. Adolescentes y jóvenes a cargo del ICBF en el Sistema de Responsabilidad Penal para Adolescentes (SRPA). | ||
| POBLACIONES ESPECIALES | RESPONSABLE DE LA GENERACIÓN DEL LISTADO CENSAL | RESPONSABLE DE ELEGIR EPS |
| 4. Personas que dejen de ser madres comunitarias o madres sustitutas y sean beneficiarias del subsidio de la Subcuenta de Subsistencia del Fondo de Solidaridad Pensional, en los términos de los artículos 164 de la Ley 1450 de 2011 y 111 de la Ley 1769 de 2015. | Libre elección | |
| 5. Población infantil vulnerable bajo protección en instituciones diferentes al ICBF. | Alcaldía municipal o distrital y departamentos con áreas no municipalizadas | Alcaldía municipal o distrital y departamentos con áreas no municipalizadas |
| 6. Adultos mayores de escasos recursos y en estado de abandono en centros de protección. | ||
| 7. Migrantes colombianos repatriados, que han retomado voluntariamente al país, o han sido deportados o expulsados de la República Bolivariana de Venezuela y su núcleo familiar. | Libre elección | |
| 8. Población habitante de calle. | Alcaldía municipal | |
| 9. Población privada de la libertad a cargo de las entidades territoriales del orden departamental, distrital o municipal e inimputables por trastorno mental en cumplimiento de medida de seguridad | o distrital y departamentos con áreas no municipalizadas | |
| 10. Adultos con discapacidad entre 18 y 60 años, de escasos recursos y en estado de abandono, que se encuentren en centros de protección. | ||
| 11. Población desmovilizada y/o miembros que celebren acuerdos de paz con el gobierno nacional, su núcleo familiar, cuando el cabeza de familia fallezca, se mantendrá la afiliación de su núcleo familiar. | Agencia Colombiana para la Reintegración, o la entidad que haga sus veces | Libre elección |
| 12. Comunidades indígenas incluida la población recluida en centros de armonización. | Autoridad indígena | Libre elección por la comunidad según Ley 691 de 2011 |
| 13. Víctimas del conflicto armado incluidas en el registro único de víctimas de conformidad con la Ley 1448 de 2011, | Unidad Administrativa Especial para la Atención y Reparación Integral a las Víctimas | Libre elección |
| 14. Población Rom. | Autoridad legítimamente constituida (SheroRom o portavoz de cada Kumpania), reconocida por el Ministerio del Interior. | Libre elección |
| 15. Personas incluidas en el programa de protección a testigos. | Fiscalía General de la Nación | Fiscalía General de la Nación |
| 16. Población Privada de la Libertad a cargo del Inpec en prisión domiciliaria, que no pertenecen al Régimen Contributivo o a un Régimen Especial o de Excepción. | Inpec | Libre elección e Inpec |
| 17. Voluntarios acreditados y activos de la Defensa Colombiana, Cruz Roja Colombiana y cuerpo de bomberos, así como su núcleo familiar, salvo que sean cotizantes o beneficiarios del Régimen Contributivo. | Defensa Civil Colombiana, Cruz Roja Colombiana y cuerpo de bomberos, según pertenezca el voluntario. | Libre elección |
| 18. Veteranos de la fuerza pública de que trata el parágrafo 2 del artículo 2.3.1.8.3.4.1. del Decreto número 1070 de 2015, siempre y cuando no se encuentren cubiertos por el Sistema de Salud de las Fuerzas Militares y de Policía Nacional u otro régimen Exceptuado o Especial y no reúnan las condiciones para pertenecer al Régimen Contributivo | Ministerio de Defensa Nacional | Libre elección |
PARÁGRAFO 1o. Las entidades responsables de elaborar los listados censales de la población señalada en los numerales 1, 2, 3, 5, 6, 10 y 16 deberán definir lineamientos internos homogéneos para la elección de EPS, que tenga en cuenta la utilización de indicadores de calidad, la cobertura territorial de esta y la red prestadora adscrita, entre otros.
PARÁGRAFO 2o. Cuando varíe la situación socioeconómica de las personas beneficiarias del numeral 4 y ello las haga potenciales afiliadas al Régimen Contributivo, estas estarán obligadas a informar dicha situación a la EPS respectiva, que deberá reportar al ICBF lo pertinente para su actualización en el listado censal.
PARÁGRAFO 3o. La atención en salud de la población privada de la libertad a cargo de las entidades territoriales del orden departamental, distrital o municipal o a cargo del Instituto Nacional Penitenciario y Carcelario -INPEC, se garantizará conforme a lo dispuesto en el Capítulo 11, Título 1 de la Parte 2 del Libro 2 del Decreto número 1069 de 2015, Decreto Único Reglamentario del Sector Justicia y del Derecho, y las normas que lo modifiquen o sustituyan.
ARTÍCULO 2.1.5.3.2. LISTADOS CENSALES DE COMUNIDADES INDÍGENAS Y ROM. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> Las reglas de afiliación y el reporte de novedades de la población indígena y de las comunidades Rom se regirán por las normas vigentes, hasta tanto el Gobierno nacional reglamente la afiliación y los instrumentos para garantizar la continuidad en la afiliación y el goce efectivo del derecho a la salud de esta población; evento en el cual, se adelantará la consulta previa. Las autoridades tradicionales y legítimas indígenas y Rom podrán solicitar la aplicación de la ficha de caracterización socioeconómica del Sisbén, o el que haga sus veces, sin que ello limite su derecho al acceso a los servicios en salud.
Cuando la población beneficiaria identificada a través del listado censal no coincida con la población indígena certificada por el Departamento Administrativo Nacional de Estadística (DANE), la autoridad municipal competente lo verificará y validará de manera conjunta con la autoridad tradicional para efectos del registro individual en la base de datos de beneficiarios y afiliados del Régimen Subsidiado de Salud.
El listado censal de la población Rom deberá ser registrado y verificado por el municipio o distrito en donde se encuentren la respectiva Kumpania.
ARTÍCULO 2.1.5.3.3. RESPONSABILIDADES DE LAS ENTIDADES GENERADORAS DE LOS LISTADOS CENSALES. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> Corresponde a las entidades responsables de la generación de los listados censales:
1. Garantizar la idoneidad y calidad de la información registrada en los listados censales.
2. Cumplir con las variables que permitan la identificación plena de la persona, con las condiciones y la estructura de datos definida por el Ministerio de Salud y Protección Social.
3. Reportar los listados censales y las novedades que determinen la inclusión y exclusión de la población especial a su cargo, de acuerdo con la periodicidad, el procedimiento y las condiciones que señale el Ministerio de Salud y Protección Social.
4. Registrar las novedades de afiliación de la población a su cargo a través del SAT, una vez se encuentren disponibles las funcionalidades.
OTRAS POBLACIONES BENEFICIARIAS DEL RÉGIMEN SUBSIDIADO.
ARTÍCULO 2.1.5.4.1 MIGRANTES VENEZOLANOS AFILIADOS AL RÉGIMEN SUBSIDIADO. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> Los migrantes venezolanos con documento de identificación válido deberán acreditar las condiciones de pobreza y vulnerabilidad para acceder al Régimen Subsidiado. Para tal efecto, la entidad territorial deberá gestionar la aplicación de la ficha de caracterización socioeconómica del Sisbén en su última metodología, o el que haga sus veces, en los términos previstos en este Título, lo que determinará las condiciones para acceder a este régimen o al Régimen Contributivo. Asimismo, podrán ser afiliados de oficio de conformidad con lo señalado en el artículo 2.1.5.1.4. del presente decreto.
Corresponde a este afiliado acreditar su permanencia en el país actualizando la información de su domicilio cada cuatro (4) meses contados a partir de la última actualización, ante el municipio o distrito en el que se encuentre domiciliado, el que deberá reportar esta información en el Sistema de Afiliación Transaccional. Dicho Sistema notificará las novedades a la entidad territorial, a la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES) y a la EPS.
La entidad territorial reportará la novedad de terminación de la inscripción en el Sistema de Afiliación Transaccional (SAT), o la registrará en la Base de Datos Única de Afiliados (BDUA) cuando el migrante venezolano afiliado no haya acreditado su permanencia en el país. La última entidad territorial que actualizó la información de su domicilio será la responsable de reportar la novedad de terminación de inscripción en la EPS.
Con la novedad de terminación de la inscripción en la EPS, cesará para esta la obligación de garantizar la prestación de los servicios de salud del Plan de Beneficios, y el pago de la UPC por parte de la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES), sin perjuicio de la validación de la vigencia del documento de identificación que realice dicha Administradora para el pago de la Unidad de Pago por Capitación (UPC).
ARTÍCULO 2.1.5.4.2 AFILIACIÓN DE LAS PERSONAS QUE SE ENCUENTREN DETENIDAS SIN CONDENA O CUMPLIENDO MEDIDA DE ASEGURAMIENTO EN CENTROS DE DETENCIÓN TRANSITORIA. <Artículo subrogado por el artículo 3 del Decreto 616 de 2022. El nuevo texto es el siguiente:> Durante el término de la emergencia sanitaria, declarada por el Ministerio de Salud y Protección Social, con ocasión de la pandemia por el Coronavirus - Covid-19, la afiliación de las personas que se encuentren detenidas sin condena o estén cumpliendo medida de aseguramiento en centros de detención transitoria como Unidades de Reacción Inmediata (URI), estaciones de policía u otra institución del Estado que brinde dicho servicio, se adelantará conforme con las siguientes reglas:
1. La persona que se encuentre afiliada al Sistema General de Seguridad Social en Salud (SGSSS), o a un Régimen Especial o de Excepción en salud, mantendrá la afiliación a este, así como aquellas a cargo del Inpec.
2. Las personas que no se encuentren afiliadas al Sistema General de Seguridad Social en Salud y que no tengan capacidad de pago, serán afiliadas al Régimen Subsidiado. La afiliación se realizará mediante listado censal, que será elaborado por las entidades territoriales del orden municipal, distrital y los departamentos con zonas no municipalizadas, según sea el caso, con base en la información diaria que les entregue de manera coordinada, oportuna y completa la Policía Nacional y la Fiscalía General de la Nación.
Esta población quedará afiliada a la EPS del Régimen Subsidiado que tenga mayor cobertura en el respectivo territorio, y que no cuente con medida administrativa que limite su capacidad para realizar nuevas afiliaciones y para aceptar traslados ordenada por la Superintendencia Nacional de Salud.
PARÁGRAFO 1o. En el evento que la persona sea trasladada a un establecimiento penitenciario y carcelario del orden nacional, aplicará lo dispuesto en la normatividad vigente, respecto a la prestación de los servicios de salud a las personas privadas de la libertad bajo la custodia y vigilancia del Instituto Nacional Penitenciario y Carcelario (Inpec), siendo obligación de esta, la USPEC y del Fondo Nacional de Salud de las Personas Privadas de la Libertad realizar las gestiones para garantizar la atención en salud de la población a su cargo.
PARÁGRAFO 2o. Una vez finalice la medida de aseguramiento en los centros de detención transitoria como unidades de reacción inmediata, estaciones de policía u otra institución del Estado que brindan dicho servicio, las entidades territoriales en el marco de sus competencias, deberán ejecutar acciones de verificación frente a la población contemplada en el numeral 2 del presente artículo, en relación con el cumplimiento o no de las condiciones para continuar en el Régimen Subsidiado y reportar las novedades que correspondan según el caso.
NOVEDADES.
ARTÍCULO 2.1.6.1. NOVEDADES. La actualización de datos y los cambios que afectan el estado de la afiliación, la condición del afiliado, la pertenencia a un régimen o la inscripción a una EPS que se produzcan con posterioridad a la afiliación, se considerarán novedades que actualizan la información de los afiliados en el Sistema de Afiliación Transaccional, y se registrarán o reportarán por los responsables según lo previsto en la presente Parte.
El registro de las novedades implica la declaración de la veracidad de los datos informados y del cumplimiento de las condiciones para pertenecer al régimen contributivo o al régimen subsidiado.
PARÁGRAFO 1o. Mientras no entre en operación el Sistema de Afiliación Transaccional, las novedades se reportarán al administrador de la base de datos de afiliados conforme a la normativa vigente.
PARÁGRAFO 2o. Hasta tanto entre en operación el Sistema de Afiliación Transaccional las novedades del estado de afiliación deberán reportarse por las EPS y las entidades territoriales a más tardar dentro de los dos (2) meses siguientes contados a partir del primer día del mes calendario en que esta se produce. Si la novedad se reporta con posterioridad a dicho término, el reconocimiento de la UPC se efectuará a partir de la fecha del reporte de la novedad.
Las novedades generadas con anterioridad al 3 de diciembre de 2015 con independencia al período al que correspondan deberán ser reportadas en los términos y las condiciones que para tal efecto defina el Ministerio de Salud y Protección Social.
(Artículo 43 del Decreto 2353 de 2015)
ARTÍCULO 2.1.6.2. REPORTE DE NOVEDADES PARA TRABAJADORES DEPENDIENTES. El trabajador será responsable, al momento de la vinculación laboral, de afiliarse al Sistema General de Seguridad Social en Salud, si aún no se encuentra afiliado, y de registrar en el Sistema de Afiliación Transaccional las novedades de ingreso como trabajador dependiente y de movilidad si se encontraba afiliado en el régimen subsidiado. También será responsable de registrar las novedades de traslado y de movilidad, inclusión o exclusión de beneficiarios, actualización de datos y las demás que defina el Ministerio de Salud y Protección Social y utilizará los medios que se dispondrán para tal fin.
El empleador será responsable de registrar en el Sistema de Afiliación Transaccional, las novedades de la vinculación y desvinculación laboral de un trabajador y las novedades de la relación laboral que puedan afectar su afiliación, sin perjuicio de su reporte a través de la Planilla Integrada de Liquidación de Aportes. Lo previsto en el presente inciso aplica a las Entidades Administradoras del Programa Hogares Comunitarios de Bienestar contratadas por el ICBF en calidad de empleadores.
Si el trabajador no aparece inscrito en alguna EPS y no manifiesta el nombre de la entidad a la cual desea inscribirse, corresponderá al empleador, al efectuar la inscripción, registrar tal circunstancia y el Sistema de Afiliación Transaccional asignará la EPS en la cual quedará inscrito como mínimo por el término de tres (3) meses, de lo cual informará al trabajador.
Serán de cargo del empleador las prestaciones económicas y los servicios de salud a que tenga derecho el trabajador dependiente y su núcleo familiar durante el tiempo que transcurra entre la vinculación laboral y el registro de la novedad.
PARÁGRAFO. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, las novedades previstas en el presente artículo serán reportadas por los empleadores y los trabajadores, en el formulario físico que adopte el Ministerio de Salud y Protección Social directamente a las EPS y estas las reportarán a la Base de Datos de Afiliados del Sistema conforme a la normativa vigente. Cuando hubiere lugar a la selección de EPS por la ausencia de información del empleado, la hará el empleador.
(Artículo 44 del Decreto 2353 de 2015)
ARTÍCULO 2.1.6.3. REPORTE DE NOVEDADES PARA TRABAJADORES INDEPENDIENTES. Los afiliados al régimen contributivo en calidad de independientes son responsables de realizar su afiliación y de registrar las novedades en el Sistema de Afiliación Transaccional.
<Inciso derogado por el artículo 7 del Decreto 1273 de 2018>
En el caso de las afiliaciones colectivas, las novedades serán reportadas por las entidades autorizadas para realizar la afiliación colectiva, de conformidad con lo establecido en los artículos 3.2.6.1 a 3.2.6.13 del presente decreto.
PARÁGRAFO. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, las entidades responsables de la afiliación colectiva reportarán directamente a las EPS las novedades de sus trabajadores independientes agremiados o asociados.
(Artículo 45 del Decreto 2353 de 2015)
ARTÍCULO 2.1.6.4. REPORTE DE NOVEDADES EN LA CONDICIÓN DE LOS BENEFICIARIOS. Los trabajadores dependientes e independientes son responsables de registrar en el Sistema de Afiliación Transaccional, todas las novedades que se presenten en la condición de sus beneficiarios; también lo harán respecto de sus afiliados adicionales, si se hace uso de la figura prevista en el artículo 2.1.4.5. de la presente Parte.
Los beneficiarios serán responsables de registrar la novedad de fallecimiento del afiliado cotizante.
PARÁGRAFO. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, las novedades previstas en el presente artículo se reportarán por los responsables directamente a la EPS.
(Artículo 46 del Decreto 2353 de 2015)
ARTÍCULO 2.1.6.5. REPORTE DE NOVEDADES DE LOS PENSIONADOS. Los pensionados o el cabeza de los beneficiarios cuando se trate de pensión sustitutiva, en su condición de cotizantes al régimen contributivo, son responsables de registrar directamente la novedad de su condición de pensionados, así como las novedades de traslado, inclusión o exclusión de beneficiarios, actualización de datos y las demás que defina el Ministerio de Salud y Protección Social.
Si el pensionado no aparece inscrito en alguna EPS o afiliado a un régimen exceptuado o especial y dentro del término de ejecutoria del acto de reconocimiento de la pensión no manifiesta el nombre de la entidad en la cual desea inscribirse, corresponderá a la administradora de pensiones, al efectuar la inscripción, registrar tal circunstancia y el Sistema de Afiliación Transaccional asignará la EPS en la cual quedará inscrito como mínimo por el término de tres (3) meses.
PARÁGRAFO. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, los pensionados adelantarán la afiliación y reporte de las novedades directamente a la EPS en el formulario físico que adopte el Ministerio de Salud y Protección Social directamente a las EPS y estas las reportarán a la Base de Datos de Afiliados del Sistema conforme a la normativa vigente. Cuando hubiere lugar a la selección de EPS por la ausencia de información del pensionado, la efectuará la administradora de pensiones, para lo cual deberá consultar la base de datos de afiliados vigente.
(Artículo 47 del Decreto 2353 de 2015)
ARTÍCULO 2.1.6.6. REPORTE DE NOVEDADES EN EL RÉGIMEN SUBSIDIADO. El afiliado cabeza de familia es responsable de registrar en el Sistema de Afiliación Transaccional las novedades referidas a la identificación y actualización de sus datos y las de su núcleo familiar, así como las de traslado y de movilidad.
Las entidades territoriales validarán y verificarán las novedades presentadas por los afiliados y reportarán las de su competencia.
PARÁGRAFO. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, los afiliados serán los responsables de radicar y tramitar las solicitudes de traslado y de movilidad directamente ante la EPS y las EPS lo serán de reportar las novedades de ingreso, retiro, movilidad y traslado en el régimen subsidiado de sus afiliados y de informar al afiliado en el momento de presentarse la novedad. Las entidades territoriales validarán y verificarán las novedades presentadas por las EPS y reportarán las de su competencia.
(Artículo 48 del Decreto 2353 de 2015)
TRASLADOS Y MOVILIDAD.
ARTÍCULO 2.1.7.1. DERECHO A LA LIBRE ESCOGENCIA DE EPS. En el Sistema General de Seguridad Social en Salud la elección de EPS se hará directamente por el afiliado de manera libre y voluntaria. Se exceptúan de esta regla, las circunstancias de afiliación reguladas en los artículos 2.1.11.1 a 2.1.11.12 del presente decreto y en los casos de afiliación previstos en los artículos 2.1.5.1*2 parágrafo 3, 2.1.5.3*1,2, 2.1.6.2 y 2.1.6.4 del presente decreto o cuando la realice la Unidad Administrativa Especial de Gestión Pensional y Contribuciones Parafiscales de la Protección Social (UGPP) de acuerdo con el artículo 2.12.1.6 del Título 1 de la Parte 12 del Libro 2 del Decreto 1068 de 2015.
(Artículo 49 del Decreto 2353 de 2015)
ARTÍCULO 2.1.7.2. CONDICIONES PARA EL TRASLADO ENTRE ENTIDADES PROMOTORAS DE SALUD. Para el traslado entre Entidades Promotoras de Salud, el afiliado deberá cumplir las siguientes condiciones:
1. El registro de la solicitud de traslado por parte del afiliado cotizante o cabeza de familia podrá efectuarse en cualquier día del mes.
2. Encontrarse inscrito en la misma EPS por un período mínimo de trescientos sesenta (360) días continuos o discontinuos contados a partir del momento de la inscripción. En el régimen contributivo el término previsto se contará a partir de la fecha de inscripción del afiliado cotizante y en el régimen subsidiado se contará a partir del momento de la inscripción del cabeza de familia. Si se trata de un beneficiario que adquiere las condiciones para ser cotizante, este término se contará a partir de la fecha de su inscripción como beneficiario.
3. No estar el afiliado cotizante o cualquier miembro de su núcleo familiar internado en una institución prestadora de servicios de salud.
4. Estar el cotizante independiente a paz y salvo en el pago de las cotizaciones al Sistema General de Seguridad Social en Salud.
5. Inscribir en la solicitud de traslado a todo el núcleo familiar.
Cuando se trate del traslado de EPS entre regímenes diferentes, si no se cumplen la totalidad de las condiciones previstas en el presente artículo, los afiliados que puedan realizar la movilidad deberán permanecer en la misma EPS y reportar dicha novedad. Una vez cumplan las condiciones, podrán trasladarse a una EPS del otro régimen.
Cuando el afiliado del régimen subsidiado adquiere la condición de cotizante por el inicio de un vínculo laboral o contractual con posterioridad a los cinco (5) primeros días del mes, el traslado de EPS entre regímenes diferentes podrá efectuarse con posterioridad a dicho término. Hasta tanto se haga efectivo el traslado, se deberá registrar la novedad de movilidad.
Cuando el afiliado perteneciente al régimen subsidiado adquiere un vínculo laboral con una duración inferior a doce (12) meses y la EPS del régimen contributivo a la cual quiere trasladarse no tiene red prestadora en el municipio en el cual le practicaron la encuesta SISBEN al afiliado, este deberá permanecer en la misma EPS del régimen subsidiado y registrar la novedad de movilidad. Este control se efectuará a través del Sistema de Afiliación Transaccional.
PARÁGRAFO 1o. Cuando el afiliado cotizante o el cabeza de familia haya ostentado diferentes calidades como cotizante, beneficiario, afiliado adicional o afiliado al régimen subsidiado, para efectos de establecer el cumplimiento del período mínimo de permanencia, se sumarán todos los días de inscripción en la misma EPS.
El término previsto en el numeral 2 del presente artículo se contabilizará desde la fecha de inscripción inicial, teniendo en cuenta todos los días de inscripción en la misma EPS del afiliado cotizante o cabeza de familia, descontando los días de suspensión de la afiliación o de terminación de la inscripción. Cuando el afiliado deba inscribirse nuevamente en la EPS por efecto de la terminación de la inscripción o cuando se levante la suspensión por mora en el pago de los aportes, el nuevo término se acumulará al anterior.
PARÁGRAFO 2o. En el régimen subsidiado el traslado para las poblaciones especiales se efectuará por las mismas entidades o personas señaladas en el artículo 2.1.5.1.*1 de la presente Parte.
(Artículo 50 del Decreto 2353 de 2015)
ARTÍCULO 2.1.7.3. EXCEPCIONES A LA REGLA GENERAL DE PERMANENCIA. La condición de permanencia para ejercer el derecho al traslado establecida en el artículo 2.1.7.2 de la presente Parte, no será exigida cuando se presente alguna de las situaciones que se describen a continuación:
1. Revocatoria total o parcial de la habilitación o de la autorización de la EPS.
2. Disolución o liquidación de la EPS.
3. Cuando la EPS, se retire voluntariamente de uno o más municipios o cuando la EPS disminuya su capacidad de afiliación, previa autorización de la Superintendencia Nacional de Salud.
4. Cuando el usuario vea menoscabado su derecho a la libre escogencia de IPS o cuando se haya afiliado con la promesa de obtener servicios en una determinada red de prestadores y esta no sea cierta, previa autorización de la Superintendencia Nacional de Salud.
5. Cuando se presenten casos de deficiente prestación o suspensión de servicios por parte de la EPS o de su red prestadora debidamente comprobados, previa autorización de la Superintendencia Nacional de Salud.
6. Por unificación del núcleo familiar cuando los cónyuges o compañero(a)s permanente(s) se encuentren afiliados en EPS diferentes; o cuando un beneficiario cambie su condición a la de cónyuge o compañero(a) permanente.
7. Cuando la persona ingrese a otro núcleo familiar en calidad de beneficiario o en calidad de afiliado adicional.
8. Cuando el afiliado y su núcleo familiar cambien de lugar de residencia y la EPS donde se encuentra el afiliado no tenga cobertura geográfica en el respectivo municipio y en los eventos previstos en el artículo 2.1.7.13 del presente decreto.
9. Cuando la afiliación ha sido transitoria por parte de la Unidad Administrativa Especial de Gestión Pensional y Contribuciones Parafiscales de la Protección Social (UGPP) en los términos previstos en el artículo 2.12.1.6. del Título 1 de la Parte 12 del Libro 2 del Decreto 1068 de 2015.
10. Cuando la inscripción del trabajador ha sido efectuada por su empleador o la del pensionado ha sido realizada por la entidad administradora de pensiones, según lo dispuesto en el inciso cuarto del artículo 2.1.6.2 e inciso segundo del artículo 2.1.6.5 de la presente Parte, respectivamente.
11. Cuando el afiliado ha sido inscrito por la entidad territorial en el régimen subsidiado en el evento previsto en el parágrafo 3 del artículo 2.1.5.1*1 de la presente Parte.
PARÁGRAFO. Las excepciones a la regla general de permanencia de que tratan los numerales 1 y 3 del presente artículo se entienden referidas solamente respecto del o los municipios donde se haya aplicado la medida de revocatoria parcial o el retiro.
Cuando se presenten las causales de traslado señaladas en los numerales 4 y 5 del presente artículo, la Superintendencia Nacional de Salud, o la entidad que tenga delegada esta competencia, deberá pronunciarse en un término no superior a un (1) mes contado desde la fecha en que el usuario radica la solicitud.
Una vez entre en operación el Sistema de Afiliación Transaccional, el Ministerio de Salud y Protección Social notificará a la Superintendencia Nacional de Salud las solicitudes que se presenten por las causas de los numerales 4 y 5 del presente artículo.
(Artículo 51 del Decreto 2353 de 2015)
ARTÍCULO 2.1.7.4. EFECTIVIDAD DEL TRASLADO. El traslado entre EPS producirá efectos a partir del primer día calendario del mes siguiente a la fecha del registro de la solicitud de traslado en el Sistema de Afiliación Transaccional, cuando este se realice dentro de los cinco (5) primeros días del mes, momento a partir del cual la EPS a la cual se traslada el afiliado cotizante o el cabeza de familia y su núcleo familiar deberá garantizar la prestación de los servicios de salud del plan de beneficios. Cuando el registro de la solicitud de traslado se realice con posterioridad a los cinco (5) primeros días del mes, el mismo se hará efectivo a partir del primer día calendario del mes subsiguiente a la fecha del citado registro.
La Entidad Promotora de Salud de la cual se retira el afiliado cotizante o el cabeza de familia tendrá a su cargo la prestación de los servicios y el reconocimiento de prestaciones económicas, según el caso, tanto del cotizante o del cabeza de familia como de su núcleo familiar, hasta el día anterior a aquél en que surjan las obligaciones para la nueva entidad.
Si previo a que surta la efectividad del traslado, se presenta una internación en una IPS, la efectividad del traslado se suspenderá hasta el primer día calendario del mes siguiente a aquel en que debía hacerse efectivo, en cuyo caso la EPS de la cual se traslada deberá dar aviso a través del Sistema de Afiliación Transaccional de dicha novedad a más tardar el último día del mes.
En todo caso, los trabajadores dependientes tendrán la obligación de informar a su empleador la novedad de traslado, y los empleadores la obligación de consultar en el Sistema de Afiliación Transaccional la EPS en la cual se encuentra inscrito el trabajador una vez se tramite el traslado.
(Artículo 52 del Decreto 2353 de 2015)
ARTÍCULO 2.1.7.5. REGISTRO Y REPORTE DE LA NOVEDAD DE TRASLADO. El Sistema de Afiliación Transaccional dispondrá los mecanismos para que los requisitos de traslado se puedan verificar automáticamente y para que los afiliados cotizantes puedan registrar la solicitud de traslado, así como la notificación del traslado a las EPS, a los afiliados cotizantes, a los aportantes y a las entidades territoriales cuando trate del traslado de EPS entre regímenes diferentes.
PARÁGRAFO. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, la solicitud del traslado se efectuará en el formulario físico que adopte el Ministerio de Salud y Protección Social que se suscribirá por el afiliado de manera individual o conjunta con su empleador, según el caso, y se radicará en la EPS a la cual desea trasladarse. Una vez aprobado, la EPS receptora deberá notificar al aportante esta novedad. Cuando se trate de la novedad de traslado de EPS entre regímenes diferentes, la notificación a las entidades territoriales estará a cargo de la EPS receptora.
(Artículo 53 del Decreto 2353 de 2015)
ARTÍCULO 2.1.7.6. DOCUMENTOS PARA EL TRASLADO. El traslado entre EPS no requerirá que el afiliado cotizante o afiliado en el régimen subsidiado allegue los documentos presentados al momento de la inscripción de los integrantes de su núcleo familiar.
(Artículo 54 del Decreto 2353 de 2015)
ARTÍCULO 2.1.7.7. MOVILIDAD ENTRE REGÍMENES. <Artículo modificado por el artículo 8 del Decreto 719 de 2024. El nuevo texto es el siguiente:> Para todos los efectos de este decreto entiéndase la movilidad como el cambio de régimen dentro de la misma entidad promotora de salud que se encuentre autorizada por la Superintendencia Nacional de Salud para operar en ambos regímenes, siempre y cuando los afiliados cumplan las condiciones para pertenecer a cada régimen, de conformidad con la normatividad vigente. En virtud de la movilidad, tales afiliados podrán cambiar de un régimen a otro con su núcleo familiar, sin solución de continuidad, manteniendo su inscripción en la misma entidad promotora de salud.
Los afiliados manifestarán su voluntad de ejercer la movilidad en el Sistema de Afiliación Transaccional (SAT) o en el formulario físico y se suscribirá y reportará ante la EPS de manera individual y directa, cuando se realice al Régimen Subsidiado y de manera conjunta con su empleador, si fuere el caso, cuando se realice al Régimen Contributivo. La verificación del puntaje o clasificación obtenida en la ficha de caracterización socioeconómica del Sisbén, o el que haga sus veces, estará a cargo de la entidad promotora de salud del Régimen Contributivo a través de la herramienta de consulta masiva que para el efecto dispone el Departamento Nacional de Planeación.
Cuando los afiliados ejerzan la movilidad y residan en un municipio o distrito diferente a aquel en que les fue aplicada la ficha de caracterización socioeconómica del Sisbén, la clasificación efectuada por la entidad territorial de origen se considerará válida hasta tanto la entidad territorial en la que actualmente se encuentre domiciliado, responsable de validar las condiciones para permanecer en el Régimen Subsidiado, le practique una nueva ficha de caracterización socioeconómica. El cambio de domicilio en ningún caso podrá afectar la continuidad del aseguramiento ni el reconocimiento de la UPC.
PARÁGRAFO: Las EPS autorizadas únicamente para operar en el régimen subsidiado, no deberán habilitarse en el régimen contributivo cuando apliquen la figura de permanencia en el régimen subsidiado de que trata el artículo 35 de la Ley 1438 de 2011 y el artículo 2.1.7.18 del presente decreto.
ARTÍCULO 2.1.7.8. REGISTRO Y REPORTE DE LA NOVEDAD DE MOVILIDAD. <Artículo modificado por el artículo 5 del Decreto 616 de 2022. El nuevo texto es el siguiente:> El Sistema de Afiliación Transaccional dispondrá de los mecanismos para que los requisitos de movilidad se puedan verificar con la información disponible y para que los afiliados puedan realizar directamente el trámite de movilidad, así como la notificación de la movilidad a las EPS, a los afiliados cotizantes, a los afiliados cabeza de familia, a los integrantes del núcleo familiar, a los aportantes y a las entidades territoriales.
El afiliado deberá registrar en la solicitud de movilidad, a los integrantes de su núcleo familiar con derecho a ser inscritos en el Sistema de Afiliación Transaccional (SAT) o en el formulario físico, de acuerdo con lo previsto en la presente Parte.
La novedad de movilidad del Régimen Contributivo al Régimen Subsidiado deberá ser registrada por el afiliado al día siguiente de la terminación de la vinculación laboral o de la pérdida de las condiciones para seguir cotizando como independiente y a más tardar el último día calendario del mes o al día siguiente del vencimiento del período de protección laboral o del mecanismo de protección al cesante, si los hubiere.
La novedad de movilidad del Régimen Subsidiado al Régimen Contributivo deberá ser registrada por el afiliado el día en que adquiere una vinculación laboral o las condiciones para cotizar como independiente.
Cuando el usuario no registre la solicitud de movilidad del Régimen Contributivo al Régimen Subsidiado, la EPS deberá reportarla en la BDUA e informar al afiliado y a la respectiva entidad territorial. Cuando aplique la movilidad al Régimen Subsidiado bajo el mecanismo de contribución solidaria, la EPS antes de registrar dicha novedad, deberá informar al afiliado la tarifa que le corresponde asumir por cada uno de los miembros del núcleo familiar y los canales dispuestos para el pago del monto total, y recibir la solicitud a través del SAT o en el formulario físico. La EPS deberá conservar los soportes que den cuenta de las actuaciones que se adelantaron.
Las EPS del Régimen Contributivo y Subsidiado reportarán a la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES), a más tardar dentro de los dos (2) meses siguientes contados a partir del primer día calendario del mes en que esta se produce, las novedades de movilidad acompañadas de certificación suscrita por el representante legal y el revisor fiscal de la EPS, en la que conste que las novedades cargadas en materia de movilidad entre regímenes durante el mes, cumplen a cabalidad las condiciones descritas en el presente decreto. Cuando se reporte por fuera de dicho término el Sistema reconocerá la UPC correspondiente a partir del mes en que se produzca el reporte. También reportará a las entidades territoriales las novedades de movilidad para que estas realicen las validaciones respectivas.
La Superintendencia Nacional de Salud, en el marco de las sanciones previstas en la Ley 1949 de 2019, adelantará las acciones de inspección, vigilancia y control a fin de garantizar el cumplimiento de lo aquí previsto.
PARÁGRAFO. La EPS no podrá registrar la novedad de movilidad sin que se haya cumplido el período de protección laboral o del mecanismo de protección al cesante, si los hubiere, si lo hiciere se tendrá como práctica no autorizada debiendo reintegrar las UPC que por estos afiliados el Sistema le hubiere reconocido.
ARTÍCULO 2.1.7.9. ACREDITACIÓN DE LA CONDICIÓN DE BENEFICIARIOS EN LA MOVILIDAD. La movilidad no requerirá que el afiliado cotizante o el cabeza de familia allegue nuevamente los documentos presentados al momento de la inscripción de los integrantes de su núcleo familiar, salvo los documentos que actualicen la información de los mismos.
En el evento de que el cabeza de familia no presente al momento de la inscripción de los integrantes de su núcleo familiar los documentos que acrediten la condición de beneficiarios, cuando le sean requeridos según lo dispuesto en el artículo 2.1.2.3 de la presente Parte, al registrar la novedad de movilidad al régimen contributivo deberá allegarlos en la oportunidad establecida en la presente Parte.
PARÁGRAFO. Los documentos que acrediten la condición de beneficiarios de los afiliados que, a la vigencia del presente decreto, han ejercido la movilidad al régimen contributivo, serán exigibles en la fecha que determine el Ministerio de Salud y Protección Social, vencido dicho plazo, se dará aplicación a lo previsto en el numeral 2 del artículo 2.1.3.15 de la presente Parte. Una vez acreditada la condición de beneficiarios, el Fosyga o quien haga sus veces reconocerá y girará el valor que corresponde a la UPC del régimen contributivo.
(Artículo 57 del Decreto 2353 de 2015)
ARTÍCULO 2.1.7.10. EFECTIVIDAD DE LA NOVEDAD DE MOVILIDAD. La novedad de movilidad del régimen contributivo al régimen subsidiado, una vez registrada en el Sistema de Afiliación Transaccional en los términos del artículo 2.1.7.8 del presente decreto, producirá efectos a partir del día siguiente al vencimiento del período de protección laboral o del mecanismo de protección al cesante si el afiliado cotizante tuviere derecho a ellos; si no los tuviere, a partir del día siguiente al vencimiento del período o días por los cuales se efectuó la última cotización.
La novedad de movilidad del régimen subsidiado al régimen contributivo producirá efectos a partir del primer día calendario del mes siguiente a la fecha del registro de la novedad de movilidad en el Sistema de Afiliación Transaccional.
PARÁGRAFO. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, una vez suscrito y radicado el formulario físico que defina el Ministerio de Salud y Protección Social en los términos previstos en el artículo 2.1.7.7 del presente decreto, la novedad de movilidad del régimen contributivo al régimen subsidiado producirá efectos a partir del día siguiente del vencimiento del período de protección laboral o del mecanismo de protección al cesante si los hubiere; si no los hubiere, a partir del día siguiente al vencimiento del período o días por los cuales se efectuó la última cotización. La novedad de movilidad del régimen subsidiado al régimen contributivo producirá efectos a partir del primer día calendario del mes siguiente a la fecha de la suscripción y radicación en la EPS del citado formulario.
(Artículo 58 del Decreto 2353 de 2015)
ARTÍCULO 2.1.7.11. PRESTACIONES POR EFECTO DE LA MOVILIDAD. <Artículo modificado por el artículo 9 del Decreto 719 de 2024. El nuevo texto es el siguiente:> Los cotizantes, los cabezas de familia y sus respectivos núcleos familiares, por efectos de la movilidad, tendrán derecho a la prestación continua de los servicios de salud establecidos en el plan de beneficios.
El afiliado que hubiere realizado la movilidad al Régimen Contributivo, como cotizante tendrá derecho al reconocimiento y pago de las prestaciones económicas por licencias de maternidad y paternidad y las derivadas de las incapacidades por enfermedad general, conforme a la normativa vigente.
El afiliado que hubiere realizado la movilidad al Régimen Contributivo, como cotizante que se encuentre afiliado al Sistema General de Riesgos Laborales, tendrá derecho a la atención de los servicios de salud derivados de un accidente de trabajo o enfermedad profesional, los cuales le serán prestados a través de la Entidad Promotora de Salud del Régimen Subsidiado, la cual se subrogará contra la entidad del Sistema General de Riesgos Laborales correspondiente.
ARTÍCULO 2.1.7.12. RECAUDO DE LAS COTIZACIONES. El pago de la cotización del afiliado que hubiere realizado la movilidad al régimen contributivo se hará a través de la Planilla Integrada de Liquidación de Aportes (PILA), a la EPS del régimen subsidiado en la cual se encuentre inscrito, la que deberá girarlo a las cuentas maestras de recaudo que para tal fin hayan constituido las EPS del régimen subsidiado, con destino a la Subcuenta de Solidaridad del Fosyga o quien haga sus veces.
(Artículo 60 del Decreto 2353 de 2015)
ARTÍCULO 2.1.7.13. LIMITACIONES A LA MOVILIDAD. No habrá lugar a la movilidad y deberá realizarse el traslado de EPS entre regímenes diferentes, cuando se presente alguna de las siguientes situaciones:
1. Cuando el afiliado y su núcleo familiar cambien de lugar de residencia y la EPS donde se encuentra el afiliado no tenga cobertura geográfica en el respectivo municipio.
2. Cuando a la terminación del vínculo laboral o contractual del trabajador dependiente o independiente, agotados el período de protección laboral o el mecanismo de protección al cesante, si los hubiere, no reúne las condiciones para seguir como cotizante, afiliado adicional o como beneficiario, y no registra la novedad de movilidad en los términos previstos en el artículo 2.1.7.8 del presente decreto.
3. Cuando no se registra la novedad de movilidad de los beneficiarios que pierden las condiciones establecidas para ostentar dicha calidad y no reúnen las condiciones para seguir inscritos en la misma EPS como cotizante dependiente, cotizante independiente o afiliado adicional.
En los eventos previstos en los numerales 2 y 3 del presente artículo el afiliado cotizante o los beneficiarios en el régimen contributivo deberán adelantar su inscripción en una EPS del régimen subsidiado y registrar la novedad de traslado.
(Artículo 61 del Decreto 2353 de 2015)
ARTÍCULO 2.1.7.14. PREVALENCIA DE LA MOVILIDAD SOBRE EL TRASLADO. La novedad de movilidad prevalecerá sobre la novedad del traslado en las siguientes situaciones:
1. Cuando el cabeza de familia inscrito en una EPS del régimen subsidiado adquiera las condiciones para cotizar en el régimen contributivo y no haya cumplido el período de permanencia para el traslado, el cabeza de familia y su núcleo familiar deberán mantener su inscripción en la misma EPS como afiliado en el régimen contributivo. Para el efecto, el cabeza de familia deberá registrar la novedad de movilidad.
2. Cuando un integrante del núcleo familiar en el régimen subsidiado adquiera las condiciones para cotizar en el régimen contributivo y no haya cumplido el período de permanencia para el traslado, deberá mantener su inscripción en la misma EPS como afiliado perteneciente al régimen contributivo. Para el efecto, el cabeza de familia y el integrante del núcleo familiar deberán registrar las novedades de exclusión de beneficiario y de movilidad, respectivamente.
3. Cuando el cotizante en el régimen contributivo no reúne las condiciones para continuar cotizando y no haya cumplido el período de permanencia para el traslado, el cotizante y su núcleo familiar deberán mantener su inscripción en la misma EPS como afiliado en el régimen subsidiado, siempre y cuando se cumplan las condiciones para la movilidad. Para lo cual, el afiliado cotizante deberá registrar la novedad de movilidad en los términos previstos en el artículo 2.1.7.8 del presente decreto.
4. Cuando un beneficiario en el régimen contributivo pierda tal calidad y no haya cumplido el término de permanencia para el traslado, deberá mantener su inscripción en la misma EPS como afiliado en el régimen subsidiado, siempre y cuando se cumplan las condiciones para la movilidad. Para el efecto, el afiliado cotizante y el beneficiario deberán registrar las novedades de exclusión de beneficiario y de movilidad, respectivamente.
Cuando se acredite el período mínimo de permanencia, el afiliado, en ejercicio del derecho a la libre escogencia, podrá permanecer en la misma EPS o ejercer el traslado de EPS entre regímenes diferentes.
Si no se acredita la condición de los beneficiarios del núcleo familiar del que pasa a ser cotizante en el régimen contributivo, se dará aplicación a lo previsto en el numeral 2 del artículo 2.1.3.15 del presente decreto. Una vez acreditada la condición de beneficiarios, el Fosyga o quien haga sus veces reconocerá y girará el valor que corresponde a la UPC del régimen contributivo.
PARÁGRAFO. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, en los eventos previstos en los numerales 1 y 2 del presente artículo, la EPS a la cual se solicita el traslado deberá negar el mismo e informará al afiliado su obligación de registrar la novedad de movilidad en la EPS en la que se encuentre inscrito. En los eventos previstos en los numerales 3 y 4 del presente artículo, la EPS deberá comunicar al afiliado cotizante o al beneficiario que pierde tal calidad, la imposibilidad de efectuar el traslado entre regímenes y su obligación de registrar la novedad de movilidad en los términos previstos en el artículo 2.1.7.8 del presente decreto.
(Artículo 62 del Decreto 2353 de 2015)
ARTÍCULO 2.1.7.15. PRÁCTICA NO AUTORIZADA EN LA MOVILIDAD. Constituye práctica no autorizada el registrar o suministrar por parte del empleador o el afiliado cotizante, información falsa o engañosa de la pérdida de la relación laboral o de las condiciones para seguir cotizando como independiente para acceder a la movilidad. Cuando el empleador o el afiliado cotizante incurran en esta conducta y haya tenido lugar la movilidad deberá pagar las cotizaciones e intereses de mora que se hubieren causado, sin perjuicio de las sanciones correspondientes a cargo de las autoridades competentes. Las cotizaciones e intereses de mora se girarán directamente al Fosyga o quien haga sus veces y no habrá lugar al reconocimiento de las UPC en el régimen contributivo por estos afiliados.
(Artículo 63 del Decreto 2353 de 2015)
ARTÍCULO 2.1.7.16. CONDICIONES DE LA OPERACIÓN DE LA NOVEDAD DE MOVILIDAD. El Ministerio de Salud y Protección Social definirá las condiciones de orden técnico, financiero y operativas de la movilidad, tales como, las responsabilidades de los actores, la forma, medio y destinatarios de las cotizaciones, los costos de recaudo, la forma y condiciones del reconocimiento y giro del valor de las UPC, lo relativo a la provisión para las incapacidades por enfermedad general y el per cápita para promoción y prevención a EPS del régimen subsidiado.
(Artículo 64 del Decreto 2353 de 2015)
ARTÍCULO 2.1.7.17. APROBACIÓN Y PAGO DE TECNOLOGÍAS EN SALUD NO INCLUIDAS EN EL PLAN DE BENEFICIOS. Cuando se produzca el traslado de una Entidad Promotora de Salud dentro de un mismo régimen o entre regímenes contributivo o subsidiado y existan sentencias de tutela que obliguen la prestación de servicios de salud no incluidos en el plan de beneficios, tales decisiones obligarán a la Entidad Promotora de Salud receptora sin que pueda haber interrupción de los servicios de salud al afiliado.
(Artículo 65 del Decreto 2353 de 2015)
ARTÍCULO 2.1.7.18 PERMANENCIA EN EL RÉGIMEN SUBSIDIADO. <Artículo adicionado por el artículo 10 del Decreto 719 de 2024. El nuevo texto es el siguiente:> Los afiliados al régimen subsidiado, focalizados en los niveles I y II del Sisbén o su equivalencia, las poblaciones especiales de que trata el numeral 3 del artículo 2.1.5.1.1 del presente decreto y en general, para aquellos que cuenten con la ficha de caracterización socioeconómica del Sisbén, o el que haga sus veces, que adquieran condiciones para cotizar o sean vinculados mediante un contrato de trabajo, podrán permanecer en la EPS de este régimen y el empleador o los afiliados pagarán los aportes que debería pagar en el Régimen Contributivo a la misma Entidad Promotora de Salud y será compensado mensualmente a la Administradora de Recursos del Sistema General de Seguridad Social en Salud - ADRES y demás aportes al Sistema General de Seguridad Social integral a las entidades competentes, de conformidad con lo señalado en el artículo 35 de te Ley 1438 de 2011. Tales afiliados podrán permanecer en el régimen subsidiado con su núcleo familiar, sin solución de continuidad, manteniendo su inscripción en la misma entidad promotora de salud.
Los afiliados manifestarán su voluntad de permanecer en la EPS del régimen subsidiado a través del Sistema de Afiliación Transaccional - SAT o del formulario físico, o de manera conjunta con su empleador, si fuere el caso.
Los afiliados que adquieran condiciones para cotizar o sean vinculados mediante un contrato de trabajo podrán trasladarse a una EPS del régimen contributivo ejerciendo su derecho a la libre elección, el cual se hará efectivo al día calendario siguiente al reporte de la novedad. Sin embargo, cuando se pierda la condición para permanecer en el régimen contributivo deberá demostrar el cumplimiento de las condiciones para afiliarse al régimen subsidiado y consecuencialmente el traslado a una EPS que opere dicho régimen, el cual se hará efectivo al día calendario siguiente al reporte de la novedad.
ARTÍCULO 2.1.7.19 PRESTACIONES POR EFECTO DE LA PERMANENCIA EN EL RÉGIMEN SUBSIDIADO. <Artículo adicionado por el artículo 11 del Decreto 719 de 2024. El nuevo texto es el siguiente:> Los afiliados que de conformidad con lo dispuesto en el artículo 35 de la Ley 1438 de 2011 y el artículo 2.1.7.7 del presente decreto que adquieran condiciones para cotizar o sean vinculados mediante un contrato de trabajo y opten por permanecer en el régimen subsidiado, tendrán derecho a la prestación continua de los servicios de salud establecidos en el plan de beneficios y al reconocimiento y pago de las prestaciones económicas por licencias de maternidad y paternidad y las derivadas de las incapacidades por enfermedad general, conforme a la normativa vigente.
El afiliado que hubiere optado por permanecer en el régimen subsidiado y que se encuentre afiliado al Sistema General de Riesgos Laborales, tendrá derecho a la atención de los servicios de salud derivados de un accidente de trabajo o enfermedad profesional, los cuales le serán prestados a través de la Entidad Promotora de Salud del Régimen Subsidiado, la cual tendrá derecho a solicitar el pago por la prestación del servicio de salud a la entidad del Sistema General de Riesgos Laborales correspondiente.
ARTÍCULO 2.1.7.20 ASIGNACIÓN DE AFILIADOS POR NO AUTORIZACIÓN DE EPS DEL RÉGIMEN CONTRIBUTIVO. <Artículo derogado por el artículo 3 del Decreto 527 de 2025>
ARTÍCULO 2.1.7.21 MECANISMOS DE PROTECCIÓN PARA LOS AFILIADOS DE LAS EPS DEL RÉGIMEN CONTRIBUTIVO QUE NO SE HABILITEN EN EL RÉGIMEN SUBSIDIADO. <Artículo derogado por el artículo 3 del Decreto 527 de 2025>
MECANISMOS PARA GARANTIZAR LA CONTINUIDAD DEL ASEGURAMIENTO EN SALUD.
ARTÍCULO 2.1.8.1. PERÍODO DE PROTECCIÓN LABORAL. Cuando el empleador reporte la novedad de terminación del vínculo laboral o cuando el trabajador independiente pierda las condiciones para continuar como cotizante y reporte la novedad, el cotizante y su núcleo familiar gozarán del período de protección laboral hasta por uno (1) o tres (3) meses más contados a partir del día siguiente al vencimiento del período o días por los cuales se efectuó la última cotización.
Durante el período de protección laboral, el afiliado cotizante y su núcleo familiar tendrán derecho a la prestación de los servicios de salud del plan de beneficios por el período de un (1) mes cuando haya estado inscrito en la misma EPS como mínimo los doce (12) meses anteriores y de tres (3) meses cuando haya estado inscrito de manera continua durante cinco (5) años o más.
Cuando durante el período de protección laboral al afiliado se le otorgue el Mecanismo de Protección al Cesante previsto en la Ley 1636 de 2013 y en el Capítulo 1, del Título 6 de la Parte 2 del Libro 2 del Decreto 1072 de 2015 o las normas que lo modifiquen, adicionen o sustituyan, el período de protección laboral cesará.
(Artículo 66 del Decreto 2353 de 2015)
ARTÍCULO 2.1.8.2. PROTECCIÓN EN SALUD A TRAVÉS DEL MECANISMO DE PROTECCIÓN AL CESANTE. Agotado el período de protección laboral, si lo hubiere, el afiliado que considere que cumple los requisitos para ser beneficiario del Mecanismo de Protección al Cesante, una vez radicada la solicitud deberá registrar en el Sistema de Afiliación Transaccional tal circunstancia. Una vez otorgado el mecanismo de protección al cesante, el afiliado cotizante y su núcleo familiar mantendrán la continuidad de la prestación de los servicios que venían recibiendo y las prestaciones económicas para el cotizante en el régimen contributivo.
El afiliado cotizante que considere que cumple los requisitos para ser beneficiario del Mecanismo de Protección al Cesante deberá adelantar los trámites para la obtención de dicho beneficio de manera oportuna con el fin de que no afecte la continuidad de la prestación de los servicios de salud y en el evento de que no le sea otorgado el beneficio, hará uso de las otras medidas de protección previstas en el artículo 2.1.8.3 del presente decreto según corresponda.
Otorgado el beneficio del mecanismo de protección al cesante, la entidad otorgante deberá reportar al Sistema de Afiliación Transaccional el inicio y la finalización del beneficio.
En ningún caso, los pagos de los aportes al sistema de salud efectuados por las entidades otorgantes del mecanismo de protección al cesante podrán imputarse para cubrir períodos de mora en que hubiere incurrido el empleador o el cotizante independiente, por lo que la EPS no podrá interrumpir la prestación de los servicios de salud, sin perjuicio del cobro de las cotizaciones en mora que deba adelantar la EPS al aportante.
PARÁGRAFO. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, el afiliado cotizante informará directamente a la EPS, la radicación de la solicitud para acceder al citado beneficio. La entidad otorgante reportará la novedad a la EPS correspondiente, al día siguiente de la inscripción del cesante en el registro de beneficiarios.
(Artículo 67 del Decreto 2353 de 2015)
ARTÍCULO 2.1.8.3. OTRAS MEDIDAS DE PROTECCIÓN. Cuando el empleador reporte la novedad de terminación del vínculo laboral o cuando el trabajador independiente pierda las condiciones para continuar como cotizante y reporte la novedad, y el afiliado no hubiere accedido o se hubiere agotado el período de protección laboral o el Mecanismo de Protección al Cesante, podrá acudir a una de las siguientes medidas de protección:
1. Si el afiliado se encuentra clasificado en los niveles I y II del Sisbén o dentro de las poblaciones especiales a que hace alusión los numerales 7, 8, 10, 11 y 12 del artículo 2.1.5.1 del presente decreto, este y su núcleo familiar mantendrán la continuidad de la prestación de los servicios del plan de beneficios en el Régimen Subsidiado, en la misma EPS aplicando la movilidad o mediante su inscripción en otra EPS si cumple el período mínimo de permanencia para ejercer el traslado.
2. Si el afiliado no se encuentra clasificado en los niveles I y II del Sisbén y no tiene las condiciones para cotizar como independiente deberá adelantar su inscripción como beneficiario en el régimen contributivo, si reúne las condiciones para ello o adelantar la inscripción en la EPS del régimen contributivo bajo la figura de afiliado adicional establecida en el artículo 2.1.4.5 del presente decreto.
Los afiliados también podrán acceder al esquema financiero y operativo establecido para los trabajadores independientes con ingresos inferiores al salario mínimo, de que trata el artículo 98 de la Ley 1753 de 2015, en los términos que reglamente el Gobierno nacional.
(Artículo 68 del Decreto 2353 de 2015)
ARTÍCULO 2.1.8.4. GARANTÍA DE LA CONTINUIDAD DEL ASEGURAMIENTO EN SALUD DURANTE EL TRÁMITE PENSIONAL. Con el fin de garantizar la continuidad de la prestación de los servicios de salud a los afiliados al Régimen Contributivo que hayan radicado documentos para solicitar el reconocimiento de una pensión a cargo del Sistema General de Pensiones que no se encuentren obligados a cotizar como independientes y no perciban otros ingresos sobre los cuales se encuentren obligados a cotizar al Sistema General de Seguridad Social en Salud, se seguirán las siguientes reglas:
1. Al término de la vinculación laboral se le garantizará al prepensionado y su núcleo familiar la prestación de los servicios de salud del plan de beneficios a través del período de protección laboral o del Mecanismo de Protección al Cesante previstos en la presente Parte, si tuviere derecho a ellos.
2. Si no hubiere lugar al período de protección laboral o al Mecanismo de Protección al Cesante o estos se hubieren agotado, el prepensionado y su núcleo familiar podrán inscribirse como beneficiarios si cumplen las condiciones para ello o bajo la figura del afiliado adicional según lo dispuesto en la presente Parte.
3. Si no reúnen las condiciones para inscribirse como beneficiarios o afiliados adicionales y el prepensionado se encuentra clasificado en los niveles I y II del Sisbén, podrá solicitar la movilidad con su núcleo familiar al régimen subsidiado, en los términos previstos en la presente Parte.
4. Si no reúnen las condiciones para inscribirse como beneficiarios o afiliados adicionales y el prepensionado no se encuentra clasificado en los niveles I y II del Sisbén, podrá permanecer en el régimen contributivo cuando, de manera voluntaria, continúe cotizando como independiente sobre un (1) salario mínimo mensual legal vigente, pese a la inexistencia de la obligación de cotizar.
Reconocida la pensión de vejez, la entidad administradora o pagadora de pensiones, del valor de las mesadas pensionales retroactivas descontará el valor de las cotizaciones en salud y las girará al Fosyga o quien haga sus veces, sin que la EPS tenga derecho a compensar por estas.
Cuando el prepensionado hubiere cotizado conforme a lo dispuesto en el numeral 4 del presente artículo, una vez giradas las cotizaciones por las mesadas retroactivas, el Fosyga o quien haga sus veces le devolverá el monto de las cotizaciones realizadas por el período cotizado como prepensionado, en un monto equivalente a la cotización realizada sobre un (1) salario mínimo legal mensual vigente.
Para los efectos previstos en el numeral 4 del presente artículo, el afiliado registrará en el Sistema de Afiliación Transaccional, además de la novedad de su calidad de cotizante independiente, la de prepensionado. El Ministerio de Salud y Protección Social efectuará los ajustes en la Planilla Integrada de Liquidación de Aportes (PILA) que permita la identificación y pago de aportes del cotizante prepensionado.
PARÁGRAFO. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, la novedad se registrará en la EPS a través de la declaración de su calidad de prepensionado y el Ministerio de Salud y Protección Social dispondrá su identificación en la base de datos de afiliados vigente.
(Artículo 69 del Decreto 2353 de 2015)
ARTÍCULO 2.1.8.5. GARANTÍA DE LA CONTINUIDAD DE LA PROTECCIÓN EN SALUD DE LOS BENEFICIARIOS DE UN COTIZANTE FALLECIDO. Los beneficiarios de un cotizante fallecido tendrán derecho a permanecer en el Sistema en los mismos términos y por el mismo período que se establece para los períodos de protección laboral en los términos previstos en la presente Parte cuando el cotizante fallecido tuviere derecho a ella; en todo caso, registrarán la novedad en el Sistema de Afiliación Transaccional a más tardar en el mes siguiente al fallecimiento.
Cuando una entidad promotora de salud, EPS, haya compensado por un afiliado cotizante fallecido o su grupo familiar, deberá proceder a la devolución de las UPC así compensadas, en el período siguiente de compensación que corresponda a aquel en que se verificó la información sobre el fallecimiento.
PARÁGRAFO. Hasta tanto entre en operación el Sistema de Afiliación Transaccional, la novedad de que trata el presente artículo deberá reportarse directamente a la EPS.
(Artículo 70 del Decreto 2353 de 2015)
EFECTOS DE LA MORA EN EL PAGO DE LAS COTIZACIONES Y GARANTÍA DE LA ATENCIÓN EN SALUD.
ARTÍCULO 2.1.9.1. EFECTOS DE LA MORA EN LAS COTIZACIONES DE TRABAJADORES DEPENDIENTES. El no pago por dos períodos consecutivos de las cotizaciones a cargo del empleador, siempre y cuando la EPS no se hubiera allanado a la mora, producirá la suspensión de la afiliación y de la prestación de los servicios de salud contenidos en el plan de beneficios por parte de la EPS. Durante el periodo de suspensión, el empleador en mora deberá pagar el costo de los servicios de salud que demande el trabajador y su núcleo familiar, sin perjuicio del pago de las cotizaciones adeudadas y de los intereses de mora correspondientes.
De acuerdo con el artículo 43 de la Ley 789 de 2002, cuando ha mediado el descuento del aporte del trabajador y el empleador se abstiene de efectuar el pago de los aportes y por ello se encuentre en mora, la EPS deberá garantizar la continuidad de la prestación de los servicios de salud al trabajador y a los integrantes de su núcleo familiar que se encuentren con tratamientos en curso, sea en atención ambulatoria, con internación, de urgencias, domiciliaria o inicial de urgencias. Los costos derivados de la atención en salud del afiliado cotizante y su núcleo familiar estarán a cargo del empleador que se encuentre en mora, para lo cual la EPS cubrirá los costos y repetirá contra el empleador. Para tal efecto, el trabajador deberá allegar el desprendible de pago o su documento equivalente en el que conste que le ha sido descontado el aporte a su cargo.
Cuando el empleador no haya cumplido con la obligación de efectuar el descuento del aporte del trabajador y se encuentre en mora, durante el período de suspensión de la afiliación, la EPS en la cual se encuentre inscrito el trabajador no estará obligada a asumir la prestación de los servicios de salud, salvo que se trate de la atención de gestantes y de menores de edad. En este evento, los servicios que demanden el trabajador y su núcleo familiar serán cubiertos en su totalidad por el empleador, sin perjuicio de la obligación de pago de las cotizaciones adeudadas y de los intereses de mora correspondientes.
La EPS podrá optar por suscribir acuerdos de pago con los empleadores por las cotizaciones en mora y en este evento no interrumpirá la prestación de los servicios de salud de los trabajadores y sus núcleos familiares. Una vez obtenido el recaudo de las cotizaciones adeudadas, la EPS tendrá derecho al reconocimiento de las respectivas UPC y siempre que demuestre que garantizó la prestación de los servicios de salud durante ese lapso. Si se incumplen las obligaciones establecidas en los acuerdos de pago, procederá la suspensión de la prestación de los servicios de salud de los afiliados comprendidos en el acuerdo y el costo de los servicios de salud que demanden los trabajadores y sus núcleos familiares estará a cargo del empleador. En ningún caso la suscripción de acuerdos de pago podrá involucrar la condonación de cotizaciones o intereses de mora.
Durante los periodos de suspensión por mora no habrá lugar al reconocimiento de las prestaciones económicas por incapacidad, licencias de maternidad y paternidad por parte del Sistema o de la EPS y su pago estará a cargo del empleador, salvo que haya mediado un acuerdo de pago.
Los efectos previstos en el presente artículo se aplicarán siempre y cuando la EPS no se hubiere allanado a la mora.
Cuando en cumplimiento de una decisión judicial, la EPS deba prestar servicios de salud a los trabajadores y sus núcleos familiares que tengan suspendida la afiliación por causa de la mora de su empleador, repetirá contra este último los costos de los servicios de salud en que incurrió.
Si al finalizar la vinculación laboral, el empleador se encuentra en mora, tal circunstancia no podrá constituir una barrera para que el trabajador se inscriba en una EPS a través de un nuevo empleador o como trabajador independiente, o acceda al período de protección laboral o al mecanismo de protección al cesante, o ejerza la movilidad en el régimen subsidiado con su núcleo familiar, si cumple los requisitos para ello.
Cuando se cumpla lo previsto en el artículo 43 de la Ley 789 de 2002 o la norma que lo modifique, adicione o sustituya o se haya garantizado la prestación del servicio para mujeres gestantes o menores de edad, las cotizaciones en mora que se recauden, podrán ser compensadas siempre y cuando, se haya garantizado efectivamente el acceso a los servicios de salud de los afiliados por los que se recaudó la cotización. En este evento, la EPS podrá apropiar los intereses por mora que se causen por estas cotizaciones.
(Artículo 71 del Decreto 2353 de 2015)
ARTÍCULO 2.1.9.2. CONSECUENCIAS DE LA NEGACIÓN DE LA ATENCIÓN EN SALUD POR LA MORA DEL EMPLEADOR CUANDO HAYA MEDIADO EL DESCUENTO DE LOS APORTES. Cuando una EPS, a pesar de que el trabajador le haya acreditado que su empleador le practicó el descuento del aporte a salud, niegue la prestación de los servicios de salud del plan de beneficios al trabajador cotizante y su núcleo familiar que se encuentre con tratamientos en curso, sea en atención ambulatoria, con internación, de urgencias, domiciliaria o inicial de urgencias, no tendrá derecho a recibir las UPC correspondientes a los períodos de mora.
El trabajador cotizante deberá reportar a la Superintendencia Nacional de Salud los casos en los que la EPS niegue los servicios argumentando la mora del empleador. El reporte se hará mediante la remisión del "formato de negación de servicios" o por vía escrita o telefónica o cualquier otro medio expedito que disponga esa entidad.
Una vez recibida esta queja, la Superintendencia Nacional de Salud solicitará a la EPS las explicaciones del caso, verificará si la negación de servicios de salud obedeció a la mora del empleador, adoptará respecto de la EPS las medidas de su competencia y procederá a inscribir a la EPS en el listado de entidades que negaron servicios al trabajador. Copia de este listado será remitido mensualmente al Fosyga o quien haga sus veces para efectos de la compensación.
Cuando el empleador en mora efectúe el pago de las cotizaciones por los períodos adeudados, la EPS deberá girar las cotizaciones y los intereses de mora que se hubieren causado al Fosyga o quien se haga sus veces sin que haya lugar al reconocimiento de las correspondientes UPC.
(Artículo 72 del Decreto 2353 de 2015)
ARTÍCULO 2.1.9.3. EFECTOS DE LA MORA EN LAS COTIZACIONES DE TRABAJADORES INDEPENDIENTES. El no pago por dos (2) períodos consecutivos de las cotizaciones del independiente dará lugar a la suspensión de la afiliación y de la prestación de los servicios de salud contenidos en el plan de beneficios a cargo de la EPS en la cual se encuentre inscrito, siempre y cuando esta no se hubiere allanado a la mora. Durante el período de suspensión de la afiliación, los servicios que demande el trabajador independiente y su núcleo familiar les serán prestados a través de la red pública y estarán a su cargo los pagos previstos en el artículo 2.4.20 del presente decreto.
Cuando la afiliación y el pago de aportes se efectúa a través de una agremiación o asociación autorizada para la afiliación colectiva y ha mediado el pago de la cotización por parte del trabajador independiente a la agremiación o asociación, las prestaciones económicas del cotizante y los costos derivados de la atención en salud que demande el trabajador independiente y su núcleo familiar, durante el período de suspensión por mora, estarán a cargo de la agremiación o asociación correspondiente.
La EPS podrá optar por garantizar la continuidad de la prestación de los servicios de salud del trabajador independiente en mora y su núcleo familiar, cuando suscriba acuerdos de pago por las cotizaciones e intereses adeudados y una vez obtenido el recaudo de las cotizaciones adeudadas, la EPS tendrá derecho al reconocimiento de las correspondientes UPC, siempre y cuando demuestre que garantizó la prestación de servicios de salud durante ese período. Si se incumplen las obligaciones establecidas en los acuerdos de pago, procederá la suspensión de la prestación de los servicios de salud de los afiliados comprendidos en el acuerdo. En ningún caso la suscripción de acuerdos de pago podrá involucrar la condonación de cotizaciones o intereses de mora.
Cuando el trabajador independiente o uno de los integrantes de su núcleo familiar se encuentre en tratamientos en curso, sea en atención ambulatoria, con internación, de urgencias, domiciliaria o inicial de urgencias, la EPS en la cual se encuentre inscrito deberá garantizar la continuidad de la prestación de los servicios de salud al trabajador y a los integrantes de su núcleo familiar hasta por cuatro (4) períodos consecutivos de mora, vencido dicho término se le garantizará la continuidad de la prestación de los servicios de salud a través de los prestadores de la red pública sin afectar su seguridad e integridad en los términos previstos en la presente Parte.
Cuando en cumplimiento de una decisión judicial, la EPS deba prestar servicios de salud al trabajador independiente o alguno de los integrantes de su núcleo familiar que tengan suspendida la prestación de los servicios de salud por mora, repetirá contra el trabajador independiente o la agremiación o asociación autorizada para la afiliación colectiva, según el caso, por los costos en que haya incurrido.
No habrá lugar al reconocimiento de las prestaciones económicas por incapacidad, licencias de maternidad y paternidad por parte del Sistema o de la EPS, durante los períodos de mora, siempre y cuando la EPS no se hubiere allanado a la misma.
Cuando las agremiaciones y asociaciones de afiliación colectiva en un período no efectúen el pago de aportes a salud de la totalidad de los trabajadores independientes agremiados, la entidad responsable del pago de aportes quedará incursa en causal de cancelación de la autorización de afiliación colectiva.
(Artículo 73 del Decreto 2353 de 2015)
ARTÍCULO 2.1.9.4. CONSECUENCIAS DE LA SUSPENSIÓN DE LA AFILIACIÓN DEL TRABAJADOR INDEPENDIENTE. Durante el período de suspensión de la afiliación del trabajador independiente no se causará deuda por las cotizaciones e intereses de mora, sin perjuicio de que deba cancelar, los períodos de cotizaciones y los intereses de mora causados previamente a la suspensión.
Las EPS tienen la obligación de garantizar la prestación de los servicios de salud por los períodos consecutivos previos a la suspensión, dos (2) o cuatro (4) meses según el caso y si, como resultado de las acciones de cobro que deba adelantar, recauda las cotizaciones en mora por estos periodos tendrán derecho al reconocimiento de las correspondientes UPC.
Lo anterior no exime al trabajador independiente de la obligación de reportar las novedades referidas a la perdida de las condiciones para seguir cotizando al Sistema.
(Artículo 74 del Decreto 2353 de 2015)
ARTÍCULO 2.1.9.5. GARANTÍA DE LA PRESTACIÓN DE LOS SERVICIOS A LAS MUJERES GESTANTES Y BENEFICIARIOS MENORES DE EDAD POR EFECTOS DE LA MORA. Cuando exista mora y se trate de un cotizante independiente o dependiente o de un beneficiario, los servicios del plan de beneficios seguirán garantizándose través de la EPS a las madres gestantes por el periodo de gestación y a los menores de edad por el plazo previsto en el numeral 6 del artículo 2.1.9.6 del presente decreto.
(Artículo 75 del Decreto 2353 de 2015)
ARTÍCULO 2.1.9.6. OBLIGACIONES DE LAS EPS FRENTE A LOS APORTANTES EN MORA. Cuando el empleador o el trabajador independiente incurra en mora en el pago de las cotizaciones al Sistema General de Seguridad Social en Salud, la EPS deberá proceder a:
1. Adelantar las acciones de cobro de los aportes en mora. La EPS deberá notificar al aportante que se encuentra en mora mediante una comunicación que será enviada dentro de los diez (10) días siguientes al mes de mora e informar que si no ha reportado la novedad de terminación de la inscripción de la EPS por haber perdido las condiciones para pertenecer al régimen contributivo, deberá hacerlo a más tardar dentro de los cinco (5) días siguientes al recibo de la misma, así como de las consecuencias de la suspensión de la afiliación; si el aportante así requerido no pagare las cotizaciones cobradas deberá remitir la cuenta de cobro cada mes. En el caso de los trabajadores independientes, además deberá informarle los mecanismos con que cuentan para mantener la continuidad del aseguramiento en salud, así como las acciones que serán adoptadas en cumplimiento de lo previsto en la presente Parte.
2. Informar al cotizante dependiente, por cualquier medio, que su empleador se encuentra en mora en el pago de los aportes, sin perjuicio de que el Sistema de Afiliación Transaccional disponga la consulta del estado del pago de aportes.
3. Informar al aportante del traslado a la Unidad Administrativa Especial de Gestión Pensional y Contribuciones Parafiscales de la Protección Social (UGPP) cuando esta entidad asuma la competencia preferente conforme a lo establecido en el artículo 178 de la Ley 1607 de 2012 y el Título 1 de la Parte 12 del Libro 2 del Decreto 1068 de 2015 y las normas que lo modifiquen, adicionen o sustituyan o las que los reglamenten.
4. Cuando se trate de un trabajador independiente clasificado en el nivel I y II del Sisbén, vencido el primer período de mora, deberá informarle que si no reúne las condiciones para seguir cotizando, deberá reportar la novedad correspondiente y que una vez agotado los mecanismos para garantizar la continuidad del aseguramiento en salud si los hubiere, podrá ejercer la movilidad la cual deberá registrar antes de que inicie la suspensión de la prestación de los servicios de salud.
5. Cuando el trabajador independiente no se encuentre clasificado en los niveles I y II del Sisbén y no reúne las condiciones para seguir cotizando le informará que deberá reportar la novedad y agotar los mecanismos para garantizar la continuidad del aseguramiento en salud, si los hubiere. Cuando este trabajador o los integrantes de su núcleo familiar se encuentren con tratamientos en curso, sea en atención ambulatoria, con internación, de urgencias, domiciliaria o inicial de urgencias, antes de finalizar el cuarto mes, la EPS deberá coordinar con la entidad territorial correspondiente la continuidad de la prestación de los servicios de salud como población no asegurada a través de los prestadores de la red pública sin afectar la seguridad e integridad del paciente. Lo anterior sin perjuicio de la obligación de las personas de pagar los servicios de salud cuando no sea beneficiaria de los subsidios en salud.
6. Tratándose del trabajador dependiente a quien se le ha efectuado el descuento de su aporte y este o los integrantes de su núcleo familiar se encuentren con tratamientos en curso, sea en atención ambulatoria, con internación, de urgencias, domiciliaria o inicial de urgencias o se trate de menores de edad, la EPS estará obligada a garantizar tal atención hasta por un término máximo de doce (12) períodos de cotización en mora conforme a lo previsto en el artículo 111 del Decreto-ley 019 de 2012; cuando se trate de las mujeres gestantes, la EPS garantizará su atención por el período de gestación. En todo caso, esta obligación cesará una vez la EPS coordine con la entidad territorial correspondiente la continuidad de la prestación de los servicios de salud a través de los prestadores de la red pública, sin afectar la seguridad e integridad del paciente, y la totalidad de su costo estará a cargo del empleador.
PARÁGRAFO 1o. Las acciones de cobro por las cotizaciones e intereses de mora adeudados serán adelantadas por las EPS conforme a los estándares de procesos que fije la Unidad Administrativa Especial de Gestión Pensional y Contribuciones Parafiscales de la Protección Social (UGPP), sin perjuicio de que la Unidad ejerza las acciones de determinación y cobro de la mora en que incurran los aportantes en el pago de las cotizaciones en forma preferente, en especial, respecto de los trabajadores independientes que reportaron la novedad de pérdida de las condiciones para continuar cotizando al Sistema.
Efectuado el recaudo de las cotizaciones adeudadas la EPS no tendrá derecho al reconocimiento de las correspondientes UPC por el período en que estuvo suspendida la prestación de los servicios de salud, evento en el cual deberá girarlas al Fosyga o quien haga sus veces.
PARÁGRAFO 2o. De las comunicaciones previstas en los numerales 1 y 3 del presente artículo, la EPS deberá guardar constancia que podrá ser requerida en cualquier momento por las autoridades del sector para la revisión, análisis y auditoría.
PARÁGRAFO 3o. Cuando el trabajador independiente, en cumplimiento de lo dispuesto en el numeral 4 del presente artículo, ejerza la movilidad la novedad será reportada según lo dispuesto en el artículo 2.1.7.8 del presente decreto.
PARÁGRAFO 4o. Lo dispuesto en el numeral 6 del presente artículo será aplicable cuando la EPS se encuentre obligada a garantizar los servicios de salud de las gestantes y de los menores cuando no ha mediado el descuento del aporte del trabajador.
(Artículo 76 del Decreto 2353 de 2015)
ARTÍCULO 2.1.9.7. EFECTOS DE LA MORA EN LAS COTIZACIONES DE LOS PENSIONADOS. Cuando el pagador de pensiones incurra en mora en el pago de los aportes a cargo de los pensionados no se suspenderá la afiliación ni la prestación de los servicios de salud incluidos en el plan de beneficios a estos y a sus núcleos familiares. Las EPS deberán adelantar las acciones de cobro frente a los aportantes en mora. Una vez recaude las cotizaciones en mora tendrá derecho al reconocimiento de las UPC.
(Artículo 77 del Decreto 2353 de 2015)
OTRAS DISPOSICIONES SOBRE AFILIACIÓN.
AFILIACIÓN DE CONCEJALES.
ARTÍCULO 2.1.10.1.1. PRESUPUESTACIÓN DE RECURSOS PARA GARANTIZAR EL ACCESO A LOS DE SERVICIOS DE SALUD. <Artículo NULO>
ARTÍCULO 2.1.10.1.2. BENEFICIOS EN SALUD. En materia de salud los concejales tendrán los mismos beneficios que actualmente reciben los servidores públicos de los municipios y distritos y en consecuencia tendrán derecho a la prestación de los servicios de salud incluidos en el plan obligatorio de salud del sistema general de seguridad social en salud y a la cobertura familiar consagrada en este mismo sistema.
(Artículo 2o del Decreto 3171 de 2004)
ARTÍCULO 2.1.10.1.3. COBERTURA EN EL TIEMPO. <Artículo NULO>
ARTÍCULO 2.1.10.1.4. CONTRATACIÓN DEL SEGURO DE SALUD. <Artículo NULO>
ARTÍCULO 2.1.10.1.5. AFILIACIÓN DE LOS CONCEJALES AL RÉGIMEN CONTRIBUTIVO. En aquellos eventos en que no exista oferta de la póliza de seguro de salud o su valor supere el costo de la afiliación de los concejales al régimen contributivo de salud, los municipios y distritos podrán optar por afiliar a los concejales a dicho régimen contributivo en calidad de independientes aportando el valor total de la cotización.
Para tal efecto, el ingreso base de cotización será el resultante de sumar el valor total de los honorarios anuales que reciben los concejales por la asistencia a las sesiones ordinarias dividido entre doce (12).
En todo caso, con cargo a los recursos del municipio, no podrán coexistir la póliza de seguro de salud, con la afiliación al régimen contributivo del Sistema General de Seguridad Social en Salud.
PARÁGRAFO. La afiliación de los concejales al régimen contributivo con cargo a los recursos del municipio no implica, bajo ninguna circunstancia, que estos adquieran la calidad de empleados públicos o trabajadores oficiales.
(Artículo 5o del Decreto 3171 de 2004)
AFILIACIÓN DE CONCEJALES Y EDILES DE BOGOTÁ.
ARTÍCULO 2.1.10.3.1. <SIC> AFILIACIÓN DE LOS CONCEJALES Y EDILES AL RÉGIMEN CONTRIBUTIVO. En aquellos eventos en que no exista oferta de la póliza de seguro de salud o su valor supere el costo de la afiliación de los concejales y ediles al régimen contributivo de salud, el Distrito Capital podrá optar por afiliarlos en calidad de independientes a dicho régimen contributivo.
Para estos efectos, el Concejo de Bogotá y los fondos de desarrollo local respectivamente, afiliarán a los concejales y ediles al régimen contributivo de salud, con cargo a sus recursos, aportando el valor de la cotización. El pago del valor de esta cotización garantiza el acceso de estos concejales y ediles al servicio de Seguridad Social en Salud en los términos del Decreto-ley 1421 de 1993.
PARÁGRAFO 1o. El ingreso base de cotización mensual de los concejales y ediles será el valor total de los honorarios que hayan percibido por la asistencia a las sesiones ordinarias y extraordinarias en el mes inmediatamente anterior, con un límite de veinticinco (25) salarios mínimos legales mensuales vigentes.
PARÁGRAFO 2o. La afiliación de los concejales y ediles al Régimen Contributivo del Sistema General de Seguridad Social en Salud no implica, bajo ninguna circunstancia, que el Distrito adquiera la calidad de empleador frente a ellos.
PARÁGRAFO 3o. Teniendo en cuenta que la base de cotización al Sistema General de Pensiones debe ser la misma que aplica en el Sistema General de Seguridad Social en Salud, el Distrito Capital realizará, por cuenta del concejal o del edil, el pago del valor del aporte al Sistema General de Pensiones sobre esta misma base, previa deducción del monto de la cotización, con cargo a los honorarios del concejal o del edil.
(Artículo 1o del Decreto 2677 de 2010)
ARTÍCULO 2.1.10.3.2. <SIC> PRESUPUESTACIÓN. Con el fin de dar cumplimiento a lo establecido en el artículos 34 y 72 del Decreto-ley 1421 de 1993 y en el presente capítulo, el Distrito Capital deberá incluir en su Presupuesto General las partidas necesarias para realizar la afiliación al régimen contributivo del Sistema General de Seguridad Social en Salud de los concejales y ediles.
(Artículo 2o del Decreto 2677 de 2010)
SERVICIOS DE SALUD A POBLACIÓN PRIVADA DE LA LIBERTAD.
ARTÍCULO 2.1.10.3.1. SERVICIOS DE SALUD DE LA POBLACIÓN PRIVADA DE LA LIBERTAD A CARGO DEL INPEC. <Ver Notas del Editor> La prestación de los servicios de salud a las personas privadas de la libertad y los menores de tres (3) años que convivan con sus madres en los establecimientos de reclusión a cargo del Inpec, a través del modelo de atención por parte del Fondo Nacional de Salud de las Personas Privadas de la Libertad prevalecerá sobre la atención en salud a cargo del Sistema General de Seguridad Social en Salud o de los regímenes exceptuados o especiales.
Las personas privadas de la libertad que, de acuerdo con la normativa vigente, estén obligadas a cotizar al Sistema General de Seguridad Social en Salud deberán efectuar el pago de sus aportes y no tendrán acceso a las prestaciones asistenciales y económicas a cargo del Sistema. Los servicios de salud al núcleo familiar, si lo hubiere, le serán prestados a través de la EPS en la cual realice las cotizaciones. La EPS sólo recibirá la Unidad de Pago por Capitación (UPC) por los integrantes del núcleo familiar. Lo anterior sin perjuicio de que puedan suscribir o renovar un plan voluntario de salud.
El Fondo Nacional de Salud de las Personas Privadas de la Libertad tendrá la obligación de reportar al Sistema de Afiliación Transaccional la información de la población privada de la libertad a su cargo.
(Artículo 84 del Decreto 2353 de 2015)
AFILIACIÓN DE EXTRANJEROS Y FUNCIONARIOS EN EL EXTERIOR.
ARTÍCULO 2.1.10.4.1. AFILIACIÓN DE LOS EXTRANJEROS SOLICITANTES DE LA CONDICIÓN DE REFUGIADOS O ASILADOS. Los extranjeros solicitantes de la calidad de refugiados o asilados ante el Estado colombiano que cuenten con salvoconducto de permanencia, conforme a lo previsto en el Título 3, Parte 2 del Libro 2 del Decreto 1067 de 2015 o la norma que lo modifique, adicione o sustituya, se afiliarán al Sistema General de Seguridad Social en Salud como cotizantes o como afiliados al Régimen Subsidiado, si cumplen las condiciones para ello.
(Artículo 88 del Decreto 2353 de 2015)
ARTÍCULO 2.1.10.4.2. RÉGIMEN APLICABLE A LOS FUNCIONARIOS QUE PRESTAN EL SERVICIO EN EL EXTERIOR. Para los funcionarios del sector público que deban cumplir sus funciones en el exterior, se deberá contratar la prestación de servicios de salud a través de compañías aseguradoras, mediante contratos que suscriba la entidad de la que formen parte, de manera que todos los funcionarios reciban el mismo plan en condiciones similares al servicio ofrecido en Colombia para los afiliados al Plan Obligatorio de Salud (POS), dentro de las posibilidades del mercado extranjero. El régimen del Sistema General de Seguridad Social en Salud, les será aplicable una vez los funcionarios retornen al país.
La entidad empleadora cuyos funcionarios públicos presten el servicio en el exterior y respecto de los cuales se hubiere contratado la póliza a que hace alusión el inciso anterior, deberá efectuar los aportes correspondientes a la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía (Fosyga), a través de la Planilla Integrada de Liquidación de Aportes (PILA).
(Artículo 72 del Decreto 806 de 1998 modificado por el artículo 1o del Decreto 1323 de 2009)
LIMITACIÓN A LA CAPACIDAD DE AFILIACIÓN DE LAS ENTIDADES PROMOTORAS DE SALUD Y GARANTÍA DE LA AFILIACIÓN.
ARTÍCULO 2.1.10.5.1. LIMITACIÓN DE LA CAPACIDAD DE AFILIACIÓN. <Artículo adicionado por el artículo 1 del Decreto 1184 de 2016. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud podrá ordenar la limitación de la capacidad para realizar nuevas afiliaciones y para aceptar traslados, de las entidades promotoras de salud, organizaciones solidarias vigiladas por esa Superintendencia y cajas de compensación familiar, que operan en los regímenes contributivo y subsidiado, que han sido objeto de una o varias de las medidas especiales o preventivas de la toma de posesión o de la intervención forzosa administrativa para administrar.
ARTÍCULO 2.1.10.5.2. EXCEPCIONES A LA RESTRICCIÓN DE LA CAPACIDAD DE AFILIACIÓN. <Artículo adicionado por el artículo 1 del Decreto 1184 de 2016. El nuevo texto es el siguiente:> No habrá lugar a la aplicación de la limitación de la capacidad de afiliación cuando se trate de:
1. Beneficiarios que puedan integrar el mismo núcleo familiar.
2. Novedades de traslados cuya efectividad se produce con posterioridad a la notificación del acto administrativo que ordenó la medida de limitación de la capacidad de afiliación.
3. Cumplimiento de órdenes derivadas de fallos Judiciales.
4. Unificación del núcleo familiar, cuando los cónyuges o compañero(as) permanentes se encuentren afiliados en EPS diferentes; o cuando un beneficiario cambie su condición a la de cónyuge o compañero(a) permanente.
5. Afiliados adicionales que pueden ingresar a un núcleo familiar en calidad de tales.
ARTÍCULO 2.1.10.5.3. PROTECCIÓN DEL DERECHO FUNDAMENTAL A LA SALUD POR EFECTO DE LA APLICACIÓN DE LA LIMITACIÓN DE LA CAPACIDAD DE AFILIACIÓN. <Artículo adicionado por el artículo 1 del Decreto 1184 de 2016. El nuevo texto es el siguiente:> Cuando la entidad objeto de la medida de limitación de la capacidad de afiliación sea la única que se encuentre operando el Régimen Contributivo o Subsidiado en un municipio, la Superintendencia Nacional de Salud invitará a las entidades que operan el mismo régimen en el respectivo departamento o, en su defecto, en los departamentos circunvecinos para que manifiesten su voluntad de recibir los afiliados.
La Superintendencia Nacional de Salud designará, mediante acto administrativo, a aquella entidad promotora de salud que cuente con el mayor número de afiliados de aquellas que hayan expresado su voluntad de recibirlos.
En el evento de que ninguna entidad manifieste su voluntad de recibir los afiliados, la Superintendencia Nacional de Salud definirá, mediante acto administrativo, la entidad que deberá realizar las nuevas afiliaciones o aceptar los traslados.
El procedimiento y términos para el cumplimiento del presente artículo serán definidos por la Superintendencia Nacional de Salud. En todo caso, para los efectos previstos en el presente artículo, la medida de limitación de la capacidad de afiliación, solo podrá ser efectiva una vez haya sido definida por la Superintendencia Nacional de Salud la entidad que deberá realizar las nuevas afiliaciones o aceptar los traslados.
CONDICIONES PARA EL ASEGURAMIENTO EN SALUD DE LOS MIEMBROS DE LAS FARC-EP QUE SE ENCUENTREN EN LOS PUNTOS DE PREAGRUPAMIENTO TEMPORAL ESTABLECIDOS POR EL GOBIERNO NACIONAL.
ARTÍCULO 2.1.10.6.1. OBJETO. <Artículo adicionado por el artículo 1 del Decreto 1937 de 2016. El nuevo texto es el siguiente:> El presente Capítulo tiene por objeto establecer las condiciones para el aseguramiento en salud de los miembros de las Fuerzas Armadas Revolucionarias de Colombia - Ejército del Pueblo (FARC-EP) durante su permanencia en los Puntos de Preagrupamiento Temporal, Zonas Veredales Transitorias de Normalización y Puntos Transitorios de Normalización, así como de los que hagan parte del Mecanismo de Monitoreo y Verificación, o el que haga sus veces, de los que participen en tareas humanitarias y de construcción de confianza acordados en los diálogos de paz y de los que hagan parte del proceso de tránsito a la legalidad.
ARTÍCULO 2.1.10.6.2. ÁMBITO DE APLICACIÓN. <Artículo modificado por el artículo 1 del Decreto 294 de 2017. El nuevo texto es el siguiente:> Las disposiciones del presente Capítulo aplican a los miembros de las Farc-EP que: i) permanezcan en los Puntos de Pre agrupamiento Temporal (PPT), Zonas Veredales Transitorias de Normalización (ZVTN), o Puntos Transitorios de Normalización (PTN), ii) integren el Mecanismo de Monitoreo y Verificación, iii) participen en tareas humanitarias o de construcción de confianza, iv) hagan parte del proceso de tránsito a la legalidad, v) salgan de los establecimientos penitenciarios y carcelarios como consecuencia de las medidas de justicia transicional, cuando se sitúen y permanezcan en las Zonas de Ubicación, y vi) a los hijos menores de edad de los miembros de las Farc-EP; las Entidades Promotoras de Salud-EPS, las Instituciones Prestadoras de Servicios de Salud (IPS) y las entidades territoriales
ARTÍCULO 2.1.10.6.3. DEFINICIONES. <Artículo adicionado por el artículo 1 del Decreto 1937 de 2016. El nuevo texto es el siguiente:> Para efectos de la aplicación del presente Capítulo deberán tenerse en cuenta las siguientes definiciones:
Miembros de las FARC-EP. Se entienden por miembros de las FARC-EP las personas incluidas en el listado recibido por la Oficina del Alto Comisionado para la Paz, de buena fe, de parte del miembro representante de esta agrupación armada, designado para tal efecto.
Zonas de Ubicación (ZU). Se entienden como Zonas de Ubicación a los Puntos de Preagrupamiento Temporal (PPT) establecidos por el Gobierno Nacional para garantizar el Cese al Fuego y de Hostilidades Bilateral y Definitivo, así como las Zonas Veredales Transitorias de Normalización y los Puntos Transitorios de Normalización.
ARTÍCULO 2.1.10.6.4. AFILIACIÓN DE LOS MIEMBROS DE LAS FARC- EP AL SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD. <Artículo adicionado por el artículo 1 del Decreto 1937 de 2016. El nuevo texto es el siguiente:> La afiliación al Sistema General de Seguridad Social en Salud de los miembros de las FARC-EP de que trata el presente Capítulo, se realizará al Régimen Subsidiado mientras subsistan las condiciones que así lo permitan, y siempre y cuando no reúnan las condiciones para pertenecer al Régimen Contributivo. Para el efecto, la identificación, tratamiento de la información, selección e inscripción en una Entidad Promotora de Salud - EPS se realizará conforme a las disposiciones contenidas en el presente Capítulo.
ARTÍCULO 2.1.10.6.5. LISTADO CENSAL. <Artículo adicionado por el artículo 1 del Decreto 1937 de 2016. El nuevo texto es el siguiente:> La Oficina del Alto Comisionado para la Paz entregará al Ministerio de Salud y Protección Social el listado recibido de parte del miembro representante de las FARC-EP designado para ello, que deberá contener, los nombres y apellidos de la población objeto de este Capítulo, tipo y número de documento de identificación, sexo, fecha de nacimiento o edad, departamento y municipio de la respectiva zona de ubicación, según los parámetros que defina el Ministerio de Salud y Protección Social.
Para efectos de dar aplicación a lo dispuesto en el presente Capítulo, este listado se tendrá como listado censal, con base en el cual el Ministerio de Salud y Protección Social verificará el estado de afiliación en el Sistema General de Seguridad Social en Salud, y realizará la selección e inscripción a una Entidad Promotora de Salud - EPS. Así mismo, la Oficina del Alto Comisionado para la Paz remitirá al Ministerio de Salud y Protección Social las novedades sobre la afiliación.
PARÁGRAFO 1o. En el caso de los niños, niñas y adolescentes desvinculados de las FARC-EP la responsabilidad de elaborar y entregar el listado censal será del Instituto Colombiano de Bienestar Familiar (ICBF) o de la dependencia o entidad que se defina para el efecto. Cuando el niño, niña o adolescente se encuentre inscrito en una EPS, el ICBF podrá trasladarlo a la EPS del régimen subsidiado del municipio en donde se vaya a adelantar el proceso de restablecimiento de sus derechos.
PARÁGRAFO 2o. La identificación de las personas incluidas en los listados censales, se hará con los documentos de identidad válidos para efectuar la afiliación y reporte de novedades al SGSSS según lo establece el artículo 2.1.3.5 del Decreto 780 de 2016, Único Reglamentario del Sector Salud y Protección Social. De manera excepcional, se podrán identificar con los tipos y números de documento correspondientes a adulto y menor sin identificar, según los parámetros que para el efecto defina el Ministerio de Salud y Protección Social.
ARTÍCULO 2.1.10.6.6. TRATAMIENTO DE LA INFORMACIÓN. <Artículo adicionado por el artículo 1 del Decreto 1937 de 2016. El nuevo texto es el siguiente:> Las entidades que participen en el flujo y consolidación de la información de los miembros de las FARC-EP serán responsables del cumplimiento del régimen de protección de datos y demás aspectos relacionados con el tratamiento de la información, que les sea aplicable en el marco de la Ley Estatutaria 1581 de 2012, la Ley 1712 de 2014, el Capítulo 25 del Decreto 1074 de 2015 y las normas que las modifiquen, reglamenten o sustituyan, en virtud de lo cual se hacen responsables de la privacidad, seguridad, confidencialidad y veracidad de la información suministrada y de los datos a los cuales tienen acceso.
La Oficina del Alto Comisionado para la Paz y el Instituto Colombiano de Bienestar Familiar (ICBF) o la dependencia o entidad que se defina para el efecto, reportarán la información de los listados por el medio que determine el Ministerio de Salud y Protección Social, garantizando siempre las condiciones de seguridad del canal de transferencia con el fin de salvaguardar la confidencialidad de la información.
ARTÍCULO 2.1.10.6.7. INSCRIPCIÓN DE LOS MIEMBROS DE LAS FARC-EP A LA EPS. <Artículo adicionado por el artículo 1 del Decreto 1937 de 2016. El nuevo texto es el siguiente:> Durante el período de los procesos de ejecución acordados en los procesos pertinentes de Cese al Fuego y de Hostilidades Bilateral y Definitivo (CFHBD), la inscripción de los miembros de las FARC-EP de que trata el presente Capítulo, se realizará por el Ministerio de Salud y Protección Social en la Entidad Promotora de Salud-EPS que tenga amplia cobertura nacional y con participación de la Nación en el capital, con base en el listado censal validado, de acuerdo con las siguientes reglas:
1. Cuando las personas no se encuentren inscritas en una EPS del régimen contributivo o subsidiado, ni afiliadas a un régimen especial o exceptuado, se inscribirán en la EPS del régimen subsidiado seleccionada para la respectiva zona de ubicación.
2. Cuando las personas se encuentren inscritas en una EPS del régimen subsidiado diferente a la seleccionada por el Ministerio de Salud y Protección Social para la respectiva zona de ubicación, serán trasladadas a la EPS definida para la zona de ubicación.
3. Cuando las personas se encuentren inscritas en una EPS del régimen contributivo, bien sea en calidad de cotizante o beneficiario, o en un régimen especial o exceptuado, se mantendrá su inscripción en el respectivo régimen.
Una vez seleccionada la EPS, el Ministerio de Salud y Protección Social comunicará a esta el listado de las personas para su inscripción. Así mismo, procederá a efectuar la actualización de la información en la Base de Datos Única de Afiliados (BDUA), correspondiente a aquellos afiliados que se encontraban inscritos en otras EPS del régimen subsidiado.
PARÁGRAFO. En el evento de que la Entidad Promotora de Salud -EPS no tenga cobertura en la totalidad de los municipios donde funcionarán las zonas de ubicación, para la modificación de la capacidad de afiliación en el régimen subsidiado, se aplicará el régimen de autorización general establecido en el artículo 2.1.13.8 del Decreto 780 de 2016.
ARTÍCULO 2.1.10.6.8. RECONOCIMIENTO, LIQUIDACIÓN Y GIRO DE LA UPC. <Artículo modificado por el artículo 1 del Decreto 294 de 2017. El nuevo texto es el siguiente:> Durante el período de ejecución de los procesos acordados en materia de Cese al Fuego y de Hostilidades Bilateral y Definitivo (CFHBD) y Dejación de Armas, y a través de la Dirección de Administración de Fondos de la Protección Social o la entidad que haga sus veces, el Ministerio de Salud y Protección Social podrá efectuar el proceso de reconocimiento, liquidación y giro de los recursos correspondientes a la Unidad de Pago por Capitación (UPC), de acuerdo con el procedimiento especial que este defina.
Para todos los efectos, la afiliación al Sistema General de Seguridad Social en Salud iniciará a partir de la fecha en que el Ministerio de Salud y Protección Social reciba el listado por parte de la Oficina del Alto Comisionado para la Paz o la fecha de ingreso al Punto de Pre-Agrupamiento Temporal, Zona Veredal o Punto Transitorio de Normalización, que dicha Oficina reporte.
PARÁGRAFO 1o. Una vez realizada la inscripción de los miembros de las Farc-EP a la EPS seleccionada, el Ministerio de Salud y Protección Social observará las frecuencias de uso con el propósito de monitorear posibles desviaciones y tomar las medidas que se consideren adecuadas.
PARÁGRAFO 2o. La atención inicial en salud en las zonas de ubicación se realizará bajo los lineamientos del Ministerio de Salud y Protección Social de manera complementaria y en coordinación con la EPS seleccionada. Los recursos dispuestos para financiar la Red Nacional de Urgencias a cargo del Fondo de Solidaridad y Garantía (Fosyga) u otras fuentes que defina el Gobierno Nacional podrán concurrir para financiar estas atenciones.
PARÁGRAFO 3o. El reconocimiento, liquidación y giro de los recursos correspondientes a la Unidad de Pago por Capitación (UPC), de que trata el presente Capítulo, incluye a miembros de la Farc-EP que salgan de los establecimientos penitenciarios y carcelarios como consecuencia de las medidas de justicia transicional cuando se sitúen y permanezcan en las zonas de ubicación y a los hijos menores de edad de los miembros de las Farc-EP
ASIGNACIÓN DE AFILIADOS POR RETIRO O LIQUIDACIÓN VOLUNTARIA, REVOCATORIA DE LA HABILITACIÓN O DE LA AUTORIZACIÓN O INTERVENCIÓN FORZOSA ADMINISTRATIVA PARA LIQUIDAR UNA EPS.
ARTÍCULO 2.1.11.1 OBJETO Y ALCANCE. <Texto modificado por el Decreto 182 de 2026 SUSPENDIDO provisionalmente. Consultar en Legislación Anterior el texto aplicable hasta que el Consejo de Estado decida de fondo> <Artículo modificado por el artículo 2 del Decreto 182 de 2026. El nuevo texto es el siguiente:> El presente título tiene por objeto establecer las condiciones de asignación de afiliados para garantizar la continuidad del aseguramiento y la prestación del servicio público de salud a los afiliados de las Entidades Promotoras de Salud (EPS) o quien haga sus veces, incluidas las Entidades Adaptadas en Salud, que se encuentren operando el aseguramiento, cualquiera sea su naturaleza jurídica, cuando dichas entidades se retiren o liquiden voluntariamente, ocurra la revocatoria de la autorización de funcionamiento o de la certificación de habilitación, o sean sujeto de intervención forzosa administrativa para liquidar por parte de la Superintendencia Nacional de Salud.
La asignación de afiliados de que trata el presente título se realizará a las Entidades Promotoras de Salud o quien haga sus veces que no cuenten con medidas administrativas o especiales adoptadas por la Superintendencia Nacional de Salud y que se encuentren habilitadas en el régimen al cual pertenecen los afiliados que le serán asignados, previa verificación del cumplimiento del capital mínimo y del patrimonio adecuado establecidos en los artículos 2.5.2.2.1.5 y 2.5.2.2.1.7, salvo las excepciones establecidas en el numeral 3 del artículo 2.1.11.3 del presente decreto.
ARTÍCULO 2.1.11.2. ASIGNACIÓN DE AFILIADOS. <Texto modificado por el Decreto 182 de 2026 SUSPENDIDO provisionalmente. Consultar en Legislación Anterior el texto aplicable hasta que el Consejo de Estado decida de fondo> <Artículo modificado por el artículo 3 del Decreto 182 de 2026. El nuevo texto es el siguiente:> Es el mecanismo excepcional y obligatorio de asignación y traslado de los afiliados de las EPS que se encuentren en alguna de las situaciones previstas en el primer inciso del artículo 2.1.11.1, a las EPS receptoras de que trata el inciso segundo del mismo artículo del presente decreto. Ninguna EPS podrá negarse a recibir los afiliados asignados.
Los procedimientos de asignación de afiliados establecidos en el presente título se adelantarán bajo los principios señalados en el artículo 6o de la Ley Estatutaria 1751 de 2015, con la participación de las EPS, el Ministerio de Salud y Protección Social, la Superintendencia Nacional de Salud y la Administradora de los Recursos del Sistema General de Seguridad Social (ADRES).
PARÁGRAFO. La autorización de la capacidad de afiliación referente al aumento poblacional que se requiera en el marco de los procesos de asignación seguirá las reglas del régimen de autorización general de que trata el artículo 2.1.13.8 de este decreto. En todo caso la verificación de la capacidad de afiliación se realizará con posterioridad a la asignación.
ARTÍCULO 2.1.11.3. PROCEDIMIENTO DE ASIGNACIÓN DE AFILIADOS. <Texto modificado por el Decreto 182 de 2026 SUSPENDIDO provisionalmente. Consultar en Legislación Anterior el texto aplicable hasta que el Consejo de Estado decida de fondo> <Artículo modificado por el artículo 4 del Decreto 182 de 2026. El nuevo texto es el siguiente:> En el acto administrativo a través del cual se acepta el retiro o liquidación voluntaria, se ordena la revocatoria de autorización de funcionamiento o, de la certificación de habilitación o, la intervención forzosa administrativa para liquidar, la Superintendencia Nacional de Salud ordenará a la EPS objeto de la medida, la entrega inmediata de las bases de datos a la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES) y al Ministerio de Salud y Protección Social, la cual deberá contener la información de los afiliados y sus grupos familiares, que se requieran para realizar el proceso de asignación, en la estructura definida por la ADRES.
Para adelantar el procedimiento de asignación de afiliados, al día hábil siguiente a la notificación del acto administrativo correspondiente, la Superintendencia Nacional de Salud remitirá al Ministerio de Salud y Protección Social, la relación de las EPS receptoras a que hace referencia el artículo 2.1.11.1 y que se encuentren autorizadas operando el aseguramiento en el municipio, distrito, departamento donde operaba la entidad a que alude el inciso anterior.
Se entiende que las EPS receptoras se encuentran operando el aseguramiento cuando tienen población afiliada en un territorio, excluyendo aquellos afiliados que ostenten la garantía de portabilidad de acuerdo con lo establecido en el artículo 2.1.12.4 de este decreto.
El Ministerio de Salud y Protección Social y la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES), con base en la información que reporte la Superintendencia Nacional de Salud, la que entregue la EPS objeto de la medida y la que se encuentre disponible en las bases de datos de las entidades públicas, realizarán la asignación y determinarán el número y la distribución de los afiliados a asignar.
La asignación de afiliados se realizará dentro de los cinco (5) días hábiles siguientes a la fecha en que la Superintendencia Nacional de Salud remita al Ministerio de Salud y Protección Social la relación de las EPS receptoras en los términos del inciso segundo de este artículo, y se hará efectiva a partir del primer día calendario del mes siguiente a la fecha en que el Ministerio de Salud y Protección Social informe a las EPS receptoras los afiliados que le fueron asignados. En todo caso las EPS receptoras deberán tener como mínimo cinco (5) días calendario previos a la efectividad de la asignación, para adelantar las acciones necesarias con el ánimo de garantizar la continuidad del aseguramiento a la población asignada.
La asignación de los afiliados se realizará teniendo en cuenta los siguientes criterios, manteniendo integrados los grupos familiares:
1. En los municipios y distritos donde exista una EPS receptora autorizada que cumpla las condiciones establecidas en el inciso segundo del artículo 2.1.11.1 del presente decreto, se asignará el cien por ciento (100%) de la población del respectivo régimen.
2. En aquellos municipios y distritos donde exista más de una EPS receptora autorizada que cumpla las condiciones establecidas en el inciso segundo del artículo 2.1.11.1 del presente decreto, se realizará en proporción inversa al número total de afiliados en el respectivo régimen y territorio.
3. En aquellos municipios y distritos donde no exista EPS que cumpla las condiciones establecidas en el inciso segundo del artículo 2.1.11.1 del presente decreto, la asignación se realizará a estas EPS en proporción inversa al número total de afiliados en el respectivo régimen y territorio.
4. La atención del recién nacido, que no haya sido objeto de asignación, será asumida por la entidad objeto de retiro o medida, hasta la fecha de efectividad de la asignación. A partir de esta fecha, la EPS receptora de la madre deberá incluir al recién nacido de manera inmediata en su grupo familiar.
Transcurridos sesenta (60) días calendario, contados a partir de la fecha de asignación a la EPS receptora, los afiliados asignados podrán escoger libremente y trasladarse a cualquier otra entidad habilitada en el mismo régimen y que opere en el municipio o distrito de su residencia; este traslado será efectivo a partir del primer día calendario del mes siguiente. Se exceptúa de este plazo los siguientes casos:
a) Cuando algún miembro del grupo familiar se encuentre en una EPS distinta a la del cotizante o cabeza de familia asignado, evento en el cual se podrá solicitar el traslado de forma inmediata a la EPS en la cual se haya asignado el cotizante o cabeza de familia. La entidad deberá tramitar de forma inmediata la respectiva novedad.
b) Cuando los miembros de las comunidades indígenas, una vez agotado el proceso señalado en el artículo 17 de Ley 691 de 2001, soliciten el traslado de entidad, la EPS receptora deberá tramitar de manera inmediata esta novedad según los procedimientos vigentes y será efectiva a partir del primer día calendario del mes siguiente a la fecha del registro de la solicitud de traslado.
La ADRES, previo al cumplimiento del plazo para que se haga efectiva la asignación, actualizará la Base de Datos Única de Afiliados (BDUA) con los resultados de esta, así mismo entregará a las EPS receptoras los resultados de las auditorías realizadas a la información actualizada y registrada en la BDUA, la cual será revisada y ajustada por las EPS receptoras dentro de los noventa (90) días calendario siguientes a la fecha de entrega. Finalizado este término, los registros que no se actualicen en la BDUA por las EPS receptoras, no podrán ser incluidos en los procesos de reconocimiento y pago de la Unidad de Pago por Capitación (UPC).
PARÁGRAFO 1o. Las entidades objeto de las medidas previstas en el artículo 2.1.11.1 de este decreto, serán responsables del aseguramiento hasta el día anterior a la fecha en que se haga efectiva la asignación, por lo que también serán responsables de las obligaciones derivadas de la prestación de servicios en salud hasta esa fecha. Las EPS receptoras asumirán el aseguramiento y garantizarán el acceso a la prestación de servicios de salud de los afiliados, a partir del día en que se haga efectiva la asignación.
PARÁGRAFO 2o. El giro de la UPC a las entidades será realizado por la ADRES en proporción al número de días en que tuvieron a su cargo los afiliados durante el respectivo mes.
PARÁGRAFO 3o. Notificados los actos administrativos que revocan la autorización de funcionamiento o el certificado de habilitación, ordenan la intervención forzosa administrativa para liquidar o autorizan el retiro voluntario por parte de la Superintendencia Nacional de Salud, quedarán suspendidos los traslados de los afiliados en la BDUA y en el Sistema de Afiliación Transaccional (SAT), así como las novedades de las entidades territoriales en la BDUA, hasta la efectividad de la asignación, de conformidad con lo establecido en el artículo 17 de la Ley 1966 de 2019 y el artículo 2.5.5.1.9 del presente decreto.
PARÁGRAFO 4o. Durante el tiempo en que una entidad se encuentre bajo una medida administrativa y/o especial adoptada por la Superintendencia Nacional de Salud, dicha entidad deberá remitir a esta la información de los pacientes de alto costo, mujeres gestantes, tutelas y los datos de contacto actualizados de sus afiliados, en los términos y condiciones que establezca la Superintendencia Nacional de Salud.
PARÁGRAFO 5o. Las EPS Indígenas (EPSI) serán receptoras de afiliados, para la población que se encuentre registrada en la Base de Datos Única de Afiliados (BDUA) como población indígena, dando prelación a las EPSI autorizadas en el respectivo territorio.
ARTÍCULO 2.1.11.4 ASIGNACIÓN DE AFILIADOS ANTE LA AUSENCIA DE ENTIDADES PROMOTORAS DE SALUD. <Artículo derogado por el artículo 3 del Decreto 527 de 2025>
ARTÍCULO 2.1.11.5 OBLIGACIONES DE LAS ENTIDADES OBJETO DE LAS MEDIDAS PREVISTAS EN EL ARTÍCULO 2.1.11.1 DE ESTE DECRETO. <Artículo modificado por el artículo 4 del Decreto 719 de 2024. El nuevo texto es el siguiente:> El representante legal o el liquidador de las entidades mencionadas en el artículo 2.1.11.1 de este decreto, deberá:
1. Entregar al Ministerio de Salud y Protección Social, a la ADRES y a la Superintendencia Nacional de Salud, las bases de datos que contengan la información de los afiliados, según la estructura definida por la ADRES, al momento de la notificación del acto administrativo a través del cual se acepta el retiro o liquidación voluntaria, se ordena la revocatoria de autorización de funcionamiento o de la certificación de habilitación o la intervención forzosa administrativa para liquidar u ordena cualquier otro tipo de liquidación.
La información requerida para realizar el proceso de asignación debe contener, por lo menos, lo siguiente: a) Grupos familiares; b) Pacientes de alto costo junto con los datos de la red de prestadores de servicios de salud responsable de su tratamiento; c) Gestantes; d) Datos de domicilio; e) Poblaciones especiales; f) Datos de contacto de todos los afiliados; g) Fallos de tutela; h) Servicios autorizados que a la fecha de asignación no hayan sido prestados; y, i) Cualquier otra información que el Ministerio de Salud y Protección Social y la ADRES requieran.
2. Con los resultados de la asignación, antes de la efectividad, informar a través de su página web, las EPS receptoras a las cuales fueron asignados los afiliados, y a los aportantes, su obligación de cotizar a la EPS receptora y la fecha a partir de la cual deben hacerlo.
3. Para el día de entrega de resultados de la asignación por parte del Ministerio de Salud y Protección Social, la entidad objeto de la medida debe presentar el cronograma de entrega de la información a las entidades receptoras, en el marco de los plazos y términos fijado en el presente artículo.
4. Entregar, antes de la efectividad de la asignación en medio magnético a través de los instrumentos más idóneos y de manera organizada, a cada una de las entidades receptoras, la información que se relaciona, junto con los datos de contacto de los responsables de cada tema en la EPS objeto de medida, a saber:
4.1. Base de datos de los afiliados caracterizados como pacientes en atención domiciliaria, oxígeno dependientes, alto costo, con patologías crónicas, enfermedades huérfanas, gestantes, poblaciones especiales, con excepciones para el cobro de cuota moderadora o copagos, de conformidad con lo dispuesto en el Decreto número 1652 de 2022, que adicionó el Título 4 a la Parte 10 del Libro 2 de este decreto, así como aquellos con eventos de notificación obligatoria, de interés en salud pública con su información actualizada de datos de contacto, detalle de la patología que presenta, prestador asignado para su atención, tipo de servicio contratado junto con las imágenes de la historia clínica o un resumen.
4.2. Base de datos del área jurídica de los afiliados con órdenes de autoridades administrativas o judiciales, con datos de contacto, señalando acciones de tutela, incidentes de desacato y sanciones, así como las pretensiones y estado de resolución de estas, detallando el prestador o proveedor, junto con las imágenes de la historia clínica o un resumen y demás información que garantice la continuidad del aseguramiento.
4.3. Base de datos de los afiliados con autorizaciones de servicios pendientes, cirugías programadas y tratamientos en curso, con información actualizada y detallada de los datos de contacto, especificando el diagnóstico, fecha de la orden médica o autorización, datos del prestador o proveedor a quien se autorizó o se da la orden médica junto con las imágenes de la historia clínica o un resumen.
4.4. Base de datos de MIPRES, tecnologías pendientes y de atención continua, incluyendo los datos de los usuarios con su información actualizada de datos de contacto, las órdenes médicas y, de haberse tramitado, la información de la autorización u orden de entrega de medicamentos o atenciones de salud, nombre del proveedor de la autorización, junto con las imágenes de la historia clínica o un resumen.
4.5. Base de datos con los afiliados hospitalizados al último día antes de la fecha de efectividad de la asignación, incluyendo datos del paciente, diagnóstico, prestador donde se encuentra hospitalizado e imágenes de la historia clínica o un resumen y municipio.
4.6. Entrega del documento de red y sus datos de contacto, de la suficiencia de la red y del modelo de operación en red con la que venía operando.
4.7. Base de datos con la información de recién nacidos que no hayan sido objeto del proceso de asignación junto con los datos completos de la madre.
4.8. Base de datos con información nominal de la Resolución número 202 de 2021 o la norma que la modifique o sustituya, relacionada con la información básica de intervenciones ya realizadas a la población objeto de cesión en el marco de la ruta en la gestión del riesgo.
5. Entregar en un plazo no mayor a un (1) mes contado a partir de la efectividad de la asignación, a cada una de las EPS receptoras, lo siguiente:
5.1. Carpeta original con los documentos soporte de la afiliación de cada afiliado asignado, sea cotizante o beneficiario, incluyendo datos de contacto e identificación del aportante, en medio físico o magnético, según se disponga.
5.2. Información de los afiliados cotizantes con prestaciones económicas que les hayan sido prorrogadas, con datos actualizados de datos de contacto; especificando el diagnóstico, fecha de inicio de la prestación, días y demás información que garantice la continuidad del aseguramiento. Así mismo, el histórico de las prestaciones económicas de los últimos tres (3) años, para guardar concordancia con lo señalado en el artículo 151 del Decreto número 2158 de 1948.
5.3. Información de la población vacunada en todos los programas. Para el caso de la COVID-19, dosis aplicadas, así como el estado de reconocimiento y pago de la aplicación de esta, cuando corresponda.
5.4. Estado de reconocimiento y pago de pruebas de búsqueda, tamizaje y diagnóstico para SARS COVID*, cuando aplique.
5.5. Información de afiliados beneficiarios cuya compensación económica temporal quedó pendiente de pago, junto con los datos complementarios y soportes que sirvan para garantizar la continuidad frente a la prestación del servicio.
5.6. Información de los aportes mediante la Planilla Integrada de Liquidación de Aportes (PILA) realizados a dicha entidad por los últimos dos (2) periodos antes de la efectividad de la asignación y del periodo de la efectividad, si aplica. Para el caso de los afiliados con prestaciones económicas se deberá entregar la información de la PILA de los últimos doce (12) meses.
6. Deberán garantizar la realización de las siguientes acciones:
6.1. Mantener contacto institucional a través de puntos de atención para trámites administrativos a los usuarios que tenía la entidad, de manera presencial, virtual y telefónica, por lo menos un (1) mes después de la efectividad de la asignación.
6.2. Disponer de manera permanente un micrositio en su página web, donde se brinde información relacionada con todo el proceso de asignación, resultados de este y datos de contacto de la EPS.
6.3. Realizar las acciones de cobro de las cotizaciones causadas hasta el momento de la efectividad de la asignación de los afiliados, así como el proceso de giro y compensación, de conformidad con la normatividad vigente. Así mismo, cuando haya lugar a adelantar las gestiones para el cobro de las obligaciones en el marco de lo señalado en el Capítulo 2 del Título 5 del Decreto 780 de 2016.
6.4. Verificar que no queden registros de afiliados a su cargo en la BDUA o el instrumento que haga sus veces. Para el efecto, deberá gestionar la depuración de los registros según los procedimientos establecidos en la normatividad vigente.
6.5. Reconocer y pagar a los afiliados, las prestaciones económicas causadas antes de la fecha de efectividad de la asignación de afiliados por parte de la entidad promotora de salud objeto de medida. Una vez se inicie el proceso liquidotario, las prestaciones económicas que se encuentren pendientes serán pagadas como gastos de administración, teniendo en cuenta que se tratan de acreencias excluidas de la masa de liquidación.
ARTÍCULO 2.1.11.6 OBLIGACIONES DE LAS EPS RECEPTORAS. <Artículo modificado por el artículo 5 del Decreto 719 de 2024. El nuevo texto es el siguiente:> Además de las obligaciones propias de la organización del aseguramiento, las entidades que reciban los afiliados a través del mecanismo de asignación previsto en el presente título, a partir del día de la efectividad de los afiliados, deberán:
1. Disponer, a través de su página web y de un medio de comunicación de amplia circulación: a) Los números telefónicos; b) Las direcciones electrónicas; c) El sitio web; d) La dirección de las sedes de la entidad donde pueden contactarse los afiliados; e) La fecha a partir de la cual la entidad se hará responsable de la prestación de los servicios de salud; y, f) El derecho que le asiste al usuario de hacer uso de la libre elección después de sesenta (60) días calendario contados a partir de la efectividad de la asignación.
2. informar a los aportantes, a través de su página web y de un medio de comunicación de amplia circulación, lo siguiente: a) Los lugares en que asumirá las funciones de aseguramiento; b) Las direcciones de las sedes de la entidad y direcciones electrónicas de contacto; c) Los números telefónicos de contacto a través de los cuales se ofrecerá atención e información a los afiliados asignados; d) Red de urgencias disponible en el respectivo municipio o distrito; e) Red de atención básica disponible en el respectivo municipio o distrito; y, f) Proveedores de tecnologías en salud.
3. informar a los pacientes con patologías de alto costo y gestantes, la red prestadora de servicios de salud disponible, responsable de garantizar la continuidad en la atención en salud.
4. Adelantar de forma previa a la efectividad de la asignación, los procesos precontractuales necesarios a fin de garantizar la continuidad en la prestación de los servicios de salud a la población que le fue asignada.
5. Establecer medidas prioritarias en un plan de contingencia a tres (3) meses para la atención y la continuidad de los servicios de salud, entre las cuales se puede contemplar el giro de anticipos, propuestas de modalidades de contratación, eliminación de la autorización para servicios y tecnologías o las demás que estime pertinente, hasta el momento en que se formalicen los nuevos contratos o ajustes a los que ya existen. Este plan se deberá entregar a la Superintendencia Nacional de Salud, en un plazo no mayor a quince (15) días calendario contados a partir de la efectividad de la asignación.
6. Establecer puntos de atención o red de oficinas para atender a la población asignada, de conformidad a las directrices establecidas por la Superintendencia Nacional de Salud.
7. Garantizar la continuidad de los tratamientos actuales de los afiliados hasta que estos sean completados o se resuelva la situación de salud. Esto implica, que la persona debe continuar con su tratamiento en el estado, nivel de complejidad o atención por especialista en el que venía siendo atendida, sin que se realicen retrocesos en la atención. La gestión administrativa o procesos que la entidad receptora tenga dispuestos, no podrán generar retrasos en el inicio o continuidad de tratamientos en curso. La demora injustificada en la atención generará las respectivas sanciones administrativas por parte de la Superintendencia Nacional de Salud.
8. Garantizar el periodo de protección laboral a los afiliados asignados, de acuerdo con el tiempo de permanencia que los afiliados llevaban en la entidad anterior, teniendo en consideración para ello la normatividad vigente. Para los fines pertinentes se faculta a la ADRES para que indique la información que se requiere por parte de la entidad objeto de medida para garantizar el periodo de protección laboral a los afiliados asignados en las EPS receptoras, teniendo en consideración lo señalado en el artículo 2.1.8.1 de este decreto.
9. Asistir a las mesas de concertación que convoque la Superintendencia Nacional de Salud, en las cuales se promoverá los acuerdos de voluntades con la red prestadora de servicios en que venían siendo atendidas las personas.
ARTÍCULO 2.1.11.7 OBLIGACIONES DEL MINISTERIO DE SALUD Y PROTECCIÓN SOCIAL. <Artículo sustituido por el artículo 1 del Decreto 1424 de 2019. El nuevo texto es el siguiente:> Corresponde al Ministerio de Salud y Protección Social en cumplimiento de la obligación de asignar los afiliados de las EPS objeto de las medidas previstas en el artículo 2.1.11.1 de este decreto:
1. Entregar, a las EPS receptoras, a la Superintendencia Nacional de Salud y a la ADRES, la base de datos con el resultado de la asignación efectuada.
2. Informar, a través de su página web, las EPS a las cuales fueron asignados los afiliados, y la fecha a partir de la cual se hace efectiva la asignación.
3. Adelantar con la ADRES las acciones que permitan la actualización de la BDUA y los demás sistemas de información disponibles, que garanticen la continuidad en el aseguramiento de la población asignada.
ARTÍCULO 2.1.11.8 OBLIGACIONES DE RECAUDO. <Artículo sustituido por el artículo 1 del Decreto 1424 de 2019. El nuevo texto es el siguiente:> Los operadores de información de la Planilla Integrada de Liquidación de Aportes (PILA), redireccionarán el recaudo de cotizaciones de los afiliados, cuando dichas entidades se retiren o liquiden voluntariamente, ocurra la revocatoria de la autorización de funcionamiento o sean sujeto de intervención forzosa administrativa para liquidar por parte de la Superintendencia Nacional de Salud a la EPS receptora, de conformidad con la información actualizada de la BDUA, para los periodos posteriores a la asignación.
En caso de presentarse recaudo de cotizaciones, correspondientes a periodos posteriores a la asignación, la EPS deberá trasladarlos de manera inmediata a las EPS receptoras.
ARTÍCULO 2.1.11.9. OBLIGACIONES DE LOS EMPLEADORES Y TRABAJADORES INDEPENDIENTES. <Artículo sustituido por el artículo 1 del Decreto 1424 de 2019. El nuevo texto es el siguiente:> El empleador o trabajador independiente no deberá suspender el pago de la cotización a la EPS que haya sido objeto de la revocatoria de autorización de funcionamiento, intervención forzosa administrativa para liquidar, retiro o liquidación voluntaria, hasta tanto se haga efectivo el traslado del cotizante y de su grupo familiar, momento a partir del cual las cotizaciones deberán efectuarse a la EPS receptora.
ARTÍCULO 2.1.11.10. GARANTÍA DE LA CONTINUIDAD EN LA PRESTACIÓN DE LOS SERVICIOS DE SALUD. <Artículo sustituido por el artículo 1 del Decreto 1424 de 2019. El nuevo texto es el siguiente:> Las EPS receptoras de afiliados a quienes las EPS de donde provienen les hubiesen autorizado servicios o tecnologías en salud que a la fecha de asignación no hayan sido garantizados, deberán prestarlos dentro de los 30 días calendario siguientes a la efectividad de la asignación, siempre y cuando no se ponga en riesgo la vida del paciente, caso en el cual deberá garantizar la oportuna atención.
En el caso de servicios y tecnologías autorizados no financiados con cargo a la UPC, la EPS receptora garantizará la continuidad del tratamiento. Así mismo deberá continuar prestando los servicios y tecnologías ordenados por autoridades administrativas o judiciales. En ningún caso se podrán requerir trámites adicionales al afiliado.
A los pacientes con patologías de alto costo, madres gestantes y afiliados hospitalizados, la EPS deberá garantizar la oportunidad y la continuidad en la atención en salud de manera inmediata.
ARTÍCULO 2.1.11.11 DE LAS ENTIDADES PROMOTORAS DE SALUD QUE RECIBEN AFILIADOS. <Texto modificado por el Decreto 182 de 2026 SUSPENDIDO provisionalmente. Consultar en Legislación Anterior el texto aplicable hasta que el Consejo de Estado decida de fondo> <Artículo modificado por el artículo 5 del Decreto 182 de 2026. El nuevo texto es el siguiente:> La asignación de afiliados de que trata al presente título se realizará a las Entidades Promotoras de Salud o quien haga sus veces, según los artículos 2.1.11.1 y 2.1.11.3 del presente decreto.
Las entidades promotoras de salud que hayan recibido afiliados hasta la fecha de publicación del presente decreto modificatorio con ocasión de la asignación de que trata el presente Título, se les aplicará la disminución temporal en el porcentaje que trata el literal a) del numeral 2 del artículo 2.5.2.2.1.7, el cual se incrementará en 0,5 puntos porcentuales cada año a partir de la efectividad de la asignación, hasta lograr el tope establecido, según la siguiente tabla:
| Variación anual de afiliados a 31 de diciembre | Disminución en puntos porcentuales (PP) en el patrimonio adecuado |
| Menor a 10% | 0,5 P.P. |
| Mayor o igual al 10% y menor al 20% | 1,0 P.P |
| Mayor o igual al 20% y menor al 35% | 1,5 P.P. |
| Mayor o igual al 35% y menor al 50% | 2,0 P.P. |
| Mayor o igual 50% | 2,5 P.P |
Para el cálculo de los indicadores de proceso o resultado que hacen parte de los mecanismos de redistribución de recursos ex post por patologías de alto costo, no será tenida en cuenta la información de los afiliados asignados a las EPS receptoras en el primer año.
PARÁGRAFO TRANSITORIO. Con el fin de considerar el impacto en las condiciones financieras de las asignaciones de usuarios realizadas durante el periodo comprendido entre el 1 de enero de 2019 y 31 de julio de 2022, las entidades receptoras de afiliados, por una única vez, tendrán una disminución en el porcentaje de que trata el literal a) del numeral 2 del artículo 2.5.2.2.1.7, de acuerdo con la siguiente tabla que sustituye los porcentajes previamente definidos. El porcentaje resultante se incrementará en 1,0 punto porcentual cada dos años, hasta lograr el tope establecido.
| Variación total asignaciones período respecto a la población afiliada a diciembre 31 de 2018 | Disminución en puntos porcentuales (P.P.) en el patrimonio adecuado | Fechas para el incremento |
| Mayor al 1% y Menor al 17% | 1,5 P.P. | 1,0 P.P- 1 de agosto de 2024 0,5 P.P - 1 de agosto de 2025 |
| Mayor o igual al 17% y menor al 40% | 2,0 P.P. | 1,0 P.P- 1 de agosto de 2024 1,0 P.P- 1 de agosto de 2026 |
| Mayor o igual al 40% | 2,5 P.P | 1,0 P.P- 1 de agosto de 2024 1,0 P.P- 1 de agosto de 2026 0,5 P.P- 1 de agosto de 2027 |
Para efectos de la aplicación de las condiciones previstas en el presente artículo, a las entidades que recibieron afiliados con posterioridad al 31 de julio de 2022 y hasta la fecha de publicación del presente decreto modificatorio y que hubieren recibido afiliados entre el 1 de enero de 2019 y el 31 de julio de 2022, se tendrá en cuenta la sumatoria de los porcentajes definidos en este parágrafo transitorio más los determinados en el inciso segundo del presente artículo.
PARÁGRAFO 1o. A las entidades promotoras de salud que reciban afiliados a partir de la fecha de publicación del presente decreto modificatorio, no se les aplicará la disminución del porcentaje referente al patrimonio adecuado de que trata el presente artículo.
PARÁGRAFO 2o. Las entidades promotoras de salud que hayan recibido afiliados hasta la fecha de publicación del presente decreto modificatorio, se les aplicará las disposiciones respecto a la disminución del porcentaje referente al patrimonio adecuado.
ARTÍCULO 2.1.11.12. INSPECCIÓN, VIGILANCIA Y CONTROL DEL MECANISMO DE ASIGNACIÓN DE AFILIADOS. <Artículo modificado por el artículo 7 del Decreto 719 de 2024. El nuevo texto es el siguiente:> Corresponde a la Superintendencia Nacional de Salud en el proceso de asignación de afiliados, las siguientes funciones:
1. Una vez sea efectiva la asignación de afiliados, convocar las mesas de contratación entre las entidades receptoras y las Instituciones Prestadoras de Servicios de Salud correspondientes a los territorios de la población asignada.
2. Expedir el acto administrativo de autorización a la entidad receptora de conformidad con lo establecido en el artículo 2.1.7.11 del presente decreto.
3. Vigilar el cumplimiento de lo establecido en el presente título.
4. Imponer las sanciones correspondientes en el marco de sus competencias.
ARTÍCULO 2.1.11.13. TRATAMIENTO DE LA INFORMACIÓN Y RESERVA EN EL MANEJO DE LOS DATOS. <Artículo sustituido por el artículo 1 del Decreto 1424 de 2019. El nuevo texto es el siguiente:> Las entidades que participen en el flujo y consolidación de la información serán responsables del cumplimiento del régimen de protección de datos y demás aspectos relacionados con el tratamiento de información, que le sea aplicable en el marco de las Leyes 1581 de 2012 y 1712 de 2014, y demás normas que las modifiquen, reglamenten o sustituyan, especialmente, se hacen responsables de la privacidad, seguridad, confidencialidad y veracidad de la información suministrada y sobre los datos a los cuales tienen acceso.
PORTABILIDAD.
ARTÍCULO 2.1.12.1. OBJETO. El presente Título tiene por objeto establecer las condiciones y reglas para la operación de la portabilidad del seguro de salud en todo el territorio nacional, en el marco del Sistema General de Seguridad Social en Salud.
(Artículo 1o del Decreto 1683 de 2013)
ARTÍCULO 2.1.12.2. ÁMBITO DE APLICACIÓN. Este Título se aplica a todos los afiliados al Sistema General de Seguridad Social en Salud, en los Regímenes Contributivo y Subsidiado, a las Entidades Promotoras de Salud, a las Instituciones Prestadoras de Servicios de Salud y a las autoridades territoriales de salud que, en razón de sus deberes y facultades, intervengan para garantizar la portabilidad del seguro de salud en el territorio nacional.
(Artículo 2o del Decreto 1683 de 2013)
ARTÍCULO 2.1.12.3. DOMICILIO DE AFILIACIÓN. Es el municipio en el cual tiene lugar la afiliación de una persona al Sistema General de Seguridad Social en Salud. En dicho municipio, o en un municipio cercano por residencia o facilidad de acceso y de acuerdo con la elección del afiliado, la Entidad Promotora de Salud, deberá adscribir tanto a este, como a su núcleo familiar a una IPS primaria, como puerta de acceso a su red de servicios en dicho municipio y por fuera de él.
PARÁGRAFO. Para los efectos de este Título, los distritos y corregimientos departamentales se asimilan a los municipios.
(Artículo 3o del Decreto 1683 de 2013)
ARTÍCULO 2.1.12.4. PORTABILIDAD. Es la garantía de la accesibilidad a los servicios de salud, en cualquier municipio del territorio nacional, para todo afiliado al Sistema General de Seguridad Social en Salud que emigre del municipio domicilio de afiliación o de aquel donde habitualmente recibe los servicios de salud, en el marco de las reglas previstas en el presente Título.
(Artículo 4o del Decreto 1683 de 2013)
ARTÍCULO 2.1.12.5. OPERACIÓN DE LA PORTABILIDAD. Las Entidades Promotoras de Salud garantizarán a sus afiliados el acceso a los servicios de salud, en un municipio diferente a aquel donde habitualmente se reciben los servicios de salud en una IPS primaria, cuando se presente cualquiera de las siguientes circunstancias, producto de la emigración ocasional, temporal o permanente de un afiliado:
1. Emigración ocasional: Entendida como la emigración por un período no mayor de un (1) mes, desde el municipio donde habitualmente se reciben los servicios de salud en una IPS primaria a uno diferente dentro del territorio nacional.
En este evento, todas las Instituciones Prestadoras de Servicios de Salud que cuenten con servicios de urgencias, deberán brindar la atención de urgencias, así como la posterior a esta que se requiera, independientemente de que hagan parte o no de la red de la respectiva EPS. Las Entidades Promotoras de Salud, reconocerán al prestador los costos de dichas atenciones, conforme a la normatividad vigente.
Cuando se trate de pacientes en condición de emigración ocasional que solicitan atención en salud en un servicio de urgencias, ante una IPS debidamente habilitada para prestarlas, esta atención no podrá negarse con el argumento de no tratarse de una urgencia.
2. Emigración temporal: Cuando el afiliado se traslade de su domicilio de afiliación a otro municipio dentro del territorio nacional por un período superior a un (1) mes e inferior a doce meses (12), la EPS deberá garantizarle su adscripción a una IPS primaria en el municipio receptor y a partir de esta, el acceso a todos los servicios del Plan Obligatorio de Salud en la red correspondiente.
3. Emigración permanente: Cuando la emigración sea permanente o definitiva para todo el núcleo familiar, el afiliado deberá cambiar de EPS, afiliándose a una que opere el respectivo régimen en el municipio receptor. Cuando la emigración temporal supere los doce (12) meses, esta se considerará permanente y el afiliado deberá trasladarse de EPS o solicitar una prórroga por un año más, si persisten las condiciones de temporalidad del traslado.
Cuando el afiliado al Régimen Subsidiado emigre permanentemente y opte por cambio de EPS, su afiliación en el municipio receptor se hará con base en el nivel Sisbén establecido para su anterior afiliación, hasta tanto el municipio receptor practique una nueva encuesta, lo cual en ningún caso podrá afectar la continuidad del aseguramiento.
4. Dispersión del núcleo familiar: Cuando por razones laborales, de estudio, o de cualquier otra índole, cualquiera de los integrantes del núcleo familiar afiliado, fije su residencia en un municipio del territorio nacional distinto del domicilio de afiliación donde reside el resto del núcleo familiar, dicho integrante tendrá derecho a la prestación de los servicios de salud a cargo de la misma Entidad Promotora de Salud, en el municipio donde resida, sin importar que la emigración sea temporal o permanente.
(Artículo 5o del Decreto 1683 de 2013)
ARTÍCULO 2.1.12.6. PROCEDIMIENTO PARA GARANTIZAR LA PORTABILIDAD. Las Entidades Promotoras de Salud deberán garantizar la portabilidad a sus afiliados, a través de sus redes de atención o mediante acuerdos específicos con prestadores de servicios de salud o Entidades Promotoras de Salud (EPS), allí donde no operan como EPS y no cuenten con redes de prestación de servicios, de conformidad con la normatividad vigente.
En todo caso, la no existencia o no vigencia de dichos acuerdos, no podrá ser obstáculo para el ejercicio del derecho a la portabilidad por parte de los afiliados al Sistema General de Seguridad Social en Salud que lo requieran y la EPS deberá garantizarlo con sujeción a las siguientes reglas y procedimiento:
1. Toda EPS deberá contar dentro de su página web con un minisitio dedicado a portabilidad. El minisitio debe contener como mínimo:
a) Información general sobre el derecho a la portabilidad y su regulación;
b) Correo electrónico exclusivo para trámites de portabilidad, a través del cual, el afiliado podrá informar de su condición de emigrante y el requerimiento del ejercicio de la portabilidad de su seguro de salud;
c) Información de las solicitudes de portabilidad con documento de identidad, fecha de la solicitud, IPS asignada y observaciones si las hubiere, para consulta de los afiliados y las IPS;
d) Espacio para trámite de autorizaciones de actividades, procedimientos, intervenciones o suministros de mayor complejidad, ordenados por la IPS primaria del municipio receptor u otra instancia autorizada. Para estos trámites, se observarán las condiciones establecidas en las normas vigentes;
e) Espacio para trámites, comunicación e información entre la EPS y las IPS que atiendan sus pacientes en el marco de la portabilidad.
En todo caso, dependiendo de las condiciones del desarrollo local, la EPS procurará los mecanismos idóneos para que el afiliado pueda acceder a la información y al trámite de su requerimiento y las Direcciones Territoriales de Salud, deberán tener disponible la información pertinente sobre las EPS y brindar apoyo a los usuarios que lo requieran para el trámite del ejercicio de su portabilidad.
2. Un afiliado podrá solicitar ante la EPS mediante la línea telefónica de atención al usuario, por escrito, por correo electrónico exclusivo para trámites de portabilidad, personalmente o a través de cualquier otro medio de que disponga la EPS para el efecto, la asignación de una IPS primaria en un municipio diferente al domicilio de afiliación, en el marco de las reglas aquí previstas. En ningún caso la EPS podrá exigir la presentación personal del afiliado para el trámite de portabilidad.
La solicitud deberá contener como mínimo la siguiente información: nombre e identificación del afiliado; el municipio receptor; la temporalidad, si esta se encuentra definida; la IPS a la cual está adscrito en el municipio domicilio de afiliación y un número telefónico, dirección geográfica o dirección electrónica para recibir respuesta a su solicitud sobre adscripción a un prestador, en el municipio receptor.
La presentación personal del afiliado ante una IPS en el municipio receptor también podrá servir para iniciar el trámite de portabilidad entre EPS e IPS. En este caso, mientras se confirma la adscripción solicitada, procederá la atención de urgencias o como emigración ocasional.
3. La EPS, dentro de los diez (10) días hábiles siguientes a la solicitud, deberá informar al afiliado la IPS a la cual ha sido adscrito en el municipio receptor y las opciones que el afiliado tendría para cambiarse. Así mismo, informará a la IPS primaria del domicilio de afiliación de la exclusión de este afiliado de su listado de adscritos.
Si la EPS le asigna una IPS primaria dentro de su red, el afiliado no podrá escoger otra por fuera de dicha red y solo podrá cambiarse de IPS dentro de las opciones de la red de la EPS en el municipio receptor.
Si la EPS no informa al afiliado respecto de la nueva IPS de adscripción dentro del término antes indicado, el afiliado podrá solicitar el servicio ante cualquier prestador de baja complejidad y, por referencia de este, ante otros de mayor complejidad. En este evento, la IPS estará obligada a prestar el servicio y la EPS a pagarlo a las tarifas que tenga pactadas con dicho prestador o, en su defecto, a las tarifas SOAT. Para permitir acceder a este servicio, la IPS deberá verificar la identidad de la persona, el correo electrónico que comunica la emigración y solicita la portabilidad y la correspondiente afiliación a la EPS.
4. En el caso anterior, de libre elección de prestador por ausencia de respuesta de la EPS, así como en los casos de urgencias, la IPS deberá informar de la atención en curso a la EPS respectiva, dentro de las primeras veinticuatro (24) horas de la atención, a través del correo electrónico para portabilidad que cada EPS obligatoriamente debe tener habilitado.
5. Hasta tanto se cuente con la disponibilidad de historia clínica digital en la web, la EPS facilitará la mayor información clínica posible al prestador en el municipio receptor, mediante trámites directos entre las dos entidades y la IPS primaria del domicilio de afiliación, que no deben transferirse como carga al usuario, ni su ausencia o deficiencia convertirse en obstáculo para la atención.
(Artículo 6o del Decreto 1683 de 2013)
ARTÍCULO 2.1.12.7. NO EXIGENCIA DE REQUISITOS ADICIONALES A LAS EPS PARA GARANTIZAR LA PORTABILIDAD. Para efectos de garantizar la operación de la portabilidad como mecanismo excepcional, a las Entidades Promotoras de Salud no se les requerirá nueva habilitación, autorización donde no operan, ni capacidad de afiliación adicional.
(Artículo 7o del Decreto 1683 de 2013)
ARTÍCULO 2.1.12.8. RECONOCIMIENTO DE UPC. El valor a reconocer a una EPS, por el aseguramiento en salud de un afiliado que emigra de su municipio de afiliación y solicita la portabilidad, será siempre el que corresponda a la UPC asignada al municipio domicilio de afiliación, sin tener en cuenta si el municipio receptor tiene asignada una UPC menor o mayor.
(Artículo 8o del Decreto 1683 de 2013)
ARTÍCULO 2.1.12.9. FINANCIAMIENTO DE LA UPC EN LA PORTABILIDAD EN EL RÉGIMEN SUBSIDIADO. Cuando se trate de la emigración de un afiliado del Régimen Subsidiado, la respectiva UPC se financiará con cargo a los recursos y fuentes que financian y cofinancian el Régimen Subsidiado de Salud en el municipio domicilio de la afiliación.
En relación con los servicios que presten las Instituciones Prestadoras de Servicios de Salud a los afiliados al Régimen Subsidiado, en el marco de la portabilidad, las Entidades Promotoras de Salud darán aplicación a la medida de giro directo prevista en la normatividad vigente.
(Artículo 9o del Decreto 1683 de 2013)
DISPOSICIONES FINALES.
ARTÍCULO 2.1.13.1. LICENCIA DE MATERNIDAD. <Artículo derogado por el artículo 3 del Decreto 1427 de 2022>
ARTÍCULO 2.1.13.2. LICENCIA DE MATERNIDAD DE LA TRABAJADORA INDEPENDIENTE CON UN INGRESO BASE DE COTIZACIÓN DE UN SALARIO MÍNIMO LEGAL MENSUAL VIGENTE. <Artículo derogado por el artículo 3 del Decreto 1427 de 2022>
ARTÍCULO 2.1.13.3. LICENCIA DE PATERNIDAD. <Artículo derogado por el artículo 3 del Decreto 1427 de 2022>
ARTÍCULO 2.1.13.4. INCAPACIDAD POR ENFERMEDAD GENERAL. <Artículo derogado por el artículo 3 del Decreto 1427 de 2022>
ARTÍCULO 2.1.13.5. REGÍMENES EXCEPTUADOS O ESPECIALES Y AFILIACIÓN AL SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD. Las condiciones de pertenencia a un régimen exceptuado o especial prevalecen sobre las de pertenencia al régimen contributivo y deberá afiliarse a los primeros. En consecuencia, no podrán estar afiliados simultáneamente a un régimen exceptuado o especial y al Sistema General de Seguridad Social en Salud como cotizantes o beneficiarios, o utilizar los servicios de salud en ambos regímenes.
Los miembros del núcleo familiar de las personas cotizantes que pertenecen a alguno de los regímenes exceptuados o especiales deberán pertenecer al respectivo régimen exceptuado o especial, salvo que las disposiciones legales que los regulan dispongan lo contrario.
Los regímenes exceptuados o especiales establecidos legalmente tendrán la obligación de reportar al Sistema de Afiliación Transaccional la información de identificación y estado de afiliación de su población afiliada.
Cuando la persona afiliada como cotizante a un régimen exceptuado o especial o su cónyuge, compañero o compañera permanente tenga una relación laboral o ingresos adicionales sobre los cuales esté obligado a cotizar al Sistema General de Seguridad Social en Salud deberá efectuar la respectiva cotización al Fondo de Solidaridad y Garantía (Fosyga) o quien haga sus veces. Los servicios de salud serán prestados, exclusivamente a través del régimen exceptuado o especial y podrá recibir las prestaciones económicas que reconoce el Sistema General de Seguridad Social en Salud en proporción al ingreso base de cotización por el que efectuó los aportes al Sistema. Para tal efecto, el aportante tramitará su pago ante el Fosyga o quien haga sus veces.
Cuando las disposiciones legales que regulan el régimen exceptuado o especial no prevean la afiliación de cotizantes distintos a los de su propio régimen, el cónyuge, compañera o compañero permanente, incluyendo las parejas del mismo sexo, obligado a cotizar deberá afiliarse en el Sistema General de Seguridad Social en Salud y los beneficiarios quedarán cubiertos por el régimen de excepción o especial. Si el régimen de excepción o especial no prevé la afiliación del grupo familiar o la composición del núcleo familiar según lo previsto en el presente decreto, el obligado a cotizar al Sistema General de Seguridad Social en Salud y sus beneficiarios se afiliarán a este último.
(Artículo 82 del Decreto 2353 de 2015)
ARTÍCULO 2.1.13.6. RESTITUCIÓN DE RECURSOS POR EFECTO DE LA AFILIACIÓN MÚLTIPLE QUE INVOLUCRE UN RÉGIMEN EXCEPTUADO O ESPECIAL. En el evento de que un afiliado a alguno de los regímenes exceptuados o especiales se haya afiliado simultáneamente a una Entidad Promotora de Salud (EPS), el Fondo de Solidaridad y Garantía Fosyga o quien haga sus veces deberá solicitar a la respectiva EPS la restitución de los recursos que por concepto de UPC se le hubieren reconocido por dicho afiliado durante el tiempo de la afiliación múltiple.
Las EPS deberán solicitar al operador del régimen exceptuado o especial al que pertenezca el afiliado, la restitución del valor de los servicios que le haya prestado durante el tiempo de la afiliación múltiple y el operador del régimen exceptuado o especial deberá pagar el costo de los servicios de salud a la EPS dentro de los treinta (30) días siguientes a aquel en que la EPS haya efectuado la restitución de UPC al Fosyga o quien haga sus veces, so pena de la generación de intereses moratorios de conformidad con lo previsto en el artículo 4o del Decreto-ley 1281 de 2002.
Cuando se trate de un afiliado a los regímenes exceptuados de las fuerzas militares y de la Policía Nacional o del Magisterio, del monto a restituir por UPC giradas durante el período que duró la afiliación múltiple las EPS podrán descontar el valor de los servicios prestados, incluyendo el valor de la contratación por capitación y el valor de la póliza para la atención de enfermedades de alto costo. Si el valor de los servicios prestados es inferior al valor de las Unidades de Pago por Capitación giradas, la EPS deberá restituir la diferencia correspondiente al Fosyga o quien haga sus veces. Si el valor de los servicios es superior al valor de las UPC giradas la EPS así lo reportará al Fosyga o quien haga sus veces y podrá cobrar el remanente directamente al operador del respectivo régimen de excepción.
De conformidad con lo previsto en el artículo 1668 del Código Civil, el Fosyga o quien haga sus veces se subrogará en los derechos de las EPS para el cobro del valor de los servicios que fueron descontados del monto de las UPC a restituir, a los operadores de los regímenes exceptuados de las fuerzas militares y de la policía nacional o del magisterio.
PARÁGRAFO 1o. Las entidades que operen los regímenes exceptuados o especiales deberán gestionar los recursos necesarios para garantizar el pago de los servicios prestados por las EPS a los afiliados a tales regímenes, producto de los estados de afiliación múltiple.
PARÁGRAFO 2o. El Ministerio de Salud y Protección Social establecerá los términos y condiciones para que las EPS restituyan el valor de los recursos correspondientes a las Unidades de Pago por Capitación (UPC) giradas durante el tiempo de la afiliación múltiple, para lo cual podrá suscribir acuerdos de pago por las UPC adeudadas.
PARÁGRAFO 3o. El Ministerio de Salud y Protección Social definirá los términos y condiciones para la procedencia del descuento del valor de las UPC, giradas durante el período que duró la afiliación múltiple, de los servicios prestados al afiliado a los regímenes exceptuados de las fuerzas militares y de la Policía Nacional o del Magisterio.
(Artículo 83 del Decreto 2353 de 2015)
ARTÍCULO 2.1.13.7. CONTRATACIÓN DE PLANES VOLUNTARIOS DE SALUD. Las entidades que oferten planes voluntarios de salud deberán verificar que no se incluyan en las pólizas o los contratos correspondientes, al momento de la suscripción o la renovación, a personas que estando obligadas a pertenecer al régimen contributivo no se encuentren previamente inscritas en una EPS de dicho régimen.
El incumplimiento de esta obligación acarrea para la entidad prestataria del plan voluntario de salud la responsabilidad en la atención integral en salud del afiliado.
La entidad quedará exceptuada de esta obligación cuando el afiliado se retire del régimen contributivo de salud, con posterioridad a la fecha de suscripción o renovación del contrato.
Todas las entidades que oferten planes voluntarios de salud tendrán la obligación de reportar al Ministerio de Salud y Protección Social el listado de las personas beneficiarias de estos planes conforme a la estructura y contenidos definidos por el Ministerio.
Las personas afiliadas a los regímenes exceptuados o especiales podrán celebrar estos contratos, previa comprobación de su afiliación al régimen exceptuado o especial al que pertenezcan.
El Sistema de Afiliación Transaccional dispondrá la información para la consulta sobre la afiliación al Sistema General de Seguridad Social en Salud.
(Artículo 85 del Decreto 2353 de 2015)
ARTÍCULO 2.1.13.8. MODIFICACIONES A LA CAPACIDAD DE AFILIACIÓN. Las modificaciones a la capacidad de afiliación geográfica, poblacional, mixta o de redistribución de una Entidad Promotora de Salud estarán sujetas a dos regímenes de autorización, de autorización general y de autorización previa.
Estarán sujetas al régimen de autorización general las modificaciones a la capacidad de afiliación, referentes al aumento poblacional o de cobertura geográfica en otros municipios o departamentos o de redistribución en municipios autorizados siempre y cuando la Entidad Promotora de Salud no se encuentre en causal de disolución o liquidación, o de revocatoria o suspensión del certificado de autorización conforme a lo dispuesto en el artículo 230 de la Ley 100 de 1993 en causal de la revocatoria de la habilitación.
Estará sujeta al régimen de autorización previa toda disminución de la capacidad de afiliación de carácter poblacional o de cobertura geográfica. También aplicará este régimen cuando la Entidad Promotora de Salud no cumpla los criterios para acceder al régimen de autorización general, cuando la entidad se encuentre sometida al cumplimiento de algún plan de desempeño o de instrucciones especiales emitidas por algún organismo de inspección, vigilancia y control o cuando así lo disponga la Superintendencia Nacional de Salud.
En el régimen de autorización general, la Entidad Promotora de Salud deberá registrar y radicar ante la Superintendencia Nacional de Salud en los primeros quince días de cada mes, las modificaciones a la capacidad de afiliación realizadas en el mes inmediatamente anterior. La Superintendencia Nacional de Salud ejercerá un control posterior.
Efectuada la modificación a la capacidad de afiliación, la EPS deberá garantizar la suficiencia de la red prestadora para la nueva población y como producto de la afiliación realizar los ajustes financieros a que haya lugar conforme a lo dispuesto en la Sección 1 del Capítulo 2 del Título 2 de la Parte 5 del Libro 2 del presente decreto.
En ningún caso, las EPS podrán negar la inscripción de las personas argumentando limitaciones a su capacidad de afiliación, para lo cual deberán aplicar la autorización general cuando la entidad ha superado su capacidad autorizada.
(Artículo 86 del Decreto 2353 de 2015)
ARTÍCULO 2.1.13.9. PROCESOS DE REORGANIZACIÓN INSTITUCIONAL. <Artículo derogado por el artículo 2 del Decreto 1600 de 2022>
ARTÍCULO 2.1.13.10. VINCULACIÓN A LAS ENTIDADES QUE ADMINISTREN EL SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD. La afiliación al Sistema General de Seguridad Social en Salud es independiente de la afiliación al Sistema General de Pensiones y al Régimen de Riesgos Laborales.
De acuerdo con lo establecido en la Ley 100 de 1993, cada afiliado podrá seleccionar la Entidad Promotora de Salud a la cual desea estar vinculado.
(Artículo 2o del Decreto 695 de 1994)
ARTÍCULO 2.1.13.11. RESTRICCIONES TEMPORALES PARA EL TRASLADO DE ADMINISTRADORA EN EL SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD. La Entidad Promotora de Salud que con conocimiento acepte a un afiliado que no haya cumplido con el período mínimo de permanencia establecido en las normas vigentes, será solidariamente responsable con el afiliado por los gastos en que, como consecuencia de tal incumplimiento, haya incurrido el Sistema General de Seguridad Social en Salud, independientemente de las sanciones que pueda imponer la Superintendencia de Salud por el desconocimiento de tales disposiciones.
(Artículo 44 del Decreto 1406 de 1999, parágrafo 1o)
RÉGIMEN CONTRIBUTIVO.
APORTES DEL RÉGIMEN CONTRIBUTIVO.
REGLAS PARA EL PAGO DE APORTES.
AUTOLIQUIDACIÓN DE APORTES.
ARTÍCULO 2.2.1.1.1.1. DECLARACIONES DE AUTOLIQUIDACIÓN Y PAGO DE APORTES AL SISTEMA DE SEGURIDAD SOCIAL INTEGRAL. La obligación de presentar la declaración de autoliquidación de aportes subsistirá mientras el aportante no cumpla con la obligación de reportar el cese definitivo de sus actividades, según se señala en el inciso 3o del artículo 5o del Decreto 1406 de 1999.
(Artículo 7o del Decreto 1406 de 1999, inciso 3o)
ARTÍCULO 2.2.1.1.1.2. ADMINISTRACIÓN DIFERENCIADA DE APORTANTES. Los aportantes se clasifican como grandes o pequeños, según el número de trabajadores vinculados por contrato de trabajo o mediante una relación legal y reglamentaria que laboren a su servicio, y como trabajadores independientes.
El aportante deberá clasificarse al momento de la presentación de la primera autoliquidación de aportes a cada entidad administradora, que se efectúe con posterioridad al 2 de agosto de 1999, y deberá cumplir con sus obligaciones de declaración y pago, en la forma prevista en este para cada clase de aportante.
(Artículo 15 del Decreto 1406 de 1999)
ARTÍCULO 2.2.1.1.1.3. TRABAJADORES INDEPENDIENTES. Se clasifica como trabajador independiente a aquel que no se encuentre vinculado laboralmente a un empleador, mediante contrato de trabajo o a través de una relación legal y reglamentaria.
Se considerarán como trabajadores independientes aquellos que teniendo un vínculo laboral o legal y reglamentario, además de su salario perciban ingresos como trabajadores independientes.
Para los efectos del sistema de liquidación de aportes que establece la presente Sección, se asimilan a trabajadores independientes los grupos de población subsidiados dentro del Régimen General de Pensión.
(Artículo 16 del Decreto 1406 de 1999, literal c)
ARTÍCULO 2.2.1.1.1.4. RECLASIFICACIÓN DE LOS APORTANTES POR CAMBIO EN EL NÚMERO DE TRABAJADORES. Si durante los diez (10) primeros meses del año calendario aumenta el promedio mensual de trabajadores al servicio del aportante, en forma tal que implique su reclasificación como gran aportante, esta solo tendrá efecto a partir de la autoliquidación de aportes que deba presentarse por el primer período del año calendario inmediatamente siguiente.
A partir de dicha fecha, el aportante cumplirá sus obligaciones legales para con el sistema conforme a su nueva clasificación, sin necesidad de requerimiento previo alguno por parte de la entidad administradora.
Una vez el aportante haya sido clasificado o reclasificado como gran aportante, conservará dicha calidad por todo el tiempo que dure su relación con el Sistema de Seguridad Social Integral, con independencia del número de trabajadores que tenga efectivamente a su servicio.
(Artículo 17 del Decreto 1406 de 1999)
ARTÍCULO 2.2.1.1.1.5. RECLASIFICACIÓN DE OFICIO. Cuando el aportante se clasifique en forma incorrecta y no cumpla con sus obligaciones de la manera que corresponda de acuerdo con su categoría, la entidad administradora procederá a reclasificarlo de oficio. Será exigible el cumplimiento de las obligaciones, conforme a la categoría correspondiente, a partir del momento en que ellas surgieron y su cumplimiento extemporáneo dará lugar a la aplicación de las correspondientes sanciones.
(Artículo 18 del Decreto 1406 de 1999)
ARTÍCULO 2.2.1.1.1.6. LIQUIDACIÓN DEL VALOR DE LOS APORTES AL SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD DE LOS TRABAJADORES INDEPENDIENTES. La entidad administradora, a partir de la declaración anual del Ingreso Base de Cotización o presunción del mismo, según corresponda, determinará la cotización base correspondiente al trabajador independiente, y generará, entregará o remitirá los comprobantes para el pago de aportes que correspondan al año respectivo. En todo caso, los aportantes deberán verificar dicha liquidación, y con su firma refrendarán la validez de la información contenida en el comprobante que, por ende, adquirirá fuerza vinculante para todos los efectos legales.
Si el aportante no está de acuerdo con la liquidación hecha por la entidad administradora, corregirá la información ajustando el monto a pagar y cancelará el monto de las cotizaciones que conforme a sus cálculos sea correcto. En este caso, el aportante diligenciará una declaración completa de autoliquidación que soporte el pago efectuado.
(Artículo 26 del Decreto 1406 de 1999)
ARTÍCULO 2.2.1.1.1.7 PAGO DE COTIZACIONES DE LOS TRABAJADORES INDEPENDIENTES AL SISTEMA DE SEGURIDAD SOCIAL INTEGRAL. <Ver Notas del Editor> <Artículo modificado por el artículo 1 del Decreto 1273 de 2018. El nuevo texto es el siguiente:> El pago de las cotizaciones al Sistema de Seguridad Social Integral de los trabajadores independientes se efectuará mes vencido, por periodos mensuales, a través de la Planilla Integrada de Liquidación de Aportes (PILA) y teniendo en cuenta los ingresos percibidos en el periodo de cotización, esto es, el mes anterior.
Lo dispuesto en el presente artículo no afecta las coberturas de las prestaciones de cada uno de los Subsistemas del Sistema de Seguridad Social Integral que, conforme a la normativa vigente, las entidades administradoras de los mismos deben garantizar a sus afiliados.
ARTÍCULO 2.2.1.1.1.8. AUTOLIQUIDACIÓN DE APORTES POR SUCURSALES. El aportante podrá presentar la declaración de autoliquidación de aportes al Sistema de Seguridad Social Integral, y pagar las cotizaciones por cada una de sus sucursales de manera independiente en los lugares que señalen las entidades administradoras. Para estos efectos, cada sucursal podrá comprender uno o más centros de trabajo, entendiendo por tal el grupo de trabajadores que desempeñan una misma actividad económica y se encuentran expuestos a un mismo riesgo o enfermedad profesional.
Lo dispuesto en este artículo se entenderá sin perjuicio de las disposiciones sobre declaración y pago de aportes en forma consolidada, contenidas en el artículo 3.2.2.2 del presente decreto.
(Artículo 38 del Decreto 1406 de 1999)
INGRESO BASE DE COTIZACIÓN.
ARTÍCULO 2.2.1.1.2.1. BASE DE COTIZACIÓN DE LOS TRABAJADORES CON VINCULACIÓN CONTRACTUAL, LEGAL Y REGLAMENTARIA Y LOS PENSIONADOS. Las cotizaciones para el Sistema General de Seguridad Social en Salud para los trabajadores afiliados al Régimen Contributivo en ningún caso podrán ser inferiores al equivalente al 12,5% de un salario mínimo legal mensual vigente.
Para los trabajadores del sector privado vinculados mediante contrato de trabajo, la cotización se calculará con base en el salario mensual que aquellos devenguen. Para estos efectos, constituye salario no solo la remuneración ordinaria, fija o variable, sino todo lo que recibe el trabajador en dinero o en especie como contraprestación directa del servicio, sea cualquiera la forma o denominación que se adopte y aquellos pagos respecto de los cuales empleadores y trabajadores hayan convenido expresamente que constituyen salario, de conformidad con lo establecido en los artículos 127, 129 y 130 del Código Sustantivo de Trabajo. No se incluye en esta base de cotización lo correspondiente a subsidio de transporte.
Para los servidores públicos las cotizaciones se calcularán con base en lo dispuesto en el artículo 6o del Decreto 691 de 1994 y las demás normas que lo modifiquen o adicionen.
Las cotizaciones de los trabajadores cuya remuneración se pacte bajo la modalidad de salario integral se liquidarán sobre el 70% de dicho salario.
Para los pensionados las cotizaciones se calcularán con base en la mesada pensional.
PARÁGRAFO. Cuando el afiliado perciba salario o pensión de dos o más empleadores u ostente simultáneamente la calidad de asalariado e independiente, las cotizaciones correspondientes serán efectuadas en forma proporcional al salario, ingreso o pensión devengado de cada uno de ellos.
(Artículo 65 del Decreto 806 de 1998)
ARTÍCULO 2.2.1.1.2.2. FORMULARIO DE AFILIACIÓN DE EMPLEADAS DOMÉSTICAS. Las empleadas del servicio doméstico estarán sujetas, para efectos de su afiliación al Sistema, al diligenciamiento de un formulario que refleje claramente la existencia del vínculo laboral especial que existe con dichas trabajadoras y que permita garantizar el cumplimiento de las disposiciones contenidas en la Ley 11 de 1988 y sus decretos reglamentarios.
Las trabajadoras del servicio doméstico que, a la fecha de entrada en vigencia de la presente Sección, se encuentren afiliadas al Sistema en calidad de trabajadoras independientes, deberán corregir su afiliación para adecuarse a su carácter de trabajadoras dependientes. Dicha corrección deberá llevarse a cabo dentro de los tres (3) meses siguientes a la vigencia de la presente disposición, y en la misma se hará constar claramente la identidad del o de los respectivos patronos.
Lo dispuesto en el inciso anterior, no obsta para que, con relación a dichas trabajadoras, se pueda hacer uso de los mismos procedimientos que, para el recaudo de aportes, se establece para los trabajadores independientes.
(Artículo 25 del Decreto 1406 de 1999, parágrafo)
ARTÍCULO 2.2.1.1.2.3. INGRESO BASE DE COTIZACIÓN PARA TRABAJADORES INDEPENDIENTES AFILIADOS AL SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD (SGSSS). Las entidades promotoras de salud-EPS deberán, al momento de la afiliación, aplicar con suma diligencia a los trabajadores independientes los cuestionarios que, con el fin de determinar las bases presuntas mínimas de los aportes que dichos trabajadores deben efectuar al SGSSS, han establecido los órganos de control o aquellos que sean establecidos en el futuro.
(Artículo 25 del Decreto 1406 de 1999, inciso 1)
ARTÍCULO 2.2.1.1.2.4. BASE DE COTIZACIÓN PARA TRABAJADORES CON JORNADA LABORAL INFERIOR A LA MÁXIMA LEGAL. Sin perjuicio de lo establecido en el artículo 2.2.1.1.2.1 del presente decreto, para la afiliación de trabajadores dependientes cuya jornada de trabajo sea inferior a la máxima legal y el salario devengado sea inferior al mínimo legal mensual vigente, se deberá completar por el empleador y el trabajador en las proporciones correspondientes, el aporte en el monto faltante para que la cotización sea igual al 12,5% de un salario mínimo legal mensual.
(Artículo 24 del Decreto 1703 de 2002)
ARTÍCULO 2.2.1.1.2.5. FORMULARIO DE DECLARACIÓN ANUAL DEL INGRESO BASE DE COTIZACIÓN DE APORTES AL SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD. La Superintendencia de Salud adoptará el formulario de declaración anual del Ingreso Base de Cotización de aportes al Sistema de Seguridad Social en Salud para trabajadores independientes.
(Artículo 28 del Decreto 1406 de 1999)
ARTÍCULO 2.2.1.1.2.6. CONCURRENCIA DE EMPLEADORES O DE ADMINISTRADORAS DE PENSIONES. Cuando una persona sea dependiente de más de un empleador o reciba pensión de más de una administradora de pensiones, cotizará sobre la totalidad de los ingresos con un tope máximo de veinticinco (25) salarios mínimos mensuales legales vigentes, en una misma Entidad Promotora de Salud, informando tal situación a los empleadores o administradoras de pensiones correspondientes.
Por el incumplimiento de lo dispuesto en el inciso anterior responderá la persona por el pago de las sumas que en exceso deba cancelar el Fondo de Solidaridad y Garantía a diferentes EPS por concepto de UPC. Cuando las EPS hayan reportado oportunamente la información de sus afiliados en los términos establecidos en el presente Capítulo, no estarán obligadas a efectuar reembolso alguno.
PARÁGRAFO. En el formulario de afiliación deberá quedar constancia de la concurrencia de empleadores y administradoras de pensiones.
(Artículo 52 del Decreto 806 de 1998)
COTIZACIONES.
ARTÍCULO 2.2.1.1.3.1. COTIZACIÓN EN VIRTUD DE CONVENIOS INTERNACIONALES DE SEGURIDAD SOCIAL. Cuando en virtud de convenios internacionales de Seguridad Social en vigor, se pague una prorrata de pensión, entendida esta como la cuota o porción que cada una de las partes debe pagar de la totalidad de la pensión, para efectos del Sistema General de Seguridad Social en Salud, se deberán tener en cuenta las siguientes reglas de cotización:
1. Si la persona reside en Colombia y ya tiene reconocida la pensión, incluyendo la prorrata que le corresponde al país con el que se ha suscrito el convenio, la cotización al Sistema General de Seguridad Social en Salud se pagará teniendo en cuenta la totalidad de la respectiva mesada pensional.
2. Si la persona reside en el país con el que se ha suscrito el convenio, deberá pagar el porcentaje de solidaridad en salud, el cual será trasladado al Fondo de Solidaridad y Garantía. Dicho porcentaje se pagará sobre la prorrata de pensión que le haya reconocido Colombia.
3. En el evento en que por razón del cumplimiento de los requisitos, Colombia deba reconocer y pagar la prorrata de la pensión que le corresponde, antes que el país con el que se tiene suscrito el convenio y si la persona beneficiaria de la prorrata vive en Colombia, deberá pagar la cotización al Sistema General de Seguridad Social en Salud, siempre y cuando dicha porción sea igual o superior a un (1) salario mínimo legal mensual vigente. Una vez le sea reconocida la totalidad de la pensión se aplicará lo dispuesto en el numeral 1 del presente artículo.
(Artículo 2o del Decreto 2710 de 2010)
ARTÍCULO 2.2.1.1.3.2. COTIZACIÓN EXCEPCIONAL DE INDEPENDIENTES DE BAJOS INGRESOS. Los afiliados al Régimen Contributivo del Sistema General de Seguridad Social en Salud de que trata el artículo 19 de la Ley 100 de 1993, modificado por los artículos 6o de la Ley 797 de 2003 y 2o de la Ley 1250 de 2008, cuyos ingresos mensuales sean inferiores o iguales a un salario mínimo legal mensual vigente, podrán seguir cotizando a dicho régimen hasta la fecha de entrada en operación del Servicio Social Complementario de Beneficios Económicos Periódicos (BEPS).
Notas de Vigencia <sic>
(Artículo 1o del Decreto 4465 de 2011, parte final modificada por el artículo 1o del Decreto 1623 de 2013)
ARTÍCULO 2.2.1.1.3.3. VENCIMIENTO COTIZACIÓN EXCEPCIONAL DE INDEPENDIENTES DE BAJOS INGRESOS. Vencido el plazo previsto en el artículo anterior, las personas podrán optar por mantener su afiliación en el Régimen Contributivo del Sistema General de Seguridad Social en Salud o afiliarse al Régimen Subsidiado y afiliarse y pagar la cotización al Sistema General de Pensiones o ingresar al Sistema de Beneficios Económicos Periódicos (BEPS), en los términos que establezca el Gobierno nacional.
(Artículo 2o del Decreto 4465 de 2011)
ARTÍCULO 2.2.1.1.3.4. SEGUIMIENTO Y CONTROL. La Unidad de Gestión Pensional y Parafiscal (UGPP), efectuará periódicamente cruces de información de los trabajadores independientes de que trata la presente sección y adelantará las acciones a que haya lugar en el ámbito de sus competencias.
(Artículo 2o del Decreto 1623 de 2013)
ARTÍCULO 2.2.1.1.3.5. RESPONSABILIDAD POR REPORTE NO OPORTUNO. El empleador que no reporte dentro del mes siguiente a aquel en el cual se produce la novedad de retiro, responderá por el pago integral de la cotización hasta la fecha en que efectúe el reporte a la EPS.
La liquidación que efectúe la EPS por los periodos adeudados prestará mérito ejecutivo.
(Artículo 79 del Decreto 806 de 1998)
ARTÍCULO 2.2.1.1.3.6. PERIODO DE COTIZACIÓN PARA LOS PROFESORES. Los profesores de establecimientos particulares de enseñanza cuyo contrato de trabajo se entienda celebrado por el período escolar, tendrán derecho irrenunciable a que el empleador efectúe los aportes al Régimen Contributivo del Sistema General de Seguridad Social en Salud por la totalidad del semestre o año calendario respectivo, según sea el caso, aun en el evento en que el período escolar sea inferior al semestre o año calendario.
(Artículo 69 del Decreto 806 de 1998)
APORTES PATRONALES.
ARTÍCULO 2.2.1.2.1. CAMPO DE APLICACIÓN. El presente Capítulo es aplicable a las entidades empleadoras entendidas como instituciones de prestación de servicios de salud de la red pública y Direcciones y/o Secretarías Departamentales, Distritales y Municipales de Salud, que tengan a su cargo empleados públicos y trabajadores oficiales que se dedican a la prestación de los servicios de salud, a los cuales se hará referencia en este Capítulo con el término genérico de servidores públicos.
(Artículo 1o del Decreto 1636 de 2006)
ARTÍCULO 2.2.1.2.2. DESTINACIÓN DE LOS RECURSOS DEL SISTEMA GENERAL DE PARTICIPACIONES PARA SALUD-APORTES PATRONALES. Los recursos de que tratan el parágrafo 2 del artículo 49, inciso 3 del artículo 53 y el artículo 58 de la Ley 715 de 2001, serán destinados a cubrir el valor de los aportes patronales para pensiones, cesantías, salud y riesgos laborales, de los servidores públicos de las instituciones de prestación de servicios de salud de la red pública y de las Direcciones y/o Secretarías Departamentales, Distritales y Municipales de Salud, que se dedican al cumplimiento de funciones de prestación de servicios de salud.
(Artículo 2o del Decreto 1636 de 2006)
ARTÍCULO 2.2.1.2.3. OBLIGACIONES DE LAS ENTIDADES EMPLEADORAS EN EL PAGO DE LOS APORTES PATRONALES Y DE LAS COTIZACIONES DE LOS SERVIDORES PÚBLICOS. Sin perjuicio de las obligaciones legales vigentes, frente al pago de los aportes patronales, los representantes legales de las entidades empleadoras de que trata el artículo 2.2.1.2.1 del presente decreto, tienen además las siguientes:
a) Garantizar que los factores salariales que forman parte del cálculo del Ingreso Base de Cotización de los aportes al Sistema de Seguridad Social Integral y para las cesantías, tengan fundamento legal y hayan sido decretados por autoridad competente;
b) Suministrar en los términos y dentro de los plazos previstos en el presente Capítulo, a través de las entidades territoriales, la información requerida por el Ministerio de Salud y Protección Social, para efectos de la distribución del componente de Aportes Patronales del Sistema General de Participaciones para Salud;
c) Efectuar el descuento de las cotizaciones para pensiones y salud con destino a los Fondos de Pensiones y Cesantías y Entidades Promotoras de Salud (EPS), al servidor público y pagar a dichas entidades dentro de los plazos establecidos en el artículo 3.2.1.1 del presente decreto y demás normas que lo modifiquen, adicionen o sustituyan. Por lo tanto, de acuerdo con lo señalado en el Código Disciplinario Único no se podrá retardar u omitir el pago de las sumas descontadas al servidor público. El incumplimiento de estas obligaciones deberá ser reportado a las autoridades competentes por la Oficina de Control Interno o quien haga sus veces en la entidad empleadora;
d) Efectuar y presentar mensualmente la autoliquidación de aportes al Sistema de Seguridad Social Integral y anualmente la liquidación de los aportes de cesantías, teniendo en cuenta las disposiciones vigentes;
e) Con base en la autoliquidación de aportes, efectuar la conciliación contable del valor de los aportes con las Entidades Promotoras de Salud, Administradoras de Fondos de Pensiones y Cesantías y Administradoras de Riesgos Laborales, en los términos previstos en el presente Título, e informar, por lo menos una (1) vez, al año sobre los resultados de tales conciliaciones contables a las respectivas Direcciones Territoriales de Salud, para los fines pertinentes.
PARÁGRAFO 1o. De conformidad con el artículo 23 de la Ley 100 de 1993, la parte de los aportes a cargo del servidor público que no se consigne dentro de los plazos señalados para el efecto en el artículo 3.2.1.1 del presente decreto o en las normas que lo sustituyan o modifiquen, generará un interés moratorio a cargo del empleador, igual al que rige para el impuesto sobre la renta y complementarios.
PARÁGRAFO 2o. En todas las entidades del sector público será obligatorio incluir en el presupuesto las partidas necesarias para el pago del aporte patronal al Sistema de Seguridad Social Integral y para el pago de cesantías, como requisito para la presentación, trámite y estudio presupuestal por parte de la autoridad correspondiente.
De conformidad con el artículo 22 de la Ley 100 de 1993, en concordancia con el parágrafo del artículo 161 de la precitada ley, el empleador responderá por la totalidad del aporte aún en el evento de que no hubiera efectuado el descuento al servidor público.
PARÁGRAFO 3o. En el evento de que los recursos del Sistema General de Participaciones para Salud-Aportes Patronales sean insuficientes frente al monto declarado en las Autoliquidaciones de Aportes y la liquidación anual de cesantías, de acuerdo con el régimen aplicable, es obligación de la entidad empleadora asumir el pago con sus recursos propios, de las sumas faltantes por concepto de aportes patronales al Sistema de Seguridad Social Integral y para el pago del auxilio de cesantías, que resulten mensualmente y al finalizar la respectiva vigencia fiscal.
(Artículo 3o del Decreto 1636 de 2006)
ARTÍCULO 2.2.1.2.4. CERTIFICACIÓN DEL COSTO DE APORTES PATRONALES. Para efectos de la distribución de los recursos del Sistema General de Participaciones para Salud-Aportes Patronales, las entidades empleadoras remitirán a más tardar el 30 de marzo de cada año la información de que trata el presente artículo, a los departamentos y distritos para que estos consoliden y certifiquen al Ministerio de Salud y Protección Social el valor total de los aportes patronales, previstos en el parágrafo segundo del artículo 49 y el artículo 58 de la Ley 715 de 2001, antes del 30 de abril de cada año. En todo caso, la entidad empleadora deberá contar con la información detallada de la nómina de personal que sustenta la certificación de que trata el presente artículo.
Los departamentos también consolidarán la información de los municipios que a 31 de julio de 2001, hubieren asumido la prestación de los servicios de salud.
Las entidades empleadoras calcularán el valor de los aportes patronales con base en el costo de la planta de personal vigente al 28 de febrero de cada año, la política salarial prevista por el Gobierno nacional para cada vigencia fiscal y lo establecido en las normas legales que rigen las cotizaciones en salud, pensiones, riesgos profesionales y los aportes para cesantías.
A más tardar el 30 de junio de cada año, el Ministerio de Salud y Protección Social, certificará al Departamento Nacional de Planeación, los montos correspondientes a los aportes patronales para cada entidad territorial, señalados en el primer inciso de este artículo en concordancia con el inciso 5o del artículo 2.2.5.1.2 del Decreto Único 1082 de 2015, reglamentario de Planeación Nacional, y demás normas que los adicionen, modifiquen o sustituyan, para efectos de la distribución de los recursos del Sistema General de Participaciones para Salud.
PARÁGRAFO. De conformidad con los formatos anexos técnicos e instructivos que determine el Ministerio de Salud y Protección Social, la certificación sobre el valor de los aportes patronales de cada entidad empleadora, deberá incluir tanto para el año en el cual se elabora la certificación como para el año que se proyectan los aportes patronales, como mínimo la siguiente información para cada tipo o denominación de cargo, diferenciando el personal administrativo del personal asistencial:
a) Número de servidores públicos;
b) El valor de las asignaciones básicas anuales;
c) El valor total anual del ingreso base de cotización para cada uno de los conceptos de aportes patronales a la seguridad social integral y para cesantías;
d) El valor total anual de los aportes patronales para salud, pensiones, cesantías y riesgos profesionales.
Tratándose de las cesantías, la entidad empleadora deberá diferenciar el número y monto estimado de los aportes para los servidores públicos bajo el régimen de retroactividad, de aquellos que están bajo el régimen de liquidación anual, teniendo en cuenta los factores prestacionales aplicables a cada régimen, de acuerdo con las disposiciones legales vigentes e indicar el nombre de las entidades administradoras a las cuales están afiliados bajo el régimen de la Ley 50 de 1990 y el de las administradoras con las cuales la entidad empleadora tenga convenios para la administración de los recursos bajo el régimen de retroactividad de los servidores públicos.
En todo caso, en documento anexo, que se considera parte integrante de la certificación de que trata el presente artículo, deben relacionarse las normas legales que soportan las prestaciones sociales incluidas para el cálculo.
(Artículo 4o del Decreto 1636 de 2006)
ARTÍCULO 2.2.1.2.5. PRESUPUESTACIÓN POR LAS ENTIDADES TERRITORIALES Y SUS ENTES DESCENTRALIZADOS DE LOS RECURSOS DEL SISTEMA GENERAL DE PARTICIPACIONES PARA SALUD-APORTES PATRONALES. Una vez el Conpes apruebe la distribución de recursos del Sistema General de Participaciones se deberá, dentro de los cinco (5) días siguientes, informar a las entidades territoriales, el monto asignado de los aportes patronales del Sistema General de Participaciones para Salud, para su inclusión en los proyectos de presupuesto de las entidades territoriales, para la respectiva vigencia fiscal.
Recibida dicha información, las entidades territoriales asignarán por entidad empleadora el monto de los aportes patronales del Sistema General de Participaciones para Salud, con base en la información de que trata el parágrafo del artículo 2.2.1.2.4 del presente decreto. La distribución deberá ser comunicada por la entidad territorial a cada entidad empleadora, dentro de los quince (15) días siguientes a la fecha en la cual recibieron la información.
PARÁGRAFO 1o. Las entidades empleadoras en cada vigencia deberán presupuestar la totalidad del valor de los aportes patronales de sus respectivas nóminas incluyendo el monto de los recursos del Sistema General de Participaciones para Salud asignado para tal fin y en caso de que estos sean insuficientes, presupuestar con recursos propios la diferencia.
PARÁGRAFO 2o. Los recursos del Sistema General de Participaciones para Salud-Aportes Patronales, se presupuestarán y contabilizarán en las entidades territoriales y en las Instituciones Prestadoras de Servicios de Salud Públicas, sin situación de fondos.
(Artículo 5o del Decreto 1636 de 2006)
ARTÍCULO 2.2.1.2.6. DISTRIBUCIÓN DE LOS RECURSOS DEL SISTEMA GENERAL DE PARTICIPACIONES PARA SALUD-APORTES PATRONALES POR LAS ENTIDADES TERRITORIALES Y/O ENTIDADES EMPLEADORAS. A más tardar el cinco (5) de diciembre de cada año, las entidades empleadoras deberán remitir una certificación a la respectiva Dirección y/o Secretaría Departamental, Distrital o Municipal de Salud, de la distribución de los recursos del Sistema General de Participaciones para Salud-Aportes Patronales, entre las Administradoras de los Fondos de Pensiones y Cesantías, Entidades Promotoras de Salud (EPS), y Administradoras de Riesgos Laborales (ARL), a los cuales se encuentren afiliados los servidores públicos al momento de la distribución, en los formatos diseñados por el Ministerio de Salud y Protección Social para tal fin.
Los municipios certificados deberán reportar la distribución de sus entidades empleadoras, a la respectiva Dirección o Secretaría Departamental de Salud, dentro de los cinco (5) días hábiles siguientes al plazo previsto en el inciso primero del presente artículo.
Cada Departamento o Distrito deberá revisar y consolidar las distribuciones presentadas por las entidades empleadoras y los municipios de su jurisdicción y remitirla al Ministerio de Salud y Protección Social antes del 10 de enero del año al que corresponden las participaciones.
PARÁGRAFO. Los intereses por mora que conforme alartículo 23 de la Ley 100 de 1993 y el artículo 3.2.1.13 del presente decreto, se generen por retraso u omisión en el envío de la información de que trata el presente artículo al Ministerio de Salud y Protección social, serán responsabilidad de la entidad empleadora o de la entidad territorial que haya ocasionado el incumplimiento, con cargo a sus recursos propios.
(Artículo 6o del Decreto 1636 de 2006)
ARTÍCULO 2.2.1.2.7. GIRO DE LOS RECURSOS. Con base en la información suministrada por las entidades territoriales, el Ministerio de Salud y Protección Social a más tardar el 31 de enero de cada año preparará y comunicará la programación inicial de los giros mensuales a las Direcciones y/o Secretarías Departamentales y Distritales de Salud, así como a las Entidades Promotoras de Salud, a las Administradoras de Riesgos Profesionales y a las Administradoras de los Fondos de Pensiones y Cesantías.
El giro efectivo de los recursos del Sistema General de Participaciones para Salud-Aportes Patronales, será efectuado por la Nación-Ministerio de Hacienda y Crédito Público, previa instrucción de giro del Ministerio de Salud y Protección Social, a través del Sistema Integrado de Información Financiera (SIIF), directamente a las Entidades Promotoras de Salud, a las Administradoras de Riesgos Profesionales, a las Administradoras de Fondos de Pensiones y Cesantías, a las cuales se encuentren afiliados los servidores públicos, dentro de los diez (10) primeros días del mes siguiente al que corresponde la transferencia, como lo establece el artículo 53 de la Ley 715 de 2001.
PARÁGRAFO 1o. Las entidades territoriales y las entidades empleadoras registrarán mensualmente la ejecución presupuestal de ingresos y gastos de los recursos del Sistema General de Participaciones para Salud-Aportes Patronales, con base en los giros efectuados por la Nación-Ministerio de Hacienda y Crédito Público y si fuere el caso, registrará con la misma periodicidad la ejecución con recursos propios.
PARÁGRAFO 2o. Sin perjuicio de lo señalado en el literal c) del artículo 2.2.1.2.3 del presente decreto, para los efectos previstos en las normas vigentes sobre autoliquidación de aportes y giro de recursos en el Sistema de Seguridad Social Integral, no constituirá mora el giro de los aportes patronales que se financian con los recursos del Sistema General de Participaciones para Salud que se realice dentro del plazo de diez (10) días previsto por el artículo 53 de la Ley 715 de 2001.
(Artículo 7o del Decreto 1636 de 2006)
ARTÍCULO 2.2.1.2.8. INCLUSIÓN DE LOS RECURSOS DE LOS APORTES PATRONALES EN LOS CONTRATOS DE PRESTACIÓN DE SERVICIOS DE SALUD. Por tratarse de recursos incluidos en la distribución del Sistema General de Participaciones para la prestación del servicio de salud a la población pobre en lo no cubierto con subsidios a la demanda, los recursos para Aportes Patronales deberán hacer parte de los contratos de prestación de servicios de salud, en el marco de las competencias de la entidad territorial respectiva.
(Artículo 8o del Decreto 1636 de 2006)
ARTÍCULO 2.2.1.2.9. NOVEDADES QUE MODIFICAN LA DISTRIBUCIÓN DE RECURSOS Y PROGRAMACIÓN DE GIROS. Las modificaciones que se presenten en cada mes con ocasión de las novedades en la afiliación de los servidores públicos, por ingreso, retiro y traslado, deberán ser reportadas dentro de los primeros cinco (5) días calendario del mes siguiente, por cada entidad empleadora a la respectiva Dirección y/o Secretaría Departamental o Distrital de Salud, para que esta, una vez efectuada la revisión correspondiente, modifique el consolidado Departamental o Distrital y lo presente al Ministerio de Salud y Protección Social-Dirección General de Financiamiento o quien haga sus veces, por lo menos con un (1) mes de anticipación a la fecha en que deba efectuarse el giro, de tal forma que se cumplan los términos del artículo 3.2.1.12 del presente decreto.
(Artículo 9o del Decreto 1636 de 2006)
ARTÍCULO 2.2.1.2.10. AUTOLIQUIDACIÓN DE APORTES Y APLICACIÓN DE LOS RECURSOS. Las entidades empleadoras deben presentar mensualmente a las entidades administradoras la respectiva autoliquidación de aportes al Sistema de Seguridad Social Integral, incluyendo la liquidación de los Aportes Patronales. La presentación de la autoliquidación de aportes deberá acompañarse tanto del pago que corresponde al aporte del servidor público, descontado de su salario, como del pago con recursos propios, si fuere el caso, del faltante del aporte patronal, cuando los recursos del Sistema General de Participaciones para Salud-Aportes Patronales sean insuficientes para cubrir la totalidad contenida en la misma autoliquidación.
Los intereses por mora que conforme al artículo 23 de la Ley 100 de 1993 y los artículos 3.2.2.1, 3.2.2.2 y 3.2.2.3 del presente decreto se generen por pago parcial del aporte patronal cuando los recursos del Sistema General de Participaciones para Salud-Aportes Patronales sean insuficientes, son responsabilidad de la entidad empleadora que los asumirá con cargo a sus recursos propios, sin perjuicio de las sanciones a que haya lugar.
Una vez presentadas las autoliquidaciones, las entidades administradoras deben efectuar la imputación de pagos de los aportes patronales girados por el Ministerio de Hacienda y Crédito Público de acuerdo con la normatividad vigente y la información del formulario de autoliquidación, generando mensualmente un estado de cuenta de aportes, que debe informarse a la entidad empleadora.
Las entidades empleadoras deberán conciliar mensualmente sus autoliquidaciones con los estados de cuenta de aportes generados por las entidades administradoras de los recursos de salud, pensiones y riesgos laborales. Si surtido el anterior procedimiento resultaren faltantes en una entidad administradora y sobrantes en otras, la entidad empleadora deberá solicitar el traslado de recursos entre administradoras y de persistir el faltante deberá cubrirlo con sus recursos propios.
Tratándose de cesantías la conciliación se efectuará al finalizar cada año, de manera separada para los servidores públicos con régimen de retroactividad, de aquellos con régimen de liquidación anual de cesantías.
Cuando al finalizar la vigencia fiscal, una entidad empleadora registre remanentes de aportes patronales en cualquiera de las entidades administradoras a las cuales se efectúan los giros del Sistema General de Participaciones para Salud-Aportes Patronales y a la vez presente faltantes en otras, podrá solicitar el traslado de recursos entre administradoras, de lo cual informará a la respectiva Dirección y/o Secretaría Departamental, Distrital o Municipal de Salud. Para efectuar el traslado de recursos, estas entidades deberán verificar que las obligaciones con la entidad donde se registra el sobrante se encuentren cubiertas en su totalidad.
Si efectuados los traslados a que se refiere el inciso anterior, resultaren saldos excedentes del Sistema General de Participaciones para Salud-Aportes Patronales, las entidades empleadoras deberán aplicar dichos recursos al pago de obligaciones de aportes patronales de vigencias anteriores si las tuvieren. Si aún persistieren saldos excedentes y siempre y cuando, se encuentren totalmente cubiertas las obligaciones patronales por concepto de cesantías, pensiones, salud y riesgos laborales, la entidad empleadora podrá solicitar la devolución de los mismos a las respectivas entidades administradoras, previa certificación expedida por quienes tengan asignadas las funciones de elaborar, presentar y pagar la autoliquidación de aportes, de que sus obligaciones patronales se encuentran totalmente cubiertas. La certificación será un requisito para el giro de los excedentes por parte de la entidad administradora. El incumplimiento de este requisito hará responsable a la entidad administradora.
Si surtido el anterior procedimiento todavía existieren faltantes por concepto de aportes patronales correspondientes al ejercicio, dentro del mes siguiente al cierre de la vigencia fiscal, las entidades empleadoras deberán pagarlos con cargo a sus recursos propios, de conformidad con las disposiciones presupuestales aplicables.
PARÁGRAFO 1o. Para la devolución de excedentes de los recursos de aportes patronales correspondientes a las vigencias de 2002 en adelante, es requisito haber surtido y culminado el proceso de saneamiento previsto en el parágrafo del artículo 58 de la Ley 715 de 2001.
PARÁGRAFO 2o. Es responsabilidad de las entidades empleadoras pagar mensualmente con sus recursos propios la diferencia que resulte del valor girado por el Ministerio de Hacienda y Crédito Público y el monto autoliquidado de aportes patronales. Es igualmente obligatorio que las entidades empleadoras paguen los aportes de los servidores públicos a las respectivas administradoras una vez hayan sido descontados del salario, en las fechas establecidas en los artículos 3.2.2.1, 3.2.2.2 y 3.2.2.3 del presente decreto o las normas que lo modifiquen, adicionen o sustituyan.
(Artículo 10 del Decreto 1636 de 2006)
ARTÍCULO 2.2.1.2.11. ADMINISTRACIÓN DE LOS APORTES PATRONALES DESTINADOS AL PAGO DEL AUXILIO DE CESANTÍAS. Los recursos destinados al pago de aportes patronales por concepto de cesantías, financiados con recursos del Sistema General de Participaciones para Salud y con recursos propios de las entidades empleadoras, de los servidores públicos del sector salud afiliados a los fondos de cesantías creados por la Ley 50 de 1990 y de los servidores públicos del mismo sector con régimen retroactivo de cesantías, se administrarán de acuerdo con las disposiciones que sobre la materia expida el Gobierno nacional.
Los giros de recursos del Sistema General de Participaciones para Salud-Aportes Patronales para cesantías, se adecuarán a lo previsto por el Gobierno nacional para su administración.
En todo caso, los contratos actualmente vigentes deberán ajustarse a las disposiciones vigentes para la administración de los recursos destinados al pago del auxilio de cesantías de los servidores públicos.
PARÁGRAFO 1o. Para los efectos del presente artículo, los servidores públicos con régimen de liquidación anual de cesantías, son todos aquellos vinculados a las entidades empleadoras del sector salud, con posterioridad a la entrada en vigencia de la Ley 100 de 1993, y aquellos vinculados con anterioridad a dicha ley, que se hubieran acogido a dicho régimen.
De acuerdo con las disposiciones legales aplicables, serán responsables administrativa y fiscalmente los servidores públicos de las entidades empleadoras que reconozcan cesantías retroactivas a los servidores que no pertenezcan a dicho régimen.
PARÁGRAFO 2o. <Ver Notas del Editor> Para los servidores públicos afiliados al Fondo Nacional de Ahorro se tendrá en cuenta lo dispuesto en el artículo 6o de la Ley 432 de 1998. En consecuencia, la liquidación del aporte y giro del mismo se realizará mensualmente, en la forma prevista en las normas legales aplicables.
(Artículo 11 del Decreto 1636 de 2006)
ARTÍCULO 2.2.1.2.12. RECONOCIMIENTO Y PAGO DE RENDIMIENTOS. Las Entidades Promotoras de Salud (EPS), las Administradoras de Riesgos Profesionales (ARP), y las Administradoras de Fondos de Pensiones y Cesantías, liquidarán, reconocerán y pagarán a las entidades empleadoras de que trata el presente Capítulo, sobre los saldos a favor de estas últimas, unos rendimientos equivalentes a la rentabilidad obtenida por la administradora en la gestión de sus recursos, certificada por el revisor fiscal.
En el caso de las cesantías, los rendimientos se liquidarán sobre los recursos girados por anticipado y los saldos que resulten a favor de las entidades empleadoras, una vez efectuada la respectiva aplicación. Para los demás aportes patronales, los rendimientos se liquidarán sobre los saldos que resulten a favor de las entidades empleadoras, a partir de las conciliaciones mensuales respectivas.
PARÁGRAFO. En el caso de los aportes patronales para salud girados al Fondo de Solidaridad y Garantía (Fosyga), como saldos no compensados, los rendimientos estarán a cargo del Fosyga y serán equivalentes a la rentabilidad del citado Fondo, para lo cual las Entidades Promotoras de Salud podrán solicitarlos en el formato que para tal efecto defina el Ministerio de Salud y Protección Social.
(Artículo 12 del Decreto 1636 de 2006)
ARTÍCULO 2.2.1.2.13. DE LAS RESPONSABILIDADES. Los representantes legales de las entidades empleadoras y los Directores Departamentales, Distritales y Municipales de Salud, serán responsables de la consignación oportuna de los aportes y del cumplimiento de lo establecido en el presente Capítulo, so pena de incurrir en causal de mala conducta de conformidad con la Ley 734 de 2002.
(Artículo 13 del Decreto 1636 de 2006)
ARTÍCULO 2.2.1.2.14. OBLIGACIONES EN EL MANEJO DE LA INFORMACIÓN. Las entidades empleadoras serán responsables de la veracidad, oportunidad e integralidad de la información reportada en las autoliquidaciones de Aportes Patronales, así como de la información que en cumplimiento de este decreto deban reportar a las diferentes autoridades; las entidades administradoras serán responsables de su validación y registro para la acreditación de los derechos de los afiliados y las Direcciones Departamentales y Distritales de Salud, serán responsables de la veracidad, oportunidad e integralidad de la información que deban reportar al Ministerio de Salud y Protección Social.
(Artículo 14 del Decreto 1636 de 2006)
ARTÍCULO 2.2.1.2.15. EXCEDENTES PATRONALES PROVENIENTES DEL PROCESO DE LIQUIDACIÓN DE CAJANAL. Los recursos de excedentes de aportes patronales correspondientes a activos remanentes del recaudo de aportes al Sistema de Seguridad Social en Salud provenientes del proceso de liquidación de Cajanal EPS, previstos por el numeral 2 del artículo 3o de la Ley 1608 de 2013, serán distribuidos por el Ministerio de Salud y Protección Social, de conformidad con las reglas allí previstas.
(Artículo 1o del Decreto 1095 de 2013)
COBERTURA.
ARTÍCULO 2.2.2.1. COBRO DE LOS SERVICIOS PRESTADOS. Conforme las disposiciones legales, la acción de cobro por parte de la Institución Prestadora de Servicios es exclusivamente contra la Entidad Promotora de Salud. Cuando se trate de procedimientos, tratamientos o insumos no previstos en el Plan Obligatorio de Salud que pretendan ser suministrados para que en forma posterior sean cubiertos por el usuario, se deberá contar en forma previa con su consentimiento, cuando este sea posible y siempre que la entidad no tenga acción legal directa contra otros sistemas alternativos de cobertura que hubiera acreditado el usuario.
(Artículo 2o del Decreto 1725 de 1999)
ARTÍCULO 2.2.2.2. INFORMACIÓN AL USUARIO. No se podrá exigir al usuario que firme documentos por los cuales se vea obligado a renunciar a sus derechos frente al sistema, responsabilizando directa o indirectamente del pago de las obligaciones a cargo entidades promotoras de salud; entidades de seguro entidades de medicina prepagada o entidades frente a las cuales el usuario hubiera acreditado sistemas adicionales de cobertura.
Cuando la entidad prestadora determine, frente a procedimientos programados, que el usuario no tiene derecho a la cobertura del sistema a través de sus servicios, por no existir convenio con esa institución y la entidad promotora de salud a la cual el usuario se encuentra afiliado, o con la administradora de su plan adicional, se le debe informar al usuario en forma previa, para que este pueda disponer lo pertinente a su traslado a la red con la que la respectiva Entidad Promotora o administradora del plan adicional que tenga convenio.
(Artículo 3o del Decreto 1725 de 1999)
PRESTACIONES ECONÓMICAS.
DISPOSICIONES GENERALES.
ARTÍCULO 2.2.3.1.1 OBJETO. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> El presente título tiene por objeto establecer las reglas para la expedición, reconocimiento y pago de las licencias de maternidad, paternidad, parentales sus diferentes modalidades, en caso de aborto espontáneo, parto pretérmino o prematuro no viable, por interrupción voluntaria del embarazo, la prevista para el cuidado de la niñez, así como de las incapacidades de origen común, incluidas las superiores a 540 días, definir las situaciones de abuso del derecho y el procedimiento que debe adelantarse ante estas.
ARTÍCULO 2.2.3.1.2 CAMPO DE APLICACIÓN. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Las normas contenidas en este título aplican a las entidades promotoras de salud y entidades adaptadas, a los prestadores de servicios de salud, a los aportantes, a los afiliados cotizantes, a la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES), a la Unidad Administrativa Especial de Gestión Pensional y Contribuciones Parafiscales de la Protección Social (UGPP) y a las Administradoras de Fondos de Pensiones (AFP).
También aplica al afiliado cotizante a un Régimen Exceptuado o Especial o a su cónyuge, compañero o compañera permanente, que tenga una relación laboral o ingresos adicionales sobre los cuales esté obligado a cotizar al Sistema General de Seguridad Social en Salud, conforme lo consagrado en el artículo 2.1.13.5 del presente decreto.
ARTÍCULO 2.2.3.1.3 DEFINICIONES. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Para los efectos del presente título se tendrán en cuenta las siguientes definiciones:
1. Aborto espontáneo. Interrupción del embarazo por la muerte del feto o embrión, y su expulsión junto con los anexos ovulares, que ocurre antes de la semana 22 de gestación, sin la intervención o inducción del mismo.
2. Edad gestacional. Número de semanas resultante del cálculo entre la fecha del primer día de la última regla o de la fecha del registro ecográfico de una mujer gestante y la fecha en la cual se da el parto a término, el parto pretérmino o prematuro, el aborto espontáneo o la interrupción del embarazo en los casos previstos por las Sentencias C-355 de 2006 y C-055 de 2022 de la Corte Constitucional, la cual es determinada por el médico tratante.
3. Enfermedad general. Afectación de la salud de una persona, que compromete su bienestar físico o mental, derivada de eventos ajenos a su actividad.
4. Embarazo múltiple. Embarazo en que coexisten dos o más fetos en la cavidad uterina.
5. Estado activo. Es la condición de afiliación en la que se encuentra el usuario en la Base de Datos Única de Afiliados (BDUA), diferente a retirado, suspendido o desafiliado por fallecimiento.
6. Fecha probable del parto. Fecha calculada o estimada de la semana 40, a partir de la fecha del primer día de la última regla o de la fecha del registro ecográfico de una mujer gestante, la que es determinada por el médico tratante.
7. Incapacidad de origen común. Es el estado de inhabilidad física o mental que le impide a una persona desarrollar su capacidad laboral por un tiempo determinado, originado por una enfermedad general o accidente común y que no ha sido calificada como enfermedad de origen laboral o accidente de trabajo.
8. Interrupción voluntaria del embarazo: Interrupción del embarazo a través de la atención integral en salud realizada para poner fin al proceso de gestación humana mediante métodos farmacológicos o no farmacológicos, que se adelanta durante las primeras veinticuatro (24) semanas de gestación de acuerdo a lo previsto en la Sentencia C-055 de 2022, o sin límite de edad gestacional, bajo las causales establecidas en la Sentencia C-355 de 2006.
9. Licencia de maternidad por extensión. Garantía que se extiende a la madre adoptante, al padre que quede a cargo del recién nacido sin apoyo de la madre, sea por enfermedad, abandono o muerte, o al que adquiere la custodia justo después del nacimiento y que consiste en el derecho a disfrutar de una licencia de dieciocho (18) semanas remuneradas o el tiempo que falte para completar estas, y cuya prestación económica se encuentra a cargo del SGSSS, asimilando la fecha del parto a la de la entrega oficial del menor que se ha adoptado, o del que adquiere la custodia justo después del nacimiento.
10. Licencia parental compartida: Modalidad de la licencia de maternidad mediante la cual los padres del menor, de mutuo acuerdo, pueden distribuir entre ellos máximo las últimas seis semanas de la licencia de maternidad.
11. Licencia parental flexible de tiempo parcial. Modalidad de la licencia de maternidad y de paternidad mediante la cual el beneficiario de la prestación, puede optar por cambiar un periodo determinado de la misma para alternarla con trabajo de medio tiempo, de manera que accede al disfrute doble derivado del medio tiempo seleccionado.
12. Licencia para el cuidado de la niñez. Licencia remunerada mediante la cual se otorga a los padres o a quien detente la custodia o cuidado personal del menor, cotizantes del Régimen Contributivo, un periodo de diez (10) días hábiles al año para el cuidado de los menores de edad que padezcan una enfermedad o condición terminal o un cuadro clínico severo derivado de un accidente grave que requieran cuidado permanente; o que requieran cuidados paliativos para el control del dolor y otros síntomas.
13. Licencia por aborto espontáneo, interrupción voluntaria del embarazo o parto prematuro no viable. Garantía que se otorga a las cotizantes gestantes que en el curso del embarazo sufran un aborto espontáneo, parto prematuro no viable, o se practiquen una interrupción voluntaria del embarazo, y que corresponde a 2 o 4 semanas, conforme el criterio del médico tratante, atendiendo a lo señalado en el artículo 237 del Código Sustantivo del Trabajo.
14. Mortinato o nacido muerto. Hace referencia al nacimiento de un feto sin vida producto del embarazo igual o superior a 22 semanas de gestación o feto igual o mayor a 500 gramos.
15. Muerte materna tardía. La muerte de la mujer por causas obstétricas directas o indirectas después de los 42 días siguientes a la terminación del embarazo y antes de un año de la terminación de este.
16. Muerte materna temprana. La muerte de una mujer mientras está embarazada o dentro de los 42 días siguientes a la terminación del embarazo, independientemente de la duración y el sitio del embarazo, debida a cualquier causa relacionada con o agravada por el embarazo mismo o su atención, pero no por causas accidentales o incidentales.
17. Nacido vivo. Es el producto de la concepción independientemente de la duración del embarazo y que después del parto respira o da cualquier otra señal de vida.
18. Parto a término. Expulsión del feto fuera del organismo materno cuando la edad gestacional sea igual o superior a 37 semanas.
19. Parto pretérmino o prematuro. Expulsión del feto fuera del organismo materno cuando la edad gestacional es mayor a 22 semanas y menor de 37 semanas.
20. Parto pretérmino o prematuro no viable: Corresponde al parto pretérmino o prematuro del feto que nace muerto o muere justo antes del momento del parto, sin respirar o dar cualquier otra señal de vida.
ARTÍCULO 2.2.3.1.4 COMPETENCIA Y RESPONSABILIDAD EN LA EXPEDICIÓN DE CERTIFICADOS. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Son competentes para expedir los certificados médicos u odontológicos de incapacidad y de las licencias de que trata este Título, los médicos u odontólogos tratantes inscritos en el ReTHUS y los profesionales que estén prestando su servicio social obligatorio, los que deben encontrarse adscritos a un prestador de servicios de salud habilitado.
Los eventos que originan la expedición del certificado en cuanto se derivan del acto médico u odontológico, según se trate, están sujetos a las normas de la ética médica u odontológica y a las responsabilidades que se originan en el deber de consignar los hechos reales en la historia clínica, en los términos de las Leyes 23 de 1981, 35 de 1989 y el artículo 17 de la Ley 1751 de 2015.
ARTÍCULO 2.2.3.1.5 SISTEMA DE INFORMACIÓN DE PRESTACIONES ECONÓMICAS DEL SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD (SIPE). <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social definirá un sistema de información de incapacidades y licencias a través de un portal web, en línea y centralizado que permita tener la trazabilidad y flujo de los recursos. Este sistema se podrá desarrollar por fases, iniciando por el módulo de incapacidades.
LICENCIAS DE MATERNIDAD, PATERNIDAD, PARENTALES EN SUS DIFERENTES MODALIDADES, DERIVADAS DEL PROCESO GESTACIONAL Y LICENCIA PARA EL CUIDADO DE LA NIÑEZ.
ARTÍCULO 2.2.3.2.1 CONDICIONES PARA EL RECONOCIMIENTO Y PAGO DE LA LICENCIA DE MATERNIDAD. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Para el reconocimiento y pago de la prestación económica derivada de la licencia de maternidad conforme con las disposiciones laborales vigentes, se requerirá que la afiliada, acredite las siguientes condiciones:
1. Estar afiliada al Sistema General de Seguridad Social en Salud, en calidad de cotizante y en estado activo.
2. Haber efectuado aportes durante los meses que correspondan al período de gestación, incluido el del mes de inicio de la licencia, los que serán tenidos en cuenta para efecto de la liquidación de la prestación económica.
3. Contar con el certificado de licencia de maternidad expedido por el médico de la red de la entidad promotora de salud o entidad adaptada o validado por esta.
Para el reconocimiento y pago de la licencia de maternidad, solo se tendrán en cuenta las cotizaciones efectuadas por el aportante que correspondan al periodo de gestación.
A las afiliadas que hubieren cotizado por un período inferior al de la gestación, se les reconocerá y pagará proporcionalmente como valor de la licencia de maternidad, un monto equivalente al número de días cotizados frente al período real de gestación, salvo lo previsto en el artículo 2.2.3.2.4 de este Decreto, para las trabajadoras independientes cuyo ingreso base de cotización es de un salario mínimo legal mensual vigente.
En ningún caso, la licencia de maternidad podrá ser liquidada con un Ingreso Base de Cotización inferior a un (1) salario mínimo mensual legal vigente para la fecha de inicio de la licencia; regla que aplica igualmente cuando por cambio de anualidad, el Ingreso Base de Cotización reportado sea inferior al salario mínimo mensual vigente.
PARÁGRAFO. Cuando se presente un parto pretérmino, la licencia de maternidad será el resultado de calcular la diferencia entre la edad gestacional y el nacimiento a término, la que se sumará a las dieciocho (18) semanas que se establecen en la ley. En los casos de parto múltiple o de un hijo con discapacidad, se ampliará en dos semanas conforme con lo previsto en la normativa vigente, siempre y cuando los menores hayan nacido vivos.
ARTÍCULO 2.2.3.2.2 CONDICIONES PARA EL RECONOCIMIENTO Y PAGO DE LA LICENCIA DE MATERNIDAD POR ADOPCIÓN. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Para el reconocimiento y pago de la licencia de maternidad por adopción, se tendrá en cuenta que la madre adoptante cumpla con las condiciones de afiliación y cotización al Sistema General de Seguridad Social en Salud a la fecha de la entrega oficial del menor, previstas en el artículo anterior, las que constarán en.el acta correspondiente, o, a la fecha del fallo del juzgado donde quede en firme la adopción.
El Sistema General de Seguridad Social en Salud únicamente reconocerá una licencia de maternidad y, de acreditarse las condiciones establecidas en la normatividad vigente, una licencia de paternidad.
El reconocimiento de la licencia de maternidad por adopción estará a cargo de la entidad promotora de salud o la entidad adaptada, a la cual se encuentra afiliada (o) la (el) adoptante.
PARÁGRAFO. En los casos de parto o adopción de parejas del mismo sexo, mediante solicitud escrita definirán por una vez ante el respectivo empleador y la entidad promotora de salud o entidad adaptada a la cual se encuentre afiliado (a), quién de ellos gozará de cada prestación en las mismas condiciones establecidas para las familias heteroparentales, conforme con lo previsto por la Corte Constitucional en la Sentencia C-415-22 de 23 de noviembre de 2022.
ARTÍCULO 2.2.3.2.3 CONDICIONES PARA EL RECONOCIMIENTO Y PAGO DE LA LICENCIA DE MATERNIDAD POR EXTENSIÓN. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Para el reconocimiento y pago de la licencia de maternidad por extensión en los eventos de custodia justo después del nacimiento, o en aquellos casos en que el padre quede a cargo del recién nacido sin apoyo de la madre, sea por enfermedad, abandono o muerte, será la madre biológica quien debe haber acreditado las condiciones de afiliación y cotización señaladas en el artículo anterior.
La licencia de maternidad por extensión para el padre ya sea por enfermedad, abandono o muerte de la madre será compatible con la licencia de paternidad.
El reconocimiento de la licencia de maternidad por extensión estará a cargo de la entidad promotora de salud o la entidad adaptada a la cual se encontraba afiliada la madre biológica.
ARTÍCULO 2.2.3.2.4 LICENCIA DE MATERNIDAD DE LA TRABAJADORA INDEPENDIENTE CON UN INGRESO BASE DE COTIZACIÓN DE UN SALARIO MÍNIMO LEGAL MENSUAL VIGENTE. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Cuando la trabajadora independiente, con ingreso base de cotización de un salario mínimo mensual legal vigente, haya cotizado un período inferior al de gestación, tendrá derecho al reconocimiento de la licencia de maternidad, conforme a las siguientes reglas:
1. Haber efectuado aportes al Sistema General de Seguridad Social en Salud incluido el del mes de inicio de la licencia.
2. Cuando ha dejado de cotizar hasta por dos períodos, procederá el pago completo de la licencia.
3. Cuando ha dejado de cotizar por más de dos períodos, procederá el pago proporcional de la licencia, en un monto equivalente al número de días cotizados que correspondan frente al período real de gestación.
En ningún caso, la licencia de maternidad de la trabajadora independiente podrá ser liquidada con un Ingreso Base de Cotización inferior a un (1) salario mínimo mensual legal vigente.
ARTÍCULO 2.2.3.2.5 CERTIFICADO DE LICENCIA DE MATERNIDAD Y DE LAS LICENCIAS PARENTALES. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Es el documento que está obligado a expedir el médico tratante o médico que atendió el parto, para dar constancia de la fecha probable de parto o la fecha de culminación del embarazo, el cual deberá contener como mínimo la siguiente información:
1. Razón social o nombres y apellidos del prestador de servicios de salud donde se atendió el parto.
2. NIT del prestador de servicios de salud
3. Código del prestador de servicios de salud asignado en el Registro Especial de Prestadores de Servicios de Salud (REPS)
4. Nombre de la entidad promotora de salud o entidad adaptada
5. Lugar y fecha de expedición
6. Nombre del afiliado, tipo y número de su documento de identidad
7. Código de diagnóstico principal, utilizando la Clasificación Internacional de Enfermedades (CIE) vigente
8. Código del diagnóstico relacionado, utilizando la Clasificación Internacional de Enfermedades (CIE) vigente
9. Fecha del parto o fecha probable de parto, según corresponda.
10. Fecha de inicio y terminación de la licencia de maternidad
11. Días de licencia de maternidad
12. Edad gestacional en semanas
13. Embarazo múltiple - Si o No
14. Número de nacidos vivos
15. Número del certificado de cada nacido vivo
16. Nombre, tipo y número de identificación y firma del médico que lo expide.
17. Fecha de inicio y terminación de la licencia parental compartida o de la licencia parental flexible de tiempo parcial, cuando aplique.
18. Días de la licencia parental compartida o de la licencia parental flexible de tiempo parcial, cuando aplique.
19. Valoración del estado de salud de la madre que autorice la distribución de las semanas de la licencia parental compartida.
PARÁGRAFO 1o. Los datos contenidos en el certificado de licencia de maternidad deberán quedar consignados en la historia clínica del paciente. El médico tratante deberá expedir el certificado de licencia de maternidad en un plazo no mayor a tres (3) días calendario siguientes al nacimiento del menor.
De existir acuerdo posterior entre los padres respecto del disfrute de la licencia parental compartida o flexible de tiempo parcial continua o discontinua, estos deberán presentar los documentos de que tratan los numerales 5 y 6 del artículo 2.2.3.4.1 del presente Decreto, en cuyo caso el certificado deberá ser actualizado por el médico tratante, modificando la información plasmada en los numerales 10, 17, 18 y 19 de este artículo, según corresponda, para lo cual deberá dejar la evidencia del certificado inicialmente expedido.
PARÁGRAFO 2o. Para la expedición del certificado de la licencia parental flexible de tiempo parcial, los padres deberán presentar el documento que dé cuenta del acuerdo que en tal sentido se concertó con el empleador, el que deberá contener las fechas de inicio y terminación de la misma.
El certificado de licencia de maternidad de que trata el presente artículo, suplirá el certificado médico que debe acompañar el mutuo acuerdo entre los empleadores y los trabajadores tratándose de la licencia parental flexible de tiempo parcial, así como el certificado médico que autoriza el acuerdo entre los padres en caso de licencia parental compartida.
PARÁGRAFO 3o. Cuando el parto ocurra sin la intervención de un prestador de servicios de salud, para efectos de la expedición del certificado de licencia de maternidad, la madre y el recién nacido deberán acudir, dentro de las 24 horas siguientes al parto, a una institución prestadora de servicios de salud habilitada en la atención del parto, con el propósito de que se realice la valoración del binomio madre-hijo y se expida el correspondiente certificado de licencia de maternidad.
ARTÍCULO 2.2.3.2.6 EXPEDICIÓN DEL CERTIFICADO DE LICENCIA DE MATERNIDAD POR ADOPCIÓN O EXTENSIÓN. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Corresponde a la entidad promotora de salud o entidad adaptada previa solicitud del interesado, expedir certificado de licencia de maternidad a favor de quien corresponda, en los eventos de adopción, custodia, enfermedad, abandono o muerte de la madre, dentro de los diez (10) días calendario siguientes a la presentación de la solicitud debidamente soportada con el registro civil del menor entregado en adopción o el acta de entrega del menor de edad por parte del Instituto Colombiano de Bienestar Familiar o la institución autorizada para ello; el registro civil de nacimiento del menor en caso de fallecimiento o enfermedad de la madre; y la custodia del menor, mediante copia del acto administrativo o providencia judicial que hubiere otorgado la custodia, según corresponda.
El certificado que expida la entidad promotora de salud o entidad adaptada deberá indicar a qué evento corresponde, asimilando la fecha del parto a la de la entrega oficial del menor que se ha adoptado, a la fecha del que adquiere la custodia justo después del nacimiento, o la del fallecimiento de la madre, o del inicio de la incapacidad de la madre, o la acreditación del abandono por parte de esta, señalando el nombre y documento de identificación del beneficiario de la licencia de maternidad por adopción o extensión.
PARÁGRAFO. En el certificado de licencia de maternidad por adopción aplicable a la licencia parental compartida o para la licencia parental flexible de tiempo parcial, deberá registrarse la información suministrada por los padres adoptantes sobre el acuerdo de las fechas de inicio y terminación de la licencia parental compartida o las fechas de inicio y terminación de la licencia parental flexible de tiempo parcial acordadas entre el trabajador y su empleador, y los días de licencia parental compartida o de licencia parental flexible de tiempo parcial, según corresponda.
ARTÍCULO 2.2.3.2.7 CERTIFICADOS DE LICENCIA DE MATERNIDAD O DOCUMENTO EQUIVALENTE EXPEDIDO EN OTRO PAÍS. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Los certificados de licencia de maternidad o documento equivalente expedidos en otro país, el registro civil de nacimiento o de adopción expedido en otro país o su equivalente, así como los certificados de licencia por aborto espontáneo, interrupción voluntaria del embarazo o parto pretérmino o prematuro no viable, para efectos de su reconocimiento por parte de la entidad promotora de salud o entidad adaptada, deberán ser legalizados o apostillados en la embajada o el consulado de Colombia o en su defecto, en el de una nación amiga. Será indispensable adjuntar el resumen de historia clínica o epicrisis. Tanto el certificado como el resumen de historia clínica o epicrisis deben estar traducidos al español por traductor oficial.
PARÁGRAFO. El aportante dispone de seis (6) meses a partir de la fecha en que efectivamente se originaron los eventos de que trata este Título, para solicitar ante la entidad promotora de salud o entidad adaptada la validación del certificado expedido en otro país.
ARTÍCULO 2.2.3.2.8 LICENCIA DE PATERNIDAD. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> La licencia de paternidad deberá ser disfrutada durante los treinta (30) días siguientes a la fecha de nacimiento del menor o de la entrega oficial del menor que se ha adoptado.
El empleador o trabajador independiente presentará ante la entidad promotora de salud o la entidad adaptada a más tardar dentro de los 30 días siguientes a la fecha del nacimiento o de la entrega oficial del menor adoptado, el registro civil de nacimiento del menor o el acta en la que conste su entrega oficial.
Para su reconocimiento y pago, conforme a las disposiciones laborales vigentes, se requerirá que el afiliado cotizante hubiere efectuado aportes durante los meses que correspondan al período de gestación de la madre incluido el del mes de inicio de la licencia, procediendo el reconocimiento proporcional, cuando- hubiere cotizado por un período inferior al de la gestación.
En los casos en que, durante el período de gestación, el empleador del afiliado cotizante o el trabajador independiente beneficiario de la licencia de paternidad no haya realizado el pago oportuno de las cotizaciones, habrá lugar al reconocimiento de la licencia de paternidad con base en las cotizaciones efectuadas que correspondan al periodo de gestación incluido el del mes de inicio de la licencia.
La licencia de paternidad será liquidada con el ingreso base de cotización declarado por el padre en el mes en que nace el menor o en que fue entregado oficialmente.
En ningún caso, la licencia de paternidad podrá ser liquidada con un Ingreso Base de Cotización inferior a un (1) salario mínimo mensual legal vigente para la fecha de inicio de la licencia; regla que aplica igualmente cuando por cambio de anualidad, el Ingreso Base de Cotización reportado, sea inferior al salario mínimo mensual vigente.
PARÁGRAFO. Cuando la entidad promotora de salud o entidad adaptada a la que se encuentre afiliado el padre del menor no sea la misma de la madre y el periodo de cotización de este sea inferior al período de gestación, se deberá presentar ante la entidad responsable del aseguramiento, el certificado de licencia de maternidad, a efecto de realizar el cálculo proporcional de la licencia.
ARTÍCULO 2.2.3.2.9 LICENCIA PARENTAL COMPARTIDA. <Artículo adicionado por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> El reconocimiento de la licencia parental compartida estará a cargo de la entidad promotora de salud o la entidad adaptada a la cual se encuentren afiliados los padres del menor y será remunerada con base en el ingreso base de cotización de quien disfrute la licencia reportado para el periodo de inicio de la misma, conforme con lo previsto en el artículo 2.2.3.2.18 del presente decreto. En ningún caso la licencia parental compartida podrá reconocerse a ambos padres simultáneamente, salvo por enfermedad posparto de la madre, debidamente certificada por el médico.
ARTÍCULO 2.2.3.2.10 LICENCIA PARENTAL FLEXIBLE DE TIEMPO PARCIAL. <Artículo adicionado por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> El reconocimiento y pago de la prestación económica que corresponda a la modalidad de licencia parental flexible de tiempo parcial, estará a cargo de la entidad promotora de salud o la entidad adaptada a la cual se encuentren afiliados los padres del menor, y será remunerada con base en el Ingreso Base de Cotización de quien disfrute la licencia reportado para el periodo de inicio de la misma, independientemente del acuerdo celebrado entre el trabajador y su empleador, respecto de su forma de disfrute.
ARTÍCULO 2.2.3.2.11 LICENCIA PARA EL CUIDADO DE LA NIÑEZ. <Artículo adicionado por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> La licencia para el cuidado de los menores de edad será otorgada y remunerada una vez al año por un periodo de diez (10) días hábiles, a los cotizantes del Régimen Contributivo en calidad de padre, madre o quien detente la custodia del menor de edad.
Esta licencia podrá ser disfrutada y pagada de manera continua o discontinua, según acuerden el empleador y el (la) trabajador (a), lo que deberá constar en documento que además señale las fechas de inicio y terminación de la misma, o contenga la manifestación del trabajador independiente en cuanto a los días del disfrute de la licencia, diferenciando los periodos discontinuos, cuando aplique.
ARTÍCULO 2.2.3.2.12 CONDICIONES PARA EL RECONOCIMIENTO Y PAGO DE LA LICENCIA PARA EL CUIDADO DE LA NIÑEZ. <Artículo adicionado por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Para el reconocimiento y pago de la licencia para el cuidado de la niñez por parte de la entidad promotora de salud o entidad adaptada, conforme las disposiciones vigentes, se requerirá:
1. Ser afiliado cotizante activo del SGSSS.
2. Haber cotizado al régimen contributivo para el periodo anterior del inicio de la licencia al menos 4 semanas, equivalente a 28 días.
3. Acreditar la condición de padre, madre o detentar la custodia del menor.
4. Certificado médico de la licencia para el cuidado de la niñez.
5. No puede ser concomitante entre padres cotizantes.
6. Solo puede reconocerse una vez en el año calendario, sin que procedan reconocimientos acumulados durante una misma vigencia.
La liquidación de la licencia se efectuará sobre el ingreso base de cotización (IBC) reportado al inicio de la misma.
PARÁGRAFO 1o. Cuando el menor de edad pertenezca al Régimen Especial o de Excepción, el afiliado cotizante al Sistema General de Seguridad Social en Salud con ingresos adicionales en los términos del inciso 4o del artículo 2.1.13.5 de este decreto podrá acceder a la licencia en los términos aquí previstos. El certificado que se expida por el médico tratante perteneciente a la red de prestadores de servicios de salud del Régimen de Excepción será válido para el reconocimiento y pago de esta licencia.
PARÁGRAFO 2o. Cuando el certificado médico de la licencia para el cuidado de la niñez sea expedido por un médico no adscrito a la red prestadora de servicios de salud de la entidad promotora de salud o entidad adaptada, será validado en los términos del artículo 2.2.3.3.3 del presente decreto.
ARTÍCULO 2.2.3.2.13 CERTIFICADO MÉDICO DE LA LICENCIA PARA EL CUIDADO DE LA NIÑEZ. <Artículo adicionado por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Es el documento expedido por el médico tratante del menor de edad, en donde conste como mínimo la siguiente información:
1. Razón social del prestador de servicios de salud de la red de la entidad promotora de salud o entidad que expide el certificado a la cual se encuentre afiliado el menor.
2. NIT del prestador de servicios de salud
3. Código del prestador de servicios de salud asignado en el Registro Especial de Prestadores de Servicios de Salud (REPS)
4. Nombre de la entidad promotora de salud o entidad adaptada a la cual se encuentra afiliado el padre solicitante.
5. Lugar y fecha de expedición del certificado
6. Nombre del menor de edad, tipo y número de su documento de identidad
7. Código de diagnóstico principal, utilizando la Clasificación Internacional de Enfermedades (CIE) vigente.
8. Código del diagnóstico relacionado, utilizando la Clasificación Internacional de Enfermedades (CIE) vigente, cuando aplique.
9. Descripción de la condición del menor, donde figure la necesidad de acompañamiento y el periodo del mismo, dando cuenta de la enfermedad o condición terminal, cuadro clínico severo derivado de un accidente grave que requiere un cuidado permanente, o que requiere cuidados paliativos para el control del dolor y otros síntomas, de acuerdo con el concepto del médico tratante.
10. Fecha de inicio y terminación de la licencia.
11. Nombres y apellidos, tipo y número de identificación y firma del médico que lo expide.
PARÁGRAFO 1o. El certificado deberá actualizarse cada vez que se presente la solicitud de reconocimiento y otorgamiento de la licencia, y cuando sea disfrutada de manera discontinua, indicando las fechas de inicio y fin de cada periodo.
PARÁGRAFO 2o. Corresponde a la entidad promotora de salud o a la entidad adaptada llevar el registro de tal prestación, con el propósito de controlar que la licencia no sea disfrutada de manera concomitante por los padres, hasta tanto entre en operación el módulo de licencias del Sistema de Información de Prestaciones Económicas del Ministerio de Salud y Protección Social de que trata el artículo 2.2.3.1.5 de este decreto.
ARTÍCULO 2.2.3.2.14 MECANISMO DE SOLUCIÓN DE CONTROVERSIAS. <Artículo adicionado por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Cuando haya duda respecto del diagnóstico o la condición del menor, la entidad promotora de salud o entidad adaptada procederá dentro de los 8 días hábiles siguientes a la solicitud de la licencia, a obtener una segunda opinión de un profesional par, del médico tratante del menor de edad que expide el certificado de licencia para el cuidado de la niñez, conforme con lo establecido en el artículo 2o de la Ley 1733 de 2014. En caso de opiniones divergentes, prevalecerá la segunda opinión del grupo de expertos pares.
Transcurridos ocho (8) días hábiles sin que el padre solicitante haya obtenido una segunda opinión de un grupo de expertos pares, la entidad promotora de salud o la entidad adaptada estará obligada a reconocer y liquidar la licencia dentro de los quince (15) días hábiles siguientes a la presentación, y a pagarla dentro de los cinco (5) días siguientes, siempre y cuando el afiliado cumpla con las condiciones del artículo 2.2.3.2.12 del presente Decreto.
ARTÍCULO 2.2.3.2.15 CONDICIONES PARA EL RECONOCIMIENTO Y PAGO DE OTRAS LICENCIAS DERIVADAS DEL PROCESO GESTACIONAL. <Artículo adicionado por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Para el reconocimiento y pago de la licencia por aborto espontáneo, interrupción voluntaria del embarazo o parto prematuro no viable, se requerirá que la afiliada, acredite las siguientes condiciones:
1. Estar afiliada al Sistema General de Seguridad Social en Salud, en calidad de cotizante y en estado activo.
2. Haber efectuado aportes durante los meses que correspondan al período de gestación y obligatoriamente en el mes de inicio de la licencia, los cuales serán tenidos en cuenta para efectos de la liquidación de la licencia.
3. Contar con el certificado de otras licencias derivadas del proceso gestacional expedido por el médico de la red de la entidad promotora de salud o entidad adaptada o validado por esta.
La afiliada tendrá derecho a una licencia de dos o cuatro semanas, de acuerdo con el criterio médico, remunerada con el salario que devengaba en el momento en que esta inicie, sin perjuicio de que el médico tratante le otorgue una incapacidad de origen común, una vez culmine aquella.
ARTÍCULO 2.2.3.2.16 CERTIFICADO DE OTRAS LICENCIAS DERIVADAS DEL PROCESO GESTACIONAL. <Artículo adicionado por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Es el documento que está obligado a expedir el médico tratante o médico que atendió el aborto espontáneo, la interrupción voluntaria del embarazo o el parto prematuro no viable, para dar constancia de la cesación del embarazo, el cual deberá contener como mínimo la siguiente información:
1. Razón social o nombres y apellidos del prestador de servicios de salud.
2. NIT del prestador de servicios de salud
3. Código del prestador de servicios de salud asignado en el Registro Especial de Prestadores de Servicios de Salud (REPS)
4. Nombre de la entidad promotora de salud o entidad adaptada
5. Lugar y fecha de expedición
6. Nombre de la afiliada, tipo y número de su documento de identidad
7. Código de diagnóstico principal, utilizando la Clasificación Internacional de Enfermedades (CIE) vigente
8. Código del diagnóstico relacionado, utilizando la Clasificación Internacional de Enfermedades (CIE) vigente
9. Fecha de inicio y terminación de la licencia
10. Días de licencia
11. Edad gestacional en semanas al momento del aborto espontáneo, interrupción voluntaria del embarazo o parto prematuro no viable.
12. Embarazo múltiple - Sí o No
13. Nombre, tipo y número de identificación y firma del médico que lo expide.
PARÁGRAFO. En los casos de parto a término con feto muerto o que muere justo antes del momento del parto, sin respirar o dar cualquier otra señal de vida, procederá la expedición de este certificado. De haberse otorgado una licencia de maternidad preparto, esta se reemplazará por la licencia de que trata el presente artículo, correspondiendo al profesional tratante determinar el otorgamiento de las dos (2) semanas restantes, sin perjuicio de que el médico tratante le otorgue una incapacidad de origen común, una vez culmine aquella.
ARTÍCULO 2.2.3.2.17 LICENCIA DE MATERNIDAD O PATERNIDAD CONCOMITANTE CON INCAPACIDAD DE ORIGEN COMÚN. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Si durante el período que abarca las licencias de que trata este Título coexistiere una incapacidad de origen común, se causará solamente la prestación económica derivada de tales licencias. Si terminada la licencia subsiste la incapacidad, ésta se reconocerá en las cuantías y condiciones determinadas por la normativa vigente.
ARTÍCULO 2.2.3.2.18 IBC PARA EL RECONOCIMIENTO Y PAGO DE LAS LICENCIAS DE MATERNIDAD, PATERNIDAD, PARENTALES EN SUS DIFERENTES MODALIDADES, AQUELLAS DERIVADAS DEL PROCESO GESTACIONAL Y PARA EL CUIDADO DE LA NIÑEZ. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> El reconocimiento y pago de las licencias de que trata este Título se realizará sobre el ingreso base de cotización reportado al momento de iniciar estas, entendiendo por inicio, el reportado en el día uno (1) de la licencia.
Cuando exista multiplicidad de aportantes para la fecha de inicio de la prestación, el valor a reconocer se liquidará en forma proporcional a lo aportado por cada aportante durante el periodo de gestación en el caso de las licencias de maternidad y paternidad y sus diferentes modalidades, o sobre el ingreso base de cotización reportado por cada aportante, en el caso de la licencia por aborto espontáneo, interrupción voluntaria del embarazo o parto pretérmino o prematuro no viable y de la licencia para el cuidado de la niñez, y se pagará a cada aportante de manera independiente.
INCAPACIDAD DE ORIGEN COMÚN.
ARTÍCULO 2.2.3.3.1 CONDICIONES PARA EL RECONOCIMIENTO Y PAGO DE INCAPACIDADES DE ORIGEN COMÚN. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Para el reconocimiento y pago de incapacidades de origen común, deben acreditarse las siguientes condiciones al momento del inicio de la incapacidad:
1. Estar afiliado al Sistema General de Seguridad Social en Salud, en calidad de cotizante, incluidos los pensionados con ingresos adicionales.
2. Haber cotizado efectivamente al Sistema General de Seguridad Social en Salud, como mínimo cuatro (4) semanas, inmediatamente anteriores al inicio de la incapacidad, equivalente a 28 días. El tiempo mínimo de cotización se verificará a la fecha límite de pago del periodo de cotización en el que inicia la incapacidad.
3. Contar con el certificado de incapacidad de origen común expedido por el médico de la red de la entidad promotora de salud o entidad adaptada o validado por esta.
No habrá lugar al reconocimiento de la prestación económica derivada de la incapacidad de origen común cuando esta última se origine en la atención por servicios o tecnologías excluidos de la financiación con recursos públicos asignados a la salud, según los criterios establecidos en la Ley 1751 de 2015, artículo 15, numerales a, b, c, d, e y f, y las normas que la modifiquen o regulen.
Para el reconocimiento y pago de la incapacidad de origen común y sus prórrogas, se tomará como Ingreso Base de Cotización el reportado en el mes anterior al inicio de la incapacidad, entendiendo por inicio, el reportado en el día uno (1) de la incapacidad inicial, no el de las prórrogas.
No procederá el reconocimiento de incapacidades de origen común sobre ingresos adicionales a la mesada pensional, cuando el diagnóstico que ocasiona la incapacidad se relaciona con aquel que dio origen al reconocimiento de la pensión de invalid.
PARÁGRAFO. Para efecto de determinar el monto de la prestación económica derivada de la incapacidad de origen común a favor del pensionado con ingresos adicionales a su mesada pensional se tomará como Ingreso Base de Cotización, el valor sobre el cual efectúa cotizaciones adicionales al Sistema General de Seguridad Social en Salud y no sobre el valor de su mesada pensional, ni la sumatoria de ambos ingresos.
ARTÍCULO 2.2.3.3.2 CERTIFICADO DE INCAPACIDAD. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> El médico u odontólogo tratante, según sea el caso, deberá expedir el documento en el que certifique la incapacidad del afiliado, el cual debe contener como mínimo:
1. Razón social o apellidos y nombres del prestador de servicios de salud que atendió al paciente
2. NIT del prestador de servicios de salud
3. Código del prestador de servicios de salud asignado en el Registro Especial de Prestadores de Servicios de Salud (REPS)
4. Nombre de la entidad promotora de salud o entidad adaptada
5. Lugar y fecha de expedición
6. Nombre del afiliado, tipo y número de su documento de identidad.
7. Grupo de servicios:
01. Consulta externa
02. Apoyo diagnóstico clínico y complementación terapéutica
03. Internación
04. Quirúrgico
05. Atención inmediata
8. Modalidad de la prestación del servicio:
01: Intramural
02: Extramural unidad móvil 03: Extramural domiciliaria
04: Extramural jornada de salud 06: Telemedicina interactiva
07: Telemedicina no interactiva 08: Telemedicina telexperticia
09: Telemedicina telemonitoreo
9. Código de diagnóstico principal, utilizando la Clasificación Internacional de Enfermedades (CIE), vigente
10. Código de diagnóstico relacionado, utilizando la Clasificación Internacional de Enfermedades (CIE) vigente
11. Presunto origen de la incapacidad (común o laboral)
12. Causa que motiva la atención. Se registra de acuerdo con el presunto origen común o laboral
13. Fecha de inicio y terminación de la incapacidad;
14. Prórroga: Sí o No
15. Incapacidad retroactiva:
01. Urgencias o internación del paciente
02. Trastorno de memoria, confusión mental, desorientación en persona tiempo y lugar, otras alteraciones de la esfera psíquica, orgánica o funcional según criterio médico u odontólogo.
03. Evento catastrófico y terrorista.
16. Nombres y apellidos, tipo y número de identificación y firma del médico u odontólogo que lo expide.
El certificado de incapacidad de origen común deberá ser expedido desde el momento de ocurrencia del evento que origina la incapacidad, salvo los casos previstos en el numeral 15 del presente artículo.
El médico u odontólogo tratante determinará el periodo de la incapacidad y expedirá el certificado hasta por un máximo de treinta (30) días, los cuales puede prorrogar según su criterio clínico, por periodos de hasta treinta (30) días cada uno.
En cualquier momento, siempre y cuando la incapacidad no haya sido pagada, a solicitud del afiliado y a juicio exclusivamente del médico u odontólogo, podrá levantarse la incapacidad inicialmente otorgada, siempre y cuando, el afiliado se haya recuperado de la causa que la originó, en un tiempo inferior al previsto. En este caso, deberá ser expedida una constancia de levantamiento de la incapacidad con la justificación médica del levantamiento.
PARÁGRAFO 1o. Se entiende por prórroga de la incapacidad, la que se expide con posterioridad a la inicial, por la misma enfermedad o lesión, o por otra que tenga relación directa con esta, así se trate de código diferente de diagnóstico (CIE), y siempre y cuando entre una y otra no haya una interrupción mayor a treinta (30) días calendario.
PARÁGRAFO 2o. Hasta tanto entre en operación el Sistema de Información de Prestaciones Económicas del Sistema General de Seguridad Social en Salud, el prestador de servicios de salud deberá informar a la entidad promotora de salud o entidad adaptada de la expedición del certificado de incapacidad expedido a su afiliado, con el fin de que se direccione tanto la atención del paciente, como el trámite para el reconocimiento y pago a que haya lugar.
ARTÍCULO 2.2.3.3.3 EXPEDICIÓN DE CERTIFICADO DE INCAPACIDAD DE ORIGEN COMÚN. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> El certificado de incapacidad por accidente o enfermedad de origen común debe ser expedido por el medico u odontólogo tratante, debidamente inscrito en el Registro Especial en Talento Humano de Salud (ReTHUS), o por profesional que se encuentre prestando su servicio social obligatorio, los que deben encontrarse adscritos a un prestador de servicios de salud habilitado.
La incapacidad expedida por el médico u odontólogo no adscrito a la red prestadora de servicios de salud de la entidad promotora de salud o entidad adaptada, será validada por la entidad a la cual se encuentra afiliado el cotizante y pagada por esta, siempre y cuando sea expedida por profesional médico u odontólogo inscrito en el Registro Especial en Talento Humano de Salud (ReTHUS), incluida su especialización, si cuenta con ella, o por profesional que se encuentre prestando el servicio social obligatorio, adscrito a un prestador de servicios de salud habilitado, y su presentación para validación en la entidad promotora de salud o entidad adaptada se realice dentro de los quince (15) días siguientes a su expedición, allegando con la solicitud, la epicrisis, si se trata de internación, o el resumen de la atención, cuando corresponde a servicios de consulta externa o atención ambulatoria.
Cuando, a juicio de la entidad promotora de salud o entidad adaptada, haya duda respecto de la incapacidad expedida por el médico u odontólogo no adscrito a su red, podrá someter a evaluación médica al afiliado por un profesional par, quien podrá desvirtuarla o aceptarla, sin perjuicio de la atención en salud que este requiera.
Transcurridos ocho (8) días hábiles sin que la entidad promotora de salud o entidad adaptada haya validado o sometido a evaluación médica al cotizante, estará obligada a reconocer y liquidar la incapacidad dentro de los quince (15) días hábiles siguientes a la presentación del certificado de incapacidad expedido por el medico u odontólogo no adscrito a su red, y a pagarla dentro de los cinco (5) días siguientes, siempre y cuando el afiliado cumpla con las condiciones del artículo 2.2.3.3.1 del presente Decreto.
ARTÍCULO 2.2.3.3.4 CERTIFICADOS DE INCAPACIDAD DE ORIGEN COMÚN POR EVENTOS OCURRIDOS CON ANTERIORIDAD O RETROACTIVOS. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> No se podrán expedir certificados de incapacidad por eventos ocurridos con anterioridad, salvo en las siguientes situaciones:
1. Urgencia o internación del afiliado
2. Trastornos de la memoria, confusión mental, desorientación en persona, tiempo y lugar y otras alteraciones de la esfera psíquica, orgánica o funcional según criterio médico.
3. Eventos catastróficos y terroristas.
En estos casos, el médico tratante expedirá certificado de incapacidad de origen común con una retroactividad que no podrá ser superior a treinta (30) días calendario, contados a partir de la fecha de expedición, en los términos establecidos en el presente decreto. No habrá lugar a expedir certificado de incapacidad con vigencia retroactiva tratándose de atención ambulatoria.
PARÁGRAFO. Durante el período en que el afiliado se encuentre en urgencias o internación, tendrá derecho a que se expida constancia de hospitalización por parte de la IPS, en la que se indique tal circunstancia, y se señale de manera expresa que dicho documento no genera reconocimiento de prestaciones económicas. En todo caso, se deberá expedir la constancia dentro de los dos (2) días calendarios siguientes a la solicitud efectuada por el paciente o su representante, sin que se exijan requisitos adicionales para su expedición.
ARTÍCULO 2.2.3.3.5 EXPEDICIÓN DE CERTIFICADOS DE INCAPACIDAD DE ORIGEN COMÚN CON FECHA DE INICIO POSTERIOR A LA DE EXPEDICIÓN. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Se puede expedir certificado de incapacidad con fecha de inicio prospectiva cuando se trate de prórroga por el mismo diagnóstico o por un diagnóstico relacionado y este se expida en una consulta de control realizada máximo dentro de los ocho (8) días anteriores a la fecha en que finaliza el período de incapacidad que se va a prorrogar o en el caso que, existiendo una incapacidad, se genere un evento diferente que se sobreponga, sin que los días de incapacidad otorgados se acumulen.
ARTÍCULO 2.2.3.3.6 CERTIFICADOS DE INCAPACIDAD DE ORIGEN COMÚN EXPEDIDOS EN OTRO PAÍS. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Los certificados de incapacidad de origen común expedidos en otro país, para efectos de su reconocimiento por parte de la entidad promotora de salud o entidad adaptada, deberán ser legalizados o apostillados en la embajada o el consulado de Colombia o en su defecto, en el de una nación amiga. Sera indispensable adjuntar el resumen de la historia clínica o epicrisis. Tanto el certificado como la historia clínica o epicrisis deben estar traducidos al español por traductor oficial.
PARÁGRAFO. El aportante dispone de seis (6) meses a partir de la fecha en que efectivamente se originó la incapacidad de origen común, para solicitar ante la entidad promotora de salud o entidad adaptada la validación del certificado expedido en otro país.
ARTÍCULO 2.2.3.3.7 RECONOCIMIENTO DE INCAPACIDADES SIMULTÁNEAS. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Cuando se presenten dos o más incapacidades de origen común de manera simultánea, para efecto de su reconocimiento se entenderá que se trata de una sola incapacidad contada desde el día inicial de la primera hasta el último día de la más amplia. Cada incapacidad deberá registrarse de manera independiente.
En caso de simultaneidad entre incapacidad de origen común e incapacidad de origen laboral, el aportante tendrá derecho al reconocimiento económico de una sola prestación económica, en este caso, la incapacidad que mayor beneficio otorgue.
ARTÍCULO 2.2.3.3.8 INCAPACIDAD DE ORIGEN COMÚN, DURANTE EL PERIODO DE VACACIONES. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Cuando, durante el periodo de vacaciones del cotizante, se expidiere una incapacidad de origen común, se interrumpirán las vacaciones por el tiempo que dure la incapacidad y se reanudarán al día siguiente de la culminación de la incapacidad.
ARTÍCULO 2.2.3.3.9 INCAPACIDAD DE ORIGEN COMÚN EN PERIODO DE PROTECCIÓN LABORAL. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> No habrá lugar al reconocimiento y pago de incapacidad de origen común, durante el periodo de protección laboral.
ARTÍCULO 2.2.3.3.10 EXPEDICIÓN DE CERTIFICADO DE INCAPACIDAD DE ORIGEN COMÚN A AFILIADOS CON MÁS DE UN EMPLEADOR. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Si el afiliado estuviere vinculado laboralmente con dos o más empleadores, el certificado expedido será válido para que el trabajador legalice su situación ante cada uno de los empleadores.
DOCUMENTOS, VALIDACIÓN, LIQUIDACIÓN Y PAGO DE LAS PRESTACIONES ECONÓMICAS.
ARTÍCULO 2.2.3.4.1 DOCUMENTOS PARA EL TRÁMITE DE RECONOCIMIENTO, LIQUIDACIÓN Y PAGO DE LAS PRESTACIONES ECONÓMICAS. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Para el reconocimiento, liquidación y pago de las prestaciones económicas derivadas de incapacidad de origen común, licencia de maternidad y licencia de paternidad y sus diferentes modalidades, de la licencia por aborto espontáneo, interrupción voluntaria del embarazo o parto pretérmino o prematuro no viable y de la licencia para el cuidado de la niñez, el aportante deberá entregar a la entidad promotora de salud o entidad adaptada, los siguientes documentos comunes y especiales, según se trate:
1. Documentos comunes:
1.1. Solicitud de pago suscrita por el aportante a través del medio que establezca la entidad promotora de salud o la entidad adaptada.
1.2. Certificación bancaria con fecha de expedición no superior a treinta (30) días calendario, emitida por la entidad financiera, con la identificación de la cuenta, que incluya el nombre completo e identificación del titular, así como el tipo, número y estado de la cuenta. En caso de no contar con cuenta bancaria, la solicitud debe indicar el medio de pago, de acuerdo con las opciones que establezca la entidad promotora de salud o entidad adaptada.
2. Incapacidad de origen común:
2.1. Certificado de incapacidad de origen común expedido por el prestador de servicios de salud de la red de la entidad promotora de salud o entidad adaptada, o validado por esta.
3. Licencia de maternidad:
3.1. Certificado de licencia de maternidad expedido por el prestador de servicios de salud de la red de la entidad promotora de salud o entidad adaptada o validado por esta.
3.2. En caso de licencia de maternidad por adopción o extensión, certificado de licencia de maternidad expedido por la entidad promotora de salud o entidad adaptada, a favor de quien corresponda, adjuntando registro civil del menor entregado en adopción o acta de entrega del menor de edad por parte del ICBF o institución autorizada para ello; copia del acto administrativo o providencia judicial que hubiere otorgado la custodia, certificado de defunción, o certificación médica en la que conste la incapacidad de la madre para cuidar al menor, según corresponda.
3.3. Registro civil de nacimiento del menor
4. Licencia de paternidad:
4.1. Registro civil de nacimiento del menor o acta en la que conste su entrega oficial (adopción).
4.2. Certificado de licencia de maternidad cuando el padre se encuentre afiliado a una entidad promotora de salud o entidad adaptada distinta a la de afiliación de la madre.
5. Licencia parental compartida:
5.1. Registro Civil de Nacimiento del menor
5.2. Documento firmado por los padres en el que conste el mutuo acuerdo, detallando la distribución de las semanas de licencia y el día a partir del cual iniciarían las licencias de cada uno, en el que se incluya la manifestación de no haber sido condenados en los últimos cinco (5) años por los delitos contemplados en el Título IV delitos contra la libertad, integridad y formación sexuales; en los últimos dos (2) años por los delitos contemplados en el titulo VI contra la familia, Capítulo Primero "de la violencia intrafamiliar" y Capítulo Cuarto "de los delitos contra la asistencia alimentaria" de la Ley 599 de 2000; o de no tener vigente una medida de protección en su contra, de acuerdo con el artículo 16 de la Ley 1257 de 2008 o la norma que lo modifique, sustituya o adicione.
5.3. Certificado de licencia de maternidad que incluya la información de la licencia parental compartida, expedido por el prestador de servicios de salud de la red de la entidad promotora de salud o entidad adaptada o validado por esta.
6. Licencia parental flexible de tiempo parcial:
6.1. Registro civil de nacimiento del menor
6.2. Certificado de licencia de maternidad o paternidad según corresponda, aplicable a la licencia parental flexible de tiempo parcial, expedido por el prestador de servicios de salud de la red de la entidad promotora de salud o entidad adaptada o validado por esta.
6.3. Documento que acredite el mutuo acuerdo entre el trabajador y el empleador, o que contenga la manifestación del trabajador independiente, en cuanto a los días del disfrute de la licencia señalando las fechas de inicio y terminación de la misma, y diferenciando los periodos discontinuos, cuando aplique.
7. Otras licencias derivadas del proceso gestacional:
7.1. Certificado de licencia por aborto espontáneo, interrupción voluntaria del embarazo o parto pretérmino o prematuro no viable.
8. Licencia para el cuidado de la niñez:
8.1. Certificado de licencia para el cuidado de la niñez, expedida por el médico tratante.
8.2. Registro civil de nacimiento o documento que acredite la custodia del menor.
8.3. Documento que acredite el mutuo acuerdo entre el trabajador y el empleador, o que contenga la manifestación del trabajador independiente, en cuanto a los días del disfrute de la licencia, señalando las fechas de inicio y terminación de la misma, y diferenciando los periodos discontinuos, cuando aplique, en los términos del artículo 3o de la Ley 2174 de 2021.
ARTÍCULO 2.2.3.4.2 VALIDACIÓN DE LAS CONDICIONES PARA EL RECONOCIMIENTO Y PAGO DE LA PRESTACIÓN ECONÓMICA. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Corresponde a la entidad promotora de salud o a la entidad adaptada constatar el cumplimiento de las condiciones establecidas para el reconocimiento de la prestación económica, de los documentos que soportan la solicitud y realizar las validaciones a que haya lugar, a fin de garantizar la correcta liquidación de la prestación y su respectivo pago.
PARÁGRAFO. En el trámite de las licencias parentales, la entidad promotora de salud o la entidad adaptada deberá consultar el Registro de Deudores Alimentarios Morosos (REDAM) en virtud de lo previsto en la Ley 2097 de 2021 y el Decreto número 1310 de 2022.
ARTÍCULO 2.2.3.4.3 PAGO DE PRESTACIONES ECONÓMICAS. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> La revisión y liquidación de las solicitudes de reconocimiento de prestaciones económicas se efectuará por la entidad promotora de salud o entidad adaptada dentro de los quince (15) días hábiles siguientes a su presentación por el aportante, o del interesado en los eventos de licencia de maternidad por extensión.
Dentro de los cinco (5) días hábiles siguientes, la entidad promotora de salud o la entidad adaptada efectuará el pago de las prestaciones que haya autorizado, directamente al aportante, o al interesado, según corresponda, mediante transferencia electrónica. La entidad promotora de salud o entidad adaptada que no cumpla con el plazo definido para el reconocimiento y pago de las prestaciones económicas, deberá realizar el reconocimiento y pago de intereses moratorios al aportante, de acuerdo con lo definido en el artículo 4o del Decreto Ley 1281 de 2002.
La entidad promotora de salud o la entidad adaptada enviará comunicación por el medio autorizado por el usuario, informando el monto reconocido y pagado de la respectiva prestación, y podrá verificar por cualquier medio que el beneficiario de la prestación económica la haya recibido.
De presentarse incumplimiento del pago de las prestaciones económicas por parte de la entidad promotora de salud o entidad adaptada, el aportante deberá informar a la Superintendencia Nacional de Salud, para que, de acuerdo con sus competencias, esta entidad adelante las acciones a que hubiere lugar.
PARÁGRAFO 1o. Los aportantes no podrán deducir de las cotizaciones en salud los valores correspondientes a las de incapacidades por enfermedad general o de las licencias de que trata este Título, y deberán realizar el registro de tales novedades dentro del proceso de liquidación y pago de aportes.
PARÁGRAFO 2o. Una vez entre en operación el Sistema de Información de Prestaciones Económicas (SIPE), la ADRES podrá adelantar la liquidación y el pago de la licencia de maternidad paternidad y sus diferentes modalidades, así como de las otras licencias derivadas del proceso gestacional y la licencia para el cuidado de la niñez, directamente al aportante, previa verificación por parte de la entidad promotora de salud o entidad adaptada del cumplimiento de los requisitos para su reconocimiento señalados en este Decreto y demás disposiciones concordantes, en la forma que defina el Ministerio de Salud y Protección Social.
ARTÍCULO 2.2.3.4.4 PAGO A CARGO DE LA ADRES. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Una vez la entidad promotora de salud o entidad adaptada haya realizado el pago de las licencias de que trata este Título dispondrá de un (1) año para cobrarla ante la ADRES, de conformidad con lo dispuesto en el artículo 13 del Decreto Ley 1281 de 2002, modificado por los artículos 111 del Decreto Ley 019 de 2012 y 93 del Decreto Ley 2106 de 2019. El cobro deberá efectuarse el último día hábil de la tercera semana de cada mes, por el valor total de la prestación.
La ADRES realizará las validaciones a que haya lugar y comunicará su resultado a la entidad promotora de salud o entidad adaptada dentro de los cinco (5) días hábiles siguientes a la fecha de presentación. Si hay lugar a glosas y estas son subsanables, la entidad promotora de salud o entidad adaptada podrá presentarlas dentro de los seis (6) meses siguientes a la fecha de comunicación de estas. Si la entidad promotora de salud o entidad adaptada no ha tramitado el levantamiento de la glosa en este período, la glosa será definitiva.
ARTÍCULO 2.2.3.4.5 VARIACIÓN DE APORTES PARA EL RECONOCIMIENTO Y PAGO DE LAS PRESTACIONES ECONÓMICAS. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Las variaciones en el Ingreso Base de Cotización del mes de inicio de la licencia o del mes anterior al inicio de la incapacidad que excedan el cuarenta por ciento (40%) respecto del promedio de los doce (12) meses inmediatamente anteriores, o su fracción de meses cuando este tiempo fuere menor, no serán tomadas en consideración, en la parte que exceda de dicho porcentaje, para efectos de la liquidación de prestaciones económicas. En estos casos, la entidad promotora de salud o entidad adaptada dará traslado a la Unidad Administrativa Especial de Gestión Pensional y Contribuciones Parafiscales de la Protección Social (UGPP), así como a las demás autoridades, para que en el marco de sus competencias adelanten las acciones a que hubiere lugar.
Para la liquidación de incapacidades de origen común cuando se trate de un salario que no sea fijo, como en el caso de trabajo a destajo o por tarea, se tomará en cuenta el salario promedio devengado por el trabajador en el último año de servicio, o en todo el tiempo cotizado, sí este fuere menor a un año.
ARTÍCULO 2.2.3.4.6 APORTES O CORRECCIONES AL IBC POSTERIORES A LA CAUSACIÓN DE LA PRESTACIÓN ECONÓMICA. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Las correcciones al IBC y los aportes efectuados con posteridad a la fecha de inicio de la licencias de maternidad, paternidad. parentales en sus diferentes modalidades, de la licencia por aborto espontáneo, interrupción voluntaria del embarazo o parto pretérmino o prematuro no viable, para el cuidado de la niñez o de la incapacidad de origen común, solo darán lugar a la reliquidación de la prestación en los casos de ajuste salarial, soportado ante la entidad promotora de salud o la entidad adaptada.
ARTÍCULO 2.2.3.4.7 PRESTACIONES FUERA DEL PAÍS. <Artículo sustituido por el artículo 1 del Decreto 2126 de 2023. El nuevo texto es el siguiente:> Los trabajadores colombianos que se desplacen a un país con el que se tiene suscrito convenio de seguridad social, la prestación de los servicios de salud para el cotizante y su grupo familiar se efectuará únicamente en Colombia. El pago de la licencia de maternidad y paternidad y sus diferentes modalidades, si hubiere lugar a ello, se seguirá otorgando en las condiciones establecidas en la legislación colombiana.
REVISIÓN PERIÓDICA DE LA INCAPACIDAD Y CONCEPTO DE REHABILITACIÓN.
ARTÍCULO 2.2.3.5.1. REVISIÓN PERIÓDICA DE LA INCAPACIDAD. <Artículo sustituido por el artículo 1 del Decreto 1427 de 2022. El nuevo texto es el siguiente:> La revisión periódica de la incapacidad de origen común será adelantada por las entidades promotoras de salud o entidades adaptadas, quienes deberán realizar las siguientes acciones:
1. Detectar los casos en los que los tiempos de rehabilitación y recuperación del paciente se desvíen de los previstos para una condición de salud específica, identificando el grupo de pacientes que está en riesgo de presentar incapacidad prolongada.
2. Realizar a los pacientes mencionados un plan integral de tratamiento, monitoreo y evaluación del proceso de rehabilitación que permita valorar cada sesenta (60) días calendario el avance de la recuperación de su capacidad laboral, constatando el curso normal de la evolución del tratamiento regular y efectivo y el estado de la recuperación. La valoración podrá realizarse antes del plazo señalado si así lo considera el médico u odontólogo tratante, de acuerdo con la evolución del estado del paciente.
3. Consignar en la historia clínica, por parte del médico u odontólogo tratante, el resultado de las acciones de que tratan los numerales anteriores y comunicar al área de prestaciones económicas de la entidad promotora de salud o entidad adaptada o AFP que tenga a cargo el reconocimiento y pago de la incapacidad, según sea el caso.
ARTÍCULO 2.2.3.5.2. REQUISITOS DEL CONCEPTO DE REHABILITACIÓN. <Artículo sustituido por el artículo 1 del Decreto 1427 de 2022. El nuevo texto es el siguiente:> El concepto de rehabilitación que deben expedir las entidades promotoras de salud o las entidades adaptadas antes de cumplirse el día ciento veinte (120) de la incapacidad de origen común, conforme a lo determinado en el artículo 41 de la Ley 100 de 1993, modificado por el artículo 142 del Decreto Ley 019 de 2012, deberá contener, como mínimo, la siguiente información:
1. Información general del paciente.
2. Diagnósticos finales y sus fechas.
3. Etiología demostrada o probables diagnósticos.
4. Descripción de las secuelas anatómicas y/o funcionales, con el respectivo pronóstico (bueno, regular o malo).
5. Resumen de la historia clínica.
6. Estado actual del paciente.
7. Terapéutica posible.
8. Posibilidad de recuperación.
9. Pronóstico del paciente a corto plazo (menor de un año) y a mediano plazo (mayor de un año).
10. Tratamientos concluidos, estudios complementarios, procedimientos y rehabilitación realizada, indicando fechas de tratamiento y complicaciones presentadas.
11. Nombre, tipo y número del documento de identidad y firma del médico u odontólogo que lo expide.
INCAPACIDADES SUPERIORES A 540 DÍAS.
ARTÍCULO 2.2.3.6.1. RECONOCIMIENTO Y PAGO DE INCAPACIDADES SUPERIORES A 540 DÍAS. <Artículo sustituido por el artículo 1 del Decreto 1427 de 2022. El nuevo texto es el siguiente:> Las entidades promotoras de salud o las entidades adaptadas reconocerán y pagarán a los cotizantes las incapacidades de origen común superiores a 540 días en los siguientes casos:
1. Cuando exista concepto favorable de rehabilitación expedido por el médico tratante, en virtud del cual se requiera continuar en tratamiento médico.
2. Cuando el paciente no haya tenido recuperación durante el curso de la enfermedad o lesión que originó la incapacidad de origen común, habiéndose seguido con los protocolos y guías de atención y las recomendaciones del médico tratante.
3. Cuando por enfermedades concomitantes se hayan presentado nuevas situaciones, que prolonguen el tiempo de recuperación del paciente.
De presentar el afiliado cualquiera de las situaciones antes previstas, la entidad promotora de salud o entidad adaptada deberá reiniciar el pago de la prestación económica a partir del día quinientos cuarenta y uno (541).
ARTÍCULO 2.2.3.6.2. MOMENTO DE LA CALIFICACIÓN DEFINITIVA. <Artículo sustituido por el artículo 1 del Decreto 1427 de 2022. El nuevo texto es el siguiente:> Cuando la entidad promotora de salud o entidad adaptada emita concepto desfavorable de rehabilitación, se dará inicio al trámite de calificación de Invalidez de que trata el artículo 41 de la Ley 100 de 1993, modificado por el artículo 142 del Decreto Ley 019 de 2012.
ARTÍCULO 2.2.3.6.3. TRÁMITES Y GRATUIDAD. <Artículo sustituido por el artículo 1 del Decreto 1427 de 2022. El nuevo texto es el siguiente:> Los trámites de reconocimiento de las incapacidades de origen común son gratuitos y se realizarán directamente ante las entidades competentes, sin necesidad de tramitadores ni intermediarios.
Las entidades responsables del reconocimiento y pago de las incapacidades de origen común dispondrán de mecanismos que permitan a los usuarios el acceso y seguimiento en línea al estado de las solicitudes.
SITUACIONES DE ABUSO DEL DERECHO.
ARTÍCULO 2.2.3.7.1. SITUACIONES DE ABUSO DEL DERECHO. <Artículo sustituido por el artículo 1 del Decreto 1427 de 2022. El nuevo texto es el siguiente:> Constitúyanse como abuso del derecho las siguientes conductas:
1. Cuando se establezca por parte de la entidad promotora de salud o entidad adaptada que el cotizante no ha seguido el tratamiento y terapias ordenadas por el médico tratante, no asista a las valoraciones, exámenes y controles, o no cumpla con los procedimientos y recomendaciones necesarios para su rehabilitación, en al menos el 30% de las situaciones descritas.
2. Cuando el cotizante no asista a los exámenes y valoraciones para determinar el origen y la pérdida de capacidad laboral.
3. Cuando se detecte presunta alteración o posible fraude en alguna de las etapas del curso de la incapacidad, el caso se pondrá en conocimiento de las autoridades competentes, quedando obligado a ello quien detecte tal situación.
4. La comisión por parte del usuario de actos o conductas presuntamente contrarias a la ley relacionadas con su estado de salud.
5. Cuando se detecte fraude al otorgar la certificación de incapacidad.
6. Cuando se detecte que el cotizante busca el reconocimiento y pago de la incapacidad tanto en la entidad promotora de salud o la entidad adaptada como en la administradora de riesgos laborales por la misma causa, generando un doble cobro al Sistema General de Seguridad Social Integral.
7. Cuando se efectúen cobros al Sistema General de Seguridad Social en Salud con datos falsos.
8. Cuando se detecte, durante el tiempo de incapacidad, que el cotizante se encuentra emprendiendo una actividad alterna que le impide su recuperación.
PARÁGRAFO 1o. Las conductas descritas en los numerales 1, 2 y 6 deberán ser resueltas por la entidad promotora de salud o la entidad adaptada, las correspondientes a los numerales 3, 4, 5 y 7 serán puestas en conocimiento de la Fiscalía General de la Nación, aportando las pruebas con que cuenta, a fin de determinar la posible existencia de hechos punibles y su eventual traslado a la Jurisdicción Penal.
PARÁGRAFO 2o. La conducta prevista en el numeral 8 deberá ser puesta en conocimiento de la entidad promotora de salud o la entidad adaptada por parte del empleador, a quien le corresponderá aportar las pruebas documentales que soporten tal evento.
ARTÍCULO 2.2.3.7.2. PROCEDIMIENTO ADMINISTRATIVO FRENTE AL ABUSO DEL DERECHO EN INCAPACIDADES DE ORIGEN COMÚN. <Artículo sustituido por el artículo 1 del Decreto 1427 de 2022. El nuevo texto es el siguiente:> Una vez la entidad promotora de salud o entidad adaptada detecte que el cotizante no ha seguido el tratamiento, no ha asistido a las terapias, valoraciones, exámenes y controles ordenados o, no ha cumplido con los procedimientos y recomendaciones necesarios para su rehabilitación, en un porcentaje como mínimo del 30%, enviará comunicación al usuario indicándole la situación evidenciada e invitándolo a que, dentro de los cinco (5) días siguientes al recibo de esta, dé las explicaciones correspondientes. Igual procedimiento se adelantará respecto de las conductas descritas en los numerales 2 y 6 del artículo anterior, debiendo en este último caso remitir comunicación a la ARL del afiliado, señalando la situación detectada y las acciones adelantadas.
Tratándose de la conducta descrita en el numeral 8, una vez sea informada la entidad promotora de salud o entidad adaptada por parte del empleador, aportando las pruebas en que fundamente tal afirmación, enviará comunicación al usuario, indicándole la situación evidenciada e invitándolo a que, dentro de los cinco (5) días siguientes al recibo de esta, dé las explicaciones correspondientes.
Dentro de los tres días siguientes al recibo de los argumentos expuestos por el usuario, la entidad promotora de salud o entidad adaptada suscribirá acuerdo en el que el cotizante incapacitado se comprometa a atender las órdenes prescritas por el profesional de la salud, so pena de que le sea suspendido el reconocimiento económico.
En caso de no recibir respuesta por parte del cotizante, o de ser reincidente en las conductas descritas en los numerales 1, 2, 6 y 8, se procederá a suspender el pago de la prestación económica, mientras se suscribe el acuerdo en los términos antes expuestos y se evidencie el cumplimiento de las ordenes prescritas por el profesional de la salud. Esta suspensión será informada al portante.
PARÁGRAFO 1o. En ningún caso se podrá suspender la prestación asistencial al afiliado que incurra en abuso del derecho.
PARÁGRAFO 2o. Cuando se determine que el reconocimiento de la prestación económica por incapacidad de origen común proviene de alguna de las conductas definidas en los numerales 3, 4, 5 y 7 del presente artículo y como consecuencia de ello la autoridad competente determine que existió un reconocimiento económico indebido, la entidad promotora de salud o la entidad adaptada deberá, en defensa de los recursos del Sistema General de Seguridad Social de Salud, efectuar el proceso de cobro respectivo ante el cotizante, a fin de obtener el reintegro de los recursos públicos.
ARTÍCULO 2.2.3.7.3. CAUSALES DE SUSPENSIÓN O NO RECONOCIMIENTO DE PAGO DE LA INCAPACIDAD DE ORIGEN COMÚN. <Artículo sustituido por el artículo 1 del Decreto 1427 de 2022. El nuevo texto es el siguiente:>
1. Cuando la entidad promotora de salud, la entidad adaptada o la autoridad competente, según el caso, determine que se configura alguna de las causales de abuso del derecho establecidas en el artículo 2.2.3.7.1 del presente decreto.
2. Cuando el cotizante no cumpla con los requisitos establecidos en el artículo 2.2.3.3.1 del presente decreto.
3. Cuando el cotizante incurra en mora conforme con lo establecido en los artículos 2.1.9.1 y 2.1.9.3 del presente decreto.
4. Cuando la incapacidad de origen común tenga origen en tratamientos con fines estéticos y sus complicaciones, o se derive de tratamientos que acrediten los criterios de exclusión definidos el artículo 15 de la Ley 1751 de 2015.
PLANES VOLUNTARIOS DE SALUD.
ARTÍCULO 2.2.4.1. OTROS BENEFICIOS. Dentro del Sistema General de Seguridad Social en Salud pueden prestarse beneficios adicionales al conjunto de beneficios a que tienen derecho los afiliados como servicio público esencial en salud, que no corresponde garantizar al Estado bajo los principios de solidaridad y universalidad. Estos beneficios se denominan Planes Voluntarios de Salud y son financiados con cargo exclusivo a los recursos que cancelen los particulares.
Estos planes serán ofrecidos por las Entidades Promotoras de Salud, las Entidades Adaptadas, las compañías de medicina prepagada y las aseguradoras.
(Artículo 17 del Decreto 806 de 1998)
ARTÍCULO 2.2.4.2. DEFINICIÓN DE PLANES VOLUNTARIOS DE SALUD. Se entiende por plan de atención adicional, aquel conjunto de beneficios opcional y voluntario, financiado con recursos diferentes a los de la cotización obligatoria.
El acceso a estos planes será de la exclusiva responsabilidad de los particulares, como un servicio privado de interés público, cuya prestación no corresponde prestar al Estado, sin perjuicio de las facultades de inspección y vigilancia que le son propias.
El usuario de un plan voluntario de salud podrá elegir libre y espontáneamente si utiliza el POS o el Plan adicional en el momento de utilización del servicio y las entidades no podrán condicionar su acceso a la previa utilización del otro plan.
(Artículo 18 del Decreto 806 de 1998)
ARTÍCULO 2.2.4.3. TIPOS DE PLANES VOLUNTARIOS DE SALUD. Dentro del Sistema General de Seguridad Social en Salud, pueden prestarse los siguientes planes voluntarios de salud:
Planes de atención complementaria en salud.
Planes de medicina prepagada, que se regirán por las disposiciones especiales previstas en su régimen general.
Pólizas de salud que se regirán por las disposiciones especiales previstas en su régimen general.
PARÁGRAFO. Las entidades que ofrezcan planes adicionales deberán mantener su política de descuentos con el usuario mientras este se encuentre vinculado a la institución, siempre que no se modifiquen las condiciones que dan origen al descuento.
(Artículo 19 del Decreto 806 de 1998)
ARTÍCULO 2.2.4.4. USUARIOS DE LOS PLANES VOLUNTARIOS DE SALUD. Los contratos de Planes adicionales, solo podrán, celebrarse o renovarse con personas que se encuentren afiliadas al Régimen Contributivo del Sistema General de Seguridad Social en Salud, ya sea en calidad de cotizantes o beneficiarios.
Las personas de que trata el artículo 279 de la Ley 100 de 1993 podrán celebrar estos contratos, previa comprobación de su afiliación al régimen de excepción al que pertenezcan.
PARÁGRAFO. Cuando una entidad autorizada a vender planes adicionales, celebre o renueve un contrato sin la previa verificación de la afiliación del contratista y las personas allí incluidas a una Entidad Promotora de Salud, deberá responder por la atención integral en salud que sea demandada con el objeto de proteger el derecho a la vida y a la salud de los beneficiarios del plan voluntario de salud. La entidad queda exceptuada de esta obligación cuando el contratista se desafilie del sistema de seguridad social con posterioridad a la fecha de suscripción o renovación del contrato, quedando el contratista o empleador moroso, obligado a asumir el costo de la atención en salud que sea requerida.
(Artículo 20 del Decreto 806 de 1998)
ARTÍCULO 2.2.4.5. EXAMEN DE INGRESO. Para efectos de tomar un plan voluntario de salud la entidad oferente podrá practicar un examen de ingreso, previo consentimiento del contratista, con el objeto establecer en forma media el estado de salud de un individuo, para encauzar las políticas de prevención y promoción de la salud que tenga la institución respectiva y de excluir algunas patologías existentes.
PARÁGRAFO. Las entidades habilitadas para ofrecer planes voluntarios de salud no podrán incluir como preexistencias al tiempo de la renovación del contrato, enfermedades, malformaciones o afecciones diferentes a las que se padecían antes de la fecha de celebración del contrato inicial, de conformidad con los artículos 2.2.4.1.17, 2.2.4.1.18 y 2.2.4.1.19.
(Artículo 21 del Decreto 806 de 1998)
ARTÍCULO 2.2.4.6. DEBER DE INFORMACIÓN. Las entidades que ofrezcan PAS deberán remitir, con una antelación de 30 días a su colocación en el mercado, la siguiente información a la Superintendencia Nacional de Salud:
a) Nombre y contenido del plan;
b) Descripción de los riesgos amparados y sus limitaciones;
c) Costo y forma de pago del plan;
d) Descripción de cuotas moderadoras y copagos;
e) Copia del formato de contrato que se utilizará.
(Artículo 22 del Decreto 806 de 1998)
PLAN DE ATENCIÓN COMPLEMENTARIA.
ARTÍCULO 2.2.4.1.1. PLANES DE ATENCIÓN COMPLEMENTARIA. Los PAC son aquel conjunto de beneficios que comprende actividades, intervenciones y procedimientos no indispensables ni necesarios para el tratamiento de la enfermedad y el mantenimiento o la recuperación de la salud o condiciones de atención inherentes a las actividades, intervenciones y procedimientos incluidas dentro del Plan Obligatorio de Salud. Tendrán uno o varios de los siguientes contenidos:
1. Actividades, intervenciones y procedimientos no incluidos en el Plan Obligatorio de Salud o expresamente excluidos de este.
2. Una o varias condiciones de atención diferentes que permitan diferenciarlo del POS tales como comodidad y red prestadora de servicios.
(Artículo 23 del Decreto 806 de 1998)
ARTÍCULO 2.2.4.1.2. ESTIPULACIONES CONTRACTUALES. Los contratos de PAC deberán incluir como mínimo:
Identificación del contratista y de los beneficiarios del plan.
Definición de los contenidos y características del plan.
Descripción detallada de los riesgos amparados y las limitaciones.
Término de duración del contrato.
Costo y forma de pago del Plan incluyendo cuotas moderadoras y copagos
Condiciones de acceso a la red de prestadores de servicios y listado anexo de los prestadores.
Derechos y deberes del contratista y beneficiarios del plan.
(Artículo 24 del Decreto 806 de 1998)
ARTÍCULO 2.2.4.1.3. PATRIMONIO PARA OPERACIÓN DEL PLAN DE ATENCIÓN COMPLEMENTARIA. Las entidades que administren planes de atención complementaria deberán acreditar un patrimonio equivalente a cuatro mil (4.000) salarios mínimos legales mensuales vigentes. Este patrimonio se deberá acreditar a más tardar dentro de los tres (3) meses siguientes al 31 de marzo de 2003.
(Artículo 2o del Decreto 800 de 2003)
ARTÍCULO 2.2.4.1.4. DISPOSICIONES GENERALES. Para efecto de lo previsto en el presente Capítulo se entiende:
1. MEDICINA PREPAGADA. El sistema organizado y establecido por entidades autorizadas conforme el presente Capítulo, para la gestión de la atención médica y de la prestación de los servicios de salud y/o para atender directa o indirectamente estos servicios incluidos en un plan de salud preestablecido, mediante el cobro de un precio regular previamente acordado.
No se consideran como entidades de prepago aquellas que se limitan a otorgar descuentos sobre el costo de la utilización de los servicios de salud, que debe ser asumido por parte de un grupo de usuarios.
2. USUARIO, BENIFICIARIO O AFILIADO. Persona con derecho a los servicios contratados.
3. ENTIDAD ADSCRITA. Institución dedicada a la prestación de servicios de salud en sus diferentes modalidades, a través de la cual los usuarios reciben la atención médica, quirúrgica o científica a cuya gestión se comprometen las entidades que regula el presente Capítulo.
4. PROFESIONAL ADSCRITO. Persona natural acreditada conforme con la ley, para ejercer cualquiera de las profesiones relacionadas con la salud y la medicina, en todas sus diferentes modalidades y especialidades, a través de la cual los usuarios reciben la atención a cuya gestión se comprometen las entidades a que se refiere el presente Capítulo.
5. CONTRATANTE. Persona que suscribe un contrato de servicios con una empresa de medicina prepagada, bien para su exclusivo beneficio, para beneficio de terceros o para beneficio de uno y otros, y
6. CONTRATO DE SERVICIOS. Documento que suscriben las empresas de medicina prepagada con los contratantes, para regular los derechos y las obligaciones derivados de la gestión de los servicios de medicina prepagada.
(Artículo 1o del Decreto 1570 de 1993, numeral 1 modificado por el artículo 1o del Decreto 1486 de 1994)
ARTÍCULO 2.2.4.1.5. PROCEDIMIENTO.
1. Forma social. Las entidades que pretendan prestar servicios de medicina prepagada, estarán sujetas al control y vigilancia de la Superintendencia Nacional de Salud, debiendo obtener autorización de funcionamiento.
Las Cámaras de Comercio deberán abstenerse de inscribir una sociedad que en su objeto social incluya cualquier modalidad de servicio de salud prepagado, hasta tanto presenten el certificado de funcionamiento expedido por la Superintendencia Nacional de Salud.
2. Requisitos para adelantar operaciones. Quienes se propongan prestar servicios de medicina prepagada, deberán constituir una de tales entidades y obtener la respectiva autorización de funcionamiento de la Superintendencia Nacional de Salud.
Este procedimiento será aplicable a las organizaciones solidarias, de utilidad común, las cooperativas y las cajas de compensación familiar o las de seguridad y previsión social de derecho privado que pretendan operar dependencias o programas de medicina prepagada.
3. Contenido de la solicitud. La solicitud para obtener la autorización de funcionamiento de una entidad, dependencia o programa a que hace referencia el artículo anterior, deberá presentarse por los interesados acompañada de la siguiente documentación:
a) Copia de los estatutos sociales, según la naturaleza de la entidad;
b) El monto del capital*, que no será menor al requerido por las disposiciones pertinentes del presente Capítulo;
c) La hoja de vida de las personas que se han asociado y de las que actuarían como administradores, así como la información que permita establecer su carácter, responsabilidad, idoneidad y situación patrimonial;
d) Estudio sobre la factibilidad de la empresa, dependencia o programa el cual deberá demostrar la viabilidad financiera de la empresa, las tarifas proyectadas de acuerdo con los niveles de clientela estimados en los dos años iniciales, sistema de auditoría médica a implantar, una proyección del presupuesto para el primer año y copia de los planes de salud respectivos que proporcionará en el mercado, y
e) La información adicional que requiera la Superintendencia Nacional de Salud para los fines previstos en el numeral 5 del presente artículo.
4. Publicidad de la solicitud y oposición de terceros. Dentro de los cinco (5) días hábiles siguientes al recibo de la documentación completa a que hace alusión el numeral precedente, el Superintendente Nacional de Salud autorizará la publicación de un aviso sobre la intención de obtener la autorización de funcionamiento para la entidad, dependencia o programa correspondiente, en un diario de amplia circulación nacional, en el cual se exprese a lo menos, el nombre de las personas que se asociaron, el nombre de la institución, dependencia o programa, el monto de su capital* y el lugar en donde haya de funcionar, todo ello de acuerdo con la información suministrada en la solicitud.
Tal aviso será publicado por cuenta de los interesados en dos ocasiones, con un intervalo no superior a siete (7) días, con el propósito de que los terceros puedan presentar oposiciones en relación con dicha intención, a más tardar dentro de los diez (10) días siguientes a la fecha de la última publicación. De la oposición se dará traslado inmediato al solicitante.
5. Autorización para el funcionamiento. Surtido el trámite a que se refiere el numeral anterior, el Superintendente Nacional de Salud, deberá resolver la solicitud dentro de los treinta (30) días hábiles siguientes, siempre que los peticionarios hayan suministrado la información requerida.
El Superintendente concederá la autorización para el funcionamiento de la entidad, dependencia o programa, cuando la solicitud satisfaga los requisitos legales y se cerciore, por cualesquiera investigaciones que estime pertinentes, del carácter, responsabilidad, idoneidad y solvencia patrimonial de las personas que participen en la operación.
La entidad solo podrá desarrollar actividades distintas de las relacionadas con su organización una vez obtenga la autorización de funcionamiento.
(Artículo 2o del Decreto 1570 de 1993, numeral 1 modificado por el artículo 2o del Decreto 1486 de 1994)
ARTÍCULO 2.2.4.1.6. CAUSALES DE REVOCATORIA O SUSPENSIÓN DE LA AUTORIZACIÓN DE FUNCIONAMIENTO. La revocatoria o suspensión de la autorización de funcionamiento concedido a una entidad, programa o dependencia que cumpla actividades de Medicina Prepagada, podrá ser dispuesta por el Superintendente Nacional de Salud en los siguientes casos:
1. A petición de la misma entidad.
2. Cuando el plan de saneamiento y recuperación convenido por la Superintendencia Nacional de Salud, no se haya cumplido en las condiciones y plazos estipulados.
3. Por terminación del programa o dependencia por orden de la autoridad a que se encuentre sometida a inspección y vigilancia la correspondiente entidad.
4. Por disolución de la sociedad, y
5. Por incumplimiento a las normas sobre patrimonio, patrimonio técnico o margen de solvencia.
(Artículo 3o del Decreto 1486 de 1994)
ARTÍCULO 2.2.4.1.7. DENOMINACIÓN SOCIAL. A la razón social de las empresas, o a la denominación que se le dé a los programas o dependencias que presten servicios de Medicina Prepagada, se agregará la expresión "Medicina Prepagada", de acuerdo con su objeto social, y con la calificación que se les asigne en el registro de la Superintendencia Nacional de Salud.
En su publicidad deberán siempre mencionar que se encuentran vigiladas por la Superintendencia Nacional de Salud, en caracteres visibles.
(Artículo 4o del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.8. OBJETO SOCIAL. El objeto social de las sociedades de medicina prepagada será, la gestión para la prestación de servicios de salud, o la prestación directa de tales servicios, bajo la forma de prepago, en las modalidades autorizadas expresamente en este Capítulo, debiendo especificar en su objeto las modalidades de atención que ofrezcan.
Igualmente, estas modalidades servirán de fundamento único para clasificar la empresa respectiva como de medicina prepagada.
PARÁGRAFO. En el caso de las organizaciones solidarias, de utilidad común, cooperativas, cajas de compensación familiar o entidades de seguridad y previsión social de derecho privado, que presten o se propongan prestar servicios de medicina prepagada, deben crear una dependencia o programa con dedicación exclusiva a esta finalidad, sujeto a todos los requisitos y obligaciones de cualquier empresa de medicina prepagada. Así mismo deberá designarse un funcionario responsable de la dependencia o programa y ordenarse que el manejo administrativo, médico asistencial, presupuestal y contable sea independiente de las demás actividades, bajo la inspección y control de la Superintendencia Nacional de Salud, aunque podrá integrarse a la situación general de la entidad.
(Artículo 5o del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.9. MONTO DEL CAPITAL. * <Ver Notas del Editor>
<Valores calculados en UVT por el artículo del Decreto 1 de 2022. El nuevo texto es el siguiente:> El monto de capital* de las entidades de medicina prepagada en funcionamiento antes del 12 de agosto de 1993, en ningún caso será inferior a ciento treinta y un mil quinientas sesenta y cinco coma diez (131.565,10) Unidades de Valor Tributario -UVT.
Para las empresas que pretendan funcionar a partir del 12 de agosto de 1993 el capital* mínimo será de doscientas sesenta y tres mil ciento treinta coma veinte (263.130,20) Unidades de Valor Tributario -UVT que se deberán acreditar íntegramente para obtener el certificado de funcionamiento.
Para las que se encuentren en funcionamiento o las que se constituyan a partir del 12 de agosto de 1993, cuando el número de usuarios sobrepase los seis mil (6.000) el capital* pagado y reserva legal deberá ascender a trecientas quince mil setecientas cincuenta y seis coma veinticuatro (315.756,24) Unidades de Valor Tributario -UVT; cuando el número de usuarios sobrepase los veinticinco mil (25.000) el capital* pagado y reserva legal deberá incrementarse a trescientos sesenta y ocho mil trescientos ochenta y dos coma veintiocho (368.382,28) Unidades de Valor Tributario -UVT; cuando sobrepase los setenta y cinco mil (75.000) usuarios el capital* pagado y reserva legal deberá incrementarse a cuatrocientos veintiún mil ocho coma treinta y uno (421.008,31) Unidades de Valor Tributario -UVT; cuando supere los ciento cincuenta mil (150.000) usuarios el capital* pagado y reserva legal deberá ascender a cuatrocientas setenta y tres mil seiscientas treinta y cuatro coma treinta y cinco (473.634,35) Unidades de Valor Tributario -UVT y cuando supere los doscientos cincuenta mil (250.000) usuarios el capital* pagado y reserva legal deberá ascender a quinientas setenta y ocho mil ochocientas ochenta y seis coma cuarenta y tres (578.886,43) Unidades de Valor Tributario -UVT, debiendo acreditar estos montos dentro de los 12 meses siguientes al cambio del rango tomando como base el valor de la unidad de valor básico a esa fecha.
Para este efecto se deberá acordar el respectivo plan de capitalización gradual con la Superintendencia Nacional de Salud.
Pero en todo caso deberá acreditar al momento del cambio a lo menos el 50% del monto de capital* del nuevo rango.
PARÁGRAFO. Las organizaciones solidarias, de utilidad común, las cooperativas y las cajas de compensación familiar o las de seguridad y previsión social de derecho privado que hayan creado dependencias o programas de medicina prepagada, deberán destinar y mantener en forma exclusiva un monto de recursos dedicado a esta finalidad, conforme al régimen legal propio de cada una de ellas, sin perjuicio de que las autoridades de inspección y vigilancia a que se encuentren sometidas dicten, dentro de su competencia, todas aquellas normas que estimen procedentes en esta materia que garanticen la viabilidad del programa y que restrinjan prácticas tales como el establecer programas que no tengan viabilidad financiera.
Para el efecto se deberá contar con una central de costos independiente para el programa.
(Artículo 7o del Decreto 1570 de 1993, inciso 1o modificado por el artículo 3o del Decreto 800 de 2003)
ARTÍCULO 2.2.4.1.10. VARIACIÓN DEL CAPITAL POR ORDEN DE AUTORIDAD. <Ver Notas del Editor>
1. Orden de capitalización. Cuando el Superintendente Nacional de Salud determine que el capital de una entidad ha caído por debajo de los límites mínimos establecidos en las disposiciones legales correspondientes o en sus estatutos, afectándose gravemente la continuidad de la empresa en la prestación del servicio, podrá pedir las explicaciones del caso y expedir una orden a dicha entidad para que cubra la deficiencia dentro de un término no superior a seis (6) meses.
2. Reducción del capital. La Superintendencia Nacional de Salud podrá, con el objeto de impedir que se afecte en forma grave la continuidad o la prestación adecuada del servicio, ordenar la reducción del capital de una entidad de medicina prepagada, cuando por motivo de pérdidas se reduzca el valor del capital pagado, sin que esta reducción afecte el límite mínimo del capital establecido en este Capítulo.
PARÁGRAFO. Las medidas previstas en este artículo solo procederán como mecanismos excepcionales, para garantizar la continuidad en la prestación del servicio y en todo caso garantizando el derecho de defensa previa la decisión que se adopte.
(Artículo 8o del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.11. RESERVA LEGAL. Las entidades comerciales que presten servicios de medicina prepagada, de acuerdo con su régimen legal, deberán constituir, para el adecuado funcionamiento y prestación del servicio, una reserva legal que ascenderá al cincuenta por ciento (50%) del capital suscrito, formada por el diez por ciento (10%) de las utilidades líquidas de cada ejercicio.
En caso de entidades que tengan naturaleza distinta a las sociedades anónimas, debe crearse una reserva con nombre similar y equivalente a la que deben mantener estas. Sólo será procedente la reducción de la reserva legal cuando tenga por objeto enjugar pérdidas acumuladas que excedan del monto total de las utilidades obtenidas en el correspondiente ejercicio y de las no distribuidas de ejercicios anteriores o cuando el valor liberado se destine a capitalizar la entidad mediante la distribución de dividendos en acciones.
(Artículo 9o del Decreto 1570 de 1993 inciso 1o modificado por el artículo 4o del Decreto 1486 de 1994)
ARTÍCULO 2.2.4.1.12. PROGRAMAS DE AJUSTE. Las entidades que no se encuentren cumpliendo los porcentajes antes mencionados al 12 de agosto de 1993, deberán convenir con la Superintendencia Nacional de Salud un programa de ajuste con una duración no superior a seis (6) meses para el cabal cumplimiento de los porcentajes mencionados.
(Artículo 11 del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.13. ASPECTOS GENERALES DE LA CESIÓN DE ACTIVOS PASIVOS Y CONTRATOS.
1. Facultad de ceder. Las entidades de medicina prepagada, por disposición legal, orden de la Superintendencia o decisión de la asamblea general de accionistas o del órgano que haga sus veces podrán ceder la totalidad de sus activos y pasivos así como los contratos que les hayan dado origen, con sujeción a las reglas que a continuación se indican.
Lo aquí previsto será aplicable en lo pertinente a las dependencias o programas ya mencionados.
PARÁGRAFO. La cesión por orden de la Superintendencia solo procederá como mecanismo excepcional, para garantizar la continuidad en la prestación del servicio y en todo caso garantizando el derecho de defensa previa la decisión que se adopte.
2. Procedencia de la cesión. La cesión de activos pasivos y contratos solo será procedente cuando se establezca que las sociedades cedente y cesionaria cumplirán las normas de solvencia vigentes, una vez se produzca la cesión y que se garantizarán los derechos a renovación, sin que se pueda disminuir los derechos de los afiliados, modificar las situaciones consolidadas o varias las condiciones de una prestación específica, mientras vence el término del contrato cedido.
Una vez vencido el plazo, la entidad cesionaria deberá ofrecer al contratante cedido uno de sus planes, respetando la antigüedad, en condiciones homogéneas frente a sus usuarios tradicionales que estén en las mismas condiciones de antigüedad.
Cuando se trate de cesiones originadas en dependencias o programas de entidades sometidas al control y vigilancia de otra autoridad, se requerirá la aprobación de la misma como requisito previo.
3. Procedimiento. Los contratantes en los negocios jurídicos celebrados INTUITO PERSONAE, así como los titulares de acreencias que sean parte de contratos comprendidos en la cesión, deberán expresar su aceptación o rechazo a más tardar dentro de los treinta (30) días siguientes al envío por correo certificado del aviso de cesión, a la dirección que figure como su domicilio en los registros de la entidad. De no recibirse respuesta dentro del término fijado se entenderá aceptada la cesión. La cesión en ningún caso producirá efectos de novación.
El rechazo de la cesión facultará a la entidad para terminar el contrato, debiendo devolver las sumas no causadas dentro de los 30 días siguientes a la fecha en que sea notificada de tal determinación.
4. Aplicabilidad de las presentes disposiciones. Lo dispuesto en este artículo se aplicará igualmente cuando se trate de una cesión de más del veinticinco por ciento (25%) de los activos, pasivos y contratos.
(Artículo 12 del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.14. RÉGIMEN DE INCOMPATIBILIDADES E INHABILIDADES Y DE CONTROL.
1. Régimen aplicable. No podrán desempeñarse como administradores de las entidades que presten servicios de medicina prepagada, quienes tengan la calidad de socios o administradores de sociedades intermediarias en la contratación de sus servicios o quienes sean administradores de otra entidad de la misma naturaleza que no sea la subordinada o matriz respectiva.
No podrá ejercerse simultáneamente la representación legal de dos o más entidades de medicina prepagada.
2. Régimen aplicable a las sociedades de servicios técnicos o administrativos. Los administradores y representantes legales de las sociedades subordinadas no podrán ser simultáneamente representantes legales principales de la matriz.
3. Revisoría fiscal. Las entidades de medicina prepagada deberán tener un revisor fiscal designado por la asamblea general de accionistas o por el órgano que haga sus veces. Igual obligación tendrán las organizaciones solidarias, de utilidad común, las cooperativas y las cajas de compensación familiar o las de seguridad y previsión social de derecho privado que hayan creado dependencias o Programas de Medicina prepagada. El revisor fiscal cumplirá las funciones previstas en el Libro Segundo, Título l, Capítulo VIII del Código de Comercio y se sujetará a lo allí dispuesto, sin perjuicio de lo previsto en otras normas.
En la sesión en que se designe revisor fiscal persona natural deberá incluirse la información relativa a las apropiaciones previstas para el suministro de recursos humanos y técnicos destinados al adecuado desempeño de las funciones a él asignadas; cuando se trate de persona jurídica, los honorarios que garanticen el adecuado desempeño de las funciones asignadas".
(Artículo 13 del Decreto 1570 de 1993 numeral 3 modificado por el artículo 6o del Decreto 1486 de 1994)
ARTÍCULO 2.2.4.1.15. RÉGIMEN GENERAL. Las entidades de medicina prepagada no podrán participar en el capital social de las agencias intermediarias, ni estas participar en el capital social de aquellas.
(Artículo 14 del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.16. CONTRATOS CON LOS USUARIOS.
1. REQUISITOS MINIMOS. Los contratos que suscriban las Empresas de Medicina Prepagada deberán ajustarse a las siguientes exigencias:
a) Su contenido debe ajustarse a las prescripciones del presente Capítulo y a las disposiciones legales que regulen este tipo de contratos so pena de ineficacia de la estipulación respectiva. Para la determinación de las causales de nulidad absoluta y relativa, se observarán las disposiciones vigentes sobre la materia aplicables a la contratación entre particulares;
b) Su redacción debe ser clara, en idioma castellano, y de fácil comprensión para los usuarios. Por tanto, los caracteres tipográficos deben ser fácilmente legibles;
c) El contrato debe contener mención expresa sobre su vigencia que no podrá ser inferior a un (1) año, el precio acordado su forma de pago, el nombre de los usuarios y la modalidad de aquel;
d) Serán anexos obligatorios de cada contrato, la solicitud del contratante, las declaraciones del estado de salud de los usuarios las tarifas vigentes y los directorios médicos de las ciudades donde se prestarán servicios;
e) El contrato debe llevar las firmas de las partes contratantes;
f) De cada contrato suscrito debe quedar copia para el contratante, sin perjuicio de la prueba que debe tener la empresa en cuanto a la clase y número de los contratos que tiene suscritos;
g) Cualquier modificación a un contrato vigente deberá realizarse de común acuerdo entre las partes. No se entenderán como válidas las estipulaciones encaminadas a lograr la renuncia del usuario a derechos que se derivan o pueden llegar a derivarse del programa a través de exclusiones o preexistencias que no estaban previstas en el programa original a menos que se trate de un cambio de programa, aceptado voluntariamente por el usuario.
Tampoco podrá ser condición impuesta al usuario para renovar sus contratos, el que acepte modificaciones al régimen que inicialmente acordó en materia de preexistencias o exclusiones o el que se traslade a un determinado programa;
h) El régimen de exclusiones y preexistencias debe establecerse en caracteres destacados.
2. RENOVACIÓN. Las entidades, dependencias o programas deberán renovar los contratos a los usuarios a menos que medie incumplimiento de estos".
3. DE LA PERMANENCIA. Las entidades que presten servicios de medicina prepagada o los usuarios no podrán dar por terminado los contratos, a menos que medie incumplimiento en las obligaciones de la otra parte.
4. RESERVA. La información que se relaciona en el numeral anterior relacionada con planes de salud estará sujeta a reserva por parte de la Superintendencia Nacional de Salud y sus funcionarios.
(Artículo 15 del Decreto 1570 de 1993, literales c), d) y g) del numeral 1 modificados por el artículo 7o del Decreto 1486 de 1994; numeral 2 modificado por el artículo 8o del Decreto 1486 de 1994)
ARTÍCULO 2.2.4.1.17. DEFINICIÓN DE PREEXISTENCIA. Se considera preexistencia toda enfermedad, malformación o afección que se pueda demostrar existía a la fecha de iniciación del contrato o vinculación, sin perjuicio de que se pueda diagnosticar durante la ejecución del contrato sobre bases científicas sólidas.
La demostración de la existencia de factores de riesgo, como hábitos especiales o condiciones físicas o genéticas, no podrá ser fundamento único para el diagnóstico a través del cual se califique una preexistencia.
(Artículo 1o del Decreto 1222 de 1994)
ARTÍCULO 2.2.4.1.18. EXCLUSIONES. Las exclusiones deberán estar expresamente previstas en el contrato. Sobre el particular se deberán precisar las patologías, los procedimientos, exámenes diagnósticos específicos que se excluyan y el tiempo durante el cual no serán cubiertos, por parte de la entidad de medicina prepagada. Las exclusiones que no se consagren expresamente no podrán oponerse al usuario.
No se podrán acordar exclusiones sobre malformaciones, afecciones o enfermedades que se puedan derivar de factores de riesgo propios de estas.
(Artículo 2o del Decreto 1222 de 1994)
ARTÍCULO 2.2.4.1.19. RESOLUCIÓN DE CONTROVERSIAS. Los conflictos que se presenten en materia de preexistencias y exclusiones, se deberán resolver con sujeción a lo dispuesto en el presente Capítulo.
(Artículo 3o del Decreto 1222 de 1994)
ARTÍCULO 2.2.4.1.20. CONTRATACIÓN DE LA ATENCIÓN MÉDICA Y LA PRESTACIÓN DE SERVICIOS.
1. Las Empresas de Medicina Prepagada podrán contratar la atención médica y la prestación de servicios de salud a sus usuarios con hospitales, clínicas, centros de salud, laboratorios o instituciones similares, cumpliendo los siguientes requisitos (1) la respectiva institución deberá contar con las condiciones higiénico sanitarias establecidas en el Título IV de la Ley 9ª de 1979 y sus normas reglamentarias; (2) la contratación no podrá realizarse con tarifas superiores a las que tengan establecidas estas instituciones para pacientes particulares. No obstante, las partes podrán, en razón al volumen de pacientes, hacer los descuentos que estimen pertinentes y (3) la respectiva institución deberá examinar y corroborar, cuando sea del caso, la información profesional del personal adscrito y la dotación de equipos con que deben contar para la prestación adecuada del servicio a que estos se obligan.
2. OBLIGACIONES DE LAS ENTIDADES O PERSONAS CONTRATISTAS. Las personas que celebren contratos con las entidades de medicina prepagada deberán prestar la atención médica en igual forma a todas las Empresas de Medicina Prepagada, con las que tenga contrato previamente concertado y de conformidad con la modalidad del contrato. Igualmente deberán abstenerse de establecer prácticas discriminatorias frente a la atención de tales pacientes so pena de las sanciones pecuniarias que pueda imponer la Superintendencia Nacional de Salud.
(Artículo 16 del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.21. RESPONSABILIDAD DE LAS EMPRESAS.
1. RESPONSABILIDAD CIVIL Y ADMINISTRATIVA. Las empresas, dependencias y programas de medicina prepagada, responderán civil y administrativamente, por todos los perjuicios que ocasionen a los usuarios en los eventos de incumplimiento contractual y especialmente en los siguientes casos: (1) cuando la atención de los servicios ofrecidos contraríe lo acordado en el contrato y (2) cuando se preste el servicio en forma directa, por las faltas o fallas ocasionadas por algunos de sus empleados, sean estos del área administrativa o asistencial, sin perjuicio de las sanciones a que pueda dar lugar la violación de las normas del Código de Ética Médica.
(Artículo 17 del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.22. RÉGIMEN GENERAL.
1. REGLAS SOBRE LA COMPETENCIA. Están prohibidos todos los acuerdos o convenios entre empresarios, prestadores de servicios de salud y entidades, programas o dependencias de medicina prepagada, que tengan por objeto o efecto impedir, restringir o falsear el juego de la libre competencia dentro del mercado de los servicios de medicina prepagada regulada en este Capítulo.
2. DEBIDA PRESTACIÓN DEL SERVICIO Y PROTECCIÓN AL USUARIO. Las entidades, dependencias o programas de medicina prepagada deberán emplear la debida diligencia en la prestación de los servicios a sus clientes a fin de que estos reciban la atención debida en el desarrollo de las relaciones contractuales que se establezcan con aquellas. Para este efecto, dentro de los dos (2) meses siguientes al 12 de agosto de 1993 las entidades, programas o dependencias aquí mencionadas deberán disponer de una línea abierta 24 horas para atender al usuario en todo lo relacionado con información, prestación del servicio y quejas.
(Artículo 18 del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.23. INFORMACIÓN A LOS USUARIOS. Las entidades, dependencias o programas de medicina prepagada deben suministrar a los usuarios de los servicios que prestan la información necesaria para lograr la mayor transparencia en las operaciones y servicios que presten.
(Artículo 19 del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.24. INFORMES A LA SUPERINTENDENCIA NACIONAL DE SALUD. Las entidades, dependencias o programas de medicina prepagada deberán presentar informes respecto de su situación, en las fechas que el Superintendente Nacional de Salud determine y en la forma y con el contenido que para el efecto prescribe.
(Artículo 20 del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.25. PROGRAMAS PUBLICITARIOS. Los programas publicitarios de las entidades, dependencias o programas de medicina prepagada deberán contar con la autorización general o individual de la Superintendencia Nacional de Salud, con el fin de que se ajusten a las normas vigentes, a la realidad jurídica y económica del servicio promovido y para prevenir la propaganda comercial que tienda a establecer competencia desleal.
(Artículo 21 del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.26. PROMOCIÓN DE SERVICIOS MEDIANTE INCENTIVOS.
Las entidades, dependencias o programas de medicina prepagada deben abstenerse de promover sus servicios mediante incentivos tales como el validar preexistencias o exclusiones que no se encuentren previstas en los contratos proforma establecidos y/o en los planes de servicio que sean sometidos a consideración de la Superintendencia Nacional de Salud para su aprobación.
(Artículo 22 del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.27. EMPRESAS IRREGULARES. La disolución y liquidación de las Empresas de Medicina Prepagada, se llevará a cabo por las causales y de conformidad con los procedimientos establecidos en las normas legales que regulan la materia.
Sin embargo la Superintendencia Nacional de Salud podrá decretar la disolución de una Empresa de Medicina Prepagada, cuando no haya obtenido permiso para ejercer su objeto o continuar ejerciéndolo, o cuando no se hayan subsanado, dentro del término fijado por la misma Superintendencia, las irregularidades que motivaron la suspensión del permiso de funcionamiento.
La disolución será decretada por el Superintendente Nacional de Salud de oficio o a petición del interesado, mediante providencia debidamente motivada, sujeta a recurso de reposición, en la cual se indicará el término en que se debe efectuar la liquidación, el cual no será inferior a dos meses, contados a partir de la ejecutoria de la providencia que así lo disponga.
Una vez en firme el acto administrativo que decrete la disolución no se podrán efectuar actuaciones relacionadas con la promoción, gestión o prestación directa de nuevos servicios de Medicina prepagada.
La providencia que decrete la disolución de las Empresas de Medicina Prepagada, cualquiera sea la causa de la decisión, será registrada por la Superintendencia Nacional de Salud.
Igualmente, deberá ser puesta en conocimiento público por la empresa, mediante aviso en un periódico de amplia circulación en el domicilio de la entidad que se disuelve.
La liquidación del patrimonio social se efectuará por un liquidador nombrado por la entidad, de conformidad con lo establecido en los estatutos. Si el liquidador o liquidadores no fueren nombrados, o no entraren en funciones dentro de los treinta (30) días siguientes a su nombramiento, la Superintendencia Nacional de Salud procederá a nombrarlo.
Durante el período de liquidación, el liquidador podrá ceder los contratos vigentes, previa autorización del Superintendente Nacional de Salud, subrogándose la empresa que la sustituya en los derechos y obligaciones derivados de los contratos: en todo contrato el contratista tendrá la opción de dar por terminado el contrato o continuarlo, aplicándose lo previsto en este Capítulo para la cesión de contratos.
(Artículo 23 del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.28. REGLAS SOBRE LA ACTIVIDAD Y LA OPERACIÓN.
1. INFORMACIÓN. Los intermediarios estarán obligados, a suministrar la información mínima que detalle en forma periódica la Superintendencia Nacional de Salud al momento de promover la venta.
2. COMISIONES. Las comisiones, las formas de pago y demás condiciones deben ser acordadas entre el agente colocador y las compañías.
3. PROHIBICIONES. La colocación de planes de salud bajo un plan distinto al ofrecido, con engaño para el usuario; la cesión de comisiones a favor del usuario, el ofrecimiento de beneficios que el plan no cubre o la exageración de estos así como la sugestión tendiente a dañar negocios celebrado por otros intermediarios o compañías el hacerse pasar por agente o representante de una compañía sin serlo; y en general todo acto de competencia desleal, dará lugar a la terminación del contrato por parte de la entidad de medicina prepagada.
Será la Superintendencia de Industria y Comercio, conforme las disposiciones legales, quien ejercerá la inspección y vigilancia del régimen de competencia aquí previsto.
(Artículo 25 del Decreto 1570 de 1993, numeral 3 modificado por el artículo 9o del Decreto 1486 de 1994)
ARTÍCULO 2.2.4.1.29. REGLAS GENERALES.
1. PROYECCIÓN DE TARIFAS. Las entidades, dependencias o programas deberán estar en capacidad de suministrar a sus agentes y a los usuarios actualmente vinculados, la proyección de aumento aproximado de la tarifa para el año siguiente pudiendo tomar para el efecto una mezcla de indicadores tales como la inflación, el índice de precios al consumidor y porcentajes fijos.
2. CONTROL PREVIO POR INEXACTITUDES. Cuando la Superintendencia comprueba que la entidad presentó cifras con inexactitudes que no estén plenamente justificadas en hechos imprevisibles o que el incrementos se originó en incentivos ilegales, carencia de los estudios actuariales correspondientes, manejo ineficiente de los gastos administrativos respecto de los porcentajes ponderados del sector, ajustes en la contabilidad ordenados conforme a las disposiciones legales o requerimientos de patrimonio ordenado por la autoridad, podrá ser sometida al régimen de autorización previa de tarifas por un período que podrá llegar hasta los 18 meses.
3. GENERALIDAD DE LA TARIFA. El reajuste de tarifas en ningún caso podrá implicar exclusiones discriminadas por individuo, familia o grupo determinado.
4. PRINCIPIOS. Las tarifas que señalen las empresas, deberán reunir las siguientes condiciones: (1) conjugar el principio técnico de equidad económica entendiendo como la correlación positiva que debe existir entre la tarifa y el plan, sin que injustificadamente resulte gravosa para el usuario, entendiendo que no se encuentra en esta circunstancia la tarifa que en promedio ponderado no representa una utilidad superior anual sobre ingresos operacionales al quince por ciento (15%); (2) sujetarse al principio de suficiencia, entendido como aquel en que la tarifa cubre razonablemente la tasa de riesgo y los costos propios de la operación, tales como los de adquisición, administrativos, médico asistenciales y la posible utilidad; (3) ser el producto de la utilización de información estadística que cumpla la exigencia de homogeneidad; (4) ser el producto de la utilización de información estadística que cumpla la exigencia de representatividad y (5) orientarse por las normas que expida la Junta de Tarifas para el Sector Salud, conforme a las disposiciones que regulan su competencia, y las demás que las modifiquen o sustituyan.
(Artículo 26 del Decreto 1570 de 1993, numeral 2 modificado por el artículo 10 del Decreto 1486 de 1994)
ARTÍCULO 2.2.4.1.30. AUDITORÍA MÉDICA Y CONTROL DE GASTOS. Las entidades, dependencias y programas de medicina prepagada estarán obligadas a establecer y utilizar a posteriori métodos selectivos de auditoría médica sobre aspectos tales como la gestión médica, la pertinencia de los insumos utilizados por las personas naturales o jurídicas internas o adscritas que presten servicios asistenciales por sí o en su nombre y en los procesos de facturación, utilizando para el efecto todos los documentos relacionados con el proceso de atención como la historia clínica, la hoja quirúrgica y demás información, contando para este deber con la autorización del beneficiario de los servicios, la cual se podrá obtener en forma anticipada dentro de los contratos respectivos.
Las entidades, programas o dependencias podrán desarrollar internamente métodos de auditoría médica o contratar con firmas especializadas, previamente calificadas como tales e inscritas en la Superintendencia Nacional de Salud. Del programa interno se deberá informar a la Superintendencia Nacional de Salud.
(Artículo 27 del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.31. CONTRATOS CON PERSONAL ADSCRITO. Las entidades, programas y dependencias de medicina prepagada deberán acordar expresamente con sus médicos adscritos, que cualquiera de las partes deberá avisar con no menos de treinta días (30) de antelación la terminación del contrato, para así garantizar una continuidad mínima en la calidad del servicio profesional ofrecido al usuario.
(Artículo 29 del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.32. CONTROL DE REFORMAS ESTATUTARIAS. Las reformas a los estatutos de las entidades de medicina prepagada, sometidas a la inspección y vigilancia de la Superintendencia Nacional de Salud no requerirán de su autorización previa, sin perjuicio de las autorizaciones especiales que esta entidad debe otorgar de acuerdo con sus facultades. No obstante, las normas estatutarias deberán ser informadas a dicha entidad tan pronto sean aprobadas, para el cumplimiento de sus funciones.
(Artículo 31 del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.33. SANCIONES. Para el cumplimiento de este Capítulo la Superintendencia podrá imponer, según la naturaleza y gravedad de la infracción, las sanciones previstas en la ley.
(Artículo 33 del Decreto 1570 de 1993)
ARTÍCULO 2.2.4.1.34. Las entidades, dependencias o programas de medicina prepagada están obligadas a publicar con una periodicidad no mayor a la trimestral en medios amplios de información, con toda esta fecha a partir del 1o de junio de 1994, la información misma en materia de cobertura y valor de los programas, conforme las especificaciones que determine la superintendencia nacional de salud.
Será igualmente obligación de las entidades, dependencias y programas el publicar a través de medios amplios de información, con una anticipación no superior a los 90 días ni inferior a los 30, antes de hacerse efectivos, los aumentos de tarifa proyectados especificando los programas afectados.
(Artículo 11 del Decreto 1486 de 1994)
ARTÍCULO 2.2.4.1.35. APROBACIÓN DE PROGRAMAS COPAGOS Y PAGOS. La Superintendencia Nacional de Salud deberá aprobar los programas de copagos y pagos moderadores que pretendan desarrollar las entidades, dependencias o programas de medicina prepagada y definirá la forma como se le deberá suministrar al usuario información al respecto. Para el efecto las entidades de medicina prepagada estarán sometidas al régimen general o de autorización previa que para el efecto disponga la Superintendencia Nacional de Salud.
(Artículo 1o del Decreto 783 de 2000)
ARTÍCULO 2.2.4.1.36. INTERMEDIACIÓN. Para efecto de lo previsto en materia de intermediación en las entidades de Medicina prepagada, se estará a lo dispuesto para las entidades administradoras del sistema general de pensiones conforme lo previsto en el Decreto 720 de 1994 en sus artículos 3o, 4o, 5o, 6o, 8o, 9o, 11, 12, 13, 14, 15, 16, 18, 19 y 20.
(Artículo 13 del Decreto 1486 de 1994)
TRANSPORTE DE PACIENTES.
ARTÍCULO 2.2.4.1.1.1. CAMPO DE APLICACIÓN. Las disposiciones del presente Título se aplicarán a todas las entidades, dependencias o programas de medicina prepagada cuyo objeto social incluya el transporte de pacientes en ambulancia y/o la atención prehospitalaria, que dentro de su modalidad de servicio contemple los sistemas de prepago.
(Artículo 15 del Decreto 1486 de 1994)
ARTÍCULO 2.2.4.1.1.2. DEFINICIONES. Para efectos de la presente Sección adóptese la siguiente definición:
Transporte de pacientes: Es el conjunto de actividades destinadas al traslado de personas en estado crítico o limitado ya sea primario, secundario o con atención prehospitalaria, de conformidad con la Resolución 9279 de 1993 del Ministerio de Salud y Protección Social, y las demás normas que se expidan en esta materia.
(Artículo 16 del Decreto 1486 de 1994)
ARTÍCULO 2.2.4.1.1.3. REQUISITOS. Las entidades de medicina prepagada que presten servicios de ambulancia prepagado deberán ceñirse a las normas en materia de medicina prepagada que le fueren aplicables, a las disposiciones especiales contenidas en este Capítulo, contar con las condiciones higiénico sanitarias establecidas en el Título IV de la Ley 9ª de 1979 y sus normas reglamentarias y cumplir con la Normatización del Componente Traslado para la Red Nacional de Urgencias.
(Artículo 17 del Decreto 1486 de 1994)
ARTÍCULO 2.2.4.1.1.4. DENOMINACIÓN SOCIAL. A la razón social o a la denominación social de las entidades de transporte de pacientes en ambulancia prepagado se deberá adicionar la expresión servicio de ambulancia prepagado.
(Artículo 18 del Decreto 1486 de 1994)
ARTÍCULO 2.2.4.1.1.5. OBJETO SOCIAL. El objeto social de las entidades que presten el servicio de ambulancias prepagado será la gestión para la prestación de servicios de transporte de pacientes en ambulancia bajo el sistema de prepago en forma directa o en las modalidades autorizadas según lo específica la presente Sección.
Así mismo se nombrará un funcionario responsable de la dependencia o programa y se deberá independizar el manejo presupuestal médicoprehospitalario, contable y administrativo de las actividades de la institución y estar bajo el control de la Superintendencia Nacional de Salud en lo pertinente.
(Artículo 19 del Decreto 1486 de 1994)
ARTÍCULO 2.2.4.1.1.6. CONTRATOS DE SERVICIOS DE AMBULANCIA PREPAGADO. Son contratos de servicios de ambulancia prepagado aquellos que para todos sus efectos legales cuenten con una cobertura en uno o varios de los siguientes servicios de conformidad con lo definido en la Resolución 009279 de 1993 emanada del Ministerio de Salud y Protección Social:
1. De transporte primario.
2. De transporte secundario.
3. De atención prehospitalaria
4. De Red de traslado.
(Artículo 20 del Decreto 1486 de 1994)
ARTÍCULO 2.2.4.1.1.7. VIGENCIA DE LOS CONTRATOS. Los contratos de servicio de ambulancia prepagado deberán guardar directa relación con las cualidades del servicio contratado.
1. Modificación de tarifa Para efecto de anunciar la modificación de las tarifas, las entidades de servicio de ambulancia prepagado publicarán en un diario de circulación en el área donde operan y con un (1) mes de anticipación como mínimo, las nuevas tarifas que regirán para dichos contratos.
2. Continuidad. Las empresas de servicio de ambulancia prepagado o los contratantes podrán dar por terminado el contrato de prestación de servicios de emergencia médica prepagada cuando se presente incumplimiento en las obligaciones de la otra parte.
3. Aprobación de contratos. Los modelos de contratos de servicio de ambulancia prepagado se someterán a la aprobación previa de la Superintendencia Nacional de la Salud.
Con la presentación de la petición se hará la sustentación correspondiente de la viabilidad financiera y de cobertura de la entidad.
(Artículo 22 del Decreto 1486 de 1994)
ARTÍCULO 2.2.4.1.1.8. DESARROLLO DE LA ATENCIÓN. Las entidades de servicio de ambulancias prepagada deberán suministrar a la Superintendencia Nacional de Salud la información sobre el desarrollo de su objeto social, la ubicación de sus unidades y el perímetro a cubrir, con el fin de verificar el cumplimiento de las cláusulas estipuladas en el respectivo contrato y que la atención al usuario es oportuna, eficaz, eficiente y de calidad.
Con el fin de brindar una atención oportuna y eficaz al usuario, las entidades de servicio de ambulancia prepagada, deberán contar con el siguiente número de ambulancias y patrimonio mínimo, según el número de beneficiarios o afiliados:
| Beneficiarios o afiliados | Ambulancias | Patrimonio en smmlv |
| Menos de 5.000 | 2 | 2.000 |
| Más de 5.000 y hasta 15.000 | 3 | 3.000 |
| Más de 15.000 y hasta 25.000 | 4 | 3.500 |
| Más de 25.000 y hasta 50.000 | 5 | 4.000 |
| Más de 50.000 y hasta 100.000 | 7 | 5.000 |
| Más de 100.000 y hasta 170.000 | 9 | 5.500 |
| Más de 170.000 y hasta 250.000 | 10 | 6.000 |
| Más de 250.000 | 11 e incorporar 2 más por cada 80.000 afiliados | 6.000 + 1.000 por cada 80.000 afiliados |
(Artículo 1o del Decreto 308 de 2004)
RÉGIMEN SUBSIDIADO.
ARTÍCULO 2.3.1. RÉGIMEN SUBSIDIADO. De conformidad con lo establecido en la Ley 100 de 1993, el régimen subsidiado es el conjunto de normas que rigen la vinculación de los individuos y de su núcleo familiar al Sistema General de Seguridad Social en Salud, cuando tal vinculación se hace a través del pago total o parcial de una Unidad de Pago por Capitación Subsidiada, con recursos fiscales o de solidaridad.
(Artículo 2o del Decreto 2357 de 1995)
DIRECCIÓN Y ADMINISTRACIÓN DEL RÉGIMEN SUBSIDIADO.
ARTÍCULO 2.3.1.1. DIRECCIÓN DEL RÉGIMEN SUBSIDIADO A NIVEL NACIONAL. La dirección, control y vigilancia del régimen subsidiado del Sistema General de Seguridad Social en Salud, corresponde a la Nación, quien la ejercerá a través del Ministerio de Salud y Protección Social, La Superintendencia Nacional de Salud y el Consejo Nacional de Seguridad Social en Salud o quien haga sus veces.
(Artículo 3o del Decreto 2357 de 1995)
ARTÍCULO 2.3.1.2. ENTIDADES HABILITADAS PARA ADMINISTRAR RECURSOS DEL RÉGIMEN SUBSIDIADO. <Artículo derogado por el artículo 4 del Decreto 682 de 2018>
ARTÍCULO 2.3.1.3. ORGANIZACIÓN DE LA PRESTACIÓN DE SERVICIOS A CARGO DE LAS ENTIDADES PROMOTORAS DE SALUD DEL RÉGIMEN SUBSIDIADO (EPS). <Artículo derogado por el artículo 4 del Decreto 682 de 2018>
ARTÍCULO 2.3.1.4. DE LA CONTRATACIÓN OBLIGATORIA CON EMPRESAS SOCIALES DEL ESTADO. Para efectos de dar cumplimiento a lo establecido en el artículo 16 de la Ley 1122 de 2007, las EPS contratarán de manera obligatoria y efectiva con empresas sociales del Estado ESE, como mínimo, el sesenta por ciento (60%) del gasto en salud. Para establecer dicho porcentaje, se tendrá en cuenta el valor resultante de restar al valor total de la UPC-S, la proporción para gastos de administración determinada en la normatividad vigente.
(Artículo 7o del Decreto 1020 de 2007)
ARTÍCULO 2.3.1.5. INSTITUCIONES PRESTADORAS DE SERVICIOS DE SALUD INDÍGENAS (IPS), INDÍGENAS. De conformidad con lo dispuesto por el artículo 25 de la Ley 691 de 2001 y para los efectos señalados en el literal f) del artículo 14 y los artículos 16 y 20 de la Ley 1122 de 2007, sobre la contratación de servicios de salud, las entidades territoriales y las entidades promotoras de salud del régimen subsidiado les darán a las Instituciones Prestadoras de Servicios de Salud Indígenas (IPSI) tratamiento de empresas sociales del Estado.
(Artículo 1o del Decreto 4972 de 2007)
ARTÍCULO 2.3.1.6. ASPECTOS QUE DEBEN SER TENIDOS EN CUENTA EN LA CONTRATACIÓN OBLIGATORIA Y EFECTIVA. Para efectos de cumplir con el porcentaje mínimo del 60% de contratación obligatoria y efectiva, del gasto en salud con empresas sociales del Estado ESE, las EPS, deberán tener en cuenta los siguientes aspectos:
1. El porcentaje mínimo de contratación deberá ser cumplido mediante contratación de los servicios de baja, mediana o alta complejidad establecidos en el POS-S con empresas sociales del Estado, que los tengan habilitados y que garanticen condiciones de acceso, calidad y oportunidad.
2. Los servicios deberán ser incluidos en el porcentaje mínimo en el siguiente orden:
a) Los servicios del Plan Obligatorio de Salud (POS) correspondientes al primer nivel de complejidad, incluidas las actividades, procedimientos e intervenciones de protección específica, detección temprana y atención de enfermedades de interés en salud pública;
b) Los servicios del Plan Obligatorio de Salud (POS) correspondientes a los otros niveles de complejidad, incluidas las actividades, procedimientos e intervenciones de protección específica, detección temprana y atención de enfermedades de interés en salud pública.
La contratación que se efectúe con cada empresa social del Estado, deberá tener en cuenta los servicios de salud habilitados por la misma.
(Artículo 8o del Decreto 1020 de 2007)
ARTÍCULO 2.3.1.7. INCUMPLIMIENTO DE LOS INDICADORES PACTADOS. Si durante la ejecución del contrato, entre la Entidad Promotora de Salud del Régimen Subsidiado (EPS) y la Empresa Social del Estado se incumplen los indicadores pactados contractualmente, en términos de calidad, oportunidad y acceso, la EPS podrá contratar con otra(s) IPS previa verificación del incumplimiento y concepto del Ministerio de Salud y Protección Social o de la entidad en quien este delegue.
No se requerirá de concepto, cuando en desarrollo del sistema de evaluación por resultados establecido en el artículo 2o de la Ley 1122 de 2007, se encuentre incumplimiento de los indicadores por parte de una ESE.
PARÁGRAFO. Lo anterior sin perjuicio del cumplimiento del sesenta por ciento (60%) del gasto en salud con las Empresas Sociales del Estado.
(Artículo 9o del Decreto 1020 de 2007)
ARTÍCULO 2.3.1.8. OBLIGACIONES DE LAS ENTIDADES EPS DEL RÉGIMEN SUBSIDIADO. Son obligaciones de las entidades EPS del régimen subsidiado, las siguientes, conforme las disposiciones vigentes:
1. Promover la afiliación de la población beneficiaria del régimen subsidiado, garantizando la libre elección por parte del beneficiario.
2. Administrar el riesgo en salud de sus afiliados, como aseguradoras y administradoras que son, procurando disminuir la ocurrencia de eventos previsibles de enfermedad o de eventos de enfermedad sin atención, evitando en todo caso la discriminación de personas con altos riesgos o enfermedades costosas.
3. Informar al beneficiario sobre aquellos aspectos relacionados con el contenido del POS, procedimientos para la inscripción, redes de servicios con que cuenta, deberes y derechos dentro del SGSSS, así como el valor de las cuotas moderadoras y copagos que debe pagar.
4. Organizar y garantizar la prestación de los servicios de salud previstos en el Plan Obligatorio de Salud, con el fin de obtener el mejor estado de salud de sus afiliados con cargo a las Unidades de Pago por Capitación correspondientes. Con este propósito gestionarán y coordinarán la oferta de servicios de salud, directamente o a través de la contratación con instituciones prestadoras de servicios y con profesionales de salud, implementarán sistemas de control de costos; informarán y educarán a los usuarios para el uso racional del sistema; establecerán procedimientos de garantía de calidad para la atención integral, eficiente y oportuna de los usuarios en las instituciones prestadoras de salud.
5. Asegurar los riesgos derivados de la atención de enfermedades de alto costo, calificadas por el Ministerio de Salud y Protección Social, de acuerdo con las condiciones señaladas en el presente Título.
6. Suministrar oportunamente a las Direcciones de Salud la información relacionada con sus afiliados y verificar en el momento de la afiliación que estas personas se encuentran dentro de la población prioritaria para la asignación de subsidios, conforme los listados entregados por las entidades territoriales.
7. Establecer el sistema de administración financiera de los recursos provenientes del subsidio a la demanda.
8. Organizar estrategias destinadas a proteger la salud de sus beneficiarios que incluya las acciones de promoción de la salud y prevención de la enfermedad, tratamiento y rehabilitación dentro de los parámetros de calidad y eficiencia.
9. Informar a la Superintendencia Nacional de Salud, al Ministerio de Salud y Protección Social, a las entidades territoriales y demás autoridades correspondientes las irregularidades que se presenten en la operación del régimen subsidiado, en especial aquellos aspectos relacionados con los procesos de identificación, afiliación, carnetización de los beneficiarios de subsidios y deficiencia en la red prestadora de servicios, independientemente de las acciones internas que adelante para establecer las responsabilidades personales o institucionales y para la adopción de los correctivos correspondientes.
10. Cumplir con las disposiciones legales y las contenidas en el presente Título.
(Artículo 4o del Decreto 1804 de 1999)
ARTÍCULO 2.3.1.9. REQUISITOS PARA LA OPERACIÓN DEL RÉGIMEN SUBSIDIADO. <Artículo derogado por el artículo 4 del Decreto 682 de 2018>
ARTÍCULO 2.3.1.10. REGLAS PARA LA OBTENCIÓN DE LA AUTORIZACIÓN DE FUNCIONAMIENTO. <Artículo derogado por el artículo 4 del Decreto 682 de 2018>
ARTÍCULO 2.3.1.11. AUTORIZACIÓN ESPECIAL. <Artículo derogado por el artículo 4 del Decreto 682 de 2018>
ARTÍCULO 2.3.1.12. AUTORIZACIÓN A LAS CAJAS DE COMPENSACIÓN FAMILIAR PARA LA ADMINISTRACIÓN DIRECTA DE LOS RECURSOS DE QUE TRATA EL ARTÍCULO 217 DE LA LEY 100 DE 1993. <Artículo derogado por el artículo 4 del Decreto 682 de 2018>
ARTÍCULO 2.3.1.13. CONVENIO ENTRE CAJAS. <Artículo derogado por el artículo 4 del Decreto 682 de 2018>
ARTÍCULO 2.3.1.14. SOCIOS O ADMINISTRADORES DE UNA EPS DEL RÉGIMEN SUBSIDIADO. <Artículo derogado por el artículo 4 del Decreto 682 de 2018>
ARTÍCULO 2.3.1.15. OPERACIONES NO AUTORIZADAS. Las EPS del régimen subsidiado no podrán:
1. Adquirir bienes inmuebles o realizar cualquier tipo de inversión de compra o arrendamiento financiero con cargo a los recursos correspondientes a las unidades de pago por capitación, salvo aquel porcentaje que resulte al deducir del 100% del ingreso los valores porcentuales necesarios para cancelar en forma oportuna las obligaciones con los proveedores de bienes y prestadores de servicios de salud conforme las disposiciones legales y contractuales vigentes y los recursos necesarios para el pago de sus empleados y servidores.
2. Utilizar los recursos correspondientes a las UPC-S para respaldar créditos de los asociados, otorgar préstamos a sus asociados o terceros, salvo que se trate de recursos producto de utilidades, hecho este que deberá quedar reflejado en los estados financieros.
3. Otorgar préstamos, con los recursos del régimen, a sus asociados, administradores o empleados, salvo que se trate de utilidades liquidadas y efectivamente ingresadas en el flujo de caja, conforme reglamento general aprobado por la Junta Directiva u órgano máximo de administración.
(Artículo 13 del Decreto 1804 de 1999)
ARTÍCULO 2.3.1.16. UTILIZACIÓN DEL CAPITAL. El importe del capital social inicial solo podrá ser utilizado durante la etapa de organización para:
1. Cobertura de los gastos que dicho proceso demande.
2. Compra o construcción de inmuebles para uso de la empresa.
3. Compra del mobiliario, equipo y máquinas requeridas para el funcionamiento de la empresa.
El remanente que no podrá ser inferior al cincuenta por ciento (50%) del capital inicial deberá ser invertido en valores de entidades vigiladas por la Superintendencia Financiera de manera que se garantice seguridad, eficiencia y rentabilidad. Una vez inicie operaciones, podrá comprometer estos recursos en contratación de bienes y servicios necesarios para garantizar la prestación de servicios de salud a su población afiliada.
En todo caso el patrimonio mínimo deberá mantenerse so pena de incurrir en causal de suspensión y revocatoria de la autorización de funcionamiento.
(Artículo 14 del Decreto 1804 de 1999)
ARTÍCULO 2.3.1.17. GARANTÍA DE LOS ORGANIZADORES. <Artículo derogado por el artículo 4 del Decreto 682 de 2018>
ARTÍCULO 2.3.1.18. EMPRESAS SOLIDARIAS DE SALUD. <Artículo derogado por el artículo 4 del Decreto 682 de 2018>
ARTÍCULO 2.3.1.19. PAGOS ENTES TERRITORIALES POR EL SISTEMA DE SEGURIDAD SOCIAL EN SALUD. <Artículo derogado por el artículo 4 del Decreto 682 de 2018>
ARTÍCULO 2.3.1.20. OBLIGACIONES DE LAS CAJAS DE COMPENSACIÓN FAMILIAR. Los excedentes de los recursos que de acuerdo con lo dispuesto por el artículo 217 de la Ley 100 de 1993 administran directamente las Cajas de Compensación Familiar, en cuentas independientes del resto de sus rentas y bienes, serán destinados para financiar la ampliación de cobertura al régimen subsidiado mediante el otorgamiento de subsidios parciales para la población de los niveles 3 y 4 del Sisbén, conforme la reglamentación vigente.
(Artículo 20 del Decreto 1804 de 1999)
RECURSOS DEL RÉGIMEN SUBSIDIADO.
ARTÍCULO 2.3.2.1. COBERTURA BÁSICA EN SALUD DEPARTAMENTAL. Se entiende por cobertura básica en salud para los departamentos, el mantenimiento del esfuerzo financiero y fiscal realizado y destinado al régimen subsidiado. El Ministerio de Salud y Protección Social certificará anualmente el cumplimiento o incumplimiento de dicha situación.
(Artículo 1o del Decreto 3510 de 2009, inciso 1o)
FLUJO FINANCIERO DE LOS RECURSOS DEL RÉGIMEN SUBSIDIADO.
ARTÍCULO 2.3.2.1.1. OBJETO Y CAMPO DE APLICACIÓN. El presente Capítulo tiene por objeto regular el flujo financiero de los recursos del Régimen Subsidiado del Sistema General de Seguridad Social en Salud, desde el origen de cada una de las fuentes que lo financian hasta su pago y aplicación para garantizar el acceso efectivo de la población a los servicios de salud y otros aspectos relacionados con el manejo de recursos del Sistema General de Seguridad Social en Salud.
Sus disposiciones se aplican a cualquier persona natural o jurídica responsable de la generación, presupuestación, recaudo, giro, administración, custodia o protección y aplicación de los recursos del Sistema General de Seguridad Social en Salud.
(Artículo 1o del Decreto 50 de 2003)
ARTÍCULO 2.3.2.1.2. OBLIGACIONES DE LOS ACTORES EN EL FLUJO DE RECURSOS DEL RÉGIMEN SUBSIDIADO. Los actores que intervienen en la generación, presupuestación, recaudo, giro, administración, custodia o protección y aplicación de los recursos del Régimen Subsidiado del Sistema General de Seguridad Social en Salud, tienen la obligación de garantizar el flujo de los mismos a través del cumplimiento de lo dispuesto en el presente Capítulo y demás normas que regulan la materia; y responderán por su acción u omisión, según el caso, cuando su conducta entorpezca el flujo o genere la aplicación indebida de tales recursos. El incumplimiento de las obligaciones dará lugar a la aplicación de las sanciones personales, entre otras, las del artículo 68 de la Ley 715 de 2001.
(Artículo 2o del Decreto 50 de 2003)
ARTÍCULO 2.3.2.1.3. DEBER DE INFORMACIÓN. Las autoridades públicas, entidades privadas y demás actores que intervienen en el flujo de recursos del Régimen Subsidiado, están obligadas a suministrar la información acerca de las bases de cálculo de los recursos del sistema, su recaudo y giro, en los términos y condiciones señaladas por las normas expedidas por el Ministerio de Salud y Protección Social en los convenios y contratos que se suscriban para efectos del giro de los recursos.
(Artículo 3o del Decreto 50 de 2003)
ARTÍCULO 2.3.2.1.4. INSTRUCCIONES SOBRE EL FLUJO DE RECURSOS DEL RÉGIMEN SUBSIDIADO. En ejercicio de sus funciones, corresponde a la Superintendencia Nacional de Salud impartir las instrucciones necesarias para la correcta aplicación de las normas relativas al flujo de recursos del Régimen Subsidiado desde el origen de la fuente hasta el pago al prestador efectivo de los servicios.
(Artículo 4o del Decreto 50 de 2003)
ARTÍCULO 2.3.2.1.5. PROGRAMACIÓN Y DISTRIBUCIÓN DE LOS RECURSOS. La programación y distribución de los recursos del régimen subsidiado se hará de conformidad con las siguientes reglas:
a) Recursos del Sistema General de Participaciones. El Ministerio de Hacienda y Crédito Público comunicará al Departamento Nacional de Planeación dentro de los tres (3) días siguientes a la radicación del proyecto de ley de presupuesto ante el Congreso de la República, el monto incorporado por concepto del Sistema General de Participaciones para la siguiente vigencia fiscal.
Con base en el monto apropiado el Departamento Nacional de Planeación (DNP), hará la distribución del Sistema General de Participaciones y lo someterá a consideración del Consejo Nacional de Política Económica y Social, Conpes, quien deberá aprobarla a más tardar el 1 de octubre del año en que se realiza la distribución, debiendo ser comunicada por el Departamento Nacional de Planeación (DNP), a las entidades territoriales dentro de los cinco (5) días siguientes a la aprobación del respectivo documento Conpes;
b) <Ver Notas del Editor> Recursos de la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía en Salud, Fosyga. El Ministerio de Salud y Protección Social deberá presentar al Departamento Nacional de Planeación y al Ministerio de Hacienda y Crédito Público, la solicitud de cupo de apropiación de la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía (Fosyga), de acuerdo con las necesidades de recursos para garantizar la continuidad de la afiliación al Régimen Subsidiado y la meta de ampliación de cobertura para la siguiente vigencia, que deberá contar con un estudio de sostenibilidad financiera de mediano plazo. Dicha solicitud se presentará en la fecha prevista en el calendario de presentación de los anteproyectos de Presupuesto, y deberá ser sostenible fiscalmente.
El Ministerio de Hacienda y Crédito Público comunicará al Ministerio de Salud y Protección Social el monto apropiado en la Ley Anual del Presupuesto aprobada por el Congreso de la República para la siguiente vigencia fiscal destinado a la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía (Fosyga), cinco (5) días después de dicha aprobación;
c) Distribución de los recursos del Régimen Subsidiado. Con la información de los recursos del Sistema General de Participaciones, distribuidos por el Consejo Nacional de Política Económica y Social (Conpes), con los recursos disponibles en cada entidad territorial, y con el monto apropiado para el régimen subsidiado, el Ministerio de Salud y Protección Social aprobará el presupuesto del Fondo de Solidaridad y Garantía (Fosyga), y hará la distribución de los recursos de la Subcuenta de Solidaridad, a más tardar en la última sesión de cada año, entre los entes territoriales conforme a la necesidad de cofinanciación de la afiliación alcanzada en la vigencia en curso y los cupos de ampliación de cobertura, la cual deberá dar prioridad a las entidades territoriales con mayor rezago.
El Ministerio de Salud y Protección Social comunicará a cada ente territorial su respectivo cupo, dentro de los cinco (5) días siguientes a la expedición del acuerdo de distribución.
(Artículo 5o del Decreto 50 de 2003)
ARTÍCULO 2.3.2.1.6. PRESUPUESTACIÓN DE LOS RECURSOS POR PARTE DE LAS ENTIDADES TERRITORIALES. Los departamentos, municipios y distritos deberán incorporar en los proyectos de presupuesto para la siguiente vigencia fiscal, los recursos propios destinados al régimen subsidiado, los recursos de la Subcuenta de Solidaridad del Fosyga, una vez les hayan sido comunicados por el Ministerio de Salud y Protección Social, y los recursos del régimen subsidiado financiados a través del Sistema General de Participaciones en Salud, con base en la información remitida por el Departamento Nacional de Planeación (DNP).
(Artículo 6o del Decreto 50 de 2003)
ARTÍCULO 2.3.2.1.7. PROHIBICIÓN DE LA UNIDAD DE CAJA DE LOS RECURSOS DEL RÉGIMEN SUBSIDIADO CON OTROS RECURSOS. Los recursos del Régimen Subsidiado se manejarán en los fondos departamentales, distritales o municipales de salud, según el caso, de acuerdo con lo establecido en el artículo 57 de la Ley 715 de 2001, las normas que lo desarrollen, adicionen o modifiquen y no podrán hacer unidad de caja con ningún otro recurso de la entidad territorial.
(Artículo 7o del Decreto 50 de 2003)
ARTÍCULO 2.3.2.1.8. GIRO DE LOS RECURSOS DEL PUNTO DE COTIZACIÓN DE SOLIDARIDAD DEL RÉGIMEN CONTRIBUTIVO. Las Entidades exceptuadas del Sistema General de Seguridad Social en Salud y todos los obligados a efectuar este aporte, deberán girar mensualmente a la subcuenta de solidaridad del Fondo de Solidaridad y Garantía (Fosyga), el valor correspondiente a 1,5 puntos de solidaridad, a más tardar dentro de los cinco (5) primeros días del mes siguiente al pago de la nómina.
PARÁGRAFO. Sin perjuicio de las acciones de carácter penal, administrativo, disciplinario y fiscal, cuando se registre mora en el giro de los recursos a que se refiere el presente artículo, se causarán intereses moratorios equivalentes a la tasa de interés moratorio establecida para los impuestos administrados por la Dirección de Impuestos y Aduanas Nacionales (DIAN).
(Artículo 10 del Decreto 50 de 2003)
ARTÍCULO 2.3.2.1.9. RECURSOS DEL RECAUDO DEL SUBSIDIO FAMILIAR DESTINADOS AL RÉGIMEN SUBSIDIADO QUE NO ADMINISTRAN DIRECTAMENTE LAS CAJAS DE COMPENSACIÓN FAMILIAR. Los recursos correspondientes al recaudo del subsidio familiar destinados al Régimen Subsidiado del Sistema General Seguridad Social en Salud que no sean administrados directamente por las Cajas de Compensación Familiar, deberán ser girados a la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía (Fosyga), a más tardar el tercer (3) día hábil siguiente a la fecha límite establecida en las normas para el giro de los aportes del subsidio familiar por parte de los empleadores.
Los recursos a que se refiere el presente artículo, correspondientes a recaudos efectuados con posterioridad a la fecha límite mensual establecida para que los empleadores efectúen los aportes y hasta el último día del mes, se transferirán junto con sus rendimientos el mes siguiente al del recaudo, en la misma fecha indicada en el inciso anterior, identificando el período al cual corresponden.
La información sobre los depósitos a la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía (Fosyga), se presentará al administrador fiduciario de este en las fechas establecidas para el giro, debidamente certificada por el representante legal y por el revisor fiscal de la entidad, manifestando expresamente que no existen recursos pendientes de giro.
PARÁGRAFO. El giro extemporáneo de los recursos a que se refiere el presente artículo, ocasionará intereses moratorios a cargo de la Caja de Compensación Familiar respectiva, liquidados a la tasa de interés moratorio, aplicable a los impuestos administrados por la Dirección de Impuestos y Aduanas Nacionales (DIAN), con sujeción a lo establecido en el Decreto-ley 1281 de 2002, sin perjuicio de las demás acciones a que hubiere lugar.
(Artículo 11 del Decreto 50 de 2003)
ARTÍCULO 2.3.2.1.10. RECURSOS DEL RECAUDO DEL SUBSIDIO FAMILIAR QUE SE DESTINAN AL RÉGIMEN SUBSIDIADO ADMINISTRADOS DIRECTAMENTE POR LAS CAJAS DE COMPENSACIÓN FAMILIAR. Las Cajas de Compensación Familiar que administren directamente los recursos correspondientes al recaudo del subsidio familiar destinados al Régimen de Subsidios en Salud del Sistema General de Seguridad Social en Salud informarán sobre su recaudo al administrador fiduciario del Fondo de Solidaridad y Garantía (Fosyga), a más tardar el tercer (3) día hábil siguiente a la fecha límite mensual establecida en las normas para el giro de los aportes del subsidio familiar por parte de los empleadores. Los recursos de que trata el presente artículo deberán ser manejados en cuentas contables y bancarias separadas del resto de los recursos y no podrán hacer unidad de caja con los demás recursos que maneja la Caja de Compensación Familiar.
La información a que se refiere el presente artículo, correspondiente a recaudos efectuados con posterioridad a la fecha límite mensual establecida para que los empleadores efectúen los aportes y hasta el último día del mes, se reportará el mes siguiente al del recaudo, en la misma fecha indicada en el inciso anterior, identificando el período al cual corresponden.
Cuando al cierre de la vigencia fiscal, el recaudo de los recursos a que hace referencia este artículo y los rendimientos financieros de los mismos, supere el monto de las Unidades de Pago por Capitación (UPC) reconocidas en el respectivo año, teniendo en cuenta sus afiliados durante el mismo, el excedente deberá ser girado al Fosyga –Subcuenta de Solidaridad– durante el mes de enero del año siguiente al que corresponda el recaudo junto con la información respectiva.
Los recursos de excedentes que se generen a partir de la vigencia 2011, se usarán en la cofinanciación del Régimen de Subsidios en Salud a cargo del Fosyga.
De resultar saldos a favor de las Cajas de Compensación Familiar al cierre de la vigencia fiscal, el Fosyga previa verificación, reconocerá los recursos que correspondan directamente a estas.
La información de los excedentes o saldos a favor de las Cajas de Compensación Familiar de que trata este artículo, deberá ser certificada por el representante legal y por el revisor fiscal de la respectiva Caja de Compensación.
El Ministerio de Salud y Protección Social, adoptará los formularios y mecanismos operativos que se requieran para dar cumplimiento a lo previsto en este artículo.
(Artículo 12 del Decreto 50 de 2003, modificado por el artículo 1o del Decreto 3136 de 2011)
ARTÍCULO 2.3.2.1.11. REVISIÓN DEL PRESUPUESTO INICIAL DE LOS RECURSOS DEL SUBSIDIO FAMILIAR QUE SE DEBEN DESTINAR AL RÉGIMEN SUBSIDIADO. Durante el m es de febrero de cada año, una vez definido el cálculo del cuociente de recaudo de las Cajas de Compensación Familiar de que trata el artículo 67 de la Ley 49 de 1990, el Fondo de Solidaridad y Garantía (Fosyga), deberá determinar con base en la información que suministre la Superintendencia de Subsidio Familiar o la entidad que haga sus veces y la reportada directamente por las Cajas de Compensación Familiar, si se prevé una disminución real de los recursos en la siguiente vigencia, que las Cajas de Compensación Familiar deben destinar al Régimen Subsidiado del Sistema General de Seguridad Social en Salud y que los administran directamente.
(Artículo 13 del Decreto 50 de 2003)
ARTÍCULO 2.3.2.1.12. RENDIMIENTOS FINANCIEROS. Los rendimientos financieros generados por la inversión de los recursos de la Subcuenta de Solidaridad del Fondo de Solidaridad y Garantía (Fosyga), son parte de los recursos del régimen subsidiado. Así mismo, los rendimientos financieros de la inversión de los ingresos derivados de la enajenación de las acciones y participaciones de la Nación en las empresas públicas o mixtas que se destinen a este fin por el Consejo Nacional de Política Económica y Social (Conpes).
(Artículo 15 del Decreto 50 de 2003)
ARTÍCULO 2.3.2.1.13. INFORME A LA SUPERINTENDENCIA NACIONAL DE SALUD. En aquellos casos en los cuales el Fondo de Solidaridad y Garantía (Fosyga), encuentre que se incumplió con el giro de los recursos incluidos en este capítulo por parte de las Entidades Promotoras de Salud, las demás Entidades Obligadas a Compensar (EOC), las Cajas de Compensación Familiar, las EPS del régimen subsidiado, las entidades exceptuadas del Sistema General de Seguridad Social en Salud, las entidades territoriales y todos los obligados al giro de los recursos a la subcuenta de solidaridad, deberá informar este hecho de manera precisa y con las pruebas correspondientes a la Superintendencia Nacional de Salud para que aplique las acciones correctivas pertinentes e imponga las sanciones a que hubiere lugar.
Así mismo, dará traslado a la Superintendencia Nacional de Salud, cuando se encuentre que las mencionadas entidades, no remitieron la información oportunamente, la hubieren suministrado de manera inconsistente o hayan incumplido alguna de las normas contenidas en este Capítulo, para que esa entidad de control, adopte las acciones correctivas pertinentes e imponga las sanciones a que hubiere lugar.
(Artículo 18 del Decreto 50 de 2003)
ARTÍCULO 2.3.2.1.14. CONTRATOS DE CAPITACIÓN Y CORRECTA APLICACIÓN DE LOS RECURSOS DE LA SEGURIDAD SOCIAL. Los contratos por capitación que celebren las EPS del régimen subsidiado y las Entidades Promotoras de Salud (EPS) con las instituciones prestadoras de servicios de salud, no las relevan de la responsabilidad de garantizar la adecuada prestación del servicio en su función de aseguramiento, frente al usuario y frente al Sistema General de Seguridad Social en Salud.
Los terceros contratados para la prestación de servicios deberán ser entidades o personas debidamente habilitadas para cumplir estas funciones conforme al Decreto 1011 de 2007 y demás normas vigentes. En la contratación se señalarán expresamente los servicios que serán prestados en forma directa por el contratista y aquellos que de manera excepcional se prestarán por remisión a terceros.
Se considera práctica insegura, la contratación que realice una EPS del régimen subsidiado o una Entidad Promotora de Salud (EPS) con una institución o persona natural o jurídica para que esta se encargue a su vez de coordinar la red de prestadores de servicios.
Será solidariamente responsable la EPS del régimen subsidiado y la Entidad Promotora de Salud (EPS) de los incumplimientos en que incurra la entidad que adelantó la subcontratación, cuando haya sido autorizada para el efecto.
PARÁGRAFO 1o. Las entidades EPS del régimen subsidiado y las Entidades Promotoras de Salud (EPS) que realicen contratos de capitación deberán requerir, con la periodicidad que determine el Ministerio de Salud y Protección Social, la información sobre los servicios prestados en cuanto a patologías y frecuencias. En todo caso, deberán requerirla con la misma periodicidad con la que procesa su información cuando contrata por servicio prestado. Las EPS del régimen subsidiado y las Entidades Promotoras de Salud (EPS) se abstendrán de celebrar o renovar contratos con las entidades que no cumplan lo previsto en materia de información.
PARÁGRAFO 2o. Ninguna Entidad Promotora de Salud (EPS) ni EPS del régimen subsidiado podrá contratar por capitación la totalidad de los servicios de más de dos niveles de atención con una misma institución prestadora de servicios de salud.
(Artículo 41 del Decreto 50 de 2003)
ARTÍCULO 2.3.2.1.15. TRANSPARENCIA EN LA INFORMACIÓN DEL SISTEMA. La Superintendencia Nacional de Salud impondrá sanciones personales a los representantes legales de las instituciones prestadoras de servicios de salud, EPS del régimen subsidiado y Entidades Promotoras de Salud (EPS), cuando incurran en aquellas conductas encaminadas a ocultar a la autoridad de supervisión la situación real de acreencias en la relación entre la EPS del régimen subsidiado y la institución encargada de la prestación del servicio.
(Artículo 44 del Decreto 50 de 2003)
ARTÍCULO 2.3.2.1.16. OPERACIONES CON ENTIDADES SUBORDINADAS. Las entidades que administren el régimen subsidiado, conforme a las disposiciones legales, se deberán abstener de realizar operaciones que deriven en una desviación de recursos de la seguridad social.
Se entiende como desviación de recursos de la seguridad social, la celebración de un contrato en condiciones de pérdida para las entidades que administren el régimen subsidiado con una entidad subordinada, tales como, la entrega por capitación de usuarios a la red de prestadoras, en condiciones de desventaja frente al mercado, llevando a la entidad EPS del régimen subsidiado a una situación de pérdida en la operación al no permitir un margen positivo. Las entidades que realicen esta clase de conductas serán intervenidas para su correspondiente liquidación.
PARÁGRAFO. Para efectos del presente Capítulo se entiende que la Entidad EPS del régimen subsidiado tiene una relación de subordinación, cuando se cumplan cualquiera de las hipótesis previstas en el artículo 261 del Código de Comercio bien frente a la entidad administradora o bien frente a la red de instituciones prestadoras de servicios y demás personas con las cuales se celebren otro tipo de contratos.
(Artículo 45 del Decreto 50 de 2003)
ARTÍCULO 2.3.2.1.17. OBLIGACIÓN DE COBRAR COPAGOS Y CUOTAS MODERADORAS. <Artículo derogado por el artículo 2 del Decreto 1652 de 2022>
ADMINISTRACIÓN DE LOS RECURSOS DEL RÉGIMEN SUBSIDIADO.
ARTÍCULO 2.3.2.2.1. OBJETO. En este Capítulo se define el instrumento jurídico y técnico para efectuar el giro directo a las EPS e IPS de los recursos que financian y cofinancian el Régimen Subsidiado y para el seguimiento y control del aseguramiento de los afiliados a dicho régimen.
(Artículo 1o del Decreto 971 de 2011)
ARTÍCULO 2.3.2.2.2. PRESUPUESTACIÓN Y ORDENACIÓN DEL GASTO DE LOS RECURSOS QUE FINANCIAN Y COFINANCIAN EL RÉGIMEN SUBSIDIADO. La responsabilidad en la presupuestación y la ordenación del gasto de los recursos que financian y cofinancian el Régimen Subsidiado, mediante la determinación de los beneficiarios de los subsidios, es de la entidad territorial.
Para tal efecto, las entidades territoriales deberán informar al Ministerio de Salud y Protección Social antes del 1o de septiembre de cada año, los recursos de esfuerzo propio destinados a financiar el Régimen Subsidiado, incluyendo las rentas cedidas departamentales y distritales, incorporados en sus anteproyectos de presupuesto para la siguiente vigencia fiscal. Para la presupuestación de estos recursos, los distritos y departamentos deberán sujetarse a lo establecido en el numeral 1 del artículo 44 de la Ley 1438 de 2011 que modifica el artículo 214 de la Ley 100 de 1993.
Tomando como base la información a que alude el inciso anterior, la población afiliada y por afiliar en la siguiente vigencia fiscal, así como el porcentaje de transformación de los recursos del Sistema General de Participaciones (SGP), previsto en los planes financieros del Régimen Subsidiado, el Ministerio de Salud y Protección Social informará a cada entidad territorial, antes del 1o de octubre de cada año, el estimativo de los recursos del SGP, de los que administran directamente las Cajas de Compensación Familiar, los del Fondo de Solidaridad y Garantía (Fosyga) y los del Presupuesto General de la Nación destinados al Régimen Subsidiado, para su incorporación en el presupuesto de la entidad territorial para la siguiente vigencia fiscal.
PARÁGRAFO. En virtud de la Ley 1438 de 2011, cuando el recaudo de los recursos de esfuerzo propio que deban destinarse a la financiación del Régimen Subsidiado, supere el monto inicialmente presupuestado por las entidades territoriales, estas deberán incorporarlos en la siguiente vigencia fiscal conservando su destinación y reportarlos en los términos que defina el Ministerio de Salud y Protección Social.
PARÁGRAFO TRANSITORIO. Para la vigencia 2012 y siguientes, la capacidad de afiliación se determinará con base en la reglamentación que para el efecto expida el Ministerio de Salud y Protección Social.
(Artículo 3o del Decreto 971 de 2011)
ARTÍCULO 2.3.2.2.3. INSTRUMENTO JURÍDICO PARA DEFINIR EL COMPROMISO PRESUPUESTAL DE LAS ENTIDADES TERRITORIALES. En los primeros quince (15) días hábiles del mes de enero de cada año, las entidades territoriales emitirán un acto administrativo mediante el cual se realizará el compromiso presupuestal del total de los recursos del Régimen Subsidiado en su jurisdicción, para la vigencia fiscal comprendida entre el 1o de enero y el 31 de diciembre del respectivo año, basado en la información de la Base de Datos Única de Afiliados y el monto de recursos incorporado en su presupuesto.
El acto administrativo establecerá como mínimo:
a) El costo del aseguramiento de la población afiliada en cada entidad territorial y los potenciales beneficiarios de subsidios en salud;
b) El total de los recursos que financian y cofinancian el Régimen Subsidiado discriminados por fuente.
PARÁGRAFO. Las entidades territoriales ejecutarán y registrarán el compromiso presupuestal sin situación de fondos de los recursos de giro directo, con base en la información contenida en la "Liquidación Mensual de Afiliados" de que trata el artículo 2.3.2.2.6 del presente decreto.
(Artículo 4o del Decreto 971 de 2011)
ARTÍCULO 2.3.2.2.4. CUENTAS MAESTRAS. Las cuentas bancarias registradas por las EPS ante el Ministerio de Salud y Protección Social para el recaudo y giro de los recursos que financian el Régimen Subsidiado de que trata el presente Capítulo, se considerarán CUENTAS MAESTRAS.
(Artículo 5o del Decreto 971 de 2011)
ARTÍCULO 2.3.2.2.5. REPORTE DE INFORMACIÓN DE RECURSOS CONTRATADOS POR CAPITACIÓN. Mensualmente las Entidades Promotoras de Salud remitirán al Ministerio de Salud y Protección Social, según el mecanismo que se defina, la información del monto a pagar anticipadamente a su red prestadora por los contratos por capitación de acuerdo con lo establecido en el literal d) del artículo 13 de la Ley 1122 de 2007. Dicho reporte será denominado "Reporte de Información de Recursos Contratados por Capitación.
Las novedades de la información con las que se suscriban nuevos contratos de capitación deberán ser reportadas al Ministerio de Salud y Protección Social durante el mes siguiente a la modificación.
En caso de que la EPS no tenga contratos de capitación vigentes, deberá reportar esta información al Ministerio de Salud y Protección Social mediante certificación firmada por el Representante legal de la Entidad Promotora de Salud.
(Artículo 6o del Decreto 971 de 2011)
ARTÍCULO 2.3.2.2.6. LIQUIDACIÓN MENSUAL DE AFILIADOS. Para efectos del giro directo por parte del Ministerio de Salud y Protección Social de la Unidad de Pago por Capitación a las EPS en nombre de las Entidades Territoriales y a los prestadores de servicios de salud, este generará la Liquidación Mensual de Afiliados con fundamento en la información de la Base de Datos Única de Afiliados (BDUA), del mes inmediatamente anterior, suministrada por las EPS y validada por las entidades territoriales.
La Liquidación Mensual de Afiliados determinará el número de afiliados por los que se liquida la Unidad de Pago por Capitación; el detalle de los descuentos a realizar por aplicación de las novedades registradas en la Base de Datos Única de Afiliados; las deducciones por los giros de lo no debido, conforme al artículo 2.6.1.2.1.3 del presente decreto y el monto a girar a cada EPS por fuente de financiación para cada entidad territorial.
La información de la Liquidación Mensual de Afiliados se pondrá en conocimiento de las Entidades Territoriales y de las Entidades Promotoras de Salud, una vez realizado el giro de los recursos. De igual forma, se dispondrá la información de los giros a las Instituciones Prestadoras de Servicios de Salud realizados de acuerdo con la autorización de las Entidades Promotoras de Salud. En todo caso, las entidades territoriales como responsables de financiar el aseguramiento de su población afiliada, deberán revisar la Liquidación Mensual de Afiliados remitida por el Ministerio de Salud y Protección Social y realizar los ajustes a que haya lugar en la BDUA de acuerdo con los procedimientos establecidos para ello, e informar al Ministerio de Salud y Protección o quien haga sus veces, sobre las inconsistencias no relacionadas con la BDUA, para que en los giros posteriores esto sea tenido en cuenta, haciendo los ajustes a que haya lugar.
PARÁGRAFO 1o. Si la Entidad Territorial o el Instituto Nacional Penitenciario y Carcelario (Inpec) como responsables de la actualización de la información de afiliación al Régimen Subsidiado de la población carcelaria, no realizan la validación de la Base de Datos Única de Afiliados dentro de los plazos establecidos para el reporte de actualización de novedades, el Ministerio de Salud y Protección Social o quien haga sus veces, realizará la Liquidación Mensual de Afiliados con fundamento en la información del último corte disponible. Lo anterior, sin perjuicio de las responsabilidades que por omisión, inexactitud o reporte inoportuno correspondan a las Entidades Territoriales, Entidades Promotoras de Salud o al Instituto Nacional Penitenciario y Carcelario (Inpec).
PARÁGRAFO 2o. Podrán reconocerse novedades de afiliación retroactivas generadas después del 1o de abril de 2011 y registradas en la BDUA, hasta un año después de la generación de las mismas.
(Artículo 7o del Decreto 971 de 2011 modificado por el artículo 1o del Decreto 3830 de 2011)
ARTÍCULO 2.3.2.2.7. GIRO DIRECTO DE LOS RECURSOS INCORPORADOS EN EL PRESUPUESTO GENERAL DE LA NACIÓN, EN EL FOSYGA Y DEMÁS RECURSOS DISPONIBLES EN EL NIVEL CENTRAL, DESTINADOS AL RÉGIMEN SUBSIDIADO. Con base en la Liquidación Mensual de Afiliados, el Ministerio de Salud y Protección Social o quien haga sus veces, girará a las cuentas maestras de las Entidades Promotoras de Salud, en nombre de las entidades territoriales, los recursos del Sistema General de Participaciones en su componente de subsidios a la demanda y los del Presupuesto General de la Nación y autorizará al administrador fiduciario de los recursos del Fosyga el giro que corresponda, descontando los montos reportados por la Dirección de la Cuenta de Alto Costo.
El giro directo de los recursos se realizará dentro de los primeros cinco (5) días hábiles del mes al que corresponda la Liquidación Mensual de Afiliados.
PARÁGRAFO 1o. El mecanismo financiero señalado en el artículo 31 de la Ley 1438 de 2011 para la realización del giro establecido en el presente Capítulo, podrá ser contratado por el Ministerio de Salud y Protección Social o la entidad que haga sus veces.
PARÁGRAFO 2o. En ningún caso las entidades territoriales podrán imputar los recursos girados en los términos del presente artículo, al pago de cartera originada en contratos de aseguramiento.
PARÁGRAFO 3o. Las Entidades Promotoras de Salud del Régimen Subsidiado que en cumplimiento de las normas correspondientes deban girar recursos a la Cuenta de Alto Costo, lo harán mensualmente con cargo a los recursos que gira la Nación o los distritos o municipios que continúan administrando los recursos del Régimen Subsidiado, dentro de los tres (3) días hábiles siguientes al recibo de los recursos del aseguramiento provenientes de la Nación.
Aquellas Entidades Promotoras de Salud del Régimen Subsidiado que incumplan dicho plazo, serán reportadas por la Dirección de la Cuenta de Alto Costo al Ministerio de Salud y Protección Social o a quien haga sus veces, quien a su vez procederá a informar al Fosyga para que realice el descuento de los montos correspondientes a las EPS o a las Entidades Territoriales que de forma transitoria continúen administrando los recursos del Régimen Subsidiado; descuento que se realizará en el siguiente giro que efectúe el Fosyga, de conformidad con lo definido por el Ministerio de Salud y Protección Social o quien haga sus veces.
La Dirección de la Cuenta de Alto Costo también reportará tal incumplimiento a la Superintendencia Nacional de Salud para que proceda según sus facultades legales.
(Artículo 8o del Decreto 971 de 2011, modificado por el artículo 2o del Decreto 3830 de 2011)
ARTÍCULO 2.3.2.2.8. FLUJO DE LOS RECURSOS A LOS PRESTADORES DE SERVICIOS DE SALUD. Las Entidades Promotoras de Salud efectuarán desde la cuenta maestra, los pagos a la red prestadora contratada dentro de los plazos establecidos en el Literal d) del artículo 13 de la Ley 1122 de 2007 y las normas que lo modifiquen, adicionen o sustituyan.
En caso de evidencia de incumplimiento a los plazos contemplados en la precitada disposición para el pago a la red prestadora de servicios de salud, la Superintendencia Nacional de Salud dará aplicación a lo previsto en el artículo 133 de la Ley 1438 de 2011, además de las medidas que establezca el Gobierno nacional para girar directamente a los prestadores del Sistema con base en lo definido en el artículo 2.6.1.2.1.2 del presente decreto.
(Artículo 9o del Decreto 971 de 2011, modificado por el artículo 3o Decreto 1700 de 2011)
ARTÍCULO 2.3.2.2.9. GIRO Y FLUJO DE LOS RECURSOS DE ESFUERZO PROPIO. Las entidades territoriales procederán a girar, dentro de los diez (10) primeros días hábiles de cada mes, los recursos de esfuerzo propio a las Entidades Promotoras de Salud por el monto definido en la Liquidación Mensual de Afiliados.
Las Entidades Promotoras de Salud y las entidades territoriales deberán acordar el giro directo a la red prestadora pública contratada por la EPS con cargo a los recursos del esfuerzo propio. Dicho monto será descontado del valor a girar a las EPS por UPC.
Los departamentos, en nombre de los municipios, podrán girar directamente a las Instituciones Prestadoras de Servicios de Salud, los recursos destinados a la financiación del Régimen Subsidiado de que tratan los numerales 2 al 5 del artículo 44 de la Ley 1438 de 2011, modificatorio del artículo 214 de la Ley 100 de 1993. Este giro se hará dentro de los diez (10) primeros días hábiles de cada mes, con base en la información que para el efecto deberá repodar la respectiva Entidad Promotora de Salud y aplicando el procedimiento que defina el Ministerio de Salud y Protección Social.
Los departamentos que no se acojan al mecanismo de giro directo a que alude el inciso anterior, deberán girar dichos recursos durante los cinco (5) primeros días hábiles del mes a la cuenta maestra del municipio.
PARÁGRAFO. Los municipios ejecutarán y registrarán sin situación de fondos los recursos que giren directamente los departamentos para la financiación del Régimen Subsidiado de salud, con base en la información que estos les reporten, conforme a lo previsto en el presente Capítulo.
(Artículo 10 del Decreto 971 de 2011, modificado por el artículo 1o del Decreto 1713 de 2012)
ARTÍCULO 2.3.2.2.10. GIRO DIRECTO DE LOS RECURSOS DEL RÉGIMEN SUBSIDIADO A LOS PRESTADORES DE SERVICIOS DE SALUD. El Ministerio de Salud y Protección Social definirá un plan para la implementación progresiva del giro directo a los prestadores de servicios de salud de naturaleza pública y privada.
Para el diseño del plan, se adelantará una prueba piloto. Con base en los resultados de la prueba piloto, se establecerán los criterios técnicos y operativos que deberán cumplir las EPS y los prestadores de servicios de salud para ser sujetos de giro directo. En todo caso, el giro directo a los prestadores de naturaleza pública se iniciará antes del 31 de diciembre de 2011.
El Ministerio de Salud y Protección Social no realizará verificaciones de los valores a girar, salvo lo relativo a la consistencia entre el valor total de los giros a las IPS y el valor total a girar a la respectiva EPS por reconocimiento de UPC. Los giros que realiza el Ministerio de Salud y Protección Social en virtud del presente Capítulo no modifican las obligaciones contractuales entre Entidades Promotoras de Salud e Instituciones Prestadores de Servicios de Salud, y por ello no exoneran a las Entidades Promotoras de Salud del pago de sus obligaciones a su red de prestadores por los montos no cubiertos mediante el giro directo. Tampoco exime a las instituciones prestadoras de servicios de salud de sus obligaciones contractuales, en particular en lo relacionado con la facturación.
Las posibles inconsistencias o errores en el reporte realizado por la Entidad Promotora de Salud de los montos a girar a los prestadores, son responsabilidad exclusiva de la Entidad Promotora de Salud y para subsanarse, deberán utilizar los procedimientos acordados entre Entidades Promotoras de Salud e Instituciones Prestadores de Servicios de Salud. En ningún caso, el Ministerio de Salud y Protección Social podrá descontar a las IPS recursos para ser transferidos a otras EPS o IPS".
(Artículo 12 del Decreto 971 de 2011 modificado por el artículo 4o del Decreto 1700 de 2011)
ARTÍCULO 2.3.2.2.11. ENTREGA DE INFORMACIÓN. Las Entidades Promotoras de Salud, dentro de los tres (3) días hábiles siguientes a la recepción del giro directo por parte de las Instituciones Prestadoras de Servicios de Salud (IPS), proveniente de recursos de la Liquidación Mensual de Afiliados establecida en las normas vigentes o los que a cualquiera otro título sean girados directamente a las IPS en nombre de las Entidades Promotoras de Salud (EPS), a través del mecanismo creado por el artículo 31 de la Ley 1438 de 2011, o por las Entidades Territoriales, deberán remitir a las IPS la información de las facturas y los valores del giro directo autorizado que deben aplicar a cada factura.
En el evento que las Entidades Promotoras de Salud no atiendan esta obligación, en el término aquí establecido, las Instituciones Prestadoras de Servicios de Salud podrán aplicar los valores del giro directo a las facturas aceptadas y no pagadas por la Entidad Promotora de Salud, priorizando la facturación más antigua.
La información de la aplicación de los recursos, deberá ser suministrada por la IPS al responsable del pago dentro de los 15 días siguientes a la recepción de los giros, con el fin de que se efectúen los ajustes presupuestales y contables correspondientes.
(Artículo 2o del Decreto 1095 de 2013)
REGLAS PARA LAS ENTIDADES TERRITORIALES PARA EL GIRO DE RECURSOS DEL RÉGIMEN SUBSIDIADO.
ARTÍCULO 2.3.2.3.1. OBJETO. El presente Capítulo tiene por objeto dictar medidas que permitan asegurar el flujo ágil y efectivo de los recursos que financian y cofinancian el Régimen Subsidiado de Salud y controlar el manejo y destinación de los mismos.
(Artículo 1o del Decreto 1965 de 2010)
ARTÍCULO 2.3.2.3.2. ETAPAS DEL PROCESO DE PAGO DE LA ENTIDAD TERRITORIAL A LAS ENTIDADES PROMOTORAS DE SALUD DEL RÉGIMEN SUBSIDIADO (EPS-S), PARA EL PERÍODO DE CONTRATACIÓN QUE TERMINA EL 31 DE MARZO DE 2011. El proceso de giro y pago de los recursos del Régimen Subsidiado comprenderá las siguientes etapas:
1. El Ministerio de Salud y Protección Social dispondrá en el FTP la guía para la liquidación de pagos, la cual se elaborará con la información de la Base de Datos Única de Afiliados (BDUA) que recibe, administra y con solida el administrador fiduciario de los recursos del Fosyga y la UPC-S vigente para cada período y municipio.
2. Cada entidad territorial revisará la guía para la liquidación de pagos dispuesta por el Ministerio de Salud y Protección Social para cada Municipio, a través del mecanismo definido por este último.
3. Cada entidad territorial enviará al administrador fiduciario de los recursos del Fosyga las novedades de retiro de afiliados que no deben hacer parte de la guía para la liquidación de pagos, para actualizar la BDUA conforme a lo establecido en la Resolución 1345 de 2012 y las normas que la modifiquen, adicionen o sustituyan.
4. El Ministerio de Salud y Protección Social y/o el administrador fiduciario de los recursos del Fosyga, dispondrá la guía definitiva para la liquidación de las UPC-S a las entidades territoriales, que servirá de base para efectuar los pagos correspondientes a las EPS del Régimen Subsidiado, pagos que en todo caso, deberán realizarse a través de las cuentas maestras territoriales y en los términos señalados en las normas vigentes.
Los Municipios que se encuentren incursos en la medida de giro directo deberán cumplir con las obligaciones establecidas en el presente artículo, sin embargo, si llegada la fecha de giro establecida en las normas vigentes, la entidad territorial no ha cumplido con las mismas, el Ministerio de Salud y Protección Social liquidará el valor de las UPC-S con base en la información contenida en la guía para la liquidación de pagos inicial.
PARÁGRAFO 1o. La entidad territorial con la información de los afiliados que soporta los pagos efectivos de UPC-S, conformará una base de datos que será el histórico de afiliados del régimen subsidiado pagados por la entidad territorial.
El Ministerio de Salud y Protección Social consolidará a nivel nacional, la información de la liquidación a que hace referencia el numeral cuatro de este artículo, con el propósito de que los organismos de inspección, vigilancia y control, puedan efectuar los cruces de esta información con la información del histórico de afiliados pagados por cada entidad territorial y con la información registrada en su cuenta maestra.
PARÁGRAFO 2o. El Ministerio de Salud y Protección Social definirá la estructura de datos para la conformación de las bases de datos del histórico de afiliados pagados en las entidades territoriales".
(Artículo 3o del Decreto 1965 de 2010 modificado por el artículo 1o del Decreto 415 de 2011)
PAGO DE DEUDAS DEL RÉGIMEN SUBSIDIADO.
ARTÍCULO 2.3.2.4.1. OBJETO. El presente Capítulo tiene por objeto establecer el procedimiento que deben aplicar los departamentos, distritos y municipios para el pago de las deudas que tengan con las Entidades Promotoras de Salud del Régimen Subsidiado, por contratos de aseguramiento suscritos hasta marzo 31 de 2011.
(Artículo 1o del Decreto 1080 de 2012)
ARTÍCULO 2.3.2.4.2. APLICACIÓN DE LAS FUENTES PARA EL PAGO DE LAS DEUDAS DEL RÉGIMEN SUBSIDIADO DE SALUD. Los departamentos, distritos y municipios para el pago de las deudas por concepto de contratos de aseguramiento con vigencia hasta el 31 de marzo de 2011, determinadas conforme al artículo anterior, deberán aplicar los siguientes recursos:
a) Recursos depositados en las Cuentas Maestras del Régimen Subsidiado de Salud. Las entidades territoriales deberán pagar dentro de los cuarenta (40) días hábiles siguientes al 23 de mayo de 2012, las deudas determinadas de conformidad con lo previsto en el artículo anterior, utilizando los recursos depositados en sus cuentas maestras, previo descuento de aquellos recursos definidos en el compromiso presupuestal de que trata el artículo 2.3.2.2.3 del presente decreto, para respaldar el aseguramiento a partir de abril de 2011.
Los recursos de cofinanciación de esfuerzo propio que debía aportar el municipio, distrito o departamento para la cofinanciación del aseguramiento y que no se hayan transferido por dichas entidades territoriales a las cuentas maestras del Régimen Subsidiado, deberán ser girados dentro de los treinta (30) días hábiles siguientes al 23 de mayo de 2012, hasta el monto de la cofinanciación que corresponda efectuar a cada entidad territorial.
La utilización de los recursos disponibles en la cuenta maestra del Régimen Subsidiado se hará independientemente de la vigencia en la cual se hayan recaudado y de las fuentes que cofinanciaron el respectivo contrato de aseguramiento. Lo anterior, sin perjuicio de los trámites y ajustes presupuestales a que haya lugar.
Las entidades territoriales que tengan procesos judiciales iniciados por las EPS para el pago de obligaciones generadas con ocasión de los contratos de aseguramiento y que no hayan sido objeto de su reconocimiento, deberán determinar el capital que consta en las pretensiones, cuyo valor sea objeto de litigio, con miras a efectuar la provisión respectiva, la cual deberá estar respaldada con los recursos de su cuenta maestra;
b) Recursos previstos por el artículo 275 de la Ley 1450 de 2011. De persistir deudas después de la aplicación de los recursos de que trata el literal anterior, las Entidades Territoriales y las Entidades Promotoras de Salud reportarán a la Dirección de Financiamiento Sectorial del Ministerio de Salud y Protección Social, dentro de los cinco (5) días siguientes al vencimiento del plazo definido en el inciso primero del literal a) de este artículo, el saldo de la deuda no pagada.
Una vez aplicados los recursos a que hace referencia el literal anterior, los saldos de la deuda se pagarán por las entidades territoriales con cargo a los recursos que correspondan a saldos del Fondo de Ahorro y Estabilización Petrolera (FAEP), Sistema General de Participaciones – Propósito General de libre inversión del municipio y los provenientes de regalías.
Para el efecto, el Ministerio de Salud y Protección Social pondrá en conocimiento de la entidad territorial a través de la página web, previo al giro, de acuerdo con la información suministrada el menor valor del saldo pendiente de pago y las fuentes señaladas en el inciso anterior, de las que se descontarán dichos montos, con el objeto de que aquella, dentro de los diez (10) días hábiles siguientes a la publicación de la información ratifique o modifique las fuentes a los que refiere el presente literal.
En el evento en que la entidad territorial no se pronuncie respecto de las fuentes a afectar, el Ministerio de Salud y Protección Social procederá a adelantar el procedimiento de afectación de las fuentes a que se refiere este literal.
Para el efecto, dicho Ministerio informará al Ministerio de Hacienda y Crédito Público, cuando se trate de recursos del Sistema General de Participaciones – Propósito General, el monto a transferir, el número de identificación tributaria, el nombre de cada entidad territorial por cuenta de quien se efectuará el giro, así como el nombre de la entidad financiera, el número y tipo de la cuenta bancaria del mecanismo financiero previsto en los artículos 2.6.1.2.2, 2.6.1.2.5, y 2.6.1.2.7 o la norma que los modifique, adicione o sustituya, al cual se deberán consignar los recursos.
Lo anterior, con el objeto de que a través de dicho mecanismo financiero se proceda al giro a las Instituciones Prestadoras de Servicios de Salud de naturaleza pública, que informen las Entidades Promotoras de Salud (EPS). Cuando los recursos a girar provenientes de las fuentes a que se refiere el presente literal sean superiores a los recursos adeudados por las EPS a las IPS públicas, se procederá con dicho saldo al giro directo a las demás Instituciones Prestadores de Servicios de Salud hasta el agotamiento de tales recursos. El Ministerio de Salud y Protección Social informará a las entidades territoriales sobre los giros efectuados, con el fin de que tales entidades realicen los registros presupuestales y contables del caso.
El valor que se descuente a cada una de las fuentes de la entidad territorial deberá tener en cuenta el valor mensual que de acuerdo con la ley y los reglamentos aplican al giro periódico de dichas fuentes, hasta completar el valor informado por el Ministerio de Salud y Protección Social.
Tratándose de los recursos provenientes de regalías y FAEP, se deberá tener en cuenta la normatividad que sobre el manejo de estos recursos se expida.
PARÁGRAFO 1o. En el pago de las deudas a las EPS, se privilegiarán las que correspondan a los periodos contractuales más antiguos y se girará en forma directa a las Instituciones Prestadoras de Servicios de Salud (IPS), públicas y privadas.
PARÁGRAFO 2o. Los recursos disponibles en las cuentas maestras después de efectuar el pago de las deudas de conformidad con el procedimiento establecido en el presente Capítulo, previo descuento de aquellos recursos definidos en el compromiso presupuestal de que trata el artículo 2.3.2.2.3 del presente decreto, para respaldar el aseguramiento a partir de abril de 2011, así como la provisión señalada en el último inciso del literal a) del presente artículo, podrán destinarse al pago de las obligaciones por servicios prestados a la población pobre en lo no cubierto con subsidios a la demanda, a cargo del departamento, distrito o municipio, conforme con lo establecido en el artículo 89 de la Ley 1485 de 2011.
PARÁGRAFO 3o. La deuda determinada en actos diferentes a actas de liquidación por mutuo acuerdo o liquidación unilateral, no excluye la obligación de que posteriormente se adelante el procedimiento de liquidación del contrato en el marco de las normas legales vigentes, evento en el cual, se deberán tener en cuenta los pagos realizados, incluyendo los que se deriven de la aplicación de este Capítulo.
En caso de que una vez liquidado el contrato correspondiente, resulten diferencias a favor de la entidad territorial, esta deberá adelantar las actuaciones administrativas, para tales efectos las EPS, deberán autorizar a la entidad territorial y/o al Fosyga, cuando fuere el caso, los descuentos con cargo a los giros que deban realizarse a su nombre. Igualmente, las entidades territoriales podrán adelantar las acciones legales correspondientes tendientes a la recuperación de la diferencia. La Superintendencia Nacional de Salud solicitará a las EPS la información sobre el cumplimiento de lo previsto en el presente Parágrafo.
Lo anterior, sin perjuicio de las responsabilidades penales, fiscales, administrativas y disciplinarias que pudieren derivarse a cargo de la entidad territorial.
(Artículo 3o del Decreto 1080 de 2012)
ARTÍCULO 2.3.2.4.3. REPORTE DE INFORMACIÓN DE GIRO A LAS INSTITUCIONES PRESTADORAS DE SERVICIOS DE SALUD. Las Entidades Promotoras de Salud, informarán a las entidades territoriales o al mecanismo financiero de que tratan los artículos 2.6.1.2.2, 2.6.1.2.5, y 2.6.1.2.7 del presente decreto, según corresponda, el monto de los recursos a girar a las Instituciones Prestadoras de Servicios de Salud de acuerdo con lo establecido en el literal b) del artículo 2.3.2.4.2, independientemente de la fecha de causación de las obligaciones de las EPS respecto de las IPS.
(Artículo 4o del Decreto 1080 de 2012)
ARTÍCULO 2.3.2.4.4. VALORES DEL ASEGURAMIENTO NO RECONOCIDOS POR LAS ENTIDADES TERRITORIALES. Los valores no reconocidos por los contratos de aseguramiento que las Entidades Promotoras de Salud del Régimen Subsidiado reclamen a las entidades territoriales y que no sean reconocidos por estas, deberán ser reportados por las EPS, tanto al Ministerio de Salud y Protección Social para su cuantificación total, como a la Superintendencia Nacional de Salud.
Recibida dicha información, la Superintendencia Nacional de Salud solicitará a las entidades territoriales informar las razones que motivaron el no reconocimiento de esos valores y las circunstancias para no liquidar los contratos de aseguramiento dentro del término previsto en la normatividad vigente. Esta información deberá ser reportada en el formato y términos que para el efecto defina dicha Entidad.
(Artículo 5o del Decreto 1080 de 2012)
ARTÍCULO 2.3.2.4.5. SANEAMIENTO CONTABLE. Las entidades territoriales, las Entidades Promotoras de Salud del Régimen Subsidiado y las Instituciones Prestadoras de Servicios de Salud, una vez recibidos los pagos o giros, deberán reflejar en su contabilidad las cuentas por cobrar y pagar debidamente conciliadas y depuradas, de acuerdo con los procedimientos contables definidos en las normas vigentes aplicables a cada entidad, de lo cual informarán a la Superintendencia Nacional de Salud.
(Artículo 6o del Decreto 1080 de 2012)
ARTÍCULO 2.3.2.4.6. NO REPORTE E INCONSISTENCIAS EN LA INFORMACIÓN. De conformidad con lo establecido en el artículo 116 de la Ley 1438 de 2011, el incumplimiento en el reporte de información que soporta el procedimiento a que hace referencia este Capítulo y/o la evidencia de inconsistencias en la misma, el Ministerio de Salud y Protección Social deberá informar a la Superintendencia Nacional de Salud, para que adelante las investigaciones a que haya lugar, quien de considerarlo pertinente, dará traslado a la Fiscalía General de la Nación y a los organismos de control, para lo de su competencia.
(Artículo 7o del Decreto 1080 de 2012)
ARTÍCULO 2.3.2.4.7. OBJETO Y ÁMBITO DE APLICACIÓN. Las entidades territoriales que dejaron de reportar la información de las deudas de contratos de régimen subsidiado hasta marzo de 2011 reconocidas y no pagadas con recursos de cuentas maestras o que habiendo reportado al Ministerio de Salud y Protección Social evidenciaron diferencias en los valores reportados por las Entidades Promotoras de Salud (EPS), o que aclararon, reconocieron y conciliaron deudas con Entidades Promotoras de Salud (EPS) con posterioridad al 23 de mayo de 2012, deberán adelantar el procedimiento de que trata el presente Capítulo.
(Artículo 1o del Decreto 58 de 2015)
ARTÍCULO 2.3.2.4.8. DEUDAS NO REPORTADAS. Las entidades territoriales que dejaron de reportar la información de la deudas reconocidas no pagadas con recursos de cuentas maestras de que trata el literal b) del artículo 2.3.2.4.2, deberán reportarlas dentro de los treinta (30) días siguientes al 14 de enero de 2015, en la estructura de reporte que defina el Ministerio de Salud y Protección Social.
Este reporte solo podrá surtirse respecto de las deudas reconocidas en los términos de los artículos 2.3.2.4.1 a 2.3.2.4.6 del presente decreto y que por razones administrativas no se hayan informado a través de los mecanismos definidos para tal fin.
(Artículo 2o del Decreto 58 de 2015)
ARTÍCULO 2.3.2.4.9. ACTUALIZACIÓN DE DEUDAS REPORTADAS Y NO PAGADAS. Las entidades territoriales y las Entidades Promotoras de Salud (EPS) que reportaron información en el marco de lo dispuesto en el literal b) del artículo 2.3.2.4.2, informarán los ajustes respecto de la identificación de las deudas reportadas no pagadas con recursos de cuenta maestra y deberán reportarlas dentro de los treinta (30) días siguientes al 14 de enero de 2015, en la estructura de reporte que defina el Ministerio de Salud y Protección Social.
PARÁGRAFO. Este reporte solo podrá surtirse respecto a las deudas reconocidas en los términos definidos en los artículos 2.3.2.4.1 a 2.3.2.4.6 del presente decreto y que hayan presentado diferencias en las vigencias contractuales al momento del reporte al Ministerio de Salud y Protección Social.
(Artículo 3o del Decreto 58 de 2015)
ARTÍCULO 2.3.2.4.10. VALORES ADICIONALES Y FUENTES PARA EL PAGO. En el evento en que aplicado el procedimiento establecido en el parágrafo 1o del artículo 275 de la Ley 1450 de 2011 resulte del menor valor reconocido una diferencia por pagar a las Entidades Promotoras de Salud (EPS), en el marco de los artículos 2.3.2.4.1 a 2.3.2.4.6 del presente decreto, el Ministerio de Salud y Protección Social pondrá en conocimiento de las partes involucradas dicha diferencia y realizará una propuesta de imputación de fuentes, con el propósito de que la entidad territorial defina con cuáles financiará la deuda.
Podrán usarse para el pago de las deudas a que refiere el presente artículo, los excedentes de recursos de que trata el artículo 2.7.9.1.1.3 del Decreto Único 1068 de 2015, reglamentario del Sector Hacienda; previo a ello, deberán adelantarse los trámites de solicitud de recursos de acuerdo con los procedimientos establecidos por el Ministerio de Hacienda y Crédito Público dentro de los seis (6) meses siguientes al 14 de enero de 2015. En caso de no utilizar dicha fuente, se iniciará la aplicación de las fuentes definidas por el Ministerio de Salud y Protección Social en el marco de lo dispuesto en el artículo 275 de la Ley 1450 de 2011.
En caso de que la entidad territorial defina como fuente de financiación de dicha diferencia, los recursos de que trata el artículo 5o de la Ley 1608 de 2013, deberá tomar como referencia los techos máximos que para el efecto determine el Ministerio de Salud y Protección Social.
Así mismo podrá usarse para el saneamiento a que hace referencia el presente Capítulo, las demás fuentes definidas por la ley para el efecto y los excedentes de las rentas territoriales con destinación específica al régimen subsidiado de salud.
PARÁGRAFO 1o. En el evento en el que la entidad territorial guarde silencio respecto de las fuentes a afectar, el Ministerio de Salud y Protección Social aplicará lo dispuesto en el artículo 275 de la Ley 1450 de 2011 y adelantará el procedimiento según la fuente a que refiere el literal b) del artículo 2.3.2.4.2 del presente decreto. Los recursos se girarán al mecanismo único de recaudo y giro de que trata el artículo 31 de la Ley 1438 de 2011, con el objeto de que se proceda al giro directo a las Instituciones Prestadoras de Servicios de Salud de naturaleza pública, que informen las Entidades Promotoras de Salud (EPS).
PARÁGRAFO 2o. Las entidades territoriales tendrán un plazo de diez (10) días hábiles siguientes a la publicación de la información en la página web del Ministerio para ratificar o modificar las fuentes a las que refiere este artículo.
(Artículo 4o del Decreto 58 de 2015)
ARTÍCULO 2.3.2.4.11. ASIGNACIÓN DEL SALDO DE LOS RECURSOS PREVISTOS POR EL ARTÍCULO 5o DE LA LEY 1608 DE 2013. Vencido el término para que la entidad territorial ratifique o modifique las fuentes a las que refiere el artículo anterior del presente Capítulo, para la cancelación de obligaciones provenientes de contratos de aseguramiento del Régimen Subsidiado y de no existir en este término, solicitud para acceder a los recursos a que hace referencia el artículo 5o de la Ley 1608 de 2013, por parte de los municipios potenciales beneficiarios, el saldo no asignado se redistribuirá entre los municipios de categorías 4, 5 y 6 que habiendo utilizado esta fuente requieran mayor financiación para el pago de las deudas reconocidas no pagadas, hasta el monto máximo de cofinanciación definido en el artículo 5o de la Ley 1608 de 2013.
La distribución se realizará con base en los criterios definidos en el artículo 5o de la Ley 1608 de 2013, con el objeto de que las entidades territoriales soliciten la asignación de recursos e identifiquen las fuentes de recaudo nacional con las cuales aumentarán la financiación del esfuerzo propio de que trata el mencionado artículo.
El descuento de los recursos del Sistema General de Participaciones - Propósito General de Libre inversión que permita a los municipios la restitución de los recursos del Fosyga, se realizará a partir del año subsiguiente al que se apruebe la asignación.
(Artículo 5o del Decreto 58 de 2015)
ARTÍCULO 2.3.2.4.12. CONCURRENCIA DE RECURSOS PROPIOS DE LA ENTIDAD TERRITORIAL PARA EL PAGO DE DEUDAS DEL RÉGIMEN SUBSIDIADO DE SALUD. Las entidades territoriales podrán destinar recursos propios para el pago de las deudas reconocidas en virtud del procedimiento definido en los artículos 2.3.2.4.1 a 2.3.2.4.6 del presente decreto y este Capítulo, para lo cual deberán enviar los paz y salvo de pago de las entidades acreedoras y la certificación del ordenador del gasto de la respectiva entidad territorial sobre la realización de los pagos. Recibidos estos documentos, el Ministerio de Salud y Protección Social podrá ajustar la información de afectación de fuentes de Sistema General de Participaciones, Regalías, FAEP o Fonpet que se hayan determinado para el pago de la deuda.
(Artículo 6o del Decreto 58 de 2015)
ARTÍCULO 2.3.2.4.13. REPORTE DE INFORMACIÓN DE GIRO A LAS INSTITUCIONES PRESTADORAS DE SERVICIOS DE SALUD. Las Entidades Promotoras de Salud (EPS) informarán a las entidades territoriales o al Ministerio de Salud y Protección Social, según corresponda, el monto de los recursos a girar a las Instituciones Prestadoras de Servicios de Salud (IPS), independientemente de la fecha de causación de las obligaciones de las EPS respecto de las IPS.
El Ministerio de Salud y Protección Social informará periódicamente a través de su página web, las fuentes que se tengan disponibles para girar los recursos en nombre de las entidades territoriales.
(Artículo 7o del Decreto 58 de 2015)
ARTÍCULO 2.3.2.4.14. PAGO DE LOS VALORES NO RECONOCIDOS POR LAS ENTIDADES TERRITORIALES. En el evento en que los valores no reconocidos por las entidades territoriales y reclamados por las Entidades Promotoras de Salud (EPS) en virtud del artículo 2.3.2.4.4 se hayan aclarado, reconocido y conciliado por la entidad territorial con posterioridad a la vigencia del mencionado decreto, podrán ser pagadas con los recursos de las cuentas maestras del régimen subsidiado. En el evento en que el municipio y/o distrito no cuente con recursos en su cuenta, podrán ser reportadas al Ministerio de Salud y Protección Social como deudas reconocidas y no pagadas. Para el pago de estas deudas concurrirán los recursos a que hace referencia la Ley 1450 de 2011, los artículos 2.7.9.1.1.3 a 2.7.9.1.1.6 del Decreto Único 1068 de 2015, reglamentario del Sector Hacienda, y los del artículo 5o de la Ley 1608 de 2013, siempre que los municipios tengan las condiciones para acceder a estos últimos, así como los recursos propios que puedan destinar las entidades territoriales.
Todos los recursos se girarán directamente a los prestadores de servicios de salud.
(Artículo 8o del Decreto 58 de 2015)
ARTÍCULO 2.3.2.4.15. REPORTE DE PAGO DE DEUDAS CON RECURSOS DE CUENTA MAESTRA. Las entidades territoriales del orden municipal o distrital reportarán al departamento correspondiente, dentro de los quince (15) días siguientes al 14 de enero de 2015, las deudas reconocidas y pagadas con recursos de cuentas maestras en el marco de los artículos 2.3.2.4.1 a 2.3.2.4.6 del presente decreto.
El departamento, consolidará y remitirá el reporte dentro de los diez (10) hábiles siguientes al vencimiento del plazo establecido en el inciso anterior, al Ministerio de Salud y Protección Social.
Las EPS del Régimen Subsidiado, reportarán dentro de los quince (15) días hábiles siguientes al 14 de enero de 2015, al Ministerio de Salud y Protección Social las deudas reconocidas y pagadas con recursos de cuenta maestra.
(Artículo 9o del Decreto 58 de 2015)
ARTÍCULO 2.3.2.4.16. SANEAMIENTO CONTABLE. Las entidades territoriales, las Entidades Promotoras de Salud del Régimen Subsidiado y las Instituciones Prestadoras de Servicios de Salud, una vez recibidos los pagos o giros, deberán reflejar en su contabilidad las cuentas por cobrar y pagar debidamente conciliadas y depuradas, de acuerdo con los procedimientos contables definidos en las normas vigentes aplicables a cada entidad, de lo cual informarán a la Superintendencia Nacional de Salud.
(Artículo 10 del Decreto 58 de 2015)
ARTÍCULO 2.3.2.4.17. NO REPORTE E INCONSISTENCIAS EN LA INFORMACIÓN. En el evento de detectarse incumplimiento en el reporte o inconsistencias en la información, se procederá conforme a lo previsto en el artículo 116 de la Ley 1438 de 2011 y el artículo 2.3.2.4.6 del presente decreto.
(Artículo 11 del Decreto 58 de 2015)
ARTÍCULO 2.3.2.4.18. ADOPCIÓN DE FORMATOS. Para la aplicación de las disposiciones contenidas en el presente Capítulo, el Ministerio de Salud y Protección Social, expedirá los formatos e instrucciones de reporte de información en un término no mayor a diez (10) días hábiles, contados a partir del 14 de enero de 2015.
(Artículo 12 del Decreto 58 de 2015)
DESTINACIÓN, USO Y VIGILANCIA DE LAS RENTAS OBTENIDAS EN EJERCICIO DEL MONOPOLIO DE LICORES.
ARTÍCULO 2.3.2.5.1. DESTINACIÓN PREFERENTE DE LAS RENTAS OBTENIDAS EN EL EJERCICIO DEL MONOPOLIO DE LICORES. La destinación preferente de las rentas obtenidas en el ejercicio del monopolio de licores exige su aplicación por lo menos en el 51% a la financiación de los servicios de salud y educación.
Teniendo en cuenta que la celebración y ejecución de acuerdos de reestructuración de pasivos constituye un proyecto regional de inversión prioritario, de conformidad con lo previsto en el artículo 58 de la Ley 550 de 1999, los departamentos que hayan suscrito acuerdos de esta naturaleza, darán cumplimiento a lo previsto en el presente Capítulo sin desconocer los pasivos propios del acuerdo de reestructuración durante la vigencia del mismo.
No obstante, deberán destinar a la financiación de los servicios de salud y educación, los recursos que no deben aplicar al cumplimiento de los pasivos propios del acuerdo hasta alcanzar el porcentaje previsto en este Capítulo.
Idéntica consideración aplica a los departamentos que hayan suscrito convenios de desempeño con el Ministerio de Hacienda y Crédito Público en virtud de la Ley 358 de 1997 y que en observancia de dichos convenios estén obligados a cancelar determinados pasivos.
(Artículo 1o del Decreto 4692 de 2005)
ARTÍCULO 2.3.2.5.2. UTILIZACIÓN EN SALUD DE LAS RENTAS OBTENIDAS EN EL EJERCICIO DEL MONOPOLIO DE LICORES. Las rentas obtenidas en el ejercicio del monopolio de licores, destinadas a la financiación de los servicios de salud además de lo dispuesto en la Constitución y la ley podrán ejecutarse en los siguientes conceptos de gasto:
a) Subsidios a la demanda;
b) Prestación de los servicios de salud a la población pobre en lo no cubierto con subsidios a la demanda;
c) Implementación y aplicación del Plan de Salud Pública de Intervenciones Colectivas (PIC);
d) Implementación y aplicación de programas de mejoramiento de la situación alimentaria y nutricional de la población infantil y del adulto mayor;
e) Saneamiento ambiental, saneamiento básico y agua potable;
f) Pasivo pensional y prestacional del sector salud, incluyendo los convenios de concurrencia suscritos entre el Ministerio de Hacienda y Crédito Público, los departamentos y las entidades hospitalarias;
g) Gastos relacionados con los convenios de desempeño en el programa de rediseño, organización y modernización de la red pública hospitalaria;
h) Inversión en programas de Vivienda de Interés Social en las áreas priorizadas en el Plan de Desarrollo, siempre y cuando el departamento haya alcanzado cobertura universal en seguridad social en salud en el Régimen Subsidiado para la población de los niveles I y II del Sisbén y una cobertura superior al 90% de la población total afiliada al Sistema General de Seguridad Social en Salud, incluyendo en este porcentaje a los afiliados al Régimen Contributivo, además, deben acreditar el cumplimiento de los indicadores de Salud Pública Colectiva en un porcentaje que supere el promedio nacional, conforme con la reglamentación que para el efecto expida el Ministerio de la Protección Social, el cual certificará el cumplimiento de las condiciones aquí establecidas
(Artículo 2o del Decreto 4692 de 2005, literal h) adicionado por el artículo 1o del Decreto 4665 de 2006)
ARTÍCULO 2.3.2.5.3. UTILIZACIÓN EN EDUCACIÓN DE LAS RENTAS OBTENIDAS EN EL EJERCICIO DEL MONOPOLIO DE LICORES. Las rentas obtenidas en el ejercicio del monopolio de licores, destinadas a la financiación de los servicios de educación además de lo dispuesto en la Constitución y la ley podrán ejecutarse en los siguientes conceptos de gasto:
a) Adquisición de lotes para establecimientos educativos estatales de preescolar, básica y media;
b) Construcción, adecuación y mantenimiento de la infraestructura física de establecimientos educativos estatales de preescolar, básica y media;
c) Dotación de establecimientos educativos estatales de preescolar, básica y media;
d) Contratación de la prestación del servicio educativo en los términos establecidos en el inciso 3o del artículo 27 de la Ley 715 de 2001;
e) Gastos de funcionamiento, excluidos los gastos de personal, de los establecimientos educativos estatales de preescolar, básica y media;
f) Cofinanciación de proyectos de inversión en educación preescolar, básica y media;
g) Transporte escolar;
h) Alimentación escolar;
i) Cofinanciación de la evaluación de logros en los términos del artículo 6o, numeral 6.2.14 de la Ley 715 de 2001;
j) Ascensos en el escalafón docente;
k) Deudas laborales con el personal del sector educativo de preescolar, básica y media;
l) Pasivo pensional y prestacional del sector de educación preescolar, básica y media;
m) Proyectos de inversión en recreación, deporte, cultura, ciencia o tecnología, siempre y cuando estén articulados con el sector de educación preescolar, básica, media, técnica o universitaria y beneficien directamente a la población estudiantil;
n) Atención educativa para poblaciones vulnerables;
o) Proyectos de inversión en educación superior.
(Artículo 3o del Decreto 4692 de 2005)
ARTÍCULO 2.3.2.5.4. UTILIZACIÓN DE LAS RENTAS OBTENIDAS EN EL EJERCICIO DEL MONOPOLIO DE LICORES. Las rentas obtenidas en el ejercicio del monopolio de licores, destinadas a la financiación de los servicios de salud y educación, podrán ejecutarse en los conceptos de gasto relacionados en los artículos 2.3.2.5.2 y 2.3.2.5.3 del presente decreto, siempre y cuando estén incluidos dentro de los planes departamentales de desarrollo o la política sectorial a cargo de los ministerios.
Lo anterior, de acuerdo con los principios de coordinación, concurrencia y subsidiariedad en el ejercicio de las competencias atribuidas a los distintos niveles territoriales, privilegiando los gastos relacionados con subsidios a la demanda y prestación de servicios a la población pobre no cubierta con estos.
(Artículo 4o del Decreto 4692 de 2005)
ARTÍCULO 2.3.2.5.5. UTILIZACIÓN DE LAS RENTAS OBTENIDAS EN EL EJERCICIO DEL MONOPOLIO DE LICORES UNA VEZ CUBIERTAS LAS NECESIDADES EN SALUD Y EDUCACIÓN. Aquellos departamentos cuyas necesidades en salud y educación estén cubiertas en su totalidad, de acuerdo con la información que suministre para el efecto el Departamento Nacional de Planeación (DNP), podrán destinar rentas obtenidas en el ejercicio del monopolio de licores a atender otras áreas de necesidades básicas insatisfechas.
(Artículo 5o del Decreto 4692 de 2005)
ARTÍCULO 2.3.2.5.6. VIGILANCIA DE LA DESTINACIÓN EFECTIVA DE LAS RENTAS OBTENIDAS EN EL EJERCICIO DEL MONOPOLIO DE LICORES. El Gobernador o su delegado, deberá informar al Ministerio de Educación Nacional, Dirección de Descentralización y a la Superintendencia Nacional de Salud, dentro de los treinta (30) días hábiles siguientes a la aprobación del presupuesto del departamento, los montos incorporados en aquel, con destino a la financiación de los servicios de salud y educación, discriminando por cada rubro específico de gasto, la fuente de financiación, de manera que se pueda identificar la aplicación efectiva de las rentas obtenidas en el ejercicio del monopolio, al igual que los demás recursos que se destinan a salud y educación.
Igualmente, deberán informar dentro de los treinta (30) días hábiles siguientes al cierre de la respectiva vigencia fiscal, los montos efectivamente ejecutados por dicho concepto discriminados en los términos del inciso anterior.
PARÁGRAFO. La Superintendencia Nacional de Salud exigirá la suscripción de planes de desempeño por parte de los departamentos para garantizar en la vigencia fiscal de 2006, la efectiva destinación de las rentas obtenidas en el ejercicio del monopolio de licores de conformidad con el presente Capítulo. Lo anterior sin perjuicio de las acciones que en virtud de sus funciones de inspección, vigilancia y control le corresponde adelantar.
(Artículo 6o del Decreto 4692 de 2005)
CONDONACIÓN DE RECURSOS DE QUE TRATA EL ARTÍCULO 156 DE LA LEY 2294 DE 2023.
<156>
ARTÍCULO 2.3.2.6.1 OBJETO. <Artículo adicionado por el artículo 1 del Decreto 2259 de 2023. El nuevo texto es el siguiente:> Las disposiciones de este Capítulo tienen por objeto establecer los lineamientos de los proyectos de inversión, los requisitos y las demás condiciones que deben cumplir las entidades territoriales para ser beneficiarias de la condonación de la deuda que presentan con la Nación por concepto de los recursos no restituidos de que trata el artículo 156 de la Ley 2294 de 2023.
ARTÍCULO 2.3.2.6.2 PUBLICACIÓN DEL ESTADO DE LA DEUDA NO RESTITUIDA. <Artículo adicionado por el artículo 1 del Decreto 2259 de 2023. El nuevo texto es el siguiente:> A más tardar el 16 de febrero de 2024, la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES) publicará en su página web el estado de la deuda no restituida por la entidad territorial con corte al 31 de diciembre de 2023.
ARTÍCULO 2.3.2.6.3 PLAZO PARA PRESENTAR MANIFESTACIÓN DE INTERÉS PARA LA CONDONACIÓN. <Artículo adicionado por el artículo 1 del Decreto 2259 de 2023. El nuevo texto es el siguiente:> Las entidades territoriales que presenten deuda con la Nación por concepto de los recursos no restituidos de que trata el artículo 5o de la Ley 1608 de 2013 y que tengan interés en la condonación de dichos recursos, tendrán hasta el 15 de abril de 2024 para remitir una comunicación al Ministerio de Salud y Protección Social, de acuerdo con los requisitos establecidos en este Capítulo, en la que manifieste su interés en la aplicación de la condonación e identifique la destinación que dará a dichos recursos, conforme a lo dispuesto en el artículo 156 de la Ley 2294 de 2023.
ARTÍCULO 2.3.2.6.4 REQUISITOS DE LA MANIFESTACIÓN DE INTERÉS PARA LA CONDONACIÓN. <Artículo adicionado por el artículo 1 del Decreto 2259 de 2023. El nuevo texto es el siguiente:> Las manifestaciones de interés que presenten las entidades territoriales para la aplicación de la condonación deberán cumplir con los siguientes requisitos:
1. La comunicación deberá ser suscrita por el representante legal de la entidad territorial.
2. Se debe señalar claramente el interés en la aplicación de la condonación de la deuda que tienen con la Nación por concepto de los recursos no restituidos de que trata el artículo 5o de la Ley 1608 de 2013.
3. Manifestar la destinación que se dará a los recursos condonados, para su uso en proyectos de inversión en infraestructura, dotación y suministros de instituciones de salud públicas en su ámbito territorial o para la financiación de las atenciones en salud a la población migrante no afiliada, en los términos del artículo 156 de la Ley 2294 de 2023.
4. Indicar el plazo de ejecución de los recursos condonados, el cual no podrá ser superior al 18 de mayo de 2027, de acuerdo con lo dispuesto en el artículo 156 de la Ley 2294 de 2023.
5. Presentar el flujo financiero proyectado de la ejecución de los recursos condonados con la respectiva fuente de financiación.
6. Suscribir un compromiso de ejecución de los recursos condonados para los fines y en los plazos máximos previstos en el artículo 156 de la Ley 2294 de 2023.
7. Los demás requisitos que determine el Ministerio de Salud y Protección Social.
ARTÍCULO 2.3.2.6.5 LINEAMIENTOS PARA PROYECTOS DE INVERSIÓN EN INFRAESTRUCTURA, DOTACIÓN Y SUMINISTROS DE INSTITUCIONES DE SALUD PÚBLICA EN EL ÁMBITO TERRITORIAL. <Artículo adicionado por el artículo 1 del Decreto 2259 de 2023. El nuevo texto es el siguiente:> En los casos que las entidades territoriales manifiesten su interés en la aplicación de la condonación de recursos con destinación para su uso en proyectos de inversión en infraestructura, dotación y suministros de instituciones de salud pública en su ámbito territorial, estos proyectos deberán cumplir los siguientes lineamientos:
1. Acreditar que el proyecto inversión cuenta con el concepto técnico de viabilidad, de conformidad con lo establecido en el artículo 65 de la Ley 715 de 2001, modificado por el artículo 164 de la Ley 2294 de 2023.
2. Certificar la fuente de los recursos que destinará al proyecto, que como mínimo corresponda al saldo de la deuda no restituida publicada por la ADRES en el marco del artículo 2.3.2.6.2 del presente decreto.
3. Certificar que los recursos, equivalentes a la deuda con la Nación, serán ejecutados en un término no superior a los cuatro (4) años, contados desde la expedición de la Ley 2294 de 2023.
ARTÍCULO 2.3.2.6.6 REQUISITOS PARA LA CONDONACIÓN DE RECURSOS CON DESTINO A LA FINANCIACIÓN DE LAS ATENCIONES EN SALUD A LA POBLACIÓN MIGRANTE NO AFILIADA. <Artículo adicionado por el artículo 1 del Decreto 2259 de 2023. El nuevo texto es el siguiente:> Las entidades territoriales que manifiesten interés en la aplicación de la condonación de recursos con destino a la financiación de las atenciones en salud a la población migrante no afiliada, deberán cumplir los siguientes requisitos:
1. Certificar el monto de los recursos que destinará a la financiación de las atenciones de urgencia de la población migrante no afiliada, los cuales deberán corresponder, como mínimo, al saldo de la deuda no restituida publicada por la ADRES en el marco del artículo 2.3.2.6.2 del presente decreto.
2. Certificar que los recursos, equivalentes a la deuda con la Nación, serán aplicados en un término no superior a los cuatro (4) años, contados desde la expedición de la Ley 2294 de 2023.
3. Para efecto de la ejecución de los recursos, el municipio deberá concertar con el respectivo departamento el monto a destinar anualmente y suscribir convenio interadministrativo en el que se defina el procedimiento y términos para el giro de los recursos, teniendo en cuenta que, de conformidad con el artículo 43 de la Ley 715 de 2001, los departamentos y los distritos son los responsables de reconocimiento y pago de los servicios de salud prestados a la población migrante no afiliada.
Los municipios deberán remitir copia del convenio interadministrativo suscrito con el departamento, al Ministerio de Salud y Protección Social, junto con los requisitos 1 y 2 de que trata el presente artículo.
PARÁGRAFO. Los recursos con destino al pago de atenciones de urgencias que se presten a la población migrante no afiliada, de que trata el numeral 1 del artículo 2.3.2.6.6, deberán ser girados por el municipio a la cuenta maestra de prestación de servicios del respectivo departamento, para ser distribuidos y asignados a las instituciones prestadoras de servicios de salud (IPS).
ARTÍCULO 2.3.2.6.7 EVALUACIÓN DE LAS MANIFESTACIONES DE INTERÉS. <Artículo adicionado por el artículo 1 del Decreto 2259 de 2023. El nuevo texto es el siguiente:> Una vez recibida la manifestación de interés de condonación, el Ministerio de Salud y Protección Social verificará el cumplimiento de los requisitos para acceder a la condonación de que trata el presente Capítulo e informará a la entidad territorial y a la ADRES, si cumple con los requisitos del presente acto administrativo, de acuerdo con las asignaciones realizadas en virtud del artículo 5o de la Ley 1608 de 2013 y con el estado de la deuda publicada por la ADRES en cumplimiento del artículo 2.3.2.6.2 de este Decreto.
En el caso que la información remitida por las entidades territoriales esté incompleta o presente errores, el Ministerio de Salud y Protección Social efectuará por única vez, la devolución de la solicitud para que las entidades territoriales, dentro del mes siguiente a la devolución, remitan los ajustes correspondientes. Si las entidades territoriales no presentan los ajustes dentro de este plazo o en caso de que persistan las inconsistencias, el Ministerio de Salud y Protección Social rechazará la solicitud de condonación y se procederá a la restitución de los recursos.
ARTÍCULO 2.3.2.6.8 CONDONACIÓN DE LOS RECURSOS. <Artículo adicionado por el artículo 1 del Decreto 2259 de 2023. El nuevo texto es el siguiente:> Una vez el Ministerio de Salud y Protección Social informe a la ADRES el cumplimiento de los requisitos de cada entidad territorial que manifestó interés de acceder a la condonación, la ADRES, como titular de los derechos de las cuentas por cobrar a las entidades territoriales de la operación prevista en el artículo 5o de la Ley 1608 de 2013, condonará los recursos pendientes por reintegrar e informará a las entidades territoriales.
PARÁGRAFO. Una vez realizada la condonación de los recursos, las entidades territoriales, las Empresas Sociales del Estado y la ADRES, según corresponda, deberán realizar los registros contables y presupuestales de acuerdo con los recursos condonados y su destinación.
ARTÍCULO 2.3.2.6.9 REINTEGROS DE LOS RECURSOS NO CONDONADOS. <Artículo adicionado por el artículo 1 del Decreto 2259 de 2023. El nuevo texto es el siguiente:> Las entidades territoriales que, dentro del plazo establecido en el artículo 2.3.2.6.3 de este decreto, no soliciten la condonación de los recursos no restituidos, que no cumplan los requisitos establecidos en este Capítulo o cuya solicitud haya sido rechazada, deberán reintegrar a la ADRES la totalidad de los recursos pendientes. Estos recursos serán descontados del Sistema General de Participaciones de Propósito General - Libre Inversión, en los términos establecidos en el artículo 156 de la Ley 2294 de 2023 y/o de aquellas fuentes que determine la entidad territorial para el efecto.
PARÁGRAFO. En el evento que vencidos los cuatro (4) años, contados desde la expedición de la Ley 2294 de 2023, no sea posible realizar la devolución de la totalidad de los recursos, la ADRES como titular de los derechos de las cuentas por cobrar a las entidades territoriales de la operación prevista en el artículo 5o de la Ley 1608 de 2013, de conformidad con lo estipulado en el artículo 2.6.4.7.4 del Decreto 780 de 2016, en concordancia con el artículo 66 de la Ley 1753 de 2015, adelantará las acciones de cobro de los recursos.
SISTEMA GENERAL DE PARTICIPACIONES.
DISPOSICIONES GENERALES.
ARTÍCULO 2.4.1.1. OBJETO. <Artículo modificado por el artículo 1 del Decreto 2278 de 2019. El nuevo texto es el siguiente:> La presente Parte tiene por objeto reglamentar los criterios, procedimientos, variables de distribución y asignación, y el uso de los recursos de la participación de salud del Sistema General de Participaciones (SGP), en cada uno de los componentes y subcomponentes.
ARTÍCULO 2.4.1.2. CAMPO DE APLICACIÓN. <Artículo modificado por el artículo 1 del Decreto 2278 de 2019. El nuevo texto es el siguiente:> Las disposiciones contenidas en la presente parte se aplican a las entidades territoriales del orden municipal, distrital y departamental y demás entidades responsables de la distribución, presupuestación, administración y aplicación de los recursos del SGP que garantice el acceso efectivo de la población a los servicios de salud y otros aspectos relacionados con el manejo de recursos del SGP.
ARTÍCULO 2.4.1.3. DEFINICIONES. <Artículo modificado por el artículo 1 del Decreto 2278 de 2019. El nuevo texto es el siguiente:> Con base en lo establecido en los artículos 47, 48 y 52 de la Ley 715 de 2001, modificados por los artículos 233, 234 y 235, respectivamente de la Ley 1955 de 2019, y para efectos de lo previsto en la presente parte, adóptense las siguientes definiciones:
Densidad poblacional. Es el resultado de dividir la extensión en kilómetros cuadrados de cada municipio y distrito del país y de las áreas no municipalizadas de los departamentos del Amazonas, Guainía y Vaupés, entre la población que tengan en la vigencia fiscal en la que se distribuye.
Distritos. Corresponde a los distritos de Bogotá, D. C., Santa Marta, Barranquilla y Cartagena, y los creados con posterioridad a la expedición de la Ley 715 de 2001 que se hayan certificado en salud conforme a lo determinado en los artículos 2.5.4.2.1 a 2 5.4.2.6., del presente decreto.
Eficiencia administrativa. Es el cumplimiento en metas prioritarias de salud pública, medidas por indicadores trazadores, por cada municipio y distrito del país y área no municipalizada de los departamentos de Amazonas, Guainía y Vaupés, de acuerdo con las metas fijadas por el Ministerio de Salud y Protección Social.
Infraestructura pública administrada por terceros. Es aquella infraestructura equipada o destinada para la prestación de servicios de salud, cuya propiedad es de una entidad territorial pero que la entrega en administración a un tercero, quien la habilita para la prestación de servicios de salud en el territorio.
Instituciones públicas. Se entienden como instituciones públicas a las Empresas Sociales del Estado (ESE).
Monopolio en servicios trazadores no sostenibles por venta de servicios. Son instituciones públicas prestadoras de servicios de salud, o infraestructura pública entregada en administración a un tercero, que en la zona de influencia sean las únicas oferentes de alguno o todos los servicios trazadores definidos en el artículo 2.5.3.8.3.1.2 del presente decreto.
Municipios certificados. Corresponde a los municipios que han asumido las competencias en prestación de servicios de salud, en los términos previstos en el artículo 44 de la Ley 715 de 2001 y se encuentran certificados en salud de acuerdo con lo definido en los artículos 2.5.4.1.1 a 2.5.4.1.11 del presente decreto y que continúen en dicha condición, conforme a la evaluación prevista en los artículos 2.5.4.3.1 a 2.5.4.3.6 ibídem. Lo anterior, según la certificación expedida por el Ministerio de Salud y Protección Social, conforme a la última información disponible.
Población pobre afiliada al Régimen Subsidiado. La población pobre afiliada al Régimen Subsidiado será aquella determinada por el Ministerio de Salud y Protección Social, por cada municipio y distrito del país y áreas no municipalizadas de los departamentos del Amazonas, Guainía y Vaupés. Lo anterior conforme a la metodología que el mencionado Ministerio defina.
Población. Corresponde a la proyección de la población de la vigencia fiscal en la que se distribuyen los recursos del SGP, definida por el Departamento Administrativo Nacional de
Estadística (DANE), para cada departamento, municipio y distrito del país y área no municipalizada de los departamentos del Amazonas, Guainía y Vaupés.
Población en riesgo de malaria. Es la población en riesgo de contraer malaria certificada por el Ministerio de Salud y Protección Social, por cada municipio, distrito del país y áreas no municipalizadas de los departamentos del Amazonas, Guainía y Vaupés.
Población susceptible de ser vacunada. Es la población objetivo susceptible para la aplicación de la dosis de refuerzo de triple viral, según el esquema de vacunación del Programa Ampliado de Inmunizaciones, de cada municipio, distrito y de las áreas no municipalizadas en los departamentos del Amazonas, Guainía y Vaupés, definida por el Ministerio de Salud y Protección Social.
Porcentaje de pobreza. Corresponde a la participación del Índice de Necesidades Básicas; Insatisfechas (NBI), o el indicador que lo sustituya, determinado por el DANE, de cada municipio y distrito del país y áreas no municipalizadas de los departamentos del Amazonas, Guainía y Vaupés, entre el total del NBI del país.
Ruralidad. Es el índice de Ruralidad de la vigencia fiscal en la que se distribuyen los recursos del SGP, determinado para cada departamento, municipio y distrito del país y área no municipalizada de los departamentos del Amazonas, Guainía y Vaupés, definido por el Departamento Nacional de Planeación (DNP) con base en la información a la que hacen referencia los incisos 1 y 2 del artículo 2.2.5.1.2 del Decreto 1082 de 2015.
Subsidios a la oferta. Son los recursos asignados para concurrir en la financiación de la operación de la prestación de servicios y tecnologías efectuadas por instituciones públicas o la infraestructura pública administrada por terceros, ubicadas en zonas alejadas o de difícil acceso que sea monopolio en servicios trazadores y no sostenibles por venta de servicios.
Zonas alejadas o de difícil acceso. Son las zonas rurales y con población dispersa.
DISTRIBUCIÓN Y USO DE LOS RECURSOS DEL SISTEMA GENERAL DE PARTICIPACIONES EN SALUD.
ARTÍCULO 2.4.2.1. SISTEMA GENERAL DE PARTICIPACIONES. <Artículo modificado por el artículo 1 del Decreto 268 de 2020. El nuevo texto es el siguiente:> Los recursos del Sistema General en Participaciones en Salud están constituidos por los recursos que la Nación transfiere por mandato de los artículos 356 y 357 de la Constitución Política a las entidades territoriales, en los términos del artículo 1o de la Ley 715 de 2001, para la financiación de los servicios cuya competencia se les asigna en la citada ley, y que en salud se dividen en dos componentes:
1. De aseguramiento en salud de los afiliados al Régimen Subsidiado.
2. De salud pública y subsidio a la oferta, que a su vez se divide en dos subcomponentes:
2.1. Acciones de salud pública.
2.2. Subsidio a la oferta.
ARTÍCULO 2.4.2.2. <ELIMINADO> RECURSOS DE LA PARTICIPACIÓN DE SALUD DEL SISTEMA GENERAL DE PARTICIPACIONES. <Artículo eliminado por el Decreto 292 de 2020>
ARTÍCULO 2.4.2.2. RECURSOS DE LA PARTICIPACIÓN DE SALUD DEL SISTEMA GENERAL DE PARTICIPACIONES. <Artículo modificado por el artículo 1 del Decreto 268 de 2020. El nuevo texto es el siguiente:> De conformidad con lo previsto en el artículo 47 de la Ley 715 de 2001, modificado por el artículo 233 de la Ley 1955 de 2019, los recursos del SGP en salud se destinarán y distribuirán en los siguientes componentes:
1. En un 87% para el componente de aseguramiento en salud de los afiliados al Régimen Subsidiado.
2. En un 13% para el componente de salud pública y subsidio a la oferta, que se divide así:
2.1. En 10% para el subcomponente de salud pública.
2.2. En 3% para el subcomponente de subsidio a la oferta.
ARTÍCULO 2.4.2.3. DISTRIBUCIÓN DEL COMPONENTE DE ASEGURAMIENTO EN SALUD DE LOS AFILIADOS AL RÉGIMEN SUBSIDIADO, DE LOS RECURSOS DE LA PARTICIPACIÓN DE SALUD DEL SISTEMA GENERAL DE PARTICIPACIONES. <Artículo modificado por el artículo 1 del Decreto 268 de 2020. El nuevo texto es el siguiente:> Los recursos de este componente se dividirán por el total de la población pobre afiliada al régimen subsidiado en el país en la vigencia fiscal anterior, con el fin de estimar un per cápita nacional. El valor per cápita resultante se multiplicará por la población pobre afiliada al régimen subsidiado en cada entidad territorial.
El resultado será la cuantía que corresponderá a cada distrito y municipio del país y áreas no municipalizadas de los departamentos de Amazonas, Guainía y Vaupés, los cuales serán asignados sin situación de fondos.
La población pobre afiliada para los efectos del presente cálculo será la certificada por el Ministerio de Salud y Protección Social con corte a 30 de noviembre del año inmediatamente anterior al cual se realiza la distribución inicial del SGP.
ARTÍCULO 2.4.2.4. CRITERIOS PARA LA DISTRIBUCIÓN Y ASIGNACIÓN DE LOS RECURSOS DEL SUBCOMPONENTE DE ACCIONES DE SALUD PÚBLICA, DE LOS RECURSOS DE LA PARTICIPACIÓN DE SALUD DEL SISTEMA GENERAL DE PARTICIPACIONES. <Artículo modificado por el artículo 1 del Decreto 268 de 2020. Corregido por el artículo 2 del Decreto 292 de 2020. El nuevo texto es el siguiente:> Del total de recursos del subcomponente de salud pública se distribuirá entre los departamentos, municipios y distritos del país y las áreas no municipalizadas de los departamentos de Amazonas, Guainía y Vaupés de acuerdo con los siguientes criterios:
1. Un 68% por población. El monto de recursos para este criterio se distribuirá así:
b) <sic, a)> En un 60% por población total. La distribución se realizará considerando el monto de recursos determinado para este criterio, multiplicado por la proporción de la población de cada municipio, distrito o área no municipalizada en el total nacional.
c) <sic, b)> En un 8% por población en riesgo de malaria. La distribución se realizará considerando el monto de recursos determinado para este criterio, multiplicado por la proporción de la población en riesgo de malaria de cada municipio, distrito o área no municipalizada en el total nacional en riesgo de malaria, de acuerdo con la información certificada por el Ministerio de Salud y Protección Social con corte a 30 de noviembre del año inmediatamente anterior al que se distribuyen los recursos.
2. Un 5% por ruralidad. La distribución se realizará considerando el monto de recursos determinado para este criterio, multiplicado por la proporción del índice de ruralidad de cada municipio, distrito o área no municipalizada en el total nacional.
3. Un 15% por porcentaje de pobreza. La distribución se realizará considerando el monto de recursos determinado para este criterio, multiplicado por el porcentaje de pobreza referido en el artículo 2.4.1.3. del presente decreto.
4. Un 5% por densidad poblacional. Los recursos se distribuirán teniendo en cuenta el monto de recursos determinado para este criterio, multiplicado por la proporción de densidad en los términos definidos en el artículo 2.4.1.3. del presente decreto. Los recursos serán distribuidos entre aquellos municipios, distritos o áreas no municipalizadas con una densidad poblacional superior al promedio nacional.
5. Un 7% por eficiencia administrativa. Los recursos se distribuirán entre los municipios, distritos o áreas no municipalizadas que cumplan con las metas fijadas anualmente por el Ministerio de Salud y Protección Social. Conforme a lo anterior, la distribución de eficiencia administrativa se realizará de la siguiente forma:
5.1 En un 3%. Porcentaje de cumplimiento de vacunación con dosis de refuerzo de triple viral, según esquema de vacunación, con corte a 30 de noviembre del año inmediatamente anterior a aquel para el cual se efectúa la distribución inicial del SGP. Para las entidades que cumplan las metas, se distribuirá el monto de recursos determinado para este criterio, multiplicado por la proporción de la cobertura útil de la población definida en el artículo 2.4.1.3. del presente decreto.
5.2 En un 4%. Porcentaje de recursos comprometidos del subcomponente de salud pública del SGP reportado en el Formulario Único Territorial (FUT) o el formato que haga sus veces, frente al total de los recursos asignados en la vigencia inmediatamente anterior a la que se distribuye, con corte al tercer trimestre. Para las entidades que cumplan la meta, se distribuirá el monto de recursos determinado para este criterio, multiplicado por la proporción de los recursos comprometidos de la entidad territorial frente al total comprometido en el país, de acuerdo con la información certificada por el Ministerio de Salud y Protección Social.
Una vez evaluados los criterios, la distribución de la totalidad de los recursos destinados a este subcomponente, se asignarán en los términos del numeral 52.1 del artículo 52 de la Ley 715 de 2001, modificado por el artículo 235 de la Ley 1955 de 2019, así:
1. Departamentos: Recibirán un 45% para financiar las acciones de salud pública de su competencia, la operación y mantenimiento de los laboratorios de salud pública, así como el 100% de los asignados a las áreas no municipalizadas de los departamentos de Amazonas, Guainía y Vaupés.
2. Los municipios y distritos: Recibirán el 55% de los recursos asignados a este subcomponente, con excepción del Distrito Capital que recibirá el 100%.
PARÁGRAFO. Los municipios del Archipiélago de San Andrés, Providencia y Santa Catalina se incluirán en la distribución del presente artículo. Para efectos del cálculo de densidad poblacional y ruralidad se aplicará el promedio que corresponda a las entidades territoriales cuyos índices de densidad y ruralidad se encuentren por encima del promedio nacional.
ARTÍCULO 2.4.2.5. RECURSOS NO COMPROMETIDOS DEL SUBCOMPONENTE DE SALUD PÚBLICA. <Artículo modificado por el artículo 1 del Decreto 2278 de 2019. El nuevo texto es el siguiente:> Conforme con lo establecido por el artículo 47 de la Ley 715 de 2001, modificado por el artículo 233 de la Ley 1955 de 2019, al final de la vigencia fiscal, los recursos no comprometidos del SGP del subcomponente de salud pública, deberán ser utilizados en la cofinanciación de los programas de interés en salud pública de que trata el numeral 13 del artículo 42 de la Ley 715 de 2001 o la norma que lo modifique o sustituya.
ARTÍCULO 2.4.2.6. CRITERIOS PARA LA DISTRIBUCIÓN Y ASIGNACIÓN DEL SUBCOMPONENTE DEL SUBSIDIO A LA OFERTA, DE LOS RECURSOS DE LA PARTICIPACIÓN DE SALUD DEL SISTEMA GENERAL DE PARTICIPACIONES. <Artículo modificado por el artículo 1 del Decreto 2278 de 2019. El nuevo texto es el siguiente:> En cumplimiento de lo dispuesto en el numeral 52.2 del artículo 52 de la Ley 715 de 2001, modificado por el artículo 235 de la Ley 1955 de 2019, los recursos de este subcomponente se distribuirán entre los departamentos, municipios certificados y distritos referidos en el artículo el 2.4.1.3 del presente decreto, en donde se encuentren los monopolios en servicios trazadores no sostenibles por venta de servicios definidos en este decreto, con los siguientes criterios:
a) Un 30% por población. La distribución se realizará considerando el monto de recursos determinado para este criterio, multiplicado por la proporción de la población de cada municipio, distrito o área no municipalizada en el total nacional.
b) Un 22% por ruralidad. La distribución se realizará considerando el monto de recursos determinado para este criterio, multiplicado por la proporción del índice de ruralidad de cada municipio, distrito o área no municipalizada en el total nacional.
c) Un 38% por porcentaje de pobreza. La distribución se realizará considerando el monto de recursos determinado para este criterio, multiplicado por el porcentaje de pobreza referido en el artículo 2.4.1.3 del presente decreto.
d) Un 10% por densidad poblacional. Los recursos se distribuirán teniendo en cuenta el monto de recursos determinado para este criterio, multiplicado por la; proporción de densidad en los términos definidos en el artículo 2.4.1.3 del presente decreto. Los recursos serán distribuidos entre aquellos municipios, distritos o áreas no municipalizadas con una densidad poblacional superior al promedio nacional.
La sumatoria de lo obtenido por la aplicación de los criterios mencionados en el presente artículo, se asignará a los municipios certificados y a los distritos referidos en el artículo 2.4.1.3 del presente decreto. Así mismo, los departamentos recibirán los recursos de sus entidades territoriales no certificadas en salud, así como los recursos de las áreas no municipalizadas de los departamentos de Amazonas, Guainía y Vaupés.
Los recursos de este subcomponente serán girados por la Nación a la cuenta maestra de prestación de servicios de la entidad territorial inscrita ante el Ministerio de Salud y Protección Social.
PARÁGRAFO 1o. El Ministerio de Salud y Protección Social, definirá las empresas sociales del Estado y los administradores de infraestructura pública que sean monopolios en servicios trazadores no sostenibles por venta de servicios.
PARÁGRAFO 2o. Para apoyar la operación, acceso y atención en salud a la población de los departamentos definidos en el literal l), del artículo 14 de la Ley 1122 de 2007 y del Departamento Archipiélago de San Andrés, Providencia y Santa Catalina, el Ministerio de Salud y Protección Social definirá y certificará para cada año un porcentaje a descontar del total del subcomponente de Subsidio a la Oferta, que se distribuirá en partes iguales entre estos departamentos.
PARÁGRAFO 3o. Los administradores de infraestructura pública destinados a la prestación de; servicios de salud deberán remitir la información de que tratan los artículos 2.5.3.8.2.2 al 2.5.3.8.2.6 del presente decreto, de acuerdo con los procedimientos que defina el Ministerio de Salud y Protección Social.
PARÁGRAFO 4o. Para efectos del cálculo de densidad poblacional y ruralidad del departamento; Archipiélago de San Andrés, Providencia y Santa Catalina, se le aplicará el promedio que; corresponda a las entidades territoriales, cuyos índices de densidad y ruralidad se encuentren por encima del promedio nacional.
ARTÍCULO 2.4.2.7. USO DE LOS RECURSOS DEL SUBSIDIO A LA OFERTA. <Artículo modificado por el artículo 1 del Decreto 2278 de 2019. El nuevo texto es el siguiente:> Los recursos del subsidio a la oferta deberán ser usados por los departamentos, municipios certificados y distritos; referidos en el artículo 2.4.1.3 del presente decreto, para la financiación de los gastos de operación de la prestación de servicios de salud de las Empresas Sociales del Estado o administradores de infraestructura pública destinados a la prestación de servicios de salud, de acuerdo con lo establecido en numeral 52.2 del artículo 52 de la Ley 715 de 2001, modificado por el artículo 235 de la Ley 1955 de 2019.
Los departamentos, los distritos definidos en el artículo 2.4.1.3 del presente decreto y los municipios certificados, asignarán los recursos del subsidio a la oferta a las Empresas Sociales del Estado o administradores de infraestructura pública para la prestación de servicios de salud, teniendo en cuenta el listado definido por el Ministerio de Salud y; Protección Social, y su ejecución deberá realizarse mediante la suscripción de convenios o contratos que garanticen la transferencia del subsidio a dichas entidades.
El convenio o contrato deberá incluir, entre otros, indicadores y metas de calidad en la prestación de servicios de salud a la población y de gestión financiera y de producción, los cuales deben ser cumplidos durante la vigencia del convenio o contrato. El término de este convenio no debe ser inferior a la vigencia fiscal para la cual se asignan los recursos. El convenio o contrato deberá contar con una supervisión, que efectuará el seguimiento al cumplimiento de los indicadores y metas, así como las obligaciones que hacen parte del mismo. Cuando se evidencie el incumplimiento de los indicadores y metas establecidas en el convenio o contrato, la entidad territorial deberá adoptar las medidas necesarias con el fin de garantizar la prestación de los servicios y salvaguardar los recursos públicos y deberá establecer, si así llegare a determinarlo, las condiciones que se deben cumplir para continuar efectuando los giros, en el marco de la ejecución del convenio o contrato.
El Ministerio de Salud y Protección Social efectuará el monitoreo a los recursos del SGP establecidos en el presente acto administrativo en cumplimiento de lo previsto en el Decreto Ley 028 de 2008 o la norma que lo modifique, adicione o sustituya.
PARÁGRAFO. Las Empresas Sociales del Estado y los administradores de infraestructura pública, a quienes se les asignen recursos del subsidio a la oferta, deberán garantizar la operación de las sedes que sean monopolio en servicios trazadores.
ARTÍCULO 2.4.2.8. LINEAMIENTOS PARA LA EJECUCIÓN Y SEGUIMIENTO DE LOS RECURSOS DEL SGP. <Artículo modificado por el artículo 1 del Decreto 2278 de 2019. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social, expedirá el acto administrativo mediante el cual se fijen los lineamientos para el seguimiento al uso y ejecución de los recursos del Sistema General de Participaciones a que refiere este decreto.
ARTÍCULO 2.4.2.9. PRESENTACIÓN DE PLANES FINANCIEROS DE SALUD. Los departamentos y distritos elaborarán y presentarán los planes financieros de que tratan las Leyes 1393 de 2010 y 1438 de 2011, en los términos y con la metodología que definan el Ministerio de Hacienda y Crédito Público y el Ministerio de Salud y Protección Social. Dichos planes deberán involucrar la totalidad de los recursos sectoriales, la progresiva ampliación de la cobertura de aseguramiento y el componente de subsidio a la oferta, incluyendo los aportes patronales y los recursos propios o de rentas cedidas destinados a: subsidiar la oferta, la demanda a través del aseguramiento, el reconocimiento de los servicios de salud no incluidos en el Plan Obligatorio de Salud requeridos por la población afiliada al Régimen Subsidiado y la salud pública.
(Artículo 11 del Decreto 196 de 2013)
ARTÍCULO 2.4.2.10. COORDINACIÓN DE ACCIONES. El Ministerio de Salud y Protección Social y las entidades territoriales articularán las acciones tendientes al logro de la cobertura universal en el Régimen Subsidiado, la prestación de servicios a la población pobre no asegurada y los servicios de salud no incluidos en el Plan Obligatorio de Salud, requeridos por la población afiliada al Régimen Subsidiado, conforme con sus responsabilidades, fuentes de financiación y competencias.
PARÁGRAFO. Las entidades territoriales reportarán con base en la metodología, términos y criterios que defina el Ministerio de Salud y Protección Social, la información requerida, relacionada con la prestación de los servicios de salud no incluidos en el Plan Obligatorio de Salud prestados a la población afiliada al Régimen Subsidiado y la ejecución de recursos destinados al subsidio de oferta.
(Artículo 12 del Decreto 196 de 2013)
ARTÍCULO 2.4.2.11. OBJETO. Los siguientes artículos tienen por objeto determinar el uso de los recursos establecidos en los artículos 6o y 8o de la Ley 1393 de 2010, recaudados a partir de la fecha de entrada en vigencia de dicha ley, y hasta el 31 de diciembre de 2010, y de los saldos de liquidación resultantes de la liquidación de los contratos suscritos para garantizar el aseguramiento de la población durante el período comprendido entre el 1o de octubre de 2009 y el 31 de marzo de 2011.
(Artículo 1o del Decreto 1124 de 2011)
ARTÍCULO 2.4.2.12. UTILIZACIÓN DE LOS RECURSOS DESTINADOS PARA LA SALUD EN LOS ARTÍCULOS 6o Y 8o DE LA LEY 1393 DE 2010. Los recursos recaudados por los departamentos y distritos en virtud de los artículos 6o y 8o de la Ley 1393 de 2010 a partir de la fecha de su vigencia y hasta el 31 de diciembre de 2010, serán utilizados por las entidades territoriales para la financiación de los servicios prestados a la población pobre en lo no cubierto por subsidios a la demanda, incluyendo la atención a la población pobre no asegurada.
(Artículo 2o del Decreto 1124 de 2011)
ARTÍCULO 2.4.2.13. UTILIZACIÓN DE SALDOS DE LIQUIDACIÓN DE LOS CONTRATOS PARA EL ASEGURAMIENTO EN EL RÉGIMEN SUBSIDIADO. Los saldos a favor de las entidades territoriales, resultantes de la liquidación de los contratos suscritos para garantizar el aseguramiento de la población durante el período comprendido entre el 1o de octubre de 2009 y el 31 de marzo de 2011, serán girados por los municipios al departamento al que pertenece. Estos recursos serán utilizados por los departamentos y distritos, de acuerdo con su competencia, para la financiación de servicios prestados a la población pobre en lo no cubierto por subsidios a la demanda.
(Artículo 3o del Decreto 1124 de 2011)
ARTÍCULO 2.4.2.14. CUOTAS DE RECUPERACIÓN. Son los dineros que debe pagar el usuario directamente a las Instituciones Prestadoras de Servicios de Salud en los siguientes casos:
1. Para la población indígena y la indigente no existirán cuotas de recuperación.
2. La población no afiliada al régimen subsidiado identificada en el nivel dos del Sisbén pagará un 10% del valor de los servicios sin exceder el equivalente a dos salarios mínimos mensuales legales vigentes.
3. Para la población identificada en el nivel 3 de Sisbén pagará hasta un máximo del 30% del valor de los servicios sin exceder el equivalente a tres salarios mínimos legales mensuales vigentes por la atención de un mismo evento.
4. Para las personas afiliadas al régimen subsidiado y que reciban atenciones por servicios no incluidas en el POS, pagarán de acuerdo con lo establecido en el numeral 2 del presente artículo.
5. La población con capacidad de pago pagará tarifa plena.
El máximo valor autorizado para las cuotas de recuperación se fijará de conformidad con las tarifas SOAT vigentes.
(Artículo 18 del Decreto 2357 de 1995)
ARTÍCULO 2.4.2.15. CUOTAS DE RECUPERACIÓN DE POBLACIÓN EN SITUACIÓN DE DESPLAZAMIENTO. A la población en situación de desplazamiento no le aplicará el cobro de cuotas de recuperación.
(Artículo 3o del Decreto 4877 de 2007)
REGLAS PARA ASEGURADORES Y PRESTADORES DE SERVICIOS DE SALUD.
SISTEMA OBLIGATORIO DE LA GARANTÍA DE LA CALIDAD DE LA ATENCIÓN EN SALUD.
DISPOSICIONES GENERALES.
ARTÍCULO 2.5.1.1.1. CAMPO DE APLICACIÓN. <Artículo modificado por el artículo 2 del Decreto 1599 de 2022. El nuevo texto es el siguiente:> Las disposiciones del presente título se aplicarán a los prestadores de servicios de salud, gestores farmacéuticos, las entidades promotoras de salud, las entidades adaptadas, las empresas de medicina prepagada y a las secretarias de salud departamentales, distritales y municipales de salud o entidad que haga sus veces.
Así mismo, a los prestadores de servicios de salud que operen exclusivamente en cualquiera de los regímenes de excepción contemplados en el artículo 279 de la Ley 100 de 1993 y la Ley 647 de 2001, se les aplicarán de manera obligatoria las disposiciones del Sistema Obligatorio de Garantía de Calidad de la Atención de Salud del Sistema General de Seguridad Social en Salud, de que trata este título, excepto a las instituciones del Sistema de Salud pertenecientes a las Fuerzas Militares y a la Policía Nacional, las cuales podrán acogerse de manera voluntaria al Sistema y de manera obligatoria, cuando quieran ofrecer la prestación de servicios de salud a Empresas Administradoras de Planes de Beneficios, EAPB, instituciones prestadoras de servicios de salud, o con entidades territoriales.
PARÁGRAFO. Salvo los servicios definidos por el Ministerio de Salud y Protección Social y para los cuales se establezcan estándares, no se aplicarán las normas del Sistema Obligatorio de Garantía de Calidad de la Atención de Salud del Sistema General de Seguridad Social en Salud a los bancos de sangre, a los procesos de los laboratorios de genética forense, a los bancos de semen de las unidades de biomedicina reproductiva y a todos los demás bancos de componentes anatómicos, así como a las demás entidades que producen insumos de salud y productos biológicos, correspondiendo de manera exclusiva al Instituto Nacional de Vigilancia de Medicamentos y Alimentos, Invima, de conformidad con lo señalado por el artículo 245 de la Ley 100 de 1993, la vigilancia sanitaria y el control de calidad de los productos y servicios que estas organizaciones prestan.
ARTÍCULO 2.5.1.1.2. SISTEMA OBLIGATORIO DE GARANTÍA DE CALIDAD PARA IPS INDÍGENAS. Las Instituciones Prestadoras de Servicios de Salud Indígenas (IPS) Indígenas, cumplirán con el Sistema Obligatorio de Garantía de Calidad de la Atención de Salud del Sistema General de Seguridad Social en Salud. El Ministerio de Salud y Protección Social lo ajustará a los usos, costumbres, y al modelo de atención especial indígena, en los servicios que lo requieran, para lo cual adelantará el proceso de concertación con las autoridades indígenas.
(Artículo 2o del Decreto 4972 de 2007)
ARTÍCULO 2.5.1.1.3. DEFINICIONES. Para efectos de la aplicación del presente Capítulo se establecen las siguientes definiciones:
1. Atención de salud. Se define como el conjunto de servicios que se prestan al usuario en el marco de los procesos propios del aseguramiento, así como de las actividades, procedimientos e intervenciones asistenciales en las fases de promoción y prevención, diagnóstico, tratamiento y rehabilitación que se prestan a toda la población.
2. Auditoría para el mejoramiento de la calidad de la atención de salud. Es el mecanismo sistemático y continuo de evaluación y mejoramiento de la calidad observada respecto de la calidad esperada de la atención de salud que reciben los usuarios.
3. Calidad de la atención de salud. Se entiende como la provisión de servicios de salud a los usuarios individuales y colectivos de manera accesible y equitativa, a través de un nivel profesional óptimo, teniendo en cuenta el balance entre beneficios, riesgos y costos, con el propósito de lograr la adhesión y satisfacción de dichos usuarios.
4. Condiciones de capacidad tecnológica y científica. Son los requisitos básicos de estructura y de procesos que deben cumplir los Prestadores de Servicios de Salud por cada uno de los servicios que prestan y que se consideran suficientes y necesarios para reducir los principales riesgos que amenazan la vida o la salud de los usuarios en el marco de la prestación del servicio de salud.
5. Empresas Administradoras de Planes de Beneficios (EAPB). Se consideran como tales, las Entidades Promotoras de Salud del Régimen Contributivo y del Régimen Subsidiado, Entidades Adaptadas y Empresas de Medicina Prepagada.
6. Prestadores de Servicios de Salud. Se consideran como tales, las Instituciones Prestadoras de Servicios de Salud, los Profesionales Independientes de Salud y los Servicios de Transporte Especial de Pacientes.
Para los efectos del presente Capítulo se consideran como instituciones prestadoras de servicios de salud a los grupos de práctica profesional que cuentan con infraestructura física para prestar servicios de salud.
7. Profesional independiente. Es toda persona natural egresada de un programa de educación superior de ciencias de la salud de conformidad con la Ley 30 de 1992 o las normas que la modifiquen, adicionen o sustituyan, con facultades para actuar de manera autónoma en la prestación del servicio de salud para lo cual podrá contar con personal de apoyo de los niveles de formación técnico y/o auxiliar.
8. Sistema Obligatorio de Garantía de Calidad de Atención en Salud del Sistema General de Seguridad Social en Salud (SOGCS). Es el conjunto de instituciones, normas, requisitos, mecanismos y procesos deliberados y sistemáticos que desarrolla el sector salud para generar, mantener y mejorar la calidad de los servicios de salud en el país.
9. Unidad sectorial de normalización en salud. Es una instancia técnica para la investigación, definición, análisis y concertación de normas técnicas y estándares de calidad de la atención de salud, autorizada por el Ministerio de Comercio, Industria y Turismo.
Los estándares de calidad propuestos por esta Unidad se considerarán recomendaciones técnicas de voluntaria aplicación por los actores del Sistema Obligatorio de Garantía de la Calidad de la Atención de Salud del Sistema General de Seguridad Social en Salud, los cuales podrán ser adoptados mediante acto administrativo por el Ministerio de Salud y Protección Social, en cuyo caso tendrán el grado de obligatoriedad que este defina.
(Artículo 2o del Decreto 1011 de 2006)
SISTEMA OBLIGATORIO DE GARANTÍA DE CALIDAD DE ATENCIÓN EN SALUD DEL SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD (SOGCS).
ARTÍCULO 2.5.1.2.1. CARACTERÍSTICAS DEL SOGCS. Las acciones que desarrolle el SOGCS se orientarán a la mejora de los resultados de la atención en salud, centrados en el usuario, que van más allá de la verificación de la existencia de estructura o de la documentación de procesos los cuales solo constituyen prerrequisito para alcanzar los mencionados resultados.
Para efectos de evaluar y mejorar la Calidad de la Atención de Salud, el SOGCS deberá cumplir con las siguientes características:
1. Accesibilidad. Es la posibilidad que tiene el usuario de utilizar los servicios de salud que le garantiza el Sistema General de Seguridad Social en Salud.
2. Oportunidad. Es la posibilidad que tiene el usuario de obtener los servicios que requiere, sin que se presenten retrasos que pongan en riesgo su vida o su salud. Esta característica se relaciona con la organización de la oferta de servicios en relación con la demanda y con el nivel de coordinación institucional para gestionar el acceso a los servicios.
3. Seguridad. Es el conjunto de elementos estructurales, procesos, instrumentos y metodologías basadas en evidencias científicamente probadas que propenden por minimizar el riesgo de sufrir un evento adverso en el proceso de atención de salud o de mitigar sus consecuencias.
4. Pertinencia. Es el grado en el cual los usuarios obtienen los servicios que requieren, con la mejor utilización de los recursos de acuerdo con la evidencia científica y sus efectos secundarios son menores que los beneficios potenciales.
5. Continuidad. Es el grado en el cual los usuarios reciben las intervenciones requeridas, mediante una secuencia lógica y racional de actividades, basada en el conocimiento científico.
(Artículo 3o del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.2.2. COMPONENTES DEL SOGCS. Tendrá como componentes los siguientes:
1. El Sistema Único de Habilitación.
2. La Auditoría para el Mejoramiento de la Calidad de la Atención de Salud.
3. El Sistema Único de Acreditación.
4. El Sistema de Información para la Calidad.
PARÁGRAFO 1o. El Ministerio de Salud y Protección Social ajustará periódicamente y de manera progresiva, los estándares que hacen parte de los diversos componentes del SOGCS, de conformidad con el desarrollo del país, con los avances del sector y con los resultados de las evaluaciones adelantadas por las Entidades Departamentales, Distritales de Salud y la Superintendencia Nacional de Salud.
PARÁGRAFO 2o. Las Entidades Promotoras de Salud, las Entidades Adaptadas, las Empresas de Medicina Prepagada, los Prestadores de Servicios de Salud y las Entidades Departamentales, Distritales y Municipales de Salud, están obligadas a generar y suministrar los datos requeridos para el funcionamiento de este Sistema, de conformidad con las directrices que imparta el Ministerio de Salud y Protección Social.
(Artículo 4o del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.2.3. ENTIDADES RESPONSABLES DEL FUNCIONAMIENTO DEL SOGCS. Las siguientes, son las entidades responsables del funcionamiento del SOGCS:
1. Ministerio de Salud y Protección Social. Desarrollará las normas de calidad, expedirá la reglamentación necesaria para la aplicación del presente Capítulo velará por su permanente actualización y por su aplicación para el beneficio de los usuarios, prestará asistencia técnica a los integrantes del Sistema con el propósito de orientarlos en el cumplimiento de sus responsabilidades y emitirá concepto en aspectos técnicos cuando lo soliciten las Entidades Territoriales y los prestadores de servicios de salud siempre que el Ministerio lo considere pertinente.
También corresponde al Ministerio de Salud y Protección Social velar por el establecimiento y mantenimiento de la compatibilidad del Sistema Obligatorio de Garantía de Calidad de la Atención de Salud con otros Sistemas de Gestión de Calidad.
2. Superintendencia Nacional de Salud. Ejercerá las funciones de vigilancia, inspección y control dentro del SOGCS y aplicará las sanciones en el ámbito de su competencia.
3. Entidades Departamentales y Distritales de Salud. En desarrollo de sus propias competencias, les corresponde cumplir y hacer cumplir en sus respectivas jurisdicciones, las disposiciones establecidas en el presente Título y en la reglamentación que para el efecto expida el Ministerio de Salud y Protección Social, divulgar las disposiciones contenidas en esta norma y brindar asistencia a los Prestadores de Servicios de Salud y los definidos como tales para el cabal cumplimiento de las normas relativas a la habilitación de las mismas.
4. Entidades Municipales de Salud. En desarrollo de sus propias competencias, les corresponde brindar asistencia técnica para implementar la Auditoría para el Mejoramiento de la Calidad de la Atención de Salud en los Prestadores de Servicios de Salud de su jurisdicción y también realizar la Auditoría para el Mejoramiento de la Calidad de la Atención de Salud a los Prestadores de Servicios de Salud, que prestan servicios de salud a la población no afiliada.
PARÁGRAFO. Lo previsto en el presente artículo se cumplirá sin perjuicio de que las entidades deban cumplir otras normas relacionadas con sistemas de calidad.
(Artículo 5o del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.2.4. ACTUALIZACIÓN DE LOS ESTÁNDARES DEL SOGCS. El Ministerio de Salud y Protección Social podrá ajustar periódicamente y de manera progresiva los estándares que hacen parte de los diversos componentes del SOGCS de acuerdo con los estudios y recomendaciones de la Unidad Sectorial de Normalización en Salud.
(Artículo 56 del Decreto 1011 de 2006)
NORMAS SOBRE HABILITACIÓN.
SISTEMA ÚNICO DE HABILITACIÓN.
ARTÍCULO 2.5.1.3.1.1. SISTEMA ÚNICO DE HABILITACIÓN. Es el conjunto de normas, requisitos y procedimientos mediante los cuales se establece, registra, verifica y controla el cumplimiento de las condiciones básicas de capacidad tecnológica y científica, de suficiencia patrimonial y financiera y de capacidad técnico-administrativa, indispensables para la entrada y permanencia en el Sistema, los cuales buscan dar seguridad a los usuarios frente a los potenciales riesgos asociados a la prestación de servicios y son de obligatorio cumplimiento por parte de los Prestadores de Servicios de Salud y las Entidades Administradoras de Planes de Beneficios.
(Artículo 6o del Decreto 1011 de 2006)
HABILITACIÓN DE PRESTADORES DE SERVICIO DE SALUD.
ARTÍCULO 2.5.1.3.2.1. CONDICIONES DE CAPACIDAD TECNOLÓGICA Y CIENTÍFICA. <Artículo modificado por el artículo 3 del Decreto 1599 de 2022. El nuevo texto es el siguiente:> Las condiciones de capacidad tecnológica y científica del Sistema Único de Habilitación para Prestadores de Servicios de Salud serán los estándares de habilitación establecidos por el Ministerio de Salud y Protección Social.
PARÁGRAFO. Los profesionales independientes que prestan servicios de salud sólo estarán obligados a cumplir con las normas relativas a la capacidad tecnológica y científica.
ARTÍCULO 2.5.1.3.2.2. CONDICIONES DE SUFICIENCIA PATRIMONIAL Y FINANCIERA. Es el cumplimiento de las condiciones que posibilitan la estabilidad financiera de las Instituciones Prestadoras de Servicios de Salud en el mediano plazo, su competitividad dentro del área de influencia, liquidez y cumplimiento de sus obligaciones en el corto plazo.
PARÁGRAFO. El Ministerio de Salud y Protección Social establecerá los requisitos y los procedimientos para que las Entidades Departamentales y Distritales de Salud puedan valorar la suficiencia patrimonial de las Instituciones Prestadoras de Servicios de Salud.
(Artículo 8o del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.3. CONDICIONES DE CAPACIDAD TÉCNICO-ADMINISTRATIVA. Son condiciones de capacidad técnico-administrativa para una Institución Prestadora de Servicios de Salud, las siguientes:
1. El cumplimiento de los requisitos legales exigidos por las normas vigentes con respecto a su existencia y representación legal, de acuerdo con su naturaleza jurídica.
2. El cumplimiento de los requisitos administrativos y financieros que permitan demostrar que la Institución Prestadora de Servicios de Salud cuenta con un sistema contable para generar estados financieros según las normas contables vigentes.
(Artículo 9o del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.4. REGISTRO ESPECIAL DE PRESTADORES DE SERVICIOS DE SALUD. Es la base de datos de las Entidades Departamentales y Distritales de Salud, en la cual se efectúa el registro de los Prestadores de Servicios de Salud que se encuentren habilitados y es consolidada por parte del Ministerio de Salud y Protección Social.
De conformidad con lo señalado por el artículo 56 de la Ley 715 de 2001, las Entidades Departamentales y Distritales de Salud realizarán el proceso de inscripción en el Registro Especial de Prestadores de Servicios de Salud.
(Artículo 10 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.5. FORMULARIO DE INSCRIPCIÓN EN EL REGISTRO ESPECIAL DE PRESTADORES DE SERVICIOS DE SALUD. Los Prestadores de Servicios de Salud presentarán el formulario de inscripción en el Registro Especial de Prestadores de Servicios de Salud ante las Entidades Departamentales y Distritales de Salud correspondientes para efectos de su inscripción en el Registro Especial de Prestadores de Servicios de Salud. A través de dicho formulario, se declarará el cumplimiento de las condiciones de habilitación contempladas en el presente Título. El Ministerio de Salud y Protección Social establecerá las características del formulario.
(Artículo 11 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.6. AUTOEVALUACIÓN DEL CUMPLIMIENTO DE LAS CONDICIONES PARA LA HABILITACIÓN. De manera previa a la presentación del formulario de inscripción de que trata el artículo anterior del presente decreto, los Prestadores de Servicios de Salud deberán realizar una autoevaluación de las condiciones exigidas para la habilitación, con el fin de verificar su pleno cumplimiento. En caso de identificar deficiencias en el cumplimiento de tales condiciones, los Prestadores de Servicios de Salud deberán abstenerse de prestar el servicio hasta tanto realicen los ajustes necesarios para el cumplimiento de los requisitos.
El prestador que declare un servicio, es el responsable del cumplimiento de todos los estándares aplicables al servicio que inscribe, independientemente de que para su funcionamiento concurran diferentes organizaciones o personas para aportar en el cumplimiento de los estándares.
Cuando un Prestador de Servicios de Salud se encuentre en imposibilidad de cumplir con las condiciones para la habilitación, deberá abstenerse de ofrecer o prestar los servicios en los cuales se presente esta situación.
(Artículo 12 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.7. INSCRIPCIÓN EN EL REGISTRO ESPECIAL DE PRESTADORES DE SERVICIOS DE SALUD. Es el procedimiento mediante el cual el Prestador de Servicios de Salud, luego de efectuar la autoevaluación y habiendo constatado el cumplimiento de las condiciones para la habilitación, radica el formulario de inscripción de que trata el artículo 2.5.1.3.2.5 de la presente Sección y los soportes que para el efecto establezca el Ministerio de Salud y Protección Social, ante la Entidad Departamental o Distrital de Salud correspondiente, para efectos de su incorporación en el Registro Especial de Prestadores de Servicios de Salud.
La Entidad Departamental o Distrital de Salud efectuará el trámite de inscripción de manera inmediata, previa revisión del diligenciamiento del formulario de inscripción. La revisión detallada de los soportes entregados será posterior al registro especial de prestadores de servicios de salud, de conformidad con lo dispuesto en el artículo 2.5.1.3.2.13 de la presente Sección.
A partir de la radicación de la inscripción en la Entidad Departamental o Distrital de Salud, el Prestador de Servicios de Salud se considera habilitado para ofertar y prestar los servicios declarados.
PARÁGRAFO 1o. Cuando un Prestador de Servicios de Salud preste sus servicios a través de dos (2) o más sedes dentro de la misma jurisdicción Departamental o Distrital, deberá diligenciar un solo formulario de inscripción.
Cuando un Prestador de Servicios de Salud preste sus servicios a través de dos o más sedes dentro de dos (2) o más Departamentos o Distritos, deberá presentar el formulario de inscripción en cada una de las jurisdicciones Departamentales o Distritales de Salud en las cuales presta los servicios, declarando en cada una, una sede como principal.
PARÁGRAFO 2o. El Prestador de Servicios de Salud deberá declarar en el formulario de inscripción en el Registro Especial de Prestadores de Servicios de Salud, los servicios que se prestan en forma permanente. La inobservancia de esta disposición se considera equivalente a la prestación de servicios no declarados en el Registro Especial de Prestadores de Servicios de Salud y dará lugar a la aplicación de las sanciones establecidas en los artículos 577 de la Ley 9ª de 1979.
Para el caso de los servicios prestados en forma esporádica, el Prestador de Servicios de Salud deberá informar de esta situación a la Entidad Departamental o Distrital de Salud correspondiente, la cual realizará visitas en fecha y lugar acordados con el prestador, con el fin de verificar el cumplimiento de las condiciones establecidas para dichos servicios, ordenando su suspensión si los mismos no cumplen con los estándares establecidos, de conformidad con lo previsto en el artículo 576 de la Ley 09 de 1979 y las normas que las modifiquen o sustituyan.
(Artículo 13 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.8. TÉRMINO DE VIGENCIA DE LA INSCRIPCIÓN EN EL REGISTRO ESPECIAL DE PRESTADORES DE SERVICIOS DE SALUD. La inscripción de cada Prestador en el Registro Especial de Prestadores de Servicios de Salud, tendrá un término de vigencia de cuatro (4) años, contados a partir de la fecha de su radicación ante la Entidad Departamental o Distrital de Salud correspondiente.
Los prestadores de servicios de salud una vez se cumpla la vigencia de su habilitación podrán renovarla, de acuerdo con los lineamientos que defina el Ministerio de Protección Social.
(Artículo 14 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.9. OBLIGACIONES DE LOS PRESTADORES DE SERVICIOS DE SALUD RESPECTO DE LA INSCRIPCIÓN EN EL REGISTRO ESPECIAL DE PRESTADORES DE SERVICIOS DE SALUD. Los Prestadores de Servicios de Salud son responsables por la veracidad de la información contenida en el formulario de inscripción y estarán obligados a mantener las condiciones de habilitación declaradas durante el término de su vigencia, a permitir el ingreso de la autoridad competente para llevar a cabo la respectiva verificación, a facilitar la verificación, a renovar la Inscripción en el Registro Especial de Prestadores de Servicios de Salud cuando este pierda su vigencia o cuando haya cambios en lo declarado, conforme a lo dispuesto en el artículo anterior y a presentar las novedades correspondientes, en los casos previstos en el artículo siguiente.
(Artículo 15 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.10. REPORTE DE NOVEDADES. Con el propósito de mantener actualizado el Registro Especial de Prestadores de Servicios de Salud, el Ministerio de Salud y Protección Social establecerá el "Formulario de Reporte de Novedades", a través del cual se efectuará la actualización de dicho registro por parte de la Entidad Departamental o Distrital de Salud en su respectiva jurisdicción.
PARÁGRAFO. Dentro de los primeros cinco (5) días hábiles siguientes al vencimiento de cada trimestre, las Entidades Departamentales y Distritales de Salud remitirán al Ministerio de Salud y Protección Social, la información correspondiente a las novedades presentadas en el Registro Especial de Prestadores de Servicios de Salud durante cada trimestre. La información remitida debe incluir las sanciones impuestas de conformidad con las normas legales vigentes, así como los procesos de investigación en curso y las medidas de seguridad impuestas y levantadas.
Es responsabilidad de las Entidades Departamentales de Salud remitir trimestralmente a los municipios de su jurisdicción, la información relacionada con el estado de habilitación de los Prestadores de Servicios de Salud, de sus correspondientes áreas de influencia.
Las Direcciones Municipales de Salud deben realizar de manera permanente una búsqueda activa de los Prestadores de Servicios de Salud que operan en sus respectivas jurisdicciones, con el propósito de informar a las Entidades Departamentales y ellas verificarán que la información contenida en el Registro Especial de Prestadores de Servicios de Salud responda a la realidad de su inscripción, garantizando así el cumplimiento permanente de las condiciones de habilitación.
(Artículo 16 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.11. ADMINISTRACIÓN DEL REGISTRO ESPECIAL DE PRESTADORES DE SERVICIOS DE SALUD. De conformidad con las disposiciones consagradas en el presente Título y de acuerdo con las directrices que imparta el Ministerio de Salud y Protección Social, las Entidades Departamentales y Distritales de Salud, en sus respectivas jurisdicciones, serán responsables de la administración de la base de datos que contenga el Registro Especial de Prestadores de Servicios de Salud.
(Artículo 17 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.12. CONSOLIDACIÓN DEL REGISTRO ESPECIAL DE PRESTADORES DE SERVICIOS DE SALUD. Corresponde al Ministerio de Salud y Protección Social conformar y mantener actualizada para el ámbito nacional, la base de datos del Registro Especial de Prestadores de Servicios de Salud, consolidada a partir de los reportes que envíen las Entidades Departamentales y Distritales de Salud, de conformidad con lo establecido en el presente Título.
(Artículo 18 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.13. VERIFICACIÓN DEL CUMPLIMIENTO DE LAS CONDICIONES PARA LA HABILITACIÓN. Las Entidades Departamentales y Distritales de Salud serán las responsables de verificar el cumplimiento de las condiciones exigibles a los Prestadores de Servicios de Salud en lo relativo a las condiciones de capacidad técnico-administrativa y de suficiencia patrimonial y financiera, las cuales se evaluarán mediante el análisis de los soportes aportados por la Institución Prestadora de Servicios de Salud, de conformidad con los artículos 2.5.1.3.2.2 y 2.5.1.3.2.3 de la presente Sección.
En relación con las condiciones de capacidad tecnológica y científica, la verificación del cumplimiento de los estándares de habilitación establecidos por el Ministerio de Salud y Protección Social, se realizará conforme al plan de visitas que para el efecto establezcan las Entidades Departamentales y Distritales de Salud, de acuerdo con lo dispuesto en el artículo 2.5.1.3.2.15 de la presente Sección.
(Artículo 19 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.14. EQUIPOS DE VERIFICACIÓN. Las Entidades Departamentales y Distritales de Salud deben contar con un equipo humano de carácter interdisciplinario, responsable de la administración del Registro Especial de Prestadores de Servicios de Salud y de la verificación del cumplimiento de las condiciones para la habilitación, así como de las demás actividades relacionadas con este proceso, de conformidad con los lineamientos, perfiles y experiencia contenidos en el Manual o instrumento de Procedimientos para Habilitación definido por el Ministerio de Salud y Protección Social.
Todos los verificadores deberán recibir previamente la capacitación y el entrenamiento técnico necesarios por parte del Ministerio de Salud y Protección Social o de las Entidades Departamentales y Distritales de Salud en convenio con alguna entidad educativa la cual será la responsable de garantizar la calidad de dicho entrenamiento.
(Artículo 20 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.15. PLAN DE VISITAS. Las Entidades Departamentales y Distritales de Salud deben elaborar y ejecutar un plan de visitas para verificar que todos los Prestadores de Servicios de Salud de su jurisdicción, cumplan con las condiciones tecnológicas y científicas, técnico-administrativas y suficiencia patrimonial y financiera de habilitación, que les son exigibles. De tales visitas, se levantarán las actas respectivas y los demás soportes documentales adoptados para este proceso.
PARÁGRAFO. Las visitas de verificación podrán ser realizadas mediante contratación externa, acompañadas por un funcionario capacitado de la Entidad Departamental o Distrital de Salud, previo cumplimiento de las condiciones establecidas en el artículo anterior y las metas periódicas de visitas que determine el Ministerio de Salud y Protección Social.
Las Entidades Territoriales deberán realizar al menos una visita de verificación de cumplimiento de los requisitos de habilitación a cada prestador, durante los cuatro (4) años de vigencia del registro de habilitación.
(Artículo 21 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.16. PLANES DE CUMPLIMIENTO. Los Prestadores de Servicios de Salud deben cumplir con los estándares de habilitación y no se aceptará la suscripción de planes de cumplimiento para dichos efectos.
(Artículo 22 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.17. CERTIFICACIÓN DE CUMPLIMIENTO DE LAS CONDICIONES PARA LA HABILITACIÓN. La Entidad Departamental o Distrital de Salud, una vez efectuada la verificación del cumplimiento de todas las condiciones de habilitación aplicables al Prestador de Servicios de Salud, enviará en un plazo de quince (15) días hábiles contados a partir de la fecha de la visita, la "'Certificación de Cumplimiento de las Condiciones para la Habilitación", en la que informa a dicho Prestador de Servicios de Salud que existe verificación de conformidad de las condiciones.
PARÁGRAFO. Las Entidades Departamentales y Distritales de Salud no podrán negar la certificación por el incumplimiento de normas distintas a las que se exigen para la habilitación.
(Artículo 23 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.18. REVOCATORIA DE LA HABILITACIÓN. La Entidad Departamental o Distrital de Salud podrá revocar la habilitación obtenida, mediante la inscripción en el Registro Especial de Prestadores de Servicios de Salud, cuando se incumpla cualquiera de las condiciones o requisitos previstos para su otorgamiento, respetando el debido proceso.
(Artículo 24 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.19. INFORMACIÓN A LOS USUARIOS. Los prestadores de servicios de salud fijarán en lugares visibles al público, el distintivo que defina el Ministerio de Salud y Protección Social, mediante el cual se identifique que los servicios que ofrece se encuentren habilitados. Igualmente mantendrán en lugar visible al público el certificado de habilitación una vez haya sido expedido.
(Artículo 25 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.3.2.20. RESPONSABILIDADES PARA CONTRATAR. Para efectos de contratar la prestación de servicios de salud el contratante verificará que el prestador esté inscrito en el registro especial de prestadores de servicios de salud. Para tal efecto la Entidad Departamental y Distrital establecerá los mecanismos para suministrar esta información.
Si durante la ejecución del contrato se detecta el incumplimiento de las condiciones de habilitación, el Contratante deberá informar a la Dirección Departamental o Distrital de Salud quien contará con un plazo de sesenta (60) días calendario para adoptar las medidas correspondientes. En el evento en que no se pueda mantener la habilitación la Entidad Departamental o Distrital de Salud lo informará al contratante, quien deberá abstenerse de prestar los servicios de salud con entidades no habilitadas.
(Artículo 26 del Decreto 1011 de 2006)
AUDITORÍA PARA EL MEJORAMIENTO DE LA CALIDAD DE LA ATENCIÓN DE SALUD.
ARTÍCULO 2.5.1.4.1. AUDITORÍA PARA EL MEJORAMIENTO DE LA CALIDAD DE LA ATENCIÓN DE SALUD. Los programas de auditoría deberán ser concordantes con la intencionalidad de los estándares de acreditación y superiores a los que se determinan como básicos en el Sistema único de Habilitación.
Los procesos de auditoría serán obligatorios para las Entidades Departamentales, Distritales y Municipales de Salud, las Instituciones Prestadoras de Servicios de Salud y las EAPB.
La auditoría para el Mejoramiento de la Calidad de la Atención de Salud implica:
1. La realización de actividades de evaluación, seguimiento y mejoramiento de procesos definidos como prioritarios.
2. La comparación entre la calidad observada y la calidad esperada, la cual debe estar previamente definida mediante guías y normas técnicas, científicas y administrativas.
3. La adopción por parte de las instituciones de medidas tendientes a corregir las desviaciones detectadas con respecto a los parámetros previamente establecidos y a mantener las condiciones de mejora realizadas.
PARÁGRAFO. Para todos los efectos de este Título debe entenderse que la Auditoría para el Mejoramiento de la Calidad de la Atención de Salud incluye el concepto de Auditoría Médica a que se refiere el artículo 227 de la Ley 100 de 1993 y las normas que lo modifiquen o sustituyan.
(Artículo 32 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.4.2. NIVELES DE OPERACIÓN DE LA AUDITORÍA PARA EL MEJORAMIENTO DE LA CALIDAD DE LOS SERVICIOS DE SALUD. En cada una de las entidades obligadas a desarrollar procesos de Auditoría para el Mejoramiento de la Calidad de los Servicios de Salud, el modelo que se aplique operará en los siguientes niveles:
1. Autocontrol. Cada miembro de la entidad planea, ejecuta, verifica y ajusta los procedimientos en los cuales participa, para que estos sean realizados de acuerdo con los estándares de calidad definidos por la normatividad vigente y por la organización.
2. Auditoría Interna. Consiste en una evaluación sistemática realizada en la misma institución, por una instancia externa al proceso que se audita. Su propósito es contribuir a que la institución adquiera la cultura del autocontrol.
Este nivel puede estar ausente en aquellas entidades que hayan alcanzado un alto grado de desarrollo del autocontrol, de manera que este sustituya la totalidad de las acciones que debe realizar la auditoría interna.
3. Auditoría Externa. Es la evaluación sistemática llevada a cabo por un ente externo a la institución evaluada. Su propósito es verificar la realización de los procesos de auditoría interna y autocontrol, implementando el modelo de auditoria de segundo orden. Las entidades que se comporten como compradores de servicios de salud deberán desarrollar obligatoriamente la auditoría en el nivel de auditoría externa.
(Artículo 33 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.4.3. TIPOS DE ACCIONES. El modelo de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud se lleva a cabo a través de tres tipos de acciones:
1. Acciones Preventivas. Conjunto de procedimientos, actividades y/o mecanismos de auditoría sobre los procesos prioritarios definidos por la entidad, que deben realizar las personas y la organización, en forma previa a la atención de los usuarios para garantizar la calidad de la misma.
2. Acciones de Seguimiento. Conjunto de procedimientos, actividades y/o mecanismos de auditoría, que deben realizar las personas y la organización a la prestación de sus servicios de salud, sobre los procesos definidos como prioritarios, para garantizar su calidad.
3. Acciones Coyunturales. Conjunto de procedimientos, actividades y/o mecanismos de auditoría que deben realizar las personas y la organización retrospectivamente, para alertar, informar y analizar la ocurrencia de eventos adversos durante los procesos de atención de salud y facilitar la aplicación de intervenciones orientadas a la solución inmediata de los problemas detectados y a la prevención de su recurrencia.
(Artículo 34 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.4.4. ÉNFASIS DE LA AUDITORÍA SEGÚN TIPOS DE ENTIDAD. El Modelo de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud será implantado de conformidad con los ámbitos de acción de las diversas entidades y con énfasis en los aspectos que según el tipo de entidad se precisan a continuación:
1. EAPB. Estas entidades deberán adoptar criterios, indicadores y estándares que les permitan precisar los parámetros de calidad esperada en sus procesos de atención, con base en los cuales se adelantarán acciones preventivas, de seguimiento y coyunturales consistentes en la evaluación continua y sistemática de la concordancia entre tales parámetros y los resultados obtenidos, para propender por el cumplimiento de sus funciones de garantizar el acceso, seguridad, oportunidad, pertinencia y continuidad de la atención y la satisfacción de los usuarios.
2. Instituciones Prestadoras de Servicios de Salud. Estas instituciones deberán adoptar criterios, indicadores y estándares que les permitan precisar los parámetros de calidad esperada en sus procesos de atención, con base en los cuales se adelantarán las acciones preventivas, de seguimiento y coyunturales consistentes en la evaluación continua y sistemática de la concordancia entre tales parámetros y los resultados obtenidos, para garantizar los niveles de calidad establecidos en las normas legales e institucionales.
3. Entidades Departamentales, Distritales y Municipales de Salud. Estas entidades deberán asesorar a las EAPB y a las Instituciones Prestadoras de Servicios de Salud, en la implementación de los programas de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud, con el propósito de fomentar el mejoramiento de la calidad de los servicios de salud en su jurisdicción. De igual manera, cuando obren como compradores de servicios para la población pobre en lo no cubierto con subsidios a la demanda, las Entidades Departamentales, Distritales y Municipales de Salud deberán adoptar un Programa de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud.
PARÁGRAFO. Este modelo se aplicará con base en las pautas indicativas expedidas por el Ministerio de Salud y Protección Social.
(Artículo 35 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.4.5. PROCESOS DE AUDITORÍA EN LAS EAPB. Las EAPB establecerán un Programa de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud que comprenda como mínimo, los siguientes procesos:
1. Autoevaluación de la Red de Prestadores de Servicios de Salud. La entidad evaluará sistemáticamente la suficiencia de su red, el desempeño del sistema de referencia y contrarreferencia, garantizará que todos los prestadores de su red de servicios estén habilitados y que la atención brindada se dé con las características establecidas en el artículo 2.5.1.2.1 de este Título.
2. Atención al Usuario. La entidad evaluará sistemáticamente la satisfacción de los usuarios con respecto al ejercicio de sus derechos, al acceso, oportunidad y a la calidad de sus servicios.
(Artículo 36 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.4.6. PROCESOS DE AUDITORÍA EN LAS INSTITUCIONES PRESTADORAS DE SERVICIOS DE SALUD. Estas entidades deberán establecer un Programa de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud, que comprenda como mínimo, los siguientes procesos:
1. Autoevaluación del Proceso de Atención de Salud. La entidad establecerá prioridades para evaluar sistemáticamente los procesos de atención a los usuarios desde el punto de vista del cumplimiento de las características de calidad a que hace referencia el artículo 2.5.1.2.1 del presente Título.
2. Atención al Usuario. La entidad evaluará sistemáticamente la satisfacción de los usuarios con respecto al ejercicio de sus derechos y a la calidad de los servicios recibidos.
(Artículo 37 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.4.7. PROCESOS DE AUDITORÍA EXTERNA DE LAS EAPB SOBRE LOS PRESTADORES DE SERVICIOS DE SALUD. Las EAPB incorporarán en sus Programas de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud, procesos de auditoría externa que les permitan evaluar sistemáticamente los procesos de atención a los usuarios por parte de los Prestadores de Servicios de Salud. Esta evaluación debe centrarse en aquellos procesos definidos como prioritarios y en los criterios y métodos de evaluación previamente acordados entre la entidad y el prestador y deben contemplar las características establecidas en el artículo 2.5.1.2.1 del presente Título.
(Artículo 38 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.4.8. PROCESOS DE AUDITORÍA EN LAS ENTIDADES DEPARTAMENTALES, DISTRITALES Y MUNICIPALES DE SALUD. Las entidades departamentales, distritales y municipales de salud en su condición de compradores de servicios de salud para la población pobre en lo no cubierto con subsidios a la demanda, establecerán un Programa de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud sobre los mismos procesos contemplados para las EAPB. Para los procesos de auditoría externa sobre los Prestadores de Servicios de Salud se les aplicarán las disposiciones contempladas para las EAPB.
De igual manera, les corresponde asesorar a las EAPB y a los Prestadores de Servicios de Salud, sobre los procesos de Auditoría para el Mejoramiento de la Calidad de la Atención en Salud.
(Artículo 39 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.4.9. RESPONSABILIDAD EN EL EJERCICIO DE LA AUDITORÍA. La Auditoría para el Mejoramiento de la Calidad de la Atención en Salud debe ejercerse tomando como primera consideración la salud y la integridad del usuario y en ningún momento, el auditor puede poner en riesgo con su decisión la vida o integridad del paciente.
(Artículo 40 del Decreto 1011 de 2006)
SISTEMA DE INFORMACIÓN PARA LA CALIDAD.
ARTÍCULO 2.5.1.5.1. SISTEMA DE INFORMACIÓN PARA LA CALIDAD. El Ministerio de Salud y Protección Social diseñará e implementará un "Sistema de Información para la Calidad" con el objeto de estimular la competencia por calidad entre los agentes del sector que al mismo tiempo, permita orientar a los usuarios en el conocimiento de las características del sistema, en el ejercicio de sus derechos y deberes y en los niveles de calidad de los Prestadores de Servicios de Salud y de las EAPB, de manera que puedan tomar decisiones informadas en el momento de ejercer los derechos que para ellos contempla el Sistema General de Seguridad Social en Salud.
El Ministerio de Salud y Protección Social incluirá en su página web los datos del Sistema de Información para la Calidad con el propósito de facilitar al público el acceso en línea sobre esta materia.
(Artículo 45 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.5.2. OBJETIVOS DEL SISTEMA DE INFORMACIÓN PARA LA CALIDAD. Son objetivos del Sistema de Información para la Calidad, los siguientes:
1. Monitorear. Hacer seguimiento a la calidad de los servicios para que los actores, las entidades directivas y de inspección, vigilancia y control del Sistema realicen el monitoreo y ajuste del SOGCS.
2. Orientar. Contribuir a orientar el comportamiento de la población general para la selección de la EAPB y/o la Institución Prestadora de Servicios, por parte de los usuarios y demás agentes, con base en información sobre su calidad.
3. Referenciar. Contribuir a la referenciación competitiva sobre la calidad de los servicios entre las EAPB y las Instituciones Prestadoras de Servicios.
4. Estimular. Propende por apoyar e incentivar la gestión de la calidad basada en hechos y datos.
(Artículo 46 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.5.3. PRINCIPIOS DEL SISTEMA DE INFORMACIÓN PARA LA CALIDAD. Son principios del Sistema de Información para la Calidad, los siguientes:
1. Gradualidad. La información que debe entregarse será desarrollada e implementada de manera progresiva en lo relacionado con el tipo de información que se recolectará y se ofrecerá a los usuarios.
2. Sencillez. La información se presentará de manera que su capacidad sea comprendida y asimilada por la población.
3. Focalización. La información estará concentrada en transmitir los conceptos fundamentales relacionados con los procesos de toma de decisiones de los usuarios para la selección de EAPB y de Institución Prestadora de Servicios de Salud de la red con base en criterios de calidad.
4. Validez y confiabilidad. La información será válida en la medida en que efectivamente presente aspectos centrales de la calidad y confiable en cuanto mide calidad en todas las instancias en las cuales sea aplicada.
5. Participación. En el desarrollo e implementación de la información participarán de manera activa las entidades integrantes del Sistema General de Seguridad Social en Salud.
6. Eficiencia. Debe recopilarse solamente la información que sea útil para la evaluación y mejoramiento de la calidad de la atención en salud y debe utilizarse la información que sea recopilada.
(Artículo 47 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.5.4. DATOS PARA EL SOGCS. Las EAPB, las Direcciones Departamentales y Distritales de Salud y los Prestadores de Servicios de Salud, están obligados a generar y suministrar los datos requeridos para el funcionamiento del SOGCS, de conformidad con las directrices que imparta el Ministerio de Salud y Protección Social.
PARÁGRAFO. El Ministerio de Salud y Protección Social establecerá los indicadores de calidad del SOGCS que serán de obligatorio reporte por parte de las instituciones obligadas al cumplimiento del presente Título.
(Artículo 48 del Decreto 1011 de 2006)
SISTEMA ÚNICO DE ACREDITACIÓN.
ARTÍCULO 2.5.1.6.1. OBJETO. El presente Capítulo tiene por objeto dictar disposiciones y realizar ajustes al Sistema Único de Acreditación en Salud, como componente del Sistema Obligatorio de Garantía de Calidad de la Atención de Salud, así como definir reglas para su operación en los Sistemas Generales de Seguridad Social en Salud y Riesgos Laborales.
(Artículo 1o del Decreto 903 de 2014)
ARTÍCULO 2.5.1.6.2. CAMPO DE APLICACIÓN. Las disposiciones contenidas en este Capítulo se aplicarán a las instituciones prestadoras de servicios de salud, a las Entidades Promotoras de Salud, a las Entidades Administradoras de Riesgos Laborales y a las Instituciones Prestadoras de Servicios de Salud que presten servicios de salud ocupacional, que voluntariamente decidan acogerse al proceso de acreditación aquí previsto.
(Artículo 2o del Decreto 903 de 2014)
ARTÍCULO 2.5.1.6.3. ENTIDADES DEPARTAMENTALES, DISTRITALES Y MUNICIPALES DE SALUD. En el marco del Sistema Obligatorio de Garantía de Calidad de la Atención de Salud, se entiende que las Entidades Departamentales, Distritales y Municipales de Salud alcanzan el nivel superior de calidad con la certificación en la Norma Técnica de Calidad de la Gestión Pública NTCGP 1000:2009 o las normas que la modifiquen, adicionen o sustituyan, en concordancia con lo dispuesto en la Ley 872 de 2003.
(Artículo 3o del Decreto 903 de 2014)
ARTÍCULO 2.5.1.6.4. PRINCIPIOS. El Sistema Único de Acreditación en Salud se orientará por los siguientes principios:
1. Gradualidad. El nivel de exigencia del cumplimiento de los estándares de los Manuales del Sistema Único de Acreditación en Salud aprobados, será creciente en el tiempo, con el propósito de propender por el mejoramiento continuo de la calidad de la atención en salud.
2. Manejo de información. La información que se genere en el proceso de acreditación se sujetará a las condiciones establecidas entre la entidad acreditadora y las entidades que adelanten el proceso de acreditación.
3. Integralidad: La acreditación solo podrá obtenerse cuando en todos los procesos de la entidad interesada se apliquen los estándares de acreditación que les corresponda, dado el ámbito institucional de dicha acreditación.
(Artículo 4o del Decreto 903 de 2014)
ARTÍCULO 2.5.1.6.5. SISTEMA ÚNICO DE ACREDITACIÓN EN SALUD. Entiéndase como Sistema Único de Acreditación en Salud, el conjunto de procesos, procedimientos y herramientas de implementación voluntaria y periódica por parte de las entidades a las que se refiere el artículo 2.5.1.6.2 del presente Capítulo, los cuales están destinados a comprobar el cumplimiento gradual de niveles de calidad superiores a los requisitos mínimos obligatorios, para la atención en salud, bajo la dirección del Estado y la inspección, vigilancia y control de la Superintendencia Nacional de Salud. Dicho sistema se regirá por lo dispuesto en el presente Capítulo, así como por la reglamentación que para su desarrollo e implementación expida el Ministerio de Salud y Protección Social.
PARÁGRAFO. Las entidades a que se refiere el artículo 2.5.1.6.2 del presente Capítulo, deberán contar con la certificación que expida la entidad competente, del cumplimiento de los requisitos mínimos obligatorios que les aplican, como condición para acceder a la acreditación.
(Artículo 5o del Decreto 903 de 2014)
ARTÍCULO 2.5.1.6.6. ENTIDADES ACREDITADORAS Y REQUISITOS. El Sistema Único de Acreditación en Salud solo podrá ser operado por entidades nacionales que cumplan los siguientes requisitos:
1. Estar acreditada por la International Society for Quality in Healthcare (Isqua), para lo cual aportarán fotocopia de la certificación que les haya expedido dicha entidad, en la que se verifique la vigencia del término de la acreditación.
2. Contar con experiencia mínima de cinco (5) años en la acreditación de entidades del sector salud en Colombia, para lo cual aportarán certificación expedida por las entidades del referido sector, en las que se evidencien los procesos desarrollados para el logro de la acreditación y el término de duración de los mismos.
(Artículo 6o del Decreto 903 de 2014)
ARTÍCULO 2.5.1.6.7. TRÁMITE DE REGISTRO. Las entidades nacionales que cumplan los requisitos establecidos en el artículo anterior y que se encuentren interesadas en actuar como entidades acreditadoras del Sistema Único de Acreditación en Salud, deberán efectuar, por escrito, manifestación en tal sentido ante el Ministerio de Salud y Protección Social, anexando para el efecto los documentos correspondientes. Cuando del estudio de estos documentos se evidencie el cumplimiento de dichos requisitos, el Ministerio de Salud y Protección Social procederá, dentro de los cinco (5) días siguientes a su recibo, a inscribir la respectiva entidad en el Registro Especial de Acreditadores en Salud de que trata el artículo siguiente y a comunicarle tal inscripción, momento desde el cual la entidad entrará a operar como acreditadora del Sistema Único de Acreditación en Salud.
Si del estudio de los documentos presentados por el solicitante se evidencia incumplimiento de los requisitos a que se refiere el artículo anterior, el Ministerio de Salud y Protección Social no procederá a la inscripción en el Registro Especial de Acreditadores en Salud de lo cual informará al interesado.
(Artículo 7o del Decreto 903 de 2014)
ARTÍCULO 2.5.1.6.8. REGISTRO ESPECIAL DE ACREDITADORES EN SALUD. El Registro Especial de Acreditadores en Salud es la base de datos del Ministerio de Salud y Protección Social en la que, previa verificación por parte de este del cumplimiento de los requisitos a que refiere el artículo 2.5.1.6.6 del presente Capítulo, se registran las entidades que pueden operar el Sistema Único de Acreditación en Salud.
(Artículo 8o del Decreto 903 de 2014)
ARTÍCULO 2.5.1.6.9. RECTORÍA DEL SISTEMA ÚNICO DE ACREDITACIÓN EN SALUD. La rectoría del Sistema Único de Acreditación en Salud estará a cargo del Ministerio de Salud y Protección Social, quien para el efecto, deberá:
1. Adoptar las estrategias necesarias para el fortalecimiento del Sistema Único de Acreditación en Salud.
2. Definir y adoptar los estándares del Sistema Único de Acreditación en Salud.
3. Conformar un sistema de referenciación competitiva para promover las experiencias exitosas de las entidades que en el marco de lo dispuesto en el presente Capítulo, se acrediten.
4. Establecer los incentivos a otorgar a las entidades que obtengan la acreditación.
5. Efectuar recomendaciones a las entidades acreditadoras, previo al otorgamiento de la acreditación.
6. Adelantar las demás actuaciones que se requieran para la operatividad y funcionamiento del Sistema Único de Acreditación en Salud.
PARÁGRAFO. Para efectos de lo dispuesto en el presente artículo, el Ministerio de Salud y Protección Social podrá apoyarse en una instancia técnica con la participación de expertos en temas de gestión, evaluación y mejoramiento de la calidad en salud, conformada por el Ministro de Salud y Protección Social.
(Artículo 9o del Decreto 903 de 2014)
ARTÍCULO 2.5.1.6.10. CICLO DE LA ACREDITACIÓN EN SALUD. El ciclo de la acreditación en salud contempla los siguientes procesos: (i) la selección por parte de las entidades a que refiere el artículo 2.5.1.6.2 del presente Capítulo de la entidad acreditadora, la cual deberá escogerse de aquellas que se encuentren inscritas en el Registro Especial de Acreditadores en Salud; (ii) la autoevaluación por parte de la entidad interesada en acreditarse, de los estándares de acreditación que correspondan; (iii) la gestión de planes de mejoramiento continuo, por parte de la entidad interesada en acreditarse, para alcanzar el cumplimiento gradual de los citados estándares; (iv) la evaluación externa confidencial de su cumplimiento por la entidad acreditadora seleccionada; (v) el otorgamiento de la acreditación por parte de la entidad acreditadora, quien para el efecto conformará una máxima instancia, de acuerdo con los requisitos que establezca el Ministerio de Salud y Protección Social; (vi) los seguimientos posteriores a la acreditación que debe adelantar la entidad acreditadora y (vii) la resolución de las reclamaciones que se presenten.
PARÁGRAFO. Las entidades a las que se refiere el artículo 2.5.1.6.2 del presente Capítulo, en su preparación para la acreditación, podrán adelantar procesos de asesoría externa, con el fin de identificar sus fortalezas y oportunidades de mejora frente a la obtención de la acreditación.
(Artículo 10 del Decreto 903 de 2014)
ARTÍCULO 2.5.1.6.11. MANUALES DE ESTÁNDARES DEL SISTEMA ÚNICO DE ACREDITACIÓN EN SALUD. El Ministerio de Salud y Protección Social adoptará los manuales de acreditación, los cuales serán de uso libre por parte de las entidades que se encuentren inscritas en el Registro Especial de Acreditadores en Salud, de que trata el artículo 2.5.1.6.8 de este Capítulo. Las entidades a que se refiere el artículo 2.5.1.6.2 del presente Capítulo los podrán utilizar en el marco del proceso de acreditación aquí previsto.
En caso de que la entidad acreditadora cuente con sus propios manuales de estándares de acreditación y estos se encuentren acreditados por la International Society for Quality in Healthcare (Isquai) solo podrán utilizarlos previa revisión por parte del Ministerio de Salud y Protección Social para identificar aquellos estándares inaplicables en Colombia.
PARÁGRAFO. El Ministerio de Salud y Protección Social podrá ajustar periódicamente y de manera progresiva los estándares del Sistema Único de Acreditación en Salud.
(Artículo 11 del Decreto 903 de 2014)
ARTÍCULO 2.5.1.6.12. DISPOSICIONES TRANSITORIAS. El Instituto Colombiano de Normas Técnicas y Certificación (Icontec) deberá culminar los procesos de acreditación en curso relacionados con el ciclo de acreditación de las entidades acreditadas, las acreditadas condicionadas, las que interpusieron alguna reclamación y las que se postularon formalmente al proceso de evaluación externa con anterioridad al 13 de mayo de 2014, hasta finalizar las obligaciones contractuales adquiridas con dichas entidades, en los términos y condiciones definidos en las normas vigentes bajo las cuales se pactaron tales obligaciones.
PARÁGRAFO. El inicio de un nuevo ciclo de acreditación se regirá por lo establecido en el presente Capítulo y en la regulación que expida el Ministerio de Salud y Protección Social. Las instituciones que hayan sido acreditadas con anterioridad a la entrada en vigencia del presente Capítulo, mantendrán su acreditación por el plazo y condiciones bajo las cuales le fue otorgada.
(Artículo 12 del Decreto 903 de 2014)
INSPECCIÓN, VIGILANCIA Y CONTROL.
ARTÍCULO 2.5.1.7.1. INSPECCIÓN, VIGILANCIA Y CONTROL DEL SISTEMA ÚNICO DE HABILITACIÓN. La inspección, vigilancia y control del Sistema Único de Habilitación, será responsabilidad de las Direcciones Departamentales y Distritales de Salud, la cual se ejercerá mediante la realización de las visitas de verificación de que trata el artículo 2.5.1.3.2.15 del presente Título, correspondiendo a la Superintendencia Nacional de Salud, vigilar que las Entidades Territoriales de Salud ejerzan dichas funciones.
(Artículo 49 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.7.2. AUDITORÍA PARA EL MEJORAMIENTO DE LA CALIDAD DE LA ATENCIÓN EN SALUD. Es responsabilidad de las Entidades Departamentales, Distritales y Municipales de Salud, sin perjuicio de las competencias que le corresponden a la Superintendencia Nacional de Salud, adelantar las acciones de vigilancia, inspección y control sobre el desarrollo de los procesos de Auditoría para el Mejoramiento de la Calidad de la Atención de Salud por parte de las Instituciones Prestadoras de Servicios de Salud, en el ámbito de sus respectivas jurisdicciones. Estas acciones podrán realizarse simultáneamente con las visitas de habilitación.
Por su parte, la Superintendencia Nacional de Salud ejercerá la vigilancia, inspección y control sobre el desarrollo de los procesos de auditoría para el mejoramiento de la calidad por parte de las EAPB y de las Entidades Departamentales, Distritales y Municipales de Salud.
Para tales efectos, tanto la Superintendencia Nacional de Salud como las Entidades Departamentales y Distritales de Salud podrán realizar visitas de inspección y solicitar la documentación e informes que estimen pertinentes.
En caso de incumplimiento, las entidades competentes adelantarán las acciones correspondientes y aplicarán las sanciones pertinentes, contempladas en la ley, previo cumplimiento del debido proceso.
(Artículo 50 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.7.3. INSPECCIÓN, VIGILANCIA Y CONTROL DEL SISTEMA ÚNICO DE ACREDITACIÓN. Para efectos de ejercer las funciones de inspección, vigilancia y control del Sistema único de Acreditación, la Superintendencia Nacional de Salud diseñará y aplicará los procedimientos de evaluación y supervisión técnica, necesarios para realizar el seguimiento del proceso de acreditación y velar por su transparencia.
(Artículo 51 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.7.4. SISTEMA DE INFORMACIÓN PARA LA CALIDAD. Las acciones de inspección, vigilancia y control del contenido, calidad y reporte de la información que conforma el Sistema de Información para la Calidad, estará a cargo de las Direcciones Departamentales y Distritales y de la Superintendencia Nacional de Salud en lo de sus competencias.
(Artículo 52 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.7.5. APLICACIÓN DE LAS MEDIDAS SANITARIAS DE SEGURIDAD. El incumplimiento de lo establecido en el presente Título podrá generar la aplicación de las medidas sanitarias de seguridad previstas en las normas legales, por parte de las Entidades Territoriales de Salud en el marco de sus competencias, con base en el tipo de servicio, el hecho que origina el incumplimiento de las disposiciones contenidas en el presente Título y su incidencia sobre la salud individual y colectiva de las personas.
(Artículo 53 del Decreto 1011 de 2006)
ARTÍCULO 2.5.1.7.6. SANCIONES. Sin perjuicio de la competencia atribuida a otras autoridades, corresponde a las Entidades Territoriales de Salud, adelantar los procedimientos y aplicar las sanciones a que haya lugar de acuerdo con lo previsto en el artículo 577 y siguientes de la Ley 09 de 1979 y las normas que las modifiquen o sustituyan.
(Artículo 54 del Decreto 1011 de 2006)
ASEGURADORES.
NORMAS GENERALES SOBRE OPERACIÓN Y FUNCIONAMIENTO DE EPS.
OBLIGACIONES Y RESTRICCIONES GENERALES DE LAS EPS.
ARTÍCULO 2.5.2.1.1.1. ÁMBITO DE APLICACIÓN. El presente Capítulo tiene por objeto regular el régimen de organización y funcionamiento de las Entidades Promotoras de Salud que se autoricen como tales en el Sistema de Seguridad Social en Salud, cualquiera que sea su naturaleza jurídica y su área geográfica de operación dentro del territorio nacional.
Cada una de las distintas categorías de entidades autorizadas por la ley para actuar como Entidades Promotoras de Salud deberán cumplir con las disposiciones propias de su régimen jurídico, además de las normas contenidas en el presente Capítulo.
(Artículo 1o del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.1.1.2. RESPONSABILIDADES DE LAS ENTIDADES PROMOTORAS DE SALUD. Las Entidades Promotoras de Salud serán responsables de ejercer las siguientes funciones:
a) Promover la afiliación de los habitantes de Colombia al Sistema General de Seguridad Social en Salud en su ámbito geográfico de influencia, bien sea a través del régimen contributivo o del régimen subsidiado, garantizando siempre la libre escogencia del usuario y remitir al Fondo de Solidaridad y Garantía la información relativa a la afiliación del trabajador y su familia, a las novedades laborales, a los recaudos por cotizaciones y a los desembolsos por el pago de la prestación de servicios;
b) Administrar el riesgo en salud de sus afiliados, procurando disminuir la ocurrencia de eventos previsibles de enfermedad o de eventos de enfermedad sin atención, evitando en todo caso la discriminación de personas con altos riesgos o enfermedades costosas en el Sistema.
Se exceptúa de lo previsto en el presente literal a las entidades que por su propia naturaleza deban celebrar contratos de reaseguro;
c) Movilizar los recursos para el funcionamiento del Sistema de Seguridad Social en Salud mediante el recaudo de las cotizaciones por delegación del Fondo de Solidaridad y Garantía; girar los excedentes entre los recaudos, la cotización y el valor de la unidad de pago por capitación a dicho fondo, o cobrar la diferencia en caso de ser negativa; y pagar los servicios de salud a los prestadores con los cuales tenga contrato;
d) Organizar y garantizar la prestación de los servicios de salud previstos en el Plan Obligatorio de Salud, con el fin de obtener el mejor estado de salud de sus afiliados con cargo a las Unidades de Pago por Capitación correspondientes. Con este propósito gestionarán y coordinarán la oferta de servicios de salud, directamente o a través de la contratación con Instituciones Prestadoras y con Profesionales de la Salud; implementarán sistemas de control de costos; informarán y educarán a los usuarios para el uso racional del sistema; establecerán procedimientos de garantía de calidad para la atención integral, eficiente y oportuna de los usuarios en las instituciones prestadoras de salud;
e) Organizar la prestación del servicio de salud derivado del sistema de riesgos laborales, conforme a las disposiciones legales que rijan la materia;
f) Organizar facultativamente la prestación de planes complementarios al Plan Obligatorio de Salud, según lo prevea su propia naturaleza.
(Artículo 2o del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.1.1.3. OBTENCIÓN DE LA AUTORIZACIÓN DE FUNCIONAMIENTO. <Artículo derogado por el artículo 4 del Decreto 682 de 2018>
ARTÍCULO 2.5.2.1.1.4. DENOMINACIÓN SOCIAL DE LAS ENTIDADES PROMOTORAS DE SALUD. A la razón social de las Entidades Promotoras de Salud se agregará la expresión "Entidad Promotora de Salud" de acuerdo con su objeto social.
La Superintendencia Nacional de Salud establecerá los requisitos de información mínima que deben ser cumplidos por las entidades que presten servicios adicionales, al efectuar o promover la venta del Plan Obligatorio de Salud.
En todo caso deberá hacerse mención que la entidad está vigilada por la Superintendencia Nacional de Salud.
(Artículo 4o del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.1.1.5. RESTRICCIONES A LAS OPERACIONES REALIZADAS ENTRE LA ENTIDAD PROMOTORA DE SALUD Y SUS SUBORDINADAS. Las operaciones entre las entidades promotoras de salud de naturaleza comercial y sus subordinadas de conformidad con lo previsto en el Código de Comercio, estarán sujetas a las siguientes restricciones:
1. No podrán tener por objeto la adquisición de activos fijos, maquinaria o equipo, a cualquier título, salvo cuando se trate de operaciones que tiendan a facilitar la liquidación de la subordinada.
2. Las operaciones entre la matriz y la subordinada, deberán considerar las condiciones generales del mercado para evitar prácticas que desmejoren a cualquiera de las partes frente a condiciones normales de mercado, debiendo mantenerse el equilibrio financiero y comercial. Serán calificadas como prácticas no autorizadas por parte de la Superintendencia Nacional de Salud, las conductas que violen lo previsto en este numeral.
(Artículo 12 del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.1.1.6. RÉGIMEN GENERAL DE LA LIBRE ESCOGENCIA. El régimen de la libre escogencia estará regido por las siguientes reglas:
1. La Libre Escogencia de Instituciones Prestadoras de Servicios de Salud. La Entidad Promotora de Salud garantizará al afiliado la posibilidad de escoger la prestación de los servicios que integran el Plan Obligatorio de Salud entre un número plural de prestadores. Para este efecto, la entidad deberá tener a disposición de los afiliados el correspondiente listado de prestadores de servicios que en su conjunto sea adecuado a los recursos que se espera utilizar, excepto cuando existan limitaciones en la oferta de servicios debidamente acreditadas ante la Superintendencia Nacional de Salud.
La Entidad Promotora de Salud podrá establecer condiciones de acceso del afiliado a los prestadores de servicios, para que ciertos eventos sean atendidos de acuerdo con el grado de complejidad de las instituciones y el grado de especialización de los profesionales y se garantice el manejo eficiente de los recursos.
La Entidad Promotora de Salud deberá garantizar al usuario de Planes Complementarios la disponibilidad de prestadores de tales servicios, sin que por ello sea obligatorio ofrecer un número plural de los mismos.
2. Deber de información. Cuando se suprima una institución prestadora, o un convenio con un profesional independiente, por mala calidad del servicio, este hecho se deberá informar a la Superintendencia Nacional de Salud y a los afiliados dentro de los diez (10) días siguientes a aquel en que se presente la novedad.
3. Prácticas no autorizadas. Las Entidades Promotoras de Salud deberán abstenerse de introducir prácticas que afecten la libre escogencia del afiliado, tales como las que a continuación se enumeran:
a) Ofrecer incentivos para lograr la renuncia del afiliado, tales como tratamientos anticipados o especiales al usuario, bonificaciones, pagos de cualquier naturaleza o condiciones especiales para parientes en cualquier grado de afinidad o consanguinidad;
b) Utilizar mecanismos de afiliación que discriminen a cualquier persona por causa de su estado previo, actual o potencial de salud y utilización de servicios;
c) Terminar en forma unilateral la relación contractual con sus afiliados, o negar la afiliación a quien desee afiliarse, siempre que garantice el pago de la cotización o subsidio correspondiente, salvo cuando exista prueba de que el usuario ha utilizado o intentado utilizar los beneficios que le ofrece el Sistema General de Seguridad Social en Salud en forma abusiva o de mala fe. Para estos efectos, se consideran conductas abusivas o de mala fe del usuario entre otras, las siguientes:
i) solicitar u obtener para sí o para un tercero, por cualquier medio, servicios o medicamentos que no sean necesarios;
ii) solicitar u obtener la prestación de servicios del Sistema General de Seguridad Social en Salud a personas que legalmente no tengan derecho a ellos;
iii) suministrar a las entidades promotoras o prestadoras de servicios, en forma deliberada, información falsa o engañosa;
iv) utilizar mecanismos engañosos o fraudulentos para obtener beneficios del Sistema o tarifas más bajas de las que le corresponderían y eludir o intentar eludir por cualquier medio la aplicación de pagos compartidos, cuotas moderadoras y deducibles, y
d) Cualesquiera otros medios, sistemas o prácticas que tengan por objeto o como efecto afectar la libre escogencia del usuario.
4. Incentivos a la permanencia. Las Entidades Promotoras de Salud podrán establecer de manera general para sus afiliados, con aprobación de la Superintendencia Nacional de Salud, incentivos a la permanencia de los mismos.
5. Alianzas de usuarios. Las alianzas o asociaciones de usuarios que se constituyan, de conformidad con la ley, sobre la base de empresas, sociedades mutuales, ramas de actividad social y económica, sindicatos, ordenamientos territoriales u otros tipos de asociación, tendrán como objetivo único el fortalecimiento de la capacidad negociadora, la protección de los derechos de los usuarios y la participación comunitaria de los afiliados al Sistema General de Seguridad Social en Salud.
Los afiliados que hagan parte de estos mecanismos de asociación conservarán su derecho a la libre escogencia, para lo cual deberán ser informados previamente de las decisiones proyectadas, y manifestar en forma expresa su aceptación.
6. Transparencia. Las Entidades Promotoras de Salud deberán publicar, de conformidad con los parámetros que determine la Superintendencia Nacional de Salud, los estados financieros y las condiciones de prestación del servicio que les permitan a los usuarios tomar racionalmente sus decisiones.
(Artículo 14 del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.1.1.7. INEXISTENCIA DE ASEGURADORAS. En los municipios en que la población con capacidad de pago no cuente con oferta de aseguradoras en el régimen contributivo, la Superintendencia Nacional de Salud designará una entidad autorizada para la administración del régimen subsidiado con cobertura en el respectivo municipio, para que administre el régimen contributivo de dicha población en forma excepcional y transitoria mientras se mantiene dicha situación. Los empleadores deberán cotizar a la entidad designada para tal efecto. El Ministerio de Salud y Protección Social determinará las condiciones de operación para tales casos.
Lo anterior sin perjuicio de que la Superintendencia Nacional de Salud adelante las acciones para vincular a las Entidades Promotoras de Salud (EPS) del régimen contributivo en aquellas regiones, en donde les ha sido autorizada cobertura y no exista la oferta respectiva.
(Artículo 39 del Decreto 1703 de 2002)
ARTÍCULO 2.5.2.1.1.8. OBLIGACIONES ESPECIALES. Son obligaciones especiales de las Entidades Promotoras de Salud:
1. <Numeral derogado por el artículo 4 del Decreto 682 de 2018>
2. <Numeral derogado por el artículo 4 del Decreto 682 de 2018>
ARTÍCULO 2.5.2.1.1.9. CONFLICTOS DE INTERÉS Y PRÁCTICAS NO AUTORIZADAS. Las Entidades Promotoras de Salud, sus directores y representantes legales, deberán abstenerse en general de realizar cualquier operación que pueda conducir a prácticas no autorizadas o dar lugar a conflictos de interés entre ellas o sus accionistas, socios, aportantes o administradores, o vinculados, en relación con los recursos que administren y adoptarán las medidas necesarias para evitar que tales conflictos se presenten en la práctica.
Se entiende por conflicto de interés la situación en virtud de la cual una persona en razón de su actividad, se enfrenta a distintas alternativas de conducta con relación a intereses incompatibles, ninguno de los cuales puede privilegiar en atención a sus obligaciones leles o contractles.
(Artículo 28 del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.1.1.10. AFILIACIÓN DE PERSONAS EXCEPTUADAS DEL SISTEMA DE SEGURIDAD SOCIAL EN SALUD. Las Entidades Promotoras de Salud podrán organizar la prestación de servicios de salud de los trabajadores de aquellas entidades que quedaron expresamente exceptuadas del Sistema General de Seguridad Social en Salud, cuando con las entidades allí mencionadas se celebren contratos para el efecto.
(Artículo 29 del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.1.1.11. CONTROL Y VIGILANCIA DE LAS ENTIDADES ASEGURADORAS. La Superintendencia Nacional de Salud tendrá las funciones de control y vigilancia de las entidades aseguradoras autorizadas como entidades promotoras de salud en relación exclusivamente con el ejercicio de las actividades propias de las entidades promotoras de salud y respecto de los recursos provenientes de aquellas que se reflejan en cuentas separadas. En los demás aspectos, en particular los financieros, dicho control y vigilancia corresponde a la Superintendencia Bancaria.
(Artículo 30 del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.1.1.12. INFORMACIÓN. Las Entidades Promotoras de Salud, deberán establecer Sistemas de Información con las especificaciones y periodicidad que determine el Ministerio de Salud y Protección Social y la Superintendencia dentro de sus competencias respectivas, a efecto de lograr el adecuado seguimiento y control de su actividad y del Sistema General de Seguridad Social en Salud.
(Artículo 31 del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.1.1.13. CONTRATOS PARA LA PRESTACIÓN DE PLANES COMPLEMENTARIOS. Los contratos para la prestación de planes complementarios que suscriban las Entidades Promotoras de Salud se sujetarán a las siguientes exigencias, sin perjuicio de las que se prevén para los planes de medicina prepagada.
1. Contenido. Los contratos de afiliación que suscriban las Entidades Promotoras de Salud deberán ajustarse a las siguientes exigencias en cuanto a su contenido:
a) Deben ajustarse a las prescripciones del presente Capítulo y a las disposiciones legales que regulen este tipo de contratos, so pena de ineficacia de la estipulación respectiva;
b) Su redacción debe ser clara, en idioma castellano, y de fácil comprensión para los usuarios. Por tanto, los caracteres tipográficos deben ser fácilmente legibles;
c) El contrato debe establecer de manera expresa el período de su vigencia, el precio acordado, la forma de pago, el nombre de los usuarios y la modalidad del mismo;
d) El contrato debe llevar la firma de las partes contratantes;
e) Cualquier modificación a un contrato deberá realizarse de común acuerdo entre las partes y por escrito, salvo disposición de carácter legal, y
f) El contrato deberá establecer de manera clara el régimen de los períodos mínimos de cotización.
2. Aprobación de los planes y contratos. Los planes de salud y modelos de contrato de planes complementarios deberán ser aprobados previamente por la Superintendencia Nacional de Salud. La petición deberá demostrar la viabilidad financiera del plan con estricta sujeción a lo aprobado por el Consejo Nacional de Seguridad Social en Salud o quien haga sus veces.
La aprobación aquí prevista se podrá establecer total o parcialmente mediante régimen de carácter general.
(Artículo 17 del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
DISPOSICIONES SOBRE PROMOCIÓN DE LA AFILIACIÓN.
ARTÍCULO 2.5.2.1.2.1. PROMOCIÓN DE LA AFILIACIÓN. Las Entidades Promotoras de Salud podrán utilizar para la promoción de la afiliación a vendedores personas naturales, con o sin relación laboral, a instituciones financieras, a intermediarios de seguros u otras entidades, en los términos previstos en el presente Capítulo y demás disposiciones legales sobre la materia.
Cuando la promoción se realice por conducto de vendedores personas naturales, las Entidades Promotoras de Salud verificarán la idoneidad, honestidad, trayectoria, especialización, profesionalismo y conocimiento adecuado de la labor que desarrollarán.
Las Entidades Promotoras de Salud podrán promover la afiliación por conducto de instituciones financieras e intermediarios de seguros sometidos a la supervisión permanente de la Superintendencia Financiera de Colombia, bajo su exclusiva e indelegable responsabilidad directa.
Las instituciones financieras y aseguradoras podrán efectuar labores promocionales en su propio beneficio con fundamento en las actividades previstas en el presente artículo, siempre y cuando se sujeten a las disposiciones que regulan la publicidad de las Entidades Promotoras de Salud y a las normas que les sean propias de conformidad con su calidad de entidades vigiladas por la Superintendencia Financiera de Colombia.
Los demás intermediarios de seguros que no estén sometidos a la vigilancia permanente de la Superintendencia Financiera de Colombia solo podrán promover la afiliación a la correspondiente Entidad Promotora de Salud bajo la responsabilidad directa de la misma.
PARÁGRAFO. El promotor desarrollará su actividad en beneficio de la Entidad Promotora de Salud con la cual haya celebrado el respectivo convenio, sin perjuicio de que en forma expresa obtenga autorización para desarrollar su actividad en beneficio de otras Entidades Promotoras de Salud.
Todas las actuaciones de los promotores en el ejercicio de su actividad, obligan a la Entidad Promotora de Salud respecto de la cual se hubieren desarrollado, y comprometen por ende su responsabilidad.
(Artículo 18 del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.1.2.2. PUBLICIDAD. Ninguna entidad diferente de aquellas autorizadas para operar como Entidad Promotora de Salud (EPS), podrán realizar publicidad directa o indirecta a través de medios masivos de comunicación, en relación con la afiliación al Sistema de Seguridad Social en Salud. Lo anterior sin perjuicio de las campañas institucionales que puedan adelantar las entidades que tengan programas autorizados como entidad promotora de salud, EPS, del régimen contributivo.
(Artículo 36 del Decreto 1703 de 2002)
ARTÍCULO 2.5.2.1.2.3. RESPONSABILIDAD DE LOS PROMOTORES. Cualquier infracción, error u omisión, en especial aquellos que impliquen perjuicio a los intereses de los afiliados, en que incurran los promotores de las Entidades Promotoras de Salud en el desarrollo de su actividad, compromete la responsabilidad de la Entidad Promotora con respecto de la cual adelanten sus labores de promoción o con la cual, con ocasión de su gestión, se hubiere realizado la respectiva vinculación, sin perjuicio de la responsabilidad de los promotores frente a la correspondiente Entidad Promotora de Salud.
(Artículo 19 del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.1.2.4. ORGANIZACIÓN AUTÓNOMA DE LOS PROMOTORES. Las instituciones financieras, los intermediarios de seguros y las entidades distintas a unas y otras, con las cuales, en los términos del presente Capítulo, se hubiere celebrado el respectivo convenio de promoción con la Entidad Promotora de Salud, deberán disponer de una organización técnica, contable y administrativa que permita la prestación precisa de las actividades objeto del convenio, respecto de las demás actividades que desarrollan en virtud de su objeto social.
(Artículo 20 del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.1.2.5. IDENTIFICACIÓN FRENTE A TERCEROS. Los promotores de las Entidades Promotoras de Salud deberán hacer constar su condición de tales en toda la documentación que utilicen para desarrollar su actividad, e igualmente harán constar la denominación de la Entidad Promotora de Salud para la cual realicen su labor de promoción.
(Artículo 21 del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.1.2.6. REGISTRO DE PROMOTORES. Las Entidades Promotoras de Salud deberán mantener a disposición de la Superintendencia Nacional de Salud una relación de los convenios que hubieren celebrado con personas naturales, instituciones financieras, intermediarios de seguros o con otras entidades, según lo previsto en el presente Capítulo.
(Artículo 22 del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.1.2.7. CAPACITACIÓN. Las Entidades Promotoras de Salud deberán procurar la idónea, suficiente y oportuna capacitación de sus promotores, mediante programas establecidos para tal fin.
Los programas de capacitación de las Entidades Promotoras de Salud deben cumplir con los requisitos mínimos que establezca la Superintendencia Nacional de Salud en el contenido de la información de venta de los planes de salud.
En cualquier tiempo, la Superintendencia Nacional de Salud podrá practicar verificaciones especiales de conocimiento a los promotores de las Entidades Promotoras de Salud y podrá disponer la modificación de los correspondientes programas de capacitación.
(Artículo 23 del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.1.2.8. UTILIZACIÓN CONJUNTA DE PROMOTORES. Salvo estipulación en contrario, los promotores de las Entidades Promotoras de Salud podrán prestar sus servicios a más de una de tales entidades.
(Artículo 24 del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.1.2.9. PROHIBICIÓN PARA LAS ENTIDADES PROMOTORAS DE SALUD Y SUS PROMOTORES. Las Entidades Promotoras de Salud reconocerán a sus promotores un pago o comisión que no podrá depender del ingreso base de cotización ni de las condiciones de salud actuales o futuras del afiliado. Las Entidades Promotoras de Salud no podrán establecer otros mecanismos de remuneración a los promotores, diferentes a la comisión pactada, como incentivos o beneficios, ya sea de manera directa o indirecta, propia o por conducto de sus subordinados, en función del volumen de afiliaciones.
Los promotores se abstendrán de compartir o entregar al afiliado, directa o indirectamente, de manera propia o por conducto de sus subordinados, porcentaje alguno de la comisión ordinaria que por su labor de promoción de afiliaciones se hubiere pactado como remuneración en el respectivo convenio.
(Artículo 25 del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
CONDICIONES DE HABILITACIÓN FINANCIERA DE LAS EPS.
CONDICIONES FINANCIERAS Y DE SOLVENCIA DE LA EPS.
ARTÍCULO 2.5.2.2.1.1. OBJETO. El presente Capítulo tiene como objeto actualizar y unificar las condiciones financieras y de solvencia de las Entidades Promotoras de Salud (EPS) autorizadas para operar el aseguramiento en salud, así como los criterios generales para que la información financiera reúna las condiciones de veracidad, consistencia y confiabilidad necesarias para la adecuada y eficaz inspección, vigilancia y control.
Las condiciones de que trata el presente Capítulo serán exigibles para la habilitación y para la permanencia de las EPS.
(Artículo 1o del Decreto 2702 de 2014)
ARTÍCULO 2.5.2.2.1.2. ALCANCE Y ÁMBITO DE APLICACIÓN. Las normas del presente Capítulo aplican a todas las Entidades Promotoras de Salud (EPS), a las organizaciones de economía solidaria vigiladas por la Superintendencia Nacional de Salud que se encuentran autorizadas para operar el aseguramiento en salud, a las Entidades Adaptadas al Sistema General de Seguridad Social en Salud (SGSSS) y a las Cajas de Compensación Familiar, que operan en los regímenes contributivo y/o subsidiado independientemente de su naturaleza jurídica.
Las Cajas de Compensación Familiar que cuentan con autorización para operar programas de salud deberán cumplir con los requisitos de capital mínimo, patrimonio adecuado, reservas técnicas y régimen de inversiones en los términos del presente Capítulo. Sin embargo, los recursos, operaciones y demás componentes relacionados con dichos programas, deberán manejarse en forma separada e independiente de los demás recursos y operaciones de la respectiva Caja de Compensación, teniendo en cuenta además lo establecido en el artículo 65 de la Ley 633 de 2000 modificado por el artículo 40 de la Ley 1430 de 2010.
Se exceptúan de la aplicación de este Capítulo, las Entidades Promotoras de Salud Indígenas (EPSI), las cuales aplicarán las normas del régimen de solvencia en el marco de la Ley 691 del 2001 y sus normas reglamentarias.
(Artículo 2o del Decreto 2702 de 2014)
ARTÍCULO 2.5.2.2.1.3. INFORMACIÓN FINANCIERA Y CONTABLE. Las entidades de que trata el artículo anterior, sin perjuicio del cumplimiento de las normas de contabilidad e información financiera a las que estén sujetas, deberán adecuar su contabilidad y sistemas de información de tal forma que estos permitan distinguir e identificar en todo momento las operaciones propias del aseguramiento en salud, de las relacionadas con la prestación de los servicios no pos y de los planes complementarios.
Las EPS que en el marco de las normas vigentes presten directamente servicios de salud a través de una red propia, deberán dar cumplimiento a las instrucciones señaladas en el inciso anterior respecto de la información relacionada con dichos servicios y presentar la información financiera y contable en forma separada de las entidades que hacen parte de la red.
La presentación y reporte de la información mencionada en este artículo, deberá realizarse en los términos y condiciones que defina la Superintendencia Nacional de Salud.
Las entidades a que hace referencia el artículo anterior, en el término que defina la Superintendencia Nacional de Salud, deberán depurar y realizar los ajustes a la información financiera y contable que resulten necesarios, con el fin de dar cumplimiento a las normas de contabilidad, de información financiera y demás instrucciones vigentes sobre la materia, de tal forma que los estados financieros reflejen la realidad económica de estas entidades.
PARÁGRAFO. Los representantes legales, los contadores y revisores fiscales serán responsables del cumplimiento de las disposiciones del presente artículo en el marco de sus respectivas competencias, sin perjuicio de las responsabilidades derivadas de los deberes previstos en el Código de Comercio y demás normas que rigen su actividad.
(Artículo 3o del Decreto 2702 de 2014)
ARTÍCULO 2.5.2.2.1.4. DISPOSICIONES GENERALES DE LAS CONDICIONES FINANCIERAS Y DE SOLVENCIA. Las entidades a que hace referencia el artículo 2.5.2.2.1.2 del presente decreto, deberán cumplir y acreditar para efectos de la habilitación y permanencia en el SGSSS, las condiciones financieras y de solvencia establecida en el presente Capítulo, requeridas para desarrollar las actividades relativas al Plan Obligatorio de Salud y aquellas relacionadas con los planes complementarios de salud.
A las EPS que cuentan con autorización para operar planes de medicina prepagada, no se les tendrán en cuenta las operaciones, recursos y demás componentes relacionados con dichos planes, para efectos de la verificación del cumplimiento de las condiciones financieras y de solvencia de que trata el presente Capítulo.
Para fines de inspección, vigilancia y control, los planes de medicina prepagada ofrecidos por las EPS, deben operar como una sección separada de la actividad de EPS y registrar y presentar las operaciones de la misma forma. A esta sección se le deberá asignar un monto de capital o aportes destinados exclusivamente a dicha actividad conforme a la reglamentación particular de los programas de medicina prepagada.
Los recursos para la atención en salud no podrán usarse para adquirir activos fijos en el territorio nacional ni en el exterior, ni en actividades distintas a la prestación de servicios de salud. Constituirá una práctica insegura y no autorizada, la realización de inversiones de capital de estos recursos en entidades constituidas en el exterior. En el caso de las entidades solidarias, los aportes que posean dichas entidades en otras entidades de naturaleza solidaria se consideran inversiones de capital.
PARÁGRAFO 1o. Para la verificación del cumplimiento de lo establecido en el presente Capítulo serán tenidos en cuenta los principios, normas, interpretaciones y guías de contabilidad e información financiera expedidos en el marco de lo establecido en el artículo 6o de la Ley 1314 de 2009, para los regímenes normativos de los preparadores de información financiera que conforman los Grupos 1, 2 y 3, de acuerdo con los respectivos cronogramas de aplicación. La Superintendencia Nacional de Salud definirá de ser necesario la homologación de los conceptos a que hace referencia el presente Capítulo.
PARÁGRAFO 2o. La Superintendencia Nacional de Salud impartirá las instrucciones necesarias para la debida aplicación, medición y control de las condiciones financieras y de solvencia y demás disposiciones establecidas en el presente Capítulo.
(Artículo 4o del Decreto 2702 de 2014)
ARTÍCULO 2.5.2.2.1.5. CAPITAL MÍNIMO. <Ver Notas del Editor> Las entidades a que hace referencia el artículo 2.5.2.2.1.2 del presente decreto deberán cumplir y acreditar ante la Superintendencia Nacional de Salud el capital mínimo determinado de acuerdo con las siguientes reglas:
1. El monto de capital mínimo a acreditar para las entidades que se constituyan a partir del 23 de diciembre de 2014 será de ocho mil setecientos ochenta y ocho millones de pesos ($8.788.000.000) para el año 2014. Además del capital mínimo anterior, deberán cumplir con un capital adicional de novecientos sesenta y cinco millones de pesos ($965.000.000) por cada régimen de afiliación al sistema de salud, esto es contributivo y subsidiado, así como para los planes complementarios de salud.
Para efectos de acreditar el capital suscrito y pagado o el monto de los aportes en el caso de entidades solidarias, solo computarán los aportes realizados en dinero.
Las entidades que al 23 de diciembre de 2014 se encuentren habilitadas para operar el aseguramiento en salud, deberán acreditar el Capital Mínimo señalado en el presente numeral, en los plazos previstos en el artículo 2.5.2.2.1.12 del presente decreto. Para efectos de acreditar las adiciones al capital suscrito y pagado o el monto de los aportes en el caso de entidades solidarias que se requieran por efectos de la presente norma, solo computarán los aportes realizados en dinero.
Los anteriores montos se ajustarán anualmente en forma automática en el mismo sentido y porcentaje en que varíe el índice de precios al consumidor que suministre el DANE. El valor resultante se aproximará al múltiplo en millones de pesos inmediatamente superior. El primer ajuste se realizará en enero de 2015, tomando como base la variación del índice de precios al consumidor durante 2014.
2. La acreditación del capital mínimo resultará de la sumatoria de las siguientes cuentas patrimoniales: capital suscrito y pagado, capital fiscal o la cuenta correspondiente en las Cajas de Compensación Familiar, capital garantía, reservas patrimoniales, superávit por prima en colocación de acciones, utilidades no distribuidas de ejercicios anteriores, revalorización del patrimonio, y se deducirán las pérdidas acumuladas, esto es, las pérdidas de ejercicios anteriores sumadas a las pérdidas del ejercicio en curso.
Para el caso de las entidades solidarias la acreditación del capital mínimo resultará de la sumatoria del monto mínimo de aportes pagados, la reserva de protección de aportes, excedentes no distribuidas de ejercicios anteriores, el monto mínimo de aportes no reducibles, el fondo no susceptible de repartición constituido para registrar los excedentes que se obtengan por la prestación de servicios a no afiliados de acuerdo con el artículo 10 de la Ley 79 de 1988, los aportes sociales amortizados o readquiridos por la entidad cooperativa en exceso del que esté determinado en los estatutos como monto mínimo de aportes sociales no reducibles y el fondo de readquisición de aportes y se deducirán las pérdidas de ejercicios anteriores, sumadas a las pérdidas del ejercicio en curso.
En todo caso en concordancia con la Ley 79 de 1988, deberá establecerse en los estatutos que los aportes sociales no podrán reducirse respecto de los valores previstos en el presente artículo.
PARÁGRAFO. <Parágrafo derogado por el artículo 3 del Decreto 1424 de 2019.>
(Artículo 5o del Decreto 2702 de 2014 modificado en lo pertinente por el Decreto 1681 de 2015)
ARTÍCULO 2.5.2.2.1.6. VARIACIÓN DEL CAPITAL POR ORDEN DE AUTORIDAD. Cuando el Superintendente Nacional de Salud determine que el capital de una Entidad Promotora de Salud ha caído por debajo de los límites mínimos establecidos en las disposiciones legales correspondientes o en sus estatutos, afectándose gravemente su continuidad en la prestación del servicio, podrá pedir las explicaciones del caso y ordenarle que cubra la deficiencia dentro de un término no superior a seis (6) meses.
(Artículo 6o del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.2.1.7. PATRIMONIO ADECUADO. <Artículo modificado por el artículo 2 del Decreto 1492 de 2022. El nuevo texto es el siguiente:> Las entidades a que hace referencia el artículo 2.5.2.2.1.2 del presente decreto deberán acreditar en todo momento un patrimonio técnico superior al nivel de patrimonio adecuado calculado de acuerdo con los siguientes criterios:
1. Patrimonio técnico: El patrimonio técnico comprende la suma del capital primario y del capital secundario, calculados de la siguiente manera:
1.1. El capital primario comprende:
a) El capital suscrito y pagado o capital fiscal o la cuenta correspondiente en las Cajas de Compensación Familiar.
b) El valor total de los dividendos decretados en acciones.
c) La prima en colocación de acciones.
d) La reserva legal constituida por apropiaciones de utilidades liquidas.
e) El valor de las utilidades no distribuidas de ejercicios anteriores, se computará en los siguientes casos:
e.1. Cuando la entidad registre pérdidas acumuladas de ejercicios anteriores hasta concurrencia de dichas pérdidas.
e.2. Cuando la entidad no registre pérdidas acumuladas de ejercicios anteriores en un porcentaje igual al de las utilidades que en el penúltimo ejercicio hayan sido capitalizadas o destinadas a incrementar la reserva legal sin que pueda exceder del 50%. En el evento en que exista capitalización e incremento de la reserva legal, se entiende que para el cálculo del mencionado porcentaje se incluye la suma de estos dos valores.
f) Las donaciones siempre que sean irrevocables.
g) Los anticipos destinados a incrementar el capital, por un término máximo de cuatro (4) meses contados a partir de la fecha de ingreso de los recursos al balance.
Transcurrido dicho término, el anticipo dejará de computar como un instrumento del patrimonio técnico.
h) Cualquier instrumento emitido, avalado o garantizado por el Gobierno nacional utilizado para el fortalecimiento patrimonial de las entidades.
i) La reserva de protección de los aportes sociales descrita en el artículo 54 de la Ley 79 de 1988.
j) El monto mínimo de aportes no reducibles previsto en los estatutos, el cual no deberá disminuir durante la existencia de la cooperativa, de acuerdo con el numeral 7 del artículo 5o de la Ley 79 de 1988.
k) El fondo no susceptible de repartición constituido para registrar los excedentes que se obtengan por la prestación de servicios a no afiliados, de acuerdo con el artículo 10 de la Ley 79 de 1988. La calidad de no repartible, impide el traslado total o parcial de los recursos que componen el fondo a otras cuentas del patrimonio.
l) Los aportes sociales amortizados o readquiridos por la entidad cooperativa en exceso del que esté determinado en los estatutos como monto mínimo de aportes sociales no reducibles.
m) El fondo de amortización o readquisición de aportes a que hace referencia el artículo 52 de la Ley 79 de 1988, bajo el entendido de que la destinación especial a la que se refiere la disposición determina que los recursos de este fondo no pueden ser objeto de traslado a otras cuentas del patrimonio ni utilizados para fines distintos a la adquisición de aportes sociales.
n) Deducciones del capital primario. Para establecer el valor final del capital primario se deducen los siguientes valores:
i. Las pérdidas acumuladas de ejercicios anteriores y las del ejercicio en curso.
ii. El valor de las inversiones de capital, efectuadas que de acuerdo con la Ley y la jurisprudencia hayan sido realizadas en entidades vigiladas por la Superintendencia Nacional de Salud, en entidades aseguradoras o en entidades cuyo objeto social sea diferente al del aseguramiento y prestación de servicios de salud. El valor de las inversiones de capital a deducir se tomará sin incluir valorizaciones ni desvalorizaciones y neto de provisiones.
Para efectos de lo previsto en este literal, en el caso de las entidades solidarias, los aportes que posean dichas entidades en otras entidades de naturaleza solidaria se consideran inversiones de capital.
iii. El valor de las inversiones que de acuerdo con la Ley y la jurisprudencia hayan sido realizadas en bonos obligatoriamente convertibles en acciones emitidos por otras entidades vigiladas por la Superintendencia Nacional de Salud, por entidades aseguradoras o por entidades cuyo objeto social sea diferente al del aseguramiento y prestación de servicios de salud.
iv. El impuesto de renta diferido neto cuando sea positivo.
v. Los activos intangibles.
vi. Las acciones propias readquiridas.
vii. El valor no amortizado del cálculo actuarial del pasivo pensional.
PARÁGRAFO 1o. La reducción de la reserva legal sólo podrá realizarse en los siguientes dos (2) casos específicos: (i) cuando tenga por objeto enjugar pérdidas acumuladas que excedan el monto total de las utilidades obtenidas en el correspondiente ejercicio y de las utilidades no distribuidas de ejercicios anteriores; y (ii) cuando el valor liberado se destine a capitalizar la entidad mediante la distribución de dividendos en acciones. Lo dispuesto en el presente parágrafo aplica para la totalidad de la reserva legal, incluido el monto en que ella exceda el 50% del capital suscrito.
PARÁGRAFO 2o. En el caso de entidades de la economía solidaria, cuando el respectivo organismo esté registrando pérdidas del ejercicio o acumuladas o se encuentre restituyendo la reserva para protección de aportes, bajo ninguna circunstancia podrá alimentar los fondos sociales pasivos a que se refiere el artículo 56 de la Ley 79 de 1988, contra gastos del ejercicio.
1.2 El capital secundario comprende:
a) Las reservas estatutarias.
b) Las reservas ocasionales.
c) Las utilidades o excedentes del ejercicio en curso, en el porcentaje en el que la Asamblea General de asociados, se comprometa irrevocablemente a destinar para el incremento de capital o incremento de la reserva para la protección de aportes sociales o de la reserva legal, durante o al término del ejercicio. Para tal efecto, dichos excedentes solo serán reconocidos como capital regulatorio una vez la Superintendencia Nacional de Salud apruebe el documento de compromiso.
d) El cincuenta por ciento (50%) de las valorizaciones de las inversiones computables en títulos de deuda pública y en títulos de renta fija. De dicho monto se deducirá el 100% de sus desvalorizaciones.
e) Los bonos obligatoriamente convertibles en acciones cuyo pago en caso de liquidación esté subordinado a la cancelación de los demás pasivos externos de la sociedad y que su tasa de interés al momento de la emisión sea menor o igual que el setenta por ciento (70%) de la tasa DTF calculada por el Banco de la República para la semana inmediatamente anterior.
PARÁGRAFO 1o. Para efectos del cálculo del patrimonio técnico, el valor máximo computable del capital secundario es la cuantía total del capital primario de la respectiva entidad. No obstante, las valorizaciones computadas en la forma prevista en el literal d) del numeral 1.2 del presente artículo no pueden representar más del cincuenta por ciento (50%) del valor total del capital primario.
PARÁGRAFO 2o. Las reservas estatutarias y las reservas ocasionales se tendrán en cuenta para el cómputo del capital secundario siempre y cuando la Asamblea General se comprometa con una permanencia mínima de siete (7) años. El contenido de dicho compromiso deberá ser presentado a la Superintendencia Nacional de Salud, quien vigilará su cumplimiento.
2. Patrimonio adecuado. Para los efectos del presente decreto el patrimonio adecuado de las entidades a que hace referencia el artículo 2.5.2.2.1.2 del presente decreto, será calculado de acuerdo con la siguiente metodología:
a) El ocho por ciento (8%) de los siguientes ingresos operacionales percibidos en los últimos doce (12) meses: La Unidad de Pago por Capitación (UPC), el valor reconocido a las EPS del Régimen Contributivo para el desarrollo de las actividades de promoción y prevención, los aportes del plan complementario, el valor reconocido por el sistema para garantizar el pago de incapacidades, el valor de cuotas moderadoras y copagos, el valor reconocido para enfermedades de alto costo y demás ingresos de la operación de acuerdo con lo que defina la Superintendencia Nacional de Salud. Las EPS que giran a la cuenta de alto costo descontarán dicho valor.
El porcentaje a que hace referencia este literal podrá ser disminuido máximo en dos (2) puntos porcentuales, cuando la EPS cumpla con los siguientes requisitos:
1. Acreditar un porcentaje de inversión permanente de la reserva técnica, en los términos establecidos en el presente decreto igual o superior al cien por ciento (100%).
2. Estudio técnico que sustente la disminución del porcentaje a que hace referencia este literal, aprobado por la Superintendencia Nacional de Salud, debiendo remitir copia de dicha aprobación al Ministerio de Salud y Protección Social.
b) La suma anterior se multiplicará por el valor resultante de la relación existente entre los costos y gastos originados en los siniestros relativos a la atención de la cobertura del riesgo en salud, menos el monto correspondiente a los siniestros de la misma naturaleza reconocidos a la entidad por un tercero reasegurador originados en la transferencia de riesgo, sobre los costos y gastos originados en los siniestros a cargo de la entidad ya mencionados. La relación a la que se refiere el presente inciso no podrá ser inferior a 0,9 (90%) y se deberá calcular con base en cifras registradas en los últimos doce meses.
La deducción por concepto de siniestros reconocidos solamente será aplicable cuando se demuestre una transferencia real del riesgo de la entidad a un tercero legalmente autorizado.
Las entidades a que hace referencia el artículo 2.5.2.2.1.2 del presente decreto, deberán atender lo establecido por la Superintendencia Nacional de Salud respecto a los recursos del presupuesto máximo, y su incidencia en las condiciones financieras, en relación con la forma en que se reflejarán estos recursos en el cálculo del patrimonio adecuado de que trata el presente artículo.
PARÁGRAFO TRANSITORIO 1o. Los recursos adicionales percibidos por concepto de la UPC con inclusiones a partir de la vigencia 2022, que se financiaban con presupuestos máximos, serán tenidos en cuenta, de manera progresiva, en lo referente a la constitución del patrimonio adecuado de la siguiente manera: a) a partir del 1o de enero de 2022 el 25%; b) a partir del 1o de enero de 2023 el 50%; c) a partir del 1o de enero de 2024, el 75% y d) a partir del 1o de enero de 2025, el 100%.
Para tal efecto, la Superintendencia Nacional de Salud realizará la verificación de que trata el inciso anterior, sobre el 10,77% de los ingresos por UPC para el régimen contributivo y sobre el 3,84% de los ingresos por UPC del régimen subsidiado.
PARÁGRAFO TRANSITORIO 2o. Durante el periodo comprendido entre el 1o de agosto de 2022 y el 31 de diciembre de 2024, los costos de los servicios y tecnologías financiados con cargo al presupuesto máximo que superen el valor fijado como ingreso de presupuesto máximo, determinados conforme a los estados financieros reportados para la vigencia correspondiente, por cada EPS o entidad adaptada, no serán tenidos en cuenta para el cálculo del capital mínimo, el patrimonio técnico ni como mayor valor en las inversiones que respalden las reservas técnicas.
ARTÍCULO 2.5.2.2.1.8. RESERVA LEGAL. Las Entidades Promotoras de Salud constituidas bajo la forma de sociedades comerciales, deberán constituir para el adecuado funcionamiento y prestación del servicio, una reserva legal que ascenderá al cincuenta por ciento (50%) del capital suscrito, la cual se formará con el diez por ciento (10%) de las utilidades líquidas de cada ejercicio.
Solo será procedente la reducción de la reserva legal cuando tenga por objeto enjugar pérdidas acumuladas que excedan del monto total de las utilidades obtenidas en el correspondiente ejercicio y de las no distribuidas de ejercicios anteriores o cuando el valor liberado se destine a capitalizar la entidad mediante la distribución de dividendos en acciones.
(Artículo 7o del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.2.1.9. RESERVAS TÉCNICAS. Las entidades a que hace referencia el artículo 2.5.2.2.1.2 del presente decreto tienen la obligación de calcular, constituir y mantener actualizadas mensualmente las siguientes reservas técnicas, las cuales deberán acreditarse ante la Superintendencia Nacional de Salud, conforme al artículo 2.5.2.2.1.10 del presente decreto:
1. Reserva para obligaciones pendientes. Tiene como propósito mantener una provisión adecuada para garantizar el pago de la prestación de servicios de salud del Sistema de Seguridad Social en Salud que están a cargo de las entidades a que hace referencia el artículo 2.5.2.2.1.2 del presente decreto.
Esta reserva comprende tanto los servicios de salud ya conocidos por la entidad como los ocurridos pero aún no conocidos, que hagan parte del plan obligatorio de salud y de los planes complementarios, así como las incapacidades por enfermedad general.
1.1. La reserva de obligaciones pendientes y conocidas se debe constituir en el momento en que la entidad se entere por cualquier medio, del hecho generador o potencialmente generador de la obligación.
La Superintendencia Nacional de Salud para efectos de la inspección, vigilancia y control, definirá la clasificación y desagregación de estas reservas.
El monto de la reserva a constituir debe corresponder al valor estimado o facturado de la obligación de acuerdo con la información con la que se cuente para el efecto. Tratándose de la autorización de servicios y sin que por ello se entienda extinguida la obligación, la reserva se podrá liberar en los plazos que defina la Superintendencia Nacional de Salud, con base en el estudio que realice sobre los servicios autorizados y no utilizados.
1.2. La reserva de obligaciones pendientes aún no conocidas, corresponde a la estimación del monto de recursos que debe destinar la entidad para atender obligaciones a su cargo ya causadas pero que la entidad desconoce.
Para la constitución de esta reserva se deben utilizar metodologías que tengan en cuenta el desarrollo de las obligaciones, conocidas como métodos de triángulos. Para el cálculo de esta reserva la entidad deberá contar como mínimo con tres (3) años de información propia y se deberá constituir mensualmente.
Las entidades a que hace referencia el artículo 2.5.2.2.1.2 del presente decreto que inicien operaciones después de su entrada en vigencia, deberán presentar una metodología de cálculo alternativa a utilizar mientras transcurren los tres años señalados, la cual debe ser autorizada por la Superintendencia Nacional de Salud.
2. Otras Reservas. Cuando de los análisis y mediciones realizados se determinen pérdidas probables y cuantificables, se reflejarán en los estados financieros mediante la constitución de la reserva correspondiente. La Superintendencia Nacional de Salud, cuando lo estime conveniente, podrá ordenar la constitución de este tipo de reservas, de acuerdo con la naturaleza de las operaciones y con el objetivo de garantizar la viabilidad financiera y económica.
PARÁGRAFO. El valor que las entidades responsables de pago giren en cumplimiento de lo establecido en el literal d) del artículo 13 de la Ley 1122 de 2007 sobre las facturas presentadas para el cobro por la prestación de servicios de salud, deben ser registrados como menor valor del requerido de la reserva.
(Artículo 7o del Decreto 2702 de 2014)
ARTÍCULO 2.5.2.2.1.10. INVERSIÓN DE LAS RESERVAS TÉCNICAS. <Artículo modificado por el artículo 1 del Decreto 995 de 2022. El nuevo texto es el siguiente:> Las entidades a que hace referencia el artículo 2.5.2.2.1.2 del presente decreto, deberán mantener inversiones de al menos el 100% del saldo de sus reservas técnicas del mes calendario inmediatamente anterior, de acuerdo con el siguiente régimen:
1. Requisito general. Las inversiones deben ser de la más alta liquidez y seguridad.
2. Inversiones computables. El portafolio computable como inversión de las reservas técnicas debe corresponder a:
a) Títulos de deuda pública interna emitidos o garantizados por la Nación o por el Banco de la República;
b) Títulos de renta fija emitidos, aceptados, garantizados o avalados por entidades vigiladas por la Superintendencia Financiera de Colombia, incluyendo al Fondo de Garantías de Instituciones Financieras (Fogafín) y al Fondo de Garantías de Entidades Cooperativas (Fogacoop);
c) Depósitos a la vista en entidades vigiladas por la Superintendencia Financiera de Colombia, descontados los descubiertos en cuenta corriente registrados en el pasivo de acuerdo con las normas contables aplicables.
d) Certificados de reconocimiento de deuda por servicios no financiados con cargo a la UPC auditada y aprobada, suscritos por el representante legal de la entidad territorial, el representante legal de la ADRES. Estos certificados computarán por su valor facial.
Los certificados expedidos por ADRES deben ser informados mensualmente por su representante legal a la Dirección General del Presupuesto Público Nacional del Ministerio de Hacienda y Crédito Público.
e) El valor de las cuentas radicadas por concepto de servicios y tecnologías en salud no financiadas con recursos de la Unidad de Pago por Capitación - UPC, entre el 1 de enero de 2018 y el 31 de diciembre de 2019, cuyo resultado definitivo del proceso de verificación y control, no se tenga o no se hubiese notificado, siempre que no estén siendo utilizadas como garantía de otras obligaciones. Estas cuentas solo podrán ser computadas como respaldo de las reservas técnicas hasta que se haya notificado el resultado definitivo del proceso de verificación y control, cuando este sea negativo, o, hasta el momento del pago cuando el resultado sea positivo.
f) Participaciones en fondos de inversión colectiva abiertos sin pacto de permanencia, cuya política de inversión considere como activos admisibles aquellos distintos a títulos y/o valores participativos. Se excluyen los fondos de inversión colectiva apalancados de que trata el Capítulo 5 del Título 1 del Libro 1 de la Parte 3 del Decreto 2555 de 2010 y las normas que lo modifiquen o sustituyan.
g) Certificados de los recursos de Unidad de Pago por Capitación - UPC, apropiados por las Entidades Promotoras de Salud y que no han sido distribuidos por la ADRES suscritos por el representante legal de ADRES. Estos certificados computarán por su valor facial.
3. Requisitos. Las inversiones computarán bajo los siguientes parámetros:
a) Cuando correspondan a un mismo emisor o establecimiento de crédito, la inversión del numeral 2.b. será computable como respaldo de la reserva técnica solamente hasta el 10% del valor del portafolio de inversiones;
b) El conjunto de las inversiones del numeral 2.b. realizadas en títulos cuyo emisor, aceptante, garante, u originador, sea una entidad vinculada, no puede exceder el diez por ciento (10%) del valor del portafolio;
c) Los recursos que respaldan las reservas técnicas computarán hasta el treinta por ciento (30%) de una misma emisión de títulos, de acuerdo con las inversiones permitidas según el régimen aplicable.
Quedan exceptuadas de este límite las inversiones del numeral 2.a y 2.d, las realizadas en Certificados de Depósitos a Término (CDT) emitidos por establecimientos de crédito y las inversiones de títulos de deuda emitidos o garantizados por Fogafín y Fogacoop.
d) Las inversiones del numeral 2.b. requieren la calificación de deuda a corto o largo plazo del emisor o del establecimiento de crédito, según corresponda, equivalente cuando menos a grado de inversión y otorgada por una sociedad calificadora de riesgos autorizada por la Superintendencia Financiera de Colombia. Las inversiones del numeral 2.c. requieren la calificación de la capacidad de pago a corto plazo del establecimiento de crédito, equivalente cuando menos a grado de inversión otorgada por una sociedad calificadora de riesgos autorizada por la Superintendencia Financiera de Colombia.
El requisito de calificación para las inversiones del numeral 2.f se tomará respecto de los títulos de deuda en que puede invertir el fondo de inversión colectiva, según su reglamento.
El requisito de calificación es exigible respecto del noventa por ciento (90%) de los títulos de renta fija en que pueda invertir el fondo de inversión colectiva.
e) Las inversiones de los numerales 2.a., 2.b. y 2.f. se deben realizar sobre títulos inscritos en el Registro Nacional de Valores y Emisores;
f) Todas las negociaciones de inversiones de los títulos descritos en los numerales 2.a. y 2.b. se deben realizar a través de sistemas de negociación de valores, o en el mercado mostrador, registradas en un sistema de registro de operaciones sobre valores debidamente autorizados por la Superintendencia Financiera de Colombia siempre que las mismas sean compensadas y liquidadas mediante un sistema de liquidación y compensación de valores autorizados por dicha Superintendencia;
g) Los títulos o valores representativos de las inversiones que respaldan las reservas técnicas susceptibles de ser custodiados se deben mantener en todo momento en los depósitos centralizados de valores debidamente autorizados por la Superintendencia Financiera de Colombia.
Para efecto de los depósitos se tendrán en cuenta los términos establecidos en los reglamentos de operaciones de los citados depósitos centralizados de valores, contados a partir de la fecha de adquisición o de la transferencia de propiedad del título o valor.
h) El valor a que se refiere el literal e) del numeral 2 de este artículo, será computado como respaldo de las reservas técnicas hasta por el monto que resulte de tomar el valor total de las cuentas radicadas, descontando el giro previo realizado sobre las mismas y el porcentaje promedio de la glosa de la Entidad Promotora de Salud, correspondiente a los doce (12) últimos periodos con resultado del proceso de verificación y control. Los anteriores conceptos deberán ser certificados por la ADRES o por la entidad territorial, sin que el monto allí contenido constituya un certificado de deuda.
El conjunto de las inversiones de que trata el literal f) del numeral 2 de este artículo, será computable como respaldo de las reservas técnicas solamente hasta el 10% del valor del portafolio de inversiones.
4. Restricciones. Las inversiones de las reservas técnicas se deben mantener libres de embargos, gravámenes, medidas preventivas, o de cualquier naturaleza que impida su libre cesión o transferencia. Cualquier afectación de las mencionadas impedirá que sea computada como inversión de las reservas técnicas.
5. Defectos de inversión por valoración. Los defectos de inversión que se produzcan exclusivamente como resultado de cambios en la valoración del portafolio, deberán ser reportados inmediatamente a la Superintendencia Nacional de Salud y tendrán plazo de un (1) mes para su ajuste, contado a partir de la fecha en que se produzca el defecto respectivo.
PARÁGRAFO. Para efectos de este artículo se entenderá por entidad vinculada la definición contenida en el artículo 2.31.3.1.12 del Decreto 2555 de 2010.
ARTÍCULO 2.5.2.2.1.11. OPERACIONES FINANCIERAS NO AUTORIZADAS. Las Entidades Promotoras de Salud deberán abstenerse de:
1. Disponer a cualquier título de los recursos de las cotizaciones, sin perjuicio del régimen de administración a través de terceros previsto en el presente Capítulo. Las operaciones financieras se deberán realizar sobre los saldos que resulten a favor de la entidad, una vez verificada la compensación con el Fondo de Solidaridad y Garantía.
2. Gravar, bajo cualquier modalidad, los títulos representativos de las inversiones a través de los cuales se constituya el margen de solvencia previsto en el presente Capítulo, a menos que el margen de solvencia tenga un valor superior a los cuatro mil (4.000) salarios mínimos legales mensuales, evento en el cual el gravamen podrá ascender hasta un equivalente al cincuenta por ciento (50%) del valor del margen de solvencia.
Las opciones de inversión y gravamen del margen de solvencia no podrán ejercerse en forma simultánea. Dicho gravamen solo será procedente para garantizar operaciones de inversión en infraestructura.
3. Durante los dos (2) primeros años a partir de la expedición del certificado de autorización, las Entidades Promotoras de Salud no podrán destinar más del tres por ciento (3%) de lo recibido por concepto de la Unidad de Pago por Capitación UPC promedio ponderado a gastos de publicidad. Todo gasto adicional deberá pagarse con sus recursos propios.
(Artículo 11 del Decreto 1485 de 1994, aclarado por el Decreto 1609 de 1995)
ARTÍCULO 2.5.2.2.1.12. PLAZO PARA CUMPLIMIENTO DE LAS CONDICIONES FINANCIERAS Y DE SOLVENCIA. Las entidades a que hace referencia el artículo 2.5.2.2.1.2 del presente decreto que a la fecha de entrada en vigencia del mismo, se encuentren habilitadas para operar el aseguramiento en salud y no cumplan con los requisitos financieros de capital mínimo, patrimonio adecuado, e inversión de las reservas técnicas, previstos en el presente Capítulo, los deberán cumplir progresivamente dentro de los 7 años siguientes al 23 de diciembre de 2014. En todo caso, al final del primer año de este plazo la entidad deberá haber cubierto al menos el 10% del defecto, al término del segundo año el 20%, al término del tercer año el 30%, al término del cuarto año el 50%, al término del quinto año 70%, al término del sexto año 90% y al final del séptimo año el 100%.
PARÁGRAFO 1o. Las entidades que al 23 de diciembre de 2014, se encuentren sometidas a alguna de las medidas establecidas en el artículo 113 del Estatuto Orgánico del Sistema Financiero, según lo previsto en el Decreto 2462 de 2013, para el cumplimiento de las condiciones financieras y de solvencia previstas en el presente Capítulo, estarán sometidas a las mismas condiciones de plazo y porcentaje dispuestas en este artículo.
PARÁGRAFO 2o. Los plazos de ajuste aquí previstos no eximen a las entidades a que hace referencia el artículo 2.5.2.2.1.2 del presente decreto del deber de cumplimiento del pago de las obligaciones por la prestación de los servicios de salud en los plazos legales y contractuales.
PARÁGRAFO 3o. Cuando las entidades de que trata el artículo 2.5.2.2.1.2 del presente decreto reciban afiliados por traslados masivos generados por el retiro de las Entidades Promotoras de Salud o su liquidación, presentarán para su evaluación y aprobación a la Superintendencia Nacional de Salud un plan de ajuste para cumplir con las condiciones financieras previstas en el presente decreto.
PARÁGRAFO TRANSITORIO. Las entidades a que hace referencia el artículo 2.5.2.2.1.2 del presente decreto, que a la fecha de entrada en vigencia del mismo, cumplan las condiciones financieras y de solvencia en los términos del presente artículo deberán continuar cumpliendo dichas condiciones.
(Artículo 9o del Decreto 2702 de 2014)
ARTÍCULO 2.5.2.2.1.13. AUTORIZACIÓN PARA OPERAR. Para efectos del trámite de autorización para operar como EPS, la Superintendencia Nacional de Salud verificará el cumplimiento de las disposiciones previstas en el presente Capítulo, sin perjuicio de las demás normas que rigen la actividad.
Con el fin de garantizar la debida protección de los recursos y la adecuada prestación de los servicios de salud, solo podrán ser habilitadas las entidades del artículo 2o que cuenten con objeto social exclusivo para operar el aseguramiento en salud, sin perjuicio de lo establecido en el artículo 217 de la Ley 100 de 1993 respecto de las Cajas de Compensación Familiar y las entidades de creación legal.
La Superintendencia Financiera de Colombia será competente para realizar la inspección, vigilancia y control de las entidades de que trata el artículo 2.5.2.2.1.2 del presente decreto, en los términos del Decreto-ley 4185 de 2011 y en particular las normas del régimen previsto en el Estatuto Orgánico del Sistema Financiero, en el Decreto 2555 de 2010 (Decreto Único Financiero), en los instructivos de la Superintendencia Financiera de Colombia y demás normas concordantes, aplicables a las entidades aseguradoras, respecto de las EPS que cumplan o lleguen a cumplir las normas prudenciales que rigen a las entidades aseguradoras.
(Artículo 10 del Decreto 2702 de 2014)
ARTÍCULO 2.5.2.2.1.14. ÓRDENES DE CAPITALIZACIÓN A ENTIDADES PROMOTORAS DE SALUD. Sin perjuicio de las acciones o sanciones legalmente admisibles, la Superintendencia Nacional de Salud, en el marco de sus competencias, podrán ordenar la capitalización de las entidades a que hace referencia el artículo 2.5.2.2.1.2 del presente decreto para que enerven las insuficiencias de capital, fijando un plazo para el efecto, de conformidad con lo dispuesto en el parágrafo 2o del artículo 233 de la Ley 100 de 1993.
El incumplimiento de la orden de capitalización podrá ser sancionado de acuerdo con las normas vigentes.
(Artículo 11 del Decreto 2702 de 2014)
ARTÍCULO 2.5.2.2.1.15. INCUMPLIMIENTO DEL RÉGIMEN DE LAS CONDICIONES FINANCIERAS Y DE SOLVENCIA. El incumplimiento de las condiciones financieras y de solvencia dentro de los plazos previstos en este Capítulo, dará lugar a la adopción de las medidas correspondientes por parte de la Superintendencia Nacional de Salud de conformidad con sus competencias.
(Artículo 12 del Decreto 2702 de 2014)
ARTÍCULO 2.5.2.2.1.16. REPORTE DE INFORMACIÓN FINANCIERA. Las entidades a que hace referencia el artículo 2.5.2.2.1.2 del presente decreto, deberán remitir la información que requiera la Superintendencia Nacional de Salud, para evaluar las condiciones financieras y de solvencia de las entidades a que hace referencia el presente Capítulo.
(Artículo 13 del Decreto 2702 de 2014)
ARTÍCULO 2.5.2.2.1.17. CONDICIONES, PLAZOS Y TRATAMIENTO FINANCIERO POR PARTE DE LAS EPS. <Artículo adicionado por el artículo 4 del Decreto 2117 de 2016. El nuevo texto es el siguiente:> Las EPS tendrán un tratamiento financiero especial y podrán acceder a los plazos del presente artículo, siempre que acrediten las siguientes condiciones:
Condiciones:
a) Avance en el fortalecimiento patrimonial. Se entenderá que una EPS presenta avances en el fortalecimiento patrimonial cuando haya capitalizado el porcentaje acumulado previsto en el artículo 2.5.2.2.1.12 del presente decreto con corte al año anterior, con aportes en dinero o capitalización de acreencias y demuestre el compromiso de capitalizar el porcentaje correspondiente al año en el cual se solicitan las medidas de tratamiento financiero especial contempladas en el presente artículo.
b) Modelo de atención orientado a la mitigación del riesgo en salud. La EPS debe acreditar la implementación del modelo de atención para la mitigación del riesgo en salud, con base en un Plan de Gestión del Riesgo, cuyos resultados se reflejen en un comportamiento con tendencia a la generación y restablecimiento del equilibrio financiero, sin afectar en ningún momento la calidad y la oportunidad en la prestación de los servicios de salud a la población afiliada.
c) Reservas técnicas: Constituir las reservas técnicas según lo establecido en el artículo 2.5.2.2.1.9 del Decreto 780 de 2016. Para el caso de las incapacidades por enfermedad general, la reserva técnica de obligaciones pendientes aún no conocidas se deberá mantener mínimo por un año de acuerdo con el estudio que presente la EPS y apruebe la Superintendencia Nacional de Salud.
Plazos y tratamiento financiero especial
Las EPS que acrediten las condiciones de avance podrán acceder a los siguientes plazos y tratamiento financiero especial para el cumplimiento de las condiciones financieras y de solvencia, mediante solicitud elevada a la Superintendencia Nacional de Salud:
a) El defecto se tomará con base en la medición realizada por la Superintendencia Nacional de Salud con corte a 31 de diciembre de 2015.
b) El plazo del periodo de transición para el cumplimiento de las condiciones financieras y de solvencia, a que hace referencia el artículo 2.5.2.2.1.12 del presente decreto podrá ser hasta de diez (10) años, contados a partir del 23 de diciembre de 2014.
c) Los porcentajes para cubrir el defecto de capital mínimo, patrimonio adecuado e inversión de las reservas técnicas, podrán ser ajustados por la EPS y aprobados por la Superintendencia Nacional de Salud, a partir del 23 de diciembre de 2017. En todo caso al final del quinto año deberán haber cubierto como mínimo el 50% del defecto a diciembre 31 de 2015 y para cada uno de los siguientes años un adicional mínimo del 10% hasta cubrir el total del defecto.
d) Para el cumplimiento de lo establecido en el numeral 2 del artículo 2.5.2.2.1.5 sobre acreditación de capital mínimo y en el numeral i), del literal n. del numeral 1.1. del artículo 2.5.2.21.7 del presente decreto, sobre deducciones al capital primario, las entidades de que trata el presente artículo, podrán descontar proporcionalmente las pérdidas incurridas en el ejercicio del año 2016 y siguientes, de acuerdo con el momento en que se realiza la pérdida y el periodo de transición respectivo.
PARÁGRAFO. La Superintendencia Nacional de Salud aprobará los plazos y tratamiento financiero especial mencionados en los literales b), c), y d) del presente artículo, con base en un plan de ajuste y recuperación financiera que presente la EPS. La anterior aprobación debe constar en acto administrativo, copia del cual debe enviarse al Viceministerio de Protección Social del Ministerio de Salud y Protección Social. El plan de ajuste y recuperación financiera deberá evidenciar acciones de fondo en términos del modelo de atención en salud y una adecuada gestión de riesgos para garantizar mejores resultados en desarrollo de su objeto social a corto y largo plazo.
ARTÍCULO 2.5.2.2.1.18. PLANES DE AJUSTE. <Artículo adicionado por el artículo 4 del Decreto 2117 de 2016. El nuevo texto es el siguiente:> Para efecto de los planes de ajuste previstos en el Parágrafo 3 del artículo 2.1.11.4 y en el Parágrafo 3 del artículo 2.5.2.2.1.12 del presente decreto y del cumplimiento de las condiciones financieras y de solvencia, se debe considerar a la EPS como una sola unidad económica, independientemente de los regímenes que opere.
ARTÍCULO 2.5.2.2.1.19. GLOSA DEFINITIVA. <Artículo derogado por el artículo 4 del Decreto 1683 de 2019>
ARTÍCULO 2.5.2.2.1.20. DE LA VERIFICACIÓN DE LAS CONDICIONES FINANCIERAS Y DE SOLVENCIA DE LAS ENTIDADES PROMOTORAS DE SALUD. <Artículo modificado por el artículo 3 del Decreto 1492 de 2022. El nuevo texto es el siguiente:> Hasta el 31 de diciembre de 2022, la Superintendencia Nacional de Salud, descontará el efecto del deterioro de las cuentas por cobrar asociadas a servicios y tecnologías en salud no financiadas con cargo a la UPC de los regímenes contributivo y subsidiado prestadas hasta 31 de diciembre de 2019, que se encuentren registradas como tal en los estados financieros, de acuerdo con la política contable de cada entidad promotora de salud, vigente al 30 de junio de 2019, para la acreditación del capital mínimo y del capital primario.
La Superintendencia Nacional de Salud impartirá las instrucciones necesarias para la debida aplicación, medición y control.
ARTÍCULO 2.5.2.2.1.21 USO DE LOS RECURSOS INVERTIDOS QUE RESPALDAN RESERVAS TÉCNICAS DE LAS EPS. <Artículo modificado por el artículo 2 del Decreto 995 de 2022. El nuevo texto es el siguiente:> Con el fin de disminuir la cartera, las Entidades Promotoras de Salud deberán utilizar los recursos que tengan invertidos en depósitos a la vista, títulos de renta fija, o fondos de inversión colectiva, que respaldan sus reservas técnicas cuando la Superintendencia Nacional de Salud evidencie que presentan una concentración mayor al 15% de la deuda en acreencias mayores a 180 días. Así mismo, podrán utilizar para este fin los recursos que tengan invertidos en títulos de deuda pública interna, en el evento de considerarlo pertinente.
Para tal efecto, dicha Superintendencia solicitará a las Entidades Promotoras de Salud, por una única vez y a más tardar el 30 de junio de 2022, el plan de pago de la deuda, en la que se utilicen los recursos que tengan invertidos en depósitos a la vista, títulos de renta fija, fondos de inversión colectiva, o títulos de deuda pública, este último en caso de que lo estimen conveniente, que respaldan sus reservas técnicas. Dicho plan será solicitado a partir del análisis que realice la Superintendencia de la cartera de las Entidades Promotoras de Salud, así como las cuentas por pagar que se encuentran registradas como reservas técnicas en los estados financieros, utilizando la información reportada con la última fecha de corte disponible. Para la presentación del plan de pago de la deuda a que hace referencia el presente artículo, las Entidades Promotoras de Salud tendrán en cuenta los siguientes criterios:
1. Revisarán el total de las cuentas por pagar que tengan con los prestadores y proveedores de servicios y tecnologías en salud y, montos que no son objeto de pago por glosas no conciliadas u otras obligaciones no exigibles.
2. Determinarán la distribución del monto de los recursos entre los prestadores y proveedores de servicios y tecnologías en salud sin dar trato preferencial a vinculados económicos y acorde con las políticas de pago de la entidad, dando prioridad a las cuentas de mayor antigüedad, de manera proporcional al valor de la deuda.
3. Evaluarán el riesgo de mercado teniendo en cuenta el monto sujeto de utilización de los recursos de las inversiones, con el fin de evitar que se generen pérdidas al momento de liquidarlas. Así mismo, serán responsables de los defectos de inversión que se produzcan por cambios en la valoración del portafolio o riesgo de mercado.
El plan deberá ser presentado por las Entidades Promotoras de Salud dentro del mes siguiente a la solicitud por parte de la SNS e incluirá la relación de los prestadores y proveedores de servicios y tecnologías en salud y montos a pagar, especificando, de la deuda pendiente de pago, los montos que no son objeto de pago por glosas no conciliadas u otras obligaciones no exigibles, así como la fecha estimada de pago.
Dicha superintendencia verificará en un plazo no superior a diez (10) días hábiles que el plan cumpla con las condiciones establecidas en el presente artículo.
En el evento de incumplimiento, la Superintendencia Nacional de Salud solicitará a la EPS el respectivo ajuste, para lo cual contará con tres (3) días hábiles.
Una vez realizados los pagos por las Entidades Promotoras de Salud, la Superintendencia Nacional de Salud realizará seguimiento del cumplimiento de los compromisos asumidos por las entidades en el mencionado plan.
Los pagos realizados a través de este mecanismo se tendrán en cuenta para el cálculo del régimen de inversiones como parte del cumplimiento de las condiciones de habilitación financiera, por el período de transición que aplique a cada Entidad Promotora de Salud, teniendo en cuenta la metodología que para tal efecto defina la Superintendencia Nacional de Salud".
En todo caso, las Entidades Promotoras de Salud deberán realizar los pagos a más tardar el 30 de septiembre de 2022.
CONDICIONES Y OPERACIONES PARA DAR CUMPLIMIENTO A LOS OBJETIVOS DE LA SUBCUENTA DE GARANTÍAS PARA LA SALUD DEL FOSYGA.
ARTÍCULO 2.5.2.2.2.1. OBJETO Y ÁMBITO DE APLICACIÓN. La presente Sección tiene por objeto establecer las condiciones y operaciones destinadas a dar cumplimiento a los objetivos de la Subcuenta de Garantías para la Salud del Fosyga o quien haga sus veces, definidos en el artículo 41 del Decreto-ley 4107 de 2011, en armonía con lo previsto en el inciso 3o del artículo 68 de la Ley 1753 de 2015 cuando ello se requiera. Las disposiciones aquí previstas, son aplicables al Fondo de Solidaridad y Garantía (Fosyga) o a la entidad que haga sus veces, a las Instituciones Prestadoras de Servicios de Salud, a las Entidades Promotoras de Salud y a las Entidades Financieras vigiladas por la Superintendencia Financiera de Colombia.
(Artículo 1o de Decreto 1681 de 2015)
ARTÍCULO 2.5.2.2.2.2. CONDICIONES GENERALES DE APLICACIÓN. Las operaciones de que trata la presente Sección deberán aplicarse teniendo en cuenta las siguientes condiciones generales:
a) La disponibilidad de recursos de la Subcuenta de Garantías para la Salud del Fondo de Solidaridad y Garantía (Fosyga) o quien haga sus veces;
b) En cada caso, los recursos deberán ser priorizados en consideración al riesgo que revista determinada entidad prestadora o aseguradora de salud para la estabilidad del Sistema General de Seguridad Social en Salud, al impacto sobre la prestación adecuada y oportuna de los servicios de salud o a la protección de los derechos de los usuarios;
c) El Ministerio de Salud y Protección Social condicionará la aplicación de los mecanismos y facultades previstos en la presente Sección, entre otros, a la suscripción de planes o convenios de desempeño, mejoramiento, saneamiento contable o de participación en el fortalecimiento patrimonial de la respectiva entidad por parte de los accionistas, aportantes o de las entidades aseguradoras o prestadoras de salud;
d) Los demás que determine el Ministerio de Salud y Protección Social.
PARÁGRAFO. En todo caso, la facultad de adelantar las operaciones previstas en la presente Sección, no implica la obligación del Ministerio de Salud y Protección Social o la entidad que ejecute las operaciones según corresponda, de aprobarlas para las aseguradoras y prestadoras de salud que las soliciten.
(Artículo 2o de Decreto 1681 de 2015)
ARTÍCULO 2.5.2.2.2.3. OPERACIONES AUTORIZADAS. Con el fin de cumplir con el objeto de la presente Sección y de conformidad con lo establecido en el inciso 3o del artículo 68 de la Ley 1753 de 2015, con los recursos de la Subcuenta de Garantías para la Salud del Fosyga o quien haga sus veces, se podrán realizar las siguientes operaciones:
a) Suscribir contratos de capital garantía, con las Entidades Promotoras de Salud, en los regímenes contributivo y/o subsidiado y con las Instituciones Prestadoras de Servicios de Salud y adquirir, enajenar y gravar acciones de las mismas;
b) Realizar actos y negocios jurídicos para una ágil y eficaz recuperación de los activos propios o de las Entidades Promotoras de Salud en los regímenes contributivo y/o subsidiado y de las Instituciones Prestadoras de Servicios de Salud;
c) Celebrar convenios con las Entidades Promotoras de Salud en los regímenes contributivo y/o subsidiado y con las Instituciones Prestadoras de Servicios de Salud, con el objeto de facilitar la cancelación oportuna de las obligaciones adquiridas en desarrollo de las operaciones previstas en el presente Capítulo;
d) Suscribir convenios con entidades financieras vigiladas por la Superintendencia Financiera de Colombia para viabilizar operaciones de crédito;
e) Otorgar préstamos a las Entidades Promotoras de Salud en los regímenes contributivo y/o subsidiado y a las Instituciones Prestadoras de Servicios de Salud destinados a otorgar liquidez y al saneamiento de pasivos. Dichos prestamos podrán otorgarse a las Entidades Promotoras de Salud con el objeto de permitir o facilitar la realización de programas de fusión, adquisición, cesión de activos y pasivos u otras figuras destinadas a preservar los intereses del Sistema General de Seguridad Social en Salud y la protección de los derechos de los usuarios;
f) Adquirir los activos de las Entidades Promotoras de Salud en los regímenes contributivo y/o subsidiado y las Instituciones Prestadoras de Servicios de Salud que señale el Ministerio de Salud y Protección Social;
g) Recibir y otorgar avales y garantías;
h) Celebrar convenios con otras autoridades públicas con funciones de control, inspección y vigilancia, con el fin de contar con asesoría y apoyo en el desarrollo de sus actividades, en las materias que guarden concordancia con el objeto de la Subcuenta de Garantías para la Salud del Fosyga o quien haga sus veces;
i) La adquisición de títulos representativos de deuda subordinada emitidos por aseguradores y prestadores de servicios de salud;
j) Realizar los demás actos y negocios jurídicos necesarios para el desarrollo de los objetivos señalados en el artículo 41 del Decreto-ley 4107 de 2011 y demás normas aplicables.
(Artículo 3o de Decreto 1681 de 2015)
ARTÍCULO 2.5.2.2.2.4. CONVENIOS CON ENTIDADES FINANCIERAS. Con cargo a los recursos de la Subcuenta de Garantías para la Salud del Fosyga o quien haga sus veces y mediante la compensación de tasa u otros mecanismos que resulten aplicables, el Ministerio de Salud y Protección Social podrá suscribir convenios con entidades sometidas a la vigilancia de la Superintendencia Financiera de Colombia, para viabilizar el otorgamiento de créditos a las Entidades Promotoras de Salud y a las Instituciones Prestadoras de Servicios de Salud, destinados a otorgar liquidez y al saneamiento de pasivos, de conformidad con las condiciones que defina el Ministerio de Salud y Protección Social.
En el caso de los créditos con tasa compensada, cuyo beneficiario sea una Entidad Promotora de Salud (EPS), el beneficio solo podrá ser otorgado para el pago de pasivos de estas entidades con los prestadores y proveedores de servicios y tecnologías de salud, para cuyo efecto deberán autorizar el giro directo de los recursos a los prestadores y proveedores de servicios y tecnologías de salud. Para el efecto, las EPS deberán proporcionar a la entidad financiera la información que requiera para el desembolso de los recursos.
Las Entidades Promotoras de Salud y las Instituciones Prestadores de Servicios de Salud autorizarán al Fosyga o a la entidad que haga sus veces, a girar los recursos que a cualquier título se le reconozcan para amortizar los créditos y los intereses que correspondan.
PARÁGRAFO. La Financiera de Desarrollo Territorial S. A. (Findeter), de conformidad con lo establecido en el parágrafo del literal b) del numeral 3 del artículo 270 del Estatuto Orgánico del Sistema Financiero, podrá ofrecer a las Entidades Promotoras de Salud y a las Instituciones Prestadoras de Servicios de Salud, una línea de redescuento con tasa compensada para los fines y con cargo a los recursos señalados en el presente artículo.
(Artículo 4o de Decreto 1681 de 2015)
ARTÍCULO 2.5.2.2.2.5. GARANTÍAS. El Ministerio de Salud y Protección Social podrá, con cargo a los recursos de la Subcuenta de Garantías para la Salud del Fosyga o quien haga sus veces, directamente o mediante la suscripción de convenios con entidades vigiladas por la Superintendencia Financiera de Colombia, respaldar créditos destinados al saneamiento de pasivos o a capital de trabajo, mediante el otorgamiento de avales y garantías.
Podrán ser beneficiarios de este mecanismo las Entidades Promotoras de Salud y las Instituciones Prestadoras de Servicios de Salud de conformidad con las condiciones que establezca el Ministerio de Salud y Protección Social.
El Ministerio de Salud y Protección Social definirá los términos, condiciones y monto de la garantía, los cuales deberán tener en cuenta la destinación y el beneficiario de los recursos.
Las EPS que sean beneficiarias de la presente operación, deberán autorizar a la entidad financiera a girar directamente los recursos a los prestadores y proveedores de servicios y tecnologías de salud, para lo cual deberán entregar la información necesaria a la entidad financiera.
Las entidades que soliciten la garantía para acceder al crédito, no deben encontrarse en medida de retiro voluntario o de intervención para liquidación por parte de la autoridad competente.
(Artículo 5o de Decreto 1681 de 2015)
ARTÍCULO 2.5.2.2.2.6. LÍNEA DE CRÉDITO DIRECTA. De acuerdo con la disponibilidad de recursos, con cargo a los recursos de la Subcuenta de Garantías para la Salud del Fosyga o quien haga sus veces, se podrán otorgar directamente créditos a las Instituciones Prestadoras de Servicios de Salud y a las Entidades Promotoras de Salud, destinados a otorgar liquidez y al saneamiento de pasivos.
Las Entidades Promotoras de Salud que soliciten el crédito, no deben encontrarse en medida de retiro voluntario o de intervención para liquidación por parte de la Superintendencia Nacional de Salud o Superintendencia de Subsidio Familiar.
Así mismo, las EPS que sean beneficiarias de esta línea de crédito, deberán autorizar a la Subcuenta de Garantías para la Salud del Fosyga o quien haga sus veces, a girar directamente los recursos a los prestadores y proveedores de servicios y tecnologías de salud.
El costo de la comisión por el análisis de la solicitud de crédito, a favor de la Subcuenta de Garantías para la Salud del Fosyga o quien haga sus veces, deberá pactarse con cargo a quien realice la solicitud para acceder a esta línea de crédito.
El Ministerio de Salud y Protección Social, realizará el análisis de las solicitudes de crédito directamente o a través de un tercero de reconocida trayectoria. El valor de las garantías exigidas será determinado por el Ministerio de Salud y Protección Social, según el procedimiento de valoración que se establezca. En todo caso el valor de estas no podrá ser inferior al crédito durante la vigencia del mismo.
Los beneficiarios deberán suscribir un convenio de desempeño con el Ministerio de Salud y Protección Social, en el cual se establecerán las condiciones de operación de la entidad con el fin de garantizar la sostenibilidad de la prestación de los servicios de salud y el pago del crédito.
(Artículo 6o de Decreto 1681 de 2015)
ARTÍCULO 2.5.2.2.2.7. CAPITAL GARANTÍA. El Ministerio de Salud y Protección Social, con cargo a los recursos de la Subcuenta de Garantías para la Salud del Fosyga o quien haga sus veces, podrá fortalecer patrimonialmente a las Entidades Promotoras de Salud mediante la suscripción de un contrato de capital garantía.
La garantía podrá constituirse por sumas determinadas como aporte de capital y hasta por el periodo determinado por el Ministerio de Salud y Protección Social. Las garantías se otorgarán de conformidad con los términos y condiciones que establezca el Ministerio de Salud y Protección Social y el otorgamiento deberá ser consistente con las siguientes reglas:
1. La solicitud de capital de garantía deberá ser presentada por la Entidad Promotora de Salud al Ministerio de Salud y Protección Social previa autorización de la Superintendencia Nacional de Salud.
2. Para efectos de otorgar la autorización, la Superintendencia Nacional de Salud tendrá en cuenta las condiciones financieras y operativas de la respectiva Entidad Promotora de Salud, con la finalidad de determinar la viabilidad de aplicar el mecanismo de capital garantía en el caso concreto.
3. Los aportes dan lugar a la emisión y entrega de acciones temporales de índole especial representativas del capital garantía cuyo pago se efectúa con la constitución del derecho personal aportado y su valor corresponde a una cuota parte del valor nominal de la garantía.
4. Los costos asociados por la suscripción del contrato de capital garantía serán asumidos por la entidad solicitante.
5. El Capital Garantía que se suscriba con cargo a los recursos de la Subcuenta de Garantías para la Salud del Fosyga o quien haga sus veces, computa como parte del Capital Mínimo y del Capital Primario para los efectos de los artículos 2.5.2.2.1.1 al 2.5.2.2.1.16 del presente decreto, así como de las normas que los modifiquen o sustituyan.
6. Cuando a juicio de la Superintendencia Nacional de Salud se determine la vinculación de nuevos accionistas particulares, se podrá promover su participación mediante la enajenación del derecho de suscripción de acciones ordinarias a que da lugar la garantía, sin perjuicio de la obligación de enajenar las acciones ordinarias o bonos que posea.
7. La garantía le confiere los siguientes derechos a la Subcuenta de Garantías para la Salud del Fosyga o a quien haga sus veces:
a) Recibir acciones especiales por el hecho de su constitución, conforme al presente artículo;
b) Cuando la garantía se haga exigible, recibir acciones ordinarias o bonos obligatoriamente convertibles en acciones. Para tal efecto se convertirán las acciones especiales en acciones ordinarias o bonos, según el caso, hasta por el monto del respectivo desembolso;
c) Participar en las deliberaciones de los órganos de administración y dirección de la entidad y votar las decisiones que se adopten. Tal participación se determinará según la proporción que represente la garantía sobre la suma de esta y el capital suscrito y pagado de la entidad. En el caso de la suscripción del contrato de capital garantía con entidades de naturaleza cooperativa, el capital garantía otorgado implicará la participación de los delegados del Ministerio de Salud y Protección Social, en el órgano de administración de la entidad cooperativa en la proporción que se determine en dicho contrato. En ningún caso, el Ministerio de Salud y Protección Social adquirirá la calidad de asociado o cooperado por virtud de la suscripción del contrato de capital garantía;
d) Suscribir preferencialmente acciones ordinarias o bonos obligatoriamente convertibles en acciones de la entidad cuando la garantía se haga exigible o en el evento previsto en el literal e) del presente artículo;
e) Enajenar libremente los derechos de suscripción preferencial indicados en el inciso anterior.
8. La garantía podrá reducirse por las utilidades o excedentes que genere la entidad, la colocación de acciones o de bonos opcional u obligatoriamente convertibles en acciones, así como por cualquier otra medida u operación de fortalecimiento patrimonial que reciba, en las condiciones que señale el Ministerio de Salud y Protección Social.
El Ministerio de Salud y Protección Social, podrá determinar la vigencia, posibilidad de revocar o reducir gradualmente la garantía, las condiciones para su exigibilidad y definir los demás términos que juzgue precisos para conceder ese apoyo. Así mismo, determinará el monto de la comisión a pagar por parte del beneficiario por el otorgamiento del capital garantía.
PARÁGRAFO. En lo no previsto en el presente artículo, se acudirá a las normas que sobre la materia regula el Estatuto Orgánico del Sistema Financiero.
(Artículo 7o de Decreto 1681 de 2015)
ARTÍCULO 2.5.2.2.2.8. ADQUISICIÓN DE TÍTULOS EMITIDOS POR LAS ENTIDADES PROMOTORAS DE SALUD. Con el fin de avanzar en el fortalecimiento patrimonial las Entidades Promotoras de Salud, con cargo a los recursos de la Subcuenta de Garantías para la Salud del Fosyga o quien haga sus veces, el Ministerio de Salud y Protección Social, podrá adquirir títulos representativos de deuda subordinada emitidos por dichas entidades.
En el único caso en que los títulos representativos de deuda subordinada a los que hace referencia este artículo, sean efectivamente suscritos a nombre del Ministerio de Salud y Protección Social, serán computables como parte del Capital Mínimo y del Capital Primario para los efectos de los artículos 2.5.2.2.1.1 al 2.5.2.2.1.16 del presente decreto o las normas que los modifiquen o sustituyan.
Los beneficiarios de este mecanismo deberán suscribir un convenio de desempeño con el Ministerio de Salud y Protección Social en el cual se establecerán, entre otras, las condiciones de operación de la entidad para lograr la sostenibilidad de la misma, la cancelación oportuna de las obligaciones a su cargo y la prestación de los servicios de salud. Así mismo, se establecerán las condiciones del seguimiento al convenio que hará el Ministerio de Salud y Protección Social y la Superintendencia Nacional de Salud.
(Artículo 8o de Decreto 1681 de 2015)
ARTÍCULO 2.5.2.2.2.9. COMPRA DE CARTERA. Las operaciones de compra de cartera se realizarán según lo establecido en el artículo 9o de la Ley 1608 de 2013 o las normas que lo modifiquen o sustituyan.
(Artículo 9o de Decreto 1681 de 2015)
ARTÍCULO 2.5.2.2.2.10. TÉRMINOS Y CONDICIONES DE LAS OPERACIONES. El Ministerio de Salud y Protección Social, definirá los términos, objeto, condiciones, plazos, tasas, garantías exigidas y periodos de gracia para realizar las operaciones de que trata la presente Sección.
(Artículo 10 de Decreto 1681 de 2015)
ARTÍCULO 2.5.2.2.2.11. ANÁLISIS Y SEGUIMIENTO DE LA SUPERINTENDENCIA NACIONAL DE SALUD. La Superintendencia Nacional de Salud vigilará y hará seguimiento permanente al cumplimiento de los compromisos adquiridos por parte de las entidades beneficiarias de las operaciones contempladas en la presente Sección y a la debida ejecución de los recursos por parte de estas, para lo cual podrá suscribir planes de mejoramiento y convenios de desempeño con los beneficiarios.
(Artículo 11 del Decreto 1681 de 2015)
AUTORIZACIÓN DE FUNCIONAMIENTO Y HABILITACIÓN DE LAS ENTIDADES RESPONSABLES DE LA OPERACIÓN DEL ASEGURAMIENTO EN SALUD.
DISPOSICIONES GENERALES.
ARTÍCULO 2.5.2.3.1.1. OBJETO. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> El presente Capítulo tiene por objetivo definir los requisitos para obtener la autorización de funcionamiento, las condiciones de habilitación y las condiciones de permanencia que deben cumplir las Entidades Promotoras de Salud (EPS) y las entidades adaptadas al Sistema, en adelante las entidades responsables de la operación del aseguramiento en salud.
ARTÍCULO 2.5.2.3.1.2. ÁMBITO DE APLICACIÓN. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Las normas contenidas en el presente Capítulo aplican a las personas jurídicas interesadas en operar el aseguramiento en salud y administrar los recursos destinados a garantizar los derechos de la población afiliada en el marco del Sistema General de Seguridad Social en Salud, a las Entidades Promotoras de Salud (EPS), a las organizaciones de economía solidaria vigiladas por la Superintendencia Nacional de Salud que se encuentran autorizadas para operar el aseguramiento en salud, a las cajas de compensación familiar que operan los regímenes contributivo y/o subsidiado, independiente de su naturaleza jurídica, a las entidades adaptadas al Sistema General de Seguridad Social en Salud (SGSSS), y a la Superintendencia Nacional de Salud.
PARÁGRAFO 1. En el caso de las entidades adaptadas, las condiciones de autorización, habilitación y permanencia establecidas en el presente capítulo serán aplicadas por la Superintendencia Nacional de Salud en los procesos de evaluación y seguimiento.
PARÁGRAFO 2. Las disposiciones contenidas en el presente capítulo no aplican a las Entidades Promotoras de Salud Indígenas.
ARTÍCULO 2.5.2.3.1.3. DEFINICIONES. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Para efectos de la aplicación del presente capítulo, se tendrán en cuenta las siguientes definiciones:
Administración de recursos del sector: manejo de la Unidad de Pago por Capitación (UPC) y demás recursos financieros del aseguramiento en salud que realizan las entidades relacionadas en el artículo 2.5.2.3.1.2 del presente decreto, con el fin de cumplir las funciones que le han sido asignadas en el ordenamiento jurídico vigente. Esta función incluye las medidas implementadas para las entidades mencionadas, para permitir el seguimiento y control al uso de estos por parte de las entidades competentes.
Ámbito territorial de autorización: conjunto de departamentos, distritos y municipios según la definición del artículo 2o de la Ley 617 de 2000 o la norma que lo modifique o sustituya, en el que la Entidad Promotora de Salud o una nueva entidad se encuentra autorizada para operar el aseguramiento en salud.
Autorización especial para operar en el régimen subsidiado: <Definición adicionada por el artículo 1 del Decreto 527 de 2025. El nuevo texto es el siguiente:> se entiende por autorización especial, el acto por medio del cual la Superintendencia Nacional de Salud actualiza de manera inmediata el certificado de funcionamiento de las EPS del régimen contributivo con afiliados del régimen subsidiado, permitiéndoles operar en el régimen subsidiado, conforme las condiciones previstas en el presente decreto.
Capacidad científica: conjunto de procesos, actividades y recursos humanos orientados a la gestión de los riesgos del aseguramiento en salud de la población afiliada, la representación del afiliado ante otros actores del sistema, la articulación y garantía de prestación de los servicios de salud y la administración del riesgo financiero.
Capacidad técnico-administrativa: cumplimiento de los requisitos legales, administrativos, contables, logísticos y de talento humano, que soportan las actividades y los servicios que acreditan el cumplimiento de las funciones indelegables del aseguramiento en salud.
Capacidad tecnológica: conjunto de condiciones evidenciables de infraestructura, tecnologías y sistemas de información que permiten garantizar el cumplimiento de las funciones indelegables del aseguramiento en salud.
Código de Conducta y Buen Gobierno: normas, requisitos, mecanismos y procesos deliberados y sistemáticos que desarrollan las entidades para la gestión íntegra, eficiente y transparente de su dirección o gobierno. Está conformado por disposiciones de autorregulación voluntarias y algunas obligatorias establecidas por las entidades de control, las cuales deben ser difundidas ante los diversos públicos y grupos de interés, con el fin de generar confianza en el interior y en el exterior de la entidad.
Condiciones de autorización: conjunto de documentos, soportes y estudios de orden financiero, técnico-administrativo, tecnológico y científico, que deben presentar las entidades interesadas en operar el aseguramiento en salud como requisito para obtener o actualizar la autorización de funcionamiento.
Condiciones de habilitación: conjunto de estándares básicos que demuestran la capacidad técnico-administrativa, científica y tecnológica para ejercer las funciones de operación del aseguramiento en salud por parte de las Entidades Promotoras de Salud y entidades adaptadas al sistema.
Condiciones de permanencia: conjunto de estándares que demuestran condiciones de capacidad técnico-administrativa, científica y tecnológica directamente relacionadas con la efectividad y seguridad para sus afiliados en la ejecución de sus funciones como EPS y en la destinación de los recursos financieros del sector, cuyo incumplimiento debe dar origen a procesos de revocatoria de la autorización de funcionamiento.
Habilitación de una EPS: cumplimiento permanente de las condiciones técnico-administrativas, científicas y tecnológicas de habilitación, que le permiten a la EPS ejercer sus funciones.
Limitación de la capacidad de afiliación en la autorización especial para operar en el régimen subsidiado: <Definición adicionada por el artículo 1 del Decreto 527 de 2025. El nuevo texto es el siguiente:> se entiende como la restricción de las entidades promotoras de salud del régimen contributivo con autorización especial para realizar nuevas afiliaciones, para aceptar traslados del régimen subsidiado, y recibir afiliados del régimen subsidiado en el marco del procedimiento de asignación establecido en el artículo 2.1.11.3 del presente decreto.
Retiro especial: acto mediante el cual la Superintendencia Nacional cie Salud revoca la autorización especial otorgada a las entidades promotoras cíe salud para la operación del régimen subsidiado, previo a la evaluación de la solicitud y requisitos previstos en el presente decreto
Operación del aseguramiento en salud: organización, gestión, implementación y revisión continua de actividades y servicios para cumplir con las funciones indelegables del aseguramiento en salud definidas en el artículo 14 de la Ley 1122 de 2007, por parte de las entidades a las que hace referencia el presente capítulo.
Representación del afiliado: facultad de la EPS de actuar en nombre del afiliado ante los demás actores del sistema, para lograr que este obtenga una atención integral en salud, asequible, oportuna, pertinente, segura y continua, sin perjuicio de la autonomía del usuario.
Sistema de Gestión de Riesgos: conjunto de políticas, procesos y procedimientos que permiten la identificación, evaluación, control y seguimiento de los riesgos relacionados con el cumplimiento de las funciones del aseguramiento en salud.
DISPOSICIONES PARA OBTENER LA AUTORIZACIÓN DE FUNCIONAMIENTO.
ARTÍCULO 2.5.2.3.2.1. AUTORIZACIÓN DE FUNCIONAMIENTO. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud autorizará a través de acto administrativo, el funcionamiento de las personas jurídicas interesadas en operar el aseguramiento en salud y administrar los recursos financieros del sector salud destinados a garantizar los derechos de la población afiliada en el marco del Sistema General de Seguridad Social en Salud, lo cual les permite operar como EPS, previo cumplimiento de las condiciones previstas en la presente sección.
PARÁGRAFO. La autorización de funcionamiento determina la existencia de una EPS, mediante: i) la asignación de un código para su identificación, ii) la determinación de los regímenes en los que podrá operar, iii) la definición del ámbito territorial de operación de la entidad, y iv) la facultad para afiliar y recibir por cada afiliado la Unidad de Pago por Capitación y los demás recursos financieros del sector salud para cumplir con las funciones asignadas en la normatividad vigente.
ARTÍCULO 2.5.2.3.2.2. CONDICIONES PARA LA AUTORIZACIÓN DE FUNCIONAMIENTO. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Sin perjuicio del cumplimiento de las condiciones financieras y de solvencia establecidas en el Capítulo 2 del Título 2 de la Parte 5 del Libro 2 del presente decreto o la norma que lo modifique o sustituya, las nuevas entidades que deseen obtener la autorización de funcionamiento como EPS deberán allegar en su solicitud a la Superintendencia Nacional de Salud, la información que se describe a continuación:
1. Estudio de capacidad técnico-administrativa. Este estudio se soportará en la información que permita demostrar que la entidad cumple con las condiciones legales y los procesos administrativos, contables, logísticos y de gestión del talento humano, que permitirán demostrar el cumplimiento de las funciones indelegables, para lo cual deberá anexarse:
a) Las Cajas de Compensación Familiar y las entidades de economía solidaria deberán anexar certificado expedido por la respectiva Superintendencia o a quien corresponda, en la que se autorice expresamente operar el aseguramiento en salud. En caso de personas jurídicas inscritas en Cámara de Comercio, la Superintendencia Nacional de Salud verificará el certificado de existencia y representación legal en el Registro Único Empresarial (RUES);
b) Estatutos de creación de la entidad acorde con la naturaleza jurídica adoptada.
c) Política de gestión del talento humano, que incluya procesos de selección y capacitación de todo su personal en áreas especializadas del aseguramiento en salud;
d) Manuales de procedimientos que establezcan los procesos administrativos y logísticos de la futura entidad;
e) Procesos y descripción de las herramientas que serán empleados para la administración de los recursos, el registro de gastos y la rendición de cuentas en el sistema, permitiendo su trazabilidad, seguimiento periódico y ejecución transparente.
2. Estudio de capacidad tecnológica y científica. Este estudio se soportará en la información que permita demostrar que la entidad contará con la infraestructura, tecnologías, sistemas de información y comunicación, procesos y recursos humanos articulados para cumplir con las funciones indelegables del aseguramiento en salud, para lo cual deberá anexarse la siguiente documentación:
a) Descripción de la infraestructura con la que contará la entidad, incluyendo oficinas y puntos de atención al usuario, precisando ubicación geográfica y capacidad de atención;
b) Descripción del componente científico de la entidad para dar cumplimiento a sus responsabilidades de gestión de los riesgos de la población afiliada, representación y atención de los afiliados, administración del riesgo financiero, organización y gestión de la red de prestadores, en concordancia con la normatividad vigente en la materia;
c) Procesos para emplear en la evaluación, adquisición, planeación y gestión de sistemas de información, desarrollados en un plan informático específico que detalle las características, la propuesta de adquisición de los sistemas de información y los plazos de implementación de cada uno de los componentes exigidos, junto con las estrategias y controles propios de la entidad para verificar su cumplimiento;
d) Descripción general de la red de prestadores de servicios de salud con la que contará la entidad al momento de entrar en operación en el ámbito territorial donde solicita autorización y de su red a nivel nacional para garantizar los servicios de salud de la población. Esta propuesta de red debe sustentarse en el perfil epidemiológico, el análisis de las necesidades en salud de la población que se propone afiliar en el ámbito territorial solicitado y en la capacidad instalada de los prestadores de servicios de salud en los municipios y departamentos donde solicita autorización para operar;
e) Documento que describa la estructura del Sistema de Gestión de Riesgos de la entidad y el plan de acción para su implementación;
f) Documento que describa las estrategias y actividades que permitirán a la entidad el cumplimiento de sus obligaciones en los procesos de planeación integral para la salud, acorde con la normatividad vigente en la materia;
g) Descripción de las estrategias para el seguimiento y evaluación de la red integral de prestadores de servicios de salud de la entidad.
3. Caracterización de la población que se pretende asegurar. Se deberán analizar como mínimo los siguientes aspectos de la población, con detalle de los municipios y departamentos donde se está solicitando la autorización:
a) Estructura demográfica;
b) Distribución urbana y rural;
c) Riesgos y estado de salud en términos de morbilidad y mortalidad, con base en la información disponible en el sector;
d) Condiciones sociales y económicas, incluyendo las laborales, étnicas, culturales y ambientales.
4. Estudio de mercado. Este estudio como mínimo deberá contener:
a) Estimación de la población que pretende afiliar, así como los supuestos y métodos utilizados en la estimación;
b) Distribución geográfica y etaria esperada de la población a afiliar en el ámbito territorial solicitado, identificando la población que se propone afiliar en zonas dispersas, rurales y urbanas;
c) Demanda estimada de servicios requeridos en prevención de la enfermedad y promoción de la salud para dar cumplimiento a los estándares de atención y rutas integrales de atención en salud que se encuentren definidos por el Ministerio de Salud y Protección Social;
d) Demanda estimada de servicios en los primeros tres (3) años para cumplir con el plan de beneficios en la población que se pretende asegurar;
e) Documento con el análisis de las condiciones de oferta de servicios que se presentan en el ámbito territorial de su solicitud;
f) Análisis de competencia y condiciones de mercado en el aseguramiento en salud y en la oferta de servicios.
5. Condiciones financieras y de solvencia. Certificación por parte del revisor fiscal o quien haga sus veces del cumplimiento de las condiciones de capital mínimo y patrimonio adecuado y certificación por parte del director financiero o quien haga sus veces, de la metodología para el cálculo de las reservas técnicas y régimen de inversión de las reservas técnicas; todo lo anterior, según lo establecido en el Capítulo 2, Título 2, Parte 5, del Libro 2 del presente decreto o la norma que lo modifique o sustituya. Adicionalmente, se deberá acreditar el origen de los recursos con los que inicia operaciones.
6. Estudio de factibilidad financiera. El estudio de factibilidad que permita establecer la viabilidad financiera de la entidad, que incluya el presupuesto mensual proyectado para el primer año de operación y anual para los primeros tres (3) años, así como un análisis que observe el cumplimiento de las condiciones financieras establecidas en la normatividad vigente, junto con la descripción de las estrategias para garantizar su cumplimiento.
7. Código de Conducta y de Gobierno Organizacional. Documento que incluya la descripción del código de conducta y de gobierno organizacional de la entidad en los términos aquí establecidos.
PARÁGRAFO 1. El cumplimiento de las condiciones financieras del Capítulo 2 del Título 2 de la Parte 5 del Libro 2 del presente decreto, será prerrequisito para el estudio de la solicitud de autorización de funcionamiento.
PARÁGRAFO 2. La Superintendencia Nacional de Salud definirá el formato y contenido de la documentación que permita la verificación de los requisitos de autorización durante el proceso de solicitud por parte de una EPS nueva, y en todo caso, para asegurar el cumplimiento de lo aquí previsto, podrá requerir se precise o amplíe la información allegada.
ARTÍCULO 2.5.2.3.2.3. PROCEDIMIENTO PARA SOLICITAR LA AUTORIZACIÓN DE FUNCIONAMIENTO. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud iniciará el estudio de la solicitud de autorización de funcionamiento, que le permita a una nueva entidad habilitarse para operar el aseguramiento en salud, garantizando en todo caso el debido proceso, para lo cual la entidad interesada deberá:
a) Radicar la solicitud junto con los documentos descritos en el artículo 2.5.2.3.2.2 ante la Superintendencia Nacional de Salud en los términos que dicha entidad determine;
b) Allegar la constancia de publicación de un aviso en un diario de amplia circulación nacional, en el que se manifieste la intención de la entidad solicitante.
Una vez cumplidos los requisitos previstos en el artículo 2.5.2.3.2.2 y el procedimiento aquí previsto, y de no haber objeción a la solicitud de autorización de funcionamiento por parte de terceros, la Superintendencia Nacional de Salud deberá resolver la solicitud de autorización de conformidad con el resultado de su estudio, dentro de los tres (3) meses siguientes a la fecha de radicación de la totalidad de la documentación requerida.
De resultar favorable el estudio, expedirá un certificado de viabilidad técnica y financiera de la nueva entidad, que le permita adelantar los acuerdos de voluntades con los prestadores de servicios de salud, que incluirá: i) el código preliminar para efectos de identificación, ii) el ámbito territorial solicitado para la operación del aseguramiento en salud, y iii) los regímenes de afiliación previstos para operar.
PARÁGRAFO. La Superintendencia Nacional de Salud establecerá las condiciones para la solicitud y estudio de la autorización de funcionamiento, así como los instrumentos para la verificación del cumplimiento material de los requisitos.
ARTÍCULO 2.5.2.3.2.4. EXPEDICIÓN DE LA AUTORIZACIÓN DE FUNCIONAMIENTO DE UNA EPS. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Las entidades a las que se les haya otorgado un certificado de viabilidad técnica y financiera disponen de un plazo de (3) tres meses a partir de la comunicación de este, para demostrar a la Superintendencia Nacional de Salud el cumplimiento real y efectivo de las condiciones con las cuales les fue concedido el certificado de viabilidad. Cumplido este plazo, y verificado el cumplimiento de las condiciones, la Superintendencia Nacional de Salud expedirá el certificado de autorización, que le permitirá a la nueva entidad afiliar e iniciar la operación del aseguramiento en salud. De cumplirse este plazo sin materializar las condiciones de autorización, la entidad deberá iniciar una nueva solicitud.
ARTÍCULO 2.5.2.3.2.5. VIGENCIA Y ALCANCE DE LA AUTORIZACIÓN DE FUNCIONAMIENTO DE UNA EPS. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> La autorización de funcionamiento para la operación del aseguramiento en salud de una EPS nueva tendrá una vigencia inicial de un (1) año contado a partir de su expedición por parte de la Superintendencia Nacional de Salud, quien previo al cumplimiento de este plazo, programará la visita en la cual se realizará el seguimiento de las condiciones de habilitación y permanencia de la entidad de que trata el presente capítulo. Si la evaluación es satisfactoria, la autorización de funcionamiento será renovada por periodos de cinco (5) años.
Si la evaluación realizada es insatisfactoria, la entidad adoptará un plan de mejoramiento en los términos establecidos por la Superintendencia Nacional de Salud para su viabilización. En este caso se expedirá un certificado provisional con vigencia de un (1) año, con visitas periódicas por parte de la Superintendencia Nacional de Salud para seguimiento del plan.
PARÁGRAFO. En caso de que la EPS no presente el plan de mejoramiento, este sea inviabilizado o el seguimiento del plan sea insatisfactorio, la Superintendencia Nacional de Salud adoptará las medidas que considere pertinentes, entre las que se incluye la revocatoria de la autorización.
ARTÍCULO 2.5.2.3.2.6. NEGACIÓN DE LA AUTORIZACIÓN DE FUNCIONAMIENTO. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud negará la autorización de funcionamiento a una entidad solicitante cuando:
a) Se incumplan los requisitos o documentación exigidos;
b) Se dé la situación descrita en el artículo 17 del CPACA;
c) Se identifiquen riesgos que no permitan garantizar las condiciones de habilitación y permanencia aquí previstas, incluyendo el riesgo de lavado de activos y financiación del terrorismo;
d) Se encuentre vigente sanción disciplinaria, fiscal, o condena en materia penal, relacionada con el manejo de recursos públicos, a los socios, accionistas, asociados, miembros de junta directiva (en adelante llamados directores), representantes legales o revisores fiscales bajo los mecanismos que para tales consultas se encuentran establecidos en el ordenamiento jurídico vigente, respetando en todo caso el debido proceso;
e) Cuando los socios, accionistas, asociados, directores, representantes legales o revisores fiscales se encuentren en las siguientes situaciones: i) haber sido condenados por delitos contra el patrimonio económico, lavado de activos, enriquecimiento ilícito y los establecidos en los Capítulos Segundo del Título X, Primero del Título XV y Segundo del Título XIII del Libro Segundo del Código Penal y las normas que los modifiquen o sustituyan, ii) haber sido objeto de declaración de extinción de dominio, por incurrir en las causales previstas en el artículo 16 de la Ley 1708 de 2014 o la disposición que la modifique o sustituya;
f) No acreditar el origen de los recursos invertidos en la constitución de la entidad.
ARTÍCULO 2.5.2.3.2.7. ACTUALIZACIÓN Y VIGENCIA DE LA AUTORIZACIÓN DE FUNCIONAMIENTO DE LAS ENTIDADES RESPONSABLES DEL ASEGURAMIENTO EN SALUD EN EL MARCO DEL MODELO DE SALUD PREVENTIVO, PREDICTIVO Y RESOLUTIVO. <Decreto 858 de 2025 SUSPENDIDO, consultar en "Legislación Anterior" el texto vigente mientras se define su vigencia> <Artículo modificado por el artículo 1 [DUR 780; Art. 2.11.3.2] del Decreto 858 de 2025. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud actualizará el acto administrativo que autoriza el funcionamiento de las Entidades Promotoras de Salud (EPS) o de quienes hagan sus veces, que se encuentren actualmente autorizadas o habilitadas para operar, con el fin de incorporar el ámbito territorial correspondiente a las subregiones funcionales para la gestión territorial integral en salud pública definidas por el Ministerio de Salud y Protección Social en el marco del Modelo de Salud Preventivo, Predictivo y Resolutivo.
Esta actualización se realizará dentro de los seis (6) meses siguientes a la entrada en vigencia de las disposiciones reglamentarias que definan las regiones y subregiones funcionales y su ámbito de operación para el aseguramiento, plazo dentro del cual se mantendrá vigente el certificado actual.
El acto administrativo de actualización especificará como mínimo: i) el código para efectos de identificación, ii) el ámbito territorial donde se autoriza a la entidad para la operación del aseguramiento en salud, el cual podrá incluir subregiones funcionales para la gestión territorial integral en salud pública, departamentos y municipios, conforme a lo que establezca la normatividad vigente, y iii) los regímenes de afiliación en los que se encuentra autorizada para operar.
La vigencia de la autorización de funcionamiento para estas entidades será renovada por periodos de tres (3) años, contados a partir de la fecha de expedición del acto actualizado por parte de la Superintendencia Nacional de Salud, previo seguimiento y verificación de las condiciones de habilitación y permanencia.
Las entidades con autorización actualizada dispondrán de un plazo de un (1) año, contado a partir de la expedición por parte del Ministerio de Salud y Protección Social de la reglamentación correspondiente sobre habilitación y permanencia para la operación en el ámbito territorial de subregiones funcionales, para adaptar y ajustar su capacidad a las condiciones previstas. La Superintendencia Nacional de Salud, previo al cumplimiento de dicho plazo, programará las visitas y actividades de seguimiento y verificación respectivas.
ARTÍCULO 2.5.2.3.2.8. AUTORIZACIÓN PARA OPERAR AMBOS REGÍMENES POR PARTE DE LAS EPS AUTORIZADAS. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Las EPS que se encuentren operando el aseguramiento en salud de alguno de los regímenes, podrán manifestar su interés de operar los dos regímenes en el ámbito territorial donde estén autorizadas, siempre y cuando no tengan medidas administrativas especiales impuestas por la Superintendencia Nacional de Salud o incursas en las medidas establecidas en el artículo 113 del Estatuto Orgánico del Sistema Financiero, y en caso de haber sido objeto de estas, haya transcurrido por lo menos doce (12) meses desde su levantamiento.
La Superintendencia Nacional de Salud actualizará la autorización de funcionamiento con el régimen solicitado, en el ámbito territorial donde opera la entidad, previo cumplimiento y acreditación por parte de las Entidades Promotoras de Salud de los siguientes requisitos:
1. Relación de los departamentos, distritos y municipios del ámbito territorial donde está autorizada y en los cuales solicita la autorización para operar el nuevo régimen.
2. Acreditar el monto de capital adicional de que trata el numeral 1 del artículo 2.5.2.2.1.5 del presente decreto.
3. El documento que acredite que en sus estatutos se ha incorporado la administración y operación de los dos regímenes de aseguramiento, de conformidad con su naturaleza jurídica.
4. Evidencia de la capacidad para ampliar y reorganizar la red de prestadores de servicios de salud a través de la infraestructura existente en el ámbito territorial donde opera, o de la propia red en caso de que no exista oferta suficiente. Esta condición se podrá acreditar con cartas de intención.
5. Procesos propios de la entidad mediante los cuales se garantizará a los afiliados del Régimen Contributivo el reconocimiento de las prestaciones económicas de conformidad con la normatividad vigente.
6. Copia de la publicación de un aviso sobre la intención de obtener la autorización de funcionamiento en el régimen solicitado, en un diario de amplia circulación nacional, el cual debe contener, el nombre de la entidad, el monto del capital adicional y el ámbito territorial de la operación de la entidad.
La Superintendencia Nacional de Salud deberá resolver la solicitud dentro de los quince (15) días siguientes a la radicación, acorde con lo establecido en las disposiciones del presente capítulo y atendiendo los principios de la función administrativa.
PARÁGRAFO 1. La solicitud de autorización de que trata el presente artículo no constituye un impedimento para que la Superintendencia Nacional de Salud actualice el acto administrativo que autoriza el funcionamiento de las EPS en el régimen que viene operando de conformidad con las condiciones dispuestas en este decreto.
PARÁGRAFO 2. En el evento en que exista simultaneidad entre la actualización de la autorización y la solicitud a que hace referencia el presente artículo, el término para resolver la solicitud será el mayor previsto, siempre y cuando la solicitud se presente dentro del mes siguiente a la expedición del presente decreto.
HABILITACIÓN DE LAS ENTIDADES PROMOTORAS DE SALUD (EPS).
ARTÍCULO 2.5.2.3.3.1. CONDICIONES DE HABILITACIÓN DE LAS EPS. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Las entidades de que trata el artículo 2.5.2.3.1.2 del presente capítulo, deberán operar el aseguramiento en salud con el propósito de disminuir la ocurrencia de riesgos que comprometan la salud de la población afiliada, el funcionamiento de la entidad y su sostenibilidad.
Para garantizar su adecuado funcionamiento, las entidades deberán cumplir y demostrar como mínimo, las siguientes condiciones de habilitación ante la Superintendencia Nacional de Salud, así:
1. Capacidad técnico-administrativa
a) Las Cajas de Compensación Familiar, las entidades de economía solidaria y las entidades aseguradoras de vida, deberán presentar la certificación vigente que dé cuenta de su existencia y representación legal, expedida por la respectiva Superintendencia que ejerza su vigilancia y control, según la naturaleza de la entidad. La Superintendencia Nacional de Salud verificará el certificado de existencia y representación legal de las personas jurídicas inscritas en la Cámara de Comercio en el Registro Único Empresarial (RUES);
b) Disponer de un órgano de dirección, reglas de gobierno organizacional y un revisor fiscal o contador atendiendo a la naturaleza jurídica de la entidad;
c) Disponer de una estructura orgánica y funcional definida, en la que se detallen la forma como se organiza la entidad, la distribución de funciones de acuerdo con sus obligaciones, el talento humano encargado de desempeñar cada una de ellas, la forma como se realiza la vigilancia y el control de los procesos, actividades y recursos, los niveles de jerarquía y la forma como se toman las decisiones técnicas y operativas;
d) Disponer de una estructura orgánica y funcional de auditoría, que opere hacia el interior de la entidad y hacia las entidades que le proveen bienes y servicios. Esta auditoría debe cubrir como mínimo los aspectos administrativos, financieros, técnico-científicos y de calidad del servicio;
e) Demostrar el conocimiento por parte de todo el personal de los objetivos y funciones de la entidad y de los medios necesarios y disponibles para cumplirlos;
f) Contar con una política de talento humano, procesos de selección y capacitación que garanticen el conocimiento, competencias y experiencia del personal que hace parte de la entidad en áreas especializadas del aseguramiento en salud, gestión del riesgo en salud, gestión de calidad, atención de los usuarios, gestión tecnológica, gestión de la información y gestión financiera, incluyendo contratación y pagos;
g) Implementación y monitoreo de procesos orientados a garantizar mejores prácticas en la gestión financiera de la entidad, para procurar entre otras acciones, el pago oportuno a los prestadores de servicios de salud de su red;
h) Disponer de una cuenta maestra de pagos que permita la realización de transacciones a través de mecanismos electrónicos, así como el reporte de la información en los términos establecidos en la normatividad vigente;
i) Contar con una política de contratación y pagos pública y transparente, aplicable a la red prestadora de servicios y demás proveedores de tecnologías en salud, que se deberá aplicar de manera permanente.
2. Capacidad tecnológica
Independiente de los sistemas unificados de información, disponibles o reglamentados en el sistema de salud, cada entidad debe demostrar la existencia de los siguientes sistemas con sus respectivos manuales de operación:
a) Plataforma tecnológica que deberá facilitar la conexión remota con las diferentes oficinas y puntos de atención en el país, a través de canales de comunicación que permitan mantener actualizada la información necesaria para la operación del aseguramiento en salud;
b) Sistema de administración en línea de las bases de datos de los afiliados al Sistema General de Seguridad Social en Salud, que permita su depuración y el correcto y oportuno registro de las novedades de la población afiliada. El Sistema deberá demostrar la operatividad necesaria para garantizar el acceso a la atención de salud a través del documento de identificación, acorde con las disposiciones que regulan la afiliación al Sistema General de Seguridad Social en Salud en el Libro 2 Parte 1 Título 1 del presente decreto o la norma que lo modifique o sustituya;
c) Sistema de información que permita la verificación periódica del estado de salud de los afiliados, la trazabilidad y la gestión individual de los riesgos en salud, con énfasis en las actividades de protección específica y detección temprana;
d) Sistema de información para la gestión de la red integral de prestadores de servicios de salud y demás proveedores que apoyan la gestión de la entidad, acorde con la normatividad vigente en la materia;
e) Sistema de información a los usuarios que incluya diferentes canales y modalidades de comunicación, apropiados al contexto sociocultural, con enfoque diferencial en los diferentes territorios en los cuales opera el aseguramiento en salud;
f) Sistema que permita la autorización electrónica de servicios, medicamentos e insumos por parte de la entidad;
g) Sistema que permita la radicación por parte de los proveedores y prestadores de servicios de salud, de las facturas correspondientes a los bienes y servicios realizados, que garantice la trazabilidad de las facturas y la adecuada información sobre su trámite al prestador de servicios de salud o proveedor;
h) Sistema de gestión financiera y contable que permita la rendición de cuentas acorde con los estándares que para el efecto defina la Superintendencia Nacional de Salud;
i) Sistema de información que permita la gestión del cobro de las respectivas cotizaciones, el análisis del recaudo por cotizaciones y el registro electrónico de los costos compartidos de la atención en el sistema (copagos y cuotas moderadoras);
j) Sistema de información que permita realizar el proceso de gestión de riesgos en salud, económicos y operativos de la entidad;
k) Estrategia para garantizar la seguridad, privacidad y confidencialidad de la información administrativa, contable y clínica de la población afiliada, en los términos previstos por la normatividad vigente en la materia;
l) Planes de contingencia, continuidad y sistemas de respaldo que le permitan a la entidad, continuar su operación ante un daño total o parcial de sus sistemas, destrucción de infraestructura, pérdida de información o robo de sus equipos de cómputo, y regresar a su normal funcionamiento en un tiempo prudencial.
3. Capacidad científica
Las entidades a las que hace referencia el artículo 2.5.2.3.1.2 del presente decreto, deberán demostrar que cuentan con procesos propios y talento humano para la operación del aseguramiento en salud centrado en la representación del afiliado, la gestión integral del riesgo en salud y la articulación de una red integral de prestadores de servicios de salud, verificable a través de:
3.1. Representación del afiliado
a) Acuerdos de voluntades con entidades prestadoras de servicios y grupos de profesionales en salud que hacen parte de la red integral de servicios, acorde con la normatividad vigente en la materia;
b) Procesos y herramientas de divulgación de derechos y deberes del afiliado al Sistema General de Seguridad Social en Salud y de los usuarios de servicios de salud en el sistema;
c) Reportes de seguimiento de la atención al usuario en la que se evidencien el funcionamiento de los procesos de comunicación permanente con la población afiliada, trámite y solución de las solicitudes de los usuarios, autorización integral de servicios, defensa del usuario y trámites de tutelas, entre otros;
d) Revisión periódica y aprobación interna anual de los procesos y procedimientos para la recepción, análisis, solución y seguimiento de las peticiones, quejas y reclamos realizados por la población afiliada, por parte del comité de contraloría interna;
e) Implementación de procesos y herramientas para facilitar a los afiliados el agendamiento estandarizado, oportuno y confiable de citas, mejorar la oportunidad en el acceso a los servicios y tecnologías en salud conforme al plan de beneficios, la autorización integral de servicios, la referencia y contrarreferencia y el reconocimiento de las prestaciones económicas definidas por el sistema;
f) Implementación de procesos y herramientas que permitan comunicar a los usuarios el monto de facturación de las atenciones hospitalarias recibidas de conformidad con la información suministrada por el prestador o proveedor de servicios;
g) Evidencia de actividades y procesos para fortalecer las alianzas o asociaciones de usuarios, mediante convocatorias para la elección de sus representantes, acceso permanente a información requerida y locaciones para su funcionamiento;
h) Disponer de un sistema de atención al afiliado, que incluya como mínimo: i) una línea nacional gratuita de información, ii) una página web, iii) estrategias de comunicación electrónica, iv) información en sus puntos de atención y en su red de prestadores.
3.2. Gestión integral del riesgo en salud
a) La definición de un Modelo de Atención en Salud y de Gestión de la entidad, centrado en la gestión integral del riesgo en salud;
b) Implementación de un Sistema de Gestión de Riesgos en los términos establecidos en la normatividad vigente;
c) Instrumentos y procedimientos que garanticen la disponibilidad de información oportuna y de calidad sobre el riesgo en salud de la población afiliada;
d) Provisión de servicios de salud a través de prestadores debidamente habilitados;
e) Implementación de instrumentos y procedimientos que garanticen la disponibilidad de información oportuna y de calidad sobre la prestación de servicios de salud de la población afiliada;
f) Implementación de herramientas e indicadores para la gestión de riesgos de la población afiliada, la gestión de calidad en el proceso de atención al interior de su red y el seguimiento de resultados en el estado de salud de su población afiliada, acorde con los estándares y la periodicidad definidas por el Ministerio de Salud y Protección Social;
g) Implementación de herramientas e indicadores para la gestión de los riesgos propios de la entidad acorde con las definiciones que para el efecto realice la Superintendencia Nacional de Salud;
h) Disponer de equipos de salud interdisciplinarios, que cuenten con talento humano capacitado en gestión de riesgos, atención primaria en salud y medicina familiar.
3.3. Red integral de prestadores de servicios de salud <Decreto 858 de 2025 SUSPENDIDO, consultar en "Legislación Anterior" el texto vigente mientras se define su vigencia> <Numeral subrogado por el Decreto 858 de 2025, según lo dispuesto en su artículo 2.11.3.8. Consultar sobre la materia la Sección 2.11.2.2 "REDES INTEGRALES E INTEGRADAS TERRITORIALES DE SALUD">.
ARTÍCULO 2.5.2.3.3.2. SISTEMA DE GESTIÓN DE RIESGOS EN LAS EPS. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Las entidades destinatarias del presente capítulo deberán contar con un Sistema de Gestión de Riesgos centrado en la Gestión Integral del Riesgo en Salud, basado en el marco de referencia normativo de la Ley 1751 de 2015, el artículo 65 de la Ley 1753 del 2015, el Plan Decenal de Salud Pública vigente y la Política de Atención Integral en Salud, o las normas que los modifiquen o sustituyan.
PARÁGRAFO. El Sistema de que trata el presente artículo deberá estar adaptado y operando dentro del año siguiente, contado a partir de la expedición de las instrucciones que sobre instrumentos, indicadores y requisitos mínimos publique la Superintendencia Nacional de Salud, de conformidad con los lineamientos que para el efecto establezca el Ministerio de Salud y Protección Social.
ARTÍCULO 2.5.2.3.3.3. OPERACIÓN DEL ASEGURAMIENTO EN SUBREGIONES FUNCIONALES PARA LA GESTIÓN TERRITORIAL INTEGRAL EN SALUD PÚBLICA. <Decreto 858 de 2025 SUSPENDIDO, consultar en "Legislación" Anterior el texto vigente mientras se define su vigencia> <Artículo modificado por el artículo 1 [DUR 780; Art. 2.11.3.1] del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social, en coordinación con la Superintendencia Nacional de Salud y en armonía con lo previsto en la normatividad vigente, actualizará los criterios diferenciales y estándares para la autorización, habilitación, permanencia y asignación de afiliados de las entidades responsables del aseguramiento en salud, teniendo como ámbito territorial de referencia las subregiones funcionales para la gestión territorial integral en salud pública.
Las Entidades Promotoras de Salud o quien haga sus veces podrán obtener autorización de funcionamiento en una o varias de las subregiones funcionales para la gestión territorial integral en salud pública que se determinen. El ámbito territorial de autorización corresponderá a la organización de la respectiva subregión funcional, y la entidad deberá garantizar la cobertura y el acceso integral, integrado, continuo y de calidad a los servicios de salud en todos los municipios que la componen, articulándose de manera efectiva con los actores del sistema de salud, los otros sectores y los actores sociales y comunitarios a través de las Redes Integrales e Integradas Territoriales de Salud (RIITS).
PARÁGRAFO. Las Entidades Promotoras de Salud (EPS) o quienes hagan sus veces, que sigan operando en virtud de la operación del aseguramiento en las subregiones funcionales para la gestión territorial integral en salud pública, podrán realizar afiliaciones o aceptar traslados de ambos regímenes, independiente del régimen que tenga autorizado. Para efectos de lo establecido en el presente decreto, no se aplicará la limitación para realizar nuevas afiliaciones y aceptar traslados, establecida en el parágrafo 2 del artículo 2.5.2.3.5.6 del Decreto número 780 de 2016.
ARTÍCULO 2.5.2.3.3.4. DE LA INFORMACIÓN AL AFILIADO. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Las EPS autorizadas deberán disponer las herramientas y procesos necesarios para informar al afiliado de manera permanente:
a) La carta de derechos y deberes de los afiliados y usuarios de servicios;
b) Los contenidos del Plan de Beneficios en Salud con cargo a la UPC;
c) Los procedimientos para la afiliación al sistema, el reporte de novedades y la utilización del Sistema de Afiliación Transaccional (SAT);
d) La red integral de prestadores de servicios de salud habilitada en el departamento y en el municipio de residencia del afiliado, acorde con la normatividad vigente en la materia;
e) Los procedimientos de referencia y contrarreferencia a su componente complementario por fuera del domicilio de afiliación del afiliado;
f) El componente primario de atención al cual el afiliado puede acudir;
g) La red habilitada de servicios para la atención de urgencias en el municipio y departamento de residencia del afiliado;
h) El valor de las cuotas moderadoras y copagos para los diferentes servicios en los que estos aplican y las excepciones de pago;
i) Los procedimientos disponibles para solicitar, autorizar y garantizar la atención en salud en el marco de lo establecido por la Ley 1751 de 2015;
j) Las actividades de protección específica y detección temprana que le son aplicables de acuerdo con la edad del afiliado;
k) La definición de grupos de riesgo, junto con la oferta y contenido de programas para la gestión de estos;
l) Los procesos, espacios y mecanismos de participación en salud dispuestos por la EPS para sus afiliados.
ARTÍCULO 2.5.2.3.3.5. SISTEMA DE PETICIONES, QUEJAS, RECLAMOS, SOLICITUDES Y DENUNCIAS (PQRSD). <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Las entidades responsables del aseguramiento en salud deberán garantizar la implementación de un sistema estandarizado de recepción, análisis y resolución de peticiones, quejas, reclamos, solicitudes y denuncias que permita el acceso permanente a las mismas por parte de las entidades que ejercen inspección, vigilancia y control en el sistema, de conformidad con lo señalado en la Ley 1755 de 2015 y en el Capítulo 12 del Título 3 de la Parte 2 del Libro 2 del Decreto número 1069 de 2015, Único Reglamentario del Sector Justicia y del Derecho, y demás normas relacionadas con la materia, atendiendo las instrucciones impartidas por la Superintendencia Nacional de Salud. Este sistema deberá contener como mínimo:
a) Canales de tipo presencial, telefónico y electrónico para la recepción de peticiones, quejas, reclamos, solicitudes y denuncias, y la notificación de respuestas;
b) Procesos y procedimientos para la recepción, el análisis y la solución de peticiones, quejas, reclamos, solicitudes y denuncias;
c) Términos y tiempos de resolución de peticiones, quejas y reclamos de acuerdo con la Ley 1755 de 2015 o la norma que la modifique o sustituya;
d) Seguimiento a las acciones correctivas en desarrollo de los procesos de respuesta a las peticiones, quejas, reclamos, solicitudes y denuncias.
e) Estrategias y medios de transferencia de información que garanticen la interoperabilidad con los sistemas que para el efecto establezca la Superintendencia Nacional de Salud.
PARÁGRAFO. Las entidades responsables divulgarán lo anterior a los afiliados a través de medios electrónicos y físicos en los puntos de atención de la entidad.
ARTÍCULO 2.5.2.3.3.6. PROGRESIVIDAD PARA EL CUMPLIMIENTO DE LAS CONDICIONES DE HABILITACIÓN. <Artículo modificado por el artículo 1 del Decreto 1711 de 2020. El nuevo texto es el siguiente:> Las entidades responsables de la operación del aseguramiento en salud deberán cumplir con las condiciones de habilitación previstas en este capítulo, a más tardar el 31 de diciembre de 2021, de acuerdo con la progresividad que defina el Ministerio de Salud y Protección Social para el cumplimiento de dichas condiciones.
A partir del 1o. de enero de 2022, las entidades responsables de la operación del aseguramiento en salud deberán cumplir de forma permanente con las condiciones de habilitación de que trata el presente capítulo. La Superintendencia Nacional de Salud realizará la verificación de las condiciones de habilitación de acuerdo con los procedimientos, instrucciones y herramientas que para el efecto expida.
PARÁGRAFO 1. Las EPS podrán hacer uso de las figuras jurídicas previstas en el Sistema, para reestructurarse, fortalecer su capacidad operativa y dar cumplimiento a las condiciones de habilitación y permanencia establecidas en el presente capítulo. Las entidades resultantes deberán cumplir con las condiciones de habilitación y permanencia previstas en los plazos establecidos
PARÁGRAFO 2. El plazo aquí previsto no aplica respecto de las condiciones de habilitación financiera y margen de solvencia exigibles a las EPS para su habilitación y permanencia en los términos establecidos en la Sección 1 del Capítulo 2 del Título 2 de la Parte 5 del Libro 2 del presente decreto.
GOBIERNO ORGANIZACIONAL.
ARTÍCULO 2.5.2.3.4.1. DEL GOBIERNO ORGANIZACIONAL. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Es el conjunto de normas, procedimientos y órganos internos aplicables a las entidades de que trata el artículo 2.5.2.3.1.2, mediante los cuales se dirige y controla la gestión de estas de conformidad con las disposiciones contenidas en el presente capítulo.
ARTÍCULO 2.5.2.3.4.2. OBJETO DEL GOBIERNO ORGANIZACIONAL. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> El gobierno organizacional tendrá como objeto la adopción de mejores prácticas para garantizar que la gestión de las entidades se realice bajo los principios de transparencia, eficiencia, equidad, y propender por la calidad en la prestación de los servicios de salud centrados en el usuario; además proporciona herramientas técnicas y jurídicas que permitan el balance entre la gestión de cada órgano y el control de dicha gestión.
ARTÍCULO 2.5.2.3.4.3. ESTRUCTURA ORGANIZACIONAL. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Las entidades podrán constituirse bajo diversas formas jurídicas y tendrán como mínimo los siguientes tres (3) órganos de gobierno organizacional:
a) Máximo órgano social. Es la asamblea general o quien haga sus veces y puede variar su denominación según la naturaleza jurídica de la que se trate;
b) Órgano de administración o dirección. Es la junta directiva o quien haga sus veces y puede variar su denominación según la naturaleza jurídica de la entidad;
c) Órgano de control. Es la instancia funcional al interior de la entidad que vela por el cumplimiento de los principios de control interno y del Código de Conducta y Buen Gobierno. Se encarga de evaluar el desempeño en determinadas áreas de la entidad, según unas metas y propósitos previamente planteados.
PARÁGRAFO 1. Los estatutos y reglamentos internos de las entidades deberán contener como mínimo, para cada uno de los principales órganos de gobierno organizacional: objetivos, funciones, procedimiento para su conformación, régimen de inhabilidades e incompatibilidades de sus miembros, ámbito de decisión; evaluación de su desempeño organizacional y rendición de cuentas, conforme a la normatividad vigente.
PARÁGRAFO 2. Dentro de los tres (3) meses siguientes a la expedición del presente decreto, las entidades responsables del aseguramiento deberán reportar a la Superintendencia Nacional de Salud la información de los miembros de juntas directivas, representantes legales y revisores fiscales, en el formato que esta entidad defina para el efecto.
ARTÍCULO 2.5.2.3.4.4. ESTRUCTURA FUNCIONAL. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Los órganos de la estructura organizacional descrita en el artículo anterior, de acuerdo con su naturaleza jurídica, cumplirán con las funciones descritas a continuación, sin perjuicio de las propias que estatutariamente y legalmente le sean asignadas.
1. Máximo órgano social
a) Estudiar y aprobar las reformas de los estatutos de la entidad;
b) Velar por el cumplimiento de los objetivos de la entidad y sus funciones indelegables;
c) Examinar, aprobar o improbar los balances de fin de ejercicio y las cuentas que deban rendir los administradores o representantes legales;
d) Considerar los informes de los administradores y del representante legal sobre el estado de los negocios sociales y el informe del revisor fiscal;
e) Analizar y aprobar los principios y procedimientos para la selección de miembros de la alta gerencia y de la junta directiva de la entidad, definición de funciones y responsabilidades, organización, estrategias para la toma de decisiones, evaluación y rendición de cuentas;
f) Las demás funciones que señalen las normas correspondientes.
2. Órgano de administración o dirección
a) Dirigir y controlar la gestión técnico-administrativa, técnico-científica y financiera de la entidad, convirtiéndose en el supervisor de las actividades y de la protección de los derechos de los usuarios;
b) Aprobar el Código de Conducta y Buen Gobierno;
c) Proponer los principios y los procedimientos para la selección de miembros de la alta gerencia y de la junta directiva de la entidad, la definición de sus funciones y responsabilidades, la forma de organizarse y deliberar, y las instancias para evaluación y rendición de cuentas;
d) Aprobar las políticas, metodologías, procesos y procedimientos del sistema de gestión de riesgos, así como las demás que le señalen los estatutos y las leyes;
e) Las demás funciones que le señalen las normas correspondientes;
3. Órgano de control.
a) Velar por que las actuaciones de los órganos de administración se ajusten a las prescripciones legales, estatutarias y reglamentarias vigentes, así como a los principios y valores de la entidad;
b) Informar a los órganos de administración, al revisor fiscal, a las superintendencias correspondientes, y a los órganos de control de que trata el artículo 117 de la Constitución Política y demás autoridades judiciales, sobre las irregularidades que existan en el funcionamiento de esta;
c) Presentar recomendaciones sobre las medidas que, en su concepto, deben adoptarse.
d) Las demás funciones que le señalen las normas correspondientes.
ARTÍCULO 2.5.2.3.4.5. COMITÉS DE GESTIÓN. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Las entidades deberán poner en marcha a 1 de junio de 2018, los siguientes comités:
Comité de contraloría interna. Conformado por directores y expertos externos delegados por la junta directiva con conocimientos contables, financieros y de gestión operativa. Deberá apoyar la inspección y seguimiento de las políticas, procedimientos y controles internos que se establezcan, el análisis de la ejecución de las operaciones de la entidad, el análisis de las salvedades generadas por el revisor fiscal y la revisión periódica de la arquitectura de control de la entidad y del sistema de gestión de riesgos. El auditor interno podrá asistir a las reuniones, con voz, pero sin voto.
En el desarrollo de sus actividades, deberá: i) hacer especial énfasis en los procesos de atención al usuario, el sistema de peticiones, quejas y reclamaciones de la entidad, así como de la información ofrecida al afiliado y sus beneficiarios, ii) contar con la libertad para reportar sus hallazgos y revelarlos internamente y con las facilidades suficientes para mantener una comunicación directa y sin interferencias con el órgano de administración existente.
Comité de gobierno organizacional. Conformado por directores y expertos delegados por la junta directiva con conocimientos en gobierno organizacional, deberá: i) apoyar a la misma en la definición de una política de nombramientos y retribuciones, ii) garantizar el acceso a información veraz y oportuna sobre la entidad, iii) apoyar la evaluación anual del desempeño por parte de la junta directiva, de los órganos de gestión y control interno, y iv) apoyar el seguimiento de negociaciones con terceros, incluidas las entidades que hacen parte del mismo conglomerado empresarial.
Comité de riesgos. Conformado como mínimo por un profesional con formación en salud y conocimientos en epidemiología, un profesional con formación o experiencia en actuaría y un profesional con formación en áreas económicas financieras y/o administrativas, y uno de los directores de la junta directiva. Este comité liderará la implementación y el seguimiento a la política y estrategia de gestión de riesgos de la entidad.
PARÁGRAFO. Los comités de riesgos y contraloría interna deberán sesionar al menos una vez cada trimestre. El comité de gobierno organizacional deberá sesionar al menos una vez por semestre. Los tres comités deben disponer de información autónoma y completa para su funcionamiento y rendición de cuentas al interior de la entidad. Las entidades de control podrán requerir sin previo aviso la información y decisiones adoptadas por cada uno de los comités, así como la información sobre el seguimiento y evaluación de las intervenciones que realizan.
ARTÍCULO 2.5.2.3.4.6. PRINCIPIOS DEL CÓDIGO DE CONDUCTA Y BUEN GOBIERNO. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Con el fin de lograr y preservar la confianza en la entidad por parte de los actores del Sistema General de Seguridad Social en Salud (SGSSS) en especial de la ciudadanía, el gobierno organizacional deberá regirse bajo los principios generales previstos en la legislación vigente y en los siguientes:
Autorregulación. Las decisiones sobre la gestión de la entidad se tomarán en el nivel correspondiente según el caso, ajustándose a procedimientos y criterios preestablecidos, que reduzcan o minimicen la discrecionalidad y la arbitrariedad, en concordancia con lo aquí previsto y las instrucciones que para el efecto determine la Superintendencia Nacional de Salud.
Coordinación. Capacidad de las entidades para articular sus actuaciones con otros actores del Sistema General de Seguridad Social en Salud (SGSSS) en cumplimiento de sus funciones.
Equidad. La entidad proporcionará igualdad de trato a las personas y a las entidades, que se encuentren en igualdad de condiciones.
Orientación al usuario. Las actuaciones de la entidad tendrán como objetivo principal, velar por el derecho fundamental a la salud de los usuarios que se materializa a través de la prestación oportuna de servicios de salud de alta calidad.
Transparencia. Garantía que ofrecen las entidades a todas las partes interesadas, de actuar de manera pública, clara y visible.
ARTÍCULO 2.5.2.3.4.7. ESTRUCTURA DEL CÓDIGO DE CONDUCTA Y BUEN GOBIERNO. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> El Código de Conducta y Buen Gobierno de las entidades deberá tener como mínimo, los siguientes componentes:
a) Elementos organizacionales y estratégicos de la empresa, tales como misión, visión, valores institucionales y principios;
b) Políticas y mecanismos de autorregulación;
c) Mecanismos de solución de conflictos;
d) Estándares de medición, seguimiento y evaluación del buen gobierno.
ARTÍCULO 2.5.2.3.4.8. CONTENIDO GENERAL DEL CÓDIGO DE CONDUCTA Y BUEN GOBIERNO. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> El Código de Conducta y Buen Gobierno de las entidades deberá contener como mínimo reglas sobre los siguientes aspectos:
a) Inclusión del Código de Conducta y Buen Gobierno en el diseño organizacional;
b) Orientación de la gestión de la entidad hacia los grupos de interés;
c) Prestación de servicios de salud de conformidad con las normas vigentes en materia de garantía de la calidad;
d) Responsabilidad social y medio ambiental;
e) Seguimiento y evaluación a los directivos de la entidad;
f) Declaración y manejo de conflictos de interés.
ARTÍCULO 2.5.2.3.4.9. PLAZO PARA LA ADOPCIÓN DE MEDIDAS DE GOBIERNO ORGANIZACIONAL. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Las entidades autorizadas para operar el aseguramiento en salud deberán adoptar y cumplir a más tardar el 1 de junio de 2018, las medidas de gobierno organizacional, Código de Conducta y Buen Gobierno acorde con las disposiciones aquí previstas.
ARTÍCULO 2.5.2.3.4.10. RENDICIÓN DE CUENTAS. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Las entidades deberán establecer mecanismos de rendición de cuentas independientes por cada uno de los siguientes grupos: i) población afiliada de la entidad, ii) autoridades territoriales en salud y iii) organismos de control.
Estos mecanismos de rendición de cuentas deberán reflejar los resultados de su ejercicio, incluyendo como mínimo: la caracterización de población afiliada, el acceso a servicios de salud, el trámite y solución de las solicitudes de los usuarios, la defensa del usuario, los resultados clínicos del proceso de atención en salud generales y por grupos de riesgo priorizados, la calidad y el costo de atención de los mismos, la gestión integral del riesgo en salud y la administración de los riesgos financieros de la población afiliada.
La rendición de cuentas se efectuará de conformidad con las instrucciones que para el efecto imparta la Superintendencia Nacional de Salud.
ARTÍCULO 2.5.2.3.4.11. REVELACIÓN DE INFORMACIÓN. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Las entidades establecerán dentro de su reglamentación interna una política general de revelación de información y transparencia, atendiendo los parámetros establecidos en la Ley 1712 de 2014 y sus normas reglamentarias, que permitan a los usuarios del sistema, a los entes de control y a los órganos de gobierno organizacional, acceder con facilidad a la información referente como mínimo a: i) la estructura de la entidad y de ser el caso la del grupo empresarial al que pertenezca, ii) los miembros de los tres principales órganos de gobierno organizacional, iii) la red de servicios contratada y los acuerdos de voluntades con la misma, iv) los resultados en salud de la entidad, v) las actividades de gestión del riesgo en salud adelantadas y vi) sus principales indicadores financieros.
Las entidades deberán mantener actualizada la información relativa al nombramiento o retiro de representantes legales, juntas directivas, revisores fiscales, miembros de cada órgano y comité.
PARÁGRAFO. La Superintendencia Nacional de Salud dentro del mes siguiente a la entrada en vigencia del presente decreto, deberá definir las condiciones de reporte, presentación, periodicidad y envío de la información a revelar por parte de las EPS, que igualmente deberá publicarse en la página electrónica de las EPS. La misma Entidad dentro de los doce (12) meses siguientes a la entrada en vigencia de esta norma, deberá disponer de un aplicativo electrónico en línea para la actualización periódica y oportuna de dicha información por parte de las EPS.
ARTÍCULO 2.5.2.3.4.12. CONFLICTO DE INTERÉS. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Se considera que existe un conflicto de interés cuando por una situación de control, influencia directa o indirecta entre entidades, personas naturales o jurídicas, se realicen operaciones, transacciones, decisiones, traslado de recursos, situaciones de ventaja, mejoramiento en la posición de mercado, competencia desleal o cualquier situación de hecho o de derecho que desequilibre el buen funcionamiento financiero, comercial o de materialización del riesgo al interior del sector. Estos desequilibrios tienen su fundamento en un interés privado que motiva a actuar en contravía de sus obligaciones y puede generar un beneficio personal, comercial o económico para la parte que incurre en estas conductas.
Las entidades deberán implementar una política de transparencia en la relación con otras entidades del sector salud, la cual deberá incluir como mínimo las condiciones de las relaciones con los prestadores de servicios y con los proveedores de insumos de la entidad, en las condiciones que para el efecto imparta la Superintendencia Nacional de Salud. En ningún caso podrán darse condiciones de contratación o pago preferencial para algún prestador de servicios o tecnologías que tenga vínculo con la EPS.
ARTÍCULO 2.5.2.3.4.13. RESOLUCIÓN DE CONFLICTOS DE INTERÉS. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Las entidades deberán determinar en su reglamentación interna, los mecanismos para la declaración y el manejo de los conflictos de interés que puedan presentarse a su interior, dentro del grupo empresarial al que pertenecen o en su relación con otras entidades, el reconocimiento de las conductas más frecuentes que representan un conflicto de interés y las instancias encargadas de resolverlos.
PARÁGRAFO. Las EPS, sus directores y representantes legales, deberán abstenerse de realizar cualquier operación que privilegie la contratación y el pago de servicios con su propia red en detrimento de otros prestadores de servicios de salud. Toda la información de la contratación y pagos deberá ser transparente y pública.
ARTÍCULO 2.5.2.3.4.14. BUENAS PRÁCTICAS. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud instruirá sobre las buenas prácticas en materia de gobierno organizacional, las prácticas inseguras, riesgosas o indebidas en la operación del aseguramiento con base en las mejores experiencias internacionales y nacionales en el sector salud, en sectores relacionados y en la reglamentación vigente.
ARTÍCULO 2.5.2.3.4.15. INHABILIDAD E INCOMPATIBILIDAD DE LOS MIEMBROS DE LAS JUNTAS DIRECTIVAS U ORGANISMOS DIRECTIVOS. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Los directores que hacen parte de juntas u organismos directivos, así como los representantes legales y empleados de las entidades estarán sujetos al régimen de inhabilidades e incompatibilidades previsto en los artículos 2o y 7o del Decreto-ley número 973 de 1994, y las normas que lo modifiquen o sustituyan, así como por las demás disposiciones de orden legal que les sean aplicables de acuerdo con la naturaleza jurídica de la entidad.
ARTÍCULO 2.5.2.3.4.16. SOCIOS O ADMINISTRADORES DE UNA EPS. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> No podrán ser socios o administradores de una entidad:
a) Ex directores de entidades intervenidas por la Superintendencia Nacional de Salud o el Ministerio de Salud y Protección Social, siempre que administrativamente se les hubiere encontrado responsables por actos que han merecido sanción por dolo o culpa grave;
b) Representantes legales, administradores o socios de otra EPS;
c) Condenados a pena privativa de la libertad, excepto cuando se trate de delitos políticos o culposos, salvo que estos últimos hayan afectado la administración pública;
d) Miembros de los órganos de gobierno, de dirección del Sistema General de Seguridad Social en Salud y de las corporaciones públicas y sus parientes dentro del cuarto grado de consanguinidad, segundo de afinidad o primero civil, salvo cuando se trate de una entidad pública y actúen en razón de su cargo como administradores;
e) Directores y servidores de los organismos públicos que norman o supervisan la actividad de la Entidad Promotora de Salud (EPS), el cónyuge y sus parientes dentro del cuarto grado de consanguinidad, segundo de afinidad o primero civil;
f) Ex administrador, Director o Gerente de una persona jurídica con antecedente vigente sancionatorio, disciplinario, fiscal, o condena en materia penal, relacionados con el manejo de recursos públicos de la salud;
g) Inhabilitados para ejercer el comercio;
h) Personas interesadas en vincularse con la entidad en calidad de socios quienes no acrediten el origen de los recursos invertidos.
INSPECCIÓN, VIGILANCIA Y CONTROL DE LAS ENTIDADES PROMOTORAS DE SALUD (EPS).
ARTÍCULO 2.5.2.3.5.1. DE LA COMPETENCIA DE LA SUPERINTENDENCIA NACIONAL DE SALUD. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud, en el marco de las competencias establecidas en las Leyes 1122 de 2007, 1438 de 2011 y el Decreto número 2462 de 2013, es la entidad encargada de realizar seguimiento a las condiciones de habilitación y permanencia de las entidades de que trata el presente Capítulo.
En ejercicio de esta competencia, la Superintendencia Nacional de Salud, evaluará la gravedad del incumplimiento y aplicará a las entidades mencionadas, amonestación escrita, multa o revocatoria de la autorización de funcionamiento, de conformidad con la graduación de las sanciones establecidas en la reglamentación vigente sobre la materia.
PARÁGRAFO. En todo caso, el seguimiento de las condiciones de habilitación y permanencia por parte de la Superintendencia Nacional de Salud podrá ser adelantado en cualquier momento, independiente de los plazos establecidos en los artículos 2.5.2.3.2.5, 2.5.2.3.2.7 y 2.5.2.3.3.6 del presente Capítulo.
ARTÍCULO 2.5.2.3.5.2. SEGUIMIENTO DE LA OPERACIÓN DEL ASEGURAMIENTO EN SALUD. <Texto modificado por el Decreto 182 de 2026 SUSPENDIDO provisionalmente. Consultar en Legislación Anterior el texto aplicable hasta que el Consejo de Estado decida de fondo> <Artículo modificado por el artículo 6 del Decreto 182 de 2026. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social, con el propósito de consolidar el sistema de seguimiento de la operación del aseguramiento en salud, desarrollará y articulará los procesos, mecanismos y herramientas disponibles en el Sistema General de Seguridad Social en Salud, necesarios para monitorear la gestión de las Entidades Promotoras de Salud (EPS) y evaluar el cumplimiento de sus funciones indelegables.
El sistema se implementará de acuerdo con la actualización del ámbito territorial definido por el Ministerio de Salud y Protección Social y pondrá énfasis en el seguimiento de la operación de las EPS en el marco de las redes de prestadores de servicios de salud, con el fin de garantizar la articulación entre el aseguramiento, la gestión del riesgo y la prestación de servicios de salud en los territorios.
El Ministerio establecerá las estrategias de reporte, la periodicidad de la información y los estándares de calidad de los datos requeridos para el monitoreo, así como los mecanismos de retroalimentación y mejora continua orientados a fortalecer la gestión territorial de la operación del aseguramiento en salud.
PARÁGRAFO. El Ministerio de Salud y Protección Social establecerá y actualizará los indicadores de experiencia ciudadana que permitan evaluar, de forma clara y accesible, aspectos como la satisfacción de los usuarios, la continuidad del cuidado integral de la salud, la accesibilidad efectiva y la calidad percibida. Estos indicadores deberán ser implementados y reportados por los actores del SGSSS responsables en el sistema de información para la calidad.
ARTÍCULO 2.5.2.3.5.3. CONDICIONES PARA LA REVOCATORIA DE LA AUTORIZACIÓN DE FUNCIONAMIENTO. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud revocará la autorización de funcionamiento de las entidades destinarias de las disposiciones previstas en el presente Capítulo, cuando se verifique la existencia de alguna de las siguientes causales contempladas en la normatividad vigente:
a) Incumplir de forma reiterada e injustificada las condiciones de habilitación, técnico-administrativas, tecnológicas o científicas que pongan en riesgo la efectividad de los servicios, la seguridad de los afiliados y la destinación de los recursos del sector;
b) Incumplir las condiciones de habilitación financieras establecidas en la normatividad;
c) Incumplir las condiciones de habilitación de su red prestadora de servicios de salud;
d) Ejecutar operaciones que deriven en desviación de recursos del Sistema General de Seguridad Social en Salud;
e) Utilizar los recursos de la Unidad de Pago por Capitación (UPC) y demás recursos financieros del aseguramiento obligatorio en salud, destinados a la prestación de servicios de salud, en actividades diferentes a esta, o celebrar contratos de mutuo, créditos, otorgamiento de avales y garantías a favor de terceros;
f) Utilizar intermediarios para la organización y administración de la red de prestadores de servicios, en términos diferentes a los establecidos en las disposiciones vigentes;
g) Incumplir de forma reiterada e injustificada con el giro oportuno de los recursos a los prestadores de servicios de salud por las obligaciones causadas por concepto de servicios y tecnologías en salud;
h) Ejecutar prácticas orientadas a la incorporación selectiva de los afiliados con los riesgos en salud más bajos o a limitar la permanencia de los afiliados con los riesgos de salud más altos;
i) Incumplir de forma reiterada la reglamentación sobre recolección, transferencia y difusión de la información, expedida por el Ministerio de Salud y Protección Social;
j) Utilizar mecanismos de pago, de contratación de servicios, acuerdos o políticas internas que limiten el acceso al servicio de salud o que restrinjan su continuidad, oportunidad, calidad, o que propicien la fragmentación en la atención de los usuarios de conformidad con la reglamentación vigente;
k) Incurrir en alguna de las conductas que vulneran el Sistema General de Seguridad Social en Salud y el derecho a la salud, de conformidad con lo previsto en el artículo 130 de la Ley 1438 de 2011 y demás normas aplicables;
i) Vulnerar a los afiliados el derecho a la libre elección de las entidades de salud, en los términos previstos en la ley.
PARÁGRAFO. Cuando el incumplimiento de alguna de las condiciones de revocatoria anteriormente mencionadas, se presente en un departamento, distrito o municipio, en el cual se encuentre autorizada la entidad, la Superintendencia Nacional de Salud podrá revocar de forma parcial en esa jurisdicción la autorización de funcionamiento, garantizando en todo caso el debido proceso.
ARTÍCULO 2.5.2.3.5.4. EFECTOS DE LA REVOCATORIA DE LA AUTORIZACIÓN DE FUNCIONAMIENTO. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Las entidades a las que le fuere revocada totalmente la autorización de funcionamiento en el marco de lo dispuesto por el ordenamiento legal o por incumplir cualquiera de las condiciones previstas en el artículo anterior, no podrán administrar recursos ni ofrecer el Plan de Beneficios en Salud y deberán abstenerse de ofrecer estos servicios, sin perjuicio de las sanciones en materia administrativa, fiscal, civil y penal a que hubiere lugar.
PARÁGRAFO. Las entidades que hayan perdido su autorización de funcionamiento por motivos diferentes al retiro voluntario no podrán solicitar nuevas autorizaciones en un lapso de tres (3) años posteriores a la fecha de traslado efectivo de la totalidad de la población afiliada.
ARTÍCULO 2.5.2.3.5.5. RETIRO VOLUNTARIO. <Artículo modificado por el artículo 1 del Decreto 682 de 2018. El nuevo texto es el siguiente:> Las EPS podrán solicitar a la Superintendencia Nacional de Salud el retiro total o parcial de la autorización, siempre y cuando hayan operado el aseguramiento en salud de forma continua por un (1) año en el ámbito territorial autorizado del cual deseen retirarse y hayan informado su intención a dicha Superintendencia, a las entidades territoriales respectivas y a sus afiliados, con al menos cuatro (4) meses de antelación. Durante el proceso de retiro, dichas entidades están obligadas a garantizar la continuidad de los afiliados en el Sistema y la prestación correcta y oportuna de los servicios hasta tanto se realice el traslado efectivo de los mismos.
El retiro voluntario parcial procede en uno o varios de los departamentos, distritos o municipios en los que la EPS esté autorizada para funcionar. La Superintendencia Nacional de Salud en aras de garantizar la continuidad y adecuada prestación del servicio, así como el derecho a la libre elección de los afiliados, podrá negar el retiro voluntario o condicionar a una transición con plazos diferentes a los previamente establecidos.
La EPS que se haya retirado voluntariamente de un departamento, distrito o municipio, no podrá solicitar una nueva autorización de funcionamiento en el mismo lugar en un plazo menor a los doce (12) meses siguientes a la fecha de traslado efectivo de la totalidad de la población afiliada, salvo en las circunstancias de interés especial que determine el Ministerio de Salud y Protección Social.
ARTÍCULO 2.5.2.3.5.6. AUTORIZACIÓN ESPECIAL PARA OPERAR EN EL RÉGIMEN SUBSIDIADO. <Artículo adicionado por el artículo 2 del Decreto 527 de 2025. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud actualizará de manera inmediata el certificado de autorización de funcionamiento de las EPS del régimen contributivo para operar en el régimen subsidiado, a las EPS que a la expedición del presente decreto se encuentren autorizadas en el régimen contributivo y cuenten con afiliados del régimen subsidiado, incluidas aquellas que tengan medida de vigilancia especial o de intervención forzosa administrativa para administrar. El certificado de autorización de funcionamiento se expedirá en el ámbito territorial donde la EPS tiene población del régimen subsidiado.
Para efectos de la actualización y vigencia de la autorización de funcionamiento de las EPS con autorización especial de que trata el presente artículo, la Superintendencia Nacional de Salud expedirá el acto administrativo el cual debe contener lo siguiente: i) el código de la EPS para efectos de identificación, ii) el ámbito territorial donde se autoriza a la entidad para la operación del aseguramiento en salud, iii) los regímenes de afiliación en los que se encuentra autorizada para operar, y iv) la limitación de la capacidad de afiliación.
Una vez expedido y notificado el acto administrativo, las EPS del régimen contributivo con autorización especial, dentro de los treinta 30 días calendario siguientes, deberán registrar y radicar ante la Superintendencia Nacional de Salud la capacidad de afiliación para el régimen subsidiado, de conformidad con los requisitos establecidos por la Superintendencia Nacional de Salud.
PARÁGRAFO 1o. Las EPS con autorización especial, podrán presentar ante la Superintendencia Nacional de Salud, en un plazo máximo de treinta (30) días calendario contados a partir de la expedición del acto administrativo que emite la autorización especial, la solicitud de retiro especial del régimen subsidiado, la cual será evaluada por la Superintendencia en un plazo no mayor a seis (6) meses.
Las Entidades Promotoras de Salud que soliciten retiro especial del régimen subsidiado, deberán presentar como mínimo los siguientes requisitos a la Superintendencia Nacional de Salud·
1. La relación por departamento y municipio del número total de afiliados del régimen a revocar, de acuerdo con la estructura que establezca la Superintendencia Nacional de Salud.
2. Documento donde se explique fa motivación y causas de la no continuidad en el régimen subsidiado.
3. Plan de pagos de las obligaciones generadas por la prestación de servicios de salud del régimen subsidiado, indicando la fuente de los recursos y los plazos según los acuerdos d pagos establecidos con los prestadores de servicios de salud
4. Copia de los acuerdos de pago suscritos con la red de prestadores de los servicios de salud del régimen subsidiado, los cuales deben estar alineados con el pian de pagos.
5. Soportes de haber informado su intención de retiro especial a las entidades territoriales respectivas y a sus afiliados, aclarando que el retiro está sujeto a la decisión de la Superintendencia Nacional de Salud.
PARÁGRAFO 2o. Las EPS con autorización especial, conforme a lo dispuesto en el presente artículo no estarán obligadas a acreditar el capital adicional establecido en el artículo 2.5.2.2.1.5. No obstante, estas EPS tendrían una limitación de la capacidad de afiliación para realizar nuevas afiliaciones, para aceptar traslados en el régimen subsidiado y recibir afiliados del régimen subsidiado en el marco del procedimiento de asignación establecido en el artículo 2.1.11.3 del presente decreto, hasta que acrediten el cumplimiento del capital adicional señalado en el artículo 2.5.2.2.1.5, así como lo dispuesto en los artículos 2.5.2.2.1.7 y 2.5.2.2.1.10 del presente decreto.
No habrá lugar a la aplicación de la limitación de la capacidad de afiliación a las EPS con autorización especial de afiliados del régimen subsidiado, cuando se trate de:
1. Beneficiarios que puedan integrar el mismo núcleo familiar.
2. Novedades de traslados cuya efectividad se produce con posterioridad a la notificación del acto administrativo que actualizó la certificación para operar el régimen subsidiado.
3. Cumplimiento de órdenes derivadas de fallos Judiciales.
4. Unificación del núcleo familiar, cuando los cónyuges o compañero(a)s permanentes se encuentren afiliados en EPS diferentes; o cuando un beneficiario cambie su condición a la de cónyuge o compañero (a) permanente.
5. Afiliados adicionales que pueden ingresar a un núcleo familiar en calidad de tales.
6. Afiliados que cumplan las condiciones para aplicar la novedad establecida en el Articulo 2.1.7.7 del presente decreto
EPS INDÍGENAS.
ARTÍCULO 2.5.2.4.1. REQUISITOS PARA LA CONSTITUCIÓN Y FUNCIONAMIENTO DE ENTIDADES PROMOTORAS DE SALUD (EPS) INDÍGENAS. Para organizar y garantizar la prestación de los servicios incluidos en el POS-S, los cabildos y/o autoridades tradicionales indígenas, podrán conformar Entidades Promotoras de Salud (EPS), con personería jurídica, patrimonio propio y autonomía administrativa, previo el cumplimiento de los siguientes requisitos:
a) Establecer de manera expresa en sus Estatutos que su naturaleza es la de ser una Entidad Promotora de Salud que administra recursos del Régimen subsidiado del Sistema General de Seguridad Social en Salud;
b) Constituir una cuenta independiente del resto de las rentas y bienes de cabildos y/o autoridades tradicionales indígenas;
c) Estar debidamente autorizada por la Superintendencia Nacional de Salud, previo el cumplimiento de los requisitos establecidos en el presente Capítulo para administrar los recursos del Régimen Subsidiado del Sistema General de Seguridad Social en Salud.
(Artículo 1o del Decreto 330 de 2001)
ARTÍCULO 2.5.2.4.2. OBJETO SOCIAL. Las Entidades Promotoras de Salud (EPS) Indígenas, tendrán como objeto garantizar y organizar la prestación de los servicios incluidos en el Plan Obligatorio de Salud Subsidiado (POS-S). En consecuencia deberán afiliar y carnetizar a la población beneficiaria de subsidios en salud en los términos establecidos por las normas vigentes y administrar el riesgo en salud de los miembros de sus comunidades.
(Artículo 2o del Decreto 330 de 2001)
ARTÍCULO 2.5.2.4.3. COBERTURA. Con el fin de proteger la unidad étnica y cultural de los pueblos indígenas, las Entidades Promotoras de Salud (EPS) Indígenas, serán autorizadas por la Superintendencia Nacional de Salud para operar en todo el territorio nacional, de acuerdo con lo establecido en el presente Capítulo.
(Artículo 3o del Decreto 330 de 2001)
ARTÍCULO 2.5.2.4.4. CAPITAL SOCIAL. Las Entidades Promotoras de Salud (EPS) Indígenas, a que se refiere el presente Capítulo, serán autorizadas por la Superintendencia Nacional de Salud para afiliar a beneficiarios del régimen subsidiado, con el objetivo de garantizar la prestación del POS-S, cuando acrediten mediante contador público, un capital social equivalente a 250 salarios mínimos por cada 5.000 afiliados. Este capital social podrá estar compuesto por los aportes de las comunidades, las donaciones recibidas y los excedentes que logre capitalizar.
PARÁGRAFO. Los bienes que se aporten en especie solamente se computarán hasta por un valor que en ningún caso podrá superar al cincuenta por ciento (50%) del capital mínimo exigido, los cuales serán tomados por el valor en libros.
(Artículo 4o del Decreto 330 de 2001)
ARTÍCULO 2.5.2.4.5. NÚMERO MÍNIMO DE AFILIADOS DE UNA EPS DEL RÉGIMEN SUBSIDIADO-I O EPS-I. Para la permanencia en el Sistema General de Seguridad Social en Salud y sin perjuicio del cumplimiento de las condiciones de habilitación vigentes, las EPS del régimen subsidiado-I o EPS-I deben acreditar a más tardar el 1o de abril de 2006 el número mínimo de 100.000 afiliados. Sin embargo, las EPS del régimen subsidiado -I o EPS-I podrán operar con menos afiliados siempre y cuando, acrediten los porcentajes de población indígena establecidos en el siguiente cuadro:
| Proporción de población indígena sobre el total de afiliados a la EPS del régimen subsidiado o EPS | Número mínimo de afiliados a partir del 1o de abril de 2006 |
| 90% | 25.000 - 40.000 |
| 80% | 40.001 - 50.000 |
| 70% | 50.001 - 75.000 |
| 60% | 75.001 - 100.000 o más |
(Artículo 1o del Decreto 4127 de 2005)
ARTÍCULO 2.5.2.4.6. REVOCATORIA. En los términos del numeral 2 del artículo 230 de la Ley 100 de 1993, la Superintendencia Nacional de Salud podrá revocar la autorización, de las Entidades Promotoras de Salud (EPS) Indígenas, entre otras causales, cuando la entidad no acredite dentro de los plazos que este organismo le señale:
a) Un número mínimo de afiliados de conformidad con lo dispuesto en el artículo 2.5.2.4.1.;
b) El margen de solvencia previsto en las disposiciones vigentes sobre la materia.
(Artículo 5o del Decreto 330 de 2001)
ARTÍCULO 2.5.2.4.7. REGISTRO. La Superintendencia Nacional de Salud llevará un registro independiente de las Entidades Promotoras de Salud (EPS) Indígenas.
(Artículo 7o del Decreto 330 de 2001)
ARTÍCULO 2.5.2.4.8. SUJECIÓN A LAS AUTORIDADES INDÍGENAS. Sin perjuicio de lo dispuesto en el presente Capítulo y en las normas vigentes sobre la materia, las EPS Indígenas atenderán las directrices y orientaciones que les impartan los Cabildos y/o Autoridades
Tradicionales Indígenas, en el ámbito de sus respectivas competencias, de conformidad con las normas vigentes.
(Artículo 8o del Decreto 330 de 2001)
ARTÍCULO 2.5.2.4.9. NORMAS COMUNES. Los aspectos y situaciones que no sean reguladas en el presente Capítulo, se regirán por lo dispuesto en el Título 1 de la Parte 3 del Libro 2 del presente decreto y en las normas que lo adicionen o modifiquen.
(Artículo 9o del Decreto 330 de 2001)
NORMAS TRANSITORIAS DE HABILITACIÓN FINANCIERA PARA EMPRESAS PROMOTORAS DE SALUD INDÍGENAS.
ARTÍCULO 2.5.2.4.1.1. MARGEN DE SOLVENCIA PARA ASEGURAR LA LIQUIDEZ DE LAS ENTIDADES PROMOTORAS DE SALUD INDÍGENAS. Para efecto de lo dispuesto en esta Sección, se entiende por margen de solvencia, la liquidez que debe tener una Entidad Promotora de Salud Indígena, cualquiera sea su forma legal, para responder en forma adecuada y oportuna por sus obligaciones con terceros, sean estos proveedores de bienes o prestadores de servicios de salud o los usuarios.
Se entenderá por liquidez la capacidad de pago que tienen las Entidades Promotoras de Salud Indígenas para cancelar, en un término no superior a 30 días calendario, a partir de la fecha establecida para el pago, las cuentas de los proveedores de bienes o prestadores de servicios de salud o usuarios.
(Artículo 1o del Decreto 882 de 1998)
ARTÍCULO 2.5.2.4.1.2. DE LAS CUENTAS POR PAGAR SUPERIORES A 30 DÍAS CALENDARIO. Las Entidades Promotoras de Salud Indígenas con cuentas por pagar superiores a 30 días calendario, contados a partir de la fecha prevista para su pago, no podrán:
1. Realizar nuevas afiliaciones, salvo los beneficiarios de aquellos afiliados que se encontraban cotizando tratándose de régimen contributivo y los recién nacidos en el régimen subsidiado.
2. Realizar mercadeo de sus servicios con el objeto de obtener nuevas afiliaciones o traslado de afiliados.
3. Afectar el flujo de ingresos provenientes de la Unidad de Pago por Capitación para cancelar obligaciones provenientes de la amortización de inversiones en infraestructura asistencial o administrativa.
4. Realizar cualquier operación de compra o arrendamiento financiero con opción de compra sobre bienes inmuebles y realizar inversiones de cualquier naturaleza como socio o asociado.
Estas entidades adoptarán, dentro de su organización, los procedimientos y mecanismos que garanticen la observancia de lo dispuesto en el presente artículo e informarán de tal hecho a la Superintendencia Nacional de Salud.
Sin perjuicio de las acciones de vigilancia y control que ejerce la Superintendencia Nacional de Salud, esta podrá informar a los usuarios a través de medios de comunicación de amplia circulación nacional, las entidades cuyas afiliaciones se encuentren suspendidas.
(Artículo 2o del Decreto 882 de 1998)
ARTÍCULO 2.5.2.4.1.3. DE LAS CUENTAS POR PAGAR SUPERIORES A 60 DÍAS CALENDARIO. Cuando las entidades a que se refiere la presente Sección, tengan cuentas por pagar por bienes y servicios de salud superiores a 60 días calendario, a partir de la fecha establecida para el pago, además de las medidas antes mencionadas, los afiliados dentro del régimen contributivo quedaran en libertad de trasladarse a otra Entidad Promotora de Salud, sin sujetarse al régimen de movilidad general, siempre que se encuentren al día en el pago de sus obligaciones y surtan los trámites formales dispuestos en las normas legales.
Cuando se trate de entidades administradoras del régimen subsidiado, estarán obligadas a realizar la cesión de sus contratos a cualquiera de las administradoras del régimen que tenga capacidad para ello y le trasladaran inmediatamente los recursos del aseguramiento por los meses que faltan hasta la terminación del contrato. Cuando la entidad se abstenga de realizar estas operaciones, la Superintendencia Nacional de Salud podrá ordenar la cesión, de conformidad con las normas vigentes.
(Artículo 3o del Decreto 882 de 1998)
SISTEMA DE HABILITACIÓN DE LAS ENTIDADES PROMOTORAS DE SALUD
INDÍGENAS (EPSI).
SISTEMA DE HABILITACIÓN.
ARTÍCULO 2.5.2.4.2.1 OBJETO Y ÁMBITO DE APLICACIÓN. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> La presente sección establece los requisitos de habilitación para las Entidades Promotoras de Salud Indígenas (EPSI), aplicables durante el periodo de transición al Sistema Indígena de Salud Propia e Intercultural (SISPI).
ARTÍCULO 2.5.2.4.2.2 SISTEMA DE HABILITACIÓN DE LAS EPS INDÍGENAS. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> El sistema de habilitación comprende el conjunto de requisitos y procedimientos de carácter especial que determinan las condiciones administrativas, científicas, técnicas, culturales y financieras, para garantizar el acceso a los servicios de salud con enfoque diferencial, a los afiliados de las EPS Indígenas.
ARTÍCULO 2.5.2.4.2.3. REQUISITOS DE CONSTITUCIÓN Y FUNCIONAMIENTO. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> Las EPS indígenas creadas en el marco del Decreto número 1088 de 1993, la Ley 691 de 2001 y demás disposiciones concordantes, y aquellas que pretendan operar el régimen subsidiado con sujeción a las citadas normas, podrán hacerlo siempre y cuando acrediten el cumplimiento de los requisitos establecidos en el presente decreto, el Decreto número 330 de 2001, las Leyes 691 de 2001, 1122 de 2007 y 1438 de 2011, y demás normas que las adicionen, modifiquen o sustituyan.
ARTÍCULO 2.5.2.4.2.4. REQUISITOS DE HABILITACIÓN DE LAS EPS INDÍGENAS. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> Son aquellas condiciones mínimas para la operación y permanencia de las EPS Indígenas, que permiten garantizar la gestión del riesgo en salud de sus afiliados y la organización de la prestación de los servicios de salud en todos los niveles de atención, atendiendo a las particularidades socioculturales y geográficas de los pueblos indígenas.
Estos requisitos de habilitación se dividen a su vez en condiciones de:
1. Operación: Son las condiciones necesarias para determinar la capacidad de las EPS Indígenas para la gestión del riesgo en salud en cada una de las áreas geográficas donde vayan a operar.
2. Permanencia: Son las condiciones necesarias para que el funcionamiento de las EPS Indígenas en desarrollo de su objeto social y respecto de cada una de las áreas geográficas que le fueron habilitadas, se ajuste a las condiciones de operación.
El cumplimiento de estos requisitos y condiciones se deberá demostrar y mantener durante el tiempo de funcionamiento de la EPS Indígena.
ARTÍCULO 2.5.2.4.2.5. CONDICIONES PARA LA HABILITACIÓN. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> Las condiciones de operación y de permanencia incluyen respectivamente la capacidad técnico-administrativa, financiera, tecnológica y científica, las cuales para efectos de lo aquí dispuesto, se definen de la siguiente manera:
1. Condiciones de capacidad técnico-administrativa. Son el conjunto de requisitos relacionados con la organización administrativa y del sistema de información de la respectiva entidad, así como los procesos para el cumplimiento de sus responsabilidades en mercadeo, información y educación al afiliado, afiliación y registro en cada área geográfica donde opere.
2. Condiciones de capacidad financiera. Son los requisitos establecidos para acreditar la capacidad financiera y de solvencia necesaria que garantice la operación y permanencia de las EPS Indígenas.
3. Condiciones de capacidad tecnológica y científica. Son aquellos requisitos indispensables para la gestión del riesgo en salud de las EPS indígenas, la organización de su red de prestadores de servicios y la prestación del plan de beneficios en cada una de las áreas geográficas donde operen, de acuerdo con las condiciones socioculturales, geográficas y poblacionales de los pueblos indígenas.
CONDICIONES DE OPERACIÓN.
ARTÍCULO 2.5.2.4.2.6. CAPACIDAD TÉCNICO-ADMINISTRATIVA. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> Las condiciones de capacidad técnico-administrativa deberán tener en cuenta, como mínimo, los siguientes requisitos:
1. La estructura organizacional en la cual se identifiquen con claridad las áreas que tienen bajo su responsabilidad, los procesos mediante los cuales se cumplen las funciones de afiliación, registro, organización, contratación de la prestación de los servicios del plan de beneficios en condiciones de calidad, gestión del riesgo y defensa de los derechos del afiliado por cada área geográfica y fortalecimiento de la medicina tradicional y/o de los saberes ancestrales.
En la estructura organizacional se deberán reportar las novedades y se identificarán específicamente los responsables de los siguientes procesos:
- Procesos de apoyo organizativo, sociocultural y de fortalecimiento de la medicina tradicional u otros componentes del SISPI.
- Procesos de afiliación y administración de base de datos.
- Procesos de conformación de la red de prestadores.
- Procesos de garantía del plan de beneficios.
- Procesos de atención al afiliado y evaluación de servicios.
- Procesos de gestión financiera, contable y de cartera.
- Procesos de gestión del riesgo.
2. El diseño, diagramación, documentación y aprobación de los siguientes manuales:
- Procesos y procedimientos para la afiliación y registro de los afiliados.
- Adecuación sociocultural y fortalecimiento de la medicina tradicional, saberes ancestrales u otros componentes del SISPI.
- Atención al ciudadano y solución de reclamaciones y sugerencias de los afiliados dentro de los mecanismos definidos por las autoridades tradicionales indígenas.
- Gestión del riesgo.
- Evaluación de la calidad del aseguramiento y del sistema de garantía de calidad en la prestación de servicios de salud.
- Autorización y pago de servicios de salud a la red de prestadores.
3. El diseño, diagramación, documentación y aprobación de los manuales del sistema de garantía de calidad de los procesos técnico-administrativos y de aseguramiento, bajo el esquema de adecuación sociocultural definido por las autoridades tradicionales indígenas.
La demostración de los requisitos 1, 2 y 3 del presente artículo se realizará mediante la presentación de los siguientes documentos:
- Organigrama.
- Mapa de procesos.
- Manuales de procesos y procedimientos.
- Manuales de funciones.
- Solicitudes de las comunidades indígenas interesadas en afiliarse colectivamente en las EPS indígenas.
- Guía para la concertación de las estrategias y acciones en salud con las autoridades indígenas de los pueblos donde la EPS indígena opera.
- Actas de asambleas comunitarias donde se expliquen los planes de beneficios, deberes y derechos de la población afiliada, de acuerdo a las particularidades de cada EPS indígena.
- Documento remisorio a la Superintendencia Nacional de Salud de la novedad correspondiente.
Cualquier novedad ocurrida en los procesos anteriormente mencionados, se debe reportar de forma veraz y oportuna ante la Superintendencia Nacional de Salud, so pena de las sanciones a que haya lugar por tal incumplimiento. Igualmente deberá reportarla a las autoridades y organizaciones indígenas donde opera.
4. El diseño y plan operativo para la puesta en funcionamiento de un sistema de información que demuestre la confiabilidad y seguridad del registro, captura, transmisión, validación, consolidación, reporte y análisis de los datos de los afiliados, incluidos los procedimientos de verificación de multiafiliados; los recursos recibidos por concepto de la unidad de pago por capitación; la red de prestadores de servicios de salud; la prestación y autorización de servicios; la gestión del riesgo en salud; el sistema de calidad con indicadores en la prestación de servicios de salud; el registro de las actividades de protección específica, detección temprana y la aplicación de las Guías de Atención Integral para las enfermedades de interés en salud pública de obligatorio cumplimiento; y la información financiera, contable y de cartera.
Adicionalmente el sistema de información deberá permitir que se determinen las condiciones geográficas, etarias, de género y de salud de la población afiliada, las frecuencias de uso y el cálculo del riesgo de enfermedad.
La demostración de este estándar se realizará anualmente, mediante la presentación del documento que certifique todas las características del sistema de información anteriormente mencionadas.
5. La ausencia de inhabilidades e incompatibilidades por parte de los miembros de las juntas directivas u organismos directivos y de los representantes legales de las EPS indígenas, lo cual se demostrará semestralmente mediante declaración privada de los integrantes de la junta directiva, consejos y representantes legales, escrita y bajo la gravedad de juramento, en la que conste que no están incursos en ninguna de las siguientes inhabilidades e incompatibilidades consagradas en el Decreto-ley 973 de 1994, el Decreto número 1804 de 1999 y demás normas aplicables.
6. Acreditar la existencia de mecanismos de reembolso a los afiliados, cuando estos hayan asumido costos de atención, en los términos de la Resolución número 5261 de 1994 del Ministerio de Salud y Protección Social o la norma que la modifique o sustituya.
7. El sistema de comunicación y atención eficiente para que los afiliados no indígenas conozcan el valor de los pagos moderadores y demás pagos compartidos, o su exoneración cuando corresponda, lo cual deberá demostrarse anualmente, mediante la presentación de los mecanismos de divulgación amplios y suficientes utilizados para dar a conocer tal información.
8. Acreditar la publicidad y entrega al afiliado de la carta de derechos y deberes, que a su vez informe la red de prestadores de servicios de salud, adecuando estrategias que permitan a los afiliados el pleno conocimiento de estos aspectos.
ARTÍCULO 2.5.2.4.2.7. CAPACIDAD FINANCIERA. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> Las EPS indígenas deberán tener en cuenta el margen de solvencia conforme a los artículos 2.5.2 4.1.1, 2.5.2 4.1.2. y 2.5.2.4.1.3 del presente decreto, y las disposiciones que para el efecto determine la Superintendencia Nacional de Salud, así como un patrimonio mínimo que garantice la viabilidad económica y financiera de la entidad, de acuerdo con el Régimen de Contabilidad Pública y según lo establecido en las disposiciones vigentes, especialmente lo ordenado en la Ley 691 del 2001.
Con el fin de garantizar el cumplimiento de los objetivos del Sistema General de Seguridad Social en Salud, las EPS indígenas deberán realizar una gestión técnica de los riesgos inherentes a su actividad, que les permita contar con la capacidad de atender sus obligaciones.
ARTÍCULO 2.5.2.4.2.8. CAPACIDAD TECNOLÓGICA Y CIENTÍFICA. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> Las condiciones en materia de capacidad tecnológica y científica, deberán tener en cuenta, como mínimo, las siguientes:
1. El diseño, documentación y aprobación de los manuales de procesos y procedimientos para la planeación y prestación de los servicios de promoción de la salud, prevención de la enfermedad, diagnóstico, tratamiento y rehabilitación, respetando las formas propias del cuidado de la salud, que incluyan las atenciones de la medicina occidental, la medicina alternativa y la medicina tradicional indígena, teniendo en cuenta los mandatos de las comunidades a sus directivas y la caracterización de la población afiliada que incluya variables socioculturales; según las directrices del Ministerio de Salud y Protección Social.
2. El diseño, documentación y aprobación de los mecanismos y procedimientos de contratación y de pago a los prestadores, que garanticen el equilibrio contractual, la calidad y el acceso a los servicios.
3. El diseño, documentación y aprobación de los manuales de procesos y procedimientos de referencia y contra referencia de pacientes.
4. Acreditar la contratación de una red de prestación de servicios en los diferentes niveles de complejidad habilitada, verificando su integralidad y la continuidad de la atención y la garantía de la portabilidad nacional a toda la población afiliada, de conformidad con las normas vigentes. En los procesos de contratación se dará prioridad o preferencia a las IPS indígenas, y su tratamiento será conforme a los artículos 2.3.1.5 y 2.5.1.1.2 del presente decreto, o la norma que lo modifique o sustituya.
5. Acreditar la atención de las enfermedades de alto costo, a través de la contratación del reaseguro directa o colectivamente, en los términos previstos en el artículo 19 de la Ley 1122 de 2007 y las normas reglamentarias.
6. Acreditar la conformación de un Comité Técnico Científico, el cual funcionará en la sede principal de cada EPS indígena.
7. Los instrumentos, procesos y procedimientos para la evaluación y seguimiento de los indicadores y las variables que alimentan la Nota Técnica del Plan de Beneficios.
Con el fin de garantizar el cumplimiento de los objetivos del Sistema General de Seguridad Social en Salud, la EPS Indígena deberá realizar una gestión técnica de los riesgos inherentes a su actividad, que les permita contar con la capacidad de atender sus obligaciones.
CONDICIONES DE PERMANENCIA.
ARTÍCULO 2.5.2A.2.9. <SIC, 2.5.2.4.2.9> CONDICIONES DE CAPACIDAD TÉCNICO-ADMINISTRATIVA. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> Para su permanencia, las EPS indígenas deberán demostrar, como mínimo, las siguientes condiciones técnico-administrativas:
1. La implementación, ejecución, cumplimiento y actualización permanente de las condiciones técnico-administrativas de operación, de que trata la subsección anterior.
2. La entrega en forma oportuna, veraz y consistente, de los reportes de información requerida por el Ministerio de Salud y Protección Social, la Superintendencia Nacional de Salud y las autoridades indígenas que la requieran.
3. La implementación y funcionamiento de los procesos y procedimientos que garanticen el cumplimiento de las condiciones contractuales y los pagos acordados con los prestadores.
4. El cumplimiento del número mínimo de afiliados exigidos y el porcentaje de población indígena establecido en el literal b) del artículo 14 de la Ley 691 de 2001, el artículo 2.5.2.4.5 del presente decreto y las normas que los modifiquen o sustituyan.
5. La puesta en funcionamiento de los mecanismos que permitan la participación social y comunitaria de la comunidad afiliada en la gestión de servicios de salud de las EPS indígenas.
1. El diseño, documentación y aprobación de los manuales de procesos y procedimientos para la planeación y prestación de los servicios de promoción de la salud, prevención de la enfermedad, diagnóstico, tratamiento y rehabilitación, respetando las formas propias del cuidado de la salud, que incluyan las atenciones de la medicina occidental, la medicina alternativa y la medicina tradicional indígena, teniendo en cuenta los mandatos de las comunidades a sus directivas y la caracterización de la población afiliada que incluya variables socioculturales; según las directrices del Ministerio de Salud y Protección Social.
2. El diseño, documentación y aprobación de los mecanismos y procedimientos de contratación y de pago a los prestadores, que garanticen el equilibrio contractual, la calidad y el acceso a los servicios.
3. El diseño, documentación y aprobación de los manuales de procesos y procedimientos de referencia y contra referencia de pacientes.
4. Acreditar la contratación de una red de prestación de servicios en los diferentes niveles de complejidad habilitada, verificando su integralidad y la continuidad de la atención y la garantía de la portabilidad nacional a toda la población afiliada, de conformidad con las normas vigentes. En los procesos de contratación se dará prioridad o preferencia a las IPS indígenas, y su tratamiento será conforme a los artículos 2.3.1.5 y 2.5.1.1.2 del presente decreto, o la norma que lo modifique o sustituya.
5. Acreditar la atención de las enfermedades de alto costo, a través de la contratación del reaseguro directa o colectivamente, en los términos previstos en el artículo 19 de la Ley 1122 de 2007 y las normas reglamentarias.
ARTÍCULO 2.5.2.4.2.10. CONDICIONES DE CAPACIDAD FINANCIERA. <Artículo modificado por el artículo 3 del Decreto 995 de 2022. El nuevo texto es el siguiente:> Para su permanencia, las Entidades Promotoras de Salud indígenas deberán demostrar las condiciones financieras que dieron lugar a la habilitación para operar, mediante el cumplimiento, como mínimo, de las siguientes obligaciones:
1. Estados financieros. Presentar dentro de los plazos y términos establecidos por la Superintendencia Nacional de Salud los estados financieros, debidamente certificados y dictaminados por el revisor fiscal y de conformidad con el Régimen de Contabilidad Pública expedido por la Contaduría General de la Nación y la Circular Única de la Superintendencia Nacional de Salud.
2. Patrimonio mínimo. Disponer de un patrimonio mínimo equivalente al valor de ciento cincuenta (150) salarios mínimos legales mensuales vigentes (SMLMV) por cada cinco mil (5.000) subsidios administrados.
A partir de la entrada en vigencia de las disposiciones aquí previstas no se podrá exigir un patrimonio mínimo superior a siete mil (7.000) salarios mínimos legales mensuales vigentes y, a más tardar el 31 de diciembre de 2021, el límite será de diez mil (10.000) salarios mínimos legales mensuales vigentes. Lo anterior sin perjuicio de que la Entidad Promotora de Salud indígena decida tener un patrimonio mayor.
Para efectos del cálculo del patrimonio mínimo a que se refiere el presente artículo, los bienes que se aporten en especie solamente se computarán hasta por un valor que en ningún caso podrá superar el cincuenta por ciento (50%) del patrimonio mínimo exigido.
3. Margen de solvencia. Acreditar y mantener el margen de solvencia, conforme a los artículos 2.5.2.4.1.1 al 2.5.2.4.1.3 del presente decreto, la Circular Única expedida por la Superintendencia Nacional de Salud y las disposiciones que para el efecto determine esa Entidad.
Para el cálculo del margen de solvencia de las EPS Indígenas, se tendrá en cuenta que los valores entregados como anticipo por concepto de pago de la prestación de servicios de salud en los términos establecidos en el literal d) del artículo 13 de la Ley 1122 de 2007, deberán registrarse disminuyendo el valor de la obligación por facturación al cobro.
4. Reserva técnica y registro de obligaciones. Las Entidades Promotoras de Salud Indígenas, deberán constituir mensualmente y mantener la reserva técnica para autorización de servicios y registrar como obligación el 100% del valor de las facturas radicadas por servicios cobrados, de conformidad con las siguientes reglas:
4.1 Reserva técnica para autorizaciones de servicio o provisión. Corresponde al valor de las autorizaciones expedidas y no cobradas y de obligaciones generadas sobre hechos conocidos por cualquier medio que puedan potencialmente generar una obligación relacionada con los servicios del Plan de Beneficios.
La reserva técnica por servicios autorizados se debe mantener hasta por un plazo de cinco (5) meses, fecha a partir de la cual se desmontará la provisión o reserva en caso de no haber sido radicada la correspondiente factura o cuenta de cobro.
La obligación por servicios cobrados se debe mantener hasta que se extinga la obligación de pago.
4.2 Registro de las obligaciones por servicios cobrados. En el momento en que se presenten facturas al cobro, las EPS Indígenas deberán registrar como obligación el 100% del monto cobrado, liberando el valor correspondiente a la reserva del servicio autorizado, si esta se ha constituido respecto del servicio facturado. La obligación constituida se liberará una vez se extinga la obligación correspondiente a la factura.
En el caso de contratos por capitación, la EPS Indígena deberá registrar mensualmente la obligación por el valor equivalente a un mes de vigencia del contrato. Los pagos se deben efectuar de acuerdo con la normatividad vigente con cargo a la obligación constituida.
La Superintendencia Nacional de Salud para efectos de la inspección, vigilancia y control, instruirá sobre el registro contable de la Reserva Técnica y el registro de obligaciones con base en el Régimen de Contabilidad Pública expedido por la Contaduría General de la Nación.
5. Inversión de la reserva técnica y de las obligaciones sobre servicios cobrados. La Entidad Promotora de Salud Indígena deberá invertir el valor de la reserva técnica y de las obligaciones por servicios cobrados en un monto igual al 100% del total de dichos conceptos en el mes calendario inmediatamente anterior, disminuido en el valor promedio del giro directo en los últimos seis meses.
La inversión de la reserva técnica y del valor de las obligaciones por servicios cobrados deberá ser realizada cumpliendo las siguientes características:
5.1. Requisito general. Las inversiones deben ser de la más alta liquidez y seguridad.
5.2. Inversiones computables. El portafolio computable como inversión de las reservas técnicas debe corresponder a:
a) Títulos de deuda pública interna emitidos o garantizados por la Nación o por el Banco de la República;
b) Títulos de renta fija emitidos, aceptados, garantizados o avalados por entidades vigiladas por la Superintendencia Financiera de Colombia, incluidos Fogafín y Fogacoop;
c) Depósitos a la vista en entidades vigiladas por la Superintendencia Financiera de Colombia. Para este propósito se deducirán los descubiertos en cuenta corriente registrados en el pasivo de acuerdo con las normas contables aplicables.
d) Certificados de los recursos de Unidad de Pago por Capitación - UPC, apropiados por las EPS y que no han sido distribuidos por la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES), suscritos por el representante legal de dicha Administradora. Estos certificados computarán por su valor facial.
e) Certificados de reconocimiento de deuda por servicios y tecnologías en salud no financiadas con cargo a la UPC auditada y aprobada, suscritos por el representante legal de la entidad territorial o el representante legal de la ADRES. Estos certificados computarán por su valor facial.
Los certificados expedidos por la ADRES deben ser informados mensualmente por el representante legal de dicha entidad, a la Dirección General del Presupuesto Público Nacional del Ministerio de Hacienda y Crédito Público.
ARTÍCULO 2.5.2.4.2.11. CONDICIONES DE CAPACIDAD TECNOLÓGICA Y CIENTÍFICA. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> Las EPS indígenas deberán demostrar para su permanencia en cada una de las áreas geográficas en las cuales están habilitadas para operar, como mínimo, las siguientes condiciones:
1. La implementación y mantenimiento de la capacidad tecnológica y científica, acreditada para efectos de su operación.
2. El cumplimiento de las metas de protección específica, detección temprana y atención de las enfermedades de interés en salud pública, relacionadas con los resultados en salud priorizados con la entidad territorial departamental, y el cumplimiento de las metas de vacunación y de atención integral a la gestante y a los niños y niñas de 0 a 10 años, según las normas técnicas vigentes.
La verificación del cumplimiento de estas metas se realizará a partir de la información reportada en el registro de las actividades de protección específica, detección temprana, que para el efecto determine el Ministerio de Salud y Protección Social, y del acta de concertación de resultados en salud suscrita entre la EPS indígena y la entidad territorial departamental.
3. La implementación y funcionamiento de los procesos y procedimientos para la gestión del riesgo en salud de sus afiliados.
4. La operación y adecuación de la red de prestadores de servicios de salud y del sistema de referencia y contrarreferencia, teniendo en cuenta los modelos de atención para la comunidad indígena concertados y los perfiles epidemiológicos que incluyan variables socioculturales de la población afiliada.
5. La implementación del sistema de garantía de calidad en la prestación de los servicios incluidos en el plan de beneficios, dentro de las formas del cuidado integral de la salud.
DISPOSICIONES PARA LA HABILITACIÓN Y CUMPLIMIENTO DE LAS CONDICIONES DE HABILITACIÓN.
ARTÍCULO 2.5.2.4.2.12. AUTORIZACIÓN DE LA OPERACIÓN Y ESCOGENCIA DE LA EPS INDÍGENA. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> Con el fin de proteger la identidad étnica y cultural de los pueblos indígenas y de garantizar el modelo de atención correspondiente, el ingreso de una EPS Indígena habilitada a un departamento donde tengan asentamiento comunidades indígenas, se realizará previa solicitud de la comunidad indígena conforme lo establece el artículo 17 de la Ley 691 de 2001.
Una vez surtido lo anterior, la EPS indígena presentará el Acta de la Asamblea Comunitaria donde se exprese la voluntad de la comunidad indígena, ante la Superintendencia Nacional de Salud para la respectiva habilitación en el departamento, de conformidad con los parámetros aquí establecidos, sin perjuicio de las competencias establecidas para los entes territoriales en la Ley 715 de 2001 y la Circular Externa número 54 de 2009 de la Superintendencia Nacional de Salud, o las normas que las modifiquen o sustituyan.
En el ejercicio de concertación entre la EPS indígena y la comunidad indígena, deberá acordarse previamente la garantía del modelo de atención en salud propio e intercultural para la comunidad indígena y su forma de participación en la prestación de los servicios de salud.
PARÁGRAFO. Para efectos de afiliar a la población indígena desplazada, se tendrán en cuenta a las EPS Indígenas según las condiciones determinadas en el literal i) del artículo 14 de la Ley 1122 de 2007.
ARTÍCULO 2.5.2.4.2.13. ASEGURAMIENTO EN SALUD DE LA POBLACIÓN INDÍGENA. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> Los procesos de identificación, afiliación y traslado de EPS de la población indígena beneficiaría del Régimen Subsidiado en Salud, serán los definidos en la Ley 691 de 2001, los Acuerdos números 326 de 2005 y 415 de 2009 del entonces Consejo Nacional de Seguridad Social en Salud, la Circular número 16 del 30 de diciembre de 2011 del Ministerio de Salud y Protección Social, y las normas que los modifiquen o sustituyan.
En todo caso la población indígena afiliada no será excluida de la Base de Datos Única de Afiliados (BDUA) por carecer de documentos de identificación. Las EPS indígenas y las entidades territoriales correspondientes, con fundamento en los listados censales reportados por las autoridades tradicionales respectivas, realizarán como mínimo una vez al año la depuración de los registros que se encuentren desactualizados en sus bases de datos, de conformidad con la normatividad vigente.
INSPECCIÓN, VIGILANCIA Y CONTROL.
ARTÍCULO 2.5.2.4.2.14. INSPECCIÓN, VIGILANCIA Y CONTROL. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud será la entidad competente para habilitar las EPS Indígenas y evaluar el cumplimiento de los requisitos de operación y permanencia definidos en el presente decreto, para lo cual realizará un monitoreo a cada una de las mismas como mínimo una vez al año.
En caso de verificarse deficiencias o irregularidades en el cumplimiento de dichos requisitos, la Superintendencia Nacional de Salud podrá condicionar la permanencia de la habilitación de las EPS Indígenas, al cumplimiento de Planes de Mejoramiento o de Desempeño o de Actividades, con el fin de que se ajusten a la totalidad de los requisitos mencionados, para lo cual contarán con la asistencia técnica del Ministerio de Salud y Protección Social.
Vencido el término de ejecución de los Planes de Mejoramiento o de Desempeño o de Actividades, sin que se haya evidenciado el cumplimiento de los requisitos, se podrá proceder a la revocatoria total o parcial de la habilitación, según sea el caso, de acuerdo con las facultades y procedimientos establecidos en las disposiciones vigentes y con plena observancia del debido proceso.
El proceso de inspección, vigilancia y control ejercido por la Superintendencia Nacional de Salud, deberá adecuarse socioculturalmente y articularse con la normatividad vigente en materia de salud para las EPS indígenas.
ARTÍCULO 2.5.2.4.2.15. REVOCATORIA DE LA HABILITACIÓN. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud podrá revocar, total o parcialmente, la habilitación de las EPS indígenas, conforme a las reglas definidas para el efecto en los artículos 16 y 17 del Decreto número 515 de 2004, modificado por el Decreto 3556 de 2008 o la norma que lo modifique o sustituya.
ARTÍCULO 2.5.2.4.2.16. CAPACITACIÓN. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud programará anualmente capacitaciones sobre aspectos relacionados con la legislación de los pueblos indígenas, en las cuales podrán participar sus propios funcionarios, los entes territoriales, las autoridades tradicionales indígenas, las EPS e IPS indígenas y los servidores públicos que directa o indirectamente atiendan asuntos relacionados con los pueblos indígenas.
ARTÍCULO 2.5.2.4.2.17. PARTICIPACIÓN. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> Las autoridades indígenas y la Mesa Permanente de Concertación con los Pueblos y Organizaciones Indígenas (MPC) podrán realizar las actividades de seguimiento, verificación y exigencia a las EPS Indígenas creadas por ellas mismas, respecto del cumplimiento de los requisitos establecidos en la presente Sección, sin perjuicio del derecho que les asiste a los afiliados indígenas de efectuar tales actividades de forma individual o a través de las asociaciones que constituyan para esos fines.
OTRAS DISPOSICIONES.
ARTÍCULO 2.5.2.4.2.18. PERIODO MÍNIMO DE PERMANENCIA DE LOS AFILIADOS A LAS EPS INDÍGENAS. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> El periodo de permanencia de los afiliados a las EPS indígenas será mínimo de 360 días, sin perjuicio de lo previsto en el Acuerdo número 415 de 2009 del entonces Consejo Nacional de Seguridad Social en Salud, la Circular número 000016 del 30 de diciembre de 2011 del Ministerio de Salud y Protección Social y demás disposiciones vigentes que garantizan a los afiliados su derecho de traslado a otra EPS.
PARÁGRAFO. La libre elección, afiliación y traslado de comunidades indígenas entre EPS indígenas, se podrá realizar solamente a través de listados censales en los lugares donde estén habilitadas. Sin embargo, sus afiliados se podrán trasladar a otras EPS del Régimen Subsidiado, en caso de que no exista otra EPS Indígena que les garantice los servicios de salud en su territorio, sin perjuicio de la facultad otorgada a las autoridades indígenas en el artículo 2.5.2.4.2.12 del presente decreto.
ARTÍCULO 2.5.2.4.2.19. COMITÉS TÉCNICO-CIENTÍFICOS. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> Cada EPS Indígena tendrá un Comité Técnico-Científico que sesionará en su sede principal. Para efectos de atender y decidir las peticiones de los afiliados a nivel nacional, los empleados del nivel regional de las EPS indígenas, remitirán los documentos pertinentes. Estos Comités, operarán con base en lo establecido en la Resolución número 1479 de 2015 del Ministerio de Salud y Protección Social, o la norma que la modifique, adicione o sustituya y demás disposiciones que les sean aplicables.
ARTÍCULO 2.5.2.4.2.20. ASESORÍA. <Artículo adicionado por el artículo 1 del Decreto 1848 de 2017. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social elaborará programas anuales de asesoría, dirigidos a los entes territoriales, las EPS Indígenas y las autoridades indígenas, que contengan todos los elementos técnicos que garanticen el cumplimiento de los requisitos de habilitación.
COMPETENCIAS DE INSPECCIÓN, VIGILANCIA Y CONTROL DE LA SUPERINTENDENCIA NACIONAL DE SALUD, RESPECTO DE LOS ACTOS JURÍDICOS ADQUISICIÓN DEL DIEZ POR CIENTO (10%) O MÁS DE LA COMPOSICIÓN DEL CAPITAL O DEL PATRIMONIO DE UNA ENTIDAD PROMOTORA DE SALUD.
ARTÍCULO 2.5.2.5.1. OBJETO Y ÁMBITO DE APLICACIÓN. <Artículo adicionado por el artículo 1 del Decreto 256 de 2021. El nuevo texto es el siguiente:> Las disposiciones de este capítulo aplican a la Superintendencia Nacional de Salud, a las entidades promotoras de salud y a toda persona natural o jurídica, nacional o extranjera, que realice o sea parte de un acto jurídico de cualquier naturaleza, cuyo objeto o efecto sea la adquisición directa o indirecta del diez por ciento (10%) o más de la composición del capital o del patrimonio de una entidad promotora de salud, mediante una o varias operaciones simultáneas o sucesivas, sin límite de tiempo, en cualquier proporción que la lleve a alcanzar o que incremente ese porcentaje, incluso si el interesado o potencial adquirente, a la fecha de entrada en vigor del artículo 75 de la Ley 1955 de 2019, ya contaba con ese porcentaje o con porcentajes superiores.
ARTÍCULO 2.5.2.5.2. SOLICITUD Y APROBACIÓN PREVIA DE ACTOS JURÍDICOS. <Artículo adicionado por el artículo 1 del Decreto 256 de 2021. El nuevo texto es el siguiente:> Toda persona que actúe como interesada en adquirir, potencial adquirente o beneficiaria real en los actos jurídicos señalados en el artículo anterior, deberá obtener, so pena de ineficacia de pleno derecho, la aprobación previa del Superintendente Nacional de Salud, para lo cual presentará la solicitud y los documentos o soportes que acrediten el cumplimiento de los requisitos y condiciones establecidos en el artículo 75 de la Ley 1955 de 2019 y en este capítulo.
No obstante, cuando la adquisición obedezca a un plan de negocios de la entidad promotora de salud, por ejemplo, capitalización, liberación de acciones, plan de reorganización, escisión, fusión y cualquier otra modalidad de transformación, así como la cesión de activos, pasivos y contratos, que resulten en los supuestos del artículo 75 de la Ley 1955 de 2019, esta será la responsable del presentar la solicitud de aprobación.
El solicitante deberá señalar quién es el beneficiario real de la transferencia y asegurar el adecuado nivel de revelación, que permita a la Superintendencia Nacional de Salud identificarlo y verificar el cumplimiento de los requisitos previstos en la norma.
Cuando la adquisición se produzca mediante adjudicación de autoridad judicial o administrativa, esta deberá informar previamente a la Superintendencia Nacional de Salud, para que se pronuncie sobre la aprobación. En estos casos, la acreditación de los requisitos y el impulso del trámite ante la Superintendencia Nacional de Salud estará a cargo del adjudicatario o potencial adjudicatario.
Las Cámaras de Comercio, la Confederación Colombiana de Cámaras de Comercio (Confecámaras), los entes territoriales y las demás autoridades competentes se abstendrán de registrar los actos de que trata este artículo, en caso de que no se acredite previamente la aprobación del Superintendente Nacional de Salud. Las entidades promotoras de salud, las personas jurídicas y los representantes de los vehículos corporativos u operativos, fideicomisos y cualquier otro vehículo de inversión, a través de los cuales se realice la adquisición o que participen en esta, se abstendrán de registrar los actos a los que se refiere el artículo 75 de la Ley 1955 de 2019 en sus libros de accionistas, de comercio, de contabilidad u operativos, y ante las respectivas autoridades, sin que el Superintendente Nacional de Salud los haya aprobado.
En todos los casos, la entidad promotora de salud será responsable de validar, a través de un proceso propio de debida diligencia, la veracidad, la autenticidad y la integridad de la información del interesado en adquirir, potencial adquirente o beneficiario real, en especial, frente a la prevención del Lavado de Activos y Financiación del Terrorismo (LA/ FT).
ARTÍCULO 2.5.2.5.3. EXAMEN DE LA SUPERINTENDENCIA NACIONAL DE SALUD. <Artículo adicionado por el artículo 1 del Decreto 256 de 2021. El nuevo texto es el siguiente:> El Superintendente Nacional de Salud, con base en la información allegada por el solicitante, así como en la información adicional que le requiera a este, a la entidad promotora de salud o a otras personas o autoridades nacionales o extranjeras, o en la que obtenga de la consulta de sistemas de información, verificará que el interesado en adquirir, potencial adquirente o beneficiario real cumpla con los requisitos y condiciones establecidos en el artículo 75 de la Ley 1955 de 2019 y en este capítulo.
Para verificar la idoneidad, la responsabilidad y el carácter del interesado en adquirir, potencial adquirente o beneficiario real, el Superintendente Nacional de Salud analizará sus antecedentes, el origen de los recursos, la solvencia patrimonial, la seriedad y los demás aspectos que estime necesarios en cada caso concreto. Asimismo, verificará si la adquisición fomenta el bienestar público, para lo cual analizará si esta desarrolla los principios que rigen el derecho fundamental a la salud, consagrados en la Constitución Política y en la Ley Estatuaria 1751 de 2015, y si preserva el interés general y la confianza pública en el Sistema General de Seguridad Social en Salud.
Para efectuar el examen de que trata el presente decreto, la Superintendencia Nacional de Salud podrá acudir a las fuentes públicas de información del Estado colombiano, a fuentes de otros estados soberanos y a todas las que le permitan determinar adecuadamente el cumplimiento de los criterios antes señalados.
Si la solicitud no cumple con los requisitos y condiciones establecidos en el artículo 75 de la Ley 1955 de 2019 y en este capítulo, o si el interesado en adquirir, potencial adquirente o beneficiario real no cumple con los requisitos de idoneidad, responsabilidad o carácter, el Superintendente Nacional de Salud la denegará, mediante acto administrativo motivado.
Si la Superintendencia Nacional de Salud tiene conocimiento de actos respecto de los cuales no se haya obtenido la aprobación, generándose la ineficacia que pleno derecho, informará a otras autoridades para que adelanten las actuaciones a que haya lugar.
PARÁGRAFO 1o. La facultad de la Superintendencia Nacional de Salud de solicitar o consultar información adicional no releva al solicitante de la carga de acreditar el cumplimiento de los requisitos y condiciones de aprobación.
PARÁGRAFO 2o. Frente a los conceptos necesarios para la aplicación de este capítulo, tales como los de adquisición directa, adquisición indirecta, interesado en adquirir o potencial adquirente, la Superintendencia Nacional de Salud podrá remitirse a otras normas, como las que rigen los sectores comercial, financiero, asegurador y de valores.
PARÁGRAFO 3o. Si el interesado en adquirir, potencial adquirente o beneficiario real es extranjero, la Superintendencia Nacional de Salud podrá revisar el estándar de supervisión al que se encuentra sometido en el país en cuyo territorio esté localizado.
ARTÍCULO 2.5.2.5.4. REQUISITOS. <Artículo adicionado por el artículo 1 del Decreto 256 de 2021. El nuevo texto es el siguiente:> El solicitante debe presentar a la Superintendencia Nacional de Salud los siguientes documentos:
1. Documento de solicitud, suscrito por el representante legal del solicitante o la persona autorizada para el efecto, que identifique al interesado en adquirir o potencial adquirente y al beneficiario real, e incluya sus datos de contacto, y que describa de manera detallada el acto o los actos de adquisición.
2. Certificado de existencia y representación legal actual de las empresas por intermedio de las cuales, en virtud de la adquisición, el interesado en adquirir, potencial adquirente o beneficiario real obtendrá participación o control en la entidad promotora de salud.
3. Certificado de composición accionaria actual de las sociedades por intermedio de las cuales, en virtud de la adquisición, el interesado en adquirir, potencial adquirente o beneficiario real obtendrá participación o control en la entidad promotora de salud, suscrito por el representante legal de cada una de estas.
4. En caso de que la adquisición se realice por intermedio de personas jurídicas que pertenezcan a un conglomerado nacional o internacional, se debe exponer la composición de este y detallar el impacto que tendrá la adquisición en su organización.
5. En caso de que el beneficiario real adquiera participación o control sobre la entidad promotora de salud mediante vehículos corporativos u operativos, como fideicomisos, fundaciones o asociaciones, entre otros, estos deberán ser expuestos en detalle, identificando a cada una de las partes y aportando copia de los respectivos contratos.
6. Certificación, suscrita por el representante legal y revisor fiscal o contador del interesado en adquirir, potencial adquirente o beneficiario real, según sea el caso, de las personas naturales o jurídicas que participen directa o indirectamente en el acto o negocio jurídico, sobre:
6.1. El origen de los recursos de los participantes del negocio o acto jurídico, detallando cómo se encuentran constituidos. También podrán aportarse, de manera complementaria, otros documentos que acrediten la procedencia de los recursos.
6.2. Que por lo menos una tercera parte de los recursos con los que se realiza el negocio o acto jurídico son propios y no producto de operaciones de endeudamiento u otras análogas.
7. Estados financieros y notas a los estados financieros de los dos (2) cierres contables del interesado en adquirir, potencial adquirente o beneficiario real, suscritos por el representante legal, revisor fiscal y/o contador.
8. En caso de que el interesado en adquirir, potencial adquirente o beneficiario real cuente con revisor fiscal, el dictamen del último cierre contable.
9. Certificaciones de conocimiento bancario del país de origen del interesado en adquirir, potencial adquirente o beneficiario real.
10. Estados financieros extraordinarios del interesado en adquirir, potencial adquirente o beneficiario real, cuya fecha de corte no podrá ser superior a un mes respecto de la fecha de presentación de la solicitud.
11. Declaración del interesado en adquirir, potencial adquirente o beneficiario real, suscrita por el representante legal, en caso de tratarse de una persona jurídica, en la que se acredite que ni este ni ninguno de sus socios, cuando el potencial adquiriente sea una sociedad, se encuentran incursos en ninguna de las siguientes situaciones:
11.1. Haber sido condenado por delitos relacionados con el manejo de recursos públicos.
11.2. Haber sido condenado por delitos contra el patrimonio económico, lavado de activos, enriquecimiento ilícito y aquellos establecidos en los Capítulos: Segundo del Título X, Primero del Título XV y Segundo del Título XIII del Libro Segundo del Código Penal y las normas que los modifiquen o sustituyan.
Si el interesado en adquirir, potencial adquirente o beneficiario real es extranjero, la declaración deberá referirse también a los delitos del país de origen, que sean equivalentes a los mencionados en este numeral.
11.3. Haber sido sujeto pasivo de declaración de extinción de dominio, por incurrir en las causales previstas en el artículo 16 de la Ley 1708 de 2014 y las disposiciones que la modifiquen o sustituyan.
11.4. Haber sido sancionado por infringir las normas legales y reglamentarias sobre integración vertical y posición dominante.
12. En todos los casos, la entidad promotora de salud, a costa del solicitante, deberá allegar los siguientes documentos:
12.1. Certificado de composición accionaria actual de la entidad promotora de salud al momento de presentación de la solicitud, suscrita por el representante legal.
12.2. Informe sobre los efectos de la transacción en la estructura de gobierno corporativo de la entidad promotora de salud, documento que deberá, como mínimo:
12.2.1. Exponer las modificaciones que se presenten en la estructura de gobierno corporativo de la entidad promotora de salud, entre otros, respecto de la estructura de propiedad hasta el tercer nivel de asociados; del ejercicio de los derechos de los accionistas minoritarios; de la composición y responsabilidad de la Junta Directiva y de la situación de los miembros independientes; de la composición de los comités de apoyo de la junta directiva y de otros comités al interior de la entidad; de los niveles de responsabilidad y de los mecanismos de control de los altos funcionarios.
12.2.2. Exponer las modificaciones que se presenten en las normas internas de la entidad, entre otros, respecto de los estatutos sociales; el código de gobierno corporativo; el código de conducta; el manual de control interno; el reglamento de junta directiva y el reglamento de los comités; de las operaciones con vinculados a la entidad promotora de salud, actuales y/o resultantes de la operación.
12.2.3. Analizar si la operación deriva en una situación de control o de grupo empresarial.
12.2.4. Analizar los potenciales conflictos de intereses actuales o resultantes, y las decisiones encaminadas a prevenirlos y a revelarlos.
12.3. Informe sobre la verificación efectuada por la entidad promotora de salud en relación con el interesado en adquirir, potencial adquirente o beneficiario real y la persona por intermedio de la cual se haga la adquisición, cuando aplique, frente a la prevención del Lavado de Activos y Financiación del Terrorismo (LA/FT).
12.4. Informe sobre las modificaciones que, como consecuencia de la adquisición, se presenten en la información de la entidad promotora de salud, registrada en el Sistema de Administración del Riesgo de Lavado de Activos y de la Financiación del Terrorismo (SARLAFT), particularmente, sobre los ajustes a las políticas, procedimientos y estructura.
13. Además, cuando la adquisición obedezca a una operación o plan de negocios de la entidad promotora de salud, esta deberá presentar:
13.1. El plan de negocios detallado de la entidad promotora de salud, en el cual se basa la transferencia de acciones o aumento de capital.
13.2. Los borradores de los contratos y acuerdos de accionistas de la entidad promotora de salud, o los instrumentos jurídicos de cualquier naturaleza de la misma entidad, que documenten los actos de adquisición, con todos sus anexos.
13.3. Acta de asamblea general de accionistas, socios, asociados, o máximo órgano social de la entidad promotora de salud, en la que se evidencie la aprobación del cambio en la composición accionaria, con la prueba de la convocatoria respectiva.
13.4. Copia de los estatutos de la entidad promotora de salud, vigentes a la fecha de presentación de la solicitud.
13.5. Copia del reglamento de emisión y suscripción de acciones, cuando aplique.
PARÁGRAFO. La Superintendencia Nacional de Salud podrá requerir la información adicional que estime necesaria en cada caso para verificar el cumplimiento de los requisitos de idoneidad, responsabilidad y carácter del interesado en adquirir, potencial adquirente o beneficiario real.
ARTÍCULO 2.5.2.5.5. TRÁMITE DE LA APROBACIÓN. <Artículo adicionado por el artículo 1 del Decreto 256 de 2021. El nuevo texto es el siguiente:> Una vez presentada la solicitud, la Superintendencia Nacional de Salud deberá, en el término de un (1) mes, verificar si la misma reúne los requisitos establecidos en el artículo 75 de la Ley 1955 de 2019 y en este capítulo o si es necesario pedir información adicional.
En caso de que la solicitud no reúna la totalidad de los requisitos o que sea necesario pedir información adicional, la Superintendencia requerirá al solicitante para que, en un término de un (1), mes, contado a partir del recibo de la comunicación, remita la información faltante, so pena de que opere el desistimiento del trámite, de conformidad con lo dispuesto en el artículo 17 de la Ley 1437 de 2011.
A partir del día siguiente a la fecha en que el interesado en adquirir, potencial adquirente o beneficiario real radique la totalidad de la documentación requerida para el presente trámite, o del día siguiente en el que las personas o autoridades nacionales o extranjeras hayan respondido la solicitud de información o de concepto, el Superintendente Nacional de Salud contará con un plazo máximo de dos (2) meses para resolver.
Si la Superintendencia Nacional de Salud no requirió información adicional al solicitante y no pidió información o concepto a autoridades nacionales o extranjeras, el término de dos (2) meses para resolver se contará a partir del vencimiento del plazo establecido en el inciso primero del presente artículo.
Contra la decisión adoptada solo procede el recurso de reposición, en los términos del artículo 76 de la Ley 1437 de 2011.
PRELACIÓN EN EL PAGO DE LA FACTURACIÓN Y GIRO DIRECTO POR LAS ATENCIONES A LA POBLACIÓN MENOR DE EDAD CON PRESUNCIÓN O DIAGNÓSTICO DE CÁNCER.
<Tener en cuenta que el Capítulo 6 "Proceso de reorganización institucional de las entidades promotoras de salud" se adiciona a este decreto como Capítulo 6sic>
ARTÍCULO 2.5.2.6.1. OBJETO Y ÁMBITO DE APLICACIÓN. <Artículo adicionado por el artículo 1 del Decreto 647 de 2022. El nuevo texto es el siguiente:> Las disposiciones de este capítulo reglamentan la prelación en el pago y el giro directo del valor de las atenciones a la población menor de edad con presunción o diagnóstico de cáncer y aplica a la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES), a las Entidades Promotoras de Salud (EPS), de los Regímenes Contributivo y Subsidiado, a las entidades adaptadas en salud, a las Instituciones Prestadoras de Servicios de Salud (IPS), y a la Superintendencia Nacional de Salud (SNS).
PARÁGRAFO. Los Regímenes Especial y de Excepción podrán adoptar las disposiciones contenidas en el presente acto administrativo, con el fin de dar cumplimiento a lo establecido en el inciso 1 del artículo 2o de la Ley 2026 de 2020.
ARTÍCULO 2.5.2.6.2 IDENTIFICACIÓN DE LA POBLACIÓN MENOR DE EDAD CON PRESUNCIÓN O DIAGNÓSTICO DE CÁNCER. <Artículo adicionado por el artículo 1 del Decreto 647 de 2022. El nuevo texto es el siguiente:> La información de la población menor de edad con presunción o diagnóstico de cáncer comprenderá la reportada por la institución prestadora de servicios de salud a través de la notificación del evento en el Sistema de Vigilancia en Salud Pública (Sivigila), o la que en cumplimiento del artículo 4o de la Ley 2026 de 2020 el Ministerio de Salud y Protección Social defina, momento desde el cual, las atenciones en salud estarán sujetas a lo dispuesto en el presente capítulo.
ARTÍCULO 2.5.2.6.3 PRELACIÓN EN EL PAGO DE LAS FACTURAS. <Artículo adicionado por el artículo 1 del Decreto 647 de 2022. El nuevo texto es el siguiente:> Todas las entidades promotoras de salud y las entidades adaptadas deberán realizar primero el pago de las atenciones en salud a la población menor de edad con presunción o diagnóstico de cáncer a las instituciones prestadoras de servicios de salud.
Las entidades promotoras de salud que no cumplan con el indicador de patrimonio adecuado de conformidad con el resultado de la publicación mensual que la Superintendencia Nacional de Salud realice en su página web respecto del informe de seguimiento a indicadores financieros de permanencia para las EPS, deberán realizar la programación de giro directo a través de ADRES.
Las entidades promotoras de salud que cumplan con el indicador de patrimonio adecuado y las entidades adaptadas deberán realizar el pago a las instituciones prestadoras de servicios de salud, a través del mecanismo que definan para tal fin, respetando la prelación en el pago de la facturación.
ARTÍCULO 2.5.2.6.4 FACTURACIÓN Y PROCESO DE RADICACIÓN. <Artículo adicionado por el artículo 1 del Decreto 647 de 2022. El nuevo texto es el siguiente:> Los servicios y tecnologías en salud prestados a la población menor de edad con presunción o diagnóstico de cáncer deben ser facturados por las instituciones prestadoras de servicios de salud de manera independiente al resto de las atenciones en salud y radicarse ante las entidades promotoras de salud y las entidades adaptadas, especificando la población destinataria de los servicios facturados.
Los prestadores coordinarán con las entidades responsables de pago, el método para radicar e identificar las facturas por concepto de atenciones en salud a la población menor de edad con presunción o diagnóstico de cáncer.
ARTÍCULO 2.5.2.6.5 MECANISMO DE GIRO DIRECTO A TRAVÉS DE ADRES. <Artículo adicionado por el artículo 1 del Decreto 647 de 2022. El nuevo texto es el siguiente:> Las entidades promotoras de salud deberán realizar el pago de las atenciones en salud a la población menor de edad con presunción o diagnóstico de cáncer, de manera prioritaria a las instituciones prestadoras de servicios de salud, a través del mecanismo de giro directo por intermedio de la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES), para lo cual se tendrá en cuenta la publicación mensual que en su página web realice la Superintendencia Nacional de Salud respecto del informe de seguimiento a indicadores financieros de permanencia para las EPS.
ARTÍCULO 2.5.2.6.6 ACUERDOS DE VOLUNTADES Y MODALIDAD DE PAGO. <Artículo adicionado por el artículo 1 del Decreto 647 de 2022. El nuevo texto es el siguiente:> El monto priorizado y pagado por las entidades promotoras de salud y las entidades adaptadas, debe ser el resultado de la ejecución y forma de pago pactada en los acuerdos de voluntades suscritos entre las EPS y las IPS.
Las atenciones en salud a la población menor de edad con presunción o diagnóstico de cáncer que se hayan pactado en acuerdos de voluntades bajo la modalidad de capitación deberán pagarse 100% de manera anticipada.
Para las modalidades de pago diferentes a la capitación, las entidades promotoras de salud e instituciones prestadoras de servicios de salud podrán acordar anticipos superiores a los mínimos establecidos por el literal d) del artículo 13 de la Ley 1122 de 2007 y los valores restantes deberán ser cancelados dentro de los plazos previstos en el artículo 57 de la Ley 1438 de 2011.
ARTÍCULO 2.5.2.6.7 RESPONSABILIDADES DE LAS ENTIDADES PROMOTORAS DE SALUD. <Artículo adicionado por el artículo 1 del Decreto 647 de 2022. El nuevo texto es el siguiente:> Las entidades promotoras de salud serán responsables, según corresponda:
1. Incluir en los montos autorizados para giro, los recursos correspondientes al pago anticipado del 100% del valor contratado por la modalidad de capitación y mínimo el 50% de las facturas radicadas por otra modalidad de pago.
2. Priorizar el pago a las IPS y reportar a la ADRES, cuando corresponda, los montos autorizados que se deberán cancelar a los beneficiarios del giro directo en los términos establecidos por el Ministerio de Salud y Protección Social y las especificaciones técnicas y operativas que adopte la ADRES.
3. Realizar el reporte detallado de las facturas o documentos equivalentes frente a los cuales aplica el giro directo autorizado, conforme a los términos definidos por el Ministerio de Salud y Protección Social y las especificaciones técnicas y operativas que adopte la ADRES.
4. Garantizar la veracidad, consistencia y calidad de la información reportada a la ADRES.
5. Las entidades promotoras de salud que no deban realizar el giro directo a través de la ADRES informarán a las instituciones prestadoras de servicios de salud los números de factura o documento equivalente a los que se deben aplicar los pagos efectuados, en un término no superior a los tres (3) días hábiles posteriores a la realización del giro.
6. Reportar a la Superintendencia Nacional de Salud, durante los primeros cinco (5) días hábiles de cada mes, el detalle de las facturas o documento equivalente respecto a las cuales se les realizaron pagos en el mes inmediatamente anterior, tanto por el mecanismo de giro directo a través de ADRES, así como los pagos efectuados directamente.
7. Informar a la Superintendencia Nacional de Salud a más tardar el décimo quinto (15) día hábil posterior a la fecha de expedición del presente acto administrativo, la red prestadora de servicios de salud para las atenciones a los menores de edad con presunción o diagnóstico de cáncer. En el evento que se presenten novedades en esta, deberá informarse a la Superintendencia en un término no superior a cinco (5) días hábiles posteriores a la modificación.
ARTÍCULO 2.5.2.6.8 RESPONSABILIDADES DE LAS ENTIDADES ADAPTADAS EN SALUD. <Artículo adicionado por el artículo 1 del Decreto 647 de 2022. El nuevo texto es el siguiente:> Las entidades adaptadas en salud serán responsables de los montos pagados a las instituciones prestadoras de servicios de salud. Para el efecto, a dichas entidades les corresponde:
1. Priorizar el pago a los prestadores de servicios de salud por concepto de atenciones en salud a la población menor de edad con presunción o diagnóstico de cáncer, en los términos establecidos en el presente Capítulo.
2. Informar a las instituciones prestadoras de servicios de salud los números de factura o documento equivalente a los que se les deben aplicar los pagos efectuados, en un término no superior a tres (3) días hábiles posteriores a la realización del giro.
3. El monto priorizado y pagado debe ser el resultado de la ejecución y forma de pago pactada en los acuerdos de voluntades suscritos entre las partes.
ARTÍCULO 2.5.2.6.9 RESPONSABILIDADES DE LAS INSTITUCIONES PRESTADORAS DE SERVICIOS DE SALUD. <Artículo adicionado por el artículo 1 del Decreto 647 de 2022. El nuevo texto es el siguiente:> Las instituciones prestadoras de servicios de salud que realicen las atenciones en salud a la población menor de edad con presunción o diagnóstico de cáncer tendrán las siguientes responsabilidades:
1. Facturar los servicios, procedimientos o medicamentos de manera independiente a otros servicios en salud y radicar ante las entidades promotoras de salud y las entidades adaptadas, especificando la población destinataria de los servicios facturados.
2. Generar la información relacionada con la identificación de la población objeto, con calidad, oportunidad y completitud, así como de la veracidad, consistencia y calidad de la facturación presentada ante las diferentes entidades responsables de pago.
3. Registrar en sus estados contables y financieros el valor del giro directo recibido, con base en la información publicada por la ADRES, a más tardar el mes siguiente desde que se recibió el pago y de conformidad con los números de factura o documento equivalente publicados por esa Administradora.
4. Registrar en sus estados contables y financieros el valor del giro que realicen las entidades adaptadas en salud, a más tardar el mes siguiente desde que se recibió el pago y de conformidad con los números de factura o documento equivalente reportados por los responsables de pago mencionados en el presente numeral.
ARTÍCULO 2.5.2.6.10 RESPONSABILIDADES DE LA ADRES. <Artículo adicionado por el artículo 1 del Decreto 647 de 2022. El nuevo texto es el siguiente:> La Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES), en relación con el giro directo de las atenciones en salud a la población menor de edad con presunción o diagnóstico de cáncer, tendrá las siguientes responsabilidades:
1. Realizar el giro directo a las IPS de las atenciones en salud prestadas en nombre de las entidades promotoras de salud de los regímenes contributivo y subsidiado.
2. Publicar en su página web los giros efectuados en cada periodo, identificando la información de la factura o documento equivalente, para que los beneficiarios de dicho mecanismo realicen el registro correspondiente en sus estados contables y financieros
3. Reportar a la Superintendencia Nacional de Salud la información de los valores girados a través del mecanismo de giro directo, en los términos y condiciones que para el efecto establezca dicha Superintendencia.
4. Desarrollar y operar un sistema de información que soporte el mecanismo de giro directo de forma integral, a más tardar dentro de los seis (6) meses siguientes a la expedición del presente acto administrativo. Hasta tanto, se mantendrá el reporte conforme a los lineamientos técnicos y operativos vigentes.
ARTÍCULO 2.5.2.6.3.11 <sic, 2.5.2.6.11> VERIFICACIÓN DEL CUMPLIMIENTO DE LOS TÉRMINOS Y CONDICIONES PARA LA PRELACIÓN Y EL GIRO DIRECTO DE LAS ATENCIONES EN SALUD A LA POBLACIÓN MENOR DE EDAD CON PRESUNCIÓN O DIAGNÓSTICO DE CÁNCER POR PARTE DE LA SUPERINTENDENCIA NACIONAL DE SALUD. <Artículo adicionado por el artículo 1 del Decreto 647 de 2022. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud verificará el cumplimiento por parte de las entidades promotoras de salud, las entidades adaptadas en salud y las entidades administradoras de los Regímenes Especial y de Excepción de lo dispuesto en este capítulo, así como lo relacionado con la calidad, veracidad y oportunidad de la información suministrada por las IPS para efectos del cobro de los servicios de salud de estas atenciones.
PROCESO DE REORGANIZACIÓN INSTITUCIONAL DE LAS ENTIDADES PROMOTORAS DE SALUD.
ARTÍCULO 2.5.2.6sic.1 OBJETO. <Artículo adicionado por el artículo 1 del Decreto 1600 de 2022. El nuevo texto es el siguiente:> El presente capítulo tiene por objeto reglamentar las condiciones, requisitos y límites de los procesos de reorganización institucional de las entidades promotoras de salud.
ARTÍCULO 2.5.2.6sic.2 ÁMBITO DE APLICACIÓN. <Artículo adicionado por el artículo 1 del Decreto 1600 de 2022. El nuevo texto es el siguiente:> Este capítulo aplica a las entidades promotoras de salud, incluidas las cajas de compensación familiar con programas de salud y las organizaciones solidarias autorizadas a operar como tales y a la Superintendencia Nacional de Salud.
ARTÍCULO 2.5.2.6sic.3 PROCESO DE REORGANIZACIÓN INSTITUCIONAL. <Artículo adicionado por el artículo 1 del Decreto 1600 de 2022. El nuevo texto es el siguiente:> Las entidades promotoras de salud, incluidas las cajas de compensación familiar con programas en salud, podrán presentar planes de reorganización institucional encaminados a cumplir o mantener las condiciones establecidas en los Capítulos 2 y 3 del Título 2 de la Parte 5 del Libro 2 del presente decreto, mediante su reestructuración operacional, administrativa, de activos o pasivos. También podrán presentar planes de reorganización institucional que contemplen la creación de nuevas entidades, fusiones, escisiones o transformaciones, sin limitarse a estas.
Para el efecto las entidades promotoras de salud participantes podrán ceder sus afiliados, activos, pasivos, habilitación o autorización para operar y los contratos de conformidad con lo pactado en ellos asociados a la prestación de servicios de salud del plan de beneficios, a la entidad promotora de salud resultante del proceso de reorganización institucional.
PARÁGRAFO. Las cajas de compensación familiar con programas de salud y las organizaciones solidarias autorizadas para operar como entidad promotora de salud, sólo podrán participar en procesos de reorganización institucional que contemplen la creación de nuevas entidades con personería jurídica diferente, autonomía administrativa y patrimonio propio.
ARTÍCULO 2.5.2.6sic.4 ETAPAS DE LOS PROCESOS DE REORGANIZACIÓN INSTITUCIONAL. <Artículo adicionado por el artículo 1 del Decreto 1600 de 2022. El nuevo texto es el siguiente:> Los procesos de reorganización institucional constan de las siguientes etapas:
1. Presentación del plan de reorganización institucional;
2. Evaluación del plan presentado;
3. Formalización y perfeccionamiento del plan aprobado; y,
4. Ejecución y seguimiento del plan de reorganización institucional.
ARTÍCULO 2.5.2.6sic.5 PRESENTACIÓN DEL PLAN DE REORGANIZACIÓN INSTITUCIONAL. <Artículo adicionado por el artículo 1 del Decreto 1600 de 2022. El nuevo texto es el siguiente:> La entidad promotora de salud interesada en adelantar un proceso de reorganización institucional deberá presentar ante la Superintendencia Nacional de Salud un plan, de acuerdo con lo dispuesto en este capítulo y los demás requisitos operativos definidos por dicha Superintendencia.
Las entidades promotoras de salud podrán presentar planes de reorganización institucional encaminados a cumplir o mantener las condiciones establecidas en los Capítulos 2 y 3 del Título 2 de la Parte 5 del Libro 2 del presente decreto, mediante su reestructuración operacional, administrativa, de activos o pasivos. También podrán presentar planes de reorganización institucional que contemplen la creación de nuevas entidades, fusiones, escisiones o transformaciones, sin limitarse a estas.
ARTÍCULO 2.5.2.6sic.6 CONDICIONES Y REQUISITOS MÍNIMOS DE LOS PLANES DE REORGANIZACIÓN INSTITUCIONAL. <Artículo adicionado por el artículo 1 del Decreto 1600 de 2022. El nuevo texto es el siguiente:> El plan de reorganización institucional que se presente ante la Superintendencia Nacional de Salud deberá cumplir, como mínimo, con las siguientes condiciones y requisitos:
1. Las proyecciones financieras, incluyendo la recuperación patrimonial, deberán ser realizadas con base en los estados financieros y la información reportada ante la Superintendencia Nacional de Salud, con corte a 31 de diciembre del año inmediatamente anterior a la presentación de la solicitud de aprobación del plan de reorganización institucional, sin perjuicio de la información que sea solicitada en el transcurso del trámite. Así mismo, la entidad solicitante deberá tener en cuenta los hechos ocurridos con posterioridad a dicho corte que puedan impactar el modelo financiero proyectado.
2. El defecto del patrimonio adecuado se tomará con base en los resultados proyectados del cierre de la primera vigencia fiscal, en la cual la entidad resultante iniciaría operaciones, aspecto que debe ser incluido en la proyección del modelo financiero. En los procesos de escisión, fusión o creación de nuevas entidades, la entidad resultante, deberá cumplir con el capital mínimo establecido en el artículo 2.5.2.2.1.5 del presente decreto, al inicio de la operación.
3. La entidad promotora de salud solicitante podrá presentar, para la evaluación y aprobación de la Superintendencia Nacional de Salud, junto con el plan de reorganización institucional, una propuesta para el cumplimiento de las condiciones financieras y de solvencia, la cual debe estar acorde con las cesiones de pasivos, activos y afiliados que se pretendan realizar, que en ningún caso podrá superar diez (10) años. Esta propuesta debe incluir el cumplimiento del plan de inversión al inicio de la operación.
En todo caso, al finalizar la mitad del plazo de cumplimiento de las condiciones financieras aprobado por la Superintendencia Nacional de Salud, la EPS deberá cubrir como mínimo el 50% del defecto resultante.
4. En el plan de reorganización institucional se debe incluir la relación de los activos y pasivos que serán cedidos, así como un plan de pagos que cubra la totalidad de los pasivos cedidos y no cedidos a la entidad promotora de salud resultante, garantizando que habrá liquidez para realizar los pagos. El plan de pagos debe incluir las obligaciones pendientes conocidas y no liquidadas y las obligaciones pendientes no conocidas (IBNR) y estimadas, incluidas en el cálculo de la reserva técnica. Cuando la cesión de pasivos sea parcial, la entidad escindente, tendrá un plazo máximo de dos (2) años para la ejecución total del plan de pagos, que garantice el cierre de las obligaciones a su cargo, en todo caso, la EPS resultante de la reorganización garantizará la ejecución de la totalidad del plan de pagos.
5. De existir saldos, remanentes o recursos del Sistema General de Seguridad Social en Salud en aquellas entidades que participen en la reorganización institucional y que cedan afiliados, activos, pasivos, contratos o la autorización y habilitación para operar a la entidad resultante, deberán incluir el plan de acción para el manejo y destinación de estos recursos, de conformidad con el marco legal aplicable.
6. Cuando se cree una nueva entidad en la que la entidad promotora de salud solicitante no tenga participación, esta última deberá garantizar que los recursos obtenidos como producto de la enajenación de la nueva entidad se destinarán a la gestión y pago de las obligaciones a cargo de la entidad solicitante. En caso de ser insuficientes los recursos obtenidos, la EPS solicitante debe presentar un plan de pagos, aprobado por la Superintendencia Nacional de Salud, que cubra la totalidad de los pasivos.
7. En los procesos de fusión, escisión o creación de nuevas entidades, la entidad promotora de salud solicitante podrá ceder totalmente su autorización y habilitación para operar, o ceder total o parcialmente sus afiliados, contratos, activos y pasivos a una(s) EPS cesionaria(s) o resultante(s) del proceso de reorganización institucional.
8. Las fusiones, escisiones, transformaciones y demás reformas estatutarias que pretendan adelantar las entidades promotoras de salud, deberán cumplir con lo señalado en el Código de Comercio, la Ley 222 de 1995 y demás disposiciones que sean aplicables.
9. Presentar, junto con la solicitud, los documentos que demuestren que cuenta con la autorización del máximo órgano social y las autorizaciones de carácter legal requeridas para ejecutar el plan de reorganización institucional de ser este aprobado, teniendo en cuenta el alcance del plan, las facultades y limitaciones establecidas en los estatutos sociales y la naturaleza jurídica de la entidad, según corresponda.
10. Adicionalmente, los procesos de reorganización institucional que contemplen la cesión total o parcial de afiliados, el plan de reorganización institucional deberá cumplir los siguientes requisitos:
a) La entidad promotora de salud solicitante debe presentar el modelo de cesión de afiliados, en el que indique la distribución de estos entre la(s) entidad(es) cesionaria(s).
b) Incluir una estrategia de comunicación que permita a los afiliados cedidos contar con la totalidad de la información a la que hace referencia el numeral 2 del artículo 2.5.2.6sic.12 de este decreto.
c) La distribución de los afiliados cedidos debe considerar la distribución del riesgo de la(s) entidad(es) cesionaria(s), así como las cesiones de activos, pasivos o contratos, en caso de que estas se lleguen a hacer.
ARTÍCULO 2.5.2.6sic.7 EVALUACIÓN DEL PLAN PRESENTADO. <Artículo adicionado por el artículo 1 del Decreto 1600 de 2022. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud, dispondrá de cuatro (4) meses, como plazo máximo, para evaluar el plan presentado y determinar si lo aprueba o rechaza, mediante la expedición del acto administrativo que contenga el análisis del cumplimiento de los requisitos y condiciones aquí previstos.
La Superintendencia Nacional de Salud podrá solicitar, dentro del plazo antes previsto, documentación complementaria o requerir información o explicaciones adicionales, las cuales deberán ser atendidas por la entidad solicitante dentro de los diez (10) días hábiles siguientes a su recibo.
El requerimiento suspenderá los términos para decidir; esta suspensión de términos solo aplicará por una única vez en caso de haber más de un requerimiento.
Cuando el requerimiento no sea respondido oportunamente o la respuesta no contenga la información o explicaciones requeridas, se entenderá que la EPS ha desistido tácitamente de la solicitud de aprobación del plan de reorganización institucional.
ARTÍCULO 2.5.2.6sic.8 FORMALIZACIÓN Y PERFECCIONAMIENTO DEL PLAN APROBADO. <Artículo adicionado por el artículo 1 del Decreto 1600 de 2022. El nuevo texto es el siguiente:> Ejecutoriado el acto administrativo que aprueba el plan de reorganización institucional, de acuerdo con lo señalado en el artículo 87 de la Ley 1437 de 2011, la entidad promotora de salud solicitante contará con cuatro (4) meses como máximo, para perfeccionar y formalizar todos los actos que le permitan iniciar la ejecución del plan.
La Superintendencia Nacional de Salud deberá informar, por medio de su página web, dentro de los quince (15) días hábiles siguientes al inicio de esta etapa, el proceso que adelanta la entidad promotora de salud, indicando si el plan de reorganización institucional contempla la cesión parcial o total de afiliados, activos, pasivos o contratos, o la cesión de la autorización y habilitación para operar.
La entidad promotora de salud que tenga aprobado el plan de reorganización institucional deberá actualizar el plan de pagos conforme a las acreencias que sean presentadas o causadas con posterioridad a la aprobación del plan de reorganización institucional.
Si en el plan de reorganización institucional aprobado se contempla la creación de una nueva entidad, durante esta etapa se deberán adelantar las gestiones necesarias para tal propósito.
En los casos de fusión, escisión o creación de nuevas entidades, en los cuales, del proceso resultante se cree una nueva entidad a la cual no se le va a ceder la autorización para operar, esta deberá presentar al inicio de la etapa de formalización ante la Superintendencia Nacional de Salud todos los requisitos para autorizarse conforme a lo establecido en el artículo 2.5.2.3.2.2 del Decreto 780 de 2016, con excepción de los numerales 5 y 6 de dicho artículo, para lo cual se seguirán las siguientes reglas: i) La entidad nueva debe cumplir con lo establecido en el artículo 2.5.2.2.1.5 de este decreto, en relación con el capital mínimo; y, ii) en relación con el patrimonio adecuado, la reserva legal y las reservas técnicas, establecidas en los artículos 2.5.2.2.1.7, 2.5.2.2.1.8 y 2.5.2.2.1.9 de este decreto, respectivamente, su exigencia se sujetará a la propuesta de cumplimiento de las condiciones financieras y de solvencia del plan de reorganización institucional, en los términos que sean aprobados por la Superintendencia Nacional de Salud.
ARTÍCULO 2.5.2.6sic.9 EJECUCIÓN Y SEGUIMIENTO DEL PLAN DE REORGANIZACIÓN INSTITUCIONAL. <Artículo adicionado por el artículo 1 del Decreto 1600 de 2022. El nuevo texto es el siguiente:> Una vez surtida la etapa de formalización y perfeccionamiento del plan de reorganización institucional aprobado, se inicia la etapa de ejecución e implementación del plan de acuerdo con los términos aprobados por la Superintendencia Nacional de Salud.
Como requisito para el inicio de esta etapa, la(s) entidad(es) que ejecute(n) el plan de reorganización institucional deberá(n) acreditar el cumplimiento del capital mínimo, de acuerdo con lo establecido en el artículo 2.5.2.2.1.5 del presente decreto, y serán medidos y evaluados los porcentajes y el periodo de transición de recuperación patrimonial, de acuerdo con el plan de reorganización institucional aprobado.
En los casos de fusión, escisión o creación de nuevas entidades, una vez inicie esta etapa, la entidad promotora de salud con plan de reorganización institucional aprobado podrá ceder su autorización y habilitación para operar, sus afiliados, los acuerdos de voluntades para la prestación o provisión de servicios y tecnologías en salud, sus activos y sus pasivos a la(s) EPS cesionaria(s) o resultante(s), de acuerdo con los términos establecidos en el plan de reorganización institucional aprobado por la Superintendencia Nacional de Salud.
ARTÍCULO 2.5.2.6sic.10 VERIFICACIÓN DE LOS CRITERIOS Y ESTÁNDARES PARA EL CUMPLIMIENTO DE CONDICIONES DE HABILITACIÓN Y PERMANENCIA. <Artículo adicionado por el artículo 1 del Decreto 1600 de 2022. El nuevo texto es el siguiente:> En los casos de creación de nuevas entidades, la aprobación de un plan de reorganización institucional por parte de la Superintendencia Nacional de Salud no eximirá a la entidad promotora de salud resultante del cumplimiento de las condiciones de habilitación y permanencia establecidas en el Capítulo 3 del Título 2 de la Parte 5 del Libro 2 del presente decreto, y en lo que respecta a las condiciones financieras sujetarse a lo señalado en su artículo 2.5.2.6sic.7.
ARTÍCULO 2.5.2.6sic.11 LÍMITES GENERALES A LOS PROCESOS DE REORGANIZACIÓN INSTITUCIONAL. <Artículo adicionado por el artículo 1 del Decreto 1600 de 2022. El nuevo texto es el siguiente:> Las solicitudes de procesos de reorganización institucional presentadas ante la Superintendencia Nacional de Salud por parte de las entidades promotoras de salud tendrán los siguientes límites:
1. No se podrán presentar planes de reorganización institucional, mientras se encuentre en trámite o ejecución un proceso de reorganización institucional, en cualquiera de sus etapas.
2. No se permitirán modificaciones a las condiciones autorizadas, una vez la Superintendencia Nacional de Salud haya aprobado el plan de reorganización institucional, salvo que el proceso se vea afectado por hechos imprevisibles, irresistibles o ajenos, circunstancias que en todo caso deberán probarse por quien las alegue; en estos casos, se deberá contar con la aprobación mediante acto administrativo expedido por la Superintendencia Nacional de Salud, en el que se incorporen los ajustes al plan de reorganización institucional.
3. Durante la ejecución del plan de reorganización institucional, se deberá actualizar la estrategia de pagos conforme a las acreencias a cargo de la entidad promotora de salud solicitante, que sean presentadas con posterioridad al inicio de la etapa de ejecución y hayan sido causadas antes de esta, garantizando su pago a los acreedores.
4. Cuando la solicitud de aprobación del proceso de reorganización institucional sea rechazada por la Superintendencia Nacional de Salud, la entidad promotora de salud solicitante no podrá presentar una nueva solicitud dentro de los seis (6) meses siguientes a la fecha en que quede en firme el acto administrativo.
5. Se entenderá como un incumplimiento al proceso de reorganización institucional aprobado, el que la entidad promotora de salud solicitante no perfeccione o formalice los actos que le permitan iniciar la ejecución del plan, dentro del plazo establecido en el artículo 2.5.2.6sic.7 de este Decreto, y en consecuencia no dé inicio al plan aprobado. Solo podrá presentar nuevamente un plan de reorganización institucional hasta después de un (1) año contado a partir de la fecha en que quede en firme el acto administrativo que declare el incumplimiento del plan.
6. No se podrán hacer cesiones parciales de la autorización y habilitación de funcionamiento para operar.
7. En los casos de fusión por absorción, se debe garantizar que la(s) entidad(es) cesionaria(s) que reciba(n) los afiliados, cuenta(n) con la autorización para operar como entidad promotora de salud y cumple(n) con la capacidad de afiliación en el régimen y en el ámbito territorial donde recibirá(n) los afiliados cedidos.
Si la cesión de los afiliados se va a realizar a una nueva entidad a la que no se le haya cedido la autorización o habilitación de funcionamiento para operar, durante la etapa de formalización y perfeccionamiento del plan aprobado se deberán adelantar los trámites necesarios para obtener la autorización para operar como EPS. Hasta tanto no se obtenga dicha autorización, no se podrá realizar la cesión de los afiliados.
8. No procederá la fusión en caso de que la entidad absorbente sea una entidad promotora de salud objeto de medida administrativa por parte de la Superintendencia Nacional de Salud.
ARTÍCULO 2.5.2.6sic.12 LÍMITES ESPECÍFICOS A LOS PROCESOS DE REORGANIZACIÓN INSTITUCIONAL CUANDO LAS ENTIDADES PROMOTORAS DE SALUD SE ENCUENTREN SOMETIDAS A UNA MEDIDA ADMINISTRATIVA. <Artículo adicionado por el artículo 1 del Decreto 1600 de 2022. El nuevo texto es el siguiente:> Adicional a la obligatoriedad del cumplimiento de las disposiciones del artículo 2.5.2.6sic.9 de este Decreto, la entidad promotora de salud solicitante que se encuentre sometida a una medida administrativa deberá atender los siguientes límites:
1. No se permitirá la presentación de un plan de reorganización institucional cuatro (4) meses antes de la expiración de la medida administrativa.
2. El incumplimiento de las condiciones bajo las cuales fue aprobado el plan de reorganización institucional, cuando la entidad no haya adoptado medidas para mitigar el incumplimiento, o cuando habiéndolas adoptado, estas no hayan surtido efectos, será causal de revocatoria de la autorización de funcionamiento, en concordancia con lo previsto en el artículo 2.5.2.3.5.3 del presente Decreto.
ARTÍCULO 2.5.2.6sic.13 DE LA CESIÓN DE USUARIOS. <Artículo adicionado por el artículo 1 del Decreto 1600 de 2022. El nuevo texto es el siguiente:> Si el proceso de reorganización institucional contempla la cesión de los afiliados, se deberán tener cuenta las siguientes reglas:
1. La(s) entidad(es) cedente(s) y la(s) entidad promotora de salud cesionaria(s) de los afiliados, deben garantizar el acceso a la prestación y provisión de los servicios y tecnologías en salud a los usuarios, como mínimo, en las mismas condiciones de acceso, oportunidad y calidad en las que se prestaba antes de realizar la cesión y no podrá ser interrumpida por razones administrativas, garantizando la continuidad de los tratamientos y la oportunidad de las atenciones. En ningún caso se podrán requerir trámites adicionales a los afiliados para el acceso a la prestación y provisión de los servicios y tecnologías en salud.
2. Dentro del mes siguiente a la fecha en que la Superintendencia Nacional de Salud apruebe el Plan de Reorganización Institucional, la EPS solicitante deberá informar a los afiliados cedidos:
a) Nombre de la EPS que asumirá el aseguramiento una vez se realice la cesión de los afiliados.
b) Fecha a partir de la cual la EPS cesionaria asumirá las funciones del aseguramiento de los afiliados cedidos.
c) Los puntos de atención de la EPS cesionaria y los canales a través de los cuales pueden contactarse los afiliados.
d) Los prestadores de servicios de salud y proveedores de tecnologías en salud contratados por la EPS cesionaria para la atención de los afiliados cedidos, así como las sedes y lugares donde estos realizarán la atención.
3. Los miembros de los grupos familiares deberán ser cedidos a la misma EPS a la que se ceda el afiliado cotizante o la persona cabeza de familia.
4. Transcurridos noventa (90) días calendario, contados a partir de la fecha en que se haga efectiva la cesión, los afiliados cedidos podrán escoger libremente y trasladarse a cualquier otra EPS que opere el aseguramiento en el municipio de su residencia, siempre y cuando cumplan las condiciones establecidas en el artículo 2.1.7.2 de este decreto.
5. Para efectos de contabilizar el periodo mínimo de permanencia establecido en el numeral 2 del artículo 2.1.7.2 de este Decreto, así como los plazos para acceder al periodo de protección laboral de acuerdo con el artículo 2.1.8.1 de este Decreto, se tendrán en cuenta los días que llevaba el afiliado en la entidad promotora de salud cedente, desde el día de su inscripción, y serán sumados a los días en que esté inscrito en la EPS cesionaria.
OPERACIÓN DEL ASEGURAMIENTO EN SALUD CON ENFOQUE TERRITORIAL Y POBLACIONAL.
<Capítulo adicionado por el artículo 1 del Decreto 182 de 2026>
SECCIÓN 1. DISPOSICIONES GENERALES.
ARTÍCULO 2.5.2.7.1. OBJETO. <Artículo SUSPENDIDO provisionalmente> <Artículo adicionado por el artículo 1 del Decreto 182 de 2026. El nuevo texto es el siguiente:> El presente capítulo tiene por objeto la implementación de mecanismos diferenciales orientados a garantizar la equidad, la sostenibilidad financiera y el acceso efectivo a los servicios de salud en todo el territorio nacional, especialmente, en zonas dispersas, marginadas o de baja densidad poblacional, para la operación del aseguramiento con enfoque territorial y poblacional, así como la definición de las reglas para la asignación de armados en su desarrollo.
ARTÍCULO 2.5.2.7.2. ÁMBITO DE APLICACIÓN. <Artículo SUSPENDIDO provisionalmente> <Artículo adicionado por el artículo 1 del Decreto 182 de 2026. El nuevo texto es el siguiente:> Las disposiciones contenidas en el presente capítulo están dirigidas a las Entidades Promotoras de Salud o quien haga sus veces, incluyendo las Entidades Promotoras de Salud Indígenas (EPSI), a la Superintendencia Nacional de Salud, y a las Entidades Territoriales departamentales y distritales en el marco de sus competencias.
ARTÍCULO 2.5.2.7.3. MECANISMOS DIFERENCIALES PARA LA OPERACIÓN DEL ASEGURAMIENTO EN SALUD CON ENFOQUE TERRITORIAL Y POBLACIONAL. <Artículo SUSPENDIDO provisionalmente> <Artículo adicionado por el artículo 1 del Decreto 182 de 2026. El nuevo texto es el siguiente:> Con el fin de garantizar el acceso equitativo, continuo y sostenible al aseguramiento en salud, los mecanismos diferenciales para la operación del aseguramiento con enfoque territorial y poblacional deben atender los siguientes criterios:
i) Criterios nacionales
Los criterios nacionales responden a la necesidad de preservar la estabilidad, continuidad y sostenibilidad del aseguramiento en salud a escala nacional, sin que éstos constituyan privilegios regulatorios, ni tratamientos diferenciados arbitrarios, sino medidas objetivas y proporcionales para mitigar riesgos sistémicos identificados.
a) Cuando una Entidad Promotora de Salud o quien haga sus veces, cuente con más del 20% de los afiliados a nivel nacional, se contará dentro del número límite de EPS previsto para cada categoría departamental y municipal, manteniendo su ámbito territorial de autorización.
b) Mantendrán su ámbito territorial de autorización, las Entidades Promotoras de Salud, o quien haga sus veces, que tengan menos de un millón (1.000.000) de afiliados a nivel nacional. Estas EPS se contabilizarán dentro del número máximo permitido para cada categoría municipal. No obstante, cuando dichas EPS tengan una participación inferior al tres por ciento (3%) del total de sus afiliados, sumando ambos regímenes, en el respectivo departamento, no podrán continuar operando en los municipios en los que se encuentren autorizadas dentro de ese departamento.
c) Cuando una Entidad Promotora de Salud o quien haga sus veces, se encuentre autorizada para operar el aseguramiento en salud únicamente en municipios pertenecientes a un (1) departamento, podrá mantener su ámbito territorial de autorización aun cuando exceda el número límite de EPS previsto para cada categoría departamental y municipal.
ii) Criterios por categorías departamentales
Para aplicar los mecanismos diferenciales de operación del aseguramiento con enfoque territorial y poblacional a nivel departamental, se aplicará el rango poblacional como parámetro técnico para determinar y verificar la capacidad operativa mínima del aseguramiento en salud. Estos umbrales se establecen como parámetros técnicos mínimos de capacidad operativa, definidos con base en la escala poblacional y la complejidad territorial del departamento, con el fin de evitar la fragmentación del aseguramiento y garantizar la sostenibilidad financiera y la continuidad en la prestación de los servicios. Estos criterios no implican la adopción de la capacidad de gestión administrativa y fiscal de categorización departamental definidos en la Ley 617 de 2000, así:
a) Categoría especial. Para todos aquellos departamentos con población superior a dos millones (2.000.000) de habitantes, se incluyen todas las Entidades Promotoras de Salud (EPS) autorizadas en el departamento cuya proporción de afiliados, considerando ambos regímenes, sea igual o superior al cinco por ciento (5%) en este ámbito territorial.
b) Primera categoría y segunda categoría. Para todos aquellos departamentos con población comprendida entre trescientos noventa mil uno (390.001) habitantes y dos millones (2.000.000) de habitantes, se incluyen todas las Entidades Promotoras de Salud (EPS) autorizadas en el departamento cuya proporción de afiliados, considerando ambos regímenes, sea igual o superior al diez por ciento (10%) en este ámbito territorial.
c) Tercera categoría y cuarta categoría. Para todos aquellos departamentos cuya población sea igual o inferior a cien mil (100.000) habitantes y hasta trescientos noventa mil (390.000) habitantes, se incluyen todas las Entidades Promotoras de Salud (EPS) autorizadas en el departamento cuya proporción de afiliados, considerando ambos regímenes, sea igual o superior al quince por ciento (15%) en este ámbito territorial.
iii) Criterios por categorías distritales y municipales
Para aplicar los mecanismos diferenciales de operación del aseguramiento con enfoque territorial y poblacional a nivel distrital y municipal, se aplicará el rango poblacional como parámetro técnico para determinar y verificar la capacidad operativa mínima del aseguramiento en salud. Este criterio no implica la adopción de los criterios fiscales ni geográficos de categorización distrital y municipal definidos en el artículo 6o de la Ley 136 de 1994, así:
a) Población igual o superior a quinientos mil uno (500.001) habitantes. Se incluyen todas las EPS autorizadas en el municipio, se excluyen aquellas cuya participación sea inferior al 3% del total de sus afiliados, sumando ambos regímenes, en este ámbito territorial.
b) Población entre cien mil uno (100.001) y quinientos mil (500.000) habitantes. Se incluyen hasta 5 EPS autorizadas en el municipio, se excluyen las que tengan una participación menor al 3% del total de sus afiliados de ambos regímenes en este territorio.
c) Población entre cincuenta mil uno (50.001) y cien mil (100.000) habitantes. Se incluyen hasta 4 EPS autorizadas en el municipio, se excluyen las que tengan una participación menor al 3% del total de sus afiliados de ambos regímenes en este territorio.
d) Población entre treinta mil uno (30.001) y cincuenta mil (50.000) habitantes. Se incluyen hasta 3 EPS autorizadas en el municipio, se excluyen las que tengan una participación menor al 3% del total de sus afiliados de ambos regímenes en este territorio.
e) Población entre veinte mil uno (20.001) y treinta mil (30.000) habitantes. Se incluyen hasta 2 EPS autorizadas en el municipio, se excluyen las que tengan una participación menor al 3% del total de sus afiliados de ambos regímenes en este territorio.
f) Población entre diez mil uno (10.001) y veinte mil (20.000) habitantes. Se incluye hasta 1 EPS autorizada en el municipio, se excluyen las que tengan una participación menor al 3% del total de sus afiliados de ambos regímenes en este territorio.
g) Población igual o inferior a diez mil (10.000) habitantes. Se incluye hasta 1 EPS autorizada en el municipio, se excluyen las que tengan una participación menor al 3% del total de sus afiliados de ambos regímenes en este territorio.
La determinación del número máximo de Entidades Promotoras de Salud o quien haga sus veces por municipio, constituye un parámetro técnico de ordenación del aseguramiento en salud, orientado a garantizar economías de escala, eficiencia operativa y sostenibilidad financiera, sin perjuicio de la posibilidad de nuevas autorizaciones cuando se acrediten las condiciones técnicas, operativas y financieras exigidas en la normatividad vigente.
PARÁGRAFO. La población que se encuentre con la novedad de portabilidad en la Base de Datos Única de Afiliados (BDUA), no se tendrá en cuenta en la aplicación de los mecanismos diferenciales para la operación del aseguramiento en salud con enfoque territorial y poblacional.
ARTÍCULO 2.5.2.7.4. ACTUALIZACIÓN DEL ÁMBITO TERRITORIAL DE AUTORIZACIÓN DE LAS ENTIDADES PROMOTORAS DE SALUD O QUIEN HAGA SUS VECES, EN EL MARCO DE LA APLICACIÓN DE LOS MECANISMOS DIFERENCIALES PARA LA OPERACIÓN DEL ASEGURAMIENTO EN SALUD CON ENFOQUE TERRITORIAL Y POBLACIONAL. <Artículo SUSPENDIDO provisionalmente> <Artículo adicionado por el artículo 1 del Decreto 182 de 2026. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud actualizará el ámbito territorial en los actos administrativos que autorizan el funcionamiento de las Entidades Promotoras de Salud o quien haga sus veces, que cuenten con autorización o habilitación vigente, dentro de los tres (3) meses siguientes a la entrada en vigencia del presente decreto. Durante este término se mantendrá vigente el certificado actual.
El Acto Administrativo de actualización deberá especificar: i) el código de identificación de la entidad; ii) el ámbito territorial donde se autoriza su operación; y iii) los regímenes de afiliación en los que se encuentra autorizada. Para efectos de la determinación del ámbito territorial, se tendrán en cuenta los municipios donde la EPS disponga de afiliados y se encuentre operando, conforme con la información registrada en la Base de Datos Única de Afiliados (BDUA), con corte al mes inmediatamente anterior a la fecha de actualización.
La actualización del ámbito territorial de autorización tendrá una vigencia de cinco (5) años, contados a partir de la fecha de expedición del acto administrativo respectivo, y su renovación estará sujeta al cumplimiento de las condiciones de habilitación y permanencia, verificadas con base en los estudios técnicos que realice la Superintendencia Nacional de Salud.
PARÁGRAFO 1o. Las Entidades Promotoras de Salud Indígenas (EPSI) conservarán su habilitación y continuarán operando en el ámbito territorial de autorización en los que actualmente se encuentren. En consecuencia, no será necesario expedir un nuevo acto administrativo.
La inclusión de estas entidades podrá exceder el número límite de EPS previsto para cada categoría de municipio.
PARÁGRAFO 2o. La Superintendencia Nacional de Salud conforme a lo dispuesto en el artículo 2.1.13.8 del Decreto número 780 de 2016, o la norma que lo modifique o sustituya, realizará la verificación de la modificación de la capacidad de afiliación con posterioridad al aumento poblacional derivado del proceso de aplicación de los mecanismos diferenciales de que trata el presente decreto.
PARÁGRAFO 3o. Las Entidades Promotoras de Salud o quien haga sus veces del régimen subsidiado y las de naturaleza pública del régimen contributivo, de que trata el presente artículo, deberán dar cumplimiento a lo dispuesto en el artículo 16 de la Ley 1122 de 2007, en relación con la contratación de al menos el sesenta (60%) del gasto en salud con las Empresas Sociales del Estado (ESE) debidamente habilitadas en los municipios.
PARÁGRAFO 4o. La Superintendencia Nacional de Salud, para la actualización del ámbito territorial de autorización de las Entidades Promotoras de Salud o quien haga sus veces, utilizará los resultados de la aplicación de los mecanismos diferenciales para la operación del aseguramiento en salud con enfoque territorial y poblacional desarrollados y entregados por el Ministerio de Salud y Protección Social, los cuales serán publicados en la página web de esta entidad.
ARTÍCULO 2.5.2.7.5. REGLAS PARA GARANTIZAR LA CONTINUIDAD DEL ASEGURAMIENTO EN SALUD DE LOS AFILIADOS EN EL MARCO DE LA APLICACIÓN DE LOS MECANISMOS DIFERENCIALES. <Artículo SUSPENDIDO provisionalmente> <Artículo adicionado por el artículo 1 del Decreto 182 de 2026. El nuevo texto es el siguiente:> Una vez la Superintendencia Nacional de Salud expida los actos administrativos que actualizan el ámbito territorial de autorización de las Entidades Promotoras de Salud o quien haga sus veces, de que trata el presente decreto, el Ministerio de Salud y Protección Social y la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES), realizará la asignación especial de afiliados a las EPS receptoras que continúen operando en el respectivo ámbito territorial autorizado, dentro de los cinco (5) días hábiles siguientes a la fecha en que la Superintendencia Nacional de Salud notifique al Ministerio de Salud y Protección Social de los actos administrativos, atendiendo las siguientes reglas:
a) Esta asignación especial se realizará con independencia del régimen de afiliación originalmente autorizado a la EPS receptora, con base en la información registrada en la Base de Datos Única de Afiliados (BDUA). Ninguna EPS o quien haga sus veces podrá negarse a recibir los afiliados asignados.
b) La asignación especial de afiliados quedará efectiva a partir del primer día calendario del mes siguiente a la fecha en que el Ministerio de Salud y Protección Social entregue a las Entidades Promotoras de Salud receptoras o quien haga sus veces, los afiliados que le fueron asignados. Las Entidades Promotoras de Salud receptoras o quien haga sus veces, tendrán como mínimo quince (15) días calendario previos a la efectividad de la asignación especial, para adelantar las acciones necesarias, que garanticen la continuidad del aseguramiento a la población asignada a partir de la fecha de efectividad de la asignación especial. Estas últimas deberán dar cumplimiento a lo dispuesto en el artículo 2.1.11.6 del Decreto número 780 de 2016, o la norma que la modifique o sustituya.
c) La asignación especial de afiliados se realizará teniendo en cuenta los siguientes criterios, manteniendo integrados los grupos familiares previamente conformados en la BDUA:
- No se asignarán afiliados a la Entidad Promotora de Salud o quien haga sus veces, que quede operando en un municipio, con el mayor porcentaje de participación, siempre y cuando exista otra Entidad Promotora de Salud receptora o quien haga sus veces en funcionamiento en el territorio a la cual se le puedan asignar afiliados.
- Los afiliados se asignarán a cada Entidad Promotora de Salud receptora o quien haga sus veces, en proporción inversa a su participación de afiliados en el municipio correspondiente. Para la aplicación de la proporción inversa se tendrá en cuenta la siguiente fórmula que se empleará en cada municipio donde se recibió la actualización del ámbito territorial de autorización:
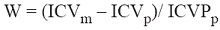
d) Los afiliados pertenecientes a grupos familiares que tengan pacientes con patologías de alto costo y mujeres gestantes se clasificarán en forma independiente de los demás grupos familiares y se distribuirán aleatoriamente por patología entre las EPS receptoras en forma proporcional a su número de afiliados, incluidos los asignados con base en el numeral anterior, en el respectivo municipio.
e) Transcurridos sesenta (60) días calendario, contados a partir de la fecha de efectividad de la asignación especial a las EPS receptoras, los afiliados asignados podrán ejercer su derecho a la libre escogencia y trasladarse a cualquier otra EPS que opere en el municipio donde se encuentra autorizada. Este traslado será efectivo a partir del primer día calendario del mes siguiente. Se exceptúan de este plazo los siguientes casos:
i. Cuando algún miembro del grupo familiar quede asignado en una Entidad Promotora de Salud o quien haga sus veces distinta a la del cotizante o cabeza de familia, podrá solicitar el traslado de forma inmediata a la Entidad Promotora de Salud o quien haga sus veces en la cual se haya asignado el cotizante o cabeza de familia, en cuyo caso la Entidad Promotora de Salud o quien haga sus veces, deberá tramitar de forma inmediata la respectiva novedad.
ii. Cuando las comunidades indígenas soliciten el traslado de EPS o EPSI, una vez agotado el proceso señalado en el artículo 17 de Ley 691 de 2001. En este caso, la EPS receptora deberá tramitar de manera inmediata esta novedad según los procedimientos vigentes, y será efectiva a partir del primer día calendario del mes siguiente a la fecha del registro de la solicitud de traslado.
f) La ADRES, previo al cumplimiento del plazo para que se haga efectiva la asignación especial, actualizará la Base de Datos Única de Afiliados (BDUA) con los resultados de esta, según establece la Resolución 762 de 2023 de dicha entidad, o la norma que la modifique o sustituya.
g) La ADRES entregará a las Entidades Promotoras de Salud receptoras o quien haga sus veces, los resultados de las auditorías realizadas a la información actualizada y registrada en la BDUA, la cual será revisada y ajustada por estas entidades dentro de los noventa (90) días calendario siguientes a la fecha de entrega. Finalizado este término, los registros que no se actualicen en la BDUA por las Entidades Promotoras de Salud receptoras o quien haga sus veces, no podrán ser incluidos en los procesos de reconocimiento y pago de la Unidad de Pago por Capitación (UPC).
PARÁGRAFO 1o. Las Entidades Promotoras de Salud o quien haga sus veces, que sigan operando en algún municipio, continuarán siendo responsables del aseguramiento de la totalidad de sus afiliados en dicho ámbito territorial.
PARÁGRAFO 2o. Las Entidades Promotoras de Salud o quien haga sus veces, que no continúen operando en algún municipio, serán responsables del aseguramiento hasta el día anterior a la fecha en que se haga efectiva la asignación especial de afiliados a las EPS receptoras, por lo que también serán responsables de las obligaciones derivadas de la prestación de servicios en salud hasta esa fecha. Las Entidades Promotoras de Salud receptoras o quien haga sus veces asumirán el aseguramiento y garantizarán la continuidad y el acceso a la prestación de servicios y tecnologías en salud de los afiliados, a partir del día en que se haga efectiva la asignación.
PARÁGRAFO 3o. Las Entidades Promotoras de Salud Indígenas (EPSI) serán receptoras de la población que esté registrada en la Base de Datos Única de Afiliados (BDUA) como indígena. En caso de existir más de una EPSI en el mismo municipio, la asignación de afiliados se realizará de manera proporcional al número de afiliados que tenga cada una.
ARTÍCULO 2.5.2.7.6. SOLICITUD Y TRÁMITE DEL RETIRO DE UNO O VARIOS MUNICIPIOS, POR PARTE DE LAS ENTIDADES PROMOTORAS DE SALUD O QUIEN HAGA SUS VECES. <Artículo adicionado por el artículo 1 del Decreto 182 de 2026. El nuevo texto es el siguiente:> Las Entidades Promotoras de Salud o quien haga sus veces, autorizadas para operar en uno o varios municipios, podrán solicitar ante la Superintendencia Nacional de Salud, el retiro del municipio que consideren, dentro del término de un (1) año contado desde la expedición de la actualización del ámbito territorial de autorización de que trata el presente decreto, teniendo en cuenta que el retiro no podrá generar ventajas competitivas indebidas, ni afectar la continuidad de la operación del aseguramiento en salud. Dicha solicitud será resuelta por la Superintendencia Nacional de Salud en un plazo no mayor a tres (3) meses, contados a partir del cumplimiento de los requisitos mínimos que se enuncian a continuación:
1. Documento de solicitud, suscrito por el representante legal o la persona autorizada para el efecto, donde se explique la motivación y causas de la no continuidad en el municipio.
2. Acta de la asamblea general de accionistas, socios, asociados o el órgano social competente de la entidad de acuerdo con sus estatutos sociales, en la que se evidencie la aprobación de la solicitud.
3. Estatutos vigentes de la entidad.
4. La relación por municipio del número total de afiliados, de acuerdo con la estructura que establezca la Superintendencia Nacional de Salud.
5. Plan de pagos de las obligaciones generadas por la prestación de servicios de salud, indicando la fuente de los recursos y los plazos según los acuerdos de pagos establecidos con los prestadores de servicios de salud y proveedores de tecnologías en salud.
6. Copia de los acuerdos de pago suscritos con la red de prestadores de servicios de salud y proveedores de tecnologías en salud, los cuales deben estar alineados con el plan de pagos.
7. Soportes de haber informado su intención de retiro del municipio a las Entidades Territoriales respectivas (departamentales, distritales y municipales) y, a sus afiliados, indicando a estos últimos que se garantizará la continuidad, oportunidad, integralidad y el acceso a la prestación de servicios y tecnologías en salud, hasta el día anterior en que se realice la asignación efectiva de afiliados a la correspondiente EPS receptora y, aclarando que el retiro está sujeto a la decisión de la Superintendencia Nacional de Salud.
PARÁGRAFO 1o. La Superintendencia Nacional de Salud podrá requerir la información adicional que estime necesaria para resolver la solicitud.
PARÁGRAFO 2o. Las disposiciones previstas en el presente artículo, rigen únicamente en el marco de la implementación de los mecanismos diferencia/es para la operación del aseguramiento en salud con enfoque territorial y poblacional. Vencido el término señalado en el presente artículo, se continuará aplicando lo dispuesto en el artículo 2.5.2.3.5.5 del presente decreto.
PARÁGRAFO 3o. En caso de que la Superintendencia Nacional de Salud acepte el retiro de que trata el presente artículo, el Ministerio de Salud y Protección Social junto con la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES), adelantarán el proceso de asignación de afiliados conforme a las reglas señaladas en los artículos 2.1.11.1, 2.1.11.2 y 2.1.11.3 del presente acto administrativo.
PARÁGRAFO 4o. Para efectos del trámite de solicitudes de retiro por parte de las Entidades Promotoras de Salud Indígenas (EPSI), se aplicarán las disposiciones de que trata el presente artículo.
ARTÍCULO 2.5.2.7.7. NOVEDADES A LA CAPACIDAD DE AFILIACIÓN GEOGRÁFICA. <Artículo SUSPENDIDO provisionalmente> <Artículo adicionado por el artículo 1 del Decreto 182 de 2026. El nuevo texto es el siguiente:> Las Entidades Promotoras de Salud o quien haga sus veces, que pretendan realizar modificaciones a su capacidad de afiliación geográfica, deberán obtener autorización previa de la Superintendencia Nacional de Salud, siempre y cuando dichas modificaciones no excedan el número máximo de EPS permitido por municipio y/o distrito, establecidos en el literal iii) del artículo 2.5.2.7.3. del presente acto administrativo. Esta autorización estará sujeta al cumplimiento de los requisitos establecidos por la Superintendencia para la aplicación del régimen de autorización previa.
ARTÍCULO 2.5.2.7.8. LEVANTAMIENTO DE LA LIMITACIÓN DE AFILIACIÓN A LAS EPS CON AUTORIZACIÓN ESPECIAL. <Artículo SUSPENDIDO provisionalmente> <Artículo adicionado por el artículo 1 del Decreto 182 de 2026. El nuevo texto es el siguiente:> La limitación para realizar la afiliación de nuevos usuarios y aceptar traslados en el régimen subsidiado de las Entidades Promotoras de Salud con autorización especial o quien haga sus veces, de que trata el parágrafo 2 del artículo 2.5.2.3.5.6. de este decreto, no será aplicable a partir de la expedición del presente acto administrativo; sin embargo, se mantendrá la limitación para recibir afiliados del régimen subsidiado en el proceso de asignación de afiliados, referido en el parágrafo anteriormente citado.
PRESTADORES DE SERVICIOS DE SALUD.
NORMAS GENERALES SOBRE PRESTADORES DE SERVICIOS DE SALUD.
ARTÍCULO 2.5.3.1.1. VERIFICACIÓN DE DERECHOS DE LOS USUARIOS. La verificación de derechos de los usuarios es el procedimiento por medio del cual se identifica la entidad responsable del pago de los servicios de salud que demanda el usuario y el derecho del mismo a ser cubierto por dicha entidad.
Para el efecto, el prestador de servicios de salud deberá verificar la identificación del usuario en la base de datos provista hasta que el Sistema de Afiliación Transaccional inicie su operación. Dicha verificación, podrá hacerse a través del documento de identidad o cualquier otro mecanismo tecnológico que permita demostrarla.
No podrán exigirse al usuario copias, fotocopias o autenticaciones de ningún documento.
En el caso de afiliados al régimen contributivo a los que se les haya realizado el descuento de la cotización, y el empleador no haya efectuado el pago a la entidad promotora de salud del régimen contributivo, el afiliado acreditará su derecho mediante la presentación del comprobante del descuento por parte del empleador, así como la fotocopia de ser necesaria.
PARÁGRAFO 1o. El procedimiento de verificación de derechos será posterior a la selección y clasificación del paciente, "triage" y no podrá ser causa bajo ninguna circunstancia para posponer la atención inicial de urgencias.
PARÁGRAFO 2o. El Ministerio de Salud y Protección Social establecerá el procedimiento y formato para que los prestadores de servicios de salud informen las posibles inconsistencias que detecten en las bases de datos, al momento de verificar los derechos de los usuarios que demandan sus servicios, sin que su diligenciamiento y trámite afecte la prestación y el pago de los servicios.
(Artículo 11 del Decreto 4747 de 2007)
ARTÍCULO 2.5.3.1.2. TARIFA A LOS USUARIOS. Las entidades prestadoras de servicios de salud se abstendrán de discriminar al usuario afiliado al sistema de seguridad social en salud, en especial, cuando se trate de procedimientos o medicamentos excluidos del Plan Obligatorio de Salud. Bajo este principio, las tarifas que le apliquen deberán ser notificadas previamente al usuario y no podrán ser superiores en más de un treinta por ciento (30%) de aquellas que la institución aplica en promedio ponderado a las entidades aseguradoras que den cobertura a esta clase de servicios.
Estas tarifas deberán estar disponibles para el usuario y para las entidades de control.
(Artículo 4o del Decreto 1725 de 1999)
ARTÍCULO 2.5.3.1.3. SOLICITUD DE SERVICIOS ELECTIVOS. Sin perjuicio del artículo 14 de la Ley 1751 de 2015, si para la realización de servicios de carácter electivo, ambulatorios u hospitalarios, las entidades responsables del pago de servicios de salud tienen establecido como requisito la autorización, esta será diligenciada por el prestador de servicios de salud con destino a la entidad responsable del pago, en el formato de solicitud y con los mecanismos definidos por el Ministerio de Salud y Protección Social.
(Artículo 15 del Decreto 4747 de 2007)
ARTÍCULO 2.5.3.1.4. RESPUESTA DE AUTORIZACIÓN DE SERVICIOS ELECTIVOS. Las entidades responsables del pago de servicios de salud deben dar respuesta a los usuarios de las solicitudes de autorización de servicios electivos tanto ambulatorios como hospitalarios, dentro de los términos, por las vías y en el formato que determine el Ministerio de Salud y Protección Social, sin que el trámite de la autorización pueda ser trasladado al usuario o su acudiente. Este trámite es de responsabilidad exclusiva de la entidad responsable del pago, así como la garantía al usuario de la integralidad de la atención, en función del modelo de atención establecido en los acuerdos de voluntades suscritos con los prestadores de servicios de salud.
El Ministerio de Salud y Protección Social determinará los términos y procedimientos de seguimiento que permitan garantizar la oportunidad en la asignación de citas para la prestación de servicios electivos.
(Artículo 16 del Decreto 4747 de 2007)
ARTÍCULO 2.5.3.1.5. CLASIFICACIÓN ÚNICA DE PROCEDIMIENTOS EN SALUD (CUPS). Para la codificación de procedimientos se utilizará la Clasificación Única de Procedimientos en Salud (CUPS), la cual será de obligatoria aplicación en todo el territorio nacional en todos los procesos del sector que impliquen identificación y denominación de los procedimientos en salud. Dicha clasificación será actualizada de manera periódica por el Ministerio de Salud y Protección Social, para lo cual podrá consultar con las asociaciones científicas y otros actores del sistema.
(Artículo 19 del Decreto 4747 de 2007)
ARTÍCULO 2.5.3.1.6. REGISTRO INDIVIDUAL DE PRESTACIONES DE SALUD (RIPS). El Ministerio de Salud y Protección Social revisará y ajustará el formato, codificaciones, procedimientos y malla de validación de obligatoria adopción por todas las entidades del Sistema General de Seguridad Social en Salud, para el reporte del registro individual de prestaciones de salud (RIPS).
(Artículo 20 del Decreto 4747 de 2007)
ARTÍCULO 2.5.3.1.7. Autorizar a los fondos del sector público que a continuación se relacionan, para que continúen prestando servicios de salud o amparen a sus afiliados en los riesgos de enfermedad general y maternidad, como entidades adaptadas al Sistema General de Seguridad Social en Salud:
1. Fondo de Salud de la Universidad de Córdoba con domicilio en la ciudad de Montería.
2. Fondo de Pasivo Social de la Empresa Puertos de Colombia, con domicilio en la ciudad de Santafé de Bogotá, D. C.
3. Fondo de Pasivo Social de Ferrocarriles Nacionales de Colombia, con domicilio en la ciudad de Santafé de Bogotá, D. C.
4. Fondo Prestaciones de la Universidad de Nariño, con domicilio en la ciudad de Pasto.
PARÁGRAFO. Los Fondos que se refiere el presente artículo, solo podrán continuar prestando los servicios de salud, a los servidores que se encontraban vinculados a las respectivas entidades y dependencias en la fecha de iniciación de la vigencia de la Ley 100 de 1993 y hasta el término de la relación laboral o durante el periodo de jubilación, en la forma como lo venían haciendo, sin que puedan realizar nuevas afiliaciones, con excepción a aquellas necesarias para dar cumplimiento a la cobertura familiar de sus afiliados.
(Artículo 1o del Decreto 489 de 1996)
ATENCIÓN DE URGENCIAS, EMERGENCIAS Y DESASTRES.
ARTÍCULO 2.5.3.2.1. CAMPO DE APLICACIÓN. Las disposiciones del presente Capítulo se aplicarán a todas las entidades prestatarias de servicios de salud, públicas y privadas.
(Artículo 1o del Decreto 412 de 1992)
ARTÍCULO 2.5.3.2.2. DE LA OBLIGATORIEDAD DE LA ATENCIÓN INICIAL DE LAS URGENCIAS. Todas las instituciones que ofrezcan servicios de salud están obligadas a prestar atención inicial de urgencia independientemente de la capacidad socioeconómica de los solicitantes de este servicio.
(Artículo 2o del Decreto 412 de 1992)
ARTÍCULO 2.5.3.2.3. DEFINICIONES. Para los efectos del presente Título, adóptanse las siguientes definiciones:
1. Urgencia. Es la alteración de la integridad física y/o mental de una persona, causada por un trauma o por una enfermedad de cualquier etiología que genere una demanda de atención médica inmediata y efectiva tendiente a disminuir los riesgos de invalidez y muerte.
2. Atención inicial de urgencia. Denomínase como tal a todas las acciones realizadas a una persona con patología de urgencia y que tiendan a estabilizarla en sus signos vitales, realizar un diagnóstico de impresión y definirle el destino inmediato, tomando como base el nivel de atención y el grado de complejidad de la entidad que realiza la atención inicial de urgencia, al tenor de los principios éticos y las normas que determinan las acciones y el comportamiento del personal de salud.
3. Atención de urgencias. Es el conjunto de acciones realizadas por un equipo de salud debidamente capacitado y con los recursos materiales necesarios para satisfacer la demanda de atención generada por las urgencias.
4. Servicio de urgencia. Es la unidad que en forma independiente o dentro de una entidad que preste servicios de salud, cuenta con los recursos adecuados tanto humanos como físicos y de dotación que permitan la atención de personas con patología de urgencia, acorde con el nivel de atención y grado de complejidad previamente definidos por el Ministerio de Salud y Protección Social para esa unidad.
5. Red de urgencias. Es un conjunto articulado de unidades prestatarias de atención de urgencias, según niveles de atención y grados de complejidad, ubicado cada uno en un espacio poblacional concreto, con capacidad de resolución para la atención de las personas con patologías de urgencia, apoyado en normas operativas, técnicas y administrativas expedidas por el Ministerio de Salud y Protección Social.
La red actuará coordinadamente bajo una estructura conformada por subsistemas de información comunicaciones, transporte, insumos, educación, capacitación y de laboratorios.
(Artículo 3o del Decreto 412 de 1992)
ARTÍCULO 2.5.3.2.4. DE LAS RESPONSABILIDADES DE LAS ENTIDADES DE SALUD CON RESPECTO A LA ATENCIÓN INICIAL DE URGENCIA. Las responsabilidades institucionales derivadas de la prestación de atención inicial de urgencia estarán enmarcadas por los servicios que se presten, acorde con el nivel de atención y grado de complejidad que a cada entidad le determine el Ministerio de Salud y Protección Social.
PARÁGRAFO. La entidad que haya prestado la atención de urgencia tiene responsabilidad sobre el paciente hasta el momento en que el mismo haya sido dado de alta, si no ha sido objeto de una remisión. Si el paciente ha sido remitido, su responsabilidad llega hasta el momento en que el mismo ingrese a la entidad receptora.
(Artículo 4o del Decreto 412 de 1992)
ARTÍCULO 2.5.3.2.5. SISTEMA DE SELECCIÓN Y CLASIFICACIÓN DE PACIENTES EN URGENCIAS "TRIAGE". El Ministerio de Salud y Protección Social definirá un sistema de selección y clasificación de pacientes en urgencias, denominado "triage", el cual será de obligatorio cumplimiento por parte de los prestadores de servicios de salud que tengan habilitados servicios de urgencias y de las entidades responsables del pago de servicios de salud en el contexto de la organización de la red de prestación de servicios.
(Artículo 10 del Decreto 4747 de 2007)
ARTÍCULO 2.5.3.2.6. INFORME DE LA ATENCIÓN INICIAL DE URGENCIAS. Todo prestador de servicios de salud deberá informar obligatoriamente a la entidad responsable del pago, el ingreso de los pacientes al servicio de urgencias dentro de las veinticuatro (24) horas siguientes al inicio de la atención. El informe de atención inicial de urgencias se realizará mediante el diligenciamiento y envío del formato correspondiente, el cual será definido por el Ministerio de Salud y Protección Social.
(Artículo 12 del Decreto 4747 de 2007)
ARTÍCULO 2.5.3.2.7. RESPUESTA DE AUTORIZACIÓN DE SERVICIOS POSTERIORES A LA ATENCIÓN INICIAL DE URGENCIAS. Las entidades responsables del pago de servicios de salud deben dar respuesta a las solicitudes de autorización de servicios siguiendo los procedimientos, mecanismos y en el formato que determine el Ministerio de Salud y Protección Social. Este proceso no podrá ser trasladado al paciente o su acudiente y es de responsabilidad exclusiva de la entidad responsable del pago.
La respuesta a la solicitud de autorización de servicios posteriores a la atención de urgencias, deberá darse por parte de la entidad responsable del pago, dentro de los siguientes términos:
1. Para atención subsiguiente a la atención de urgencias: Dentro de las dos (2) horas siguientes al recibo de la solicitud.
2. Para atención de servicios adicionales: Dentro de las seis (6) horas siguientes al recibo de la solicitud.
Atendiendo el procedimiento señalado por el Ministerio de Salud y Protección Social, de no obtenerse respuesta por parte de la entidad responsable del pago dentro de los términos aquí establecidos, se entenderá como autorizado el servicio y no será causal de glosa, devolución y/o no pago de la factura.
PARÁGRAFO 1o. Cuando las entidades responsables del pago de servicios de salud, consideren que no procede la autorización de los servicios, insumos y/o medicamentos solicitados, deberán diligenciar el Formato de negación de servicios de salud y/o medicamentos que establezca la Superintendencia Nacional de Salud.
PARÁGRAFO 2o. Si el prestador de servicios de salud que brindó la atención inicial de urgencias hace parte de la red de prestadores de servicios de salud de la entidad responsable del pago, la atención posterior deberá continuarse prestando en la institución que realizó la atención inicial de urgencias, si el servicio requerido está contratado por la entidad responsable del pago, sin que la institución prestadora de servicios de salud pueda negarse a prestar el servicio, salvo en los casos en que por requerimientos del servicio se justifique que deba prestarse en mejores condiciones por parte de otro prestador de servicios de salud, no exista disponibilidad para la prestación de servicio, o exista solicitud expresa del usuario de escoger otro prestador de la red definida por la entidad responsable del pago.
(Artículo 14 del Decreto 4747 de 2007)
ARTÍCULO 2.5.3.2.8. DE LA FORMACIÓN DEL RECURSO HUMANO Y DE LA EDUCACIÓN DE LA COMUNIDAD. Las direcciones departamentales y municipales de salud están en la obligación de desarrollar programas educativos orientados hacia la comunidad tendientes a disminuir los factores de riesgo que condicionan las patologías de urgencia, según análisis específico de la morbimortalidad y siempre con miras a estimular la convivencia ciudadana y la no violencia. Para este fin se harán las apropiaciones presupuestales necesarias.
PARÁGRAFO. El Ministerio de Salud y Protección Social colaborará con las entidades y organizaciones competentes de la educación superior, en la formulación de las políticas de formación de recurso humano de acuerdo con las necesidades del sector salud en el área de las urgencias, en los campos de la atención, la investigación y administración de las mismas.
(Artículo 5o del Decreto 412 de 1992)
ARTÍCULO 2.5.3.2.9. DE LOS COMITÉS DE URGENCIAS. Créase el Comité Nacional de Urgencia como organismo asesor del subsector oficial del sector salud en lo concerniente a la prevención y manejo de las urgencias médicas.
PARÁGRAFO. En cada entidad territorial se crearán por parte de la autoridad correspondiente un Comité de Urgencias, cuya composición y funciones se estipularán en el acto de creación.
(Artículo 6o del Decreto 412 de 1992)
ARTÍCULO 2.5.3.2.10. El Comité Nacional de Urgencias tendrá las siguientes funciones:
a) Asesorar al subsector oficial del sector salud en la elaboración de normas técnicas y administrativas para el manejo de las urgencias médicas y colaborar el mantenimiento y análisis de un diagnóstico actualizado de la incidencia y de los problemas originados en la prevalencia de ese tipo de patología;
b) Coordinar con los comités que se creen para el efecto en las diferentes entidades territoriales, las asesorías que se deberán brindar a las entidades y organizaciones públicas y privadas que tengan como objetivo la prevención y manejo de las urgencias;
c) Revisar periódicamente los programas de educación comunitaria orientados a la prevención y atención primaria de las urgencias, y los programas docentes relacionados con la problemática de las mismas dirigidos a los profesionales de la salud, con el fin de sugerir pautas para el diseño de los mismos;
d) Contribuir a la difusión, desarrollo y ejecución del programa de la Red Nacional de Urgencias;
e) Promover la consecución de recursos para el desarrollo de los programas de prevención y manejo de las urgencias;
f) Elaborar su propio reglamento y las demás que le asigne el Ministerio de Salud y Protección Social como organismo rector del sistema de salud.
(Artículo 7o del Decreto 412 de 1992)
ARTÍCULO 2.5.3.2.11. El Comité Nacional de Urgencias estará Integrado por:
a) El Ministro de Salud y Protección Social o su delegado, quien lo presidirá;
b) Un representante de las facultades o escuelas de medicina;
c) El Presidente del Colegio Colombiano de Médicos de Urgencias o su delegado;
d) Un representante de la Superintendencia Nacional de Salud;
e) El Presidente de la Cruz Roja Colombiana o su delegado;
f) El Director Nacional para la Atención de Desastres del Ministerio de Gobierno;
g) Un representante de la Unión de Aseguradores Colombianos, Fasecolda.
(Artículo 8o del Decreto 412 de 1992)
ARTÍCULO 2.5.3.2.12. LA INSTALACIÓN Y FUNCIONAMIENTO DEL COMITÉ NACIONAL DE URGENCIAS ES RESPONSABILIDAD DEL MINISTERIO DE SALUD Y PROTECCIÓN SOCIAL. A nivel seccional, distrital y local lo será del jefe de la Dirección Seccional de Salud o Local respectiva.
(Artículo 9o del Decreto 412 de 1992)
ARTÍCULO 2.5.3.2.13. DE LOS ASPECTOS ADMINISTRATIVOS Y FINANCIEROS. Las direcciones departamentales y municipales de salud destinarán un porcentaje de su presupuesto para el pago de la atención inicial de urgencia absoluta de recursos para cubrir el costo de tales servicios.
(Artículo 10 del Decreto 412 de 1992)
ARTÍCULO 2.5.3.2.14. AJUSTES ADMINISTRATIVOS Y FINANCIEROS DE LAS INSTITUCIONES DEL SECTOR SALUD. Todas las instituciones del sector salud deberán realizar los ajustes administrativos y financieros necesarios para asegurar el cumplimiento del presente capítulo.
(Artículo 12 del Decreto 412 de 1992)
ARTÍCULO 2.5.3.2.15. DE LAS SANCIONES. A todas las instituciones, entidades y personas a que se refiere el presente Capítulo y que incumplan las normas previstas en el mismo, se les aplicarán las sanciones establecidas en la ley, con sujeción al procedimiento previsto en el Código Contencioso Administrativo.
(Artículo 13 del Decreto 412 de 1992)
ARTÍCULO 2.5.3.2.16. PROCESO DE REFERENCIA Y CONTRARREFERENCIA. El diseño, organización y documentación del proceso de referencia y contrarreferencia y la operación del sistema de referencia y contrarreferencia es obligación de las entidades responsables del pago de servicios de salud, quienes deberán disponer de una red de prestadores de servicios de salud que garanticen la disponibilidad y suficiencia de los servicios en todos los niveles de complejidad a su cargo, así como la disponibilidad de la red de transporte y comunicaciones.
Con el fin de garantizar la calidad, continuidad e integralidad en la atención, es obligación de las entidades responsables del pago de servicios de salud la consecución de institución prestadora de servicios de salud receptora que garantice los recursos humanos, físicos o tecnológicos así como los insumos y medicamentos requeridos para la atención de pacientes.
La responsabilidad del manejo y cuidado del paciente es del prestador remisor hasta que ingrese en la institución receptora. Cuando el transporte se realice en una ambulancia debidamente habilitada, que no dependa de la IPS remisora, la entidad que tiene habilitado el servicio de transporte será responsable de la atención durante el mismo, con la tecnología disponible de acuerdo con el servicio de ambulancia habilitado, hasta la entrega del paciente en la entidad receptora definida por la entidad responsable del pago.
PARÁGRAFO. Las entidades responsables del pago de servicios de salud podrán apoyarse para la operación del proceso de referencia y contrarreferencia a su cargo, en los centros reguladores de urgencias y emergencias, para lo cual deberán suscribir contratos o convenios según sea el caso.
(Artículo 17 del Decreto 4747 de 2007)
ARTÍCULO 2.5.3.2.17. ORGANIZACIÓN Y OPERACIÓN DE LOS CENTROS REGULADORES DE URGENCIAS, EMERGENCIAS Y DESASTRES. Sin perjuicio de las funciones asignadas a las entidades promotoras de salud de los regímenes contributivo y subsidiado, las entidades adaptadas, las administradoras de riesgos laborales, las entidades que administran regímenes de salud especiales y de excepción y a los prestadores de servicios de salud, corresponde a las direcciones territoriales de salud, regular los servicios de urgencias de la población de su territorio y coordinar la atención en salud de la población afectada por emergencias o desastres en su área de influencia. El Ministerio de Salud y Protección Social establecerá las condiciones y requisitos para la organización, operación y funcionamiento de los Centros Reguladores de Urgencias y Emergencias y Desastres (CRUE).
(Artículo 18 del Decreto 4747 de 2007)
NIVELES DE ATENCIÓN, TIPOS DE SERVICIO Y GRADOS DE COMPLEJIDAD.
ARTÍCULO 2.5.3.3.1. NIVEL DE ATENCIÓN. Para efectos de lo dispuesto en este Capítulo, se entiende por nivel de atención la responsabilidad del ente territorial en la organización de los servicios de salud a través de una o varias entidades para satisfacer las necesidades de salud de su población.
(Artículo 1o del Decreto 1760 de 1990)
ARTÍCULO 2.5.3.3.2. GRADOS DE COMPLEJIDAD. Los servicios que organicen las entidades se clasificarán en grados de complejidad con el objeto de racionalizar los recursos disponibles, lograr una mejor distribución de los mismos en el país y mantener la calidad en la prestación de servicios.
(Artículo 3o del Decreto 1760 de 1990)
ARTÍCULO 2.5.3.3.3. CRITERIOS DE CLASIFICACIÓN DE ENTIDADES DE PRIMER NIVEL. La clasificación de las entidades como de primer nivel responde a que en ellas se cumplan como mínimo los siguientes criterios:
a) Base poblacional del municipio o municipios a, cubrir;
b) Cobertura de atención a la población del mismo municipio y a la de otros municipios que no cuenten con atención hospitalaria dentro de su territorio;
c) Frecuencia del problema que justifique el servicio;
d) Tecnología de baja complejidad, sencilla y simple de utilizar en la consulta externa, hospitalización, urgencias y los servicios de apoyo para diagnóstico y tratamiento de problemas de salud de menor severidad;
e) Atención por personal profesional general, técnico y auxiliar.
(Artículo 6o del Decreto 1760 de 1990)
ARTÍCULO 2.5.3.3.4. ADMINISTRACIÓN ENTIDADES DE PRIMER NIVEL. Las entidades clasificadas como de primer nivel, podrán ser administradas por los departamentos en virtud del principio de subsidiariedad conforme a las normas vigentes.
(Artículo 7o del Decreto 1760 de 1990)
ARTÍCULO 2.5.3.3.5. CRITERIOS DE CLASIFICACIÓN DE ENTIDADES DE SEGUNDO NIVEL. Las entidades se clasificarán como de segundo nivel si cumplen como mínimo con los siguientes criterios:
a) Frecuencia de los problemas de salud que justifiquen los servicios ofrecidos por la entidad;
b) Cobertura y atención a poblaciones de uno o varios municipios o comunas que cuenten con atención hospitalaria de primer nivel;
c) Atención por personal profesional especializado, responsable de la prestación de los servicios;
d) Tecnología de mediana complejidad que requiere profesional especializado para su manejo, en la consulta externa, hospitalización, urgencias y en los servicios de diagnóstico y tratamiento de patologías de mediana severidad;
e) Amplia base poblacional que cubra uno o varios entes territoriales según sus necesidades de atención;
f) Existencia de planes de desarrollo socioeconómicos en el área, para convertirse en polo de desarrollo de regiones mayores en el país.
(Artículo 8o del Decreto 1760 de 1990)
ARTÍCULO 2.5.3.3.6. CRITERIOS DE CLASIFICACIÓN DE ENTIDADES DE TERCER NIVEL. Para que las instituciones sean clasificadas como de tercer nivel se requiere que en ellas se cumplan como mínimo los siguientes criterios:
a) Frecuencia de los fenómenos o patología que Justifique los servicios correspondientes;
b) Alta base poblacional en los entes territoriales a cubrir;
c) Cobertura de atención a otros entes territoriales que cuenten con entidades del primero y segundo nivel de atención;
d) Tecnología requerida de la más alta complejidad;
e) Atención por personal especializado y subespecializado responsable de la prestación de los servicios;
f) Existencia de planes de desarrollo socioeconómicos en el área para convertirla como polo de desarrollo de regiones mayores en el país.
(Artículo 9o del Decreto 1760 de 1990)
ARTÍCULO 2.5.3.3.7. ADMINISTRACIÓN ENTIDADES DE SEGUNDO Y TERCER NIVEL. Las entidades clasificadas como de segundo y tercer nivel podrán ser administradas por los municipios con base en el principio de complementariedad conforme a las normas vigentes.
(Artículo 10 del Decreto 1760 de 1990)
CONTRATACIÓN.
DISPOSICIONES GENERALES.
ARTÍCULO 2.5.3.4.1.1. OBJETO. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> El presente capítulo tiene por objeto regular algunos aspectos generales de los acuerdos de voluntades entre las entidades responsables de pago y los prestadores de servicios de salud o proveedores de tecnologías en salud, celebrados entre dos o más personas naturales o jurídicas para la prestación o provisión de servicios y tecnologías en salud, en sus etapas precontractual, contractual y post contractual, y establecer mecanismos de protección a los usuarios.
ARTÍCULO 2.5.3.4.1.2. CAMPO DE APLICACIÓN. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Las disposiciones contenidas en este capítulo aplican a las entidades responsables de pago, los prestadores de servicios de salud y los proveedores de tecnologías en salud; así como a las entidades que administran u operan los regímenes Especial y de Excepción y al Fondo Nacional de Salud de las Personas Privadas de la Libertad, cuando celebren acuerdos de voluntades con los prestadores de servicios de salud o con proveedores de tecnologías en salud a quienes les sea aplicable el presente Capítulo.
ARTÍCULO 2.5.3.4.1.3 DEFINICIONES. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Para efectos del presente Capítulo se adoptan las siguientes definiciones:
1. Entidades Responsables de Pago (ERP). Son las encargadas de la planeación y gestión de la contratación y el pago a los prestadores de servicios de salud y proveedores de tecnologías en salud, en aras de satisfacer las necesidades de la población a su cargo en materia de salud. Se consideran como tales, las entidades promotoras de salud, las entidades adaptadas, las administradoras de riesgos laborales en su actividad en salud y las entidades territoriales cuando celebren acuerdos de voluntades para las intervenciones individuales o colectivas.
2. Mecanismos de ajuste de riesgo frente a las desviaciones de la nota técnica. Medidas que deben ser pactadas en las modalidades de pago prospectivas, con el objeto de mitigar el impacto financiero ocasionado por las desviaciones encontradas durante la ejecución del acuerdo de voluntades que afecten las frecuencias de uso, poblaciones y costos finales de atención, frente a lo previsto en la nota técnica, de acuerdo con la caracterización poblacional inicialmente conocida por las partes.
3. Modalidad de pago. Forma y compromiso pactado en los acuerdos de voluntades que permite definir su unidad de pago, teniendo en cuenta los servicios y tecnologías incluidos, sus frecuencias de uso en el caso de los pagos prospectivos, la población objeto, los eventos y las condiciones en salud objeto de atención y los demás aspectos que las partes pacten.
4. Nota técnica. Es una herramienta de transparencia y eficiencia entre las partes que suscriben el acuerdo de voluntades, la cual refleja de manera detallada los servicios y las tecnologías de salud, su frecuencia de uso estimada, sus costos individuales y el valor total por el grupo de población o de riesgo, atendiendo al término de duración pactado y a las situaciones que puedan presentarse durante su ejecución, soportando de esta manera la tarifa final acordada de manera global o por usuario-tiempo, de acuerdo con la modalidad de pago.
5. Pago prospectivo. Modalidad de pago en la cual se define por anticipado el valor esperado de la frecuencia de uso de un conjunto de servicios y tecnologías en salud y de su costo, y que permite determinar previamente un pago por caso, persona o global, que tienen características similares en su proceso de atención.
6. Pago retrospectivo. Modalidad de pago posterior al proceso de atención, en la cual no se conoce con anterioridad el monto final a pagar, y está sujeto a la frecuencia de uso de servicios y tecnologías en salud.
7. Prestadores de servicios de salud (PSS). Se consideran como tales las instituciones prestadoras de servicios de salud, los profesionales independientes de salud y el transporte especial de pacientes, que estén inscritos en el Registro Especial de Prestadores de Servicios de Salud -REPS y cuenten con servicios habilitados. Esto no incluye a las entidades con objeto social diferente, teniendo en cuenta que sus servicios no se financian con cargo a los recursos del Sistema General de Seguridad Social en Salud (SGSSS).
8. Proveedores de tecnologías en salud-PTS. Se considera toda persona natural o jurídica que realice la disposición, almacenamiento, venta o entrega de tecnologías en salud, incluyendo a los operadores logísticos de tecnologías en salud, gestores farmacéuticos, organizaciones no gubernamentales, universidades y otras entidades privadas que realicen estas actividades.
9. Referencia y contrarreferencia. <Decreto 858 de 2025 SUSPENDIDO, consultar en "Legislación Anterior" el texto vigente mientras se define su vigencia> <Numeral modificado por el artículo 1 [DUR 780; Art. 2.11.2.2.12] del Decreto 858 de 2025. El nuevo texto es el siguiente:> Es el conjunto de procesos, procedimientos y actividades técnicas y administrativas que permite prestar adecuadamente los servicios de salud a los pacientes, garantizando los principios de calidad, continuidad e integralidad de los servicios en función de la organización de las Redes Integrales e Integradas Territoriales de Salud (RIITS).
La referencia es el envío de pacientes o elementos de ayuda diagnóstica de un prestador de servicios de salud inicial a otro, para la atención o complementación diagnóstica que dé respuesta a las necesidades de salud de estos.
La contrarreferencia es la respuesta que el prestador de servicios de salud receptor de la referencia da al prestador de servicios de salud inicial y puede ser la contra remisión del paciente con las debidas indicaciones a seguir o la entrega de información sobre la atención prestada al paciente en la institución receptora.
10. Riesgo primario. Es la variación en la incidencia o en la severidad no evitable de un evento o condición médica en la población asignada, que afecta financieramente a quien asume este riesgo. Este riesgo debe ser incluido en la nota técnica, cuando aplique.
11. Riesgo técnico. Es la variación en la utilización de recursos en la atención en salud, en la ocurrencia de complicaciones o en la severidad, que se encuentra asociada a factores no previsibles en la atención o no soportados con la evidencia científica y que afecta financieramente a quien asume este riesgo. Este riesgo debe ser incluido en la nota técnica, cuando aplique.
DE LOS ACUERDOS DE VOLUNTADES.
ARTÍCULO 2.5.3.4.2.1 ELEMENTOS PARA LA NEGOCIACIÓN DE LOS ACUERDOS DE VOLUNTADES PARA LA PRESTACIÓN DE SERVICIOS Y TECNOLOGÍAS EN SALUD. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Las entidades responsables de pago, los prestadores de servicios de salud y los proveedores de tecnologías en salud, en cumplimiento de sus funciones y responsabilidades, adelantarán una etapa de negociación que tendrá como mínimo los siguientes elementos:
1. Por parte de las entidades responsables de pago:
1.1. El modelo de atención en salud.
1.2. La caracterización de la población o el análisis de situación en salud, según corresponda y conforme con la reglamentación expedida por el Ministerio de Salud y Protección Social, así como la información adicional que se requiera para que los prestadores de servicios de salud y los proveedores de tecnologías en salud estén en capacidad de identificar las condiciones de salud de la población que será atendida, de acuerdo con la modalidad de pago a convenir.
2. Por parte de los prestadores de servicios de salud:
2.1. El modelo de prestación de servicios de salud, acorde con las características de cada territorio.
2.2. La relación de sedes y servicios de salud habilitados, sus grados de complejidad y modalidades de prestación de servicios, acorde con la información contenida en el Registro Especial de Prestadores de Servicios de Salud.
2.3. La capacidad instalada y disponible asociada a los servicios habilitados.
2.4. La oferta de servicios y tecnologías en salud.
3. Por parte de los proveedores de tecnologías en salud:
3.1. El modelo de disposición, entrega o prestación de tecnologías en salud acorde con las características del territorio donde operan.
3.2. La oferta de tecnologías en salud.
3.3. La capacidad instalada, operativa, logística y de gestión para la provisión de las tecnologías en salud.
4. Elementos comunes a las partes:
4.1. Indicadores establecidos en el Sistema Obligatorio de Garantía de Calidad de la Atención de Salud (SOGCS), aquellos que dan cuenta de los resultados en salud definidos en las Rutas Integrales de Atención en Salud (RIAS), incluyendo las de obligatorio cumplimiento y aquellas priorizadas por la entidad responsable de pago y demás que sean requeridos según la normativa vigente.
4.2. Modelo de auditoría para las partes, que debe cumplir como mínimo los aspectos administrativos, financieros, técnico-científicos y de calidad del servicio, así como las disposiciones del SOGCS y la revisoría de cuentas, conforme con los términos establecidos en el artículo 57 de la Ley 1438 de 2011. Los sistemas de información y demás mecanismos, cuyo uso sea necesario para la ejecución, registro y seguimiento del cumplimiento del objeto contractual.
4.3. Identificación de los riesgos previsibles propios del acuerdo de voluntades, diferente de los riesgos técnico y primario, su tipificación y los mecanismos de administración y distribución de sus efectos, para ser tenidos en cuenta en las obligaciones asumidas por las partes.
PARÁGRAFO. Las partes que suscriban el acuerdo de voluntades deberán conservar la evidencia del proceso de negociación, así como los insumos y soportes respectivos, lo cual hará parte integral del acuerdo de voluntades.
ARTÍCULO 2.5.3.4.2.2 CONTENIDO MÍNIMO DE LOS ACUERDOS DE VOLUNTADES PARA LA PRESTACIÓN DE SERVICIOS Y TECNOLOGÍAS EN SALUD. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Con independencia de la o las modalidades de pago, los contenidos y elementos esenciales de los acuerdos de voluntades, estos deberán contener como mínimo lo siguiente:
1. Objeto determinado.
2. Plazo de duración del acuerdo y de ejecución de las obligaciones.
3. Lugar donde se prestan los servicios o se proveen las tecnologías en salud.
4. Base de datos georreferenciada de la población objeto de atención para las intervenciones individuales, o las estimaciones poblacionales y sus características epidemiológicas para las intervenciones colectivas y su mecanismo de actualización, que incluya la periodicidad, según la modalidad de pago.
5. Relación de los servicios de salud habilitados sujetos a contratación, en los acuerdos de voluntades celebrados con prestadores de servicios de salud, conforme con lo registrado en el Registro Especial de Prestadores de Servicios de Salud.
6. Relación de tecnologías en salud objeto de contratación.
7. Red Integral de Prestación de Servicios de Salud a la que pertenecen los prestadores de servicios de salud, habilitada y registrada en el módulo de redes del Registro Especial de Prestadores de Servicios de Salud y su articulación con los proveedores de tecnologías de salud, en los términos establecidos en el artículo 2.5.3.4.7.3 de este decreto, así como la complementariedad en servicios y tecnologías en salud, de acuerdo con la población a atender y el lugar de prestación o provisión.
8. La modalidad o modalidades de pago y los mecanismos de ajuste de riesgo frente a las desviaciones de la nota técnica.
9. El listado de guías de práctica clínica y protocolos de atención, según el objeto contractual y los mecanismos acordados para su entrega y actualización.
10. Nota Técnica, según la modalidad de pago.
11. Las tarifas de acuerdo con la modalidad de pago pactada.
12. Las rutas integrales de atención en salud obligatorias y aquellas priorizadas por la entidad responsable de pago, y sus lineamientos técnicos y operativos, según el objeto contractual.
13. Identificación de los servicios y tecnologías de salud que requieren autorización para su prestación o provisión y mecanismo expedito para su trámite.
14. Mecanismos para la coordinación del proceso de referencia y contrarreferencia, cuando aplique.
15. Los indicadores pactados, estableciendo la periodicidad a su seguimiento, la cual en ningún caso podrá ser superior al plazo del acuerdo.
16. El proceso periódico de seguimiento a la ejecución del acuerdo de voluntades.
17. La especificación de los reportes de obligatorio cumplimiento que se deben remitir a las entidades responsables de pago conforme al objeto del acuerdo de voluntades, así como los procesos de entrega, acorde con los términos reglamentados por el Ministerio de Salud y Protección Social.
18. Los plazos de pago, los cuales no pueden exceder lo establecido en los artículos 13 de la Ley 1122 de 2007, 57 de la Ley 1438 de 2011 y 3o de la Ley 2024 de 2020, según el caso.
19. Los mecanismos para la solución de conflictos que sean acordados.
20. Los mecanismos y términos para la renovación automática, terminación y liquidación de los acuerdos de voluntades, teniendo en cuenta los artículos. 2.5.3.4.6.1. y 2.5.3.4.6.2 de este decreto y la normatividad aplicable en cada caso.
21. Los incentivos pactados, de acuerdo con el artículo 2.5.3.4.2.5 de este decreto.
22. La metodología para determinar el cumplimiento de las frecuencias mínimas o periodicidad per cápita y el debido proceso para realizar los descuentos en caso de incumplimiento, de acuerdo con el artículo 2.5.3.4.5.5 de este decreto.
PARÁGRAFO. Las entidades responsables de pago garantizarán el acceso oportuno a la información de la población a ser atendida, asegurando su calidad, depuración y la actualización oportuna de las novedades, a través de bases de datos georreferenciadas o mediante los mecanismos de verificación de derechos al momento de la atención, la cual deberá corresponder con lo registrado en la Base de Datos Única de Afiliados (BDUA), así como la requerida para el cumplimiento de las disposiciones que reglamentan la factura electrónica de venta en el sector salud.
ARTÍCULO 2.5.3.4.2.3. MODALIDADES DE PAGO APLICABLES EN LOS ACUERDOS DE VOLUNTADES. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> En los acuerdos de voluntades se podrá escoger y pactar libremente una o varias modalidades de pago, de acuerdo con el objeto contractual y las obligaciones a cargo de las partes para los servicios y tecnologías en salud incluidos en el Plan de Beneficios de Salud o en el Plan de Intervenciones Colectivas. Para ello, podrán acordar, entre otras, las siguientes:
1. Pago individual por caso, conjunto integral de atenciones, paquete o canasta: Modalidad prospectiva en las cuales se acuerda por anticipado el pago de una suma fija, como valor a reconocer en cada caso atendido, ligados a un evento, condición o condiciones en salud relacionadas entre sí, las cuales son atendidas con un conjunto definido de servicios y tecnologías de salud.
2. Pago global prospectivo: Modalidad de pago por grupo de personas determinadas, mediante la cual se pacta por anticipado el pago de una suma fija global para la prestación de servicios o el suministro de tecnologías en salud a esa población durante un periodo de tiempo definido, cuya frecuencia de uso es ajustada por el nivel de riesgo en salud y el cambio de los volúmenes de la población estimados en el acuerdo de voluntades.
3. Pago por capitación: Modalidad de pago prospectiva que aplica para la prestación o provisión de la demanda potencial de un conjunto de servicios y tecnologías en salud, que se prestan o proveen en los servicios de baja complejidad, mediante la cual las partes establecen el pago anticipado de una suma fija por usuario, dentro de una población asignada y previamente identificada, durante un período de tiempo determinado.
4. Pago por evento: Modalidad de pago retrospectiva que aplica para la prestación y provisión de servicios y tecnologías en salud, mediante la cual las partes acuerdan una suma fija por cada unidad suministrada para la atención de los requerimientos en salud de una persona.
PARÁGRAFO 1o. En los acuerdos de voluntades en los que se pacten modalidades de pago prospectivas, siempre se deberán incorporar notas técnicas y pactar mecanismos de ajuste de riesgo frente a las desviaciones de estas.
PARÁGRAFO 2o. Cuando en los acuerdos de voluntades se incluyan acciones de detección temprana y atención de condiciones crónicas por parte de un mismo prestador de servicios de salud y se pacte una sola modalidad de pago para estas fases de la atención, se deberán incluir mecanismos de ajuste de riesgo frente a las desviaciones de la nota técnica, que garanticen su gestión.
ARTÍCULO 2.5.3.4.2.4 NOTA TÉCNICA. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> En los acuerdos de voluntades en los que se pacten modalidades de pago prospectivas, se debe incluir la nota técnica, como anexo que hace parte integral del acuerdo de voluntades, la cual debe contener como mínimo los siguientes elementos:
1. Población objeto total y susceptible de cada servicio o tecnología en salud de acuerdo con la caracterización poblacional, el nivel de acceso de las poblaciones, los aspectos operativos de la prestación y los modelos diferenciales.
La caracterización poblacional debe incluir la descripción de factores de riesgo relacionados con los modos, condiciones y estilos de vida de los usuarios, sus condiciones en salud coexistentes y su severidad, que faciliten la prestación o provisión de servicios y tecnologías en salud a estos, contemplando los riesgos a los que hacen referencia los numerales 10 y 11 del artículo 2.5.3.4.1.3 de este decreto.
2. Frecuencias de uso de los servicios y tecnologías en salud, de acuerdo con el plazo del acuerdo de voluntades y sus probabilidades de uso.
En los acuerdos de voluntades cuyo objeto sea la prestación de servicios para una RIAS, las frecuencias de uso deben establecerse con base en la normativa vigente que la regula, así como en los lineamientos técnicos o el modelo de atención establecido por la entidad responsable de pago.
3. Costos acordados para cada servicio o tecnología en salud, de acuerdo con las diferentes modalidades de prestación de los servicios de salud.
4. Periodicidad con que será monitoreada y evaluada, la que, en ningún caso, podrá ser igual o superior al plazo del acuerdo.
Los servicios y tecnologías incluidos en la nota técnica se expresarán con los códigos establecidos en las tablas de referencia estandarizadas y publicadas por el Ministerio de Salud y Protección Social y el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima), los cuales son de uso obligatorio en el Sistema General de Seguridad Social en Salud (SGSSS).
PARÁGRAFO. En los acuerdos de voluntades en los que se pacten modalidades de pago retrospectivas se puede incluir la nota técnica; sin embargo, en cualquier caso, el elemento establecido en el numeral 1 de este artículo debe ser incluido en todos los acuerdos de voluntades, independientemente de su modalidad de pago, en concordancia con el numeral 4 del artículo 2.5.3.4.2.2 de este decreto.
ARTÍCULO 2.5.3.4.2.5 DE LOS INCENTIVOS Y PAGOS BASADOS EN VALOR. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> En los acuerdos de voluntades se podrá pactar el reconocimiento de incentivos de tipo económico o no económico por la mejoría, logro y mantenimiento de resultados de los indicadores pactados, eligiendo un mecanismo que estimule la prestación y provisión de servicios y tecnologías basado en valor, de acuerdo con el objeto del acuerdo de voluntades.
SEGUIMIENTO A LA EJECUCIÓN DE LOS ACUERDOS DE VOLUNTADES.
ARTÍCULO 2.5.3.4.3.1 INDICADORES. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Para el seguimiento de los acuerdos de voluntades se deberán incluir indicadores de estructura, proceso o resultado, con su respectiva ficha técnica, que den cuenta de:
1. La calidad de la atención: Incluye la oportunidad en la prestación de servicios o provisión de tecnologías en salud, la accesibilidad en la atención, la seguridad del paciente y la experiencia en la atención al usuario, de conformidad con lo establecido en el Sistema Obligatorio de Garantía de la Calidad en Salud.
2. La gestión: Incluye el uso de servicios y tecnologías en salud y recursos, así como los tiempos de facturación, radicación, devoluciones, glosas, gestión de respuesta, pagos, cartera, entre otros.
3. Los resultados en salud: Incluye la intervención de riesgos en salud, el éxito terapéutico y la incidencia de complicaciones relacionadas con condiciones ya instauradas, eventos en salud, proceso de atención y otras relacionadas según el objeto del acuerdo de voluntades.
Para estos fines, se deberá hacer uso de instrumentos y procedimientos para el seguimiento nominal y del proceso de atención en salud a la población objeto del acuerdo de voluntades.
El seguimiento de los indicadores deberá considerar su línea de base al momento de iniciar la ejecución del acuerdo de voluntades y, en caso de prórrogas, los avances en su gestión durante el término ejecutado.
En caso de eventos imprevisibles, fuerza mayor o caso fortuito, que afecten la prestación o provisión de servicios y tecnologías en salud y el cumplimiento de los indicadores pactados, estos deberán ser ajustados de acuerdo con las nuevas condiciones.
ARTÍCULO 2.5.3.4.3.2 AUDITORÍA. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> El modelo de auditoría debe contemplar como mínimo los aspectos administrativos, financieros, técnico-científicos y de calidad del servicio que hacen parte del Sistema Obligatorio de Garantía de Calidad en Salud (SOGCS).
La auditoría de la calidad de la atención de los servicios deberá desarrollarse de acuerdo con el Programa de Auditoría para el Mejoramiento de la Calidad (PAMEC) de cada uno de los agentes, de conformidad con lo establecido en el Capítulo 4 "Auditoría para el mejoramiento de la calidad de la atención de salud" del Título 1 de la Parte 5 del Libro 2 de este decreto o la norma que los modifique, adicione o sustituya.
Los proveedores de tecnologías en salud que suscriban acuerdos de voluntades y realicen procesos de auditoría deberán acogerse a lo previsto en el presente artículo.
ARTÍCULO 2.5.3.4.3.3 AUDITORÍA DE CUENTAS MÉDICAS. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> La auditoría de las cuentas médicas se realizará con base en los soportes definidos en el artículo 2.5.3.4.4.1. del presente decreto, con sujeción a los estándares establecidos en el Manual Único de Devoluciones, Glosas y Respuestas expedido por el Ministerio de Salud y Protección Social, conforme a los términos señalados en el trámite de glosas establecido en el artículo 57 de la Ley 1438 de 2011, y de acuerdo con la información reportada y validada en el Registro Individual de Prestaciones de Salud.
ARTÍCULO 2.5.3.4.3.4 ACCESO A LA HISTORIA CLÍNICA. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Para los efectos previstos en este Capítulo, el prestador de servicios de salud o proveedor de tecnologías en salud deberá garantizar a la entidad responsable de pago el acceso a la historia clínica del usuario a través de medios electrónicos o digitales, con el fin de facilitar los procesos de auditoría y seguimiento. La entidad responsable de pago deberá cumplir con las condiciones de seguridad adoptadas por el prestador o proveedor para la guarda y custodia de los datos personales y datos sensibles contenidos en esta.
El tratamiento de los datos personales, en especial de los datos sensibles, se realizará con sujeción a lo dispuesto en la Ley Estatutaria 1581 de 2012 y sus normas reglamentarias, la Ley 2015 de 2020, para lo cual adoptarán medidas de responsabilidad demostrada con el propósito de garantizar la veracidad, seguridad, confidencialidad, calidad, uso y circulación restringida de la información.
ARTÍCULO 2.5.3.4.3.5 MONITOREO Y EVALUACIÓN DE LA NOTA TÉCNICA. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> El acuerdo de voluntades debe incluir el monitoreo y la evaluación periódica de la nota técnica para determinar su cumplimiento o desviación en cuanto a población susceptible, frecuencias y valores, con el fin de determinar la necesidad de ajustes en los mismos, a través de mecanismos de ajuste de riesgo frente a las desviaciones de la nota técnica.
FACTURAS DE VENTA Y GLOSAS.
ARTÍCULO 2.5.3.4.4.1 SOPORTES DE COBRO. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Los prestadores de servicios de salud y proveedores de tecnologías en salud deberán presentar a las entidades responsables de pago las facturas de venta con los soportes definidos por el Ministerio de Salud y Protección Social, sin que haya lugar a exigir soportes adicionales. El Registro Individual de Prestación de Servicios de Salud es soporte obligatorio para la presentación y pago de la factura de venta, el cual será validado de conformidad con lo establecido por dicho Ministerio.
ARTÍCULO 2.5.3.4.4.2 ACEPTACIÓN DE LAS GLOSAS. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> La aceptación de las glosas por parte del prestador de servicios de salud ocurre de forma expresa cuando dicha entidad informa de ello a la entidad responsable de pago, o de forma tácita, si transcurridos los plazos previstos en el artículo 57 de la Ley 1438 de 2011, el prestador de servicios de salud no se pronuncia respecto de las glosas formuladas.
ARTÍCULO 2.5.3.4.4.3 ACEPTACIÓN DE LA FACTURA DE VENTA. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> La aceptación de la factura de venta por parte de la entidad responsable de pago es expresa cuando dicha entidad informa de ello al prestador o proveedor, o tácita, si vencidos los plazos establecidos en el artículo 57 de la Ley 1438 de 2011, la entidad no formula y comunica al prestador o proveedor las glosas o no se pronuncia sobre el levantamiento total o parcial de estas.
ARTÍCULO 2.5.3.4.4.4 FACTURA DE VENTA COMO TÍTULO VALOR. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> A partir del momento en que la factura de venta sea aceptada expresa o tácitamente, se genera la obligación de pago contenida en ella y constituirá un título valor exigible por los valores aceptados, previo cumplimiento de los demás requisitos establecidos en el Código de Comercio, el Estatuto Tributario y la demás normativa aplicable.
ARTÍCULO 2.5.3.4.4.5 ACUERDOS DE VOLUNTADES SUSCRITOS CON PROVEEDORES DE TECNOLOGÍAS DE SALUD. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> En los acuerdos de voluntades que se suscriban con proveedores de tecnologías en salud, en los que se haya pactado el trámite de glosas definido en el artículo 57 de la Ley 1438 de 2011, las facturas emitidas se regirán por lo establecido en esta Sección. En los demás casos, serán aplicables las normas establecidas en el Código de Comercio, el Estatuto Tributario y demás normativa aplicable.
ARTÍCULO 2.5.3.4.4.6 MANUAL ÚNICO DE DEVOLUCIONES, GLOSAS Y RESPUESTAS. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> La denominación y codificación de las causas de devolución y glosa de las facturas, se realizará conforme al Manual Único de Devoluciones, Glosas y Respuestas expedido por el Ministerio de Salud y Protección Social, el cual es de obligatoria adopción en los acuerdos de voluntades sujetos a lo establecido en el artículo 51 de la Ley 1438 de 2011, así como en aquellos en los que se haya pactado su aplicación.
RECONOCIMIENTO Y PAGO.
ARTÍCULO 2.5.3.4.5.1 DETALLE DE PAGOS POSTERIORES A LA RADICACIÓN DE LAS FACTURAS. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Dentro de los tres (3) días hábiles siguientes a la fecha en que se efectúe el giro de los recursos por parte de la entidad responsable de pago o a través de la ADRES, la entidad responsable de pago deberá informar al prestador de servicios de salud o proveedor de tecnologías en salud el detalle de las facturas de venta a las cuales les será aplicado este valor. El detalle del pago realizado no puede ser objeto de modificación posterior, con excepción de aquellas facturas que cuenten con glosa aceptada expresa o tácitamente y sobre las cuales se hubiere realizado un pago previo a la aceptación de la glosa.
En los casos en que la entidad responsable de pago no atienda esta obligación en el término establecido en el inciso anterior, el prestador de servicios de salud o proveedor de tecnologías en salud podrá aplicar los valores del giro a las facturas aceptadas expresa o tácitamente que no se encuentren pagadas por la entidad responsable de pago; la información de la aplicación de estos pagos deberá ser suministrada por el prestador o proveedor a la entidad responsable de pago dentro de los quince (15) días hábiles siguientes al vencimiento del término previsto en el inciso anterior, con el fin de que se efectúen los ajustes presupuestales y contables correspondientes.
ARTÍCULO 2.5.3.4.5.2 DETALLE DE PAGOS PREVIOS A LA RADICACIÓN DE LAS FACTURAS. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> En los acuerdos de voluntades en los que se pacten pagos anticipados la entidad responsable de pago, dentro de los tres (3) días hábiles siguientes a la radicación de la factura de venta, deberá informar al prestador de servicios de salud o proveedor de tecnologías en salud el detalle del pago aplicado sobre esta. Este detalle de pago no puede ser objeto de modificación posterior, con excepción de aquellas facturas que cuenten con glosa aceptada expresa o tácitamente y sobre las cuales se hubiere aplicado el pago anticipado.
En los casos que la entidad responsable de pago no atienda esta obligación en el término establecido, el prestador de servicios de salud o proveedores de tecnologías en salud podrá aplicar los valores girados anticipadamente a las facturas aceptadas expresa o tácitamente y no pagadas por la entidad responsable de pago; la información de la aplicación de estos pagos deberá ser suministrada por el prestador o proveedor a la entidad responsable de pago dentro de los quince (15) días hábiles siguientes al vencimiento del término previsto en el inciso anterior, con el fin de que se efectúen los ajustes presupuestales y contables correspondientes.
ARTÍCULO 2.5.3.4.5.3 RECAUDO DE PAGOS COMPARTIDOS. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Las entidades promotoras de salud y las entidades adaptadas son responsables del recaudo de los copagos y cuotas moderadoras, las entidades territoriales respecto de las cuotas de recuperación, tales ingresos deben estar contabilizados en sus estados financieros.
En los acuerdos de voluntades se puede pactar el recaudo de copagos, cuotas moderadoras y de recuperación por parte de los prestadores de servicios de salud o proveedores de tecnologías en salud, el que solo podrá considerarse como parte del pago a estas cuando exista un recaudo efectivo de su valor. Igualmente, deberá establecerse el mecanismo a través del cual el prestador o proveedor notifique a la EPS, entidad adaptada o entidad territorial del no pago por parte del usuario, evento en el cual corresponderá a estas reconocer y pagar dicha suma y adelantar el cobro al usuario.
ARTÍCULO 2.5.3.4.5.4 DEVOLUCIONES Y DESCUENTOS. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> En los acuerdos de voluntades que incluyan modalidades de pago prospectivas y en los casos que se describen a continuación, se deberán realizar devoluciones y descuentos de los recursos:
1. Cuando la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES) ordene el reintegro de recursos por parte de la entidad promotora de salud o entidad adaptada por afiliados fallecidos, el prestador de servicios de salud o proveedor de tecnologías en salud deberá devolver proporcionalmente, a la EPS o a las entidades adaptadas, los recursos que por cuenta de tales afiliados recibió desde su fallecimiento.
2. Cuando los servicios y tecnologías en salud que deben ser prestados directamente por el prestador de servicios de salud, sean prestados por otro prestador por procesos de referencia de la entidad responsable de pago o en casos de urgencias. La entidad responsable de pago pagará su importe al prestador que haya prestado el servicio y podrá, previa información, descontar el valor de la atención al prestador de servicios de salud contratado, conforme al valor establecido en la nota técnica.
PARÁGRAFO. El cobro de los servicios y tecnologías en salud que hayan sido prestados o provistos a la población acorde con la base de datos suministrada por la entidad responsable de pago, no podrá ser objeto de devolución o glosa, teniendo como fundamento que el usuario al momento de la atención no está incluido en la BDUA.
ARTÍCULO 2.5.3.4.5.5 REINTEGRO DE RECURSOS POR INCUMPLIMIENTO. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> En los acuerdos de voluntades que incluyan modalidades de pago prospectivas, en los que, producto de su seguimiento se determine que el prestador o proveedor incumplió de forma injustificada las disposiciones normativas o contractuales que se describen a continuación, la entidad responsable de pago podrá realizar los descuentos, para garantizar su cumplimiento a través de otro prestador o proveedor de su red:
1. Servicios y tecnologías en salud que requieren un mínimo de frecuencias o periodicidad per cápita, destinadas a la valoración integral, la detección temprana, la protección específica y la educación para la salud, como parte de las intervenciones para la población general o materno perinatal incluidas en la Ruta Integral de Atención para la Promoción y Mantenimiento de la Salud y la Ruta Integral de Atención en Salud para la población Materno Perinatal.
2. Servicios y tecnologías en salud que requieren un mínimo de frecuencias o periodicidad per cápita, destinados a determinar el nivel de control o la aparición de complicaciones de una condición en salud ya establecida.
La suma que la entidad responsable de pago podrá descontar al prestador o proveedor corresponderá al valor establecido en la nota técnica para los servicios y tecnologías en salud que fueron prestados por otro prestador o proveedor de su red. La entidad responsable de pago deberá informar al prestador o proveedor del descuento a realizar.
Cuando la Superintendencia Nacional de Salud, en ejercicio de sus funciones de inspección, vigilancia y control, advierta que la entidad responsable de pago realizó descuentos y no garantizó la prestación o provisión de estos servicios y tecnologías en salud a través de otro prestador de servicios de salud o proveedor de tecnología en salud de su red, deberá informar a la ADRES para que esta realice el procedimiento de reintegro de recursos del Sistema General de Seguridad Social en Salud, apropiados o reconocidos sin justa causa, que ha establecido el Ministerio de Salud y Protección Social.
ARTÍCULO 2.5.3.4.5.6 APLICACIÓN DE PAGOS POR GLOSAS ACEPTADAS. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Cuando la glosa formulada haya sido aceptada y se ha pagado previamente un valor por los servicios glosados, dicha suma será descontada de las facturas de venta aceptadas que se encuentren pendientes de pago. Dentro de los cinco (5) días hábiles siguientes a la aceptación expresa o tácita de la glosa, la entidad responsable de pago deberá informar al prestador de servicios de salud o proveedor de tecnología en salud las facturas sobre las cuales se aplicó el pago; si vencido este término la entidad responsable de pago no lo ha informado, el prestador o proveedor dentro de los quince (15) días hábiles siguientes, podrá aplicar el pago a las facturas aceptadas tácita o expresamente, e informará a la entidad responsable de pago la aplicación de los pagos, con el fin de que se efectúen los ajustes presupuestales y contables correspondientes.
De no presentarse facturas de venta pendientes de pago, la entidad responsable de pago tendrá derecho a la devolución del valor pagado correspondiente a la glosa aceptada y al reconocimiento de intereses moratorias, liquidados de conformidad con lo establecido en el artículo 4o del Decreto ley 1281 de 2002, desde la fecha en que se realizó el giro al prestador o proveedor.
ARTÍCULO 2.5.3.4.5.7 RECONOCIMIENTO DE INTERESES MORATORIAS. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> La entidad responsable de pago que no cumpla con los plazos de pago establecidos en los artículos 13 de la Ley 1122 de 2007, 56 y 57 de la Ley 1438 de 2011 y 3o de la Ley 2024 de 2020 o formule glosas infundadas o inexistentes, estará obligada a reconocer intereses moratorios al prestador de servicios de salud o proveedor de tecnologías en salud desde el vencimiento de los plazos, liquidados de conformidad con lo establecido en los artículos 4o del Decreto ley 1281 de 2002 y el inciso 2 del artículo 56 de la Ley 1438 de 2011.
El pago de los intereses de mora no podrá ser realizado con cargo a los recursos destinados para la atención en salud, en los términos del inciso 2 del artículo 23 de la Ley 1438 de 2011.
ARTÍCULO 2.5.3.4.5.8 RECONOCIMIENTOS ECONÓMICOS ANTE ACCIONES DILATORIAS FRENTE AL FLUJO DE RECURSOS. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> En los acuerdos de voluntades se podrán incluir cláusulas que permitan efectuar reconocimientos económicos ante acciones dilatorias frente al flujo de recursos, en los casos que ocurra cualquiera de los eventos enunciados a continuación, mediante las cuales la entidad responsable de pago reconozca y pague al prestador o proveedor un valor, de conformidad con los siguientes criterios:
1. Cuando se evidencien devoluciones o glosas injustificadas o inexistentes, formuladas por la entidad responsable de pago en aplicación del artículo 57 de la Ley 1438 de 2011, el reconocimiento económico se liquidará con base en el valor devuelto o glosado sobre el cual se presentó dicha situación, desde el momento en que se comunicó la devolución o glosa hasta el día en que se haga efectivo el pago del valor glosado.
2. Cuando la entidad responsable de pago modifique la relación de facturas que fueron objeto de giro, a la que se refiere el artículo 2.5.3.4.5.1 del presente decreto, el reconocimiento económico se liquidará con base en el valor pagado de las facturas que presentaron dicha modificación, desde el momento en que se efectuó el cambio hasta el día en que se corrija la relación de la factura y quede tal y como fue informada inicialmente.
Lo anterior no obsta para que, en ejercicio de la autonomía de la voluntad, las partes incluyan otros eventos que conlleven a reconocimientos económicos o a la constitución de cláusulas penales. En todo caso, el pago de este tipo de reconocimientos económicos o de las cláusulas penales no podrá ser realizado con cargo a los recursos destinados para la atención en salud, en los términos del artículo 23 de la Ley 1438 de 2011.
DURACIÓN, RENOVACIÓN AUTOMÁTICA Y LIQUIDACIÓN DE LOS ACUERDOS DE VOLUNTADES.
ARTÍCULO 2.5.3.4.6.1. DURACIÓN Y RENOVACIÓN AUTOMÁTICA DE LOS ACUERDOS DE VOLUNTADES. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> En los acuerdos de voluntades se deberá acordar e identificar plenamente su plazo de duración y se podrá pactar su renovación automática; sin embargo, los valores pactados deberán ser actualizados para cada vigencia.
Para tal efecto, las partes deberán acordar las fórmulas de actualización de los valores del acuerdo, conforme con los criterios establecidos en el artículo 2.5.3.5.2 de este decreto, y a falta de acuerdo se aplicará lo dispuesto en el parágrafo primero del artículo 2.5.3.5.3 de este decreto.
En caso de prórrogas o renovaciones automáticas de los acuerdos de voluntades, antes del inicio del periodo de prórroga o renovación, se deberá actualizar la nota técnica, teniendo en cuenta su monitoreo y evaluación, de acuerdo con el periodo contractual.
ARTÍCULO 2.5.3.4.6.2. LIQUIDACIÓN DE LOS ACUERDOS DE VOLUNTADES. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Ocurrida la terminación del acuerdo de voluntades, se procederá a su liquidación. A falta de acuerdo sobre el plazo para la liquidación, esta se efectuará dentro de los cuatro (4) meses siguientes contados a partir de la fecha de terminación del mismo, culminando con la elaboración de un acta en la que quede constancia del seguimiento de la ejecución contractual, el nivel de cumplimiento final de las obligaciones asumidas por cada parte, así como de los indicadores acordados y de la nota técnica, en los casos que aplique, y en la que las partes podrán declararse a paz y salvo.
MECANISMOS DE PROTECCIÓN AL USUARIO.
ARTÍCULO 2.5.3.4.7.1 DEBER DE INFORMACIÓN AL USUARIO. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Las entidades responsables de pago deben disponer, en su página web y en sus demás canales de atención, la información clara, precisa, comprensible y asequible de la red de prestadores de servicios de salud y de proveedores de tecnologías en salud contratados, la cual deberá ser permanentemente actualizada con las novedades que se presenten y contener como mínimo lo siguiente:
1. Identificación del prestador de servicios de salud o proveedor de tecnologías en salud contratado por la entidad responsable de pago.
2. Sede o lugar donde se prestan los servicios o se proveen las tecnologías en salud.
3. Servicios que se prestan o tecnologías que se proveen en el marco del acuerdo de voluntades.
4. Indicadores de oportunidad para la prestación de servicios o provisión de tecnologías en salud y su nivel de cumplimiento.
5. Indicadores que den cuenta del nivel de satisfacción de los usuarios y su nivel de cumplimiento.
6. Indicadores de resultados en salud, cuando apliquen, y su nivel de cumplimiento.
7. Plazos fijados para prestar el servicio o proveer la tecnología de salud.
El Ministerio de Salud y Protección Social definirá las directrices para la publicación de la información.
ARTÍCULO 2.5.3.4.7.2 ACTUALIZACIÓN DE LA INFORMACIÓN DE CONTACTO DE LA POBLACIÓN OBJETO DE ATENCIÓN. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Corresponde a las entidades responsables de pago mantener actualizados los datos de contacto de los usuarios. Los prestadores de servicios de salud y proveedores de tecnologías en salud informarán periódicamente a las entidades responsables de pago las novedades que identifiquen para que estas la actualicen. En los acuerdos de voluntades se deberá incluir una cláusula en la que se determine la periodicidad en la que se actualizarán los datos y el mecanismo que las partes adopten para el efecto.
ARTÍCULO 2.5.3.4.7.3 ATENCIÓN INTEGRAL. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> La entidad responsable de pago debe garantizar la integralidad y continuidad del proceso de atención, estableciendo acciones dirigidas a la promoción de la salud, la prevención de la enfermedad, el diagnóstico, el tratamiento, la rehabilitación y la paliación, con uno o varios prestadores de servicios de salud o proveedores de tecnologías en salud, de acuerdo con los siguientes parámetros:
1. En la red integral de prestadores y proveedores debe existir complementariedad de servicios y tecnologías en salud ofertados entre estos.
2. En la atención de las RIAS de obligatorio cumplimiento y aquellas priorizadas por las entidades responsables de pago, las consultas, toma de muestras y dispensación de medicamentos que hagan parte de la misma fase de prestación, deben garantizarse en el mismo lugar de atención o en el lugar de residencia del afiliado.
Las entidades responsables de pago deberán garantizar la prestación continua de todos los servicios y tecnologías en salud requeridos para la promoción y el mantenimiento de la salud, la atención de condiciones crónicas y de alto costo y la atención de eventos en salud, manteniendo su prestación ininterrumpida, aunque existan cambios de prestadores de servicios de salud o proveedores de tecnologías en salud.
ARTÍCULO 2.5.3.4.7.4 ACCESO A LA ATENCIÓN INTEGRAL SIN MEDIACIÓN DE LA AUTORIZACIÓN. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Para la prestación o provisión de un conjunto de servicios y tecnologías de salud relacionados con la atención de un evento, condición en salud o conjunto de condiciones en salud no será necesaria la solicitud de autorización, para lo cual en el acuerdo de voluntades se deben incluir las precisiones técnicas y de pertinencia de cada una de estas, con el fin de realizar la atención integral.
No habrá lugar a la solicitud de autorización para la atención integral del cáncer infantil, en cumplimiento de lo dispuesto por el artículo 4o de la Ley 2026 de 2020; del VIH/SIDA de acuerdo con el artículo 1o de la Ley 972 de 2005; del cáncer de adultos de conformidad con la Ley 1384 de 2010; la prestación o provisión de servicios y tecnologías de salud relacionados con la implementación de las RIAS que el Ministerio de Salud y Protección Social haya definido como de obligatorio cumplimiento; las priorizadas por la entidad responsable de pago de acuerdo con la caracterización poblacional o el análisis de la situación en salud que esta realice; la gestión de eventos y condiciones en salud priorizados a través de la política pública, y todos aquellos que así se haya previsto por la normatividad.
Cuando se requiera autorización, en los acuerdos de voluntades deberá incluirse un mecanismo expedito que facilite su expedición. El prestador o el proveedor realizará el trámite ante la entidad responsable de pago, quien atenderá la solicitud en los términos que establezca el Ministerio de Salud y Protección Social y el artículo 105 del Decreto ley 2106 de 2019 o la norma que lo modifique o sustituya, sin que el usuario intervenga.
ARTÍCULO 2.5.3.4.7.5 PROCESO DE REFERENCIA Y CONTRARREFERENCIA PARA GARANTIZAR LA ATENCIÓN INTEGRAL. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> De acuerdo con lo establecido en los artículos 2.5.3.2.16 y 2.5.3.4.7.4 de este decreto, la operación del sistema de referencia y contrarreferencia debe atender a la integralidad del proceso de atención en salud, sin limitarse a los casos de urgencias.
ARTÍCULO 2.5.3.4.7.6 ADAPTABILIDAD EN LA PRESTACIÓN DE SERVICIOS. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> En los acuerdos de voluntades que incluyan la atención de poblaciones que requieran un enfoque diferencial o se ejecuten en territorios con características que limiten el acceso a los servicios, de acuerdo con los elementos y principios establecidos en el artículo 6o de la Ley 1751 de 2015 y en las RIAS, se deben incluir los aspectos de adaptabilidad requeridos para la prestación o provisión de servicios y tecnologías en salud y contemplar las modalidades de prestación o provisión que se adapten a las características de la población o del territorio, de conformidad con el modelo de atención definido por la entidad responsable de pago.
ARTÍCULO 2.5.3.4.7.7 CAMBIO DE PRESTADOR O PROVEEDOR PARA PACIENTES CON CONDICIONES CRÓNICAS O DE ALTO COSTO. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Cuando existan cambios en el prestador de servicios de salud o proveedor de tecnologías de salud que atiende pacientes con condiciones crónicas o de alto costo, la entidad responsable de pago deberá informar al afiliado dicho cambio, con una antelación mínima de treinta (30) días calendario, y garantizarle los canales de atención para resolver inquietudes frente al nuevo prestador o proveedor, garantizando la continuidad en la prestación o provisión de servicios y tecnologías de salud, sin que se suspendan los tratamientos médicos en curso.
A más tardar, antes del vencimiento de los diez (10) días hábiles previos a la terminación del acuerdo de voluntades, el prestador o proveedor saliente deberá entregar a la entidad responsable de pago, por medios digitales o electrónicos, la epicrisis y los resultados de las ayudas diagnósticas más recientes, así como los resultados confirmatorios de las condiciones en salud, en caso de que dicha condición haya sido diagnosticada en ese prestador de servicios de salud.
Dentro de los cinco (5) días hábiles siguientes y, en todo caso antes de la atención del usuario trasladado, la entidad responsable de pago deberá entregar la información al nuevo prestador o proveedor, según corresponda. No obstante, esta información deberá ser actualizada con base en la última atención brindada al usuario.
Adicionalmente, dentro de los cinco (5) días hábiles siguientes a la terminación del acuerdo de voluntades, el prestador o proveedor saliente deberá entregar a la entidad responsable de pago la información correspondiente a los reportes de obligatorio cumplimiento, los soportes que se requieran en el marco de los procesos de auditoría y los dispuestos en los acuerdos de voluntades.
La entidad responsable de pago deberá garantizar la continuidad del tratamiento y que la prestación o provisión se realice, como mínimo, en las mismas condiciones de acceso, oportunidad y calidad del anterior prestador de servicios de salud o proveedor de tecnologías en salud, para lo cual tendrá en cuenta, entre otros aspectos, la capacidad instalada del nuevo prestador o proveedor y los tiempos de adecuación para la recepción de pacientes sin traumatismos operativos o administrativos.
El traslado de pacientes deberá ser gradual, a través de un proceso concertado entre la entidad responsable de pago, el prestador de servicios de salud o proveedor de tecnologías de salud saliente y el nuevo prestador o proveedor, teniendo como criterio máximo los tiempos que cada usuario requiera en la continuidad de su proceso de atención.
PARÁGRAFO 1o. Las entidades responsables de pago y los prestadores de servicios de salud y proveedores de tecnologías en salud deberán conservar evidencia de la trazabilidad del proceso de traslado de usuarios y sus tiempos, de conformidad con los medios definidos en el artículo 2.5.3.4.8.2 de este decreto.
PARÁGRAFO 2o. Cuando el cambio de prestador obedezca a la decisión del afiliado de trasladarse de entidad responsable de pago, esta deberá entregar a la entidad responsable de pago receptora, en medios digitales o electrónicos, la información referida en los incisos 2 y 3 de este artículo, dentro del periodo comprendido entre el momento en que se autorice el traslado y hasta antes de que este se haga efectivo.
PARÁGRAFO 3o. Los términos previstos en este artículo no aplicarán cuando se trate de terminación anticipada de los acuerdos de voluntades por el retiro o liquidación voluntaria, revocatoria de la habilitación o la autorización o por la intervención forzosa administrativa para liquidar una entidad responsable de pago, o aquellos en los que se presenten cierres por acciones de inspección, vigilancia y control adelantadas por las secretarías departamentales, distritales o municipales de salud.
ARTÍCULO 2.5.3.4.7.8 TERMINACIÓN ANTICIPADA DEL ACUERDO PARA LA ATENCIÓN DE CONDICIONES CRÓNICAS O DE ALTO COSTO. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Con excepción de los acuerdos de voluntades que terminen anticipadamente por la ocurrencia de cualquiera de los eventos referidos en el artículo 2.1.11.1 de este decreto, o aquellos por los cierres causados por acciones de inspección, vigilancia y control adelantadas por las secretarías departamentales, distritales o municipales de salud, cuando ocurra la terminación anticipada de un acuerdo que incluya la atención de condiciones crónicas o de alto costo, la entidad responsable de pago deberá informar de esta situación al afiliado, con una antelación de al menos treinta (30) días calendario antes de la fecha de terminación, soportando las razones que llevaron a esta decisión.
En el informe que presente la entidad responsable de pago al afiliado, deberá incluirse la identificación del prestador de servicios de salud o proveedor de tecnología en salud que va a atenderlo una vez termine el acuerdo de voluntades, demostrando la suficiencia de su capacidad instalada y los datos que respaldan su idoneidad técnica, esto es, aquellos que le permitan mantener o mejorar las condiciones de acceso, oportunidad y calidad en las que prestaba la atención el anterior prestador o proveedor, según corresponda, las cuales en ningún caso podrán ser desmejoradas. Este informe podrá ser solicitado en cualquier momento por la Superintendencia Nacional de Salud en ejercicio de sus funciones de inspección, vigilancia y control.
ARTÍCULO 2.5.3.4.7.9 CONTINUIDAD DE LA ATENCIÓN EN LAS ASIGNACIONES DE AFILIADOS. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> En los casos de asignación de afiliados, hasta tanto sea contratada la red integral de la entidad promotora de salud receptora en el municipio donde le fueron asignados los afiliados, se podrá continuar la prestación de los servicios y tecnologías en salud con el prestador de servicios de salud o proveedor de tecnologías de salud que atendía a los usuarios antes de la fecha en que se haga efectiva la asignación, sin que se requiera la suscripción de un acuerdo de voluntades con este. Salvo pacto en contrario, la EPS receptora le reconocerá al prestador o proveedor las atenciones bajo la modalidad de pago por evento.
En todo caso, se deberá garantizar que la prestación se realice, como mínimo, en las mismas condiciones de acceso, oportunidad y calidad en las que se prestaba antes de la asignación y no podrá ser interrumpida por razones administrativas o económicas.
DISPOSICIONES FINALES.
ARTÍCULO 2.5.3.4.8.1 REPORTE Y DISPONIBILIDAD DE INFORMACIÓN. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Las entidades responsables de pago, los prestadores de servicios de salud y los proveedores de tecnologías en salud están obligados a reportar y publicar la información que el Ministerio de Salud y Protección Social determine en desarrollo de los artículos 3o y 4o de la Ley 1966 de 2019 y las demás normas aplicables.
La información reportada e integrada en el sistema determinado por el Ministerio de Salud y Protección Social será insumo para que todos los actores del SGSSS ejerzan sus funciones y competencias.
ARTÍCULO 2.5.3.4.8.2 CANALES DE RELACIONAMIENTO ENTRE LAS PARTES. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Las entidades responsables de pago, los prestadores de servicios de salud y los proveedores de tecnologías en salud deberán acordar mecanismos ágiles, eficaces y oportunos para desarrollar los procesos relacionados con las etapas precontractual, contractual y poscontractual en el territorio donde se ejecute el acuerdo de voluntades. En estos mecanismos se podrán incluir el uso de medios tecnológicos.
ARTÍCULO 2.5.3.4.8.3 MECANISMOS DE ENTREGA Y ACTUALIZACIÓN DE INFORMACIÓN. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> Los mecanismos y plazos para la entrega y actualización de la información deberán constar en el acuerdo de voluntades y serán parte integral de este. Para la entrega y actualización de información durante las etapas precontractual, contractual y poscontractual, se deben priorizar los medios digitales y electrónicos.
Las entidades responsables de pago, los prestadores de servicios de salud y los proveedores de tecnologías en salud deben adoptar medidas de responsabilidad demostrada y reforzada para garantizar el tratamiento de los datos personales y los datos sensibles, dando estricto cumplimiento a las normas previstas en el artículo 15 de la Constitución Política de Colombia, la Ley Estatutaria 1581 de 2012 y sus normas reglamentarias, garantizando la veracidad, seguridad, confidencialidad, calidad, uso y circulación restringida de esta información.
ARTÍCULO 2.5.3.4.8.4 INSPECCIÓN, VIGILANCIA Y CONTROL. <Artículo subrogado por el artículo 1 del Decreto 441 de 2022. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud adelantará las acciones de inspección, vigilancia y control, en el marco de sus competencias respecto del cumplimiento de lo establecido en el presente Capítulo; para el efecto hará uso del sistema de información que determine el Ministerio de Salud y Protección Social, en cumplimiento de lo establecido en los artículos 3o y 4o de la Ley 1966 de 2019.
PARÁGRAFO TRANSITORIO. Hasta tanto entre en funcionamiento el sistema de información que disponga el Ministerio de Salud y Protección Social la Superintendencia Nacional de Salud determinará el mecanismo a través del cual las entidades responsables de pago, prestadores de servicios de salud y proveedores de tecnologías en salud suministren la información que permita realizar el seguimiento a las disposiciones establecidas en el presente Capítulo.
VALOR DE LOS SERVICIOS DE SALUD POR INCREMENTOS EN LA UPC.
ARTÍCULO 2.5.3.5.1. OBJETO. El presente Capítulo tiene por objeto establecer los criterios para la fijación de los incrementos del valor de los servicios de salud acordados o que se llegaren a acordar entre las Entidades Promotoras de Salud (EPS) de los regímenes contributivo y subsidiado, así como las demás Entidades Obligadas a Compensar (EOC) y las Instituciones Prestadoras de Servicios de Salud (IPS) públicas o privadas, cualquiera que sea la modalidad pactada para la prestación de servicios de salud, en virtud de los incrementos del valor de la Unidad de Pago por Capitación (UPC) que defina la Dirección de Beneficios, Costos y Tarifas del Aseguramiento en Salud del Ministerio de Salud y Protección Social, o quien haga sus veces, siempre que dicho incremento no corresponda a una inclusión o actualización de los Planes Obligatorios de Salud (POS) de cualquier régimen.
PARÁGRAFO. Para efectos de dar cumplimiento al presente decreto, el Ministerio de Salud y Protección Social, o la entidad competente, al definir el valor de la UPC para cada año, deberá publicar la proyección del incremento porcentual resultante de la aplicación del valor de la UPC definida, ajustada por ponderadores para cada EPS o EOC, así como la estructura de los incrementos, precisando cuáles corresponden al costo de las actualizaciones o de unificación del POS y cuáles responden a los servicios que ya se venían prestando.
(Artículo 1o del Decreto 1464 de 2012)
ARTÍCULO 2.5.3.5.2. CRITERIOS PARA LA DEFINICIÓN DEL INCREMENTO EN EL VALOR DE LOS SERVICIOS DE SALUD. Los incrementos a que refiere el presente Capítulo, deberán realizarse con sujeción a los siguientes criterios:
1. El incremento se aplicará sin excepción a todas las IPS públicas o privadas.
2. Los incrementos que se efectúen deberán ser equitativos, de manera que a servicios homogéneos y de igual calidad, el incremento sea igual.
3. Las negociaciones pueden hacerse de manera global o de manera individual con cada IPS teniendo en cuenta los servicios y demás suministros que prestan.
4. El incremento deberá guardar proporcionalidad con el ajuste que se reconozca para mantener el valor adquisitivo de la UPC sin tener en cuenta el incremento derivado de nuevos servicios que se pudieran incluir en el plan de beneficios por parte del Ministerio de Salud y Protección Social o quien haga sus veces.
5. Los términos de la negociación deberán observar el régimen de control de precios que señale la Comisión Nacional de Precios de Medicamentos y Dispositivos Médicos (CNPMD).
6. Para el incremento de los contratos de capitación en los que se pacte como pago un porcentaje de la UPC, deberá excluirse el incremento de la UPC que corresponda a actualizaciones al plan obligatorio de salud, toda vez que la EPS con cargo a este incremento deberá financiar las nuevas prestaciones incluidas en el Plan Obligatorio de Salud.
(Artículo 2o del Decreto 1464 de 2012)
ARTÍCULO 2.5.3.5.3. INCREMENTO DEL VALOR DE LOS SERVICIOS. El valor de los servicios de salud se incrementará tomando como base los criterios señalados en el artículo anterior, una vez entre en vigencia el ajuste del valor de la Unidad de Pago por Capitación que defina el Ministerio de Salud y Protección Social o quien haga sus veces.
PARÁGRAFO 1o. Si dentro de los treinta (30) días siguientes a la fecha de entrada en vigencia del ajuste del valor de la Unidad de Pago por Capitación, las Entidades Promotoras de Salud (EPS) de los regímenes contributivo y subsidiado y las Entidades Obligadas a Compensar (EOC) y las Instituciones Prestadoras de Servicios de Salud (IPS) públicas o privadas, no efectúan el ajuste del valor de los servicios de salud, estos se incrementarán en el porcentaje establecido por el Ministerio de Salud y Protección Social o quien haga sus veces, para recuperar el valor adquisitivo de la UPC que financien los servicios que estaban incluidos en el Plan Obligatorio de Salud.
(Artículo 3o del Decreto 1464 de 2012)
RÉGIMEN TARIFARIO.
ARTÍCULO 2.5.3.6.1. CAMPO DE APLICACIÓN. El Anexo Técnico 1 del presente decreto será de obligatorio cumplimiento en los casos originados por accidente de tránsito, desastres naturales, atentados terroristas y los demás eventos catastróficos definidos por el Ministerio de Salud y Protección Social; también en la atención inicial de urgencias de otra naturaleza, si no hay acuerdo entre las partes.
PARÁGRAFO. Los contratos para la prestación de otros servicios de salud, por parte de las instituciones prestadoras de servicios de salud, públicas o privadas, se pagarán de acuerdo con las tarifas acordadas, para lo cual se tendrán como referencia las establecidas en el Anexo Técnico 1 del presente decreto.
(Artículo 1o del Decreto 2423 de 1996, modificado por el artículo 1o del Decreto 887 de 2001)
CONDICIONES SANITARIAS DE LAS INSTITUCIONES PRESTADORAS DEL SERVICIO DE SALUD.
ARTÍCULO 2.5.3.7.1. DEFINICIÓN. Para efectos del presente Capítulo se definen como establecimientos hospitalarios y similares, todas las instituciones prestadoras de servicios de salud, públicas, privadas o mixtas, en las fases de promoción, prevención, diagnóstico, tratamiento y rehabilitación física o mental.
(Artículo 1o del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.2. MODALIDAD DE INSTITUCIONES PRESTADORAS DE SERVICIO DE SALUD. Las instituciones prestadoras de servicios de salud según el tipo de servicio que ofrezcan, pueden clasificarse como instituciones hospitalarias e instituciones ambulatorias de baja, mediana y alta complejidad.
(Artículo 2o del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.3. CAMPO DE APLICACIÓN. Las disposiciones del presente Capítulo se aplicarán a todas las instituciones prestadoras de servicios de salud.
Cuando no se indique expresamente, debe entenderse la obligatoriedad de los requisitos para todas las instituciones prestadoras de servicio de salud.
(Artículo 3o del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.4. OBJETO DE LAS MEDIDAS DE SEGURIDAD. Las medidas de seguridad tienen por objeto prevenir e impedir que la ocurrencia de un hecho o la existencia de una situación atenten contra la salud de las personas.
(Artículo 10 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.5. EJECUCIÓN DE LAS MEDIDAS DE SEGURIDAD. Las medidas de seguridad son de inmediata ejecución, tienen carácter preventivo y transitorio y se aplican sin perjuicio de las sanciones a que haya lugar. Estas medidas se levantan cuando se compruebe las causas que los originaron.
(Artículo 11 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.6. EFECTOS DE LAS MEDIDAS DE SEGURIDAD. Las medidas de seguridad surten efectos inmediatos, contra ellas no procede recurso alguno y no requieren formalidades especiales.
(Artículo 12 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.7. DE CUÁLES SON LAS MEDIDAS DE SEGURIDAD. De acuerdo con el artículo 576 de la Ley 9ª de 1979, son medidas de seguridad, entre otras, las siguientes:
La clausura temporal de la institución prestadora de servicios de salud, que podrá ser total o parcial.
La suspensión total o parcial de trabajos o de servicios.
(Artículo 13 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.8. CLAUSURA TEMPORAL DE LAS INSTITUCIONES PRESTADORAS DE SERVICIOS DE SALUD. Consiste en impedir por un tiempo determinado la realización de las actividades que se desarrollan en las instituciones prestadoras de servicios de salud, cuando se considere que se está atentando contra la salud de las personas. La clausura podrá aplicarse a todo o parte del establecimiento o de la institución prestadora de servicios de salud.
(Artículo 14 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.9. SUSPENSIÓN TOTAL O PARCIAL DE TRABAJOS O SERVICIOS. Consiste en la orden de cese de las actividades o servicios en un establecimiento o institución prestadora de servicios de salud, cuando con ellos se estén violando las disposiciones previstas en las normas sanitarias. La suspensión podrá ordenarse en forma parcial o total.
(Artículo 15 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.10. APLICACIÓN DE LAS MEDIDAS DE SEGURIDAD. Para la aplicación de las medidas de seguridad la Dirección Departamental, Distrital o Municipal de salud autorizada para ello, o su equivalente, podrá actuar de oficio, por conocimiento directo o por información de cualquier persona o de parte interesada.
(Artículo 16 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.11. COMPROBACIÓN DE LOS HECHOS. Una vez conocido el hecho o recibida la información, según el caso, la Dirección Departamental, Distrital o Municipal de salud autorizada para ello, o su equivalente, procederá a comprobarlo y establecer la necesidad de aplicar una medida de seguridad con base en los peligros que se puedan presentar para la salud individual o colectiva.
(Artículo 17 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.12. ANÁLISIS DE LA SITUACIÓN Y APLICACIÓN DE LA MEDIDA CORRESPONDIENTE. Establecida la necesidad de aplicar una medida de seguridad, la Dirección Departamental, Distrital o Municipal de salud autorizada para ello, o su equivalente, aplicará la medida correspondiente, la cual dependerá del tipo de servicio, del hecho que origina la violación de las normas y de la incidencia sobre la salud individual o colectiva.
(Artículo 18 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.13. AUTORIDADES COMPETENTES. La competencia para la aplicación de las medidas de seguridad la tiene la Dirección Departamental, Distrital o Municipal de salud.
PARÁGRAFO. Los funcionarios que deban cumplir las funciones de vigilancia y control serán identificados por sus respectivos cargos.
(Artículo 19 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.14. DE LA SOLEMNIDAD DE LAS MEDIDAS DE SEGURIDAD. De la imposición de una medida de seguridad se levantará un acta en la cual conste las circunstancias que han originado la medida y su duración, la cual podrá ser prorrogada.
(Artículo 20 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.15. MEDIDAS SANITARIAS PREVENTIVAS. Los anteriores procedimientos serán aplicables, en lo pertinente, cuando se trate de la imposición de las medidas sanitarias preventivas a que se refiere el Artículo 591 de la Ley 9ª de 1979.
(Artículo 21 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.16. MEDIDAS EN SITUACIONES DE ALTO RIESGO. Siempre que se encuentren situaciones de alto riesgo para la salud humana; deberán aplicarse las medidas de seguridad a que haya lugar, hasta cuando desaparezca el riesgo.
(Artículo 22 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.17. INICIACIÓN DEL PROCESO SANCIONATORIO. Aplicada una medida de seguridad, se procederá inmediatamente a iniciar el procedimiento sancionatorio. Este procedimiento se adelantará aplicando las disposiciones previstas en el Capítulo III del Código de Procedimiento Administrativo y de lo Contencioso Administrativo.
(Artículo 23 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.18. DE CUÁLES SON LAS SANCIONES. De conformidad con el artículo 577 de la Ley 9ª de 1979, las sanciones son entre otras:
a) Amonestación;
b) Multas sucesivas hasta por una suma equivalente a diez mil (10.000) salarios diarios mínimos legales;
c) Cierre temporal o definitivo de la institución prestadora de servicios de salud o servicio respectivo.
(Artículo 24 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.19. AMONESTACIÓN. Consiste en la llamada de atención que se hace por escrito a quien ha violado una disposición sanitaria, sin que dicha violación implique peligro para la salud o la vida de las personas. Tiene por finalidad hacer ver las consecuencias del hecho, de la actividad o de la omisión, y conminar con que se impondrá una sanción mayor si se reincide.
En el escrito de amonestación se precisará el plazo que se da al infractor para el cumplimiento de las disposiciones violadas, si es el caso.
PARÁGRAFO. La amonestación podrá ser impuesta por la Dirección Departamental, Distrital o Municipal de salud autorizada para ello, o su equivalente, a través de la autoridad competente.
(Artículo 25 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.20. MULTA. Consiste en la pena pecuniaria que se impone a alguien por la ejecución de una actividad o la omisión de una conducta, contrarias a las disposiciones contenidas en el presente Capítulo.
(Artículo 26 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.21. CARACTERÍSTICAS Y MONTO DE LAS MULTAS. Las multas podrán ser sucesivas y su valor en conjunto no excederá de una suma equivalente a diez mil (10.000) salarios diarios mínimos legales.
(Artículo 27 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.22. COMPETENCIA PARA IMPONER LAS MULTAS. Las multas serán impuestas mediante resolución motivada expedida por el jefe de la Dirección Departamental, Distrital o Local de salud respectiva.
(Artículo 28 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.23. PAGO DE MULTAS. Las multas deberán pagarse en tesorería o pagaduría de la entidad que la hubiere impuesto, dentro de los cinco (5) días hábiles siguientes a la ejecutoria de la providencia correspondiente. El no pago en los términos y cuantías señaladas, podrá dar lugar a la cancelación de la autorización de funcionamiento o al cierre de la institución prestadora de servicios de salud. La multa podrá hacerse efectiva por jurisdicción coactiva.
(Artículo 29 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.24. CIERRE TEMPORAL O DEFINITIVO. El cierre de instituciones prestadoras de servicios de salud consiste en poner fin a las tareas que en ellas se desarrollan, por la existencia de hechos o conductas contrarias a las disposiciones sanitarias.
El cierre es temporal si se impone por un período determinado por la autoridad sanitaria y es definitivo cuando así se indique o no se fije un límite en el tiempo.
El cierre podrá ordenarse para toda institución prestadora de servicios de salud, para un servicio o solo para una parte o proceso que se desarrolle en él.
(Artículo 37 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.25. COMPETENCIA PARA IMPONER EL CIERRE TEMPORAL O DEFINITIVO. La sanción de cierre temporal o definitivo de las instituciones prestadoras de servicios de salud, se efectuará mediante resolución motivada, expedida por la Dirección Departamental, Distrital o Municipal de salud.
(Artículo 38 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.26. CONSECUENCIAS DEL CIERRE TOTAL. El cierre total y definitivo implica la cancelación de la autorización que se hubiere concedido en los términos del presente Capítulo.
(Artículo 39 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.27. PROHIBICIÓN DE DESARROLLAR ACTIVIDADES. A partir de la ejecutoria de la resolución por la cual se imponga el cierre total, no podrá desarrollarse actividad alguna en la edificación o servicio. Si el cierre es parcial no podrá desarrollarse actividad alguna en la zona o sección cerrada.
(Artículo 40 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.28. PUESTA EN PRÁCTICA DEL CIERRE DE LA INSTITUCIÓN PRESTADORA DE SERVICIOS DE SALUD. La autoridad sanitaria podrá tomar las medidas pertinentes a la ejecución de la sanción, tales como imposición de sellos, bandas u otros sistemas apropiados.
(Artículo 41 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.29. INICIACIÓN DEL PROCEDIMIENTO SANCIONATORIO. El procedimiento sancionatorio se iniciará de oficio, a solicitud o información, por denuncia o queja debidamente fundamentada, presentada por cualquier persona o como consecuencia de haberse tomado previamente una medida preventiva o de seguridad. Este procedimiento se adelantará aplicando las disposiciones previstas en el Capítulo III del Código de Procedimiento Administrativo y de lo Contencioso Administrativo.
(Artículo 42 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.30. VÍNCULO ENTRE LAS MEDIDAS PREVENTIVAS, DE SEGURIDAD Y EL PROCEDIMIENTO SANCIONATORIO. Aplicada una medida preventiva o de seguridad, esta y los antecedentes deberán obrar dentro del respectivo proceso sancionatorio.
(Artículo 43 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.31. INTERVENCIÓN DEL DENUNCIANTE EN EL PROCEDIMIENTO SANCIONATORIO. El denunciante podrá intervenir en el curso del procedimiento a solicitud de autoridad competente, para dar los informes que se le requieran o aportar pruebas.
(Artículo 44 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.32. DE LA OBLIGACIÓN DE DENUNCIAR POSIBLES DELITOS. Si los hechos materia del procedimiento sancionatorio fueren constitutivos de delito, se ordenará ponerlos en conocimiento de la autoridad competente, acompañándole copia de los documentos que corresponda.
(Artículo 45 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.33. DE LA COEXISTENCIA DE OTROS PROCESOS EN EL PROCEDIMIENTO SANCIONATORIO. La existencia de un proceso penal o de otra índole no dará lugar a suspensión del proceso sancionatorio.
(Artículo 46 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.34. DE LA ORDEN DE ADELANTAR LA INVESTIGACIÓN. Conocido el hecho o recibida la denuncia o el aviso, la autoridad competente ordenará la correspondiente investigación, para verificar los hechos o las omisiones constitutivas de infracción a las disposiciones sanitarias.
(Artículo 47 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.35. DE LA VERIFICACIÓN DE LOS HECHOS. En orden a la verificación de los hechos u omisiones, podrán realizarse diligencias tales como visitas, mediciones, y en general las que se consideren conducentes.
(Artículo 48 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.36. COMPATIBILIDAD DE LAS SANCIONES Y DE LAS MEDIDAS SANITARIAS. El cumplimiento de una sanción no exime al infractor de una obra o medida de carácter sanitario que haya sido ordenada por la autoridad sanitaria.
(Artículo 63 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.37. PUBLICIDAD DEL INCUMPLIMIENTO DE LAS DISPOSICIONES SANITARIAS. La Dirección Departamental, Distrital o Municipal de salud autorizada para ello, o su equivalente, darán a la publicidad los hechos que, como resultado del incumplimiento de las disposiciones sanitarias, deriven riesgos para la salud humana, con el objeto de prevenir a la comunidad.
(Artículo 64 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.38. COMPATIBILIDAD DE LAS SANCIONES. Las Sanciones impuestas de conformidad con las normas del presente Capítulo, no eximen de la responsabilidad civil, penal o de otro orden en que pudiere incurrirse con la violación a las normas sanitarias correspondientes.
(Artículo 65 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.39. TRASLADO DE DILIGENCIAS POR INCOMPETENCIA. Cuando, como resultado de una investigación adelantada por una autoridad sanitaria, se encuentre que la sanción a imponer es de competencia de otra autoridad sanitaria, deberán remitirse a esta copia de lo actuado.
(Artículo 66 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.40. COMISIONES PARA PRACTICAR PRUEBAS. La autoridad sanitaria podrá comisionar a entidades que no formen parte del Sistema Nacional de Salud, para que practiquen u obtengan pruebas ordenadas o de interés para una investigación o procedimiento adelantado por la autoridad sanitaria.
(Artículo 67 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.41. ACUMULACIÓN DE TIEMPO PARA LOS EFECTOS DE LAS SANCIONES. Cuando una sanción se imponga por un período de tiempo, este empezará a contarse a partir de la ejecutoria de la sanción que la imponga y se computará, para efectos de la misma, el tiempo transcurrido bajo una medida de seguridad o preventiva.
(Artículo 68 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.42. CARÁCTER POLICIVO DE LAS AUTORIDADES SANITARIAS. Para efectos de la vigilancia y el cumplimiento de las normas sanitarias y la imposición de medidas y sanciones, los funcionarios competentes en cada caso, serán considerados como de policía, de conformidad con el artículo 35 del Decreto-ley 1355 de 1970 (Código Nacional de Policía).
PARÁGRAFO. Las autoridades de policía del orden nacional, departamental o municipal prestarán toda su colaboración a las autoridades sanitarias, en orden al cumplimiento de sus funciones.
(Artículo 69 del Decreto 2240 de 1996)
ARTÍCULO 2.5.3.7.43. OBLIGACIÓN DE PREVENIR SOBRE LA EXISTENCIA Y EL CUMPLIMIENTO DE LAS NORMAS. La Dirección Departamental, Distrital o Municipal de Salud competente, podrá en cualquier tiempo, informar del contenido de las disposiciones sanitarias y los efectos y sanciones que conlleve su incumplimiento, con el objeto de que las actividades, conductas, hechos u omisiones se ajusten a lo establecido en ellas.
(Artículo 70 del Decreto 2240 de 1996)
INSTITUCIONES PÚBLICAS PRESTADORAS DE SERVICIOS DE SALUD.
INFRAESTRUCTURA HOSPITALARIA.
ARTÍCULO 2.5.3.8.1.1 ÁMBITO DE APLICACIÓN. <Artículo sustituido por el artículo 1 del Decreto 229 de 2025. El nuevo texto es el siguiente:> Los siguientes artículos tienen por objeto regular los componentes y criterios básicos para la asignación y utilización de los recursos financieros, de mínimo el 5% del presupuesto total, destinados al mantenimiento de la infraestructura y de la dotación hospitalaria en los prestadores de servicios de salud públicos, y en los privados en los cuales el valor de los contratos con la Nación o con las entidades territoriales les representen más de un treinta por ciento (30%) de sus ingresos totales.
PARÁGRAFO 1o. Cuando una Institución Prestadora de Servicios de Salud requiera recursos superiores al 5% para el mantenimiento, deberá adelantar los ajustes presupuestales necesarios para garantizar en su presupuesto los recursos requeridos.
PARÁGRAFO 2o. Para la aplicación de lo dispuesto en el presente capítulo se tendrán en cuenta las definiciones contenidas en el artículo 2o del Decreto número 4725 de 2005, en las Resoluciones números 4445 de 1996, 4816 de 2008 y las establecidas en el Manual de Inscripción de Prestadores y Habilitación de Servicios de Salud, adoptado con la Resolución número 3100 de 2019 de este Ministerio, o las normas que las modifiquen o sustituyan.
ARTÍCULO 2.5.3.8.1.2 MANTENIMIENTO HOSPITALARIO. <Artículo sustituido por el artículo 1 del Decreto 229 de 2025. El nuevo texto es el siguiente:> Es la actividad técnicoadministrativa orientada a garantizar la operatividad, seguridad y confiabilidad de la infraestructura, dotación hospitalaria y transporte especial de pacientes como sistemas esenciales de una Institución Prestadora de Servicios de Salud.
a) Mantenimiento preventivo (MP): Conjunto de acciones planificadas y periódicas destinadas a reducir la probabilidad de fallos o averías en la infraestructura, la dotación hospitalaria y el transporte especial de pacientes. El MP habitualmente se programa a intervalos definidos e incluye tareas de mantenimiento específicas o reemplazo de piezas que comúnmente se desgastan o que tienen una vida útil limitada. Por lo general, es el fabricante el que establece los procedimientos e intervalos. En casos especiales, el usuario puede modificar la frecuencia de acuerdo con las condiciones del medio local.
b) Mantenimiento correctivo (MC): Proceso para restaurar la integridad, la seguridad o el funcionamiento de la infraestructura, la dotación hospitalaria y el transporte especial de pacientes, después de una avería o fallo.
ARTÍCULO 2.5.3.8.1.3 DE LA INFRAESTRUCTURA HOSPITALARIA. <Artículo sustituido por el artículo 1 del Decreto 229 de 2025. El nuevo texto es el siguiente:> Para el efecto del mantenimiento, se entiende por infraestructura hospitalaria los edificios (como fachadas, techos, paredes, pisos, puertas, ventanas, cielos rasos, escaleras, barandas, accesos peatonales, rampas, sótanos, terrazas, patios interiores y acabados arquitectónicos), áreas adyacentes a las edificaciones y las redes: eléctricas (como suministro principal, sistema de respaldo, red de baja tensión, red de alta tensión, circuitos especiales), hidráulicas (como red de agua potable, red de agua caliente sanitaria, sistema de tratamiento de agua, sistema de presión constante), sanitarias (como red de aguas residuales, sistema de separación y tratamiento, sistema de evacuación de aguas lluvias), voz y datos (como telefonía interna, red de voz IP, red de datos, entre otras), gases medicinales (oxígeno medicinal, aire), redes de vacío, aire instrumental, comunicación interna (como LAN, WAM, WIFI), redes de datos clínicos (como HIS, RIS, PAC, EHR/EMR), seguridad y control (como CCTV, control de acceso, alarmas), redes de calefacción, ventilación y aire acondicionado HVAC, sistemas neumáticos de transporte, red de protección contra incendios, red de monitoreo remoto (como temperatura, energía, gases).
ARTÍCULO 2.5.3.8.1.4 DE LA DOTACIÓN HOSPITALARIA. <Artículo sustituido por el artículo 1 del Decreto 229 de 2025. El nuevo texto es el siguiente:> Para los efectos de la actividad de mantenimiento, la dotación hospitalaria comprende, los equipos industriales de uso hospitalario, los equipos biomédicos, los muebles para uso administrativo y para usos asistenciales, los equipos de comunicaciones y los equipos informáticos.
ARTÍCULO 2.5.3.8.1.5 DEL EQUIPO INDUSTRIAL DE USO HOSPITALARIO. <Artículo sustituido por el artículo 1 del Decreto 229 de 2025. El nuevo texto es el siguiente:> Para el efecto del mantenimiento, hacen parte del equipo industrial de uso hospitalario los equipos utilizados en los servicios asistenciales y actividades de soporte a la prestación de servicios de salud (servicios de apoyo), tales como generación de energía (como plantas eléctricas, UPS, sistemas con fuentes no convencionales), generación de vapor (calderas, calderines), lavandería, cocina, climatización (unidades internas como minisplit, fancoil, cassette; unidades externas como chiller, unidad manejadora, condensadora; humidificadores industriales), bombas de vacío, plantas de producción de oxígeno medicinal y/o aire medicinal, equipos para la gestión de residuos (como compactadoras), equipos de refrigeración (como cuartos fríos, neveras de alimentos), equipos de la morgue (como nevera para cadáveres y/o cavas, montacarga), sistema de transporte vertical (como ascensores, elevadores), equipos para tratamiento de agua (como plantas de tratamiento de aguas residuales (PTAR), plantas de tratamiento de agua potable (PTAP), sistemas de ósmosis inversa), y los equipos de apoyo a todo el sistema de redes.
ARTÍCULO 2.5.3.8.1.6 DEL EQUIPO BIOMÉDICO. <Artículo sustituido por el artículo 1 del Decreto 229 de 2025. El nuevo texto es el siguiente:> Se entiende por equipo biomédico el dispositivo médico operacional y funcional que reúne sistemas y subsistemas eléctricos, electrónicos o hidráulicos, incluidos los programas informáticos que intervengan en su buen funcionamiento, destinado por el fabricante a ser usado en seres humanos con fines de prevención, diagnóstico, tratamiento o rehabilitación. No constituyen equipo biomédico aquellos dispositivos médicos implantados en el ser humano o aquellos destinados para un solo uso.
ARTÍCULO 2.5.3.8.1.7 DEL EQUIPO DE TECNOLOGÍA DE INFORMACIÓN Y COMUNICACIONES. <Artículo sustituido por el artículo 1 del Decreto 229 de 2025. El nuevo texto es el siguiente:> Para los efectos de las actividades de mantenimiento, los equipos de tecnologías de información y comunicaciones son los dispositivos, sistemas y redes que permiten la captura, procesamiento, almacenamiento y transmisión de información desde la gestión administrativa hasta la atención al paciente; en los prestadores de servicios de salud, incluyendo la tele salud. También incluye, entre otros, las redes de comunicación, equipos de cómputo, software y equipos de telecomunicación.
ARTÍCULO 2.5.3.8.1.8 DEL TRANSPORTE ESPECIAL DE PACIENTES. <Artículo sustituido por el artículo 1 del Decreto 229 de 2025. El nuevo texto es el siguiente:> Para los efectos de la actividad de mantenimiento, son las ambulancias: Terrestre, aérea, fluvial o marítima y unidades móviles.
ARTÍCULO 2.5.3.8.1.9 LOS RECURSOS FINANCIEROS. <Artículo sustituido por el artículo 1 del Decreto 229 de 2025. El nuevo texto es el siguiente:> Los recursos financieros destinados para el mantenimiento se utilizarán en la infraestructura y dotación propia, arrendada, en comodato o tenencia que estén destinados a la prestación de servicios de salud, siempre y cuando en los respectivos contratos se establezca de manera clara y precisa que el mantenimiento corresponde a la entidad contratista. El mantenimiento de la dotación que éste en arrendamiento, comodato o leasing se deberá regir, para efectos de pago, por lo pactado en los contratos.
PARÁGRAFO. El mantenimiento que se realice en infraestructura y dotación arrendada, en comodato o tenencia, corresponderá al necesario para garantizar la adecuada prestación del servicio. En ningún caso, tal mantenimiento implicará el aumento del patrimonio de un tercero.
ARTÍCULO 2.5.3.8.1.10 PRESUPUESTO. <Artículo sustituido por el artículo 1 del Decreto 229 de 2025. El nuevo texto es el siguiente:> En el presupuesto de cada vigencia, la estimación de un mínimo del 5% destinado a las actividades de mantenimiento de la infraestructura y de la dotación hospitalaria se realizará sobre el monto total de los ingresos operacionales proyectados para la vigencia que se está programando, entendidos como los ingresos por venta de servicios de salud y los recursos del subcomponente de subsidio a la oferta del sistema general de participaciones de la participación de salud, exceptuando la disponibilidad inicial que presente destinación específica. Dichos recursos deberán ajustarse durante la vigencia de manera tal que, al adicionarse los ingresos operacionales, simultáneamente se adicionen los recursos destinados al mantenimiento.
Se excluirán de los ingresos operacionales para la aplicación de mínimo el 5% los recursos recibidos por transferencias de la Nación, del departamento, del distrito o del municipio.
Las instituciones prestadoras de servicios de salud privadas, en los cuales el valor de los contratos suscritos con la Nación o con las entidades territoriales representen más de un treinta por ciento (30%) de los ingresos totales. Tomarán como base para determinar los recursos destinados al mantenimiento hospitalario los ingresos totales realizados durante el correspondiente periodo, conforme con las definiciones dadas en las normas contables que le apliquen.
PARÁGRAFO 1o. El representante legal de la institución prestadora de servicios de salud remitirá a la Secretaría de Salud departamental o distrital o a la entidad que tenga a cargo dichas competencias, una certificación suscrita con su firma y con la del revisor fiscal para las entidades obligadas a tenerlo o del contador en los demás casos, en la que indique el valor y el porcentaje del presupuesto que ejecutaron para dar cumplimiento al plan de mantenimiento hospitalario, durante el año terminado el treinta y uno (31) de diciembre de la vigencia inmediatamente anterior, a más tardar el treinta (30) de enero de cada año.
La Secretaría de Salud departamental o distrital o la entidad que tenga a cargo dichas competencias consolidará la información y la remitirá a la Superintendencia Nacional de Salud de acuerdo con las instrucciones y términos que imparta este órgano de control. De dicha información se remitirá copia a la Dirección de Prestación de Servicios y Atención Primaria del Ministerio de Salud y Protección Social.
PARÁGRAFO 2o. Para el caso cuando la programación del 5% del Mantenimiento Hospitalario, la ESE, no evidencie la necesidad de ejecutarlo al 100%, deberá comunicar esta situación a la secretaría departamental, distrital y municipal o quien haga sus veces, con las justificaciones técnicas del responsable del plan de mantenimiento y del Gerente de la ESE.
PARÁGRAFO 3o. La estimación de un mínimo del 5%, destinado a las actividades de mantenimiento de la infraestructura y de la dotación hospitalaria, no incluirá los activos que cuenten con mantenimientos derivados de la garantía de compra. En la presupuestación establecida en el presente artículo, se deberá descontar el porcentaje o valor correspondiente.
ARTÍCULO 2.5.3.8.1.11 LA CONTABILIDAD. <Artículo sustituido por el artículo 1 del Decreto 229 de 2025. El nuevo texto es el siguiente:> La contabilidad relativa a las actividades de mantenimiento de la infraestructura y de la dotación hospitalaria se regirán por el marco normativo de contabilidad e información financiera, aplicable a la naturaleza de la Institución Prestadora de Servicios de Salud.
ARTÍCULO 2.5.3.8.1.12 INSPECCIÓN, VIGILANCIA Y CONTROL. <Artículo sustituido por el artículo 1 del Decreto 229 de 2025. El nuevo texto es el siguiente:> Corresponde a la Superintendencia Nacional de Salud ejercer la inspección, vigilancia y control de la asignación y utilización del presupuesto para las actividades de mantenimiento, por parte de los prestadores de servicios de salud, e imponer las sanciones a que hubiere lugar.
ARTÍCULO 2.5.3.8.1.13 PLAN DE MANTENIMIENTO. <Artículo sustituido por el artículo 1 del Decreto 229 de 2025. El nuevo texto es el siguiente:> El jefe o coordinador del servicio de mantenimiento o quien haga sus veces de la Institución Prestadora de Servicios de Salud deberá elaborar anualmente los planes de mantenimiento de la infraestructura, de la dotación hospitalaria y del transporte especial de pacientes, en los cuales indique las actividades a desarrollar y la distribución de un mínimo del 5% de los recursos del presupuesto destinados para su financiación o de los montos adicionales si la entidad lo estimó necesario. El seguimiento a la ejecución estará a cargo del gerente o director o quien este delegue.
Las Instituciones Prestadoras de Servicios de Salud deberán remitir el plan de mantenimiento hospitalario a la Secretaría de Salud departamental o distrital o a la entidad que tenga a cargo dichas competencias, el 30 de enero de cada vigencia, para su consolidación. La Secretaría de Salud departamental o distrital o la entidad que tenga a cargo dichas competencias remitirá a la Superintendencia Nacional de Salud un informe consolidado del seguimiento a la ejecución operativa y financiera de los planes de mantenimiento hospitalario, de acuerdo con las instrucciones que imparta este órgano de control. El informe de seguimiento a la ejecución se deberá remitir los primeros cinco (5) días del mes de agosto de cada vigencia y un informe final los primeros diez (10) días del mes de enero de la vigencia siguiente.
La Superintendencia Nacional de Salud deberá realizar el seguimiento correspondiente y, en caso de incumplimiento, adoptará las medidas necesarias y aplicará, si lo considera procedente, las sanciones a que hubiere lugar.
PARÁGRAFO. El Ministerio de Salud y Protección Social, en coordinación con la Superintendencia Nacional de Salud, definirá las condiciones y mecanismos para el reporte de la información del mantenimiento hospitalario en el Sistema de Información Hospitalario (SIHO), o en el que los complemente o sustituya en los temas atinentes a este decreto.
REPORTE DE INFORMACIÓN DE INSTITUCIONES PÚBLICAS PRESTADORAS DE SERVICIOS DE SALUD.
ARTÍCULO 2.5.3.8.2.1. OBJETO Y ÁMBITO DE APLICACIÓN. Las disposiciones contenidas en los artículos siguientes tienen por objeto establecer las condiciones y procedimientos para disponer de información periódica y sistemática que permita realizar el seguimiento y evaluación de la gestión de las instituciones públicas prestadoras de servicios de salud y evaluación del estado de implementación y desarrollo de la política de prestación de servicios de salud y su impacto en el territorio nacional, las cuales serán de aplicación y obligatorio cumplimiento para las instituciones públicas prestadoras de servicios de salud y las direcciones departamentales, municipales y distritales de salud.
(Artículo 1o del Decreto 2193 de 2004)
ARTÍCULO 2.5.3.8.2.2. ENTIDADES RESPONSABLES DEL REPORTE DE INFORMACIÓN. Las instituciones públicas prestadoras de servicios de salud deben presentar a la respectiva dirección departamental de salud la información que conjuntamente soliciten el Ministerio de Salud y Protección Social y el Departamento Nacional de Planeación, en los instrumentos y bajo los procedimientos que para tal fin definan conjuntamente estas dos entidades.
Las direcciones departamentales y distritales de salud deben consolidar, validar y presentar la información remitida por las instituciones públicas prestadoras de servicios de salud, a la Dirección de Prestación de Servicios y Atención Primaria del Ministerio de Salud y Protección Social y a la Dirección de Desarrollo Social del Departamento Nacional de Planeación, dentro de los plazos definidos en el presente acápite.
PARÁGRAFO. Para efectos del reporte de la información correspondiente a las vigencias 2004 y siguientes, en el caso de los municipios descentralizados que asumieron la prestación de servicios en los términos del parágrafo del artículo 44 de la Ley 715 de 2001, los directores municipales de salud de estos municipios deberán solicitar y validar la información de que trata la presente Sección, correspondiente a las instituciones públicas prestadoras de servicios de salud de carácter municipal y garantizar su envío a la dirección departamental de salud correspondiente dentro de los plazos previstos en el esta misma Sección.
(Artículo 2o del Decreto 2193 de 2004)
ARTÍCULO 2.5.3.8.2.3. DE LA INFORMACIÓN. El Ministerio de Salud y Protección Social y el Departamento Nacional de Planeación establecerán mediante circular conjunta, las características de la información que será reportada por las entidades obligadas a presentarla, la cual incluirá variables de carácter contable, presupuestal, financiero, de capacidad instalada, recurso humano, calidad y producción de servicios, así como los instrumentos y procedimientos para su presentación.
La información solicitada deberá ser certificada y firmada por el gerente o director de la institución pública prestadora de servicios de salud, y el director departamental, municipal o distrital de salud.
(Artículo 3o del Decreto 2193 de 2004)
ARTÍCULO 2.5.3.8.2.4. DE LA PERIODICIDAD Y LOS PLAZOS PARA LA ENTREGA DE LA INFORMACIÓN. La información contable, presupuestal y financiera, de capacidad instalada, recurso humano y calidad, deberá ser remitida por las direcciones departamentales y distritales de salud, anualmente al Ministerio de Salud y Protección Social y al Departamento Nacional de Planeación a más tardar el 30 de abril de la vigencia siguiente.
La información de producción, cuentas por pagar y cuentas por cobrar deberá remitirse al Ministerio de Salud y Protección Social y al Departamento Nacional de Planeación trimestralmente para los períodos enero a marzo, abril a junio, julio a septiembre, octubre a diciembre, de cada vigencia, a más tardar dentro de los cuarenta y cinco (45) días siguientes a la finalización de cada trimestre.
(Artículo 4o del Decreto 2193 de 2004)
ARTÍCULO 2.5.3.8.2.5. DE LA OBLIGATORIEDAD DEL REPORTE DE LA INFORMACIÓN PARA ACCEDER A PROGRAMAS DE INVERSIÓN DE LA NACIÓN Y DE LAS ENTIDADES TERRITORIALES. El reporte integral y oportuno de la información, por parte de las entidades de que trata el artículo 2.5.3.8.2.2 del presente decreto, en los plazos y bajo los procedimientos aquí establecidos, es de carácter obligatorio y se constituye en requisito indispensable para acceder a los programas de inversión en salud del orden nacional y territorial.
Será requisito para acceder al Programa de Mejoramiento de la Red Nacional de Urgencias y Atención de Emergencias Catastróficas y Accidentes de Tránsito de la Subcuenta de Eventos Catastróficos y Accidentes de Tránsito del Fondo de Solidaridad y Garantía (Fosyga) y al Programa de Reorganización, Rediseño y Modernización de las Redes de Prestación de Servicios de Salud, el cumplimiento del reporte oportuno de la información de que trata la presente Sección, con la calidad e integralidad de la información reportada.
Se exceptúa de lo establecido en el anterior inciso, el apoyo que se brinda en situaciones de emergencia o desastres.
Así mismo, la información a que se refiere la presente Sección constituye requisito para el cumplimiento de lo establecido en el parágrafo 3o del artículo 54 de la Ley 715 de 2001.
(Artículo 5o del Decreto 2193 de 2004)
ARTÍCULO 2.5.3.8.2.6. OBLIGATORIEDAD Y DIVULGACIÓN. Corresponde a las direcciones departamentales, municipales y distritales de salud, en desarrollo de sus propias competencias, cumplir y hacer cumplir en su respectiva jurisdicción las disposiciones establecidas en la presente Sección y efectuar su divulgación para el cabal cumplimiento de su objeto.
Cuando las direcciones departamentales o distritales de salud no remitan la información en los términos y plazos previstos en la presente Sección, el Ministerio de Salud y Protección Social y el Departamento Nacional de Planeación deberán informar a los organismos de vigilancia y control correspondientes para que se adelanten las acciones a que haya lugar.
(Artículo 6o del Decreto 2193 de 2004)
PRESTACIÓN DE SERVICIOS DE SALUD EN ZONAS MARGINADAS, DISPERSAS O DE BAJA DENSIDAD POBLACIONAL.
PRESTACIÓN DE SERVICIOS DE SALUD EN LUGARES EN LOS QUE SOLO EL ESTADO TIENE CAPACIDAD.
ARTÍCULO 2.5.3.8.3.1.1. OBJETO. La presente Subsección tiene por objeto establecer disposiciones para garantizar la prestación de servicios de salud en aquellos lugares donde solo el Estado está en capacidad de prestar el servicio de salud.
Para los efectos del presente decreto se entenderá que solo el Estado está en capacidad de prestar los servicios de salud cuando la oferta de servicios se sustenta en la infraestructura pública a través de la cual se prestan los servicios trazadores en los términos de la presente Subsección, independientemente de su modalidad de gestión, en los departamentos a cuya jurisdicción territorial solo se pueda acceder a través de transporte marítimo, fluvial o aéreo.
(Artículo 1o del Decreto 2273 de 2014)
ARTÍCULO 2.5.3.8.3.1.2. OFERTA DE SERVICIOS TRAZADORES. Se considerarán servicios trazadores para efectos de la presente Subsección los siguientes:
a) Baja Complejidad: urgencias, obstetricia y consulta externa, cuando la IPS no tenga habilitados otro tipo de servicios;
b) Media y alta complejidad: urgencias, obstetricia, hospitalización cirugía general o pediátrica, cirugía ortopédica, neurocirugía, cirugía oncológica (adulto y pediátrica), oncología clínica, cuidados intensivos adultos, pediátricos y neonatal, unidad de quemados, hospitalización en salud mental y urgencias en salud mental.
(Artículo 2o del Decreto 2273 de 2014)
ARTÍCULO 2.5.3.8.3.1.3. PLANES FINANCIEROS TERRITORIALES DE SALUD. En aplicación del artículo 44 de la Ley 1438 de 2011, los departamentos deberán determinar en el Plan Financiero Territorial de Salud avalado por los Ministerios de Salud y Protección Social y de Hacienda y Crédito Público, los recursos disponibles del Sistema General de Participaciones y otros recursos propios para financiar lo dispuesto en la presente Subsección, siempre que se evidencie en dicho plan que se encuentra financiada la prestación del servicio de salud en lo no cubierto con subsidios a la demanda.
Así mismo, el departamento deberá certificar ante el Ministerio de Salud y Protección Social que se cumplen las condiciones de la presente Subsección.
(Artículo 3o del Decreto 2273 de 2014)
ARTÍCULO 2.5.3.8.3.1.4. EJECUCIÓN DE LOS RECURSOS. Las entidades territoriales que asignen recursos de los que trata la presente Subsección podrán ejecutarlos para garantizar la prestación de servicios a través de Empresas Sociales del Estado (ESE) o Instituciones Prestadoras de Servicios de Salud (IPS), que gestionen la infraestructura pública de propiedad de la entidad territorial. Para la ejecución se deberán definir las obligaciones a cargo de la ESE o de la IPS, a través del mecanismo de contratación que corresponda, estableciendo como mínimo las metas de producción de servicios que garanticen la calidad y resolutividad, el mantenimiento del portafolio de servicios establecido en el marco del diseño de la red aprobada al departamento, la realización de acciones de cobro a las entidades a las cuales venden servicios y la forma en que la entidad territorial concurre directamente al financiamiento del gasto requerido para la garantía de la prestación de los servicios.
(Artículo 4o del Decreto 2273 de 2014)
ARTÍCULO 2.5.3.8.3.1.5. REPORTE DE INFORMACIÓN. Las Instituciones Prestadoras de Servicios de Salud, las Empresas Sociales del Estado y la entidad territorial, deberán reportar información en los términos y condiciones que para el efecto determine el Ministerio de Salud y Protección Social.
(Artículo 5o del Decreto 2273 de 2014)
ARTÍCULO 2.5.3.8.3.1.6 PROGRAMA DE FORTALECIMIENTO DE CAPACIDADES DE OFERTA EN EL HOSPITAL PÚBLICO PRIMARIO. <Artículo adicionado por el artículo 5 del Decreto 1599 de 2022. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social definirá un plan cuatrienal de inversiones para el fortalecimiento de la red pública en relación con las capacidades requeridas para garantizar la oferta de servicios primarios, en infraestructura, tecnologías en salud, sistemas de información y desarrollo de competencias laborales para el personal de salud. Estos planes deberán alinearse con los planes bienales de inversiones territoriales y deberá desarrollarse de manera progresiva en etapas anuales. Se deberá dar prioridad en estas inversiones a los prestadores públicos primarios y en especial aquellos que sean financiados con recursos de oferta-SGP y cumplan con lo definido en la integración en redes primarias en las áreas de gestión sanitaria y los indicadores de cumplimiento de los convenios de garantía de la disponibilidad de servicios".
ARTÍCULO 6o. TRANSITORIEDAD. Una vez sean definidas las áreas geográficas por parte del Ministerio de Salud y Protección Social, los agentes del Sistema de Salud tendrán un lapso hasta de un año a partir de dicha definición para realizar los ajustes correspondientes.
ASEGURAMIENTO EN EL DEPARTAMENTO DEL GUANÍA.
ARTÍCULO 2.5.3.8.3.2.1. OBJETO. La presente Subsección tiene por objeto definir los mecanismos que permitan mejorar el acceso a los servicios de salud a través de un modelo de atención en salud y prestación de servicios de salud para la población afiliada al Sistema General de Seguridad Social en Salud (SGSSS) y fortalecer el aseguramiento en el departamento de Guainía.
(Artículo 1o del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.2. CAMPO DE APLICACIÓN. El modelo de atención en salud y prestación de los servicios de salud, así como el modelo de aseguramiento que se adopta mediante la presente Subsección, se aplicará a la población del departamento de Guainía y a los integrantes del SGSSS.
(Artículo 2o del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.3. DEFINICIONES. Para efectos de aplicación de la presente Subsección, se definen los siguientes términos:
1. Institucionalidad Indígena en Salud: Es la instancia de los pueblos indígenas para la gestión y prestación de los servicios de salud en los territorios indígenas del departamento de Guainía.
2. Agentes Médicos Tradicionales Indígenas en Salud: Son las personas portadoras de los conocimientos y saberes ancestrales en salud de los pueblos indígenas del departamento de Guainía, representados en payés, sanadores, sobanderos, parteras y médicos tradicionales, entre otros.
(Artículo 3o del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.4. DEL MODELO DE ATENCIÓN EN SALUD Y PRESTACIÓN DE SERVICIOS DE SALUD. Por medio de la presente Subsección se adoptará un modelo de atención en salud y prestación de salud para el departamento de Guainía, con un enfoque fundado en el principio de diversidad étnica y cultural, con la familia y la comunidad como ejes fundamentales del proceso que articule los actores del SGSSS de manera que se garantice real y efectivamente el acceso de la población a los servicios de salud.
La formulación del modelo responderá a lo previsto en el Plan Decenal de Salud Pública (PDSP) y en el Plan Territorial de Salud, teniendo en cuenta la estrategia de Atención Primaria en Salud y su implementación se realizará de manera gradual en los términos que defina el Ministerio de Salud y Protección Social y el Departamento. La implementación se realizará en concertación con los pueblos indígenas, a través de sus instancias representativas.
El modelo estará conformado por los siguientes componentes:
1. Identificación y focalización del riesgo de la población en el contexto de la diversidad étnica y sociocultural del departamento de Guainía.
2. Planeación, seguimiento y evaluación de las acciones para la atención a la población según el riesgo en salud, con la participación del asegurador, los Prestadores de Servicios de Salud, el departamento de Guainía y la Institucionalidad Indígena en Salud.
3. Gestión de la integración interadministrativa y técnica de la red de servicios existente y su complementariedad con redes externas de tercero y cuarto nivel, para lo cual podrá incluir un hospital universitario, para garantizar la integralidad y continuidad en la atención.
4. Definición de esquemas de contratación que incluya la totalidad de los prestadores que hagan parte de la red que para el efecto se establezca, los cuales deberán contener mecanismos de pago concertados que incentiven la calidad, asociados a la atención integral de la población y a su condición étnica y cultural diversa.
5. Registro de información que contenga las particularidades étnicas y culturales que involucre la morbilidad y mortalidad propias de los pueblos indígenas, que refleje el perfil epidemiológico de los diferentes grupos étnicos del departamento.
(Artículo 4o del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.5. DE LA ESTRATEGIA DE ATENCIÓN PRIMARIA EN SALUD EN EL MODELO DE ATENCIÓN EN SALUD Y PRESTACIÓN DE SERVICIOS DE SALUD. El modelo de atención en salud y prestación de servicios de salud se fundamentará en la estrategia de Atención Primaria en Salud (APS), la cual deberá contener, para el departamento de Guainía, los siguientes elementos:
1. Organizar la población a cargo de grupos integrados de cuidado, de acuerdo con las áreas definidas por el departamento y la Institucionalidad Indígena en Salud. Estos grupos serán responsables del cuidado y seguimiento de las condiciones de salud de la población asignada.
2. Garantizar la participación comunitaria efectiva en la construcción y adecuación constante del modelo, mediante el Análisis de Situación de Salud (ASIS), según las dimensiones del Plan Decenal de Salud Pública (PDSP), así como la definición de prioridades, articulación de saberes y tradiciones según la especificidad etnocultural, los planes de vida construidos autónomamente por los pueblos indígenas y en la evaluación permanente del modelo, con la participación de los pueblos indígenas a través de sus instancias representativas, constituyendo los Comités de Participación Indígena (COPIA).
3. Garantizar la articulación inter e intrasectorial para la intervención en los determinantes de la salud de la población.
4. Garantizar la resolutividad en la prestación de servicios de salud, con políticas de talento humano, infraestructura y tecnología en salud, en todos los niveles, desde lo preventivo individual y comunitario, hasta lo curativo, garantizando la conformación de una red de prestadores primarios y complementarios, mediante contrato con un Hospital Universitario, o de alta complejidad, que resuelva las situaciones de salud desde la atención de lo preventivo individual y comunitario hasta lo reparativo y curativo de alta complejidad, en concertación con la instancia representativa de los pueblos indígenas.
5. Diseñar e implementar un sistema que permita monitorear y hacer seguimiento a las actividades de promoción de la salud y prevención de la enfermedad a su cargo. Este sistema debe permitir la evaluación de cumplimiento de metas y de resultados en salud acorde con la realidad sociocultural del departamento.
(Artículo 5o del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.6. DESARROLLO DEL MODELO DE ATENCIÓN EN SALUD Y PRESTACIÓN DE SERVICIOS DE SALUD. La Entidad Promotora de Salud (EPS) autorizada habilitada para operar el aseguramiento en el departamento de Guainía, de acuerdo con los componentes que integran el modelo de atención en salud y prestación de servicios en salud, desarrollarán las siguientes acciones:
1. Visitas a las viviendas y a comunidades del área de influencia de los puestos y centros de salud: Incluye actividades de Atención Integral de Enfermedades Prevalentes de la Infancia (AIEPI), saneamiento básico, historia familiar e individual con enfoque etnocultural y educación en salud, entre otras.
2. Equipos extramurales: Organización de equipos extramurales de la Institucionalidad Indígena en Salud que apoyen permanentemente en las intervenciones individuales y colectivas, desde el hospital hacia los centros, y desde los centros a los puestos de salud, con el recurso humano que garantice las intervenciones a la población de sus áreas de influencia. Adicionalmente, contarán con agentes médicos tradicionales indígenas y personal indígena con formación en salud.
3. Equipos intramurales: Organización de equipos intramurales que garanticen las atenciones e intervenciones producto de la demanda, con capacidad para resolver la mayoría de los problemas de salud sin necesidad de trasladar a los pacientes o disminuyendo al máximo posible las remisiones innecesarias. Adicionalmente, podrán contar con agentes médicos tradicionales indígenas y personal indígena con formación en salud, si los hubiere.
4. Brigadas en salud: Conformación de equipos de especialistas para resolver los problemas de salud específicos según las condiciones epidemiológicas de la población e indicadores en salud, previos tamizajes realizados en las diferentes áreas en las que se organice el departamento. Las brigadas en salud contarán con agentes médicos tradicionales indígenas y personal indígena con formación en salud.
PARÁGRAFO. La periodicidad de las acciones descritas en el presente artículo, se deberán sujetar a las normas técnicas y administrativas que para el efecto establezca el Ministerio de Salud y Protección Social, además de la concertación previa con las comunidades, a través de su instancia representativa.
(Artículo 6o del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.7. FORTALECIMIENTO DE LA PARTICIPACIÓN COMUNITARIA. La red de prestación de servicios en salud debe apoyarse en la participación comunitaria real y efectiva y contar con una articulación entre la comunidad, sus autoridades, sus organizaciones y los prestadores de servicios de salud, que tendrán una población asignada para la realización de actividades promocionales, preventivas, educativas y curativas. La participación comunitaria, a partir de la Institucionalidad Indígena en Salud, tendrá en cuenta lo siguiente:
1. La cartografía social y su uso en salud, para conocer las épocas de pesca, ciclos agrícolas y el calendario ecológico.
2. La reflexión sobre las enfermedades tradicionales que permita acciones de mejora desde la perspectiva cultural.
3. El análisis del ciclo vital desde los referentes culturales (etapas del desarrollo del niño, rituales de paso, entre otros).
4. Fortalecimiento de la medicina tradicional y vigilancia epidemiológica comunitaria, que incluya enfermedades tradicionales.
5. Desarrollo de familiogramas adecuados culturalmente y planes familiares de mejoramiento en salud.
6. Mejoramiento de la capacidad resolutiva de los agentes médicos tradicionales indígenas a través de la investigación propia de sus procesos de salud y enfermedad.
7. Adecuación y fortalecimiento de mecanismos para el ejercicio de veedurías ciudadanas y comunitarias en salud.
PARÁGRAFO. Como mecanismo máximo de participación, el Ministerio de Salud y Protección Social definirá la composición, funciones y otros aspectos operativos del Consejo Territorial de Seguridad Social en Salud del departamento del Guainía. En su conformación se tendrá en cuenta el factor poblacional y étnico de dicho departamento, con la participación por cuencas hidrográficas.
(Artículo 7o del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.8. MEJORA DE LA CAPACIDAD RESOLUTIVA. La red de servicios de salud se organizará a través de áreas definidas por las cuencas y microcuencas hidrográficas, con poblaciones definidas y caracterizadas, con la participación de los agentes médicos tradicionales en salud de los pueblos indígenas y sus líderes, a través de su Institucionalidad Indígena en Salud. Adicionalmente, deberá tener en cuenta:
1. Cada puesto de salud será responsable de un área con una población aproximada de 1.000 personas, permitiendo a los auxiliares de enfermería autorizar el seguimiento a la realización de consulta y el manejo de medicamentos.
2. El centro de salud que coordina varios puestos de salud, con una población de aproximadamente 5.000 personas, dispondrá de un equipo de salud, el cual contará con el apoyo permanente de un especialista en medicina familiar. Se excluye de este parámetro poblacional los centros y puestos de salud de la zona de los ríos Cuyari e Isana.
3. Apoyo de especialistas de la Empresa Social del Estado (ESE) del departamento y del hospital de alta complejidad o universitario, al equipo de Salud de los centros y puestos de salud a las brigadas en salud y a la rotación de residentes. Dicho apoyo podrá ser prestado a través de la modalidad de telemedicina.
4. Equipamiento y capacitación de los servicios de salud para aumentar su capacidad resolutiva de los puestos y centros de salud, para que realicen pruebas rápidas de malaria, sífilis, embarazo, HIV, dengue y otras pruebas de laboratorio, así como equipos de ayuda diagnóstica y pruebas de laboratorio necesarios según la situación epidemiológica de la población.
5. Intercambio de saberes y conocimientos permanentes entre los agentes médicos tradicionales de las comunidades indígenas con el objeto de aumentar la capacidad resolutiva de estos para los eventos presentados en sus territorios.
6. La red de servicios de salud será administrada por la Secretaría de Salud y por la Institucionalidad Indígena en Salud, con alta capacidad resolutiva, para lo cual contarán con equipamiento y recurso humano capacitado, así como el apoyo de telemedicina.
7. Cada nivel de prestación contará con responsables del trabajo intramural y extramural, combinando las prestaciones intramurales y extramurales con equipos móviles que se desplazan en su área de influencia.
8. Sin detrimento de la calidad de los servicios de salud, se adaptarán las normas de habilitación, según los lineamientos que para tal fin, disponga el Ministerio de Salud y Protección Social, orientados a garantizar la resolutividad en la prestación de servicios de salud en el departamento.
PARÁGRAFO. El factor poblacional no será impedimento para que en los territorios indígenas donde no se cumpla el mínimo de población aquí definido, se construyan centros y puestos de salud que se requieran.
(Artículo 8o del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.9. SISTEMA DE INFORMACIÓN. El modelo de atención en salud y prestación de servicios de salud debe implementar un sistema de información tomando en cuenta las particularidades étnicas y culturales de los pueblos indígenas del Guainía, con información étnica y morbimortalidad, con datos confiables y oportunos, con capacidad para articular la información familiar, comunitaria y étnica, que permita la toma de decisiones sobre el modelo de atención y la operación del aseguramiento en el nivel local y/o departamental. El sistema de información estará articulado al Sistema Integrado de Información del Nivel Nacional (Sispro), contará con unos formularios estándares, que se digitalizarán para lo cual se dispondrá en cada puesto, centro de salud y hospital, las herramientas tecnológicas que permita transferir los archivos en línea.
(Artículo 9o del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.10. DEL TALENTO HUMANO. Para la implementación del modelo de atención en salud y de prestación de servicios de Salud, el departamento, el Ministerio de Salud y Protección Social y la Institucionalidad Indígena en Salud, según las necesidades y requerimientos en salud, definirá los perfiles y competencias del talento humano que garanticen, la apropiación del modelo y su operativización, formulará un plan de formación, capacitación, utilizando estrategias de formación en servicio y formación regular para agentes médicos tradicionales indígenas en salud, auxiliares en salud pública, auxiliares de enfermería, técnicos, profesionales y especialistas y definirá incentivos que permitan la continuidad y permanencia del talento humano en la región.
(Artículo 10 del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.11. FUENTES Y FLUJO DE RECURSOS EN EL MODELO DE ATENCIÓN Y PRESTACIÓN DE SERVICIOS DE SALUD. El Fondo de Solidaridad y Garantía (Fosyga) girará a la Entidad Promotora de Salud habilitada y a la red de prestadores de servicios de salud las UPC correspondientes a cada uno de sus afiliados de acuerdo con las reglas propias de cada régimen, con o sin situación de fondos, y según los términos pactados en el contrato de prestación de servicios, entre el asegurador y operador o prestadores, incluyendo mecanismos de pago por resultados en salud e incentivos.
La realización de actividades individuales y colectivas PIC, independientemente de su fuente, se articularán y se contratarán con la red de prestadores y, en los territorios indígenas, con la Institucionalidad Indígena en Salud y su control de ejecución se manejarán en cuentas independientes, conforme a la normatividad vigente.
(Artículo 11 del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.12. ESQUEMAS DE CONTRATACIÓN Y PAGO ENTRE ASEGURADOR Y PRESTADOR. Las formas de contratación y mecanismos de pago deberán tener como objeto el cumplimiento del modelo de atención y prestación de servicios establecidos en la presente Subsección. Adicionalmente, los mecanismos de pago deberán asegurar el flujo eficiente y oportuno de los recursos a los prestadores de salud, los cuales deberán tener en cuenta que el pago se condicionará al desempeño y resultados en salud, de acuerdo con los parámetros que establezca el Ministerio de Salud y Protección Social.
(Artículo 12 del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.13. DEL ASEGURAMIENTO EN EL DEPARTAMENTO DE GUAINÍA. <Artículo modificado por el artículo 1 del Decreto 452 de 2021. El nuevo texto es el siguiente:> Para fortalecer la operación del aseguramiento y garantizar, a través del modelo de atención y prestación de servicios, el acceso efectivo a la salud en el departamento de Guainía, la Superintendencia Nacional de Salud autorizará por un período de cinco (5) años contados a partir del momento de la adjudicación, prorrogables hasta por un periodo igual, a la EPS habilitada que resulte ganadora en el proceso de convocatoria de que trata el artículo 2.5.3.8.3.2.15 del presente decreto, para que opere ambos regímenes.
PARÁGRAFO 1o. La determinación de la prórroga de la autorización de la EPS deberá ser resuelta por la Superintendencia Nacional de Salud.
ARTÍCULO 2.5.3.8.3.2.14. INFORMACIÓN PREVIA A LA CONVOCATORIA. El departamento de Guainía, en coordinación con la Institucionalidad Indígena en Salud, deberá entregar al Ministerio de Salud y Protección Social, de manera previa a la convocatoria, un diagnóstico completo de la red de prestadores en relación con la capacidad real de oferta de servicios de salud, el recurso humano contratado, su situación financiera, sus pasivos laborales, la forma en que se va a garantizar el pago de los pasivos, los planes de inversión y la disponibilidad de recursos de orden nacional o territorial para inversión. Copia de este documento estará disponible para las EPS que estén interesadas.
(Artículo 14 del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.15. REGLAS PARA LA AUTORIZACIÓN DE LA ENTIDAD A CARGO DEL ASEGURAMIENTO EN EL DEPARTAMENTO. La convocatoria para el proceso de selección en el departamento de Guainía de la EPS, tendrá las siguientes reglas:
1. El Ministerio de Salud y Protección Social, dentro del mes siguiente a la entrega de la información de que trata el artículo 2.5.3.8.3.2.14 del presente decreto, realizará una convocatoria pública nacional, conforme a los términos y condiciones que este defina, incluidos los requisitos que los participantes deberán demostrar para operar el modelo de atención y de prestación del servicio de salud, construidos en coordinación con el delegado por las autoridades indígenas, para seleccionar la EPS que va a operar el modelo de atención en salud y prestación de servicios de salud y administrar el riesgo de los afiliados pertenecientes al régimen subsidiado y a aquellos afiliados del régimen contributivo que quieran ingresar a la misma.
2. Podrán participar en la convocatoria:
Las EPS habilitadas para operar en el departamento de Guainía.
Las EPS habilitadas en otras entidades territoriales.
Las EPS que manifiesten por escrito su interés en asociarse para presentarse a la convocatoria.
El departamento de Guainía, haciendo uso de los instrumentos jurídicos previstos en la normativa vigente, si decide asociarse con una o varias EPS habilitadas.
El Ministerio solicitará la constitución de garantías por parte de los participantes en la convocatoria.
Las EPS que se presenten a la convocatoria deben estar habilitadas en alguno de los dos regímenes y no encontrarse con medida de intervención por parte de la SNS.
3. El Ministerio de Salud y Protección Social, con la instancia representativa de los pueblos indígenas del departamento, realizará la evaluación de la EPS y enviará una lista según el puntaje obtenido a la SNS con el fin de llevar a cabo el proceso de autorización, con quien haya obtenido el mayor puntaje, en primer lugar, y en su defecto con el segundo y así sucesivamente. El proceso no se afectará por la existencia de un único participante.
4. La SNS en ejercicio de las funciones de inspección, vigilancia y control, podrá revocar la autorización de la EPS en cualquier momento, en caso de que se presente el incumplimiento en la operación del aseguramiento y el modelo de atención en salud, de que trata la presente Subsección. También se revocará la autorización en el caso de perder la habilitación.
En los casos de revocación de autorización de la EPS, la SNS podrá solicitar que se adelante un nuevo proceso de convocatoria o hacer uso de la lista de elegibles, respetando el orden, para autorizar otra. En este último caso, la EPS de la lista de elegibles deberá manifestar ante la Superintendencia su interés de operar el presente modelo de atención en salud y prestación de servicios de salud en el departamento del Guainía. Para tal fin, dicha entidad podrá solicitar la actualización de la información para la verificación de los requisitos.
PARÁGRAFO. En todo caso, la participación de la Institucionalidad Indígena en Salud en el proceso de selección de la EPS será de carácter obligatorio, de conformidad con el artículo 17 de la Ley 691 de 2001.
(Artículo 15 del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.16. TRASLADO DE USUARIOS. Una vez autorizada la EPS, la SNS diseñará un mecanismo de traslado de la población afiliada al régimen subsidiado cuya ejecución no podrá superar un plazo de seis (6) meses contados a partir de la autorización. En todo momento deberá garantizarse la continuidad de los tratamientos en curso.
PARÁGRAFO. La población afiliada al régimen contributivo podrá optar por trasladarse a esa EPS.
(Artículo 16 del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.17. ORGANIZACIÓN DE LA RED DE PRESTADORES. Para la operación del modelo de atención en salud y prestación de servicios en salud que se establece en la presente Subsección, el departamento de Guainía y la Institucionalidad Indígena en Salud presentará al Ministerio de Salud y Protección Social, dentro del mes siguiente a la publicación del presente acto, una propuesta de organización de la red de prestadores en la que se incluya el(los) hospital(es) universitario(s), o de alta complejidad, para la respectiva viabilidad, que aseguren la resolutividad y completitud de la atención.
PARÁGRAFO. Con el objeto de garantizar la operación del modelo de prestación de servicios de salud, la ESE podrá operar mediante contratación con terceros en los términos del artículo 59 de la Ley 1438 de 2011 y de acuerdo con la Sentencia C-171 de 2012, especialmente en todos los aspectos del modelo de atención incluidos en los artículos 2.5.3.8.3.2.4 a 2.5.3.8.3.2.12 del presente decreto, con una entidad reconocida técnica y financieramente o con la Institucionalidad Indígena en Salud, siempre que cumpla con dichos requisitos, y en el desarrollo e implementación de la estrategia de APS y actividades de promoción y prevención cuantificables y medibles.
(Artículo 17 del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.18. FINANCIACIÓN DE LAS EMPRESAS SOCIALES DEL ESTADO. El departamento de Guainía deberá estimar la necesidad de recursos para el mantenimiento de sus instituciones en aquellos servicios que no son sostenibles únicamente con la venta de servicios, de acuerdo con la metodología establecida en la Resolución número 4015 de 2013 o la norma que la modifique, adicione o sustituya. Los recursos del Sistema General de Participaciones para atención de lo no cubierto con subsidios a la demanda, se asignarán por el Conpes teniendo en cuenta la necesidad de recursos y la disponibilidad de los mismos.
Conforme a los lineamientos del Ministerio de Salud y Protección Social, el departamento definirá un sistema de pago a los prestadores de servicios de salud de los servicios de salud no cubiertos con los subsidios a la demanda, en el cual el pago efectivo se realice contra el cumplimiento de metas y resultados en salud.
(Artículo 18 del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.19. AUDITORÍA EXTERNA. Para la aplicación de la presente Subsección, entiéndase por auditoría para el seguimiento de la operación del modelo de atención y prestación de servicios de salud, así como del aseguramiento en el departamento de Guainía, el proceso de seguimiento y control que de forma permanente y sistemática debe realizar el Ministerio de Salud y Protección Social, de manera directa o a través de la entidad que se contrate para el efecto.
La auditoría deberá ser técnica y financiera, y hará seguimiento y evaluación a los indicadores de proceso y resultados en salud, definidos por el Ministerio de Salud y Protección Social, y el resultado y seguimiento de dicha auditoría, deberá remitirse mensualmente al Consejo Territorial de Seguridad Social en Salud y será la base para la definición de los mecanismos de pago por resultados en salud, tanto al asegurador, como a los prestadores de servicios de Salud.
La auditoría, deberá propender por una mejora continua en el SGSSS, sin perjuicio de las competencias de la entidad territorial y de los organismos de inspección, vigilancia y control. El Ministerio de Salud y Protección Social evaluará la implementación de los modelos y los resultados en materia de acceso a los servicios de salud.
(Artículo 19 del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.20. CONSEJO TERRITORIAL DE SEGURIDAD SOCIAL EN SALUD. Para el cumplimiento de las disposiciones previstas en la presente Subsección, el Ministerio de Salud y Protección Social definirá la composición, funciones y otros aspectos operativos del Consejo Territorial de Seguridad Social en Salud del departamento de Guainía. La Institucionalidad Indígena en Salud hará parte de dicho Consejo y su participación será proporcional a la relación entre población total del departamento y población indígena.
(Artículo 20 del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.21. COMITÉS DE PARTICIPACIÓN INDÍGENA (COPAI). Para efectos de garantizar la participación real y efectiva de las comunidades indígenas en los procesos en salud del departamento, se conformarán comités por cuencas hidrográficas. El departamento, de manera concertada con la Institucionalidad Indígena en Salud, establecerá su conformación de acuerdo con lo previsto en los artículos 2.10.1.1.1 a 2.10.1.1.23 del presente decreto o la norma que la modifique, adicione o sustituya.
(Artículo 21 del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.22. INSPECCIÓN, VIGILANCIA Y CONTROL. Para efectos de ejercer las funciones de inspección, vigilancia y control de lo dispuesto en el presente decreto, la SNS diseñará y aplicará los procedimientos de supervisión necesarios para realizar el seguimiento de la operación del modelo de atención en salud y prestación de servicios de salud, así como de la operación del aseguramiento.
PARÁGRAFO. El resultado del seguimiento en los aspectos considerados en el presente artículo, determinarán la continuidad de la EPS autorizada en el departamento de Guainía.
(Artículo 22 del Decreto 2561 de 2014)
ARTÍCULO 2.5.3.8.3.2.23. INTEGRACIÓN E INTERPRETACIÓN NORMATIVA. En lo no dispuesto en la presente Subsección y en cuanto no se opongan a lo aquí previsto, se aplicarán las normas previstas en el SGSSS, la Ley 21 de 1991 y la Ley 691 de 2001 y se interpretarán de conformidad con la jurisprudencia sobre la materia.
(Artículo 23 del Decreto 2561 de 2014)
EMPRESAS SOCIALES DEL ESTADO.
DISPOSICIONES GENERALES SOBRE EMPRESAS SOCIALES DEL ESTADO.
ARTÍCULO 2.5.3.8.4.1.1. NATURALEZA JURÍDICA. Las Empresas Sociales del Estado constituyen una categoría especial de entidad pública, descentralizada con personería jurídica, patrimonio propio y autonomía administrativa, creadas o reorganizadas por ley o por las asambleas o concejos.
(Artículo 1o del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.1.2. OBJETO. El objeto de las Empresas Sociales del Estado será la prestación de servicios de salud, entendidos como un servicio público a cargo del Estado y como parte integrante del Sistema de Seguridad Social en Salud.
(Artículo 2o del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.1.3. PRINCIPIOS BÁSICOS. De conformidad con lo establecido en los artículos 194 a 197 de la Ley 100 de 1993, las Empresas Sociales del Estado, para cumplir con su objeto deben orientarse por los siguientes principios básicos:
1. La eficiencia, definida como la mejor utilización de los recursos, técnicos, materiales, humanos y financieros con el fin de mejorar las condiciones de salud de la población atendida.
2. La calidad, relacionada con la atención efectiva, oportuna, personalizada, humanizada, continua, de acuerdo con estándares aceptados sobre procedimientos científico-técnicos y administrativos y mediante la utilización de la tecnología apropiada, de acuerdo con los requerimientos de los servicios de salud que ofrecen y de las normas vigentes sobre la materia.
(Artículo 3o del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.1.4. OBJETIVOS DE LAS EMPRESAS SOCIALES DEL ESTADO. Son objetivos de las Empresas Sociales del Estado, los siguientes:
a) Producir servicios de salud eficientes y efectivos que cumplan con las normas de calidad establecidas, de acuerdo con la reglamentación que se expida para tal propósito;
b) Prestar los servicios de salud que la población requiera y que la Empresa Social, de acuerdo con su desarrollo y recursos disponibles pueda ofrecer;
c) Garantizar mediante un manejo gerencial adecuado, la rentabilidad social y financiera de la Empresa Social;
d) Ofrecer a las Entidades Promotoras de Salud y demás personas naturales o jurídicas que los demanden, servicios y paquetes de servicios a tarifas competitivas en el mercado;
e) Satisfacer los requerimientos del entorno, adecuando continuamente sus servicios y funcionamiento;
f) Garantizar los mecanismos de participación ciudadana y comunitaria establecidos por la ley y los reglamentos.
(Artículo 4o del Decreto 1876 de 1994)
DE LA ORGANIZACIÓN DE LAS EMPRESAS SOCIALES DEL ESTADO.
ARTÍCULO 2.5.3.8.4.2.1. ORGANIZACIÓN. Sin perjuicio de la autonomía otorgada por la Constitución Política y la ley a las Corporaciones Administrativas para crear o establecer las Empresas Sociales del Estado, estas se organizarán a partir de una estructura básica que incluya tres áreas, así:
a) Dirección. Conformada por la Junta Directiva y el Gerente y tiene a su cargo mantener la unidad de objetivos e intereses de la organización en torno a la Misión y Objetivos institucionales; identificar las necesidades esenciales y las expectativas de los usuarios, determinar los mercados a atender, definir la estrategia del servicio, asignar recursos, adoptar y adaptar normas de eficiencia y calidad controlando su aplicación en la gestión institucional, sin perjuicio de las demás funciones de dirección que exija el normal desenvolvimiento de la entidad;
b) Atención al usuario. Es el conjunto de unidades orgánico-funcionales encargadas de todo el proceso de producción y prestación de Servicios de Salud con sus respectivos procedimientos y actividades, incluyendo la atención administrativa demandada por el usuario. Comprende la definición de políticas institucionales de atención, el tipo de recursos necesarios para el efecto, las formas y características de la atención, y la dirección y prestación del servicio;
c) De logística. Comprende las Unidades Funcionales encargadas de ejecutar, en coordinación con las demás áreas, los procesos de planeación, adquisición, manejo, utilización, optimización y control de los recursos humanos, financieros, físicos y de información necesarios para alcanzar y desarrollar los objetivos de la organización y, realizar el mantenimiento de la planta física y su dotación.
PARÁGRAFO. A partir de la estructura básica, las Empresas Sociales del Estado definirán su estructura organizacional de acuerdo con las necesidades y requerimientos de los servicios que ofrezca cada una de ellas.
(Artículo 5o del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.2.2. DE LA JUNTA DIRECTIVA. La Junta Directiva de las Empresas Sociales del Estado de los órdenes nacional y territorial, estarán integradas de conformidad con lo establecido en el artículo 195 de la Ley 100 de 1993, así: una tercera parte de sus miembros serán representantes del sector político administrativo, otra tercera parte representará al sector científico de la salud y la tercera parte restante será designada por la comunidad.
PARÁGRAFO. La composición de la Junta Directiva de la Empresa Social del Estado Centro Dermatológico Federico Lleras Acosta, se regirá por lo dispuesto en el Decreto 1257 de 1994.
(Artículo 6o del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.2.3. MECANISMO DE CONFORMACIÓN DE LAS JUNTAS DIRECTIVAS PARA LAS EMPRESAS SOCIALES DEL ESTADO DE CARÁCTER TERRITORIAL. Las Juntas Directivas de las Empresas Sociales del Estado tendrán un número mínimo de seis miembros. En este evento, la Junta se conformará de la siguiente manera:
1. El estamento político-administrativo estará representado por el Jefe de la Administración Departamental, Distrital o Local o su delegado y por el Director de Salud de la entidad territorial respectiva o su delegado.
2. Los dos (2) representantes del sector científico de la Salud serán designados así: Uno mediante elección por voto secreto, que se realizará con la participación de todo el personal profesional de la institución, del área de la salud cualquiera que sea su disciplina. El segundo miembro será designado entre los candidatos de las ternas propuestas por cada una de las Asociaciones Científicas de las diferentes profesiones de la Salud que funcionen en el área de influencia geográfica de la Empresa Social del Estado.
Cada Asociación Científica presentará la terna correspondiente al Director Departamental, Distrital o Local de Salud, quien de acuerdo con las calidades científicas y administrativas de los candidatos realizará la selección.
3. Los dos (2) representantes de la comunidad serán designados de la siguiente manera:
Uno (1) de ellos será designado por las Alianzas o Asociaciones de Usuarios legalmente establecidos, mediante convocatoria realizada por parte de la Dirección Departamental, Distrital o Local de Salud.
El segundo representante será designado por los gremios de la producción del área de influencia de la Empresa Social; en caso de existir Cámara de Comercio dentro de la jurisdicción respectiva la Dirección de Salud solicitará la coordinación por parte de esta, para la organización de la elección correspondiente. No obstante, cuando estos no tuvieren presencia en el lugar sede de la Empresa Social del Estado respectiva, corresponderá designar el segundo representante a los Comités de Participación Comunitaria del área de influencia de la Empresa.
PARÁGRAFO 1o. En aquellos sitios dono existan Asociaciones Científicas, el segundo representante del estamento científico de la Salud será seleccionado de terna del personal profesional de la Salud existente en el área de influencia.
Para tal efecto el Gerente de la Empresa Social del Estado convocará a una reunión del personal de Salud que ejerza en la localidad con el fin de conformar la terna que será presentada a la Dirección de Salud correspondiente.
PARÁGRAFO 2o. Cuando el número de miembros de la junta sobrepase de seis, en los estatutos de cada entidad deberá especificarse el mecanismo de elección de los demás representantes, respetando en todo caso lo establecido en el presente artículo y en el 195 de la Ley 100 de 1993.
(Artículo 7o del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.2.4. REQUISITOS PARA LOS MIEMBROS DE LAS JUNTAS DIRECTIVAS. Para poder ser miembro de las Juntas Directivas de las Empresas Sociales de Salud se deben reunir los siguientes requisitos:
1. Los representantes del estamento político-administrativo, cuando no actúe el Ministro de Salud, el Jefe de la entidad territorial o el Director de Salud de la misma, deben:
a) Poseer título universitario;
b) No hallarse incursos en ninguna de las inhabilidades o incompatibilidades contempladas en la ley;
c) Poseer experiencia mínima de dos años en la Administración de Entidades Públicas o privadas en cargos de nivel directivo, asesor o ejecutivo.
2. Los representantes de la comunidad deben:
– Estar vinculados y cumplir funciones específicas de salud en un Comité de Usuarios de Servicios de Salud; acreditar una experiencia de trabajo no inferior un año en un Comité de Usuarios.
– No hallarse incursos en ninguna de las inhabilidades e incompatibilidades contempladas en la ley.
3. Los Representantes del sector científico de la Salud deben:
a) Poseer título profesional en cualquiera de las disciplinas de la Salud, y
b) No hallarse incurso en ninguna de las inhabilidades e incompatibilidades contempladas en la ley.
PARÁGRAFO. La entidad territorial respectiva, a la cual esté adscrita la Empresa Social del Estado, fijará los honorarios por asistencia a cada sesión de la Junta Directiva, para los miembros de la misma que no sean servidores públicos. En ningún caso dichos honorarios podrán ser superior a medio salario mínimo mensual por sesión, sin perjuicio de reconocer en cuenta separada, los gastos de desplazamiento de sus integrantes a que haya lugar.
(Artículo 8o del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.2.5. TÉRMINOS DE LA ACEPTACIÓN. Una vez comunicada por escrito la designación y funciones como miembro de la Junta Directiva, por parte de la Dirección de Salud correspondiente, la persona en quien recaiga el nombramiento, deberá manifestar por escrito su aceptación o declinación dentro de los diez (10) días hábiles siguientes a su notificación.
En caso de aceptación, tomará posesión ante el Ministro de Salud cuando se trate de una Empresa Social del Estado del orden nacional, o ante el Director Departamental, Distrital o Municipal de Salud, quedando consignada tal posesión en el libro de Actas que se llevará para tal efecto. Copia del acta será enviada al Representante Legal de la Empresa Social.
Los miembros de la Junta Directiva de la Empresa Social del Estado respectiva, tendrán un período de tres (3) años en el ejercicio de sus funciones y podrán ser reelegidos.
(Artículo 9o del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.2.6. REUNIONES DE LA JUNTA. Sin perjuicio de lo que se disponga en los estatutos internos y reglamentos de cada entidad, la Junta Directiva se reunirá ordinariamente cada dos (2) meses, y extraordinariamente a solicitud del Presidente de la Junta o del Representante Legal de la Empresa Social, o cuando una tercera parte de sus miembros así lo soliciten.
De cada una de las sesiones de la Junta Directiva se levantará la respectiva acta en el libro que para tal efecto se llevará. El Libro de Actas debe ser registrado ante la autoridad que ejerza las funciones de inspección, vigilancia y control de la Empresa Social del Estado.
PARÁGRAFO. La inasistencia injustificada a tres (3) reuniones consecutivas o cinco (5) reuniones durante el año, será causal de pérdida del carácter del miembro de la Junta Directiva y el Gerente de la Empresa Social solicitará la designación del reemplazo según las normas correspondientes.
(Artículo 10 del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.2.7. FUNCIONES DE LA JUNTA DIRECTIVA. Sin perjuicio de las funciones asignadas a las Juntas Directivas por ley, Decreto, Ordenanza o Acuerdo u otras disposiciones legales, esta tendrá las siguientes:
1. Expedir, adicionar y reformar el Estatuto Interno.
2. Discutir y aprobar los Planes de Desarrollo de la Empresa Social.
3. Aprobar los Planes Operativos Anuales.
4. Analizar y aprobar el proyecto de presupuesto anual, de acuerdo con el Plan de Desarrollo y el Plan Operativo para la vigencia.
5. Aprobar las modificaciones de tarifas y cuotas de recuperación que proponga el Director o Gerente, para ajustarse a las políticas tarifarias establecidas por las autoridades competentes en el Sistema General de Seguridad Social en Salud, en sus distintos órdenes.
6. Aprobar la planta de personal y las modificaciones a la misma, para su posterior adopción por la autoridad competente.
7. Aprobar los Manuales de Funciones y Procedimientos, para su posterior adopción por la autoridad competente.
8. Establecer y modificar el Reglamento Interno de la Empresa Social.
9. Analizar los Informes Financieros y los informes de ejecución presupuestal presentados por el Gerente y emitir concepto sobre los mismos y sugerencias para mejorar el desempeño institucional.
10. Supervisar el cumplimiento de los planes y programas definidos para la Empresa Social.
11. Servir de voceros de la Empresa Social ante las instancias político-administrativas correspondientes y ante los diferentes niveles de Dirección del Sistema de Salud, apoyando la labor del Gerente en este sentido.
12. Asesorar al Gerente en los aspectos que este considere pertinente o en los asuntos que a juicio de la Junta lo ameriten.
13. Diseñar la política, de conformidad con las disposiciones legales, para la suscripción de los Contratos de Integración Docente Asistencial por el Gerente de la Empresa Social.
14. Elaborar terna para la designación del responsable de la Unidad de Control Interno.
15. Fijar honorarios para el Revisor Fiscal.
16. Determinar la estructura orgánica-funcional de la entidad, y someterla para su aprobación ante la autoridad competente.
17. Elaborar terna de candidatos para presentar al Jefe de la respectiva Entidad Territorial para la designación del Director o Gerente.
(Artículo 11 del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.2.8. DE LA DENOMINACIÓN DE LOS ACTOS DE LA JUNTA DIRECTIVA. Los Actos de la Junta Directiva se denominarán acuerdos, se numerarán sucesivamente con indicaciones del día, mes y año en que se expidan y serán suscritos por el Presidente y Secretario de la misma. De los Acuerdos se deberá llevar un archivo consecutivo.
(Artículo 12 del Decreto 1876 de 1994)
RÉGIMEN JURÍDICO.
ARTÍCULO 2.5.3.8.4.3.1. RÉGIMEN JURÍDICO DE LOS ACTOS. Las Empresas Sociales del Estado estarán sujetas al régimen jurídico propio de las personas de derecho público, con las excepciones que consagren las disposiciones legales.
(Artículo 15 del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.3.2. RÉGIMEN JURÍDICO DE LOS CONTRATOS. A partir de la fecha de creación de una Empresa Social del Estado, se aplicará en materia de contratación las normas del Derecho Privado, sujetándose a la jurisdicción ordinaria conforme a las normas sobre la materia. Sin embargo, de conformidad con lo establecido en el numeral 6 del artículo 195 de la Ley 100 de 1993. Las Empresas Sociales del Estado podrán discrecionalmente utilizar las cláusulas exorbitantes previstas en el estatuto general de contratación de la administración pública.
PARÁGRAFO. En el evento en que se encuentren contratos en ejecución en el momento de transformación de una entidad en Empresa Social del Estado, estos continuarán rigiéndose hasta su terminación, por las normas vigentes en el momento de su celebración.
(Artículo 16 del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.3.3. RÉGIMEN DE PERSONAL. Las personas que se vinculen a una Empresa Social del Estado tendrán el carácter de empleados públicos o trabajadores oficiales, en los términos establecidos en la normatividad vigente.
(Artículo 17 del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.3.4. RÉGIMEN PRESUPUESTAL. De conformidad con lo establecido en el numeral 7 del artículo 195 de la Ley 100 de 1993, el régimen presupuestal será el que se prevea en la ley orgánica de presupuesto, de forma tal que se adopte un régimen con base en un sistema de anticipos y reembolsos contra prestación de servicios, y se proceda a la sustitución progresiva del sistema de subsidios de oferta por el de subsidios a la demanda, conforme a la reglamentación que al efecto se expida.
(Artículo 18 del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.3.5. ASOCIACIÓN DE EMPRESAS SOCIALES DEL ESTADO. Conforme a la ley que las autorice o a los actos de las corporaciones administrativas de las entidades territoriales, las Empresas Sociales del Estado podrán asociarse con el fin de:
1. Contratar la compra de insumos y servicios.
2. Vender servicios o paquetes de servicios de salud, y
3. Conformar o hacer parte de Entidades Promotoras de Salud.
(Artículo 19 del Decreto 1876 de 1994)
VIGILANCIA Y CONTROL.
ARTÍCULO 2.5.3.8.4.4.1. DE LA AUTONOMÍA Y DE LA TUTELA ADMINISTRATIVA. La autonomía administrativa y financiera de las Empresas Sociales del Estado se ejercerá conforme a las normas que las rigen. La tutela gubernamental a que están sometidas tiene por objeto el control de sus actividades y la coordinación de estas con la política general del Gobierno en los niveles Nacional, Departamental, Distrital y Municipal y particular del sector.
PARÁGRAFO. Las Empresas Sociales del Estado estarán adscritas a la Dirección Nacional, Departamental, Distrital o Municipal correspondiente, de acuerdo con su naturaleza, dependencia territorial y reglamentación vigente sobre la materia.
(Artículo 20 del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.4.2. CONTROL INTERNO. Toda Empresa Social del Estado deberá organizar el Sistema de Control Interno y su ejercicio, de conformidad con la Ley 87 de 1993.
(Artículo 21 del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.4.3. REVISOR FISCAL. De conformidad con lo establecido en las normas vigentes toda Empresa Social del Estado cuyo presupuesto anual sea igual o superior a diez mil (10.000) salarios mínimos mensuales, deberá contar con un Revisor Fiscal independiente, designado por la Junta Directiva a la cual reporta.
La función del Revisor Fiscal se cumplirá sin menos cabo de las funciones de Control Fiscal por parte de los Organismos competentes, señaladas en la ley y los reglamentos.
(Artículo 22 del Decreto 1876 de 1994)
OTRAS DISPOSICIONES SOBRE EMPRESAS SOCIALES DEL ESTADO.
ARTÍCULO 2.5.3.8.4.5.1. PLAN DE SEGURIDAD INTEGRAL HOSPITALARIA. Las Empresas Sociales del Estado deben elaborar un Plan de Seguridad Integral Hospitalaria que garantice la prestación de los servicios de Salud en caso de situaciones de emergencia y desastre, de acuerdo con la normatividad existente sobre la materia.
(Artículo 23 del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.5.2. PLAN DE DESARROLLO. Las Empresas Sociales del Estado deberán elaborar anualmente un Plan de Desarrollo, de conformidad con la ley y los reglamentos.
(Artículo 24 del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.5.3. MANUALES TÉCNICOS DE ORGANIZACIÓN. El Ministerio de Salud y Protección Social expedirá los manuales técnicos que faciliten y orienten la adecuación de los actuales hospitales a la organización propuesta para las Empresas Sociales del Estado.
(Artículo 26 del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.5.4. ASESORÍA. El Ministerio de Salud y Protección Social desarrollará programas especiales de asesoría y mejoramiento de la gestión para la modernización de las instituciones prestadoras de servicios y en especial, para la transformación y funcionamiento de las entidades convertidas en Empresas Sociales del Estado.
(Artículo 27 del Decreto 1876 de 1994)
ARTÍCULO 2.5.3.8.4.5.5. ESCALAS SALARIALES. Las Empresas Sociales del Estado adoptarán, previo cumplimiento de los requisitos legales, las escalas salariales y los estímulos no salariales que para el sector expida la autoridad competente.
PARÁGRAFO. Los gerentes de las Empresas Sociales del Estado se regirán en materia salarial por el régimen especial que para el efecto expida el Gobierno nacional, teniendo en cuenta el nivel de complejidad y el presupuesto de la respectiva Empresa Social.
(Artículo 28 del Decreto 1876 de 1994)
NOMBRAMIENTO DE GERENTES DE EMPRESAS SOCIALES DEL ESTADO.
ARTÍCULO 2.5.3.8.5.1. EVALUACIÓN DE COMPETENCIAS. <Artículo modificado por el artículo 1 del Decreto 1427 de 2016. El nuevo texto es el siguiente:> Corresponde al Presidente de la República, a los gobernadores y a los alcaldes como autoridades nominadoras del orden nacional, departamental y municipal, respectivamente, evaluar, a través de pruebas escritas, las competencias señaladas por el Departamento Administrativo de la Función Pública, para ocupar el empleo de director o gerente de las Empresas Sociales del Estado.
ARTÍCULO 2.5.3.8.5.2. DELEGACIÓN DE LA EVALUACIÓN DE LOS ASPIRANTES PARA OCUPAR EL EMPLEO DE DIRECTOR O GERENTE DE LAS EMPRESAS SOCIALES DEL ESTADO DEL ORDEN NACIONAL. <Artículo modificado por el artículo 1 del Decreto 1427 de 2016. El nuevo texto es el siguiente:> Deléguese en el Departamento Administrativo de la Función Pública la evaluación del aspirante o aspirantes para ocupar el empleo de director o gerente de las Empresas Sociales del Estado del nivel nacional a ser nombrado por el Presidente de la República. Una vez adelantada la evaluación, el Director del Departamento Administrativo de la Función Pública informará al Presidente de la República si el aspirante cumple o no con las competencias requeridas, de lo cual se dejará evidencia.
ARTÍCULO 2.5.3.8.5.3. EVALUACIÓN DE LAS COMPETENCIAS PARA OCUPAR EL EMPLEO DE DIRECTOR O GERENTE DE LAS EMPRESAS SOCIALES DEL ESTADO DEL NIVEL TERRITORIAL. <Artículo modificado por el artículo 1 del Decreto 1427 de 2016. El nuevo texto es el siguiente:> Las competencias del aspirante o aspirantes a ocupar el cargo de director o gerente de las Empresas Sociales del Estado del orden departamental, distrital o municipal, señaladas por el Departamento Administrativo de la Función Pública, serán evaluadas por el gobernador o el alcalde, de lo cual se dejará evidencia.
ARTÍCULO 2.5.3.8.5.4. APOYO DE LA FUNCIÓN PÚBLICA EN LA EVALUACIÓN DE COMPETENCIAS. <Artículo modificado por el artículo 1 del Decreto 1427 de 2016. El nuevo texto es el siguiente:> El Departamento Administrativo de la Función Pública (DAFP) adelantará de manera gratuita, cuando el respectivo nominador así se lo solicite, la evaluación de las competencias del aspirante o aspirantes a ocupar el cargo de director o gerente de las Empresas Sociales del Estado del nivel departamental, distrital o municipal.
Cuando la Función Pública adelante el proceso de evaluación de las competencias indicará al gobernador o alcalde si el aspirante cumple o no con las competencias requeridas y dejará evidencia en el respectivo informe.
ARTÍCULO 2.5.3.8.5.5. NOMBRAMIENTO. <Artículo modificado por el artículo 1 del Decreto 1427 de 2016. El nuevo texto es el siguiente:> El nombramiento del gerente o director de la Empresa Social del Estado del orden nacional, departamental o municipal, recaerá en quien acredite los requisitos exigidos para el desempeño del cargo y demuestre las competencias requeridas.
ARTÍCULO 2.5.3.8.5.6. TRANSITORIO. <Artículo modificado por el artículo 1 del Decreto 1427 de 2016. El nuevo texto es el siguiente:> Los procesos de concurso de gerentes o directores de las Empresas Sociales del Estado (ESE) que se encuentren en etapa de convocatoria abierta o en cualquiera de las etapas subsiguientes al momento de la entrada en vigencia de la Ley 1797 de 2016, continuarán hasta su culminación, en los términos legales allí definidos y conforme las normas que le dieron origen, salvo los eventos de declaratoria de desierta o de no integración de la terna, casos en los cuales se dará aplicación al inciso primero del artículo 20 de la Ley 1797 de 2016 y a lo dispuesto en la presente sección.
CONFORMACIÓN DE LA JUNTA DIRECTIVA DE LAS EMPRESAS SOCIALES DEL ESTADO DE NIVEL TERRITORIAL.
ARTÍCULO 2.5.3.8.7.1. OBJETO. El presente decreto tiene por objeto establecer disposiciones en relación con la conformación de la Junta Directiva de las Empresas Sociales del Estado de nivel territorial (municipal, departamental o distrital) de primer nivel de atención, regular la elección y requisitos del representante de los empleados públicos del área administrativa de dichas empresas, precisar la norma aplicable a la Junta Directiva de las Empresas Sociales del Estado de segundo y tercer nivel de atención, y modificar el procedimiento para la conformación de las ternas para la designación de Gerente de Empresas Sociales del Estado, establecido en el artículo 2.5.3.8.6.4 del presente decreto.
(Artículo 1o del Decreto 2993 de 2011)
ARTÍCULO 2.5.3.8.7.2. EMPRESAS SOCIALES DEL ESTADO DE NIVEL TERRITORIAL DE PRIMER NIVEL DE ATENCIÓN CON CONVENIOS O PLANES DE DESEMPEÑO. El gobernador del departamento o su delegado será miembro, con voz y voto, de la Junta Directiva de las Empresas Sociales del Estado de nivel municipal que hagan parte de convenios o planes de desempeño suscritos o que se llegaren a suscribir entre el departamento y la Nación, mientras los mismos estén vigentes.
(Artículo 3o del Decreto 2993 de 2011)
ARTÍCULO 2.5.3.8.7.3. JUNTAS DIRECTIVAS DE LAS EMPRESAS SOCIALES DEL ESTADO DE NIVEL TERRITORIAL DE PRIMER NIVEL DE ATENCIÓN CONFORMADAS POR VARIAS ENTIDADES TERRITORIALES. El jefe de la administración departamental y/o jefe de la administración distrital y/o el jefe de la administración municipal, o los jefes de las respectivas administraciones municipales que en cumplimiento del parágrafo 2 del artículo 2.5.3.8.4.2.3 del presente decreto y conforme a los estatutos, hagan parte de la Junta Directiva de las Empresas Sociales del Estado de nivel territorial conformadas por la asociación de varias entidades territoriales, continuarán siendo miembros de las mismas con voz y voto.
Elección del representante de los empleados públicos del área administrativa ante la Junta Directiva de las Empresas Sociales del Estado de nivel territorial (municipal, departamental o distrital) de primer nivel de atención.
(Artículo 4o del Decreto 2993 de 2011)
ARTÍCULO 2.5.3.8.7.4. ELECCIÓN DEL REPRESENTANTE DE LOS EMPLEADOS PÚBLICOS DEL ÁREA ADMINISTRATIVA. Podrán elegir y ser elegidos para ser representantes de los profesionales del área administrativa, todos los profesionales que estén posesionados en la entidad en un cargo del nivel directivo, asesor o profesional y posean título profesional en un área del conocimiento diferente a las ciencias de la salud.
De no existir profesionales del área administrativa, podrán elegir y ser elegidos para ser representantes de los técnicos o tecnólogos del área administrativa, todos los técnicos o tecnólogos que estén posesionados en la entidad en un cargo del nivel técnico o asistencial y posean título de técnico o tecnólogo en un área del conocimiento diferente a las ciencias de la salud.
PARÁGRAFO. Cuando en la Empresa Social del Estado solo exista un empleado público profesional del área administrativa, situación que debe ser certificada por el jefe de recursos humanos o quien haga sus veces, recaerá en este la representación de los empleados públicos del área administrativa en la Junta Directiva de la institución, lo cual le será informado por el gerente de la entidad. El mencionado funcionario, dentro de los diez (10) días siguientes, manifestará por escrito la aceptación o no, la cual debe ser presentada ante la Gerencia de la entidad.
En el evento en que no acepte, o no manifieste por escrito su voluntad dentro del término indicado, la elección se efectuará entre los empleados públicos del área administrativa que acrediten formación de técnico o tecnólogo; si solo existe un empleado público con formación de técnico o tecnólogo, lo cual deberá ser certificado por el jefe de recursos humanos o quien haga sus veces, recaerá en este la representación de los empleados públicos en la Junta Directiva de la institución, lo cual le será informado por el Gerente de la entidad. El mencionado funcionario, dentro de los diez (10) días siguientes, manifestará por escrito la aceptación o no, la cual debe ser presentada ante la Gerencia de la entidad.
(Artículo 5o del Decreto 2993 de 2011)
ARTÍCULO 2.5.3.8.7.5. PERÍODO DE LOS MIEMBROS DE LA JUNTA DIRECTIVA DE LAS EMPRESAS SOCIALES DEL ESTADO DE NIVEL TERRITORIAL DE PRIMER NIVEL DE ATENCIÓN UBICADOS EN MUNICIPIOS DE SEXTA (6ª) CATEGORÍA. El período de los representantes de los usuarios y de los servidores públicos en la Junta Directiva de las Empresas Sociales del Estado de nivel territorial (municipal, departamental o distrital) de primer nivel de atención, ubicadas en municipios de sexta (6ª) categoría, será de cuatro (4) años.
(Artículo 6o del Decreto 2993 de 2011)
ARTÍCULO 2.5.3.8.7.6. PERÍODO DE LOS MIEMBROS DE LA JUNTA DIRECTIVA DE LAS EMPRESAS SOCIALES DEL ESTADO DE NIVEL TERRITORIAL (MUNICIPAL, DEPARTAMENTAL O DISTRITAL) DE PRIMER NIVEL DE ATENCIÓN UBICADOS EN MUNICIPIOS DIFERENTES A SEXTA (6ª) CATEGORÍA. El período de los representantes de los usuarios y de los servidores públicos en la junta directiva de las Empresas Sociales del Estado de nivel territorial (municipal, departamental o distrital) de primer nivel de atención ubicadas en los municipios diferentes a los de sexta categoría, será de dos (2) años.
(Artículo 7o del Decreto 2993 de 2011)
ARTÍCULO 2.5.3.8.7.7. REQUISITOS PARA SER MIEMBRO DE LA JUNTA DIRECTIVA DE LAS EMPRESAS SOCIALES DEL ESTADO DE NIVEL TERRITORIAL (MUNICIPAL, DEPARTAMENTAL O DISTRITAL) DE PRIMER NIVEL DE ATENCIÓN. Para ser miembro de la Junta Directiva de las Empresas Sociales del Estado de nivel territorial (municipal, departamental o distrital) de primer nivel de atención se deberán acreditar los requisitos establecidos en el artículo 2.5.3.8.4.2.4 del presente decreto.
El representante de los empleados públicos del área administrativa deberá cumplir los siguientes requisitos:
1. Poseer título profesional en un área del conocimiento diferente a las ciencias de la salud; en el evento que el representante sea un técnico o tecnólogo deberá poseer certificado o título que lo acredite como tal en un área del conocimiento diferente a las ciencias de la salud.
2. No hallarse incurso en ninguna de las inhabilidades e incompatibilidades contempladas en la ley.
(Artículo 8o del Decreto 2993 de 2011)
ARTÍCULO 2.5.3.8.7.8. CONFORMACIÓN, PERÍODO Y REQUISITOS DE LA JUNTA DIRECTIVA DE LAS EMPRESAS SOCIALES DEL ESTADO DE SEGUNDO Y TERCER NIVEL DE ATENCIÓN. La conformación, elección, período y requisitos de los miembros de la Junta Directiva de las Empresas Sociales del Estado de segundo y tercer nivel de atención de nivel territorial, continuará rigiéndose por lo previsto en los artículos 2.5.3.8.4.1.1 a 2.5.3.8.4.5.5 y en los artículos 2.10.1.1.1 a 2.10.1.1.23 del presente decreto o las normas que los modifiquen, adicionen o sustituyan.
(Artículo 9o del Decreto 2993 de 2011)
ARTÍCULO 2.5.3.8.7.9. PARTICIPACIÓN PARA ELEGIR Y SER ELEGIDO. En el proceso de elección de los representantes de los empleados públicos del área administrativa y asistencial ante la Junta Directiva de una Empresa Social del Estado, solo podrá participar, en cada caso, para elegir y ser elegido, el personal de planta de la entidad.
(Artículo 10 del Decreto 2993 de 2011)
ARTÍCULO 2.5.3.8.7.10. SERVIDORES PÚBLICOS MIEMBROS DE JUNTAS DIRECTIVAS DE LAS EMPRESAS SOCIALES DEL ESTADO. Los servidores públicos que sean miembros de Juntas Directivas de Empresas Sociales del Estado, en razón a su cargo, integrarán las mismas, mientras estén desempeñando dicho cargo.
(Artículo 11 del Decreto 2993 de 2011)
INSTITUCIONES DEL SUBSECTOR PRIVADO DEL SECTOR SALUD.
ARTÍCULO 2.5.3.9.1. DEL SUBSECTOR PRIVADO DEL SECTOR SALUD EN EL NIVEL LOCAL. El subsector privado del sector salud en el nivel local estará conformado por:
1. Las fundaciones o instituciones de utilidad común y las asociaciones o corporaciones sin ánimo de lucro o las dependencias de estas, que presten servicios de salud del primer nivel de atención, en la jurisdicción municipal, distrital y metropolitana.
2. Las fundaciones o instituciones de utilidad común y las asociaciones o corporaciones sin ánimo de lucro o las dependencias de estas, que presten servicios de salud en el segundo y tercer nivel de atención, en la Jurisdicción distrital o metropolitana.
3. las fundaciones o instituciones de utilidad común y las asociaciones o corporaciones sin ánimo de lucro o las dependencias de estas, que presten servicios de salud no hospitalarios en la Jurisdicción municipal distrital o metropolitana.
4. Las personas naturales o jurídicas privadas con ánimo de lucro, o sus dependencias, que presten servicios de salud en la jurisdicción municipal, distrital o metropolitana.
(Artículo 1o del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.2. DEL SUBSECTOR PRIVADO DEL SECTOR SALUD EN EL NIVEL SECCIONAL. El subsector privado del sector salud en el nivel seccional estará conformado por:
1. Las fundaciones o instituciones de utilidad común y las asociaciones o corporaciones sin ánimo de lucro, o las dependencias de estas, que presten servicios de salud en el segundo y tercer nivel de atención en la jurisdicción departamental, intendencial o comisarial.
2. Las fundaciones o instituciones de utilidad común y las asociaciones o corporaciones sin ánimo de lucro, o las dependencias de estas, que presten servicios de salud no hospitalarios en la Jurisdicción departamental, intendencial o comisarial.
3. Las personas naturales o jurídicas privadas con ánimo de lucro, o sus dependencias, que presten servicios de salud en atención a las personas y atención al ambiente en la jurisdicción departamental, intendencial o comisarial.
(Artículo 2o del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.3. DEL SUBSECTOR PRIVADO DEL SECTOR SALUD EN EL NIVEL NACIONAL. El subsector privado del sector salud en el nivel nacional estará conformado por las fundaciones o instituciones de utilidad común, asociaciones o corporaciones sin ánimo de lucro y personas naturales o jurídicas privados con ánimo de lucro, que presten servicios de salud en más de un departamento, intendencia o comisaria, o en todo el territorio nacional.
(Artículo 3o del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.4. DE LAS NORMAS OBLIGATORIAS. Las normas científicas, las de orden público sanitario, las que impliquen el ejercicio de deberes y derechos y las de vigilancia, prevención y control del servicio público de salud, son de obligatorio cumplimiento para las instituciones del subsector privado a que se refieren los artículos anteriores.
(Artículo 4o del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.5. DE LAS NORMAS CONVENCIONALES. Las normas de carácter administrativo no son de obligatorio cumplimiento para las instituciones del subsector privado, pero pueden ser acogidas convencionalmente por estas.
(Artículo 5o del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.6. DE LAS FUNDACIONES O INSTITUCIONES DE UTILIDAD COMÚN. Las fundaciones o instituciones de utilidad común, esto es, las personas jurídicos surgidas por la exclusiva iniciativa privada mediante la destinación de un patrimonio, forman parte del subsector privado del sector salud cuando se dediquen a la atención, sin ánimo de lucro, de servicios de salud en los procesos de fomento, prevención, tratamiento y rehabilitación a la comunidad en general, conforme a la voluntad de los fundadores.
(Artículo 13 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.7. DE LAS ASOCIACIONES O CORPORACIONES SIN ÁNIMO DE LUCRO. Las asociaciones o corporaciones sin ánimo de lucro, esto es, las personar; jurídicas surgidas mediante la unión, permanente y estable de personas naturales o jurídicas sea o no que se afecte un patrimonio, forman parte del subsector privado del sector salud cuando se dediquen a la atención, sin ánimo de lucro, de servicios de salud en los procesos de fomento, prevención, tratamiento y rehabilitación a la comunidad en general.
(Artículo 14 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.8. DE LAS INSTITUCIONES DE ORIGEN CANÓNICO. Para efectos del presente Capítulo, son instituciones de origen canónico dedicadas a salud. Las fundaciones o instituciones de utilidad común y las asociaciones o corporaciones sin ánimo de lucro, a las cuales las autoridades eclesiásticas competentes les hayan otorgado y otorguen personería jurídica y que se rigen en su organización y funcionamiento por el Derecho Canónico.
(Artículo 15 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.9. DE LAS CORPORACIONES Y FUNDACIONES DE PARTICIPACIÓN MIXTA. Para efectos de lo dispuesto en los artículos anteriores son asociaciones o corporaciones y fundaciones o instituciones de utilidad común de participación mixta las personas jurídicas surgidas para atender sin ánimo de lucro servicios de salud en los procesos de fomento, prevención, tratamiento y rehabilitación a la comunidad en general con recursos o participación de personas de derecho público y personas jurídicas o naturales privadas o particulares.
(Artículo 16 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.10. DE LA VIGILANCIA Y CONTROL. Las fundaciones o instituciones de utilidad común y las asociaciones o corporaciones sin ánimo de lucro, a que se refieren los artículos 2.5.3.9.1 a 2.5.3.9.5 del presente decreto, están sometidas a la inspección y vigilancia del Gobierno nacional Ministerio de Salud y Protección Social y demás autoridades en los términos de la Constitución Política, las leyes y el presente Capítulo, con el fin de asegurar la observancia de las disposiciones legales y reglamentarias, de carácter científico y técnico, que regulan la prestación del servicio público de salud y el cumplimiento de las finalidades propias, conforme a los correspondientes actos constitutivos y estatutarios.
(Artículo 6o del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.11. DE LA VIGILANCIA SOBRE LAS INSTITUCIONES DE UTILIDAD COMÚN O FUNDACIONES. Además de las finalidades señaladas en el artículo anterior, la inspección y vigilancia sobre las fundaciones o instituciones de utilidad común dedicadas a la prestación de servicios de salud, se dirigirá a garantizar que sus rentas se conserven y sean debidamente aplicadas y que en todo lo esencial se cumpla con la voluntad del fundador o fundadores.
(Artículo 7o del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.12. DE LA VIGILANCIA SOBRE LAS ENTIDADES CON ÁNIMO DE LUCRO. La inspección y vigilancia sobre las entidades con ánimo de lucro dedicadas a la prestación de servicios de salud, será ejercida por la dirección nacional, seccional o local del sistema de salud de conformidad con el área de influencia de la respectiva entidad y conforme a lo dispuesto en los artículos 2.5.3.9.4 y 2.5.3.9.5 del presente decreto.
(Artículo 8o del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.13. DEL CONTROL Y LA VIGILANCIA SOBRE LAS ENTIDADES QUE RECIBAN RECURSOS DE ORIGEN PÚBLICO. El control sobre la aplicación y utilización de los recursos de origen público que a cualquier título reciban las entidades e instituciones del subsector privado que presten servicios de salud, se ejercerá en los términos de los contratos que para tal efecto deben suscribirse de conformidad con lo dispuesto en las normas vigentes. La inspección y vigilancia a que se refieren los artículos anteriores abarcará también el cumplimiento de las normas administrativas del sistema de salud convencionalmente adoptadas.
(Artículo 9o del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.14. DE LA PROHIBICIÓN DE OFRECER SERVICIOS. Ninguna institución del subsector privado del sector salud, puede ofrecer servicios sin antes haber obtenido el reconocimiento de personería jurídica y la autorización sanitaria de funcionamiento, en el caso en que esta última sea requerida, conforme a lo previsto en la Resolución 2810 de 1986, expedida por el Ministerio de Salud y Protección Social o en las normas legales que la modifiquen o sustituyan.
(Artículo 10 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.15. DE LA COMPETENCIA EN EL NIVEL NACIONAL. La función de reconocer personería jurídica a las fundaciones o instituciones de utilidad común y asociaciones o corporaciones sin ánimo de lucro que tengan por finalidad el fomento, prevención, tratamiento y rehabilitación de la salud, dentro de la jurisdicción de más de un departamento o en todo el territorio nacional, corresponde al Ministro de Salud y Protección Social.
(Artículo 18 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.16. COMPETENCIA EN LAS DIRECCIONES DEPARTAMENTALES. La función de reconocer personería jurídica a las fundaciones o instituciones de utilidad común y asociaciones o corporaciones sin ánimo de lucro y el reconocimiento civil de las instituciones creadas por la iglesia católica o de cualquier confesión religiosa que tengan por finalidad el fomento, la prevención, tratamiento y rehabilitación de la salud, dentro de la jurisdicción de un departamento o del Distrito Capital de Bogotá, corresponde al respectivo Gobernador a través del Organismo de Dirección Seccional de Salud y al Alcalde Mayor de Bogotá, D. C., a través del Organismo Distrital de Salud de Bogotá, D. C.
PARÁGRAFO. La vigilancia y control de las instituciones de que trata el presente artículo, serán ejercidas por las Direcciones Departamentales de Salud y la Dirección Distrital de Salud del Distrito Capital.
(Artículo 19 del Decreto 1088 de 1991 subrogado por el artículo 1o del Decreto 996 de 2001)
ARTÍCULO 2.5.3.9.17. DE LAS CONDICIONES PARA EL RECONOCIMIENTO DE PERSONERÍA JURÍDICA. Es condición esencial para el reconocimiento de personería jurídica a las fundaciones o instituciones de utilidad común y a las asociaciones o corporaciones sin ánimo de lucro, cuyo objeto sea la prestación del servicio de salud, que las entidades que se pretendan organizar, reúnan las condiciones de calidad tecnológica y científica para la prestación del servicio, de suficiencia patrimonial y de capacidad técnicoadministrativa, previstas en la ley y en este Capítulo.
(Artículo 20 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.18. DE LA CAPACIDAD TÉCNICOADMINISTRATIVA. La capacidad técnicoadministrativa deberá apreciarse por la autoridad competente, en cada caso, con base en el estudio de factibilidad de que trata el presente Capítulo y teniendo en cuenta los recursos humanos instrumentos, equipos y la organización administrativa de la entidad, conforme a los objetivos específicos de la institución.
(Artículo 21 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.19. DE LA SUFICIENCIA PATRIMONIAL. La suficiencia patrimonial deberá apreciarse por la autoridad competente, en cada caso, en función de las características institucionales y de las particularidades de la actividad que constituya el objeto específico de la fundación o asociación que se pretenda establecer. Con tal fin se deberá acreditar:
1. La naturaleza y cuantía de los recursos iniciales.
2. Un estimativo del monto de los recursos anuales, para los dos primeros períodos, con base en los rendimientos de bienes propios, en bienes y rentas de otros orígenes y en los ingresos provenientes de los servicios que en cumplimiento de su objeto preste la institución.
3. La incidencia de las actividades que se propone adelantar dada su zona de influencia, en los planes y programas adoptados por la correspondiente dirección del sistema de salud, con el fin de establecer la posibilidad de apoyo estatal a través de los contratos.
(Artículo 22 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.20. DE LA CALIDAD TECNOLÓGICA Y CIENTÍFICA. La calidad tecnológica y científica deberá apreciarse por la autoridad competente, en cada caso, teniendo en cuenta las normas de carácter tecnológico y científico que de manera específica regule la clase de servicios a prestar por la institución.
(Artículo 23 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.21. DE LA SOLICITUD. La solicitud de reconocimiento de personería jurídica se presentará ante la autoridad competente, acompañada de los siguientes documentos:
1. Acta de constitución.
2. Estatutos de la institución.
3. Estudios de factibilidad, para las instituciones que presten el servicio público de salud, con el fin de establecer el cumplimiento de las condiciones de calidad tecnológica y científica para la atención médica, de suficiencia patrimonial y de capacidad técnicoadministrativa.
4. Los documentos que acrediten la efectividad y seriedad de los aportes de los fundadores, lo cual será obligatorio para la creación de las fundaciones o instituciones de utilidad común y para las asociaciones o corporaciones sin ánimo de lucro, cuando los miembros fundadores o participantes voluntariamente hagan aportes.
(Artículo 24 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.22. REQUISITOS. Para efectos del reconocimiento civil, las instituciones creadas por la Iglesia Católica o por cualquier otra confesión religiosa que tengan por finalidad el fomento, la prevención, tratamiento y rehabilitación de la salud, deberán presentar solicitud escrita dirigida a las autoridades competentes señaladas en el artículo anterior según corresponda, adjuntando la siguiente documentación:
1. Copia del reconocimiento de personería jurídica expedida por la autoridad correspondiente.
2. Copia de los estatutos vigentes.
3. Estudio de factibilidad de acuerdo con el artículo 2.5.3.9.25 del presente decreto y demás disposiciones que lo reglamenten o adicionen.
(Artículo 2o del Decreto 996 de 2001)
ARTÍCULO 2.5.3.9.23. DE LA VERIFICACIÓN. Las autoridades competentes para el reconocimiento de personería jurídica a las instituciones sin ánimo de lucro, deberán verificar los siguientes aspectos:
1. Que los fines y la organización respectiva no sean contrarios a la moral, a las buenas costumbres ni a la ley.
2. Que la fundación o institución de utilidad común y la asociación o corporación reúna los requisitos legales para el reconocimiento de la personería jurídica.
3. Que los estatutos de la institución se someten a las normas del sistema de salud, en cuanto a la prestación del servicio de conformidad con las Leyes 9ª de 1979, 10 de 1990 y demás normas legales sobre la materia.
(Artículo 25 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.24. DE LOS PRINCIPIOS GENERALES DE LOS ESTATUTOS. Las instituciones sin ánimo de lucro, deberán observar en sus estatutos los siguientes principios generales:
1. Los órganos de dirección administrativa, científica y financiera de las instituciones, deberán ser distintos e independientes de los órganos de las entidades o personas jurídicas participantes en la creación.
2. Se deben establecer claros mecanismos de designación y remoción de los directivos de la institución.
3. El director, gerente o quien haga sus veces, podrá actuar con voz y voto en el órgano máximo de dirección de la institución, pero no podrá participar en la elección o designación de los integrantes del organismo u organismos que estatutariamente deba escoger al titular de ese cargo.
4. La calidad de fundador o miembro de los órganos de dirección, no confiere derecho alguno a derivar beneficios económicos que afecten el patrimonio o las rentas de la institución.
5. Prohibición de destinar total o parcialmente los bienes de la institución, a fines distintos a los autorizados por las normas estatutarias, sin perjuicio de utilizarlos de acuerdo con la ley y los reglamentas para acrecentar el patrimonio y rentas, con miras a un mejor logro de sus objetivos.
6. Prohibición de transferir a cualquier título los derechos que se hubieren consagrado a favor de la fundación, salvo que favorezcan los objetivos de la misma y previa autorización de las autoridades encargadas de la inspección y vigilancia.
(Artículo 26 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.25. DEL ESTUDIO DE FACTIBILIDAD. El estudio de factibilidad, para la obtención de personería Jurídica de las instituciones sin ánimo de lucro que presten servicios de salud deberá contemplar como mínimo los siguientes aspectos:
1. La identificación de la sede en donde funcionará la entidad.
2. Marco de referencia conceptual, en el que se tengan en cuenta los principios generales consagrados en las normas vigentes el presente Capítulo y demás normas reglamentarias.
3. Un análisis de las características ambientales biológicas, sociales, culturales y económicas de la región a la cual la institución pretende servir, tomando en consideración las necesidades de salud de la comunidad según el diagnóstico de la región.
4. Capacidad de la institución para disponer de personal directivo, administrativo, financiero y científico idóneo, con dedicación específica y suficiente para el desarrollo de los programas propuestos.
5. Recursos físicos y financieros con los cuales se cuenta para la ejecución del proyecto, con indicación de las fuentes, destino y uso de los mismos y de los plazos para su recaudo.
6. Plan de ejecución del proyecto, para el primer año.
(Artículo 27 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.26. DE LA VERIFICACIÓN DEL ESTUDIO DE FACTIBILIDAD. Corresponde a la autoridad competente para el reconocimiento de la personería jurídica, aprobar o rechazar el estudio de factibilidad presentado, de conformidad con el cumplimiento o no de las exigencias a que se refiere el artículo anterior.
(Artículo 28 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.27. DE LA SUSTENTACIÓN DEL ESTUDIO DE FACTIBILIDAD. Las personas interesadas en el reconocimiento de personería jurídica, deberán sustentar de manera directa ante la autoridad competente el estudio de factibilidad realizado.
(Artículo 29 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.28. DE LA EFECTIVIDAD DE LOS APORTES. La efectividad de los aportes en dinero y bienes muebles se acreditará mediante acta de recibo suscrita por quienes hayan sido designados para ejercer las funciones de representante legal y revisor fiscal de la entidad, surtida ante notario.
El acta de recibo de los bienes muebles, deberá indicar o contener las especificaciones de los mismos y el valor que se les asigna.
Los aportes en dinero efectivo deberán consignarse en institución financiera o créditicia sujeta a la inspección y vigilancia de la Superintendencia Financiera debiéndose adjuntar el comprobante de consignación a los documentos exigidos para el reconocimiento de personería jurídica.
(Artículo 30 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.29. DE LOS APORTES DE DERECHOS REALES. La seriedad de los aportes consistente en la titularidad de bienes inmuebles y otros derechos reales, se acreditara con la correspondiente promesa de transferencia de la titularidad, condicionada únicamente al reconocimiento de personería jurídica, la cual deberá autenticarse ante notario y cumplir los requisitos exigidos por el Código Civil y demás normas legales.
(Artículo 31 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.30. DEL TÉRMINO PARA LA PRESENTACIÓN DE LA ESCRITURA PÚBLICA. El representante legal de la institución deberá presentar ante la autoridad competente, dentro de los dos (2) meses siguientes a la fecha de ejecutoria del acto administrativo mediante el cual se hizo el reconocimiento de personería jurídica, copia auténtica de la escritura pública de transferencia de los bienes inmuebles y demás derechos reales, con la constancia de registro.
(Artículo 32 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.31. DEL COSTO DE LOS TRÁMITES. Corresponde al Ministerio de Salud y Protección Social mediante resolución motivada, fijar anualmente el valor que se cobrará por los trámites que conlleve el reconocimiento de personería jurídica.
(Artículo 33 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.32. DE LA COMPETENCIA PARA EL RECONOCIMIENTO CIVIL DE LAS INSTITUCIONES CREADAS POR LA IGLESIA CATÓLICA. Corresponde exclusivamente al Ministerio de Salud y Protección Social resolver acerca de las solicitudes de reconocimiento civil de las instituciones del subsector privado, creadas por la Iglesia Católica, previa demostración de su existencia canónica.
Para este efecto se adjuntará a la solicitud, de conformidad con el concordato celebrado con la Santa Sede, copia autentica de la disposición eclesiástica por la cual se creó la institución.
(Artículo 34 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.33. DE LA COMPETENCIA PARA LA APROBACIÓN DE LAS REFORMAS ESTATUTARIAS. Corresponde a las autoridades que hayan otorgado personería Jurídica, conforme a la competencia definida en los artículos 2.5.3.9.15, 2.5.3.9.16 y 2.5.3.9.32 del presente decreto, decidir sobre las solicitudes de aprobación de las reformas estatutarias.
(Artículo 35 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.34. DE LA POSIBILIDAD DE CREAR DEPENDENCIAS. En los estatutos de las instituciones del subsector privado del sistema de salud podrá preverse que ellas desarrollen sus actividades en sede o sedes distintas de la señalada como domicilio legal. Las mencionadas sedes deberán reunir los requisitos previstos en las normas legales para la clase de servicios que presten.
(Artículo 36 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.35. DEL CONTENIDO Y REQUISITOS DE LOS DOCUMENTOS. El Ministerio de Salud y Protección Social reglamentara la forma de presentación y contenido de los documentos requeridos para el reconocimiento de personería Jurídica, reforma estatutaria e inscripción del representante legal y demás dignatarios de las instituciones sin ánimo de lucro.
(Artículo 37 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.36. DE LA FINALIDAD DEL REGISTRO ESPECIAL. El registro especial de instituciones tiene como finalidad:
1. Servir como medio de inspección y vigilancia de las personas naturales o jurídicas privadas que presten servicios de salud.
2. Clasificar y calificar los servicios que presten estas entidades para efectos de su contratación con las entidades del subsector oficial del sector salud, y para el establecimiento de tarifas.
(Artículo 61 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.37. DE LA OBLIGATORIEDAD DEL REGISTRO ESPECIAL. Para efectos de la contratación de servicios las personas naturales o jurídicas del subsector privado del sector salud, deberán estar inscritas en el registro de prestadores de servicios de salud.
(Artículo 62 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.38. DEL REGISTRO ESPECIAL. Corresponde al Ministerio de Salud y Protección Social y a las direcciones departamentales y municipales del sistema de salud, llevar el registro especial de las personas naturales o jurídicas privadas que presten servicios de salud, de acuerdo con el reglamento que expida, el mismo Ministerio.
(Artículo 63 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.39. DE LA COMPETENCIA. Corresponde al Ministerio de Salud y Protección Social o la dependencia que haga sus veces y a las direcciones departamentales y municipales del sistema de salud, efectuar la inscripción en el registro pertinente.
En todo caso las direcciones departamentales y municipales del sistema de salud, deberán remitir al Ministerio de Salud y Protección Social la información de la inscripción, para efectos de organizar el registro nacional de instituciones.
(Artículo 64 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.40. DE LA INSCRIPCIÓN. La inscripción en el registro especial se efectuará:
1. Cuando se reconozca la personería jurídica a las instituciones sin ánimo de lucro.
2. Cuando las entidades que lo requieren cuenten con las condiciones higiénico sanitarias establecidas en el Título IV de la Ley 9ª de 1979 y sus normas reglamentarias.
3. Cuando se clasifiquen y califiquen para efectos de contratación de servicios a las personas naturales o Jurídicas privadas especializadas en servicios de salud.
4. En todos los casos en que una institución privada pretenda prestar servicios de salud en determinada área territorial.
(Artículo 65 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.41. DE LA CLASIFICACIÓN Y CALIFICACIÓN. La clasificación de las instituciones consiste en la determinación del grupo y especialidad que le corresponde, según la, naturaleza de los servicios que pueden prestar y contratar, en las áreas de promoción, prevención, tratamiento y rehabilitación.
La calificación consiste en la asignación de un puntaje, índice o coeficiente que evalúe su capacidad técnicocientífica, operativa y financiera con el fin de determinar, de acuerdo con la suma total del puntaje, la capacidad de contratación.
(Artículo 66 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.42. DE LOS CRITERIOS DE CLASIFICACIÓN Y CALIFICACIÓN. El Ministerio de Salud y Protección Social determinará los criterios de clasificación y los parámetros de calificación de las instituciones a que se refieren los artículos anteriores.
(Artículo 67 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.43. DE OTRAS NORMAS COMPLEMENTARIAS. En aquellos aspectos no contemplados específicamente en este Capítulo se aplicarán las disposiciones del Capítulo 3 del Título 1 de la Parte 2 del Libro 2 del Decreto Único 1066 de 2015, reglamentario del sector del Interior, y demás normas de carácter general que regulan la inspección y vigilancia de las instituciones sin ánimo de lucro.
(Artículo 68 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.44. DE LAS EXCEPCIONES. Las normas de vigilancia y control sobre el patrimonio establecidas en el presente Capítulo, no se aplican a las entidades o instituciones privadas de seguridad social, las de derecho canónico y a las cajas de compensación familiar, ni a las cooperativas y clubes que presten servicios de salud total o parcialmente a sus afiliados. No obstante, las normas científicas y tecnológicas son de obligatoria observancia para la prestación de los Servicios de salud.
(Artículo 11 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.45. DE LA CALIDAD DE PERSONA JURÍDICAS. La existencia como personas jurídicas de las fundaciones o instituciones de utilidad común y asociaciones o corporaciones sin ánimo de lucro que presten servicios de salud, se prueba con el acto de autoridad competente que legalmente le reconoce tal calidad.
(Artículo 17 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.46. DE LA DIRECCIÓN LOCAL. Corresponde al organismo de dirección local del sistema de salud, la inspección, vigilancia y control sobre la prestación de servicios de salud de las instituciones que conforman el subsector privado del sector salud, e informar a las autoridades competentes sobre la inobservancia de las normas de obligatorio cumplimiento.
(Artículo 38 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.47. DE LA DIRECCIÓN SECCIONAL. Corresponde al organismo de dirección seccional del sistema de salud, ejercer la coordinación y supervisión de la prestación de servicios de salud de las instituciones que conforman el subsector privado del sector salud.
(Artículo 39 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.48. DE LA DIRECCIÓN NACIONAL. Corresponde al Ministerio de Salud y Protección Social la función de vigilancia del cumplimiento de las políticas, planes y proyectos, y las normas técnicas, administrativas y de calidad del servicio y de autorizar la prestación del servicio de salud de las instituciones del subsector privado del sector salud.
(Artículo 40 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.49. DE LAS DEMÁS FUNCIONES. Las competencias a que se refieren los artículos anteriores, se ejercerán sin perjuicio de las demás funciones que le competen a las direcciones municipales, departamentales y nacional, sobre los servicios de salud que sean de su responsabilidad, frente a las entidades de que tratan los artículos 2.3.9.1 a 2.3.9.3 del presente decreto.
(Artículo 41 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.50. DE LA COMPETENCIA SANCIONATORIA. La facultad sancionatoria sobre las instituciones del subsector privado del sector salud en cuanto a la prestación de los servicios de salud, será ejercida en cada caso, por la autoridad competente en aquellos aspectos que en virtud de la descentralización administrativa estén bajo su responsabilidad o se les haya expresamente asignado o delegado.
(Artículo 42 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.51. DE LA DELEGACIÓN DE LA INSPECCIÓN Y VIGILANCIA SOBRE EL PATRIMONIO DE LAS FUNDACIONES O INSTITUCIONES DE UTILIDAD COMÚN DE ÁMBITO NACIONAL. Delégase en el Ministro de Protección Social la inspección y vigilancia sobre las fundaciones o instituciones de utilidad común cuyo objeto consista en la prestación de servicios de salud en el ámbito nacional, con el fin de asegurar que sus rentas se conserven y sean debidamente aplicadas y que en todo lo esencial se cumpla la voluntad del fundador o fundadores.
(Artículo 43 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.52. DE LA DELEGACIÓN DE LA INSPECCIÓN Y VIGILANCIA SOBRE EL PATRIMONIO DE LAS FUNDACIONES O INSTITUCIONES DE UTILIDAD COMÚN DE ÁMBITO TERRITORIAL RESTRINGIDO. Delégase en los Gobernadores y Alcalde Mayor de Bogotá, D. E., la inspección y vigilancia sobre las fundaciones o instituciones de utilidad común cuyo objeto consista en la prestación de servicios de salud en el ámbito municipal, distrital, metropolitana o departamental, con el fin de garantizar que sus rentas se conserven y sean debidamente aplicadas y que en lo esencial se cumpla la voluntad de los fundadores. Esta función se cumplirá con el concurso de la respectiva dirección del sistema de salud.
(Artículo 44 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.53. DE LA DEBIDA APLICACIÓN DE LAS RENTAS. Para los efectos de lo dispuesto en el ordinal 19 del artículo 120 de la Constitución Política y en el presente Capítulo. se entiende por debida aplicación de las rentas de las fundaciones o instituciones de utilidad común, aquella encaminada a obtener el cumplimiento de la voluntad esencial de los fundadores, teniendo en cuenta las normas de carácter científico y los ordenamientos de carácter administrativo y fiscal.
PARÁGRAFO. Entiéndese por esencial en la voluntad de los fundadores de una fundación o institución de Utilidad común dedicada a la salud, la consecución del fin de interés social previsto para ellos en el acto fundacional, para lo cual se tendrá en consideración las normas científicas y administrativas vigentes, o que se expidan.
(Artículo 45 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.54. DE LA VIGILANCIA Y CONTROL DEL SERVICIO. El Ministerio de Salud y Protección Social y las direcciones departamentales y municipales del sistema de salud, de acuerdo a su jurisdicción y competencia, ejercerán la vigilancia del servicio de las instituciones que les compete a través, entre otros, de los siguientes medios:
1. Nombrar sus representantes en las juntas directivas de las institucionales.
2. Expedir, renovar suspender o cancelar la autorización sanitaria de funcionamiento para las instituciones cuyo objeto sea el tratamiento o la rehabilitación de la salud, conforme a la Resolución 2810 de 1986 expedida por el Ministerio de Salud y Protección Social y demás normas legales que la modifiquen, adicionen o sustituyan.
3. Aprobar o improbar desde el punto de visto científico o técnico el plan o proyecto de las instituciones que se dediquen a la promoción o prevención de la salud, de conformidad con las normas legales y en especial las establecidas en la Ley 9ª de 1979 y sus decretos reglamentarios.
4. Solicitar la información científica o técnica demás que determine el régimen de información.
5. Aprobar o improbar los planes y proyectos de investigación, de conformidad con las normas científicas y técnicas, según el área que corresponda.
6. Inscribir, renovar, suspender o cancelar la inscripción en el registro especial de instituciones.
7. Solicitar informes acerca de las actividades que cumple la institución.
(Artículo 47 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.55. DE LOS REPRESENTANTES DEL MINISTERIO DE SALUD Y PROTECCIÓN SOCIAL Y LAS DIRECCIONES DEPARTAMENTALES O MUNICIPALES DE SALUD. En las juntas directivas de las instituciones sin ánimo de lucro, habrá un representante del sector salud designado por el Ministro de Protección Social o el Jefe de la Dirección Seccional o Local del Sistema de Salud, según sea su pertenencia al nivel local, seccional o nacional de que tratan los artículos 2.3.9.1 a 2.3.9.3 del presente decreto, con derecho a voz pero sin voto.
(Artículo 48 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.56. DE LAS FUNCIONES. El representante del Ministerio de Salud y Protección Social o las direcciones departamentales o municipales del sistema de salud en las juntas directivas de las instituciones sin ánimo de lucro, tendrán las siguientes funciones:
1. Velar porque se cumplan las normas previstas en este Capítulo y demás disposiciones vigentes.
2. Ser vocero del Ministro de Protección Social y del Jefe de la Dirección Seccional o Local de Salud, ante la Junta Directiva.
3. Ser vocero ante la Junta Directiva y ante el Ministro de Protección Social y la Dirección Seccional o Local de Salud, de las aspiraciones de la comunidad, relacionadas con las obligaciones específicas de la entidad respecto de la prestación del servicio público de Salud.
4. Asistir a las reuniones de la Junta Directiva y participar en sus deliberaciones.
5. Rendir informes periódicos semestrales al Ministro de Salud y Protección Social y a los jefes de las direcciones departamentales o municipales de salud, sobre las actividades desarrolladas, la situación general de la entidad, lo mismo que los informes extraordinarios o especiales que le sean solicitados y un informe final sobre su gestión en la Junta Directiva.
6. Promover y solicitar ante las autoridades competentes el ejercicio de los mecanismos de inspección y vigilancia cuando encontraré situaciones que lo ameriten.
7. Las demás funciones que le sean asignadas.
(Artículo 49 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.57. DE LOS DEBERES. Son deberes del representante del Ministerio de Salud y Protección Social o de las direcciones departamentales o municipales del sistema de salud ante las juntas directivas de las entidades sin ánimo de lucro, los siguientes:
1. Respetar, cumplir y hacer cumplir la Constitución, las leyes y los estatutos de la entidad.
2. Desempeñar sus funciones con eficiencia e imparcialidad.
3. Guardar reserva en los asuntos que conozca en razón de sus funciones y que por su naturaleza no deban divulgarse.
4. Obrar en la Junta Directiva consultando la política del sector salud, las instrucciones que el Ministerio de Salud y Protección Social, las direcciones departamentales o municipales del sistema de salud le impartan a través de notas circulares y otras comunicaciones, y conforme a los intereses de la comunidad beneficiaria y de la institución.
(Artículo 50 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.58. DE LAS PROHIBICIONES. La representación del Ministerio de Salud y Protección Social o de las direcciones departamentales o municipales del sistema de salud no podrá ser desempeñada, en ningún caso, por quienes ejerciten funciones de inspección, vigilancia y control sobre las entidades sin ánimo de lucro dedicadas a prestar servicios de salud.
(Artículo 51 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.59. DE LA VIGILANCIA DEL PATRIMONIO. La inspección y vigilancia del patrimonio de las fundaciones o instituciones y asociaciones o corporaciones sin ánimo de lucro será ejercida por las autoridades competentes con fundamento en las normas que para el control económico financiero se expidan.
(Artículo 52 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.60. DE LA INTERVENCIÓN. Para lograr la mayor utilización y racionalización de los recursos de las fundaciones o instituciones de utilidad común, la Superintendencia Nacional de Salud podrá ordenar la intervención de las mismas, con el fin de asumir transitoriamente su dirección y administración, para asegurar su correcto funcionamiento y la adecuada satisfacción de las necesidades para las cuales fueron creadas, de conformidad con las normas que reglamenten esta materia.
La intervención de las asociaciones o corporaciones sin ánimo de lucro y fundaciones o instituciones de utilidad común, para efectos del control de la prestación del servicio público de salud, se hará en los términos establecidos en la normativa vigente.
(Artículo 53 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.61. DE LAS CAUSALES DE DISOLUCIÓN. Las instituciones sin ánimo de lucro se disolverán cuando se encontraren frente a una de las siguientes causales:
1. Por falta de capacidad técnicoadministrativa, Insuficiencia patrimonial y de calidad tecnológica y científica que imposibilite la adecuada prestación del servicio público de salud, conforme a lo previsto en los artículos 2.5.3.9.18 a 2.5.3.9.20 del presente decreto.
2. Por cancelación de la personería jurídica.
3. En los casos previstos en los respectivos estatutos.
4. Por decisión de los asociados en el caso de las asociaciones o corporaciones sin ánimo de lucro, conforme a las normas legales.
(Artículo 54 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.62. DE LA CANCELACIÓN DE LA PERSONERÍA JURÍDICA. Las autoridades competentes para otorgar personería jurídica, podrán cancelarla previa investigación adelantada de oficio o a solicitud de parte, en los siguientes casos:
1. Cuando se compruebe que los datos en que se fundamentó la solicitud son fraudulentos.
2. Cuando transcurrido el término de 2 meses de que trata el artículo 2.5.3.9.30 del presente decreto, no se haya presentado ante la autoridad competente, copia auténtica de la escritura pública de transferencia de los bienes inmuebles y demás derechos reales, con la constancia de registro.
3. Cuando transcurrido el término de dos (2) años contados a partir de la fecha de ejecutoria de la providencia que otorgó la respectiva personería jurídica, no hubiere tramitado la autorización sanitaria de funcionamiento, en el caso de que esta se requiera.
4. Cuando transcurrido el término de seis (6) meses de haberse concedido la autorización sanitaria de funcionamiento, la institución no haya iniciado las actividades propuestas.
5. Cuando la institución haya iniciado actividades sin tener la autorización sanitaria de funcionamiento, o no estén aprobados los respectivos planes y programas desde el punto de visto técnico.
6. Cuando se trate de asociaciones o corporaciones sin ánimo de lucro que no estuvieren cumpliendo con los objetivos estatutarios.
PARÁGRAFO. En los eventos señalados en los numerales 3 y 4 del presente artículo, la autoridad competente mediante resolución motivada y de acuerdo con las condiciones establecidas en el estudio de factibilidad respectivo, podrá prorrogar los plazos allí establecidos.
(Artículo 55 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.63. DE LAS CAUSALES LEGALES Y ESTATUTARIAS. De conformidad con las disposiciones del Código Civil en los estatutos de las instituciones sin ánimo de lucro deberán establecerse las siguientes causales de disolución y liquidación:
1. Por vencimiento del término previsto para su duración en el caso de las asociaciones o corporaciones in ánimo de lucro.
2. Por disminución del número de asociados en términos que hagan imposible el cumplimiento del objeto propio de la entidad.
3. Por agotamiento de los objetivos de la institución.
4. Por la extinción de los bienes de la entidad.
5. Por las demás causales previstas en los respectivos estatutos de conformidad con las normas legales.
(Artículo 56 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.64. DE LA DISOLUCIÓN POR DECISIÓN DE LOS ASOCIADOS. Cuando la disolución de una institución sin ánimo de lucro obedeciere a la decisión de los asociados, estos, de conformidad con los estatutos procederán a designar al respectivo liquidador quien deberá inscribirse ante la autoridad competente.
En todo caso, las autoridades competentes podrán vigilar el proceso de liquidación y revisar los actos propios del mismo.
(Artículo 57 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.65. DE LA APLICACIÓN DEL CÓDIGO DE COMERCIO. Para la liquidación a que se refiere el artículo anterior y en todos los demás casos que se produzca, se podrán aplicar las normas previstas en los Capítulos IX y X del Código de Comercio, en todo aquello que sea compatible con la naturaleza del proceso aplicable a las instituciones sin ánimo de lucro.
(Artículo 58 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.66. DE LA VIGILANCIA DEL PROCESO DE DISOLUCIÓN Y LIQUIDACIÓN. El proceso de disolución y liquidación se llevará a cabo con la vigilancia de la autoridad competente que haya reconocido legalmente la personería jurídica, en orden a garantizar los intereses del sistema de salud, la comunidad beneficiaria y los trabajadores de la institución y de aquellas personas que puedan resultar afectadas con la medida.
(Artículo 59 del Decreto 1088 de 1991)
ARTÍCULO 2.5.3.9.67. DEL DEBER DE INFORMAR. La disolución que obedeciere a actuaciones dolosas o fraudulentas, procederá sin perjuicio de la responsabilidad civil o penal a que hubiere lugar, para lo cual se dará traslado a las autoridades competentes.
(Artículo 60 del Decreto 1088 de 1991)
DROGUERÍAS Y SERVICIO FARMACÉUTICO.
ARTÍCULO 2.5.3.10.1. OBJETO. El presente Capítulo tiene por objeto regular las actividades y/o procesos propios del servicio farmacéutico.
(Artículo 1o del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.2. CAMPO DE APLICACIÓN. Las disposiciones del presente Capítulo se aplicarán a los prestadores de servicios de salud, incluyendo a los que operen en cualquiera de los regímenes de excepción contemplados en las normas vigentes, a todo establecimiento farmacéutico donde se almacenen, comercialicen, distribuyan o dispensen medicamentos o dispositivos médicos, en relación con el o los procesos para los que esté autorizado y a toda entidad o persona que realice una o más actividades y/o procesos propios del servicio farmacéutico.
PARÁGRAFO. Se exceptúan de la aplicación de las disposiciones contenidas en el presente Capítulo a los laboratorios farmacéuticos cuyo funcionamiento continuará regido por las normas vigentes sobre la materia.
(Artículo 2o del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.3. DEFINICIONES. Para efectos del presente Capítulo adóptense las siguientes definiciones:
Atención farmacéutica. Es la asistencia a un paciente o grupos de pacientes, por parte del Químico Farmacéutico, en el seguimiento del tratamiento farmacoterapéutico, dirigida a contribuir con el médico tratante y otros profesionales del área de la salud en la consecución de los resultados previstos para mejorar su calidad de vida.
Denominación Común Internacional para las Sustancias Farmacéuticas (DCI). Es el nombre recomendado por la Organización Mundial de la Salud (OMS), para cada medicamento. La finalidad de la Denominación Común Internacional (DCI), es conseguir una buena identificación de cada fármaco en el ámbito internacional.
Dispensación. Es la entrega de uno o más medicamentos y dispositivos médicos a un paciente y la información sobre su uso adecuado realizada por el Químico Farmacéutico y el Tecnólogo en Regencia de Farmacia. Cuando la dirección técnica de la droguería, o del establecimiento autorizado para la comercialización al detal de medicamentos, esté a cargo de personas que no ostenten título de Químico Farmacéutico o Tecnólogo en Regencia de Farmacia la información que debe ofrecer al paciente versará únicamente sobre los aspectos siguientes: condiciones de almacenamiento; forma de reconstitución de medicamentos cuya administración sea la vía oral; medición de la dosis; cuidados que se deben tener en la administración del medicamento; y, la importancia de la adherencia a la terapia.
Distribución física de medicamentos y dispositivos médicos. Es el conjunto de actividades que tienen por objeto lograr que el medicamento o dispositivo médico que se encuentra en el establecimiento farmacéutico distribuidor autorizado sea entregado oportunamente al usuario, para lo cual deberá contarse con la disponibilidad del producto, tiempo y espacio en el servicio farmacéutico o el establecimiento farmacéutico, estableciéndose vínculos entre el prestador del servicio, el usuario y los canales de distribución.
Distribución intrahospitalaria de medicamentos. Es el proceso que comprende la prescripción de un medicamento a un paciente en una Institución Prestadora de Servicios de Salud, por parte del profesional legalmente autorizado, la dispensación por parte del servicio farmacéutico, la administración correcta en la dosis y vía prescrita y en el momento oportuno por el profesional de la salud legalmente autorizado para tal fin, el registro de los medicamentos administrados y/o la devolución debidamente sustentada de los no administrados, con el fin de contribuir al éxito de la farmacoterapia.
Establecimiento farmacéutico. Es el establecimiento dedicado a la producción, almacenamiento, distribución, comercialización, dispensación, control o aseguramiento de la calidad de los medicamentos, dispositivos médicos o de las materias primas necesarias para su elaboración y demás productos autorizados por ley para su comercialización en dicho establecimiento.
Estudios de utilización de medicamentos. Son aquellas investigaciones que se realizan con el objeto de permitir el análisis de la comercialización, distribución, prescripción y uso de medicamentos en una sociedad, con acento especial en las consecuencias médicas, sociales y económicas resultantes relacionadas con el consumo de los medicamentos.
Evento adverso. Es cualquier suceso médico desafortunado que puede presentarse durante un tratamiento con un medicamento, pero que no tiene necesariamente relación causal con el mismo.
Farmacocinética clínica. Es la disciplina que aplica los principios fármacocinéticos para asegurar las concentraciones séricas de los fármacos dentro de su margen terapéutico y conseguir la máxima eficacia con una mínima incidencia de efectos adversos.
Farmacoeconomía. Es el conjunto de procedimientos o técnicas de análisis dirigidas a evaluar el impacto de las distintas operaciones e intervenciones económicas sobre el bienestar de la sociedad, con énfasis no solo sobre los costos sino también sobre los beneficios sociales; siendo su objetivo principal contribuir a la elección de la mejor opción posible y por tanto, a la optimización de los recursos.
Farmacoepidemiología. Es el estudio del uso y efecto de los medicamentos en un número elevado de personas, empleando los conocimientos, métodos y razonamientos de la epidemiología, teniendo como componentes los estudios de utilización de medicamentos y la farmacovigilancia.
Farmacovigilancia. Es la ciencia y actividades relacionadas con la detección, evaluación, entendimiento y prevención de los eventos adversos o cualquier otro problema relacionado con medicamentos.
Gestión del servicio farmacéutico. Es el conjunto de principios, procesos, procedimientos, técnicas y prácticas asistenciales y administrativas esenciales para reducir los principales riesgos causados con el uso innecesario o inadecuado y eventos adversos presentados dentro del uso adecuado de medicamentos, que deben aplicar las Instituciones Prestadoras de Servicios de Salud públicas y privadas, establecimientos farmacéuticos y personas autorizadas, respecto al o los procesos autorizados en la prestación del servicio farmacéutico. Es característica fundamental del modelo de gestión del servicio farmacéutico la efectividad, el principio de colaboración y el compromiso de mejoramiento continuo, y su contenido será básicamente el determinado en el modelo de gestión del servicio farmacéutico, donde se desarrollarán los criterios y requisitos establecidos en este Capítulo.
Perfil farmacoterapéutico. Es la relación de los datos referentes a un paciente, su tratamiento farmacológico y su evolución, realizada en el servicio farmacéutico, con el objeto de hacer el seguimiento farmacológico que garantice el uso seguro y eficaz de los medicamentos y detecte los problemas que surjan en la farmacoterapia o el incumplimiento de la misma.
Preparación magistral. Es el preparado o producto farmacéutico para atender una prescripción médica, de un paciente individual, que requiere de algún tipo de intervención técnica de variada complejidad. La preparación magistral debe ser de dispensación inmediata.
Problemas Relacionados con Medicamentos (PRM). Es cualquier suceso indeseable experimentado por el paciente que se asocia o se sospecha asociado a una terapia realizada con medicamentos y que interfiere o potencialmente puede interferir con el resultado deseado para el paciente.
Problemas Relacionados con la Utilización de Medicamentos (PRUM). Corresponden a causas prevenibles de problemas relacionados con medicamentos, asociados a errores de medicación (prescripción, dispensación, administración o uso por parte del paciente o cuidador), incluyendo los fallos en el Sistema de Suministro de Medicamentos, relacionados principalmente a la ausencia en los servicios de procesos administrativos y técnicos que garanticen la existencia de medicamentos que realmente se necesiten, acompañados de las características de efectividad, seguridad, calidad de la información y educación necesaria para su utilización correcta.
Servicio de información de medicamentos. Es el conjunto de actividades informativas que hacen parte del servicio farmacéutico de una Institución Prestadora de Servicios de Salud, establecimiento farmacéutico o persona autorizada, que busca la satisfacción de las necesidades específicas de información sobre los medicamentos y su uso adecuado por parte del paciente, el equipo de salud y la comunidad. La información debe estar sustentada en fuentes científicas, actualizadas e independientes.
Uso adecuado de medicamentos. Es el proceso continuo, estructurado y diseñado por el Estado, que será desarrollado e implementado por cada institución, y que busca asegurar que los medicamentos sean usados de manera apropiada, segura y efectiva.
(Artículo 3o del Decreto 2200 de 2005, definición "preparación magistral" modificada por el artículo 1o del Decreto 2330 de 2006)
ARTÍCULO 2.5.3.10.4. SERVICIO FARMACÉUTICO. Es el servicio de atención en salud responsable de las actividades, procedimientos e intervenciones de carácter técnico, científico y administrativo, relacionados con los medicamentos y los dispositivos médicos utilizados en la promoción de la salud y la prevención, diagnóstico, tratamiento y rehabilitación de la enfermedad, con el fin de contribuir en forma armónica e integral al mejoramiento de la calidad de vida individual y colectiva.
(Artículo 4o del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.5. FORMAS DE PRESTACIÓN DEL SERVICIO FARMACÉUTICO. El servicio farmacéutico podrá ser prestado de manera dependiente o independiente, en los términos siguientes:
Servicio farmacéutico independiente. Es aquel que es prestado a través de establecimientos farmacéuticos.
Servicio farmacéutico dependiente. Es aquel servicio asistencial a cargo de una Institución Prestadora de Servicios de Salud, el que además de las disposiciones del presente Capítulo debe cumplir con los estándares del Sistema Único de Habilitación del Sistema Obligatorio de Garantía de Calidad en Salud.
PARÁGRAFO. Una Institución Prestadora de Servicios de Salud, además de distribuir intrahospitalariamente los medicamentos y dispositivos médicos a sus pacientes hospitalizados, en las mismas instalaciones puede dispensar los medicamentos y dispositivos médicos a sus pacientes ambulatorios, en las condiciones establecidas en el modelo de gestión del servicio farmacéutico.
(Artículo 5o del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.6. OBJETIVOS DEL SERVICIO FARMACÉUTICO. El servicio farmacéutico tendrá como objetivos primordiales los siguientes:
1. Promover y propiciar estilos de vida saludables.
2. Prevenir factores de riesgo derivados del uso inadecuado de medicamentos y dispositivos médicos y promover su uso adecuado.
3. Suministrar los medicamentos y dispositivos médicos e informar a los pacientes sobre su uso adecuado.
4. Ofrecer atención farmacéutica a los pacientes y realizar con el equipo de salud, todas las intervenciones relacionadas con los medicamentos y dispositivos médicos necesarias para el cumplimiento de su finalidad.
PARÁGRAFO. Cuando se preste atención farmacéutica el Químico Farmacéutico debe establecer contacto directo con el paciente, mediante la entrevista; elaboración del perfil farmacoterapéutico; la prevención, detección y resolución de Problemas Relacionados con Medicamentos y Problemas Relacionados con el Uso de Medicamentos; realizar las intervenciones que fueren necesarias; y, hacer el seguimiento permanente, en unión con otros profesionales de la salud, desarrollando estrategias para atender necesidades particulares proyectadas fundamentalmente al usuario de los servicios de salud y a la comunidad.
(Artículo 6o del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.7. FUNCIONES DEL SERVICIO FARMACÉUTICO. El servicio farmacéutico tendrá las siguientes funciones:
1. Planificar, organizar, dirigir, coordinar y controlar los servicios relacionados con los medicamentos y dispositivos médicos ofrecidos a los pacientes y a la comunidad en general.
2. Promover estilos de vida saludables y el uso adecuado de los medicamentos y dispositivos médicos.
3. Seleccionar, adquirir, recepcionar y almacenar, distribuir y dispensar medicamentos y dispositivos médicos.
4. Realizar preparaciones, mezclas, adecuación y ajuste de concentraciones de dosis de medicamentos, sujeto al cumplimiento de las Buenas Prácticas de Manufactura exigidas para tal fin.
5. Ofrecer la atención farmacéutica a los pacientes que la requieran.
6. Participar en la creación y desarrollo de programas relacionados con los medicamentos y dispositivos médicos, especialmente los programas de farmacovigilancia, uso de antibióticos y uso adecuado de medicamentos.
7. Realizar o participar en estudios relacionados con medicamentos y dispositivos médicos, que conlleven el desarrollo de sus objetivos, especialmente aquellos relacionados con la farmacia clínica.
8. Obtener y difundir información sobre medicamentos y dispositivos médicos, especialmente, informar y educar a los miembros del grupo de salud, el paciente y la comunidad sobre el uso adecuado de los mismos.
9. Desarrollar y aplicar mecanismos para asegurar la conservación de los bienes de la organización y del Estado, así como, el Sistema de Gestión de la Calidad de los procesos, procedimientos y servicios ofrecidos.
10. Participar en los Comités de Farmacia y Terapéutica, de Infecciones y de Bioética, de la institución.
(Artículo 7o del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.8. REQUISITOS DEL SERVICIO FARMACÉUTICO. El servicio farmacéutico deberá cumplir, como mínimo, con los siguientes requisitos:
1. Disponer de una infraestructura física de acuerdo con su grado de complejidad, número de actividades y/o procesos que se realicen y personas que laboren.
2. Contar con una dotación, constituida por equipos, instrumentos, bibliografía y materiales necesarios para el cumplimiento de los objetivos de las actividades y/o procesos que se realizan en cada una de sus áreas.
3. Disponer de un recurso humano idóneo para el cumplimiento de las actividades y/o procesos que realice.
PARÁGRAFO. El servicio farmacéutico es un servicio asistencial y no podrá, en ningún caso, depender de la división administrativa de la institución dedicada al suministro de bienes.
(Artículo 8o del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.9. RECURSO HUMANO DEL SERVICIO FARMACÉUTICO DEPENDIENTE. El servicio farmacéutico, estará bajo la dirección de un Químico Farmacéutico o de un Tecnólogo en Regencia de Farmacia, teniendo en cuenta el grado de complejidad del servicio, de la siguiente manera:
1. El servicio farmacéutico de alta y mediana complejidad estará dirigido por el Químico Farmacéutico.
2. El servicio farmacéutico de baja complejidad estará dirigido por el Químico Farmacéutico o el Tecnólogo en Regencia de Farmacia.
PARÁGRAFO 1o. El servicio farmacéutico contará con personal de las calidades señaladas en la normatividad vigente para el ejercicio de cada cargo y en número que garantice el cumplimiento de los procesos propios de dicho servicio que se adelanten en la institución.
PARÁGRAFO 2o. Un Químico Farmacéutico podrá dirigir dentro de la red de su institución un número máximo de cinco (5) servicios farmacéuticos ambulatorios donde haya dispensación de medicamentos, los que deberán encontrarse ubicados en una zona geográfica de una ciudad, municipio, distrito o provincia que pueda ser efectivamente cubierta por dicho profesional.
(Artículo 9o del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.10. GRADOS DE COMPLEJIDAD DEL SERVICIO FARMACÉUTICO. El servicio farmacéutico será de baja, mediana y alta complejidad, de acuerdo con las actividades y/o procesos que se desarrollen y el impacto epidemiológico de la atención.
(Artículo 10 del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.11. ESTABLECIMIENTOS FARMACÉUTICOS. Se consideran establecimientos farmacéuticos mayoristas: los Laboratorios Farmacéuticos, las Agencias de Especialidades Farmacéuticas y Depósitos de Drogas, y establecimientos farmacéuticos minoristas: Las Farmacias-Droguerías y las Droguerías.
Los establecimientos farmacéuticos solo están obligados a cumplir con las disposiciones contenidas en el presente Capítulo, el modelo de gestión del servicio farmacéutico y demás normas que los modifiquen, en relación con los medicamentos y dispositivos médicos, en los aspectos siguientes y en los demás seguirán regidos por las normas vigentes.
1. Farmacias-droguerías. Estos establecimientos se someterán a los procesos de:
a) Recepción y almacenamiento;
b) Dispensación;
c) Preparaciones magistrales.
La dirección técnica de estos establecimientos estará a cargo del químico farmacéutico. Cuando las preparaciones magistrales que se elaboren consistan en preparaciones no estériles y de uso tópico, tales como: polvos, ungüentos, pomadas, cremas, geles, lociones, podrán ser elaboradas por el tecnólogo en regencia de farmacia, en cuyo caso, la dirección técnica podrá estar a cargo de este último.
2. Droguerías. La dirección estará a cargo del Químico Farmacéutico, Tecnólogo en Regencia de Farmacia, Director de Droguería, Farmacéutico Licenciado, o el Expendedor de Drogas. Estos establecimientos se someterán a los procesos de:
a) Recepción y almacenamiento;
b) Dispensación.
3. Agencias de Especialidades Farmacéuticas. La dirección estará a cargo del Químico Farmacéutico o del Tecnólogo en Regencia de Farmacia. Estos establecimientos se someterán al proceso de recepción y almacenamiento.
4. Depósitos de drogas
a) Depósitos de drogas donde se realice el proceso especial de reenvase. La dirección estará a cargo exclusivamente del Químico Farmacéutico. Estos establecimientos se someterán a los procesos de:
i) Recepción y almacenamiento;
ii) Reenvase;
b) Depósitos de drogas donde no se realice el proceso especial de reenvase. La dirección estará a cargo del Químico Farmacéutico o del Tecnólogo en Regencia de Farmacia. Estos establecimientos se someterán a l proceso de recepción y almacenamiento.
Los establecimientos farmacéuticos y personas autorizadas quedan sometidos a los requisitos y técnicas establecidos por las normas especiales y el modelo de gestión del servicio farmacéutico respecto del embalaje, transporte y entrega física de medicamentos, dispositivos médicos y otros insumos relacionados.
PARÁGRAFO 1o. Los laboratorios farmacéuticos continuarán regidos por las normas especiales vigentes, de conformidad con el parágrafo del artículo 2.5.3.10.2 del presente decreto.
PARÁGRAFO 2o. Cuando las Farmacias-Droguerías, Droguerías o las personas autorizadas, sean contratadas para la prestación de servicios dentro del Sistema General de Seguridad Social en Salud, deberán cumplir íntegramente con lo establecido en el presente Capítulo y el modelo de gestión del servicio farmacéutico que expedirá el Ministerio de Salud y Protección Social.
PARÁGRAFO 3o. Las Farmacias-Droguerías, Droguerías, Agencias de Especialidades Farmacéuticas, Depósitos de Drogas y personas autorizadas, teniendo en cuenta el volumen de actividades y el número de trabajadores que laboren en estos, deberán tener una estructura acorde con los procesos que realicen; ubicación independiente; área física exclusiva, de circulación restringida y de fácil acceso; iluminación, ventilación, pisos, paredes, cielos rasos, instalaciones sanitarias y eléctricas, que permitan la conservación de la calidad de los medicamentos, dispositivos médicos y demás productos autorizados, así como, someterse a las demás condiciones que se establezcan en el modelo de gestión del servicio farmacéutico.
PARÁGRAFO 4o. Los establecimientos farmacéuticos que se encarguen de realizar una o más actividades y/o procesos propios del servicio farmacéutico por cuenta de otra persona, deberán cumplir para ello con las condiciones y requisitos establecidos por el presente Capítulo, el modelo de gestión del servicio farmacéutico que determine el Ministerio de Salud y Protección Social y demás normas que regulen las respectivas actividades y/o procesos, responsabilizándose solidariamente con la contratante ante el Estado y los usuarios, beneficiarios o destinatarios por los resultados de la gestión.
Cuando en estos establecimientos farmacéuticos se realicen operaciones de elaboración, transformación, preparaciones, mezclas, adecuación y ajuste de concentraciones de dosis, reenvase o reempaque de medicamentos, deberán obtener el Certificado de Cumplimiento de Buenas Prácticas de Manufactura, otorgado por el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima), y su dirección técnica estará a cargo exclusivamente del Químico Farmacéutico. Los productos allí elaborados no requieren de registro sanitario. El establecimiento farmacéutico o servicio farmacéutico institucional podrá funcionar con la autorización o habilitación por parte de la entidad territorial de salud o el Certificado de Cumplimiento de Buenas Prácticas de Manufactura otorgado por el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima), para aquellos establecimientos a los que se les exige, según corresponda.
Cuando estos establecimientos farmacéuticos realicen actividades y/o procesos propios del servicio farmacéutico a una Institución Prestadora de Servicios de Salud se someterán a la normatividad aplicable a dicha actividad y/o proceso, sin perjuicio de la responsabilidad de la Institución Prestadora de Servicios de Salud respecto al cumplimiento de los estándares de cada una de las actividades y/o procesos.
(Artículo 11 del Decreto 2200 de 2005 numeral 1 modificado por el artículo 2o del Decreto 2330 de 2006)
ARTÍCULO 2.5.3.10.12. SISTEMA DE GESTIÓN DE LA CALIDAD. Todo servicio farmacéutico, establecimiento farmacéutico o persona autorizada, tendrá la responsabilidad de desarrollar, implementar, mantener, revisar y perfeccionar un Sistema de Gestión de la Calidad Institucional, de conformidad con las leyes y demás normas sobre la materia.
(Artículo 13 del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.13. MODELO DE GESTIÓN. Créase el Modelo de Gestión del servicio farmacéutico, como el conjunto de condiciones esenciales, técnicas de planeación y gestión del servicio, procedimientos para cada uno de los procesos del servicio farmacéutico y la elaboración de guías para actividades críticas. El Modelo de Gestión será determinado por el Ministerio de Salud y Protección Social a más tardar el 31 de diciembre de 2006.
(Artículo 14 del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.14. PROCESOS DEL SERVICIO FARMACÉUTICO. Los procesos del servicio farmacéutico se clasifican en generales y especiales:
1. Dentro de los procesos generales se incluyen como mínimo: Selección, adquisición, recepción y almacenamiento, distribución y dispensación de medicamentos y dispositivos médicos; participación en grupos interdisciplinarios; información y educación al paciente y la comunidad sobre uso adecuado de medicamentos y dispositivos médicos; y, destrucción o desnaturalización de medicamentos y dispositivos médicos.
2. Pertenecen como mínimo a los procesos especiales: Atención farmacéutica; farmacovigilancia; preparaciones: magistrales, extemporáneas, estériles; nutriciones parenterales; mezcla de medicamentos oncológicos; adecuación y ajuste de concentraciones para cumplir con las dosis prescritas; reempaque; reenvase; participación en programas relacionados con medicamentos y dispositivos médicos; realización o participación en estudios sobre el uso de medicamentos y dispositivos médicos, demanda insatisfecha, farmacoepidemiología, farmacoeconomía, uso de antibióticos, farmacia clínica y cualquier tema relacionado de interés para el paciente, el servicio farmacéutico, las autoridades y la comunidad; monitorización de medicamentos; preparaciones extemporáneas, control, dispensación y distribución de radio-fármacos; investigación clínica; y, preparación de guías para la dación o aceptación de donaciones de medicamentos y dispositivos médicos.
(Artículo 15 del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.15. CARACTERÍSTICAS DE LA PRESCRIPCIÓN. Toda prescripción de medicamentos deberá hacerse por escrito, previa evaluación del paciente y registro de sus condiciones y diagnóstico en la historia clínica, utilizando para ello la Denominación Común Internacional (nombre genérico) y cumpliendo los siguientes requisitos:
1. Solo podrá hacerse por personal de salud debidamente autorizado de acuerdo con su competencia.
2. La prescripción debe ser en letra clara y legible, con las indicaciones necesarias para su administración.
3. Se hará en idioma español, en forma escrita ya sea por copia mecanográfica, medio electromagnético y/o computarizado.
4. No podrá contener enmendaduras o tachaduras, siglas, claves, signos secretos, abreviaturas o símbolos químicos, con la excepción de las abreviaturas aprobadas por el Comité de Farmacia y Terapéutica de la Institución.
5. La prescripción debe permitir la confrontación entre el medicamento prescrito y el medicamento dispensado (en el caso ambulatorio) y administrado (en el caso hospitalario) por parte del profesional a cargo del servicio farmacéutico y del Departamento de Enfermería o la dependencia que haga sus veces.
6. La prescripción debe permitir la correlación de los medicamentos prescritos con el diagnóstico.
7. La dosis de cada medicamento debe expresarse en el sistema métrico decimal y en casos especiales en unidades internacionales cuando se requiera.
8. Cuando se trate de preparaciones magistrales, además de los requisitos de prescripción, se debe especificar claramente cada uno de los componentes con su respectiva cantidad.
(Artículo 16 del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.16. CONTENIDO DE LA PRESCRIPCIÓN. La prescripción del medicamento deberá realizarse en un formato el cual debe contener, como mínimo, los siguientes datos cuando estos apliquen:
1. Nombre del prestador de servicios de salud o profesional de la salud que prescribe, dirección y número telefónico o dirección electrónica.
2. Lugar y fecha de la prescripción.
3. Nombre del paciente y documento de identificación.
4. Número de la historia clínica.
5. Tipo de usuario (contributivo, subsidiado, particular, otro).
6. Nombre del medicamento expresado en la Denominación Común Internacional (nombre genérico).
7. Concentración y forma farmacéutica.
8. Vía de administración.
9. Dosis y frecuencia de administración.
10. Período de duración del tratamiento.
11. Cantidad total de unidades farmacéuticas requeridas para el tratamiento, en números y letras.
12. Indicaciones que a su juicio considere el prescriptor.
13. Vigencia de la prescripción.
14. Nombre y firma del prescriptor con su respectivo número de registro profesional.
(Artículo 17 del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.17. DISTRIBUCIÓN DE MEDICAMENTOS. La distribución física de medicamentos estará regulada por las normas técnicas que expida el Ministerio de Salud y Protección Social. El embalaje y/o trasporte de productos farmacéuticos forman parte de la distribución intra-hospitalaria o física y deberán ser tenidos en cuenta en el desarrollo del modelo de gestión del servicio farmacéutico.
El servicio farmacéutico deberá determinar el sistema o los sistemas de distribución intrahospitalaria de medicamentos y dispositivos médicos que deban implementarse en la Institución Prestadora de Servicios de Salud, para garantizar la oportunidad, seguridad, eficiencia y calidad de los medicamentos y dispositivos médicos que deban suministrarse a los pacientes.
Los servicios farmacéuticos de las instituciones de segundo y tercer nivel de complejidad deberán implementar el Sistema de Distribución de Medicamentos en Dosis Unitaria, de acuerdo con las condiciones, criterios y procedimientos establecidos en la normatividad vigente y los que se establezcan en el modelo de gestión del servicio farmacéutico. Los servicios farmacéuticos del primer nivel de complejidad podrán adoptar el Sistema de Distribución de Medicamentos en Dosis Unitaria, sometiéndose a las condiciones, criterios y procedimientos señalados. El Sistema de Distribución de Medicamentos en Dosis Unitaria podrá operar en una Institución de Salud con otro u otros sistemas intra-hospitalarios de distribución.
(Artículo 18 del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.18. OBLIGACIONES DEL DISPENSADOR. Son obligaciones del dispensador:
1. Verificar que la prescripción esté elaborada por el personal de salud competente y autorizado y que cumpla con las características y contenido de la prescripción, establecidos en el presente Capítulo.
2. Verificar que las preparaciones: magistrales, extemporáneas, estériles; nutrición parenteral; y, mezclas de medicamentos oncológicos, contengan en el rótulo o etiquetas la información sobre el paciente hospitalizado o ambulatorio, según el caso; de la preparación o de la mezcla; y, la firma del responsable.
3. Exigir la prescripción para aquellos medicamentos en los que aparezca en la etiqueta la leyenda "Venta Bajo Fórmula Médica".
4. No dispensar y consultar al prescriptor cuando identifique en una prescripción posibles errores, con el fin de no incurrir en falta contra la ética profesional.
5. Verificar y controlar que los medicamentos dispensados correspondan a los prescritos.
6. Informar al usuario sobre los aspectos indispensables que garanticen el efecto terapéutico y promuevan el uso adecuado de los medicamentos, tales como: condiciones de almacenamiento, cómo reconstituirlos, cómo medir la dosis, qué cuidados debe tener en la administración, interacciones con alimentos y otros medicamentos, advertencias sobre efectos adversos, contraindicaciones y la importancia de la adherencia a la terapia. Cuando la dirección técnica de la Droguería, esté a cargo de persona que no ostente título de Químico Farmacéutico o Tecnólogo en Regencia de Farmacia la información que debe ofrecer al paciente está señalada en el artículo 2.5.3.10.3 del presente decreto.
7. Brindar a los usuarios pautas sobre el uso adecuado de los medicamentos de venta sin prescripción facultativa o de venta libre.
8. Recibir la capacitación ofrecida por las entidades oficiales o de otros actores del Sector Salud y/o capacitarse continuamente en los conocimientos teóricos y destrezas necesarias en el ejercicio del cargo u oficio, a fin de ir aumentando progresivamente las competencias laborales.
(Artículo 19 del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.19. PROHIBICIONES DEL DISPENSADOR. El dispensador no podrá:
1. Adulterar o modificar en cualquier forma la prescripción.
2. Cambiar el principio activo, concentración, forma farmacéutica, vía de administración, frecuencia, cantidad y la dosis prescrita.
3. Dispensar medicamentos alterados o fraudulentos.
4. Violar la reserva a que está obligado por razón de la función que desempeña.
5. Recomendar a los usuarios la utilización de medicamentos.
6. Tener muestras médicas de medicamentos.
7. Tener envases y empaques vacíos, en el servicio farmacéutico, o en aquellos establecimientos farmacéuticos que no estén autorizados para realizar los procesos de reenvase o reempaque de medicamentos.
8. Inducir al paciente o consumidor a la compra de un medicamento que reemplace o sustituya al prescrito o al solicitado.
(Artículo 20 del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.20. MEDICAMENTOS DE CONTROL ESPECIAL. Los medicamentos de control especial estarán sometidos a lo establecido en el presente Capítulo y en la Resolución 1478 de 2006 de 2003 y las demás normas que los modifiquen, adicionen o sustituyan.
(Artículo 21 del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.21. PROCEDIMIENTO DE INYECTOLOGÍA EN FARMACIAS-DROGUERÍAS Y DROGUERÍAS. Las farmacias-droguerías y droguerías podrán ofrecer al público el procedimiento de inyectología, en las condiciones siguientes:
1. Infraestructura y dotación.
a) Contar con una sección especial e independiente, que ofrezca la privacidad y comodidad para el administrador y el paciente, y que cuente con un lavamanos en el mismo sitio o en sitio cercano;
b) Tener una camilla, escalerilla y mesa auxiliar;
c) Contar con jeringas desechables, recipiente algodonero y cubetas;
d) Tener toallas desechables;
e) Contar con los demás materiales y dotación necesaria para el procedimiento de inyectología.
2. Recurso humano. El encargado de administrar el medicamento inyectable debe contar con formación académica y entrenamiento que lo autorice para ello, de conformidad con las normas vigentes sobre la materia.
3. Normas de procedimientos. Deberán contar y cumplir con normas sobre limpieza y desinfección de áreas, bioseguridad, manejo de residuos y manual de procedimientos técnicos.
4. Prohibiciones. No se podrán administrar medicamentos por vía intravenosa ni practicar pruebas de sensibilidad.
5. Solicitud de la prescripción médica. La prescripción médica será requisito indispensable para la administración de cualquier medicamento por vía intramuscular.
(Artículo 5o del Decreto 2330 de 2006)
ARTÍCULO 2.5.3.10.22. PROCEDIMIENTO DE MONITOREO DE GLICEMIA CON EQUIPO POR PUNCIÓN. Las farmacias-droguerías y droguerías que ofrezcan el procedimiento de inyectología, también podrán ofrecer al público el procedimiento de monitoreo de glicemia con equipo por punción, siempre y cuando el director técnico sea químico farmacéutico o el tecnólogo en regencia de farmacia y que se cumpla con las condiciones siguientes:
1. Infraestructura y dotación.
a) Contar con una área especial e independiente, debidamente dotada que ofrezca la privacidad y comodidad para el paciente y para quien aplique la prueba. Con adecuada iluminación y ventilación natural y/o artificial y su temperatura deberá estar entre 15-25oC. Este sitio podrá ser el mismo utilizado para inyectología;
b) Contar con un equipo con registro sanitario del Invima, debidamente calibrado y microlancetas registradas de acuerdo con lo establecido en el Decreto 4725 de 2005 y las demás normas que lo modifiquen, adicionen o sustituyan;
c) Contar con tiras reactivas, con registro sanitario del Invima, para cada paciente individual, de acuerdo con lo establecido en el Decreto 3770 de 2004 y las demás normas que lo modifiquen, adicionen o sustituyan;
d) Conservar la fecha de vencimiento vigente de las tiras reactivas y las condiciones de almacenamiento previstas por el fabricante;
e) Contar con un lavamanos, en el mismo sitio o en sitio cercano;
f) Tener toallas desechables y recipiente algodonero;
g) Contar con materiales y demás dotación necesaria para el procedimiento incluyendo lo requerido para el manejo de desechos;
h) Contar con un libro de registro diario de pacientes y de resultado del monitoreo y donde se encuentre registrada la calibración del equipo;
i) Entregar los resultados al paciente en forma escrita con el nombre de la persona que realizó el procedimiento y no podrá hacer ningún tipo de interpretación;
j) Mantener los registros en archivo, durante el tiempo contemplado en la normatividad vigente.
2. Recurso humano. Tanto el director técnico del establecimiento farmacéutico, como la persona encargada de realizar el procedimiento de monitoreo deberán estar suficientemente entrenados y haber recibido claras instrucciones por parte del fabricante o distribuidor. Además deberán cumplir con las normas establecidas sobre bioseguridad, aseo personal, asepsia del sitio y manejo de residuos.
3. Normas de procedimientos. Deberán contar y cumplir con normas sobre limpieza y desinfección de áreas, bioseguridad, manejo de residuos y manual de procedimientos técnicos.
4. Prohibiciones. Estas pruebas en ningún caso se constituyen como actividades de apoyo y diagnóstico, de tratamiento y de seguimiento de este tipo de patología, En ningún caso reemplazan las pruebas que se realizan en el laboratorio clínico, y tampoco servirá para cambio de tratamiento sin previa autorización del médico tratante.
(Artículo 6o del Decreto 2330 de 2006)
ARTÍCULO 2.5.3.10.23. VIGILANCIA Y CONTROL. La vigilancia y control sobre los procedimientos referidos en los artículos 2.5.3.10.21 y 2.5.3.10.22 del presente decreto, corresponderán a las entidades territoriales de salud que hayan autorizado a dichos establecimientos farmacéuticos a la práctica de los mencionados procedimientos.
(Artículo 7o del Decreto 2330 de 2006)
ARTÍCULO 2.5.3.10.24. COMITÉ DE FARMACIA Y TERAPÉUTICA. Todas las Instituciones Prestadoras de Servicios de Salud deberán colocar en funcionamiento el Comité de Farmacia y Terapéutica, entendiéndose como tal, el grupo de carácter permanente al servicio de la Institución Prestadora de Servicios de Salud que brinda asesoría en el ámbito de sus funciones. Este Comité estará integrado por:
1. El Director (a) o Gerente de la institución o su delegado.
2. El Subdirector (a) del área científica médica o quien haga sus veces.
3. El Director (a) del servicio farmacéutico.
4. Director (a) del departamento de enfermería o quien haga sus veces.
5. Un representante de la especialidad médica respectiva, cuando el tema a desarrollar o discutir lo requiera.
6. Un representante del área administrativa y financiera cuando el tema a desarrollar o discutir lo requiera.
PARÁGRAFO. El Comité deberá invitar un representante de los usuarios del servicio farmacéutico de la Institución, el que deberá tener la condición de profesional titulado del área de la salud, cuando el tema a tratar tenga relación directa con los intereses de los mismos, y podrá invitar a expertos en los temas que vayan a ser tratados en la respectiva sesión.
(Artículo 22 del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.25. FUNCIONES DEL COMITÉ DE FARMACIA Y TERAPÉUTICA. El Comité de Farmacia y Terapéutica deberá desarrollar, como mínimo, las siguientes funciones:
1. Formular las políticas sobre medicamentos y dispositivos médicos en la Institución Prestadora de Servicios de Salud en relación con la prescripción, dispensación, administración, sistemas de distribución, uso y control, y establecer los mecanismos de implementación y vigilancia de las mismas.
2. Recomendar la solicitud de inclusión y/o exclusión de medicamentos en el Plan Obligatorio de Salud ante la Comisión Asesora de Beneficios, Costos, Tarifas y Condiciones de Operación del Aseguramiento en Salud o quien haga sus veces, de acuerdo con el procedimiento definido para el efecto.
3. Conceptuar sobre las guías de manejo para el tratamiento de las patologías más frecuentes en la Institución.
4. Coordinar con el Comité de Infecciones de la Institución Prestadora de Servicios de Salud, el impacto, seguimiento y evaluación de los perfiles epidemiológicos institucionales y la eficacia de la terapia farmacológica instaurada en los casos especiales.
5. Recolectar y analizar los datos enviados por el servicio farmacéutico sobre la sospecha de la existencia de eventos adversos o cualquier otro problema relacionado con los medicamentos e informar los resultados al médico tratante, al paciente, al personal de salud, administradoras y a las autoridades correspondientes.
(Artículo 23 del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.26. INFORMACIÓN. El servicio farmacéutico debe ofrecer a los pacientes, al equipo de salud, a las autoridades del Sector y a la comunidad, información oportuna, completa, veraz, independiente, de calidad y sustentada en evidencia científica sobre medicamentos y dispositivos médicos. La información que solicite una persona sobre el uso adecuado de los medicamentos será ofrecida por el Director del servicio farmacéutico o establecimiento farmacéutico minorista.
(Artículo 24 del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.27. FUENTES DE INFORMACIÓN. El servicio farmacéutico debe contar con fuentes científicas de información y establecer canales ágiles de comunicación con los demás servicios de la institución y centros de información de medicamentos.
(Artículo 25 del Decreto 2200 de 2005)
ARTÍCULO 2.5.3.10.28. INSPECCIÓN, VIGILANCIA Y CONTROL. Sin perjuicio de las competencias atribuidas a otras autoridades, corresponde a las entidades territoriales de salud, a la Superintendencia Nacional de Salud, y al Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima), ejercer la inspección, vigilancia y control del servicio farmacéutico, dentro del campo de sus competencias. Estas instituciones adoptarán las acciones de prevención y seguimiento para garantizar el cumplimiento de lo dispuesto en el presente Capítulo. Además, adelantarán las investigaciones y aplicarán las sanciones o medidas correctivas a que haya lugar, de conformidad con lo establecido en las normas vigentes.
(Artículo 26 del Decreto 2200 de 2005)
HORARIO DE DROGUERÍAS Y FARMACIAS.
ARTÍCULO 2.5.3.10.1.1. HORARIOS DIURNOS Y NOCTURNOS. Establécese a partir del 1o de agosto de 1949 el servicio nocturno continuo en días comunes y diurno y nocturno en domingos y días feriados, para las farmacias y droguerías, en todo el territorio nacional.
(Artículo 1o del Decreto 2169 de 1949)
ARTÍCULO 2.5.3.10.1.2. HORARIO. En las capitales de los Departamentos y en las ciudades de más de cuarenta mil habitantes, el servicio nocturno será prestado por las farmacias y droguerías, por medio de turnos que comenzarán a las 8 p. m. y terminarán a las 8 a. m.
El servicio diurno para estos establecimientos en los domingos y días feriados, será atendido desde las 12 m. hasta las 8 p. m.
(Artículo 2o del Decreto 2169 de 1949)
ARTÍCULO 2.5.3.10.1.3. COMPETENCIA. Las autoridades territoriales establecerán y reglamentarán debidamente los turnos de que trata el artículo anterior, atendiendo las necesidades de los distintos sectores de cada localidad.
(Artículo 3o del Decreto 2169 de 1949)
ARTÍCULO 2.5.3.10.1.4. LAS FARMACIAS, DURANTE TODO EL TIEMPO QUE LES CORRESPONDA PRESTAR ESTE SERVICIO, TENDRÁN UN AVISO, DE PREFERENCIA LUMINOSO QUE DIGA "FARMACIA DE TURNO". Todas las demás fijarán en lugar visible la lista de las que están de turno, con la indicación de las direcciones de ellas a fin de orientar al público solicitante.
(Artículo 4o del Decreto 2169 de 1949)
CERTIFICACIÓN Y EVALUACIÓN DE ENTIDADES TERRITORIALES PARA LA PRESTACIÓN DE SERVICIOS DE SALUD.
CERTIFICACIÓN DE ENTIDADES TERRITORIALES PARA LA PRESTACIÓN DE SERVICIOS DE SALUD.
ARTÍCULO 2.5.4.1.1. OBJETO Y CAMPO DE APLICACIÓN. El presente Capítulo tiene por objeto establecer las capacidades y estándares administrativos, fiscales y técnicos, así como los procedimientos y términos necesarios para que los municipios obtengan la certificación para asumir la gestión de la prestación de servicios de salud de baja complejidad a la población pobre en lo no cubierto con subsidios a la demanda de su jurisdicción, de conformidad con el artículo 45 de la Ley 715 de 2001, modificado por el artículo 25 de la Ley 1176 de 2007.
(Artículo 1o del Decreto 4973 de 2009)
ARTÍCULO 2.5.4.1.2. DE LA ASUNCIÓN DE LA PRESTACIÓN DE LOS SERVICIOS DE SALUD. Se entiende por asunción de la prestación de los servicios de salud por parte de los municipios certificados, la gestión de los recursos propios o asignados para garantizar la prestación de servicios de salud de baja complejidad requeridos por la población pobre en lo no cubierto con subsidios a la demanda, de manera oportuna y eficiente, a través de las Empresas Sociales del Estado debidamente habilitadas, atendiendo el diseño de la red de prestación de servicios de salud definida por el respectivo departamento y las normas relacionadas que regulan y controlan la oferta.
Cuando la oferta de servicios de las Empresas Sociales del Estado no sea suficiente en el municipio o en su área de influencia, el municipio certificado, previa autorización del Ministerio de Salud y Protección Social o quien este delegue, podrá contratar con otras instituciones prestadoras de servicios de salud debidamente habilitadas.
PARÁGRAFO. Ningún municipio podrá asumir directamente nuevos servicios de salud ni ampliar los existentes y están obligados a articularse a la red departamental. Se entiende por asumir directamente nuevos servicios de salud o ampliar los existentes, la creación de Empresas Sociales del Estado del nivel municipal o la creación o ampliación de los servicios habilitados en las existentes.
Sin embargo, si en concepto del departamento se requiere la ampliación de los servicios en un municipio certificado para gestionar la prestación de servicios de salud, esta ampliación se realizará a través de las Empresas Sociales del Estado existentes que operen en el área de influencia del departamento. Estas modificaciones deben ser aprobadas por las autoridades nacionales correspondientes de acuerdo con la normatividad vigente sobre la materia.
(Artículo 2o del Decreto 4973 de 2009)
ARTÍCULO 2.5.4.1.3. ARTICULACIÓN A LA RED DEPARTAMENTAL. El servicio de salud a nivel territorial se prestará mediante la integración de redes, cuya organización, dirección, coordinación y administración es competencia de los departamentos.
Los municipios que cuenten con Empresas Sociales del Estado del nivel municipal deberán articular su portafolio de servicios al diseño de la red departamental, en los términos de la Ley 715 de 2001.
(Artículo 3o del Decreto 4973 de 2009)
ARTÍCULO 2.5.4.1.4. PROCESO DE CERTIFICACIÓN PARA ASUMIR LA PRESTACIÓN DE SERVICIOS DE SALUD. Para obtener la certificación que permita asumir la prestación de los servicios de salud, en los términos dispuestos en el presente Capítulo, los municipios deberán demostrar las capacidades y estándares técnicos, administrativos y fiscales en las áreas de dirección territorial de salud, salud pública colectiva y régimen subsidiado. En el caso que el municipio cuente con Empresa Social del Estado del nivel municipal, deberá demostrar además, capacidades y estándares en el área de prestación de servicios, de acuerdo con los criterios definidos en el presente Capítulo. El Ministerio de Salud y Protección Social definirá la metodología de verificación, términos y soportes para realizar el proceso de certificación.
(Artículo 4o del Decreto 4973 de 2009)
ARTÍCULO 2.5.4.1.5. CAPACIDADES Y ESTÁNDARES ADMINISTRATIVOS. Las capacidades y estándares administrativos que deben demostrar los municipios para asumir la prestación del servicio de salud son:
1. Área de dirección territorial de salud:
1.1. El funcionario del nivel directivo responsable del desarrollo o cumplimiento de las competencias de dirección del sector salud, debe cumplir con las funciones y requisitos señalados en la normatividad vigente sobre la materia.
1.2. Plan Territorial de Salud aprobado de acuerdo con la normatividad en términos de estructura del plan y plazos de presentación, y coherente con el perfil epidemiológico.
1.3. Consejo Territorial de Seguridad Social conformado y operando de acuerdo con la normatividad vigente sobre la materia.
1.4. No encontrarse en aplicación de medidas preventivas, correctivas y de control en el sector salud, por parte de las autoridades competentes.
1.5. No haber recibido sanciones en el sector salud, durante el último año del periodo institucional del Alcalde Municipal.
1.6. No haber perdido la certificación para asumir la competencia de prestación durante el último año del periodo institucional del Alcalde Municipal.
1.7. Propuesta técnica y financiera para asumir la competencia de prestación de servicios de salud de baja complejidad a la población pobre en lo no cubierto con subsidios a la demanda de su jurisdicción, con concepto de viabilidad por parte del departamento.
2. Área de régimen subsidiado:
2.1. 100% de contratos vencidos del régimen subsidiado liquidados, que hayan sido suscritos durante periodo institucional del Alcalde Municipal, así como de los contratos vencidos en la última vigencia de la administración anterior.
2.2. 100% de los contratos suscritos, cargados y validados ante el Consorcio administrador de los recursos de Fosyga.
3. Área de salud pública colectiva:
3.1. Análisis de la situación de salud del municipio actualizada.
3.2. Cumplimiento mínimo del 90% de las metas del Plan de Intervenciones Colectivas.
3.3. Informe de seguimiento del cumplimiento de las metas de promoción y prevención de los contratos de las Entidades Promotoras de Salud del Régimen Subsidiado e informe de seguimiento sobre el cumplimiento de los planes de mejoramiento cuando aplique. Los anteriores casos con las evidencias de intervención del municipio en caso de incumplimiento.
3.4. Contratación oportuna de las acciones del Plan de Intervenciones Colectivas con la red pública, o con otras instituciones prestadoras de servicios de salud.
4. Área de prestación de servicios:
4.1. Nombramiento en propiedad del gerente de la Empresa Social del Estado de acuerdo con las normas vigentes.
4.2. Evaluación de desempeño del gerente de la Empresa Social del Estado de acuerdo con las normas vigentes.
4.3. Conformación y funcionamiento de la junta directiva de la Empresa Social del Estado de acuerdo con las normas vigentes, con asistencia de los representantes del sector político administrativo en su período.
(Artículo 5o del Decreto 4973 de 2009)
ARTÍCULO 2.5.4.1.6. CAPACIDADES Y ESTÁNDARES TÉCNICOS. Las capacidades y estándares técnicos que deben demostrar los municipios para asumir la prestación del servicio de salud son:
1. Área de dirección territorial de salud:
1.1. Sisbén actualizado y funcionando, bajo parámetros de calidad definidos por el Departamento Nacional de Planeación.
2. Área de Régimen Subsidiado:
2.1. Porcentaje de cargue de afiliados en la Base de Datos Única de Afiliados (BDUA) igual o superior al 90% de los afiliados contratados, al momento de presentar la solicitud.
2.2. 100% de carnetización de los cupos contratados al momento de presentar la solicitud.
2.3. Certificación de existencia y seguimiento de los informes de interventoría de los contratos del régimen subsidiado celebrados durante el periodo institucional del Alcalde Municipal.
3. Área de salud pública:
3.1. 95% de cobertura de vacunación con el esquema del Plan Ampliado de Inmunizaciones (PAI) verificada por la encuesta de cobertura según la metodología que defina el Ministerio de Salud y Protección Social.
3.2. Acreditar la gestión para el mejoramiento de la calidad del agua para el consumo humano de conformidad con las directrices departamentales basadas en la vigilancia.
3.3. Acreditar la implementación de las estrategias para la reducción de la mortalidad materna.
3.4. Acreditar la implementación de la estrategia de Atención Integral de las Enfermedades Prevalentes de la Infancia (AIEPI), de manera integral.
3.5. 90% de las unidades primarias generadoras de datos del municipio notificando los eventos de obligatorio reporte al Sistema de Vigilancia Epidemiológica (Sivigila).
4. Área de Prestación de servicios:
4.1. Empresa Social del Estado inscrita en el Registro Especial de Prestadores.
4.2. Portafolio de servicios de la Empresa Social del Estado cumpliendo lo definido en la red del departamento, y las normas relacionadas que regulan y controlan la oferta.
(Artículo 6o del Decreto 4973 de 2009)
ARTÍCULO 2.5.4.1.7. CAPACIDADES Y ESTÁNDARES FISCALES. Las capacidades y estándares fiscales que deben demostrar los municipios para asumir la prestación del servicio de salud son:
1. Área de dirección territorial de salud:
1.1. Conformación y operación del fondo municipal de salud y cuentas maestras de acuerdo con la normatividad vigente.
2. Área de régimen subsidiado:
2.1. Informe de cartera del municipio con las Entidades Promotoras de Salud del régimen subsidiado sobre los contratos vigentes. El vencimiento de la cartera no puede superar 30 días de mora en los contratos vigentes.
2.2. 100% de los recursos, girados por Nación y recaudados por el municipio, que vayan a ser destinados a la afiliación al régimen subsidiado manejados a través de la cuenta maestra.
2.3. Acreditar que el 100% de los recursos asignados para la afiliación en el régimen subsidiado, fueron comprometidos (contratados).
2.4. Al momento de presentar la solicitud, acreditar el cumplimiento de los reportes de información solicitados en el marco de la Resolución 1021 de 2009 o la que la modifique, adicione o sustituya.
3. Área de salud pública colectiva:
3.1. 100% de los recursos asignados para salud pública manejados a través de la cuenta maestra.
3.2. 100% de los recursos asignados para salud pública efectivamente ejecutados de acuerdo con los lineamientos del Plan de Salud Territorial.
4. Área de prestación de servicios:
4.1. Empresas Sociales del Estado en equilibrio financiero a partir de recaudos.
4.2. Pasivo corriente de la Empresa Social del Estado, inferior al 10% de los ingresos corrientes reconocidos.
(Artículo 7o del Decreto 4973 de 2009)
ARTÍCULO 2.5.4.1.8. PROCEDIMIENTO PARA LA CERTIFICACIÓN. Para que los municipios obtengan la certificación que les permita asumir la prestación de los servicios de salud en los términos y condiciones establecidos en el presente Capítulo, se adelantará el siguiente procedimiento:
1. Presentación de solicitud por parte del alcalde municipal ante la dirección departamental de salud respectiva, anexando los soportes del cumplimiento de las capacidades y estándares, de acuerdo con la metodología definida por el Ministerio de Salud y Protección Social.
2. Recibida la documentación, la dirección departamental de salud, procederá a:
a) Revisar que la documentación esté completa de acuerdo con lo establecido en la metodología definida por el Ministerio de Salud y Protección Social.
Si la documentación no está completa, la dirección departamental de salud dentro de los quince (15) días hábiles siguientes al recibo de la solicitud, procederá a su devolución al respectivo municipio, señalando la causa de la misma, caso en el cual, este deberá allegar la documentación faltante, en un término no superior a quince (15) días hábiles contados a partir de la fecha de la devolución;
b) Una vez se cuente con la documentación completa, la dirección departamental de salud dispondrá de un plazo de cuarenta y cinco (45) días hábiles para emitir el respectivo concepto de recomendación que se enviará al Ministerio de Salud y Protección Social.
De considerarlo necesario, la dirección departamental de salud podrá solicitar información adicional o realizar visitas de campo para constatar la información suministrada por el respectivo municipio y su capacidad para asumir la competencia. Estas actividades se deberán realizar dentro del término antes señalado, sin que en ningún caso se superen los cuarenta y cinco (45) días hábiles establecidos para emitir el concepto de recomendación o no de la certificación.
Para efectos de emitir el concepto de recomendación o no de la certificación, la dirección territorial de salud deberá verificar y analizar:
i) Que el municipio cumpla con las capacidades y estándares técnicos, administrativos y fiscales en las áreas de dirección territorial de salud, salud pública colectiva, régimen subsidiado y prestación de servicios, establecidas en el presente Capítulo, cuando aplique, conforme al artículo 2.5.4.1.4 del presente decreto;
ii) Que sea positivo el impacto de la certificación municipal en la organización, operación y financiación de la red, de acuerdo con los lineamientos que determine el Ministerio de Salud y Protección Social;
iii) Evaluados los numerales i) y ii) la dirección territorial de salud emitirá concepto de recomendación o no de a certificación con la estructura definida por el Ministerio de Salud y Protección Social y enviará la documentación y el concepto a dicho Ministerio.
3. Una vez recibido el concepto de recomendación y la respectiva documentación, enviada por la dirección territorial de salud, el Ministerio de Salud y Protección Social tendrá un plazo de cuarenta y cinco (45) días hábiles prorrogables hasta por un término igual, para emitir el respectivo concepto. De considerarlo necesario, el Ministerio de Salud y Protección Social podrá solicitar información adicional o realizar visitas de campo para constatar la información suministrada por el respectivo municipio y su capacidad para asumir la competencia. Estas actividades se deberán realizar dentro del término antes señalado, sin que en ningún caso se superen los cuarenta y cinco (45) días hábiles establecidos para emitir el concepto, o por el término de la prórroga.
4. Vencido el término anterior, el Ministerio de Salud y Protección Social dentro los treinta (30) días hábiles siguientes, expedirá el acto administrativo de certificación o negación de la solicitud de certificación, el cual deberá ser notificado al municipio solicitante y al departamento respectivo, quienes podrán presentar los recursos de ley en los términos establecidos en el Código Contencioso Administrativo.
En caso de que la solicitud de certificación sea negada, el municipio no podrá solicitarla nuevamente dentro del año siguiente al acto de negación.
5. Una vez en firme el acto administrativo de certificación, el Ministerio de Salud y Protección Social reportará la información al Departamento Nacional de Planeación (DNP), para efectos de la asignación de recursos del componente de prestación de servicios de salud del Sistema General de Participaciones, a partir de la vigencia fiscal siguiente a la obtención de la certificación.
PARÁGRAFO. El Ministerio de Salud y Protección Social previa verificación de las capacidades de los departamentos, podrá delegar a estos la certificación de los municipios de su jurisdicción.
(Artículo 8o del Decreto 4973 de 2009)
ARTÍCULO 2.5.4.1.9. EFECTO Y VIGENCIA DE LA CERTIFICACIÓN. La certificación que se realice conforme a lo dispuesto en el presente Capítulo, producirá efecto a partir de la vigencia fiscal siguiente del año en que haya sido notificada, fecha en la cual el municipio podrá asumir la prestación de los servicios de salud en los términos del presente Capítulo y de las demás normas que regulen la materia.
(Artículo 9o del Decreto 4973 de 2009)
ARTÍCULO 2.5.4.1.10. CERTIFICACIÓN DE MUNICIPIOS NUEVOS. Los municipios que se creen por parte de las Asambleas Departamentales a partir del 23 de diciembre de 2009, solo podrán solicitar la certificación para asumir la gestión de la prestación de los servicios de salud, dos (2) años después de su creación, siguiendo el procedimiento establecido en el presente Capítulo.
(Artículo 10 del Decreto 4973 de 2009)
ARTÍCULO 2.5.4.1.11. EVALUACIÓN Y SEGUIMIENTO DE LOS MUNICIPIOS CERTIFICADOS. Los municipios que se certifiquen en virtud del presente Capítulo, mantendrán su condición de certificados mientras demuestren capacidad de gestión, de acuerdo con la evaluación que se realice en los términos previstos en los artículos 2.5.4.3.1 a 2.5.4.3.6 del presente decreto, o la norma que lo modifique, adicione o sustituya.
Se considerará evaluación insatisfactoria cuando el departamento, al realizar la evaluación encuentra que el municipio está sujeto a alguna o algunas de las siguientes medidas: (i) correctivas previstas en el Decreto 28 de 2008, (ii) sancionatorias de que trata el artículo 2 de la Ley 1122 de 2007, (iii) de giro directo impuestas por el Ministerio de Salud y Protección Social, y (iv) medidas de toma de posesión de la Dirección Municipal de Salud o sanciones por manejo inadecuado de los recursos de salud, impuestas por la Superintendencia Nacional de Salud.
PARÁGRAFO 1o. La evaluación de los municipios certificados, se realizará anualmente sobre la vigencia fiscal inmediatamente anterior. Cuando la evaluación sea satisfactoria el municipio continuará con la certificación; si la evaluación es insatisfactoria el resultado producirá efecto a partir del 1o de enero de la vigencia fiscal siguiente del año en que haya sido notificado el resultado de la evaluación. El Ministerio de Salud y Protección Social informará al Departamento Nacional de Planeación los municipios que continúan y que pierden la certificación.
PARÁGRAFO 2o. Cuando el resultado de la evaluación sea insatisfactorio el Ministerio de Salud y Protección Social remitirá copia de la misma a la Superintendencia Nacional de Salud.
(Artículo 11 del Decreto 4973 de 2009)
PRESTACIÓN DE SERVICIOS DE SALUD POR DISTRITOS CREADOS CON POSTERIORIDAD A LA LEY 715 DE 2001.
ARTÍCULO 2.5.4.2.1. OBJETO Y ÁMBITO DE APLICACIÓN. Los artículos siguientes tienen por objeto determinar los requisitos para que los distritos creados con posterioridad a la Ley 715 de 2001 asuman la competencia de la prestación de servicios de salud, en concordancia con las competencias señaladas en los artículos 43, 44 y 45 de la Ley 715 de 2001.
(Artículo 1o del Decreto 2459 de 2015)
ARTÍCULO 2.5.4.2.2. REQUISITOS PARA LA CONFORMACIÓN DE LA PRESTACIÓN DE SERVICIOS DE SALUD. Los distritos creados con posterioridad a la Ley 715 2001 deberán cumplir con los siguientes requisitos:
1. Presentar para aprobación del Ministerio de Salud y Protección Social, el Programa Territorial de Reorganización, Rediseño y Modernización de las de Empresas Sociales del Estado conforme al artículo 156 de la Ley 1450 de 2011, o aquellas que la modifiquen o sustituyan.
2. Formular, dentro de los treinta (30) días hábiles siguientes a la aprobación del Programa Territorial de Reorganización, Rediseño y Modernización de las Redes de Empresas Sociales Estado (ESE), el Plan Bienal de Inversiones Públicas en Salud, conforme a lo establecido en las Resoluciones 2514 de 2012 y 1985 de 2013, o las normas que la modifiquen o sustituyan. Para tal fin, el Ministerio Salud y Protección Social deberá disponer lo pertinente para que el distrito respectivo pueda registrar los proyectos en aplicativo de Planes Bienales Inversiones Públicas en Salud.
(Artículo 2o del Decreto 2459 de 2015)
ARTÍCULO 2.5.4.2.3. CUMPLIMIENTO REQUISITOS PARA ASUMIR PRESTACIÓN DE SERVICIOS DE SALUD. A partir de la fecha en que el Ministerio de Salud y Protección Social haya aprobado el cumplimiento del requisito establecido en el numeral 1 del artículo anterior, los Distritos asumirán la competencia de la prestación de servicios de salud.
(Artículo 3o del Decreto 2459 de 2015)
ARTÍCULO 2.5.4.2.4. COMPETENCIAS EN SALUD. Los distritos, además de las competencias de prestación de servicios de salud a que se refieren los artículos 2.5.4.2.1 a 2.5.4.2.6 del presente decreto, tendrán las mismas competencias en salud los municipios y departamentos, conforme lo establecen los artículos 43, 44 y 45 de la Ley 715 de 2001.
(Artículo 4o del Decreto 2459 de 2015)
ARTÍCULO 2.5.4.2.5. ACTIVIDADES A DESARROLLAR POR PARTE DE LOS DISTRITOS. Además de las competencias en cuanto a la prestación de servicios de salud, previstas en el numeral 43.2 del artículo 43 de la Ley 715 de 2001 para los departamentos, los distritos a que se refieren los artículos refieren los artículos 2.5.4.2.1 a 2.5.4.2.6 del presente decreto, en cumplimiento de sus funciones, deberán, entre otras actividades:
1. Efectuar reporte de información de las Empresas Sociales del Estado de su jurisdicción, en cumplimiento de los artículos 2.5.3.8.2.1 a 2.5.3.8.2.6 del presente decreto, o las normas que lo modifiquen o sustituyan.
2. Adelantar las acciones en cumplimiento de las disposiciones sobre el Sistema Único Habilitación, previstas en el Título 1 de la Parte 5 del Libro 2 del presente decreto y la Resolución 2003 de 2014 o las normas que las modifiquen o sustituyan.
3. Elaborar el Plan Financiero Territorial de Salud conforme a la Resolución 4015 de 2013, o normas que la modifiquen o sustituyan.
4. Adelantar las acciones que competen respecto de Empresas Sociales del Estado de su jurisdicción, categorizadas en riesgo medio o alto que deban adoptar Programas de Saneamiento Fiscal y Financiero, conforme a la Ley 1608 de 2013 y las normas que la desarrollen, o que deban someterse a Planes Integrales de Gestión de Riesgo con la Superintendencia Nacional de Salud u otras medidas que se definan en la normativa correspondiente.
(Artículo 5o del Decreto 2459 de 2015)
ARTÍCULO 2.5.4.2.6. DISTRIBUCIÓN GENERAL PARTICIPACIONES. Para efectos de la distribución del Sistema General de Participaciones, la aprobación del Ministerio de Salud y Protección Social prevista en el artículo 2.5.4.2.3 de este decreto tendrá efectos a partir de la distribución de la vigencia siguiente. Para el efecto, el Ministerio de Salud y Protección Social certificara al Departamento Nacional de Planeación, la condición de distrito certificado en salud conforme a lo previsto en el presente Capítulo, así como, lo previsto en el párrafo tercero del artículo 2.4.10 del presente decreto.
(Artículo 6o del Decreto 2459 de 2015)
EVALUACIÓN DE MUNICIPIOS CERTIFICADOS PARA LA PRESTACIÓN DE SERVICIOS DE SALUD.
ARTÍCULO 2.5.4.3.1. OBJETO Y CAMPO DE APLICACIÓN. Las disposiciones contenidas en el presente Capítulo tienen por objeto establecer el procedimiento de evaluación de los municipios que fueron certificados a 31 de julio de 2001 y hayan asumido la prestación de los servicios de salud, en cumplimiento de lo dispuesto en el parágrafo del artículo 44 de la Ley 715 de 2001.
(Artículo 1o del Decreto 3003 de 2005)
ARTÍCULO 2.5.4.3.2. CAPACIDAD DE GESTIÓN. Los municipios certificados a 31 de julio de 2001 que hubieran asumido la prestación de los servicios de salud podrán continuar haciéndolo, siempre y cuando demuestren capacidad de gestión en las áreas de dirección y de prestación de servicios de salud, evaluada de acuerdo con la metodología definida por el Ministerio de Salud y Protección Social, la cual tendrá en cuenta como mínimo, los siguientes aspectos:
1. Adecuado manejo de los recursos financieros destinados al sector salud en los componentes de aseguramiento, salud pública y prestación de servicios a la población pobre en lo no cubierto con subsidios a la demanda.
2. Implementación de procedimientos de gestión de la dirección del sector salud en el ámbito municipal.
3. Articulación de las instituciones prestadoras de servicios de salud públicas del orden municipal a la red departamental de prestación de servicios de salud.
4. Demostración de condiciones de sostenibilidad de las instituciones prestadoras de servicios de salud públicas de carácter municipal en los términos establecidos en la política de prestación de servicios de salud, definidas en desarrollo de lo dispuesto en el numeral 42.14 del artículo 42 de la Ley 715 de 2001.
5. Ejecución de los recursos destinados a la prestación de servicios de salud a la población pobre en lo no cubierto con subsidios a la demanda, debidamente soportada en la compra de servicios de salud, mediante modalidades de pago que sean consistentes con la cantidad y valor de los servicios efectivamente prestados en los términos convenidos en los respectivos contratos, exceptuándose, las condiciones especiales previstas en la normatividad vigente.
PARÁGRAFO. Cuando el Departamento no haya organizado la red departamental de servicios de salud, en los términos del artículo 54 de la Ley 715 de 2001, no será exigible lo dispuesto en el numeral 3 del presente artículo.
(Artículo 2o del Decreto 3003 de 2005)
ARTÍCULO 2.5.4.3.3. PROCEDIMIENTO DE EVALUACIÓN DE LA CAPACIDAD DE GESTIÓN. La evaluación de la capacidad de gestión de que trata el artículo anterior, se efectuará de acuerdo con la metodología de evaluación que anualmente determine el Ministerio de Salud y Protección Social, la cual deberá ser dada a conocer a los departamentos a más tardar el 30 de abril del año objeto de evaluación.
PARÁGRAFO. Para efectos de la evaluación de la capacidad de gestión de la vigencia 2005, el Ministerio de Salud y Protección Social deberá dar a conocer la metodología de evaluación a más tardar el 31 de agosto de 2005.
(Artículo 3o del Decreto 3003 de 2005)
ARTÍCULO 2.5.4.3.4. EVALUACIÓN Y VERIFICACIÓN DE LA CAPACIDAD DE GESTIÓN. La evaluación y verificación de la capacidad de gestión, de acuerdo con lo establecido en los artículos anteriores, se realizará anualmente por las direcciones departamentales de salud, mediante acto administrativo proferido por el Gobernador, el cual se notificará al Alcalde Municipal de conformidad con lo establecido en los artículos 44 y siguientes del Código Contencioso Administrativo.
PARÁGRAFO 1o. Los departamentos podrán recomendar la formulación de planes de mejoramiento para ser ejecutados por los municipios, en aquellos aspectos susceptibles de mejora durante el siguiente año a la evaluación, siempre y cuando hayan sido evaluados satisfactoriamente.
PARÁGRAFO 2o. El Ministerio de Salud y Protección Social podrá verificar en cualquier tiempo la evaluación, bien sea por iniciativa propia o por solicitud del municipio evaluado o del respectivo departamento.
Si como resultado de la verificación anterior, se establecen inconsistencias respecto de la evaluación efectuada por el departamento frente a lo dispuesto en la metodología de que trata el artículo anterior el Ministerio de Salud y Protección Social, podrá solicitar al Departamento la revisión y ajuste de la correspondiente evaluación.
(Artículo 4o del Decreto 3003 de 2005)
ARTÍCULO 2.5.4.3.5. REPORTE DE LA INFORMACIÓN. Las direcciones departamentales de salud deberán enviar al Ministerio de Salud y Protección Social, en los formatos que para el efecto este determine, la información correspondiente a la evaluación respectiva, a más tardar el 30 de junio de cada año.
PARÁGRAFO 1o. El no reporte de la información por parte de los departamentos en los plazos establecidos en el presente artículo, o el reporte incorrecto que induzca a error en la asignación de los recursos, conllevará a que los responsables del mismo se hagan acreedores a las sanciones a que haya lugar, de conformidad con lo establecido en el artículo 96 de la Ley 715 de 2001 y la Ley 734 de 2001 <sic, es 2002>.
PARÁGRAFO 2o. En aquellos municipios en donde por razones de orden público, caso fortuito o fuerza mayor, no sea posible efectuar la evaluación de la capacidad de gestión de que trata el presente acápite, se tendrá en cuenta el resultado de la evaluación obtenida en el año anterior, siempre y cuando el Gobernador del respectivo Departamento certifique la situación, ante el Ministerio de Salud y Protección Social, a más tardar el 30 de junio de cada año.
(Artículo 5o del Decreto 3003 de 2005)
ARTÍCULO 2.5.4.3.6. EVALUACIÓN INSATISFACTORIA. Los municipios que no demuestren capacidad de gestión, de acuerdo con la metodología que para el efecto establezca el Ministerio de Salud y Protección Social, no podrán continuar asumiendo la competencia de la prestación de los servicios de salud a la población pobre en lo no cubierto con subsidios a la demanda y, en consecuencia, será el respectivo departamento quien asuma la responsabilidad de gestionar y administrar los recursos para la atención en salud de esa población.
(Artículo 6o del Decreto 3003 de 2005)
INTERVENCIÓN ADMINISTRATIVA Y/O TÉCNICA DE ASEGURAMIENTO Y PRESTACIÓN.
INTERVENCIÓN FORZOSA Y REVOCATORIA DE AUTORIZACIÓN.
ARTÍCULO 2.5.5.1.1. De conformidad con lo dispuesto en el artículo 68 de la Ley 715 de 2001, la Superintendencia Nacional de Salud aplicará en los procesos de intervención forzosa administrativa, para administrar o para liquidar las entidades vigiladas que cumplan funciones de explotación u operación de monopolios rentísticos cedidos al sector salud, Empresas Promotoras de Salud e Instituciones Prestadoras de Salud de cualquier naturaleza, así como en los de intervención técnica y administrativa de las Direcciones Territoriales de Salud, las normas de procedimiento previstas en el artículo 116 del Decreto-ley 663 de 1993, la Ley 510 de 1999, y demás disposiciones que lo modifican y desarrollan.
(Artículo 1o del Decreto 1015 de 2002)
ARTÍCULO 2.5.5.1.2. La superintendencia nacional de salud, en ejercicio de sus atribuciones y competencias, señaladas por los artículos 42.8 y 68 de la Ley 715 de 2001 podrá en todo tiempo ejercer la intervención forzosa administrativa para administrar o liquidar las instituciones prestadoras de salud sin ánimo de lucro, con las excepciones allí previstas. Para este efecto, aplicará el procedimiento administrativo respectivo, conforme a las normas a que alude el artículo anterior.
Con el propósito de que se adopten las medidas concernientes, la Superintendencia Nacional de Salud, comunicará la decisión administrativa correspondiente.
(Artículo 2o del Decreto 1015 de 2002)
ARTÍCULO 2.5.5.1.3. La Superintendencia Nacional de Salud, de conformidad con lo dispuesto por el artículo 68 de la Ley 715 de 2001, podrá en todo tiempo ejercer la intervención forzosa administrativa para la liquidación total de un ramo o programa del régimen subsidiado o contributivo en las Entidades Promotoras de Salud y EPS del régimen subsidiado, cualquiera sea su naturaleza, de conformidad con la evaluación previa, el grado y la causa de la falta, anomalía e ineficiencia en la prestación de los servicios de salud.
Para tales efectos, la Superintendencia Nacional de Salud aplicará las normas de procedimiento previstas en el Decreto-ley 663 de 1993, la Ley 510 de 1999 y el Decreto 2555 de 2010 y demás disposiciones que los modifican y desarrollan.
(Artículo 1o del Decreto 3023 de 2002)
ARTÍCULO 2.5.5.1.4. Cuando se trate de la intervención forzosa administrativa para la liquidación total de un ramo o programa del régimen subsidiado o del régimen contributivo, la Superintendencia Nacional de Salud designará como liquidador para adelantar dicho proceso al Representante Legal de la entidad autorizada para operar el ramo o programa correspondiente y como Contralor el Revisor Fiscal de la misma.
No obstante, cuando la intervención para liquidar a la que se hace referencia en el artículo anterior del presente decreto se origine en conductas imputables al Representante Legal o al Revisor Fiscal o cuando estos incurran en violaciones a las disposiciones legales o incumplan las órdenes o instrucciones impartidas por el ente de control, la Superintendencia Nacional de Salud deberá solicitar su remoción para que el órgano nominador correspondiente proceda a designar su reemplazo en forma inmediata. Cuando no se atienda esta orden, la Superintendencia Nacional de Salud procederá a designar en forma temporal al Liquidador y al Contralor.
PARÁGRAFO 1o. Lo previsto en este artículo se aplicará frente a las entidades públicas cuando proceda la revocatoria del certificado de autorización del ramo o programa tratándose de intervención total de la entidad.
PARÁGRAFO 2o. Por las actividades de la liquidación del ramo, el Representante Legal y Revisor Fiscal de la entidad autorizada, no recibirán remuneración diferente a la que perciben en el desempeño de su cargo.
PARÁGRAFO 3o. Los Representantes Legales y Revisores Fiscales que asuman las funciones mencionadas dentro de un proceso de liquidación total del ramo o programa, deberán sujetarse a las instrucciones que imparta la Superintendencia Nacional de Salud en la conformación del inventario de bienes y desarrollo del proceso, en aras de garantizar los principios de eficiencia y transparencia.
(Artículo 2o del Decreto 3023 de 2002)
ARTÍCULO 2.5.5.1.5. Cuando sea procedente el nombramiento de un liquidador o contralor, estos deberán acreditar las calidades laborales y profesionales establecidas para los cargos de representante legal y revisor fiscal en la respectiva institución.
Los criterios para la determinación de la remuneración de los Liquidadores y Contralores, serán los que se apliquen para estos, cuando sean designados por el Fondo de Garantías de Instituciones Financieras, sin que sean procedentes remuneraciones superiores en el sector salud frente al sector financiero conforme a las reglas y clase de entidades intervenidas, realizadas las correspondientes equivalencias.
(Artículo 3o del Decreto 3023 de 2002)
ARTÍCULO 2.5.5.1.6. La revocatoria de autorización de funcionamiento de uno o varios negocios de las entidades promotoras de salud de carácter público, la medida de intervención para liquidar total o parcialmente dichas entidades y la resolución definitiva de tales decisiones por parte de la entidad competente, requerirá el concepto previo no vinculante del Consejo Nacional de Seguridad Social en Salud o quien haga sus veces.
Para tal efecto, la entidad competente remitirá al Consejo Nacional de Seguridad Social en Salud o quien haga sus veces, la evaluación previa que sustente las razones por las cuales pretende tomar esta decisión. Cuando la decisión sea objeto de recurso, antes de resolver, enviará al Consejo Nacional de Seguridad Social en Salud o quien haga sus veces, el expediente en el estado en que se encuentre.
Una vez emitido el respectivo concepto por el Consejo Nacional de Seguridad Social en Salud o quien haga sus veces, este devolverá el expediente a la Superintendencia Nacional de Salud o a la entidad que haga sus veces.
(Artículo 1o del Decreto 3085 de 2003)
ARTÍCULO 2.5.5.1.7. Los términos de las actuaciones y de los recursos interpuestos relacionados con la revocatoria de la autorización o la intervención para liquidar, se suspenderán a partir de la remisión al Consejo Nacional de Seguridad Social en Salud o quien haga sus veces y hasta tanto, este comunique a la entidad competente su concepto.
(Artículo 2o del Decreto 1566 de 2003)
ARTÍCULO 2.5.5.1.8. DE LA REVOCATORIA, LA SUSPENSIÓN DE LA AUTORIZACIÓN DE FUNCIONAMIENTO O LA REVOCATORIA DE LA HABILITACIÓN. La revocatoria y la suspensión de la autorización de funcionamiento o la revocatoria de habilitación de una Entidad Promotora de Salud o de una EPS del régimen subsidiado, cualquiera sea el régimen que administre o la naturaleza jurídica de la entidad, podrá adoptarse por el Superintendente Nacional de Salud, en cualquier momento que se establezca alguna de las causales a que se refieren los artículos 230 y 153 numeral 4 de la Ley 100 de 1993 o las que se determinen en las disposiciones legales, reglamentarias o estatutarias vigentes, mediante providencia debidamente motivada, previo un derecho de contradicción el cual tendrá como mínimo un período para la defensa de cinco (5) días hábiles.
La existencia de estas causales podrá establecerse, a partir de la información que reposa en la Superintendencia Nacional de Salud con ocasión de la información que las entidades deban enviar en cumplimiento de regulaciones de carácter general o en virtud de información que se les solicite de manera particular a la entidad vigilada; a través de la información que se obtenga en ejercicio de las actividades de inspección, vigilancia y control; o a partir de las visitas que realice el organismo de control.
Como consecuencia de la revocatoria de la autorización de funcionamiento o de la habilitación de una Entidad Promotora de Salud o Entidad EPS del régimen subsidiado, la Superintendencia Nacional de Salud podrá efectuar la toma de posesión de bienes, haberes y negocios, adoptar medidas cautelares o permitir que la entidad a la cual se le revocó proceda de acuerdo con sus propios estatutos, previas instrucciones de la Superintendencia Nacional de Salud.
(Artículo 5o del Decreto 506 de 2005)
ARTÍCULO 2.5.5.1.9. MEDIDAS CAUTELARES Y TOMA DE POSESIÓN. Las medidas cautelares y la toma de posesión de bienes haberes y negocios se regirán por las disposiciones contempladas en el Estatuto Orgánico del Sistema Financiero.
La toma de posesión de bienes haberes y negocios se podrá adoptar como consecuencia de la revocatoria de la autorización de funcionamiento o de la habilitación, por el cumplimiento de las causales previstas en los estatutos para la liquidación o por la ocurrencia de las causales de revocatoria, cuando esté en riesgo el manejo de los recursos públicos de la seguridad social en salud o la prestación del servicio a sus afiliados.
Las medidas cautelares y de toma de posesión, que en ejercicio de sus funciones adopte la Superintendencia Nacional de Salud, serán de aplicación inmediata. En consecuencia, el recurso de reposición que proceda contra las mismas no suspenderá la ejecutoriedad del acto administrativo.
La revocatoria de la autorización de funcionamiento o de la habilitación pueden adoptarse simultáneamente o de manera independiente con la toma de posesión, cuando esas mismas causales que la originan puedan poner en peligro los recursos de la seguridad social en salud o la atención de la población afiliada. Cuando la revocatoria sea simultánea con la toma de posesión, el procedimiento, los recursos, las reglas y los efectos serán los de la toma de posesión.
(Artículo 6o del Decreto 506 de 2005)
TASA ANUAL DE INSPECCIÓN, VIGILANCIA Y CONTROL.
ARTÍCULO 2.5.5.2.1. TASA A FAVOR DE LA SUPERINTENDENCIA NACIONAL DE SALUD. Las entidades de derecho público o privadas y las entidades sin ánimo de lucro, con excepción de las que por ley estén exentas de tal obligación, cuya inspección, vigilancia y control corresponda a la Superintendencia Nacional de Salud, cancelarán una tasa anual destinada a garantizar el cumplimiento o desarrollo de las funciones propias de la Superintendencia respecto de tales entidades.
De acuerdo con el inciso 2o del artículo 338 de la Constitución Política el Gobierno nacional fijará la tasa de acuerdo con los sistemas y métodos establecidos en el artículo 98 de la Ley 488 de 1998, de conformidad con la reglamentación contenida en el presente Capítulo.
(Artículo 1o del Decreto 1405 de 1999)
ARTÍCULO 2.5.5.2.2. DEFINICIÓN DE BASES PARA EL CÁLCULO DE LA TASA. La tasa a favor de la Superintendencia Nacional de Salud incluirá el valor del servicio prestado por esta a las entidades sujetas a su supervisión y control. El Gobierno nacional establecerá anualmente los costos de supervisión y control para cada clase de tales entidades, los cuales serán objeto de recuperación mediante la tasa. La determinación de los costos se hará teniendo en cuenta los factores que signifiquen actividades directas o indirectas de la Superintendencia respecto de los sujetos pasivos de la tasa y se fijarán con base en principios de eficiencia.
1. Tarifa no ajustada de la tasa
El monto de la tasa impuesta a cada una de las entidades a que se refiere el presente artículo guardará equitativa proporción con los respectivos activos de esta. Para los presentes efectos se entenderá por t la tarifa no ajustada de la tasa, la cual será igual a la proporción que los activos totales de cada sujeto de supervisión y control tengan en el total de activos de los sujetos de la clase de que se trate.
![]()
Donde:
a = Activos totales de la entidad sujeta a la supervisión y control de la Superintendencia Nacional de Salud para la cual se está realizando el cálculo de la tasa.
A = Activos totales de las entidades pertenecientes a la misma clase que la entidad sujeta a la supervisión y control de la Superintendencia Nacional de Salud para la cual se está realizando el cálculo de la tasa.
2. Tasa básica (no ajustada)
Se entenderá por c la tasa básica (no ajustada) resultante de aplicar la tarifa t a los costos correspondientes a la clase respectiva de sujetos de vigilancia (CT), determinados conforme lo establece el primer inciso de este artículo.
C = t * CT
(Artículo 2o del Decreto 1405 de 1999)
ARTÍCULO 2.5.5.2.3. ASIGNACIÓN DE COEFICIENTES DE COSTO-BENEFICIO. A los factores a los que se refiere el artículo anterior se asignará un coeficiente que permita medir la relación costo-beneficio que tales actividades representan para los sujetos de supervisión y control. Dichos factores estarán determinados por el tipo de actividad a que se dedique principalmente cada clase de sujetos de supervisión y control. Para estos efectos, el Superintendente Nacional de Salud, mediante resolución de carácter general, clasificará a los sujetos de su supervisión y control según se dediquen exclusiva o principalmente a alguna de las siguientes actividades, a cada una de las cuales corresponderá el coeficiente respectivo.
1. Recaudo de recursos-EPS y Entidades asimiladas

Donde:
Recaudot =: Recaudo de recursos del Sistema General de Salud realizado por el sujeto de supervisión y vigilancia en el último período.
Recaudot =: Recaudot-1: Recaudo en el período anterior a aquel.
Ct = Costo asignado al sujeto de supervisión con sujeción a las reglas indicadas en el artículo anterior, y
Ct–1 = Costo asignado al sujeto de supervisión en el período anterior.
2. Generación de recursos-licoreras. Registro y todas las demás entidades que generan recursos para el sector salud.

Donde:
Recursos generadost = Monto de recursos para el Sistema General de Salud generado por el sujeto de supervisión y vigilancia en el último período.
Recursos generadost–1 = Monto de recursos generado para el período anterior a aquel.
Ct = Costo asignado al sujeto de supervisión con sujeción a las reglas indicadas en el artículo anterior, y
Ct–1 = Costo asignado al sujeto de supervisión en el período anterior.
3. Prestación de servicios-IPS

Donde:
Gastos Operacionalest = Son los costos de prestación del servicio del sujeto respectivo en el último período, y
Gastos Operacionalest–1 = Costos de prestación del servicio del sujeto respectivo en el período anterior a aquel.
Ct = Costo asignado al sujeto de supervisión con sujeción a las reglas indicadas en el artículo anterior,
Ct–1 = Costo asignado al sujeto de supervisión en el período anterior.
PARÁGRAFO. En caso de que algún sujeto de vigilancia realice simultáneamente varias de las actividades descritas en este artículo, la Superintendencia determinará en la forma prevista en el inciso 1o de este artículo, el coeficiente específico que debe aplicarse.
(Artículo 3o del Decreto 1405 de 1999)
ARTÍCULO 2.5.5.2.4. DETERMINACIÓN DE COEFICIENTES DE COSTO-BENEFICIO. Los Coeficientes de Costo-Beneficio a los que se refiere el presente artículo se determinarán teniendo en cuenta la ubicación geográfica y las condiciones socioeconómicas de la población, mediante la aplicación del Factor de Ajuste W.
1. Cálculo del factor de ajuste W
Para los presentes efectos se determinará, para cada sujeto de vigilancia, el Factor de Ajuste W, con arreglo a la fórmula siguiente:
![]()
Donde:
ICVm = Índice de condiciones de vida del municipio o distrito en el que está localizado o realiza la mayoría o una parte importante de sus actividades el sujeto de supervisión y control.
ICVp = Índice de Condiciones de Vida de la Nación.
Para el cálculo del Factor de Ajuste W se utilizarán los índices de condiciones de vida calculados por el Departamento Nacional de Planeación con base en la información obtenida en censos de población de carácter general. El Factor de Ajuste W siempre será igual o inferior a 0.
2. Ajuste de Coeficientes de Costo-Beneficio.
Los Coeficientes de Costo Beneficio se ajustarán para reflejar la ubicación geográfica del sujeto de supervisión y control y las condiciones socioeconómicas de la población. El ajuste se hará mediante la siguiente fórmula:
Y = (a, b, c ó d ) * (1+W )
Donde:
Y = Coeficiente de Costo-Beneficio ajustado por ubicación geográfica y condiciones socioeconómicas.
El Coeficiente de Costo-Beneficio ajustado por ubicación geográfica y condiciones socioeconómicas de la población Y nunca será mayor que 1 ni menor que 0.90.
Aplicación del Coeficiente de Costo-Beneficio ajustado por ubicación geográfica y condiciones socioeconómicas Y a la tasa básica (sin ajustes) c
El Coeficiente de Costo-Beneficio ajustado por ubicación geográfica y condiciones socioeconómicas Y se aplicará a la tasa básica (sin ajustes) c con arreglo a la fórmula siguiente:
cc = Y * t * CT
CC = Tasa Básica ajustada por Coeficiente de Costo-Beneficio ajustado por ubicación geográfica y condiciones socioeconómicas Y
(Artículo 4o del Decreto 1405 de 1999, literal b) inciso 3o modificado por el artículo 1o del Decreto 1280 de 2008)
ARTÍCULO 2.5.5.2.5. FACTOR DE AJUSTE. Para efectos de calcular el factor de ajuste por ubicación geográfica y condiciones socioeconómicas de la población contemplado en el artículo 2.5.5.2.4 del presente decreto, se aplicará el Índice de Condiciones de Vida (ICV) del municipio o distrito en que esté ubicada la sede principal de la entidad vigilada. Cuando el Índice de Condiciones de Vida (ICV), no haya sido medido por el Departamento Nacional de Planeación, se aplicará el menor valor entre el Índice de Condiciones de Vida (ICV), del departamento al cual pertenece el municipio y el Índice de Condiciones de Vida (ICV), promedio nacional.
(Artículo 13 del Decreto 1580 de 2002)
ARTÍCULO 2.5.5.2.6. EVALUACIÓN DE FACTORES SOCIALES, ECONÓMICOS Y GEOGRÁFICOS. El cálculo de la tasa incluirá la evaluación de factores sociales, económicos y geográficos que incidan en las entidades sujetas a la supervisión y control de la Superintendencia Nacional de Salud. Tal evaluación se hará mediante la aplicación del Factor de Ajuste W calculado de la manera indicada en el artículo anterior, de conformidad con la siguiente fórmula:
ccf = (1 + W) * cc
Donde:
ccf = Tasa Básica ajustada por Coeficiente de Costo-Beneficio ajustado por ubicación geográfica y condiciones socioeconómicas Y, con evaluación de factores sociales, económicos y geográficos que inciden en el sujeto de supervisión y control. El valor de (1 +W ) siempre será igual o inferior a 1, pero superior a 0.90.
(Artículo 5o del Decreto 1405 de 1999, inciso 2o modificado por el artículo 2o del Decreto 1280 de 2008)
ARTÍCULO 2.5.5.2.7. FÓRMULA PARA EL CÁLCULO Y DETERMINACIÓN DE LA TASA. Los factores variables y coeficientes a los que se refiere el presente Capítulo se sintetizan en la siguiente fórmula matemática, la cual será utilizada para el cálculo y la determinación de la tasa que corresponda a cada sujeto de supervisión y control:
ccf = [(1 + W) * (Y * t * CT)]
El cálculo de cada uno de los componentes de la fórmula precedente se hará de conformidad con lo dispuesto en el presente Capítulo.
(Artículo 6o del Decreto 1405 de 1999)
ARTÍCULO 2.5.5.2.8. LIQUIDACIÓN Y COBRO DE LA TASA. La tasa que se regula en el presente Capítulo será liquidada por la Superintendencia Nacional de Salud con sujeción a las reglas aquí contenidas.
La Superintendencia Nacional de Salud, mediante acto administrativo de carácter individual, podrá exigir el pago de la tasa a los sujetos de su supervisión y control, en una o varias cuotas, en las fechas y de la forma que esta señale. El manejo de estos recursos será acorde con las normas sobre presupuesto.
La Superintendencia Nacional de Salud podrá exigir a las entidades sujetas al pago de la tasa a la que se refiere el presente artículo la remisión de los informes que se consideren necesarios para asegurar su adecuada liquidación.
Las entidades de derecho público están obligadas a presupuestar esta tasa de acuerdo con las normas respectivas.
PARÁGRAFO. Los recursos de la tasa no utilizados en la vigencia fiscal respectiva serán deducidos del valor a cobrar en el siguiente año, utilizando para su distribución entre las entidades vigiladas de cada clase, el factor t establecido en el presente Capítulo.
El monto de los recursos no utilizados estará determinado por el valor positivo que arroje la comparación de la tasa recaudada con el total de los compromisos presupuestales adquiridos en la respectiva vigencia fiscal. Para tal efecto, la Superintendencia Nacional de Salud establecerá los mecanismos que identifiquen los compromisos adquiridos con recursos de la tasa.
(Artículo 7o del Decreto 1405 de 1999 modificado por el artículo 3o del Decreto 1280 de 2008)
ARTÍCULO 2.5.5.2.9. LIQUIDACIÓN Y PAGO DE LA TASA A FAVOR DE LA SUPERINTENDENCIA NACIONAL DE SALUD. La tasa anual a favor de la Superintendencia Nacional de Salud se liquidará y cancelará en varias cuotas, en las fechas que señale anualmente la Superintendencia Nacional de Salud y con la información correspondiente a la fecha de corte para la liquidación que esta señale.
La Superintendencia Nacional de Salud efectuará una liquidación preliminar en el primer semestre, que se cancelará en una o varias cuotas, con los datos de la última información financiera de la cual disponga la entidad, y se imputará en la liquidación definitiva.
El valor de la liquidación anual, calculada con la información del año correspondiente, se cancelará en una o varias cuotas, en las fechas que señale la Superintendencia Nacional de Salud, descontando el valor cancelado de la liquidación preliminar.
(Artículo 1o del Decreto 1580 de 2002)
ARTÍCULO 2.5.5.2.10. ACTUALIZACIÓN DE LA INFORMACIÓN. Para efectos de la liquidación de la tasa anual a favor de la Superintendencia Nacional de Salud, esta entidad podrá actualizar por inflación o deflación la información incompleta o desactualizada que exista u obtenga sobre los entes vigilados.
En aquellos casos en que no se haya calculado el coeficiente de ajuste por costo beneficio en la liquidación preliminar, se calculará en la liquidación definitiva, siempre y cuando se allegue la información pertinente antes del primero de junio del correspondiente año.
El coeficiente de ajuste por factores sociales, económicos y geográficos se calculará en todos los casos.
(Artículo 2o del Decreto 1580 de 2002)
ARTÍCULO 2.5.5.2.11. NUEVAS ENTIDADES VIGILADAS. Las entidades que iniciaron operación en el año anterior y a las cuales no se les efectuó la liquidación preliminar en la fecha de corte para su liquidación, deberán allegar la información antes de la fecha de corte de información para la liquidación definitiva que señale la Superintendencia Nacional de Salud. A estas entidades se les liquidará la tasa en forma definitiva y cancelarán la totalidad de la misma en una o varias cuotas en las fechas que para tal efecto establezca la Superintendencia Nacional de Salud.
(Artículo 3o del Decreto 1580 de 2002)
ARTÍCULO 2.5.5.2.12. ENTIDADES SIN LIQUIDACIÓN PRELIMINAR. Para los entes vigilados a los cuales no se pudo efectuar liquidación preliminar en la fecha de corte para su liquidación, por carencia de información y se disponga de la misma a más tardar a la fecha de corte de información para la liquidación definitiva que señale la Superintendencia Nacional de Salud, se efectuará la liquidación definitiva y cancelarán la totalidad de la misma en una o varias cuotas en las fechas fijadas para tal efecto.
En este caso se causarán intereses sobre la parte proporcional de la tasa anual determinada desde la fecha de vencimiento en que debieron pagarse las respectivas cuotas y sobre el total se causarán intereses a partir del vencimiento de la cuota respectiva.
(Artículo 4o del Decreto 1580 de 2002)
ARTÍCULO 2.5.5.2.13. LIQUIDACIONES ADICIONALES POR MAYOR VALOR. En los casos en que se haya realizado la liquidación anual con datos ajustados, podrán proferirse liquidaciones adicionales de mayor valor sobre la base de la información real determinada.
(Artículo 5o del Decreto 1580 de 2002)
ARTÍCULO 2.5.5.2.14. LIQUIDACIONES ADICIONALES PARA QUIENES NO FUERON OBJETO DE LIQUIDACIÓN. Aquellas entidades sometidas a la inspección, vigilancia y control de la Superintendencia, que no hubieren sido objeto de liquidación de la tasa anual, serán objeto de liquidación adicional con los datos que se establezcan en las investigaciones o información correspondientes.
En este caso se causarán intereses sobre la parte proporcional de la tasa anual determinada desde la fecha de vencimiento en que debieron pagarse las respectivas cuotas y sobre el total se causarán intereses a partir del vencimiento de la cuota respectiva.
(Artículo 6o del Decreto 1580 de 2002)
ARTÍCULO 2.5.5.2.15. RECAUDOS ADICIONALES. Cuando como consecuencia de las liquidaciones adicionales de mayor valor a los entes no incluidos en las liquidaciones establecidas en los artículos 2.5.5.2.9 a 2.5.5.2.14 del presente decreto, se recauden durante el año calendario mayores valores a los establecidos en el decreto de fijación de costos a recuperar para el correspondiente sector, dicho valor se abonará al año siguiente como un menor valor de los costos asignados a recuperar del sector correspondiente.
(Artículo 7o del Decreto 1580 de 2002)
ARTÍCULO 2.5.5.2.16. ENTIDADES VIGILADAS INTERVENIDAS O EN PROCESOS DE LIQUIDACIÓN, CONCORDATOS O ACUERDOS DE REESTRUCTURACIÓN. Las entidades vigiladas intervenidas o que entren en procesos de liquidación, concordatos o acuerdos de reestructuración, estarán sujetas a la liquidación y cobro de la tasa, salvo que estos procesos se adelanten ante otra Superintendencia.
(Artículo 8o del Decreto 1580 de 2002)
ARTÍCULO 2.5.5.2.17. OBLIGACIÓN DE SOLICITAR LA LIQUIDACIÓN. Las entidades vigiladas que por cualquier circunstancia no hubieren recibido la liquidación de la tasa a pagar a la Superintendencia Nacional de Salud, deberán solicitarla a la misma antes del vencimiento de la respectiva fecha para el pago de la cuota correspondiente, adjuntando la información financiera requerida.
(Artículo 9o del Decreto 1580 de 2002)
ARTÍCULO 2.5.5.2.18. ENTIDADES PROMOTORAS DE SALUD INDÍGENAS. Para efectos de la distribución de los costos de supervisión y control de la Superintendencia Nacional de Salud, las entidades promotoras de salud indígenas están incluidas dentro del valor asignado a las empresas solidarias de salud.
(Artículo 10 del Decreto 1580 de 2002)
ARTÍCULO 2.5.5.2.19. OPERADORES DE JUEGOS. Para efectos de la aplicación de la tarifa de la tasa a favor da la Superintendencia Nacional de Salud a los denominados operadores de juegos en la Ley 643 de 2001, diferentes a loterías y apuestas permanentes, se les aplicará el valor asignado a los operadores de juegos intermedios.
(Artículo 11 del Decreto 1580 de 2002)
ARTÍCULO 2.5.5.2.20. INSTITUCIONES PRESTADORAS DE SERVICIOS DE SALUD PÚBLICAS. Las instituciones hospitalarias públicas, tanto las que se transformaron a empresas sociales del Estado como las que aún son instituciones prestadoras de servicios de salud públicas, se incluyen para efectos de aplicación de la tarifa de la tasa a favor da la Superintendencia Nacional de Salud dentro del valor asignado a las empresas sociales del Estado.
(Artículo 12 del Decreto 1580 de 2002)
ARTÍCULO 2.5.5.2.21. COBRO COACTIVO Y SANCIONES LA SUPERINTENDENCIA NACIONAL DE SALUD, DE CONFORMIDAD CON LO DISPUESTO EN EL ARTÍCULO 112 DE LA LEY 6ª DE 1992, TENDRÁ JURISDICCIÓN COACTIVA PARA HACER EFECTIVAS LAS SUMAS QUE ADEUDEN LOS SUJETOS DE VIGILANCIA POR CONCEPTO DE LA TASA A LA QUE SE REFIERE EL PRESENTE CAPÍTULO. Para este efecto, se otorgarán poderes a funcionarios abogados de la Oficina Jurídica o se contratarán apoderados especiales que sean abogados titulados.
El no pago de la tasa en los plazos fijados por la Superintendencia Nacional de Salud, causará los intereses de mora aplicables al impuesto de renta y complementarios desde la fecha en que debió efectuarse el pago y el momento en que se consignan los recursos a favor de la Superintendencia, de acuerdo a lo establecido en el artículo 3o de la Ley 1066 de 2006.
La Superintendencia Nacional de Salud podrá imponer a los sujetos de vigilancia las sanciones establecidas en las Leyes 100 de 1993, 643 de 2001, 715 de 2001, 828 de 2003, 1122 de 2007, 1438 de 2011 y la Ley 643 de 2001 y las demás que las modifiquen o adicionen cuando incumplan las solicitudes de remisión de información a las que se refiere el artículo anterior.
Cuando la entidad vigilada no permanezca bajo supervisión durante toda la vigencia, la tasa liquidada será proporcional al período bajo supervisión. Para estos efectos el Superintendente Nacional de Salud podrá liquidar y exigir a los demás contribuyentes el monto respectivo en cualquier tiempo durante el año correspondiente utilizando para su distribución entre cada uno de ellos la tarifa no ajustada a la tasa t.
(Artículo 8o del Decreto 1405 de 1999 modificado por el artículo 4o del Decreto 1280 de 2008)
ARTÍCULO 2.5.5.2.22. MONTO MÁXIMO A RECAUDAR DE LA TASA. La Superintendencia Nacional de Salud al aplicar la fórmula para el cálculo de la tasa tendrá en cuenta que el monto máximo a recaudar se determinará conforme a las siguientes reglas:
1. Se tomará el valor del presupuesto de funcionamiento e inversión aprobado en el Presupuesto General de la Nación para la Superintendencia Nacional de Salud en la vigencia fiscal respectiva, excluidos los gastos financiados con otros recursos distintos a la tasa.
2. Del total de la tasa se deducirán los recursos no utilizados de la vigencia anterior en los términos establecidos en el parágrafo 1 del artículo 2.5.5.2.8 del presente decreto.
3. Las entidades vigiladas cancelarán en cada vigencia el equivalente a medio salario mínimo mensual legal vigente cuando el valor liquidado, al aplicar la fórmula matemática contemplada en el presente Capítulo, resulte inferior a este.
(Artículo 5o del Decreto 1280 de 2008)
ARTÍCULO 2.5.5.2.23. COSTOS DE SUPERVISIÓN DE SUJETOS EXENTOS. El valor del costo de supervisión y control correspondiente a los sujetos vigilados, que por Ley tienen el carácter de exentos, correrá por cuenta de los aportes de la Nación.
(Artículo 6o del Decreto 1280 de 2008)
ARTÍCULO 2.5.5.2.24. REGLAMENTACIÓN POR LA SUPERINTENDENCIA NACIONAL DE SALUD. La Superintendencia Nacional de Salud, de conformidad con lo dispuesto en el Decreto 1018 de 2007 o las normas que lo modifiquen o adicionen y demás normas aplicables, adoptará las medidas necesarias para dar adecuado cumplimiento a lo establecido en el presente decreto.
(Artículo 7o del Decreto 1280 de 2008)
ARTÍCULO 2.5.5.2.25. INTERESES MORATORIOS. La mora en el pago de la tasa causará intereses mensuales de conformidad con las normas vigentes. Las entidades vigiladas a las que se les liquidó la tasa y que presenten recurso de reposición deben liquidar intereses si al momento de resolver el recurso este confirma la liquidación y ya se ha vencido la fecha oportuna de pago.
PARÁGRAFO. Los intereses establecidos en el 2.5.5.2.21 del presente decreto para las entidades vigiladas que no cancelen oportunamente la tasa, deben ser liquidados por estas en el momento del pago teniendo en cuenta los días que hayan transcurrido a partir del vencimiento de la fecha de pago oportuno. Aquellas entidades que no liquiden los intereses o los liquiden por menor valor al que les corresponde, se les incluirá el valor pendiente de pago en el formato en que se notifique la liquidación definitiva.
(Artículo 14 del Decreto 1580 de 2002)
ARTÍCULO 2.5.5.2.26. REGLAMENTACIÓN POR LA SUPERINTENDENCIA NACIONAL DE SALUD. La Superintendencia Nacional de Salud adoptará las medidas necesarias para dar adecuado cumplimiento a las funciones a las que se refieren los artículos 2.5.5.2.15 y 2.5.5.2.16 del presente decreto.
(Artículo 9o del Decreto 1405 de 1999)
MEDIDAS PREVENTIVAS DE LA TOMA DE POSESIÓN.
ARTÍCULO 2.5.5.3.1. OBJETO. <Artículo adicionado por el artículo 1 del Decreto 1297 de 2017. El nuevo texto es el siguiente:> El presente Capítulo tiene por objeto regular y armonizar las medidas preventivas de la toma de posesión de que trata el artículo 113 de Estatuto Orgánico del Sistema Financiero, de conformidad con lo dispuesto en el artículo 68 de la Ley 1753 de 2015, en virtud del cual la Superintendencia Nacional de Salud, sin perjuicio de lo previsto en las demás normas que regulen la toma de posesión y ante la ocurrencia de cualquiera de las causales previstas en el artículo 114 del Estatuto Orgánico del Sistema Financiero, podrá ordenar o autorizar a las entidades vigiladas, la adopción individual o conjunta de dichas medidas, con el fin de salvaguardar la prestación del servicio público de salud y la adecuada gestión financiera de los recursos del Sistema General de Seguridad Social en Salud.
ARTÍCULO 2.5.5.3.2. ÁMBITO DE APLICACIÓN. <Artículo adicionado por el artículo 1 del Decreto 1297 de 2017. El nuevo texto es el siguiente:> En cumplimiento a lo señalado en el artículo 68 de la Ley 1753 de 2015, para los efectos del presente decreto, se entiende por entidades vigiladas los sujetos de inspección, vigilancia y control de la Superintendencia Nacional de Salud descritos en el numeral 121.1 del artículo 121 de la Ley 1438 de 2011.
ARTÍCULO 2.5.5.3.3. MEDIDAS PREVENTIVAS DE LA TOMA DE POSESIÓN. <Artículo adicionado por el artículo 1 del Decreto 1297 de 2017. El nuevo texto es el siguiente:> Constituyen medidas preventivas de la toma de posesión:
1. Programa de desmonte progresivo.
2. Vigilancia especial.
3. Recapitalización.
4. Administración fiduciaria
5. Cesión total o parcial de activos, pasivos y contratos y enajenación de establecimientos de comercio a otra institución.
6. Fusión.
7. Programa de recuperación.
8. Transformación en sociedades anónimas por parte de personas jurídicas sin ánimo de lucro.
9. Exclusión de activos y pasivos.
PROGRAMA DE DESMONTE PROGRESIVO.
ARTÍCULO 2.5.5.3.1.1. PROGRAMA DE DESMONTE PROGRESIVO. <Artículo adicionado por el artículo 1 del Decreto 1297 de 2017. El nuevo texto es el siguiente:> El Programa de desmonte progresivo es una medida cautelar que procede para proteger y garantizar los derechos de los actores del Sistema General de Seguridad Social en Salud y la adecuada gestión financiera de los recursos del mismo, que busca evitar que las entidades sometidas a la inspección, vigilancia y control de la Superintendencia Nacional de Salud incurran en causal de toma de posesión o para prevenirla.
El anotado Programa podrá consistir en la reducción gradual del pasivo, en la cesión total o parcial de activos, pasivos y/o contratos, en la condonación o renuncia, por parte de accionistas o sus vinculados, a la reclamación de acreencias a favor de aquellos, o en la aceptación por dichos accionistas o vinculados a la subordinación del pago de las mencionadas acreencias al pago del resto del pasivo externo; así mismo, podrá consistir en una combinación de todas o algunas de las anteriores acciones, o en general, en la ejecución de cualquier acto y/o negocio jurídico que conduzcan a la realización de sus activos y al pago del pasivo hasta la concurrencia de estos, teniendo en cuenta en todo caso que con la medida se busca garantizar los derechos de los actores del Sistema General de Seguridad Social en Salud y la adecuada gestión financiera de los recursos del mismo.
Esta medida procederá cuando la entidad vigilada prevea que en el corto o mediano plazo no podrá continuar cumpliendo con los requerimientos legales para funcionar en condiciones adecuadas. La entidad deberá solicitar la aprobación del Programa de desmonte progresivo de sus actividades como actor dentro del SGSSS ante la Superintendencia Nacional de Salud.
ARTÍCULO 2.5.5.3.1.2. EJECUCIÓN. <Artículo adicionado por el artículo 1 del Decreto 1297 de 2017. El nuevo texto es el siguiente:> El Programa de desmonte progresivo será adoptado voluntariamente por el máximo órgano social de la entidad vigilada y sometido por el representante legal a aprobación de la Superintendencia Nacional de Salud. Con base en lo anterior las entidades a las cuales les sea autorizada la medida podrán realizar cualquier acto y/o negocio jurídico que conduzca a la salvaguarda, protección y devolución de los recursos del SGSSS, a la recuperación y manejo de sus recursos para atender el pago de las obligaciones y la operación del desmonte.
ARTÍCULO 2.5.5.3.1.3. REQUISITOS. <Artículo adicionado por el artículo 1 del Decreto 1297 de 2017. El nuevo texto es el siguiente:> La solicitud de aprobación del Programa de desmonte progresivo de operaciones de la entidad vigilada deberá cumplir con los siguientes requisitos:
1. Acta del máximo órgano social de la entidad vigilada en la cual fue adoptada la decisión de solicitar la aprobación del Programa de desmonte progresivo.
2. Presentar un Programa de desmonte progresivo el cual contendrá, como mínimo, lo siguiente:
a) Las razones en las que se fundamenta la solicitud de la aprobación del Programa de desmonte progresivo.
b) La discriminación de activos y pasivos registrados por la entidad vigilada con accionistas que posean, directa o indirectamente, el cinco por ciento o más de las acciones de la misma, precisando las condiciones en que los mismos fueron adquiridos y cualquier diferencia de trato favorable que se haya aplicado durante los doce meses anteriores a la presentación de la solicitud se pretenda aplicar durante la ejecución del programa de desmonte frente a otros activos o pasivos de su misma clase.
c) Estados financieros certificados al último corte disponible.
d) La discriminación de activos y pasivos registrados de conformidad con los estados financieros certificados.
e) Plan de pagos proyectado.
f) Estados financieros proyectados para el periodo de ejecución del Programa de desmonte progresivo.
g) Plan de actividades a través de las cuales será adelantado el Programa de desmonte progresivo.
h) Provisión para el pago de las acreencias laborales, prestaciones sociales, indemnizaciones legales o convencionales existentes y/o acreencias con otros actores del SGSSS; con el fin de garantizar el pago de los mismos con base en los activos que posea la institución vigilada al momento de la aprobación del Programa de desmonte progresivo por parte de la Superintendencia Nacional de Salud.
i) Plazo estimado para la ejecución del Programa de desmonte progresivo, el cual en ningún caso podrá ser superior a dos años, contados a partir de la fecha en que la Superintendencia Nacional de Salud imparta su aprobación.
j) Plan de manejo y restitución de los recursos del SGSSS.
ARTÍCULO 2.5.5.3.1.4. REVISIÓN DEL PROGRAMA DE DESMONTE POR LA SUPERINTENDENCIA NACIONAL DE SALUD. <Artículo adicionado por el artículo 1 del Decreto 1297 de 2017. El nuevo texto es el siguiente:> La revisión del Programa de Desmonte progresivo se adelantará así:
a) La Superintendencia Nacional de Salud dentro de los treinta (30) días hábiles siguientes a la fecha en que le sea presentada la solicitud completa podrá formular observaciones, solicitar ajustes a la valoración de activos y pasivos, así como la información que considere pertinente y finalmente deberá aprobarla o rechazarla mediante acto administrativo motivado.
b) En el evento que al Programa de desmonte progresivo le hayan sido formuladas observaciones o la Superintendencia Nacional de Salud haya solicitado información a la entidad vigilada, dentro de los veinte (20) días hábiles siguientes a la fecha en que le haya sido efectuado el requerimiento, deberá presentar una nueva propuesta en la cual hayan sido atendidas de manera completa y suficiente las observaciones formuladas o de cumplimiento a los requerimientos de información.
c) La Superintendencia Nacional de Salud, dentro de los quince (15) días hábiles siguientes a la presentación del Programa de desmonte progresivo con las observaciones requeridas o a la entrega del requerimiento de información, lo aprobará o rechazará, a través del acto administrativo correspondiente.
ARTÍCULO 2.5.5.3.1.5. APROBACIÓN POR PARTE DE LA SUPERINTENDENCIA NACIONAL DE SALUD. <Artículo adicionado por el artículo 1 del Decreto 1297 de 2017. El nuevo texto es el siguiente:> En el caso que la Superintendencia Nacional de Salud apruebe el Programa de desmonte progresivo, establecerá en el acto administrativo que así lo disponga, las condiciones que deberá cumplir la entidad durante la ejecución de la medida, así como para terminar el referido Programa.
ARTÍCULO 2.5.5.3.1.6. TERMINACIÓN DEL PROGRAMA DE DESMONTE PROGRESIVO. <Artículo adicionado por el artículo 1 del Decreto 1297 de 2017. El nuevo texto es el siguiente:> Culminadas las actividades que integra el Programa autorizado por la Superintendencia Nacional de Salud, la entidad vigilada podrá solicitar a la referida Superintendencia, la disolución y liquidación voluntaria de la entidad sujeto de la medida, la continuidad o cierre del programa de aseguramiento en salud.
ARTÍCULO 2.5.5.3.1.7. INSPECCIÓN, VIGILANCIA Y CONTROL POR PARTE DE LA SUPERINTENDENCIA NACIONAL DE SALUD. <Artículo adicionado por el artículo 1 del Decreto 1297 de 2017. El nuevo texto es el siguiente:> La ejecución del Programa de desmonte progresivo por parte de la entidad que lo haya adoptado constituye una forma de ejecución del objeto social de la misma y, por lo tanto, continuará sujeta a la inspección, vigilancia y control de la Superintendencia Nacional de Salud.
ARTÍCULO 2.5.5.3.1.8. INCUMPLIMIENTO. <Artículo adicionado por el artículo 1 del Decreto 1297 de 2017. El nuevo texto es el siguiente:> El incumplimiento del Programa de desmonte progresivo por parte de la entidad que lo haya adoptado podrá dar lugar a la adopción de la medida de toma de posesión de sus bienes, haberes y negocios, en los términos del literal I) del artículo 114 del Estatuto Orgánico del Sistema Financiero, adicionado por el artículo 33 de la Ley 795 de 2003.
DERECHO A LA LIBRE Y LEAL COMPETENCIA.
ARTÍCULO 2.5.6.1. DERECHO A LA LIBRE Y LEAL COMPETENCIA. De conformidad con lo establecido en el artículo 333 de la Constitución Política, en la Ley 155 de 1959, en la Ley 100 de 1993 y en los artículos siguientes, el Estado garantizará la libre y leal competencia dentro del mercado de los servicios de salud, dentro del cual se entiende comprendido el de los insumos y equipos utilizados para la prestación de dichos servicios.
Para efectos de este Título se entiende por servicios de salud el conjunto de procedimientos e intervenciones, así como la aplicación de los insumos y equipos que se utilizan en la promoción y el fomento de la salud; y en la prevención, diagnóstico, tratamiento y rehabilitación de la enfermedad.
En consecuencia, el Estado garantiza a las Entidades Promotoras de Salud, a los promotores de estas, a las Instituciones Prestadoras de Servicios de Salud, a los profesionales del sector de la salud, a las asociaciones científicas o de profesionales o auxiliares de dicho sector y a todas las personas naturales o jurídicas que en él participen, el derecho a la libre y leal competencia en el mercado de los servicios de salud, en igualdad de condiciones, dentro de los límites impuestos por la ley y por el presente Título.
(Artículo 1o del Decreto 1663 de 1994)
ARTÍCULO 2.5.6.2. FINALIDADES. Las normas contenidas en los artículos siguientes se aplicarán con el objeto de lograr las siguientes finalidades:
1. Mejorar la eficiencia en la prestación de los servicios de salud.
2. Garantizar la efectividad del principio de la libre escogencia de los usuarios del Sistema General de Seguridad Social en Salud.
3. Permitir la participación de las distintas personas naturales o jurídicas que ofrezcan la administración y la prestación de los servicios de salud, bajo las regulaciones y la vigilancia del Estado.
4. Garantizar que en el mercado de servicios de salud exista variedad de precios y calidades de bienes y servicios.
(Artículo 2o del Decreto 1663 de 1994)
ARTÍCULO 2.5.6.3. PROHIBICIÓN GENERAL A LAS PRÁCTICAS RESTRICTIVAS DE LA COMPETENCIA. De conformidad con lo previsto en la Ley 155 de 1959, la ley 100 de 1993 y en los artículos siguientes, están prohibidos todos los acuerdos, actos o convenios, así como las prácticas y las decisiones concertadas que, directa o indirectamente tengan por objeto o como efecto impedir, restringir o falsear el juego de la libre competencia dentro del mercado de los servicios de salud; abusar de una posición de dominio sobre el mismo; o impedir, restringir o interrumpir la prestación de los servicios de salud. Dichas conductas tendrán objeto ilícito.
Serán aplicables a las actividades de las Entidades Promotoras de Salud, los promotores de estas, las instituciones prestadoras de Servicios de Salud, los profesionales del sector de la salud, las asociaciones científicas o de profesionales o auxiliares de dicho sector y a las de todas las personas naturales o jurídicas que en él participen, las normas sobre promoción de la competencia y prácticas comerciales restrictivas, contenidas en la Ley 155 de 1959 y las normas que la reglamenten, así como aquellas que las modifiquen, sustituyan o complementen.
(Artículo 3o del Decreto 1663 de 1994)
ARTÍCULO 2.5.6.4. PROHIBICIÓN A LAS ASOCIACIONES O SOCIEDADES CIENTÍFICAS Y DE PROFESIONALES O AUXILIARES. Sin perjuicio de lo dispuesto en otras normas, se prohíbe a las asociaciones o sociedades científicas y de profesionales o auxiliares del sector salud al desarrollar su actividad, el adoptar decisiones o políticas internas que tengan por objeto o como efecto impedir, restringir o falsear el juego de la libre competencia dentro del mercado de los servicios de salud; abusar de una posición de dominio sobre el mismo; o impedir, restringir o interrumpir la prestación de los servicios de salud. Dichas conductas tendrán objeto ilícito.
(Artículo 4o del Decreto 1663 de 1994)
ARTÍCULO 2.5.6.5. ACUERDOS CONTRARIOS A LA LIBRE COMPETENCIA. Se consideran contrarios a la libre competencia en el mercado de servicios de salud, entre otros, los siguientes acuerdos, convenios, prácticas o decisiones concertadas:
1. Los acuerdos que tengan por objeto o tengan como efecto la fijación directa o indirecta de precios o tarifas.
2. Los que tengan por objeto o tengan como efecto determinar condiciones de venta o comercialización de insumos o servicios de salud discriminatorias para con terceros, con otros competidores o con los usuarios.
3. Los que tengan por objeto o tengan como efecto la repartición de mercados entre competidores.
4. Los acuerdos entre competidores que tengan por objeto o tengan como efecto la asignación de cuotas de distribución o venta de bienes, de suministros o insumos, o de prestación de servicios de salud.
5. Los acuerdos entre competidores que tengan por objeto o tengan como efecto la asignación, repartición o limitación de fuentes de abastecimiento de insumos o equipos.
6. Los que tengan por objeto o tengan como efecto la limitación a los desarrollos técnicos.
7. Los que tengan por objeto o tengan como efecto subordinar la distribución o venta de un bien o la prestación de un servicio de salud a la aceptación de obligaciones adicionales que por su naturaleza no constituían el objeto del mismo, sin perjuicio de lo establecido en otras disposiciones.
8. Los acuerdos entre competidores que tengan por objeto o tengan como efecto abstenerse de distribuir o vender un bien o de ofrecer o prestar un determinado servicio de salud, interrumpirlo, o afectar los niveles de prestación del mismo.
9. Los acuerdos entre competidores cuyo objeto o efecto sea el de crear barreras a la entrada de nuevos participantes al mercado de los servicios de salud, sin perjuicio de lo establecido en otras disposiciones.
10. Los que tengan por objeto o como efecto abstenerse de proveer a los usuarios o al Sistema General de Seguridad Social en Salud de información no reservada sobre la prestación de los servicios de salud, así como cualquier intento de ocultar o falsear la información y en general de impedir la debida transparencia en el mercado de los servicios de salud.
11. Los que tengan por objeto la colusión en las licitaciones o concursos o los que tengan como efecto la distribución de adjudicaciones de contratos, distribución de concursos o fijación de términos de las propuestas.
(Artículo 5o del Decreto 1663 de 1994)
ARTÍCULO 2.5.6.6. ACTOS CONTRARIOS A LA LIBRE COMPETENCIA. Se consideran contrarios a la libre competencia en el mercado de los servicios de salud, los siguientes actos:
1. Infringir las reglas sobre publicidad contenidas en las normas sobre la materia.
2. Influenciar a un competidor para que incremente los precios de sus servicios o para que desista de su intención de rebajar los precios o tarifas.
3. Negarse a vender o prestar servicios a una persona o discriminar en contra de la misma cuando ello pueda entenderse como una retaliación a su política de precios o tarifas.
4. Determinar condiciones de venta o comercialización de insumos o servicios de salud, discriminatorias para con otros competidores o con los usuarios, sin perjuicio de lo establecido en otras disposiciones.
5. Abstenerse de proveer en forma oportuna y suficiente a los usuarios o al Sistema General de Seguridad Social en Salud de información no reservada sobre la prestación de los servicios de salud, así como cualquier intento de ocultar o falsear la información y en general de impedir la debida transparencia en el mercado de los servicios de salud.
(Artículo 6o del Decreto 1663 de 1994)
ARTÍCULO 2.5.6.7. EXCEPCIONES. No se tendrán como contrarias a la libre competencia en el mercado de los servicios de salud, las siguientes conductas:
1. Las que tengan por objeto la cooperación en investigaciones y desarrollo de nueva tecnología.
2. Las que se refieran a procedimientos, métodos, sistemas y formas de utilización de facilidades comunes.
(Artículo 7o del Decreto 1663 de 1994)
ARTÍCULO 2.5.6.8. POSICIÓN DOMINANTE EN EL MERCADO DE LOS SERVICIOS DE SALUD. La posición dominante en el mercado de los servicios de salud consiste en la posibilidad que tiene una empresa o persona de determinar, directa o indirectamente, las condiciones en su respectivo mercado.
(Artículo 8o del Decreto 1663 de 1994)
ARTÍCULO 2.5.6.9. ABUSO DE LA POSICIÓN DOMINANTE. Cuando exista posición dominante en el mercado de servicios de salud, constituyen abuso de la misma las siguientes conductas:
1. La disminución de precios o tarifas por debajo de los costos, cuando tenga por objeto eliminar uno o varios competidores o prevenir la entrada o expansión de estos en el mercado.
2. La aplicación de condiciones discriminatorias para operaciones equivalentes, que coloquen a un afiliado o proveedor en situación desventajosa frente a otro usuario o proveedor de condiciones análogas.
3. Los que tengan por objeto o tengan como efecto subordinar la prestación de un servicio de salud a la aceptación de obligaciones adicionales, que por su naturaleza no constituían el objeto del mismo, sin perjuicio de lo establecido por otras disposiciones.
4. La distribución o venta de bienes o la prestación de servicios de salud a un afiliado en condiciones diferentes de las que se ofrecen a otro, cuando sea con la intención de disminuir o eliminar la competencia en el mercado.
5. Distribuir o vender bienes o prestar servicios de salud en alguna parte del territorio colombiano a un precio o tarifa diferente de aquel al que se ofrece en otra parte del territorio colombiano, cuando la intención o el efecto de la práctica sea disminuir o eliminar la competencia en esa parte del país y el precio o tarifa no corresponda a la estructura de costos de la transacción.
(Artículo 9o del Decreto 1663 de 1994)
ARTÍCULO 2.5.6.10. APLICACIÓN DE NORMAS SOBRE COMPETENCIA. Sin perjuicio de las funciones asignadas a la Superintendencia Nacional de Salud, corresponde a la Superintendencia de Industria y Comercio la aplicación de las normas sobre promoción de la competencia y prácticas comerciales restrictivas en el mercado de los servicios de salud, en los términos contemplados por el presente Capítulo, por la Ley 155 de 1959 y el Decreto 2153 de 1992, así como por aquellas normas que las modifiquen, sustituyan o complementen.
PARÁGRAFO. La Superintendencia de Industria y Comercio podrá avocar por su cuenta y de conformidad con el procedimiento establecido para el efecto, el conocimiento de aquellas conductas que considere violatorias de las normas sobre libertad de competencia en la prestación de los servicios de salud.
(Artículo 10 del Decreto 1663 de 1994)
ARTÍCULO 2.5.6.11. COMPETENCIA DESLEAL EN EL MERCADO DE LOS SERVICIOS DE SALUD. Serán aplicables a las actividades de las Entidades Promotoras de Salud, los promotores de estas, las Instituciones Prestadoras de Servicios de Salud, los profesionales del sector de la salud, las asociaciones científicas o de profesionales o auxiliares de dicho sector y a las de todas las personas naturales o jurídicas que en él participen, las normas sobre competencia desleal contenidas en el Código de Comercio y las normas que las reglamenten, así como aquellas que las modifiquen, sustituyan o complementen.
(Artículo 11 del Decreto 1663 de 1994)
ARTÍCULO 2.5.6.12. PROHIBICIÓN A LOS ACTOS DE COMPETENCIA DESLEAL. Quedan prohibidos los actos de competencia desleal en el mercado de los servicios de salud. Además de lo previsto en las normas a que hace referencia el artículo precedente, se considera que constituye competencia desleal en el mercado de los servicios de salud, todo acto o hecho contrario a la buena fe comercial y al normal desenvolvimiento de las actividades propias de dicho mercado.
Las personas afectadas por actos de competencia desleal podrán ejercer la acción prevista para el efecto en el Código de Comercio, sin perjuicio de la aplicación de las demás sanciones establecidas en la ley para los responsables.
(Artículo 12 del Decreto 1663 de 1994)
SOSTENIBILIDAD FINANCIERA A NIVEL NACIONAL Y TERRITORIAL.
FONDO DE SOLIDARIDAD Y GARANTÍAS (FOSYGA).
ARTÍCULO 2.6.1.1. NATURALEZA DEL FONDO. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.2. ESTRUCTURA DEL FOSYGA. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.3. INDEPENDENCIA DE LOS RECURSOS DE LAS SUBCUENTAS DEL FOSYGA. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.4. DIRECCIÓN DEL FONDO. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.5. CONSEJO DE ADMINISTRACIÓN. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.6. ENCARGO FIDUCIARIO. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.7. MANEJO DE LOS RECURSOS DEL FOSYGA. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.8. CAPACIDAD PARA CONTRATAR. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.9. VIGENCIAS FUTURAS. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.10. SISTEMA DE MANEJO DE LOS RECURSOS DESTINADOS A PAGAR LA REMUNERACIÓN DEL ADMINISTRADOR FIDUCIARIO. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.11. INFORMACIÓN FINANCIERA. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.12. SOLICITUD DE FORMACIÓN. La unidad administrativa especial de gestión pensional y contribuciones parafiscales de la protección social (ugpp) podrá solicitar a las entidades administradoras del régimen general de pensiones todos los datos relacionados con el recaudo de aportes, con el fin de cruzar y verificar la información, para determinar la evasión y elusión en el recaudo del régimen de salud.
Asimismo, podrá solicitar información a la Dirección General de Impuestos y Aduanas Nacionales (DIAN), a las entidades recaudadoras territoriales y a otras entidades que reciban contribuciones sobre la nómina. En todo caso esta información gozará de la misma reserva que aquella de carácter tributario.
(Artículo 52 del Decreto 1283 de 1996)
ARTÍCULO 2.6.1.13. SISTEMAS Y FORMATOS. Los sistemas de información, formatos y demás soportes y documentos que se utilicen para el envío de la información derivada de las disposiciones del presente Título, serán establecidos mediante resolución del Ministerio de Salud y Protección Social.
(Artículo 54 del Decreto 1283 de 1996)
ARTÍCULO 2.6.1.14. CONTROL. La Superintendencia Nacional de Salud de conformidad con la ley, ejercerá la inspección, vigilancia y control sobre el manejo de las subcuentas del Fosyga y deberá efectuar las investigaciones e imponer las sanciones correspondientes cuando a ello haya lugar, sin perjuicio de las demás funciones que ejerzan los organismos de CONTROL.
(Artículo 45 del Decreto 1283 de 1996)
SUBCUENTA DE COMPENSACIÓN.
ARTÍCULO 2.6.1.1.1. OBJETO. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.2. ÁMBITO DE APLICACIÓN. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.3. RECURSOS DE LA SUBCUENTA DE COMPENSACIÓN INTERNA DEL RÉGIMEN CONTRIBUTIVO DEL SGSSS. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.4. UTILIZACIÓN DE LOS RECURSOS DE LA SUBCUENTA DE COMPENSACIÓN INTERNA DEL RÉGIMEN CONTRIBUTIVO. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
RECAUDO DE COTIZACIONES AL RÉGIMEN CONTRIBUTIVO Y CONCILIACIÓN DE CUENTAS DE RECAUDO.
ARTÍCULO 2.6.1.1.1.1. RECAUDO DE LAS COTIZACIONES DEL RÉGIMEN CONTRIBUTIVO DEL SGSSS. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.1.2. APERTURA DE CUENTAS MAESTRAS. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.1.3. MANEJO DE LAS CUENTAS MAESTRAS REGISTRADAS PARA EL RECAUDO DE LOS APORTES DEL RÉGIMEN CONTRIBUTIVO DE SALUD. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.1.4. CONCILIACIÓN DE CUENTAS MAESTRAS DE RECAUDO. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
PROCESO DE COMPENSACIÓN.
ARTÍCULO 2.6.1.1.2.1. DEFINICIÓN DEL PROCESO DE COMPENSACIÓN. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.2.2. DEVOLUCIÓN DE COTIZACIONES. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.2.3. FÓRMULA DEL PROCESO DE COMPENSACIÓN. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.2.4. DECLARACIÓN DE GIRO Y COMPENSACIÓN. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.2.5. RECONOCIMIENTO DE RECURSOS DE LA SUBCUENTA DE PROMOCIÓN DE LA SALUD. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.2.6. EJECUCIÓN DEL PROCESO DE GIRO Y COMPENSACIÓN Y ENTREGA DE RESULTADOS. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.2.7. VALIDACIONES DEL PROCESO DE COMPENSACIÓN. Además de las validaciones que correspondan a las reglas previstas en las normas vigentes, la información de la Base de Datos Única de Afiliados, se cruzará con la información de fallecidos con que cuente el Ministerio de Salud y Protección Social o la entidad que haga sus veces, con la información de los aportes al SGSSS registrados en la Planilla Integrada de Autoliquidación de Aportes (PILA) y con la del recaudo de aportes de las cuentas maestras.
La imposibilidad de compensar derivada de deficiencias en la actualización de la base de datos de afiliados, problemas con el recaudo o cualquier otra causal, en ningún caso podrá afectar los derechos de las personas que se encuentren afiliadas al Régimen Contributivo del SGSSS y que hayan efectuado sus aportes conforme a la ley.
(Artículo 17 del Decreto 4023 de 2011)
ARTÍCULO 2.6.1.1.2.8. AJUSTE DE INFORMACIÓN DE REGISTROS NO COMPENSADOS. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.2.9. PROCESO DE CORRECCIÓN. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.2.10. COBRO AL FOSYGA DE LICENCIAS DE MATERNIDAD Y/O PATERNIDAD. Las licencias de maternidad y/o paternidad que las EPS y las EOC cobran al Fosyga, así como las correcciones a licencias aprobadas o glosadas se presentarán al Fosyga el último día hábil de la tercera semana del mes. El Fosyga efectuará la validación para su reconocimiento dentro de las veinticuatro (24) horas siguientes a la fecha de presentación.
En todo caso, el cobro de dichas licencias por parte de las EPS y las EOC ante el Fosyga, deberá presentarse como máximo dentro de los doce (12) meses siguientes a su reconocimiento y pago.
(Artículo 20 del Decreto 4023 de 2011)
ARTÍCULO 2.6.1.1.2.11. FORMULARIOS, MEDIOS MAGNÉTICOS O ELECTRÓNICOS. El Ministerio de Salud y Protección Social o la entidad que haga sus veces, adoptará los formularios necesarios para la implementación del presente Capítulo.
Los medios magnéticos o electrónicos que se requieran para procesar la información de la compensación, para el cobro de licencias de maternidad y/o paternidad o demás conceptos, deberán presentarse por las EPS y las EOC, conforme a lo previsto en el presente Capítulo y en la estructura de datos que para el efecto defina el Ministerio de Salud y Protección Social o la entidad que haga sus veces, de tal forma que se garantice el cumplimiento de las normas que rigen el proceso de compensación y el reconocimiento de las licencias de maternidad y/o paternidad.
(Artículo 21 del Decreto 4023 de 2011)
ARTÍCULO 2.6.1.1.2.12. CERTIFICACIÓN DE LOS PROCESOS DE COMPENSACIÓN. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.2.13. CONTROL DE PAGOS SIN JUSTA CAUSA. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.2.14. APROPIACIÓN DE RENDIMIENTOS FINANCIEROS. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.2.15. RECAUDO DE COTIZACIONES EN MORA CON AFILIACIÓN SUSPENDIDA. Cuando se cumpla lo previsto en el artículo 43 de la Ley 789 de 2002 o la norma que lo modifique, adicione o sustituya, las cotizaciones en mora que se recauden, podrán ser compensadas siempre y cuando, se haya garantizado efectivamente el acceso a los servicios de salud de los afiliados por los que se recaudó la cotización.
(Artículo 26 del Decreto 4023 de 2011)
ARTÍCULO 2.6.1.1.2.16. CUENTA MAESTRA DE PAGOS DE LAS EPS Y EOC. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.2.17. MANUALES OPERATIVOS. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.1.2.18. REGISTROS COMPENSADOS DECRETO 2280 DE 2004. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
MECANISMOS DE SANEAMIENTO DE CUENTAS.
ARTÍCULO 2.6.1.1.3.1. OBJETO. <Ver Notas del Editor> La presente Sección tiene por objeto reglamentar el saneamiento de cuentas por recobros cuando se presenten divergencias recurrentes generadas por las glosas aplicadas en la auditoría integral a los recobros presentados por las entidades recobrantes ante el Fondo de Solidaridad y Garantía (Fosyga).
(Artículo 1o del Decreto 1865 de 2012)
ARTÍCULO 2.6.1.1.3.2. DIVERGENCIAS RECURRENTES. <Ver Notas del Editor> Para efectos de la aplicación de lo dispuesto en el artículo 122 del Decreto-ley 019 de 2012, entiéndanse por divergencias recurrentes, las diferencias conceptuales entre más de una entidad recobrante y el Ministerio de Salud y Protección Social – Fondo de Solidaridad y Garantía (Fosyga), respecto de las glosas que por cualquier causal hayan sido aplicadas a las solicitudes de recobro en más de un período de radicación.
(Artículo 2o del Decreto 1865 de 2012)
ARTÍCULO 2.6.1.1.3.3. CONDICIONES PARA EL TRÁMITE DE LAS DIVERGENCIAS RECURRENTES. <Ver Notas del Editor> El Representante Legal de la entidad recobrante que se acoja al trámite establecido en la presente Sección, deberá diligenciar para cada periodo de radicación, los formatos que para el efecto defina el Ministerio de Salud y Protección Social, en los que se verificará la siguiente información:
1. Que se acoge al trámite de divergencias recurrentes.
2. Que se autoriza descontar del valor total que se llegue a aprobar, el monto correspondiente al costo de la auditoría integral que se realice frente a la totalidad de recobros que se presenten.
3. Que se certifica que los recobros presentados no han sido objeto de pago.
4. Que se certifica que los recobros no hacen parte de procesos respecto de los cuales se haya proferido sentencia y esta se encuentre debidamente ejecutoriada sea o no favorable a la entidad recobrante.
5. Que se certifica que los recobros no hacen parte de conciliaciones ya aprobadas o que estén en curso.
6. Que se autoriza el giro directo del valor total que se llegue a aprobar con la presente medida, a favor de las Instituciones Prestadoras de Salud habilitadas.
PARÁGRAFO. Las entidades recobrantes que se acojan a la presente medida podrán presentar recobros que hagan parte de procesos judiciales en curso, siempre y cuando, el representante legal de las respectivas entidades manifiesten bajo la gravedad de juramento que las pretensiones relacionadas con el pago de los recobros que se aprueben en virtud de la presente medida y las accesorias o subsidiarias a las mismas, serán objeto de desistimiento en los términos del artículo 314 del Código General del Proceso.
(Artículo 3o del Decreto 1865 de 2012, numeral 5 modificado y parágrafo adicionado por el artículo 2o del Decreto 2555 de 2012)
ARTÍCULO 2.6.1.1.3.4. TRÁMITE PARA LA SOLUCIÓN DE LAS DIVERGENCIAS RECURRENTES. <Ver Notas del Editor> Cuando se presenten divergencias recurrentes y la entidad recobrante se acoja al trámite aquí previsto, se adelantará el siguiente procedimiento:
1. Presentará su solicitud ante el Ministerio de Salud y Protección Social en el formato y con los requisitos que este establezca, esgrimiendo los criterios objetivos que sustentan la divergencia recurrente.
2. El Ministerio de Salud y Protección Social con fundamento en los criterios de auditoría y los presentados por la entidad recobrante, evaluará y decidirá sobre lo solicitado.
3. Tratándose de divergencias recurrentes respecto de glosas por contenidos del POS, la Dirección de Regulación de Beneficios, Costos y Tarifas, previa solicitud del Comité de Definición de Criterios y Lineamientos Técnicos para el Reconocimiento de Tecnologías en Salud NO POS, expedirá el concepto respectivo.
4. En el evento de que la decisión del Comité de Definición de Criterios y Lineamientos Técnicos para el Reconocimiento de Tecnologías en Salud NO POS, según el caso, resulte favorable a los intereses de la entidad recobrante, se procederá a realizar un nuevo proceso de auditoría a los recobros objeto de la divergencia en los períodos de radicación que para el efecto determine el Ministerio de Salud y Protección Social, cuyo costo será asumido por la entidad recobrante. En caso contrario, se devolverá la solicitud a la correspondiente entidad.
5. La nueva auditoría integral deberá verificar el cumplimiento de los requisitos establecidos en el artículo 122 del Decreto-ley 019 de 2012 y en la normativa vigente al momento en que se haya consolidado el hecho generador de la obligación, so pena de su no aprobación.
(Artículo 4o del Decreto 1865 de 2012)
ARTÍCULO 2.6.1.1.3.5. TÉRMINOS Y FORMATOS PARA LA PRESENTACIÓN DE LAS SOLICITUDES DE RECOBRO MATERIA DE DIVERGENCIAS RECURRENTES. <Ver Notas del Editor> El Ministerio de Salud y Protección Social deberá definir los términos, requisitos, formatos y períodos de radicación que las entidades recobrantes deberán cumplir y diligenciar para la aplicación del mecanismo dispuesto en el artículo 122 del Decreto-ley 19 de 2012.
(Artículo 5o del Decreto 1865 de 2012)
ARTÍCULO 2.6.1.1.3.6. TÉRMINO PARA ESTUDIAR LA PROCEDENCIA Y PAGO DE LAS SOLICITUDES DE RECOBRO OBJETO DE DIVERGENCIAS RECURRENTES. <Ver Notas del Editor> El Ministerio de Salud y Protección Social o la entidad que se defina para el efecto, deberá adelantar el estudio de las revisiones de recobros frente a los que se predique divergencia recurrente e informar a la entidad recobrante el resultado del mismo, a más tardar dentro de los tres (3) meses siguientes a su radicación, plazo dentro del cual, se efectuará el pago de las solicitudes que cumplan con el lleno de los requisitos.
(Artículo 6o del Decreto 1865 de 2012)
GIRO DIRECTO A LAS INSTITUCIONES PRESTADORAS DE SERVICIOS DE SALUD QUE SE ENCUENTREN EN MEDIDA DE VIGILANCIA ESPECIAL, INTERVENCIÓN O LIQUIDACIÓN.
ARTÍCULO 2.6.1.1.5.1. OBJETO DE LAS NORMAS DE ESTA SECCIÓN. Definir el procedimiento para el giro directo a las Instituciones Prestadoras de Servicios de Salud, en nombre de las Entidades Promotoras de Salud (EPS) del Régimen Contributivo, de los valores que se les reconoce a través del Fosyga, por concepto de Unidad de Pago por Capitación (UPC), en el caso en que la EPS se encuentre en medida de vigilancia especial, intervención o liquidación.
(Artículo 1o del Decreto 2464 de 2013)
ARTÍCULO 2.6.1.1.5.2. PROCEDIMIENTO PARA EL GIRO DIRECTO DE LOS RECURSOS DEL RÉGIMEN CONTRIBUTIVO A LAS INSTITUCIONES PRESTADORAS DE SERVICIOS DE SALUD. El giro directo de que trata la presente Sección, se efectuará con sujeción al siguiente procedimiento:
1. La Superintendencia Nacional de Salud certificará al Administrador Fiduciario de los Recursos del Fosyga y al Ministerio de Salud y Protección Social, las EPS del Régimen Contributivo que se encuentren incursas en medida de vigilancia especial, intervención o liquidación. Esta certificación se actualizará inmediatamente se presente alguna novedad respecto de las medidas antes señaladas.
2. El Administrador Fiduciario de los Recursos del Fosyga creará una cuenta bancaria para cada EPS del Régimen Contributivo que se encuentre en medida de vigilancia especial, intervención o liquidación, a la que se girará el 80% de los recursos de la Unidad de Pago por Capitación (UPC) que se le reconozca como resultado del proceso de compensación.
A través de esta cuenta, el Fosyga administrará los recursos dispuestos para el giro directo, de forma independiente a los demás recursos que administra y efectuará los giros respectivos a las Instituciones Prestadoras de Servicios de Salud.
3. Aprobados los procesos de compensación por el Fosyga y dentro de los términos para su aceptación, se transferirá el ochenta por ciento (80%) del valor de las UPC reconocidas desde las cuentas maestras de recaudo del Régimen Contributivo a la cuenta creada por el Fosyga.
En el caso de las EPS deficitarias, el Administrador Fiduciario, dentro del término de giro de los recursos resultado del proceso de compensación, transferirá a la mencionada cuenta el valor correspondiente hasta completar el ochenta por ciento (80%) de las UPC reconocidas.
4. Las EPS obligadas a realizar el giro directo en virtud de lo previsto en esta Sección, reportarán la información de la relación de Instituciones Prestadoras de Servicios de Salud beneficiarias del giro, en los términos y condiciones que defina el Ministerio de Salud y Protección Social.
Las autorizaciones de giro solo podrán recaer sobre Instituciones Prestadoras de Servicios de Salud que se encuentren en el Registro Especial de Prestadores de Servicios de Salud.
5. El Administrador Fiduciario de los recursos del Fosyga realizará el registro y control de los montos girados directamente a las Instituciones Prestadoras de Servicios de Salud, en nombre de las EPS, de manera que se garantice su identificación y trazabilidad.
6. Las EPS del Régimen Contributivo, las Instituciones Prestadoras de Servicios de Salud destinatarias del giro y el Fosyga, realizarán los trámites presupuestales pertinentes de acuerdo con la normativa vigente, a fin de revelar en sus estados financieros las operaciones de que trata esta Sección.
PARÁGRAFO. En el evento en que una EPS, conforme a lo señalado en la Ley 1608 de 2013, decida girar recursos superiores al porcentaje aquí previsto, podrá hacerlo siguiendo procedimiento descrito en este artículo, previa comunicación al Administrador Fiduciario de los recursos del Fosyga.
(Artículo 2o del Decreto 2464 de 2013)
ARTÍCULO 2.6.1.1.5.3. RESPONSABILIDAD POR LA INFORMACIÓN. Las EPS serán responsables de la calidad y oportunidad de la información que reporten para el proceso de giro directo de que trata esta Sección y, en consecuencia, de los errores que se originen por sus inconsistencias.
(Artículo 3o del Decreto 2464 de 2013)
SUBCUENTA DE SOLIDARIDAD.
ARTÍCULO 2.6.1.2.1. OBJETO. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.2.2. RECURSOS QUE FINANCIAN Y COFINANCIAN LA UNIDAD DE PAGO POR CAPITACIÓN DEL RÉGIMEN SUBSIDIADO. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.2.3. RECURSOS ESPECIALES. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.2.4. RECURSOS PARA LA INSPECCIÓN, VIGILANCIA Y CONTROL. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.2.5. REGISTRO Y CONTROL DE LOS RECURSOS DE LAS ENTIDADES TERRITORIALES. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.2.6. REINTEGRO DE LOS RECURSOS NO EJECUTADOS. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.2.7. INEMBARGABILIDAD DE LOS RECURSOS DEL RÉGIMEN SUBSIDIADO. De conformidad con lo establecido en el parágrafo 2o del artículo 275 de la Ley 1450 de 2011, los recursos a que refiere el presente Capítulo por tratarse de recursos de la Nación y de las entidades territoriales para la financiación del Régimen Subsidiado, son inembargables.
(Artículo 4o del Decreto 4962 de 2011)
SEGUIMIENTO Y CONTROL.
ARTÍCULO 2.6.1.2.1.1. SEGUIMIENTO Y CONTROL DEL RÉGIMEN SUBSIDIADO. Las entidades territoriales vigilarán permanentemente que las EPS cumplan con todas sus obligaciones frente a los usuarios. De evidenciarse fallas o incumplimientos en las obligaciones de las EPS, estas serán objeto de requerimiento por parte de las entidades territoriales para que subsanen los incumplimientos y de no hacerlo, remitirán a la Superintendencia Nacional de Salud, los informes correspondientes.
Según lo previsto por la ley, la vigilancia incluirá el seguimiento a los procesos de afiliación, el reporte de novedades, la garantía del acceso a los servicios, la red contratada para la prestación de los servicios de salud, el suministro de medicamentos, el pago a la red prestadora de servicios, la satisfacción de los usuarios, la oportunidad en la prestación de los servicios, la prestación de servicios de promoción y prevención, así como otros que permitan mejorar la calidad en la atención al afiliado, sin perjuicio de las demás obligaciones establecidas en las normas vigentes.
(Artículo 14 del Decreto 971 de 2011)
ARTÍCULO 2.6.1.2.1.2. GIRO A LA RED PRESTADORA POR INCUMPLIMIENTO DE LAS EPS. El Ministerio de Salud y Protección Social podrá realizar giros directos a la red prestadora de servicios si se evidencian situaciones en las que, por la no realización del pago oportuno con base en obligaciones generadas con posterioridad al 1o de abril de 2011 por parte de las EPS a la red prestadora, se ponga en grave riesgo el acceso a los servicios de salud a los afiliados, en los términos previstos en la normativa vigente.
Dichas situaciones serán informadas por las entidades territoriales o por las instituciones de la red prestadora a la Superintendencia Nacional de Salud, quien previa evaluación de la situación, podrá solicitar al Ministerio de Salud y Protección Social la suspensión parcial o total del giro de los recursos a las EPS de manera provisional.
Una vez realizada la verificación y de acuerdo con la autorización de la Superintendencia Nacional de Salud, el Ministerio de Salud y Protección Social podrá girar directamente a la red prestadora de servicios, mientras se mantengan las circunstancias que generaron la medida.
(Artículo 15 del Decreto 971 de 2011)
ARTÍCULO 2.6.1.2.1.3. REINTEGRO DE LAS UNIDADES DE PAGO POR CAPITACIÓN DEL RÉGIMEN SUBSIDIADO. El reintegro de los recursos de las Unidades de Pago por Capitación del Régimen Subsidiado cuando se hubiere efectuado un giro de lo no debido, procederá de la siguiente manera:
1. Cuando el giro de lo no debido se presenta por novedades reportadas por las Entidades Promotoras de Salud (EPS) en la Base de Datos Única de Afiliados (BDUA), estos valores serán descontados en los siguientes giros, hecho del cual serán notificadas las EPS y la respectiva entidad territorial. En el evento en que en elFosygano existan recursos a favor de la EPS para efectuar el descuento, los recursos correspondientes al giro de lo no debido deberán ser reintegrados a dicho Fondo por parte de las EPS.
2. Cuando el giro de lo no debido se detecta como consecuencia de auditorías a la Base de Datos Única de Afiliados (BDUA) o sobre el histórico de las UPC reconocidas se adelantará el procedimiento de reintegro de que trata el artículo 3o del Decreto-ley 1281 de 2002. Igual procedimiento se debe seguir cuando por falta de existencia de recursos no se puedan realizar los descuentos establecidos en el numeral anterior y la EPS no haya reintegrado los recursos correspondientes.
3. En el evento en que por un afiliado o beneficiario del régimen subsidiado, una Entidad Promotora de Salud diferente a aquella que viene garantizando el aseguramiento, reciba el reconocimiento retroactivo de las Unidades de Pago por Capitación del régimen contributivo, la EPS que venía asegurando al afiliado y recibiendo las UPC del régimen subsidiado tendrá derecho a cobrar a la EPS del contributivo el valor de la prestación de los servicios de salud en que hubiere incurrido durante los periodos por los cuales recibió la UPC. El Ministerio de Salud y Protección Social establecerá las condiciones y requisitos para la acreditación y el pago de dichos servicios.
(Artículo 17 del Decreto 971 de 2011, modificado por el artículo 1o del Decreto 251 de 2015)
ARTÍCULO 2.6.1.2.1.4. OBLIGACIONES EN MATERIA DE INFORMACIÓN. Las entidades territoriales y las Entidades Promotoras de Salud serán responsables del registro de los afiliados y la calidad de los datos de la afiliación, de acuerdo con lo establecido en el artículo 114 de la Ley 1438 de 2011. Los errores en el giro de los recursos relacionados con inconsistencias de información serán responsabilidad de las Entidades Promotoras de Salud y las entidades territoriales.
Las cuentas maestras de los municipios y distritos deberán cumplir los estándares de información que establezca el Ministerio de Salud y Protección Social para el seguimiento de los pagos a las Entidades Promotoras de Salud y a la red prestadora de servicios de salud.
(Artículo 18 del Decreto 971 de 2011)
SUBCUENTA DE PROMOCIÓN Y PREVENCIÓN.
ARTÍCULO 2.6.1.3.1. OBJETO. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.3.2. RECURSOS DE LA SUBCUENTA DE PROMOCIÓN. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.3.3. RECURSOS ESPECIALES. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
ARTÍCULO 2.6.1.3.4. VALOR ANUAL PER CÁPITA PARA PLANES DE PREVENCIÓN. <Artículo derogado por el artículo 4 del Decreto 2265 de 2017>
SUBCUENTA DE SEGURO DE RIESGOS CATASTRÓFICOS Y ACCIDENTES DE TRÁNSITO (ECAT).
ARTÍCULO 2.6.1.4.1. OBJETO. El presente Capítulo tiene por objeto establecer las condiciones de cobertura, ejecución de recursos, funcionamiento y aspectos complementarios para el reconocimiento y pago de los servicios de salud, indemnizaciones y gastos derivados de accidentes de tránsito, eventos catastróficos de origen natural, eventos terroristas y demás eventos aprobados por el Ministerio de Salud y Protección Social en su calidad de Consejo de Administración del Fosyga, en que deben operar tanto la Subcuenta ECAT del Fosyga, como las entidades aseguradoras autorizadas para expedir el SOAT y demás entidades referidas en el ámbito de aplicación de este acto administrativo.
Las víctimas de que trata el artículo 3o de la Ley 1448 de 2011, serán atendidas conforme lo dispuesto en dicha ley, en los artículos 2.2.1.1 al 2.2.6.4.4 del Decreto Único 1084 de 2015, reglamentario del sector de Inclusión Social, y las demás normas que en su desarrollo se expidan y recibirán los beneficios establecidos en tales disposiciones.
(Artículo 1o del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2. ÁMBITO DE APLICACIÓN. El presente Capítulo aplica al Fondo de Solidaridad y Garantía (Fosyga), a las entidades aseguradoras autorizadas para expedir el SOAT, a las Instituciones Prestadoras de Servicios de Salud (IPS), a las Entidades Territoriales, a las Entidades Promotoras de Salud (EPS), a las Administradoras de Riesgos Laborales (ARL), a las administradoras de los regímenes exceptuados de la aplicación de la Ley 100 de 1993, a los reclamantes de los servicios médicos, las indemnizaciones y los gastos aquí previstos, así como a las demás entidades que puedan llegar a tener alguna obligación o responsabilidad relacionada con las reclamaciones de que trata este Capítulo.
(Artículo 2o del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.3. DEFINICIONES. Para efectos de la aplicación del presente Capítulo, adóptense las siguientes definiciones:
1. Accidente de tránsito. Suceso ocurrido dentro del territorio nacional, en el que se cause daño en la integridad física o mental de una o varias personas, como consecuencia del uso de la vía por al menos un vehículo automotor.
No se entenderá como accidente de tránsito para los efectos de este Capítulo, aquel producido por la participación del vehículo automotor en espectáculos o actividades deportivas.
2. Beneficiario. Es la persona que acredite tener derecho a los servicios médicos, indemnizaciones y/o gastos de que tratan los artículos 2.6.1.4.1.3 a 2.6.1.4.2.19 del presente decreto, de acuerdo con las coberturas allí señaladas.
3. Evento catastrófico de origen natural. Para efectos del presente Capítulo son eventos catastróficos de origen natural los sismos, maremotos, erupciones volcánicas, deslizamientos de tierra, inundaciones, avalanchas, vendavales, huracanes, tornados, incendios y rayos que producen daños en la salud o la muerte de personas.
4. Eventos terroristas. Para efectos del presente Capítulo se consideran eventos terroristas los provocados con bombas u otros artefactos explosivos, los causados por ataques terroristas a municipios, así como las masacres terroristas, que generen a personas de la población civil, la muerte o deterioro en su integridad personal.
5. Otros eventos. Son aquellos eventos diferentes a los establecidos en el presente artículo, que afectan a una o varias personas y que por haber superado la capacidad de atención de la entidad territorial donde se presentó el evento, generan la necesidad de ayuda externa. Estos eventos deberán ser aprobados como tal por el Ministerio de Salud y Protección Social en ejercicio de las funciones propias del Consejo de Administración del Fosyga y las víctimas del mismo serán beneficiarias de los servicios médicos, indemnizaciones y gastos de que trata el presente Capítulo con cargo a los recursos de la Subcuenta ECAT.
6. Vehículo automotor. De conformidad con lo establecido en el numeral 3 del artículo 192 del Estatuto Orgánico del Sistema Financiero, se entiende por vehículo automotor todo aparato provisto de un motor propulsor, destinado a circular por el suelo para el transporte de personas o de bienes, incluyendo cualquier elemento montado sobre ruedas que le sea acoplado.
No quedan comprendidos dentro de esta definición los vehículos que circulan sobre rieles y los vehículos agrícolas e industriales siempre y cuando no circulen por vías o lugares públicos por sus propios medios.
7. Vía. De conformidad con lo establecido en la Ley 769 de 2002, o la norma que lo modifique, adicione o sustituya, entiéndase por vía toda zona de uso público o privado destinada al tránsito de vehículos, personas y animales.
8. Víctima. Es toda persona que ha sufrido daño en su salud como consecuencia de un accidente de tránsito, de un evento catastrófico de origen natural, de un evento terrorista o de otro evento aprobado.
(Artículo 3o del Decreto 56 de 2015)
FINANCIACIÓN SUBCUENTA DE SEGURO DE RIESGOS CATASTRÓFICOS Y ACCIDENTES DE TRÁNSITO (ECAT).
ARTÍCULO 2.6.1.4.1.1. FINANCIACIÓN DE LA SUBCUENTA ECAT DEL FOSYGA. Esta Subcuenta se financiará con:
1. Las transferencias efectuadas por las entidades aseguradoras autorizadas para expedir el SOAT, constituidas por la diferencia entre el 20% del valor de las primas emitidas en el bimestre inmediatamente anterior y el monto definido por el Ministerio de Salud y Protección Social para cubrir el pago de las indemnizaciones correspondientes al amparo de gastos médicos, quirúrgicos, farmacéuticos, hospitalarios y el total de costos asociados al proceso de reconocimiento.
La transferencia a que refiere este numeral se realizará bimestralmente, dentro de los quince (15) primeros días hábiles siguientes al corte del bimestre correspondiente, de conformidad con lo establecido en los incisos 1o y 4o del numeral 2 del artículo 199 del Estatuto Orgánico del Sistema Financiero, incisos modificados por el numeral 9 del artículo 244 de la Ley 100 de 1993 y las normas que lo modifiquen, adicionen o sustituyan.
2. Una contribución equivalente al cincuenta por ciento (50%) del valor de la prima anual establecida para el SOAT, que se cobrará en adición a ella. Las compañías aseguradoras autorizadas para su expedición, estarán obligadas a recaudar esta contribución y a transferirla en su totalidad al Fondo de Solidaridad y Garantía (Fosyga), dentro de los diez (10) primeros días hábiles de cada mes.
3. Los recursos que por cualquier medio recupere el Fondo de Solidaridad y Garantía (Fosyga), que haya pagado con ocasión de la atención a personas por un accidente de tránsito, cuando exista incumplimiento del propietario del vehículo automotor de la obligación de adquirir el SOAT.
4. Los rendimientos de sus inversiones.
5. Los demás que determine la ley.
PARÁGRAFO. En caso de que las compañías aseguradoras autorizadas para expedir el SOAT, concedan descuentos sobre las tarifas máximas fijadas en las normas vigentes sobre la materia, dichos descuentos no se trasladarán a las contribuciones o transferencias que estas compañías deben hacer a los Fondos de Solidaridad y Garantía (Fosyga), y el Fondo Nacional de Seguridad Vial, tarifas que se calcularán, cobrarán, pagarán y transferirán con base en las máximas establecidas.
(Artículo 4o del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.1.2. DESTINACIÓN DE LOS RECURSOS. Los recursos de la Subcuenta ECAT del Fosyga, tendrán la siguiente destinación:
1. El pago de los servicios de salud, indemnizaciones y gastos de que trata el presente Capítulo, de las víctimas de accidentes de tránsito cuando no exista cobertura por parte del SOAT, de eventos catastróficos de origen natural, de eventos terroristas y de los demás eventos aprobados por el Ministerio de Salud y Protección Social en su calidad de Consejo de Administración del Fosyga, de acuerdo con lo establecido en el Decreto-ley 019 de 2012, o la norma que lo modifique, adicione o sustituya.
2. Los gastos derivados de la atención brindada por el Programa de Atención Psicosocial y Salud Integral a Víctimas de que trata el parágrafo del artículo 137 de la Ley 1448 de 2011 y los servicios de asistencia en salud a que refiere el artículo 54 de la misma ley, no incluidos en el Plan de Beneficios de la víctima, de acuerdo a lo establecido en el artículo 2.2.6.1.3 del Decreto Único 1084 de 2015, reglamentario del sector de Inclusión Social y las normas que lo modifiquen, adicionen o sustituyan.
3. Gastos para la administración de los recursos del Fosyga.
4. Las demás que determine la ley.
PARÁGRAFO. El Ministerio de Salud y Protección Social, previo estudio técnico de los riesgos que asume la Subcuenta ECAT, establecerá una provisión, que deberá mantenerse anualmente, para atender los mayores gastos que puedan generarse por las coberturas a cargo de la Subcuenta ECAT. El saldo restante después de asignar los recursos para los gastos del presente artículo, incluida la provisión, podrá destinarse a la financiación de programas institucionales de prevención, accesibilidad y atención de accidentes de tránsito, de eventos catastróficos y terroristas y de aquellos destinados al tratamiento y rehabilitación de sus víctimas.
Estos recursos serán complementarios a los destinados por las entidades territoriales para la atención de urgencias.
(Artículo 5o del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.1.3. SERVICIOS DE SALUD Y PRESTACIONES ECONÓMICAS. De acuerdo con lo establecido en el artículo 167 de la Ley 100 de 1993 y los artículos 192 y siguientes del Estatuto Orgánico del Sistema Financiero, modificado por el artículo 112 del Decreto-ley 019 de 2012, las víctimas de que trata este Capítulo, tendrán derecho al cubrimiento de gastos médicos, quirúrgicos, farmacéuticos y hospitalarios por lesiones; indemnización por incapacidad permanente, gastos de transporte y movilización al establecimiento hospitalario o clínico, indemnización por muerte y gastos funerarios en las cuantías señaladas en la normativa vigente.
PARÁGRAFO. Para efectos del presente Capítulo, las coberturas y valores por los servicios de salud, indemnizaciones y gastos aquí regulados, se entenderán fijadas para cada víctima y se aplicarán independientemente al número de víctimas resultantes de un mismo accidente de tránsito, evento terrorista, evento catastrófico de origen natural o de otro evento aprobado.
(Artículo 6o del Decreto 56 de 2015)
SERVICIOS DE SALUD, INDEMNIZACIONES Y GASTOS A RECONOCER.
ARTÍCULO 2.6.1.4.2.1. SERVICIOS DE SALUD. Para efectos del presente Capítulo, los servicios de salud otorgados a las víctimas de accidente de tránsito, de eventos catastróficos de origen natural, de eventos terroristas o de los eventos aprobados por el Ministerio de Salud y Protección Social en su calidad de Consejo de Administración del Fosyga, son los servicios médicos, quirúrgicos, farmacéuticos y hospitalarios, suministrados a la víctima por un prestador de servicios de salud habilitado, destinados a lograr su estabilización, tratamiento y la rehabilitación de sus secuelas y de las patologías generadas como consecuencia de los mencionados eventos, así como el tratamiento de las complicaciones resultantes de dichos eventos a las patologías que esta traía.
Los servicios de salud que deben ser brindados a las víctimas de que trata el presente Capítulo comprenden:
1. Atención inicial de urgencias y atención de urgencias.
2. Atenciones ambulatorias intramurales.
3. Atenciones con internación.
4. Suministro de dispositivos médicos, material médico-quirúrgico, osteosíntesis, órtesis y prótesis.
5. Suministro de medicamentos.
6. Tratamientos y procedimientos quirúrgicos.
7. Traslado asistencial de pacientes.
8. Servicios de apoyo diagnóstico y terapéutico.
9. Rehabilitación física.
10. Rehabilitación mental.
El traslado asistencial de pacientes entre las distintas instituciones prestadoras de servicios de salud, se pagará con cargo a los recursos del SOAT o de la Subcuenta ECAT del Fosyga, al valor establecido por el Gobierno nacional. Hasta tanto se expida la reglamentación correspondiente, se pagará a la tarifa institucional del Prestador de Servicios de Salud.
PARÁGRAFO 1o. El prestador de servicios de salud debe estar inscrito en el Registro Especial de Prestadores de Servicios de Salud (REPS), a través de la respectiva entidad territorial en donde se encuentra habilitado y presta los servicios.
PARÁGRAFO 2o. Todo servicio de salud deberá ser atendido por prestadores de servicios de salud habilitados por la autoridad competente, en el lugar en que se preste el servicio y solo podrá prestarse en la jurisdicción en la que se encuentre habilitado por el ente territorial competente.
PARÁGRAFO 3o. Cuando la institución prestadora de servicios de salud no cuente con el grado de complejidad del servicio requerido por la víctima, deberá remitirla a través de los procedimientos de referencia y contrarreferencia, a la Institución Prestadora de Servicios de Salud más cercana y habilitada para prestar el servicio requerido.
(Artículo 7o del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.2. LEGITIMACIÓN PARA RECLAMAR. Tratándose de los servicios de salud previstos en el presente Capítulo, prestados a una víctima de accidente de tránsito, de evento catastrófico de origen natural, de evento terrorista, o de otro evento aprobado, el legitimado para solicitar el reconocimiento y pago de los mismos al Ministerio de Salud y Protección Social o la entidad que se defina para el efecto, o a la compañía de seguros que expida el SOAT, según corresponda, es el prestador de servicios de salud que haya atendido a la víctima.
(Artículo 8o del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.3. COBERTURA. <Artículo modificado por el artículo 2 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las cuantías correspondientes a los servicios de salud prestados a las víctimas de accidente de tránsito, de evento catastrófico de origen natural, de evento terrorista o de otro evento aprobado, serán cubiertas por la compañía aseguradora del Seguro Obligatorio de Accidentes de Tránsito -SOAT o por la Administradora de los recursos del Sistema General de Seguridad Social en Salud -ADRES, según corresponda, así:
1. Por la compañía aseguradora, cuando tales servicios se presten como consecuencia de un accidente de tránsito en el que el vehículo involucrado se encuentre amparado con la póliza del Seguro Obligatorio de Accidentes de Tránsito -SOAT, en un valor máximo de setecientos uno coma sesenta y ocho (701,68) Unidades de Valor Tributario -UVT, al momento de la ocurrencia del accidente de tránsito.
También estarán a cargo de la compañía aseguradora los servicios que se presten como consecuencia de un accidente de tránsito en el que el vehículo involucrado se encuentre amparado con la póliza del SOAT, de las categorías ciclomotor, motos de menos de 100 cc, motos de 100 cc y hasta 200 cc, motocarros tricimotos y cuadriciclos, motocarros 5 Pasajeros, autos de negocios, taxis y microbuses urbanos, servicio público urbano, buses y busetas y vehículos de servicio público intermunicipal establecidas en el Anexo I del Título IV de la Parte 11 de la Circular Externa 029 de 2014 de la Superintendencia Financiera de Colombia, en un valor máximo de doscientos sesenta y tres coma trece (263,13) Unidades de Valor Tributario -UVT, al momento de la ocurrencia del accidente de tránsito.
En los casos de accidentes de tránsito en que hayan participado dos o más vehículos automotores asegurados, cada entidad aseguradora correrá con el importe de las indemnizaciones a los ocupantes de aquel que tenga asegurado. En el caso de los terceros no ocupantes se podrá formular la reclamación a cualquiera de las aseguradoras; aquella a quien se dirija la reclamación estará obligada al pago de la totalidad de la indemnización, sin perjuicio del derecho de repetición, a prorrata, de las compañías entre sí.
Cuando en los accidentes de tránsito hayan participado dos o más vehículos automotores y entre ellos haya asegurados y no asegurados o no identificados, se procederá según Jo previsto en el inciso anterior para el caso de vehículos asegurados, pero el reconocimiento y pago de los servicios de salud, indemnizaciones y gastos de los ocupantes del vehículo o vehículos no asegurados o no identificados y el pago a los terceros, estará a cargo de la Administradora de Recursos del Sistema General de Seguridad Social en Salud -ADRES.
2. Por la Administradora de Recursos del Sistema General de Seguridad Social en Salud - ADRES, cuando los servicios se presten como consecuencia de un accidente de tránsito en el que el vehículo involucrado no se encuentre identificado o no esté asegurado con la póliza del Seguro Obligatorio de Accidentes de Tránsito -SOAT, en un valor máximo de setecientos uno coma sesenta y ocho (701,68) Unidades de Valor Tributario -UVT, al momento de la ocurrencia del accidente de tránsito.
3. Por la Administradora de Recursos del Sistema General de Seguridad Social en Salud - ADRES, cuando los servicios que se presten superen las doscientos sesenta y tres coma trece (263,13) Unidades de Valor Tributario -UVT y hasta setecientos uno coma sesenta y ocho (701,68) Unidades de Valor Tributario -UVT, como consecuencia de un accidente de tránsito en el que el vehículo involucrado se encuentre amparado con la póliza del Seguro Obligatorio de Accidentes de Tránsito -SOAT y haga parte del rango diferencial por riesgo de que trata el inciso segundo del numeral primero de este artículo.
4. Por la Administradora de Recursos del Sistema General de Seguridad Social en Salud - ADRES, cuando tales servicios se presten como consecuencia de un evento terrorista, en un valor máximo de setecientos uno coma sesenta y ocho (701,68) Unidades de Valor Tributario - UVT, al momento de la ocurrencia del evento. El Ministerio de Salud y Protección Social podrá constituir una reserva especial para cubrir los servicios de salud de las víctimas que requieran asistencia por encima de dicho tope.
5. Por la Administradora de Recursos del Sistema General de Seguridad Social en Salud - ADRES, cuando tales servicios se presten como consecuencia de un evento catastrófico de origen natural o de otros eventos declarados por el Ministerio de Salud y Protección Social, en un valor máximo de setecientos uno coma sesenta y ocho (701,68) Unidades de Valor Tributario -UVT, al momento de la ocurrencia del evento. El Ministerio de Salud y Protección Social podrá constituir una reserva especial para cubrir los servicios de salud de las víctimas que requieran asistencia por encima de dicho tope.
PARÁGRAFO 1o. Los pagos por los servicios de salud que excedan los topes de coberturas establecidos en el presente artículo serán asumidos por la entidad promotora de salud a la que se encuentra afiliada la víctima, por las administradoras de los regímenes Especial y de Excepción cuando la víctima pertenezca a estos, o por la Administradora de Riesgos Laborales - ARL, a la que se encuentra afiliada, cuando se trate de un accidente laboral.
PARÁGRAFO 2o. La población no afiliada al Sistema General de Seguridad Social en Salud, una vez superados los topes, tendrá derecho a la atención en salud en instituciones prestadoras de servicios de salud públicas o privadas. En estos casos, el prestador de servicios de salud informará de tal situación a la secretaria de salud o la entidad que haga sus veces para que adelante los trámites de afiliación en los términos del artículo 2.1.5.1.4 del presente decreto.
PARÁGRAFO 3o. Si la víctima cuenta con uno de los planes voluntarios de salud, podrá elegir ser atendido por la red de prestación de esos planes; en este caso, las primeras setecientos uno coma sesenta y ocho (701,68) Unidades de Valor Tributario -UVT, que se requieran para su atención, serán cubiertos por la compañía de seguros autorizada para expedir el Seguro Obligatorio de Accidentes de Tránsito -SOA T, o por la Administradora de Recursos del Sistema General de Seguridad Social en Salud -ADRES, según quien asuma la cobertura, conforme con lo previsto en el presente artículo.
Superada dicha cobertura, se asumirá la prestación con cargo al plan voluntario de salud. Aquellos servicios que se requieran y que no estén amparados o cubiertos por dicho plan serán asumidos por el plan de beneficios.
En cualquier caso, las empresas que ofrecen planes voluntarios de salud no podrán limitar la cobertura a sus usuarios respecto de los servicios médicos que estos requieran por el solo hecho de tener origen en accidentes de tránsito, eventos terroristas, eventos catastróficos de origen natural o los que sean aprobados por el Ministerio de Salud y Protección Social.
PARÁGRAFO 4o. El Ministerio de Salud y Protección Social definirá el procedimiento de cobro y pago de los servicios de salud de que trata el numeral 3 de este artículo, a más tardar el 28 de febrero de 2023, y en ningún caso se entenderá que el presente decreto afecta las coberturas, las garantías y el derecho a la salud de los beneficiarios.".
PARÁGRAFO 5o. El presente decreto no afectará la cobertura ni las garantías que en el derecho a la salud tienen los beneficiarios del SOAT y cualquier menoscabo a las mismas será cubierto en los términos del artículo 2 del decreto 2497 de 2022.
ARTÍCULO 2.6.1.4.2.4. TARIFAS. A los servicios de salud prestados a las víctimas de accidentes de tránsito, de eventos catastróficos de origen natural, de eventos terroristas o los demás eventos aprobados por el Ministerio de Salud y Protección Social en su calidad de Consejo de Administración del Fosyga, se aplicarán las tarifas establecidas en el Anexo Técnico 1 del presente decreto.
En caso de medicamentos suministrados por el prestador de servicios de salud e incorporados por la Comisión Nacional de Precios de Medicamentos y Dispositivos Médicos al régimen de control directo de precios, se pagarán conforme al precio indicado por dicha entidad o quien haga sus veces.
Cuando un prestador de servicios de salud suministre una tecnología en salud que no tenga asignada una tarifa en el Anexo Técnico 1 del presente decreto o en la regulación que expida la Comisión Nacional de Precios de Medicamentos y Dispositivos Médicos, o quien asuma sus competencias, el valor a reconocer será el de la tarifa que tenga definida la Institución Prestadora de Servicios de Salud, previa la comprobación de la Institución Prestadora de Servicios de Salud de que dicho procedimiento no se encuentra relacionado en el mencionado decreto bajo otra denominación.
PARÁGRAFO. El Gobierno nacional, dentro de los dos (2) años siguientes al 14 de enero de 2015 actualizará y ajustará el manual tarifario incorporado en el Anexo Técnico 1 del presente decreto y realizará de manera periódica, mínimo cada cinco (5) años, la revisión y ajustes correspondientes.
(Artículo 10 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.5. TÉRMINO PARA PRESENTAR LAS RECLAMACIONES. Los Prestadores de Servicios de Salud deberán presentar las reclamaciones por servicios de salud, en el siguiente término:
a) Ante el Ministerio de Salud y Protección Social, o quien este designe, dentro del año siguiente a la fecha en la que se prestó el servicio o a la del egreso de la víctima de la Institución Prestadora de Servicios de Salud, con ocasión de la atención médica que se le haya prestado;
b) Ante la compañía aseguradora que corresponda, en los términos del artículo 1081 del Código de Comercio.
(Artículo 11 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.6. INDEMNIZACIÓN POR INCAPACIDAD PERMANENTE. Es el valor a reconocer, por una única vez, a la víctima de un accidente de tránsito, de un evento catastrófico de origen natural, de un evento terrorista o de los que sean aprobados por el Ministerio de Salud y Protección Social en su calidad de Consejo de Administración del Fosyga, cuando como consecuencia de tales acontecimientos se produzca en ella la pérdida de su capacidad para desempeñarse laboralmente.
(Artículo 12 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.7. BENEFICIARIO Y LEGITIMADO PARA RECLAMAR. Se considerará beneficiario y legitimado para reclamar la indemnización por incapacidad permanente ante la Subcuenta ECAT del Fosyga o ante la entidad aseguradora autorizada para expedir el SOAT, según corresponda, la víctima de un accidente de tránsito, de un evento terrorista, de un evento catastrófico de origen natural o de otro evento aprobado por el Ministerio de Salud y Protección Social en su calidad de Consejo de Administración del Fosyga, cuando por causa de dichos eventos, hubiere perdido la capacidad laboral en alguno de los porcentajes establecidos en la tabla contenida en el artículo 2.6.1.4.2.8 del presente decreto, pérdida que deberá ser calificada por la autoridad competente.
(Artículo 13 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.8. RESPONSABLE DEL PAGO Y VALOR A RECONOCER. La indemnización por incapacidad permanente será cubierta por:
a) La compañía de seguros cuando se trate de un accidente de tránsito en el que el vehículo involucrado esté amparado por una póliza de SOAT;
b) La Subcuenta ECAT del Fosyga cuando se trate de un accidente de tránsito ocasionado por un vehículo no identificado, un vehículo sin póliza de SOAT, un evento catastrófico de origen natural, un evento terrorista u otro evento aprobado por el Ministerio de Salud y Protección Social.
El valor de la indemnización por incapacidad permanente se regirá en todos los casos por la siguiente tabla:
| PORCENTAJE DE PÉRDIDA DE CAPACIDAD LABORAL | MONTO DE LA INDEMNIZACIÓN EN SALARIOS MÍNIMOS LEGALES VIGENTES (SMLDV) |
| Mayor a 50 | 180 |
| Mayor a 49 hasta 50 | 171,5 |
| Mayor a 48 hasta 49 | 168 |
| Mayor a 47 hasta 48 | 164,5 |
| Mayor a 46 hasta 47 | 161 |
| Mayor a 45 hasta 46 | 157,5 |
| Mayor a 44 hasta 45 | 154 |
| Mayor a 43 hasta 44 | 150,5 |
| Mayor a 42 hasta 43 | 147 |
| Mayor a 41 hasta 42 | 143,5 |
| Mayor a 40 hasta 41 | 140 |
| Mayor a 39 hasta 40 | 136,5 |
| Mayor a 38 hasta 39 | 133 |
| Mayor a 37 hasta 38 | 129,5 |
| Mayor a 36 hasta 37 | 126 |
| Mayor a 35 hasta 36 | 122,5 |
| Mayor a 34 hasta 35 | 119 |
| Mayor a 33 hasta 34 | 115,5 |
| Mayor a 32 hasta 33 | 112 |
| Mayor a 31 hasta 32 | 108,5 |
| Mayor a 30 hasta 31 | 105 |
| Mayor a 29 hasta 30 | 101,5 |
| Mayor a 28 hasta 29 | 98 |
| Mayor a 27 hasta 28 | 94,5 |
| Mayor a 26 hasta 27 | 91 |
| Mayor a 25 hasta 26 | 87,5 |
| Mayor a 24 hasta 25 | 84 |
| Mayor a 23 hasta 24 | 80,5 |
| Mayor a 22 hasta 23 | 77 |
| Mayor a 21 hasta 22 | 73,5 |
| Mayor a 20 hasta 21 | 70 |
| Mayor a 19 hasta 20 | 66,5 |
| Mayor a 18 hasta 19 | 63 |
| Mayor a 17 hasta 18 | 59,5 |
| Mayor a 16 hasta 17 | 56 |
| Mayor a 15 hasta 16 | 52,5 |
| Mayor a 14 hasta 15 | 49 |
| Mayor a 13 hasta 14 | 45,5 |
| Mayor a 12 hasta 13 | 42 |
| Mayor a 11 hasta 12 | 38,5 |
| Mayor a 10 hasta 11 | 35 |
| Mayor a 9 hasta 10 | 31,5 |
| Mayor a 8 hasta 9 | 28 |
| Mayor a 7 hasta 8 | 24,5 |
| Mayor a 6 hasta 7 | 21 |
| Mayor a 5 hasta 6 | 17,5 |
| De 1 hasta 5 | 14 |
PARÁGRAFO 1o. La calificación de pérdida de capacidad será realizada por la autoridad competente, de acuerdo a lo establecido en el artículo 41 de la Ley 100 de 1993, modificado por el artículo 142 del Decreto-ley 019 de 2012 y se ceñirá al Manual Único para la pérdida de capacidad laboral y ocupacional vigente a la fecha de la calificación.
PARÁGRAFO 2o. No serán beneficiarios de la indemnización por incapacidad permanente a cargo del Fosyga, quienes a la fecha de la ocurrencia del evento se encuentren afiliados en estado "activo" al Sistema General de Riesgos Laborales y el evento que ocasionó el estado de invalidez se trate de un accidente de trabajo o quienes hayan obtenido una pensión de invalidez o una indemnización sustitutiva de la pensión de invalidez por parte del Sistema General de Pensiones.
(Artículo 14 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.9. TÉRMINO PARA PRESENTAR LA RECLAMACIÓN. La solicitud de indemnización por incapacidad permanente deberá presentarse en el siguiente término:
a) Ante el Ministerio de Salud y Protección Social, o quien este designe, de acuerdo a lo establecido en el artículo 111 del Decreto-ley 019 de 2012, dentro del año siguiente a la fecha en la que adquirió firmeza el dictamen de pérdida de capacidad laboral;
b) Ante la compañía aseguradora que corresponda, en los términos del artículo 1081 del Código de Comercio.
En cualquiera de los dos casos, siempre y cuando entre la fecha de ocurrencia del evento y la solicitud de calificación de la invalidez no haya pasado más de dieciocho (18) meses calendario.
(Artículo 15 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.10. INCAPACIDADES TEMPORALES. Las incapacidades temporales que se generen como consecuencia de un accidente de tránsito, un evento catastrófico de origen natural, un evento terrorista y los demás eventos aprobados por el Ministerio de Salud y Protección Social en su calidad de Consejo de Administración del Fosyga, serán cubiertas por la Entidad Promotora de Salud del Régimen Contributivo a la que estuviere afiliada la víctima si el accidente fuere de origen común, o por la Administradora de Riesgos Laborales si este fuere calificado como accidente de trabajo, de acuerdo con lo establecido en el artículo 227 del Código Sustantivo del Trabajo, el artículo 3.2.1.10 del presente decreto, los artículos 2 y 3 de la Ley 776 de 2002, el parágrafo 3o del artículo 5o de la Ley 1562 de 2012, o las normas que los modifiquen, adicionen o sustituyan.
(Artículo 16 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.11. INDEMNIZACIÓN POR MUERTE Y GASTOS FUNERARIOS. Es el valor a reconocer a los beneficiarios de la víctima que haya fallecido como consecuencia de un accidente de tránsito, de un evento terrorista, de un evento catastrófico de origen natural u otro evento aprobado.
PARÁGRAFO. En el caso de los accidentes de tránsito, para proceder al reconocimiento y pago de la indemnización por muerte y gastos funerarios a los beneficiarios, la muerte de la víctima debió haber ocurrido dentro del año siguiente a la fecha de la ocurrencia del accidente en comento.
(Artículo 17 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.12. BENEFICIARIOS Y LEGITIMADOS PARA RECLAMAR. Se considerará beneficiario y legitimado para reclamar la indemnización por muerte y gastos funerarios, el cónyuge o compañero (a) permanente de la víctima, en la mitad de la indemnización y sus hijos en la otra mitad, distribuida en partes iguales. De no haber hijos, la totalidad de la indemnización corresponderá al cónyuge o compañero (a) permanente; de no existir alguno de los anteriores, serán beneficiaros los padres y a falta de ellos los hermanos de la víctima.
(Artículo 18 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.13. VALOR A PAGAR Y RESPONSABLE DEL PAGO. Se reconocerá y pagará una sola indemnización por muerte y gastos funerarios por víctima, en cuantía equivalente a setecientos cincuenta (750) salarios mínimos legales diarios vigentes (smldv) al momento de la ocurrencia del accidente de tránsito, del evento terrorista del evento catastrófico de origen natural o del aprobado por el Ministerio de Salud y Protección Social en su calidad de Consejo de Administración del Fosyga.
La indemnización por muerte y gastos funerarios será cubierta por:
a) La compañía de seguros cuando se trate de un accidente de tránsito en el que el vehículo involucrado esté amparado por una póliza de SOAT;
b) La Subcuenta ECAT del Fosyga cuando se trate de un accidente de tránsito ocasionado por un vehículo no identificado, un vehículo sin póliza de SOAT, un evento catastrófico de origen natural, un evento terrorista u otro evento aprobado por el Ministerio de Salud y Protección Social en su calidad de Consejo de Administración del Fosyga.
(Artículo 19 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.14. TÉRMINO PARA PRESENTAR LA RECLAMACIÓN. La reclamación por muerte y gastos funerarios deberá presentarse en el siguiente término:
a) Ante el Ministerio de Salud y Protección Social, o quien este designe, de acuerdo a lo establecido en el artículo 111 del Decreto-ley 019 de 2012, dentro del año siguiente a la fecha de fallecimiento de la víctima que se señala en su Registro Civil de Defunción;
b) Ante la compañía aseguradora que corresponda, en los términos del artículo 1081 del Código de Comercio.
(Artículo 20 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.15. GASTOS DE TRANSPORTE. Es el valor a reconocer a la persona natural o jurídica que demuestre haber incurrido en gastos de transporte y movilización de la víctima, desde el sitio de la ocurrencia del accidente de tránsito, del evento catastrófico de origen natural, del evento terrorista o de otro evento aprobado, hasta la institución prestadora de servicios de salud pública o privada a donde aquella sea trasladada.
El valor de la indemnización por gasto de transporte no incluye el transporte de la víctima entre distintas instituciones prestadoras de servicios de salud.
(Artículo 21 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.16. BENEFICIARIOS Y LEGITIMADOS PARA RECLAMAR. Se considerará beneficiario y legitimado para reclamar el reconocimiento de los gastos de transporte de la víctima de un accidente de tránsito, de un evento catastrófico de origen natural, de un evento terrorista o del que sea aprobado por el Ministerio de Salud y Protección Social en su calidad de Consejo de Administración del Fosyga, las personas naturales o jurídicas que demuestren haber efectuado el transporte a que se refiere el artículo anterior, a través de la presentación del formulario que para el efecto adopte la Dirección de Administración de Fondos de la Protección Social del Ministerio de Salud y Protección Social, que deberá estar suscrito por la persona designada por la IPS.
PARÁGRAFO. Cuando se trate de transporte realizado por ambulancias, solo se reconocerá la indemnización a las entidades habilitadas para prestar estos servicios, quienes podrán presentar las reclamaciones de manera acumulada, por periodos mensuales de conformidad con los formatos que para tal fin adopte la Dirección de Administración de Fondos de la Protección Social del Ministerio de Salud y Protección Social.
(Artículo 22 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.17. RESPONSABLE DEL PAGO. La indemnización por gastos de transporte será cubierta por:
a) La compañía de seguros cuando se trate de un accidente de tránsito en el que el vehículo involucrado esté amparado por una póliza de SOAT;
b) La Subcuenta ECAT del Fosyga cuando se trate de un accidente de tránsito ocasionado por un vehículo no identificado, un vehículo sin póliza de SOAT, un evento catastrófico de origen natural, un evento terrorista u otro evento aprobado por el Ministerio de Salud y Protección Social en su calidad de Consejo de Administración del Fosyga.
(Artículo 23 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.18. TÉRMINO PARA PRESENTAR LA RECLAMACIÓN. La reclamación por gastos de transporte del lugar del evento al centro asistencial deberá presentarse en el siguiente término:
a) Ante el Ministerio de Salud y Protección Social, o quien este designe, de acuerdo a lo establecido en el artículo 111 del Decreto-ley 019 de 2012, dentro del año siguiente a la fecha en que se prestó el servicio de transporte;
b) Ante la compañía aseguradora que corresponda, en los términos del artículo 1081 del Código de Comercio.
(Artículo 24 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.2.19. TARIFA. <Artículo modificado por el artículo 3 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> De conformidad con lo establecido en el literal d) del artículo 112 del Decreto-ley 019 de 2012, los gastos de transporte y movilización de las víctimas a los establecimientos hospitalarios o clínicos y las entidades de seguridad y previsión social de los subsectores oficial y privado del sector salud, se pagarán por una sola vez en cuantía equivalente a ocho coma setenta y siete (8,77) Unidades de Valor Tributario -UVT al momento de la ocurrencia del accidente de tránsito, del evento catastrófico de origen natural, del evento terrorista o de los que sean aprobados por el Ministerio de Salud y Protección Social.
ARTÍCULO 2.6.1.4.2.20. DOCUMENTOS EXIGIDOS PARA PRESENTAR LA SOLICITUD DE PAGO DE LOS SERVICIOS DE SALUD. Para elevar la solicitud de pago de los servicios de salud prestados a víctimas de accidentes de tránsito, de eventos catastróficos de origen natural, de eventos terroristas y demás eventos aprobados por el Ministerio de Salud y Protección Social en su calidad de Consejo de Administración del Fosyga, los prestadores de servicios de salud deberán radicar ante el Ministerio de Salud y Protección Social, o la entidad que se defina para el efecto o ante la aseguradora, según corresponda, los siguientes documentos:
1. Formulario de reclamación que para el efecto adopte la Dirección de Administración de Fondos de la Protección Social del Ministerio de Salud y de Protección Social, debidamente diligenciado. El medio magnético deberá contar con una firma digital certificada.
2. Cuando se trate de una víctima de accidente de tránsito:
2.1. Epicrisis o resumen clínico de atención según corresponda, documento que debe contener los datos específicos señalados en los artículos 2.6.1.4.3.5 y 2.6.1.4.3.6 del presente decreto.
2.2. Los documentos que soportan el contenido de la historia clínica o el resumen clínico de atención señalados en la reglamentación que expida el Ministerio de Salud y Protección Social para el efecto.
3. Cuando se trate de víctimas de eventos catastróficos de origen natural o de eventos terroristas:
3.1. Epicrisis o resumen clínico de atención según corresponda, documento que debe contener los datos específicos señalados en los artículos 2.6.1.4.3.5 y 2.6.1.4.3.6 del presente decreto.
3.2. Los documentos que soportan el contenido de la historia clínica o el resumen clínico de atención señalados en la reglamentación que expida el Ministerio de Salud y Protección Social para el efecto.
3.3. Certificado emitido por el consejo municipal de gestión del riesgo, en el que conste que la persona es o fue víctima de uno de los eventos mencionados.
4. Original de la factura o documento equivalente de la IPS que prestó el servicio, que debe contener como mínimo la información señalada en el artículo 2.6.1.4.3.7 del presente decreto.
5. Cuando se reclame el valor del material de osteosíntesis, factura o documento equivalente del proveedor de la IPS.
(Artículo 26 del Decreto 56 de 2015)
TRÁMITE PARA LA PRESENTACIÓN DE LA SOLICITUD DE PAGO DE RECLAMACIONES.
ARTÍCULO 2.6.1.4.3.1. DOCUMENTOS EXIGIDOS PARA PRESENTAR LA SOLICITUD DE PAGO DE LA INDEMNIZACIÓN POR INCAPACIDAD PERMANENTE. Para radicar la solicitud de indemnización por incapacidad permanente ocasionada por un accidente de tránsito, un evento catastrófico de origen natural, un evento terrorista u otro evento aprobado, la víctima o a quien este haya autorizado, deberá radicar ante la aseguradora o ante el Ministerio de Salud y Protección Social, o su apoderado, según corresponda, los siguientes documentos:
1. Formulario de reclamación que para el efecto adopte la Dirección de Administración de Fondos de la Protección Social del Ministerio de Salud y Protección Social debidamente diligenciado.
2. Dictamen de calificación de pérdida de capacidad laboral en firme emanado de la autoridad competente de acuerdo a lo establecido en el artículo 142 del Decreto-ley 019 de 2012, en el que se especifique el porcentaje de pérdida de capacidad laboral.
3. Epicrisis o resumen clínico de atención según corresponda, cuando se trate de una víctima de accidente de tránsito.
4. Epicrisis o resumen clínico de atención expedido por el Prestador de Servicios de Salud y certificado emitido por el Consejo Municipal de Gestión del Riesgo de Desastres, en el que conste que la persona atendida fue víctima de eventos catastróficos de origen natural o de eventos terroristas.
5. Cuando la reclamación se presente ante el Fosyga, declaración por parte de la víctima en la que indique que no se encuentra afiliado al Sistema General de Riesgos Laborales y que no ha recibido pensión de invalidez o indemnización sustitutiva de la misma por parte del Sistema General de Pensiones.
6. Sentencia judicial ejecutoriada en la que se designe el curador, cuando la víctima requiera de curador o representante.
7. Copia del registro civil de la víctima, cuando esta sea menor de edad, en el que se demuestre el parentesco con el reclamante en primer grado de consanguinidad o sentencia ejecutoriada en la que se designe el representante legal o curador.
8. Poder en original mediante el cual la víctima autoriza a una persona natural para que presente la solicitud de pago de la indemnización por incapacidad.
(Artículo 27 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.3.2. DOCUMENTOS EXIGIDOS PARA PRESENTAR LA SOLICITUD DE PAGO DE LA INDEMNIZACIÓN POR MUERTE Y GASTOS FUNERARIOS. Para radicar la solicitud de indemnización por muerte y gastos funerarios de una víctima de accidente de tránsito, de un evento catastrófico de origen natural, de un evento terrorista o de otro evento aprobado, los beneficiarios deberán radicar ante la aseguradora o el Ministerio de Salud y Protección Social, o quien este designe, según corresponda los siguientes documentos:
1. Formulario que para el efecto adopte la Dirección de Administración de Fondos de la Protección Social del Ministerio de Salud y Protección Social, debidamente diligenciado.
2. Epicrisis o resumen clínico de atención, si la víctima de accidente de tránsito, fue atendida antes de su muerte.
3. Certificado emitido por el Consejo Municipal de Gestión del Riesgo de Desastres, en el que conste que la persona atendida fue víctima de un evento catastrófico de origen natural o de un evento terrorista.
4. Registro Civil de Defunción de la víctima.
5. Certificado de inspección técnica del cadáver o certificado emanado de la Fiscalía General de la Nación.
6. Copia del Registro Civil de Matrimonio cuando sea el cónyuge quien realice la reclamación o haga parte de los reclamantes, o acta de conciliación extraprocesal o escritura pública, en el caso de compañero (a) permanente donde hayan expresado su voluntad de formar una unión marital de hecho o sentencia judicial en donde se declare la unión marital de hecho.
7. Copia de los registros civiles de nacimiento cuando sean los hijos de la víctima los reclamantes o hagan parte de los mismos.
8. Copia del Registro Civil de Nacimiento de la víctima cuando sean los padres de la víctima los reclamantes.
9. Copia de los registros civiles de nacimiento de la víctima y sus hermanos cuando estos sean los reclamantes.
10. Copia del documento de identificación de los reclamantes.
11. Manifestación en la que se indique si existen o no otros beneficiarios con igual o mejor derecho que los reclamantes para acceder a la indemnización.
12. Sentencia ejecutoriada en la que se designe el representante legal o curador del menor (es) de edad, cuando estos sean los beneficiarios y quien reclama no es uno de sus ascendientes.
(Artículo 28 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.3.3. DOCUMENTOS EXIGIDOS PARA PRESENTAR LA SOLICITUD DE PAGO DE LA INDEMNIZACIÓN POR GASTOS DE TRANSPORTE AL CENTRO ASISTENCIAL. Para radicar la solicitud de indemnización de que trata el artículo 2.6.1.4.2.15 del presente decreto, los reclamantes deberán radicar ante la aseguradora o ante el Ministerio de Salud y Protección Social o quien este designe, según corresponda, los siguientes documentos:
1. Formulario que para el efecto adopte la Dirección de Administración de Fondos de la Protección Social Ministerio de Salud y Protección Social debidamente diligenciado. Dicho formulario deberá estar suscrito por la persona designada por la institución prestadora de servicios de salud, para el trámite de admisiones.
2. Copia de la cédula de ciudadanía del reclamante.
3. Cuando el transporte haya sido prestado por una ambulancia, copia de la factura.
(Artículo 29 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.3.4. PROHIBICIÓN DE SOLICITUD DE DOCUMENTOS ADICIONALES. Ni el Fosyga, ni las aseguradoras autorizadas para operar el SOAT podrán solicitar a los reclamantes documentos adicionales a los establecidos en el presente Capítulo ni en la resolución que emita el Ministerio de Salud y Protección Social para tramitar y pagar los servicios de salud, indemnizaciones y gastos de que trata el presente Capítulo.
(Artículo 30 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.3.5. CONTENIDO DE LA EPICRISIS. Para los efectos del presente Capítulo la epicrisis debe contener como mínimo los siguientes datos:
1. Primer nombre y primer apellido del paciente.
2. Tipo y número de identificación y/o número de historia clínica.
3. Servicio de ingreso.
4. Hora y fecha de ingreso.
5. Servicio de egreso.
6. Hora y fecha de egreso.
7. Motivo de consulta.
8. Enfermedad actual, información que debe contener:
8.1. La relación con el evento que originó la atención.
8.2. Relación de recibido del paciente en caso de ingreso por remisión de otra IPS.
9. Antecedentes.
10. Revisión por sistemas relacionada con el motivo que originó el servicio.
11. Hallazgos del examen físico.
12. Diagnóstico de ingreso.
13. Conducta: incluye la solicitud de procedimientos diagnósticos y el plan de manejo terapéutico.
14. Cambios en el estado del paciente que conlleven a modificar la conducta o el manejo.
15. Resultados de la totalidad de procedimientos diagnósticos y todos aquellos que justifiquen los cambios en el manejo o en el diagnóstico.
16. Justificación de indicaciones terapéuticas cuando estas lo ameriten.
17. Diagnósticos de egreso.
18. Condiciones generales a la salida del paciente que incluya incapacidad si la hubiere.
19. Plan de manejo ambulatorio.
20. En caso que el paciente sea remitido a otra IPS, relación de la remisión.
21. Primer nombre y primer apellido, firma y número de registro del médico que diligencie el documento.
PARÁGRAFO 1o. Los requisitos contenidos en el presente artículo aplican solamente a las epicrisis que se presenten como soporte de las reclamaciones por servicios de salud, indemnizaciones y gastos de que trata el presente Capítulo y las Instituciones Prestadoras de Servicios de Salud deberán cumplir con su contenido obligatoriamente para el pago de los servicios de salud correspondientes
PARÁGRAFO 2o. El Ministerio de Salud y Protección Social revisará el contenido de la epicrisis aquí señalado y lo modificará en caso de considerarlo necesario.
(Artículo 31 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.3.6. CONTENIDO DEL RESUMEN CLÍNICO DE ATENCIÓN. Para los efectos del presente Capítulo el resumen clínico de atención se diligenciará para servicios de salud ambulatorios y debe contener como mínimo los siguientes datos:
1. Primer nombre y primer apellido del paciente.
2. Tipo y número de identificación y/o número de historia clínica.
3. Edad y sexo del paciente.
4. Servicio de ingreso.
5. Fecha de atención.
6. Motivo de consulta.
7. Enfermedad actual en donde debe indicarse:
7.1. La relación con el evento que originó la atención.
7.2. Si se trata de la prestación de servicios de ayudas diagnósticas, interpretación médica del paraclínico facturado.
8. Revisión por sistemas relacionada con el motivo que originó la atención.
9. Antecedentes.
10. Examen físico.
11. Diagnóstico.
12. Plan de tratamiento.
13. Primer nombre y primer apellido, firma y número de registro del médico que diligencie el documento.
14. Cuando se hayan suministrado medicamentos deberá indicarse presentación, dosificación, frecuencia y tiempo de tratamiento.
PARÁGRAFO 1o. Los requisitos contenidos en el presente artículo aplican solamente a los resúmenes clínicos de atención que se presenten como soporte de las reclamaciones por servicios de salud, indemnizaciones y gastos de que trata el presente Capítulo y las Instituciones Prestadoras de Servicios de Salud deberán cumplir con su contenido obligatoriamente para el pago de los servicios de salud correspondientes.
PARÁGRAFO 2o. El Ministerio de Salud y Protección Social revisará el contenido de la epicrisis aquí señalado y lo modificará en caso de considerarlo necesario.
(Artículo 32 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.3.7. REQUISITOS DE LA FACTURA POR PRESTACIÓN DE SERVICIOS DE SALUD O DOCUMENTO EQUIVALENTE. La factura o documento equivalente, presentada por los Prestadores de Servicios de Salud, debe cumplir con los requisitos establecidos en las normas legales y reglamentarias vigentes.
(Artículo 33 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.3.8. OBLIGACIÓN DE EMITIR CERTIFICACIONES DE PÓLIZAS NO EXPEDIDAS. Las aseguradoras autorizadas para operar el SOAT, cuando identifiquen que la póliza con cargo a la cual una persona natural o jurídica reclama el reconocimiento de las indemnizaciones y gastos de que trata el presente Capítulo, no fue expedida por la aseguradora, esta deberá emitir una certificación en tal sentido.
(Artículo 34 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.3.9. CENSO DE VÍCTIMAS DE EVENTOS CATASTRÓFICOS DE ORIGEN NATURAL Y DE EVENTOS TERRORISTAS. Dentro de los treinta (30) días calendario siguientes a la ocurrencia de un evento catastrófico de origen natural o de un evento terrorista, el Consejo Municipal de Gestión del Riesgo de Desastres del municipio en donde este ocurrió, elaborará un censo con la población que resultó víctima y lo remitirá al Ministerio de Salud y Protección Social o la entidad que se defina para el efecto. El censo deberá especificar como mínimo, el nombre e identificación de la víctima y las circunstancias de modo, tiempo y lugar de la ocurrencia del evento.
La remisión del mencionado censo o de la certificación en la que conste que la víctima hace parte del censo, constituirá condición indispensable para la acreditación de la calidad de víctima y el consecuente pago de los servicios de salud, indemnizaciones y gastos de que trata el presente Capítulo.
(Artículo 35 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.3.10. VERIFICACIÓN DE REQUISITOS. <Artículo modificado por el artículo 1 del Decreto 1500 de 2016. El nuevo texto es el siguiente:> Presentada la reclamación, las compañías de seguros autorizadas para operar el SOAT y el Ministerio de Salud y Protección Social o quien este designe, según corresponda, estudiarán su procedencia, para lo cual, deberán verificar la ocurrencia del hecho, la acreditación de la calidad de víctima o del beneficiario, según sea el caso, la cuantía de la reclamación, su presentación dentro del término a que refiere este capítulo y si esta ha sido o no reconocida y/o pagada con anterioridad.
Con el objeto de evitar duplicidad de pagos, dichas entidades podrán cruzar los datos que consten en las reclamaciones presentadas, con aquellos disponibles en la base de datos SII ECAT, la base de pólizas expedidas y pagos realizados por las aseguradoras, y la base de datos de indemnizaciones de la Unidad para la Atención y Reparación Integral a las Víctimas, entre otras.
PARÁGRAFO 1o. Las instituciones prestadoras de servicios de salud, deberán adoptar mecanismos tendientes a garantizar la adecuada recopilación y diligenciamiento de la información requerida y demás datos necesarios para el pago. La Superintendencia Nacional de Salud de acuerdo con sus competencias, vigilará que las precitadas instituciones den cumplimiento a lo ordenado en esta disposición, so pena de la imposición de las sanciones correspondientes.
PARÁGRAFO 2o. El Fosyga y las compañías aseguradoras autorizadas para expedir el SOAT, en cuanto detecten pólizas sin cobertura, deberán informar los datos conocidos de vehículos no asegurados implicados en un accidente de tránsito, a los organismos de tránsito enunciados en el artículo 6o de la Ley 769 de 2002 o la norma que lo modifique, adicione o sustituya, para efectos de la aplicación de las multas de que trata el artículo 131 de la citada ley.
PARÁGRAFO 3o. Cuando un evento de los que trata el presente capítulo afecte a un grupo étnico que en razón de sus condiciones socioculturales manifieste la imposibilidad de acreditar los documentos de que tratan los artículos 2.6.1.4.2.20 a 2.6.1.4.3.3 de este acto administrativo, el Ministerio de Salud y Protección Social, a través de la Dirección de Administración de Fondos de la Protección Social, o quien haga sus veces, en atención a dichas condiciones, podrá establecer los documentos equivalentes a estos para la verificación de los requisitos previstos en el inciso primero del presente artículo.
ARTÍCULO 2.6.1.4.3.11. IMPOSIBILIDAD DE RECIBIR DOBLE BENEFICIO. En caso de que el beneficiario de las indemnizaciones a reconocer como consecuencia de un evento terrorista, haya recibido indemnización por muerte y gastos funerarios o por incapacidad, por parte de la Unidad Administrativa Especial para la Atención y Reparación Integral a las Víctimas, el valor reconocido por dicha entidad se descontará de la indemnización a reconocer por parte de la Subcuenta ECAT del Fosyga y se pagará la diferencia, con el propósito de evitar que se genere un doble pago por el mismo hecho.
Para el reconocimiento de los servicios de salud, indemnizaciones y gastos, las compañías de seguros autorizadas para operar el SOAT, el Ministerio de Salud y Protección Social o quien este designe, con el objeto de evitar dobles pagos, deberán cruzar los datos que consten en las reclamaciones presentadas a cada una con aquellas disponibles sobre pagos ya efectuados por el mismo concepto.
(Artículo 37 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.3.12. TÉRMINO PARA RESOLVER Y PAGAR LAS RECLAMACIONES. Las reclamaciones presentadas con cargo a la Subcuenta ECAT del Fosyga a que refiere el presente Capítulo, se auditarán integralmente dentro de los dos (2) meses siguientes al cierre de cada periodo de radicación, los cuales serán establecidos por el Ministerio de Salud y Protección Social.
Si hubo lugar a la imposición de glosas como consecuencia de la auditoría integral a la reclamación, el Ministerio de Salud y Protección Social comunicará la totalidad de ellas al reclamante, quien deberá subsanarlas u objetarlas, dentro de los dos (2) meses siguientes a la comunicación de su imposición. Si transcurrido dicho término no se recibe información por parte del reclamante, se entenderá que aceptó la glosa impuesta.
El Ministerio de Salud y Protección Social o quien este designe, pagará las reclamaciones que no hubiesen sido glosadas, dentro del mes siguiente a la fecha del cierre efectivo y certificación del proceso de auditoría integral, so pena del pago de intereses moratoria en los términos del artículo 1080 del Código de Comercio.
Las reclamaciones presentadas ante las entidades aseguradoras autorizadas para operar el SOAT se pagarán dentro del mes siguiente a la fecha en que el asegurado o beneficiario acredite, aun extrajudicialmente, su derecho ante el asegurador de acuerdo con el artículo 1077 del Código de Comercio. Vencido este plazo, el asegurador reconocerá y pagará al reclamante, además de la obligación a su cargo y sobre el importe de ella, un interés moratoria igual al certificado como bancario corriente por la Superintendencia Financiera aumentado en la mitad.
(Artículo 38 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.3.13. ADOPCIÓN DE REQUISITOS Y CONDICIONES. El Ministerio de Salud y Protección Social adoptará los requisitos, criterios y condiciones para la presentación de las reclamaciones, la realización de la auditoría integral y el pago de las mismas con cargo a la Subcuenta ECAT del Fosyga.
(Artículo 39 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.3.14. REPETICIÓN. Se podrá repetir el pago realizado a las víctimas de accidentes de tránsito, así:
1. Las compañías aseguradoras autorizadas para expedir el SOAT, podrán repetir en acción judicial contra la Subcuenta ECAT del Fosyga, el valor de los servicios de salud, indemnizaciones y gastos cancelados a la víctima o a los beneficiarios, cuando judicialmente se demuestre que la póliza que ampara el vehículo que ocasionó el accidente de tránsito, es falsa.
2. Las compañías aseguradoras podrán repetir contra el tomador del seguro por cualquier suma que hayan pagado como indemnización, cuando quien esté conduciendo el vehículo en el momento del accidente haya actuado con autorización del tomador y con dolo, culpa grave o dentro de aquellas circunstancias en que el seguro adolece de vicios o defectos coetáneos a su contratación, de conformidad con lo establecido en el numeral 4 del artículo 194 del Estatuto Orgánico del Sistema Financiero.
3. El Ministerio de Salud y Protección Social o quien este designe, podrá repetir contra la compañía aseguradora autorizada para expedir el SOAT, cuando con cargo a la Subcuenta ECAT del Fosyga se hayan pagado servicios de salud, indemnizaciones y gastos a las víctimas de accidentes de tránsito, y se compruebe que él o cualquiera de los vehículos involucrados en el accidente de tránsito estaban amparados por una póliza SOAT a la fecha de ocurrencia del mismo.
4. Las Administradoras de Riesgos Laborales (ARL) que reconozcan y paguen servicios de salud, indemnizaciones y gastos de que trata el presente Capítulo, originados en accidentes de tránsito, podrán repetir contra las compañías de seguros cuando los servicios de salud, indemnizaciones y gastos de que trata el presente Capítulo no fueron pagadas con cargo a la póliza SOAT legal y vigente al momento del accidente. Para tales efectos, las aseguradoras deberán manejar mecanismos que permitan el cruce de información que impidan la duplicidad de pagos por los mismos conceptos.
PARÁGRAFO. De conformidad con lo previsto en el artículo 1668 del Código Civil, el Fosyga se entiende subrogado en los derechos de quien hubiere recibido cualquier suma de la Subcuenta ECAT de dicho Fondo por concepto de pago de los servicios de salud, indemnizaciones y gastos de que trata el presente Capítulo, con ocasión del incumplimiento del propietario del vehículo de la obligación de adquirir el SOAT. No obstante, la persona que conducía el vehículo no asegurado al momento del accidente, será solidaria por todo concepto de responsabilidad que le asista al propietario del vehículo por cuenta del incumplimiento de la obligación de adquirir el SOAT. En estos casos, el Fosyga adelantará las acciones pertinentes contra el propietario del vehículo para la fecha del accidente, encaminadas a recuperar las sumas que haya pagado por los servicios de salud, indemnizaciones y gastos de que trata el presente Capítulo y contra el conductor si lo estima pertinente.
(Artículo 40 del Decreto 56 de 2015)
OTRAS CONDICIONES GENERALES DEL SOAT.
ARTÍCULO 2.6.1.4.4.1. CONDICIONES DEL SOAT. Adicional a las condiciones de cobertura y a lo previsto en el presente Capítulo, son condiciones generales aplicables a la póliza del SOAT, las siguientes:
1. Pago de reclamaciones. Para tal efecto, las instituciones prestadoras de servicios de salud o las personas beneficiarias, según sea el caso, deberán presentar las reclamaciones económicas a que tengan derecho con cargo a la póliza del SOAT, ante la respectiva compañía de seguros, dentro del término de prescripción establecido en el artículo 1081 del Código de Comercio, contado a partir de:
1.1. La fecha en que la víctima fue atendida o aquella en que egresó de la institución prestadora de servicios de salud con ocasión de la atención médica que se le haya prestado, tratándose de reclamaciones por gastos de servicios de salud.
1.2. La fecha de defunción de la víctima para indemnizaciones por muerte y gastos funerarios.
1.3. La fecha en que adquirió firmeza el dictamen de pérdida de capacidad laboral, tratándose de indemnizaciones por incapacidad.
1.4. La fecha en que se prestó el servicio de transporte, tratándose de gastos relacionados con el transporte y movilización de la víctima.
El pago por parte de dichas compañías, deberá efectuarse dentro del término establecido en el artículo 1080 del Código de Comercio o la norma que lo modifique, adicione o sustituya. Vencido este plazo, el asegurador reconocerá y pagará a la institución prestadora de servicio de salud o beneficiario según sea el caso, además de la obligación a su cargo y sobre el importe de ella, un interés moratorio igual al certificado como bancario corriente por la Superintendencia Financiera de Colombia, aumentado en la mitad.
2. Concurrencia de vehículos. En los casos de accidentes de tránsito en que hayan participado dos o más vehículos automotores asegurados, cada entidad aseguradora correrá con el importe de los servicios de salud, indemnizaciones y gastos de que trata el presente Capítulo, a los ocupantes de aquel que tenga asegurado. En el caso de los terceros no ocupantes se podrá formular la reclamación a cualquiera de estas entidades; aquella a quien se dirija la reclamación estará obligada al pago de la totalidad de los servicios de salud, indemnizaciones y gastos, sin perjuicio del derecho de repetición, a prorrata, de las compañías entre sí.
3. Inoponibilidad de excepciones a los beneficiarios. A las víctimas de los accidentes de tránsito, a los beneficiarios o a quienes tengan derecho al pago de los servicios de salud, indemnizaciones y gastos de que trata el presente Capítulo, no les serán oponibles excepciones derivadas de vicios o defectos relativos a la celebración del contrato o al incumplimiento de obligaciones propias del tomador. Por lo tanto, solo serán oponibles excepciones propias de la reclamación tales como pago, compensación, prescripción o transacción.
4. Subordinación de la entrega de la póliza al pago de la prima. La entrega de la póliza del SOAT al tomador estará condicionada al previo pago de la prima, excepto cuando se encuentre a cargo de entidades de derecho público. La compañía de seguros deberá entregar al tomador las condiciones generales y el correspondiente certificado de seguro.
5. Irrevocabilidad. La póliza del SOAT no podrá ser revocada por ninguna de las partes intervinientes.
6. Cambio de utilización de vehículo y de cilindraje. El tomador de la póliza del SOAT deberá notificar por escrito a la compañía de seguros, el cambio en la utilización del vehículo y las variaciones de su cilindraje. La notificación deberá hacerse a más tardar dentro de los diez (10) días siguientes a la fecha del cambio, evento en el cual, la compañía de seguros y el tomador, exigirán el reajuste o la devolución a que hubiere lugar en el valor de la prima.
7. Transferencia del vehículo. La transferencia de la propiedad del vehículo descrito en la póliza, no generará la terminación del contrato de seguro, el cual seguirá vigente hasta su expiración. No obstante, el nuevo propietario deberá informar por escrito de tal situación a la respectiva aseguradora, dentro de los diez (10) días siguientes a la transferencia de dominio, con el objeto de que esta realice el cambio de la póliza y actualice sus sistemas de información.
8. Régimen legal. En lo no regulado en el presente Capítulo para el SOAT, se aplicarán las disposiciones previstas para las aseguradoras y el contrato de seguro, establecidas en el Estatuto Orgánico del Sistema Financiero, en el Código de Comercio y demás disposiciones concordantes.
9. Exclusiones. Salvo las excepciones previstas en este Capítulo, el SOAT no estará sujeto a exclusión alguna y por ende, amparará todos los eventos y circunstancias bajo las cuales se produzca un accidente de tránsito.
(Artículo 41 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.4.2. TRANSITORIO. A partir del 14 de enero de 2015, cuando un prestador de servicios de salud reclame ante una compañía aseguradora el pago de los servicios de salud brindados con anterioridad al 10 de mayo de 2012 a una víctima de accidente de tránsito, se entenderá agotada la cobertura de la póliza SOAT cuando:
a) Se hayan pagado en su integridad los quinientos (500) salarios mínimos legales diarios vigentes;
b) Luego de surtido el proceso establecido para adelantar la reclamación ante las compañías aseguradoras, quede un saldo por pagar igual o inferior a cuarenta (40) salarios mínimos legales diarios vigentes, por encontrarse pendiente de decisión sobre la procedencia o no de la(s) glosa(s) aplicada(s) por la compañía aseguradora.
Las compañías aseguradoras, emitirán el certificado de agotamiento de cobertura indicando el pago integral de los quinientos (500) salarios mínimos legales diarios vigentes o el valor pagado y el valor glosado, cuando este último no supere los cuarenta (40) salarios mínimos legales diarios vigentes.
PARÁGRAFO 1o. El Ministerio de Salud y Protección Social reglamentará el procedimiento a seguir y la documentación requerida para que los Prestadores de Servicios de Salud tramiten una reclamación ante el Fosyga, cuando el agotamiento de la cobertura se haya presentado en los casos previstos en el literal b) del presente artículo. Los reclamantes autorizarán al Ministerio de Salud y Protección Social o a quien este delegue, el descuento del valor no pagado y glosado por parte de las compañías aseguradoras, de aquellas sumas que resultaren a su favor producto de la reclamación ante el Fosyga.
PARÁGRAFO 2o. Las compañías aseguradoras deberán indicar en la certificación, las facturas presentadas por las entidades reclamantes y el monto glosado o el(los) ítem(s) objeto de glosa.
PARÁGRAFO 3o. Lo previsto en el presente artículo no constituirá una renuncia de los derechos de los prestadores de servicios de salud frente a la aseguradora responsable del reconocimiento y pago de la cobertura correspondiente.
PARÁGRAFO 4. Lo dispuesto en el presente artículo también aplicará a aquellas reclamaciones que al 14 de enero de 2015 se encuentren en trámite en la compañía aseguradora o hayan sido objeto de glosa y la misma esté pendiente de decisión.
(Artículo 42 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.4.3. REPORTE DE INFORMACIÓN. Las compañías aseguradoras que expidan el seguro de daños corporales causados a las personas en accidentes de tránsito - SOAT, adicional a la información que deben suministrar en su condición de sujetos de vigilancia por parte de la Superintendencia Financiera de Colombia, deberán reportar a la Superintendencia Nacional de Salud y al Ministerio de Salud y Protección Social o la entidad que se defina para el efecto, la información de pólizas expedidas y siniestros pagados, en los formatos que adopte la Dirección de Administración de Fondos de la Protección Social del Ministerio de Salud y Protección Social.
De igual modo, la Subcuenta ECAT del Fosyga, reportará a través de las entidades que designen las compañías aseguradoras autorizadas para expedir el SOAT, la información relacionada con las reclamaciones canceladas respecto de vehículos no asegurados.
Los prestadores de servicios de salud que suministren los servicios de salud de que trata este Capítulo, dentro de las veinticuatro (24) horas siguientes a la atención, deberán informar de ello a la Entidad Promotora de Salud (EPS) y a la Administradora de Riesgos Laborales (ARL) a la cual se encuentre afiliada la víctima, y a la compañía aseguradora autorizada para operar el SOAT.
(Artículo 43 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.4.4. DESTINACIÓN DE LOS RECURSOS DEL SOAT PARA PREVENCIÓN VIAL. De conformidad con lo establecido en el inciso 2o del artículo 7o de la Ley 1702 de 2013, las entidades aseguradoras girarán el tres por ciento (3%) de las primas que anualmente se recauden al Fondo Nacional de Seguridad Vial, en los términos y condiciones que para el efecto establezca el Gobierno nacional.
(Artículo 44 del Decreto 56 de 2015)
ARTÍCULO 2.6.1.4.4.5. FORMATOS. Hasta tanto sean adoptados los nuevos formatos y formularios por parte de la Dirección de Administración de Fondos de la Protección Social del Ministerio de Salud y Protección Social, se continuarán utilizando los formatos y formularios vigentes al 14 de enero de 2015.
(Artículo 45 del Decreto 56 de 2015)
CUENTA DE ALTO COSTO.
ARTÍCULO 2.6.1.5.1. CUENTA DE ALTO COSTO. Las Entidades Promotoras de Salud, de los Regímenes Contributivo y Subsidiado y demás Entidades Obligadas a Compensar (EOC) administrarán financieramente los recursos destinados al cubrimiento de la atención de las enfermedades ruinosas y catastróficas -alto costo- y de los correspondientes a las actividades de protección específica, detección temprana y atención de enfermedades de interés en salud publica directamente relacionadas con el alto costo, que en sendos casos determine el Ministerio de Salud y Protección Social, en una cuenta denominada "cuenta de alto costo" que tendrá dos subcuentas correspondientes a los recursos anteriormente mencionados.
(Artículo 1 del Decreto 2699 de 2007)
ARTÍCULO 2.6.1.5.2. ADMINISTRACIÓN DE LA CUENTA DE ALTO COSTO. La administración de la "cuenta de alto costo" se hará de manera conjunta por la totalidad de las Entidades Promotoras de Salud de los Regímenes Contributivo y Subsidiado y las demás Entidades Obligadas a Compensar (EOC).
La "cuenta de alto costo" se podrá manejar a través de encargo fiduciario o por el mecanismo que determinen el conjunto de las Entidades Promotoras de Salud y las demás entidades obligadas a compensar en entidades autorizadas por la Superintendencia Financiera y deberá ser aprobada por el Ministerio de Salud y Protección Social.
Las Entidades Promotoras de Salud y las demás entidades obligadas a compensar definirán los mecanismos de administración y auditoría, de lo cual darán cuenta al Ministerio de Salud y Protección Social. Cualquier modificación en los anteriores mecanismos deberá ser tramitada en igual forma.
(Artículo 2 del Decreto 2699 de 2007)
ARTÍCULO 2.6.1.5.3. PORCENTAJE MÁXIMO PARA LA OPERACIÓN, ADMINISTRACIÓN, Y AUDITORÍA Y USO DE LOS RENDIMIENTOS FINANCIEROS. <Artículo sustituido por el artículo 1 del Decreto 1370 de 2016. El nuevo texto es el siguiente:> Las Entidades Promotoras de Salud del Régimen Contributivo (EPS) y del Régimen Subsidiado (EPS-S) y las Entidades Obligadas a Compensar (EOC), a través del organismo de administración conjunta que ellas conformen, fijarán anualmente el monto total de los recursos para el funcionamiento de la Cuenta de Alto Costo, con los cuales se financiará la operación, administración y auditoría que conjuntamente definan las mencionadas entidades. Para efectos presupuestales y de giro, este monto será del cuatro por ciento (4%) de la totalidad de los recursos que sean girados a la Cuenta de Alto Costo y se distribuirán de acuerdo a como lo defina el organismo de administración conjunta de la Cuenta de Alto Costo.
En caso de que la entidad sea beneficiaria de la Cuenta, el costo neto de administración se descontará de los giros que se le hagan. En caso de que la entidad esté obligada a girar, adicionará el costo neto de administración al valor total del giro que deba realizar a la Cuenta de Alto Costo. Si la entidad no debe girar ni recibir, pagará a la Cuenta únicamente el costo neto de administración. En todos los casos, el valor que financia el costo neto de administración deberá pagarse en los plazos estipulados para que las EPS y EOC realicen los giros a la Cuenta de Alto Costo y su incumplimiento generará las consecuencias previstas en el artículo 2.6.1.5.13 del presente decreto.
Los rendimientos financieros que se obtengan de los recursos de la Cuenta de Alto Costo, podrán destinarse a financiar los gastos de administración y auditoría dentro de los límites señalados en el presente artículo.
ARTÍCULO 2.6.1.5.4. RESPONSABILIDAD DE LOS REPRESENTANTES LEGALES. Por tratarse del manejo de recursos públicos, los representantes legales de las diferentes Entidades Promotoras de Salud y demás entidades obligadas a compensar serán responsables del debido giro a la cuenta, del adecuado manejo de los recursos, de la oportuna y debida distribución y posterior situación de recursos a las cuentas individuales de las EPS, así como de la oportunidad y calidad de la información.
(Artículo 3o del Decreto 2699 de 2007)
ARTÍCULO 2.6.1.5.5. MONTO DE RECURSOS Y MECANISMOS DE DISTRIBUCIÓN. El monto de recursos que corresponda girar a cada Entidad Promotora de Salud tanto del Régimen Contributivo (EPS), como del Régimen Subsidiado (EPS-S), y a las demás entidades obligadas a compensar (EOC), y el monto mensual que le corresponda a cada una en la distribución será el que resulte de aplicar el mecanismo de distribución que se establezca a través de resolución conjunta, expedida por los Ministerios de Hacienda y Crédito Público y de Salud y Protección Social, para cada tipo de enfermedad de alto costo y de actividades de protección específica, detección temprana y atención de enfermedades de interés en salud pública directamente relacionadas con las enfermedades de alto costo que se seleccionen. Para el efecto, se podrán tener en cuenta, entre otros, los siguientes factores:
a) Tasas de Prevalencia de cada una de las Enfermedades de Alto Costo y/o de Interés en Salud Pública Individual en cada EPS, EPS-S y EOC;
b) Tasas de Incidencia de cada una de las Enfermedades de Alto Costo y/o de Interés en Salud Pública Individual en cada EPS, EPS-S y EOC;
c) Costo de la atención de cada una de las Enfermedades de Alto Costo y/o de Interés en Salud Pública;
d) Población en cada EPS, EPS-S y EOC.
La periodicidad, la forma y el contenido de la información que deben reportar cada una de las entidades obligadas a girar recursos a la Cuenta de Alto Costo, EPS, EPS-S y EOC, será definida por el Ministerio de Salud y Protección Social".
PARÁGRAFO. Las EPS oEOCa las cuales se distribuyan recursos desde la Cuenta de Alto Costo podrán determinar los montos a su favor que se girarán a terceros con los cuales tengan una relación contractual, crediticia o bajo cualquier otro título legalmente válido que le haya servido en la financiación de obligaciones".
(Artículo 4o del Decreto 2699 de 2007 modificado por el artículo 1o del Decreto 3511 de 2009, parágrafo adicionado por el artículo 1o del Decreto 1186 de 2010)
ARTÍCULO 2.6.1.5.6. GIRO DE RECURSOS A LA CUENTA DE ALTO COSTO. Las Entidades Promotoras de Salud del Régimen Contributivo (EPS), las Entidades Promotoras de Salud del Régimen Subsidiado (EPS-S) y las demás Entidades Obligadas a Compensar (EOC), girarán a la Cuenta de Alto Costo, el monto neto mensual de los recursos de acuerdo con los resultados del mecanismo de distribución de que trata el artículo anterior.
En el caso de las EPS del Régimen Contributivo (EPS) y de las Entidades Obligadas a Compensar (EOC), el giro se hará el siguiente día hábil de aprobado el primer proceso de compensación de cada mes.
<Inciso del texto compilado derogado por el artículo 5 de la Decreto 1700 de 2011>
PARÁGRAFO. En ningún caso las EPS del Régimen Subsidiado (EPS-S) podrán alegar el no giro por parte de la Entidad Territorial como justificación para no girar los recursos a la Cuenta de Alto Costo, según lo dispuesto en la normativa vigente.
(Artículo 5o del Decreto 2699 de 2007 modificado por el artículo 2o del Decreto 3511 de 2009)
ARTÍCULO 2.6.1.5.7. INCUMPLIMIENTO POR PARTE DE LAS ENTIDADES OBLIGADAS A GIRAR A LA CUENTA DE ALTO COSTO. En el evento en que una Entidad Promotora de Salud del Régimen Contributivo (EPS) o una Entidad Obligada a Compensar (EOC) no gire los recursos a que están obligadas a la Cuenta de Alto Costo dentro del plazo señalado en el presente Capítulo, el organismo de administración conjunta de la Cuenta de Alto Costo informará al Ministerio de Salud y Protección Social para que el Fosyga, de conformidad con lo definido por el Ministerio de Salud y Protección Social, proceda a descontar tales valores en el segundo proceso de compensación del mismo mes, o en el siguiente proceso de compensación en caso de que no sea posible descontar la totalidad de los recursos en el segundo proceso de compensación del mismo mes. Los descuentos se aplicarán en los mencionados procesos de compensación, independientemente al periodo compensado. La EPS del Régimen Contributivo (EPS) o Entidad Obligada a Compensar (EOC) incumplida será reportada a la Superintendencia Nacional de Salud por el organismo de administración conjunta de la Cuenta de Alto Costo para que proceda según sus facultades legales.
El incumplimiento en el giro a la Cuenta de Alto Costo estará sujeto a las instrucciones y sanciones que competa imponer a la Superintendencia Nacional de Salud. La reiteración de este incumplimiento será considerada como una causal de Toma de Posesión en los términos establecidos en el literal a) del artículo 114 del Estatuto Orgánico del Sistema Financiero.
Si cualquiera de las EPS, EPS-S o EOC no suministra la información en la forma y dentro de los plazos señalados, le serán computados cero casos de enfermedades de alto costo. Adicionalmente la Superintendencia Nacional de Salud procederá en los términos establecidos en el inciso anterior si el incumplimiento conlleva el no giro a la Cuenta de Alto Costo, contra la entidad incumplida de conformidad con sus facultades legales. La entidad incumplida no será exonerada de la responsabilidad por la continuidad en la atención de salud de las enfermedades de alto costo de sus afiliados ni por la realización de las actividades de protección específica, detección temprana y atención de enfermedades de interés en salud pública directamente relacionadas con el alto costo.
(Artículo 6o del Decreto 2699 de 2007 modificado por el artículo 3o del Decreto 3511 de 2009)
ARTÍCULO 2.6.1.5.8. ENTREGA DE LOS RECURSOS A LAS ENTIDADES BENEFICIARIAS DE LA CUENTA DE ALTO COSTO. La entrega de los recursos de la Cuenta de Alto Costo se hará el último día hábil del mes respectivo a partir de la publicación de los resultados del mecanismo de distribución de que trata el artículo 2.6.1.5.5 del presente decreto, en proporción a la disponibilidad en la Tesorería de la Cuenta de Alto Costo.
(Artículo 7o del Decreto 2699 de 2007 modificado por el artículo 4o del Decreto 3511 de 2009)
ARTÍCULO 2.6.1.5.9. REQUERIMIENTO Y REVISIÓN DE LA INFORMACIÓN. El Ministerio de Salud y Protección Social y la Superintendencia Nacional de Salud podrán, en cualquier tiempo, requerir información relativa al manejo de la cuenta de alto costo y efectuar las revisiones a que haya lugar.
El Ministerio de Salud y Protección Social establecerá un sistema de información para enterar a la ciudadanía sobre la incidencia, prevalencia y costos de las enfermedades ruinosas y catastróficas –alto costo– y las actividades de protección específica, detección temprana y atención de enfermedades de interés en salud pública directamente relacionadas con el alto costo en el Sistema General de la Seguridad Social en Salud, preservando los lineamientos legales sobre el Hábeas Data.
(Artículo 8o del Decreto 2699 de 2007)
ARTÍCULO 2.6.1.5.10. SEGUIMIENTO Y EVALUACIÓN DE LA CUENTA DE ALTO COSTO. Los Ministerios de Salud y Protección Social y de Hacienda y Crédito Público evaluarán semestralmente el funcionamiento de la cuenta de alto costo, para que el Gobierno nacional tome las medidas que considere.
(Artículo 9o del Decreto 2699 de 2007)
ARTÍCULO 2.6.1.5.11. REVISIÓN DE INFORMACIÓN. El Ministerio de Salud y Protección Social podrá revisar la información que reportaron las Empresas Promotoras de Salud y entidades obligadas a compensar y que sirvió como base para el mecanismo de distribución, compensación o gestión y en caso de considerarlo necesario le dará traslado a la Superintendencia Nacional de Salud para que practique las verificaciones correspondientes y tome las medidas pertinentes.
(Artículo 11 del Decreto 2699 de 2007)
ARTÍCULO 2.6.1.5.12. DEDUCCIONES MARGEN DE SOLVENCIA. El mecanismo de transferencia de riesgo contemplado en el presente Capítulo, aplica a los mecanismos de transferencia de riesgos aceptables para reducir el monto requerido del margen de solvencia de conformidad con la normatividad vigente.
(Artículo 12 del Decreto 2699 de 2007)
ARTÍCULO 2.6.1.5.13. DEBER DE COLABORACIÓN. Para que las Entidades Promotoras de Salud del Régimen Contributivo (EPS) y del Régimen Subsidiado (EPS-S) y las Entidades Obligadas a Compensar (EOC) den cumplimiento a los artículos 2.6.1.5.1 a 2.6.1.5.12 del presente decreto o la norma que lo modifique, adicione o sustituya, y para que se haga efectiva la administración conjunta de la Cuenta de Alto Costo, es obligatorio que todas las entidades obligadas suministren la información requerida, realicen los giros de que trata el presente Capítulo y suscriban los instrumentos y documentos legales necesarios para hacer efectivo el mecanismo de operación conjunta. La renuencia de las entidades obligadas a suministrar la información requerida, a efectuar los giros o a suscribir los instrumentos y documentos legales necesarios para la operación conjunta de que trata el artículo 2.6.1.5.2 del presente decreto, será objeto de las sanciones previstas en la normatividad vigente.
(Artículo 5o del Decreto 3511 de 2009)
ARTÍCULO 2.6.1.5.14. <Artículo adicionado por el artículo 2 del Decreto 1370 de 2016. El nuevo texto es el siguiente:> La Cuenta de Alto Costo podrá realizar actividades de evaluación y monitoreo, soportadas en los elementos, datos, insumos y demás instrumentos técnicos de que disponga, como resultado del cumplimiento de las funciones legalmente asignadas, para lo cual las EPS y EOC determinarán los actos jurídicos que podrá desarrollar la CAC, frente a los actores del Sistema General de Seguridad Social en Salud. En todo caso, los recursos que perciba producto de tales actos, estarán sometidos a las condiciones establecidas en el artículo 2.6.1.5.3 del presente decreto.
DE LA FIRMEZA DE LOS RECONOCIMIENTOS Y GIROS DE LOS RECURSOS DEL ASEGURAMIENTO EN SALUD.
ARTÍCULO 2.6.1.6.1. DEFINICIONES. <Artículo adicionado por el artículo 1 del Decreto 1829 de 2016. El nuevo texto es el siguiente:> Para efectos del presente capítulo, adóptense las siguientes definiciones:
a) Recursos del aseguramiento en salud: Corresponden a aquellos que el Sistema General de Seguridad Social en Salud reconoce y paga por concepto de Unidades de Pago por Capitación (UPC), para garantizar la financiación del plan de beneficios a la población afiliada a los regímenes contributivo y subsidiado, así como el valor per cápita que se reconoce para el desarrollo de las actividades de promoción y prevención, el porcentaje del Ingreso Base de Cotización para garantizar el reconocimiento y pago de incapacidades por enfermedad general a los afiliados cotizantes con derecho y el valor de las licencias de maternidad y paternidad, en el régimen contributivo.
b) Reconocimiento de recursos del aseguramiento en salud: Proceso por medio del cual el Fosyga o quien haga sus veces, determina la existencia de una obligación de pago de los recursos del aseguramiento en salud a su cargo, mediante la verificación del cumplimiento de los supuestos o requisitos establecidos legal o reglamentariamente y su liquidación.
c) Giro de recursos del aseguramiento en salud: Acto mediante el cual el Fosyga o quien haga sus veces, desembolsa el monto de la obligación del aseguramiento en salud previamente reconocida, sin perjuicio de los descuentos a que haya lugar, con lo cual se extingue la respectiva obligación.
d) Reclamación: <Definición adicionada por el artículo 1 del Decreto 969 de 2017. El nuevo texto es el siguiente:> Corresponde a la remisión de la solicitud de aclaración a los sujetos del procedimiento de reintegro de recursos apropiados o reconocidos sin justa causa, por parte del Fondo de Solidaridad y Garantía (Fosyga) o quien haga sus veces, con la cual se da inicio a dicho procedimiento y se interrumpe el plazo para que opere la firmeza sobre los reconocimientos y giros del aseguramiento en salud realizados a partir del 9 de junio de 2013.
ARTÍCULO 2.6.1.6.2. DE LA FIRMEZA DE LOS RECONOCIMIENTOS Y GIROS DE RECURSOS DEL ASEGURAMIENTO EN SALUD. <Artículo adicionado por el artículo 1 del Decreto 1829 de 2016. El nuevo texto es el siguiente:> En el marco de lo establecido en el artículo 73 de la Ley 1753 de 2015, los reconocimientos y giros de los recursos del aseguramiento en salud quedarán en firme transcurridos dos (2) años después de su realización; para aquellos efectuados entre el 9 de junio de 2013 y el 8 de junio de 2015, dicho término contará a partir de la entrada en vigencia de la ley en mención. Cumplido dicho plazo, no procederá reclamación alguna.
De conformidad con la Ley 1797 de 2016, a partir de su entrada en vigencia se predica la firmeza de los reconocimientos y giros de los recursos del aseguramiento en salud realizados con anterioridad al 9 de junio de 2013 y sobre estos no procede reclamación alguna.
PARÁGRAFO. El reporte de las novedades de afiliación y el pago de aportes por parte de las EPS se realizará conforme a las reglas y términos establecidos para cada uno de los regímenes.
RECURSOS DE LAS CAJAS DE COMPENSACIÓN FAMILIAR.
ARTÍCULO 2.6.2.1. OBJETO. El siguiente capítulo tiene por objeto reglamentar la destinación de los recursos de que trata el artículo 46 de la Ley 1438 de 2011, correspondiente a las vigencias 2012, 2013 y 2014.
(Compilación artículo 1o del Decreto 2562 de 2014 y artículo 1o del Decreto 3046 de 2013)
ARTÍCULO 2.6.2.2. ÁMBITO DE APLICACIÓN. Las disposiciones del presente capítulo están dirigidas a las Cajas de Compensación Familiar (CCF) y a los entes territoriales en los cuales se pretenda ejecutar los recursos.
(Compilación artículo 2o del Decreto 2562 de 2014 y artículo 2o del Decreto 3046 de 2013)
ARTÍCULO 2.6.2.3. DESTINACIÓN DE LOS RECURSOS. Los recursos de que trata el artículo 46 de laLey 1438 de 2011correspondientes al recaudo efectivo de la vigencia 2012 se destinarán así:
El cincuenta por ciento (50%) en cualquiera de los siguientes programas de promoción y prevención en el marco de la estrategia de atención primaria en salud, así:
a) Prevención y control de deficiencias de micronutrientes;
b) Servicios Amigables para Adolescentes;
c) Servicios de atenciónpsicosociala víctimas del conflicto armado;
d) Servicios de la prevención y mitigación del consumo de sustancias psicoactivas;
e) Prevención y mitigación de las enfermedades cardiovasculares.
PARÁGRAFO 1o. Los programas de promoción y prevención a que hace referencia este artículo se entenderán adicionales a las actividades de promoción y prevención que se deben financiar con los recursos de UPC que reconoce el Sistema General de Seguridad Social en Salud a las EPS y a las Cajas de Compensación Familiar (CCF) que participan en el aseguramiento en salud. Los servicios que se presten con ocasión de estos programas no generarán para el beneficiario cobro decopagos, cuotas moderadoras o cualquier otro recurso a cargo de los beneficiarios.
PARÁGRAFO 2o. Las acciones de promoción y prevención a que hace referencia el numeral 2 del presente artículo, se ejecutarán directamente por las Cajas de Compensación Familiar o las EPS en las cuales tengan participación las Cajas de Compensación Familiar, para lo cual, en los casos que corresponda se entenderán habilitadas para prestar dichos servicios.
(Artículo 3o del Decreto 2562 de 2014. El numeral 1 de este artículo se encuentra suspendido provisionalmente por el Consejo de Estado mediante auto del 17 de junio de 2015, dentro del Proceso 11001 0324 000 2015 00144 00)
ARTÍCULO 2.6.2.4. DESTINACIÓN DE LOS RECURSOS. Con el fin de dar cumplimiento a lo dispuesto en el artículo 46 de la Ley 1438 de 2011, las Cajas de Compensación Familiar deberán utilizar los recursos de que trata esta norma, correspondientes al recaudo efectivo de las vigencias 2013 y 2014, sin perjuicio de lo dispuesto en el artículo 6o de la Ley 1636 de 2013, así:
El cincuenta por ciento (50%) de los recursos recaudados en cualquiera de los siguientes programas de promoción y prevención en el marco de la estrategia de atención primaria en salud, así:
a) Prevención y control de deficiencias de micronutrientes;
b) Servicios Amigables para Adolescentes;
c) Servicios de atención psicosocial a víctimas del conflicto armado;
d) Servicios de la prevención y mitigación del consumo de sustancias psicoactivas;
e) Prevención y mitigación de las enfermedades cardiovasculares.
PARÁGRAFO 1o. Las entidades que decidan no operar los programas a que hace referencia el numeral 2 de este artículo, girarán al Fosyga - Subcuenta de Promoción de la Salud, mes vencido durante los 10 primeros días hábiles de cada mes, los recursos que se recauden después del 27 de diciembre de 2013, a fin de ser distribuidos por el Ministerio de Salud y Protección Social entre las Cajas de Compensación Familiar que hayan manifestado su voluntad de ejecutar estos programas.
PARÁGRAFO 2o. Los programas de promoción y prevención a que hace referencia este artículo se entenderán adicionales a las actividades de promoción y prevención que se deben financiar con los recursos de UPC que reconoce el Sistema General de Seguridad Social a las EPS y a las Cajas de Compensación Familiar que participan en el aseguramiento en salud.
PARÁGRAFO 3o. Las acciones de promoción y prevención que se realicen en desarrollo de lo dispuesto en el numeral 2 de este artículo, no generarán para el beneficiario cobro de copagos, cuotas moderadoras o cualquier otro recurso a cargo de los beneficiarios.
PARÁGRAFO 4. Las acciones de promoción y prevención a que hace referencia el numeral 2 de este artículo, se ejecutarán directamente por las Cajas de Compensación Familiar o las EPS en las cuales tengan participación las Cajas de Compensación Familiar, para lo cual en los casos en que corresponda se entenderán habilitadas para prestar los servicios a que hace referencia el numeral 2 de este artículo.
(Artículo 3o del Decreto 3046 de 2013. El numeral 1 de este artículo se encuentra suspendido provisionalmente por el Consejo de Estado mediante auto del 17 de junio de 2015, dentro del Proceso 11001 0324 000 2015 00144 00)
ARTÍCULO 2.6.2.5. ESQUEMA DE COMPENSACIÓN DE LOS RECURSOS CONSIGNADOS AL FOSYGA. Las Cajas de Compensación Familiar (CCF) que no operaban el Régimen Subsidiado en el año 2013 y que por consiguiente giraron la totalidad de los recursos recaudados junto con sus rendimientos e intereses de mora al Fondo de Solidaridad y Garantía (Fosyga) -Subcuentade Solidaridad, descontarán el 50% de los giros realizados frente a los recursos que en adelante deban consignar por concepto del artículo 46 de laLey 1438 de 2011 y/o los establecidos por el artículo 217 de la Ley 100 de 1993.
PARÁGRAFO. El Ministerio de Salud y Protección Social a través de la Dirección de Administración de Fondos de la Protección Social, comunicará a las Cajas de Compensación Familiar (CCF) los valores a compensar de acuerdo con el recaudo efectivo de los recursos y los giros realizados alFosyga; igualmente requerirá el giro de los recursos con sus respectivos rendimientos a las CCF que no administraban el Régimen Subsidiado y que no consignaron dichos recursos.
(Artículo 4o del Decreto 2562 de 2014)
ARTÍCULO 2.6.2.6. ESQUEMA DE COMPENSACIÓN DE LOS RECURSOS INCLUIDOS EN LA LIQUIDACIÓN MENSUAL DE AFILIADOS. Las Cajas de Compensación Familiar (CCF) que operaron el Régimen Subsidiado en el año 2013 y que por consiguiente les fueron incluidos en la Liquidación Mensual de Afiliados de dicho año los recursos del artículo 46 de la Ley 1438 de 2011 correspondientes a la vigencia 2012, deberán presentar nuevamente el balance del año 2013, conforme lo establece el artículo 2.3.2.1.10 del presente decreto. Para el cálculo del balance deberán registrar en sus ingresos el 50% de los recursos recaudados en 2012 por concepto del artículo 46 de la Ley 1438. Para las CCF que presenten resultados deficitarios, el Ministerio de Salud y Protección Social compensará dichos valores frente a los recursos que deban destinar al régimen subsidiado.
(Artículo 5o del Decreto 2562 de 2014)
ARTÍCULO 2.6.2.7. TÉRMINO DE EJECUCIÓN DE LOS PROGRAMAS DE PROMOCIÓN Y PREVENCIÓN. Los programas que se adelanten con los recursos de las vigencias 2012, 2013 y 2014 se ejecutarán a más tardar el 31 de diciembre de 2018. Vencido este término los recursos no ejecutados serán girados a lasubcuentade solidaridad delFosygao a quien haga sus veces, para ser utilizados en la financiación de la unificación del plan de beneficios de los afiliados al régimen subsidiado de salud.
La ejecución se iniciará con el concepto de viabilidad que emita el dicho Ministerio y deberá coordinarse con los departamentos en los cuales se pretendan desarrollar los programas.
El cronograma deberá incluir el documento del Consejo Directivo de la Caja de Compensación Familiar (CCF) y del representante legal, con el compromiso de que los recursos se ejecutarán conforme al cronograma propuesto.
La ejecución financiera de los programas deberá realizarse de acuerdo con el cronograma viabilizado por el Ministerio de Salud y Protección Social, para lo cual podrán usarse otros recursos de la Caja de Compensación Familiar que no estén comprometidos en los programas que de acuerdo con la ley se deben financiar con los recursos del subsidio familiar.
PARÁGRAFO. Sin afectar la ejecución y financiación de los programas de promoción y prevención a que hace referencia el numeral 2 del artículo 2.6.2.3 del presente decreto, las Cajas de Compensación Familiar que administran o administraron directamente programas de salud como aseguradoras del Sistema General de Seguridad Social en Salud (SGSSS) en el régimen contributivo o subsidiado o las EPS en las cuales tengan participación las Cajas de Compensación Familiar, podrán utilizar temporalmente el recaudo de estos recursos, en el pago de las deudas derivadas de la prestación de los servicios de salud a la población afiliada al Sistema General de Seguridad Social en Salud (SGSSS). En todo caso, se deberá garantizar, al finalizar el término máximo establecido en el artículo 2.6.2.5 del presente decreto, la destinación efectiva de recursos correspondiente al 50% de un cuarto (1/4) de punto porcentual de la contribución parafiscal, establecido en la Ley 21 de 1982 en los artículos 11, numeral 1 y 12, numeral 1, para el desarrollo de los programas conforme lo señalado en este Título.
(Artículo 4o del Decreto 3046 de 2013 modificado por el artículo 6o del Decreto 2562 de 2014, conforme al artículo 9 del mismo decreto)
ARTÍCULO 2.6.2.8. COBERTURA DE LOS PROGRAMAS DE ATENCIÓN PRIMARIA EN SALUD. Para garantizar la cobertura de los programas en las Entidades Territoriales que priorice el Ministerio de Salud y Protección Social, la ejecución de los mismos se podrá realizar a través de convenios entre las Cajas de Compensación Familiar ubicadas en el territorio en el que se pretende desarrollar los mismos. En estos casos, el Ministerio de Salud y Protección Social definirá los procedimientos para la aplicación de los recursos de cada Caja que se deben destinar a los programas de atención primaria en salud, en los departamentos priorizados.
Podrá ser beneficiaria de estos programas toda la población pobre y vulnerable del territorio, de acuerdo con los criterios que defina el Ministerio de Salud y Protección Social.
PARÁGRAFO. La viabilidad y el seguimiento a la ejecución de los programas de atención primaria en salud que se financien con los recursos previstos por el artículo 46 de la Ley 1438 de 2011, se realizará por parte del Ministerio de Salud y Protección Social a través de la Dirección de Promoción y Prevención o la dependencia que haga sus veces.
(Compilación artículo 7o del Decreto 2562 de 2014 y artículo 5o del Decreto 3046 de 2013)
ARTÍCULO 2.6.2.9. VIGILANCIA Y SEGUIMIENTO DE LA EJECUCIÓN DE LOS RECURSOS. Para efectos del seguimiento a la ejecución de los recursos que se destinen a financiar los programas de atención primaria en salud, las Cajas de Compensación Familiar deberán presentar ante la Superintendencia Nacional de Salud, un informe de ejecución, en los términos y condiciones que para el efecto defina el Ministerio de Salud y Protección Social.
(Compilación artículo 8o del Decreto 2562 de 2014 y artículo 6o del Decreto 3046 de 2013)
ARTÍCULO 2.6.2.10. DESTINACÍÓN DE RECURSOS PENDIENTES DE EJECUCIÓN. <Artículo adicionado por el artículo 1 del Decreto 2152 de 2016. El nuevo texto es el siguiente:> Sin perjuicio de lo dispuesto por el artículo 6 de la Ley 1636 de 2013, las Cajas de Compensación Familiar – CCF deberán utilizar los recursos de que trata el artículo 46 de la Ley 1438 de 2011, correspondientes al recaudo efectivo de las vigencias 2012, 2013 y 2014, sobre los cuales no se hubiere consolidado una situación jurídica o financiera a partir de la decisión de suspensión del numeral 1 del artículo 3o del Decreto 3046 de 2013, del numeral 1o del artículo 3 del Decreto 2562 de 2014, proferida por el Consejo de Estado, así:
1. El ochenta punto tres por ciento (80.3%) de los recaudos en la financiación de la continuidad de la unificación de los planes de beneficios. Estos recursos serán administrados directamente por las CCF que operen el régimen subsidiado de salud. Las CCF que no operen tal régimen deberán girar los recursos al Fondo de Solidaridad y Garantía FOSYGA, para ser transferido y administrado directamente en lo definido en este numeral por las Cajas de Compensación Familiar que operen dicho régimen.
2. El diecinueve punto siete por ciento (19.7%) restante de los recursos recaudados, en cualquiera de los siguientes programas de promoción y prevención en el marco de la estrategia de atención primaria en salud, así:
a) Prevención y control de deficiencias de micronutrientes.
b) Servicios Amigables para Adolescentes.
c) Servicios de atención psicosocial a víctimas del conflicto armado.
d) Servicios de la prevención y mitigación del consumo de sustancias psicoactivas.
e) Prevención y mítigación de las enfermedades cardiovasculares.
PARÁGRAFO 1. Atendiendo lo dispuesto por el articulo 19 de la Ley 1797 de 2016, las CCF podrán hacer uso de los recursos a que hace referencia el numeral 2o del presente artículo para el saneamiento de deudas y capitalización de las Entidades Promotoras de Salud – EPS en que participen.
PARÁGRAFO 2. Las Cajas de Compensación Familiar - CCF que decidan ejecutar lps programas de promoción y prevención en el marco de la estrategia de Atención Primaría en Salud deberán manifestar su intención de hacerlo en el transcurso del mes de enero de 2017, para lo cual presentarán al Ministerio de Salud y Protección Social un cronograma de ejecución de los recursos y de los programas de atención primaria en salud en referencia, en las Entidades Territoriales que prioríce el Ministerio de Salud y Protección Social y conforme a los términos que este Ministerio defina para el efecto.
FONDO DE SALVAMENTO Y GARANTÍAS PARA EL SECTOR SALUD (FONSAET).
ARTÍCULO 2.6.3.1. OBJETO. El objeto del presente Título es establecer los términos y condiciones para la administración del Fondo de Salvamento y Garantías para el Sector Salud (Fonsaet), así como las disposiciones relacionadas con la ordenación, asignación y giro de los recursos que lo conforman.
(Artículo 1o del Decreto 2651 de 2014)
ARTÍCULO 2.6.3.2. CAMPO DE APLICACIÓN. El presente Título está dirigido al Ministerio de Salud y Protección Social en su calidad de administrador del Fondo de Salvamento y Garantías para el Sector Salud (Fonsaet), a las entidades departamentales y distritales de salud y a las Empresas Sociales del Estado (ESE) beneficiarias de los recursos de dicho Fondo.
(Artículo 2o del Decreto 2651 de 2014)
ARTÍCULO 2.6.3.3. ADMINISTRACIÓN DE LOS RECURSOS DEL FONSAET. De conformidad con lo establecido en el artículo 36 del Decreto-ley 4107 de 2011, la administración del Fonsaet estará a cargo de la Dirección de Administración de Fondos de la Protección Social del Ministerio de Salud y Protección Social y podrá llevarse a cabo a través de cualquier mecanismo financiero de administración de recursos.
(Artículo 3o del Decreto 2651 de 2014)
ARTÍCULO 2.6.3.4. FUNCIONES DE ADMINISTRACIÓN DEL FONSAET. La administración del Fonsaet comporta el ejercicio de las siguientes funciones:
a) Efectuar las operaciones y actividades administrativas, financieras, contables y presupuestales que correspondan, de acuerdo con las normas legales;
b) Propender por el ingreso efectivo de los recursos al Fondo, provenientes de las diferentes fuentes de financiación previstas en la ley;
c) Establecer los mecanismos de registro, control presupuestal y contable, los métodos de proyección de ingresos y gastos;
d) Velar por la conservación y mantenimiento de los recursos del Fondo;
e) Realizar el control financiero y seguimiento presupuestal a los recursos del Fondo;
f) Suministrar la información relacionada con la administración y ejecución de los recursos del Fondo, requerida por los organismos de control y demás Autoridades;
g) Efectuar oportunamente el pago de las obligaciones del Fondo;
h) Realizar la auditoría al manejo de los recursos, cuando corresponda;
i) Las demás inherentes a la administración de los recursos del Fondo.
(Artículo 4o del Decreto 2651 de 2014)
ARTÍCULO 2.6.3.5. ORDENACIÓN DEL GASTO. La ordenación del gasto de los recursos del Fondo de Salvamento y Garantías para el Sector Salud (Fonsaet) estará a cargo de la Dirección de Administración de Fondos de la Protección Social del Ministerio de Salud y Protección Social, previa delegación, conforme a lo dispuesto en el numeral 4 del artículo 37 del Decreto-ley 4107 de 2011.
(Artículo 5o del Decreto 2651 de 2014)
ARTÍCULO 2.6.3.6. ASIGNACIÓN DE RECURSOS. Los recursos del Fonsaet, serán asignados para los fines previstos por el artículo 50 de la Ley 1438 de 2011, modificado por el artículo 7o de la Ley 1608 de 2013, por el Ministerio de Salud y Protección Social, así:
1. A las entidades departamentales y distritales de salud para su posterior distribución entre:
– Las Empresas Sociales del Estado categorizadas en riesgo medio o alto que hayan adoptado programas de saneamiento fiscal y financiero, y
– Las Empresas Sociales del Estado categorizadas en riesgo medio o alto en liquidación o que se vayan a liquidar o fusionar, en coherencia con el Programa Territorial de Reorganización, Rediseño y Modernización de Redes de Empresas Sociales del Estado (ESE), definido por la Dirección Departamental o Distrital de Salud y viabilizado por el Ministerio de Salud y Protección Social.
2. A las Empresas Sociales del Estado intervenidas para administrar o liquidar por parte de la Superintendencia Nacional de Salud previa solicitud de esta última al Misterio de Salud y Protección Social.
(Artículo 6o del Decreto 2651 de 2014)
ARTÍCULO 2.6.3.7. REGLAS PARA LA ASIGNACIÓN DE RECURSOS DEL FONSAET. El Ministerio de Salud y Protección Social determinará los porcentajes del gasto operacional y pasivos a financiar de las Empresas Sociales del Estado, con cargo a los recursos del Fondo de Salvamento y Garantías para el Sector Salud (Fonsaet), las reglas para su asignación y posterior distribución por parte de los departamentos o distritos, así como las condiciones que deberán cumplir las obligaciones a cancelar con dichos recursos.
Igualmente determinará el contenido y periodicidad de los reportes de información que deberán presentar los departamentos o distritos y las Empresas Sociales del Estado, sobre la ejecución de los recursos del Fondo, que en todo caso, deberá incluir la certificación de los representantes legales sobre la contabilización del saneamiento de pasivos con estos recursos.
(Artículo 7o del Decreto 2651 de 2014)
ARTÍCULO 2.6.3.8. GIRO DE LOS RECURSOS. El giro de los recursos se realizará de la siguiente manera:
1. En el caso de las entidades territoriales definidas en el numeral 1 del artículo 2.6.3.6 del presente decreto, el giro se realizará a las cuentas "Otros Gastos en Salud - Inversión" del departamento o distrito.
Una vez recibidos los recursos el departamento o distrito los girará a los encargos fiduciarios de administración y pagos que previamente hayan constituido: (i) las Empresas Sociales del Estado categorizadas en riesgo alto o medio que cuenten con programas de saneamiento fiscal y financiero viabilizados por el Ministerio de Hacienda y Crédito Público; y (ii) las que estén categorizadas en riesgo medio o alto en liquidación o que se vayan a liquidar o fusionar, en coherencia con el Programa Territorial de Reorganización, Rediseño y Modernización de Redes de Empresas Sociales del Estado (ESE), definido por la Dirección Departamental o Distrital de Salud y viabilizado por el Ministerio de Salud y Protección Social, previo el cumplimiento de los requisitos y condiciones para el giro, definidos por el Ministerio de Salud y Protección Social.
Los encargos fiduciarios pagarán únicamente a los beneficiarios finales, previa remisión por parte del Ministerio de Salud y Protección Social de la certificación de la Empresa Social del Estado y de la entidad departamental o distrital de salud, con los conceptos y valores que serán pagados a cada uno de ellos.
2. En el caso de las entidades definidas en el numeral 2 del artículo 2.6.3.6 del presente decreto, el giro se realizará a los encargos fiduciarios de administración y pagos que constituyan las Empresas Sociales del Estado, los cuales pagarán únicamente a los beneficiarios finales previo el cumplimiento de los requisitos específicos que para el efecto defina y verifique la Superintendencia Nacional de Salud.
PARÁGRAFO. El Ministerio de Salud y Protección Social establecerá los requisitos y condiciones tanto para el giro de los recursos del Fonsaet como para la devolución de los recursos asignados, en caso de que estos no sean girados por parte de los departamentos o distritos o a través de los encargos fiduciarios a los beneficiarios finales.
(Artículo 8o del Decreto 2651 de 2014)
ARTÍCULO 2.6.3.9. SEGUIMIENTO Y CONTROL. La Superintendencia Nacional de Salud (SNS), en el marco de sus competencias, ejercerá las funciones de inspección, vigilancia y control sobre el manejo de los recursos del Fonsaet, y hará seguimiento a la ejecución y a los trámites presupuestales y contables de los recursos que se asignen a las Empresas Sociales del Estado, de que trata el numeral 2 del artículo 2.6.3.6 del presente decreto.
Por su parte los departamentos y distritos realizarán el seguimiento a la ejecución y a los trámites presupuestales y contables de los recursos que se distribuyan a las Empresas Sociales del Estado de que trata el numeral 1 del artículo 2.6.3.6 del presente decreto.
Lo anterior, sin perjuicio de las funciones que al amparo de sus competencias, deban ejercer los demás organismos de control.
(Artículo 9o del Decreto 2651 de 2014)
ADMINISTRADORA DE LOS RECURSOS DEL SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD (ADRES).
DISPOSICIONES GENERALES.
ARTÍCULO 2.6.4.1.1. OBJETO. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> El presente título tiene por objeto establecer las condiciones generales para la operación de la Administradora de los Recursos del Sistema General de Seguridad Social en Salud, en adelante ADRES, fijando los parámetros para la administración de los recursos del Sistema General de Seguridad Social en Salud y su flujo.
ARTÍCULO 2.6.4.1.2. NATURALEZA JURÍDICA. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES es un organismo de naturaleza especial del nivel descentralizado de la Rama Ejecutiva del orden nacional, con personería jurídica, autonomía administrativa y financiera, patrimonio independiente, asimilada a una Empresa Industrial y Comercial del Estado, en los términos señalados en la ley de creación y adscrita al Ministerio de Salud y Protección Social (MSPS).
ARTÍCULO 2.6.4.1.3. OBJETO DE LA ENTIDAD. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES tiene como objeto administrar los recursos a que hace referencia el artículo 67 de la Ley 1753 de 2015, los demás ingresos que las disposiciones de rango legal le asigne; y adoptar y desarrollar los procesos y acciones para el adecuado uso, flujo y control de los recursos en los términos señalados en la citada ley, en desarrollo de las políticas y regulaciones que establezca el Ministerio de Salud y Protección Social y de acuerdo con lo previsto en el Decreto 1429 de 2016 modificado por los Decretos 546 y 1264 de 2017 o las normas que los modifiquen o sustituyan.
PARÁGRAFO. La ADRES adoptará los mecanismos y especificaciones técnicas para los diferentes procesos asociados a la administración de los recursos, entre tanto, continuará aplicando aquellos disponibles a la fecha de su entrada en operación, siempre que no sean contrarios al objeto definido en el artículo 66 y 67 de la Ley 1753 de 2015.
ARTÍCULO 2.6.4.1.4. INEMBARGABILIDAD DE LOS RECURSOS PÚBLICOS QUE FINANCIAN LA SALUD. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los recursos que administra la ADRES, incluidos los de las cuentas maestras de recaudo del régimen contributivo, así como los destinados al cumplimiento de su objeto son inembargables conforme a lo previsto en el artículo 25 de la Ley 1751 de 2015.
ARTÍCULO 2.6.4.1.5. DESTINACIÓN DE LOS RECURSOS PÚBLICOS QUE FINANCIAN LA SALUD. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los recursos de la seguridad social en salud son de naturaleza fiscal y parafiscal y por consiguiente no pueden ser objeto de ningún gravamen.
RECURSOS ADMINISTRADOS POR LA ADRES.
ARTÍCULO 2.6.4.2.1. RECURSOS ADMINISTRADOS POR LA ADRES. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES administrará los recursos del SGSSS establecidos en los artículos 66 y 67 de la Ley 1753 de 2015 de acuerdo con lo previsto en el presente decreto.
RECURSOS ADMINISTRADOS POR LA ADRES DISTINTOS A LOS DE PROPIEDAD DE LAS ENTIDADES TERRITORIALES.
ARTÍCULO 2.6.4.2.1.1. COTIZACIONES Y APORTES AL SGSSS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Son recursos de las cotizaciones y aportes al Sistema General de Seguridad Social en Salud (SGSSS) los provenientes de:
1. Cotizaciones de los afiliados al Sistema General de Seguridad Social en Salud (SGSSS) en el régimen contributivo.
2. Aportes que realizan los afiliados adicionales de que trata el artículo 2.1.4.5 del presente decreto o la norma que lo modifique o sustituya.
3. Cotizaciones de los afiliados a los regímenes especial y de excepción con una relación laboral o ingresos adicionales sobre los cuales esté obligado a cotizar al sistema de salud, en los términos de que trata el artículo 2.1.13.5 del presente decreto.
4. Aportes de los regímenes especial y de excepción correspondientes al porcentaje de solidaridad a que se refiere el artículo 204 de la Ley 100 de 1993, modificado por el artículo 10 de la Ley 1122 de 2007.
5. Intereses de mora por pago extemporáneo de cotizaciones y aportes al SGSSS.
6. Las demás cotizaciones y aportes que defina la ley.
PARÁGRAFO. Se entenderán incluidas en el numeral 1 las cotizaciones en salud que provengan de reconocimientos retroactivos de mesadas pensionales, conciliaciones o sentencias judiciales y laudos arbitrales, entre otros.
ARTÍCULO 2.6.4.2.1.2. RECAUDO DE LAS COTIZACIONES AL SGSSS. <Artículo modificado por el artículo 1 del Decreto 1437 de 2021. El nuevo texto es el siguiente:> Las Entidades Promotoras de Salud recaudarán las cotizaciones al Sistema General de Seguridad Social en Salud en las cuentas bancarias abiertas por la Adres en entidades bancarias vigiladas por la Superintendencia Financiera de Colombia. La Adres será la titular de estas cuentas, que deben ser utilizadas exclusivamente para el recaudo de cotizaciones del Régimen Contributivo del Sistema General de Seguridad Social en Salud e independientes a las demás cuentas bancarias de recaudo que administre la Adres.
La cuenta de recaudo de los recursos de aportes patronales del Sistema General de Participaciones (SGP) se mantendrá hasta la culminación de la compensación de los recaudos respectivos o hasta la culminación del proceso de saneamiento de aportes patronales que adopte el Ministerio de Salud y Protección Social.
PARÁGRAFO. No se podrán recaudar o depositar cotizaciones al Sistema General de Seguridad Social en Salud en cuentas bancarias diferentes a las establecidas por la Adres. El recaudo de las cotizaciones o aportes se efectuará a través de la Planilla Integrada de Liquidación de Aportes (Pila).
ARTÍCULO 2.6.4.2.1.3. CONDICIONES PARA LA SELECCIÓN DE LAS ENTIDADES FINANCIERAS Y LA APERTURA DE LAS CUENTAS BANCARIAS DE RECAUDO DE LAS COTIZACIONES. <Artículo modificado por el artículo 1 del Decreto 168 de 2022. El nuevo texto es el siguiente:> La selección de las entidades bancarias y la suscripción del convenio de recaudo se realizará conforme al reglamento y los parámetros que defina la ADRES, en el cual se especificarán los requisitos para su apertura teniendo en cuenta las condiciones financieras y de riesgo, de reporte de información a las EPS, a la ADRES y a las entidades involucradas en el proceso, y demás condiciones que se requieran para garantizar la protección de los recursos y operación del proceso de compensación.
Seleccionadas las entidades financieras se realizará la apertura de las nuevas cuentas bancarias y su entrada en operación tendrá lugar, una vez se efectúe la conciliación de las actuales cuentas maestras de recaudo.
La ADRES establecerá el procedimiento y cronograma de conciliación y cierre de las actuales cuentas maestras de recaudo, así como la trasferencia de los recursos depositados en estas.
Las EPS y demás EOC deberán transferirle a la ADRES el monto que se determine en la conciliación dentro del mes siguiente a la comunicación de su resultado. Si dentro del plazo indicado las EPS y demás EOC no realizan la transferencia, la ADRES deducirá dicho monto de los reconocimientos que resulten a favor de estas.
La operación para la apertura de las cuentas de recaudo, así como el diseño e implementación de los desarrollos tecnológicos que se requieran para su puesta en funcionamiento se realizará a más tardar el 31 de mayo de 2022, de acuerdo con el plan de trabajo que la ADRES establezca.
ARTÍCULO 2.6.4.2.1.4. CONDICIONES PARA EL RECAUDO DE LAS COTIZACIONES EN LAS CUENTAS MAESTRAS. <Artículo modificado por el artículo 3 del Decreto 1437 de 2021. El nuevo texto es el siguiente:> Las EPS y demás EOC únicamente podrán recaudar las cotizaciones en salud que se realicen a través de la Planilla Integrada de Liquidación de Aportes (Pila), en las cuentas bancarias de recaudo abiertas por la Adres. Se considera una práctica no permitida, cualquier transacción de recaudo o depósito de cotizaciones en cuentas diferentes a las aquí determinadas.
ARTÍCULO 2.6.4.2.1.5. IDENTIFICACIÓN DEL RECAUDO DE COTIZACIONES. <Artículo modificado por el artículo 4 del Decreto 1437 de 2021. El nuevo texto es el siguiente:> La Adres con base en la información reportada por los operadores de información de la Planilla Integrada de Liquidación de Aportes (PILA) y por los operadores financieros de información, efectuará periódicamente la identificación del ingreso de cada una de las cuentas bancarias maestras de recaudo de cotizaciones.
Con base en la información reportada por los operadores de información de la Planilla Integrada de Liquidación de Aportes (PILA) y por los operadores financieros, la Adres entregará un reporte mensual a cada EPS y EOC con la información del recaudo de las cotizaciones, la devolución de aportes, cuando a ello hubiere lugar y los resultados de los procesos de compensación del mes anterior.
Las EPS y demás EOC deberán realizar la revisión del reporte entregado e informar a la Adres las inconsistencias que llegaren a identificar en los siguientes cinco (5) días hábiles. En todo caso, las EPS y demás EOC deberán realizar la gestión necesaria para lograr la compensación de las cotizaciones que no hayan sido compensadas, para lo cual tendrán un término de doce (12) meses a partir de la fecha del recaudo, superado este término tales recursos harán unidad de caja con los recursos de la Adres.
Corresponde a las EPS y demás EOC continuar con la gestión de recaudo de las cotizaciones y en consecuencia realizar las acciones de seguimiento, gestión con los operadores de información, conciliación, cobro de las cotizaciones y de los intereses de mora, identificación de los aportantes, pertinencia de la devolución de aportes y las demás propias del recaudo y, por lo tanto, continuarán financiando los costos asociados a dichos procesos.
PARÁGRAFO 1o. La Adres informará a las entidades de inspección, vigilancia y control, las inconsistencias que se presenten en el reporte de la información por los operadores de información y financieros que impidan la plena identificación del recaudo y el flujo de los recursos.
ARTÍCULO 2.6.4.2.1.6 RECURSOS DEL SUBSIDIO FAMILIAR DE QUE TRATA EL ARTÍCULO 217 DE LA LEY 100 DE 1993. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los recursos a que se refiere el artículo 217 de la Ley 100 de 1993 corresponden a un porcentaje del recaudo del subsidio familiar destinados al régimen subsidiado del SGSSS y son los siguientes:
1. Recursos de Cajas de Compensación Familiar (CCF), que no administran recursos del Régimen subsidiado.
2. Recursos de Cajas de Compensación Familiar (CCF), que administran directamente programas de salud del régimen subsidiado.
ARTÍCULO 2.6.4.2.1.7 RECURSOS DE CAJAS DE COMPENSACIÓN FAMILIAR (CCF) QUE NO ADMINISTRAN RECURSOS DEL RÉGIMEN SUBSIDIADO. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Las CCF que no administran recursos del régimen subsidiado deben girar a la ADRES los recursos del subsidio familiar destinados al régimen subsidiado, a más tardar el tercer (3) día hábil siguiente a la fecha límite establecida en las normas para el giro de los aportes del subsidio familiar por parte de los empleadores.
Los recursos a que se refiere el presente artículo, correspondientes a recaudos efectuados con posterioridad a la fecha límite mensual establecida para que los empleadores efectúen los aportes y hasta el último día de cada mes, se transferirán junto con sus rendimientos financieros, el mes siguiente al del recaudo, en la misma fecha indicada en el inciso anterior, identificando el período al cual corresponden.
La información sobre los giros efectuados debe ser presentada a la ADRES, debidamente certificada por el representante legal y por el revisor fiscal de la CCF, manifestando expresamente que no existen recursos pendientes de giro, en las fechas establecidas para los mismos.
ARTÍCULO 2.6.4.2.1.8 RECURSOS ADMINISTRADOS DIRECTAMENTE POR LAS CAJAS DE COMPENSACIÓN FAMILIAR (CCF). <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Las CCF que administren directamente los recursos correspondientes al recaudo del subsidio familiar destinados al régimen subsidiado del SGSSS deberán manejar los recursos en cuentas bancadas y contables separadas del resto de los recursos de la CCF y no podrán hacer unidad de caja con los demás recursos que manejan.
Las CCF deberán informar a la ADRES sobre el recaudo a más tardar el tercer (3) día hábil siguiente a la fecha límite mensual establecida en las normas para el giro de los aportes del subsidio familiar por parte de los empleadores, debidamente certificada por el representante legal y por el revisor fiscal de la CCF. La información correspondiente a recaudos efectuados con posterioridad a la fecha límite mensual establecida para que los empleadores efectúen los aportes y hasta el último día del mes, se reportará el mes siguiente al del recaudo, en la precitada fecha, identificando el período al cual corresponden.
Cuando al cierre de la vigencia fiscal el recaudo de los recursos a que hace referencia este artículo y los rendimientos financieros de los mismos, supere el monto de las UPC reconocidas en el respectivo año, en virtud de la administración directa, la diferencia deberá ser reportada y girada a la ADRES durante el mes de enero del año siguiente al que corresponda el recaudo, y certificada en debida forma. De resultar saldos a favor de las CCF al cierre de la vigencia fiscal, la ADRES previa verificación, reconocerá los recursos que correspondan a estas.
ARTÍCULO 2.6.4.2.1.9 IMPUESTO SOBRE EL VALOR AGREGADO (IVA) CON DESTINO AL ASEGURAMIENTO EN SALUD. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a los recursos del IVA con destino al aseguramiento en salud de la población de que trata el artículo 4o de la Ley 1393 de 2010 y el IVA de que trata el artículo 468 del Estatuto Tributario, modificado por el artículo 184 de la Ley 1819 de 2016, los cuales serán girados directamente a la ADRES por el Ministerio de Salud y Protección Social, entendiéndose así ejecutados.
ARTÍCULO 2.6.4.2.1.10 COMPENSACIÓN DE REGALÍAS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a los recursos para garantizar las coberturas media nacional y territorial de aseguramiento en salud, en el marco del artículo 145 de la Ley 1530 de 2012, los cuales serán girados directamente a la ADRES por el Ministerio de Salud y Protección Social, entendiéndose así ejecutados.
ARTÍCULO 2.6.4.2.1.11 IMPUESTO SOBRE LA RENTA Y COMPONENTE DEL IMPUESTO NACIONAL DEL MONOTRIBUTO. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Contempla los siguientes conceptos que deben ser transferidos a la ADRES por el Ministerio de Salud y Protección Social, entendiéndose así ejecutados.
i) Impuesto a la Renta. Impuesto contemplado en el artículo 102 de la Ley 1819 de 2016 mediante el cual se adicionó el artículo 243 del Estatuto Tributario.
ii) Componente del Impuesto Nacional del Monotributo. Corresponde a los recursos a que hace referencia el artículo 165 de la Ley 1819 de 2016 que adiciona el Libro 8o del Estatuto Tributario (ET) cuya destinación al aseguramiento está determinada en el artículo 916 del ET.
PARÁGRAFO. Los recursos del Impuesto para la Equidad (CREE), de que trata el artículo 28 de la Ley 1607 de 2012, derogado por el artículo 376 de la Ley 1819 de 2016, pendientes de pago por parte de los contribuyentes, deben ser transferidos directamente a la ADRES por el Ministerio de Hacienda y Crédito Público, entendiéndose así ejecutados.
ARTÍCULO 2.6.4.2.1.12 CONTRIBUCIÓN DEL SOAT. <Ver Notas del Editor> <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a la contribución equivalente al cincuenta por ciento (50%) del valor de la prima anual establecida para el Seguro Obligatorio de Accidentes de Tránsito (SOAT) que se cobra en adición a ella, de conformidad con lo dispuesto en el artículo 223 de la Ley 100 de 1993. Las compañías aseguradoras autorizadas para su expedición están obligadas a recaudar esta contribución y a transferirla a la ADRES, dentro de los diez (10) primeros días hábiles de cada mes.
PARÁGRAFO. Las compañías aseguradoras autorizadas para expedir el SOAT que concedan descuentos sobre las tarifas máximas fijadas en las normas vigentes sobre la materia, no trasladarán dichos descuentos a la contribución de que trata este artículo y en consecuencia no afectarán la transferencia que deban efectuar a la ADRES y al Fondo Nacional de Seguridad Vial.
ARTÍCULO 2.6.4.2.1.13 RECURSOS DEL FONSAT. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a las transferencias que deben efectuar las compañías aseguradoras autorizadas para expedir el SOAT, constituidas por la diferencia entre el 20% del valor de las primas emitidas en el bimestre inmediatamente anterior y el monto definido por el Ministerio de Salud y Protección Social para cubrir el pago de las indemnizaciones correspondientes al amparo de gastos médicos, quirúrgicos, farmacéuticos, hospitalarios y el total de costos asociados al proceso de reconocimiento. Lo anterior sin perjuicio de lo dispuesto en el Decreto-ley 019 de 2012.
Esta transferencia la deben realizar bimestralmente a la ADRES, dentro de los quince (15) primeros días hábiles siguientes al corte del bimestre correspondiente, de conformidad con lo establecido en los incisos 1 y 4 del numeral 2 del artículo 199 del Estatuto Orgánico del Sistema Financiero, incisos modificados por el numeral 9 del artículo 244 de la Ley 100 de 1993 y las normas que lo modifiquen o sustituyan.
ARTÍCULO 2.6.4.2.1.14 IMPUESTO SOCIAL A LAS ARMAS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a los recursos provenientes del impuesto social a las armas definido en el artículo 224 de la Ley 100 de 1993, modificado por el artículo 44 de la Ley 1438 de 2011. Estos recursos son recaudados por Indumil quien deberá girarlos mensualmente a la ADRES, dentro de los primeros quince (15) días calendario del mes siguiente al recaudo.
ARTÍCULO 2.6.4.2.1.15 IMPUESTO SOCIAL A LAS MUNICIONES Y EXPLOSIVOS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a los recursos provenientes del impuesto social a las municiones y explosivos definido en el artículo 224 de la Ley 100 de 1993, modificado por el artículo 48 de la Ley 1438 de 2011. Estos recursos son recaudados por Indumil quien deberá girarlos mensualmente a la ADRES, dentro de los primeros quince (15) días calendario del mes siguiente al recaudo.
ARTÍCULO 2.6.4.2.1.16 APORTES DE LA NACIÓN. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a los demás aportes de la Nación que se destinen para el financiamiento del Sistema General de Seguridad Social en Salud.
ARTÍCULO 2.6.4.2.1.17 RECURSOS DEL SISTEMA GENERAL DE PARTICIPACIONES (SGP) QUE FINANCIAN EL FONDO DE SALVAMENTO Y GARANTÍAS PARA EL SECTOR SALUD (FONSAET). <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponden al porcentaje de hasta el 10% de los recursos del componente de prestación del servicio de salud a la población pobre en lo no cubierto con subsidios a la demanda y financiación del subsidio a la oferta del SGP, en virtud de lo dispuesto en el artículo 50 de la Ley 1438 de 2011 modificado por el artículo 7o de la Ley 1608 de 2013, que debe ser transferido a la ADRES por el Ministerio de Salud y Protección Social, entendiéndose así ejecutados.
ARTÍCULO 2.6.4.2.1.18 GESTIÓN UGPP. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a los recursos que se recaudan a través de la Planilla Integrada de Liquidación de Aportes (PILA) como consecuencia de las gestiones que realiza la Unidad Administrativa Especial de Gestión Pensional y Contribuciones Parafiscales de la Protección Social (UGPP).
ARTÍCULO 2.6.4.2.1.19 COPAGOS POR CONCEPTO DE PRESTACIONES NO INCLUIDAS EN EL PLAN DE BENEFICIOS DEL RÉGIMEN CONTRIBUTIVO. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Se entiende por copago el aporte que realiza un afiliado al régimen contributivo del SGSSS correspondiente a una parte del valor de los servicios o tecnologías no financiadas, en el plan de beneficios de salud, que le fueron prescritas por el profesional de la salud u ordenadas por un fallo de tutela.
PARÁGRAFO. El monto y la forma de recaudo de los copagos serán definidos por el Ministerio de Salud y Protección Social.
ARTÍCULO 2.6.4.2.1.20 MULTAS ANTITABACO. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a los recursos generados por la aplicación del régimen de sanciones previsto en la Ley 1335 de 2009 o las que la modifiquen o sustituyan, los cuales serán girados a la ADRES por la autoridad competente en la materia, dentro de los cinco (5) primeros días hábiles del mes siguiente al del recaudo.
ARTÍCULO 2.6.4.2.1.21. RECAUDOS POR CONCEPTO DE OBLIGACIONES A FAVOR DEL SGSSS QUE DEBEN SER GIRADOS A LA ADRES. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a los recursos generados en virtud de los medios de control, acciones, procedimientos, procesos, tales como repeticiones, cobro persuasivo, cobro coactivo y procesos judiciales promovidos por la ADRES con el fin de obtener el pago de las obligaciones a favor del SGSSS y que deben ser girados a la ADRES.
ARTÍCULO 2.6.4.2.1.22. AMORTIZACIÓN DE CAPITAL DERIVADO DE OPERACIONES PARA EL FORTALECIMIENTO FINANCIERO DE LAS ENTIDADES DEL SECTOR. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a los recursos provenientes del abono a capital que realizan las entidades del sector beneficiadas de las operaciones realizadas en desarrollo de los artículos 41 del Decreto-ley 4107 de 2011, 9 de la Ley 1608 de 2013 y 68 de la Ley 1753 de 2015, reglamentados en el presente decreto.
ARTÍCULO 2.6.4.2.1.23. INTERESES DERIVADOS DE LAS OPERACIONES PARA EL FORTALECIMIENTO FINANCIERO DE LAS ENTIDADES DEL SECTOR. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a los recursos provenientes del pago de intereses que realicen las entidades del sector, que hayan sido beneficiarias de las operaciones definidas en cumplimiento de los artículos 41 del Decreto-ley 4107 de 2011, 9 de la Ley 1608 de 2013 y 68 de la Ley 1753 de 2015, reglamentados en el presente decreto y de las demás operaciones definidas en la normatividad vigente.
ARTÍCULO 2.6.4.2.1.24. RECUPERACIÓN DE DEUDAS SOBRE OPERACIONES REALIZADAS EN EL MARCO DEL ARTÍCULO 41 DEL DECRETO-LEY 4107 DE 2011. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a los recursos que se deben recaudar cuando la entidad deudora es objeto de una medida administrativa de intervención forzosa para liquidar o haya solicitado su retiro voluntario de la operación del aseguramiento en salud, caso en el cual, se entenderá que renuncia al plazo otorgado y autoriza a la ADRES para que declare exigible de inmediato la obligación y proceda al descuento de la misma y de los respectivos intereses, de los recursos que a cualquier título le reconozca la ADRES tales como los derivados del proceso de compensación, de recobros, de la liquidación mensual de afiliados y de los demás conceptos que generen reconocimiento a favor de la entidad deudora.
En los casos de liquidación de las entidades en los que no sea posible el descuento previsto para la amortización del crédito, se hará efectivo el título valor definido en el acto administrativo, teniendo en cuenta que los recursos del SGSSS por su naturaleza, no hacen parte de la masa de liquidación.
ARTÍCULO 2.6.4.2.1.25. RESTITUCIÓN DE LOS RECURSOS ASIGNADOS PARA EL SANEAMIENTO DE LAS DEUDAS DEL RÉGIMEN SUBSIDIADO. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a los recursos restituidos por parte de las entidades territoriales beneficiarias de los recursos asignados en virtud del artículo 5o de la Ley 1608 de 2013, destinados al pago de las deudas sobre contratos del régimen subsidiado suscritos hasta el 31 de marzo de 2011, sin perjuicio de lo establecido en el artículo 10 de la Ley 1797 de 2016.
ARTÍCULO 2.6.4.2.1.26. RENDIMIENTOS FINANCIEROS. <Artículo modificado por el artículo 5 del Decreto 1437 de 2021. El nuevo texto es el siguiente:> Se entiende por rendimientos financieros los recursos generados por la administración de los recursos del Sistema General de Seguridad Social de Salud o de sus inversiones.
En desarrollo de lo previsto en el artículo 2o del Decreto Ley 1281 de 2002, el Ministerio de Salud y Protección Social definirá anualmente el porcentaje de los rendimientos financieros generados por el manejo de los recursos en las cuentas bancarias de recaudo de las cotizaciones, que será reconocido y girado a las EPS y demás EOC, de acuerdo con la participación de las cotizaciones de estas sobre el monto total recaudado en el respectivo mes.
El giro de los rendimientos financieros lo realizará la Adres a las EPS y demás EOC la última semana de cada mes con la información del mes inmediatamente anterior.
ARTÍCULO 2.6.4.2.1.27. INTERESES. Corresponde a los recursos provenientes de operaciones financieras que generan intereses corrientes y los intereses de mora por el no cumplimiento oportuno de las obligaciones a cargo de los diferentes actores del sistema.
ARTÍCULO 2.6.4.2.1.28. OTROS RECURSOS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponden al recaudo de los demás recursos que en función a su naturaleza venían siendo recaudados por el Fosyga, conforme a lo previsto en el literal q) del artículo 67 de la Ley 1753 de 2015 y los demás que defina la ley.
RECURSOS ADMINISTRADOS POR LA ADRES, DESTINADOS AL ASEGURAMIENTO EN SALUD, DE PROPIEDAD DE LAS ENTIDADES TERRITORIALES, MANEJO PRESUPUESTAL Y CONTABLE.
RECURSOS ADMINISTRADOS POR LA ADRES, DESTINADOS AL ASEGURAMIENTO EN SALUD, DE PROPIEDAD DE LAS ENTIDADES TERRITORIALES.
ARTÍCULO 2.6.4.2.2.1.1. DE LOS RECURSOS DE PROPIEDAD DE LAS ENTIDADES TERRITORIALES. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los recursos de que trata esta sección son de propiedad de las entidades territoriales, no harán unidad de caja con los demás recursos administrados por la ADRES, conservan la destinación específica y se manejarán contablemente identificando el concepto y la entidad territorial.
ARTÍCULO 2.6.4.2.2.1.2. DEL PORCENTAJE DESTINADO AL ASEGURAMIENTO EN SALUD. <Artículo modificado por el artículo 1 del Decreto 1355 de 2018. El nuevo texto es el siguiente:> Cada entidad territorial deberá informar al Ministerio de Salud y Protección Social a más tardar el 1 de septiembre de cada año, el porcentaje y monto aplicable para la siguiente vigencia, de cada una de las rentas territoriales destinadas al aseguramiento en salud y al funcionamiento de las direcciones territoriales de salud.
Esta información deberá acompañarse de la ejecución de los dos últimos años de cada una de las rentas y su destinación, certificada por los respectivos Secretarios de Hacienda y de Salud del departamento o distrito, de conformidad con los lineamientos que defina el Ministerio de Salud y Protección Social.
PARÁGRAFO. La Entidad territorial debe informar, antes del 1 de enero de cada año, los porcentajes destinados al aseguramiento y al funcionamiento de las direcciones territoriales de salud, a los generadores de rentas y operadores de las mismas que deben girar directamente a la ADRES
ARTÍCULO 2.6.4.2.2.1.3. GIROS A LA ADRES A TRAVÉS DEL SISTEMA FINANCIERO. <Artículo modificado por el artículo 6 del Decreto 1437 de 2021. El nuevo texto es el siguiente:> Los recursos destinados al aseguramiento en salud de la población afiliada al Régimen Subsidiado deberán ser girados por los administradores o recaudadores de los recursos de que trata la presente Subsección, a través de mecanismos electrónicos a las entidades financieras y cuentas que determine la Adres, informando los datos del contribuyente, entidad territorial a nombre de la cual se realizó el recaudo, el concepto, el período, el valor, el número del formulario de declaración y los demás requerimientos de información que establezca dicha Administradora, para tal fin.
Los operadores de la información de las rentas territoriales o quienes hagan sus veces, enviarán a la Adres y a la entidad territorial los datos relacionados con la liquidación de
las rentas que son fuente de financiación del sector salud para realizar el seguimiento de
los recursos liquidados, pagados y recaudados. Para el efecto la Adres podrá definir el formato respectivo.
PARÁGRAFO. La Adres tendrá en cuenta para la Liquidación Mensual de Afiliados (LMA) del respectivo mes, los recursos territoriales que, al cierre del mes anterior, se encuentren plenamente identificados, incluyendo los valores recaudados en el mes de diciembre, los cuales se ejecutarán en la LMA del año siguiente.
ARTÍCULO 2.6.4.2.2.1.4. GESTIÓN Y VERIFICACIÓN DE LA TRANSFERENCIA DE LOS RECURSOS DE LAS ENTIDADES TERRITORIALES DESTINADOS AL ASEGURAMIENTO EN SALUD QUE ADMINISTRA LA ADRES. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Sin perjuicio de las responsabilidades de inspección, vigilancia y control a cargo de la Superintendencia Nacional de Salud, corresponde a las entidades territoriales gestionar y verificar las rentas correspondientes al monopolio de juegos de suerte y azar, al impuesto al consumo de cervezas y sifones, al monopolio rentístico de licores destilados y alcohol potable con destino a la fabricación de licores, al impuesto al consumo de licores, vinos, aperitivos y similares y al impuesto al consumo de cigarrillos y tabaco elaborado, respecto de la correcta declaración, liquidación, pago y giro de estos recursos, verificando en consecuencia la exactitud y oportunidad de cada una de ellas tanto para los fondos territoriales de salud como para la ADRES.
En los términos del artículo 66 de la Ley 1753 de 2015, la entidad territorial que no gestione el giro de los recursos a la ADRES será responsable del pago en lo que corresponda para el aseguramiento en salud para la población afiliada al Régimen Subsidiado. En estos casos, la Entidad Territorial será la responsable de informar a la ADRES sobre el valor total recaudado, de girar el valor de la UPC a su cargo y girar a la ADRES los recursos recaudados que excedan el costo asumido de la UPC, sin perjuicio de las sanciones disciplinarias y fiscales a que haya lugar por la omisión en dicha gestión.
En relación con lo previsto en el inciso anterior, la ADRES realizará el seguimiento e informará a la Superintendencia Nacional de Salud lo pertinente.
ARTÍCULO 2.6.4.2.2.1.5. RECURSOS DEL SGP EN SALUD DEL COMPONENTE DE SUBSIDIOS A LA DEMANDA. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a los recursos definidos en las Leyes 715 de 2001, 1438 de 2011 y 1797 de 2016 o las normas que las modifiquen o sustituyan, con destino al aseguramiento en salud de la población afiliada en cada ente territorial, los cuales serán presupuestados en el Ministerio de Salud y Protección Social y serán girados directamente a la ADRES entendiéndose así ejecutados.
ARTÍCULO 2.6.4.2.2.1.6. RECURSOS PROVENIENTES DEL MONOPOLIO RENTÍSTICO DE JUEGOS DE SUERTE Y AZAR DESTINADOS AL SECTOR SALUD QUE EXPLOTA, ADMINISTRA Y RECAUDA COLJUEGOS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a los recursos de las entidades territoriales que explota, administra y recauda Coljuegos, de conformidad con lo establecido en el artículo 44 de la Ley 1438 de 2011 y demás normas que lo modifiquen o sustituyan, así como el 75% de los premios no reclamados, caducos o prescritos.
Estos recursos deben ser girados por Coljuegos a la ADRES teniendo en cuenta las sumas efectivamente recaudadas, en los plazos definidos en la Ley 643 de 2001. De manera simultánea Coljuegos informará a la ADRES y a la Entidad Territorial, el monto girado a nombre de cada una de estas.
Estos recursos incluyen los provenientes del Lotto en línea que se generen a nombre de la entidad territorial con posterioridad a la fecha en que se determine la inexistencia de obligaciones pensionales en el sector salud, o que se establezca que dichas obligaciones se encuentran plenamente financiadas, momento a partir del cual serán girados directamente por Coljuegos a la ADRES a nombre de las entidades territoriales, en los términos previstos en el artículo 40 de la Ley 643 de 2001, e informándoles de los giros efectuados, para que estas efectúen los registros presupuestales y contables respectivos, sin situación de fondos.
ARTÍCULO 2.6.4.2.2.1.7. RECURSOS PROVENIENTES DE LA OPERACIÓN DIRECTA DEL JUEGO DE LOTERÍA TRADICIONAL O DE BILLETES - LIQUIDACIÓN, DECLARACIÓN Y PAGO Y GIRO DE LA RENTA. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> De conformidad con lo previsto en el artículo 2.7.1.5.7 del Decreto 1068 de 2015, Único Reglamentario del Sector Hacienda y Crédito Público, los operadores directos del juego de lotería tradicional, dentro de los primeros diez (10) días hábiles de cada mes, deberán liquidar, declarar y pagar ante la Secretaría de Hacienda de la entidad territorial que corresponda, el 12% de los ingresos brutos obtenidos por la venta del juego de lotería del mes anterior, detallando en los respectivos formularios, el monto a girar a cada uno de los beneficiarios, así:
– Un 7% con destino al Fondo de Investigaciones en Salud, cuenta administrada por el Departamento Administrativo de Ciencia, Tecnología e Innovación (Colciencias).
– Hasta un 25% al Fondo de Salud de la entidad territorial que corresponda, destinado al funcionamiento.
– El saldo restante debe ser girado directamente por las loterías a la ADRES, a nombre de la entidad territorial correspondiente, para el aseguramiento de la población afiliada al régimen subsidiado.
PARÁGRAFO. Los excedentes a que hace referencia el literal b) del artículo 6o de la Ley 643 de 2001 del juego de lotería tradicional que sean destinados a salud, serán distribuidos conforme a lo definido en el presente artículo y los recursos con destino al aseguramiento deben ser girados directamente a la ADRES.
ARTÍCULO 2.6.4.2.2.1.8. RECURSOS PROVENIENTES DE LA OPERACIÓN, A TRAVÉS DE TERCEROS, DEL JUEGO DE LOTERÍA TRADICIONAL - DECLARACIÓN, LIQUIDACIÓN Y PAGO DE LOS DERECHOS DE EXPLOTACIÓN. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> De acuerdo a lo contemplado en los artículos 2.7.1.5.1 y 2.7.1.5.2 del Decreto 1068 de 2015, Único Reglamentario del Sector Hacienda y Crédito Público en los casos en que el juego de lotería tradicional o de billetes se opere por intermedio de terceros, los concesionarios, dentro de los diez (10) primeros días hábiles de cada mes, deben declarar, liquidar y pagar ante la entidad concedente, bajo el siguiente esquema:
– El 17% de los ingresos brutos causados en el mes como derechos de explotación.
– Al valor de los derechos de explotación obtenido se deberá restar el valor del anticipo calculado del mes inmediatamente anterior, el primer pago del anticipo se realizará con base en los ingresos brutos esperados de acuerdo con el estudio de mercado de que trata en inciso tercero del artículo 2.7.1.5.3 del Decreto 1068 de 2015.
– La diferencia entre el valor total de los derechos liquidados en el período y el anticipo pagado en el mes anterior constituirá la compensación o el saldo de derechos de explotación a pagar por el período respectivo.
– A la diferencia obtenida se le sumará al anticipo de derechos de explotación para el siguiente período, el cual será equivalente al setenta y cinco por ciento (75%) de los derechos de explotación que se declaren.
El valor resultante de sumar el anticipo para el período siguiente más el saldo que quede de restar de los derechos de explotación el anticipo del período anterior y restar la compensación a que hubiere lugar, deberá ser distribuido en el porcentaje asignado a cada uno de los beneficiarios del pago, así:
– Un 7% con destino al Fondo de Investigaciones en Salud, cuenta administrada por el Departamento Administrativo de Ciencia, Tecnología e Innovación (Colciencias).
– Hasta un 25% al Fondo de Salud de la entidad territorial que corresponda, destinado al funcionamiento.
– El saldo restante debe ser girado directamente por los concesionarios a la ADRES, a nombre de la Entidad territorial correspondiente para el aseguramiento de la población afiliada al Régimen subsidiado.
PARÁGRAFO. Los concesionarios deberán declarar, liquidar y pagar a título de gastos de administración, el uno por ciento (1%) de los derechos de explotación liquidados para el período respectivo, conforme a lo dispuesto en el artículo 9o de la Ley 643 de 2001 o la norma que la modifique o sustituya.
ARTÍCULO 2.6.4.2.2.1.9. RECURSOS PROVENIENTES DEL IMPUESTO A GANADORES - LIQUIDACIÓN, DECLARACIÓN, PAGO Y GIRO. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> En el marco de lo previsto en el artículo 2.7.1.5.4 del Decreto 1068 de 2015, Único Reglamentario del Sector Hacienda y Crédito Público, las loterías o los operadores de las mismas, dentro de los primeros diez (10) días hábiles de cada mes deben liquidar, retener y declarar ante la Secretaría de Hacienda de la entidad territorial que corresponda, el impuesto sobre premios de loterías pagados en el mes inmediatamente anterior, equivalente al diecisiete por ciento (17%) sobre el valor nominal del premio. Este valor debe ser retenido por la lotería o el operador autorizado al momento de pagar el premio.
El porcentaje que de este impuesto debe destinarse por las entidades territoriales al aseguramiento en salud será informado al retenedor para que el valor correspondiente sea girado directamente a la ADRES, dentro del plazo previsto en el inciso anterior.
ARTÍCULO 2.6.4.2.2.1.10. RECURSOS PROVENIENTES DEL IMPUESTO DE LOTERÍAS FORÁNEAS - LIQUIDACIÓN DECLARACIÓN, PAGO Y GIRO. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> De conformidad con el artículo 2.7.1.5.5 del Decreto 1068 de 2015, Único Reglamentario del Sector Hacienda y Crédito Público, la venta de loterías foráneas en jurisdicción de los Departamentos y del Distrito Capital, genera a favor de estos y a cargo de las empresas de lotería o de los terceros autorizados, un impuesto del diez por ciento (10%) sobre el valor nominal de cada billete o fracción que se venda en cada una de las respectivas jurisdicciones.
Las loterías o terceros operadores de las mismas, dentro de los primeros diez (10) días hábiles de cada mes, deben liquidar y declarar ante la Secretaría de Hacienda de la entidad territorial que corresponda, el impuesto sobre el valor nominal de los billetes o fracciones de loterías, vendidos en el mes inmediatamente anterior en la jurisdicción de cada Departamento o del Distrito Capital.
El porcentaje que de este impuesto deba destinarse por las Entidades territoriales al aseguramiento en salud será informado a la lotería o a los terceros autorizados para que el valor correspondiente sea girado directamente a la ADRES, dentro del plazo previsto en el inciso anterior.
ARTÍCULO 2.6.4.2.2.1.11. RECURSOS PROVENIENTES DE LA OPERACIÓN DEL JUEGO DE APUESTAS PERMANENTES O CHANCE - LIQUIDACIÓN, DECLARACIÓN, PAGO Y GIRO DE LOS DERECHOS DE EXPLOTACIÓN. <Ver Notas del Editor> <Artículo modificado por el artículo 3 del Decreto 1355 de 2018. El nuevo texto es el siguiente:> De acuerdo con lo previsto en el artículo 23 de la Ley 643 de 2001 y el artículo 2.7.2.5.1 del Decreto número 1068 de 2015, los concesionarios del juego de apuestas permanentes deben declarar y liquidar ante la entidad concedente, en el formulario respectivo y dentro de los primeros cinco (5) días hábiles de cada mes, a título de derechos de explotación, el doce por ciento (12%) de sus ingresos brutos.
Al momento de la presentación de la declaración de los derechos de explotación, se pagarán a título de anticipo de derechos de explotación del siguiente período, el valor que resulte de aplicar los incisos 2, 3 y 4 del artículo 23 de la Ley 643 de 2001, según el caso.
La diferencia entre el valor total de los derechos de explotación liquidados en el periodo y el anticipo pagado en el período anterior constituirá el remanente o saldo de los derechos de explotación a pagar por el período respectivo.
En el evento en que el valor total de los derechos de explotación del período sea inferior al anticipo liquidado por el mismo, procederá el reconocimiento de compensaciones contra futuros derechos de explotación, en los términos del artículo 2.7.2.5.6 del Decreto número 1068 de 2015.
El valor pagado por el concesionario del juego de apuestas permanentes, que corresponde a la sumatoria del anticipo de derechos de explotación del siguiente período y el remanente o saldo de los derechos de explotación a pagar por el período respectivo, debe ser distribuido en el porcentaje asignado a cada uno de los beneficiarios y realizar el pago directo a cada uno, así:
- Un 7% con destino al Fondo de Investigaciones en Salud, cuenta administrada por el Departamento Administrativo de Ciencia, Tecnología e Innovación (Colciencias).
- Hasta un 25% al fondo de salud de la entidad territorial que corresponda, destinado al funcionamiento.
- El saldo restante debe ser girado directamente por los concesionarios de apuestas permanentes a la ADRES, a nombre de la entidad territorial correspondiente, para el aseguramiento de la población afiliada al Régimen Subsidiado.
PARÁGRAFO 1. De conformidad con el inciso 4 del artículo 24 de la Ley 643 de 2001, modificado por la Ley 1393 de 2010, corresponde al concesionario pagar el doce por ciento (12%) sobre los ingresos brutos a título de derechos de explotación con destino a la salud, más el valor adicional que llegare a existir entre ese porcentaje y el doce por ciento (12%) sobre el valor señalado en el contrato como rentabilidad mínima anual; ese valor adicional lo pagarán los concesionarios año a año, a título de compensación contractual con destino a la salud, sin que haya lugar a reclamación o indemnización alguna en su favor. Estos recursos se distribuirán en los mismos porcentajes relacionados en el presente artículo.
PARÁGRAFO 2. Los concesionarios continuarán declarando, liquidando y pagando, los gastos de administración, en el porcentaje previsto en el artículo 9o de la Ley 643 de 2001 o la norma que la modifique o sustituya.
ARTÍCULO 2.6.4.2.2.1.12. RECURSOS PROVENIENTES DE LA OPERACIÓN DE LAS RIFAS - DECLARACIÓN, LIQUIDACIÓN Y GIRO DE LOS DERECHOS DE EXPLOTACIÓN. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La persona gestora de la rifa, cuando quiera que esta se realice en uno o varios municipios o distrito de un mismo departamento, liquidará, declarará y girará ante la alcaldía o la sociedad de capital público departamental según corresponda, los derechos de explotación equivalentes a un catorce por ciento (14%) de los ingresos brutos como derechos de explotación sobre el valor del ciento por ciento (100%) de la totalidad de las boletas emitidas. Realizada la rifa la persona gestora deberá ajustar el pago de los derechos de explotación al total de la boletería vendida.
Dentro de los diez (10) primeros días hábiles del mes siguiente al de la realización de la rifa, la autoridad que autorizó y recaudó los derechos de explotación de la rifa deberá liquidar en forma detallada, el catorce por ciento 14%. El valor liquidado debe ser distribuido y girado de acuerdo con los siguientes porcentajes:
– Un 7% con destino al Fondo de Investigaciones en Salud, cuenta administrada por el Departamento Administrativo de Ciencia, Tecnología e Innovación (Colciencias).
– Hasta un 25% al Fondo de Salud de la entidad territorial que corresponda, destinado al funcionamiento.
– El saldo restante debe ser girado directamente a la ADRES, a nombre de la entidad territorial correspondiente para el aseguramiento de la población afiliada al Régimen subsidiado.
PARÁGRAFO. Las empresas operadoras del juego de lotería tradicional o de billetes y los concesionarios del juego de apuestas permanentes que operen las rifas deberán acreditar el pago de los derechos de explotación equivalentes al catorce por ciento (14%) de los ingresos brutos, los cuales corresponden al cien por ciento (100%) del valor de las boletas vendidas.
ARTÍCULO 2.6.4.2.2.1.13. RECURSOS PROVENIENTES DE LA OPERACIÓN DE JUEGOS PROMOCIONALES LOCALES - LIQUIDACIÓN, DECLARACIÓN, PAGO Y GIRO DE LOS DERECHOS DE EXPLOTACIÓN. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los derechos de explotación de los sorteos promocionales locales o de varios municipios del mismo Departamento, conforme lo previsto en el artículo 5o de la Ley 643 de 2001, en armonía con lo dispuesto el inciso 5 del artículo 31 de la misma ley, deben ser liquidados, declarados y pagados, por la persona natural o jurídica gestora del juego en el momento de la autorización, ante la sociedad de capital público departamental administradora del monopolio o quien haga sus veces, en un monto equivalente al catorce por ciento (14%) del valor del plan de premios. La sociedad de capital público departamental, administradora del monopolio o quien haga sus veces, dentro de los diez (10) días primeros días hábiles del mes siguiente debe girar los recursos así:
– Un 7% con destino al Fondo de Investigaciones en Salud, cuenta administrada por el Departamento Administrativo de Ciencia, Tecnología e Innovación (Colciencias).
– Hasta un 25% al Fondo de Salud de la entidad territorial que corresponda, destinado al funcionamiento.
– El saldo restante debe ser girado directamente a la ADRES, a nombre de la entidad territorial correspondiente, para el aseguramiento de la población afiliada al Régimen subsidiado.
ARTÍCULO 2.6.4.2.2.1.14. RECURSOS PROVENIENTES DE LOS PREMIOS NO RECLAMADOS - LIQUIDACIÓN, DECLARACIÓN Y GIRO. <Artículo modificado por el artículo 4 del Decreto 1355 de 2018. El nuevo texto es el siguiente:> Conforme con lo dispuesto en la Ley 1393 de 2010, ocurrida la prescripción extintiva del derecho o la caducidad judicial sin que se haga efectivo el cobro de los premios, el setenta y cinco por ciento (75%) de los recursos que constituyen esos premios serán girados por las entidades administradoras y operadoras o los concesionarios a la ADRES, dentro de los primeros diez (10) días hábiles siguientes al mes en el cual ocurra la prescripción o caducidad, con destino a la financiación del aseguramiento de la población afiliada al Régimen Subsidiado.
ARTÍCULO 2.6.4.2.2.1.15. FORMULARIOS DE DECLARACIÓN, LIQUIDACIÓN, PAGO Y GIRO DE LOS RECURSOS DEL MONOPOLIO DE LOS JUEGOS DE SUERTE Y AZAR. <Artículo modificado por el artículo 5 del Decreto 1355 de 2018. El nuevo texto es el siguiente:> Las liquidaciones, declaraciones y pago del monopolio de juegos de suerte y azar, deberán efectuarse en los formularios previstos para tales efectos, incluyendo la información correspondiente a la liquidación de los recursos del aseguramiento de la población afiliada al Régimen Subsidiado que deben girar a la ADRES, a través de medios electrónicos, con los requerimientos de información que esta entidad establezca.
ARTÍCULO 2.6.4.2.2.1.16. INTERESES MORATORIOS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los operadores directos o a través de terceros del juego de lotería tradicional o de billetes, los concesionarios del juego de apuestas permanentes o chance, la sociedad de capital público departamental, administradora del monopolio de juego de suerte y azar o quien haga sus veces, que no paguen oportunamente las obligaciones contenidas en el presente título, deberán liquidar y pagar las sanciones y los intereses moratorios de acuerdo con la tasa de interés moratoria prevista para los tributos administrados por la Dirección de Impuestos y Aduanas Nacionales (DIAN) y las demás obligaciones contenidas en las normas del régimen propio, conforme con lo previsto en los artículos 634 y 635 del Estatuto Tributario.
<Inciso adicionado por el artículo 4 del Decreto 2497 de 2018. El nuevo texto es el siguiente:> Los intereses moratorios a que refiere el presente artículo, se destinarán al aseguramiento en salud de la población afiliada al Régimen Subsidiado y se abonarán a los compromisos de cofinanciación de cada entidad territorial.
ARTÍCULO 2.6.4.2.2.1.17. RECURSOS PROVENIENTES DEL IMPUESTO AL CONSUMO DE CERVEZAS Y SIFONES DE PRODUCCIÓN NACIONAL. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> De acuerdo con lo establecido en el parágrafo del artículo 190 de la Ley 223 de 1995 modificada por el artículo 1o de la Ley 1393 de 2010, de la tarifa del 48% aplicable a las cervezas y sifones, ocho (8) puntos porcentuales se destinarán al sector salud para financiar el aseguramiento de los afiliados al régimen subsidiado, los servicios prestados a la población pobre en lo no cubierto por subsidios a la demanda y a la población vinculada que se atienda a través de la red hospitalaria pública, de acuerdo con las condiciones y prioridades que para tal efecto defina la entidad territorial. Lo anterior sin perjuicio de lo previsto en el primer inciso del artículo 60 de la Ley 715 de 2001.
La declaración de este impuesto debe ser presentada ante la Secretaría de Hacienda de la entidad territorial que corresponda, en los formularios definidos por el Ministerio de Hacienda y Crédito Público - Dirección General de Apoyo Fiscal, como lo señala el artículo 191 de la Ley 223 de 1995 y su reglamentación.
<Inciso modificado por el artículo 6 del Decreto 2497 de 2018. El nuevo texto es el siguiente:> De los ocho (8) puntos porcentuales del impuesto al consumo con destino a salud, por lo menos el 50%, o el porcentaje que a la entrada en vigencia de la Ley 1438 de 2011 esté asignado por la entidad territorial al aseguramiento, si este fuera mayor, debe ser girado directamente a la ADRES, por la entidad territorial o la entidad financiera autorizada, dentro de los cinco (5) días hábiles siguientes a la última fecha de vencimiento para el pago de la declaración.
ARTÍCULO 2.6.4.2.2.1.18. RECURSOS PROVENIENTES DEL IMPUESTO AL CONSUMO DE CERVEZAS Y SIFONES DE ORIGEN EXTRANJERO. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> En el caso de cervezas y sifones de origen extranjero, la declaración y pago por introducción de los mismos al país, la deben efectuar ante el Fondo Cuenta de Impuestos al Consumo de Productos Extranjeros administrado por la Federación Nacional de Departamentos, en las entidades financieras autorizadas para tal fin.
El Fondo Cuenta de Impuestos al Consumo de Productos Extranjeros girará a la ADRES, de los ocho (8) puntos porcentuales del impuesto al consumo con destino a salud, por lo menos el 50% o el porcentaje que a la entrada en vigencia de la Ley 1438 de 2011, esté asignado por la entidad territorial al aseguramiento, si este fuera mayor. Este giro lo deberá realizar dentro de los primeros quince (15) días calendario de cada mes.
PARÁGRAFO. El Fondo Cuenta de Impuestos al Consumo de Productos Extranjeros reportará a la ADRES la información de acuerdo con los requerimientos que esta establezca.
ARTÍCULO 2.6.4.2.2.1.19. RECURSOS PROVENIENTES DEL COMPONENTE ESPECÍFICO DEL IMPUESTO AL CONSUMO DE CIGARRILLOS Y TABACO ELABORADO. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los ingresos adicionales por efecto del aumento de la tarifa del impuesto al consumo de cigarrillos nacionales y extranjeros, liquidados de acuerdo con lo establecido en el artículo 2.2.1.6.3 del Decreto 1625 de 2016 y las demás normas que lo modifiquen, adicionen o sustituyan, deben ser girados a la ADRES por los Departamentos, el Distrito Capital o por el Fondo Cuenta de Impuestos al Consumo de Productos Extranjeros, según corresponda, en el plazo que allí se indique. La información relacionada con los giros debe ser enviada de acuerdo con los requerimientos que establezca la ADRES para tal fin.
ARTÍCULO 2.6.4.2.2.1.20. RECURSOS PROVENIENTES DEL COMPONENTE AD VALÓREM DEL IMPUESTO AL CONSUMO DE CIGARRILLOS Y TABACO ELABORADO. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:>
<Inciso modificado por el artículo 7 del Decreto 2497 de 2018. El nuevo texto es el siguiente:> La totalidad del recaudo del componente ad valórem de que trata el artículo 348 de la Ley 1819 de 2016, sobre productos nacionales debe ser girado directamente a la ADRES por la entidad territorial o la entidad financiera autorizada, dentro de los cinco (5) días hábiles siguientes a la última fecha de vencimiento para el pago de la declaración, presentando la información que sea requerida por la ADRES.
Para el caso de los productos extranjeros que se declaran ante el Fondo Cuenta de Impuestos al Consumo de Productos Extranjeros, este girará a la ADRES la totalidad del recaudo del componente ad valórem, dentro de los primeros quince (15) días calendario de cada mes, presentando la información que sea requerida por la ADRES.
ARTÍCULO 2.6.4.2.2.1.21. IVA PROCEDENTE DEL MONOPOLIO RENTÍSTICO DE LICORES DESTILADOS Y DEL IMPUESTO AL CONSUMO DE LICORES, VINOS APERITIVOS Y SIMILARES. <Artículo sustituido por el artículo 9 del Decreto 1355 de 2018. El nuevo texto es el siguiente:> El IVA que grava los licores, vinos aperitivos y similares a que hacen referencia los artículos 32 y 33 de la Ley 1816 de 2016 será transferido a la ADRES para la financiación del aseguramiento a nombre de las entidades territoriales de conformidad con lo establecido en el Decreto número 719 de 2018.
ARTÍCULO 2.6.4.2.2.1.22. RECURSOS, PROVENIENTES DEL IMPUESTO AL CONSUMO DE PRODUCTOS IMPORTADOS, DESTINADOS AL ASEGURAMIENTO EN SALUD. <Artículo sustituido por el artículo 10 del Decreto 1355 de 2018. El nuevo texto es el siguiente:> El Fondo Cuenta que administra la Federación Nacional de Departamentos, deberá girar a la entidad territorial, los recursos del impuesto al consumo de productos extranjeros destinados al aseguramiento en salud que correspondan a periodos anteriores a diciembre de 2017 y a la ADRES girará los recursos que correspondan a operaciones a partir del 1 de enero de 2018.
ARTÍCULO 2.6.4.2.2.1.23. RECURSOS DE LAS ENTIDADES TERRITORIALES, PARA EL ASEGURAMIENTO, PROVENIENTES DEL IMPUESTO AL CONSUMO DE LICORES, VINOS, APERITIVOS Y SIMILARES. <Artículo modificado por el artículo 8 del Decreto 2497 de 2018. El nuevo texto es el siguiente:> Las entidades territoriales, de la renta cedida destinada a salud representada en el 37% del total del recaudo del impuesto al consumo de licores, vinos, aperitivos y similares, deberán destinar para el aseguramiento por lo menos el 50% o el porcentaje que a la entrada en vigencia de la Ley 1438 de 2011 estaba asignado, si este fuera mayor.
Para el caso del Distrito Capital, del recaudo para salud destinará para el aseguramiento por lo menos el 50% o el porcentaje que a la entrada en vigencia de la Ley 1438 de 2011 estaba asignado, si este fuera mayor. Este porcentaje lo deberá informar el Distrito Capital al Departamento de Cundinamarca, antes del 15 de diciembre de cada vigencia, para que éste gire directamente a la ADRES el valor correspondiente.
El valor destinado a la financiación del aseguramiento debe ser girado por la entidad territorial o la entidad financiera autorizada, directamente a la ADRES, dentro de los cinco (5) días hábiles siguientes a la última fecha de vencimiento para el pago de la declaración, presentando la información que sea requerida por la ADRES.
En el caso de productos de origen extranjero, el valor liquidado debe ser girado directamente a la ADRES, dentro de los primeros quince (15) días calendario de cada mes, por el Fondo Cuenta de Impuestos al Consumo de Productos Extranjeros administrado por la Federación Nacional de Departamentos, teniendo en cuenta el porcentaje de los recursos determinado por cada Departamento con destino al aseguramiento de la población, presentando la información que sea requerida por la ADRES.
PARÁGRAFO 1o. La diferencia entre el impuesto pagado al Fondo Cuenta y el total del impuesto al consumo de los productos importados que liquidan y pagan ante la correspondiente entidad territorial, debe ser objeto de aplicación de los porcentajes definidos para el aseguramiento, según lo establecido en el presente artículo. Dichos valores deben ser girados por la entidad territorial o la entidad financiera autorizada, directamente a la ADRES, dentro de los cinco (5) días hábiles siguientes al correspondiente recaudo.
PARÁGRAFO 2o. <Ver Notas del Editor> El IVA sobre licores, vinos, aperitivos y similares a que hacen referencia los artículos 32 y 33 de la Ley 1816 de 2016, será transferido a la ADRES a nombre de las entidades territoriales de conformidad con la reglamentación que expida el Gobierno nacional.
ARTÍCULO 2.6.4.2.2.1.24. RENDIMIENTOS FINANCIEROS DE LAS RENTAS TERRITORIALES. <Artículo modificado por el artículo 6 del Decreto 1355 de 2018. El nuevo texto es el siguiente:> Los rendimientos financieros que pudieran generarse por la administración de las rentas territoriales se destinarán al aseguramiento en salud de la población afiliada al Régimen Subsidiado y se abonarán a los compromisos de cofinanciación de cada entidad territorial.
ARTÍCULO 2.6.4.2.2.1.25. FORMULARIOS PARA LA LIQUIDACIÓN, DECLARACIÓN Y PAGO DE LAS RENTAS PROVENIENTES DEL MONOPOLIO RENTÍSTICO DE LICORES DESTILADOS, ALCOHOL POTABLE CON DESTINO A LA FABRICACIÓN DE LICORES, Y DEL IMPUESTO AL CONSUMO DE LICORES, VINOS APERITIVOS Y SIMILARES. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los formularios para la liquidación, declaración y pago de las rentas provenientes del monopolio rentístico de licores destilados, alcohol potable con destino a la fabricación de licores, y del impuesto al consumo de licores, vinos aperitivos y similares, serán expedidos por la autoridad competente con los ajustes para incluir el valor que debe ser girado a la ADRES.
ARTÍCULO 2.6.4.2.2.1.26. EXCEDENTES PROVENIENTES DE LOTTO EN LÍNEA. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los recursos excedentes del Lotto en línea, del Sector Salud del Fondo Nacional de Pensiones de Entidades Territoriales (Fonpet), que de conformidad con los artículos 2.7.9.1.1.3, 2.7.9.1.1.4., y 2.7.9.1.1.5 del Decreto 1068 de 2015, Único Reglamentario del Sector Hacienda, se destinan al aseguramiento en salud, serán girados por el Ministerio de Hacienda y Crédito Público directamente a la ADRES.
ARTÍCULO 2.6.4.2.2.1.27. DESAHORRO FONPET DE RECURSOS EXCEDENTES DIFERENTES A LOS DE LOTTO EN LÍNEA. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los recursos excedentes de desahorro del Fondo Nacional de Pensiones de las Entidades Territoriales (Fonpet), diferentes a los de Lotto en Línea, cuando la entidad territorial no presente obligaciones pensiónales pendientes por concepto del pasivo pensional con el sector salud o cuando estén plenamente financiadas, se destinarán exclusivamente al financiamiento del régimen subsidiado, de acuerdo con lo establecido en el artículo 147 de la Ley 1753 de 2015, en el artículo 2.12.3.8.3.6 del Decreto 1068 de 2015, Único Reglamentario del Sector Hacienda y las demás normas que lo modifiquen, adicionen o sustituyan. Una vez realizado el proceso respectivo el Ministerio de Hacienda y Crédito Público los girará directamente a la ADRES.
ARTÍCULO 2.6.4.2.2.1.28. RECURSOS PROPIOS DEL ORDEN TERRITORIAL. <Artículo modificado por el artículo 9 del Decreto 2497 de 2018. El nuevo texto es el siguiente:> Recursos propios del orden territorial. Los recursos propios de orden territorial, correspondientes a recursos corrientes y de capital que hacen parte del esfuerzo propio territorial que las entidades territoriales destinan a la cofínanciación del régimen subsidiado, deberán ser girados a la ADRES a más tardar el último día hábil de cada mes para efectos de financiar el giro oportuno de la Liquidación Mensual de Afiliados (LMA) del siguiente mes. De la misma manera podrán hacer parte de estos recursos los correspondientes a la estampilla pro-cultura que no se inviertan en otros componentes de la seguridad social.
La entidad territorial deberá informar, en los términos y condiciones que defina el Ministerio de Salud y Protección Social, la fuente de recursos diferentes a las señaladas en la ley para el aseguramiento, con las cuales complementa su aporte para la cofinanciación del régimen subsidiado. El no reporte de la información requerida, acarreará para las entidades territoriales, las sanciones de las entidades de control competentes.
ARTÍCULO 2.6.4.2.2.1.29. INFORME DE INCUMPLIMIENTO. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La entidad territorial o la ADRES, según corresponda, deberá informar a la Superintendencia Nacional de Salud y a los demás órganos de control, sobre el incumplimiento de lo previsto en la presente sección.
ARTÍCULO 2.6.4.2.2.1.30. PRESENTACIÓN DE DECLARACIONES DE RENTAS TERRITORIALES CON DESTINO A SALUD ANTE ENTIDADES DESCENTRALIZADAS. <Artículo adicionado por el artículo 11 del Decreto 1355 de 2018. El nuevo texto es el siguiente:> La liquidación, declaración, pago y retención cuando proceda, de los recursos de las rentas territoriales de que trata la presente subsección, se deberán presentar en la Secretaría de Hacienda Departamental o Distrital o en la entidad descentralizada de salud, si así lo establece la normatividad o procedimientos definidos por la respectiva entidad territorial.
MANEJO PRESUPUESTAL Y CONTABLE DE LOS RECURSOS DE PROPIEDAD DE LAS ENTIDADES TERRITORIALES, QUE ADMINISTRA LA ADRES CON DESTINO A LA FINANCIACIÓN DEL ASEGURAMIENTO.
ARTÍCULO 2.6.4.2.2.2.1. PRESUPUESTACIÓN DE LOS RECURSOS QUE FINANCIAN Y COFINANCIAN EL ASEGURAMIENTO. <Artículo modificado por el artículo 8 del Decreto 1355 de 2018. El nuevo texto es el siguiente:> La presupuestación de los recursos que financian y cofinancian el Régimen Subsidiado la deben realizar las entidades territoriales en el respectivo fondo de salud, con fundamento en el plan financiero territorial de salud, sin perjuicio de los ajustes que deban realizarse en cada vigencia fiscal, con base en el recaudo real de las rentas que financian y cofinancian el régimen subsidiado.
PARÁGRAFO. <Parágrafo adicionado por el artículo 10 del Decreto 2497 de 2018. El nuevo texto es el siguiente:> La presupuestación se efectuará conforme lo establecido en el artículo 2.3.2.2.2. del Capítulo 2, Título 2, Parte 3, del Libro 2 del presente decreto, o la norma que lo modifique o sustituya.
ARTÍCULO 2.6.4.2.2.2.2. REGISTRO EN LA ENTIDAD TERRITORIAL DE LA EJECUCIÓN PRESUPUESTAL DE LOS RECURSOS DESTINADOS AL ASEGURAMIENTO. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los recursos recaudados por la ADRES de propiedad de las entidades territoriales destinados al aseguramiento, serán informados mensualmente para su registro sin situación de fondos. La entidad territorial debe adelantar la gestión de verificación y realizar las acciones respectivas para determinar que las transferencias realizadas por los responsables fueron efectuadas conforme a las normas.
La ejecución presupuestal de los recursos destinados al aseguramiento de la población afiliada al Régimen Subsidiado la deben realizar las entidades territoriales de acuerdo con los siguientes lineamientos:
1. Registro del Compromiso: En los primeros quince (15) días hábiles del mes de enero de cada año, las entidades territoriales emitirán un acto administrativo mediante el cual registrarán el compromiso presupuestal del total de los recursos del régimen subsidiado en su jurisdicción, para la vigencia fiscal del respectivo año, soportado en la información de la base de datos de afiliados y el monto de recursos incorporados en su presupuesto.
El acto administrativo establecerá como mínimo:
a) El costo del aseguramiento de la población afiliada al Régimen Subsidiado y los potenciales beneficiarios de subsidios en salud.
b) El total de los recursos que financian y cofinancian el Régimen Subsidiado discriminados por fuente.
2. Registro de la obligación y el pago: Las entidades territoriales registrarán la ejecución de la obligación y el pago, sin situación de fondos, con base en la información de la Liquidación Mensual de Afiliados (LMA) que publica la ADRES en los términos establecidos en el artículo 2.6.4.3.2.5., del presente decreto.
El manejo contable deberá ser realizado por la entidad territorial de acuerdo con lo señalado por la Contaduría General de la Nación.
ARTÍCULO 2.6.4.2.2.2.3. EXCEDENTES DE RENTAS CEDIDAS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los excedentes de rentas cedidas que se determinen al cierre de cada vigencia fiscal, con respecto al valor anual ajustado de conformidad con el artículo 2.6.4.2.2.2.1 del presente decreto, los podrán utilizar las entidades territoriales de acuerdo con lo establecido en el artículo 4o de la Ley 1797 de 2016.
La utilización de los excedentes estará sujeta a la presentación de los reportes de información sobre el recaudo de las rentas territoriales en los términos y condiciones que determine el Ministro de Salud y Protección Social y al giro oportuno de los recursos a la ADRES en los términos del presente decreto. El Ministerio y la ADRES deberán informar a la entidad territorial sobre el cumplimiento de lo aquí previsto, previo a la utilización de los excedentes.
DESTINACIÓN DE LOS RECURSOS ADMINISTRADOS POR LA ADRES.
RÉGIMEN CONTRIBUTIVO.
PROCESO DE COMPENSACIÓN.
ARTÍCULO 2.6.4.3.1.1.1. PROCESO DE COMPENSACIÓN. <Artículo modificado por el artículo 7 del Decreto 1437 de 2021. El nuevo texto es el siguiente:> Se entiende por compensación el proceso mediante el cual la Adres determina y reconoce la Unidad de Pago por Capitación (UPC), los recursos para el pago de las incapacidades originadas por enfermedad general de los afiliados cotizan tes y los recursos para financiar las actividades de promoción de la salud y de prevención de la enfermedad, de los afiliados al Régimen Contributivo conforme con lo definido por el Ministerio de Salud y Protección Social, por cada período al que pertenece el pago de la cotización recaudada y conciliada entre el mecanismo de recaudo y la base de datos de afiliación al Sistema General de Seguridad Social en Salud.
El resultado de la compensación será el monto liquidado y reconocido a cada EPS o EOC.
ARTÍCULO 2.6.4.3.1.1.2. LIQUIDACIÓN, RECONOCIMIENTO Y PAGO EN EL PROCESO DE COMPENSACIÓN. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES elaborará la liquidación y reconocimiento de los recursos derivados del proceso de compensación a cada EPS y EOC, según la información de los afiliados que estas registren en la base de datos de afiliados, la información adicional que remitan estas entidades a la ADRES, la información de recaudo de las cuentas maestras, la registrada en la Planilla Integrada de Liquidación de Aportes (PILA), y las demás bases de datos disponibles que resulten pertinentes para salvaguardar los recursos del SGSSS.
PARÁGRAFO 1. Se descontará del resultado del proceso de compensación, los valores correspondientes a las operaciones financieras realizadas en el marco del artículo 41 del Decreto-ley 4107 de 2011, la Ley 1608 de 2013 y demás normas que las reglamenten, modifiquen o sustituyan, los que resulten de aplicar el reintegro de recursos apropiados o reconocidos sin justa causa, los descuentos a favor de la cuenta de alto costo en los casos de incumplimiento en el giro de los recursos y los demás que se definan en la normatividad.
PARÁGRAFO 2. La imposibilidad de compensar las cotizaciones por la deficiencia en la actualización de la base de datos de afiliados, problemas con el recaudo o cualquier otra causal, en ningún caso conllevará a la negación de la prestación de servicios de salud por parte de las EPS o EOC.
ARTÍCULO 2.6.4.3.1.1.3. FINANCIACIÓN DE LAS ACTIVIDADES DE EDUCACIÓN, INFORMACIÓN Y FOMENTO DE LA SALUD Y DE PREVENCIÓN SECUNDARIA Y TERCIARIA DE LA ENFERMEDAD. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> En el proceso de compensación, la ADRES, para cada período, reconocerá a las EPS y EOC, un valor per cápita, definido por el Ministerio de Salud y Protección Social, para la financiación de actividades de educación, información y fomento de la salud y de prevención secundaria y terciaria de la enfermedad.
Las EPS y EOC presentarán al Ministerio de Salud y Protección Social la información correspondiente a la ejecución de estos recursos.
ARTÍCULO 2.6.4.3.1.1.4. EJECUCIÓN DEL PROCESO DE COMPENSACIÓN Y ENTREGA DE RESULTADOS. <Artículo modificado por el artículo 8 del Decreto 1437 de 2021. El nuevo texto es el siguiente:> El proceso de compensación lo ejecutará la Adres el segundo día hábil de cada semana del mes, con la información disponible de las cotizaciones recaudadas al último día hábil de la semana anterior, independientemente del período de cotización al que correspondan los aportes, así como con la información registrada en las bases de datos de afiliados. La Adres publicará, a más tardar en el mes de diciembre de cada año, el calendario de las fechas de los procesos de compensación de la vigencia fiscal siguiente.
La información de los resultados del proceso de compensación será publicada por la Adres en medios electrónicos en el transcurso del día hábil siguiente al que ejecuta el proceso. Esta información contendrá entre otros: los registros aprobados y no aprobados por período compensado, los recursos liquidados y reconocidos por afiliado, los valores liquidados y a reconocer a cada EPS y demás EOC, los descuentos aplicados, los recursos objeto de giro a cada EPS y demás EOC y de giro directo a las IPS y a los proveedores de tecnologías y servicios en salud, según corresponda, y el consolidado del resultado del proceso.
La Adres realizará el giro de los recursos al cual tenga derecho cada EPS o EOC, de acuerdo con el resultado del proceso de compensación.
ARTÍCULO 2.6.4.3.1.1.5. AJUSTE DE INFORMACIÓN DE REGISTROS NO COMPENSADOS Y TRANSFERENCIAS DE RECURSOS ENTRE EPS (EOC). <Artículo modificado por el artículo 9 del Decreto 1437 de 2021. El nuevo texto es el siguiente:> Con el fin de compensar los registros no compensados por inconsistencias en la información registrada en la PILA o en las bases de datos de afiliados, las EPS y demás EOC realizarán las acciones para corregir y reportar las novedades de la información de acuerdo con los procedimientos establecidos para el efecto.
De encontrarse inconsistencias en el valor de los aportes recaudados en la cuenta bancaria maestra de recaudo contra la información reportada por la PILA, los operadores de información y los operadores financieros, a través de los mecanismos disponibles, realizarán las acciones necesarias, de acuerdo con el procedimiento establecido por la Adres, para ajustar la información que deberá reflejarse en la PILA y en la cuenta bancaria maestra de recaudo.
En el evento en que la cotización se recaude con un código diferente al de la EPS o EOC al que pertenece el afiliado, las EPS y EOC o la Adres, realizarán la gestión para corregir el código, de acuerdo con los términos y condiciones previstas en el procedimiento establecido por la Adres.
ARTÍCULO 2.6.4.3.1.1.6. PROCESO DE CORRECCIÓN DE REGISTROS COMPENSADOS. <Artículo modificado por el artículo 10 del Decreto 1437 de 2021. El nuevo texto es el siguiente:> Las correcciones de los registros compensados serán presentadas por las EPS y, las demás EOC, el último día hábil de la segunda semana de cada mes y la Adres efectuará la validación y entrega de resultados en los cinco (5) días hábiles siguientes a la fecha de presentación. Las correcciones que cumplan con los términos y condiciones previstas en el procedimiento establecido por la Adres, se registrarán en las bases de datos del proceso de compensación; de lo contrario, la Adres informará las causales de no aprobación de los registros a las EPS y EOC.
Cuando las correcciones de los registros compensados generen un saldo a favor de la Adres, se descontará en el resultado del siguiente proceso de compensación, de no realizarse por insuficiencia de recursos de las EPS y EOC, la Adres adelantará la gestión de cobro de acuerdo con los mecanismos previstos en la normativa vigente. Si de las correcciones de los registros compensados se genera un saldo a favor de la EPS y EOC, la Adres efectuará el reconocimiento y giro.
Cuando los resultados del proceso de corrección de registros aprobados impliquen la devolución de recursos al aportante, las EPS y EOC, una vez reciban los resultados y los recursos por la Adres, girarán los recursos al aportante en los tres días hábiles siguientes.
En todo caso, las EPS y EOC tendrán un plazo máximo de seis (6) meses a partir de la fecha de compensación de cada registro para solicitar su corrección.
PARÁGRAFO. No habrá declaración de corrección a registros aprobados en virtud del Decreto 2280 de 2004 conforme con lo previsto en el artículo 16 de la Ley 1797 de 2016. Los ajustes que efectúe el aportante a períodos en vigencia del mencionado decreto serán registrados por la EPS y EOC en su sistema de información y las cotizaciones recaudadas se girarán a la Adres, en el marco del proceso de compensación de que trata el presente Capítulo.
ARTÍCULO 2.6.4.3.1.1.7. CERTIFICACIÓN DE LOS PROCESOS DE COMPENSACIÓN. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> El último día hábil de la cuarta semana de cada mes, el revisor fiscal de cada EPS y EOC o quien haga sus veces, cuando las mismas no estén obligadas a tener revisor fiscal, presentarán ante la ADRES la certificación relacionada con cada uno de los procesos de compensación realizados en el mes anterior. La certificación de los procesos de compensación deberá indicar y contener lo siguiente:
1. El registro de información en la base de datos de afiliados y en la remisión de información que soportó la compensación del mes anterior al que se certifica y que observó la normativa vigente para el efecto.
2. La afirmación que la información en ella contenida corresponde a la realidad de acuerdo con los registros, archivos y soportes, en poder de la entidad.
3. Que la EPS y la EOC efectuó los recaudos de cotizaciones únicamente en la cuenta maestra de recaudo registrada para el efecto.
4. El total de afiliados activos correspondientes al mes por el que se presenta la certificación.
5. El total de afiliados con acuerdos de pago vigentes correspondientes al mes por el que se presenta la certificación.
6. Que la EPS y la EOC garantizó la prestación de los servicios de salud a los afiliados con cotizaciones en mora y que hayan sido compensados en el mes anterior al que se presenta la certificación.
7. El total de registros aprobados en los procesos de compensación.
8. El total de recursos reintegrados a los aportantes y el número de aportantes a quienes se les reintegró dichos aportes en el mes inmediatamente anterior.
9. Que los valores reclamados por licencias de maternidad y paternidad y devolución de aportes corresponden a la liquidación efectuada por la EPS y la EOC, conforme a las normas legales vigentes.
10. El número de licencias de maternidad y paternidad tramitadas y reconocidas en el mes inmediatamente anterior.
PARÁGRAFO 1. La no presentación de la certificación de los procesos de compensación, se deberá informar el primer día hábil del mes siguiente, a la Superintendencia Nacional de Salud para que se adelanten las actuaciones administrativas correspondientes.
PARÁGRAFO 2. En el evento de presentarse alguna inconsistencia o incumplimiento de las disposiciones que rigen el proceso de compensación por parte de las EPS o EOC, el revisor fiscal o quien haga sus veces, en las EPS o EOC que no están obligadas a tener Revisor Fiscal, deberá informar dicha circunstancia a la Superintendencia Nacional de Salud y demás autoridades a que hubiere lugar.
ARTÍCULO 2.6.4.3.1.1.8. DEVOLUCIÓN DE COTIZACIONES NO COMPENSADAS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Cuando los aportantes soliciten a las EPS y EOC la devolución de pagos erróneamente efectuados, estas entidades deberán determinar la procedencia de la misma, dentro de los diez (10) días hábiles siguientes a la radicación de la solicitud del aportante.
De ser procedente, la solicitud detallada de devolución de cotizaciones la debe presentar la EPS o EOC a la ADRES el último día hábil de la primera semana del mes. La ADRES efectuará la validación y entrega de resultados y recursos dentro de los cinco (5) días hábiles siguientes a la fecha de presentación.
Las EPS y EOC una vez recibidos los resultados y los recursos del procesamiento de la información por parte de la ADRES, deberán girar los recursos al aportante en el transcurso del día hábil siguiente.
PARÁGRAFO 1. Los aportantes solo podrán solicitar ante la EPS y EOC la devolución de cotizaciones pagadas erróneamente dentro de los doce (12) meses siguientes a la fecha de pago.
PARÁGRAFO 2. La ADRES efectuará la devolución de aportes al prepensionado por el periodo cotizado, en los términos del artículo 2.1.8.4 del presente decreto.
ARTÍCULO 2.6.4.3.1.1.9. CUENTA MAESTRA DE PAGOS DE LAS EPS Y EOC. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los pagos que realicen las EPS y EOC con cargo a los recursos que reconoce la ADRES deberán ser reportados a la ADRES por parte de las entidades financieras antes del día diez (10) hábil del mes siguiente. Para el efecto, las EPS y EOC tendrán una (1) cuenta maestra de pagos que genere la información en la estructura de datos definida por la ADRES. Estas transacciones deberán realizarse través de mecanismos electrónicos. De igual manera las EPS que operen el Régimen Subsidiado de Salud deberán contar con la cuenta maestra de pagos según lo dispuesto en este artículo.
Las EPS y las EOC continuarán con las cuentas maestras registradas ante el Fosyga, a las cuales la ADRES autorizará las transferencias, resultado del proceso integral de compensación y las demás a que hace referencia el presente decreto.
La ADRES remitirá mensualmente al Ministerio de Salud y Protección Social y a la Superintendencia Nacional de Salud, el reporte presentado por las entidades financieras para lo de su competencia.
PARÁGRAFO. Las EPS y EOC públicas podrán administrar los recursos girados a la cuenta maestra de pagos a través del Sistema de Cuenta Única Nacional (SCUN). En estos casos las EPS y EOC deberán reportar a la ADRES la información de que trata el presente artículo.
RECONOCIMIENTO DE RENDIMIENTOS FINANCIEROS SOBRE COTIZACIONES DEL RÉGIMEN CONTRIBUTIVO.
ARTÍCULO 2.6.4.3.1.2.1. APROPIACIÓN DE RENDIMIENTOS FINANCIEROS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social definirá anualmente el porcentaje de apropiación sobre los rendimientos financieros generados por las cotizaciones recaudadas por las EPS y EOC, para financiar las siguientes actividades: gestión de cobro de cotizaciones, manejo de la información sobre el pago de aportes y servicios financieros asociados al recaudo.
La apropiación de los rendimientos financieros se autorizará una vez la EPS y EOC entregue a la ADRES el último día hábil de cada mes, la información sobre los conceptos financiados con cargo a los recursos de que trata el presente artículo.
GIRO DIRECTO EN EL RÉGIMEN CONTRIBUTIVO.
ARTÍCULO 2.6.4.3.1.3.1. OBJETO Y CAMPO DE APLICACIÓN. <Artículo sustituido por el artículo 1 del Decreto 489 de 2024. El nuevo texto es el siguiente:> La presente subsección tiene por objeto definir los porcentajes y condiciones para el giro directo de los recursos que se reconocen a las Entidades Promotoras de Salud (EPS) del Régimen Contributivo y Entidades Obligadas a Compensar (EOC), por concepto de Unidad de Pago por Capitación (UPC).
Aplica a las EPS del régimen contributivo, entidades obligadas a compensar, a las instituciones y entidades que presten servicios de salud y provean tecnologías en salud, a la Superintendencia Nacional de Salud y a la Administradora de Recursos del Sistema General de Seguridad Social en Salud (ADRES). Así mismo, se aplicará a las Entidades Promotoras de Salud EPS del régimen subsidiado frente a los recursos que perciban por los afiliados del régimen contributivo cuando proceda la medida.
Igualmente aplica a las EPS que voluntariamente se quieran acoger al mecanismo de giro directo.
PARÁGRAFO. Las disposiciones contenidas en la presente subsección no aplican a las EPS adaptadas del Estado y aquellas que en su desempeño financiero cumplan con el patrimonio adecuado de conformidad con lo establecido en el parágrafo 1 del artículo 150 de la Ley 2294 de 2023.
ARTÍCULO 2.6.4.3.1.3.2. PROCEDENCIA DE LA MEDIDA DE GIRO DIRECTO. <Artículo sustituido por el artículo 1 del Decreto 489 de 2024. El nuevo texto es el siguiente:> La medida de giro directo de los recursos provenientes de la Unidad de Pago por Capitación (UPC), de que trata el artículo 2.6.4.3.1.3.1, que se determina y reconoce a las Entidades Promotoras de Salud y Entidades Obligadas a Compensar, procede en los siguientes eventos:
1. Cuando las Entidades Promotoras de Salud y Entidades Obligadas a Compensar no cumplan con el indicador de patrimonio adecuado.
2. Cuando las Entidades Promotoras de Salud y Entidades Obligadas a Compensar se encuentren en medida de vigilancia especial, intervención o liquidación por parte de la Superintendencia Nacional de Salud, en concordancia con lo establecido en el artículo 10 de la Ley 1608 de 2013.
3. Cuando las Entidades Promotoras de Salud y Entidades Obligadas a Compensar quieran acogerse de manera voluntaria al mecanismo de giro directo.
ARTÍCULO 2.6.4.3.1.3.3. REQUISITOS PREVIOS PARA LA APLICACIÓN DE LA MEDIDA DE GIRO DIRECTO. <Artículo adicionado por el artículo 1 del Decreto 489 de 2024. El nuevo texto es el siguiente:> Para la aplicación de la medida de giro directo de los recursos de que trata la presente Subsección, la Superintendencia Nacional de Salud publicará mensualmente en su página web la relación de las Entidades Promotoras de Salud (EPS) y Entidades Obligadas a Compensar que incumplen con el patrimonio adecuado conforme a la normativa vigente.
En el caso de las Entidades Promotoras de Salud (EPS) y Entidades Obligadas a Compensar en medida de vigilancia especial, o en intervención para administrar o liquidar, la Superintendencia Nacional de Salud informará a la ADRES aquellas entidades que se encuentren incursas en las citadas medidas. Esta información se actualizará inmediatamente se presente alguna novedad respecto de estas.
PARÁGRAFO. La ADRES establecerá las validaciones previas al giro y las condiciones técnicas y operativas para la realización de este.
ARTÍCULO 2.6.4.3.1.3.4. OBLIGACIONES DE LAS ENTIDADES PROMOTORAS DE SALUD Y ENTIDADES OBLIGADAS A COMPENSAR OBJETO DE LA MEDIDA DE GIRO DIRECTO. <Artículo adicionado por el artículo 1 del Decreto 489 de 2024. El nuevo texto es el siguiente:> Las Entidades Promotoras de Salud (EPS) y las Entidades Obligadas a Compensar (EOC), a quienes aplica la presente Subsección, que sean objeto de la medida de giro directo, serán responsables de la exactitud, calidad y oportunidad de la información que reporten a la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES) para la ordenación del giro a los prestadores de servicios de salud y proveedores de tecnologías y, en consecuencia, serán responsables de los errores que se generen por las inconsistencias.
Los giros que realice la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES) en virtud de la medida de giro directo, no modifican las obligaciones contractuales que vinculan a las Instituciones Prestadoras de Servicios de Salud y/o a los proveedores de tecnologías en salud con las Entidades Promotoras de Salud o las Entidades Obligadas a Compensar. El giro directo tampoco exonera a las Entidades Promotoras de Salud del pago de sus obligaciones a la red de prestadores y a los proveedores de tecnologías en salud por los montos no cubiertos mediante el giro directo realizado por la ADRES, ni exime a los prestadores de servicios de salud de sus obligaciones contractuales.
PARÁGRAFO. No reportar la precitada información con exactitud, calidad, oportunidad, pertinencia, fluidez y transparencia dará lugar a que la Superintendencia Nacional de Salud proceda de conformidad con lo establecido en el numeral 11 del artículo 130 de la Ley 1438 de 2011, modificado por el artículo 3o de la Ley 1949 de 2019 y a lo establecido en el Decreto número 1080 de 2021, teniendo en consideración que dicha Superintendencia tiene a su cargo el Sistema de Inspección, Vigilancia y Control del Sistema General de Seguridad Social en Salud, de conformidad con lo establecido en el artículo 36 de la Ley 1122 de 2007 y artículos siguientes.
ARTÍCULO 2.6.4.3.1.3.5. PORCENTAJES DE LOS VALORES RECONOCIDOS POR CONCEPTO DE LAS UPC OBJETO DEL GIRO DIRECTO. <Artículo adicionado por el artículo 1 del Decreto 489 de 2024. El nuevo texto es el siguiente:> Del monto determinado y reconocido en los procesos de compensación por concepto de Unidad de Pago por Capitación (UPC) de los afiliados al Régimen Contributivo, la ADRES efectuará el giro directo, en nombre de las EPS y las Entidades Obligadas a Compensar, a las Instituciones Prestadoras de Servicios de Salud y a los proveedores de tecnologías en salud, los valores que, de acuerdo con los porcentajes y las bases de cálculo, se señalan a continuación:
1. Cuando se incumpla la normativa vigente de patrimonio adecuado, el porcentaje será como mínimo el ochenta por ciento (80%) del valor de la UPC correspondientes al respectivo proceso de compensación.
2. Cuando la entidad se encuentre en medida de vigilancia especial, intervención administrativa o en liquidación, el porcentaje será como mínimo el ochenta por ciento (80%) de las Unidades de Pago por Capitación reconocidas, previa deducción de los valores correspondientes a los descuentos que se deban aplicar en cada proceso, de conformidad con el artículo 10 de la Ley 1608 de 2013.
3. En caso de giro directo por manifestación voluntaria, el porcentaje será como mínimo el ochenta por ciento (80%) del valor de la UPC reconocida.
PARÁGRAFO. La EPS que sea objeto de la medida de vigilancia especial o se encuentren en intervención para administrar o toma de posesión para liquidar, podrán autorizar el giro directo por un valor superior al porcentaje definido para el resultado del proceso de compensación.
ARTÍCULO 2.6.4.3.1.3.6. APLICACIÓN DEL GIRO DIRECTO POR LA ADMINISTRADORA DE RECURSOS DEL SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD(ADRES). <Artículo adicionado por el artículo 1 del Decreto 489 de 2024. El nuevo texto es el siguiente:> En la aplicación del giro directo de los recursos de que trata la presente subsección, la ADRES deberá observar las siguientes reglas:
1. Con base en la información de la Superintendencia Nacional de Salud y reporte de las EPS y EOC, la ADRES procederá a aplicar la medida de giro directo a partir del proceso de compensación siguiente a la ocurrencia del evento o del suministro de la información.
2. Realizar el registro y control de los montos girados directamente a las Instituciones Prestadoras de Servicios de Salud y proveedores de tecnologías en salud, de tal forma que garantice su identificación y trazabilidad.
ARTÍCULO 2.6.4.3.1.3.7. CONTROL Y SEGUIMIENTO PARA EL GIRO DIRECTO. <Artículo adicionado por el artículo 1 del Decreto 489 de 2024. El nuevo texto es el siguiente:> La ADRES determinará las condiciones técnicas y operativas para la implementación, aplicación, control y seguimiento del giro directo de los recursos que se reconocen a las Entidades Promotoras de Salud (EPS) del Régimen Contributivo, por concepto de Unidad de Pago por Capitación (UPC).
PARÁGRAFO. El Ministerio de Salud y Protección Social y la ADRES establecerán el instrumento para el seguimiento técnico, operativo y financiero del giro de los recursos, así como su oportunidad, programación, destinación y ejecución por parte de las EPS y EOC, las Instituciones Prestadoras de Servicios de Salud y proveedores de tecnologías en salud, en el marco de los sistemas de información existentes, de manera que se garantice la publicidad y el acceso a la información a la ciudadanía en general.
RÉGIMEN SUBSIDIADO.
ARTÍCULO 2.6.4.3.2.1. FINANCIACIÓN DE LA UPC DEL RÉGIMEN SUBSIDIADO. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES, conforme a los montos de las diferentes fuentes de financiación determinados por el Ministerio de Salud y Protección Social, realizará la Liquidación Mensual de Afiliados (LMA), su reconocimiento y pago.
ARTÍCULO 2.6.4.3.2.2. LIQUIDACIÓN MENSUAL DE AFILIADOS (LMA). <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La LMA es el instrumento jurídico y técnico mediante el cual la ADRES reconoce mensualmente en forma proporcional la UPC-S por los afiliados al régimen subsidiado a cada entidad territorial y EPS, con base en la identificación y novedades de los beneficiarios del régimen que deben realizar las entidades territoriales conforme a las competencias legales, las fuentes de financiación y el valor de la UPC-S que determina el Ministerio de Salud y Protección Social.
La ADRES realizará el proceso de reconocimiento de la Unidad de Pago por Capitación- UPC de los afiliados al régimen subsidiado con base en los siguientes insumos:
1. La información del número de afiliados activos y las novedades sobre el estado de afiliación en las bases de datos reportadas por las EPS, de acuerdo con los parámetros que establece el Ministerio de Salud y Protección Social, debe ser validada por las entidades territoriales como responsables de la misma y de la omisión, inexactitud o reporte inoportuno de la información.
2. Los montos aplicables por entidad territorial teniendo en cuenta las diferentes fuentes que concurren en la financiación del régimen subsidiado establecidas de manera conjunta por el Ministerio de Salud y Protección Social con la entidad territorial.
3. El valor de la UPC-S definida por el Ministerio de Salud y Protección Social para los afiliados al régimen subsidiado.
La Liquidación Mensual de Afiliados (LMA) determina el número de afiliados por los que se liquida la Unidad de Pago por Capitación (UPC), el detalle de las restituciones a realizar por aplicación de las novedades registradas en la base de datos de afiliados, los demás descuentos o deducciones a que haya lugar y el monto a girar a cada EPS a nombre de cada entidad territorial por las diferentes fuentes de financiación.
Sin perjuicio de la responsabilidad de las EPS y de las entidades territoriales, la ADRES implementará validaciones de información para la LMA, con otras bases de datos a efectos de salvaguardar el procedimiento de reconocimiento y pago de los recursos del aseguramiento.
Con base en el resultado de la LMA, la ADRES efectuará el giro directo a las EPS, a las Instituciones Prestadoras de Servicio de Salud (IPS), y a los proveedores de servicios y tecnologías en salud incluidas en el plan de beneficios, conforme a la autorización de las EPS.
En el evento en que el recaudo de las rentas territoriales no se haya logrado en los montos requeridos para el giro del resultado de la Liquidación Mensual de Afiliados (LMA), los giros se podrán realizar parcialmente.
PARÁGRAFO 1. Las novedades del estado de afiliación deberán ser reportadas a la ADRES por las EPS y las entidades territoriales a más tardar dentro de los dos (2) meses siguientes contados a partir del primer día del mes calendario en que esta se produce. Si la novedad se reporta con posterioridad a dicho término, el reconocimiento de la UPC se efectuará a partir de la fecha del reporte de la novedad.
PARÁGRAFO 2. En caso de incumplimiento en el giro de los recursos a la Cuenta de Alto Costo por parte de las EPS, el mecanismo de administración de la cuenta informará a la ADRES los montos a descontar por cada EPS, los cuales se aplicarán en la LMA del mes siguiente.
PARÁGRAFO 3. Al resultado del proceso de Liquidación Mensual de Afiliados (LMA) se podrán descontar los valores correspondientes a las operaciones financieras realizadas en el marco del artículo 41 del Decreto-ley 4107 de 2011, la Ley 1608 de 2013 y demás normas que las reglamenten, modifiquen adicionan o sustituyan, las que resulten de aplicar el reintegro de recursos apropiados o reconocidos sin justa causa conforme a lo definido en las disposiciones generales del presente decreto, los descuentos a favor de la cuenta de alto costo, en los casos de incumplimiento y los demás que se definan en la normatividad.
ARTÍCULO 2.6.4.3.2.3. INFORMACIÓN PARA EL GIRO DIRECTO A LAS IPS Y PROVEEDORES DE SERVICIOS Y TECNOLOGÍAS INCLUIDAS EN EL PLAN DE BENEFICIOS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES, con base en las validaciones realizadas, dispondrá en la página web, el décimo (10) día hábil de cada mes, el listado de IPS y proveedores registradas para el giro de la LMA del siguiente mes.
La EPS con referencia a la información publicada por la ADRES, reportará a más tardar el décimo quinto (15) día hábil de cada mes, la información de los montos a girar a las IPS y proveedores, en la plataforma y conforme a los anexos técnicos dispuestos para el efecto por el Ministerio de Salud y Protección Social o por la ADRES, una vez los haya implementado. En cualquiera de los dos casos la ADRES validará y consolidará la información reportada.
PARÁGRAFO. Las IPS y proveedores podrán realizar ante la ADRES el procedimiento de registro de cuentas bancarias para el giro directo, en los términos que esta defina.
ARTÍCULO 2.6.4.3.2.4. GIRO DE LA UNIDAD DE PAGO POR CAPITACIÓN (UPC) DEL RÉGIMEN SUBSIDIADO. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES, con base en el resultado de la LMA y descontando los montos a que haya lugar, girará los recursos dentro de los primeros cinco (5) días hábiles del mes al que corresponda la LMA, a nombre de las entidades territoriales o EPS según el caso, así:
1. Giro directo a prestadores y proveedores de servicios y tecnologías en salud a nombre de las EPS, de acuerdo con las siguientes reglas:
a) La suma de los giros a las IPS y proveedores de servicios y tecnologías en salud, incluido el pago por la modalidad de capitación, no podrá exceder el monto que le corresponda a la EPS, de conformidad con la LMA de la respectiva entidad territorial;
b) Los giros a prestadores y proveedores de servicios y tecnologías en salud corresponderán al valor autorizado por las EPS, sin que se realicen fraccionamientos;
c) En caso de que el monto autorizado por la EPS supere el valor que le corresponda, según la LMA, la ADRES efectuará el giro en primer lugar a la IPS con quien la EPS haya celebrado acuerdo de voluntades bajo la modalidad de pago por capitación, en orden decreciente en función de su valor y luego, a las demás modalidades de pago en este mismo orden;
d) Si en aplicación de la regla anterior, se establece que existen dos o más IPS, cuyo monto reportado sea exactamente igual, el giro a las IPS se realizará en el orden reportado en el anexo técnico enviado por la EPS;
e) Cuando no sea posible efectuar el giro a la IPS o al proveedor por rechazo en la transferencia electrónica, que impida su reprogramación, la ADRES girará a la EPS correspondiente;
f) El monto reportado por las EPS en los términos del artículo anterior, debe ser el resultado de la ejecución y forma de pago pactada en los acuerdos de voluntades, por lo que en ningún caso la ADRES efectuará compensaciones, ajustes o descuentos derivados de los acuerdos a que lleguen las partes.
2. Giro directo a las cuentas maestras de las EPS, dentro del mismo plazo.
PARÁGRAFO 1. Sin perjuicio de las acciones disciplinarias, fiscales y penales a que haya lugar, cuando la entidad territorial no gire a la ADRES en la debida oportunidad los recursos de origen territorial que le corresponde para la financiación de la LMA, la ADRES girará el valor de la UPC-S hasta el valor de los recursos disponibles, caso en el cual la entidad territorial será responsable del pago restante de la UPC-S. En este caso, la entidad territorial tendrá la obligación de informar a la ADRES sobre el valor total recaudado y será la responsable de girar el valor de la UPC-S a su cargo y girar a la ADRES los recursos recaudados que excedan el costo asumido de la UPC-S.
PARÁGRAFO 2. El giro que realiza la ADRES, no modifica las obligaciones contractuales entre EPS e IPS o proveedores de servicios y tecnologías, ni exonera a las primeras del pago de sus obligaciones con las segundas por los montos no cubiertos mediante el giro de que trata el presente artículo. Este giro tampoco exime a las IPS de sus obligaciones contractuales y en particular, de las relacionadas con la facturación y reporte de información respecto del Registro Individual de Prestación de Servicios de Salud (RIPS).
PARÁGRAFO 3. La ADRES, para el giro por cuenta de las EPS del régimen subsidiado que se encuentren en medida de vigilancia especial, intervención o liquidación, debe tener en cuenta lo establecido en el artículo 10 de la Ley 1608 de 2013 o la norma que la modifique o sustituya.
ARTÍCULO 2.6.4.3.2.5. PUBLICACIÓN DE LA INFORMACIÓN SOBRE GIRO DE LA LMA. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La información de la Liquidación Mensual de Afiliados (LMA) la debe publicar la ADRES para conocimiento de las entidades territoriales, de las EPS, de las IPS, los proveedores de servicios y tecnologías y de la Superintendencia Nacional de Salud, el día hábil siguiente al giro de los recursos de la Unidad de Pago por Capitación (UPC) del régimen subsidiado.
La información a publicar por la ADRES debe contener la liquidación de la UPC, los descuentos aplicados por los diferentes conceptos y el giro directo efectuado a los prestadores y proveedores de servicios y tecnologías en salud.
Las entidades territoriales, como responsables de financiar el aseguramiento de su población afiliada, deberán revisar la Liquidación Mensual de Afiliados (LMA) publicada por la ADRES y realizar los ajustes a que haya lugar en la base de datos de afiliados de acuerdo con los procedimientos establecidos por el Ministerio de Salud y Protección Social.
REGÍMENES DE EXCEPCIÓN Y ESPECIALES.
ARTÍCULO 2.6.4.3.3.1. PAGO DE PRESTACIONES ECONÓMICAS A AFILIADOS A LOS REGÍMENES DE EXCEPCIÓN Y ESPECIAL. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES efectuará la validación, reconocimiento y giro de recursos correspondientes a las prestaciones económicas de las personas afiliadas al régimen de excepción y especial con ingresos adicionales que efectúen pago de aportes al SGSSS, de acuerdo con el marco legal vigente, definirá las especificaciones técnicas y operativas y establecerá las estructuras de datos y formularios correspondientes.
ARTÍCULO 2.6.4.3.3.2. DEVOLUCIONES A AFILIADOS A LOS REGÍMENES DE EXCEPCIÓN Y ESPECIAL. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Cuando un afiliado a los regímenes de excepción y especial con ingresos adicionales, solicite la devolución de pagos erróneamente efectuados, la ADRES realizará la validación y entrega de resultados dentro de los diez (10) días hábiles siguientes a la fecha de presentación de la solicitud. Cuando corresponda, el respectivo empleador certificará lo pertinente.
PARÁGRAFO. Los afiliados a que hace referencia el presente artículo, solo podrán solicitar ante la ADRES la devolución de pagos erróneamente efectuados, dentro de los doce (12) meses siguientes a la fecha de pago.
FORTALECIMIENTO FINANCIERO DEL SECTOR SALUD.
ARTÍCULO 2.6.4.3.4.1. APOYO FINANCIERO Y FORTALECIMIENTO PATRIMONIAL A LAS ENTIDADES DEL SECTOR SALUD. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponde a los procesos operativos destinados al desarrollo de los objetivos señalados en los artículos 41 del Decreto-ley 4107 de 2011, 9o de la Ley 1608 de 2013 y 68 de la Ley 1753 de 2015, reglamentados por el Decreto 1681 del 2015, compilado en el presente decreto.
PARÁGRAFO. La ejecución de recursos destinados al apoyo financiero y fortalecimiento patrimonial de las entidades del sector salud, lo efectuará la ADRES de acuerdo con la reglamentación que expida el Ministerio de Salud y Protección Social y los convenios cuando así lo disponga el Ministerio, siempre y cuando, en la respectiva vigencia, se encuentre garantizada la financiación del aseguramiento en salud.
OTRAS PRESTACIONES.
SERVICIOS Y TECNOLOGÍAS NO FINANCIADAS CON CARGO A LA UPC.
ARTÍCULO 2.6.4.3.5.1.1. RECONOCIMIENTOS DE SERVICIOS Y TECNOLOGÍAS NO FINANCIABLES CON CARGO A LA UPC. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES reconocerá y pagará las solicitudes presentadas por las EPS del régimen contributivo y EOC, por los servicios y tecnologías en salud no financiadas con cargo a la UPC que suministren a sus afiliados por prescripción de un profesional de la salud, en los términos establecidos por el Ministerio de Salud y Protección Social o en virtud de una providencia judicial.
PARÁGRAFO. Los servicios de asistencia en salud a que se refiere el artículo 54 de la Ley 1448 de 2011, no incluidos en el plan de beneficios de la víctima del conflicto armado, de acuerdo con lo establecido en el artículo 89 del Decreto 4800 de 2011 y las normas que lo modifiquen o sustituyan, serán cubiertos por la ADRES a través del procedimiento para el pago de los servicios y tecnologías previstos en el presente artículo.
ARTÍCULO 2.6.4.3.5.1.2. TÉRMINO PARA PRESENTAR LAS SOLICITUDES POR LOS SERVICIOS Y TECNOLOGÍAS EN SALUD NO CUBIERTAS EN EL PLAN DE BENEFICIOS CON CARGO A LA UPC. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Las entidades a que hace referencia el artículo anterior, presentarán las solicitudes ante la ADRES, dentro de los tres (3) años siguientes a la fecha de la prestación del servicio, de la entrega de la tecnología en salud o del egreso del paciente, de conformidad con lo previsto en el artículo 73 de la Ley 1753 de 2015, o la norma que la modifique o sustituya.
ARTÍCULO 2.6.4.3.5.1.3. REQUISITOS PARA EL PAGO DE SERVICIOS Y TECNOLOGÍAS EN SALUD NO FINANCIADOS CON CARGO A LA UPC Y LOS PRESUPUESTOS MÁXIMOS. <Artículo modificado por el artículo 11 del Decreto 1437 de 2021. El nuevo texto es el siguiente:> El proceso de verificación y control de las solicitudes de pago de servicios y tecnologías en salud no financiados con cargo a la UPC y los presupuestos máximos, deberá garantizar la acreditación de los requisitos esenciales que demuestren la existencia de la obligación a cargo de la Nación, conforme a lo señalado por el Ministerio de Salud y Protección Social así:
1. El usuario a quien se suministró existía y le asistía el derecho al momento de su prestación.
2. El servicio o tecnología no se encuentra financiado con cargo a la UPC y los presupuestos máximos para su fecha de prestación.
3. El servicio o tecnología fue prescrito por un profesional de la salud u ordenado por autoridad judicial.
4. El servicio o tecnología fue efectivamente suministrado al usuario.
5. El reconocimiento y pago del servicio o tecnología corresponde a la Adres y se presenta por una única vez.
6. La solicitud del reconocimiento y pago del servicio o tecnología se realiza en el término establecido.
7. Los datos registrados en los documentos que soportan el recobro son consistentes respecto al usuario, el servicio o tecnología y las fechas.
8. El valor recobrado se encuentra debidamente liquidado, soportado y conforme a la regulación vigente.
PARÁGRAFO 1o. Los servicios y tecnologías suministrados a un usuario con diagnóstico confirmado de enfermedad huérfana u otra patología de interés, serán reconocidos por parte de la Adres, de conformidad con la regulación que expida el Ministerio de Salud y Protección Social. Dichos servicios y tecnologías se financiarán directamente por la Adres cuando los mismos no se encuentren financiados con la UPC o con los presupuestos máximos y cumplan los requisitos establecidos para su reconocimiento.
PARÁGRAFO 2o. En los casos en que opere la negociación centralizada por parte del Gobierno nacional, a que hace referencia el artículo 71 de la Ley 1753 de 2015, o la norma que la modifique o sustituya, el reconocimiento y pago de las tecnologías se acogerá a los precios pactados mediante este mecanismo
ARTÍCULO 2.6.4.3.5.1.4. PROCESO DE VERIFICACIÓN, CONTROL Y PAGO. <Artículo modificado por el artículo 1 del Decreto 2497 de 2018. El nuevo texto es el siguiente:> La ADRES adoptará el procedimiento para la verificación de la acreditación de los requisitos esenciales para el pago de servicios y tecnologías en salud no cubiertas por el plan de beneficios con cargo a la UPC, así como para el pago de las solicitudes de recobro que resulten aprobadas.
PARÁGRAFO. La ADRES podrá adelantar directamente o contratar, total o parcialmente, la verificación del cumplimiento de los requisitos de los recobros, de acuerdo con los modelos y mecanismos operativos que defina esa entidad.
ARTÍCULO 2.6.4.3.5.1.5. RADICACIÓN, VALIDACIÓN Y PAGO DE LAS SOLICITUDES POR LOS SERVICIOS Y TECNOLOGÍAS EN SALUD NO CUBIERTAS EN EL PLAN DE BENEFICIOS CON CARGO A LA UPC. <Artículo modificado por el artículo 2 del Decreto 2497 de 2018. El nuevo texto es el siguiente:> La ADRES establecerá los periodos para la radicación de solicitudes por prestación de servicios y de tecnologías en salud, no cubiertos en el plan de beneficios con cargo a la UPC, y validará integralmente su contenido.
De haber lugar a la aplicación de glosas como consecuencia de la validación de la solicitud, la ADRES lo comunicará a la entidad que presentó el recobro/cobro, quien podrá subsanarlas u objetarlas, so pena de que se entienda su aceptación.
La ADRES dará respuesta a la subsanación u objeción al resultado de la validación, presentada por la entidad recobrante. El pronunciamiento que se efectúe se considerará definitivo.
El proceso de validación integral deberá certificarse, y la ADRES pagará las solicitudes aprobadas que no hubiesen sido glosadas.
PARÁGRAFO. El Ministerio de Salud y Protección Social establecerá el término para la validación y el pago de las solicitudes presentadas por los servicios y tecnologías en salud no cubiertas en el plan de beneficios con cargo a la UPC.
PARÁGRAFO TRANSITORIO. Hasta tanto se expida la regulación de que trata el parágrafo anterior, se continuarán aplicando los términos de validación previstos para el efecto.
ARTÍCULO 2.6.4.3.5.1.6. GIRO PREVIO DE RECURSOS AL PROCESO DE AUDITORÍA INTEGRAL DE LOS RECOBROS/COBROS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES efectuará el giro previo a la auditoría integral a favor de las entidades recobrantes de los servicios o tecnologías en salud no cubiertas en el plan de beneficios con cargo a la UPC, en los términos que establezca el Ministerio de Salud y Protección Social.
PARÁGRAFO 1. La ADRES establecerá las fechas de cierre de los períodos de radicación.
PARÁGRAFO 2. Cuando el número de solicitudes radicadas en un período por los servicios y tecnologías en salud no cubiertas en el plan de beneficios con cargo a la UPC, supere el promedio del último año, la ADRES podrá establecer un término adicional para la validación, el cual no podrá superar el inicialmente establecido.
ARTÍCULO 2.6.4.3.5.1.7. GESTIÓN DE COMPRAS CENTRALIZADAS DE TECNOLOGÍAS EN SALUD NO FINANCIADAS CON LA UPC O CON LOS PRESUPUESTOS MÁXIMOS. <Artículo modificado por el artículo 12 del Decreto 1437 de 2021. El nuevo texto es el siguiente:> Las compras centralizadas de tecnologías en salud que no se encuentren financiadas con los recursos de la UPC o los presupuestos máximos para los afiliados a los regímenes Contributivo y Subsidiado podrán financiarse con las apropiaciones disponibles en Adres, quien ordenará el gasto y adelantará el pago, previa instrucción del Ministerio de Salud y Protección Social.
El Ministerio adelantará los estudios técnicos, epidemiológicos y administrativos previos a la compra y todos los procesos y actividades posteriores a la misma, incluyendo la gestión administrativa, operativa y logística de los bienes adquiridos, así como la supervisión del contrato respectivo, sin que se generen costos adicionales en la operación de la Adres.
ARTÍCULO 2.6.4.3.5.1.8. GIRO DIRECTO DE LOS RECURSOS PROVENIENTES DE PRESUPUESTOS MÁXIMOS PARA ATENDER LOS SERVICIOS Y TECNOLOGÍAS EN SALUD NO FINANCIADOS CON CARGO A LA UNIDAD DE PAGO POR CAPITACIÓN (UPC) EN EL RÉGIMEN CONTRIBUTIVO Y SUBSIDIADO. <Artículo adicionado por el artículo 2 del Decreto 489 de 2024. El nuevo texto es el siguiente:> La Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES), de conformidad con la postulación de giro que realicen las Entidades Promotoras de Salud del régimen contributivo y subsidiado a la que les aplique la medida de giro directo de conformidad con lo establecido en el artículo 2.6.4.3.1.3.2 del presente decreto, pagará directamente a las Instituciones Prestadoras de Servicios de Salud y proveedores de tecnologías en salud, los recursos provenientes de presupuestos máximos para atender los servicios y tecnologías en salud no financiados con cargo a la Unidad de Pago por Capitación (UPC).
ARTÍCULO 2.6.4.3.5.1.9. CONDICIONES Y PORCENTAJE DEL GIRO DIRECTO DE LOS RECURSOS PROVENIENTES DE PRESUPUESTOS MÁXIMOS PARA ATENDER LOS SERVICIOS Y TECNOLOGÍAS EN SALUD NO FINANCIADOS CON CARGO A LA UNIDAD DE PAGO POR CAPITACIÓN (UPC) EN EL RÉGIMEN CONTRIBUTIVO Y SUBSIDIADO. <Artículo adicionado por el artículo 2 del Decreto 489 de 2024. El nuevo texto es el siguiente:> Una vez expedido por parte del Ministerio de Salud y Protección Social el acto administrativo de asignación de los recursos provenientes de presupuestos máximos para atender los servicios y tecnologías en salud no financiados con cargo a la Unidad de Pago por Capitación (UPC) del régimen contributivo y subsidiado, la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES), en nombre de las Entidades Promotoras de Salud (EPS), girará como mínimo el ochenta por ciento (80%) de los recursos de presupuestos máximos a las instituciones y entidades que presten dichos servicios, de conformidad con la postulación de giro que realicen dichas EPS.
PARÁGRAFO. El giro podrá ser detenido por la ADRES cuando la Superintendencia Nacional de Salud le comunique la decisión de intervención forzosa administrativa para liquidar una EPS, toda vez que en el proceso liquidatorio se deben calificar las acreencias que presenten los prestadores de servicios de salud y proveedores de tecnologías en salud.
ARTÍCULO 2.6.4.3.5.1.10. OBLIGACIONES DE LAS ENTIDADES PROMOTORAS DE SALUD OBJETO DE GIRO DIRECTO. <Artículo adicionado por el artículo 2 del Decreto 489 de 2024. El nuevo texto es el siguiente:> Las EPS del régimen contributivo y subsidiado serán responsables de la exactitud, calidad y oportunidad de la información que reporten a la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES) para la ordenación del giro a los prestadores de servicios de salud y proveedores de tecnologías de salud. En consecuencia, serán responsables de los errores que se generen por las inconsistencias.
Los giros que realice la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES) en virtud de la medida de giro directo, no modifican las obligaciones contractuales que vinculan a las Instituciones Prestadoras de Servicios de Salud y/o a los proveedores de tecnologías en salud con las Entidades Promotoras de Salud del régimen contributivo y subsidiado. El giro directo tampoco exonera a las Entidades Promotoras de Salud del pago de sus obligaciones a la red de prestadores y a los proveedores de tecnologías en salud por los montos no cubiertos mediante el giro directo realizado por la ADRES, ni exime a los prestadores de servicios de salud de sus obligaciones contractuales.
PARÁGRAFO. No reportar la precitada información con exactitud, calidad, oportunidad, pertinencia, fluidez y transparencia dará lugar a que la Superintendencia Nacional de Salud proceda de conformidad con lo establecido en el numeral 11 del artículo 130 de la Ley 1438 de 2011, modificado por el artículo 3o de la Ley 1949 de 2019 y a lo establecido en el Decreto número 1080 de 2021, teniendo en consideración que dicha superintendencia tiene a su cargo el Sistema de Inspección, Vigilancia y Control del Sistema General de Seguridad Social en Salud, de conformidad con lo establecido en el artículo 36 de la Ley 1122 de 2007 y artículos siguientes.
ARTÍCULO 2.6.4.3.5.1.11. CONTROL Y SEGUIMIENTO PARA EL GIRO DIRECTO. <Artículo adicionado por el artículo 2 del Decreto 489 de 2024. El nuevo texto es el siguiente:> La ADRES determinará las condiciones técnicas y operativas para la implementación, aplicación, control y seguimiento del giro directo de los recursos que se reconocen a las Entidades Promotoras de Salud (EPS) del Régimen Contributivo y Subsidiado, por concepto de los recursos de los presupuestos máximos que financian tecnologías en salud no cubiertas por la Unidad de Pago por Capitación (UPC).
PARÁGRAFO. El Ministerio de Salud y Protección Social y la ADRES establecerán el instrumento para el seguimiento permanente a la oportunidad del giro de los recursos, así como a su programación, destinación y ejecución por parte de las EPS, las Instituciones Prestadoras de Servicios de Salud y proveedores de tecnologías en salud.
RECONOCIMIENTO Y PAGO DE SERVICIOS POR CONCEPTO DE ATENCIÓN EN SALUD A LAS VÍCTIMAS DE EVENTOS TERRORISTAS, EVENTOS CATASTRÓFICOS DE ORIGEN NATURAL O DE ACCIDENTE DE TRÁNSITO EN QUE PARTICIPEN VEHÍCULOS NO IDENTIFICADOS O NO ASEGURADOS CON PÓLIZA SOAT.
ARTÍCULO 2.6.4.3.5.2.1. RECLAMACIONES POR EVENTOS CATASTRÓFICOS DE ORIGEN NATURAL O DE ACCIDENTE DE TRÁNSITO EN QUE PARTICIPEN VEHÍCULOS NO IDENTIFICADOS O NO ASEGURADOS CON PÓLIZA SOAT. <Artículo modificado por el artículo 3 del Decreto 2497 de 2018. El nuevo texto es el siguiente:> Las condiciones de cobertura, el reconocimiento y pago de los servicios de salud, indemnizaciones y gastos derivados de accidentes de tránsito, eventos catastróficos de origen natural y eventos terroristas, se regirán por lo dispuesto en el Capítulo 4 del Título 1 de la Parte 6 del Libro 2 del presente decreto. Para el efecto, las reclamaciones por dichos eventos deberán presentarse a la ADRES dentro de los tres (3) años siguientes a la fecha de la ocurrencia del hecho de conformidad con lo previsto en el artículo 73 de la Ley 1753 de 2015, o la norma que la modifique o sustituya.
PARÁGRAFO 1o. La ADRES podrá implementar el mecanismo de pago previo para las reclamaciones que se presenten por primera vez y no tengan resultados de auditoría. El Ministerio de Salud y Protección Social definirá los criterios técnicos necesarios y la metodología de cálculo del mencionado pago.
PARÁGRAFO 2o. La ADRES podrá adelantar directamente o contratar, total o parcialmente, la verificación del cumplimiento de los requisitos de las reclamaciones, de acuerdo con los modelos y mecanismos operativos que defina esa entidad.
ARTÍCULO 2.6.4.3.5.2.2. CONDICIONES PARA EL TRÁMITE DE RECONOCIMIENTO Y PAGO DE RECLAMACIONES. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES adoptará las condiciones operativas para el trámite de reconocimiento y pago de los servicios de salud, gastos de transporte, indemnización por incapacidad permanente e indemnización por muerte y gastos funerarios, ocasionados por un evento terrorista, uno de origen natural, o un accidente de tránsito en que participen vehículos no identificados o no asegurados con póliza SOAT.
DESTINACIÓN DE OTROS RECURSOS QUE ADMINISTRA LA ADRES.
ARTÍCULO 2.6.4.4.1. GIRO Y EJECUCIÓN DE LOS RECURSOS DEL FONSAET. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES girará los recursos para asegurar el pago de las obligaciones por parte de las ESE que se encuentren en riesgo alto o medio conforme con lo previsto en el artículo 80 de la Ley 1438 de 2011 o que se encuentren intervenidas para administrar o liquidar por parte de la Superintendencia Nacional de Salud (SNS) y las que adopten los programas de saneamiento fiscal y financiero, de conformidad con lo establecido en el artículo 50 de la Ley 1438 de 2011, modificado por el artículo 7o de la Ley 1608 de 2013, el Decreto 2651 de 2014 compilado en el presente decreto.
Estos recursos se transferirán por la ADRES conforme a la distribución adelantada por el Ministerio de Salud y Protección Social y sus giros se condicionarán a la autorización que dicho Ministerio profiera.
ARTÍCULO 2.6.4.4.2. SANEAMIENTO DE DEUDAS DEL RÉGIMEN SUBSIDIADO. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Para el saneamiento de deudas del régimen subsidiado la ADRES girará a los prestadores de servicios de salud, los recursos de que trata el artículo 275 de la Ley 1450 de 2011, el artículo 5o numeral 2 de la Ley 1608 y el 106 de la Ley 1687 de 2013, o las normas que los reglamenten, modifiquen o sustituyan.
PARÁGRAFO. La distribución y asignación de los recursos de que trata el presente artículo se realizará en los términos definidos por el Ministerio de Salud y Protección Social y considerando la disponibilidad presupuestal.
ARTÍCULO 2.6.4.4.3. RECURSOS PARA LA INSPECCIÓN, VIGILANCIA Y CONTROL QUE REALIZA LA SUPERINTENDENCIA NACIONAL DE SALUD. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES calculará y girará mensualmente a la Superintendencia Nacional de Salud, el 0,4% de los recursos destinados al régimen subsidiado en cada entidad territorial, por concepto de inspección, vigilancia y control, de conformidad con lo establecido en el artículo 119 de la Ley 1438 de 2011.
ARTÍCULO 2.6.4.4.4. PROGRAMAS DE SALUD. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES de acuerdo con lo definido en la ley y lo aprobado en el presupuesto de esta Entidad, girará los recursos para financiar los siguientes programas:
1. La atención brindada por el Programa de Atención Psicosocial y Salud Integral a Víctimas de que trata el parágrafo del artículo 137 de la Ley 1448 de 2011.
2. Los servicios de apoyo social a menores con cáncer, en el marco de lo establecido en el artículo 13 de la Ley 1388 de 2010.
3. Las campañas de prevención de la violencia y promoción de la convivencia pacífica a nivel nacional y territorial, en el marco de lo establecido en el Decreto 1792 de 2012 compilado en el presente decreto.
4. Las medidas de atención de que tratan los literales a) y b) del artículo 19 de la Ley 1257 de 2008, en el marco de lo establecido en el Decreto 1792 de 2012 compilado en el presente decreto, prevención y sanción de formas de violencia y discriminación contra las mujeres víctimas de la violencia y discriminación.
5. Las campañas de prevención contra el cáncer y educación preventiva para evitar el consumo de cigarrillo, de que trata el artículo 30 de la Ley 1335 de 2009.
6. Los programas nacionales de promoción de la salud y prevención de la enfermedad en el marco de lo establecido en el artículo 222 de la Ley 100 de 1993.
7. Los derivados de la declaratoria de emergencia sanitaria o evento catastrófico, previa declaración del Ministerio de Salud y Protección Social.
8. El fortalecimiento de la red nacional de urgencias.
9. Los demás programas que defina la ley.
PARÁGRAFO. El Ministerio de Salud y Protección Social, fijará los lineamientos técnicos y criterios de asignación o distribución de los recursos que financiarán los programas de qué trata el presente artículo y autorizará a la ADRES para que realice los giros, pagos o transferencias correspondientes. Igualmente esta Cartera Ministerial se encargará del seguimiento a la ejecución de estos recursos e informará a la ADRES las apropiaciones que no se comprometerán, con el propósito de que estos hagan parte de la unidad de caja para financiar el aseguramiento en salud.
REINTEGRO DE RECURSOS DEL SGSSS Y DEVOLUCIÓN DE RECURSOS PRODUCTO DE LA GESTIÓN DE LA UGPP.
ARTÍCULO 2.6.4.5.1. REINTEGRO DE LOS RECURSOS RECONOCIDOS SIN JUSTA CAUSA. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Cuando la ADRES detecte en el ejercicio de sus competencias o actividades, apropiación sin justa causa de recursos del Sistema General de Seguridad Social en Salud, solicitará de acuerdo con el procedimiento establecido para tal fin, las aclaraciones respectivas o su reintegro, el cual procederá a más tardar dentro de los veinte (20) días hábiles siguientes a la comunicación del hecho. Cuando la situación no sea subsanada o aclarada en el plazo señalado se informará de manera inmediata y con las pruebas correspondientes a la Superintendencia Nacional de Salud quien ordenará el reintegro inmediato de los recursos y adelantará las acciones que considere pertinentes.
PARÁGRAFO. Se entenderá como reintegro la recuperación de recursos del SGSSS mediante aplicación automática o el debido proceso.
ARTÍCULO 2.6.4.5.2. REINTEGRO LOS RECURSOS DEL ASEGURAMIENTO EN SALUD. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> El reintegro de los recursos del aseguramiento cuando se hubiere efectuado un giro de lo no debido, procederá de la siguiente manera:
A) En el Régimen Subsidiado.
1. Cuando el giro de lo no debido se presenta por novedades reportadas por las Entidades Promotoras de Salud (EPS) con relación a afiliados del régimen subsidiado en la base de datos de afiliados, estos valores serán descontados en los siguientes giros, hecho del cual serán notificadas las EPS y la respectiva entidad territorial. En el evento en que en la ADRES no existan recursos a favor de la EPS para efectuar el descuento, los recursos correspondientes al giro de lo no debido deberán ser reintegrados por parte de las EPS.
2. Cuando el giro de lo no debido se detecta como consecuencia de auditorías a la base de datos de afiliados o sobre el histórico de las UPC reconocidas se adelantará el procedimiento definido para tal fin. Igual procedimiento se debe seguir cuando por falta de existencia de recursos no se puedan realizar los descuentos establecidos en el numeral anterior y la EPS no haya reintegrado los recursos correspondientes.
B) En el Régimen Contributivo.
1. Cuando el giro de lo no debido se presenta por novedades reportadas por las Entidades Promotoras de Salud (EPS) con relación a afiliados del régimen contributivo, en la base de datos de afiliados, estos valores serán notificados a las EPS y deberán ser reintegrados a la ADRES en los veinte (20) días hábiles siguientes.
2. Cuando el giro de lo no debido se detecta como consecuencia de auditorías a la base de datos de afiliados o sobre el histórico de las UPC reconocidas se adelantará el procedimiento establecido para tal fin.
PARÁGRAFO. En el evento en que la apropiación o reconocimiento sin justa causa se haya producido a pesar de contar con las herramientas, información o instrumentos para evitarlo, los recursos deberán reintegrarse junto con los respectivos intereses liquidados a la tasa de interés moratorio establecida para los impuestos administrados por la Dirección de Impuestos y Aduanas Nacionales (DIAN). Cuando la apropiación se presente pese a la diligencia del respectivo actor o por circunstancias que escaparon a su control, los recursos deberán reintegrarse debidamente actualizados por el Índice de Precios al Consumidor (IPC).
En el evento en que la EPS no efectúe el reintegro en el término previsto en las normas, la ADRES podrá descontarlo de futuros reconocimientos de UPC o de cualquier otro reconocimiento.
ARTÍCULO 2.6.4.5.3. REINTEGRO DE RECURSOS POR EFECTO DE LA AFILIACIÓN MÚLTIPLE QUE INVOLUCRE AL RÉGIMEN ESPECIAL O DE EXCEPCIÓN. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> En el evento que un afiliado a alguno de los regímenes exceptuados o especiales se haya afiliado simultáneamente a una Entidad Promotora de Salud (EPS), la ADRES deberá solicitar a la respectiva EPS el reintegro de los recursos que por concepto de UPC se le hubieren reconocido por dicho afiliado durante el tiempo de la afiliación múltiple, en los términos establecidos en el artículo 2.1.13.6 del presente decreto.
ARTÍCULO 2.6.4.5.4. REINTEGRO DE RECURSOS POR PAGO DE LO NO DEBIDO DE SERVICIOS NO INCLUIDOS EN EL PLAN DE BENEFICIOS O RECLAMACIONES POR ATENCIÓN EN SALUD O INDEMNIZACIONES A VÍCTIMAS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> En el evento en que la ADRES detecte un pago sin justa causa en servicios no incluidos en el plan de beneficios o reclamaciones por atención en salud a víctimas de eventos catastróficos, terroristas o de accidentes de tránsito que involucren vehículos no asegurados con póliza SOAT o no identificados y de indemnizaciones a víctimas de eventos catastróficos, terroristas, aplicará el procedimiento establecido en el presente título.
PARÁGRAFO. La ADRES adelantará el procedimiento general establecido en el presente título para el reintegro de recursos por pago de lo no debido de indemnizaciones a víctimas de accidentes de tránsito que involucren vehículos no asegurados con póliza SOAT o no identificados, cuyo hecho generador haya ocurrido antes de la entrada en vigencia del presente decreto.
ARTÍCULO 2.6.4.5.5. ORDEN DE DEVOLUCIÓN POR NULIDAD DE LOS ACTOS ADMINISTRATIVOS DE LA UGPP. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> De acuerdo con lo establecido en el artículo 311 de la Ley 1819 de 2016 la ADRES realizará la devolución de los aportes establecidos en el acto administrativo de la UGPP, dentro de los dos (2) meses siguientes a la notificación del acto administrativo por parte de la UGPP a la ADRES
PARÁGRAFO. La UGPP deberá comunicar a la ADRES la notificación de la admisión de la demanda contra las liquidaciones oficiales que determinen el pago de aportes en salud de devolución de aportes para el registro de las correspondientes provisiones.
GESTIÓN FINANCIERA DE LOS RECURSOS EN ADMINISTRACIÓN Y PARA EL FUNCIONAMIENTO DE LA ADRES.
DE LOS RECURSOS EN ADMINISTRACIÓN.
ARTÍCULO 2.6.4.6.1.1. DEL PRESUPUESTO DE LOS RECURSOS ADMINISTRADOS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> En materia presupuestal la ADRES se asimila a una Empresa Industrial y Comercial del Estado, y en este sentido se regirá por el Estatuto Orgánico del Presupuesto para las Empresas Industriales y Comerciales del Estado y lo establecido en el Título 3 de la Parte 8 del Libro 2 del Decreto 1068 de 2015 y las demás normas que los modifiquen o sustituyan.
En razón de la destinación específica de los recursos del SGSSS que administra la ADRES, los excedentes financieros generados en cada vigencia se incorporarán en la siguiente vigencia fiscal.
La estructuración del presupuesto de gastos se hará por conceptos, dando prioridad al componente de aseguramiento en salud de la población del país. La ADRES estructurará y ejecutará los recursos administrados en un presupuesto separado del presupuesto de los recursos para su funcionamiento.
Del presupuesto de recursos administrados se transferirán mensualmente y de acuerdo con el PAC de recursos de funcionamiento, los recursos necesarios para atender los pagos de los gastos requeridos para el desarrollo del objeto de la ADRES. Una vez definidos los compromisos y las obligaciones pendientes de pago al final del período fiscal, la Unidad de Recursos Administrados (URA) transferirá mensualmente, con fundamento en el PAC, los recursos necesarios para cumplir con los mismos.
ARTÍCULO 2.6.4.6.1.2. MANEJO PRESUPUESTAL DE LOS RECURSOS QUE ADMINISTRA LA ADRES QUE HACEN PARTE DEL PRESUPUESTO GENERAL DE LA NACIÓN. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los recursos que hacen parte del Presupuesto General de la Nación, objeto de la administración de la ADRES, serán presupuestados en la sección presupuestal del Ministerio de Salud y Protección Social.
ARTÍCULO 2.6.4.6.1.3. MANEJO PRESUPUESTAL DE LOS RECURSOS QUE ADMINISTRA LA ADRES. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los recursos que administra la ADRES se ejecutarán conforme al presupuesto aprobado por el CONFIS y la desagregación se realizará de acuerdo con los parámetros que defina la Junta Directiva de la Administradora.
Cuando se requiera comprometer recursos de más de una vigencia fiscal se aplicarán las disposiciones sobre vigencias futuras definidas para las Empresas Industriales y Comerciales del Estado del orden nacional.
ARTÍCULO 2.6.4.6.1.4. RECAUDO DE LOS RECURSOS ADMINISTRADOS. <Artículo modificado por el artículo 11 del Decreto 2497 de 2018. El nuevo texto es el siguiente:> La ADRES recaudará los recursos de que trata el artículo 67 de la Ley 1753 de 2015, de acuerdo con las políticas que defina la ley y el Ministerio de Salud y Protección Social, y con base en los procesos, procedimientos, criterios técnicos, jurídicos y financieros que la Administradora define para el efecto, utilizando mecanismos electrónicos para el giro por parte de las entidades territoriales o de las entidades financieras autorizadas.
ARTÍCULO 2.6.4.6.1.5. RECAUDO DE LOS RECURSOS DE LAS ENTIDADES TERRITORIALES. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los administradores u operadores del monopolio de los juegos de suerte y azar y los responsables del giro de las rentas e impuestos con destino al régimen subsidiado, deberán hacer los giros mediante mecanismos electrónicos, en los plazos previstos para cada tipo de recurso, identificando el tercero responsable del giro, de acuerdo con los instrumentos y mecanismos que defina la ADRES para tal fin.
Los recursos provenientes de ingresos corrientes que las entidades territoriales destinan a la financiación del régimen subsidiado, deben ser girados a la ADRES, por la entidad territorial, mensualmente dentro de los tres (3) primeros días de cada mes de tal forma que la ADRES disponga oportunamente de los recursos para el giro de la Unidad de Pago por Capitación (UPC) según la Liquidación Mensual de Afiliados y la planificación para la financiación mensual.
ARTÍCULO 2.6.4.6.1.6. DE LOS PAGOS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES elaborará el Programa Anual de Caja y conforme a este ejecutará y girará, mediante mecanismos electrónicos, los recursos de que trata el acápite de destinaciones del artículo 67 de la Ley 1753 de 2015, atendiendo el resultado de la liquidación y reconocimientos a su cargo y de conformidad con las políticas, procesos, procedimientos y criterios técnicos, jurídicos y financieros que la entidad defina para el efecto.
PARÁGRAFO. De acuerdo con lo establecido en el literal c) del artículo 73 de la Ley 1753 de 2015, el pago de las solicitudes aprobadas de recobros y reclamaciones estará sujeto a la disponibilidad presupuestal de recursos para cada vigencia, sin que haya lugar al reconocimiento de intereses moratorios por las solicitudes que se presenten bajo este mecanismo.
ARTÍCULO 2.6.4.6.1.7. ADMINISTRACIÓN DE PORTAFOLIO DE INVERSIONES. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La administración de los títulos del portafolio de inversiones de la ADRES, se realizará con criterios de seguridad, liquidez y rentabilidad, de acuerdo con las políticas definidas para el efecto.
Con el fin de garantizar liquidez, rentabilidad y el pago oportuno de las obligaciones del SGSSS, los recursos del portafolio de inversiones de la ADRES no estarán sujetos a la regulación sobre inversión de excedentes de liquidez.
El portafolio de inversiones de la ADRES representados en títulos valores, podrán ser manejados por la Nación en cuyo caso se suscribirán los acuerdos respectivos directamente con la Dirección General de Crédito Público y del Tesoro Nacional, o por una entidad fiduciaria del orden nacional, con participación accionaria de la Nación no inferior al 90%, previo el cumplimiento de los procedimientos contractuales a que haya lugar.
ARTÍCULO 2.6.4.6.1.8. DE LA CONTABILIDAD. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES llevará la contabilidad y presentará los estados financieros de acuerdo con el Régimen de Contabilidad Pública, por los recursos en administración, incluidos los recursos de propiedad de las entidades territoriales y en forma separada de los recursos de funcionamiento.
ARTÍCULO 2.6.4.6.1.9. CONTABILIZACIÓN DE LOS RECURSOS RECAUDADOS DE LAS ENTIDADES TERRITORIALES. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los recursos destinados a la financiación del aseguramiento de los afiliados al régimen subsidiado que son propiedad de las entidades territoriales y que recauda la ADRES, esto es, los del Sistema General de Participaciones componente de subsidios a la demanda, los recursos producto del monopolio de juegos de suerte y azar que explota, administra, recauda y transfiere Coljuegos, los recursos del monopolio de juegos de suerte y azar diferentes a los de Coljuegos, las rentas territoriales con destino al aseguramiento en salud, los impuestos al consumo y demás recursos que la ley y la entidad territorial destinen al régimen subsidiado, serán contabilizados individualmente como un pasivo a favor de cada entidad territorial identificando los diferentes conceptos de recaudo. Este pasivo será disminuido para atender el reconocimiento y pago de la Liquidación Mensual de Afiliados (LMA).
ARTÍCULO 2.6.4.6.1.10. EXTRACTO MENSUAL DE CUENTAS SOBRE LOS RECURSOS RECAUDADOS Y EJECUTADOS DE LAS ENTIDADES TERRITORIALES. <Artículo modificado por el artículo 12 del Decreto 2497 de 2018. El nuevo texto es el siguiente:> Con el propósito de asegurar la consistencia de la información, la ADRES generará el Extracto Mensual de Cuentas (EMC) con la información detallada y los reportes consolidados que defina el Ministerio de Salud y Protección Social, y lo dispondrá para consulta de las entidades territoriales, dentro de los primeros quince (15) días calendario del mes siguiente al del reporte de las operaciones. La entidad territorial, deberá realizar la conciliación y demás acciones de verificación y control sobre el recaudo y presentar las observaciones y objeciones sobre la información reportada en el EMC, dentro de los siguientes quince (15) días calendario. Transcurrido este plazo se dará por definitiva la información contenida en el mismo.
PARÁGRAFO. La entidad territorial deberá implementar los procedimientos de registro y reporte de las operaciones con base en la información de la ADRES de tal forma que se garantice la consistencia de la información en la ejecución presupuestal, en el reporte del Formulario Único Territorial (FUT) y en la información contable reportada a la Contaduría General de la Nación.
DE LOS RECURSOS PARA LA OPERACIÓN.
ARTÍCULO 2.6.4.6.2.1. DE LOS INGRESOS PARA FINANCIAR LOS GASTOS DE OPERACIÓN. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los ingresos para financiar la operación de la ADRES estarán conformados por: i) Aportes del Presupuesto General de la Nación asignados para gastos de operación, a través de la sección presupuestal del Ministerio de Salud y Protección Social; ii) Activos transferidos por la Nación y por otras entidades públicas del orden nacional y territorial; iii) Un porcentaje de hasta el cero punto cinco por ciento (0,5%) de los recursos en administración con situación de fondos; y iv) Los demás ingresos que a cualquier título perciba.
La ADRES recibirá por transferencia del presupuesto de recursos en administración, de acuerdo con el PAC de gastos de operación que proyecte mensualmente. Al final del período fiscal deberá establecer los compromisos y las obligaciones pendientes de pago.
Igualmente, hacen parte de estos ingresos los valores que recaude para recuperar los costos por reprocesos en auditorías de recobros y reclamaciones, los cuales percibirá a través de transferencia desde las cuentas de recursos administrados.
ARTÍCULO 2.6.4.6.2.2. DEL PRESUPUESTO PARA LA OPERACIÓN. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Para la financiación de los gastos de operación se destinará hasta el cero punto cinco por ciento (0,5%) de los recursos administrados con situación de fondos y el presupuesto de ingresos y gastos se estructurará con base en lo establecido en el Título 3 de la Parte 8 del Libro 2 del Decreto 1068 de 2015 y las demás normas que los modifiquen o sustituyan. Estos recursos no afectarán los de propiedad de las entidades territoriales.
ARTÍCULO 2.6.4.6.2.3. DE LOS GASTOS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los gastos de operación deben ser ejecutados de conformidad con las normas de ejecución presupuestal aplicables y el Programa Anual Mensualizado de Caja (PAC) aprobado por la Dirección General.
ARTÍCULO 2.6.4.6.2.4. DE LA CONTABILIDAD. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES llevará la contabilidad y presentará los estados financieros, de acuerdo con el Régimen de Contabilidad Pública, sobre las operaciones que realice con los recursos para operación en forma separada de los recursos en administración.
DISPOSICIONES FINALES.
ARTÍCULO 2.6.4.7.1. PROTECCIÓN DE LOS RECURSOS DEL SGSSS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES adoptará los mecanismos que garanticen la protección de los recursos, con el fin de evitar fraudes y pagos indebidos.
En los trámites de cobro o reclamación ante la ADRES no se aceptarán intermediarios, salvo los casos de poder debidamente otorgado y reconocido a profesionales del derecho.
Los giros o pagos siempre se efectuarán mediante mecanismos electrónicos directamente al beneficiario debidamente identificado y localizado.
ARTÍCULO 2.6.4.7.2. ADMINISTRACIÓN DE BASES DE DATOS PROPIAS DE LA OPERACIÓN Y ESPECIFICACIONES TÉCNICAS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES administrará las bases de datos propias de la operación para el desarrollo de los procesos de reconocimiento y pago a su cargo y definirá los mecanismos, las especificaciones técnicas y operativas, así como las estructuras de datos, formularios y soluciones informáticas que permitan la operación de los diferentes procesos a cargo de la entidad.
ARTÍCULO 2.6.4.7.3. FORMATOS Y HERRAMIENTAS OPERATIVAS PARA LA GESTIÓN DE LA ADRES. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> La ADRES adoptará los mecanismos y especificaciones técnicas y operativas para los diferentes procesos asociados a la administración de los recursos; entre tanto se determinan los mismos, se continuarán utilizando aquellos vigentes a la fecha de entrada en vigencia del presente decreto.
ARTÍCULO 2.6.4.7.4. REFERENCIAS NORMATIVAS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Cualquier referencia hecha en la normatividad vigente al Fondo de Solidaridad y Garantía (Fosyga) y a las subcuentas que lo conforman, se entenderá a nombre de la ADRES, en particular lo previsto el Capítulo 4 del Título 1 de la Parte 6 del Libro 2 del presente decreto.
ARTÍCULO 2.6.4.7.5. GIRO DE LOS RECURSOS DE EXCEDENTES DE APORTES PATRONALES DEL SISTEMA GENERAL DE PARTICIPACIONES. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Los recursos de excedentes de aportes patronales a que hacen referencia el numeral 2 del artículo 3o de la Ley 1608 de 2012 y el artículo 3o de la Ley 1797 de 2016 que se destinan al saneamiento de las deudas de las entidades territoriales por la prestación de servicios de la población pobre en lo no cubierto con subsidios a la demanda y que fueron recaudados por el Fosyga o el mecanismo de recaudo y aprobado por el artículo 31 de la Ley 1438 de 2011, se continuarán girando a través de la ADRES, previa autorización del giro por parte del Ministerio de Salud y Protección Social-Dirección de Financiamiento Sectorial.
Los recursos correspondientes a excedentes de aportes patronales de las vigencias 2012 a 2016 a que hace referencia el inciso 3 del artículo 3 de la Ley 1797 de 2016, se deberán girar por las respectivas administradoras a la ADRES y presupuestar en esta entidad para ser girados a los beneficiarios definidos en la Ley conforme a la autorización del Ministerio de Salud y Protección Social. La distribución se realizará conforme a los criterios definidos en la ley.
ARTÍCULO 2.6.4.7.6. RECUPERACIÓN DE LOS RECURSOS NO EJECUTADOS. <Artículo adicionado por el artículo 1 del Decreto 2265 de 2017. El nuevo texto es el siguiente:> Corresponderá a la ADRES la recuperación de los recursos no ejecutados de los programas financiados con recursos del Fosyga o con los administrados por esa entidad. Para el efecto, el Ministerio de Salud y Protección Social reportará a la ADRES la información de los montos y terceros a quién efectuar los requerimientos y/o gestión de cobro, sin perjuicio de lo dispuesto en la Ley 1797 de 2016.
Para tales efectos, la ADRES dará aplicación a lo dispuesto por el artículo 98 y siguientes de la Ley 1437 de 2011 y demás normas aplicables.
TALENTO HUMANO EN SALUD.
FORMACIÓN DEL TALENTO HUMANO EN SALUD.
CONVENIOS DOCENCIA SERVICIO.
ARTÍCULO 2.7.1.1.1. OBJETO Y ÁMBITO DE APLICACIÓN. El presente capítulo tiene por objeto regular los aspectos atinentes a la relación docencia-servicio en programas académicos del área de la salud, sin importar el grado de participación o ausencia de ella en la propiedad que las instituciones educativas tengan sobre los escenarios de práctica o la naturaleza jurídica de los participantes.
La relación docencia-servicio referida a los programas de educación para el trabajo y el desarrollo humano, está sujeta en lo pertinente a lo dispuesto en este decreto y a la reglamentación que para el efecto expida la Comisión Intersectorial para el Talento Humano en Salud.
(Artículo 1o del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.2. DEFINICIONES. Para los efectos del presente capítulo, se utilizarán las siguientes definiciones:
1. Relación docencia-servicio: Vínculo funcional que se establece entre instituciones educativas y otras organizaciones, con el propósito de formar talento humano en salud o entre instituciones educativas cuando por lo menos una de ellas disponga de escenarios de práctica en salud. Este vínculo se funda en un proceso de planificación académica, administrativa e investigativa de largo plazo, concertado entre las partes de la relación docencia-servicio.
2. Práctica formativa en salud: Estrategia pedagógica planificada y organizada desde una institución educativa que busca integrar la formación académica con la prestación de servicios de salud, con el propósito de fortalecer y generar competencias, capacidades y nuevos conocimientos en los estudiantes y docentes de los programas de formación en salud, en un marco que promueve la calidad de la atención y el ejercicio profesional autónomo, responsable y ético de la profesión.
3. Escenarios de práctica del área de la salud: Son espacios en los cuales se desarrollan las prácticas formativas del área de la salud, así:
a) Espacios institucionales, que intervienen en la atención integral en salud de la población;
b) Espacios comunitarios, que intervienen en la atención integral en salud de la población.
Para efectos del presente capítulo los espacios comunitarios que se considerarán como escenarios de práctica de la relación docencia-servicio serán aquellos que correspondan a una planificación académica, administrativa e investigativa de largo plazo, concertada entre las partes intervinientes;
c) Otros espacios diferentes a los del sector salud, en los cuales se consideren pertinentes las prácticas formativas en programas del área de la salud, en los términos del numeral 2 del parágrafo 1o del artículo 13 de la Ley 1164 de 2007.
4. Cupos de los escenarios de práctica: Es el número de estudiantes que pueden desarrollar sus prácticas formativas de manera simultánea en un escenario de práctica, asegurando la calidad en los procesos de formación de los estudiantes y en la prestación de los servicios propios del escenario.
5. Convenio docencia-servicio: Es el acuerdo de voluntades suscrito entre las instituciones participantes en la relación docencia-servicio, frente a las condiciones, compromisos y responsabilidades de cada una de las partes, formalizadas en un documento. Cuando el escenario de práctica y la institución educativa tienen integración de propiedad, deberá existir un documento donde se definan los lineamientos de la relación docencia-servicio, el cual reemplazará el convenio.
6. Plan de mejoramiento: Es el conjunto de actividades e intervenciones planificadas y articuladas, dirigidas a corregir o subsanar las debilidades y deficiencias de la relación docencia-servicio, conforme a las directrices que para el efecto defina la Comisión Intersectorial de Talento Humano en Salud.
(Artículo 2o del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.3. PRINCIPIOS DE LA RELACIÓN DOCENCIA-SERVICIO. La relación docencia-servicio se regirá por los principios estipulados en la Constitución Política, en las normas de educación y salud vigentes y por los siguientes:
a) Preeminencia del interés social: La formación del talento humano en salud que se da en el marco de la relación docencia-servicio, tiene un fin social que debe primar sobre otras consideraciones y servir de límite y orientación para el diseño, ejecución y evaluación de las prácticas formativas;
b) Autorregulación: Las instituciones que participen en la relación docencia-servicio deben prever procesos, controles y mecanismos idóneos para asegurar el cumplimiento de los objetivos, principios y normas previstas en el presente capítulo, en los convenios docencia-servicio y en las demás normas que regulan las actividades de las instituciones educativas y las instituciones donde se desarrollen las prácticas;
c) Respeto a los derechos de los usuarios: La relación docencia-servicio se desarrollará asegurando el respeto de los derechos de los usuarios de las instituciones y servicios involucrados en dicha relación. En especial, se debe asegurar que la calidad de los servicios y la seguridad de los pacientes no se afecten negativamente por el desarrollo de las prácticas formativas. Todas las actividades asistenciales realizadas por los estudiantes en formación se realizarán bajo estricta supervisión del personal docente y/o del responsable de la prestación de los servicios, de conformidad con el Sistema Obligatorio de Garantía de la Calidad del Sistema de Seguridad Social en Salud;
d) Calidad: La relación docencia-servicio se desarrollará asegurando la calidad en las actividades que se realizan tanto en el ámbito académico como en el de la prestación del servicio, siguiendo los principios y normas de los Sistemas de Calidad de Salud y Educación;
e) Planificación: La relación docencia-servicio se construye a través de planes concertados de largo plazo, que integren los objetivos de formación, investigación, extensión y prestación de servicios, con estrategias, acciones e instrumentos que permitan el logro de los mismos, propiciando un monitoreo continuo de los avances y resultados;
f) Autonomía: La relación docencia-servicio se desarrollará en el marco de la autonomía de las instituciones participantes.
Estos principios regirán las relaciones entre las partes involucradas en la relación docencia-servicio y, cuando sea del caso, guiarán la interpretación de las normas establecidas en el presente capítulo y la reglamentación complementaria.
(Artículo 3o del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.4. OBJETIVOS DE LA RELACIÓN DOCENCIA-SERVICIO. La relación docencia-servicio buscará el cumplimiento de los siguientes objetivos:
a) Asegurar alianzas y planes de largo plazo entre instituciones educativas e instituciones prestadoras o aseguradoras de servicios de salud, instituciones de servicios, de investigación o espacios comunitarios que intervienen en la atención integral en salud de la población, para el desarrollo y fortalecimiento de escenarios de práctica fundados en objetivos, principios y estrategias pedagógicas compartidas;
b) Asegurar la formación de talento humano en salud competente, con alto sentido ético, de responsabilidad y compromiso social con la salud de la población;
c) Asegurar espacios adecuados para la docencia, la extensión, la investigación, la generación de conocimiento y el desarrollo de soluciones a los problemas de salud de la población.
(Artículo 4o del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.5. DEFINICIÓN DE POLÍTICAS. Corresponde a los Ministerios de Salud y Protección Social y de Educación Nacional definir las políticas que orienten el desarrollo de la relación docencia-servicio. El Consejo Nacional de Talento Humano en Salud brindará la asesoría al Gobierno nacional en esta materia.
(Artículo 5o del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.6. CONCEPTO PREVIO DE LA RELACIÓN DOCENCIA-SERVICIO. Los programas de educación superior del área de la salud requieren, para su aprobación, concepto previo favorable respecto de la relación docencia-servicio emitido por la Comisión Intersectorial para el Talento Humano en Salud. Este concepto involucra la evaluación de las condiciones de los escenarios donde se desarrollarán las prácticas formativas, los convenios marco de dicha relación y los planes de formación acordados entre las instituciones que conforman la relación docencia-servicio.
PARÁGRAFO 1o. <Parágrafo derogado por el artículo 7 del Decreto 1298 de 2018>
PARÁGRAFO 2o. Los conceptos emitidos por la Comisión Intersectorial para el Talento Humano en Salud sobre la relación docencia-servicio se entienden vigentes hasta tanto se realice una nueva visita de verificación según lo establezca dicha Comisión.
(Artículo 6o del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.7. RELACIÓN DOCENCIA-SERVICIO ENTRE INSTITUCIONES ACREDITADAS. Los programas académicos de educación superior que cuenten con acreditación en calidad o que pertenezcan a instituciones de educación superior acreditadas, en términos de la relación docencia-servicio, estarán sujetos al concepto y evaluación de que trata el artículo anterior, bajo las condiciones definidas para el efecto en el presente capítulo y demás normatividad aplicable.
(Artículo 7o del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.8. PARTICIPANTES EN LA RELACIÓN DOCENCIA-SERVICIO. Pueden participar en la relación docencia-servicio para la formación en programas de educación del área de la salud:
a) Las instituciones de educación superior;
b) Instituciones de formación para el trabajo y desarrollo humano;
c) Las instituciones prestadoras de servicios de salud;
d) Instituciones aseguradoras de servicios de salud;
e) Instituciones de servicios o investigación relacionadas con las áreas de formación en salud en las cuales se consideren pertinentes las prácticas formativas;
f) Instituciones u organizaciones que gestionen programas cuyas misiones sean acordes con las necesidades de formación de talento humano en salud.
(Artículo 8o del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.9. DURACIÓN DE LA RELACIÓN DOCENCIA-SERVICIO. Los convenios que formalizan la relación docencia-servicio deberán suscribirse por un término no inferior a diez (10) años. En todo caso, deberán prever mecanismos para garantizar la culminación de las prácticas formativas de los estudiantes que las hayan iniciado estando vigente la relación docencia-servicio, ante una eventual terminación de los mismos.
(Artículo 9o del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.10. CONVENIOS DOCENCIA-SERVICIO. La relación docencia-servicio tiene carácter institucional y no podrá darse sin que medie la formalización de un convenio marco que se ajuste a lo establecido en el presente capítulo. Dicho convenio deberá contener como mínimo los siguientes ítems:
a) Objeto del convenio;
b) Vigencia del convenio;
c) Deberes y responsabilidades de forma clara y precisa de las partes en las áreas académica, científica, de servicios, financiera y administrativa;
d) Instancias, mecanismos y procesos de coordinación, control y solución de diferencias;
e) Garantías para usuarios, estudiantes y docentes y responsabilidades de las partes intervinientes frente a las mismas;
f) Causales de terminación de la relación docencia-servicio;
g) Constitución de pólizas;
h) Mecanismos de supervisión, así como los criterios y procedimientos de evaluación de las obligaciones adquiridas por las partes;
i) Las formas de compensación o contraprestación que se deriven de la relación docencia-servicio, en caso de pactarse.
El convenio marco deberá estar acompañado de un anexo técnico por programa académico que deberá establecer como mínimo, el plan de formación acordado entre las instituciones que conforman la relación docencia-servicio, el número de estudiantes y docentes por programa, los planes de delegación, horarios, turnos y rotaciones.
Las obligaciones docentes y asistenciales del personal vinculado a las instituciones que participan en la relación docencia-servicio, deberán quedar establecidas en sus respectivos contratos de vinculación. El convenio establecerá las condiciones bajo las cuales el personal del escenario de práctica puede realizar actividades de docencia y aquellas en las cuales los docentes de la institución educativa pueden prestar servicios asistenciales.
PARÁGRAFO 1o. Cuando el escenario de práctica y la institución educativa tienen integración de propiedad, el documento donde se definan los lineamientos de la relación docencia-servicio, deberá contemplar los ítems establecidos en el presente artículo.
PARÁGRAFO 2o. Los convenios docencia-servicio deberán articularse con las normas y reglamentos internos y académicos del escenario de práctica y de las instituciones educativas participantes, estableciendo las condiciones y procedimientos para la aplicación de los mismos en los casos relacionados con la relación docencia-servicio.
PARÁGRAFO 3o. Las actividades realizadas por los estudiantes de programas académicos de pregrado que requieran ser registradas en la historia clínica del paciente u otros registros, deberán ser consignadas por el profesional responsable y respaldadas con su firma, nombre y registro profesional.
PARÁGRAFO 4o. Los convenios docencia-servicio o prórrogas de los mismos que se suscriban con posterioridad al 1 de julio de 2010, se regirán en su totalidad por lo aquí dispuesto.
(Artículo 10 del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.11. COMITÉS DOCENCIA-SERVICIO. Por cada convenio docencia-servicio se deberá conformar un comité entre el escenario de práctica y la institución educativa, integrado por:
a) El director, gerente o el jefe del área de educación de la institución que sirve de escenario de práctica;
b) Un representante de la institución educativa;
c) Un representante de los estudiantes que estén rotando en el escenario de práctica.
PARÁGRAFO. El comité docencia-servicio también se deberá constituir cuando exista integración de propiedad entre el escenario de práctica y la institución educativa.
(Artículo 11 del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.12. FUNCIONES DE LOS COMITÉS DOCENCIA-SERVICIO. Los comités tendrán funciones de coordinación, seguimiento y evaluación de las actividades de docencia-servicio que se realicen en los escenarios de práctica respectivos, las cuales se consignarán en el convenio respectivo. Como mínimo se establecen las siguientes funciones:
a) Darse su propio reglamento;
b) Verificar y evaluar periódicamente el cumplimiento del presente capítulo así como de los convenios que rigen la relación docencia-servicio;
c) Verificar y evaluar el cumplimiento de los planes de largo plazo concertados entre las instituciones que hacen parte de la relación docencia-servicio;
d) Verificar y evaluar periódicamente que el desarrollo de la relación docencia-servicio no genere detrimento de la calidad de la atención a los usuarios del escenario de práctica;
e) Promover la responsabilidad ética, legal y el compromiso humanitario en el desarrollo de la relación docencia-servicio;
f) Analizar y resolver en primera instancia, las dificultades, diferencias y conflictos que puedan surgir en desarrollo de la relación docencia-servicio y remitir a las instancias pertinentes los casos que así lo ameriten;
g) Registrar las novedades o cambios en cada uno de los programas académicos relacionados con la relación docencia-servicio.
PARÁGRAFO 1o. Este Comité deberá reunirse por lo menos una vez cada trimestre, las decisiones se adoptarán por mayoría y sus actuaciones se deben registrar en actas, las cuales deberán adjuntarse al convenio marco. Los demás aspectos relacionados con su funcionamiento se reglamentarán por el Ministerio de Salud y Protección Social.
PARÁGRAFO 2o. Toda la documentación referente a la relación docencia-servicio debe reposar y estar disponible en forma permanente en las sedes de cada una de las instituciones participantes.
(Artículo 12 del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.13. PLANES DE PRÁCTICAS FORMATIVAS. La relación docencia-servicio debe contar con un plan de prácticas formativas acordado entre las partes intervinientes en el convenio docencia-servicio, que integre los objetivos educacionales y las competencias a adquirir por los estudiantes, con el desarrollo y mejoramiento en la prestación de los servicios del escenario de práctica.
PARÁGRAFO. Los planes de prácticas formativas deben incluir un programa de delegación progresiva de funciones y responsabilidades a los estudiantes de acuerdo con los avances teórico-prácticos del estudiante en cada período académico, bajo la supervisión del docente y el personal asistencial responsable del servicio. Dicho plan debe ser establecido, reglamentado y supervisado por el comité docencia-servicio.
(Artículo 13 del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.14. NÚMERO DE ESTUDIANTES EN LOS ESCENARIOS DE PRÁCTICA. Cada institución que actúa como escenario de práctica definirá su número máximo de cupos, siguiendo los criterios que para tal fin establezca la Comisión Intersectorial de Talento Humano en Salud.
(Artículo 14 del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.15. GARANTÍAS DE SEGURIDAD, PROTECCIÓN Y BIENESTAR DE LOS ESTUDIANTES. La relación docencia-servicio debe garantizar que los estudiantes desarrollen sus prácticas formativas en condiciones adecuadas de seguridad, protección y bienestar, conforme a las normas vigentes, para lo cual ofrecerá las siguientes garantías:
a) Los estudiantes que realicen prácticas formativas que impliquen riesgos frente a terceros, estarán cubiertos por pólizas de responsabilidad civil extracontractual, con una cobertura no inferior a 250 salarios mínimos legales mensuales vigentes;
b) Los estudiantes de posgrado serán afiliados a los Sistemas Generales de Seguridad Social en Salud y Riesgos Laborales por el tiempo que dure su práctica. Para efectos de la afiliación y pago de aportes, se tendrá como ingreso base de cotización un salario mínimo legal mensual vigente. En todo caso, dicha afiliación no implicará un vínculo laboral, considerando que se da en el marco de una relación académica;
c) Los turnos de las prácticas formativas de los estudiantes se fijarán atendiendo las normas, principios y estándares de calidad en la prestación del servicio de salud y de bienestar de los estudiantes y docentes. En cualquier caso, los turnos serán de máximo 12 horas, con descansos que garanticen al estudiante su recuperación física y mental y no podrán superar 66 horas por semana;
d) Los estudiantes de programas académicos de formación en el área de la salud que requieran de residencia o entrenamiento que implique la prestación de servicios de salud por parte de ellos, tendrán derecho a alimentación, hotelería, ropa de trabajo y elementos de protección gratuitos, de acuerdo con las jornadas, turnos y servicios que cumplan en el marco de la práctica formativa;
e) Los estudiantes de pregrado y de educación para el trabajo y el desarrollo humano en programas de formación laboral, serán afiliados al Sistema General de Riesgos Laborales durante el tiempo que dure su práctica. La afiliación y cotización se realizará sobre la base de un salario mínimo legal mensual vigente (1 smlmv) y en ningún caso implicará un vínculo laboral.
PARÁGRAFO. Las garantías establecidas en el presente artículo serán responsabilidad de las instituciones que integran la relación docencia-servicio, quienes financiarán la totalidad de los gastos que impliquen las mismas. Los convenios docencia-servicio establecerán las responsabilidades de las partes en la suscripción, financiación, pago, trámite y seguimiento de dichas garantías, así como la afiliación a los Sistemas Generales de Seguridad Social en Salud y de Riesgos Laborales, según corresponda de acuerdo con el nivel académico.
(Artículo 15 del Decreto 2376 de 2010 modificado por el artículo 7o del Decreto 55 de 2015)
ARTÍCULO 2.7.1.1.16. GARANTÍAS ACADÉMICAS A LOS ESTUDIANTES. Los estudiantes de programas de formación en salud tendrán las siguientes garantías a nivel académico:
1. Las rotaciones en los escenarios de práctica de los estudiantes, deberán obedecer a un programa de prácticas formativas previamente definido por la institución educativa.
2. Participar en actividades asistenciales necesarias para su formación bajo estricta supervisión del personal docente y/o asistencial previsto en los convenios docencia-servicio.
(Artículo 16 del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.17. GARANTÍAS A LOS DOCENTES QUE PARTICIPAN EN LA RELACIÓN DOCENCIA-SERVICIO. Quienes participen como docentes en la relación docencia-servicio, tendrán derecho a:
a) Obtener de la institución educativa el reconocimiento académico respectivo, de acuerdo con sus propios requisitos y reglamentos, cuando realicen actividades docentes;
b) Obtener de la institución prestadora de servicios de salud y/o de la institución educativa el reconocimiento y remuneración correspondientes a las actividades asistenciales y docentes desarrolladas en el marco de la relación docencia servicio.
PARÁGRAFO 1o. Para el caso del personal de las instituciones de derecho público, se podrá aplicar la concurrencia de horarios conforme a lo establecido en la Ley 269 de 1996, entendiéndose que el escenario de práctica hace parte de la institución a la cual está vinculado el docente.
PARÁGRAFO 2o. Los docentes que participen en la relación docencia-servicio, seguirán las orientaciones de la institución educativa en los aspectos relacionados con planes curriculares, estrategias pedagógicas y de evaluación formativa.
PARÁGRAFO 3o. Los reconocimientos o remuneraciones de que trata el presente artículo, se harán de acuerdo con lo pactado en el respectivo convenio.
PARÁGRAFO 4o. El personal de las instituciones participantes en la relación docencia-servicio se regirá, en materia de administración de personal, por las disposiciones legales que le son propias a la entidad que los vincula.
(Artículo 17 del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.18. REQUISITOS PARA LOS ESCENARIOS DE PRÁCTICA. Las instituciones que quieran actuar como escenarios de práctica deberán cumplir con los siguientes requisitos:
a) Las instituciones prestadoras de servicios de salud deberán estar habilitadas conforme al Sistema Obligatorio de Garantía de Calidad en Salud. Las demás instituciones deberán cumplir las normas vigentes para la actividad que desarrollan, incluyendo las de calidad si las hay;
b) Realizar la autoevaluación de que trata el artículo 2.7.1.1.20 del presente decreto;
c) Cumplir los criterios básicos de calidad para la evaluación y verificación de la relación docencia-servicio definidos por la Comisión Intersectorial para el Talento Humano en Salud o quien haga sus veces;
d) Reportar de manera oportuna la información requerida por la Comisión Intersectorial del Talento Humano en Salud y las entidades en ella representadas.
(Artículo 18 del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.19. REGISTRO ESPECIAL DE PRESTADORES DE SERVICIOS DE SALUD. Las instituciones prestadoras de servicios de salud que se constituyan como escenario de práctica deberán contar con la declaración de los respectivos servicios en el Registro Especial de Prestadores de Servicios de Salud del Ministerio de Salud y Protección Social.
(Artículo 19 del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.20. LA AUTOEVALUACIÓN DE LOS ESCENARIOS DE PRÁCTICA. Para que las instituciones interesadas sean reconocidas como escenarios de práctica, deberán realizar una autoevaluación que les permita determinar el cumplimiento de las condiciones necesarias para el desarrollo adecuado de las prácticas formativas en el programa o programas que considere pertinentes. Así mismo, la autoevaluación le permitirá a la institución establecer el número de cupos que puede ofrecer por programa, de acuerdo con su capacidad operativa, administrativa y técnico-científica.
Entre los criterios a tener en cuenta se deben considerar al menos los siguientes:
a) Existencia de una estructura orgánica y funcional que incluya e integre las prácticas formativas en la misión de la institución;
b) Existencia de procesos formales relacionados con el desarrollo de las prácticas formativas en la institución;
c) Recurso humano idóneo vinculado formalmente a la gestión de las prácticas formativas;
d) Infraestructura física y técnico-científica adecuada para el desarrollo de las prácticas formativas;
e) Actividad operacional que la institución lleva a cabo, relacionada con el volumen de usuarios, pacientes, servicios o actividades, que sustentan la formación teórico-práctica de los estudiantes en cada programa, según el nivel de preparación y de complejidad institucional.
PARÁGRAFO 1o. La autoevaluación de que trata el presente artículo, es requisito previo para la obtención del concepto de la relación docencia-servicio establecido en el artículo 2.7.1.1.6 del presente decreto.
PARÁGRAFO 2o. <Parágrafo derogado por el artículo 7 del Decreto 1298 de 2018>
(Artículo 20 del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.21. PROCEDIMIENTO PARA EL RECONOCIMIENTO DE IPS COMO HOSPITALES UNIVERSITARIOS. Para el reconocimiento de una IPS como Hospital Universitario se seguirá el siguiente procedimiento:
a) La institución prestadora de servicios de salud interesada, presentará ante la Comisión Intersectorial para el Talento Humano en Salud la solicitud con los documentos soporte;
b) La Secretaría Técnica de la Comisión Intersectorial para el Talento Humano en Salud revisará la documentación. Si la documentación está incompleta o no cumple los requerimientos establecidos, se comunicará a la IPS dicha situación y tendrá un plazo de dos meses para completar o realizar los ajustes correspondientes. Si al término de dicho plazo la IPS no envía los documentos faltantes o no satisface los requerimientos exigidos, esta se archivará, sin perjuicio de que la IPS pueda volver a presentar la solicitud;
c) Si la documentación está completa y satisface los requerimientos establecidos, se programará una visita de verificación por parte de la Sala de Ciencias de la Salud de la Comisión Nacional Intersectorial de Aseguramiento de la Calidad de la Educación Superior (Conaces);
d) El informe de la visita de verificación se enviará a la Sala de Ciencias de la Salud de Conaces, quien emitirá una recomendación a la Comisión Intersectorial para el Talento Humano en Salud. La Comisión se pronunciará, mediante Acuerdo, sobre el reconocimiento o no de la IPS como Hospital Universitario, decisión contra la cual procederá el recurso de reposición en los términos del Código Contencioso Administrativo.
(Artículo 22 del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.22. VISITAS DE VERIFICACIÓN. Las visitas de verificación para el reconocimiento de Hospitales Universitarios, tendrán prioridad en la programación de visitas de la Sala de Ciencias de la Salud de Conaces.
(Artículo 23 del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.23. VIGENCIA DEL RECONOCIMIENTO COMO "HOSPITAL UNIVERSITARIO". El reconocimiento como Hospital Universitario tendrá una vigencia de siete (7) años, antes de los cuales deberá programarse una nueva visita de verificación por parte de la Sala de Salud de Conaces para efectos de su renovación. No obstante, se perderá dicho reconocimiento, cuando la Comisión Intersectorial del Talento Humano en Salud, previa solicitud de explicaciones, demuestre que la institución prestadora de servicios de salud incumpla alguno de los requisitos definidos en los artículos 99 y 100 de la Ley 1438 de 2011.
(Artículo 24 del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.24. PRIORIDAD EN LA ASIGNACIÓN DE BECAS. En la asignación de becas crédito y demás incentivos financiados con recursos del presupuesto público para promover la formación de profesionales de la salud, se dará prioridad a los estudiantes que:
a) Se matriculen en instituciones de educación superior acreditadas, o
b) Se matriculen en instituciones de educación superior que cuenten con el respectivo programa acreditado, o
c) Se matriculen en instituciones de educación superior que tengan suscritos convenios docencia-servicio con instituciones prestadoras de servicios de salud acreditadas.
La asignación de estas becas se realizará prioritariamente para aquellos programas que se determinen según la disponibilidad y distribución de especialistas en el país, por parte del Ministerio de Salud y Protección Social.
(Artículo 26 del Decreto 2376 de 2010)
ARTÍCULO 2.7.1.1.25. OBLIGATORIEDAD DEL REPORTE DE INFORMACIÓN. Las instituciones que participan en la relación docencia-servicio deberán aportar al Ministerio de Educación Nacional copia del convenio docencia-servicio y de sus respectivas prórrogas, así como reportar la información sobre convenios docencia-servicio suscritos, número de cupos y estudiantes por cada programa y escenario de práctica, de acuerdo con los criterios, plazos y características que defina la Comisión Intersectorial para el Talento Humano en Salud. La Secretaría Técnica de la Comisión será responsable de mantener actualizada dicha información en el Observatorio del Talento Humano en Salud.
(Artículo 27 del Decreto 2376 de 2010)
BECAS CRÉDITO.
ARTÍCULO 2.7.1.2.1. CONSTITUCIÓN Y OBJETIVOS. Autorízase al Ministerio de Salud y Protección Social y al Instituto Colombiano de Crédito Educativo y Estudios Técnicos en el Exterior Mariano Ospina Pérez (Icetex), para celebrar un convenio denominado Minprotección Social-Icetex, cuyo objeto es financiar mediante becas-crédito a profesionales de la salud durante su proceso de especialización en algunas de las diferentes áreas de la salud, a fin de estimular el perfeccionamiento del recurso humano y asegurar una mayor calidad en la prestación de los servicios de salud, en cumplimiento de lo dispuesto en artículo 193 de la Ley 100 de 1993. Al financiamiento del programa concurrirán el Ministerio de Salud y Protección Social y el Instituto Colombiano de Crédito Educativo y Estudios Técnicos en el Exterior Mariano Ospina Pérez, Icetex con los recursos apropiados en sus Presupuestos para cada vigencia.
(Artículo 1o del Decreto 1038 de 1995 modificado por el artículo 1o del Decreto 2745 de 2003)
ARTÍCULO 2.7.1.2.2. CAMPO DE APLICACIÓN. La financiación será otorgada a los profesionales de la salud que realicen programas de especialización en Instituciones de Educación Superior que tengan el carácter de Universidad y que durante su entrenamiento efectúen prácticas hospitalarias en una Institución Prestadora de Servicios de Salud.
(Artículo 2o del Decreto 1038 de 1995 modificado por el artículo 1o del Decreto 2251 de 1995)
ARTÍCULO 2.7.1.2.3. DIRECCIÓN Y ORGANIZACIÓN DEL PROGRAMA DE FINANCIACIÓN. El Convenio será dirigido y coordinado por el Ministerio de Salud y Protección Social y el Icetex.
Para efectos del desarrollo del Convenio se tendrá como base el costo mínimo de cada crédito y el número de cupos establecidos de que trata el presente título.
El Ministerio de Salud y Protección Social, en concurso con el Icetex se encargarán de constatar, refrendar y aprobar los créditos que cumplan los requisitos aquí establecidos.
Para tales efectos las dos entidades conformarán un comité constituido por dos representantes del Ministerio y dos del Icetex.
(Artículo 3o del Decreto 1038 de 1995)
ARTÍCULO 2.7.1.2.4. POLÍTICAS Y CRITERIOS. La asignación de los créditos será hecha por el Icetex previa certificación del Ministerio de Salud y Protección Social, de acuerdo con los siguientes criterios:
El número de créditos será igual al número de estudiantes de especialización matriculados en las respectivas universidades de Colombia y de acuerdo con lo estipulado en el convenio Docente-Asistencial comprendidos durante el período académico de 1994. Su cuantificación estará a cargo de la Dirección de Desarrollo del Talento Humano en Salud del Ministerio de Salud y Protección Social
1. El Icetex se abstendrá de otorgar créditos cuando se supere el cupo establecido en el numeral a) del presente artículo y el monto de los recursos asignados para tal efecto.
2. En ningún caso podrán financiarse estudiantes que no llenen los requisitos establecidos en el presente capítulo.
PARÁGRAFO. El Ministerio de Salud y Protección Social, en coordinación con el Icetex, siempre y cuando se disponga de la correspondiente disponibilidad presupuestal, podrá aumentar el número de créditos a asignar, cuando lo considere necesario por razones de interés general. Para tal efecto, estas entidades deberán asegurar las apropiaciones presupuestales correspondientes.
(Artículo 4o del Decreto 1038 de 1995)
ARTÍCULO 2.7.1.2.5. PARÁMETROS PARA EL OTORGAMIENTO DEL CRÉDITO EDUCATIVO EN SALUD. Para otorgar el crédito, el profesional de la salud deberá:
a) Presentar en el Icetex, la solicitud individual de financiación;
b) Presentar certificación de la respectiva universidad en la que conste que se encuentra matriculado como estudiante de especialización;
c) Presentar certificación de la respectiva institución prestadora de servicios en la que conste que ha sido aceptado para realizar sus prácticas de especialización.
PARÁGRAFO 1o. Para la financiación del crédito autorizado, se requiere encontrarse al día en los pagos con el Icetex, si el solicitante ha sido beneficiario de esta entidad; por otra parte se podrá acceder al crédito, únicamente para una sola especialización. Lo anterior sin perjuicio de los créditos educativos otorgados para matrícula.
PARÁGRAFO 2o. No podrán ser beneficiarios de la financiación quienes gocen de comisión de estudios, beca u otra forma de financiación por terceros para los estudios de posgrado.
(Artículo 5o del Decreto 1038 de 1995; parágrafo 1o modificado por el artículo 2o del Decreto 2251 de 1995)
ARTÍCULO 2.7.1.2.6. VALOR DEL CRÉDITO Y FORMA DE PAGO. La financiación a que se refiere el presente capítulo equivaldrá al monto de dos salarios mínimos mensuales vigentes, reconocidos mensualmente y se harán efectivos al término de cada trimestre, mientras dure el programa de especialización.
PARÁGRAFO. De acuerdo con lo establecido en la Ley 100 de 1993, el estudiante de especialización tendrá acceso a la seguridad social, de acuerdo con lo que se convenga en el Convenio Docente Asistencial.
(Artículo 6o del Decreto 1038 de 1995)
ARTÍCULO 2.7.1.2.7. DE LAS CONDICIONES PARA EL MANTENIMIENTO DEL CRÉDITO. El crédito será asignado por un período académico y será renovado por el Instituto Colombiano de Crédito Educativo y Estudios Técnicos en el Exterior Mariano Ospina Pérez (Icetex), para cada uno de los períodos de que conste la especialización respectiva.
El Instituto Colombiano de Crédito Educativo y Estudios Técnicos en el Exterior Mariano Ospina Pérez (Icetex), renovará los créditos de los beneficiarios cuando cumplan con los siguientes requisitos:
i) Admisión al siguiente período académico;
ii) Un promedio de calificaciones no inferior al 75% del valor de la nota máxima establecida, y
iii) Certificaciones de residencias o entrenamiento durante todo el período anterior financiado.
(Artículo 7o del Decreto 1038 de 1995 modificado por el artículo 2o del Decreto 2745 de 2003)
ARTÍCULO 2.7.1.2.8. CRITERIOS DE CONDONACIÓN DEL CRÉDITO. El Ministerio de Salud y Protección Social y el Instituto Colombiano de Crédito Educativo y Estudios Técnicos en el Exterior Mariano Ospina Pérez (Icetex), a través del Comité de que trata el artículo 2.7.1.2.3 del presente decreto, autorizará la condonación de créditos a los estudiantes cuando cumplan uno de los siguientes requisitos:
a) Cuando la residencia o entrenamiento se lleve a cabo en áreas que a juicio del Ministerio de Salud y Protección Social sean prioritarias para el desarrollo de la salud pública o el Sistema General de Seguridad Social en Salud;
b) Cuando el estudiante de posgrado realice una contraprestación de servicios en regiones con baja disponibilidad del recurso humano, de acuerdo con la definición que expida el Ministerio de Salud y Protección Social;
c) Cuando el estudiante de especialización beneficiario de la beca-crédito haya acreditado, durante cada período financiado, los requisitos establecidos en el artículo 2.7.1.2.7 del presente decreto, en las áreas prioritarias definidas por el Ministerio de Salud y Protección Social.
(Artículo 8o del Decreto 1038 de 1995 modificado por el artículo 3o del Decreto 2745 de 2003)
SISTEMA DE FORMACIÓN CONTINUA PARA EL TALENTO HUMANO EN SALUD.
ARTÍCULO 2.7.1.3.1. OBJETO. <Artículo adicionado por el artículo 1 del Decreto 376 de 2022. El nuevo texto es el siguiente:> El presente capítulo tiene por objeto establecer los lineamientos encaminados a la puesta en marcha del Sistema de Formación Continua para el Talento Humano en Salud, a que refiere el artículo 98 de la Ley 1438 de 2011, como instrumento para facilitar la formación continua del talento humano en salud, partícipe del servicio de salud, prestado en el contexto del Sistema General de Seguridad Social en Salud, con el objetivo de optimizar el desempeño e idoneidad de dicho talento humano, y promover su desarrollo personal y ocupacional. que redunde en la calidad de los servicios de salud recibidos por los usuarios del Sistema.
ARTÍCULO 2.7.1.3.2. ÁMBITO DE APLICACIÓN. <Artículo adicionado por el artículo 1 del Decreto 376 de 2022. El nuevo texto es el siguiente:> Las disposiciones del presente capítulo aplican a las Entidades Promotoras de Salud (EPS), a las administradoras de planes voluntarios de salud. a las entidades adaptadas, a las entidades territoriales de orden departamental y distrital, a través de sus correspondientes secretarías de salud, o de las dependencias que hagan sus veces, a las Instituciones Prestadoras de Servicios de Salud (IPS), y al talento humano en salud. todos ellos, cuando participen del servicio de salud, prestado en el contexto del Sistema General de Seguridad Social en Salud.
Este capítulo igualmente aplica a las Instituciones de Educación Superior (IES) e Instituciones de Educación para el Trabajo y Desarrollo Humano (EDTH), que cuenten con programas académicos del área de la salud, debidamente autorizados, a las sociedades científicas, a los colegios profesionales, a las federaciones y otras agremiaciones de profesionales, a las entidades que ofrezcan acciones de formación continua tales como cursos, programas, diplomados, a las asociaciones de instituciones formadoras y facultades del área de la salud, a los escenarios de práctica formativa en salud clínicos y no clínicos, y en general, a las personas naturales y jurídicas, siempre que alguna de ellas estén interesadas en actuar como oferente de acciones de formación continua en el marco del Sistema de Formación Continua para el Talento Humano en Salud, a que refiere este capítulo.
PARÁGRAFO. Los regímenes Especial y de Excepción deberán adaptar una regulación acorde con los lineamientos contenidos en este Capítulo.
ARTÍCULO 2.7.1.3.3. COMPONENTES DEL SISTEMA DE FORMACIÓN CONTINUA PARA EL TALENTO HUMANO EN SALUD. <Artículo adicionado por el artículo 1 del Decreto 376 de 2022. El nuevo texto es el siguiente:> El Sistema de Formación Continua para el Talento Humano en Salud estará compuesto por los lineamientos adoptados en el presente capítulo, la regulación, procedimientos y directrices que en general expida el Ministerio de Salud y Protección Social para su funcionamiento y operación, las instituciones que en razón de sus funciones intervienen, se articulan e integran para la formación continua del talento humano en salud, a que refiere el artículo 2.7.1.3.2 de este capítulo, y los recursos que se destinen para su puesta en marcha. En el marco del referido Sistema, se concertará, desarrollará, articulará y gestionará la oferta de acciones de formación continua tanto a nivel nacional, como territorial.
PARÁGRAFO. Las entidades públicas que participan del servicio de salud prestado en el contexto del Sistema General de Seguridad Social en Salud, deberán incorporar los lineamientos establecidos en el presente capítulo, a sus Planes Institucionales de Capacitación (PIC), conforme con lo establecido en la Política Nacional de Capacitación, adoptada por el Departamento Administrativo de la Función Pública, y su regulación vigente.
ARTÍCULO 2.7.1.3.4. DIRECCIÓN DEL SISTEMA. <Artículo adicionado por el artículo 1 del Decreto 376 de 2022. El nuevo texto es el siguiente:> La dirección, orientación y conducción del Sistema de Formación Continua para el Talento Humano en Salud, estará a cargo del Ministerio de Salud y Protección Social. Ese Ministerio, a partir de los lineamientos establecidos en este capítulo, propenderá por su funcionamiento y operación,.para lo cual, cuando lo estime necesario, podrá contar con la asesoría del Consejo Nacional de Talento Humano en Salud (CNTHS) y sus comités de apoyo, la Comisión Intersectorial de Talento Humano en Salud (CITHS), la Academia Nacional de Medicina, la Mesa Sectorial de Servicios a la Salud, las asociaciones de facultades del área de la salud, las sociedades científicas, y demás asociaciones y agremiaciones del talento humano en salud.
ARTÍCULO 2.7.1.3.5. OBJETIVOS DEL SISTEMA. <Artículo adicionado por el artículo 1 del Decreto 376 de 2022. El nuevo texto es el siguiente:> El Sistema de Formación Continua para el Talento Humano en Salud, en el marco del Sistema General de Seguridad Social en Salud, tendrá los siguientes objetivos:
1. Promover la actualización y el desarrollo permanente del talento humano en salud, partícipe del servicio de salud, prestado en el contexto del Sistema General de Seguridad Social en Salud, incluyendo el fortalecimiento de sus conocimientos, habilidades, destrezas, competencias transversales y específicas, capacidades interdisciplinarias, interprofesionales e interculturales, de acuerdo con la situación, prioridades en salud de la población y necesidades de dicho Sistema.
2. Orientar y fomentar la oferta nacional y territorial de acciones de formación continua, atendiendo, entre otros principios de la atención en salud, la interculturalidad y el enfoque diferencial. Para la materialización de este objetivo, se identificarán brechas de formación, particularmente, respecto de quienes se encuentren alejados de los centros urbanos e instituciones de formación.
3. Propender porque las acciones de formación continua respondan a la estructura y requerimientos del Sistema General de Seguridad Social en Salud, y consulten las características de la población y de los territorios.
4. Orientar la formulación de planes institucionales de formación continua del talento humano en salud, para su correspondiente implementación.
5. Promover el establecimiento de mecanismos de seguimiento a los planes institucionales de formación continua del talento humano en salud.
6. Promover y difundir a través de medios tecnológicos, información sobre las acciones de formación continua que se ofrezcan, de forma tal que el talento humano en salud en el marco del referido sistema, acceda a dicha formación, especialmente, cuando la oferta se impulse desde el nivel nacional.
7. Procurar porque la formación continua se enfoque en aquellas acciones orientadas al fortalecimiento de la Atención Primaria en Salud (APS), como parte estratégica de la Política Integral de Atención en Salud (PAIS), definida por el Ministerio de Salud y Protección Social al amparo del artículo 65 de la Ley 1753 de 2015 y en las demás estrategias y enfoques que hacen parte de la PAIS, o en aquellos instrumentos de política pública que las modifiquen o sustituyan, y en general, que responda a la profundización de conocimientos para facilitar el abordaje de las necesidades y problemáticas en salud de la población.
ARTÍCULO 2.7.1.3.6. DEFINICIONES. <Artículo adicionado por el artículo 1 del Decreto 376 de 2022. El nuevo texto es el siguiente:> Para efectos de la aplicación de este capítulo, adóptense las siguientes definiciones:
Educación Interprofesional en Salud: es una estrategia educacional que prepara al talento humano en salud para trabajar en equipos interprofesionales, en aras de optimizar sus habilidades y conocimientos para una práctica colaborativa eficaz. Su propósito es fortalecer el desempeño del talento humano en salud, a través de la inclusión de aprendizajes colectivos, transformativos, colaborativos y contextuales en las acciones en salud, en torno a un propósito común, cual es, mejorar la calidad en la prestación del servicio de salud, estrategia que deberá ser tenida en cuenta tanto por los oferentes del Sistema de Formación Continua para el Talento Humano en Salud, como por las entidades obligadas a la formulación de Planes Institucionales de Capacitación, según lo previsto en este capítulo.
Formación continua: son los procesos y actividades permanentes, entrenamiento y fundamentación teórico -práctica, dirigidos a complementar, actualizar, perfeccionar, renovar o profundizar conocimientos, habilidades, técnicas y prácticas por parte del talento humano en salud, partícipe del servicio de salud, prestado en el contexto del Sistema General de Seguridad Social en Salud, y que complementan su formación básica, de Educación para el Trabajo y el Desarrollo Humano (ETDH), o de educación superior, en la cual, participarán los distintos actores y entidades del Sistema de Formación Continua para el Talento Humano en Salud.
Su organización, oferta y duración, se regirá por lo previsto en el artículo 2.6.6.8 del Decreto 1075 de 2015, Único Reglamentario del Sector Educación, o las normas que lo modifiquen o sustituyan.
Plan Institucional de Formación Continua: es el documento que deben elaborar anualmente las entidades promotoras de salud, las administradoras de planes voluntarios de salud, las entidades adaptadas, las entidades territoriales de orden departamental y distrital, a través de sus correspondientes secretarías de salud, o de las dependencias que hagan sus veces, y las instituciones prestadoras de servicios de salud, todas ellas cuando participen del servicio de salud, prestado en el contexto del Sistema General de Seguridad Social en Salud, en el cual, identifiquen las necesidades y requerimientos de formación continua de su talento humano en salud y formulen la estrategia y el conjunto de acciones para complementar, actualizar, perfeccionar, renovar o profundizar sus conocimientos, habilidades, técnicas y prácticas que le permitan mejorar el desempeño y por tanto, la prestación del servicio de salud.
El Plan Institucional de Formación Continua, en lo que respecta a las entidades territoriales de orden departamental y distrital, y las IPS de naturaleza pública, corresponderá al Plan Institucional de Capacitación (PIC).
ARTÍCULO 2.7.1.3.7. PARTICIPANTES DEL SISTEMA. <Artículo adicionado por el artículo 1 del Decreto 376 de 2022. El nuevo texto es el siguiente:> En el Sistema de Formación Continua para el Talento Humano en Salud, participarán:
1. Entidades reguladoras
1.1 Ministerio de Salud y Protección Social, quien, además, actuará como entidad rectora del Sistema.
1.2 Entidades territoriales de carácter departamental y distrital, a través de sus secretarías de salud, o de las dependencias que hagan sus veces, cuya actividad regulatoria la ejercerán con fundamento en lo establecido en el presente capítulo, y en las disposiciones, procedimientos y directrices que expida el Ministerio de Salud y Protección Social como entidad rectora del Sistema.
2. Oferentes:
2.1. Instituciones de Educación Superior (IES).
2.2. Instituciones de Educación para el Trabajo y el Desarrollo Humano (ETDH).
2.3. Servicio Nacional de Aprendizaje (Sena).
2.4. Instituciones prestadoras de servicios de salud, incluidos los hospitales universitarios.
2.5. Entidades Promotoras de Salud.
2.6. Administradoras de planes voluntarios de salud.
2.7. Entidades adaptadas.
2.8. Sociedades científicas, colegios profesionales, federaciones profesionales, las asociaciones de facultades de programas de educación superior del área de la salud, las agremiaciones de ocupaciones y profesiones, organizaciones civiles, corporaciones o fundaciones y demás entidades interesadas en ofrecer acciones de formación continua, dirigidas al talento humano en salud.
2.9. Personas naturales.
2.10. Las entidades adscritas y vinculadas al Ministerio de Salud y Protección Social, y las entidades territoriales de carácter departamental, distrital y municipal, estas últimas, directamente, o por intermedio de sus secretarías de salud o de las dependencias que hagan sus veces.
Sin perjuicio del listado de oferentes aquí previsto, también podrán actuar como tales, las personas naturales o jurídicas que de conformidad con el artículo 2.6.6.8 del Decreto 1075 de 2015, o la norma que lo modifique o sustituya, cumplan con lo establecido por el artículo 47 del Decreto Ley 2150 de 2015, y con lo dispuesto en este capítulo.
3. Talento humano en salud:
Técnicos laborales, técnicos profesionales, tecnólogos, profesionales, especialistas y con otros títulos de postgrado, que participen del servicio de salud, prestado en el contexto del Sistema General de Seguridad Social en Salud.
ARTÍCULO 2.7.1.3.8. CONDICIONES A CUMPLIR POR PARTE DE LOS INTERESADOS EN OFRECER Y DESARROLLAR ACCIONES DE FORMACIÓN CONTINUA. <Artículo adicionado por el artículo 1 del Decreto 376 de 2022. El nuevo texto es el siguiente:> Los participantes de que trata el numeral 2 del artículo 2.7.1.3.7 del presente capítulo, interesados en ofertar y desarrollar acciones de formación continua al amparo del referido Sistema, deberán cumplir las siguientes condiciones:
1. Contar con procesos sistemáticos que sustenten la calidad en la planeación, diseño y ejecución de las acciones de formación continua y que considere el aporte de este al fortalecimiento y desarrollo de las competencias del talento humano en salud. Estos procesos deberán contemplar la duración de la acción de formación continua, atendiendo para el efecto lo previsto por el artículo 2.6.6.8 del Decreto 1075 de 2015 o la norma que lo modifique o sustituya, los mecanismos de ejecución, seguimiento y verificación de la participación del talento humano en salud, todo lo cual, deberá estar debidamente documentado en el sistema o procesos de calidad del oferente.
2. Contar con: i) tecnologías, recursos técnicos y humanos para garantizar la calidad de la formación continua y facilitar el acceso y difusión de la información; ii) escenarios para las actividades prácticas, cuando la acción de formación continua lo requiera; iii) metodologías y estrategias de aprendizaje; iv) métodos para corroborar la comprensión de los conocimientos trasmitidos e impacto de la acción de formación continua ofrecida; y v) mecanismo para documentar acciones de mejora para futuras acciones de formación continua.
PARÁGRAFO. Como insumo para la gestión del conocimiento e información que se genere al amparo del Sistema de Formación Continua para el Talento Humano en Salud, los interesados en ofrecer y desarrollar acciones de formación continua, deben disponer de un sistema que les permita registrar la información del talento humano en salud que accede a estas acciones, discriminando como mínimo los datos de identificación y contacto, perfil académico, de acuerdo con las variables del Registro de Talento Humano en Salud (ReTHUS), en lo relacionado con la denominación para los diferentes niveles, a saber: técnicos laborales, técnicos profesionales, tecnólogos, profesionales, especialistas y otros títulos de posgrado. La gestión, disposición, conservación y publicación de la información de dicho registro, se realizará según los criterios y procedimientos que defina el Ministerio de Salud y Protección Social; y con plena salvaguarda de las normas sobre tratamiento de la información y protección de datos personales, que le sean aplicables, según las Leyes 1581 de 2012, y 1712 de 2014, el Decreto 1377 de 2013, o las normas que los modifiquen o sustituyan.
ARTÍCULO 2.7.1.3.9. NATURALEZA DE LOS LINEAMIENTOS. <Artículo adicionado por el artículo 1 del Decreto 376 de 2022. El nuevo texto es el siguiente:> Los lineamientos del Sistema de Formación Continua para el Talento Humano en Salud constituyen referentes para orientar la oferta, los planes institucionales de formación continua, los procesos de formación continua, las acciones educativas derivadas de estos, y en general, la regulación que deba expedirse para la operatividad del precitado Sistema.
ARTÍCULO 2.7.1.3.10 LINEAMIENTOS CONCEPTUALES Y DE CALIDAD. <Artículo adicionado por el artículo 1 del Decreto 376 de 2022. El nuevo texto es el siguiente:> En la implementación del Sistema de Formación Continua para el Talento Humano en Salud, se tendrán en cuenta los siguientes lineamientos conceptuales y de calidad:
1. Los Planes Institucionales de Formación Continua a que refiere el artículo 2.7.1.3.6 de este capítulo, técnicamente deben sustentarse priorizando la formación del talento humano en salud en aquellas acciones orientadas al fortalecimiento de la Atención Primaria en Salud (APS), como parte estratégica de la Política Integral de Atención en Salud (PAIS), que viene recibiendo la población residente en el territorio colombiano, definida.por el Ministerio de Salud y Protección Social, al amparo del artículo 65 de la Ley 1753 de 2015.
En dichos planes igualmente deberá preverse como parte de la formación, la profundización de conocimientos en las demás estrategias y enfoques que hacen parte de la PAIS, así como en el modelo de atención dispuesto para su desarrollo, conforme con lo regulado por el precitado Ministerio. Estos planes deberán adecuarse y estar en consonancia permanente con la regulación y ajustes que, respecto de la PAIS, se adopten. Adicionalmente, deberán incluir temáticas sobre procesos administrativos, relacionados con la prestación del servicio de salud, bajo el entendido que por disposición del artículo 98 de la Ley 1438 de 2011, la formación continua también debe contemplar al personal directivo y ejecutivo de las secretarías de salud, EPS e IPS.
2. También deberá contemplarse allí el fortalecimiento de las competencias y de la capacidad resolutiva del talento humano en salud, a partir del reconocimiento de sus potencialidades, incluyendo el desarrollo de acciones de formación y trabajo colaborativo y de trabajo en equipo, a través de la estrategia de Educación Interprofesional en Salud (EIP), de forma tal que en cuanto a las acciones en salud, el talento humano se fortalezca mediante la inclusión de aprendizajes colectivos, transformadores, colaborativos y contextuales.
3. Asimismo, los planes en cuestión deberán contener el diseño de un proceso técnico y sistemático que permita evidenciar los resultados del aprendizaje, derivado de las acciones de formación continua, y medir el impacto de cada acción de formación continua en cuanto a conocimientos, habilidades, capacidades, actitudes y destrezas desarrolladas, tanto a nivel individual como de equipo de salud, el alcance y fortalecimiento de las competencias y los resultados esperados en el desempeño de la atención en salud.
PARÁGRAFO. Los interesados en ofrecer y desarrollar cursos de formación continua en el marco del Sistema de Formación Continua para el Talento Humano en Salud podrán, tanto a nivel de institución como de los cursos o programas, someterse a procesos voluntarios de evaluación de alta calidad por parte de instituciones acreditadoras.
ARTÍCULO 2.7.1.3.11 LINEAMIENTOS PEDAGÓGICOS. <Artículo adicionado por el artículo 1 del Decreto 376 de 2022. El nuevo texto es el siguiente:> El diseño de las acciones de formación continua que se ofrezcan en el marco del Sistema deberá sustentarse en los siguientes lineamientos pedagógicos:
1. Orientarse a complementar, actualizar, perfeccionar, renovar o profundizar los conocimientos del talento humano en salud, de forma tal que impacten en aprendizajes significativos, encaminados a centrar el Sistema General de Seguridad Social en Salud en el usuario en salud, y que, por tanto, la atención en salud, atienda a la naturaleza y contenido del derecho a la salud, enfocado en las personas, familias y comunidades.
2. Incluir métodos de enseñanza y aprendizaje, basados en la experiencia, la interacción y la discusión alrededor de la situación de salud bajo un contexto nacional y con enfoques de cuidado de la salud desde el punto de vista de las acciones que el individuo, la comunidad y el Estado, deben adoptar para proteger la salud propia, la de las familias, la comunidad y el territorio, promoviendo la convivencia, el cuidado hacia lo público, la solidaridad, y reconociendo en el marco del enfoque diferencial, la existencia de poblaciones con características particulares.
3. Contar con contenidos flexibles, con integración de ciencias básicas, clínicas y ciencias sociales, entre otras áreas.
4. Disponer de horarios, modalidades de formación y métodos didácticos y flexibles, que se ajusten a las dinámicas y disponibilidad del talento humano en salud a que se refiere este capítulo.
5. Incluir actividades teóricas y, cuando sea necesario, de acuerdo con los objetivos de aprendizaje, actividades prácticas, en donde el componente práctico se desarrolle preferiblemente en los escenarios de práctica cotidiana del talento humano en salud, incorporando entornos virtuales o escenarios de simulación. El Ministerio de Salud y Protección Social definirá las condiciones para la realización de prácticas que involucren la participación de pacientes en el aprendizaje de las acciones de formación continua.
6. Desarrollar mecanismos que permitan retroalimentar la adquisición de conocimientos, actitudes, habilidades, y destrezas, que flexibilicen la ruta de formación.
7. Implementar métodos que posibiliten y promuevan el desarrollo de la innovación en el proceso de aprendizaje.
ARTÍCULO 2.7.1.3.12 DE LOS PLANES INSTITUCIONALES DE FORMACIÓN CONTINUA Y SUS CONTENIDOS MÍNIMOS. <Artículo adicionado por el artículo 1 del Decreto 376 de 2022. El nuevo texto es el siguiente:> Las entidades promotoras de salud, las administradoras de planes voluntarios de salud, las entidades adaptadas, las entidades territoriales de orden departamental y distrital, a través de sus correspondientes secretarías de salud o de las dependencias que hagan sus veces, las instituciones prestadoras de servicios de salud, todos ellos cuando participen del servicio de salud, prestado en el contexto del Sistema General de Seguridad Social en Salud, elaborarán los Planes Institucionales de Formación Continua a que se refiere el artículo 2.7.1.3.6 de este capítulo.
El primer Plan Institucional de Formación Continua deberá elaborarse a más tardar el 31 de diciembre del año 2022, e iniciar su ejecución, seis (6) meses después de su elaboración. Dichos planes incluirán como contenidos mínimos, los siguientes:
1. Identificar las necesidades y requerimientos de formación continua del talento humano en salud, con enfoque de competencia, a partir de la información de que trata el numeral 1 del artículo 2.7.1.3.10 de este capítulo.
2. Discriminar los perfiles del talento humano en salud con que cuente la respectiva institución, y aquellos que conforman los equipos- multidisciplinarios e interprofesionales.
3. Incluir las temáticas respecto de las necesidades y requerimientos de formación continua que hacen parte de los diferentes procesos de la atención integral en salud, según la PAIS. El contenido de dichos planes deberá estar en consonancia con la regulación y ajustes que tenga la PAIS y el marco normativo vigente.
4. Describir los contenidos específicos por abordar en cada acción de formación continua, duración, intensidad horaria, modalidad de ejecución, supervisión y mecanismos para medir el impacto de la acción de formación continua en los servicios de salud prestados, así como la periodicidad con que deberá realizarse la acción de formación continua, cuando ello sea aplicable.
5. Disponer los recursos financieros y no financieros que se utilizarán para dar cumplimiento a las necesidades y requerimientos de formación continua, formulados en el correspondiente plan, sin perjuicio de la acción de formación continua que desarrolle directamente la entidad responsable del plan.
ARTÍCULO 2.7.1.3.13. FINANCIACIÓN DE LA FORMACIÓN CONTINUA. <Artículo adicionado por el artículo 1 del Decreto 376 de 2022. El nuevo texto es el siguiente:> Las entidades promotoras de salud, las administradoras de planes voluntarios de salud, las entidades adaptadas, las entidades territoriales de orden departamental y distrital, y las IPS que participen del servicio de salud, prestado en el contexto del Sistema General de Seguridad Social en Salud, financiarán la formación continua de su talento humano en salud, a que alude el Sistema de Formación Continua para el Talento Humano en Salud, en aras de garantizar la profundización y actualización de conocimientos, que contribuyan al mejoramiento de la calidad en la prestación del servicio público de salud.
Así mismo, en la financiación del mencionado Sistema podrán participar las siguientes instituciones y personas:
1. Los colegios, federaciones, asociaciones de profesionales, sociedades científicas y otro tipo de agremiaciones de talento humano en salud, en los temas de interés para cada ocupación, profesión o especialidad.
2. El talento humano en salud, en los temas de su interés.
3. Otras instituciones públicas o privadas, nacionales o internacionales, que, dentro de su objeto, faciliten la financiación para el desarrollo de acciones de formación continua.
ARTÍCULO 2.7.1.3.14. DE LOS MECANISMOS DE INFORMACIÓN. <Artículo adicionado por el artículo 1 del Decreto 376 de 2022. El nuevo texto es el siguiente:> Sin perjuicio de las plataformas y mecanismos tecnológicos que, en el marco del Sistema de Formación Continua para el Talento Humano en Salud, adopte el Ministerio de Salud y Protección Social, los interesados en ofrecer y desarrollar acciones de formación continua según dicho Sistema, deberán contar con una plataforma virtual de acceso público, con la información de la oferta de acciones de formación continua, número de personas que termina cada acción de formación continua, detallado por perfil, y demás datos que conforme con las directrices del citado Ministerio, se estimen necesarios.
EJERCICIO Y DESEMPEÑO DEL TALENTO HUMANO EN SALUD.
DISPOSICIONES GENERALES PARA EL EJERCICIO Y DESEMPEÑO DEL THS.
ARTÍCULO 2.7.2.1.1. OBJETO Y ÁMBITO DE APLICACIÓN. El presente Capítulo establece las condiciones y requisitos para la delegación de funciones públicas en los colegios profesionales del área de la salud, en relación con la inscripción en el Registro Único Nacional del Talento Humano en Salud, la expedición de la tarjeta de identificación única del talento humano en salud y el otorgamiento de los permisos transitorios para el ejercicio profesional de personal de salud extranjero.
(Artículo 1o del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.2. DEFINICIONES. Para efectos del presente Capítulo y de conformidad con la Ley 1164 de 2007, adóptense las siguientes definiciones:
1. Colegios profesionales del área de la salud. Son organizaciones sin ánimo de lucro, originadas en el ejercicio del derecho a la libre asociación de profesionales del área de la salud que se congregan bajo una estructura democrática con la finalidad de promover la utilidad y el significado social de una profesión del área de la salud.
2. Profesiones del área de la salud. Son aquellas acreditadas a través de título profesional otorgado por una Institución de Educación Superior reconocida por el Estado, con un perfil orientado a hacer parte integral de la atención de la salud, en los procesos de promoción, educación, información de la salud, prevención, diagnóstico, tratamiento, rehabilitación y paliación de la enfermedad, a través de actos caracterizados por la autonomía del profesional y su relación con el usuario.
3. Ocupaciones del área de la salud. Son aquellas acreditadas a través de una certificación de aptitud ocupacional, expedida por una Institución de Formación para el Trabajo y Desarrollo Humano reconocida por el Estado, con un perfil orientado a la realización de actividades funcionales de apoyo y complementación a la atención en salud, con base en competencias laborales específicas.
4. Registro Único Nacional de Talento Humano (Rethus). Es la inscripción del talento humano en salud en el sistema de información definido para tal fin por el Ministerio de Salud y Protección Social. En adelante se hará referencia a este registro a través de la sigla Rethus.
5. Sistema de información del registro único nacional de talento humano. Conjunto de organismos, normas, procesos, procedimientos y aplicativos articulados para permitir la recepción, validación, registro, conservación, reporte y publicación de la información del talento humano autorizado para ejercer profesiones u ocupaciones de la salud en Colombia.
(Artículo 2o del Decreto 4192 de 2010)
DELEGACIÓN DE FUNCIONES PÚBLICAS EN LOS COLEGIOS PROFESIONALES.
ARTÍCULO 2.7.2.1.1.1. REQUISITOS PARA LA DELEGACIÓN DE FUNCIONES PÚBLICAS EN LOS COLEGIOS PROFESIONALES. El Ministro de Salud y Protección Social delegará las funciones públicas de que trata el artículo 10 de la Ley 1164 de 2007, en un único colegio por cada profesión del área de la salud previo el cumplimiento de los requisitos establecidos en el artículo 9o de la misma ley, cuya forma de cumplimiento se explica a continuación:
1. Carácter nacional. El Colegio debe demostrar que tiene carácter nacional con base en lo dispuesto en sus estatutos.
2. Mayor número de afiliados activos en la respectiva profesión. Se entenderá como afiliados activos aquellos con pleno ejercicio y goce de derechos como asociados, certificados por el Representante Legal y el Revisor Fiscal de cada colegio profesional, de conformidad con sus estatutos.
3. Estructura interna y funcionamiento democrático. Los estatutos y actas de asamblea del Colegio deben demostrar mecanismos de participación democrática para:
a) Elección de su cuerpo directivo y órganos de vigilancia;
b) Adopción de sus estatutos;
c) Derecho a elegir y a ser elegido.
4. Soporte científico, técnico y administrativo. El colegio deberá contar con:
a) Planes, programas y proyectos que propendan por el desarrollo profesional, científico e investigativo en la respectiva disciplina;
b) Personal profesional, técnico y operativo;
c) Recursos técnicos, tecnológicos y financieros; procesos y procedimientos, que desarrollen y apoyen el manejo de información, comunicación y mantenimiento necesarios para asumir las funciones públicas delegadas;
d) Estructura orgánica que contenga las áreas de dirección, administración, operación y vigilancia. El colegio deberá presentar un esquema de financiación que garantice su sostenibilidad, diferenciando las fuentes y destinación de los mismos;
e) Revisoría Fiscal;
f) El Colegio debe demostrar un funcionamiento no inferior a seis (6) meses, contados a partir de la fecha de su constitución.
PARÁGRAFO. Para el cumplimiento del requisito del literal c) del numeral 4 del presente artículo, los Colegios Profesionales podrán asociarse o suscribir convenios entre ellos o con otras organizaciones de profesionales de la salud. El propósito, responsabilidades y plazo del convenio o asociación deberán estar definidos en documento formal suscrito por las partes que garantice la no interrupción del mismo, para lo cual su no renovación debe anunciarse con tres meses de anticipación a su vencimiento.
(Artículo 3o del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.1.2. DELEGACIÓN DE FUNCIONES. El Ministerio de Salud y Protección Social delegará las funciones públicas en el colegio profesional que sea seleccionado mediante convocatoria pública por un término de cinco (5) años. El acto administrativo de delegación expresará como mínimo:
1. Las funciones públicas delegadas.
2. Los deberes, obligaciones y responsabilidades del Colegio Profesional y sus representantes.
3. Los mecanismos de impugnación de las decisiones.
4. Se estipulará claramente que al término de la delegación, los derechos sobre la propiedad intelectual de las bases de datos y archivos documentales que soportan el cumplimiento de las funciones públicas delegadas, se entregarán al Ministerio de Salud y Protección Social sin que haya lugar a reconocimiento o indemnización alguna.
PARÁGRAFO. Cuando surtida la convocatoria ningún colegio cumpla las condiciones para la delegación de las funciones públicas de una profesión, el Ministerio de Salud y Protección Social las podrá delegar en otro colegio que esté cumpliendo funciones públicas delegadas de una disciplina afín y manifieste su interés en asumir nueva delegación.
(Artículo 4o del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.1.3. DEBERES DE LOS COLEGIOS PROFESIONALES CON FUNCIONES PÚBLICAS DELEGADAS. Para el cumplimiento de las funciones públicas delegadas, los Colegios deberán:
1. Ordenar, organizar y poner en ejecución los literales a), b), c) del artículo 10 de la Ley 1164 de 2007, de acuerdo con las condiciones establecidas en el presente decreto y los parámetros que fije el Ministerio de Salud y Protección Social.
2. Gerenciar la información asociada al cumplimiento de las funciones delegadas, siguiendo los lineamientos y especificaciones técnicas que fije el Ministerio de Salud y Protección Social.
3. Garantizar la integridad, seguridad y uso debido de la información que se genera en cumplimiento de las funciones delegadas.
4. Crear y mantener el archivo con la documentación del talento humano en salud inscrito en el Rethus.
5. Reportar al Ministerio de Salud y Protección Social la información requerida, en los términos y con las características que se definan para tal fin.
6. Poner en conocimiento de las autoridades competentes la presunta falsedad de documentos soporte y otras irregularidades que detecten en cumplimiento de las funciones delegadas.
7. Cumplir las demás actividades propias del ejercicio de las funciones públicas delegadas y aquellas contenidas en el acto administrativo de delegación.
(Artículo 5o del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.1.4. INSPECCIÓN, VIGILANCIA Y CONTROL DE FUNCIONES DELEGADAS. El Ministerio de Salud y Protección Social adelantará la inspección, vigilancia y control de las funciones delegadas a los colegios profesionales, sin perjuicio de los mecanismos de autorregulación y control que establezca cada Colegio.
El Ministerio de Salud y Protección Social, previa solicitud de explicaciones, revocará el acto administrativo de delegación cuando se evidencie que el colegio incumple deberes, obligaciones o responsabilidades en desarrollo de las funciones delegadas. En el mismo acto de revocatoria podrá delegar las funciones públicas en otro colegio profesional, hasta tanto se seleccione uno por convocatoria pública.
(Artículo 6o del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.1.5. CAUSALES DE PÉRDIDA DE LA DELEGACIÓN DE FUNCIONES. El Ministerio de Salud y Protección Social reasumirá las funciones delegadas en los términos del artículo 11 de la Ley 1164 de 2007, si se presenta alguna de las siguientes causales:
1. La disolución del colegio delegatario o la pérdida de su personería jurídica.
2. El incumplimiento de los requisitos establecidos en los numerales 1, 3 y 4 del artículo 2.7.2.1.1.1 del presente decreto.
3. Incumplimiento de las obligaciones que le corresponde asumir al colegio como delegatario de funciones públicas.
4. Fallas o inconsistencias relacionadas con la calidad, oportunidad, confidencialidad e integridad de la información.
5. Inscribir profesionales en el Rethus o expedir tarjetas de identificación única sin el cumplimiento de los requisitos.
6. Las demás que contravengan el ejercicio de las funciones delegadas.
(Artículo 7o del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.1.6. RESPONSABILIDAD. Los representantes legales, los miembros de las juntas directivas, de los órganos de vigilancia y de las instancias decisorias de los colegios delegatarios de funciones públicas, serán responsables respecto al cumplimiento de dichas funciones, de los deberes y obligaciones dispuestos en el presente decreto y demás normas aplicables.
Igualmente estarán sujetos a los regímenes de inhabilidades e incompatibilidades consagradas en el Código Único Disciplinario, Ley 734 de 2002 y aquellas que la sustituyan, modifiquen o adicionen.
Lo anterior sin perjuicio de las responsabilidades administrativas, civiles y penales a que haya lugar.
(Artículo 8o del Decreto 4192 de 2010)
REGISTRO ÚNICO NACIONAL Y TARJETA DE IDENTIFICACIÓN ÚNICA NACIONAL DEL TALENTO HUMANO EN SALUD.
ARTÍCULO 2.7.2.1.2.1. INSCRIPCIÓN EN EL RETHUS. El cumplimiento de requisitos para ejercer una profesión u ocupación del área de la salud, de quienes obtengan título o certificado, se reconocerá a través de la inscripción individual del talento humano en el Rethus.
PARÁGRAFO TRANSITORIO. Hasta tanto el colegio profesional correspondiente asuma la función de inscribir a quienes ejerzan profesiones u ocupaciones del área de la salud en el Rethus, serán las Direcciones Departamentales de Salud y la Secretaría Distrital de Salud de Bogotá, quienes expedirán el acto administrativo mediante el cual se autoriza el ejercicio en todo el territorio nacional, teniendo en cuenta los requisitos establecidos por la Ley y el presente decreto, y realizarán la inscripción en el Rethus.
(Artículo 9o del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.2.2. PROFESIONES Y OCUPACIONES SUJETAS A LA INSCRIPCIÓN EN EL RETHUS. Se inscribirán en el Rethus los técnicos profesionales, tecnólogos y profesionales, así como quienes ejerzan ocupaciones del área de la salud de conformidad con las normas vigentes.
Para los profesionales del área de la salud la inscripción se realizará en el colegio profesional delegatario de las funciones. En el caso de las ocupaciones, la inscripción se realizará en el colegio delegatario de una profesión afín a su ocupación, que asuma dicha función.
(Artículo 10 del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.2.3. INSCRIPCIÓN AUTOMÁTICA EN EL RETHUS. Quienes conforme a las normas vigentes hayan obtenido autorización para el ejercicio de su profesión u ocupación, antes de la fecha en la cual el Colegio Profesional correspondiente asuma las funciones de registro y expedición de la tarjeta única del talento humano en salud, serán inscritos en forma automática en el Rethus.
El Ministerio de Salud y Protección Social establecerá los mecanismos para dar cumplimiento a esta disposición. Las Direcciones Territoriales de Salud, Colegios Profesionales, Sociedades Científicas, gremios y profesionales del área de la salud aportarán la información actualizada requerida para este propósito.
(Artículo 11 del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.2.4. REPORTE DE NOVEDADES EN EL RETHUS. Para efectos de actualización del Rethus y de la Tarjeta de Identificación Única, quienes ejerzan profesiones u ocupaciones del área de la salud deberán informar al Colegio Profesional las siguientes novedades:
1. Cuando se modifique alguno de los datos obligatorios que conforman el Rethus.
2. Cuando el inscrito requiera ejercer una profesión u ocupación adicional o diferente a la previamente inscrita.
3. Cuando el inscrito requiera ejercer una especialidad o especialización.
Si las novedades reportadas cambian los datos consignados en la Tarjeta de Identificación Única se deberá expedir una nueva, para lo cual el interesado pagará la cuarta parte de la suma establecida en el artículo 2.7.2.1.2.7 del presente decreto.
(Artículo 12 del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.2.5. PROCEDIMIENTO PARA LA INSCRIPCIÓN EN EL RETHUS Y EXPEDICIÓN DE LA TARJETA PROFESIONAL. Se deberán seguir los siguientes procedimientos:
a) Presentación del formulario diligenciado. El interesado diligenciará y presentará el formulario de solicitud de inscripción en el Rethus ante el colegio profesional correspondiente, con los siguientes documentos:
Copia del documento de identificación.
Copia del diploma expedido por una Institución de Educación Superior o resolución de convalidación del título expedida por el Ministerio de Educación Nacional. Para el caso de las ocupaciones, Certificado de Aptitud Ocupacional emitido por una Institución de Educación para el Trabajo y el Desarrollo Humano.
Comprobante físico o reporte electrónico de la entidad financiera del pago del valor de la expedición de la tarjeta de identificación única.
Fotografía reciente de frente en fondo blanco, tamaño 3x4.
Constancia de prestación del Servicio Social Obligatorio o de su exoneración, cuando la ley así lo exija.
El diligenciamiento y envío del formulario y de los documentos soporte se hará preferiblemente por medios electrónicos cuando ello sea posible.
El Ministerio de Salud y Protección Social, con la participación de los colegios profesionales definirá la información y características del formulario de inscripción y novedades;
b) Validación de la Información. El colegio profesional verificará la veracidad, integridad y autenticidad de la información y los documentos suministrados por el solicitante dentro de los quince (15) días hábiles siguientes a la radicación, término en el cual se deberá informar al solicitante sobre inconsistencias detectadas en la información o requisitos no demostrados con los documentos soporte.
El solicitante tendrá un plazo de quince (15) días hábiles contados a partir del envío de la comunicación, para hacer las correcciones o aclaraciones a que haya lugar.
Si vencido este término el colegio profesional no recibe respuesta por parte del solicitante se entenderá que desistió de la misma y la archivará, sin perjuicio de que pueda iniciar un nuevo trámite.
Si con la nueva información aportada por el solicitante dentro del término, no se logran subsanar las inconsistencias, el colegio delegatario negará el registro, decisión que se notificará al solicitante en la forma indicada en los artículos 66 y siguientes del Código de Procedimiento Administrativo y de lo Contencioso Administrativo, o las normas que lo sustituyan, adicionen o modifiquen. Contra esta decisión procederá el recurso de reposición ante el mismo Colegio Profesional y subsidiariamente el de apelación, ante el Ministerio de Salud y Protección Social dentro de los cinco (5) días hábiles siguientes a la notificación;
c) Inscripción. Efectuada la validación, quien cumpla con los requisitos será inscrito en el sistema de información del Rethus el día hábil siguiente a la culminación del plazo de la validación;
d) Expedición y entrega de la tarjeta. <Ver Notas del Editor> El colegio expedirá y entregará la Tarjeta de Identificación Única Nacional del Talento Humano en Salud al solicitante, en un plazo no mayor a los diez (10) días hábiles siguientes a la fecha de la inscripción en el Rethus, la cual podrá reclamarse personalmente o por poder, o enviarse por correo certificado, en este último caso a solicitud expresa del interesado y previo pago de los costos de envío por parte del mismo.
PARÁGRAFO. Si se detecta falsedad en la información o los documentos soporte de la solicitud de inscripción, el colegio delegatario deberá poner en conocimiento tal situación a las autoridades competentes.
(Artículo 13 del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.2.6. INFORMACIÓN Y CARACTERÍSTICAS DE LA TARJETA DE IDENTIFICACIÓN ÚNICA DEL TALENTO HUMANO EN SALUD. <Ver Notas del Editor> La tarjeta de Identificación Única del Talento Humano en Salud acreditará el cumplimiento de los requisitos para ejercer una profesión u ocupación del área de la salud y contendrá la siguiente información:
Nombres y apellidos completos del profesional o auxiliar del área de la salud.
Tipo y número de documento de identidad, que será el número de la tarjeta.
Título u ocupación del área de la salud.
Título de la especialidad o especialización, cuando se aporten los documentos que lo acrediten.
Fotografía del titular.
Nombre de Institución que otorgó el diploma o el certificado de aptitud ocupacional.
Espacio para la firma del titular de la tarjeta.
Nombre del colegio profesional que la otorga.
Fecha de inscripción en el Rethus.
PARÁGRAFO. Las características físicas y de seguridad de la tarjeta serán establecidas por el Ministerio de Salud y Protección Social.
(Artículo 14 del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.2.7. VALOR DE LA TARJETA DE IDENTIFICACIÓN ÚNICA DEL TALENTO HUMANO EN SALUD. El valor de la expedición de la tarjeta de identificación única establecido en el artículo 24 de la Ley 1164 de 2007 deberá ser consignado en las cuentas bancarias que los colegios dispongan para tal fin.
PARÁGRAFO 1o. En caso de pérdida de la Tarjeta, el interesado podrá solicitar un duplicado presentando la respectiva denuncia y comprobante de pago por una suma equivalente a la cuarta parte del valor indicado en este artículo.
PARÁGRAFO 2o. El colegio profesional no podrá exigir pagos adicionales al establecido en el presente decreto para la expedición de la Tarjeta de Identificación Única, ni para el trámite de inscripción en el Rethus.
(Artículo 15 del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.2.8. ESPECIFICACIONES TÉCNICAS DEL REGISTRO ÚNICO NACIONAL DEL TALENTO HUMANO EN SALUD. El Ministerio de Salud y Protección Social establecerá las especificaciones técnicas y procedimientos para la inscripción, conservación, mantenimiento, actualización y reporte de la información del Registro Único Nacional del Talento Humano en Salud.
(Artículo 16 del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.2.9. FLUJO DE LA INFORMACIÓN. Al cierre de cada día hábil los colegios profesionales deberán enviar al Ministerio de Salud y Protección Social la actualización del Rethus con las modificaciones que se hayan generado durante la jornada.
Si la información reportada no corresponde a las especificaciones técnicas definidas o presenta problemas de calidad o integridad, el Ministerio de Salud y Protección Social generará un reporte de inconsistencias que será enviado al colegio profesional para su corrección. El colegio profesional contará con tres (3) días hábiles para realizar los ajustes requeridos y corregir las inconsistencias presentadas.
El Ministerio de Salud y Protección Social establecerá los mecanismos de validación de la calidad e integridad de la información reportada por los colegios profesionales.
(Artículo 17 del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.2.10. DERECHOS DE PETICIÓN Y CONSULTAS. Los colegios profesionales resolverán los derechos de petición y consultas relacionadas con las funciones públicas delegadas y su cumplimiento, para lo cual deberán disponer de un mecanismo que permita a la ciudadanía formular consultas a través de medios físicos y electrónicos de fácil acceso.
(Artículo 18 del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.2.11. RESERVA DE LA INFORMACIÓN. Quienes intervengan en el manejo de la información del Rethus garantizarán el respeto al derecho a la intimidad y al hábeas data de sus titulares, estableciendo mecanismos que eviten su difusión indebida o no autorizada y protejan aquella sometida a reserva en los casos de ley. Se prohíbe el uso de la información del Rethus con fines comerciales, de lucro o para el favorecimiento de intereses particulares.
(Artículo 19 del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.2.12. DEBER DE ENTREGA DE INFORMACIÓN PARA EL FUNCIONAMIENTO DEL RETHUS. Las entidades públicas y organizaciones privadas que tengan información necesaria para el desarrollo e implementación del Rethus, deberán ponerla a disposición de los colegios delegatarios y del Ministerio de Salud y Protección Social según las especificaciones que esta entidad determine. En especial, se deberá garantizar la disponibilidad oportuna de la siguiente información actualizada:
1. Egresados de los programas de formación en el área de la salud por parte de las Instituciones de Educación Superior y de las Instituciones de Formación para el Trabajo y Desarrollo Humano. En lo posible, esta información se canalizará a través del Ministerio de Educación Nacional.
2. Los fallos sobre sanciones éticas y disciplinarias de los profesionales, especificando nombre, documento de identidad y tipo de fallo o sanción por parte de los Tribunales de Ética, Comités de Ética y los Tribunales Disciplinarios de las profesiones en salud.
3. Bases de datos del registro del talento humano en salud, por parte de las Direcciones Territoriales de Salud.
(Artículo 20 del Decreto 4192 de 2010)
PERMISOS TRANSITORIOS A PERSONAL EXTRANJERO EN SALUD.
ARTÍCULO 2.7.2.1.3.1. PERMISO TRANSITORIO PARA EL EJERCICIO DE PERSONAL DE SALUD EXTRANJERO. Los Colegios Profesionales con funciones públicas delegadas otorgarán permisos transitorios para el ejercicio profesional del personal extranjero de la salud en misiones científicas o para la prestación de servicios de salud de carácter humanitario, social o investigativo, por el término que dure la misión, la cual no debe superar los seis (6) meses.
En casos excepcionales revisados por el Ministerio de Salud y Protección Social el permiso podrá prorrogarse hasta por un término igual al inicialmente otorgado, de acuerdo con el programa a desarrollar.
El trámite del permiso transitorio del personal de salud extranjero no tendrá ningún costo para el solicitante.
PARÁGRAFO. Solo se autorizarán permisos transitorios a profesionales que estén autorizados para ejercer su profesión en el país de origen o donde obtuvo el título. En ningún caso se autorizarán estos permisos para realizar prácticas de estudiantes o profesionales en proceso de formación o para actividades de carácter comercial o con ánimo de lucro.
(Artículo 21 del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.3.2. REQUISITOS Y PROCEDIMIENTO PARA OTORGAR PERMISO DE INGRESO A PERSONAL DE SALUD EXTRANJERO. La solicitud del permiso transitorio para el ejercicio de personal extranjero en salud será presentada ante el colegio delegatario correspondiente a cada profesión o, en ausencia de este, ante el Ministerio de Salud y Protección Social, por el organismo o institución que asuma la responsabilidad de las actividades realizadas por dicho personal, en la que se indique:
1. Objeto, población a atender y fechas de inicio y finalización de la misión.
2. Nombre, identificación y perfil de los profesionales de la salud que harán parte de la misión, anexando copia de pasaporte y autorización del ejercicio vigente del respectivo país.
3. Actividades que realizarán los profesionales extranjeros.
4. Declaración, que se entiende bajo juramento, del uso de medicamentos, procedimientos y dispositivos médicos debidamente autorizados por autoridades colombianas correspondientes.
En caso de que se trate de actividades o intervenciones que requieran realizarse en o con el apoyo de una Institución Prestadora de Servicios de Salud, se deberá indicar el nombre de la misma y anexar carta en la cual su representante legal asuma dicho compromiso y el de atender las eventuales consecuencias en la salud de los pacientes atendidos en el desarrollo de la misión.
La solicitud, con la documentación completa, se deberá presentar con un plazo mínimo de veinte (20) días hábiles de anticipación al inicio de la misión, de lo contrario podrá ser devuelta sin el respectivo trámite.
Una vez se reciba la documentación completa en el término señalado en el inciso anterior, la solicitud se decidirá mediante resolución dentro de los cinco (5) días hábiles siguientes a su radicación, a través de la cual se ordenará comunicar a la Dirección Territorial de Salud respectiva, para efectos de las actividades de vigilancia y control.
PARÁGRAFO. En caso de que el colegio delegatario niegue el permiso, procederá recurso de apelación, dentro de los cinco (5) días siguientes a la notificación de la negativa, ante el Ministerio de Salud y Protección Social.
(Artículo 22 del Decreto 4192 de 2010)
ARTÍCULO 2.7.2.1.3.3. SEGURO COLECTIVO DE RESPONSABILIDAD CIVIL. Una vez se otorgue el permiso transitorio, el organismo o institución solicitante deberá tomar un seguro colectivo de responsabilidad civil en cuantía no inferior a 250 salarios mínimos legales mensuales vigentes, por el tiempo que dure la misión y 12 meses más, con una compañía de seguros vigilada por la Superintendencia Financiera, con el fin de cubrir posibles indemnizaciones a pacientes o terceros, por eventuales perjuicios derivados de las actividades realizadas por los profesionales extranjeros autorizados para ejercer en el país.
(Artículo 23 del Decreto 4192 de 2010)
ÉTICA EN LAS PROFESIONES DE SALUD.
ÉTICA DEL MÉDICO.
DISPOSICIONES GENERALES.
ARTÍCULO 2.7.2.2.1.1.1. JURAMENTO MÉDICO. Las autoridades académicas o sus delegados que confieran los títulos de médicos, tomarán el juramento médico.
(Artículo 1o del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.2. DERECHO A LA LIBRE ELECCIÓN DEL MÉDICO. En el trabajo institucional el derecho de libre elección del médico por parte del paciente estará sujeto a las posibilidades ofrecidas por cada institución.
(Artículo 2o del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.3. RESPONSABILIDAD MÉDICA FRENTE A LOS CASOS DE EMERGENCIA O URGENCIA. Para señalar la responsabilidad médica frente a los casos de emergencia o urgencia, entiéndase por esta, todo tipo de afección que ponga en peligro la vida o integridad de la persona y que requiera atención inmediata de acuerdo con el dictamen médico.
(Artículo 3o del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.4. EXCUSA O INTERRUPCIÓN DE ATENCIÓN MÉDICA. Con excepción de los casos de urgencia, el médico podrá excusarse de asistir a un enfermo o interrumpir la prestación de sus servicios por las siguientes causas:
a) Si se comprueba que el caso no corresponde a su especialidad, previo examen general;
b) Que el paciente reciba la atención de otro profesional que excluya la suya sin su previo consentimiento;
c) Que el enfermo rehúse cumplir las indicaciones prescritas, entendiéndose por estas, no solo la formulación de tratamientos sino también los exámenes, juntas médicas, interconsultas y otras indicaciones generales que por su no realización afecten la salud del paciente.
(Artículo 4o del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.5. PRESCINDENCIA DE SERVICIOS DEL MÉDICO POR PARTE DEL PACIENTE. El médico respetará la libertad del enfermo para prescindir de sus servicios, siempre y cuando el paciente tenga capacidad de manifestar su libre albedrío.
(Artículo 5o del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.6. CONSULTORIO. Entiéndase por consultorio, el sitio donde se puede atender privadamente al paciente y cuyo objetivo sea la consulta o tratamiento ambulatorio.
(Artículo 6o del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.7. EXÁMENES INNECESARIOS O TRATAMIENTOS INJUSTIFICADOS. Se entiende por exámenes innecesarios o tratamientos injustificados:
a) Los prescritos sin un previo examen general;
b) Los que no correspondan a la situación clínico-patológica del paciente.
(Artículo 7o del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.8. INSTITUCIONES CIENTÍFICAS RECONOCIDAS. Para los efectos del artículo 12 de la Ley 23 de 1981, las instituciones científicas legalmente reconocidas comprenden:
a) Las facultades de medicina legalmente reconocidas;
b) Las academias y asociaciones médico-científicas reconocidas por la ley o el Ministerio de Salud y Protección Social;
c) La Academia Nacional de Medicina;
d) Las instituciones oficiales que cumplan funciones de médica y de vigilancia y control en materia médico-científica.
(Artículo 8o del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.9. RIESGO INJUSTIFICADO. Se entiende por riesgos injustificados aquellos a los cuales sea sometido el paciente y que no correspondan a las condiciones clínico-patológicas del mismo.
(Artículo 9o del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.10. ADVERTENCIA DEL RIESGO PREVISTO. El médico cumple la advertencia del riesgo previsto, a que se refiere el inciso segundo del artículo 16 de la Ley 23 de 1981, con el aviso que en forma prudente, haga a su paciente o a sus familiares o allegados, con respecto a los efectos adversos que, en su concepto, dentro de la práctica médica, pueda llegar a producirse como consecuencia del tratamiento o procedimiento médico.
(Artículo 10 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.11. CAUSALES DE EXONERACIÓN DE ADVERTENCIA DEL RIESGO PREVISTO. El médico quedará exonerado de hacer la advertencia del riesgo previsto en los siguientes casos:
a) Cuando el estado mental del paciente y la ausencia de parientes o allegados se lo impidan;
b) Cuando exista urgencia o emergencia para llevar a cabo el tratamiento o procedimiento médico.
(Artículo 11 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.12. CONSTANCIA EN LA HISTORIA CLÍNICA. El médico dejará constancia en la historia clínica del hecho de la advertencia del riesgo previsto o de la imposibilidad de hacerla.
(Artículo 12 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.13. EFECTOS ADVERSOS DE CARÁCTER IMPREVISIBLE. Teniendo en cuenta que el tratamiento o procedimiento médico puede comportar efectos adversos de carácter imprevisible, el médico no será responsable por riesgos, reacciones o resultados desfavorables inmediatos o tardíos de imposible o difícil previsión dentro del campo de la práctica médica al prescribir o efectuar un tratamiento o procedimiento médico.
(Artículo 13 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.14. DE LA OBLIGATORIEDAD DE COMUNICAR LA GRAVEDAD DEL PACIENTE. Entiéndase que la obligación a que se refiere el artículo 18 de la Ley 23 de 1981, con relación a los familiares o allegados debe cumplirse solo cuando estos se encuentren presentes.
(Artículo 14 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.15. RESPONSABLES DEL ENFERMO. Para efectos del artículo 19 de la Ley 23 de 1981, son responsables del enfermo, las personas naturales o jurídicas que figuren como tales en la historia clínica o registros médicos.
(Artículo 16 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.16. FRECUENCIA DE LAS VISTAS. La frecuencia de las vistas médicas y de las juntas médicas estará subordinada a la gravedad de la enfermedad y a la necesidad de aclarar el diagnóstico, mejorar el tratamiento y satisfacer el deseo expresado por el enfermo o sus familiares, siempre y cuando corresponda esta solicitud a la condición clínico-patológica de aquel.
(Artículo 17 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.17. JUNTA MÉDICA. Entiéndase por junta médica, la interconsulta o la asesoría solicitada por el médico tratante a uno o más profesionales teniendo en cuenta las condiciones clínico-patológicas del paciente.
(Artículo 15 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.18. HONORARIOS EN JUNTAS MÉDICAS. En las juntas médicas los honorarios serán iguales para todos los participantes teniendo en cuenta la situación económica y social del paciente, y previo acuerdo con este o sus responsables.
(Artículo 18 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.19. FAMILIARES. Para los efectos del artículo 26 de la Ley 23 de 1981, son familiares del médico:
El cónyuge, y los parientes dentro del cuarto grado civil de consanguinidad, segundo grado de afinidad y primero civil.
(Artículo 19 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.20. DISENTIMIENTO ÉTICO. Si el disentimiento profesional entre médicos tiene contenido ético, la competencia para dirimirlo será de los Tribunales de Ética Médica.
(Artículo 22 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.21. ACCESO A LA HISTORIA CLÍNICA POR AUXILIARES. El conocimiento que de la historia clínica tengan los auxiliares del médico o de la institución en la cual este labore, no son violatorios del carácter privado y reservado de esta.
(Artículo 23 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.22. RESPONSABILIDAD DEL MÉDICO POR EL ACCESO DE SUS AUXILIARES. El médico velará porque sus auxiliares guarden el secreto profesional, pero no será responsable por la revelación que ellos hagan.
(Artículo 24 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.23. DE LOS BENEFICIOS QUE NO SE CONSIDERAN COMERCIALES. Para efectos del artículo 40 de la Ley 23 de 1981, no son beneficios comerciales los provenientes de relación derivada de la vinculación legal de carácter patrimonial que el médico tenga con las organizaciones o instituciones allí señaladas.
(Artículo 25 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.24. PROHIBICIÓN DE PERCEPCIÓN DE HONORARIOS. El médico que labore por cuenta de una entidad pública o privada no podrá percibir honorarios de los pacientes que atiende en esas instituciones y cuya asistencia está a cargo de las mismas.
(Artículo 26 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.1.25. HISTORIA CLÍNICA COMO MATERIAL DE CONSULTA. Las historias clínicas pueden utilizarse como material de consulta y apoyo a los trabajos médicos, con sujeción a los principios del secreto profesional, de la propiedad intelectual y de conformidad con la ley y de conformidad con la Ley 1581 de 2012.
(Artículo 30 del Decreto 3380 de 1981)
TRIBUNAL NACIONAL DE ÉTICA MÉDICA Y DEL PROCESO ÉTICO MÉDICO DISCIPLINARIO.
ARTÍCULO 2.7.2.2.1.2.1. POSTULACIÓN DE CANDIDATOS AL TRIBUNAL. Durante los dos (2) meses anteriores a la iniciación de un período del Tribunal Nacional de Ética Médica, las entidades competentes, enviarán las listas de candidatos al Ministerio de Salud y Protección Social.
(Artículo 31 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.2. REPRESENTANTES DE LAS FACULTADES. Los tres representantes de las facultades de medicina legalmente aprobadas, serán propuestos por estas a través de la Asociación Colombiana de Facultades de Medicina (Ascofame).
(Artículo 32 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.3. PROLONGACIÓN DE PERÍODO DE LOS MIEMBROS DE LOS TRIBUNALES. Los miembros de los Tribunales de Ética Médica ejercerán sus funciones mientras no sean reemplazados.
(Artículo 33 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.4. COMPETENCIA RESIDUAL DEL TRIBUNAL NACIONAL. Cuando por cualquier causa sea imposible el funcionamiento de un Tribunal Seccional de Ética Médica, el conocimiento de los procesos corresponderá al que señale el Tribunal Nacional.
(Artículo 35 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.5. DISPONIBILIDAD PRESUPUESTAL COMO CONDICIÓN PARA LA CREACIÓN DE NUEVOS TRIBUNALES SECCIONES. Los Tribunales Seccionales de Ética-Médica que a la fecha de expedición de este Decreto Único no se hayan creado dependerán de que la entidad territorial obtenga la apropiación presupuestal correspondiente.
(Artículo 36 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.6. PROVISIÓN DE VACANCIAS DEFINITIVAS DE LOS TRIBUNALES. Cuando en el Tribunal Nacional o Tribunales Seccionales se produzca vacancia de uno o varios de sus cargos, estos serán provistos para el período restante por uno de los profesionales que figuraban en la lista inicial, o por profesionales escogidos de nuevas listas, a discreción de la persona o entidad que deba hacer el nombramiento o elección.
(Artículo 37 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.7. DE LAS PRUEBAS DE OFICIO. Durante la instrucción del proceso, el profesional instructor practicará todas las pruebas diligencias que considere necesarias para la investigación.
Los testimonios que deba recibir el profesional instructor se hará bajo la gravedad del juramento en la forma establecida por el Código de Procedimiento Penal.
(Artículo 38 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.8. ASESORÍA JURÍDICA. Para asesorar al funcionario instructor el Tribunal procederá a seleccionar abogados asesores, quienes serán escogidos por sorteo de lista que elaborará anualmente.
(Artículo 39 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.9. PETICIÓN DE PRUEBAS. <Artículo CONDICIONALMENTE LEGAL> El inculpado podrá solicitar al instructor las pruebas que considere convenientes, las que se practicarán siempre y cuando sean conducentes dentro de la investigación.
(Artículo 40 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.10. NOTIFICACIÓN DE CARGOS. El escrito en el cual se le hacen saber los cargos al inculpado, deberá notificársele en la forma establecida en el Código de Procedimiento Administrativo y de lo Contencioso Administrativo.
(Artículo 41 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.11. FORMACIÓN DE EXPEDIENTES. Las actuaciones dentro del proceso disciplinario Ético Profesional deberán constar por escrito.
(Artículo 42 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.12. VOTACIÓN DE LAS DECISIONES. Las decisiones de los Tribunales de Ética Médica se adoptarán por mayoría absoluta de votos de los profesionales miembros y serán firmados por todos ellos, pero quien no esté de acuerdo con la decisión tomada podrá salvar su voto y así lo hará constar.
(Artículo 43 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.13. QUÓRUM DELIBERATIVO. Para poder sesionar los Tribunales de Ética Médica se requiere la asistencia de la mayoría absoluta de los integrantes.
(Artículo 44 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.14. FALTAS TEMPORALES. En caso fortuito o fuerza mayor, si uno de los integrantes no pudiere asistir a las sesiones de los Tribunales, este será reemplazado por otro profesional que hubiere hecho parte de la lista de aspirantes a interrogarlo y que no fuera escogido; o en su defecto solicitará a la Federación Médico Colombiana, a la Academia Nacional de Medicina y a las facultades de medicina el envío de una nueva lista.
(Artículo 45 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.15. NOTIFICACIÓN DE LA DECISIÓN. <Artículo CONDICIONALMENTE LEGAL> La notificación del pronunciamiento de fondo se hará personalmente al profesional acusado dentro de los cinco (5) días hábiles siguientes a la fecha de cada una de estas decisiones.
(Artículo 46 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.16. APLICACIÓN RESIDUAL DEL CÓDIGO DE PROCEDIMIENTO PENAL. En lo no previsto en la Ley 23 de 1981 y su reglamento se aplicará las normas pertinentes del Código de Procedimiento Penal.
(Artículo 47 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.17. AMONESTACIÓN PRIVADA. La amonestación privada consiste en la reprensión privada y verbal que se le hace al infractor por la falta cometida.
(Artículo 48 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.18. CENSURA. Se entiende por censura la reprobación que se hace al infractor por la falta cometida.
(Artículo 49 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.19. CENSURA ESCITA Y PRIVADA. La censura escrita pero privada se hará mediante la entrega por parte del Tribunal de una capia de la decisión del mismo al infractor sancionado.
(Artículo 50 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.20. CENSURA ESCRITA Y PÚBLICA. La censura escrita y pública se aplicará mediante la lectura de la decisión en sala plena del tribunal y será fijada en lugar visible de los tribunales por diez (10) días hábiles.
(Artículo 51 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.21. CENSURA VERBAL Y PÚBLICA. La censura verbal y pública será dada a conocer al infractor, mediante la lectura de la decisión ante el Colegio Médico correspondiente y la fijación de la misma, en lugar visible de la sede de los Tribunales por diez (10) días hábiles.
(Artículo 52 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.22. PUBLICIDAD DE LAS DECISIONES. Toda decisión del Tribunal Nacional y de los Tribunales Seccionales constará en el informativo.
La decisión que conlleve a imponer como sanción la censura, o la suspensión, será transcrita al profesional sancionado, a los Tribunales Nacional y Seccionales y si es de carácter público será además fijada en lugares visibles de las sedes de los Tribunales, Ministerio de Salud y Protección Social y de la Federación Médica Colombiana.
(Artículo 53 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.23. GRADUACIÓN DE LA SANCIÓN. La sanción disciplinaria se aplicará teniendo en cuenta los antecedentes personales y profesionales del infractor y las circunstancias atenuantes o agravantes de la falta.
(Artículo 54 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.24. EFECTOS DE LA REINCIDENCIA. La reincidencia del profesional en la comisión de la falta dará lugar por lo menos a la aplicación de la sanción inmediata superior.
(Artículo 55 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.25. DEFINICIÓN DE LA REINCIDENCIA. Para los efectos del artículo anterior, entiéndase como reincidencia la comisión de la misma falta, en dos o más ocasiones, durante un período no mayor de un (1) año.
(Artículo 56 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.26. REMISIÓN NORMATIVA SOBRE IMPEDIMENTOS Y RECUSACIONES. Son aplicables al proceso disciplinario Ético Profesional las normas del Código de Procedimiento Penal sobre términos para interponer impedimentos y recusaciones.
(Artículo 57 del Decreto 3380 de 1981)
ARTÍCULO 2.7.2.2.1.2.27. SUSTITUCIONES EN IMPEDIMENTOS Y RECUSACIONES. Para reemplazar en caso de impedimento o recusación de uno o varios de los miembros de los Tribunales de Ética Médica, se hará un sorteo entre los médicos no elegidos integrantes de las últimas listas de candidatos para conformar el respectivo Tribunal.
(Artículo 58 del Decreto 3380 de 1981)
CERTIFICADO MÉDICO.
ARTÍCULO 2.7.2.2.1.3.1. CAMPO DE APLICACIÓN. El presente sección se aplica a todos los Profesionales de la Medicina debidamente titulados, registrados o con tarjeta profesional expedida por el Ministerio de Salud y Protección Social que ejerzan su profesión en el territorio nacional y a todos aquellos que se encuentren prestando el Servicio Social Obligatorio.
Las disposiciones de este sección obligan igualmente a las Direcciones Territoriales de Salud, Instituciones Prestadoras de Servicios de Salud y demás entidades de salud públicas, mixtas y privadas, a los enfermos, auxiliares de enfermería y promotores de salud que se encuentren registrados en este Ministerio, o inscritos y capacitados por las Direcciones Departamentales y Municipales de Salud con las debidas certificaciones, especialmente en cuanto al suministro de información estadística y manejo de los formatos para la expedición de los Certificados de Nacido Vivo y de Defunción, que adopte el Ministerio de Salud y Protección Social.
(Artículo 1o del Decreto 1171 de 1997)
ARTÍCULO 2.7.2.2.1.3.2. EXPEDICIÓN. El Certificado Médico será expedido por un Profesional de la Medicina, con tarjeta profesional o registro del Ministerio de Salud y Protección Social, o por un médico que se encuentre prestando el Servicio Social Obligatorio, de conformidad con lo previsto por el artículo 50 de la Ley 23 de 1981.
PARÁGRAFO. El texto del Certificado Médico será claro, preciso y deberá ceñirse estrictamente a la verdad. Su expedición irregular conllevará responsabilidad civil, penal y ética para el médico que lo expida, de conformidad con las normas vigentes sobre la materia.
(Artículo 2o del Decreto 1171 de 1997)
ARTÍCULO 2.7.2.2.1.3.3. EXCEPCIÓN EN CASOS EN QUE NO SE DEN LAS CONDICIONES DEL ARTÍCULO ANTERIOR. En aquellos lugares donde no exista Profesional de la Medicina ni en Servicio Social Obligatorio, el Certificado Médico podrá ser diligenciado y firmado por el personal de salud autorizado en el presente sección, con el fin de obtener información estadística.
(Artículo 3o del Decreto 1171 de 1997)
ARTÍCULO 2.7.2.2.1.3.4. CONTENIDO DEL CERTIFICADO MÉDICO. El Certificado Médico en lo relativo al estado de salud, tratamiento o acto médico deberá contener como mínimo, los siguientes datos generales:
a) Lugar y fecha de expedición;
b) Persona o entidad a la cual se dirige;
c) Estado de salud del paciente, tratamiento prescrito o acto médico;
d) Nombre e identificación del paciente;
e) Objeto y fines del certificado;
f) Nombre del Profesional de la Medicina que lo expide;
g) Número de la tarjeta profesional y registro;
h) Firma de quien lo expide.
(Artículo 4o del Decreto 1171 de 1997)
ARTÍCULO 2.7.2.2.1.3.5. CERTIFICADO MÉDICO DE NACIMIENTO. El Certificado Médico de Nacimiento, se expedirá para acreditar el hecho del individuo nacido vivo y deberá contener tres partes:
a) Una primera parte destinada a registrar los datos propios del nacimiento, como: apellidos y nombres del individuo nacido vivo, sexo, peso, talla, tipo sanguíneo, semanas de gestación, fecha de nacimiento, hora de ocurrencia del hecho, lugar y zona de nacimiento, sitio del parto, institución en donde fue atendido, tipo de parto, multiplicidad del parto y nombre e identificación del personal de salud que prestó la atención;
b) Una segunda partes destinada a registrar los datos de los padres del individuo nacido vivo, como: nombres y apellidos documentos de identificación, edad, estado civil, nivel educativo de cada uno, lugar y zona de residencia habitual de la madre, fecha de nacimiento del anterior hijo nacido vivo y número de hijos nacidos vivos;
c) Una tercera parte destinada a registrar los datos de la persona que expide el Certificado Médico de Nacimiento tales como: nombres y apellidos, documento de identificación, número de la tarjeta profesional y registro médico, lugar y fecha de expedición y firma de quien lo expide.
(Artículo 5o del Decreto 1171 de 1997)
ARTÍCULO 2.7.2.2.1.3.6. CERTIFICADO MÉDICO DE DEFUNCIÓN. El Certificado Médico de Defunción se expedirá para acreditar la defunción de todo individuo nacido vivo o nacido muerto, según el caso, y deberá contener como mínimo las siguientes partes:
a) Una primera parte destinada a registrar datos propios de la defunción, de carácter general; tales como: Tipo de defunción, fecha hora, lugar, zona y sitio de la defunción; datos generales del fallecido, como nombres, apellidos, sexo, documento de identificación, fecha de nacimiento, edad, nivel educativo, estado civil, zona y residencia habitual del fallecido y forma de muerte. Asimismo, el nombre, dirección, teléfono, número de tarjeta profesional o registro y firma del personal de salud que lo expide;
b) Una segunda parte destinada a registrar los datos de las defunciones fetales, o de menores de un año, sin interesar el tiempo de gestación; así: Ocurrencia de la muerte con relación al parto; clase de parto, clase de embarazo, tiempo de gestación, peso al nacer y los datos de la madre: nombres y apellidos, dirección, edad, número de hijos, estado civil y nivel educativo;
c) Una tercera parte, destinada a registrar los datos propios de la defunción de mujeres, como: Estado de embarazo al momento de la muerte, estado de embarazo en las últimas seis semanas, o en los últimos doce meses antes del fallecimiento;
d) Una cuarta parte destinada a registrar los datos relacionados con las muertes violentas: suicidios, homicidios, accidentes de tránsito y otros accidentes. En caso de no haberse determinado la causa de la muerte, y de encontrarse el hecho para dictamen del Instituto Nacional de Medicina legal y Ciencias Forenses, deberá indicarse también como sucedió, el lugar y dirección de ocurrencia del mismo;
e) Una quinta parte destinada a registrar las causas generales de toda defunción, como: La causa directa, antecedente y otros estados patológicos importantes; los métodos técnicos u otras formas mediante las cuales se determinó la causa de la muerte, y si se recibió asistencia técnica durante el proceso anterior al fallecimiento.
(Artículo 6o del Decreto 1171 de 1997)
ARTÍCULO 2.7.2.2.1.3.7. FIRMA DEL CERTIFICADO. Los formatos de certificados de individuos nacidos vivos y de defunción podrán ser diligenciados y firmados por el siguiente personal de salud:
a) Los Profesionales de la Medicina, debidamente titulados, con registro médico vigente o con tarjeta profesional del Ministerio de Salud y Protección Social, o que se encuentren prestando el Servicio Social Obligatorio;
b) Cuando no exista en el lugar, ningún profesional médico, ni en Servicio Social Obligatorio, los formatos podrán ser diligenciados por enfermeros, debidamente titulados, registrados o con tarjeta profesional del Ministerio de Salud y Protección Social;
c) En aquellas áreas de difícil acceso, donde no exista profesional de la medicina ni en Servicio Social Obligatorio, ni profesional de la enfermería como recurso de salud permanente, los formatos podrán ser diligenciados por los Auxiliares de Enfermería que se encuentren inscritos en las Direcciones Territoriales de Salud, o en su defecto, por los promotores de salud, que se encuentren debidamente capacitados e inscritos en tales Direcciones de Salud y obtengan las certificaciones pertinentes.
(Artículo 7o del Decreto 1171 de 1997)
ÉTICA DEL ODONTÓLOGO.
ARTÍCULO 2.7.2.2.2.1. DERECHO A LA LIBRE ELECCIÓN DEL ODONTÓLOGO. En el trabajo institucional, el derecho de libre elección del odontólogo por parte del paciente estará sujeto a las posibilidades ofrecidas por cada Institución.
(Artículo 1o del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.2. RESPONSABILIDAD EN CASOS DE URGENCIA O EMERGENCIA. Para señalar la responsabilidad del odontólogo frente a los casos de emergencia, o urgencia, entiéndase por esta todo tipo de afección que requiera atención inmediata de acuerdo con el dictamen del profesional de odontología.
(Artículo 2o del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.3. PRESCINDENCIA DE SERVICIOS DEL ODONTÓLOGO POR PARTE DEL PACIENTE. El odontólogo respetará la libertad del paciente para prescindir de sus servicios, siempre y cuando este tenga capacidad de manifestar libremente su voluntad.
(Artículo 3o del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.4. CONSULTORIO. Entiéndase por consultorio odontológico, el sitio donde se puede atender privadamente al paciente y cuyo objetivo sea la consulta o tratamiento ambulatorio.
(Artículo 4o del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.5. EXÁMENES INNECESARIOS O TRATAMIENTOS INJUSTIFICADOS. Se entiende por exámenes innecesarios o tratamientos injustificados, aquellos que no correspondan a la historia clínica y plan de tratamiento del caso particular.
(Artículo 5o del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.6. PROCEDENCIA DE INTERCONSULTA. En caso de sospecha de enfermedad infecto contagiosa o de cualquier otra etiología que comprometa la ejecución de procedimientos clínicos en el paciente, debe solicitarse la interconsulta pertinente.
(Artículo 6o del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.7. DEL RIESGO INJUSTIFICADO. Se entiende por riesgos injustificados aquellos a los cuales sea sometido el paciente y que no correspondan a las condiciones clínico-patológicas del mismo.
(Artículo 7o del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.8. ADVERTENCIA DEL RIESGO PREVISTO. El odontólogo cumple la advertencia del riesgo previsto a que se refiere la Ley 35 de 1989, Capítulo II, artículo 5o, con el aviso que en forma prudente haga a su paciente, o a sus familiares o allegados, con respecto a los efectos adversos que, en su concepto, dentro del campo de la práctica odontológica, pueden llegar a producirse como consecuencia del tratamiento o procedimiento odontológicos.
(Artículo 8o del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.9. CAUSALES DE EXONERACIÓN DE ADVERTENCIA DEL RIESGO PREVISTO. El odontólogo quedará exonerado de hacer la advertencia del riesgo previsto, en los siguientes casos:
a) Cuando el estado mental del paciente y la ausencia de parientes o allegados se lo impidan;
b) Cuando exista urgencia para llevar a cabo el procedimiento odontológico.
(Artículo 9o del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.10. CONSTANCIA EN LA HISTORIA CLÍNICA. El odontólogo dejará constancia en la historia clínica del hecho de la advertencia del riesgo previsto, o de la imposibilidad de hacerla.
Teniendo en cuenta que el tratamiento o procedimiento odontológicos pueden comportar efectos adversos o de carácter imprevisible, el odontólogo no será responsable por riesgos, reacciones o resultados desfavorables, inmediatos o tardíos, de imposible o difícil previsión dentro del campo de la práctica odontológica, al prescribir o efectuar un tratamiento o procedimiento médicos.
(Artículo 10 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.11. OBLIGACIÓN DE COMUNICAR LA GRAVEDAD DEL PACIENTE. Entiéndase que la obligación a que se refiere la Ley 35 de 1989, Capítulo II, artículo 21, con relación a los familiares o allegados debe cumplirse solo cuando estos se encuentran presentes.
(Artículo 11 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.12. JUNTA ODONTOLÓGICA. Entiéndese por Junta Odontológica la interconsulta o la asesoría solicitada por el odontólogo tratante a uno o más profesionales, teniendo en cuenta las condiciones clínico-patológicas del paciente.
(Artículo 12 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.13. DESTINATARIOS DE LA OBLIGACIÓN DEL ODONTÓLOGO EN CASO DE GRAVEDAD DEL PACIENTE. Para efectos de lo previsto por la Ley 35 de 1989, artículo 21, son responsables del enfermo las personas naturales o jurídicas que figuren como tales en la historia clínica o registros odontológicos.
(Artículo 13 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.14. FRECUENCIA DE LAS JUNTAS ODONTOLÓGICAS. La frecuencia de las Juntas Odontológicas estará subordinada a la gravedad de la enfermedad y a la necesidad de aclarar el diagnóstico, mejorar el tratamiento y satisfacer el deseo expresado por el enfermo o sus familiares, siempre y cuando corresponda esta solicitud a la condición clínico-patológica de aquel.
(Artículo 14 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.15. DE LOS ACTOS NO DESAPROBATORIOS. No constituyen actos desaprobatorios las diferencias de criterio o de opinión entre odontólogos, que manifestadas en forma prudente surjan de la discusión, análisis y tratamiento del paciente.
(Artículo 15 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.16. DISENTIMIENTO ÉTICO. Si el disentimiento profesional entre odontólogos tiene contenido ético, la competencia para dirimirlo será de los Tribunales de Ética Odontológica.
(Artículo 16 del Decreto 491de 1990)
ARTÍCULO 2.7.2.2.2.17. TÉRMINO PARA POSTULACIÓN DE CANDIDATOS AL TRIBUNAL. El conocimiento que de la historia clínica tengan los auxiliares del odontólogo o de la institución en la cual este labore, no son violatorios del carácter privado y reservado de esta.
(Artículo 17 del Decreto 491de 1990)
ARTÍCULO 2.7.2.2.2.18. RESPONSABILIDAD DE ODONTÓLOGO. El odontólogo velará e instruirá a sus auxiliares sobre la reserva del secreto profesional, y no será responsable, por la revelación voluntaria que ellos hagan.
(Artículo 18 del Decreto 491de 1990)
ARTÍCULO 2.7.2.2.2.19. CONCEPTO ODONTOLÓGICO. En lo dispuesto por la Ley 35 de 1989, artículo 1o, literal h), y demás constancias solicitadas, los conceptos emitidos por el odontólogo deberán ser por escrito y contener por lo menos los siguientes datos:
1. Lugar y fecha de expedición.
2. Persona o entidad a la cual se dirige el certificado.
3. Objeto o fines del certificado.
4. Nombre e identificación del paciente.
5. Concepto.
6. Nombre del odontólogo.
7. Número de la tarjeta profesional o carnet.
8. Firma del odontólogo.
(Artículo 19 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.20. HISTORIA CLÍNICA COMO MATERIAL DE CONSULTA. Las historias clínicas pueden utilizarse como material de consulta y apoyo a los trabajos odontológicos, con sujeción a los principios del secreto profesional, de la propiedad intelectual y de conformidad con la Ley 1581 de 2012.
(Artículo 20 del Decreto 491de 1990)
ARTÍCULO 2.7.2.2.2.21. POSTULACIÓN DE CANDIDATOS AL TRIBUNAL. Durante los dos (2) meses anteriores a la iniciación de un período del Tribunal Nacional de Ética Odontológica, la Federación Odontológica Colombiana y la Asociación Colombiana de Facultades de Odontología, enviarán las listas de candidatos al Ministerio de Salud y Protección Social.
(Artículo 21 del Decreto 491de 1990)
ARTÍCULO 2.7.2.2.2.22. PERÍODO DE LOS MIEMBROS DE LOS TRIBUNALES. Los Miembros de los Tribunales de Ética Odontológica ejercerán sus funciones mientras no sean reemplazados.
(Artículo 22 del Decreto 491de 1990)
ARTÍCULO 2.7.2.2.2.23. PROVISIÓN DE VACANCIAS DEFINITIVAS DE LOS TRIBUNALES. Cuando en el Tribunal Nacional o Tribunales Seccionales se produzca vacancia de uno o varios de sus cargos, estos serán provistos para el período restante por uno de los profesionales que figuran en la lista inicialmente enviada a consideración del Ministerio de Salud y Protección Social conforme al artículo 2.7.2.2.2.21 del presente decreto, o por profesionales escogidos de nuevas listas, a discreción de quien deba hacer el nombramiento o elección.
(Artículo 24 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.24. SUSTITUCIONES EN IMPEDIMENTOS Y RECUSACIONES. En caso de impedimento o recusación de una o varios de los miembros de los Tribunales de Ética Odontológica, se hará un sorteo entre los odontólogos integrantes de las últimas listas de candidatos para conformar el respectivo Tribunal, que no hayan sido elegidos.
(Artículo 25 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.25. COMPETENCIA RESIDUAL DEL TRIBUNAL NACIONAL. Cuando por cualquier causa sea imposible el funcionamiento de un Tribunal Seccional de Ética Odontológica, el conocimiento de los procesos corresponderá al que señale el Tribunal Nacional.
(Artículo 26 del Decreto 491de 1990)
ARTÍCULO 2.7.2.2.2.26. PUESTA EN FUNCIONAMIENTO DE LOS TRIBUNALES SECCIONALES. Los Tribunales Seccionales de Ética Odontológica iniciarán funciones previa apropiación presupuestal y desde la fecha de aprobación del presupuesto por parte del Ministerio de Salud y Protección Social.
(Artículo 27 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.27. PRUEBAS DE OFICIO. Durante la instrucción del proceso, el profesional instructor practicará todas las pruebas y diligencias que considere necesarias para la investigación.
Los testimonios que deba recibir el profesional instructor se harán bajo la gravedad del juramento en la forma establecida por el Código de Procedimiento Penal.
(Artículo 28 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.28. REGISTRO DE ACTUACIONES. Las actuaciones dentro del procedimiento disciplinario ético profesional deberán constar por escrito.
(Artículo 29 del Decreto 491de 1990)
ARTÍCULO 2.7.2.2.2.29. PETICIÓN DE PRUEBAS. El inculpado podrá solicitar por escrito al instructor las pruebas que considere convenientes, las que se decretarán y practicarán siempre y cuando sean conducentes dentro de la investigación.
(Artículo 30 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.30. QUÓRUM DELIBERATIVO. Los Tribunales de Ética Odontológica sesionarán con la asistencia de la mayoría absoluta de sus integrantes.
(Artículo 31 del Decreto 491de 1990)
ARTÍCULO 2.7.2.2.2.31. QUÓRUM DECISORIO. Las decisiones de los Tribunales de Ética Odontológica se adoptarán por mayoría absoluta de voto de los profesionales miembros, y serán firmadas por todos ellos. Quien no esté de acuerdo con la decisión tomada, podrá salvar su voto y así lo hará constar.
(Artículo 32 del Decreto 491de 1990)
ARTÍCULO 2.7.2.2.2.32. FALTAS TEMPORALES. En los eventos de caso fortuito o fuerza mayor, si uno de los integrantes no pudiere asistir a las sesiones de los Tribunales, este será reemplazado por otro profesional que hubiere hecho parte de la lista de aspirantes a integrarlo y que no hubiere sido elegido o en su defecto solicitará a las entidades competentes el envío de una nueva lista.
(Artículo 33 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.33. APLICACIÓN RESIDUAL DEL CÓDIGO DE PROCEDIMIENTO PENAL. En lo no previsto en la Ley 35 de 1989 y su reglamento, se aplicarán las normas pertinentes del Código de Procedimiento Penal.
(Artículo 34 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.34. AMONESTACIÓN PRIVADA. La amonestación privada consiste en la reprensión privada y verbal que se le hace al infractor por la falta cometida.
(Artículo 35 del Decreto 491de 1990)
ARTÍCULO 2.7.2.2.2.35. CENSURA. Se entiende por censura la reprobación que se hace al infractor por la falta cometida.
(Artículo 36 del Decreto 491de 1990)
ARTÍCULO 2.7.2.2.2.36. CENSURA ESCRITA Y PRIVADA. La censura escrita pero privada, se hará mediante la entrega, por parte del Tribunal, de una copia de la decisión del mismo, al infractor sancionado.
(Artículo 37 del Decreto 491de 1990)
ARTÍCULO 2.7.2.2.2.37. CENSURA ESCITA Y PÚBLICA. La censura escrita y pública se aplicará mediante la lectura de la decisión en sala plena del Tribunal, y será fijada en lugar visible de los tribunales por diez (10) días hábiles y publicada en la Revista de la Federación Odontológica Colombiana o boletines seccionales. Copia de este acto debe ser enviada al Ministerio de Salud y Protección Social.
(Artículo 38 del Decreto 491de 1990)
ARTÍCULO 2.7.2.2.2.38. CENSURA VERBAL Y PÚBLICA. La censura verbal y pública será dada a conocer al infractor, mediante la lectura de la decisión ante la Junta Seccional de la Federación Odontológica Colombiana correspondiente, y la fijación de la misma en lugar visible de la sede de los Tribunales por diez (10) días hábiles y publicada en la Revista de la Federación Odontológica Colombiana o en los boletines seccionales. Copia de este acto debe ser enviada al Ministerio de Salud y Protección Social.
(Artículo 39 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.39. PUBLICIDAD DE LAS SANCIONES. La decisión que conlleva a imponer como sanción la censura o la suspensión, será transcrita al profesional sancionado, a los Tribunales Nacional y Seccionales y si es de carácter público, será además, fijada en lugares visibles de las sedes de los Tribunales, Ministerio de Salud y Protección Social y de la Federación Odontológica Colombiana y publicada en la Revista de la Federación Odontológica Colombiana o boletines seccionales.
(Artículo 40 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.40. CRITERIOS DE GRADUACIÓN DE LA SANCIÓN. La sanción disciplinaria se aplicará teniendo en cuenta los antecedentes personales y profesionales del infractor, y las circunstancias atenuantes o agravantes de la falta.
(Artículo 41 del Decreto 491de 1990)
ARTÍCULO 2.7.2.2.2.41. REINCIDENCIA EN LA FALTA. La reincidencia del profesional en la comisión de la falta dará lugar, por lo menos, a la aplicación de la sanción inmediata superior.
(Artículo 42 del Decreto 491de 1990)
ARTÍCULO 2.7.2.2.2.42. DEFINICIÓN DE LA REINCIDENCIA. Para los efectos del artículo anterior, entiéndase como reincidencia la comisión de la misma falta, en dos o más ocasiones durante un período no mayor de un (1) año.
(Artículo 43 del Decreto 491 de 1990)
ARTÍCULO 2.7.2.2.2.43. COMUNICACIÓN DE LAS SANCIONES. Las sanciones contempladas en la Ley 35 de 1989, artículo 79, literales c) y d), deberán ser comunicadas al Ministerio de Salud y Protección Social para efecto de su registro.
(Artículo 44 del Decreto 491 de 1990)
EJERCICIO DE OTRAS PROFESIONES, ESPECIALIDADES Y OCUPACIONES DE LA SALUD.
ANESTESIOLOGÍA.
ARTÍCULO 2.7.2.3.1.1. DEL CONCEPTO. La Anestesiología es una especialidad de la Medicina fundamentada en las ciencias biológicas sociales y humanísticas. Es una especialidad que estudia los principios, procedimientos, aparatos y materiales necesarios para practicar una adecuada anestesia. Además se integra en una forma multidisciplinaria con otras especialidades médicas en el manejo integral de la salud. El médico especializado en Anestesiología y Reanimación es el autorizado para el manejo y práctica de esta especialidad con el cumplimiento de las normas mínimas de seguridad para dicho ejercicio.
(Artículo 1o del Decreto 97 de 1996)
ARTÍCULO 2.7.2.3.1.2. DE LAS DEFINICIONES. Para efectos de este capítulo se adoptan las siguientes definiciones:
a) Urgencia: Es la alteración de la integridad física y/o mental de una persona, causada por un trauma o por una enfermedad de cualquier etiología que genera una demanda de atención médica inmediata y efectiva;
b) Atención inicial de urgencia: Denomínase como tal a todas las acciones realizadas a una persona con patología de urgencia y que tiendan a estabilizarla en sus signos vitales, realizar un diagnóstico de impresión y definirle el destino inmediato, tomando como base el grado de complejidad del servicio donde se realiza la atención inicial de urgencia, al tenor de los principios éticos y las normas que determinan las acciones y el comportamiento del personal de salud;
c) Atención de urgencia: Es el conjunto de acciones realizadas por un equipo de salud debidamente capacitado y con los recursos materiales necesarios para satisfacer la demanda de atención generada por las urgencias;
d) Atención médica programada: Entiéndase como tal al conjunto de acciones previstas a realizarse en una persona con una patología calificada previamente, que no requiere la atención de urgencia.
(Artículo 6o del Decreto 97 de 1996)
ARTÍCULO 2.7.2.3.1.3. EL EJERCICIO DE LA ANESTESIOLOGÍA. Dentro del territorio de la República de Colombia, solo podrán ejercer las funciones de médico especialista en Anestesiología los siguientes:
a) Las personas que hayan adquirido o adquieran el título de medicina y cirugía de acuerdo con las leyes colombianas y que hayan realizado posteriormente su entrenamiento en un programa de especialización en Anestesiología y Reanimación legalmente aprobado en una Universidad con Facultad de Medicina, debidamente reconocida por los organismos competentes del Gobierno nacional;
b) Los médicos colombianos o extranjeros que hayan adquirido o adquieran el título de médico especializado en Anestesiología y Reanimación en otro país equivalente al otorgado en la República de Colombia y que esté debidamente aprobado según las disposiciones legales y los tratados o convenios vigentes sobre la materia ante el Gobierno nacional;
c) Podrá también ejercer como médico especializado en Anestesiología y Reanimación aquel que con anterioridad al 16 de enero de 1991, haya obtenido el título correspondiente otorgado por facultades o escuelas universitarias legalmente reconocidas por el Estado colombiano, o refrendado por la Asociación Colombiana de Facultades de Medicina (Ascofame), legalmente reconocido por el Estado colombiano;
d) El médico cirujano que se encuentre realizando su entrenamiento en Anestesiología y Reanimación, dentro de un programa aprobado por el Gobierno nacional, respaldado, autorizado y supervisado por un Centro Universitario y/o facultad de medicina correspondiente, de conformidad con las disposiciones que reglamentan las relaciones docente-asistenciales.
(Artículo 2o del Decreto 97 de 1996)
ARTÍCULO 2.7.2.3.1.4. DE LA PRÁCTICA DE PROCEDIMIENTOS ANESTÉSICOS POR MÉDICOS NO ESPECIALIZADOS. Los médicos no especializados en Anestesia y Reanimación, solo podrán practicar procedimientos anestésicos en los casos de urgencia, y en aquellos casos no remisibles debido a la condición clínica del paciente o a limitaciones de acceso geográfico, pero siempre que medie la ausencia de un médico especializado en Anestesia y Reanimación. Los médicos que estén cumpliendo con el Servicio Social Obligatorio, solo podrán suministrar anestesia en casos de urgencia.
PARÁGRAFO. Los médicos no especializados en Anestesiología y Reanimación, y los profesionales de Odontología, podrán practicar procedimientos anestésicos como la anestesia local o regional, en los casos propios de su ejercicio profesional ordinario y habitual que no impliquen riesgo grave para la salud del paciente.
El Ministerio de Salud y Protección Social reglamentará sobre la materia con base en las recomendaciones del Comité Nacional para el Ejercicio de la Anestesiología.
(Artículo 3o del Decreto 97 de 1996)
ARTÍCULO 2.7.2.3.1.5. DE LA PROHIBICIÓN DE SUMINISTRAR LA ANESTESIA Y REALIZAR EL PROCEDIMIENTO QUIRÚRGICO. Prohíbese aplicar anestesia y llevar a cabo intervenciones quirúrgicas por parte del mismo médico en forma simultánea, salvo en los casos de urgencia atendidos en instituciones hospitalarias que dispongan de un solo profesional de la medicina.
(Artículo 4o del Decreto 97 de 1996)
ARTÍCULO 2.7.2.3.1.6. DE LA OBSERVANCIA DE LAS MEDIDAS DE SEGURIDAD PARA LA PRÁCTICA DE PROCEDIMIENTOS ANESTÉSICOS. En los casos previstos en los artículos 2.7.2.3.1.5 y 2.7.2.3.1.6 del presente decreto, deberá cumplirse con las normas que consagran los procedimientos mínimos de seguridad exigidos para la práctica anestésica.
(Artículo 5o del Decreto 97 de 1996)
ARTÍCULO 2.7.2.3.1.7. INSPECCIÓN, VIGILANCIA Y CONTROL. Sin perjuicio de la competencia de la Superintendencia Nacional de Salud, las direcciones departamentales y municipales de salud, así como el Comité Nacional del Ejercicio de la Anestesiología en Colombia creado por la Ley 6ª de 1991 y los comités seccionales, velarán por el estricto cumplimiento de las normas contenidas en el presente Capítulo y las previstas en el Sistema Obligatorio de Garantía de Calidad de la Atención de Salud.
Sin perjuicio de las competencias de las autoridades en materia disciplinaria, el Tribunal de Ética Médica aplicará las sanciones de orden personal a que haya lugar por la violación de las normas de ética médica, previo el debido proceso.
La Superintendencia Nacional de Salud aplicará las sanciones a que haya lugar, cuando se incumplan las obligaciones por parte de las instituciones de salud y de asistencia social de carácter oficial, de seguridad social y privada, a que se refiere el artículo 10 de la Ley 6ª de 1991.
(Artículo 8o del Decreto 97 de 1996)
QUÍMICA FARMACÉUTICA.
DISPOSICIONES GENERALES.
ARTÍCULO 2.7.2.3.2.1.1. ÁMBITO DE APLICACIÓN. Las disposiciones contenidas en esta Sección tienen por objeto regular el ejercicio de la profesión de químico farmacéutico, perteneciente al área de la salud, en los aspectos relativos a los derechos, deberes, obligaciones y prohibiciones, con el fin de preservar y salvaguardar la honradez, lealtad, imparcialidad, eficiencia, seriedad, que deben observar en su desempeño profesional.
(Artículo 1o del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.1.2. GARANTÍA DEL EJERCICIO PROFESIONAL. El químico farmacéutico hará uso de sus derechos, cumplirá sus deberes, respetará las normas que rigen su actividad profesional, y actuará conforme a los mandatos consagrados en la Constitución Política, las leyes, los reglamentos que profieran las autoridades públicas competentes y los postulados éticos que la rigen.
(Artículo 2o del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.1.3. DEFINICIONES. Para efectos de la presente Sección se establecen las siguientes definiciones generales:
a) Químico-Farmacéutico: Es un profesional del área de la salud cuya formación universitaria lo capacitará para ejercer actividades profesionales en el desarrollo, preparación, producción, control y vigilancia de los procesos y productos mencionados en el artículo 1o de la Ley 212 de 1995, y en las actividades químicas farmacéuticas que inciden en la salud individual y colectiva;
b) Productos Farmacéuticos: Todo producto destinado al uso humano o animal presentado en su forma farmacéutica, tales como medicamentos, cosméticos, alimentos que posean acción terapéutica; preparaciones farmacéuticas con base en recursos naturales, productos generados por biotecnología, productos biológicos, productos homeopáticos y demás insumos para la salud;
c) Laboratorio farmacéutico: Es el establecimiento o sección de una empresa, que se dedica a la investigación, fabricación, envase, empaque, análisis, control o aseguramiento de la calidad de los productos farmacéuticos;
d) Medicamento: Es el preparado farmacéutico obtenido a partir de principios activos, con o sin sustancias auxiliares, presentado bajo forma farmacéutica, que se utiliza para la prevención, alivio, diagnóstico, tratamiento, curación o rehabilitación de la enfermedad, así como los alimentos que posean una acción o se administren con finalidad terapéutica o se anuncien con propiedades medicinales. Los envases, rótulos, etiquetas y empaques hacen parte integral del medicamento, por cuanto estos contribuyen a garantizar su calidad, estabilidad y uso adecuado;
e) Cosmético: Es una formulación de aplicación local, fundamentada en conceptos científicos, destinada al cuidado y mejoramiento de la piel humana y sus anexos, sin perturbar las funciones vitales, sin irritar, sensibilizar, o provocar efectos secundarios indeseables atribuibles a su absorción sistémica o su aplicación local.
(Artículo 3o del Decreto 1945 de 1996)
DEL EJERCICIO DE LA PROFESIÓN DEL QUÍMICO FARMACÉUTICO.
ARTÍCULO 2.7.2.3.2.2.1. ACTIVIDADES PROFESIONALES. Se entiende por ejercicio profesional del químico farmacéutico, toda actividad relacionada con la aplicación de los principios, conocimientos científicos y técnicos, señalados en las Leyes 23 de 1962 y 212 de 1995, así como las demás disposiciones vigentes.
Para los efectos de esta reglamentación, son actividades de competencias exclusiva de químico farmacéutico, las comprendidas dentro de la dirección técnica de:
a) Farmacias de instituciones y entidades que presten servicios de salud en el segundo y tercer nivel;
b) Laboratorio de productos farmacéuticos tales como medicamentos, cosméticos, preparaciones farmacéuticas a base de recursos naturales, productos homeopáticos;
c) Sistemas de suministro de productos farmacéuticos, en sus diferentes etapas, incluyendo la auditoría de los mismos;
d) Laboratorio de toxicología forense;
e) Servicios de atención farmacéutica, hospitalarios y ambulatorios;
f) Funciones de inspección, vigilancia y control de los productos farmacéuticos, establecimientos productores y establecimientos distribuidores de los mismos;
g) Establecimientos distribuidores mayoristas.
(Artículo 4o del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.2.2. El profesional químico farmacéutico deberá hacer parte, aunque no de manera exclusiva, en el desarrollo de las siguientes actividades:
Asuntos regulatorios sanitarios.
Investigación y desarrollo de productos farmacéuticos.
Producción, suministro y aseguramiento de calidad de los insumos para la salud; productos agroquímicos; alimentos o bebidas enriquecidas o de uso dietético, complementos dietéticos. alimentos concentrados, bebidas alcohólicas y no alcohólicas.
Inspección, vigilancia y control de insumos para la salud, productos agroquímicos; alimentos o bebidas enriquecidas o de uso dietético, complementos dietéticos, alimentos concentrados, bebidas alcohólicas y no alcohólicas.
Toxicología forense, clínica, ambiental, salud ocupacional y ecología.
Certificación de calidad en los procesos de importación, exportación de materias primas, productos farmacéuticos semielaborados y terminados.
En inspección, vigilancia y control de productos obtenidos por biotecnología.
(Artículo 5o del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.2.3. El químico farmacéutico podrá estar vinculado en la realización de las siguientes actividades:
Producción y aseguramiento de la calidad de alimentos para uso humano y animal.
Inspección, vigilancia y control de alimentos para uso humano y animal.
Obtención de productos mediante procesos biotecnológicos y en la evaluación de la actividad biológica.
Servicio de atención farmacéutica ambulatorio y hospitalario de primer nivel.
Mercadeo y ventas de productos farmacéuticos.
Investigación y monitoreo del impacto ambiental y salud ocupacional.
Las que se desarrollan en el campo de la medicina nuclear.
Programas de evaluación, conservación, recuperación y aprovechamiento de los recursos naturales.
En las demás actividades relacionadas con el área de la salud, que pueden ser atendidas por un químico farmacéutico.
(Artículo 6o del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.2.4. DOCENCIA. La docencia en las áreas básicas y fundamentales de la química farmacéutica, será ejercida preferencialmente por el químico farmacéutico, quien podrá tener bajo su responsabilidad cátedras, áreas académicas, grupos de trabajo, y participar en tareas de investigación científica.
(Artículo 7o del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.2.5. DERECHOS. Los químicos farmacéuticos tendrán los siguientes derechos:
a) Recibir un tratamiento acorde con la dignidad inherente al ser humano;
b) Percibir una remuneración justa y equitativa por su trabajo profesional;
c) Ser reconocido como un profesional del área de la salud;
d) Ser acatado en los conceptos técnicos de su competencia;
e) Al respeto y reconocimiento científico y técnico;
f) Ser designado en los cargos que deban ser desempeñados por químicos farmacéuticos;
g) Ejercer la docencia en las materias de las áreas en las que cursó sus estudios universitarios;
h) Recibir una capacitación continuada que le permita actualizarse a nivel técnico, científico, con el fin de mejorar en el ejercicio de su profesión;
i) Ejercer el derecho de libre asociación;
j) Los demás que consagren la Constitución Política, la ley y los reglamentos.
(Artículo 8o del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.2.6. DEBERES. Los químicos farmacéuticos tendrán los siguientes deberes:
a) Cumplir y hacer cumplir la Constitución Política, la ley, los reglamentos, y los postulados que rigen su profesión;
b) Observar las normas éticas de su profesión, y preservar los intereses en relación con la salud individual o colectiva, ofreciendo toda su capacidad como profesional de la salud;
c) Contribuir a la preservación de la vida, para lo cual y sobre cualquiera otra consideración actuará en forma oportuna y diligente en la prestación de los servicios de atención farmacéutica que le correspondan;
d) Cumplir con honradez, lealtad, eficiencia, oportunidad e imparcialidad las tareas que le sean asignadas;
e) Respetar el carácter confidencial de su actividad profesional;
f) Tratar con respeto, imparcialidad y lealtad a las personas con las cuales deba establecer alguna relación en virtud de su ejercicio profesional;
g) Proponer iniciativas que considere útiles para el mejoramiento continuo de la profesión y de las tareas que le hayan sido asignadas;
h) Las demás que señalen la ley y los reglamentos.
(Artículo 9o del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.2.7. PROHIBICIONES. Los químicos farmacéuticos en el ejercicio de su profesión les está prohibido:
1. Utilizar o permitir la utilización de sus conocimientos profesionales para el desarrollo de actividades ilícitas o que atenten contra la salud.
2. Realizar actividades que contravengan la ley y los reglamentos vigentes.
3. Omitir o retardar el cumplimiento de las actividades profesionales.
4. Solicitar o aceptar prebendas o beneficios indebidos.
5. Las demás que señalen la ley y los reglamentos.
(Artículo 10 del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.2.8. REQUISITOS. La profesión de químico farmacéutico será ejercida en Colombia por las siguientes personas:
a) Quienes hayan adquirido o adquieran el título de químico farmacéutico, expedido por alguna de las Instituciones Universitarias que funcionen en el territorio nacional o hayan funcionado legalmente en el país;
b) Los colombianos y extranjeros que adquieran o hayan adquirido título de químico farmacéutico o su equivalente, en instituciones universitarias de países con los que Colombia haya celebrado tratados o convenios sobre reciprocidad de títulos universitarios, en los términos señalados en los mismos;
c) Los colombianos y extranjeros que hayan adquirido título de químicos farmacéuticos o su equivalente, en una institución universitaria de un país con el cual Colombia no haya celebrado tratados o convenios sobre intercambio de títulos universitarios, una vez cumplidas las disposiciones legales vigentes sobre validación de títulos;
d) Las personas que hayan cumplido con alguno de los anteriores requisitos y que se encuentren inscritas en el registro del Colegio Nacional de Químicos Farmacéuticos.
PARÁGRAFO. Las personas que hayan adquirido licencia o permiso de farmacéutico en virtud de disposiciones legales expedidas hasta la vigencia de la Ley 23 de 1962, ejercerán la farmacia como licenciados en todo el territorio nacional.
(Artículo 11 del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.2.9. EJERCICIO CARGOS PÚBLICOS. Para desempeñar cargos en la administración pública, cuyo ejercicio requiera la profesión de químico farmacéutico, la persona nombrada deberá acreditar, el título universitario y estar inscrito en el Registro Único Nacional del Talento Humano en Salud.
(Artículo 13 del Decreto 1945 de 1996)
COLEGIO NACIONAL DE QUÍMICOS FARMACÉUTICOS.
ARTÍCULO 2.7.2.3.2.3.1. VIGILANCIA Y CONTROL. La vigilancia y el control del ejercicio de la profesión de químico farmacéutico le corresponde al Estado, y estará a cargo del Colegio Nacional de Químicos Farmacéuticos.
El Colegio Nacional de Químicos Farmacéuticos, creado por el artículo 7o de la Ley 212 de 1995, es un organismo consultivo del Gobierno nacional en materia de la competencia de los químicos-farmacéuticos.
(Artículo 14 del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.3.2. COLEGIATURA. La colegiatura de los químicos farmacéuticos tiene por objeto velar porque el ejercicio de la profesión, en cualquiera de sus especialidades y aplicaciones, responda a la función que dentro del campo sanitario y social le corresponde, de acuerdo con la Constitución Política, la ley y los reglamentos.
(Artículo 15 del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.3.3. OBJETIVOS. El Colegio Nacional de Químicos Farmacéuticos también cumplirá los siguientes objetivos:
a) Velar por el mejoramiento técnico, social y económico de sus miembros;
b) Fomentar el espíritu de solidaridad, apoyo y respeto entre sus asociados;
c) Propender por el avance científico de la química farmacéutica;
d) Velar por la observancia de los postulados éticos que rigen el ejercicio profesional;
e) Establecer canales de comunicación entre sus miembros, y entre estos y las demás asociaciones u organizaciones que desarrollen actividades similares a las del colegio;
f) Los demás que están relacionados con el mejoramiento continuo de la profesión de químico farmacéutico;
g) Ser órgano consultivo del Gobierno nacional;
h) Promover campañas de información a nivel comunitario sobre el uso racional de los medicamentos.
(Artículo 16 del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.3.4. NATURALEZA. El Colegio Nacional de Químicos Farmacéuticos es una entidad científico-técnica, de tipo académico gremial, profesional e independiente, que está conformada por los químicos farmacéuticos que se inscriban en el registro que llevará, con sujeción a la Ley 212 de 1995.
(Artículo 17 del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.3.5. SEDE. El Colegio tendrá su sede principal en la ciudad de Bogotá, D. C., y podrá organizar unidades regionales en las distintas reparticiones territoriales, cuando el Consejo Nacional así lo decida.
(Artículo 19 del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.3.6. ORGANIZACIÓN. El Colegio tendrá los siguientes órganos directivos:
a) Asamblea Nacional;
b) Junta Directiva Nacional;
c) Tribunal Disciplinario;
d) Fiscal;
e) Director Ejecutivo.
El Consejo Nacional será organismo asesor de la Junta Directiva Nacional.
Las Unidades Regionales tendrán su Consejo Directivo, Tribunal Disciplinario y un Director Ejecutivo cuando lo amerite, que serán elegidos conforme a lo dispuesto por el reglamento interno del Colegio.
(Artículo 20 del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.3.7. RECURSOS. Serán recursos del Colegio, los productos obtenidos por la realización de eventos académicos, científicos, sociales, culturales, recreativos; las cuotas de sostenimiento que apruebe la Asamblea Nacional, y los aportes extraordinarios que se destinen para programas especiales.
(Artículo 21 del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.3.8. ASAMBLEA NACIONAL. La Asamblea Nacional es la máxima autoridad del Colegio, y está integrada por todos los químicos farmacéuticos inscritos en el registro o por las delegaciones integradas en la forma que se establezca en el reglamento interno y que se encuentren a paz y salvo. Sus reuniones son ordinarias o extraordinarias, previa convocatoria efectuada en los términos señalados en el mismo reglamento.
(Artículo 22 del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.3.9. FUNCIONES. Son funciones de la Asamblea Nacional:
1. Adoptar el reglamento interno del colegio, y sus modificaciones.
2. Elegir la junta directiva nacional, para un período de dos años.
3. Aprobar los planes de gestión del colegio, y disponer su revisión.
4. Elegir los miembros del Tribunal Disciplinario, para un período de dos años.
5. Fijar los aportes ordinarios y extraordinarios que deberán cancelar los miembros, para sufragar actividades a cargo del mismo.
6. Seleccionar los sitios que servirán de sede y subsede para sus reuniones.
7. Elegir el Fiscal para un período de dos años.
8. Las demás que le asignen la ley y los reglamentos.
PARÁGRAFO. Las decisiones de la Asamblea serán tomadas por mayoría de votos de los miembros presentes que constituyan quórum, conforme lo señale el reglamento interno.
(Artículo 23 del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.3.10. CONSEJO NACIONAL. El Consejo Nacional es un órgano asesor de la Junta Directiva Nacional y estará integrado por los Presidentes de las Unidades Regionales o quienes hagan sus veces, el Presidente del Tribunal Disciplinario; los Presidentes honorarios, los ex Presidentes de la Junta Directiva Nacional; y será presidido por el Presidente de la Junta Directiva Nacional.
El Consejo podrá invitar a particulares o servidores públicos a sus deliberaciones. Sus funciones y la periodicidad de sus reuniones, ordinarias o extraordinarias serán establecidas en el reglamento interno.
(Artículo 24 del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.3.11. JUNTA DIRECTIVA NACIONAL. La Junta Directiva del Colegio es el órgano ejecutor de las decisiones de la Asamblea. Estará conformada por un Presidente, un Vicepresidente, un Secretario, un Tesorero, un Fiscal y su respectivo suplente, y un vocal por cada Unidad Regional, quienes serán elegidos por la Asamblea Nacional, por el sistema de cuociente electoral, para un período de dos años.
El Presidente de la Junta lo será, a su vez, del Colegio.
(Artículo 25 del Decreto 1945 de 1996)
ARTÍCULO 2.7.2.3.2.3.12. FUNCIONES. La Junta Directiva Nacional tendrá las siguientes funciones:
a) Convocar la Asamblea Nacional, y proceder a su instalación;
b) Designar Director Ejecutivo del Colegio, y el personal indispensable para su funcionamiento, señalar sus funciones y los salarios respectivos;
c) Conformar comités técnicos para el estudio de casos especiales;
d) Coordinar las Unidades Regionales, y velar por el cumplimiento de las funciones y tareas encomendadas a ellas;
e) Aprobar el proyecto de presupuesto del Colegio, y sus modificaciones;
f) Velar por la buena marcha de la administración del Colegio;
g) Adoptar las medidas que garanticen el funcionamiento de la oficina principal;
h) Llenar los cargos vacantes, mientras se reúne la Asamblea Nacional;
i) Autorizar gastos hasta por la cuantía que señale la Asamblea Nacional;
j) Realizar las tareas necesarias para procurar el cabal cumplimiento de las decisiones de la Asamblea y del Consejo Nacional;
k) Llenar las vacantes de Presidente y Fiscal, mientras se designan en propiedad por la Asamblea Nacional;
l) Organizar el registro de los químicos farmacéuticos, y disponer sobre su administración y conservación;
m) Expedir el Código de Ética Profesional;
n) Velar por el cumplimiento cabal de las decisiones de la Asamblea;
o) Formular ante la autoridad competente, las denuncias por el ejercicio ilegal de la profesión;
p) Propender por el mejoramiento continuo de la profesión, y la capacitación de los miembros del Colegio;
q) Coordinar estudios financieros orientados a arbitrar recursos para el funcionamiento del Colegio;
r) Informar al Ministerio de Salud y Protección Social y a las demás autoridades competentes, sobre las deficiencias o irregularidades que ocurran en la administración sanitaria;
s) Aprobar las inversiones que deban hacerse en proyectos especiales;
t) Supervisar la ejecución del presupuesto del Colegio, y solicitar los informes que fueren necesarios;
u) Absolver las consultas sobre el ejercicio de la profesión y sobre la aplicación de este decreto;
v) Las demás que señalen las leyes y los reglamentos;
w) Delegar en el Director Ejecutivo del Colegio la realización de las funciones señaladas en este artículo en los términos y condiciones que decida la misma Junta.
Las decisiones de la Junta Directiva Nacional serán tomadas por mayoría de votos y el quórum lo constituirá la tercera parte de los miembros que la componen.
(Artículo 26 del Decreto 1945 de 1996)
OPTOMETRÍA.
ARTÍCULO 2.7.2.3.3.1. EJERCICIO DE LA PROFESIÓN. El optómetra que ejerza la profesión requerirá de su tarjeta profesional. Los profesionales que al 3 de junio de 1997, fecha de la promulgación de la Ley 372 de 1997 ostentaren solamente el registro profesional vigente, para optar por la tarjeta profesional deberán actualizar y acreditar la nivelación correspondiente y así poder prestar los servicios en la misma forma y con el mismo alcance en que lo hacen los nuevos profesionales.
(Artículo 1o del Decreto 1340 de 1998)
ARTÍCULO 2.7.2.3.3.2. FACULTADES DEL OPTÓMETRA. El optómetra en ejercicio de su profesión y con el cumplimiento de lo establecido en el artículo precedente, está facultado para la prevención y corrección de las enfermedades del ojo y del sistema visual por medio del examen, diagnóstico, tratamiento y manejo que conduzcan a lograr la eficiencia visual y la salud ocular. En desarrollo de las anteriores actividades podrá prescribir los medicamentos de uso externo, cuyos principios activos se encuentren aceptados por las normas farmacológicas vigentes, siempre que estén circunscritos a su especialidad profesional, sin que puedan interferir o duplicar las funciones de otras especialidades.
PARÁGRAFO 1o. Dentro de los medicamentos de uso externo se encuentran las siguientes clases: Anestésicos de superficie, antiinflamatorios, antimicrobianos, antisépticos, corticosteroides, midriáticos, mióticos, lágrimas artificiales y lubricantes oftálmicos, vasoconstrictores, antihistamínicos, antivirales y descongestionantes de uso externo.
PARÁGRAFO 2o. Cuando las normas farmacológicas vigentes sean adicionadas con principios activos, cuya clasificación no corresponda a las categorías existentes para uso externo no invasivo, los nuevos medicamentos, podrán ser utilizados por los optómetras en los tratamientos que así lo requieran.
(Artículo 2o del Decreto 1340 de 1998)
AUXILIARES EN SALUD.
ARTÍCULO 2.7.2.3.4.1. PERSONAL AUXILIAR EN LAS ÁREAS DE LA SALUD. <Artículo modificado por el artículo 1 del Decreto 1409 de 2024. El nuevo texto es el siguiente:> Serán considerados como personal auxiliar en las áreas de la salud los siguientes:
a) Auxiliar Administrativo en Salud;
b) Auxiliar en Enfermería;
c) Auxiliar en Salud Oral;
d) Auxiliar en Salud Pública;
e) Auxiliar en Servicios Farmacéuticos;
f) Auxiliar Promotor de Salud.
ARTÍCULO 2.7.2.3.4.2. PERFILES OCUPACIONALES. <Artículo derogado por el artículo 7 del Decreto 1298 de 2018>
ARTÍCULO 2.7.2.3.4.3. DEL CERTIFICADO. <Artículo modificado por el artículo 2 del Decreto 1409 de 2024. El nuevo texto es el siguiente:> Para obtener el certificado de un programa en las áreas auxiliares de la salud de las que se hace referencia en los literales a, b, c, d y e del artículo 2.7.2.3.4.1, se requiere haber cursado y finalizado un programa con una duración mínima de mil seiscientas (1.600) horas y máxima de mil ochocientas (1.800) horas, de las cuales el 60% son de formación práctica y el 40% de formación teórica, y haber alcanzado el cumplimiento de las competencias laborales obligatorias.
Para el caso del programa del literal f, para obtener el certificado se requiere haber cursado y finalizado el programa de formación con una duración mínima de mil (1.000) horas y máxima de mil doscientas (1.200) horas, de las cuales el 60% son de formación práctica y el 40% formación teórica, y haber alcanzado las competencias laborales obligatorias.
Los auxiliares formados por el Servicio Nacional de Aprendizaje (SENA) o del Subsistema de Formación para el Trabajo, serán reconocidos mediante un Certificado de Formación.
Los auxiliares formados en la Educación para el Trabajo y el Desarrollo Humano estarán reconocidos mediante un Certificado de técnico laboral por competencias, y a la denominación del programa se antepondrá "Técnico Laboral en...".
PARÁGRAFO 1o. El titular del Certificado de formación o de Aptitud Ocupacional en programas auxiliares en el área de la salud, debe solicitar la correspondiente inscripción en el Registro Único Nacional del Talento Humano en Salud (ReTHUS) ante el Ministerio de Salud y Protección Social o la entidad u organismo que este determine.
PARÁGRAFO 2o. Los Certificados de Aptitud Ocupacional del personal auxiliar en las áreas de la salud a los que se hace referencia en los literales a, b, c, d y e del artículo 2.7.2.3.4.1, obtenidos con anterioridad al 10 de octubre de 2005 que cumplan con los requisitos establecidos en las normas vigentes en el momento de obtenerlos, serán válidos para todos los efectos.
ARTÍCULO 2.7.2.3.4.4. COMPONENTES BÁSICOS DEL PLAN DE ESTUDIOS. Cada plan de estudios de los programas de educación para el trabajo y el desarrollo humano del personal auxiliar en las áreas de la salud, debe garantizar el logro de todas las normas de competencia laboral obligatoria para cada perfil ocupacional.
(Artículo 1o, numeral 6.4, del Decreto 4904 de 2009)
ARTÍCULO 2.7.2.3.4.5. ESCENARIOS DE PRÁCTICA. Cuando el programa requiera convenios de docencia servicio, los escenarios de práctica deberán cumplir con lo establecido en las normas que regulan la relación docencia servicio.
<Inciso derogado por el artículo 7 del Decreto 1298 de 2018>
(Artículo 1o, numeral 6.5, del Decreto 4904 de 2009)
ARTÍCULO 2.7.2.3.4.6. CONVALIDACIÓN DE CERTIFICADOS OBTENIDOS EN OTROS PAÍSES. Para efectos de la convalidación se aplicará lo dispuesto en el artículo 2.6.6.15. del Decreto 1075 de 2015, Decreto Único Reglamentario del Sector Educación.
ARTÍCULO 2.7.2.3.4.7. OFERTA AL PROGRAMA DE FORMACIÓN DEL AUXILIAR PROMOTOR(A) DE SALUD. <Artículo adicionado por el artículo 3 del Decreto 1409 de 2024. El nuevo texto es el siguiente:> La oferta de formación de auxiliares promotores(as) de salud deberá partir del proceso de identificación y análisis de las necesidades en salud de los territorios en función de los procesos de planificación y gestión del Talento Humano en Salud. Su formación y certificación será realizada por el Servicio Nacional de Aprendizaje (SENA), Instituciones de Educación para el Trabajo y el Desarrollo Humano (ETDH) e Instituciones de Educación Superior en los términos del parágrafo 2 del artículo 2.6.4.1 del Decreto número 1075 de 2015.
ARTÍCULO 2.7.2.3.4.8. ENFOQUE INTERCULTURAL Y DIFERENCIAL EN LA FORMACIÓN Y OFERTA DEL PROGRAMA DEL AUXILIAR PROMOTOR(A) DE SALUD. <Artículo adicionado por el artículo 4 del Decreto 1409 de 2024. El nuevo texto es el siguiente:> El programa de formación del auxiliar promotor(a) de salud y la oferta de formación en los territorios, deberá responder a la adecuación intercultural y al enfoque diferencial de los grupos étnicos y comunidades campesinas. Esto implica las adecuaciones etnoculturales de los programas a las cosmovisiones, saberes y prácticas etnoculturales propias.
ARTÍCULO 2.7.2.3.4.9. EJERCICIO, DESEMPEÑO Y ACCIONES DEL AUXILIAR PROMOTOR(A) DE SALUD. <Artículo adicionado por el artículo 5 del Decreto 1409 de 2024. El nuevo texto es el siguiente:> La ocupación del auxiliar promotor(a) de salud tendrá como sujetos de atención a las personas, las familias y la comunidad de un territorio, de acuerdo con la diversidad étnica, sociodemográfica, sanitaria, ambiental y cultural de este. El auxiliar promotor(a) en salud articula a la comunidad y los actores del sistema de salud, contribuyendo así al cuidado de la vida, salud, promoción de la salud, bienestar integral de las poblaciones y al logro de los resultados en salud.
El Ministerio de Salud y Protección Social regulará los aspectos inherentes al ejercicio, desempeño y acciones de los auxiliares promotores(as) de salud, en función de la anterior definición, de las necesidades del sistema de salud y de la gestión y planeación del talento humano en salud en el territorio con enfoque diferencial e intercultural.
EXPENDEDOR DE DROGAS.
ARTÍCULO 2.7.2.3.5.1. ASIMILACIÓN DE CREDENCIAL. Asimilase la Credencial de Director de Droguería expedida con base en la Ley 8ª de 1971 a la Credencial de Expendedor de Drogas de que trata la Ley 17 de 1974 y la presente Sección.
(Artículo 1o del Decreto 1070 de 1990)
ARTÍCULO 2.7.2.3.5.2. CREDENCIAL DE EXPENDEDOR DE DROGAS. La Credencial de Expendedor de Drogas, es el documento por medio del cual el Ministerio de Salud y Protección Social o su autoridad sanitaria delegada, autoriza a las personas naturales, para ejercer la dirección de una droguería en todo el territorio nacional.
(Artículo 2o del Decreto 1070 de 1990)
ARTÍCULO 2.7.2.3.5.3. EXPEDICIÓN DE LA CREDENCIAL. El Ministerio de Salud y Protección Social o la autoridad Sanitaria en quien este delegue, expedirá la Credencial de Expendedor de Drogas de que trata la presente Sección, previo el cumplimiento de los requisitos que más adelante se establecen.
(Artículo 3o del Decreto 1070 de 1990)
ARTÍCULO 2.7.2.3.5.4. REQUISITOS. Los interesados en obtener la Credencial de Expendedor de Drogas deberán presentar la respectiva solicitud por escrito ante el Ministerio de Salud y Protección Social o su autoridad sanitaria delegada del lugar de su domicilio civil acompañada de los siguientes documentos:
a) Registro Civil de Nacimiento o Partida de Bautismo, según el caso;
b) Certificado de la Registraduría Nacional del Estado Civil sobre la vigencia de la cédula de ciudadanía;
c) Fotocopia de la cédula de ciudadanía;
d) Fotocopia de la libreta militar, si es el caso;
e) Certificado de vecindad expedido por la autoridad competente del lugar del domicilio del interesado;
f) Declaración de dos (2) químicos farmacéuticos o médicos graduados debidamente registrados ante el Ministerio de Salud y Protección Social, en donde conste que el peticionario se ha desempeñado como empleado vendedor en droguería, con honorabilidad, competencia y consagración durante un periodo no menor de diez (10) años. Los declarantes deberán tener como mínimo diez (10) años de graduados a la fecha de su declaración;
g) Dos (2) fotos recientes tamaño cédula.
PARÁGRAFO. Además de los requisitos señalados en el presente artículo, los interesados deberán acreditar haber cumplido veinticinco (25) años de edad como mínimo y no haber sido sancionados por comercio ilegal de drogas de control especial, ni por infracción a las disposiciones sobre medicina, mediante certificación expedida por las autoridades competentes.
(Artículo 4o del Decreto 1070 de 1990)
ARTÍCULO 2.7.2.3.5.5. CARACTERÍSTICAS DE LA CREDENCIAL. Cuando el solicitante acredite el cumplimiento de los requisitos establecidos en la presente Sección, el Ministerio de Salud y Protección Social o su autoridad sanitaria delegada, por medio de resolución motivada, le expedirá la credencial correspondiente, la cual llevará adherido el retrato tamaño cédula de la persona a quien se le concede la credencial y sobre la fotografía se le colocará el sello del funcionario que la expide, de manera que abarque también el papel.
PARÁGRAFO. La Credencial de Expendedor de Drogas no faculta para ejecutar actos propios del ejercicio de la farmacia y la medicina.
(Artículo 5o del Decreto 1070 de 1990)
ARTÍCULO 2.7.2.3.5.6. EJERCICIO ILEGAL. Quien se respalde con la Credencial de Expendedor de Drogas para ejercer la farmacia o la medicina, incurre en ejercicio ilegal de estas profesiones y la credencial le será cancelada de conformidad con lo previsto en la normativa vigente, sin perjuicio de la responsabilidad civil, penal o de otro orden que le corresponda.
(Artículo 6o del Decreto 1070 de 1990)
ARTÍCULO 2.7.2.3.5.7. AUTORIZACIÓN ESPECIAL. El médico en ejercicio legal de la profesión que se encuentre domiciliado en lugares en donde no existan químico farmacéutico en ejercicio de su profesión, farmacéutico licenciado o persona que ostente la Credencial de Expendedor de Drogas y en número suficiente para atender a la demanda del público, podrá obtener autorización del Ministerio de Salud y Protección Social o de su autoridad sanitaria delegada para dirigir la droguería de su propiedad.
PARÁGRAFO. Cuando la autorización sea expedida por el Ministerio de Salud y Protección Social, la autoridad territorial de salud competente, expedirá una constancia al interesado sobre las condiciones de que trata el presente artículo.
(Artículo 7o del Decreto 1070 de 1990)
ARTÍCULO 2.7.2.3.5.8. REQUISITOS PARA LA AUTORIZACIÓN ESPECIAL. Para obtener la autorización de que trata el artículo anterior, el interesado deberá presentar la solicitud ante la autoridad competente, informando el nombre de la droguería, su dirección y número de registro como médico, acompañada de los siguientes documentos:
a) Fotocopia de la cédula de ciudadanía;
b) Fotocopia del documento por medio del cual se le autorizó el ejercicio de la profesión como médico;
c) Certificado de vecindad expedido por la autoridad competente del lugar de domicilio del interesado;
d) Certificado sobre la propiedad de la droguería que pretende dirigir, expedido por autoridad competente.
(Artículo 8o del Decreto 1070 de 1990)
ARTÍCULO 2.7.2.3.5.9. PLAZO. Una vez presentada la solicitud ante la autoridad competente en forma personal por el interesado o mediante apoderado, según el caso y si esta se hallare con la documentación completa exigida por el presente decreto, el Ministerio de Salud y Protección Social o la autoridad sanitaria delegada dispondrá de diez (10) días hábiles para la expedición de la Credencial de Expendedor de Drogas o de la autorización de que trata el artículo 2.7.2.3.5.7 del presente decreto.
(Artículo 9o del Decreto 1070 de 1990)
ARTÍCULO 2.7.2.3.5.10. PUBLICACIÓN. Las providencias que expida el Ministerio de Salud y Protección Social o las autoridades territoriales de salud, de que trata el presente capítulo deberán publicarse en el Diario Oficial, según el caso para que surta sus efectos legales y el costo de la misma será por cuenta del interesado, a quien se le entregar copia de la resolución para lo pertinente.
(Artículo 10 del Decreto 1070 de 1990)
ARTÍCULO 2.7.2.3.5.11. INSPECCIÓN, VIGILANCIA Y CONTROL. La vigilancia y control de las disposiciones contenidas en la presente Sección, se ejercerán por las Secretarías Departamentales de Salud y la Secretaría Distrital de Salud de Bogotá.
(Artículo 11 del Decreto 1070 de 1990)
NORMAS RELATIVAS A LA SALUD PÚBLICA.
VIH-SIDA.
DISPOSICIONES GENERALES.
ARTÍCULO 2.8.1.1.1. ÁMBITO DE APLICACIÓN. Las disposiciones contempladas en el presente Título se aplicarán en el territorio nacional, a todas las personas naturales, jurídicas, nacionales y extranjeras sin distinción alguna.
(Artículo 1o del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.1.2. DEFINICIONES TÉCNICAS. Para los efectos del presente Título adóptanse las siguientes definiciones:
Aislamiento: Medida de contención preventiva de bioseguridad mediante la cual una persona enferma es sometida, por parte del equipo de salud competente, a controles especiales destinados a evitar el agravamiento de su estado o a que pueda llegar a afectar la salud de los demás.
Atención Integral: Conjunto de servicios de promoción, prevención y asistenciales (diagnóstico, tratamiento, rehabilitación y readaptación), incluidos los medicamentos requeridos, que se prestan a una persona o un grupo de ellas en su entorno biopsicosocial, para garantizar la protección de la salud individual y colectiva.
Autocuidado: Observancia particular y determinada que una persona hace para sí misma de un conjunto de principios, recomendaciones y precauciones, destinadas a conservar la salud, incluyendo la promoción de la salud sexual, la prevención de la infección por VIH y la minimización de las repercusiones físicas, psicológicas y sociales que causa la misma.
Bioseguridad: Actividades, intervenciones y procedimientos de seguridad ambiental ocupacional e individual para garantizar el control del riesgo biológico.
Caso de SIDA: Persona infectada con el Virus de Inmunodeficiencia Humana (VIH) que presenta signos y síntomas asociados con cualquiera de las enfermedades concominantes a la inmunosupresión que definen SIDA según la clasificación del CDC de Atlanta para niños o para personas adolescentes y adultas, o la que en su momento adopte el Ministerio de Salud y Protección Social en sus normas técnica; incluyendo el respaldo de pruebas de laboratorio científicamente determinadas para tal efecto.
Donde no se disponga de pruebas de laboratorio especializadas para el estudio de la infección por VIH, una persona enferma se considerará caso de SIDA acorde con la clasificación de Caracas o sus actualizaciones posteriores, contenidas en normas técnicas del Ministerio de Salud y Protección Social.
Condiciones de riesgo: Serie de factores y cofactores del entorno bio-psico-social y cultural, que determinan o inciden en la vulnerabilidad de una persona, para infectarse con el VIH.
Conductas con riesgo: Acción o conjunto de acciones y actividades que asumen las personas, exponiéndose directamente a la probabilidad de infectarse con el VIH.
Confidencialidad: Reserva que deben mantener todas y cada una de las personas integrantes del equipo de salud frente a la comunidad, respecto a la información del estado de salud y a la condición misma de una persona, con el fin de garantizarle su derecho fundamental a la intimidad.
Consentimiento informado: Manifestación libre y voluntaria, que da una persona por escrito luego de la consejería preprueba con el fin de realizarle el examen diagnóstico de laboratorio para detectar la infección por VIH, el cual deberá consignarse en la historia clínica.
Consejería: Conjunto de actividades realizadas para preparar y confrontar a la persona con relación a sus conocimientos, sus prácticas y conductas, antes y después de la realización de las pruebas diagnósticas; esta se llevará a cabo por personal entrenado y calificado para dar información, educación, apoyo psicosocial y actividades de asesoría a las personas infectadas, a sus familiares y comunidad, en lo relacionado con las ETS, el VIH y el SIDA.
Contaminación: Presencia del VIH en objetos, productos y/o tejidos.
Discriminación: Amenaza o vulneración del derecho a la igualdad mediante actitudes o prácticas individuales o sociales, que afecten el respeto y la dignidad de la persona o grupo de personas y el desarrollo de sus actividades, por la sospecha o confirmación de estar infectadas por VIH.
Equipo de salud: Grupo interdisciplinario y multidisciplinario de personas que trabajan en salud, cuyas actividades están orientadas a la docencia, administración, investigación y atención integral de la salud individual y comunitaria.
Estudio centinela: Investigación epidemiológica que mide la magnitud y la tendencia de la infección por VIH en grupos poblacionales específicos, utilizado para conocer indirectamente el comportamiento epidemiológico de la infección.
ETS (Enfermedades de Transmisión Sexual): Enfermedades e infecciones producidas por determinados microorganismos, virus, hongos, bacterias y/o parásitos que se transmiten por vía sexual de una persona a otra.
Incidencia: Número de casos nuevos en un tiempo, población y lugar determinados.
Infección por el VIH: Presencia del Virus de la Inmunodeficiencia Humana (VIH) en el organismo de una persona, confirmada por prueba diagnóstica de laboratorio.
Inmunodeficiencia: Falla, daño o disminución del sistema inmunológico de una persona para producir una respuesta ante la presencia de agentes o sustancias biológicas extrañas, por diferentes causas.
Intimidad: Condición de la persona que le permite conservar su existencia con el mínimo de injerencia de los demás, para así lograr el libre y armónico desarrollo de su personalidad. Comprende tanto el respeto a la intimidad personal y familiar, como la facultad de defenderse de la divulgación de hechos privados, al permitir que la persona controle la información sobre sí misma.
Material biológico humano: Toda sustancia de origen humano como órganos, tejidos, secreciones y/o células, que esté libre o impregnada a otros materiales.
Medidas universales de bioseguridad: Conjunto de normas, recomendaciones y precauciones, emitidas por entidades nacionales o internacionales de salud, adoptadas y/o expedidas por el Ministerio de Salud y Protección Social tendientes a evitar en las personas el riesgo de daño o infección causado por agentes biológicos contaminantes.
Persona asintomática: Persona infectada por el Virus de Inmunodeficiencia Humana (VIH) que no presenta síntomas, ni signos relacionados con el SIDA.
Persona infectada: Persona en cuyo organismo está presente el Virus de Inmunodeficiencia Humana (VIH), confirmado por prueba diagnóstica de laboratorio, con o sin síntomas.
Persona sintomática: Persona con el Virus de Inmunodeficiencia Humana (VIH) que presenta manifestaciones clínicas propias del SIDA.
Prevalencia: Número de casos totales o acumulados durante el desarrollo de la epidemia en una población dada, en un tiempo determinado.
Prevención en el sistema integral de seguridad social: Entiéndase por prevención de la enfermedad o el accidente, el conjunto de acciones que tienen por fin la identificación, control o reducción de los factores de riesgo biológicos, del ambiente y del comportamiento, para evitar que la enfermedad aparezca o se prolongue, ocasione daños mayores o genere secuelas inevitables.
Promoción en el sistema integral de seguridad social: Integración de las acciones realizadas por la población, los servicios de salud, las autoridades sanitarias, los sectores sociales y productivos, con el objeto de garantizar más allá de la ausencia de enfermedad, mejores condiciones de salud físicas, psíquicas y sociales individual y colectivamente.
Prueba diagnóstica presuntiva: Examen de laboratorio que indica posible infección por el Virus de Inmunodeficiencia Humana (VIH) en una persona, y cuyo resultado en caso de ser reactivo, requiere confirmación por otro procedimiento de mayor especificidad.
Prueba diagnóstica suplementaria: Examen de laboratorio de alta especificidad aceptado por la autoridad competente, mediante el cual se confirma la infección por el Virus de Inmunodeficiencia Humana (VIH).
Seropositivo: Resultado de una prueba diagnóstica reactiva o positiva para la infección por el Virus de Inmunodeficiencia Humana (VIH).
Seronegativo: Resultado de una prueba diagnóstica no reactiva o negativa para la infección por el Virus de Inmunodeficiencia Humana (VIH).
SIDA (Síndrome de Adquirida): Conjunto de síntomas y signos generados por el compromiso del sistema inmunitario de una persona como consecuencia de la infección por el VIH.
VIH (Virus de la Inmunodeficiencia Humana): Retrovirus que es el agente causal del SIDA.
(Artículo 2o del Decreto 1543 de 1997)
DIAGNÓSTICO Y ATENCIÓN INTEGRAL.
ARTÍCULO 2.8.1.2.1. DEL DIAGNÓSTICO. Teniendo en cuenta los criterios clínicos, epidemiológicos y de laboratorio, el diagnóstico de la infección por el Virus de la Inmunodeficiencia Humana (VIH), el Síndrome de inmunodeficiencia Adquirida (SIDA) y las Enfermedades de Transmisión Sexual (ETS) es un acto propio del ejercicio de la medicina.
(Artículo 3o del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.2.2. INDICACIÓN DE LAS PRUEBAS DIAGNÓSTICAS. Las pruebas de laboratorio para el apoyo diagnóstico de la infección por el Virus de la Inmunodeficiencia Humana (VIH) están indicadas con los siguientes propósitos:
a) Confirmación de sospecha clínica de la infección por VIH por parte de un profesional de la medicina, con el consentimiento informado de la persona;
b) Estudio de investigación del comportamiento epidemiológico de la infección por VIH;
c) Para atender la solicitud individual de la persona interesada;
d) Para descartar la presencia del VIH en material biológico humano.
PARÁGRAFO. Los estudios de investigación a que se refiere el literal "b" del presente artículo, deberán ceñirse a lo estipulado en el Capítulo 4 del presente Título.
(Artículo 4o del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.2.3. REALIZACIÓN DE PRUEBAS DIAGNÓSTICAS. Las pruebas presuntiva y suplementaria de infección por el Virus de Inmunodeficiencia Humana (VIH) previa consejería, se realizarán en laboratorios públicos o privados que cumplan los requisitos y normas de calidad establecidas por la Red Nacional de Laboratorios.
(Artículo 5o del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.2.4. ENTREGA DE RESULTADOS DE LAS PRUEBAS. Los resultados de las pruebas para diagnóstico de la infección por el Virus de Inmunodeficiencia Humana (VIH) y los de diagnóstico para las Enfermedades de Transmisión Sexual (ETS) deberán ser entregados al paciente por un profesional de la medicina u otra persona del equipo de salud debidamente entrenada en consejería.
(Artículo 6o del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.2.5. PERSONA INFECTADA POR EL VIH. Para todos los fines legales considérase que una persona infectada por el Virus de Inmunodeficiencia Humana (VIH), mientras permanezca asintomática no tiene la condición de enferma del Síndrome de Inmunodeficiencia Adquirida (SIDA).
(Artículo 7o del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.2.6. OBLIGACIÓN DE LA ATENCIÓN. Ninguna persona que preste sus servicios en el área de la salud o institución de salud se podrá negar a prestar la atención que requiera una persona infectada, por el Virus de Inmunodeficiencia Humana (VIH) asintomática o enferma del Síndrome de Inmunodeficiencia Adquirida (SIDA), según asignación de responsabilidades por niveles de atención, so pena de incurrir en una conducta sancionable de conformidad con las disposiciones legales; salvo las excepciones contempladas en la Ley 23 de 1981.
(Artículo 8o del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.2.7. ATENCIÓN INTEGRAL DE LA SALUD. La atención integral a las personas asintomáticas infectadas por el Virus de Inmunodeficiencia Humana (VIH) y enfermas del Síndrome de Inmunodeficiencia Adquirida (SIDA), de acuerdo con el criterio del equipo de salud y con sujeción a las normas técnico administrativas que expida el Ministerio de Salud y Protección Social, podrá ser de carácter ambulatorio, hospitalario, domiciliario o comunitario y tendrá su acción en las áreas de prevención, diagnóstico, tratamiento, rehabilitación y readaptación. Esta incluirá los medicamentos requeridos para controlar la infección por el VIH y SIDA, que en el momento se consideren eficaces, para mejorar la calidad de vida de la persona infectada.
PARÁGRAFO. La familia y el grupo social de referencia, participarán activamente en el mantenimiento de la salud de las personas asintomáticas infectadas por el Virus de Inmunodeficiencia Humana (VIH), en la recuperación de personas enfermas del Síndrome de Inmunodeficiencia Adquirida (SIDA), así como en el proceso del bien morir de las personas en estado terminal.
(Artículo 9o del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.2.8. ACTUALIZACIÓN DE LAS PERSONAS DEL EQUIPO DE SALUD. Las entidades de carácter público y privado que presten servicios de salud deben promover y ejecutar acciones de información, capacitación y educación continuada sobre ETS, VIH y SIDA al personal, con el fin de mantenerlos actualizados en conocimientos acordes con los avances científicos y tecnológicos al respecto, con la obligación de hacer aplicación, seguimiento y evaluación de las mismas.
(Artículo 10 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.2.9. PREPARACIÓN A LA FAMILIA O RESPONSABLES DEL PACIENTE. El equipo de salud capacitará a la persona responsable del paciente y a quienes conviven con este para prestar la atención adecuada.
(Artículo 11 del Decreto 1543 de 1997)
PROMOCIÓN, PREVENCIÓN, VIGILANCIA EPIDEMIOLÓGICA Y MEDIDAS DE BIOSEGURIDAD.
ARTÍCULO 2.8.1.3.1. PROMOCIÓN. La promoción de la salud, en el caso específico de la Infección por el Virus de Inmunodeficiencia Humana (VIH) y las otras Enfermedades de Transmisión Sexual (ETS), implicará el respeto por la autodeterminación de las personas en cuanto a sus hábitos y conductas sexuales.
(Artículo 12 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.3.2. PREVENCIÓN. La prevención en su más amplia acepción deberá garantizar:
a) Procesos de educación e información;
b) Servicios sociales y de salud;
c) Un ambiente de apoyo y tolerancia socia basado en el respeto a los derechos humanos.
(Artículo 13 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.3.3. INTERSECTORIALIDAD EN PROMOCIÓN Y PREVENCIÓN. La promoción y la prevención de la infección por el Virus de Inmunodeficiencia Humana (VIH) serán impulsadas por todos los sectores y organismos nacionales, y por las entidades de carácter privado que presten protección integral en salud.
(Artículo 14 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.3.4. PROTOCOLOS DE ATENCIÓN INTEGRAL EN VIH/SIDA. El Ministerio de Salud y Protección Social, teniendo en cuenta los principios científicos universalmente aceptados, expedirá las normas para la promoción, la prevención y asistencia de la infección por el Virus de Inmunodeficiencia Humana (VIH), el Síndrome de inmunodeficiencia Adquirida (SIDA) y las Enfermedades de Transmisión Sexual (ETS).
(Artículo 15 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.3.5. EDUCACIÓN PARA LA SALUD SEXUAL Y REPRODUCTIVA. El Ministerio de Educación Nacional a través de los proyectos de educación sexual, en coordinación con el Ministerio de Salud y Protección Social, promoverá una sexualidad responsable, sana y ética en la niñez y la juventud. La educación sexual en las instituciones educativas se hará con la participación de toda la comunidad educativa haciendo énfasis en la promoción de actitudes y comportamientos responsables que permitan el desarrollo de la autonomía, la autoestima, los valores de convivencia y la preservación de la salud sexual; factores que contribuyen a la prevención de las Enfermedades de Transmisión Sexual (ETS) y al Síndrome de Inmunodeficiencia Adquirida (SIDA).
(Artículo 16 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.3.6. DIFUSIÓN DE MENSAJES. El Ministerio de Tecnologías de la Información y las Comunicaciones, la Autoridad Nacional de Televisión, y Señal Radio Colombia adoptarán los mecanismos necesarios para que a través de los medios masivos de comunicación se emitan mensajes de promoción focalizados a poblaciones, específicas de la comunidad, tendientes a la prevención de la infección por el Virus de Inmunodeficiencia Humana (VIH), el Síndrome de Inmunodeficiencia Adquirida (SIDA) y las otras Enfermedades de Transmisión Sexual (ETS), los cuales podrán incluir el uso del condón, la educación en valores y la no discriminación hacia las personas que viven con el VIH y SIDA.
(Artículo 17 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.3.7. PARTICIPACIÓN DE LA ONG. El Ministerio de Salud y Protección Social, o la autoridad delegada, apoyará y coordinará la planeación y ejecución de acciones de las Organizaciones No Gubernamentales (ONG) tendientes a la formación de líderes en grupos poblacionales específicos para la promoción y la prevención sobre los diferentes aspectos de la infección por el Virus de Inmunodeficiencia Humana (VIH), el Síndrome de Inmunodeficiencia Adquirida (SIDA) y las otras Enfermedades de Transmisión Sexual (ETS).
(Artículo 18 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.3.8. OBLIGACIONES DE LAS EPS. Las Entidades Promotoras de Salud (EPS) estarán en la obligación de realizar acciones de promoción, prevención y asistencia, de conformidad con el artículo 179 de la Ley 100 de 1993.
(Artículo 19 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.3.9. INFORMACIÓN DE CASOS. En desarrollo del sistema de información epidemiológico, todas las personas naturales o jurídicas, públicas o privadas del sector salud, estarán obligadas a notificar los casos de infección por el Virus de Inmunodeficiencia Humana (VIH), el Síndrome de Inmunodeficiencia Adquirida (SIDA) y defunción a causa de esta enfermedad, así como de otras Enfermedades de Transmisión Sexual (ETS), a las Direcciones Territoriales de Salud, so pena de ser sancionadas de conformidad con las normas pertinentes y sin perjuicio de que puedan llegar a incurrir en el delito de violación de medidas sanitarias consagradas en el Código Penal. El secreto profesional no podrá ser invocado como impedimento para suministrar dicha información.
PARÁGRAFO 1o. La información sobre el nombre de personas infectadas por el Virus de Inmunodeficiencia Humana (VIH), el Síndrome de Inmunodeficiencia Adquirida (SIDA) y las otras Enfermedades de Transmisión Sexual (ETS), gozará del amparo de reserva, deberá hacerse con sujeción a las disposiciones contempladas en el presente Título y a las normas sobre vigilancia y control epidemiológico que para tal efecto expida el Ministerio de Salud y Protección Social.
PARÁGRAFO 2o. Para garantizar el derecho a la intimidad, la información epidemiológica es de carácter confidencial y se utilizará solo con fines sanitarios.
(Artículo 20 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.3.10. PROHIBICIÓN PARA REALIZAR PRUEBAS. La exigencia de pruebas de laboratorio para determinar la infección por el Virus de Inmunodeficiencia Humana (VIH) queda prohibida como requisito obligatorio para:
a) Admisión o permanencia en centros educativos, deportivos, sociales o de rehabilitación;
b) Acceso a cualquier actividad laboral o permanencia en la misma;
c) Ingresar o residenciarse en el país;
d) Acceder a servicios de salud;
e) Ingresar, permanecer o realizar cualquier tipo de actividad cultural, social, política, económica o religiosa.
(Artículo 21 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.3.11. REALIZACIÓN DE PRUEBAS EN LOS BANCOS DE SANGRE Y ÓRGANOS. Los bancos de órganos, componentes anatómicos y líquidos orgánicos, así como las demás entidades médico asistenciales que los reciban para fines de trasplantes, deberán realizar a sus donantes la prueba para detectar la presencia del Virus de Inmunodeficiencia Humana (VIH); igualmente los bancos de sangre y hemoderivados realizarán a las unidades de sangre donadas, las pruebas serológicas específicas para detectar la presencia del Virus de Inmunodeficiencia Humana (VIH).
PARÁGRAFO. En estos casos las pruebas que realice el banco de sangre se limitarán al tamizaje e informarán el resultado correspondiente a las autoridades sanitarias competentes, cuando el donante de manera previa así lo hubiere autorizado.
(Artículo 22 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.3.12. BIOSEGURIDAD. Las entidades públicas y privadas asistenciales de salud, laboratorios, bancos de sangre, consultorios y otras que se relacionen con el diagnóstico, investigación y atención de personas, deberán:
a) Acatar las recomendaciones que en materia de medidas universales de bioseguridad sean adoptadas e impartidas por el Ministerio de Salud y Protección Social;
b) Capacitar a todo el personal vinculado en las medidas universales de bioseguridad;
c) Velar por la conservación de la salud de sus trabajadores;
d) Proporcionar a cada trabajador en forma gratuita y oportuna, elementos de barrera o contención para su protección personal, en cantidad y calidad acordes con los riesgos existentes en los lugares de trabajo, sean estos reales o potenciales.
(Artículo 23 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.3.13. DISPONIBILIDAD DE CONDONES. Los establecimientos que ofrezcan facilidades para la realización de prácticas sexuales, así como las droguerías y farmacias o similares, deberán garantizar a sus usuarios la disponibilidad de condones como una medida de prevención.
(Artículo 24 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.3.14. PROHIBICIÓN DE LA REFERENCIA EN CARNÉS. Sin perjuicio de las medidas sanitarias de carácter individual a que haya lugar y del derecho que toda persona tiene a obtener certificado de su estado de salud cuando lo considere conveniente, se prohíbe la exigencia de carné o certificado con referencia a Enfermedades de Transmisión Sexual, incluida la Infección por el Virus de Inmunodeficiencia Humana (VIH).
(Artículo 25 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.3.15. VIGILANCIA SOBRE LAS ONG. Las Organizaciones No Gubernamentales que presten servicios de cuidado, atención o tratamiento a personas infectadas con el Virus de Inmunodeficiencia Humana (VIH), o enfermas del Síndrome de Inmunodeficiencia Adquirida (SIDA), estarán sometidas a la inspección, vigilancia y control de las autoridades sanitarias de acuerdo con las disposiciones legales vigentes.
PARÁGRAFO. También estarán vigiladas las Organizaciones No Gubernamentales que presten estos servicios de Promoción y Prevención de Primer Nivel, a personas o grupos comunitarios.
(Artículo 26 del Decreto 1543 de 1997)
INVESTIGACIÓN.
ARTÍCULO 2.8.1.4.1. NORMAS PARA LA INVESTIGACIÓN TERAPÉUTICA. En desarrollo del artículo 54 de la Ley 23 de 1981, la investigación terapéutica en humanos y en especial la aplicada a la infección por el Virus de Inmunodeficiencia Humana (VIH) y el Síndrome de Inmunodeficiencia Adquirida (SIDA), se sujetará a la Declaración de Helsinki dictada por la Asociación Médica Mundial, hasta tanto se expidan disposiciones legales específicas sobre la materia.
PARÁGRAFO. En caso de conflicto entre los principios o recomendaciones adoptadas por la Asociación Médica Mundial, y las disposiciones legales internas vigentes, se aplicarán las de la Legislación Colombiana.
(Artículo 27 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.4.2. ESTÍMULO A LA INVESTIGACIÓN. El Ministerio de Salud y Protección Social, a través de sus organismos o comisiones especializadas, estimulará y apoyará la realización de investigaciones relacionadas directa o indirectamente con la infección por el Virus de Inmunodeficiencia Humana (VIH), el Síndrome de Inmunodeficiencia Adquirida (SIDA) y las otras Enfermedades de Transmisión Sexual (ETS).
PARÁGRAFO. Las investigaciones experimentales del Virus de Inmunodeficiencia Humana (VIH) y el Síndrome de Inmunodeficiencia Adquirida (SIDA) y las otras Enfermedades de Transmisión Sexual (ETS), que involucren personas como sujetos directos del estudio, deberán ser aprobadas por el Ministerio de Salud y Protección Social o por las autoridades sanitarias delegadas; en los demás casos, el Ministerio de Salud y Protección Social podrá definir metodologías, evaluar y hacer el seguimiento de los proyectos científicos correspondientes.
(Artículo 28 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.4.3. INVESTIGACIÓN EPIDEMIOLÓGICA. El procedimiento empleado en la investigación en Vigilancia Epidemiológica Centinela, encuestas de prevalencia, o en cualquier otro tipo de investigación, deberá garantizar el anonimato de las personas participantes.
(Artículo 29 del Decreto 1543 de 1997)
EJERCICIO DE LOS DERECHOS Y CUMPLIMIENTO DE LOS DEBERES.
ARTÍCULO 2.8.1.5.1. DEBERES DE LA COMUNIDAD. Todas las personas de la comunidad tienen el deber de velar por la conservación de la salud personal, familiar y comunitaria a fin de evitar la infección por el Virus de Inmunodeficiencia Humana (VIH) y el Síndrome de Inmunodeficiencia Adquirida (SIDA) y las otras Enfermedades de Transmisión Sexual (ETS), poniendo en práctica las medidas de autocuidado y prevención.
(Artículo 30 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.5.2. DEBERES DE LAS IPS Y PERSONAS DEL EQUIPO DE SALUD. Las personas y entidades de carácter público y privado que promuevan o presten servicios de salud, están obligadas a dar atención integral a las personas infectadas por el Virus de Inmunodeficiencia Humana (VIH) y a los enfermos de SIDA, o de alto riesgo, de acuerdo con los niveles de atención grados de complejidad que les corresponda, en condiciones de respeto por su dignidad, sin discriminarlas y con sujeción a lo dispuesto en el presente Título, y en las normas técnico administrativas y de vigilancia epidemiológica expedidas por el Ministerio de Salud y Protección Social.
(Artículo 31 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.5.3. DEBER DE LA CONFIDENCIALIDAD. Las personas integrantes del equipo de salud que conozcan o brinden atención en salud a una persona infectada por el Virus de Inmunodeficiencia Humana (VIH), asintomática o sintomática, están en la obligación de guardar sigilo de la consulta, diagnóstico, evolución de la enfermedad y de toda la información que pertenezca a su intimidad.
(Artículo 32 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.5.4. HISTORIA CLÍNICA. La historia clínica es el registro obligatorio de las condiciones de salud de la persona, como tal es un documento privado sometido a reserva, por lo tanto únicamente puede ser conocido por terceros, previa autorización de su titular o en los casos previstos por la ley
La historia pertenece a la persona y la institución cumple un deber de custodia y cuidado.
(Artículo 33 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.5.5. REVELACIÓN DEL SECRETO PROFESIONAL. Por razones de carácter sanitario, el médico tratante, teniendo en cuenta los consejos que dicta la prudencia, podrá hacer la revelación del secreto profesional a:
a) La persona infectada en aquello que estrictamente le concierne y convenga;
b) Los familiares de la persona infectada si la revelación es útil al tratamiento;
c) Los responsables de la persona infectada cuando se trate de menores de edad o de personas mentalmente incapaces;
d) Los interesados por considerar que se encuentran en peligro de infección, al cónyuge, compañero permanente, pareja sexual o a su descendencia;
e) Las autoridades judiciales o de salud competentes en los casos previstos por la ley.
PARÁGRAFO 1o. El médico tratante podrá delegar en la persona encargada de la consejería al interior del equipo de salud, la revelación del secreto profesional, la responsabilidad será solidaria.
PARÁGRAFO 2o. En los casos contemplados en los literales, a), b), c), y d), del presente artículo, el secreto profesional se revelará a la persona interesada previa consejería.
(Artículo 34 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.5.6. SITUACIÓN LABORAL. Los servidores públicos y trabajadores privados no están obligados a informar a sus empleadores su condición de infectados por el Virus de Inmunodeficiencia Humana (VIH). En todo caso se garantizarán los derechos de los trabajadores de acuerdo con las disposiciones legales de carácter laboral correspondientes.
PARÁGRAFO 1o. Quienes decidan voluntariamente comunicar su estado de infección a su empleador, este deberá brindar las oportunidades y garantías laborales de acuerdo a su capacidad para reubicarles en caso de ser necesario, conservando su condición laboral.
PARÁGRAFO 2o. El hecho de que una persona esté infectada con el Virus de Inmunodeficiencia Humana (VlH) o haya desarrollado alguna enfermedad asociada al Síndrome de lnmunodeficiencia Adquirida (SIDA), no será causal de despido sin perjuicio de que conforme al vínculo laboral, se apliquen las disposiciones respectivas relacionadas al reconocimiento de la pensión de invalidez por pérdida de la capacidad laboral.
(Artículo 35 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.5.7. DEBER DE INFORMAR. Para poder garantizar el tratamiento adecuado y evitar la propagación de la epidemia, la persona infectada con el Virus de Inmunodeficiencia Humana (VIH), o que haya desarrollado el Síndrome de Inmunodeficiencia Adquirida (SIDA) y conozca tal situación, está obligada a informar dicho evento a su pareja sexual y al médico tratante o al equipo de salud ante el cual solicite algún servicio asistencial.
(Artículo 36 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.5.8. DERECHO AL CONSENTIMIENTO INFORMADO. La práctica de pruebas de laboratorio para detectar la infección por el Virus de Inmunodeficiencia Humana (VIH) en el orden individual o encuestas de prevalencia, solo podrá efectuarse previo consentimiento de la persona encuestada o cuando la autoridad sanitaria competente lo determine, de acuerdo con las previsiones del presente Título.
(Artículo 37 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.5.9. PERSONAS PRIVADAS DE LA LIBERTAD. Las personas privadas de la libertad no podrán ser obligadas a someterse a pruebas de laboratorio para detectar infección por el Virus de Inmunodeficiencia Humana (VIH).
(Artículo 38 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.5.10. LA NO DISCRIMINACIÓN. A las personas infectadas por el Virus de Inmunodeficiencia Humana (VIH), a sus hijos y demás familiares, no podrá negárseles por tal causa su ingreso o permanencia a los centros educativos, públicos o privados, asistenciales o de rehabilitación, ni el acceso a cualquier actividad laboral o su permanencia en la misma, ni serán discriminados por ningún motivo.
(Artículo 39 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.5.11. PROHIBICIÓN DE PRUEBAS DIAGNÓSTICAS PARA LA COBERTURA DE SERVICIOS. Por ser la salud un bien de interés público y un derecho fundamental, las entidades de medicina prepagada, aseguradoras, promotoras o prestadoras de servicios de salud, sean públicas o privadas, no podrán exigir pruebas diagnósticas de laboratorio para el Virus de Inmunodeficiencia Humana (VIH) como requisito para acceder a la cobertura respectiva de protección. La condición de persona infectada por no corresponder a la noción de enferma, no podrá considerarse como una condición patológica preexistente, tampoco se podrán incluir cláusulas de exclusión.
(Artículo 40 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.5.12. DEBER DE NO INFECTAR. La persona informada de su condición de portadora del Virus de Inmunodeficiencia Humana (VIH) deberá abstenerse de donar sangre, semen, órganos o en general cualquier componente anatómico, así como de realizar actividades que conlleven riesgo de infectar a otras personas.
(Artículo 41 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.5.13. DERECHO A LA PROMOCIÓN, PREVENCIÓN Y EDUCACIÓN EN SALUD. Toda persona tiene derecho a obtener de los funcionarios competentes la debida información y las instrucciones adecuadas sobre asuntos, acciones y prácticas conducentes a la promoción, prevención y conservación de su salud personal y la de los miembros de su hogar, particularmente sobre higiene, dieta adecuada, orientación psicológica, salud mental, educación sexual, enfermedades transmisibles, especialmente las Enfermedades de Transmisión Sexual y el SIDA, planificación familiar, diagnóstico precoz de enfermedades y sobre prácticas y el uso de elementos técnicos especiales.
(Artículo 42 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.5.14. DERECHO A LA INFORMACIÓN SOBRE EL ESTADO DE SALUD. Toda persona tiene derecho a disfrutar de una comunicación plena y clara con el equipo de salud, apropiada a sus condiciones psicológicas y culturales; que le permita obtener toda la información necesaria respecto a la enfermedad que padece, así como a los procedimientos y tratamientos que se le vayan a practicar, al pronóstico y riesgos que dicho tratamiento conlleve; y a que por sí misma, sus familiares o representantes, en caso de inconsciencia o disminución de la capacidad, acepten o rechacen estos procedimientos, dejando expresa constancia por escrito de su decisión.
(Artículo 43 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.5.15. DERECHO A MORIR DIGNAMENTE. Toda persona tiene derecho a morir con dignidad y a que se le respete su voluntad de permitir que el proceso de la muerte siga su curso natural, en la fase terminal de la enfermedad, por lo tanto si el paciente lo permite el equipo de salud deberá otorgarle los cuidados paliativos que sean posibles hasta el último momento.
(Artículo 44 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.5.16. INHUMACIÓN O CREMACIÓN. Las personas infectadas por el Virus de Inmunodeficiencia Humana (VIH), en cualquier momento de su infección, o los responsables de esta después de su muerte, podrán decidir libremente la inhumación o cremación del cadáver, por no existir riesgo de orden sanitario que comporte situaciones de peligro para la salud comunitaria, en cualquiera de tales eventos.
(Artículo 45 del Decreto 1543 de 1997)
ARTÍCULO 2.8.1.5.17. PROPAGACIÓN DE LA EPIDEMIA. Las personas que incumplan los deberes consagrados en los artículos 2.8.1.5.7 y 2.8.1.5.12 del presente decreto, podrán ser denunciadas para que se investigue la posible existencia de delitos por propagación de epidemia, violación de medidas sanitarias y las señaladas en el Código Penal.
(Artículo 55 del Decreto 1543 de 1997)
ENFERMEDAD DE HANSEN – LEPRA.
ARTÍCULO 2.8.2.1. REQUISITOS PARA LOS AUXILIOS. Para que los Sanatorios de Agua de Dios y Contratación procedan a girar los auxilios a que se refieren las Leyes 148 de 1961 y 14 de 1964, los beneficiarios deberán cumplir con los siguientes requisitos:
a) Presentar una solicitud por escrito, ante el director del Sanatorio;
b) Adjuntar copia de la resolución que concede el subsidio;
c) Presentar el certificado de control expedido por el organismo donde el beneficiario de encuentre inscrito.
(Artículo 2o del Decreto 802 de 1976)
ARTÍCULO 2.8.2.2. COBRO. Los beneficiados seguirán cobrando el valor de los subsidios en las Secretarías de Salud o la entidad que haga sus veces de sus municipios de residencia.
(Artículo 4o del Decreto 2954 de 1978)
ARTÍCULO 2.8.2.3. SUBSIDIOS LIMITADOS POR EL CUPO DISPONIBLE. Los derechos consagrados por el presente Título estarán limitados en todo tiempo al cupo disponible, de conformidad con lo dispuesto por el artículo 8 de la Ley 14 de 1964.
(Artículo 3o del Decreto 2876 de 1974)
ARTÍCULO 2.8.2.4. ORDEN EN EL OTORGAMIENTO DE LOS SUBSIDIOS. En caso de haber cupo sobrante, se concederá a enfermos de lepra con incapacidades menores o sin incapacidades, de acuerdo con el grado de incapacidad o invalidez, definido por la Junta o entidad competente, según lo previsto en el Manual Único de Calificación de Invalidez vigente.
(Artículo 4o del Decreto 2876 de 1974)
ARTÍCULO 2.8.2.5. PÉRDIDA DEL DERECHO AL SUBSIDIO POR NO ASISTENCIA A RECIBIR ATENCIÓN EN SALUD. El enfermo de lepra subsidiado que durante un año no asista a recibir atención de la unidad de salud en donde se encuentre inscrito para control y tratamiento, pierde el derecho al subsidio de que tratan los artículos 5o de la Ley 148 de 1961 y 1o de la Ley 14 de 1964.
(Artículo 1o del Decreto 2954 de 1978)
ARTÍCULO 2.8.2.6. PÉRDIDA DEL DERECHO AL SUBSIDIO POR SU NO COBRO. El enfermo de lepra subsidiado que durante un año deje de cobrar el subsidio, pierde el derecho a este y a las cantidades no cobradas.
(Artículo 2o del Decreto 2954 de 1978)
ARTÍCULO 2.8.2.7. SUBSIDIOS DEJADOS DE COBRAR. Los subsidios dejados de cobrar se otorgarán por medio de resolución del Ministerio de Salud y Protección Social, a nuevos enfermos que reúnan los requisitos establecidos por las normas pertinentes.
(Artículo 3o del Decreto 2954 de 1978)
POBLACIÓN INFANTIL.
ARTÍCULO 2.8.3.1. COBERTURA EN MORTALIDAD INFANTIL. Se entiende por cobertura en mortalidad infantil el logro o mantenimiento de las metas definidas en el Plan Nacional de Desarrollo o en el Plan Nacional de Salud Pública, las cuales serán siempre equivalentes. Esta cobertura será certificada por el Departamento Administrativo Nacional de Estadística (DANE).
Los departamentos, distritos y municipios con un indicador de mortalidad infantil menor que la meta definida en el Plan Nacional de Desarrollo o en el Plan Nacional de Salud Pública, deben mantenerla o reducirla, para cumplir con dicha cobertura.
Los departamentos, distritos y municipios con un indicador de mortalidad infantil mayor que la meta definida en el Plan Nacional de Desarrollo o en el Plan Nacional de Salud Pública deben lograr anualmente el cumplimiento de las metas de reducción de la mortalidad infantil. El Ministerio de Salud y Protección Social fijará las metas para cada entidad territorial asegurándose que las metas del Plan Nacional de Desarrollo o en el Plan Nacional de Salud se logren.
(Artículo 2o del Decreto 3510 de 2009)
ARTÍCULO 2.8.3.2. VACUNAS DE MENORES DE 5 AÑOS. Las autoridades de las instituciones educativas y los responsables y cuidadores de los establecimientos de bienestar, de carácter público o privado, deberán velar porque todos los menores de cinco (5) años que asistan a sus establecimientos, hayan completado las vacunas que corresponden a su edad, de conformidad con el esquema de vacunación establecido por el Ministerio de Salud y Protección Social en el Programa Ampliado de Inmunizaciones.
Para tal efecto deberán exigir la presentación del Carné de Salud Infantil, adoptado mediante la Resolución 1535 de 2002 del hoy Ministerio de Salud y Protección Social, en el momento de la matrícula en la institución educativa o de su ingreso al establecimiento de bienestar, o a más tardar dentro de los quince (15) días hábiles siguientes y posteriormente cada año hasta cumplir los cinco (5) años.
PARÁGRAFO 1o. La vacunación según el esquema establecido por el Ministerio de Salud y Protección Social en el Programa Ampliado de Inmunizaciones, es gratuita y tiene carácter obligatorio. Corresponde a las EPS, Entidades Adaptadas, transformadas y de regímenes de excepción y Entidades Territoriales de Salud, garantizar a la población bajo su responsabilidad, de conformidad con las competencias establecidas en las disposiciones legales vigentes según sea el caso, la prestación de este servicio con la calidad y la oportunidad requerida. Igualmente, será responsabilidad de las Entidades Territoriales de Salud, a través de las IPS públicas, la vacunación de la población menor no asegurada.
PARÁGRAFO 2o. Los establecimientos educativos y de bienestar, deberán notificar a los padres o tutores cuando el niño o la niña no tengan el Carné de Salud Infantil o cuando su esquema de vacunación para su edad esté incompleto, con objeto de que procedan a su vacunación. Si vencido el término previsto no se ha cumplido con esta obligación, las autoridades o responsables del establecimiento deberán notificar formalmente a la Dirección Local de Salud, o en su defecto a la Alcaldía Municipal o Distrital, para que en un tiempo no menor a quince (15) días hábiles se garantice el cumplimiento de este derecho.
(Artículo 1o del Decreto 2287 de 2003)
ARTÍCULO 2.8.3.3. VIGILANCIA, SEGUIMIENTO Y CONTROL. Corresponde a las Secretarías de Educación, o quien ejerza sus funciones en el municipio o distrito y al Instituto Colombiano de Bienestar Familiar (ICBF), según sea el caso, verificar permanentemente el cumplimiento de lo establecido en el presente Título en los establecimientos educativos o de bienestar de su jurisdicción, y reportar semestralmente esta información a la Dirección Local de Salud o quien ejerza sus funciones en el municipio o distrito respectivo.
Las Direcciones Departamentales y Distritales de Salud presentarán a la Dirección de Epidemiología y Demografía del Ministerio de Salud y Protección Social, un informe consolidado anual del seguimiento al cumplimiento del presente Título.
PARÁGRAFO. En caso de incumplimiento de lo establecido en el presente Título, las Direcciones Territoriales de Salud, o quien ejerza sus funciones, deberán dar traslado a las autoridades de control correspondientes.
(Artículo 2o del Decreto 2287 de 2003)
SISTEMA DE INFORMACIÓN DE PACIENTES CON ENFERMEDADES HUÉRFANAS.
ARTÍCULO 2.8.4.1. OBJETO. El presente Título tiene por objeto establecer las condiciones y procedimientos para implementar el sistema de información de pacientes con enfermedades huérfanas, definidas en el artículo 2o de la Ley 1392 de 2010, modificado por el artículo 140 de la Ley 1438 de 2011, con el fin de disponer de la información periódica y sistemática que permita realizar el seguimiento de la gestión de las entidades responsables de su atención, evaluar el estado de implementación y desarrollo de la política de atención en salud de quienes las padecen y su impacto en el territorio nacional.
(Artículo 1o del Decreto 1954 de 2012)
ARTÍCULO 2.8.4.2. ÁMBITO DE APLICACIÓN. Las disposiciones del presente Título serán de aplicación y obligatorio cumplimiento por parte las Entidades Promotoras de Salud (EPS), Instituciones Prestadoras de Servicios de Salud (IPS), entidades pertenecientes al régimen de excepción de salud y Direcciones Departamentales, Distritales y Municipales de Salud.
(Artículo 2o del Decreto 1954 de 2012)
ARTÍCULO 2.8.4.3. ENTIDADES RESPONSABLES DEL REPORTE DE INFORMACIÓN. Para la recopilación y consolidación de la información del sistema nacional de pacientes que padecen enfermedades huérfanas, las Entidades Promotoras de Salud, entidades pertenecientes al régimen de excepción de salud y las Direcciones Departamentales, Distritales y Municipales de Salud, deberán presentar la información que solicite el Ministerio de Salud y Protección Social, en los instrumentos y bajo los procedimientos que para tal efecto este defina, quien además podrá establecer fases para la recopilación y consolidación progresiva de la información, contenidos, estructura, fechas de corte y periodicidad del reporte.
PARÁGRAFO 1o. Las Instituciones Prestadoras de Servicios de Salud públicas y privadas remitirán a las Entidades Promotoras de Salud, a las entidades pertenecientes al régimen de excepción de salud y a las Direcciones Municipales y Distritales de Salud, la información correspondiente a este tipo de enfermedades.
PARÁGRAFO 2o. Las Direcciones Municipales de Salud que tengan a su cargo la prestación de los servicios de salud de personas que no se encuentren afiliadas al Sistema General de Seguridad Social en Salud y que se les diagnostique una enfermedad huérfana, remitirán dicha información a las Direcciones Departamentales de Salud, con el objeto de que estas consoliden y remitan al Ministerio de Salud y Protección Social la información correspondiente a su jurisdicción.
PARÁGRAFO 3o. Las Entidades Promotoras de Salud, entidades pertenecientes al régimen de excepción de salud y las Direcciones Departamentales, Distritales y Municipales de Salud, deberán establecer las acciones necesarias para que los pacientes, familiares y cuidadores de personas que padecen enfermedades raras exijan su inscripción en el registro.
(Artículo 3o del Decreto 1954 de 2012)
ARTÍCULO 2.8.4.4. FASES PARA LA RECOPILACIÓN Y CONSOLIDACIÓN DE LA INFORMACIÓN. Por tratarse de enfermedades de interés en salud pública, la fase inicial para la recopilación y consolidación de la información, consistente en el censo de pacientes que comprende entre otros, la recepción y validación de datos al momento de reporte y cruce entre entidades, se realizará por única vez a través del organismo de administración conjunta de la Cuenta de Alto Costo, regulada en los artículos 2.6.1.5.1 a 2.6.1.5.12 del presente decreto. De igual manera, dicho organismo de administración, adelantará la interventoría a la auditoría que realice el Ministerio de Salud y Protección Social o la entidad que se contrate para el efecto.
En una segunda fase y una vez concluido el censo inicial, los nuevos pacientes que sean diagnosticados se reportarán al Ministerio de Salud y Protección Social a través del Sistema de Vigilancia en Salud Pública, Sivigila, de acuerdo con las fichas y procedimientos que para tal fin se definan.
(Artículo 4o del Decreto 1954 de 2012)
ARTÍCULO 2.8.4.5. FUENTES DE INFORMACIÓN. El censo inicial de pacientes será incorporado al Sistema Integral de Información de la Protección Social (Sispro) y el registro nacional de pacientes que padecen enfermedades huérfanas será generado a partir del cruce de todas las fuentes de información disponibles en el Sispro y deberá contener como mínimo, la identificación de los pacientes, su calidad de afiliado o no afiliado; la respectiva patología y su estado de discapacidad, en caso de existir; las Instituciones Prestadoras de Servicios de Salud donde está siendo tratado; los servicios y medicamentos que recibe; los costos de la atención mensual, y el médico tratante principal.
(Artículo 5o del Decreto 1954 de 2012)
ARTÍCULO 2.8.4.6. CERTIFICACIÓN DE VERACIDAD DE LA INFORMACIÓN. El representante legal de la respectiva Entidad Promotora de Salud, entidad del régimen de excepción o de la Dirección Territorial de Salud, certificará la veracidad de la información que reporta mediante comunicación que acompañe el medio magnético o por transferencia electrónica de remisión de la misma, de acuerdo con lo definido por el Ministerio de Salud y Protección Social. En dicha comunicación deberá especificar las características y propiedades de los archivos remitidos.
(Artículo 6o del Decreto 1954 de 2012)
ARTÍCULO 2.8.4.7. VALIDACIONES Y AUDITORÍA DE LA INFORMACIÓN. La información reportada por las Entidades Promotoras de Salud, entidades del régimen de excepción y las Direcciones Departamentales, Municipales y Distritales de Salud, será objeto de las validaciones que determine el Ministerio de Salud y Protección Social, entre otras, las dirigidas a verificar la afiliación y derechos de cada uno de los pacientes, los costos asociados al paciente en cada una de las patologías y alternativas terapéuticas, la confirmación diagnóstica y la calidad de la información reportada, con el fin de detectar y corregir duplicaciones e inconsistencias en la información. Esta auditoría podrá ser contratada por el Ministerio de Salud y Protección Social con empresas especializadas en la materia, de acuerdo con las normas de contratación vigentes.
(Artículo 7o del Decreto 1954 de 2012)
ARTÍCULO 2.8.4.8. RESERVA EN EL MANEJO DE LA INFORMACIÓN. Los organismos de dirección, vigilancia y control y los obligados a mantener y reportar la información a que se refiere el presente Título, así como quienes se encuentren autorizados para su procesamiento, deberán observar la reserva con que aquella debe manejarse y utilizarla única y exclusivamente para los propósitos del registro nacional de pacientes que padecen enfermedades huérfanas dentro de sus respectivas competencias.
(Artículo 8o del Decreto 1954 de 2012)
ARTÍCULO 2.8.4.9. OBLIGATORIEDAD DEL REPORTE DE LA INFORMACIÓN PARA ACCEDER A LOS RECURSOS DEL FONDO DE SOLIDARIDAD Y GARANTÍA (FOSYGA). El reporte integral y oportuno de la información por parte de las Entidades Promotoras de Salud del Régimen Contributivo, en los plazos y procedimientos que determine el Ministerio de Salud y Protección Social, será de carácter obligatorio y se constituirá en requisito para acceder a los recursos de la Subcuenta de Compensación del Fondo de Solidaridad y Garantía (Fosyga), por prestaciones de salud para estas enfermedades que no se encuentren incluidas en el plan de beneficios del Régimen Contributivo.
Así mismo, para el pago excepcional de las prestaciones de salud no incluidas en el plan de beneficios con los recursos excedentes de la Subcuenta de Eventos Catastróficos y Accidentes de Tránsito (ECAT) del Fosyga prestadas a los afiliados al Régimen Subsidiado en el marco de lo establecido en el artículo 5o de la Ley 1392 de 2010, las entidades territoriales deberán acreditar el cumplimiento del reporte oportuno de la información de que trata el presente Título en condiciones de calidad e integralidad y será requisito para acceder a tales recursos.
(Artículo 9o del Decreto 1954 de 2012)
ARTÍCULO 2.8.4.10. OBLIGATORIEDAD Y DIVULGACIÓN. Corresponde a las Direcciones de Salud, Departamentales, Distritales y Municipales de Salud, en desarrollo de sus competencias, cumplir y hacer cumplir en su respectiva jurisdicción las disposiciones establecidas en el presente Título y efectuar su divulgación para el cabal cumplimiento de su objeto.
Cuando las Entidades Promotoras de Salud, entidades pertenecientes al régimen de excepción de salud y las Direcciones Departamentales, Distritales y Municipales de Salud no remitan la información en los términos y plazos que defina el Ministerio de Salud y Protección Social, se informará a los organismos de vigilancia y control correspondientes para que se adelanten las acciones a que haya lugar.
(Artículo 10 del Decreto 1954 de 2012)
INVESTIGACIÓN, PREVENCIÓN Y CONTROL DE ZOONOSIS.
DISPOSICIONES GENERALES.
ARTÍCULO 2.8.5.1.1. CARÁCTER DE LAS DISPOSICIONES. De conformidad con los artículos 594 y 597 de la Ley 9ª de 1979, la salud es un bien de interés público. En consecuencia, son de orden público las disposiciones del presente Título mediante las cuales se regulan las actividades relacionadas con la investigación, prevención y control de la Zoonosis.
(Artículo 1o del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.1.2. DEFINICIONES. Para los efectos del presente Título adóptanse las siguientes definiciones:
Agente infeccioso: Todo organismo capaz de producir una infección, tales como los virus, bacterias, hongos o parásitos.
Aislamiento: La separación de personas o animales infectados, durante el período de transmisibilidad de una enfermedad, en lugares y bajo condiciones tales que eviten la transmisión directa o indirecta del agente infeccioso a personas o animales susceptibles o que puedan transmitir la enfermedad a otros.
Animales domésticos: Aquellos semovientes de las especies bovina, porcina, ovina, equina, asnal, mular, caprina y canina que, en condiciones normales, puedan convivir con el hombre.
Área cuarentenada: Territorio que, por razones sanitarias, debe cumplir con requisitos especiales para que las personas, los animales, plantas y objetos inanimados que se encuentren dentro del mismo puedan movilizarse fuera del área afectada.
Brote: Aparición o aumento brusco de una enfermedad en una población limitada, en un tiempo corto y que sobrepasa excesivamente la incidencia esperada.
Contacto: Persona o animal que por una relación con otra persona, animal o ambiente contaminados por un agente infeccioso, se ha colocado en condiciones de contraer una infección.
Contaminación biológica: Consiste en que se dé la presencia de un agente infeccioso en el cuerpo de personas o animales, en las plantas, alimentos y objetos inanimados.
Control de Zoonosis: Las medidas destinadas a evitar que los agentes infecciosos presentes en personas o animales infectados y en su medio ambiente, contaminen a otras personas, o a otros animales, diseminando así la enfermedad.
Cuarentena ordinaria: Período de aislamiento a que son sometidos personas, animales o plantas, para observación por orden de las autoridades sanitarias, con el objeto de aplicar, como consecuencia, las medidas sanitarias a que haya lugar para impedir la propagación de una enfermedad.
Cuarentena completa: Es la restricción del movimiento a que son sometidos personas, animales o plantas que han estado expuestos al contagio de una enfermedad transmisible, durante un período de tiempo que no exceda del que habitualmente se considera el más prolongado para la incubación de la enfermedad, para observación y aplicación de las medidas sanitarias a que haya lugar, para evitar que los mismos entren en contacto con personas, animales, plantas u objetos inanimados que no hayan sido contaminados.
Cuarentena modificada: Es la restricción selectiva y parcial a que son sometidos en situaciones especiales, personas, animales o plantas, teniendo en cuenta generalmente su grado de susceptibilidad, conocida o supuesta, para observación y aplicación de las medidas sanitarias a que haya lugar. Se aplica también en casos de peligro de transmisión de enfermedades.
Desinfección: Destrucción de agentes infecciosos que se encuentran en el medio ambiente, por medio de la aplicación directa de medios físicos o químicos.
Desinfestación: Consiste en la operación de procesos físicos, químicos o biológicos de carácter sanitario por medio de los cuales se eliminan los artrópodos y roedores, que se encuentren en la parte externa del cuerpo de personas o animales, así como en el medio ambiente.
Desinfectación: Operación sanitarias practicadas para eliminar insectos vectores de enfermedades en el hombre, en los animales y, en general, en el medio ambiente.
Desnaturalizar: Operación consistente en variar la forma, tamaño, propiedades organolépticas y en general las condiciones de una cosa, con el fin de inutilizarla y evitar que pueda llegar a causar daños o molestias desde el punto de vista sanitario.
Denuncia: Información verbal o escrita dada a la autoridad sanitaria sobre cualquier caso de enfermedad contagiosa, o sobre la violación de las disposiciones de carácter sanitarios.
Endemia: Ocurrencia habitual de una enfermedad, en una zona determinada.
Enfermedad exótica: Cualquier enfermedad no detectada en un territorio, y que generalmente aparece de una manera súbita.
Enfermedades transmisibles: Aquellas que por su naturaleza, generalmente de tipo infeccioso, pueden ser transmitidas a personas, animales o plantas.
Epidemia.: Aumento inusitado de una enfermedad transmisible o no, aguda o crónica, o de algún evento en salud humana, que sobrepasa claramente la incidencia normal esperada, en un tiempo y lugar determinados.
Epizottia: Aumento inusitado de una enfermedad transmisible o no, aguda o crónica, o de algún evento en salud animal, que sobrepasa claramente la incidencia normal esperada, en un tiempo y lugar determinados.
Epizoodemia: Epidemia y Epizootia que se presentan simultáneamente.
Estado inmunitario: La mayor o menor resistencia biológica de las personas y de los animales frente a las enfermedades, la cual resulta de diversos factores condicionantes, determinados o de riesgo.
Evento en salud: Conjunto de sucesos, factores o enfermedades y circunstancias capaces de modificar el nivel de salud en personas y animales.
Factores condicionantes, determinantes o de riesgo: Componentes físicos, químicos, biológicos, psicológicos o sociales que pueden ser causa o coadyuvantes de una enfermedad u otro evento en salud.
Fuente de infección: Persona, animal, objeto o sustancia de la cual el agente infeccioso pasa directamente a un huésped.
Huésped u hospedero: Persona o animal que en circunstancias naturales permite la subsistencia o el alojamiento de un agente infeccioso.
Huésped definitivo: Persona o animal dentro del cual se aloja y se produce un agente infeccioso, pudiendo desarrollar o no una enfermedad.
Huésped intermediario: Persona o animal dentro del cual se efectúa parte del ciclo vital de un agente infeccioso.
Infección: Entrada y desarrollo de multiplicación de un agente infeccioso en el organismo de una persona o animal.
Infestación: Presencia de artrópodos en la parte externa de personas, animales o plantas y de aquellos o de roedores en el medio ambiente.
Incineración: Procedimiento sanitario para convertir en ceniza materia orgánica e inorgánica.
Indemnización: Resarcimiento de un daño o perjuicio causado.
Inspección sanitaria: Examen practicado a personas, animales o cosas con el fin de identificar sus condiciones sanitarias mediante el reconocimiento o constatación de enfermedades o de la presencia de gérmenes o sustancias nocivas para la salud humana o animal, así como para comprobar el cumplimiento de las disposiciones sanitarias.
Morbilidad: Fenómeno resultante de la frecuencia del evento enfermedad en una población, lugar y tiempo determinados.
Mortalidad: Fenómeno resultante de la frecuencia del evento muerte, en una población, lugar y tiempo determinados.
Notificación de una enfermedad: Es la comunicación oficial dada a la autoridad sanitaria correspondiente, sobre la existencia de cualquier tipo de enfermedad transmisible o no.
Portador: Persona o animal que alberga el agente específico de una enfermedad, con o sin síntomas clínicos de esta, y que puede, por lo mismo, constituirse en una fuente potencial de infección para el hombre o animales.
Prueba diagnóstica: Examen, comprobación o experiencia que tiene por objeto reconocer la existencia de una sustancia, lesión, microorganismo o enfermedad.
Reservorio de agente infeccioso: Toda persona, animal, planta o materia inanimada en donde normalmente vive y se multiplica un agente infeccioso y del cual depende para su supervivencia, pudiendo transmitirse a un huésped o a un vector susceptible.
Salvoconducto o guía sanitaria de movilización: Permiso expedido por la autoridad sanitaria competente, previo el lleno de requisitos especiales, para movilizar o permitir el tránsito de personas, animales o cosas.
Segregación: Separación de un grupo de personas o animales de los demás de su misma especie, con el fin de ejercer una vigilancia u observación especial de carácter sanitario que facilite el control de una enfermedad transmisible.
Sospechoso: Persona o animal cuyas condiciones clínicas indican que probablemente padece alguna enfermedad transmisible o la está incubando.
Susceptible: Toda persona o animal que se supone no posee resistencia contra un agente patógeno determinado y, por lo tanto, está expuesta contraer la enfermedad en caso de contacto con el mismo.
Vector: Insecto capaz de transmitir un agente infeccioso.
Vector Biológico: Insecto en cuyo organismo un agente infeccioso se multiplica o cumple su desarrollo cíclico, o ambos, permitiendo así la transmisión de la forma infectante del agente al hombre o a los animales.
Vector mecánico: Insecto capaz de transmitir un agente infeccioso, sin que este se multiplique o desarrolle en el organismo de aquel.
Vehículo: Medio inanimado como el agua, el aire o los alimentos, por medio del cual un agente infeccioso llega al hombre o a los animales.
Vigilancia epidemiológica: Proceso regular y continuo de observación e investigación de las principales características y componentes de la morbilidad, y otros eventos en salud, basado en la recolección, procesamiento, análisis y divulgación de la información epidemiológica
Vigilancia personal: Práctica especial de supervisión y vigilancia sanitaria que se hace a las personas y animales que hayan estado en contacto con las personas o animales enfermos, con el fin de hacer un diagnóstico rápido de su enfermedad, pero sin restringirles su libertad de movimiento.
Zoonosis: Enfermedad que en condiciones naturales, se transmite de los animales vertebrados al hombre o viceversa.
(Artículo 2o del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.1.3. DISPOSICIONES COMPLEMENTARIAS. Las disposiciones adicionales o complementarias que en desarrollo del presente Título o con fundamento en la ley sean necesarias en materia de zoonosis, serán dictadas por el Ministerio de Salud y Protección Social en coordinación con el Ministerio de Agricultura y Desarrollo Rural y previa consulta con los organismos especializados.
(Artículo 3o del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.1.4. APLICACIÓN DE LAS DISPOSICIONES. Al Ministerio de Salud y Protección Social, los organismos del Sistema Nacional de Salud, al Ministerio de Agricultura y Desarrollo Rural y sus entidades adscritas y vinculadas corresponde hacer cumplir las disposiciones del presente Título y demás normas complementarias sobre zoonosis.
(Artículo 4o del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.1.5. AUTORIDADES SANITARIAS COMPETENTES. Para los efectos del presente Título, distínguense las siguientes autoridades sanitarias competentes para adelantar investigación, prevención y control en materia de zoonosis.
a) Las del Sistema General de Seguridad Social en Salud, cuya competencia es prioritaria en el campo de las zoonosis que producen o pueden producir impacto en la salud humana, según la identificación que se hace en los artículos 2.8.5.2.1 a 2.8.5.2.14 del presente decreto. Estas autoridades actuarán en sus diferentes niveles por mandato de este Título, sus acciones deberán ser coordinadas con las correspondientes autoridades del Ministerio de Agricultura y Desarrollo Rural y sus entidades adscritas y vinculadas con el fin de que puedan ejercer sus competencias propias;
b) Las del Ministerio de Agricultura y Desarrollo Rural y sus entidades adscritas y vinculadas cuya competencia es prioritaria en el campo de las zoonosis que básicamente producen o pueden producir impacto en el sector pecuario. Estas autoridades actuarán en sus diferentes niveles, en coordinación con las correspondientes del Sistema General de Seguridad Social en Salud con el fin de que puedan ejercer competencias propias.
(Artículo 5o del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.1.6. ESTABLECIMIENTOS DE CENTROS DE ZOONOSIS. El Ministerio de Salud y Protección Social establecerá Centros de Zoonosis en cada capital de departamento y, cuando quiera que lo considere conveniente, a nivel regional o local.
PARÁGRAFO. Los "Centros Antirrábicos" de carácter oficial que actualmente funcionan en el país, en delante se denominarán "Centros de Zoonosis".
(Artículo 6o del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.1.7. FUNCIONES DE LOS CENTROS DE ZOONOSIS. Las funciones básicas de los Centros de Zoonosis serán las de vigilancia, diagnóstico, prevención y control de las zoonosis, en los términos del presente Título y sus disposiciones complementarias.
(Artículo 7o del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.1.8. NORMAS DE FUNCIONAMIENTO DE LOS CENTROS DE ZOONOSIS. El Ministerio de Salud y Protección Social dictará las normas técnicas y administrativas necesarias para el funcionamiento de los centros de Zoonosis en el territorio nacional.
(Artículo 8o del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.1.9. CONTROL DE ZOONOSIS. La organización general para el control de la zoonosis en todo el territorio nacional, estará a cargo de los Ministerios de Salud y Protección Social y Agricultura y Desarrollo Rural conjuntamente, los cuales ejercerán dicho control mediante el establecimiento de "Consejos para el Control de Zoonosis".
(Artículo 9o del Decreto 2257 de 1986)
VIGILANCIA, PREVENCIÓN Y CONTROL.
ARTÍCULO 2.8.5.2.1. LA VIGILANCIA EPIDEMIOLÓGICA EN ZOONOSIS. La vigilancia epidemiológica en zoonosis estará basada en la información que suministre el Sistema de Vigilancia en Salud Pública (Sivigila), así como en la procedente de los Servicios de Sanidad Animal y de Diagnóstico del Instituto Colombiano Agropecuario.
(Artículo 14 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.2. LA INFORMACIÓN EN MATERIA DE ZOONOSIS. La información en materia de zoonosis tiene por objeto actualizar el diagnóstico y divulgar el conocimiento de la situación de salud, tanto en las personas como en los animales, con el fin de que las autoridades sanitarias tomen medidas conducentes para el control de las zoonosis.
(Artículo 15 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.3. OBLIGACIÓN DE SUMINISTRAR INFORMACIÓN. El suministro de información sobre zoonosis, es obligatorio para todas las personas naturales o jurídicas, residentes o establecidas en el territorio nacional, dentro de los términos de responsabilidad, clasificación, periodicidad, destino y claridad señalados en el presente Título.
(Artículo 16 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.4. MÉTODOS DE INVESTIGACIÓN EPIDEMIOLÓGICA. En el proceso de investigación para la información epidemiológica de la zoonosis, fitozoonosis e intoxicaciones, así como sobre cualquier otra enfermedad, se tendrán en cuenta los métodos de la investigación epidemiológica y científica, a saber: Descriptivo, analítico y experimental, de acuerdo con las necesidades y recursos disponibles.
(Artículo 17 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.5. CARÁCTER DE LA INFORMACIÓN EN ZOONOSIS. La información epidemiológica en zoonosis es de carácter confidencial y solo podrá ser utilizada con propósitos sanitarios. El secreto profesional no podrá considerarse como impedimento para suministrar dicha información.
(Artículo 18 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.6. INVESTIGACIONES EN MATERIA DE ZOONOSIS. Para adelantar investigaciones en materia de zoonosis y para utilizar información epidemiológica con diferentes fines se requiere permiso de las autoridades sanitarias competentes, de conformidad con el artículo 2.8.5.1.5 del presente decreto.
(Artículo 19 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.7. DIVULGACIÓN EN MATERIA DE ZOONOSIS. Para la divulgación a la comunidad de las situaciones epidemiológicas en materia de zoonosis, los funcionarlos responsables deberán ceñirse a las normas que señale el Ministerio de Salud y Protección Social y a las regulaciones del Ministerio de Tecnologías de la Información y las Comunicaciones.
(Artículo 20 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.8. FORMA DE DIVULGACIÓN EN MATERIA DE ZOONOSIS. La divulgación técnico científica de la investigación epidemiológica podrá efectuarse por los responsables de la información en zoonosis, a través de publicaciones especializadas o de documentos editados con tal fin.
(Artículo 21 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.9. PROCESAMIENTO DE LA INFORMACIÓN EN MATERIA DE ZOONOSIS. La información epidemiológica en zoonosis producida por los Laboratorios de Diagnóstico Veterinario del Instituto Colombiano Agropecuario, será remitida a la Subdirección de Salud Ambiental del Ministerio de Salud y Protección Social para su consolidación final y análisis a nivel nacional, con el objeto de que se tomen las medidas sanitarias a que haya lugar. A su vez el acopio final de la información se suministrará al Ministerio de Agricultura y Desarrollo Rural e Instituto Colombiano Agropecuario.
(Artículo 23 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.10. OBLIGACIÓN DE TENER ÍNDICES ENDÉMICOS DE ZOONOSIS. Las entidades territoriales de Salud y las regionales del Instituto Colombiano Agropecuario deberán elaborar, actualizar y analizar los índices endémicos de las zoonosis señaladas por el Ministerio de Salud y Protección Social.
(Artículo 24 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.11. MAPAS EPIDEMIOLÓGICOS DE LAS ZOONOSIS. Las autoridades sanitarias responsables en los diferentes niveles de la Vigilancia Epidemiológica en Zoonosis, elaborarán mapas epidemiológicos de las zoonosis a que se refiere el artículo anterior y los mantendrán actualizados.
(Artículo 25 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.12. PROCESO DE DESARROLLO DE LA INFORMACIÓN. La información epidemiológica en zoonosis se desarrolla mediante la aplicación del siguiente proceso:
– Producción del dato: Comprende todas las actividades conducentes al conocimiento de las enfermedades y otros eventos en salud, con el mayor grado de precisión posible.
– Registro y consolidación: Consiste en inscribir en formularios apropiados los datos obtenidos, y en la concentración y resumen adecuado de los mismos, por áreas y en períodos de tiempo.
– Notificación: Se refiere a las actividades de transmisión y comunicación de los datos de un nivel de atención a otro dentro de las estructuras del Sistema General de Seguridad Social Nacional de en Salud y del Ministerio de Agricultura y Desarrollo Rural y sus institutos adscritos, de conformidad con el presente Título.
– Presentación: Hacen relación con todas las actividades relativas al procesamiento y diagramación de datos para facilitar el análisis posterior.
– Análisis: Es la fase de comparación, estimación y ubicación del significado de las datos dentro de la técnica y conocimientos epidemiológicos.
– Divulgación: Consiste en dar a conocer los resultados de la investigación; se utiliza para ejecutar acciones de prevención y control.
(Artículo 26 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.13. VARIABLES EPIDEMIOLÓGICAS PARA NOTIFICAR LOS CASOS DE ZOONOSIS. Las variables epidemiológicas básicas para la notificación de casos de zoonosis son:
a) En el hombre:
– Edad.
– Sexo.
– Localización.
– Procedencia.
b) En los animales:
– Edad.
– Especie.
– Sexo.
– Localización.
– Procedencia.
(Artículo 27 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.14. ZOONOSIS QUE DEBEN NOTIFICARSE POR PERIODOS EPIDEMIOLÓGICOS. Las siguientes zoonosis deberán notificarse por períodos epidemiológicos:
– Brucelosis.
– Cisticercosis.
– Clostridiosis.
– Encefalitis equina.
– Fiebre amarilla.
– Hidatidosis.
– Leishmaniasis.
– Leptospirosis.
– Rabia.
– Sarna.
– Toxoplasmosis.
– Triquiniasis.
– Tuberculosis animal.
– Tripanosomiasis.
PARÁGRAFO 1o. Las zoonosis indicadas en el presente artículo que llegaren a presentarse en el hombre, se notificarán utilizando el formulario de enfermedades transmisibles de notificación obligatoria, programada por el Ministerio de Salud y Protección Social. Las que presenten en animales se notificarán por los medios establecidos por el Instituto Colombiano Agropecuario.
PARÁGRAFO 2o. El Ministerio de Salud y Protección Social podrá modificar la lista de zoonosis incluida en el presente artículo e indicar aquellas que requieran notificación inmediata.
(Artículo 28 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.15. FORMAS DE TRANSMISIÓN DE LAS ZOONOSIS. Para la prevención, diagnóstico y control de las zoonosis, las autoridades sanitarias competentes tendrán en cuenta sus formas de transmisión, tales como: A través de alimentos, por contacto, por vectores o vehículos, y las condiciones de vulnerabilidad determinadas por factores de inmunoprevención, saneamiento del medio ambiente o tratamiento quimioterapéutico.
(Artículo 29 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.16. MEDIDAS PARA PERSONAS QUE LABORAN EN CONTROL DE ZOONOSIS. Toda persona que labore en laboratorios de diagnóstico, así como en programas de control de zoonosis o en la elaboración de productos biológicos, deberá contar con los elementos de seguridad indispensables y estar inmunizada contra aquellas zoonosis a las cuales se halla expuesta por la naturaleza de su trabajo.
(Artículo 30 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.17. MEDIDAS PARA PERSONAS QUE TRABAJAN EN MANEJO DE ANIMALES. Las personas que trabajen en explotaciones pecuarias, criaderos de animales y cualesquiera otro tipo de establecimientos o actividades en donde haya manejo de animales, deberán estar dotados de equipo adecuado para su protección y someterse a pruebas, exámenes y vacunación, según el riesgo sanitario a que estén expuestas, de acuerdo con las clasificaciones específicas que para el efecto señale el Ministerio de Salud y Protección Social en coordinación con el Ministerio de Agricultura y Desarrollo Rural.
(Artículo 31 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.18. PROHIBICIÓN EN CASO DE ZOONOSIS. Ninguna persona portadora de zoonosis podrá desempeñar labores que impliquen riesgos para la salud de la comunidad. Quienes desarrollen actividades en condiciones que representen peligro para la adquisición de zoonosis inmunoprevenibles, deberán someterse a vacunación obligatoria.
Las autoridades sanitarias competentes tomarán las medidas preventivas que consideren convenientes cuando quiera que sospechen o comprueben que una persona o animal es portador de zoonosis.
La autoridad sanitaria competente tomará las medidas preventivas del caso cuando se trate de exhibir animales en espectáculos públicos, tales como circos o zoológicos.
(Artículo 32 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.19. OBLIGACIONES DE VACUNAR LOS ANIMALES DOMÉSTICOS. En las condiciones de edad, periodicidad y demás que señalen los Ministerios de Salud y Protección Social y de Agricultura y Desarrollo Rural, según el caso, es obligatoria la vacunación de animales domésticos contra las zoonosis inmunoprevenibles.
(Artículo 33 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.20. PROHIBICIÓN PARA LA VENTA PÚBLICA DE ANIMALES EN LAS VÍAS PÚBLICAS. Queda prohibida la venta, canje o comercialización de cualquier tipo de animal en las vías públicas y solo podrá hacerse en establecimientos, lugares, plazas y ferias debidamente habilitados para tal fin, y cuando quiera que cumplan con las condiciones sanitarias y ambientales, según el caso, descritas por la ley y la normativa vigente sobre la materia.
(Artículo 34 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.21. DETERMINACIÓN DE ZOONOSIS EXÓTICAS. El Ministerio de Salud y Protección Social, en coordinación con el Ministerio de Agricultura y Desarrollo Rural, determinará las zoonosis exóticas para el país y señalará las medidas necesarias para evitar su introducción al territorio nacional.
(Artículo 35 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.22. RESPONSABILIDAD PARA PRACTICAR DIAGNOSTICO EN ZOONOSIS. Los Ministerios de Salud y Protección Social y de Agricultura y Desarrollo Rural con sujeción a sus competencias propias, garantizarán la práctica del diagnóstico en zoonosis por laboratorio hasta donde lo permitan la disponibilidad y complejidad de las técnicas y métodos de diagnóstico de laboratorio, así como los recursos para este fin.
(Artículo 36 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.23. LOS MÉTODOS DE DIAGNÓSTICO Y EL SISTEMA NACIONAL DE REFERENCIA. Para los efectos del artículo anterior la unificación de las técnicas y métodos de diagnóstico en zoonosis por laboratorio estarán a cargo del Sistema Nacional de Referencia establecido en el Título VII de la Ley 9ª de 1979 y sus disposiciones reglamentarias sobre la materia, así como los mecanismos que establezca el Ministerio de Agricultura y Desarrollo Rural.
(Artículo 37 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.24. CAPACITACIÓN DEL PERSONAL PARA EL DIAGNÓSTICO. El Ministerio de Salud y Protección Social a través del Instituto Nacional de Salud en coordinación con el Instituto Colombiano Agropecuario, deberá dar capacitación al personal responsable del diagnóstico de zoonosis, sobre las técnicas, normas y procedimientos establecidos o que se establezcan en desarrollo del artículo anterior.
(Artículo 38 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.25. TRATAMIENTO DE MUESTRAS SOSPECHOSAS DE ZOONOSIS. Las autoridades sanitarias enviarán las muestras sospechosas de zoonosis a los laboratorios oficiales de diagnóstico vinculados al Sistema Nacional de Referencia y estos procederán en forma oportuna a la recepción, procesamiento, interpretación e información que se requiera sobre el resultado.
PARÁGRAFO. En circunstancias de emergencia por zoonosis, previamente calificada, las muestras de cualquier procedencia sospechosas de las zoonosis problema, serán procesadas en forma gratuita por los laboratorios oficiales.
(Artículo 39 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.26. RESPONSABILIDAD POR EL DIAGNÓSTICO DE RABIA. Los Laboratorios de Diagnóstico Veterinario del Instituto Agropecuario Colombiano y el Instituto Nacional de Salud, serán responsables del diagnóstico de rabia.
(Artículo 40 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.27. AUTOPSIAS EN CASO DE AFECCIONES POR ZOONOSIS. De conformidad con el artículo 527 de la Ley 9ª de 1979 y sus disposiciones reglamentarias, el Ministerio de Salud y Protección Social señalará las condiciones y requisitos para la práctica de autopsias cuando quiera que en personas fallecidas se sospeche afección por zoonosis.
(Artículo 41 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.28. CONCEPTO DE CONTROL DE ZOONOSIS. Para los efectos del presente Título, se entiende por control sanitario el conjunto de medidas tomadas antes, durante y después de la presentación de las zoonosis.
(Artículo 42 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.29. COORDINACIÓN DE LOS PROGRAMAS DE CONTROL. Los programas de control de zoonosis que desarrollen las entidades del sector salud deberán coordinarse con los programas de sanidad animal que ejecute el Instituto Colombiano Agropecuario.
(Artículo 43 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.30. OBLIGACIÓN DE CUMPLIR LAS NORMAS DE CONTROL SANITARIO DE ZOONOSIS. Los dueños o personas responsables de animales declarados sospechosos o infectados por zoonosis, están obligados a cumplir las normas y regulaciones sanitarias establecidas por las autoridades competentes.
(Artículo 44 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.31. PROGRAMAS DE ELIMINACIÓN DE VECTORES DE ZOONOSIS. Dentro de las normas de control de vectores que expida el Ministerio de Salud y Protección Social, se hará énfasis en la eliminación de vectores de zoonosis tales como los de las encefalitis equina, fiebre amarilla, leishmaniasis y otros que la autoridad sanitaria competente señale.
(Artículo 45 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.32. ACTIVIDADES DE CONTROL DE ZOONOSIS EN EL HOMBRE Y LOS ANIMALES. Dentro de los programas de vigilancia y control epidemiológico que ejecuten las entidades del Sector Salud y Protección Social y el Instituto Colombiano Agropecuario se hará énfasis en las siguientes actividades de control de zoonosis en el hombre y en los animales:
a) Atención quimioterapéutica en caso de las siguientes zoonosis: Brucelosis, tuberculosis, leptospirosis, salmonelosis, estafilococcias, leishmaniasis y otras que señale la autoridad sanitaria competente;
b) Vacunación contra las siguientes zoonosis: Rabia, encefalitis equina, brucelosis, fiebre amarilla, leptospirosis y otras que determine la autoridad sanitaria competente.
(Artículo 46 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.33. PROGRAMAS DE PROTECCIÓN DE ALIMENTOS. Dentro de los programas de protección de alimentos que ejecute la autoridad sanitaria competente, se hará énfasis en las siguientes actividades:
a) Control de brucelosis y tuberculosis bovina a través de la producción, procesamiento, transporte y comercialización de la leche;
b) Control de brucelosis, salmonelosis, cistecercosis y estafiloccias a través del sacrificio de animales de abasto público y el procesamiento, transporte y comercialización de su carne;
c) Control de salmonelosis, estafilococcias y leptospirosis a través de fábricas, depósitos y expendios de alimentos, así como de su transporte y distribución.
PARÁGRAFO. La autoridad sanitaria competente podrá señalar otras zoonosis que requieran control especial.
(Artículo 47 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.34. OBSERVACIÓN DE ANIMALES SOSPECHOSOS. Las autoridades sanitarias efectuarán la localización, seguimiento y observación de animales sospechosos y de aquellos identificados como contacto de enfermedades zoonóticas. La observación se hará durante un período igual al máximo conocido para la incubación de la enfermedad que se sospeche.
PARÁGRAFO. Si durante el período de observación a que se refiere el presente artículo aparecen animales muertos, las autoridades sanitarias tomarán y enviarán al laboratorio respectivo las muestras que se requieran para confirmar el diagnóstico.
(Artículo 48 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.35. ELIMINACIÓN DE ANIMALES, POR PROBLEMAS DE ZOONOSIS. En áreas con problemas de zoonosis transmitidas por perros y gatos, las autoridades sanitarias limitarán la población de estos animales, mediante capturas individuales o colectivas y eliminación sanitaria de aquellos que se consideren vagos por no tener dueño aparente o conocido.
Aun teniendo dueño, los animales sospechosos de padecer zoonosis serán sometidos a observación en sitio adecuado o a su eliminación sanitaria cuando sea del caso.
Cuando los animales que no sean sospechosos de padecer zoonosis las autoridades sanitarias podrán entregarlos a instituciones docentes o de investigación para que estas las utilicen en los propósitos que correspondan a sus objetivos.
(Artículo 49 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.36. EDUCACIÓN SANITARIA EN MATERIAL DE ZOONOSIS. El Ministerio de Salud y Protección Social programará y ejecutará acciones de educación sanitaria en materia de zoonosis con la participación de otros organismos y de la comunidad.
PARÁGRAFO. El Ministerio de Salud y Protección Social y las Direcciones Territoriales de Salud establecerán convenios con el sector educativo para incrementar la educación sanitaria en materia de zoonosis.
(Artículo 50 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.37. PROHIBICIÓN DE INSTALAR CRIADEROS DE ANIMALES EN PERÍMETROS URBANOS. Prohíbese la explotación comercial y el funcionamiento de criaderos de animales domésticos, silvestres, salvajes y exóticos, dentro de los perímetros urbanos definidos por las autoridades de Planeación Municipal.
PARÁGRAFO. Las autoridades sanitarias podrán hacer excepciones a la prohibición contenida en el presente artículo, cuando no se produzcan problemas sanitarios en el área circundante o en el ambiente, siempre y cuando tales actividades se realicen en locales o edificaciones apropiadas desde el punto de vista técnico-sanitario.
(Artículo 51 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.38. PROHIBICIÓN DE COMERCIALIZAR ANIMALES QUE NO CUMPLAN REQUISITOS SANITARIOS. No podrán ser comercializados los animales que no cumplan con los requisitos sanitarios exigidos por este Título, especialmente los relacionados con la vacunación.
(Artículo 52 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.39. OBLIGACIÓN DE CUMPLIR CON CONDICIONES SANITARIAS Y AMBIENTALES. Los establecimientos o lugares de explotación comercial o criaderos de los animales en áreas urbanas, deberán cumplir con las condiciones sanitarias y ambientales, según el caso, descritas por la ley y la normativa vigente sobre la materia, en los casos de la excepción prevista en el artículo 2.8.5.2.37 del presente decreto.
(Artículo 53 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.40. LIMITACIONES A LA TENENCIA DE ANIMALES EN HABITACIONES. Por razones de carácter sanitario y con el objeto de prevenir y controlar las zoonosis, el Ministerio de Salud y Protección Social en desarrollo del literal c) del artículo 488 de la Ley 9ª de 1979, podrá reglamentar, previa consulta con los organismos especializados la tenencia de animales en lugares de habitación, tanto en áreas urbanas como rurales.
(Artículo 54 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.41. OBLIGACIÓN DE LA VACUNACIÓN PARA ANIMALES. Los propietarios o responsables de animales susceptibles de transmitir zoonosis inmunoprevenibles, deberán someterlos a las vacunaciones que exijan las autoridades sanitarias y exhibir los correspondientes certificados vigentes de vacunación cuando se les solicite. En caso contrario, dichos animales podrán ser considerados como sospechosos de estar afectados de este tipo de zoonosis.
(Artículo 55 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.42. PROHIBICIÓN DE TRANSITAR ANIMALES LIBREMENTE EN VÍAS PÚBLICAS Y SITIOS DE RECREO. Sin perjuicio del cumplimiento de las disposiciones de policía de carácter departamental, en las vías públicas o similares, así como los sitios de recreo, queda prohibido el tránsito libre de animales y la movilización de aquellos que puedan causar perturbación o peligro para las personas o los bienes. La violación de la anterior prohibición dará lugar a que los animales sean considerados como vagos para efectos de control sanitario.
PARÁGRAFO 1o. Los semovientes vagos de las especies bovinas, porcinas, ovinas, equinas, asnal, mular, caprina y canina, serán capturados y confinados durante tres días hábiles, en los centros de zoonosis o en los sitios asignados para tal fin. Pasado este lapso, las autoridades sanitarias podrán disponer de ellos entregándolos a instituciones de investigación o docencia o a entidades sin ánimo de lucro.
PARÁGRAFO 2o. Los dueños de los animales a que se refiere el presente artículo podrán reclamarlos dentro de los tres (3) días hábiles siguientes a su captura, previo el pago del costo de servicios oficiales tales como vacunas, drogas, manutención y otros que se hubieren causado, sin perjuicio del pago de las multas que con fundamento en este Título impongan las autoridades sanitarias y de las demás responsabilidades a que haya lugar.
(Artículo 56 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.43. TRÁNSITO DE ANIMALES EN LAS VÍAS PÚBLICAS Y OTROS SITIOS. En las vías públicas u otros sitios de tránsito o de recreo, los dueños o responsables de perros y animales que puedan representar peligro para las personas, deberán conducirlos mediante el uso de cadenas, correas o traíllas y utilizando bozal, cuando sea del caso. Igualmente deberán portar los certificados de vacunación a que se refiere el presente Título, cuando así lo indiquen las autoridades en casos de emergencia sanitaria. Las autoridades podrán capturar los animales no conducidos en las condiciones anteriores.
(Artículo 57 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.44. OBLIGACIONES EN CASO DE MORDEDURAS O ARAÑAZOS. Los propietarios o personas responsables de perros, gatos y otros animales susceptibles de transmitir rabia, que hayan causado mordeduras o arañazos a personas o animales, deberán ponerlos a disposición de la autoridad sanitaria competente, la cual los aislará para observación durante un lapso no menor de diez (10) días, contados a partir de la fecha de la mordedura o arañazo.
PARÁGRAFO 1o. Las personas mordidas o arañadas por los animales a que se refiere el presente artículo, podrán exigir de las autoridades sanitarias competentes, la observación del animal.
PARÁGRAFO 2o. Los animales que en repetidas ocasiones causen mordeduras o arañazos a personas o animales, podrán ser eliminados por las autoridades sanitarias una vez haya vencido el período de observación.
(Artículo 58 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.45. OTRAS RESPONSABILIDADES EN CASO DE MORDEDURAS O ARAÑAZOS. Los propietarios o responsables de perros, gatos u otros animales que, por causar mordeduras o arañazos, sean aislados para observación en Centros de Zoonosis u otros establecimientos oficiales, o autorizados para tal fin, al vencimiento del período de observación podrán reclamarlos si permanecen vivos o no presentan signos clínicos de rabia, caso en el cual deberán sufragar los costos por vacunas, drogas, manutención y cualquiera otros causados durante el aislamiento, sin perjuicio de la responsabilidad legal a que haya lugar por el daño causado.
(Artículo 59 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.46. ORDEN DE SACRIFICAR ANIMALES AFECTADOS O SOSPECHOSOS. Las autoridades sanitarias podrán ordenar el sacrificio de los animales que sean mordidos, arañados o hayan estado en contacto con otro afectado o sospechoso de padecer rabia.
(Artículo 60 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.47. REQUISITOS PARA IMPORTACIÓN Y EXPORTACIÓN DE ANIMALES. Para la importación y exportación de animales domésticos, silvestres, salvajes y exóticos, deberán cumplirse los requisitos exigidos por las reglamentaciones del Instituto Colombiano Agropecuario, además de las disposiciones legales en materia de comercio exterior.
(Artículo 61 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.48. IMPORTACIÓN DE PRODUCTOS Y SUBPRODUCTOS DE ORIGEN ANIMAL. Para la importación y exportación de productos o subproductos de origen animal, se cumplirá con lo dispuesto en la Ley 9ª de 1979, sus disposiciones reglamentarias y las regulaciones del Instituto Colombiano Agropecuario.
(Artículo 62 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.49. IMPORTACIÓN DE MATERIAS PRIMAS QUE PUEDAN TRANSMITIR ZOONOSIS. La importación de materias primas para la fabricación de productos biológicos, reactivos de uso veterinario o concentrados, alimentos para animales u otros fines, que puedan transmitir zoonosis u otras enfermedades, únicamente podrá hacerse previa autorización del Ministerio de Salud y Protección Social de conformidad con las regulaciones de la Ley 9ª de 1979, sus disposiciones reglamentarias y las normas del Instituto Colombiano Agropecuario.
(Artículo 63 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.50. AUTORIZACIONES SANITARIAS PARA ZOOLÓGICOS Y CLÍNICAS VETERINARIAS. La construcción, remodelación o ampliación de zoológicos y clínicas veterinarias requieren autorización sanitaria expedida por Secretaría de Salud Departamental o la entidad que haga sus veces.
(Artículo 64 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.51. REQUISITOS PARA OBTENER AUTORIZACIONES SANITARIAS. Para obtener la autorización sanitaria de construcción, remodelación o ampliación a que se refiere el artículo anterior, se requiere:
1. Solicitud escrita ante la Secretaría de Salud Departamental correspondiente, acompañando las referencias, documentos o anexos indispensables para comprobar el cumplimiento de los requisitos señalados en el presente Título y por la Oficina de Planeación o Repartición Municipal respectiva.
2. Planos y diseños por duplicado, así:
a) Planos completos de las edificaciones construidas o que se pretenda construir, según el caso, escala 1:50;
b) Planos de detalles, escala 1:20;
c) Planos de instalaciones eléctricas, hidráulicas y sanitarias, escala 1:50;
d) Planos de ubicación de maquinaria y equipos cuando sea del caso;
e) Identificación del sistema de evacuación de desechos sólidos;
f) Planos del sistema de disposición de aguas negras, de lavado y otras aguas servidas, antes de vertirlas al alcantarillado o a cualquier otra fuente receptora, de conformidad con lo establecido en el Título I de la Ley 9ª de 1979 y sus disposiciones reglamentarias.
(Artículo 65 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.52. COMPROBACIÓN DE LOS REQUISITOS SANITARIOS. Una vez haya sido terminada la construcción del establecimiento para el cual se obtuvo autorización sanitaria, o se hayan concluido los procesos de remodelación o ampliación, según el caso, su propietario o representante legal deberá informar al respecto a la Secretaría de Salud Departamental correspondiente con el fin de que mediante inspección ocular, se compruebe el cumplimiento de los requisitos legales de carácter sanitario, así como los que se deriven de la solicitud correspondiente.
(Artículo 66 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.53. VERIFICACIÓN PREVIA DE REQUISITOS SANITARIOS. Cuando quiera que las autoridades sanitarias en ejercicio de las funciones de vigilancia y control que les compete, con fundamento en la Ley 9ª de 1979, y sus disposiciones reglamentarias, verifiquen el cumplimiento de los requisitos sanitarios previstos en la normativa vigente para establecimientos de diversión o espectáculos públicos que por su naturaleza no requieran instalarse de manera permanente en un lugar, si dentro de su programación o actividades toman parte animales salvajes, silvestres o domésticos, deberán exigir, el cumplimiento de los siguientes aspectos, en materia de zoonosis:
a) Presentación y cumplimiento, según el caso, de planes de prevención y control de enfermedades de los animales, bajo asistencia técnica de un médico veterinario;
b) Identificación de las características de alojamiento de los animales, indicando en cada caso las áreas destinadas para su movilización;
c) Identificación de los medios de protección de los animales y de las personas a cuyo cuidado se encuentran, tanto desde el punto de vista físico como del sanitario;
d) Descripción de los mecanismos para la prevención de accidentes y de las disponibilidades para las acciones de primeros auxilios, tanto para personas como para animales;
e) Registro cronológico de muerte de animales por especies, indicando la causa.
(Artículo 88 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.54. LICENCIA O SALVOCONDUCTOS PARA LA MOVILIZACIÓN INTERNA DE ANIMALES. El Instituto Colombiano Agropecuario establecerá las normas sobre la expedición de las licencias de movilización interna de animales en general en orden a la prevención y control de la zoonosis.
La autoridad ambiental con jurisdicción en el sitio donde legalmente se encuentren los animales silvestres expedirá el salvoconducto único para su transporte.
Las licencias o salvoconductos podrán expedirse cuando quiera que hayan cumplido los requisitos de carácter sanitario y los vehículos transportadores dispongan de las condiciones adecuadas para tales fines. En el documento correspondiente deberá indicarse el tipo de vehículo, su identificación, los lugares de salida y llegada de los animales y la distancia entre dichos sitios, así como la vigencia del mismo.
(Artículo 89 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.55. REQUISITOS SANITARIOS DE LOS VEHÍCULOS. El Ministerio de Salud y Protección Social en coordinación con el Ministerio de Agricultura y Desarrollo Rural, establecerá los requisitos de carácter sanitario y especialmente los relacionados con prevención y control epidemiológico, que deban llenar los vehículos que regularmente transporten animales.
(Artículo 90 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.56. CERTIFICADOS DE VACUNACIÓN. Las entidades públicas que apliquen cualesquiera de las vacunas para animales domésticos, deberán expedir a los propietarios o responsables de los mismos un certificado de vacunación en el cual conste:
a) Nombre del propietario o responsable del animal;
b) Nombre, si es del caso, especie, raza, edad y sexo del animal;
c) Enfermedades prevenidas con la vacuna y período de inmunidad que produce;
d) Tipo de vacuna, laboratorio productor y número de registro sanitario.
PARÁGRAFO. Cuando quiera que las vacunas sean aplicadas por entidades particulares, deberá expedirse el certificado señalado en este artículo bajo la responsabilidad de un médico veterinario, quien lo suscribirá indicando claramente su nombre y número del registro profesional.
(Artículo 91 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.57. MEDIDAS SANITARIAS DE SEGURIDAD. De acuerdo con el artículo 576 de la Ley 9ª de 1979, son medidas de seguridad las siguientes: La clausura temporal del establecimiento, que podrá ser total o parcial, la suspensión parcial o total de trabajos o servicios, la retención de animales, el decomiso de objetos y productos, la destrucción o desnaturalización de artículos si es el caso y la congelación o suspensión temporal de la venta o empleo de productos y objetos mientras se toma una decisión definitiva al respecto.
(Artículo 92 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.58. MEDIDAS SANITARIAS PREVENTIVAS. Los anteriores procedimientos serán aplicables, en lo pertinente, cuando se trate de la imposición de las siguientes medidas preventivas sanitarias a que se refiere el artículo 591 de la Ley 9ª de 1979:
a) Aislamiento o internación de personas para evitar la transmisión de enfermedades zoonóticas;
b) Captura y observación de animales sospechosos de enfermedades transmisibles;
c) Vacunación de personas y animales;
d) Control de insectos u otra fauna nociva o transmisora de enfermedades;
e) Suspensión de trabajos o de servicios;
f) Retención o el depósito en custodia de objetos;
g) Desocupación o desalojamiento de establecimientos o viviendas.
(Artículo 104 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.59. INICIACIÓN DEL PROCEDIMIENTO SANCIONATORIO. El procedimiento sancionatorio se iniciará de oficio, a solicitud o información de funcionario público, por denuncia o queja debidamente fundamentada presentada por cualquier persona o como consecuencia de haberse tomado previamente una medida preventiva o de seguridad. Este procedimiento se adelantará aplicando las disposiciones previstas en el Capítulo III del Código de Procedimiento Administrativo y de lo Contencioso Administrativo.
PARÁGRAFO. Aplicada una medida preventiva o de seguridad, esta deberá obrar dentro del respectivo proceso sancionatorio, cuando a ello hubiere lugar.
(Artículo 106 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.60. DESTINACIÓN DE LAS MULTAS. El producto de las sumas recaudadas por concepto de multas solo podrá presupuestarse con destino a programas de control y vigilancia epidemiológica en zoonosis.
(Artículo 132 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.61. DESTINACIÓN DE LOS BIENES DECOMISADOS. Si los bienes decomisados son perecederos en corto tiempo y la autoridad sanitaria establece que su consumo no ofrece peligro para la salud humana o animal, podrá destinarlos a entidades sin ánimo de lucro o a usos industriales.
En el último caso, si se obtiene provecho económico, este ingresará al tesoro de la entidad que hubiere impuesto el decomiso, para destinarlo a programas de control sanitario en materia de zoonosis.
(Artículo 137 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.62. CUSTODIA DE LOS BIENES DECOMISADOS. Si los bienes decomisados no son perecederos en corto tiempo, la autoridad deberá mantenerlos en custodia mientras se ejecutoría la providencia por la cual se hubiere impuesto la sanción.
(Artículo 138 del Decreto 2257 de 1986)
ARTÍCULO 2.8.5.2.63. MEDIDAS COMPLEMENTARIAS A LA SUSPENSIÓN O CANCELACIÓN. Las autoridades sanitarias para efectos de la puesta en práctica de la suspensión o cancelación, podrán imponer sellos, bandas o utilizar otro sistema apropiado.
La suspensión o cancelación del registro de vehículos se realiza mediante el retiro del mismo, por parte de la autoridad que impone la sanción.
(Artículo 144 del Decreto 2257 de 1986)
CONSUMO DE ALCOHOL.
DISPOSICIONES GENERALES.
ARTÍCULO 2.8.6.1.1. OBJETO. El presente Título tiene como objeto proteger al menor de edad y a la comunidad en general de los efectos nocivos del consumo de bebidas alcohólicas y establecer medidas tendientes a la reducción del daño y la minimización del riesgo de accidentalidad, violencia cotidiana y criminalidad asociada al consumo inmoderado de alcohol.
(Artículo 1o del Decreto 120 de 2010)
ARTÍCULO 2.8.6.1.2. DEFINICIONES. Para efectos del presente Título, se adoptan las siguientes definiciones:
Abuso del consumo de bebidas alcohólicas. Todo consumo por frecuencia y/o cantidad que conlleve a la pérdida del dominio propio del individuo bien sea de manera temporal o definitiva. Para tal fin se establecen los siguientes conceptos:
a) Moderado: Consumo habitual de alcohol pero no pasan de determinadas cantidades de alcohol (cantidades variables) por unidad de tiempo;
b) Excesivo: Consumo habitual que supera las cantidades del consumo moderados y tiene un promedio anual de embriaguez elevado;
c) Patológico: Individuos enfermos con síndrome de dependencia física.
Se considera consumo abusivo el consumo excesivo y patológico.
Alcohol. Es el etanol o alcohol etílico procedente de la destilación de la fermentación alcohólica de mostos adecuados. Este alcohol no es desnaturalizado.
Alcoholismo. Término genérico que incluye todas las manifestaciones patológicas del consumo de alcohol. Corresponde además a la expresión "problemas relacionados con el alcohol" la cual comprende un grupo muy heterogéneo de problemas de salud de índole física, psicológica y social, asociados con el consumo de alcohol, sea este consumo de forma puntual o regular e indistintamente en bebedores ocasionales, habituales, grandes bebedores o alcohólicos. Concepto desarrollado en la clasificación de la O.M.S., CIE X-10, además de incluir las demás manifestaciones y afectaciones por su consumo, entre ellas "trastornos mentales y del comportamiento debidos al uso de alcohol".
Alcoholemia. Cantidad (concentración) de alcohol etílico contenida en la sangre.
Alcoholometría. Examen o prueba de laboratorio, o por otro medio técnico que determina el nivel de alcohol etílico en la sangre.
Alcohosensor. Sistema para determinar alcohol en el aire exhalado.
Autocuidado. Obligación de toda persona de velar por el mejoramiento, la conservación y la recuperación de su salud personal y la salud de los miembros de su hogar, evitando acciones y omisiones perjudiciales y cumpliendo las instrucciones técnicas y las normas obligatorias que dicten las autoridades competentes.
Bebida alcohólica. Producto apto para el consumo humano con una concentración de alcohol etílico no inferior a 2.5 grados alcoholimétricos, al cual no se le indican propiedades terapéuticas.
Control del consumo del alcohol. Acción de las autoridades, en el marco de las competencias constitucionales y legales, destinadas al desarrollo de estrategias de reducción de la oferta, la demanda y los daños con objeto de mejorar la salud de la población eliminando o reduciendo el consumo de productos de alcohol y sus derivados.
Embriaguez. Conjunto de cambios psicológicos y neurológicos de carácter transitorio, así como en órganos y sistemas, inducidos en el individuo por el consumo de algunas sustancias farmacológicamente activas, las cuales afectan su capacidad y habilidad para la realización adecuada de actividades de riesgo.
Interés superior del menor. Se entiende por interés superior del niño, niña y adolescente, el imperativo que obliga a todas las personas a garantizar la satisfacción integral y simultánea de todos sus Derechos Humanos, que son universales, prevalentes e interdependientes.
Licor. Es la bebida alcohólica con una graduación superior a 15 grados alcoholimétricos a 20oC, que se obtiene por destilación de bebidas fermentadas o de mostos fermentados, alcohol vínico, holandas o por mezclas de alcohol rectificado neutro o aguardientes con sustancia de origen vegetal, o con extractos obtenidos con infusiones, percolaciones o maceraciones que le den distinción al producto, además, con adición de productos derivados lácteos, de frutas, de vino o de vino aromatizado.
Sólo se podrán utilizar edulcorantes naturales, colorantes y aromatizantes - saborizantes, para alimentos permitidos por el Ministerio de Salud y Protección Social.
Menor de edad. Toda persona menor de 18 años.
Protocolos Seguros. Son todas aquellas acciones de los corresponsables que en tiempos reales en un antes, un durante y un después coadyuvan a la construcción de una cultura deja prevención en ambientes de consumo abusivo, para la maximización del disfrute y la minimización de sus riesgos.
Saber beber-saber vivir. Principio que orientan el consumo responsable de alcohol. El principio de saber beber-saber vivir tiene en cuenta la calidad, cantidad, consistencia, comida, compañía y acompañamiento. Para tal fin entiéndase por:
a) Calidad. Pureza de los procesos de producción de alcohol ya se trate de fermentados o destilados;
b) Cantidad. Tiempo, durante la ingesta, por ocasión;
c) Consistencia. Permanencia en el mismo tipo de bebida durante la ingesta y el cuidado de sus mezcla ente destilados y fermentados;
d) Comida: Acompañamiento de comida en un antes y un durante la ingesta;
e) Compañía: Personas de confianza con las cuales se comparte durante el consumo de alcohol;
f) Acompañamiento: Presencia de autoridades y organizaciones sociales y comunitarias que junto con los dueños, administradores y empleados de establecimientos de consumo de alcohol realizan labores de disminución del daño y minimización del riesgo en zonas de consumo abusivo hacia los fines de semana en un antes (al inicio de la jornada), durante (durante el proceso de consumo) y después (finalizando la hora obligatoria de cierre que aplique en el territorio de que se trate) al interior y en el entorno de los ámbitos de consumo para el desarrollo de actividades de prevención en tiempos reales.
(Artículo 2o del Decreto 120 de 2010; definición "Licor": artículo 3o del Decreto 1686 de 2012)
POLÍTICAS PARA EL CONTROL DEL CONSUMO DE BEBIDAS ALCOHÓLICAS.
ARTÍCULO 2.8.6.2.1. POLÍTICAS DE SALUD PÚBLICA PARA EL CONTROL DEL CONSUMO ABUSIVO DEL ALCOHOL. En los términos del artículo 33 de la Ley 1122 de 2007, el Ministerio de Salud y Protección Social diseñará e incorporará dentro del Plan Nacional de Salud Pública, las estrategias y acciones para identificar y promover la atención y demanda de servicios de rehabilitación, cesación y curación de la población enferma por causas asociadas al consumo abusivo del alcohol.
(Artículo 6o del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.2. CAPACITACIÓN A PERSONAL FORMATIVO. El Ministerio de Salud y Protección Social formulará y promulgará los programas, planes y estrategias encaminados a capacitar sobre las medidas de control del consumo abusivo del alcohol vigentes a personas tales como profesionales de la salud, trabajadores de la comunidad, asistentes sociales, profesionales de la comunicación, educadores y responsables de la formación de menores de edad así como a los servidores públicos en general, sobre las consecuencias adversas del consumo abusivo de alcohol. El Ministerio de Educación Nacional orientará a las Secretarías de Educación de las entidades territoriales para que se desarrollen competencias que permitan a la comunidad educativa adoptar estilos de vida saludables.
(Artículo 7o del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.3. PROGRAMAS EDUCATIVOS PARA EVITAR EL CONSUMO DE ALCOHOL. Los menores de edad deberán recibir los conocimientos y asistencia institucional educativa bajo los principios de salud pública sobre los efectos nocivos del consumo de alcohol, la incidencia de enfermedades, la discapacidad y la mortalidad debidas al consumo abusivo de alcohol. Para tal fin, el Ministerio de Educación Nacional, bajo los principios constitucionales, orientará a las Secretarías de Educación de las entidades territoriales para que en las instituciones educativas se adopten proyectos pedagógicos que desarrollen competencias en los menores de edad que les permita por un estilo de vida saludable.
(Artículo 8o del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.4. PROGRAMAS DE EDUCACIÓN PREVENTIVA EN MEDIOS MASIVOS DE COMUNICACIÓN. En virtud de lo dispuesto en el artículo 49 de la Ley 1098 de 2006, la Autoridad Nacional de Televisión facilitará y propiciará la emisión de mensajes de alto impacto sobre prevención del consumo abusivo de alcohol en televisión. De igual manera, se deberán destinar espacios que estén a cargo de la Nación para la difusión del mismo tipo de mensajes por emisoras radiales.
(Artículo 9o del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.5. CAMPAÑAS DE PREVENCIÓN PARA LA POBLACIÓN EN RIESGO POR CONSUMO ABUSIVO DE ALCOHOL. Los Ministerios sectoriales implementarán campañas generales de información y educación a la población sobre los efectos nocivos del consumo abusivo de alcohol y brindar asesoría y desarrollar programas para evitar el consumo abusivo de esta sustancia.
PARÁGRAFO 1o. Las Empresas Promotoras de Salud (EPS) del Régimen Contributivo y del Régimen Subsidiado, las Entidades Adaptadas y las Entidades Responsables de los regímenes de excepción que tratan el artículo 279 de la Ley 100 de 1993 y la Ley 647 de 2001, deberán identificar el factor de riesgo dentro de su población, informar a esa población los riesgos para su salud por el hábito de consumo abusivo de alcohol y brindarle al usuario los servicios del POS dirigidos al manejo del factor riesgo.
PARÁGRAFO 2o. Las Instituciones Prestadoras de Servicios de Salud (IPS) y las EPS que detecten este factor de riesgo tendrán la obligación de informarles a sus usuarios de estos servicios.
(Artículo 10 del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.6. RESPONSABILIDAD DE LAS ADMINISTRADORES DE RIESGOS LABORALES. Corresponde a los Administradores de Riesgos Laborales (ARL) desarrollar estrategias para brindar, permanentemente, información y educación a sus afiliados para evitar el consumo abusivo de alcohol.
(Artículo 11 del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.7. PROHIBICIÓN DE EXPENDIO DE BEBIDAS EMBRIAGANTES A MENORES DE EDAD. Prohíbese el expendio de bebidas embriagantes a menores de edad en los términos de la Ley 124 de 1994. La persona que facilite las bebidas embriagantes o su adquisición será sancionada de conformidad con las normas establecidas para los expendedores en los Códigos Nacional o Departamental de Policía.
En caso de duda acerca de la edad de la persona, el expendedor o la persona que ofrezca o facilite bebidas alcohólicas deberán exigir la cédula de ciudadanía.
(Artículo 12 del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.8. TRABAJO DE MENORES EN ESTABLECIMIENTOS EN DONDE SE PRODUZCAN, ENVASEN, DISTRIBUYAN, EXPENDAN O CONSUMAN BEBIDAS ALCOHÓLICAS. En ningún caso, podrán trabajar personas menores durante la jornada nocturna en establecimientos donde se produzcan, envasen, distribuyan, expendan o consuman bebidas alcohólicas.
(Artículo 13 del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.9. CURSOS DE PREVENCIÓN DEL ALCOHOLISMO. De conformidad con lo previsto en el artículo 2o de la Ley 124 de 1994, el menor de edad que sea hallado consumiendo bebidas embriagantes o en estado de beodez, deberá asistir con sus padres o acudientes a un curso sobre prevención del alcoholismo al Instituto Colombiano de Bienestar Familiar o a la entidad que haga sus veces.
(Artículo 14 del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.10. PUBLICIDAD Y LEYENDAS. Conforme a lo dispuesto en la Ley 124 de 1994 y lo previsto en este Título, tanto la publicidad como las leyendas relacionadas con el consumo de alcohol deberán tener en cuenta el interés superior del menor de edad.
Toda publicidad, por cualquier medio que se realice, debe contener o hacer referencia, de manera resaltada, a la prohibición de expendio de bebidas alcohólicas a menores de edad.
La advertencia debe ser clara e inteligible.
(Artículo 15 del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.11. ESPECIFICACIONES DE LOS ENVASES Y ETIQUETAS. En los envases y etiquetas de las bebidas alcohólicas no podrán emplearse expresiones, leyendas o imágenes en idioma diferente al castellano que induzcan engaño al público, haciendo pasar los productos como elaborados en el exterior, ni que sugieran propiedades medicinales.
Con fundamento en lo anterior, el Ministerio de Salud y Protección Social dictará las normas técnicas que sean necesarias respecto de las especificaciones de las leyendas, etiquetas y rótulos.
(Artículo 16 del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.12. OBLIGACIÓN DE LOS PROPIETARIOS, EMPLEADORES Y ADMINISTRADORES. Los propietarios, empleadores y administradores de los lugares en donde se expenden y/o consumen bebidas alcohólicas deberán:
a) No vender bebidas alcohólicas a menores y, en caso de duda sobre la edad de la persona, verificar su edad con la solicitud del documento de identificación;
b) Velar por el cumplimiento de las restantes normas establecidas en el presente Título con el fin de proteger a los menores del consumo de alcohol;
c) Prevenir el consumo excesivo de bebidas alcohólicas;
d) Fijar en un lugar visible al público un aviso que contenga los textos, "el alcohol es nocivo para la salud, la convivencia y la seguridad vial" y "se prohíbe la venta de bebidas alcohólicas a menores de edad". El Ministerio de Salud y Protección Social fijará las condiciones y especificaciones de tales textos;
e) No contratar menores de edad durante la jornada nocturna.
(Artículo 17 del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.13. OBLIGACIÓN DE LAS ENTIDADES TERRITORIALES. Corresponde a los Gobernadores y Alcaldes y a las Secretarías Departamentales, Distritales y Municipales de Salud el desarrollo de las siguientes actividades:
a) Difundir, en el ámbito de su jurisdicción, las medidas establecidas en el presente Título;
b) Realizar actividades de movilización y concertación social para garantizar el cumplimiento del presente acto;
c) Desarrollar campañas de promoción para evitar el consumo abusivo de alcohol;
d) Desarrollar, dentro de la red de Instituciones Prestadoras de Salud, campañas de educación sobre los efectos nocivos del consumo abusivo de alcohol;
e) Establecer estrategias que conduzcan al consumo responsable de bebidas alcohólicas con base en el principio de saber beber-saber vivir.
(Artículo 18 del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.14. OBLIGACIÓN DE LAS ENTIDADES PÚBLICAS. Las entidades públicas deberán difundir las medidas de que trata el presente Título tanto en las páginas electrónicas que tengan habilitadas como en otros medios de difusión con que cuenten.
(Artículo 19 del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.15. COMPETENCIAS DE LAS AUTORIDADES SANITARIAS. Las autoridades sanitarias vigilarán el cumplimiento de lo dispuesto en el presente Título, en coordinación con las autoridades de policía y demás autoridades de control.
(Artículo 20 del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.16. RESTRICCIÓN DE ESPACIOS Y HORARIOS. De conformidad con el artículo 111 del Código Nacional de Policía, los distritos y municipios podrán señalar zonas y fijar horarios para el funcionamiento de establecimientos donde se expenden bebidas alcohólicas. Así mismo, en virtud de lo previsto en el artículo 113 del Código Nacional de Policía, estarán facultados para adoptar restricciones en la venta de bebidas alcohólicas.
Para tal fin, las mencionadas entidades territoriales, con base en los respectivos planes de salud pública, deberán determinar zonas críticas de consumo abusivo de alcohol así como las horas críticas con el fin de elaborar los mapas de riesgo respecto de los efectos nocivos de dicho consumo, con especial énfasis en la protección al menor de edad. El Ministerio de Salud y Protección Social establecerá los lineamientos de tales estudios.
PARÁGRAFO. La información proveniente de esos estudios será pública y ampliamente difundida en la jurisdicción distrital o municipal respectiva, con el fin de darla a conocer a la ciudadanía.
(Artículo 22 del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.17. PACTOS POR LA VIDA. Los distritos y municipios promoverán la realización de Pactos por la Vida entre los residentes de las zonas consideradas como críticas, los dueños de establecimientos comerciales donde se expenda y consuma alcohol y los centros educativos del área de influencia en las zonas identificadas como críticas, con los que se definan estrategias orientadas a la disminución del daño y la minimización del riesgo que evite los desenlaces de accidentes, violencia cotidiana y criminalidad que acompañan los ambientes de consumos abusivos. Dichos pactos deberán contener medidas especiales de protección al menor de edad frente al consumo de alcohol y sus consecuencias.
(Artículo 23 del Decreto 120 de 2010)
ARTÍCULO 2.8.6.2.18. PROGRESIVIDAD EN LA PROTECCIÓN. A través del presente Título se establece la regulación mínima de protección a la salud humana por conductas que atenten contra la misma, derivados del consumo de alcohol sin menoscabo de las regulaciones que, en esta materia, superen estos mínimos.
(Artículo 24 del Decreto 120 de 2010)
NORMAS DE SEGURIDAD EN PISCINAS.
PISCINAS DE USO COLECTIVO ABIERTAS AL PÚBLICO EN GENERAL.
DISPOSICIONES GENERALES.
ARTÍCULO 2.8.7.1.1.1. OBJETO. El objeto del presente Capítulo es determinar las medidas de seguridad aplicables a los establecimientos de piscinas de uso colectivo abiertas al público en general que deben ser cumplidas por los responsables de las mismas, tendientes a prevenir y controlar los riesgos que afecten la vida y la salud de las personas.
(Artículo 1o del Decreto 554 de 2015)
ARTÍCULO 2.8.7.1.1.2. CAMPO DE APLICACIÓN. De conformidad con lo previsto en los artículos 2o, 4o, literal b), y 11 de la Ley 1209 de 2008, las disposiciones del presente Capítulo se aplican a las personas naturales o jurídicas que presten servicio de piscina abierto al público en general, ubicadas en instalaciones tales como: centros vacacionales y recreacionales, escuelas, entidades o asociaciones, hoteles, moteles o similares.
(Artículo 2o del Decreto 554 de 2015)
ARTÍCULO 2.8.7.1.1.3. DEFINICIONES. Para efectos de la aplicación de las disposiciones del presente Título, se adoptan las siguientes definiciones:
1. Autoridad sanitaria: Entidad de carácter público del orden territorial con atribuciones para ejercer funciones de inspección, vigilancia y control en materia sanitaria, a los sectores público y privado que presten servicios de piscinas.
2. Bañista: Persona que se beneficia directamente con el uso del agua contenida en el estanque.
3. Dispositivos de seguridad homologados: Son los que cumplen con los requisitos establecidos en el reglamento técnico que para el efecto expida el Ministerio de Salud y Protección Social.
4. Requisitos de la calidad de agua y de Buenas Prácticas Sanitarias: Son las exigencias sanitarias establecidas por el Ministerio de Salud y Protección Social que deben cumplir las piscinas.
5. Responsable: Es la persona o las personas, tanto naturales como jurídicas o comunidades, tengan o no personería jurídica, que ostenten la titularidad de la propiedad o cualquier relación jurídica que pueda comportar la tenencia o explotación de la piscina.
6. Salvavidas: Gestor de riesgos asociados a actividades acuáticas, con enfoque hacia la prevención de incidentes y accidentes acuáticos y con capacidad de respuesta ante emergencias generadas en estanques de piscina.
(Artículo 3o del Decreto 554 de 2015)
CERTIFICACIÓN DE NORMAS DE SEGURIDAD DE PISCINAS.
ARTÍCULO 2.8.7.1.2.1. CRITERIOS TÉCNICOS PARA LOS ESTANQUES DE AGUA EN PISCINAS. Los estanques de agua en piscinas, para garantizar la seguridad, deben cumplir criterios técnicos en cuanto a: i) planos; ii) formas de los estanques; iii) vértices; iv) profundidad; v) distancias entre estanques; vi) escaleras; vii) desagüe sumergido; viii) revestimiento; ix) corredores; x) período de recirculación o renovación y xi) zona de salto. Los criterios de dichos elementos serán definidos por el Ministerio de Salud y Protección Social.
(Artículo 4o del Decreto 554 de 2015)
ARTÍCULO 2.8.7.1.2.2. REQUISITOS PARA LA CERTIFICACIÓN DE NORMAS DE SEGURIDAD DE PISCINAS PARA USO PÚBLICO. Los responsables de las piscinas de que trata el artículo 2.8.7.1.1.2 del presente decreto, deben solicitar el certificado de cumplimiento de las normas de seguridad de piscinas, para lo cual deben adjuntar la siguiente documentación a la dependencia u oficina administrativa que determine el municipio o distrito:
1. Planos elaborados y firmados por un ingeniero o arquitecto, con tarjeta profesional vigente, que contenga: Planos de planta y cortes con la localización de equipos y desagües, sistemas eléctricos y sistemas hidráulicos.
2. Documento que contenga las memorias descriptivas de construcción y técnica, manual de operación y protocolos de mantenimiento de los sistemas de tratamiento de agua.
3. Descripción sobre la disposición final de los lodos provenientes del lavado del sistema de tratamiento de agua del estanque.
4. Plan de seguridad de la piscina y reglamento de uso de la misma.
5. Concepto sanitario expedido por la autoridad sanitaria competente, donde conste el cumplimiento de los requisitos higiénico-sanitarios del agua y de buenas prácticas sanitarias.
PARÁGRAFO. Los responsables de las piscinas que tengan en funcionamiento estanques al 27 de marzo de 2015, cumplirán únicamente con los requisitos establecidos en los numerales 3, 4 y 5.
(Artículo 5o del Decreto 554 de 2015)
ARTÍCULO 2.8.7.1.2.3. PARÁMETROS DE CALIDAD DEL AGUA Y PRODUCTOS Y SUSTANCIAS QUÍMICAS UTILIZADAS EN EL TRATAMIENTO DE AGUA CONTENIDA EN ESTANQUES DE PISCINAS. El agua que se almacene en estanques de piscina debe ser limpia y sana. Para el efecto, el Ministerio de Salud y Protección Social definirá los parámetros generales físico-químicos y microbiológicos del agua, los cuales serán de referencia para las autoridades sanitarias departamentales, distritales y municipales categoría especial 1, 2 y 3.
Los productos y sustancias químicas utilizadas en el tratamiento de agua contenida en estanques de piscina deben cumplir con los requisitos de etiquetado y de almacenamiento dispuestos en la normativa vigente.
PARÁGRAFO. Los parámetros generales físico-químicos y microbiológicos del agua no serán exigibles a los estanques que almacenen aguas termales y de usos terapéuticos. El Ministerio de Salud y Protección Social definirá dichos parámetros.
(Artículo 6o del Decreto 554 de 2015)
ARTÍCULO 2.8.7.1.2.4. NORMAS MÍNIMAS DE SEGURIDAD. Los responsables de piscinas de que trata el presente Capítulo deberán acatar obligatoriamente las siguientes normas mínimas de seguridad:
1. No se debe permitir el acceso a menores de doce (12) años sin la compañía de un adulto.
2. Deberá mantenerse permanentemente el agua limpia y sana, de conformidad con los parámetros que se establezcan según lo previsto en el artículo anterior.
3. Se deberá tener un botiquín de primeros auxilios con material para curaciones.
4. Deberán permanecer en el área de la piscina por lo menos dos (2) flotadores circulares con cuerda y un bastón con gancho.
5. Se deberá escribir en colores vistosos y en letra grande, visible con claridad para cualquier persona la profundidad máxima de la piscina.
6. Deberá haber en servicio las veinticuatro (24) horas del día en el sitio de la piscina un teléfono o citófono para llamadas de emergencia.
(Artículo 7o del Decreto 554 de 2015)
ARTÍCULO 2.8.7.1.2.5. DISPOSITIVOS DE SEGURIDAD. Los dispositivos de seguridad que se utilicen en estanques de piscina son el cerramiento, la alarma de agua o el detector de inmersión, las cubiertas antiatrapamiento y el sistema de seguridad de liberación de vacío, los cuales deberán obtener el respectivo certificado de conformidad, de acuerdo con lo señalado en el reglamento técnico que expida el Ministerio de Salud y Protección Social.
PARÁGRAFO. Mientras no existan en Colombia organismos de evaluación de la conformidad acreditados ante el Organismo Nacional de Acreditación de Colombia (ONAC), que certifiquen el cumplimiento de los dispositivos con el reglamento técnico que expida el Ministerio de Salud y Protección Social, se entenderán homologados con la declaración de conformidad de primera parte del proveedor.
El Ministerio de Salud y Protección Social es el competente para expedir el formato y el instructivo para efectuar dicha declaración.
(Artículo 8o del Decreto 554 de 2015)
ARTÍCULO 2.8.7.1.2.6. PLAN DE SEGURIDAD DE PISCINAS. El plan de seguridad de piscinas debe contener información relacionada con la construcción y localización de equipos y desagües, sistemas eléctricos e hidráulicos y su respectivo mantenimiento, procedimientos de seguridad para garantizar la salud de los usuarios que incluya atención de emergencias o incidentes y evacuación, sistema de tratamiento del agua, hojas de seguridad de los productos y sustancias químicas empleadas e incompatibilidades de las mismas, manuales de operación y de capacitación del personal y mantenimientos de rutina.
El plan podrá ser objeto de verificación en cualquier momento por parte de la dependencia u oficina administrativa que determine el municipio o distrito.
(Artículo 9o del Decreto 554 de 2015)
ARTÍCULO 2.8.7.1.2.7. CAPACITACIÓN Y CERTIFICACIÓN COMO SALVAVIDAS. El Servicio Nacional de Aprendizaje (Sena) dentro de su oferta educativa o cualquier otra entidad pública o privada que realice instrucción o capacitación integral teórico-práctica, que determine competencias laborales para una óptima labor como salvavidas, podrán capacitar y certificar como salvavidas.
(Artículo 10 del Decreto 554 de 2015)
OBLIGACIONES DE LOS RESPONSABLES, PADRES, ACOMPAÑANTES Y BAÑISTAS.
ARTÍCULO 2.8.7.1.3.1. OBLIGACIONES DEL RESPONSABLE DE LOS ESTABLECIMIENTOS DE LAS PISCINAS. Sin perjuicio de las obligaciones asignadas por la Ley 1209 de 2008, deberán cumplir con lo siguiente:
1. Elaborar el plan de seguridad de piscinas y cumplir con las acciones previstas en el mismo y ponerlo a disposición de la autoridad competente cuando esta lo solicite.
2. Elaborar y hacer cumplir el reglamento de uso de la piscina que será fijado en lugar visible para los bañistas y acompañantes.
3. Velar porque los bañistas preserven la calidad del agua, el buen uso y seguridad durante su permanencia en el establecimiento de piscina.
(Artículo 11 del Decreto 554 de 2015)
ARTÍCULO 2.8.7.1.3.2. RESPONSABILIDAD DE LOS BAÑISTAS, PADRES Y ACOMPAÑANTES DE BAÑISTAS MENORES DE EDAD. Los bañistas, padres y acompañantes de bañistas menores de edad, tienen la responsabilidad de:
1. Cumplir con el reglamento de uso de las piscinas que cada establecimiento contemple conforme con lo dispuesto en el presente Capítulo.
2. Informar sobre cualquier situación de riesgo en el establecimiento de piscinas a sus responsables, operarios o piscineros.
(Artículo 12 del Decreto 554 de 2015)
INSPECCIÓN, VIGILANCIA Y CONTROL.
ARTÍCULO 2.8.7.1.4.1. COMPETENCIAS DE LOS MUNICIPIOS Y DISTRITOS. En desarrollo del artículo 9o de la Ley 1209 de 2008, los municipios y distritos, en su respectiva jurisdicción, serán responsables a través de la dependencia u oficina administrativa que estos determinen, de lo siguiente:
1. Autorizar el funcionamiento del establecimiento de piscina en su jurisdicción, mediante la certificación de cumplimiento de normas de seguridad en piscina.
2. Realizar la correspondiente verificación de cumplimiento de las acciones contempladas en el plan de seguridad de la piscina.
3. Aplicar las sanciones a que haya lugar a los responsables de las piscinas que incumplan con lo dispuesto en el presente Capítulo y las normas que expida el Ministerio de Salud y Protección Social sobre la materia. Para el efecto, tendrán en cuenta lo señalado en el Capítulo V de la Ley 1209 de 2008 o la norma que la modifique, adicione o sustituya.
(Artículo 13 del Decreto 554 de 2015)
ARTÍCULO 2.8.7.1.4.2. COMPETENCIAS DE LAS AUTORIDADES SANITARIAS DEPARTAMENTALES, DISTRITALES Y MUNICIPALES CATEGORÍA ESPECIAL 1, 2 Y 3. En desarrollo de los artículos 43 y 44 de la Ley 715 de 2001, las autoridades sanitarias departamentales, distritales y municipales categoría especial 1, 2 y 3, deben realizar lo siguiente:
1. Ejercer la inspección, vigilancia y control sanitario sobre los establecimientos de piscinas, para lo cual podrán aplicar las medidas sanitarias de seguridad pertinentes, de conformidad con lo previsto en la Ley 9ª de 1979 o la norma que la modifique, adicione o sustituya.
2. Expedir el concepto sanitario sobre el cumplimiento de las exigencias sanitarias.
3. Mantener actualizada la información sobre el número de establecimientos de piscinas existentes en su jurisdicción.
(Artículo 14 del Decreto 554 de 2015)
PISCINAS DE USO RESTRINGIDO NO ABIERTAS AL PÚBLICO EN GENERAL.
ARTÍCULO 2.8.7.2.1. CAMPO DE APLICACIÓN. Las disposiciones del presente Capítulo se aplican a piscinas de uso restringido no abiertas al público en general ubicadas en instalaciones como clubes privados, condominios o conjuntos residenciales.
(Artículo 15 del Decreto 554 de 2015)
ARTÍCULO 2.8.7.2.2. NORMAS MÍNIMAS DE SEGURIDAD. Los responsables de piscinas de uso restringido no abiertas al público en general deberán acatar obligatoriamente las siguientes normas mínimas de seguridad:
1. No se debe permitir el acceso a menores de doce (12) años sin la compañía de un adulto.
2. Deberá mantenerse permanentemente el agua limpia y sana, de conformidad con los parámetros que se establezcan según lo previsto en el artículo 2.8.7.1.2.3 del presente decreto.
3. Se deberá tener un botiquín de primeros auxilios con material para curaciones.
4. Deberán permanecer en el área de la piscina por lo menos dos (2) flotadores circulares con cuerda y un bastón con gancho.
5. Se deberá escribir en colores vistosos y en letra grande, visible con claridad para cualquier persona la profundidad máxima de la piscina.
6. Deberá haber en servicio las veinticuatro (24) horas del día en el sitio de la piscina un teléfono o citófono para llamadas de emergencia.
(Artículo 16 del Decreto 554 de 2015)
ARTÍCULO 2.8.7.2.3. DISPOSITIVOS Y OTROS REQUISITOS PARA LAS PISCINAS DE USO RESTRINGIDO NO ABIERTAS AL PÚBLICO EN GENERAL. Los responsables de los estanques de piscina ubicados en instalaciones como clubes privados, condominios o conjuntos residenciales, deben cumplir lo siguiente:
1. Disponer de sensores de movimiento o alarmas de inmersión, sistema de seguridad de liberación de vacío y cubiertas antiatrapamientos. Las piscinas en funcionamiento que no dispongan de estos equipos deberán incorporarlos. Estos dispositivos deberán estar homologados, de acuerdo a lo señalado en el reglamento técnico que expida el Ministerio de Salud y Protección Social. Para efectos de la homologación también aplica el parágrafo del artículo 2.8.7.1.2.5 del presente decreto.
2. Elaborar el plan de seguridad de la piscina y el reglamento de uso de la misma y cumplir las acciones y reglas descritas en los mismos y ponerlo a disposición de la autoridad competente, cuando esta lo solicite.
3. Los clubes privados deberán contar con una (1) persona salvavidas por cada piscina en los horarios en que esté en funcionamiento.
4. Los condominios o conjuntos residenciales deberán contar con una (1) persona salvavidas por cada piscina durante los fines de semana, al igual que en época de vacaciones escolares y cuando se realicen eventos sociales en la piscina o sus alrededores que involucren menores de catorce (14) años.
PARÁGRAFO. De conformidad con lo dispuesto en el artículo 14 de la Ley 1209 de 2008, será obligatorio para las piscinas del presente título instalar el cerramiento y alarmas de agua en horario en que no se encuentren en servicio las piscinas.
(Artículo 17 del Decreto 554 de 2015)
ARTÍCULO 2.8.7.2.4. INSPECCIÓN, VIGILANCIA Y CONTROL. Las disposiciones del presente Capítulo sobre piscinas de uso restringido no abiertas al público en general podrán ser objeto de verificación en cualquier momento por parte de las autoridades competentes, quienes podrán aplicar las sanciones a que haya lugar a los responsables de las piscinas que incumplan con lo dispuesto en el presente Capítulo y las normas que expida el Ministerio de Salud y Protección Social sobre la materia.
(Artículo 18 del Decreto 554 de 2015)
PISCINAS DE PROPIEDAD UNIHABITACIONAL.
ARTÍCULO 2.8.7.3.1. REQUISITOS PARA LAS PISCINAS DE PROPIEDAD UNIHABITACIONAL. Los estanques de piscinas de propiedad privada unihabitacional deben dar cumplimiento únicamente a lo señalado en el artículo 3o de la Ley 1209 de 2008 o la norma que la modifique, adicione o sustituya. Los sensores de movimiento o alarmas de inmersión y el sistema de seguridad de liberación de vacío deberán estar homologados, de acuerdo con lo señalado en el reglamento técnico que expida el Ministerio de Salud y Protección Social. Para efectos de la homologación también aplica el parágrafo del artículo 2.8.7.1.2.5 del presente decreto.
(Artículo 19 del Decreto 554 de 2015)
SISTEMA DE VIGILANCIA EN SALUD PÚBLICA.
CREACIÓN DEL SIVIGILA.
DISPOSICIONES GENERALES.
ARTÍCULO 2.8.8.1.1.1. OBJETO. El objeto del presente Capítulo es crear y reglamentar el Sistema de Vigilancia en Salud Pública (Sivigila), para la provisión en forma sistemática y oportuna, de información sobre la dinámica de los eventos que afecten o puedan afectar la salud de la población, con el fin de orientar las políticas y la planificación en salud pública; tomar las decisiones para la prevención y control de enfermedades y factores de riesgo en salud; optimizar el seguimiento y evaluación de las intervenciones; racionalizar y optimizar los recursos disponibles y lograr la efectividad de las acciones en esta materia, propendiendo por la protección de la salud individual y colectiva.
PARÁGRAFO. Todas las acciones que componen el Sistema de Vigilancia en Salud Pública (Sivigila), tendrán el carácter de prioritarias en salud pública.
(Artículo 1o del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.1.2. ÁMBITO DE APLICACIÓN. Las disposiciones del presente Capítulo, rigen en todo el territorio nacional y son de obligatorio cumplimiento y aplicación por parte de las instituciones e integrantes del Sistema General de Seguridad Social en Salud y las entidades responsables de los regímenes de excepción de que tratan el artículo 279 de la Ley 100 de 1993 y la Ley 647 de 2001, personas, organizaciones comunitarias y comunidad en general, así como otras organizaciones o instituciones de interés fuera del sector, siempre que sus actividades influyan directamente en la salud de la población y que de las mismas, se pueda generar información útil y necesaria para el cumplimiento del objeto y fines del Sistema de Vigilancia en Salud Pública (Sivigila).
(Artículo 2o del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.1.3. DEFINICIONES. Para efectos de la aplicación del presente Capítulo, se adoptan las siguientes definiciones:
Autoridades Sanitarias. Entidades jurídicas de carácter público con atribuciones para ejercer funciones de rectoría, regulación, inspección, vigilancia y control de los sectores público y privado en salud y adoptar medidas de prevención y seguimiento que garanticen la protección de la salud pública.
Entidades Sanitarias. Entidades del Estado que prestan servicios sanitarios o de sanidad con el propósito de preservar la salud humana y la salud pública.
Estándares de Calidad en Salud Pública. Son los requisitos básicos e indispensables que deben cumplir los actores que desempeñan funciones esenciales en salud pública, definidos por el Ministerio de Salud y Protección Social.
Estrategias de Vigilancia en Salud Pública. Conjunto de métodos y procedimientos para la vigilancia de eventos de interés en salud pública, diseñadas con base en las características de los eventos a vigilar; la capacidad existente para detectar y atender el problema; los objetivos de la vigilancia; los costos relacionados con el desarrollo de la capacidad necesaria y las características de las instituciones involucradas en el proceso de la vigilancia.
Eventos. Sucesos o circunstancias que pueden modificar o incidir en la situación de salud de un individuo o una comunidad y que para efectos del presente Capítulo, se clasifican en condiciones fisiológicas, enfermedades, discapacidades y muertes; factores protectores y factores de riesgo relacionados con condiciones del medio ambiente, consumo y comportamiento; acciones de protección específica, detección temprana y atención de enfermedades y demás factores determinantes asociados.
Eventos de Interés en Salud Pública. Aquellos eventos considerados como importantes o trascendentes para la salud colectiva por parte del Ministerio de Salud y Protección Social, teniendo en cuenta criterios de frecuencia, gravedad, comportamiento epidemiológico, posibilidades de prevención, costo-efectividad de las intervenciones, e interés público; que además, requieren ser enfrentados con medidas de salud pública.
Factores de Riesgo/Factores Protectores. Aquellos atributos, variables o circunstancias inherentes o no a los individuos que están relacionados con los fenómenos de salud y que determinan en la población expuesta a ellos, una mayor o menor probabilidad de ocurrencia de un evento en salud.
Medidas Sanitarias. Conjunto de medidas de salud pública y demás precauciones sanitarias aplicadas por la autoridad sanitaria, para prevenir, mitigar, controlar o eliminar la propagación de un evento que afecte o pueda afectar la salud de la población.
Modelo de Vigilancia en Salud Pública. Es la construcción conceptual que ordena los aspectos con que se aborda un problema específico que requiere ser vigilado por el sistema y que permite obtener información integral sobre un grupo de eventos de interés en salud pública.
Protocolo de Vigilancia en Salud Pública. Es la guía técnica y operativa que estandariza los criterios, procedimientos y actividades que permiten sistematizar las actividades de vigilancia de los eventos de interés en salud pública.
Red de Vigilancia en Salud Pública. Conjunto de personas, organizaciones e instituciones integrantes del Sistema General de Seguridad Social en Salud, así como otras organizaciones de interés distintas del sector, cuyas actividades influyen directa o indirectamente en la salud de la población, que de manera sistemática y lógica se articulan y coordinan para hacer posible el intercambio real y material de información útil para el conocimiento, análisis y abordaje de los problemas de salud, así como el intercambio de experiencias, metodologías y recursos, relacionados con las acciones de vigilancia en salud pública.
Sistema de Vigilancia en Salud Pública (Sivigila). Conjunto de usuarios, normas, procedimientos, recursos técnicos, financieros y de talento humano, organizados entre sí para la recopilación, análisis, interpretación, actualización, divulgación y evaluación sistemática y oportuna de la información sobre eventos en salud, para la orientación de las acciones de prevención y control en salud pública.
Unidad Notificadora. Es la entidad pública responsable de la investigación, confirmación y configuración de los eventos de interés en salud pública, con base en la información suministrada por las Unidades Primarias Generadoras de Datos y cualquier otra información obtenida a través de procedimientos epidemiológicos.
Unidad Primaria Generadora de Datos (UPGD). Es la entidad pública o privada que capta la ocurrencia de eventos de interés en salud pública y genera información útil y necesaria para los fines del Sistema de Vigilancia en Salud Pública (Sivigila).
Usuarios del Sistema. Toda entidad e institución, persona natural o jurídica que provea y/o demande información del Sistema de Vigilancia en Salud Pública.
Vigilancia en Salud Pública. Función esencial asociada a la responsabilidad estatal y ciudadana de protección de la salud, consistente en el proceso sistemático y constante de recolección, análisis, interpretación y divulgación de datos específicos relacionados con la salud, para su utilización en la planificación, ejecución y evaluación de la práctica en salud pública.
Vigilancia y Control Sanitario. Función esencial asociada a la responsabilidad estatal y ciudadana de protección de la salud, consistente en el proceso sistemático y constante de inspección, vigilancia y control del cumplimiento de normas y procesos para asegurar una adecuada situación sanitaria y de seguridad de todas las actividades que tienen relación con la salud humana.
(Artículo 3o del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.1.4. FINALIDADES. La información obtenida como consecuencia de la implementación del Sistema de Vigilancia en Salud Pública (Sivigila), de que trata el presente Capítulo, deberá ser utilizada para cumplir con las siguientes finalidades:
a) Estimar la magnitud de los eventos de interés en salud pública;
b) Detectar cambios en los patrones de ocurrencia, distribución y propagación de los eventos objeto de vigilancia en salud pública;
c) Detectar brotes y epidemias y orientar las acciones específicas de control;
d) Identificar los factores de riesgo o factores protectores relacionados con los eventos de interés en salud y los grupos poblacionales expuestos a dichos factores;
e) Identificar necesidades de investigación epidemiológica;
f) Facilitar la planificación en salud y la definición de medidas de prevención y control;
g) Facilitar el seguimiento y la evaluación de las intervenciones en salud;
h) Orientar las acciones para mejorar la calidad de los servicios de salud;
i) Orientar la formulación de políticas en salud pública.
(Artículo 4o del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.1.5. PRINCIPIOS ORIENTADORES. La organización y funcionamiento del Sistema de Vigilancia en Salud Pública (Sivigila), además de los postulados señalados en la Ley 100 de 1993, se fundamenta en los siguientes principios orientadores:
a) Eficacia. Es la capacidad del sistema para alcanzar los resultados y contribuir a la protección de la salud individual y/o colectiva;
b) Eficiencia. Es el uso racional de los recursos con el fin de garantizar su mejor utilización para la obtención de los mejores resultados en materia de vigilancia en salud pública;
c) Calidad. Es la garantía de veracidad, oportunidad y confiabilidad de la información generada, en todos los procesos de vigilancia en salud pública que realicen los integrantes del Sistema;
d) Previsión. Es la capacidad de identificar y caracterizar con anticipación, las posibles condiciones de riesgo para la salud de la población y orientar la aplicación oportuna de las acciones de intervención requeridas para preservar la salud individual y/o colectiva;
e) Unidad. Es la integración funcional de los diferentes niveles del sector salud y demás participantes del sistema de vigilancia, que permiten la operación en red y la articulación de las intervenciones en salud pública, con unidad de criterio.
(Artículo 5o del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.1.6. RESPONSABLES. La implementación y desarrollo del Sistema de Vigilancia de Salud Pública que se crea a través del presente Capítulo, será responsabilidad del Ministerio de Salud y Protección Social, los Institutos Nacional de Salud (INS) y de Vigilancia de Medicamentos y Alimentos (Invima), las Direcciones Departamentales, Distritales y municipales de Salud, las Entidades Administradoras de Planes de Beneficios de Salud, las Unidades Notificadoras y las Unidades Primarias Generadoras de Datos, para lo cual cumplirán las funciones indicadas en los artículos siguientes.
(Artículo 6o del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.1.7. FUNCIONES DEL MINISTERIO DE SALUD Y PROTECCIÓN SOCIAL. El Ministerio de Salud y Protección Social tendrá las siguientes funciones en relación con el Sistema de Vigilancia en Salud Pública:
a) Dirigir el Sistema de Vigilancia en Salud Pública;
b) Definir las políticas, planes, programas y proyectos requeridos para el adecuado funcionamiento y operación del Sistema de Vigilancia en Salud Pública;
c) Reglamentar todos los aspectos concernientes a la definición, organización y operación del Sistema de Vigilancia en Salud Pública;
d) Diseñar los modelos conceptuales, técnicos y operativos que sean requeridos para la vigilancia de la problemática de salud pública nacional;
e) Coordinar la participación activa de las organizaciones del sector salud y de otros sectores del ámbito nacional, en el desarrollo del Sistema de Vigilancia en Salud Pública;
f) Brindar la asistencia técnica a las entidades adscritas del orden nacional, departamentos y distritos, para la implementación y evaluación del Sistema de Vigilancia en Salud Pública;
g) Integrar a los laboratorios nacionales de referencia, laboratorios departamentales y del Distrito Capital, en la gestión del Sistema de Vigilancia en Salud Pública;
h) Realizar el análisis de la situación de la salud del país, con base en la información generada por la vigilancia y otras informaciones que permitan definir áreas prioritarias de intervención en salud pública y orientar las acciones de control de los problemas bajo vigilancia;
(Artículo 7o del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.1.8. FUNCIONES DEL INSTITUTO NACIONAL DE SALUD (INS) Y DEL INSTITUTO NACIONAL DE VIGILANCIA DE MEDICAMENTOS Y ALIMENTOS (INVIMA). El Instituto Nacional de Salud y el Instituto Nacional de Vigilancia de Medicamentos y Alimentos, tendrán las siguientes funciones en relación con el Sistema de Vigilancia en Salud Pública:
a) Desarrollar las acciones que garanticen la operación del Sistema de Vigilancia en Salud Pública en las áreas de su competencia;
b) Apoyar al Ministerio de Salud y Protección Social en la definición de las normas técnicas y estrategias para la vigilancia en salud pública;
c) Proponer planes, programas y proyectos al Ministerio de Salud y Protección Social que contribuyan al desarrollo de la vigilancia y control de los problemas de salud pública;
d) Apoyar a los departamentos y distritos en la gestión del Sistema de Vigilancia en Salud Pública y en el desarrollo de acciones de vigilancia y control epidemiológico en las áreas de su competencia, cuando así se requiera;
e) Analizar y divulgar periódicamente la información generada por la vigilancia en salud pública en las áreas de su competencia;
f) Coordinar con el Ministerio de Salud y Protección Social, las acciones de vigilancia en salud pública a ser realizadas con las entidades territoriales de salud y otros integrantes de acuerdo con los requerimientos del Sistema;
g) Implementar las recomendaciones impartidas por el Ministerio de Salud y Protección Social en lo referente a las acciones a realizar para mitigar, eliminar o controlar un evento de interés en salud pública;
h) Supervisar y evaluar las acciones de vigilancia en salud pública realizadas por las entidades territoriales, en las áreas de su competencia.
(Artículo 8o del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.1.9. FUNCIONES DE LAS DIRECCIONES DEPARTAMENTALES Y DISTRITALES DE SALUD. Las direcciones departamentales y distritales de salud, tendrán las siguientes funciones en relación con el Sistema de Vigilancia en Salud Pública:
a) Gerenciar el Sistema de Vigilancia en Salud Pública en su jurisdicción;
b) Implementar y difundir el sistema de información establecido por el Ministerio de Salud y Protección Social para la recolección, procesamiento, transferencia, actualización, validación, organización, disposición y administración de datos de vigilancia;
c) Coordinar el desarrollo y la operación del Sistema de Vigilancia en Salud Pública en su territorio, tanto a nivel interinstitucional como intersectorial y brindar la asistencia técnica y capacitación requerida;
d) Apoyar a los municipios de su jurisdicción en la gestión del Sistema de Vigilancia en Salud Pública y en el desarrollo de acciones de vigilancia y control epidemiológico, cuando así se requiera;
e) Organizar y coordinar la red de vigilancia en salud pública de su jurisdicción, de acuerdo con los lineamientos establecidos por el Ministerio de Salud y Protección Social;
f) Integrar el componente de laboratorio de salud pública como soporte de las acciones de vigilancia en salud pública y gestión del Sistema en su jurisdicción, de acuerdo con los lineamientos establecidos por el Ministerio de Salud y Protección Social;
g) Garantizar la infraestructura y el talento humano necesario para la gestión del Sistema y el cumplimiento de las acciones de vigilancia en salud pública, en su jurisdicción;
h) Realizar el análisis de la situación de la salud de su área de influencia, con base en la información generada por la vigilancia y otras informaciones que permitan definir áreas prioritarias de intervención en salud pública y orientar las acciones de control de los problemas bajo vigilancia en el área de su jurisdicción;
i) Declarar en su jurisdicción la emergencia sanitaria en salud de conformidad con la ley;
j) Dar aplicación al principio de complementariedad en los términos de las normas vigentes, siempre que la situación de salud pública de cualquiera de los municipios o áreas de su jurisdicción lo requieran y justifiquen;
k) Cumplir y hacer cumplir en el área de su jurisdicción las normas relacionadas con el Sistema de Vigilancia en Salud Pública (Sivigila).
(Artículo 9o del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.1.10. FUNCIONES DE LAS DIRECCIONES MUNICIPALES DE SALUD. Las direcciones municipales de salud o la dependencia que haga sus veces, tendrán las siguientes funciones en relación con el Sistema de Vigilancia en Salud Pública:
a) Desarrollar los procesos básicos de vigilancia de su competencia, de acuerdo con lo previsto en la Ley 715 de 2001 y de conformidad con lo dispuesto en el presente Capítulo o las normas que lo modifiquen, adicionen o sustituyan;
b) Garantizar la infraestructura y el talento humano necesario para la gestión de la vigilancia en el ámbito municipal de acuerdo a su categoría;
c) Organizar y coordinar la red de vigilancia en salud pública de su jurisdicción de acuerdo con los lineamientos establecidos por el Ministerio de Salud y Protección Social;
d) Adoptar e implementar el sistema de información para la vigilancia en salud pública establecido por el Ministerio de Salud y Protección Social;
e) Realizar la gestión interinstitucional e intersectorial para la implementación y desarrollo de acciones de vigilancia y garantizar el flujo continuo de información de interés en salud pública requerida por el Sistema de Vigilancia en Salud Pública en su jurisdicción, conforme a sus competencias;
f) Organizar la comunidad para lograr la participación de la misma en la realización de actividades propias de la vigilancia en salud pública;
g) Realizar la búsqueda activa de casos y contactos para los eventos que así lo requieran e investigar los brotes o epidemias que se presenten en su área de influencia;
h) Realizar el análisis de la situación de salud en su jurisdicción;
i) Dar aplicación al principio de subsidiariedad en los términos de las normas vigentes, siempre que la situación de salud pública de cualquiera de las áreas de su jurisdicción lo requieran y justifiquen.
(Artículo 10 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.1.11. FUNCIONES DE LAS ENTIDADES ADMINISTRADORAS DE PLANES DE BENEFICIOS DE SALUD. Las entidades promotoras de salud y entidades adaptadas, las EPS del régimen subsidiado, las empresas de medicina prepagada y las entidades responsables de los regímenes de excepción de que tratan el artículo 279 de la Ley 100 de 1993 y la Ley 647 de 2001, tendrán las siguientes funciones en relación con el Sistema de Vigilancia en Salud Pública:
a) Implementar las directrices y procedimientos determinados por el Ministerio de Salud y Protección Social en relación con los procesos básicos de la vigilancia en sus redes de servicios;
b) Garantizar la realización de acciones individuales tendientes a confirmar los eventos de interés en salud pública sujetos a vigilancia y asegurar las intervenciones individuales y familiares del caso;
c) Estructurar y mantener actualizadas las bases de datos sobre los eventos de interés en salud pública sujetos a vigilancia de acuerdo con los estándares de información establecidos por el Ministerio de Salud y Protección Social;
d) Analizar y utilizar la información de la vigilancia para la toma de decisiones que afecten o puedan afectar la salud individual o colectiva de su población afiliada;
e) Suministrar la información de su población afiliada a la autoridad sanitaria de su jurisdicción, dentro de los lineamientos y fines propios del Sistema de Vigilancia en Salud Pública;
f) Participar en las estrategias de vigilancia especiales planteadas por la autoridad sanitaria territorial de acuerdo con las prioridades en salud pública;
(Artículo 11 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.1.12. FUNCIONES DE LAS UNIDADES NOTIFICADORAS. Las direcciones territoriales de salud, así como las entidades del sector y de otros sectores, con características de instituciones de referencia o que tienen capacidad suficiente para la investigación y confirmación de casos de los eventos sujetos a vigilancia en salud pública, que sean clasificadas de conformidad con los modelos de vigilancia definidos por el Ministerio de Salud y Protección Social, como Unidades Notificadoras, tendrán las siguientes obligaciones en relación con el Sistema de Vigilancia en Salud Pública:
a) Implementar los procesos básicos de vigilancia de su competencia de acuerdo con la naturaleza institucional y según lo dispuesto por el presente Capítulo o las normas que lo modifiquen o sustituyan;
b) Garantizar la infraestructura, capacidad técnica y talento humano calificado necesario para la clasificación de los eventos de interés en salud pública sujetos a vigilancia;
c) Adoptar e implementar el sistema de información para la vigilancia en salud pública establecido por el Ministerio de Salud y Protección Social, garantizando la permanente interacción con los integrantes de la red de vigilancia en salud pública;
d) Cumplir con las normas técnicas para la vigilancia de los eventos de interés en salud pública que sean expedidos por la autoridad sanitaria, en lo concerniente con sus competencias como unidad notificadora en el sistema;
(Artículo 12 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.1.13. FUNCIONES DE LAS UNIDADES PRIMARIAS GENERADORAS DE DATOS. Los prestadores de servicios de salud, IPS, los laboratorios clínicos y de citohistopatología, los bancos de sangre, los bancos de órganos y componentes anatómicos, las unidades de biomedicina reproductiva y demás entidades del sector, así como entidades de otros sectores, que cumplan con los requisitos establecidos para las Unidades Primarias Generadoras de Datos, tendrán las siguientes obligaciones en relación con el Sistema de Vigilancia en Salud Pública:
a) Implementar las directrices y procedimientos determinados por el Ministerio de Salud y Protección Social en relación con los procesos básicos de la vigilancia en salud pública en sus procesos de atención;
b) Realizar las acciones tendientes a detectar y confirmar los eventos sujetos a vigilancia, incluyendo la realización de exámenes de laboratorio y demás procedimientos diagnósticos, y asegurar las intervenciones individuales y familiares del caso, que sean de su competencia;
c) Estructurar y mantener actualizadas las bases de datos sobre los eventos en salud sujetos a vigilancia de acuerdo con los estándares de información establecidos por el Ministerio de Salud y Protección Social;
d) Analizar y utilizar la información de vigilancia para la toma de decisiones que afecten o puedan afectar la salud individual o colectiva de su población atendida;
e) Notificar la ocurrencia de eventos sujetos a vigilancia, dentro de los términos establecidos, y suministrar la información complementaria que sea requerida por la autoridad sanitaria, para los fines propios del Sistema de Vigilancia en Salud Pública;
f) Participar en las estrategias de vigilancia especiales planteadas por la autoridad sanitaria territorial de acuerdo con las prioridades en salud pública;
g) Cumplir con las normas técnicas para la vigilancia de los eventos de interés en salud pública que sean expedidas por la autoridad sanitaria.
(Artículo 13 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.1.14. FINANCIACIÓN DE LA VIGILANCIA EN SALUD PÚBLICA. La financiación de las funciones de vigilancia en salud pública, acorde con las normas vigentes, se realizará de la siguiente manera:
a) En el nivel nacional, con recursos provenientes del Presupuesto General de la Nación;
b) En los departamentos, distritos y municipios, con recursos del Sistema General de Participaciones y recursos propios de las entidades territoriales que se asignen para tal fin;
c) Los recursos recaudados por concepto de las multas de que trata el presente Capítulo, serán destinados para la financiación de actividades de vigilancia y control epidemiológico por las entidades sanitarias que las hayan impuesto.
Cuando se trate de acciones individuales de vigilancia y control implícitas en el proceso de detección, diagnóstico y atención en salud de los individuos y familiares del caso, tales acciones deberán ser realizadas con cargo a los recursos que financian los planes obligatorios de salud tratándose de población afiliada a los regímenes contributivo y subsidiado, o con cargo a los recursos destinados para la atención de la población pobre en lo no cubierto con subsidios a la demanda si se trata de población no afiliada al Sistema General de Seguridad Social en Salud.
(Artículo 80 del Decreto 3518 de 2006)
PROCESOS BÁSICOS DE LA VIGILANCIA EN SALUD PÚBLICA.
ARTÍCULO 2.8.8.1.2.1. PROCESOS. Los procesos básicos de la vigilancia en salud pública incluyen la recolección y organización sistemática de datos, el análisis e interpretación, la difusión de la información y su utilización en la orientación de intervenciones en salud pública. En todo caso, las autoridades sanitarias deberán velar por el mejoramiento continuo de la oportunidad y calidad de los procesos de información y la profundidad del análisis tanto de las problemáticas como de las alternativas de solución.
(Artículo 15 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.2.2. DATOS Y FUENTES DE INFORMACIÓN. Los datos básicos relativos a los eventos objeto de vigilancia, así como las fuentes y procedimientos para su recolección, consolidación, procesamiento, transferencia, análisis y difusión, serán definidos según los modelos y protocolos de vigilancia que se establezcan en el sistema, sin limitar requerimientos opcionales de datos adicionales que resulten pertinentes para la descripción y caracterización de los eventos vigilados.
(Artículo 16 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.2.3. OBLIGATORIEDAD DE LA INFORMACIÓN DE INTERÉS EN SALUD PÚBLICA. Sin perjuicio de la obligación de informar al Sistema de Vigilancia en Salud Pública (Sivigila), por parte de sus integrantes, la comunidad podrá concurrir como fuente informal de datos. En todo caso, cuando se trate de hechos graves que afecten la salud, toda persona natural o jurídica que conozca del hecho deberá dar aviso en forma inmediata a la autoridad sanitaria competente, so pena de hacerse acreedor a las sanciones establecidas en el presente Capítulo.
(Artículo 17 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.2.4. ACCESO OBLIGATORIO A LA INFORMACIÓN. Quien disponga de información relacionada con la ocurrencia de un evento de interés en salud pública, está obligado a permitir su acceso a la autoridad sanitaria y, en ningún caso, podrá considerarse el secreto profesional como un impedimento para suministrarla.
(Artículo 18 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.2.5. CARÁCTER CONFIDENCIAL DE LA INFORMACIÓN. La información relativa a la identidad de las personas, obtenida durante el proceso de vigilancia en salud pública, es de carácter confidencial y será utilizada exclusivamente por parte de las autoridades sanitarias para fines de la vigilancia, o por las autoridades judiciales, siempre que medie solicitud previa del juez de conocimiento. Para el efecto, el Ministerio de Salud y Protección Social reglamentará la obtención, uso, administración y seguridad de la información de salud.
(Artículo 19 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.2.6. NOTIFICACIÓN OBLIGATORIA. Todos los integrantes del Sistema de Vigilancia en Salud Pública (Sivigila), que generen información de interés en salud pública, deberán realizar la notificación de aquellos eventos de reporte obligatorio definidos en los modelos y protocolos de vigilancia, dentro de los términos de estructura de datos, responsabilidad, clasificación, periodicidad y destino señalados en los mismos y observando los estándares de calidad, veracidad y oportunidad de la información notificada.
(Artículo 20 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.2.7. SISTEMA DE INFORMACIÓN. Para efectos de garantizar la operación estandarizada de los procesos informáticos, el Ministerio de Salud y Protección Social definirá y reglamentará el Sistema de Información para la Vigilancia en Salud Pública que hará parte del Sistema Integrado de Información de la Protección Social (Sispro), o el que haga sus veces, estableciendo los mecanismos institucionales internos y externos para la recolección, transferencia, actualización, validación, organización, disposición y administración de datos que se aplicarán en todos los niveles del sistema para cada proceso relacionado con la vigilancia en salud pública de un evento o grupo de eventos.
(Artículo 21 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.2.8. FLUJO DE INFORMACIÓN. El Sistema de Vigilancia en Salud Pública (Sivigila), contará con las Unidades Primarias Generadoras de Datos (UPGD), responsables de la captación inicial de datos y de su transferencia a las Unidades Notificadoras, las cuales serán responsables de la configuración de casos de los eventos bajo vigilancia en el nivel municipal, departamental o distrital según corresponda; y de estos al nivel nacional para su consolidación en el Sistema de Información para la Vigilancia en Salud Pública.
El Ministerio de Salud y Protección Social, en cumplimiento de acuerdos internacionales en materia de vigilancia en salud pública, informará los datos de vigilancia que requieran los organismos internacionales.
(Artículo 22 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.2.9. ANÁLISIS DE LA INFORMACIÓN. Todos los responsables del Sistema de Vigilancia en Salud Pública deberán realizar el análisis del comportamiento de los eventos sujetos a la vigilancia en salud pública, acorde con los lineamientos establecidos en los modelos y protocolos de vigilancia en salud pública, con el objeto de orientar las intervenciones en salud dirigidas al individuo y a la colectividad y la formulación de planes de acción en salud pública en su jurisdicción.
(Artículo 23 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.2.10. DIVULGACIÓN DE RESULTADOS. Todos los responsables del Sistema de Vigilancia en Salud Pública que desarrollen procesos de análisis de información de salud pública, deberán divulgar los resultados de la vigilancia en el ámbito de influencia de cada entidad, con el propósito de orientar las acciones que correspondan frente a la salud colectiva, en la forma y periodicidad que establezca el Ministerio de Salud y Protección Social, adaptando la información para su difusión, de acuerdo al medio de divulgación, tipo de población y usuarios a los que se dirige.
(Artículo 24 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.2.11. ORIENTACIÓN DE LA ACCIÓN EN SALUD PÚBLICA. Las autoridades sanitarias, con base en la información generada por la vigilancia en salud pública, formularán las recomendaciones científicas y técnicas que los responsables de la vigilancia y control epidemiológico deben aplicar para la prevención y control de los problemas de salud de la población. Así mismo, establecerán los mecanismos de seguimiento y evaluación del impacto de las recomendaciones y cambios provocados en la situación bajo vigilancia.
(Artículo 25 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.2.12. MODELOS Y PROTOCOLOS DE VIGILANCIA. El Ministerio de Salud y Protección Social establecerá los lineamientos técnicos para la vigilancia de los eventos de interés en salud pública, mediante la expedición o adaptación de modelos y protocolos de vigilancia que serán de utilización obligatoria en todo el territorio nacional, y para lo cual reglamentará la adopción y puesta en marcha de los mismos.
(Artículo 26 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.2.13. ESTANDARIZACIÓN DE NORMAS Y PROCEDIMIENTOS. El Sistema de Vigilancia en Salud Pública (Sivigila), se regirá por las normas y procedimientos estandarizados aplicados a cada evento o grupo de ellos, que para el efecto expida el Ministerio de Salud y Protección Social con el apoyo de sus entidades adscritas y de otras instituciones dentro o fuera del sector. La actualización de normas y procedimientos se realizará periódicamente de acuerdo con los cambios de la situación en salud, del evento y/o los avances científicos tecnológicos existentes.
(Artículo 27 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.2.14. PRUEBAS ESPECIALES PARA EL ESTUDIO DE EVENTOS DE INTERÉS EN SALUD PÚBLICA. Las pruebas de laboratorio que se requieran en desarrollo de la vigilancia en salud pública atenderán los requerimientos establecidos en los protocolos para diagnóstico y/o confirmación de los eventos y en las normas que regulan su realización.
PARÁGRAFO. Para la confirmación posterior de las causas de muerte que no hayan sido clarificadas y donde el cuadro clínico previo sea sugestivo de algún evento sujeto a vigilancia o que sea considerado de interés en salud pública, será de obligatorio cumplimiento la realización de necropsias y la toma de muestras de tejidos, en los términos de los artículos 2.8.8.1.2.1 a 2.8.8.1.2.3 de este Decreto o las normas que lo modifiquen, adicionen o sustituyan. La institución que realice el procedimiento deberá garantizar la calidad de la toma, el almacenamiento y envío adecuado de las muestras obtenidas al laboratorio pertinente, así como el reporte oportuno de la información en los protocolos definidos para tal fin.
(Artículo 28 del Decreto 3518 de 2006)
DESARROLLO Y GESTIÓN DEL SISTEMA DE VIGILANCIA EN SALUD PÚBLICA.
ARTÍCULO 2.8.8.1.3.1. GESTIÓN. El Ministerio de Salud y Protección Social establecerá los mecanismos para la integración y operación del Sistema de Vigilancia en Salud Pública, así como los lineamientos para la planeación, organización, dirección, operación, seguimiento y evaluación del Sistema en todos los niveles.
PARÁGRAFO. Para garantizar la capacidad de respuesta de las direcciones territoriales de salud en el cumplimiento de la función esencial de la vigilancia en salud pública, el Ministerio de Salud y Protección Social es el competente para reglamentar los requisitos básicos que deben cumplir los servicios de vigilancia en salud pública.
(Artículo 29 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.3.2. PLANEACIÓN. En concordancia con las normas y disposiciones definidas por el Ministerio de Salud y Protección Social en materia de vigilancia en salud pública, las diferentes entidades deberán articular los planes y proyectos de ejecución, desarrollo y/o fortalecimiento del Sistema en su jurisdicción, al Plan Sectorial de Salud para efectos de la unidad e integración de acciones en la gestión de la salud pública.
(Artículo 30 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.3.3. RED DE VIGILANCIA. Para garantizar el desarrollo y operación sostenida y coordinada del Sistema de Vigilancia en Salud Pública, la Nación y las direcciones territoriales de salud en sus áreas de jurisdicción, deberán organizar la Red de Vigilancia en Salud Pública, integrando a las entidades que, de acuerdo con los modelos de vigilancia, tienen competencia u obligaciones en el sistema.
(Artículo 31 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.3.4. APOYO INTERSECTORIAL. Las entidades y organizaciones de otros sectores del orden nacional y territorial, cuyas actividades influyan directa o indirectamente en la salud de la población, cooperarán con el Sistema de Vigilancia en Salud Pública, en los términos establecidos en los modelos de vigilancia y de conformidad con los lineamientos del presente Capítulo, sin perjuicio de sus competencias sobre las materias tratadas.
(Artículo 32 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.3.5. INTEGRACIÓN FUNCIONAL EN EL ÁMBITO INTERNACIONAL. Para efectos de la armonización eficaz de las medidas de vigilancia y control epidemiológico de los eventos de salud pública de importancia internacional, y las medidas de vigilancia necesarias para detener la propagación transfronteriza de enfermedades y otros eventos de interés en salud pública, los diferentes sectores adoptarán las normas del Reglamento Sanitario Internacional que serán de obligatorio cumplimiento por parte de los integrantes del Sistema de Vigilancia en Salud Pública.
(Artículo 33 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.3.6. CENTRO NACIONAL DE ENLACE PARA EL REGLAMENTO SANITARIO INTERNACIONAL. En desarrollo de lo establecido en el numeral 1 del artículo 4o del Reglamento Sanitario Internacional, desígnase al Ministerio de Salud y Protección Social, a través de la Dirección de Epidemiología y Demografía o la dependencia que haga sus veces, como Centro Nacional de Enlace, a efectos de intercambiar información con la Organización Mundial de la Salud y demás organismos sanitarios internacionales, en cumplimiento de las funciones relativas a la aplicación del Reglamento, para lo cual el Ministerio reglamentará lo pertinente a la organización y funcionamiento de dicho Centro.
(Artículo 34 del Decreto 3518 de 2006)
RÉGIMEN DE VIGILANCIA Y CONTROL, MEDIDAS SANITARIAS Y SANCIONES.
ARTÍCULO 2.8.8.1.4.1. RESPONSABILIDADES FRENTE A LA OBLIGATORIEDAD DE LA INFORMACIÓN EPIDEMIOLÓGICA. Las Unidades Primarias Generadoras de Datos y las Unidades Notificadoras son responsables de la notificación o reporte obligatorio, oportuno y continuo de información veraz y de calidad, requerida para la vigilancia en salud pública, dentro de los términos de responsabilidad, clasificación, periodicidad, destino y claridad. El incumplimiento de estas disposiciones dará lugar a las sanciones disciplinarias, civiles, penales, administrativas y demás, de conformidad con las normas legales vigentes.
(Artículo 39 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.2. AUTORIDADES SANITARIAS DEL SISTEMA DE VIGILANCIA EN SALUD PÚBLICA. Para efectos de la aplicación del presente Capítulo, entiéndase por Autoridades Sanitarias del Sivigila, el Ministerio de Salud y Protección Social; el Instituto Nacional de Salud (INS); el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima), las Direcciones Territoriales de Salud, y todas aquellas entidades que de acuerdo con la ley ejerzan funciones de vigilancia y control sanitario, las cuales deben adoptar medidas sanitarias que garanticen la protección de la salud pública y el cumplimiento de lo dispuesto en esta norma, así como adelantar los procedimientos y aplicar las sanciones a que hubiere lugar.
(Artículo 40 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.3. MEDIDAS SANITARIAS. Con el objeto de prevenir o controlar la ocurrencia de un evento o la existencia de una situación que atenten contra la salud individual o colectiva, se consideran las siguientes medidas sanitarias preventivas, de seguridad y de control:
a) Aislamiento o internación de personas y/o animales enfermos;
b) Cuarentena de personas y/o animales sanos;
c) Vacunación u otras medidas profilácticas de personas y animales;
d) Control de agentes y materiales infecciosos y tóxicos, vectores y reservorios;
e) Desocupación o desalojamiento de establecimientos o viviendas;
f) Clausura temporal parcial o total de establecimientos;
g) Suspensión parcial o total de trabajos o servicios;
h) Decomiso de objetos o productos;
i) Destrucción o desnaturalización de artículos o productos si fuere el caso;
j) Congelación o suspensión temporal de la venta o empleo de productos y objetos.
PARÁGRAFO 1o. Sin perjuicio de las medidas antes señaladas y en caso de epidemias o situaciones de emergencia sanitaria nacional o internacional, se podrán adoptar medidas de carácter urgente y otras precauciones basadas en principios científicos recomendadas por expertos con el objetivo de limitar la diseminación de una enfermedad o un riesgo que se haya extendido ampliamente dentro de un grupo o comunidad en una zona determinada.
PARÁGRAFO 2o. Las medidas de seguridad son de inmediata ejecución, tienen carácter preventivo y transitorio y se aplicarán sin perjuicio de las sanciones a que hubiere lugar.
(Artículo 41 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.4. AISLAMIENTO O INTERNACIÓN DE PERSONAS Y/O ANIMALES ENFERMOS. Consiste en el aislamiento o internación de individuos o grupos de personas y/o animales, afectados por una enfermedad transmisible u otros riesgos ambientales, químicos y físicos, que pueda diseminarse o tener efectos en la salud de otras personas y/o animales susceptibles. El aislamiento se hará con base en certificado médico y/o veterinario expedido por autoridad sanitaria y se prolongará solo por el tiempo estrictamente necesario para que desaparezca el peligro de contagio o diseminación del riesgo.
(Artículo 42 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.5. CUARENTENA DE PERSONAS Y/O ANIMALES SANOS. Consiste en la restricción de las actividades de las personas y/o animales sanos que hayan estado expuestos, o que se consideran que tuvieron un alto riesgo de exposición durante el periodo de transmisibilidad o contagio a enfermedades transmisibles u otros riesgos, que puedan diseminarse o tener efectos en la salud de otras personas y/o animales no expuestas. La cuarentena podrá hacerse en forma selectiva y adaptarse a situaciones especiales según se requiera la segregación de un individuo o grupo susceptible o la limitación parcial de la libertad de movimiento, para lo cual se procederá en coordinación con las autoridades pertinentes y atendiendo las regulaciones especiales sobre la materia. Su duración será por un lapso que no exceda del periodo máximo de incubación de una enfermedad o hasta que se compruebe la desaparición del peligro de diseminación del riesgo observado, en forma tal que se evite el contacto efectivo con individuos que no hayan estado expuestos.
(Artículo 43 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.6. VACUNACIÓN Y OTRAS MEDIDAS PROFILÁCTICAS. Se refiere a la aplicación de métodos y procedimientos de protección específica de comprobada eficacia y seguridad, existentes para la prevención y/o tratamiento presuntivo de enfermedades y riesgos para la salud. Estas medidas podrán exigirse o aplicarse en situaciones de riesgo inminente de acuerdo con las recomendaciones de las autoridades sanitarias.
(Artículo 44 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.7. CONTROL DE AGENTES Y MATERIALES INFECCIOSOS Y TÓXICOS, VECTORES Y RESERVORIOS. Consiste en las medidas y procedimientos existentes para el control o eliminación de agentes o materiales infecciosos y tóxicos, vectores y reservorios, presentes en las personas, animales, plantas, materia inerte, productos de consumo u otros objetos inanimados, que puedan constituir un riesgo para la salud pública. Incluyen desinfección, descontaminación, desisfestación, desinsectación y desratización.
(Artículo 45 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.8. DESOCUPACIÓN O DESALOJAMIENTO DE ESTABLECIMIENTOS O VIVIENDAS. Consiste en la orden, por razones de prevención o control epidemiológico, de desocupación o desalojo de un establecimiento o vivienda, cuando se considere que representa un riesgo inminente para la salud y vida de las personas.
(Artículo 46 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.9. CLAUSURA TEMPORAL DE ESTABLECIMIENTOS. Consiste en impedir, por razones de prevención o control epidemiológico y por un tiempo determinado, las tareas que se desarrollan en un establecimiento, cuando se considere que están causando un problema sanitario. La clausura podrá aplicarse sobre todo el establecimiento o sobre parte del mismo.
(Artículo 47 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.10. SUSPENSIÓN PARCIAL O TOTAL DE TRABAJOS O SERVICIOS. Consiste en la orden, por razones de prevención o control epidemiológico, de cese de actividades o servicios, cuando con estos se estén violando las normas sanitarias. La suspensión podrá ordenarse sobre todos o parte de los trabajos o servicios que se adelanten o se presten.
(Artículo 48 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.11. DECOMISO DE OBJETOS O PRODUCTOS. El decomiso de objetos o productos consiste en su aprehensión material, cuando no cumplan con los requisitos, normas o disposiciones sanitarias y por tal motivo constituyan un factor de riesgo epidemiológico. El decomiso se cumplirá colocando los bienes en depósito, en poder de la autoridad sanitaria.
(Artículo 49 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.12. DESTRUCCIÓN O DESNATURALIZACIÓN DE ARTÍCULOS O PRODUCTOS. La destrucción consiste en la inutilización de un producto o artículo. La desnaturalización consiste en la aplicación de medios físicos, químicos o biológicos, tendientes a modificar la forma, las propiedades de un producto o artículo. Se llevará a cabo con el objeto de evitar que se afecte la salud de la comunidad.
(Artículo 50 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.13. CONGELACIÓN O SUSPENSIÓN TEMPORAL DE LA VENTA O EMPLEO DE PRODUCTOS Y OBJETOS. Consiste en colocar fuera del comercio, temporalmente y hasta por sesenta (60) días, cualquier producto cuyo uso, en condiciones normales, pueda constituir un factor de riesgo desde el punto de vista epidemiológico. Esta medida se cumplirá mediante depósito dejado en poder del tenedor, quien responderá por los bienes. Ordenada la congelación se practicarán una o más diligencias en los lugares en donde se encontraren existencias y se colocarán bandas, sellos u otras señales de seguridad, si es el caso. El producto cuya venta o empleo haya sido suspendido o congelado deberá ser sometido a un análisis en el cual se verifique si sus condiciones se ajustan o no a las normas sanitarias. Según el resultado del análisis el producto se podrá decomisar o devolver a los interesados.
(Artículo 51 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.14. APLICACIÓN DE MEDIDAS SANITARIAS. Para la aplicación de las medidas sanitarias, las autoridades competentes podrán actuar de oficio, por conocimiento directo o por información de cualquier persona o de parte del interesado. Una vez conocido el hecho o recibida la información, según el caso, la autoridad sanitaria procederá a evaluarlos de manera inmediata y a establecer la necesidad de aplicar las medidas sanitarias pertinentes, con base en los peligros que pueda representar desde el punto de vista epidemiológico.
Establecida la necesidad de aplicar una medida sanitaria, la autoridad competente, con base en la naturaleza del problema sanitario específico, en la incidencia que tiene sobre la salud individual o colectiva y los hechos que origina la violación de las normas sanitarias, aplicará aquella que corresponda al caso. Aplicada una medida sanitaria se procederá inmediatamente a iniciar el procedimiento sancionatorio.
(Artículo 52 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.15. EFECTOS DE LAS MEDIDAS SANITARIAS. Las medidas sanitarias surten efectos inmediatos, contra las mismas no procede recurso alguno y solo requieren para su formalización, el levantamiento de acta detallada, en la cual consten las circunstancias que han originado la medida y su duración, si es del caso, la cual podrá ser prorrogada. El acta será suscrita por el funcionario y las personas que intervengan en la diligencia dejando constancia de las sanciones en que incurra quien viole las medidas impuestas. Las medidas sanitarias se levantarán cuando desaparezcan las causas que las originaron.
(Artículo 53 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.16. INICIACIÓN DEL PROCEDIMIENTO SANCIONATORIO. El procedimiento sancionatorio se iniciará de oficio, a solicitud o información de funcionario público, por denuncia o queja debidamente fundamentada presentada por cualquier persona o como consecuencia de haberse tomado previamente una medida sanitaria de prevención, seguridad o control en salud pública. El denunciante podrá intervenir en el curso del procedimiento, a solicitud de autoridad competente, para dar los informes que se le pidan. Aplicada una medida sanitaria, esta deberá obrar dentro del respectivo proceso sancionatorio.
Este procedimiento se adelantará aplicando las disposiciones previstas en el Capítulo III del Código de Procedimiento Administrativo y de lo Contencioso Administrativo.
(Artículo 54 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.17. OBLIGACIÓN DE DENUNCIAR A LA JUSTICIA ORDINARIA. Si los hechos materia del procedimiento sancionatorio fueren constitutivos de delito, se pondrán en conocimiento de la autoridad competente, acompañando copia de las acciones surtidas. La existencia de un proceso penal o de otra índole, no darán lugar a la suspensión del procedimiento sancionatorio.
(Artículo 55 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.18. VERIFICACIÓN DE LOS HECHOS OBJETO DEL PROCEDIMIENTO. Conocido el hecho o recibida la denuncia o el aviso, la autoridad competente ordenará la correspondiente investigación para verificar los hechos o las omisiones constitutivas de infracción a las disposiciones sanitarias. En orden a dicha verificación, podrán realizarse todas aquellas diligencias tales como visitas, investigaciones de campo, tomas de muestras, exámenes de laboratorio, mediciones, pruebas químicas o de otra índole, inspecciones sanitarias y en general las que se consideren conducentes. El término para la práctica de estas diligencias no podrá exceder de dos (2) meses contados a partir de la fecha de iniciación de la correspondiente investigación.
(Artículo 56 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.19. CLASES DE SANCIONES. Las sanciones podrán consistir en amonestaciones, multas, decomiso de productos o artículos y cierre temporal o definitivo de establecimiento, edificación o servicio respectivo.
(Artículo 67 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.20. AMONESTACIÓN. La amonestación consiste en la llamada de atención que se hace por escrito a quien ha violado una disposición sanitaria, sin que dicha violación implique peligro para la salud o la vida de las personas y tiene por finalidad hacer ver las consecuencias del hecho, de la actividad o de la omisión, así como conminar que se impondrá una sanción mayor si se reincide en la falta. En el escrito de amonestación se precisará el plazo que se da al infractor para el cumplimiento de las disposiciones violadas si es el caso.
(Artículo 68 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.21. MULTAS. La multa consiste en la sanción pecuniaria que se impone a una persona natural o jurídica por la violación de las disposiciones sanitarias, mediante la ejecución de una actividad o la omisión de una conducta. Las multas podrán ser sucesivas y su valor en total podrá ser hasta por una suma equivalente a 10.000 salarios diarios mínimos legales vigentes al momento de imponerse.
Las multas deberán cancelarse en la entidad que las hubiere impuesto, dentro de los cinco (5) días hábiles siguientes a la ejecutoria de la providencia que las impone. El no pago en los términos y cuantías señaladas, dará lugar al cobro por jurisdicción coactiva.
(Artículo 69 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.22. DECOMISO. El decomiso de productos o artículos consiste en su incautación definitiva cuando no cumplan con las disposiciones sanitarias y con ellos se atenté contra la salud individual y colectiva. El decomiso será impuesto mediante resolución motivada, expedida por las autoridades sanitarias competentes en sus respectivas jurisdicciones y será realizado por el funcionario designado al efecto y de la diligencia se levantará un acta que suscribirán el funcionario y las personas que intervengan en la diligencia. Una copia se entregará a la persona a cuyo cuidado se hubiere encontrado los bienes decomisados.
(Artículo 70 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.23. CIERRE TEMPORAL O DEFINITIVO DE ESTABLECIMIENTOS, EDIFICACIONES O SERVICIOS. El cierre temporal o definitivo de establecimientos, edificaciones o servicios consiste en poner fin a las tareas que en ellos se desarrollan por la existencia de hechos o conductas contrarias a las disposiciones sanitarias. El cierre deberá ser impuesto mediante resolución motivada expedida por la autoridad sanitaria y podrá ordenarse para todo el establecimiento, edificación o servicio o solo para una parte o proceso que se desarrolle en él. La autoridad sanitaria podrá tomar las medidas conducentes a la ejecución de la sanción, tales como imposición de sellos, bandas u otros sistemas apropiados.
PARÁGRAFO 1o. El cierre temporal, total o parcial, según el caso, procede cuando se presente riesgos para la salud de las personas cuya causa pueda ser controlada en un tiempo determinado o determinare por la autoridad sanitaria que impone la sanción. Durante el tiempo de cierre temporal, los establecimientos o servicios no podrán desarrollar actividad alguna.
PARÁGRAFO 2o. El cierre definitivo, total o parcial, según el caso, procede cuando las causas no pueden ser controladas en un tiempo determinado o determinare. El cierre definitivo total implica la cancelación del permiso sanitario de funcionamiento que se hubiere concedido al establecimiento o servicio.
(Artículo 72 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.24. TÉRMINO DE LAS SANCIONES. Cuando una sanción se imponga por un período, este empezará a contarse a partir de la ejecutoria de la providencia que la imponga y se computará para efectos de la misma el tiempo transcurrido bajo una medida de seguridad o preventiva.
(Artículo 73 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.25. COEXISTENCIA DE SANCIONES. Las sanciones impuestas de conformidad con las normas del presente Capítulo, no eximen de la responsabilidad civil, penal, o de otro orden en que pudiere incurrirse por la violación de la Ley 9ª de 1979 y sus disposiciones reglamentarias. El cumplimiento de una sanción no exime al infractor de la ejecución de las medidas sanitarias que hayan sido ordenadas por la autoridad sanitaria.
(Artículo 74 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.26. PUBLICIDAD DE LOS HECHOS PARA PREVENIR RIESGOS SANITARIOS. Las autoridades sanitarias podrán dar publicidad a los hechos que, como resultado del incumplimiento de las disposiciones sanitarias, deriven riesgos para la salud de las personas con el objeto de prevenir a la comunidad.
(Artículo 75 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.27. OBLIGACIÓN DE REMITIR LAS DILIGENCIAS A OTRAS AUTORIDADES COMPETENTES. Cuando, como resultado de una investigación adelantada por una entidad sanitaria, se encuentra que la sanción a imponer es de competencia de otra autoridad, deberán remitirse a ella las diligencias adelantadas para lo que sea pertinente.
(Artículo 76 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.28. COORDINACIÓN DE ACTIVIDADES. Cuando quiera que existan materias comunes que, para la imposición de medidas sanitarias y/o sanciones, permitan la competencia de diversas autoridades sanitarias, deberá actuarse en forma coordinada con el objeto de que solo una de ellas adelante el procedimiento.
(Artículo 77 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.29. APORTES DE PRUEBAS POR OTRAS ENTIDADES. Cuando una autoridad judicial o entidad pública de otro sector tenga pruebas en relación con conducta, hecho u omisión que esté investigando una autoridad sanitaria, deberán ser puestas a disposición de la autoridad sanitaria, de oficio o a solicitud de esta, para que formen parte de la investigación.
PARÁGRAFO. Las autoridades sanitarias podrán comisionar a entidades de otros sectores para que practiquen u obtengan pruebas ordenadas o de interés para una investigación o procedimiento a su cargo.
(Artículo 78 del Decreto 3518 de 2006)
ARTÍCULO 2.8.8.1.4.30. ATRIBUCIONES POLICIVAS DE LAS AUTORIDADES SANITARIAS. Para efectos de la vigilancia y cumplimiento de las normas y la imposición de medidas y sanciones de que trata este Capítulo, las autoridades sanitarias competentes en cada caso serán consideradas como de policía de conformidad con el artículo 35 del Decreto-ley 1355 de 1970 (Código Nacional de Policía).
PARÁGRAFO. Las autoridades de policía del orden nacional, departamental, distrital o municipal, prestarán toda su colaboración a las autoridades sanitarias en orden al cumplimiento de sus funciones.
(Artículo 79 del Decreto 3518 de 2006)
RED NACIONAL DE LABORATORIOS.
ARTÍCULO 2.8.8.2.1. OBJETO. El presente Capítulo tiene por objeto organizar la red nacional de laboratorios y reglamentar su gestión, con el fin de garantizar su adecuado funcionamiento y operación en las líneas estratégicas del laboratorio para la vigilancia en salud pública, la gestión de la calidad, la prestación de servicios y la investigación.
(Artículo 1o del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.2. ÁMBITO DE APLICACIÓN. Las disposiciones del presente Capítulo rigen en todo el territorio nacional y son de obligatorio cumplimiento para quienes integren la Red Nacional de Laboratorios.
(Artículo 2o del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.3. DEFINICIONES. Para efectos del presente Capítulo se adoptan las siguientes definiciones:
1. Autorización de laboratorios. Procedimiento técnico administrativo mediante el cual se reconoce y se autoriza a los laboratorios públicos o privados, previa verificación de idoneidad técnica, científica y administrativa, la realización de exámenes de interés en salud pública, cuyos resultados son de carácter confidencial y de uso exclusivo por la autoridad sanitaria para los fines de su competencia.
2. Contrarreferencia. Es la respuesta oportuna que un laboratorio público o privado u otra institución da a una solicitud formal de referencia. La respuesta puede ser la contrarremisión respectiva con las debidas indicaciones a seguir o simplemente la información sobre la atención recibida por el usuario en el laboratorio receptor, o el resultado de los respectivos exámenes de laboratorio.
3. Exámenes de laboratorio de interés en salud pública. Pruebas analíticas orientadas a la obtención de resultados para el diagnóstico y/o confirmación de los eventos sujetos a vigilancia en salud pública y exámenes con propósitos de vigilancia y control sanitario, de conformidad con las disposiciones que sobre la materia establezca el Ministerio de Salud y Protección Social.
4. Gestión de la calidad en salud pública. Conjunto de actividades coordinadas para dirigir, controlar y evaluar a las entidades en relación con la calidad de los servicios que ofrecen a los usuarios.
5. Laboratorio clínico. Entidad pública o privada en la cual se realizan los procedimientos de análisis de especímenes biológicos de origen humano, como apoyo a las actividades de diagnóstico, prevención, tratamiento, seguimiento, control y vigilancia de las enfermedades, de acuerdo con los principios básicos de calidad, oportunidad y racionalidad.
6. Laboratorio de salud pública. Entidad pública del orden departamental o distrital, encargada del desarrollo de acciones técnico administrativas realizadas en atención a las personas y el medio ambiente con propósitos de vigilancia en salud pública, vigilancia y control sanitario, gestión de la calidad e investigación.
7. Laboratorios nacionales de referencia. Son laboratorios públicos del nivel nacional dentro y fuera del sector salud que cuentan con recursos técnicos y científicos, procesos estructurados, desarrollos tecnológicos y competencias para cumplir funciones esenciales en materia de laboratorio de salud pública y ejercer como la máxima autoridad nacional técnica científica en las áreas de su competencia.
8. Otros laboratorios. Entidades públicas o privadas diferentes a los laboratorios clínicos, que perteneciendo a distintos sectores, orientan sus acciones y recursos hacia la generación de información de laboratorio de interés en salud pública.
9. Red Nacional de Laboratorios. Sistema técnico gerencial cuyo objeto es la integración funcional de laboratorios nacionales de referencia, laboratorios de salud pública, laboratorios clínicos, otros laboratorios, y servicios de toma de muestras y microscopia, para el desarrollo de actividades de vigilancia en salud pública, prestación de servicios, gestión de la calidad e investigación.
10. Referencia. Mecanismo mediante el cual los laboratorios públicos y privados u otras instituciones remiten o envían pacientes, muestras biológicas o ambientales, medicamentos, productos biológicos, alimentos, cosméticos, bebidas, dispositivos médicos, insumos para la salud y productos varios a otros laboratorios con capacidad de respuesta para atender y procesar la solicitud formal requerida.
11. Sistema de Gestión de la Red Nacional de Laboratorios. Conjunto de normas, estándares, estrategias y procesos de planeación, ejecución, evaluación y control que interactúan para el cumplimiento de objetivos y metas orientados al adecuado e integral funcionamiento de la red.
(Artículo 3o del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.4. EJES ESTRATÉGICOS DE LA RED NACIONAL DE LABORATORIOS. Los ejes estratégicos sobre los cuales basará su gestión la Red Nacional de Laboratorios para orientar sus procesos y competencias serán los siguientes:
1. Vigilancia en salud pública. Eje estratégico orientado al desarrollo de acciones para apoyar la vigilancia en salud pública y la vigilancia y control sanitario.
2. Gestión de la calidad. Eje estratégico orientado al desarrollo de acciones para el mejoramiento progresivo en el cumplimiento de los estándares óptimos de calidad.
3. Prestación de servicios. Eje estratégico orientado al desarrollo de acciones para el mejoramiento de la capacidad de oferta de servicios desde los laboratorios públicos y privados en los diferentes niveles territoriales.
4. Investigación. Eje estratégico orientado al desarrollo de acciones para apoyar la investigación desde el laboratorio y contribuir con el Sistema Nacional de Ciencia y Tecnología en el desarrollo de investigaciones en el área de la salud.
PARÁGRAFO 1o. El Ministerio de Salud y Protección Social reglamentará, dentro del año siguiente a la expedición del presente Capítulo, el Sistema de Gestión de la Red Nacional de Laboratorios, en el cual se desarrollarán los ejes estratégicos y las funciones a cargo de los laboratorios de referencia nacionales, departamentales y del distrito capital, así como los aspectos técnicos administrativos a ser adoptados por los demás integrantes de la red. Las líneas estratégicas de acción podrán ser ampliadas y/o modificadas, según evaluación bianual realizada por la Dirección de la Red Nacional de Laboratorios.
PARÁGRAFO 2o. Las direcciones territoriales de salud deberán estructurar dentro de los planes de desarrollo, las acciones que permitan la operativización de procesos en el cumplimiento de lo establecido para el Sistema de Gestión de la Red Nacional de Laboratorios dentro de los dos (2) años siguientes a su adopción, sin perjuicio de las competencias que en materia de laboratorio de salud pública deban ejercer las mencionadas direcciones.
(Artículo 4o del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.5. PRINCIPIOS ORIENTADORES DE LA RED NACIONAL DE LABORATORIOS. La organización y funcionamiento de la Red Nacional de Laboratorios se fundamentará, además de los postulados señalados en la Ley 100 de 1993, en los siguientes principios orientadores:
1. Eficacia en el desarrollo de acciones capaces de garantizar la obtención de resultados esperados a través de la gestión técnica y administrativa de todos sus integrantes.
2. Eficiencia en el desarrollo de su capacidad, ofreciendo servicios a través de instituciones que administren sus recursos de acuerdo con las necesidades de salud demandadas por la población.
3. Calidad en todos los procesos y procedimientos técnico administrativos que realicen sus integrantes, de acuerdo con los lineamientos nacionales e internacionales con el fin de garantizar la veracidad, oportunidad y confiabilidad de sus resultados.
4. Universalidad de los servicios, propendiendo por la cobertura progresiva en todo el país y de acuerdo con las necesidades de protección de la salud pública.
5. Unidad e integración funcional de los laboratorios públicos, privados y mixtos que participan en la Red, independientemente de su nivel de desarrollo, área de competencia, especialidad o nivel territorial al que pertenezcan.
(Artículo 5o del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.6. INTEGRACIÓN FUNCIONAL EN EL ÁMBITO INTERNACIONAL. Para la integración de la Red Nacional de Laboratorios a las redes internacionales, los respectivos sectores adoptarán los mecanismos efectivos para la armonización de normas y estándares de calidad, el reconocimiento de laboratorios nacionales de referencia y el funcionamiento óptimo de sistemas de referencia y contrarreferencia en el ámbito internacional.
(Artículo 6o del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.7. DIRECCIÓN DE LA RED NACIONAL DE LABORATORIOS. El Ministerio de Salud y Protección Social dirigirá la Red Nacional de Laboratorios y definirá las políticas, programas, planes y proyectos requeridos para su adecuado funcionamiento.
(Artículo 7o del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.8. INTEGRANTES DE LA RED NACIONAL DE LABORATORIOS. La Red Nacional de Laboratorios estará integrada por:
1. El Instituto Nacional de Salud (INS).
2. El Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima).
3. Los laboratorios de Salud Pública Departamentales y del Distrito Capital de Bogotá.
4. Los laboratorios clínicos, de citohistopatología, de bromatología, de medicina reproductiva, bancos de sangre y componentes anatómicos y otros laboratorios que realicen análisis de interés para la vigilancia en salud pública y para la vigilancia y control sanitario.
PARÁGRAFO. El Instituto Nacional de Salud (INS), y el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima), serán laboratorios de referencia del nivel nacional y los laboratorios departamentales de salud pública y del distrito capital lo serán en sus respectivas jurisdicciones. Para efectos del presente Capítulo, los laboratorios nacionales de referencia de otros sectores que tengan relación con la salud humana cooperarán con la Red Nacional de Laboratorios según sus competencias normativas.
(Artículo 8o del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.9. COMPETENCIAS DE LOS LABORATORIOS NACIONALES DE REFERENCIA. El Instituto Nacional de Salud (INS), y el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima), ejercerán conjuntamente la coordinación de la Red Nacional de Laboratorios y además, de las competencias propias asignadas por ley, cumplirán las siguientes funciones:
1. Asesorar y apoyar técnicamente al Ministerio de Salud y Protección Social en la formulación de políticas, normas y directrices relacionadas con la Red Nacional de Laboratorios, de acuerdo con las competencias a su cargo.
2. Ejecutar las políticas, programas, planes y proyectos definidos por el Ministerio de Salud y Protección Social para la Red Nacional de Laboratorios.
3. Mantener actualizado el diagnóstico organizacional y de capacidad de oferta de la Red Nacional de Laboratorios.
4. Realizar alianzas estratégicas con entidades del orden nacional e internacional, que permitan fortalecer la Red Nacional de Laboratorios del país.
5. Implementar el sistema de gestión adoptado por el Ministerio de Salud y Protección Social para el funcionamiento de la Red Nacional de Laboratorios.
6. Desarrollar las acciones que garanticen la eficiente operación del Sistema de Vigilancia en Salud Pública acorde con los lineamientos que defina el Ministerio de Salud y Protección Social en relación con el componente de laboratorio.
7. Diseñar e implementar el Sistema de Información para la Red Nacional de Laboratorios de acuerdo con los lineamientos del Ministerio de Salud y Protección Social.
8. Diseñar, validar e implementar un sistema de monitoreo y evaluación que garantice un control eficiente y eficaz de la gestión de la Red Nacional de Laboratorios acorde con los lineamientos del Ministerio de Salud y Protección Social.
9. Realizar según sus competencias, las pruebas de laboratorio de alta complejidad para la vigilancia en salud pública, así como las pruebas para la vigilancia y control sanitario.
10. Apoyar al Ministerio de Salud y Protección Social en el desarrollo de las políticas de vigilancia e investigación de los efectos en salud asociados a las actividades de otros sectores, en tanto estas puedan afectar la salud humana.
11. Propender por el cumplimiento de estándares de calidad tendientes a la acreditación de sus procesos técnicos, científicos y administrativos.
12. Definir los estándares de calidad para la autorización de las instituciones o laboratorios que ofrezcan la realización de análisis propios de los laboratorios de salud pública.
13. Supervisar el cumplimiento de los estándares de calidad a los laboratorios e instituciones que soliciten autorización para realizar análisis de interés en salud pública.
14. Definir, vigilar y controlar el cumplimiento de estándares de calidad que deben cumplir los laboratorios de salud pública departamentales y del distrito capital.
15. Vigilar la calidad de los exámenes de laboratorio de interés en salud pública desarrollados por los laboratorios de salud pública departamentales y del Distrito Capital.
16. Participar en programas de evaluación externa del desempeño con instituciones nacionales e internacionales.
17. Aplicar las normas de bioseguridad en los procedimientos de laboratorio incluyendo la remisión, transporte y conservación de muestras e insumos, así como establecer el plan integral de gestión para el manejo de residuos, de acuerdo con la normatividad vigente.
18. Realizar la validación de reactivos, pruebas diagnósticas y de técnicas y procedimientos analíticos, acorde con sus competencias y según la normatividad vigente.
19. Apoyar y promover la realización de investigaciones en salud y en biomedicina según las necesidades del país y directrices dadas por el Ministerio de Salud y Protección Social.
20. Proponer y divulgar las normas científicas y técnicas que sean aplicables para el fortalecimiento de la Red.
21. Promover y realizar actividades de capacitación en temas de laboratorio que fortalezcan la gestión de la Red Nacional de Laboratorios prioritariamente para las instituciones del sector público.
22. Desarrollar, aplicar y transferir ciencia y tecnología en las áreas de su competencia.
23. Prestar asesoría y asistencia técnica a los laboratorios de salud pública en aspectos relacionados con sus competencias.
PARÁGRAFO. De conformidad con el interés público de la salud, los laboratorios de otros sectores y sus regionales que generen información de interés para la salud pública, mediante procesos concertados de coordinación y retroalimentación, articularán acciones, de manera continua, con el fin de orientar las intervenciones en las áreas que se requieran.
(Artículo 9o del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.10. COMPETENCIAS DE LAS DIRECCIONES TERRITORIALES DE SALUD. Las direcciones territoriales de salud asumirán la dirección y coordinación de la red de laboratorios en el ámbito departamental o distrital, para lo cual deberán cumplir con las siguientes funciones:
1. Establecer mecanismos para organizar y controlar el funcionamiento de la Red en su jurisdicción.
2. Adoptar las políticas nacionales de la Red Nacional de Laboratorios.
3. Establecer los objetivos, metas y estrategias de la red a nivel departamental o distrital.
4. Adoptar, difundir e implementar el sistema de información para la Red Nacional de Laboratorios establecido por el nivel nacional.
5. Adoptar e implementar en su jurisdicción el sistema de monitoreo y evaluación de la Red Nacional de Laboratorios acorde con los lineamientos del Ministerio de Salud y Protección Social.
6. Verificar el cumplimiento de los estándares de calidad de los laboratorios autorizados para la realización de exámenes de interés en salud pública que operen en su jurisdicción.
7. Mantener el diagnóstico actualizado de la oferta de laboratorios públicos y privados, así como de laboratorios de otros sectores con presencia en su jurisdicción y que tengan relación con la salud pública.
8. Organizar y orientar la aplicación de procedimientos para la remisión de muestras y recepción de resultados.
9. Desarrollar las acciones que garanticen la eficiente operación del Sistema de Vigilancia en Salud Pública acorde con los lineamientos que para el componente de laboratorio defina el Ministerio de Salud y Protección Social.
10. Brindar asistencia técnica a los laboratorios de su área de influencia en temas relacionados con las líneas estratégicas para el eficaz funcionamiento de la Red, con prioridad en las instituciones del sector público.
11. Promover y realizar actividades de capacitación en temas de interés para los integrantes de la red según las necesidades.
12. Garantizar la infraestructura y el talento humano necesario para el manejo de la información del Laboratorio de Salud Pública y en general de la Red de Laboratorios en su jurisdicción.
13. Propiciar alianzas estratégicas que favorezcan la articulación intersectorial en su jurisdicción para garantizar la integración funcional de los actores de la Red en consonancia con los lineamientos definidos por la Comisión Nacional Intersectorial.
14. Dar aplicación al principio de complementariedad en los términos las normas vigentes, siempre que la situación de salud pública de cualquiera de los municipios o áreas de su jurisdicción lo requieran y justifiquen.
PARÁGRAFO 1o. Para el cumplimiento de las funciones descritas en el presente artículo, la Dirección Territorial de Salud deberá garantizar la infraestructura y el talento humano necesarios para mantener la capacidad de respuesta a nivel de dirección y coordinación de la Red de Laboratorios en su jurisdicción.
PARÁGRAFO 2o. Las direcciones territoriales de salud deberán garantizar la infraestructura y el desarrollo de los laboratorios de salud pública departamentales y del distrito capital, y sin perjuicio de las funciones y obligaciones a su cargo, podrán contratar la realización de pruebas de laboratorio de interés en salud pública con otros laboratorios públicos o privados dentro o fuera de su jurisdicción, siempre y cuando cuenten con la respectiva verificación del cumplimiento de estándares de calidad para la autorización según los lineamientos dados por el Ministerio de Salud y Protección Social.
(Artículo 12 del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.11. COMITÉ TÉCNICO DEPARTAMENTAL Y DISTRITAL. Los departamentos y el distrito capital crearán Comités Técnicos en sus respectivas jurisdicciones, integrados por representantes regionales de los distintos sectores involucrados en el desarrollo de la Red.
El Comité Técnico definirá su propio reglamento interno, se reunirá ordinariamente una (1) vez por semestre y será presidido por el director territorial de salud. La Secretaría Técnica estará a cargo del responsable del área de salud pública de la dirección territorial de salud.
(Artículo 13 del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.12. FUNCIONES DE LOS COMITÉS TÉCNICOS DEPARTAMENTALES Y DEL DISTRITO CAPITAL. Para el adecuado funcionamiento de la Red Nacional de Laboratorios en el ámbito departamental y del distrito capital, los Comités Técnicos tendrán las siguientes funciones:
1. Asesorar y apoyar al secretario de salud departamental o distrital en la adopción e implementación de los lineamientos dados por el nivel nacional para la Red Nacional de Laboratorios.
2. Proponer mecanismos que permitan mejorar el funcionamiento de los laboratorios de salud pública en consonancia con las normas técnicas y administrativas que establezca el Ministerio de Salud y Protección Social.
3. Estudiar y aprobar los proyectos presentados por la Secretaría Técnica del Comité.
4. Recomendar la formulación de planes, programas y proyectos destinados a garantizar la gestión y operación de la Red de Laboratorios en su jurisdicción, de acuerdo con los lineamientos nacionales.
5. Orientar la toma de decisiones con base en información generada por la Red de Laboratorios de su jurisdicción.
6. Promover la realización de alianzas estratégicas intersectoriales en su jurisdicción
(Artículo 14 del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.13. DIRECCIÓN DE LOS LABORATORIOS DE SALUD PÚBLICA DEPARTAMENTALES Y DEL DISTRITO CAPITAL. La dirección de los laboratorios de salud pública departamentales y del Distrito Capital estará a cargo de las correspondientes direcciones territoriales de salud, las cuales deberán garantizar el cumplimiento de las competencias en materia de vigilancia en salud pública, vigilancia y control sanitario.
(Artículo 15 del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.14. COMPETENCIAS DE LOS LABORATORIOS DE SALUD PÚBLICA DEPARTAMENTALES Y DEL DISTRITO CAPITAL. Los laboratorios de salud pública departamentales y del Distrito Capital, como laboratorios de referencia en su jurisdicción, serán los actores intermedios de articulación en el área de su competencia entre el nivel nacional y municipal y tendrán las siguientes funciones:
1. Desarrollar los procesos encaminados a su integración funcional a la Red de Laboratorios y al cumplimiento de sus funciones de manera coordinada y articulada con las instancias técnicas de la dirección territorial de salud afines con sus competencias.
2. Realizar exámenes de laboratorio de interés en salud pública en apoyo a la vigilancia de los eventos de importancia en salud pública, vigilancia y control sanitario.
3. Adoptar e implementar el sistema de información para la Red Nacional de Laboratorios establecido por el nivel nacional en los temas de su competencia.
4. Adoptar e implementar en su jurisdicción el sistema de monitoreo y evaluación de la Red Nacional de Laboratorios acorde con los lineamientos del Ministerio de Salud y Protección Social.
5. Recopilar, procesar, analizar y difundir oportunamente datos y resultados de los análisis de laboratorio de interés en salud pública, con el fin de apoyar la toma de decisiones para la vigilancia y control sanitario.
6. Implementar el sistema de gestión de la calidad para garantizar la oportunidad, confiabilidad y veracidad de los procedimientos desarrollados.
7. Participar en los programas nacionales de evaluación externa del desempeño acorde con los lineamientos establecidos por los laboratorios nacionales de referencia.
8. Vigilar la calidad de los exámenes de laboratorio de interés en salud pública desarrollados por los laboratorios del área de influencia.
9. Implementar los programas de bioseguridad y manejo de residuos, de acuerdo con la normatividad nacional vigente.
10. Cumplir con los estándares de calidad y bioseguridad definidos para la remisión, transporte y conservación de muestras e insumos para la realización de pruebas de laboratorio.
11. Realizar los análisis de laboratorio en apoyo a la investigación y control de brotes, epidemias y emergencias.
12. Realizar y participar activamente en investigaciones de los principales problemas de salud pública, según las directrices nacionales y las necesidades territoriales.
13. Brindar capacitación y asistencia técnica a los municipios y a otras entidades dentro y fuera del sector salud en las áreas de sus competencias.
14. Participar en el sistema de referencia y contrarreferencia de muestras biológicas, ambientales e insumos de acuerdo con los lineamientos nacionales.
15. Realizar análisis periódicos de la demanda y oferta de exámenes de laboratorio de interés en salud pública.
(Artículo 16 del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.15. RESPONSABILIDADES DE LAS DIRECCIONES LOCALES DE SALUD. Las direcciones locales de salud estarán encargadas de identificar y mantener un directorio actualizado de los laboratorios públicos y privados de la jurisdicción municipal, independientemente del sector al que pertenezcan, del nivel de complejidad, especialización, o áreas temáticas desarrolladas, así como los servicios de toma de muestra y redes de microscopistas, con el propósito de contribuir con el nivel departamental en la integración funcional de estos a la Red Nacional de Laboratorios y al cumplimiento de metas propuestas en temas relacionados con la gestión de la misma.
PARÁGRAFO. El municipio deberá dar aplicación al principio de subsidiariedad en los términos las normas vigentes, siempre que la situación de salud pública de cualquiera de las áreas de su jurisdicción lo requiera y justifique.
(Artículo 17 del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.16. COMPETENCIAS DE LOS INTEGRANTES DE LA RED NACIONAL DE LABORATORIOS EN EL NIVEL MUNICIPAL. Los laboratorios públicos y privados de la jurisdicción municipal, independientemente del nivel de complejidad, especialización, o áreas temáticas desarrolladas, así como los servicios de toma de muestra y redes de microscopistas, tendrán las siguientes funciones:
1. Desarrollar la gestión para su integración funcional a la Red Nacional de Laboratorios.
2. Apoyar a la entidad territorial en la realización de pruebas de laboratorio, según su capacidad y área de especialización, en caso de emergencia sanitaria o cuando en el territorio no exista otra entidad estatal que pueda suplir la necesidad inmediata o de fuerza mayor.
3. Adoptar las directrices nacionales y territoriales que permitan su articulación al Sistema de Vigilancia en Salud Pública y su participación en el sistema de información para la Red Nacional de Laboratorios.
4. Informar de manera obligatoria y oportuna a la Dirección Local de Salud, los datos y resultados de pruebas de laboratorio de interés en salud pública a los interesados para la toma de decisiones.
5. Implementar un sistema de gestión de la calidad y participar en los programas de evaluación externa del desempeño.
6. Aplicar las normas de bioseguridad y manejo de residuos, de acuerdo con la normatividad nacional vigente.
7. Cumplir con los estándares de calidad y bioseguridad definidos para la remisión, transporte y conservación de muestras e insumos para la realización de pruebas de laboratorio.
8. Prestar los servicios de recepción y/o toma de muestra, conservación, transporte, procesamiento, análisis e informe de resultados de laboratorio de manera oportuna, eficiente y confiable.
9. Participar en el sistema de referencia y contrarreferencia de muestras biológicas, ambientales e insumos de acuerdo con los lineamientos nacionales y territoriales.
PARÁGRAFO. Los servicios de toma de muestras y los puestos de microscopia deberán adoptar y cumplir con los estándares de calidad de acuerdo con la complejidad del servicio que prestan, bajo la supervisión y monitoreo de laboratorios o entidades de salud de los cuales dependan funcionalmente en el nivel local, de manera que se garantice la calidad y bioseguridad en procedimientos de recolección, conservación y transporte de muestras, procesamiento y análisis, reportes y remisiones.
(Artículo 18 del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.17. ESTÁNDARES DE CALIDAD Y AUTORIZACIÓN DE LABORATORIOS. El Ministerio de Salud y Protección Social reglamentará los estándares de calidad en salud pública y procesos, y el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima) y el Instituto Nacional de Salud (INS) regularán los trámites de autorización de laboratorios que se incorporen a la Red Nacional de Laboratorios como prestadores de servicios de laboratorio de interés en salud pública.
(Artículo 19 del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.18. ACREDITACIÓN DE LABORATORIOS. La acreditación de laboratorios se realizará conforme a la normatividad vigente del sistema nacional de normalización, certificación y metrología, sin perjuicio del cumplimiento de los estándares sectoriales que para el tema defina el Ministerio de Salud y Protección Social.
PARÁGRAFO. Los Laboratorios Nacionales de Referencia y los laboratorios de salud pública departamentales y del distrito capital deberán orientar su gestión para el cumplimiento progresivo de los estándares de calidad requeridos para su acreditación.
(Artículo 20 del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.19. SISTEMA DE INFORMACIÓN DE LA RED NACIONAL DE LABORATORIOS. La gestión de la información generada por los integrantes de la Red Nacional de Laboratorios será de carácter obligatorio y se realizará a través del sistema informático que para los efectos defina el Ministerio de Salud y Protección Social en el marco del Sistema Integral de Información de la Protección Social (Sispro) o el que haga sus veces.
(Artículo 21 del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.20. CARÁCTER CONFIDENCIAL DE LA INFORMACIÓN SOBRE LOS RESULTADOS DE LOS EXÁMENES DE LABORATORIO. La información generada por las instituciones que realizan análisis de laboratorio es de carácter confidencial y será utilizada únicamente para el cumplimiento de los fines correspondientes por las autoridades sanitarias o cuando sea requerida por autoridades del poder judicial.
(Artículo 22 del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.21. FINANCIACIÓN DE LOS EXÁMENES DE LABORATORIO DE INTERÉS EN SALUD PÚBLICA. La financiación de los exámenes de laboratorio de interés en salud pública, acorde con las normas vigentes, se realizará de la siguiente manera:
1. Los exámenes de laboratorio de interés en salud pública para la vigilancia en salud pública, vigilancia y control sanitario, así como los requeridos para control de calidad, que realicen los Laboratorios Nacionales de Referencia, los laboratorios de salud pública departamentales y del distrito capital, serán financiados con recursos del presupuesto general de la Nación asignados a dichas entidades.
2. Los exámenes de laboratorio de interés en salud pública y los requeridos para su control de calidad realizados por los Laboratorios de salud pública departamentales y del distrito capital para la vigilancia en salud pública, vigilancia y control sanitario, serán financiados con los recursos del Sistema General de Participaciones y recursos propios de la entidad territorial.
3. Los exámenes de laboratorio de interés en salud pública para el diagnóstico individual en el proceso de atención en salud, serán financiados con cargo a los recursos del Plan Obligatorio de Salud o con cargo a los recursos para la atención de la población pobre en lo no cubierto con subsidios a la demanda, de conformidad con la normatividad vigente.
4. Los exámenes solicitados por Autoridades de Investigación y Control, se realizarán previa suscripción de convenios con el respectivo laboratorio, en el cual se deberá establecer el régimen de los costos derivados por dicha realización.
(Artículo 23 del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.22. VENTA DE SERVICIOS. Los laboratorios de salud pública departamentales y del distrito capital, de conformidad con características especiales de ubicación, acceso, capacidad de respuesta, desarrollo tecnológico y capacidad de gestión, podrán ofrecer servicios a otras entidades territoriales, siempre y cuando esté garantizada la satisfacción de la demanda de su propio territorio y no existan incompatibilidades con sus funciones, o cuando se requiera atender prioridades nacionales de vigilancia en salud pública, vigilancia y control sanitario en zonas especiales.
(Artículo 24 del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.23. AUTORIDADES SANITARIAS DE LA RED NACIONAL DE LABORATORIOS. Por autoridades sanitarias de la Red Nacional de Laboratorios, se entienden el Ministerio de Salud y Protección Social, las Direcciones Territoriales de Salud, el Instituto Nacional de Salud (INS), el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima), y todas aquellas entidades que de acuerdo con la ley, ejercen funciones de inspección, vigilancia y control sanitario, las cuales deben adoptar medidas de prevención y seguimiento que garanticen la protección de la salud pública y el cumplimiento de lo dispuesto en el presente Capítulo.
(Artículo 25 del Decreto 2323 de 2006)
ARTÍCULO 2.8.8.2.24. VIGILANCIA Y CONTROL. La autoridad competente aplicará las medidas de seguridad, sanciones y el procedimiento establecido en la ley a los integrantes de la Red Nacional de Laboratorios que incumplan con lo dispuesto en el presente Capítulo, sin perjuicio de las demás acciones a que hubiere lugar.
(Artículo 26 del Decreto 2323 de 2006)
LABORATORIOS DE GENÉTICA.
ARTÍCULO 2.8.8.3.1. DEFINICIONES. Para efectos de aplicación e interpretación del presente Capítulo se adoptan las siguientes definiciones:
Certificación. Procedimiento mediante el cual los organismos certificadores debidamente acreditados expiden la constancia por escrito o por medio de un sello de conformidad, que los servicios que se prestan en los laboratorios de genética públicos o privados donde se realizan las pruebas de paternidad o maternidad con marcadores genéticos de ADN, cumplen con los requisitos establecidos en la norma técnica u otro documento normativo respectivo.
Laboratorios certificados. Son aquellos laboratorios de genética públicos o privados que practican pruebas de paternidad o maternidad con marcadores genéticos de ADN, certificados por los organismos competentes debidamente acreditados.
Acreditación. Es el proceso voluntario mediante el cual los laboratorios de genética públicos o privados que practican pruebas de paternidad o maternidad con marcadores genéticos de ADN, demuestran el cumplimiento de estándares internacionales definidos y aprobados por la Comisión de Acreditación y Vigilancia.
(Artículo 1o del Decreto 2112 de 2003)
ARTÍCULO 2.8.8.3.2. ORGANISMOS NACIONALES RESPONSABLES DE LA CERTIFICACIÓN. Los laboratorios de genética públicos o privados que se autoricen legalmente para la práctica de pruebas de paternidad o maternidad con marcadores genéticos de ADN solo podrán ser certificados por los organismos certificadores debidamente acreditados por la autoridad competente de conformidad con el Capítulo 7 del Título 1 de la Parte 2 del Libro 2 del Decreto 1074 de 2015, Decreto Único Reglamentario del Sector Comercio, Industria y Turismo, o las normas que lo modifiquen, sustituyan o adicionen.
(Artículo 2o del Decreto 2112 de 2003)
ARTÍCULO 2.8.8.3.3. ORGANISMO NACIONAL RESPONSABLE DE LA ACREDITACIÓN. Los laboratorios de genética señalados en la presente norma, deberán ser acreditados por la entidad competente de conformidad con Capítulo 7 del Título 1 de la Parte 2 del Libro 2 del Decreto 1074 de 2015, Decreto Único Reglamentario del Sector Comercio, Industria y Turismo, o las normas que lo modifiquen, sustituyan o adicionen.
(Artículo 3o del Decreto 2112 de 2003)
ARTÍCULO 2.8.8.3.4. COMPETENCIAS POR PARTE DE LAS ENTIDADES DEPARTAMENTALES O DISTRITALES DE SALUD. Las entidades departamentales o distritales de salud, deberán dar cumplimiento estricto a las competencias establecidas en el Sistema Obligatorio de Garantía de Calidad de la Atención de Salud del Sistema General de Seguridad Social en Salud, igualmente deberán tener en cuenta las reglamentaciones, condiciones, recomendaciones e informes de la Comisión de Acreditación y Vigilancia, de acuerdo con las funciones asignadas mediante Decreto 1562 de 2002, o las normas que lo modifiquen, sustituyan o adicionen.
PARÁGRAFO. El plan de visitas elaborado por las entidades departamentales o distritales de salud, priorizará a los laboratorios de genética que practiquen pruebas de paternidad o maternidad, dentro de los quince (15) días calendario siguientes a su inscripción en el registro especial de prestadores de servicios de salud y tendrán quince (15) días calendario adicionales para expedir el certificado de cumplimiento frente a las normas de laboratorio clínico.
(Artículo 4o del Decreto 2112 de 2003)
ARTÍCULO 2.8.8.3.5. LABORATORIOS AUTORIZADOS PARA LA PRÁCTICA DE PRUEBAS. Las pruebas de paternidad o maternidad con marcadores genéticos de ADN de que trata el presente Capítulo, que son realizadas por el Estado solo podrán hacerse directamente o a través de laboratorios públicos o privados legalmente autorizados que cumplan con los requisitos de laboratorio clínico, se encuentren certificados y acreditados por los organismos competentes.
(Artículo 5o del Decreto 2112 de 2003)
AUTOPSIAS CLÍNICAS, MÉDICO-LEGALES Y VISCEROTOMÍAS.
ARTÍCULO 2.8.9.1. DEFINICIÓN DE AUTOPSIA. Denomínase AUTOPSIA o NECROPSIA al procedimiento mediante el cual a través de observación, intervención y análisis de un cadáver, en forma tanto externa como interna y teniendo en cuenta, cuando sea del caso, el examen de las evidencias o pruebas físicas relacionadas con el mismo, así como las circunstancias conocidas como anteriores o posteriores a la muerte, se obtiene información para fines científicos o jurídicos.
(Artículo 1o del Decreto 786 de 1990)
ARTÍCULO 2.8.9.2. DEFINICIÓN DE VISCEROTOMÍA. Entiéndese por VISCEROTOMÍA la recolección de órganos o toma de muestras de cualquiera de los componentes anatómicos contenidos en las cavidades del cuerpo humano, bien sea para fines médico-legales, clínicos, de salud pública, de investigación o docencia.
(Artículo 2o del Decreto 786 de 1990)
QWEARTÍCULO 2.8.9.3. CLASIFICACIÓN DE LAS AUTOPSIAS. De manera general las autopsias se clasifican en MÉDICO-LEGALES y CLÍNICAS. Son médico-legales cuando se realizan con fines de investigación judicial y son clínicas en los demás casos.
(Artículo 3o del Decreto 786 de 1990)
ARTÍCULO 2.8.9.4. TIPOS DE AUTOPSIAS MÉDICO-LEGALES. Las autopsias médico-legales y clínicas, de acuerdo con el fin que persigan, podrán ser, conjunta o separadamente:
a) Sanitarias: si atienden al interés de la salud pública;
b) Docentes: cuando su objetivo sea ilustrar procesos de enseñanza y aprendizaje;
c) Investigativas: cuando persigan fines de investigación científica, pura o aplicada.
(Artículo 4o del Decreto 786 de 1990)
ARTÍCULO 2.8.9.5. OBJETIVOS DE LAS AUTOPSIAS MÉDICO-LEGALES. Son objetivos de las autopsias médico-legales los siguientes:
a) Establecer las causas de la muerte, la existencia de patologías asociadas y de otras particularidades del individuo y de su medio ambiente;
b) Aportar la información necesaria para diligenciar el certificado de defunción;
c) Verificar o establecer el diagnóstico sobre el tiempo de ocurrencia de la muerte (cronotanatodiagnóstico);
d) Contribuir a la identificación del cadáver;
e) Ayudar a establecer las circunstancias en que ocurrió la muerte y la manera como se produjo (homicidio, suicidio, accidente, natural o indeterminada), así como el mecanismo o agente vulnerante;
f) Establecer el tiempo probable de expectativa de vida, teniendo en cuenta las tablas de estadísticas vitales del Departamento Administrativo Nacional de Estadísticas (DANE), y la historia natural de las patologías asociadas;
g) Cuando sea del caso, establecer el tiempo probable de sobrevivencia y los hechos o actitudes de posible ocurrencia en dicho lapso, teniendo en cuenta la naturaleza de las lesiones causantes de la muerte;
h) Aportar información para efectos del dictamen pericial;
i) Practicar viscerotomías para recolectar órganos u obtener muestras de componentes anatómicos o líquidos orgánicos para fines de docencia o investigación.
PARÁGRAFO. En ningún caso y por ningún motivo la práctica de una viscerotomía puede ser realizada como sustitución de una autopsia médico-legal.
(Artículo 5o del Decreto 786 de 1990)
ARTÍCULO 2.8.9.6. CASOS EN LOS QUE DEBEN REALIZARSE AUTOPSIAS MÉDICO-LEGALES. Las autopsias médico-legales procederán obligatoriamente en los siguientes casos:
a) Homicidio o sospecha de homicidio;
b) Suicidio o sospecha de suicidio;
c) Cuando se requiera distinguir entre homicidio y suicidio;
d) Muerte accidental o sospecha de la misma;
e) otras muertes en las cuales no exista claridad sobre su causa, o la autopsia sea necesaria para coadyuvar a la identificación de un cadáver cuando medie solicitud de autoridad competente.
(Artículo 6o del Decreto 786 de 1990)
ARTÍCULO 2.8.9.7. AUTOPSIAS QUE SE ENCUENTRAN DENTRO DE LOS CASOS OBLIGATORIOS. Dentro de las autopsias que proceden obligatoriamente, distínganse de manera especial las siguientes:
a) Las practicadas en casos de muertes ocurridas en personas bajo custodia realizada u ordenada por autoridad oficial, como aquellas privadas de la libertad o que se encuentren bajo el cuidado y vigilancia de entidades que tengan como objetivo la guarda y protección de personas;
b) Las practicadas en casos de muertes en las cuales se sospeche que han sido causadas por enfermedad profesional o accidente de trabajo;
c) Las realizadas cuando se sospeche que la muerte ha sido causada por la utilización de agentes químicos o biológicos, drogas, medicamentos, productos de uso doméstico y similares;
d) Las que se llevan a cabo en cadáveres de menores de edad cuando se sospeche que la muerte ha sido causada por abandono o maltrato;
e) Las que se practican cuando se sospeche que la muerte pudo haber sido causada por un acto médico;
f) Las que se realizan en casos de muerte de gestantes o del producto de la concepción cuando haya sospecha de aborto no espontáneo.
(Artículo 7o del Decreto 786 de 1990)
ARTÍCULO 2.8.9.8. REQUISITOS PREVIOS PARA LA PRÁCTICA DE AUTOPSIAS MÉDICO-LEGALES. Son requisitos previos para la práctica de autopsias médico-legales, los siguientes:
a) Diligencia de levantamiento del cadáver, confección del acta correspondiente a la misma y envío de esta al perito, conjuntamente con la historia clínica en aquellos casos en que la persona fallecida hubiese recibido atención médica por razón de los hechos causantes de la muerte. Para los fines anteriores es obligatorio utilizar el Formato Nacional de Acta de Levantamiento del Cadáver;
b) Solicitud escrita de autoridad competente, utilizando para los efectos el Formato Nacional de Acta de Levantamiento del Cadáver;
c) Ubicación del cadáver, por parte de una autoridad u otras personas, en el sitio que el perito considere adecuado para su aislamiento y protección.
PARÁGRAFO 1o. Cuando la muerte ocurra en un establecimiento médico-asistencial, el médico que la diagnostique entregará de manera inmediata la historia clínica correspondiente al director de la entidad o a quien haga sus veces, dado que por constituir un elemento de prueba en el ámbito jurisdiccional debe ser preservada y custodiada como tal.
PARÁGRAFO 2o. La solicitud que haga la autoridad competente a que se refiere el literal b) de este artículo, será procedente en ejercicio de la autonomía del funcionario por razón de sus funciones o a petición de un tercero en los casos previstos en el presente Título.
(Artículo 8o del Decreto 786 de 1990)
ARTÍCULO 2.8.9.9. PROFESIONALES COMPETENTES PARA REALIZAR LA PRÁCTICA DE AUTOPSIAS MÉDICO-LEGALES. Son competentes para la práctica de autopsias médico-legales los siguientes profesionales:
a) Médicos dependientes de Medicina Legal, debidamente autorizados;
b) Médicos en servicio social obligatorio;
c) Médicos Oficiales;
d) Otros médicos, designados para realizarlas por parte de una autoridad competente y previa su posesión para tales fines.
PARÁGRAFO. Los profesionales indicados en este artículo, deberán ser médicos legalmente titulados en Colombia o con título reconocido oficialmente de acuerdo con las disposiciones legales vigentes sobre la materia.
(Artículo 9o del Decreto 786 de 1990)
ARTÍCULO 2.8.9.10. CADENA DE CUSTODIA DE LAS EVIDENCIAS O PRUEBAS FÍSICAS. Para el cumplimiento de los objetivos de las autopsias médico-legales previstas en este Título, las evidencias o pruebas físicas relacionadas con el cadáver, disponibles en el lugar de los hechos, así como la información pertinente a las circunstancias conocidas anteriores y posteriores a la muerte, una vez recolectadas quedarán bajo la responsabilidad de los funcionarios o personas que formen parte de una cadena de custodia que se inicia con la autoridad que deba practicar la diligencia de levantamiento del cadáver y finaliza con el juez de la causa y demás autoridades del orden jurisdiccional que conozcan de la misma y requieran de los elementos probatorios para el ejercicio de sus funciones.
(Artículo 10 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.11. DEBERES DE LOS FUNCIONARIOS O PERSONAS QUE INTERVENGAN EN LA CADENA DE CUSTODIA. Los funcionarios o personas que intervengan en la cadena de custodia a que se refiere el artículo anterior, para los fines relacionados con la determinación de responsabilidades, deberán dejar constancia escrita sobre:
a) La descripción completa y discriminada de los materiales y elementos relacionados con el caso, incluido el cadáver;
b) La identificación del funcionario o persona que asume la responsabilidad de la custodia de dicho material, señalando la calidad en la cual actúa, e indicando el lapso, circunstancias y características de la forma en que sea manejado.
(Artículo 11 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.12. RESPONSABILIDAD DEL TRANSPORTE DEL CADÁVER. La responsabilidad del transporte del cadáver, así como de la custodia de las muestras tomadas del mismo y de las demás evidencias, estará radicada en cabeza de las autoridades correspondientes.
(Artículo 12 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.13. IDENTIFICACIÓN DEL SITIO DONDE FUERON REMOVIDAS O ENCONTRADAS LAS EVIDENCIAS. Para preservar la autenticidad de las evidencias, se indicará con exactitud el sitio desde el cual fueron removidas o el lugar en donde fueron encontradas y serán marcadas, guardadas y protegidas adecuadamente por quien tenga la responsabilidad de su custodia en el momento en que se realicen estas acciones.
(Artículo 13 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.14. DISPOSICIONES SOBRE PROTECCIÓN Y TRANSPORTE DE CADÁVERES. La Dirección General del Instituto de Medicina Legal señalará la manera como deban protegerse y transportarse los cadáveres que requieran autopsia médico-legal, así como las formas de recolectar, marcar, guardar y proteger las evidencias a que se refiere el artículo anterior.
(Artículo 14 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.15. OBJETIVOS DE LAS AUTOPSIAS CLÍNICAS. Son objetivos de las autopsias clínicas los siguientes:
a) Establecer las causas de la muerte, así como la existencia de patologías asociadas y otras particularidades del individuo y de su medio ambiente;
b) Aportar la información necesaria para diligenciar el certificado de defunción;
c) Confirmar o descartar la existencia de una entidad patológica específica;
d) Determinar la evolución de las patologías encontradas y las modificaciones debidas al tratamiento en orden a establecer la causa directa de la muerte y sus antecedentes;
e) Efectuar la correlación entre los hallazgos de la autopsia y el contenido de la historia clínica correspondiente, cuando sea del caso;
f) Practicar viscerotomías para recolectar órganos u obtener muestras de componentes anatómicos o líquidos orgánicos para fines de docencia o investigación.
(Artículo 15 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.16. REQUISITOS PREVIOS PARA LA PRÁCTICA DE AUTOPSIAS CLÍNICAS. Son requisitos previos para la práctica de autopsias clínicas, los siguientes:
a) Solicitud del médico tratante, previa autorización escrita de los deudos o responsables de la persona fallecida;
b) Disponibilidad de la historia clínica, cuando sea del caso;
c) Ubicación del cadáver en el sitio que el establecimiento médico-asistencial correspondiente haya destinado para la práctica de autopsias.
PARÁGRAFO. En casos de emergencia sanitaria o en aquellos en los cuales la investigación científica con fines de salud pública así lo demande y en los casos en que la exija el médico que deba expedir el certificado de defunción, podrá practicarse la autopsia aun cuando no exista consentimiento de los deudos.
(Artículo 16 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.17. MÉDICOS QUE PUEDEN PRACTICAR AUTOPSIAS CLÍNICAS. Las autopsias clínicas podrán ser practicadas por:
a) Médicos designados para tales fines por la respectiva institución médico-asistencial, de preferencia patólogos o quienes adelanten estudios de post-grado en patología;
b) El médico que deba expedir el certificado de defunción cuando la autopsia constituya una condición previa exigida por el mismo.
PARÁGRAFO. Los profesionales a que se refiere el presente artículo deberán ser médicos con título legalmente obtenido en Colombia o reconocido de acuerdo con las disposiciones legales vigentes sobre la materia.
(Artículo 17 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.18. VISCEROTOMÍAS MÉDICO-LEGALES. Las viscerotomías son médico-legales cuando su práctica hace parte del desarrollo de una autopsia medico-legal y clínicas, en los demás casos.
(Artículo 18 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.19. ENTIDADES QUE PUEDEN PRACTICAR VISCEROTOMÍAS. Las entidades diferentes de las que cumplen objetivos médico-legales, únicamente podrán practicar viscerotomías para fines docentes o de investigación, previa autorización de los deudos de la persona fallecida, requisito este que no será necesario en los casos en que deban realizarse por razones de emergencia sanitaria o de investigación científica con fines de salud pública.
(Artículo 19 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.20. CONSTANCIA ESCRITA CUANDO SE PRACTIQUE UNA VISCEROTOMÍA. Cuando quiera que se practique una viscerotomía deberá dejarse constancia escrita del fin perseguido con la misma y de los componentes anatómicos retirados y su destino.
(Artículo 20 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.21. VISCEROTOMÍAS NECESARIAS PARA EL CONTROL DE LA FIEBRE AMARILLA. Las viscerotomías necesarias para la vigilancia y control epidemiológico de la fiebre amarilla, continuarán realizándose con sujeción a la normativa vigente
(Artículo 21 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.22. INICIO DE LA AUTOPSIA MÉDICO LEGAL. La autopsia médico legal se inicia cuando el médico autorizado para practicarla efectúa con tal propósito la observación del cadáver.
(Artículo 24 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.23. REQUISITOS MÍNIMOS PARA LA PRÁCTICA DE AUTOPSIAS. Son requisitos mínimos de apoyo para la práctica de autopsias los siguientes:
a) Privacidad, es decir condiciones adecuadas de aislamiento y protección;
b) Iluminación suficiente.
c) Agua corriente.
d) Ventilación;
e) Mesa especial para autopsias;
f) Disponibilidad de energía eléctrica.
En los casos de autopsias médico-legales las autoridades judiciales y de policía tomarán las medidas que sean necesarias para que se cumplan estos requisitos.
PARÁGRAFO. En circunstancias excepcionales, las autopsias podrán ser practicadas utilizando para colocar el cadáver una mesa u otro soporte adecuado. Igualmente podrán realizarse sin el requisito de energía eléctrica y aunque el agua no sea corriente.
(Artículo 27 y 28 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.24. LUGARES PARA LA PRÁCTICA DE AUTOPSIAS. Distínganse los siguientes lugares para la práctica de autopsias:
a) Las salas de autopsias de Medicina Legal, cuando se trate de autopsias médico-legales, o en su defecto, las previstas en los siguientes literales de este artículo;
b) Las salas de autopsias de los hospitales cuando se trate de cadáveres distintos de aquellos que están en descomposición o hayan sido exhumados;
c) Las salas de autopsias de los cementerios públicos o privados así como otros lugares adecuados, cuando se trate de municipios que no cuenten con hospital.
PARÁGRAFO 1o. A juicio del perito y en coordinación con las autoridades, las autopsias médico-legales se podrán realizar en lugares distintos de los indicados en este artículo.
PARÁGRAFO 2o. En los casos de autopsias de cadáveres en descomposición o exhumados, estas podrán ser realizadas en cualquiera de los lugares indicados en este artículo, distintos de los hospitales.
(Artículo 29 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.25. OBLIGACIÓN DE ADECUAR SALAS DE AUTOPSIAS. Los hospitales, clínicas y cementerios públicos o privados tienen la obligación de construir o adecuar sus respectivas salas de autopsias.
(Artículo 30 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.26. TIEMPO PARA LA PRÁCTICA DE AUTOPSIAS. Con el fin de que la información obtenida mediante la práctica de las autopsias y viscerotomías a que se refiere este Título sea adecuada para los objetivos que con las mismas se persiguen, deberán practicarse dentro del menor tiempo posible a partir del momento de la muerte.
(Artículo 31 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.27. NOTIFICACIÓN DE ENFERMEDADES EPIDEMIOLÓGICAMENTE IMPORTANTES. Tanto para autopsias como para viscerotomías, sean médico-legales o clínicas, los resultados positivos para enfermedades epidemiológicamente importantes deberán notificarse a las autoridades sanitarias de conformidad con la legislación vigente sobre la materia.
(Artículo 32 del Decreto 786 de 1990)
ARTÍCULO 2.8.9.28. MANIFESTACIÓN DE VOLUNTAD. Para los efectos de este Título, cuando quiera que deba hacerse una manifestación de voluntad como deudo de una persona fallecida, se tendrá en cuenta el siguiente orden:
a) El cónyuge no divorciado o separado de cuerpos;
b) Los hijos legítimos o naturales, mayores de edad;
c) Los padres legítimos o naturales;
d) Los hermanos legítimos o naturales, mayores de edad;
e) Los abuelos y nietos;
f) Los parientes consanguíneos en la línea colateral hasta el tercer grado;
g) Los parientes afines hasta el segundo grado.
Los padres adoptantes y los hijos adoptivos ocuparán dentro del orden señalado en este artículo, el lugar que corresponde a los padres e hijos por naturaleza.
Cuando quiera que a personas ubicadas dentro del mismo numeral de este artículo, corresponda expresar su consentimiento, en ausencia de otras con mayor derecho dentro del orden allí señalado, y manifiesten voluntad encontrada, prevalecerá la de la mayoría. En caso de empate, se entenderá negado el consentimiento.
Para ejercer el derecho de oponerse a que se refiere el artículo 2.8.8.23 de este Título serán tomados en cuenta los deudos que se presenten y acrediten su condición de tales con anterioridad al comienzo de la autopsia.
(Artículo 33 del Decreto 786 de 1990)
GESTIÓN INTEGRAL DE LOS RESIDUOS GENERADOS EN LA ATENCIÓN DE SALUD Y OTRAS ACTIVIDADES.
ARTÍCULO 2.8.10.1. OBJETO. El presente Título tiene por objeto reglamentar ambiental y sanitariamente la gestión integral de los residuos generados en la atención en salud y otras actividades.
(Artículo 1o del Decreto 351 de 2014)
ARTÍCULO 2.8.10.2. ÁMBITO DE APLICACIÓN. Las disposiciones establecidas mediante el presente Título aplican a las personas naturales o jurídicas, públicas o privadas que generen, identifiquen, separen, empaquen, recolecten, transporten, almacenen, aprovechen, traten o dispongan finalmente los residuos generados en desarrollo de las actividades relacionadas con:
1. Los servicios de atención en salud, como actividades de la práctica médica, práctica odontológica, apoyo diagnóstico, apoyo terapéutico y otras actividades relacionadas con la salud humana, incluidas las farmacias y farmacias-droguerías.
2. Bancos de sangre, tejidos y semen.
3. Centros de docencia e investigación con organismos vivos o con cadáveres.
4. Bioterios y laboratorios de biotecnología.
5. Los servicios de tanatopraxia, morgues, necropsias, y exhumaciones.
6. El servicio de lavado de ropa hospitalaria o de esterilización de material quirúrgico.
7. Plantas de beneficio animal (mataderos).
8. Los servicios veterinarias entre los que se incluyen: consultorios, clínicas, laboratorios, centros de zoonosis y zoológicos, tiendas de mascotas, droguerías veterinarias y peluquerías veterinarias.
9. Establecimientos destinados al trabajo sexual y otras actividades ligadas.
10. Servicios de estética y cosmetología ornamental tales como: barberías, peluquerías, escuelas de formación en cosmetología, estilistas y manicuristas, salas de belleza y afines.
11. Centros en los que se presten servicios de piercing, pigmentación o tatuajes.
(Artículo 2o del Decreto 351 de 2014)
ARTÍCULO 2.8.10.3. PRINCIPIOS. El manejo de los residuos regulados por este Título se rige, entre otros, por los principios de bioseguridad, gestión integral, precaución, prevención y comunicación del riesgo.
(Artículo 3o del Decreto 351 de 2014)
ARTÍCULO 2.8.10.4. DEFINICIONES. Para efectos del presente Título se adoptan las siguientes definiciones:
a) Agente patógeno. Es todo agente biológico capaz de producir infección o enfermedad infecciosa en un huésped;
b) Atención en Salud. Se define como el conjunto de servicios que se prestan al usuario en el marco de los procesos propios del aseguramiento, así como de las actividades, procedimientos e intervenciones asistenciales en las fases de promoción y prevención, diagnóstico, tratamiento y rehabilitación que se prestan a toda la población;
c) Atención Extramural. Es la atención en salud en espacios no destinados a salud o espacios de salud de áreas de difícil acceso que cuenta con la intervención de profesionales, técnicos y/o auxiliares del área de la salud y la participación de su familia, hacen parte de esta atención las brigadas, jornadas, unidades móviles en cualquiera de sus modalidades y la atención domiciliaria;
d) Bioseguridad. Es el conjunto de medidas preventivas que tienen por objeto minimizar el factor de riesgo que pueda llegar a afectar la salud humana y el ambiente;
e) Decomiso no aprovechable en plantas de beneficio animal. Es la aprehensión material del animal o las partes de animales consideradas peligrosas no aptas ni para el consumo humano ni para el aprovechamiento industrial;
f) Establecimientos destinados al trabajo sexual y otras actividades ligadas. Establecimientos donde se promuevan, ofrezcan y demanden actividades sexuales como parte de un intercambio comercial, así como lugares y establecimientos donde los individuos buscan encuentros sexuales sin la intermediación de un pago;
g) Fluidos corporales de alto riesgo. Se aplican siempre a la sangre y a todos los fluidos que contengan sangre visible. Se incluyen además el semen, las secreciones vaginales, el líquido cefalorraquídeo y la leche materna. Se consideran de alto riesgo por constituir fuente de infección cuando tienen contacto con piel no intacta, mucosas o exposición percutánea con elementos cortopunzantes contaminados con ellos;
h) Fluidos corporales de bajo riesgo. Se aplican a las deposiciones, secreciones nasales, transpiración, lágrimas, orina o vómito, a no ser que contengan sangre visible, caso en el cual serán considerados de alto riesgo;
i) Generador. Es toda persona natural o jurídica, pública o privada que produce o genera residuos en el desarrollo de las actividades contempladas en el artículo 2.8.10.2 de este decreto;
j) Gestión Integral. Conjunto articulado e interrelacionado de acciones de política normativas, operativas, financieras, de planeación, administrativas, sociales, educativas, de evaluación, seguimiento y monitoreo desde la prevención de la generación hasta el aprovechamiento, tratamiento y/o disposición final de los residuos, a fin de lograr beneficios sanitarios y ambientales y la optimización económica de su manejo respondiendo a las necesidades y circunstancias de cada región;
k) Gestión externa. Es la acción desarrollada por el gestor de residuos peligrosos que implica la cobertura y planeación de todas las actividades relacionadas con la recolección, almacenamiento, transporte, tratamiento, aprovechamiento y/o disposición final de residuos fuera de las instalaciones del generador;
l) Gestión interna. Es la acción desarrollada por el generador, que implica la cobertura, planeación e implementación de todas las actividades relacionadas con la minimización, generación, segregación, movimiento interno, almacenamiento interno y/o tratamiento de residuos dentro de sus instalaciones;
m) Gestor o receptor de residuos peligrosos. Persona natural o jurídica que presta los servicios de recolección, almacenamiento, transporte, tratamiento, aprovechamiento y/o disposición final de residuos peligrosos, dentro del marco de la gestión integral y cumpliendo con los requerimientos de la normatividad vigente;
n) Manual para la gestión integral de residuos generados en la atención en salud y otras actividades. Es el documento mediante el cual se establecen los procedimientos, procesos, actividades y/o estándares que deben adoptarse y realizarse en la gestión integral de todos los residuos generados por el desarrollo de las actividades de que trata el presente Título;
o) Modo de transporte. Subsistema de transporte que incluye: un medio físico, vías, instalaciones para terminales, vehículos (aeronave, embarcación, tren, vehículo automotor) y operaciones para el traslado de residuos;
p) Plan de gestión integral de residuos. Es el instrumento de gestión diseñado e implementado por los generadores que contiene de una manera organizada y coherente las actividades necesarias que garanticen la gestión integral de los residuos generados en la atención en salud y otras actividades;
q) Recolección. Es la acción consistente en retirar los residuos del lugar de almacenamiento ubicado en las instalaciones del generador para su transporte;
r) Residuo peligroso. Es aquel residuo o desecho que por sus características corrosivas, reactivas, explosivas, tóxicas, inflamables, infecciosas o radiactivas, puede causar riesgos o efectos no deseados, directos e indirectos, a la salud humana y el ambiente. Así mismo, se consideran residuos peligrosos los empaques, envases y embalajes que estuvieron en contacto con ellos;
s) Tratamiento de residuos peligrosos. Es el conjunto de operaciones, procesos o técnicas mediante el cual se modifican las características de los residuos o desechos peligrosos, teniendo en cuenta el riesgo y grado de peligrosidad de los mismos, para incrementar sus posibilidades de aprovechamiento y/o valorización o para minimizar los riesgos para la salud humana y el ambiente.
(Artículo 4o del Decreto 351 de 2014)
ARTÍCULO 2.8.10.5. CLASIFICACIÓN. Los residuos generados en la atención en salud y otras actividades de que trata el presente Título se clasifican en:
1. Residuos no peligrosos. Son aquellos producidos por el generador en desarrollo de su actividad, que no presentan ninguna de las características de peligrosidad establecidas en la normativa vigente.
Los residuos o desechos sólidos se clasifican de acuerdo con lo establecido en el Título 2 del Decreto Único 1077 de 2015, reglamentario del sector Vivienda, Ciudad y Territorio, o la norma que lo modifique o sustituya.
2. Residuos o desechos peligrosos con riesgo biológico o infeccioso. Un residuo o desecho con riesgo biológico o infeccioso se considera peligroso, cuando contiene agentes patógenos como microorganismos y otros agentes con suficiente virulencia y concentración como para causar enfermedades en los seres humanos o en los animales.
Los residuos o desechos peligrosos con riesgo biológico o infeccioso se subclasifican en:
2.1. Biosanitarios. Son todos aquellos elementos o instrumentos utilizados y descartados durante la ejecución de las actividades señaladas en el artículo 2o de este Título que tienen contacto con fluidos corporales de alto riesgo, tales como: gasas, apósitos, aplicadores, algodones, drenes, vendajes, mechas, guantes, bolsas para transfusiones sanguíneas, catéteres, sondas, sistemas cerrados y abiertos de drenajes, medios de cultivo o cualquier otro elemento desechable que la tecnología médica introduzca.
2.2. Anatomopatológicos. Son aquellos residuos como partes del cuerpo, muestras de órganos, tejidos o líquidos humanos, generados con ocasión de la realización de necropsias, procedimientos médicos, remoción quirúrgica, análisis de patología, toma de biopsias o como resultado de la obtención de muestras biológicas para análisis químico, microbiológico, citológico o histológico.
2.3. Cortopunzantes. Son aquellos que por sus características punzantes o cortantes pueden ocasionar un accidente, entre estos se encuentran: limas, lancetas, cuchillas, agujas, restos de ampolletas, pipetas, hojas de bisturí, vidrio o material de laboratorio como tubos capilares, de ensayo, tubos para toma de muestra, láminas portaobjetos y laminillas cubreobjetos, aplicadores, citocepillos, cristalería entera o rota, entre otros.
2.4. De animales. Son aquellos residuos provenientes de animales de experimentación, inoculados con microorganismos patógenos o de animales portadores de enfermedades infectocontagiosas. Se incluyen en esta categoría los decomisos no aprovechables generados en las plantas de beneficio.
3. Residuos o desechos radiactivos. Se entiende por residuo o desecho radiactivo aquellos que contienen radionucleidos en concentraciones o con actividades mayores que los niveles de dispensa establecidos por la autoridad reguladora o que están contaminados con ellos.
4. Otros residuos o desechos peligrosos. Los demás residuos de carácter peligroso que presenten características de corrosividad, explosividad, reactividad, toxicidad e inflamabilidad generados en la atención en salud y en otras actividades, de acuerdo con lo establecido en la normatividad vigente.
PARÁGRAFO. Todo residuo generado en la atención en salud y otras actividades, que haya estado en contacto o mezclado con residuos o desechos con riesgo biológico o infeccioso que genere dudas en su clasificación, incluyendo restos de alimentos parcialmente consumidos o sin consumir, material desechable, entre otros, que han tenido contacto con pacientes considerados potencialmente infectantes o generados en áreas de aislamiento deberán ser gestionados como residuos peligrosos.
(Artículo 5o del Decreto 351 de 2014)
ARTÍCULO 2.8.10.6. OBLIGACIONES DEL GENERADOR. Además de las disposiciones contempladas en las normas vigentes, en el marco de la gestión integral de los residuos generados en la atención en salud y otras actividades, el generador tiene las siguientes obligaciones:
1. Formular, implementar, actualizar y tener a disposición de las autoridades ambientales, direcciones departamentales, distritales y municipales de salud e Invima en el marco de sus competencias, el plan de gestión integral para los residuos generados en la atención en salud y otras actividades reguladas en el presente Título, conforme a lo establecido en el Manual para la Gestión Integral de Residuos Generados en la Atención en Salud y otras Actividades.
2. Capacitar al personal encargado de la gestión integral de los residuos generados, con el fin de prevenir o reducir el riesgo que estos residuos representan para la salud y el ambiente, así como brindar los elementos de protección personal necesarios para la manipulación de estos.
3. Dar cumplimiento a la normatividad de seguridad y salud del trabajador a que haya lugar.
4. Contar con un plan de contingencia actualizado para atender cualquier accidente o eventualidad que se presente y contar con personal capacitado y entrenado para su implementación.
5. Tomar y aplicar todas las medidas de carácter preventivo o de control previas al cese, cierre, clausura o desmantelamiento de su actividad con el fin de evitar cualquier episodio de contaminación que pueda representar un riesgo a la salud y al ambiente, relacionado con sus residuos peligrosos.
6. Los generadores que realicen atención en salud extramural, serán responsables por la gestión de los residuos peligrosos generados en dicha actividad y por lo tanto su gestión debe ser contemplada en el Plan de Gestión Integral de Residuos.
7. Dar cumplimiento a lo establecido en los artículos 2.2.1.7.8.1 al 2.2.1.7.8.7.2 del Decreto Único 1079 de 2015, reglamentario del Sector Transporte, o la norma que la modifique o sustituya, cuando remita residuos peligrosos para ser transportados.
8. Suministrar al transportista de los residuos o desechos peligrosos las respectivas hojas de seguridad.
9. Responder por los residuos peligrosos que genere. La responsabilidad se extiende a sus afluentes, emisiones, productos y subproductos, equipos desmantelados y en desuso, elementos de protección personal utilizados en la manipulación de este tipo de residuos y por todos los efectos ocasionados a la salud y al ambiente.
10. Responder en forma integral por los efectos ocasionados a la salud y/o al ambiente, de un contenido químico o biológico no declarado al gestor y a las autoridades ambientales y sanitarias.
11. Entregar al transportador los residuos debidamente embalados, envasados y etiquetados de acuerdo con lo establecido en la normatividad vigente.
12. Conservar los comprobantes de recolección que le entregue el transportador de residuos o desechos peligrosos con riesgo biológico o infeccioso, hasta por un término de cinco (5) años.
13. Conservar las certificaciones de almacenamiento, aprovechamiento, tratamiento y/o disposición final que emitan los respectivos gestores de residuos peligrosos hasta por un término de cinco (5) años.
(Artículo 6o del Decreto 351 de 2014)
ARTÍCULO 2.8.10.7. OBLIGACIONES DEL TRANSPORTADOR DE DESECHOS O RESIDUOS PELIGROSOS. Son obligaciones de las empresas que transporten desechos o residuos peligrosos generados en la atención en salud y otras actividades, además de las contempladas en la normatividad vigente, las siguientes:
1. Dar cumplimiento a lo establecido en los artículos 2.2.1.7.8.1 al 2.2.1.7.8.7.2 del Decreto Único 1079 de 2015, reglamentario del Sector Transporte, o la norma que la modifique o sustituya.
2. Capacitar y entrenar en los procedimientos operativos normalizados y de seguridad al personal que interviene en las operaciones de transporte, cargue y descargue, de conformidad con el programa de capacitación y entrenamiento diseñado, adoptado e implementado por la empresa.
3. Dar cumplimiento a la normatividad de seguridad y salud del trabajador a que haya lugar.
4. Transportar residuos generados en la atención en salud y otras actividades que estén debidamente clasificados, embalados, envasados y etiquetados de acuerdo con lo establecido en la normatividad vigente.
5. Entregar la totalidad de los residuos o desechos peligrosos al gestor autorizado para el almacenamiento, tratamiento, aprovechamiento y/o disposición final que sea definido por el generador.
6. Realizar las actividades de lavado y desinfección de los vehículos en que se hayan transportado residuos o desechos peligrosos en lugares que cuenten con todos los permisos ambientales y sanitarios a que haya lugar.
7. En casos en que la empresa preste el servicio de embalado y etiquetado de residuos o desechos peligrosos a un generador, debe realizar estas actividades de acuerdo con los requisitos establecidos en la normatividad vigente.
8. Asumir el costo del almacenamiento, tratamiento, y/o disposición final de los residuos peligrosos generados en la atención en salud y otras actividades, que se encuentre transportando, si una vez efectuada la verificación de la autoridad competente, no se encuentra en capacidad de demostrar quién es el remitente y/o propietario de los mismos.
9. Entregar al generador un comprobante de recolección de los residuos o desechos peligrosos con riesgo biológico o infeccioso.
10. Contar con un plan de contingencia actualizado para atender cualquier accidente o eventualidad que se presente en el transporte de residuos y personal capacitado y entrenado para su implementación.
11. Cumplir con las disposiciones establecidas en el Manual para la Gestión Integral de Residuos Generados en la Atención en Salud y otras actividades.
PARÁGRAFO. Los vehículos automotores tales como ambulancias, automóviles, entre otros, destinados exclusivamente al servicio de atención en salud, que transporten residuos o desechos peligrosos con riesgo biológico o infeccioso generados en la atención extramural sujeta a las actividades objeto de la presente reglamentación y cuyas cantidades no sobrepasen los cinco (5) kilogramos de residuos peligrosos, deberán cumplir los requisitos técnicos contemplados en el Manual para la Gestión Integral de Residuos Generados en la Atención en Salud y otras actividades y dicho transporte no estará sujeto al cumplimiento de las disposiciones establecidas en los artículos 2.2.1.7.8.1 al 2.2.1.7.8.7.2 del Decreto Único 1079 de 2015, reglamentario del Sector Transporte, o la norma que lo sustituya o modifique.
(Artículo 7o del Decreto 351 de 2014)
ARTÍCULO 2.8.10.8. OBLIGACIONES DEL GESTOR O RECEPTOR DE DESECHOS O RESIDUOS PELIGROSOS. Son obligaciones de las personas naturales o jurídicas que prestan los servicios de almacenamiento, aprovechamiento, tratamiento o disposición final de residuos o desechos peligrosos dentro del marco de la gestión integral, además de las contempladas en la normatividad vigente, las siguientes:
1. Obtener las licencias, permisos y demás autorizaciones de carácter ambiental a que haya lugar.
2. Dar cumplimiento a la normatividad de seguridad y salud del trabajador a que haya lugar.
3. Expedir al generador una certificación indicando que ha concluido la actividad de manejo de residuos o desechos peligrosos para la cual ha sido contratado.
4. Contar con personal que tenga la formación y capacitación para el manejo de los residuos o desechos peligrosos.
5. Contar con un plan de contingencia actualizado para atender cualquier accidente o eventualidad que se presente y personal capacitado para su implementación.
6. Tomar todas las medidas de carácter preventivo o de control previas al cese, cierre, clausura o desmantelamiento de su actividad con el fin de evitar cualquier episodio de contaminación que pueda representar un riesgo a la salud y al ambiente.
7. Indicar en la publicidad de sus servicios o en las cartas de presentación de la empresa, el tipo de actividad y de residuos peligrosos que está autorizado a manejar.
8. Cumplir con las disposiciones establecidas en el Manual para la Gestión Integral de Residuos Generados en la Atención en Salud y otras actividades.
PARÁGRAFO. Mientras no se haya efectuado y comprobado el aprovechamiento, tratamiento o disposición final de los residuos peligrosos, por parte de la autoridad ambiental competente el gestor o receptor es solidariamente responsable con el generador.
(Artículo 8o del Decreto 351 de 2014)
ARTÍCULO 2.8.10.9. OBLIGACIONES DE LAS AUTORIDADES DEL SECTOR SALUD. Las Direcciones Departamentales, Distritales y Locales de Salud, efectuarán la inspección, vigilancia y control de la gestión interna de residuos generados en las actividades de que trata el artículo 2.8.10.2 del presente decreto a excepción de su numeral 7, en relación con los factores de riesgo para la salud humana.
Las Direcciones Departamentales, Distritales y Locales de Salud que durante sus actividades de inspección, vigilancia y control de la gestión integral, encuentren incumplimiento de las disposiciones sanitarias en materia de los residuos generados en la atención en salud y otras actividades, deberán adoptar las medidas a que haya lugar. Lo anterior sin perjuicio de las acciones pertinentes por parte de las autoridades ambientales competentes en relación con los factores de riesgo al ambiente.
PARÁGRAFO 1o. Las Secretarías de Salud Departamentales, Municipales y/o Distritales, según sea el caso, con base en los informes presentados por los generadores, realizarán la consolidación y el respectivo reporte de la información sobre la gestión de residuos en sus áreas de jurisdicción cada año a la Dirección de Promoción y Prevención del Ministerio de Salud y Protección Social o la que haga sus veces.
PARÁGRAFO 2o. El informe remitido por la Dirección Departamental de Salud deberá incluir la información de los municipios de categoría especial 1, 2, 3, 4, 5 y 6 y presentarlo dentro del primer trimestre del año siguiente ante la Dirección de Promoción y Prevención del Ministerio de Salud y Protección Social o el que haga sus veces.
PARÁGRAFO 3o. De acuerdo con las competencias relacionadas con las actividades de Inspección, Vigilancia y Control en plantas de beneficio animal establecidas en la Ley 1122 de 2007 y demás normas que la modifiquen, adicionen o sustituyan, el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima) efectuará la inspección, vigilancia y control de la gestión interna de los residuos generados en las plantas de beneficio animal y presentará un informe consolidado anual dentro del primer trimestre del año siguiente ante la Dirección de Promoción y Prevención del Ministerio de Salud y Protección Social o el que haga sus veces.
PARÁGRAFO 4o. Para otorgar el certificado de cumplimiento de las condiciones del sistema único de habilitación de los servicios de salud, la autoridad sanitaria competente deberá verificar el cumplimiento de lo establecido en este Título.
PARÁGRAFO 5o. Las Secretarías de Salud Departamentales, Municipales y/o Distritales, según sea el caso, deberán mantener actualizado el censo de los establecimientos generadores de residuos sujetos al ámbito de aplicación del presente Título.
(Artículo 9o del Decreto 351 de 2014)
ARTÍCULO 2.8.10.10. OBLIGACIONES DE LAS AUTORIDADES AMBIENTALES. Las autoridades ambientales ejercerán la inspección, vigilancia y control de la gestión externa en el marco de la gestión integral de los residuos generados en las actividades de salud y otras actividades en relación con las autorizaciones ambientales para el uso y aprovechamiento de los recursos naturales renovables. Lo anterior sin perjuicio de las acciones a que haya lugar por parte de las autoridades del sector salud en relación con los factores de riesgo para la salud humana.
(Artículo 10 del Decreto 351 de 2014)
ARTÍCULO 2.8.10.11. OBLIGACIONES DE LAS AUTORIDADES DE TRÁNSITO Y TRANSPORTE. Las Autoridades de Tránsito y Transporte cumplirán las obligaciones establecidas en el artículo 2.2.1.7.8.3.1 del Decreto Único 1079 de 2015, reglamentario del Sector Transporte, o la norma que lo modifique o sustituya.
En cuanto al transporte férreo y fluvial, este se realizará conforme a la normativa que establezca el Ministerio de Transporte o sus entidades adscritas. Para el transporte marítimo, este se realizará de acuerdo a lo establecido por el Ministerio de Transporte y la Dirección General Marítima Portuaria (Dimar); en el caso del transporte aéreo, este se regirá por los lineamientos de la Unidad Administrativa Especial de Aeronáutica Civil (Aerocivil), especialmente lo establecido en el Reglamento Aeronáutico de Colombia en la parte décima correspondiente al Transporte sin Riesgos de Mercancías Peligrosas por Vía Aérea.
PARÁGRAFO. Hasta tanto el Ministerio de Transporte o sus entidades adscritas no hayan establecido las normas correspondientes para cada uno de los modos de transporte mencionados en el presente artículo, se podrán utilizar los reglamentos técnicos establecidos por Naciones Unidas o sus organismos adscritos.
(Artículo 11 del Decreto 351 de 2014)
ARTÍCULO 2.8.10.12. TRATAMIENTO DE RESIDUOS O DESECHOS PELIGROSOS CON RIESGO BIOLÓGICO O INFECCIOSO. En el Manual para la Gestión Integral de Residuos Generados en los Servicios de Salud y otras Actividades se establecerán los procedimientos y requisitos que se deben tener en cuenta al momento de realizar el tratamiento de los residuos con riesgo biológico o infeccioso, con el fin de garantizar la desactivación o eliminar la característica de peligrosidad, evitando la proliferación de microorganismos patógenos.
(Artículo 12 del Decreto 351 de 2014)
ARTÍCULO 2.8.10.13. RESIDUOS RADIACTIVOS. El manejo de residuos radiactivos deberán sujetarse a la normativa vigente, en especial la expedida por el Ministerio de Minas y Energía o quien haga sus veces.
(Artículo 13 del Decreto 351 de 2014)
ARTÍCULO 2.8.10.14. OTROS RESIDUOS O DESECHOS PELIGROSOS. El manejo de los residuos peligrosos distintos a los señalados en el presente capítulo se realizará de conformidad con la normatividad ambiental vigente.
(Artículo 14 del Decreto 351 de 2014)
ARTÍCULO 2.8.10.15. OBLIGACIONES. Para efectos del presente Título se contemplan las siguientes obligaciones:
1. Abstenerse de disponer los desechos o residuos generados en la atención en salud y otras actividades en vías, suelos, humedales, parques, cuerpos de agua o en cualquier otro sitio no autorizado.
2. No quemar a cielo abierto los desechos o residuos generados en la atención en salud y otras actividades.
3. Abstenerse de transportar residuos peligrosos en vehículos de servicio público de transporte de pasajeros.
(Artículo 15 del Decreto 351 de 2014)
ARTÍCULO 2.8.10.16. RÉGIMEN SANCIONATORIO. En caso de violación de las disposiciones ambientales contempladas en el presente Título, las autoridades ambientales competentes impondrán las medidas preventivas y sancionatorias a que haya lugar, de conformidad con lo consagrado en la Ley 1333 de 2009 o la norma que la modifique, adicione o sustituya.
En caso de violación de las disposiciones sanitarias contempladas en el presente Título, las autoridades sanitarias competentes impondrán las medidas sanitarias de seguridad y las sanciones a que haya lugar, de conformidad con lo consagrado en la Ley 9ª de 1979, o la norma que la modifique, adicione o sustituya.
En caso de violación a las normas de tránsito y transporte contempladas en el presente Título, las autoridades de tránsito y transporte competentes impondrán las medidas y sanciones a que haya lugar, de conformidad con lo establecido en la Ley 336 de 1996 o la norma que la modifique, adicione o sustituya.
Lo anterior, sin perjuicio de las medidas preventivas y sancionatorias que puedan imponer otras autoridades.
(Artículo 16 del Decreto 351 de 2014)
ARTÍCULO 2.8.10.17. RÉGIMEN DE TRANSICIÓN. Mientras se expide el Manual para la Gestión Integral de Residuos Generados en la Atención en Salud y otras Actividades, seguirá vigente el Manual de Procedimientos para la Gestión Integral de los Residuos Hospitalarios y Similares adoptado mediante la Resolución número 1164 de 2002 expedida por los Ministerios de Ambiente, Vivienda y Desarrollo Territorial y de Salud y Protección Social.
(Artículo 17 del Decreto 351 de 2014)
ACCESO SEGURO E INFORMADO AL USO DEL CANNABIS.
DISPOSICIONES GENERALES.
ARTÍCULO 2.8.11.1.1. OBJETO. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> El presente título tiene por objeto reglamentar la evaluación, seguimiento y control de las actividades de importación, exportación, cultivo, producción, fabricación, adquisición a cualquier título, almacenamiento, transporte, comercialización, distribución, disposición final y uso de:
1. Semillas para siembra, componente vegetal, plantas de cannabis, grano, cannabis psicoactivo y no psicoactivo y derivados psicoactivos y no psicoactivos de cannabis para fines médicos y científicos con base en la Ley 1787 de 2016.
2. Semillas para siembra, componente vegetal, grano y derivados no psicoactivos de cannabis para fines industriales, hortícolas y alimenticios en el marco de la Convención Única de Estupefacientes de 1961 y su Protocolo de Modificaciones de 1972, aprobada mediante la Ley 13 de 1974.
PARÁGRAFO. Sin perjuicio de lo establecido en la presente reglamentación, las actividades señaladas en este título y los productos que se deriven de ellas deberán sujetarse a las demás normas vigentes que regulen dichas actividades y productos.
ARTÍCULO 2.8.11.1.2. ÁMBITO DE APLICACIÓN. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Las normas del presente título aplican a las personas naturales y jurídicas, de naturaleza pública o privada, de nacionalidad colombiana o extranjera, con domicilio en el país, que adelanten alguna de las actividades referidas en el objeto del presente título.
PARÁGRAFO. Este título no aplica a los laboratorios que prestan servicios a la administración de justicia en cumplimiento de sus funciones legales.
ARTÍCULO 2.8.11.1.3. DEFINICIONES. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Para efectos del presente título se adoptan las siguientes definiciones:
1. Aprovechamiento de cupo de cultivo de plantas de cannabis psicoactivo: Acción de realizar la siembra, tanto con fines de cultivo como de establecimiento de plantas madre.
2. Aprovechamiento de cupo de fabricación de derivados de cannabis: Acción de recibir o ingresar cannabis en el área de fabricación de derivados.
3. Aprovechamiento de cupo excepcional de uso de derivados psicoactivos: Acción de usar o entregar, a cualquier título, a un tercero la cantidad total o parcial de derivado psicoactivo previamente autorizada para investigación y/o comercialización.
4. Aprovechamiento de cupo excepcional de uso de excedentes: Acción de usar los excedentes de cannabis o de derivados de cannabis por parte del titular de licencia para investigación; o para entregar a cualquier título a un tercero.
5. Área de cultivo: Porción delimitada o totalidad de un inmueble o conjunto de inmuebles habilitados por una licencia expedida por la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes del Ministerio de Justicia y del Derecho en el cual se realizan las actividades de cultivo y postcosecha de las plantas de cannabis, según corresponda. Dicha área corresponderá a un licenciatario.
6. Área de fabricación: Porción delimitada o totalidad de un inmueble o conjunto de inmuebles habilitados por una única licencia expedida por el Invima para la ejecución de actividades desde la recepción de materias primas, cannabis y/o componente vegetal, actividades de acondicionamiento de los mismos, así como los procesos propios de fabricación de derivados de cannabis, envase, empaque, almacenamiento y distribución. Dicha área corresponderá a un licenciatario.
7. Autocultivo: Pluralidad de plantas de cannabis en número no superior a veinte (20) unidades, de las que pueden extraerse estupefacientes exclusivamente para uso personal, limitándose a personas naturales.
8. Cannabis: Sumidades, floridas o con fruto, de la planta de cannabis con excepción de las semillas y las hojas no unidas a las sumidades, de las cuales no se ha extraído la resina, cualquiera que sea el nombre con que se las designe.
9. Cannabis psicoactivo: Sumidades, floridas o con fruto de la planta de cannabis con excepción de las semillas y las hojas no unidas a las sumidades, de las cuales no se ha extraído la resina, cualquiera que sea el nombre con que se las designe, cuyo contenido de tetrahidrocannabinol (THC) es igual o superior al 1 % en peso seco incluyendo sus isómeros, sales y formas ácidas.
10. Cannabis no psicoactivo: Sumidades, floridas o con fruto de la planta de cannabis, con excepción de las semillas y las hojas no unidas a las sumidades, de las cuales no se ha extraído la resina, cualquiera que sea el nombre con que se las designe, cuyo contenido de tetrahidrocannabinol (THC) es inferior al 1% en peso seco incluyendo sus isómeros, sales y formas ácidas.
11. Cáñamo: Cultivar de la planta de cannabis, cuyo contenido de tetrahidrocannabinol (THC) incluyendo sus isómeros, sales y formas ácidas, es inferior a 1% en peso seco, sujeto al régimen de licenciamiento de cultivo de plantas de cannabis no psicoactivo (en inglés "hemp").
12. Componente vegetal: Cualquier parte de la planta de cannabis, individualmente considerada, con excepción del cannabis, incluyendo las fibras que se obtengan de la planta.
13. Cosecha: Producto del cultivo obtenido de la planta de cannabis.
14. Cultivar: Nombre genérico que se utiliza para referirse indistintamente a variedades, líneas, híbridos y clones que se estén utilizando como materiales comerciales para siembra.
15. Cultivo: Actividad destinada a la obtención de semillas para siembra, grano, plantas de cannabis y/o cannabis que comprende desde la siembra hasta la cosecha.
16. Cupo de cultivo de plantas de cannabis psicoactivo: Cantidad máxima de plantas de cannabis psicoactivo que se le autoriza sembrar a un titular de la licencia de cultivo de plantas de cannabis psicoactivo durante una vigencia determinada.
17. Cupo de fabricación de derivados de cannabis: Cantidad máxima de cannabis psicoactivo en peso seco que se le autoriza adquirir, recibir y transformar a un titular de una licencia de fabricación de derivados de cannabis durante una vigencia determinada, con el objetivo de producir derivados de cannabis; así como la cantidad máxima de cannabis no psicoactivo o de componente vegetal en peso seco que se le autoriza adquirir, recibir y transformar a un titular de una licencia de fabricación de derivados de cannabis durante una vigencia determinada, con el objetivo de producir derivados psicoactivos de cannabis.
18. Cupo excepcional de uso de derivados psicoactivos: Cantidad máxima de derivado psicoactivo, que se obtuvo a partir de cannabis no psicoactivo y/o componente vegetal y se autoriza su uso a un titular de una licencia de fabricación de derivados de cannabis durante una vigencia determinada para investigación, comercialización o entrega a cualquier título a un tercero.
19. Cupo excepcional de uso de excedentes: Cantidad máxima de excedentes de cannabis psicoactivo o de derivados psicoactivos de cannabis obtenidos de manera excepcional y justificada, que se le autoriza usar a un titular de licencia de cultivo de plantas de cannabis psicoactivo o de fabricación de derivados de cannabis para investigación, para exportación o para ser entregado durante una determinada vigencia a un titular de fabricación de derivados de cannabis para su transformación en derivados de cannabis, contando previamente con el respectivo cupo de fabricación de derivados de cannabis, o para comercialización o entrega del derivado a cualquier título a un tercero.
20. Derivados psicoactivos de cannabis: Aceites, resinas, tinturas y extractos crudos, purificados o procesados obtenidos a partir del cannabis y/o del componente vegetal cuyo contenido de tetrahidrocannabinol (THC) incluyendo sus isómeros, sales y formas ácidas que iguala o supera el uno por ciento (1%) en peso, los cuales serán usados para fines médicos y científicos cualquiera que sea el cultivar a partir del cual se obtengan.
21. Derivados no psicoactivos de cannabis: Aceites, resinas, tinturas y extractos crudos, purificados o procesados obtenidos a partir del cannabis y/o del componente vegetal cuyo contenido de tetrahidrocannabinol (THC) incluyendo sus isómeros, sales y formas ácidas es inferior al uno por ciento (1%) en peso, los cuales serán usados para fines industriales, médicos o científicos cualquiera que sea el cultivar a partir del cual se obtengan.
22. Disposición final: Toda operación de eliminación de residuos, previo tratamiento en los casos que corresponda, que garantice la destrucción del THC (incluyendo sus isómeros, sales y formas ácidas), en concordancia con lo establecido en el artículo 2.8.11.2.6.4. del presente título. Constituyen disposición final las siguientes operaciones: inyección profunda, rellenos, destrucción, reciclado, reutilización y compostaje.
23. Fabricación de derivados: Proceso de transformación del cannabis y/o del componente vegetal en derivados, sean estos aceites, resinas, tinturas, aislados o extractos.
24. Fines científicos: Son los usos del cannabis y de la planta de cannabis dentro de un proceso ordenado y sistemático de análisis y estudios, en donde se aplican métodos apropiados para obtener y reportar un nuevo conocimiento o aumentar el ya existente. Bajo estos fines no se permitirá la entrega a cualquier título de cannabis para actividades distintas a las establecidas en esta definición.
25. Fines industriales: Son los usos distintos a los médicos y científicos; entre ellos, pero sin limitarse a estos, los usos de las fibras, usos hortícolas o para alimentos, bebidas, suplementos dietarios y usos cosméticos del grano, componente vegetal y de los derivados no psicoactivos de cannabis para uso humano y veterinario. En todo caso, los productos para fines industriales deberán ajustarse a la normatividad sanitaria específica aplicable y no podrán tener una cantidad de THC (incluidos sus isómeros, sales y formas ácidas) igual o superior al límite de fiscalización señalado por el Ministerio de Salud y Protección Social.
26. Fines médicos: Son los usos humanos y/o veterinarios terapéuticos destinados a la prevención, alivio, diagnóstico, tratamiento, curación, rehabilitación y paliación.
27. Fuente semillera: Son las semillas para siembra preexistentes que estaban en el territorio colombiano de las cuales se presentaron fichas técnicas de los cultivares ante el ICA para obtener el registro como Productor de Semilla Seleccionada hasta el 31 de diciembre de 2018. A partir de la fecha anterior no es posible adicionar fichas técnicas de cultivares como fuente semillera.
28. Grano: óvulo fecundado y maduro que conserva la totalidad de sus componentes, destinado a ser procesado, molido, picado, triturado y/o cocido, entre otros, para la extracción de sus aceites y demás propiedades, que no se podrá destinar para siembra de plantas de cannabis.
29. Material vegetal micropropagado: Individuos botánicos con destino al establecimiento de cultivos, provenientes de un órgano reproductivo asexual por métodos de cultivo in vitro y que son considerados semillas para siembra.
30. MICC: Sigla que hace referencia al Mecanismo de Información para el Control de Cannabis, el cual es una plataforma tecnológica de apoyo al ejercicio de los componentes administrativo y operativo del control del cannabis en Colombia.
31. Novedad: Reporte de todo cambio en las condiciones en que fue otorgada la licencia, incluida la información sobre tercerizaciones que no se encuentren enlistadas como causales de modificación en el artículo 2.8.11.2.6.2. de este título; dicho reporte no requerirá pronunciamiento o aprobación por parte de las autoridades.
32. Plan de cultivo: Documento que consolida la proyección de plantas a cultivar e información técnica del proceso de cultivo, cosecha y postcosecha aportado con la solicitud de la licencia de cultivo, de acuerdo con lo señalado en los artículos 2.8.11.2.2.8. y 2.8.11.2.2.11. de este título.
33. Plan de fabricación: Documento que consolida la fabricación de derivados de cannabis y la información técnica del proceso, aportado con la solicitud de la licencia de fabricación de derivados de cannabis, de conformidad con lo señalado en el artículo 2.8.11.2.2.2.
34. Planta de cannabis: Individuos botánicos del género Cannabis, con sistema radicular definido y en proceso de desarrollo que pueden ser destinados a obtención de semilla sexual o asexual, grano, componente vegetal para fines industriales o derivados de cannabis.
35. Plántulas: Individuos botánicos con destino al establecimiento de cultivos provenientes de un órgano reproductivo sexual o asexual.
36. Postcosecha: Conjunto de actividades que inicia desde la recolección de la cosecha, hasta la culminación de las diferentes prácticas de acondicionamiento para su posterior procesamiento o uso.
37. Producto fiscalizado: Producto que contenga una cantidad de tetrahidrocannabinol (THC) incluyendo sus isómeros, sales y formas ácidas, igual o superior al límite de concentración fijado por el Ministerio de Salud y Protección Social en formas de presentación dosificada tales como tabletas, cápsulas o similares, o por cada gramo o mililitro en caso de soluciones, cremas y semejantes. Por debajo de este límite se considerarán productos no fiscalizados, excluidos de las listas de sustancias y medicamentos sometidos a control especial y, en consecuencia, podrán tener fines diferentes a los médicos, siempre que cumplan con las autorizaciones sanitarias y/o aquellas a que haya lugar.
38. <Numeral modificado por el artículo 1 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Cannabis y preparaciones obtenidas a partir de grano, componente vegetal, cannabis o un derivado de cannabis, que vaya a ser comercializado o distribuido como producto de consumo humano o veterinario y que cuente con la autorización sanitaria o certificación que aplique de acuerdo con el tipo de producto.
39. Siembra: Actividad que se da a partir de la germinación de semilla sexual y/o enraizamiento de semilla asexual sobre cualquier tipo de sustrato en cualquiera de sus estados: sólido, líquido, gaseoso y/o plasma.
40. Semillas para siembra: óvulo fecundado y maduro (semilla sexual) o cualquier otra parte vegetativa de la planta (semilla asexual) que se use para la siembra, propagación y/o comercialización.
41. Sustancia fiscalizada: Cannabis y derivados de cannabis que contengan cantidades iguales o superiores al porcentaje de tetrahidrocannabinol (THC) incluyendo sus isómeros, sales y formas ácidas, determinados por el Ministerio de Salud y Protección Social.
ARTÍCULO 2.8.11.1.4. AUTORIDADES COMPETENTES PARA LA EXPEDICIÓN DE LICENCIAS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> El Invima es la autoridad competente para expedir las licencias de fabricación de derivados de cannabis y de fabricación de derivados no psicoactivos de cannabis. El Ministerio de Justicia y del Derecho, a través de la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes, es la autoridad competente para expedir las licencias de semillas para siembra y grano, y de cultivo de plantas de cannabis psicoactivo y no psicoactivo.
PARÁGRAFO. El Ministerio de Salud y Protección Social continuará con la evaluación y expedición de los actos administrativos correspondientes a las solicitudes de licencia y de modificaciones de estas que hayan sido radicadas con anterioridad al 22 de noviembre de 2019, fecha de entrada en vigencia del Decreto 2106 de 2019.
ARTÍCULO 2.8.11.1.5. AUTORIDADES DE CONTROL PARA EL SEGUIMIENTO. <Artículo modificado por el artículo 2 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Una vez otorgadas las licencias, el Fondo Nacional de Estupefacientes (FNE) ejercerá el seguimiento a las licencias de fabricación de derivados de cannabis y de derivados no psicoactivos de cannabis, el cual incluye las actividades descritas en los componentes administrativo y operativo, señalados en el artículo 7o de la Ley 1787 de 2016. Asimismo, ejercerá el control del cannabis, sus derivados y de productos terminados sujetos a control especial y fiscalización de conformidad con la Resolución número 1478 de 2006, la Resolución número 315 de 2020 y la demás regulación que se expida para el efecto, sin perjuicio de las competencias en materia sanitaria del Invima y fitosanitaria del ICA.
El Ministerio de Justicia y del Derecho, por medio de la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes, ejercerá el seguimiento a las licencias de semillas para siembra y grano, y de cultivo de plantas de cannabis psicoactivo y de cannabis no psicoactivo, a través de las actividades descritas en los componentes administrativo y operativo, señalados en el artículo 7o de la Ley 1787 de 2016.
PARÁGRAFO. Para el ejercicio de estas actividades, las autoridades de control realizarán la coordinación que en el marco de sus competencias que resulte necesaria, con el ICA, el Invima, los ministerios de Agricultura y Desarrollo Rural y Comercio, Industria y Turismo, la Dirección de Antinarcóticos de la Policía Nacional y demás entidades competentes.
LICENCIAS.
DISPOSICIONES COMUNES A LAS LICENCIAS.
ARTÍCULO 2.8.11.2.1.1. LICENCIA. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Es la autorización que, a través de un acto administrativo, otorgan las autoridades señaladas en el artículo 2.8.11.1.4 de este título, para la realización de las actividades relacionadas con el manejo de las semillas para siembra de cannabis, el grano, el cultivo de plantas de cannabis y la fabricación de derivados de cannabis.
PARÁGRAFO 1o. La licencia expedida de acuerdo con la presente reglamentación no se puede transferir ni ceder a ningún título. El licenciatario será responsable del cumplimiento de las disposiciones contenidas en el presente título, en sus regulaciones y en el acto de otorgamiento, incluso si una o varias de las actividades han sido contratadas con un tercero.
PARÁGRAFO 2o. En el marco de los programas de sustitución de cultivos, las personas que cuenten con cultivos ilícitos deberán erradicarlos con el propósito de obtener licencias de cultivo. Las actividades previstas en este título no se podrán desarrollar a partir de cultivos ilícitos preexistentes ni de autocultivo.
PARÁGRAFO 3o. Ninguna autoridad diferente a las indicadas en el artículo 2.8.11.1.4 podrá otorgar alguna de las licencias contempladas en el presente título.
ARTÍCULO 2.8.11.2.1.2. TIPOS DE LICENCIAS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Las autoridades señaladas en el artículo 2.8.11.1.4 del presente título expedirán las siguientes licencias:
1. Licencia de fabricación de derivados de cannabis: otorgada por el Invima para la transformación de cannabis psicoactivo y no psicoactivo y de componente vegetal en derivados psicoactivos y no psicoactivos, en las modalidades de uso nacional, investigación y/o exportación. Esta licencia incluye todas las actividades propias de la licencia de fabricación de derivados no psicoactivos sin que se requiera realizar trámite de modificación de la licencia.
2. Licencia de fabricación de derivados no psicoactivos de cannabis: otorgada por el Invima únicamente, para la transformación de cannabis no psicoactivo y de componente vegetal en derivados no psicoactivos.
3. Licencia de semillas para siembra y grano: otorgada por el Ministerio de Justicia y del Derecho a través de la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes para el manejo de semillas para siembra y grano, en las modalidades de comercialización o entrega, investigación y/o transformación de grano.
4. Licencia de cultivo de plantas de cannabis psicoactivo: <Numeral modificado por el artículo 3 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> otorgada por el Ministerio de Justicia y del Derecho a través de la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes para el cultivo de plantas de cannabis psicoactivo, en las modalidades de producción de semillas para siembra, producción y transformación de grano, fabricación de derivados, fines industriales, investigación y/o uso nacional y exportación. Esta licencia incluye las actividades propias de las licencias de semilla para siembra y grano.
5. Licencia de cultivo de plantas de cannabis no psicoactivo: <Numeral modificado por el artículo 3 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> otorgada por el Ministerio de Justicia y del Derecho a través de la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes para el cultivo de plantas de cannabis no psicoactivo, en las modalidades de producción de semillas para siembra, producción y transformación de grano, fabricación de derivados, fines industriales, investigación y/o uso nacional y exportación. Esta licencia incluye las actividades propias de las licencias de semilla para siembra y grano.
6. Licencia extraordinaria para el cultivo de plantas de cannabis: otorgada por el Ministerio de Justicia y del Derecho a través de la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes de manera excepcional de acuerdo con los requisitos que se establezcan en la regulación que para el efecto expidan los ministerios de Agricultura y Desarrollo Rural, Justicia y del Derecho y Salud y Protección Social. Esta licencia se otorgará para los siguientes casos:
a) Agotamiento de existencias: Procederá cuando el licenciatario cuente con existencias de semillas para siembra, grano, plantas de cannabis, componente vegetal o cannabis y su licencia esté próxima a vencerse. Esta licencia podrá otorgarse por una única vez y hasta por seis (6) meses. Vencido el término otorgado sin que se hayan agotado en su totalidad las existencias se deberá proceder de inmediato a su destrucción. Si el material fuere psicoactivo la destrucción se realizará con acompañamiento del FNE o de los fondos rotatorios de estupefacientes.
b) Investigación no comercial: <Literal modificado por el artículo 3 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Esta licencia podrá otorgarse a persona natural o jurídica, con fines de investigación no comercial, investigación que deberá contar con el aval de una institución de educación superior reconocida por el Ministerio de Educación Nacional o por un centro o instituto de investigación reconocido por Ministerio de Ciencia Tecnología e Innovación. Podrá otorgarse hasta por veinticuatro (24) meses; sin embargo, podrán prorrogarse por un tiempo mayor, siempre y cuando se establezca en el proyecto de investigación. Vencido el término otorgado se deberá proceder de inmediato a la destrucción del material. Si el material fuere psicoactivo la destrucción se realizará con acompañamiento del FNE o de los fondos rotatorios de estupefacientes.
7. Licencia extraordinaria para la fabricación de derivados: otorgada por el Invima de manera excepcional de acuerdo con los requisitos que se establezcan en la regulación que para el efecto expidan los ministerios de Agricultura y Desarrollo Rural, Justicia y del Derecho y Salud y Protección Social. Esta licencia se expedirá en los siguientes casos:
a) Agotamiento de existencias: Procederá cuando el licenciatario cuente con existencias de componente vegetal, cannabis o sus derivados. Esta autorización podrá otorgarse por una única vez hasta por seis (6) meses. Vencido el término otorgado sin que se hayan agotado en su totalidad las existencias se deberá proceder de inmediato a su destrucción, con acompañamiento del FNE o de los fondos rotatorios de estupefacientes.
b) Investigación no comercial: <Literal modificado por el artículo 3 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Cuando se requiera adelantar por persona natural o jurídica, con fines de investigación y sin fines comerciales actividades relacionadas con la fabricación de derivados psicoactivos y no psicoactivos de cannabis de acuerdo con los criterios señalados en la Resolución número 227 de 2022 de los Ministerios de Justicia y del Derecho, Agricultura y Desarrollo Rural y Salud y Protección Social o la norma que la modifique, adicione o sustituya. Podrá otorgarse hasta por veinticuatro (24) meses; sin embargo, podrán prorrogarse por un tiempo mayor, siempre y cuando se establezca en el proyecto de investigación. Vencido el término otorgado se deberá proceder de inmediato a la destrucción del material, con acompañamiento del FNE o de los fondos rotatorios de estupefacientes.
PARÁGRAFO 1o. El autocultivo no está sometido al régimen de licenciamiento y cupos al que se refiere el presente título, toda vez que no está permitida la explotación ni la entrega a cualquier título de semillas para siembra, grano, componente vegetal, plantas de cannabis, cannabis ni de sus derivados a un tercero.
PARÁGRAFO 2o. <Parágrafo adicionado por el artículo 3 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> El Ministerio de Justicia y del Derecho en un plazo no mayor a cinco (5) meses a partir de la expedición del presente decreto, creará un trámite simplificado para que pequeños y medianos cultivadores de cannabis puedan acceder a las licencias de que trata el presente artículo.
ARTÍCULO 2.8.11.2.1.3. MODALIDADES DE LA LICENCIA DE FABRICACIÓN DE DERIVADOS DE CANNABIS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> El Invima otorgará la licencia de fabricación de derivados de cannabis para una o varias de las siguientes modalidades:
1. Uso nacional: comprende desde la recepción de la cosecha en el área de fabricación hasta la entrega de derivados de cannabis a cualquier título a un tercero o para sí mismo, con el fin de elaborar un producto terminado proveniente de un derivado psicoactivo de cannabis para fines médicos o científicos, o de un derivado no psicoactivo de cannabis. Incluye las actividades de adquisición a cualquier título, importación de la cosecha, la fabricación de derivados, el almacenamiento de cannabis y sus derivados, el transporte de cannabis y sus derivados, y el uso, distribución o comercialización de derivados en el territorio nacional, así como la disposición final.
2. Investigación: comprende desde la recepción de la cosecha en el área de fabricación hasta la fabricación de derivados de cannabis con fines científicos para su empleo en actividades de investigación. Incluye las actividades de adquisición a cualquier título o importación de la cosecha, fabricación de derivados de cannabis, el almacenamiento, transporte, investigación, exportación para fines científicos en el marco del proyecto de investigación y disposición final. Debe ser solicitada para iniciar las actividades de fabricación de derivados que comprenden actividades de investigación, tales como: caracterización de derivados, desarrollo de producto terminado o fabricación de lotes piloto.
Podrán realizarse actividades de análisis, desarrollo y ajustes de procesos relativos a las actividades autorizadas, bajo la modalidad de uso nacional o de exportación, para el desarrollo de actividades comerciales, de acuerdo con la regulación conjunta que para el efecto expidan los ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural.
3. Exportación: comprende desde la recepción de la cosecha en el área de fabricación hasta la exportación de los derivados de cannabis. Incluye las actividades de adquisición a cualquier título o importación de la cosecha, fabricación de derivados de cannabis, el almacenamiento, transporte, exportación y disposición final.
ARTÍCULO 2.8.11.2.1.4. MODALIDAD ÚNICA DE LICENCIA DE FABRICACIÓN DE DERIVADOS NO PSICOACTIVOS DE CANNABIS. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> El Invima otorgará la licencia de fabricación de derivados no psicoactivos de cannabis solamente en la modalidad de fabricación de derivados no psicoactivos.
Esta modalidad comprende desde la recepción de la cosecha de cannabis no psicoactivo y/o componente vegetal en el área de fabricación hasta la entrega de derivados no psicoactivos de cannabis a cualquier título a un tercero o para sí mismo, para la elaboración de un producto terminado para fines médicos, científicos o industriales o para actividades de investigación, uso nacional y/o para su exportación.
Incluye las actividades de adquisición a cualquier título, importación de cannabis no psicoactivo y/o componente vegetal, la fabricación de derivados no psicoactivos, el almacenamiento, transporte, uso, distribución, comercialización y exportación de derivados no psicoactivos, así como la disposición final.
Las actividades propias de esta licencia no requieren cupos, siempre que el derivado o producto que se entregue a cualquier título conserve la condición de no psicoactividad. Las variaciones en la concentración de THC que iguale o supere el 1% deberán constar en el registro de que trata el literal d) del artículo 2.8.11.2.5.3.
ARTÍCULO 2.8.11.2.1.5. MODALIDADES DE LA LICENCIA DE SEMILLAS PARA SIEMBRA Y GRANO. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> El Ministerio de Justicia y del Derecho a través de la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes otorgará la licencia de semillas para siembra y grano para una o varias de las siguientes modalidades:
1. Comercialización o entrega: comprende la adquisición a cualquier título, importación, exportación, almacenamiento, comercialización, distribución, transporte, posesión y disposición final de semillas para siembra y grano. Bajo esta modalidad se podrán entregar a cualquier título a personas naturales no licenciadas un máximo de veinte semillas semestralmente para abastecer el autocultivo.
2. Investigación: comprende la adquisición a cualquier título, importación, exportación, almacenamiento, posesión, transporte, uso y disposición final de semillas para siembra y grano con propósitos científicos.
3. Transformación de grano: comprende la adquisición a cualquier título, importación, almacenamiento, posesión, transformación, disposición final y transporte del grano. Esta modalidad incluye la comercialización, distribución, y/o exportación de productos transformados de grano con destino a usos medicinales, industriales u hortícolas.
PARÁGRAFO 1o. Esta licencia no permite adelantar actividades de cultivo.
PARÁGRAFO 2o. Todos los cultivares destinados a la producción de semilla para siembra y grano deben estar inscritos en el Registro Nacional de Cultivares Comerciales del ICA. Las pruebas de evaluación agronómica requeridas para dicha inscripción deberán adelantarse bajo un registro como productor de semilla seleccionada, seguido de una licencia de cultivo, y de un cupo cuando corresponda.
PARÁGRAFO 3o. Bajo cualquiera de las modalidades de la licencia de semillas para siembra y grano se podrá realizar disposición final de semillas y grano.
ARTÍCULO 2.8.11.2.1.6. MODALIDADES DE LA LICENCIA DE CULTIVO DE PLANTAS DE CANNABIS PSICOACTIVO. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> El Ministerio de Justicia y del Derecho a través de la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes otorgará la licencia de cultivo de plantas de cannabis psicoactivo para una o varias de las siguientes modalidades:
1. Producción de semillas para siembra: comprende el cultivo de plantas de cannabis psicoactivo para producir semillas para siembra, tanto para uso propio como para comercialización o entrega a terceros autorizados; así como la importación, almacenamiento, comercialización, distribución, exportación, transporte y la disposición final. Bajo esta modalidad se podrán entregar a cualquier título a personas naturales no licenciadas un máximo de veinte semillas semestralmente para abastecer el autocultivo.
2. Producción y transformación de grano: comprende el cultivo de plantas de cannabis psicoactivo para producir y transformar grano; así como la adquisición a cualquier título, importación, almacenamiento, posesión, transporte del grano para su transformación, y disposición final. Esta modalidad incluye la comercialización, distribución y/o exportación de productos transformados de grano con destino a usos medicinales, industriales, hortícolas y alimenticios.
3. Fabricación de derivados: comprende el cultivo de plantas de cannabis psicoactivo desde la siembra hasta la entrega o uso de la cosecha para la fabricación de derivados psicoactivos con destinación exclusiva a fines médicos y científicos, o para la fabricación de derivados no psicoactivos con destinación a fines médicos, científicos e industriales. Lo anterior incluye las actividades de importación o adquisición a cualquier título de semillas para siembra, siembra, cosecha, postcosecha almacenamiento, comercialización, exportación a zonas francas nacionales, transporte, distribución y disposición final.
4. Fines industriales: comprende el cultivo de plantas de cannabis psicoactivo desde la siembra hasta la entrega o uso del componente vegetal con destino a usos industriales, sin que implique actividades de fabricación de derivados. Lo anterior, incluye las actividades de importación o adquisición a cualquier título de semillas para siembra, siembra, cosecha, postcosecha, almacenamiento, comercialización, transporte, distribución, exportación y disposición final. Bajo esta modalidad no es posible entregar cannabis para fabricar derivados ni para ningún otro fin.
5. Investigación: comprende el cultivo de plantas de cannabis psicoactivo desde la siembra hasta la utilización de la cosecha con propósitos científicos, ya sea sobre la planta de cannabis o sus partes, sin que implique actividades de fabricación de derivados salvo para cuantificación de metabolitos y análisis de control de calidad. Lo anterior incluye las actividades de importación o adquisición a cualquier título de semillas para siembra, siembra, cosecha, postcosecha, almacenamiento, posesión, exportación, transporte y disposición final para siembra y grano con propósitos científicos.
6. Uso nacional y exportación: <Numeral modificado por el artículo 4 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Comprende el cultivo de plantas de cannabis psicoactivo desde la siembra hasta la cosecha para la exportación de plantas de cannabis, cannabis psicoactivo y/o componente vegetal, así como la entrega en el territorio nacional del cannabis psicoactivo cosechado para ser utilizado como producto terminado para fines médicos. Incluye las actividades de importación o adquisición a cualquier título de semillas para siembra, siembra, cosecha, postcosecha, almacenamiento, comercialización, transporte, distribución y disposición final.
PARÁGRAFO 1o. <Parágrafo adicionado por el artículo 4 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Los licenciatarios de cultivo de plantas de cannabis psicoactivo que cuenten con la modalidad de exportación a la fecha de entrada en vigencia del presente decreto, no requerirán solicitar o gestionar modificación a sus licencias para incluir las actividades de uso nacional, ni será necesario realizar modificación por oficio a las mismas por parte de la entidad que las otorgó.
PARÁGRAFO 2o. <Parágrafo adicionado por el artículo 4 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Cuando los titulares de la licencia citada en el presente artículo soliciten modificaciones a esta, el Ministerio de Justicia y del Derecho actualizará el nombre de la modalidad, por la ahora modalidad de uso nacional y exportación.
ARTÍCULO 2.8.11.2.1.7. MODALIDADES DE LA LICENCIA DE CULTIVO DE PLANTAS DE CANNABIS NO PSICOACTIVO. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> La licencia de cultivo de plantas de cannabis no psicoactivo será otorgada por la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes del Ministerio de Justicia y del Derecho para una o varias de las siguientes modalidades:
1. Producción de semillas para siembra: comprende el cultivo de plantas de cannabis no psicoactivo para producir semillas para siembra, tanto para uso propio como para comercialización o entrega a terceros autorizados; así como la adquisición a cualquier título importación, almacenamiento, comercialización, distribución, transporte, exportación y la disposición final. Bajo esta modalidad se podrán entregar a cualquier título a personas naturales no licenciadas un máximo de veinte semillas semestralmente para abastecer el autocultivo.
2. Producción y transformación de grano: comprende el cultivo de plantas de cannabis no psicoactivo para producir y transformar grano; así como la adquisición a cualquier título, importación, almacenamiento, posesión, disposición final y transporte del grano para su transformación. Esta modalidad incluye la comercialización, distribución y/o exportación de productos transformados de grano con destino a usos medicinales, industriales, hortícolas y alimenticios.
3. Fabricación de derivados: comprende el cultivo de plantas de cannabis no psicoactivo desde la siembra hasta la entrega o uso de la cosecha con destino a la fabricación de derivados psicoactivos con destinación exclusiva a fines médicos y científicos y a la fabricación de derivados no psicoactivos. Lo anterior incluye las actividades de importación o adquisición a cualquier título de semillas para siembra, siembra, cosecha, postcosecha, almacenamiento, comercialización, exportación a zonas francas nacionales, transporte, distribución y disposición final.
4. Fines industriales: comprende el cultivo de plantas de cannabis no psicoactivo desde la siembra hasta la entrega o uso del componente vegetal con destino a usos industriales. Lo anterior incluye las actividades de importación o adquisición a cualquier título de semillas para siembra, siembra, cosecha, postcosecha, almacenamiento, comercialización, exportación, transporte, distribución y disposición final. Bajo esta modalidad no es posible fabricar derivados psicoactivos y/o no psicoactivos ni entregar cannabis
5. Investigación: comprende el cultivo de plantas de cannabis no psicoactivo desde la siembra hasta la utilización de la cosecha con propósitos científicos, ya sea sobre la planta de cannabis o sus partes, sin que implique actividades de fabricación de derivados salvo para cuantificación de metabolitos y análisis de control de calidad. Incluye las actividades de importación o adquisición a cualquier título de semillas para siembra, siembra, cosecha, postcosecha, posesión, uso almacenamiento, exportación, transporte y disposición final de semillas para siembra y grano con propósitos científicos.
6. Uso nacional y exportación: <Numeral modificado por el artículo 5 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Comprende el cultivo de plantas de cannabis no psicoactivo desde la siembra hasta la cosecha para la exportación de plantas de cannabis, cannabis no psicoactivo y/o componente vegetal, así como la entrega en el territorio nacional del cannabis no psicoactivo cosechado para ser utilizado como producto terminado para fines médicos. Incluye las actividades de importación o adquisición a cualquier título de semillas para siembra, siembra, cosecha, postcosecha, almacenamiento, comercialización, transporte, distribución y disposición final.
PARÁGRAFO 1o. <Parágrafo adicionado por el artículo 5 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Los licenciatarios de cultivo de plantas de cannabis no psicoactivo que cuenten con la modalidad de exportación a la fecha de entrada en vigencia del presente Decreto, no requerirán solicitar o gestionar modificación a sus licencias para incluir las actividades de uso nacional, ni será necesario realizar modificación por oficio a las mismas por parte de la entidad que las otorgó.
PARÁGRAFO 2o. <Parágrafo adicionado por el artículo 5 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Cuando los titulares de la licencia citada en el presente artículo soliciten modificaciones a esta, el Ministerio de Justicia y del Derecho actualizará el nombre de la modalidad, por la ahora modalidad de uso nacional y exportación.
ARTÍCULO 2.8.11.2.1.8. VIGENCIA DE LA LICENCIA. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> La licencia tendrá una vigencia de diez (10) años, contados a partir de la firmeza del acto que la concede, se podrá renovar por un período igual cuantas veces sea solicitado por el licenciatario y mantendrá su vigencia siempre y cuando no se haya configurado una condición resolutoria o cancelado a solicitud de parte, de acuerdo con lo contemplado en los artículos 2.8.11.2.4.3 y 2.8.11.2.1.14. del presente título.
PARÁGRAFO. Quienes sean titulares de licencia a la entrada en vigencia del presente título podrán solicitar, al menos con tres (3) meses de antelación a su vencimiento, que la vigencia inicial de cinco (5) años de su licencia sea extendida por cinco (5) años más, para un total de diez (10) años de vigencia. El licenciatario deberá cancelar el pago por concepto de seguimiento que se defina en la regulación que expidan los ministerios de Salud y Protección Social y Justicia y del Derecho.
ARTÍCULO 2.8.11.2.1.9. CLASES DE SOLICITUDES. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Las solicitudes en materia de licencias serán de las siguientes clases:
1. Por primera vez: en forma previa al inicio de las actividades objeto de la solicitud. También se clasifica en este trámite la solicitud presentada una vez vencida la vigencia de una licencia.
2. Por renovación: cuando se requiera continuar con las mismas actividades y bajo las mismas condiciones contenidas en la licencia vigente que está próxima a vencerse. La renovación de las licencias se deberá solicitar al menos con tres (3) meses de antelación a su vencimiento y para su otorgamiento el solicitante deberá cumplir con los requisitos generales y específicos dispuestos para cada tipo de licencia. Al trámite de renovación le será aplicable lo dispuesto en el artículo 35 del Decreto 019 de 2012.
No procederá la renovación cuando se encuentre vigente una medida de seguridad de las que trata el artículo 576 de la Ley 9 de 1979.
3. Por modificación: procede cuando se presente cambio en la representación legal o en la razón social o modificaciones al folio de matrícula inmobiliaria del inmueble o inmuebles autorizados por la licencia, de conformidad con la regulación conjunta que para el efecto expidan los ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural.
ARTÍCULO 2.8.11.2.1.10. TRÁMITE DE LA SOLICITUD. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> El estudio y decisión de las solicitudes de las licencias deberán ser resueltas en un término de hasta treinta (30) días, siempre que se acredite el cumplimiento de los requisitos establecidos para cada tipo de licencia y modalidades, según aplique.
ARTÍCULO 2.8.11.2.1.11. REQUERIMIENTO DE INFORMACIÓN. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Si como resultado de la revisión de la solicitud se determina que la información está incompleta; que el solicitante debe realizar alguna gestión necesaria para continuar con el trámite, que la petición es oscura o que la administración requiere de información adicional para adoptar una decisión de fondo, se realizarán los respectivos requerimientos al solicitante en los términos dispuestos en los artículos 17, 19 y 40 del Código de Procedimiento Administrativo y de lo Contencioso Administrativo o las normas que lo modifiquen o sustituyan.
ARTÍCULO 2.8.11.2.1.12. DECISIONES. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Las autoridades señaladas en el artículo 2.8.11.1.4. se pronunciarán a través de acto administrativo, contra el cual proceden los recursos correspondientes de ley, así:
Otorgamiento de la licencia: Es la decisión que reconoce el cumplimiento de la totalidad de los requisitos de acuerdo con la evaluación técnica y jurídica.
Negación: Se profiere cuando ocurre una o más de las siguientes situaciones:
1. No se cumplen con los requisitos previstos en este título y en la regulación conjunta que expidan los ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural.
2. Cuando las personas naturales, los representantes legales o los accionistas, que tengan una participación accionaria mayor al 20% del solicitante, tengan una condena penal vigente por delitos relacionados con tráfico de estupefacientes.
3. Cuando las áreas de fabricación o de cultivo en las cuales se pretende adelantar las actividades se encuentren ubicadas en un área protegida establecida por el Sistema Nacional de Áreas Protegidas (Sinap) en donde no puedan desarrollarse dichas actividades, según el documento emitido por la autoridad ambiental competente, en el Registro Único de Predios y Territorios Abandonados (RUPTA), o se demuestre, según la autoridad administrativa competente, que según el uso del suelo en dichas áreas no se permiten las actividades relacionadas con la licencia solicitada.
4. Cuando se pretenda adelantar las actividades previstas en el presente título en predios que se encuentren con cultivos ilícitos preexistentes y/o autocultivo.
Archivo: vencido el término sin que el solicitante haya cumplido con lo requerido o no haya aclarado, corregido o completado la solicitud, la autoridad competente procederá a decretar el desistimiento y el archivo del expediente mediante acto administrativo motivado, en aplicación de lo dispuesto en los artículos 17 y 19 del Código de Procedimiento Administrativo y de lo Contencioso Administrativo o las normas que lo modifiquen o sustituyan.
PARÁGRAFO. Una vez el acto administrativo que otorgue una licencia quede en firme, la autoridad competente que la otorgó procederá a comunicar lo pertinente a la alcaldía municipal o distrital en la que esté ubicada el área de fabricación o el área de cultivo, y a la Dirección de Antinarcóticos de la Policía Nacional. De la misma manera, las licencias de cultivo se comunicarán al ICA y al Ministerio de Agricultura y Desarrollo Rural y las licencias de fabricación de derivados de cannabis y de fabricación de derivados no psicoactivos de cannabis al FNE.
ARTÍCULO 2.8.11.2.1.13. DESISTIMIENTO. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> El solicitante podrá desistir de su solicitud de obtención de licencia, de conformidad con lo dispuesto en el artículo 18 del Código de Procedimiento Administrativo y de lo Contencioso Administrativo o las normas que lo modifiquen o sustituyan, sin perjuicio de que posteriormente pueda realizar una nueva. Realizada la evaluación y notificado al solicitante un acto administrativo no habrá lugar a la devolución del dinero abonado por concepto del pago de la tarifa por servicio de evaluación.
ARTÍCULO 2.8.11.2.1.14. CANCELACIÓN DE LAS LICENCIAS A SOLICITUD DE PARTE. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> El Invima o la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes del Ministerio de Justicia y del Derecho, según corresponda, cancelará la licencia otorgada antes de su vencimiento cuando el titular así lo solicite. La solicitud deberá ser presentada de acuerdo con los requisitos que se establezcan en la regulación expedida de forma conjunta por los ministerios de Justicia y del Derecho, Salud y Protección Social y Agricultura y Desarrollo Rural.
La cancelación de la licencia a solicitud de parte solo será procedente cuando el licenciatario no posea inventario disponible de semillas para siembra, grano, cannabis, derivados de cannabis, plantas de cannabis, componente vegetal ni de productos obtenidos o hasta tanto no se compruebe la disposición final de las existencias. Una vez el acto administrativo esté en firme, la entidad que lo profirió procederá a comunicar lo pertinente a la alcaldía municipal o distrital en la que esté ubicada el área de fabricación o el área de cultivo, a la Dirección de Antinarcóticos de la Policía Nacional, al FNE y, al Ministerio de Agricultura y Desarrollo Rural e ICA, cuando se trate de licencias de cultivo.
PARÁGRAFO. Cuando se cancele la licencia a solicitud de parte, pero se encuentre en curso un procedimiento sancionatorio que con posterioridad culmine en una decisión de sanción, le serán aplicados los efectos del parágrafo del artículo 2.8.11.2.4.3 de este decreto
ARTÍCULO 2.8.11.2.1.15. MODIFICACIONES DURANTE EL TRÁMITE DE SOLICITUD. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Cuando en el trámite de las solicitudes de licencias de cultivo se presente modificación del inmueble con posterioridad a la realización de la visita previa de control, el solicitante deberá sufragar los costos adicionales de evaluación, de acuerdo con la regulación conjunta que para el efecto expidan los ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural.
ARTÍCULO 2.8.11.2.1.16. PUBLICIDAD DE LA INFORMACIÓN SOBRE LICENCIAS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> A petición de parte, la información que repose en las bases de datos de las entidades competentes sobre el otorgamiento de licencias, así como del control y seguimiento establecidos en el presente título podrá ser divulgada a terceros interesados, siempre que se atienda lo establecido por los artículos 18 y 21 de la Ley 1712 de 2014, en concordancia con lo dispuesto por la Ley 1581 de 2012 y el Código de Procedimiento Administrativo y de lo Contencioso Administrativo.
PARÁGRAFO. De acuerdo con lo establecido por el artículo 261 de la Decisión 486 de la Comunidad Andina de Naciones (CAN) no se considerará que entra al dominio público o que es divulgada por disposición legal, aquella información que sea proporcionada a cualquier autoridad por una persona que la posea, cuando la proporcione a efecto de obtener licencias, permisos, autorizaciones, registros o cualesquiera otros actos de autoridad.
REQUISITOS PARA LA EXPEDICIÓN DE LICENCIAS.
ARTÍCULO 2.8.11.2.2.1. REQUISITOS GENERALES PARA LA OBTENCIÓN DE LAS LICENCIAS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Para solicitar las licencias establecidas en el presente capítulo el solicitante deberá acreditar ante la autoridad competente el cumplimiento de los siguientes requisitos:
1. Para personas naturales:
a) Copia simple y legible del documento de identificación:
-Nacionales: cédula de ciudadanía.
-Extranjeras: visa o autorización correspondiente vigente de acuerdo con la normatividad aplicable del sector de relaciones exteriores.
b. Documento que demuestre el pago de la tarifa del trámite de evaluación de la solicitud.
c) Declaración juramentada personal de procedencia de ingresos lícitos actuales y futuros firmada por el solicitante de la licencia y un contador en ejercicio de su profesión. Se deberá indicar el número de identificación y de tarjeta profesional del contador para verificación en el registro público dispuesto por la Junta Central de Contadores. La declaración de legalidad de los ingresos no podrá tener una vigencia mayor a tres (3) meses previos a la fecha de radicación de la solicitud de licencia.
d) Documento de compromiso anticorrupción debidamente suscrito por el solicitante, de acuerdo con el formato que establezcan las autoridades señaladas en artículo 2.8.11.1.4. Si las actividades señaladas en el numeral 3 del artículo 2.8.11.2.1.9. se pretenden realizar por intermedio de terceros personas jurídicas, se deberá aportar el compromiso anticorrupción suscrito por los terceros en las condiciones establecidas en este literal.
2. Para personas jurídicas:
a) Indicación del número de identificación tributaria (NIT) para su consulta en el Registro Único Empresarial y Social (RUES). Si corresponde a una entidad exceptuada de registro en cámara de comercio, según el artículo 45 del Decreto 2150 de 1995 o el artículo 3o del Decreto 427 de 1996, deberá aportar copia simple del documento que acredite la existencia y representación legal.
b) Certificación de composición accionaria de las sociedades por acciones y otros tipos societarios establecidos en el Código de Comercio y demás normas aplicables, en la que conste el nombre e identificación de los accionistas cuya participación sea mayor o igual al 20%. La certificación no podrá tener una vigencia mayor a tres (3) meses previos a la fecha de radicación de la solicitud de licencia y deberá ser suscrita por revisor fiscal o por contador público debidamente acreditado. En el caso de cooperativas se deberá aportar la certificación del capital social o el documento que haga sus veces, en las mismas condiciones que se establecen en este literal.
c) Fotocopia simple y legible de los documentos de identificación de los representantes legales principales y suplentes:
-Nacionales: cédula de ciudadanía.
d) -Extranjeros: visa o autorización correspondiente vigente, de acuerdo con la normatividad aplicable del sector de relaciones exteriores. Documento que demuestre el pago de la tarifa correspondiente a la evaluación de la solicitud.
e) Declaración juramentada de procedencia de ingresos lícitos actuales y futuros de la persona jurídica firmada por el representante legal y el contador o revisor fiscal, según sea el caso. Se deberá indicar el número de identificación y de tarjeta profesional del contador o revisor fiscal para verificación en el registro público dispuesto por la Junta Central de Contadores. La declaración de licitud de los ingresos no podrá tener una vigencia mayor a tres (3) meses previos a la fecha de radicación de la solicitud de licencia. Los representantes legales principales y suplentes deben guardar idéntica relación con lo consignado en el certificado de existencia y representación legal de la persona jurídica al momento de su consulta.
f) Documento de compromiso anticorrupción debidamente suscrito por el representante legal, de acuerdo con el formato que establezcan las autoridades señaladas en el artículo 2.8.11.1.4. Si las actividades señaladas en el numeral 3 del artículo 2.8.11.2.1.9. se pretenden realizar por intermedio de terceros, personas jurídicas, se deberá aportar el compromiso anticorrupción suscrito por los terceros en las condiciones establecidas en este literal.
3. Con respecto a cada inmueble donde se pretendan adelantar las actividades propias de cada licencia solicitada:
a) Indicación. del número de matrícula inmobiliaria de los inmuebles
b) En el evento en que el solicitante no sea el propietario del inmueble o inmuebles deberá anexar, junto con su solicitud, copia del contrato en virtud del cual adquirió el derecho para hacer uso del predio.
c) Certificado de uso de suelo emitido por la autoridad competente en el que conste que en dicho inmueble se pueden desarrollar las actividades propias de la licencia solicitada, a modo enunciativo, actividades industriales, agrícolas, agroindustriales, cultivos extensivos, sin perjuicio de otras que se relacionen con las actividades de la licencia solicitada.
d) Certificación de Parques Nacionales Naturales de Colombia, salvo para predios urbanos, donde se indique que el predio no se encuentra en áreas protegidas establecidas en el Sistema Nacional de Áreas Protegidas (Sinap). Si el área de cultivo o de fabricación de derivados se encuentra ubicada total o parcialmente en áreas protegidas del Sinap se deberá aportar el certificado de la autoridad ambiental competente en el que conste que se pueden desarrollar las actividades objeto de la licencia conforme al régimen de usos del área protegida, expedido máximo seis (6) meses antes de la radicación de la solicitud.
e) Nomenclatura o dirección del inmueble. En caso de no contar con la misma, se deberá indicar al menos una coordenada donde se encuentre el área de cultivo y/o de fabricación y los datos que permitan la localización, ubicación y acceso a las mismas. Si el derecho de uso se tiene sobre una parte del inmueble se deberán indicar los linderos, perímetro y cabida actualizada con coordenadas o levantamiento topográfico con coordenadas, linderos, perímetro y cabida de la porción.
PARÁGRAFO 1o. Cuando la solicitud de licencia sea presentada por consorcios, uniones temporales y demás esquemas asociativos que no constituyan una persona jurídica, deberán aportar el documento de constitución, en el cual se acredite que su objeto se encuentra relacionado con las actividades de las licencias solicitadas y cada uno de sus integrantes deberá cumplir con los requisitos descritos en el presente artículo para personas naturales o jurídicas, según se trate.
PARÁGRAFO 2o. Si durante el transcurso del trámite de evaluación la visa o autorización correspondiente de las personas naturales extranjeras o de los representantes legales extranjeros de las personas jurídicas pierde vigencia, deberá ser aportada su renovación para poder continuar con el estudio de la solicitud.
PARÁGRAFO 3o. En el evento en que la representación legal de la persona jurídica solicitante se encuentre a cargo de otra persona jurídica, se deberán presentar los documentos de identificación de las personas naturales, nacionales o extranjeras que funjan como representantes legales de esta.
ARTÍCULO 2.8.11.2.2.2. REQUISITOS DE LA LICENCIA DE FABRICACIÓN DE DERIVADOS DE CANNABIS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Para obtener la licencia de fabricación de derivados de cannabis en cualquiera de sus modalidades, además de los requisitos definidos en el artículo 2.8.11.2.2.1. el solicitante deberá acreditar el cumplimiento de los siguientes requisitos específicos ante el Invima:
1. Plan de fabricación de derivados de acuerdo con las actividades a desarrollar por el solicitante, suscrito por un químico farmacéutico, químico, químico industrial o ingeniero químico. Para la solicitud de la licencia de fabricación este plan deberá contener:
a) El organigrama del solicitante en el cual se señalen las responsabilidades y labores de cada cargo que estará involucrado en la etapa de fabricación de derivados de cannabis.
b) Registros fotográficos correspondientes del predio a usar en el estado en que se encuentre en el momento de presentar la solicitud. No podrán ser imágenes satelitales ni fotografías aéreas.
c) Un plano legible de las instalaciones de fabricación en donde se muestren las distintas áreas y sus dimensiones.
d) Diagrama de flujo del proceso de transformación de cannabis y/o componente vegetal en el orden lógico y secuencial de cada una de las operaciones unitarias y/o etapas de producción, indicando en cuál de ellas se obtendrán derivados psicoactivos de cannabis. Dicho diagrama deberá comprender las operaciones desde la recepción del cannabis y/o componente vegetal en el área de fabricación hasta la salida del derivado de la mencionada área.
e) Descripción concreta de las operaciones unitarias y/o etapas de producción indicadas en el diagrama de flujo.
f) Especificaciones técnicas de los equipos relacionados con las operaciones unitarias y/o etapas de producción indicadas en el diagrama de flujo.
g) Descripción de las áreas donde se desarrollarán las operaciones unitarias y/o etapas de producción indicadas en el diagrama de flujo.
h) El protocolo para realizar los controles de calidad para determinar el contenido de metabolitos sometidos a fiscalización conforme a lo dispuesto en el artículo 2.8.11.2. 7.5.
i) Carta de compromiso de cumplimiento de lo dispuesto en el artículo 2.8.11.2.7.5. firmada por el representante legal.
j) Indicación del proveedor del cannabis y/o componente vegetal, especificando si será un tercero o si solicitará la respectiva licencia de cultivo.
2. Protocolo de seguridad, de acuerdo con la regulación conjunta que para el efecto expidan los ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural.
3. Carta de intención de la vinculación contractual o documento donde conste dicho vínculo del director técnico del proceso de fabricación, el cual deberá ser químico farmacéutico, químico, químico industrial o ingeniero químico.
4. Indicación del número de identificación y de la matrícula vigente del químico farmacéutico, químico, químico industrial o ingeniero químico que figure en la carta de intención. Si no es el mismo profesional que suscribe el plan de fabricación se deberá aportar indicación del número de identificación y de la matrícula vigente de quien lo suscriba.
5. Declaración suscrita por el representante legal en la que conste el compromiso de cumplir con lo dispuesto en el artículo 2.8.11.8.5. del presente título.
PARÁGRAFO. Cuando se solicite la licencia de fabricación de derivados en la modalidad de uso nacional se requerirá el cumplimiento de los requisitos establecidos en los artículos 2.8.11.2.2.1. y 2.8.11.2.2.2.
ARTÍCULO 2.8.11.2.2.3. REQUISITOS ADICIONALES PARA LA LICENCIA DE FABRICACIÓN DE DERIVADOS DE CANNABIS EN LA MODALIDAD DE INVESTIGACIÓN. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Además de los requisitos establecidos en los artículos 2.8.11.2.2.1. y 2.8.11.2.2.2., cuando se solicite la licencia de fabricación de derivados en la modalidad de investigación, el objeto social de la persona jurídica, consorcio, unión temporal o demás esquemas asociativos encargados de realizar el proyecto de investigación, deberá contener de forma expresa la actividad de investigación.
ARTÍCULO 2.8.11.2.2.4. REQUISITOS ADICIONALES PARA LA LICENCIA DE FABRICACIÓN DE DERIVADOS DE CANNABIS EN LA MODALIDAD DE EXPORTACIÓN. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Además de los requisitos establecidos en los artículos 2.8.11.2.2.1. y 2.8.11.2.2.2., cuando se solicite la licencia de fabricación de derivados de cannabis en la modalidad de exportación, el solicitante deberá presentar lo siguiente:
1. Una proyección de las actividades a realizar en esta modalidad por el término de un (1) año.
2. Una proyección del volumen de derivados a exportar por el término de un (1) año.
3. Indicación de los potenciales países importadores legales para uso médico y científico, hacia los cuales se pretende exportar.
ARTÍCULO 2.8.11.2.2.5. REQUISITOS ADICIONALES DE LA LICENCIA DE FABRICACIÓN DE DERIVADOS NO PSICOACTIVOS DE CANNABIS. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Además de los requisitos establecidos en el artículo 2.8.11.2.2.1., cuando se solicite la licencia de fabricación de derivados no psicoactivos de cannabis, el solicitante deberá presentar un diagrama de flujo del proceso de transformación de cannabis no psicoactivo y/o componente vegetal en el orden lógico y secuencial de cada una de las operaciones unitarias y/o etapas de producción indicando en cuál de ellas se obtendrán derivados, incluyendo las operaciones de disposición final de las fracciones psicoactivas, si existieren. Dicho diagrama deberá comprender las operaciones desde la recepción del cannabis no psicoactivo y/o componente vegetal en el área de fabricación hasta la salida del derivado de la mencionada área.
Adicionalmente, se deberán garantizar las condiciones de seguridad sobre el cannabis y sus derivados, de acuerdo con lo dispuesto en la regulación conjunta que para el efecto se expida por los ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural.
ARTÍCULO 2.8.11.2.2.6. REQUISITOS ADICIONALES DE LA LICENCIA DE SEMILLAS PARA SIEMBRA Y GRANO. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Además de los requisitos establecidos en el artículo 2.8.11.2.2.1., cuando se solicite la licencia de semillas para siembra y grano, el solicitante deberá acreditar el cumplimiento de los siguientes requisitos específicos ante la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes del Ministerio de Justicia y del Derecho:
1. Descripción de los equipos que se emplearán en cada modalidad de la licencia solicitada.
2. Descripción de las áreas donde se realizarán las actividades, según la modalidad solicitada, que incluya medidas, dimensiones y actividades específicas.
3. Registros fotográficos correspondientes del predio a usar, en el estado en que se encuentre en el momento de presentar la solicitud. No podrán ser fotos satelitales ni aéreas.
4. Protocolo de seguridad, de acuerdo con las actividades propias de la licencia solicitada y la regulación conjunta que para el efecto expidan los ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural.
5. Identificación del acto administrativo en firme donde consten los registros emitidos por el ICA como importador, comercializador y/o exportador de semillas para siembra, de conformidad con lo dispuesto en las normas expedidas por el ICA sobre la materia o la entidad que haga sus veces.
PARÁGRAFO 1o. Los solicitantes de la licencia de semillas para siembra y grano que requieran únicamente la modalidad para transformación de grano no deben presentar el registro como importador, comercializador y/o exportador de semillas para siembra señalado en el numeral 5 del presente artículo.
PARÁGRAFO 2o. Los solicitantes que sean potenciales pequeños y medianos cultivadores, productores y comercializadores nacionales de cannabis podrán presentar documento en el que conste que los registros ICA señalados en el numeral 5 del presente artículo se encuentran en trámite. Dichos registros deberán estar en firme para la expedición de la licencia solicitada.
ARTÍCULO 2.8.11.2.2.7. REQUISITOS ADICIONALES DE LA LICENCIA DE SEMILLAS PARA SIEMBRA Y GRANO EN LA MODALIDAD DE INVESTIGACIÓN. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Además de los requisitos generales establecidos en los artículos 2.8.11.2.2.1. y 2.8.11.2.2.6., cuando se solicite la licencia de semillas para siembra y grano en la modalidad de investigación el solicitante deberá presentar la documentación que acredite el proyecto de investigación. En todo caso, el objeto social de la persona jurídica, consorcio, unión temporal o demás esquemas asociativos encargados de realizar el proyecto de investigación, deberá contener expresamente la investigación y/o fitomejoramiento.
PARÁGRAFO 1o. El proyecto de investigación deberá cumplir con la regulación que expidan de forma conjunta los ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural.
PARÁGRAFO 2o. Los solicitantes de la licencia de semillas para siembra y grano que requieran únicamente la modalidad para investigación y no requieran importar y/o exportar no deben presentar el registro como importador y/o exportador de semillas para siembra señalado en el numeral 5 del artículo 2.8.11.2.2.6. Igualmente, toda vez que no es posible adelantar actividades de comercialización bajo la modalidad de investigación, no se requiere presentar el registro como comercializador de que trata el citado numeral.
ARTÍCULO 2.8.11.2.2.8. REQUISITOS ADICIONALES PARA LA LICENCIA DE CULTIVO DE PLANTAS DE CANNABIS PSICOACTIVO. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Para obtener la licencia de cultivo de plantas de cannabis psicoactivo en cualquier modalidad, además de los requisitos generales definidos en el artículo 2.8.11.2.2.1., el solicitante deberá acreditar el cumplimiento de los siguientes requisitos específicos ante la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes del Ministerio de Justicia y del Derecho:
1. Plan de cultivo suscrito por ingeniero agrónomo o agrónomo, en ejercicio de. su profesión, de acuerdo con las actividades a desarrollar por el solicitante. Este plan deberá contener:
a) El cronograma de trabajo que deberá proyectarse por el término de un (1) año y contener las labores específicas de cultivo.
b) Los procedimientos agrícolas que serán implementados en el área de cultivo.
c) El organigrama en el cual se señalen las responsabilidades y labores de cada cargo involucrado en la etapa de cultivo, cosecha y poscosecha.
2. Descripción de los equipos que se emplearán en cada modalidad de la licencia solicitada.
3. Descripción de las áreas donde se realizarán las actividades, según la modalidad solicitada, que incluya medidas, dimensiones y actividades específicas.
4. En los casos en los que adicionalmente el solicitante cuente con solicitud o licencia de cultivo de plantas de cannabis no psicoactivo deberá señalar las áreas en donde va a desarrollar actividades con cannabis no psicoactivo y con cannabis psicoactivo.
5. Registros fotográficos del terreno correspondientes al predio donde se desarrollarán las actividades en el estado en que se encuentre al momento de presentar la solicitud. No podrán ser fotos satelitales ni aéreas.
6. Protocolo de seguridad, de acuerdo con la regulación que para el efecto expidan de forma conjunta los ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural.
7. Haber obtenido concepto favorable en la visita previa de control, en los términos del artículo 2.8.11.2.5.2. de la presente reglamentación.
8. Carta de intención de la vinculación del director técnico del cultivo el cual deberá ser ingeniero agrónomo, con su respectiva tarjeta profesional.
9. Documentación que demuestre el origen y forma de acceso a la semilla para siembra, según los siguientes casos:
a) Cuando el solicitante de la licencia haya radicado fichas técnicas de cultivares de cannabis ante el ICA antes del 31 de diciembre de 2018 con el fin de ser inscritas en el Registro Nacional de Cultivares Comerciales:
i) Registro vigente como productor de semilla seleccionada expedido por el ICA, y
ii) Ficha técnica de los materiales vegetales radicada ante el ICA, como fuente semillera, hasta el 31 de diciembre de 2018 con el fin de ser inscritos en el Registro Nacional de Cultivares Comerciales.
b) Cuando el solicitante de la licencia no haya radicado fichas técnicas de cultivares de cannabis ante el ICA antes del 31 de diciembre de 2018 con el fin de ser inscritas en el Registro Nacional de Cultivares Comerciales:
i. Documento en el que conste el vínculo jurídico entre el solicitante y el proveedor de semillas para siembra;
ii. Identificación del acto administrativo en firme de inscripción de al menos un cultivar en el Registro Nacional de Cultivares Comerciales expedido por el ICA a nombre del proveedor; y
iii. Indicación del número de la licencia de cultivo o de semillas para siembra y grano de la persona natural o jurídica proveedora de semilla o solicitud de inclusión del proveedor de las semillas como tercero que haya radicado fichas técnicas hasta el 31 de diciembre de 2018 ante el ICA con el fin de ser inscritas en el Registro Nacional de Cultivares Comerciales.
c) Cuando el solicitante importe la semilla:
i. Registro vigente como importador de semillas expedido por el ICA;
ii. Indicación del país del que se pretende importar que cuente con acuerdo comercial de semillas establecido entre las autoridades fitosanitarias de cada país; y
iii. Acuerdo comercial entre el proveedor de las semillas y el distribuidor en territorio colombiano.
PARÁGRAFO 1o. Los solicitantes que sean potenciales pequeños y medianos cultivadores, productores y comercializadores nacionales de cannabis podrán presentar documento en el que conste que los registros ICA señalados en el numeral 9 del presente artículo se encuentran en trámite. Dichos registros deberán estar en firme para la expedición de la licencia solicitada.
PARÁGRAFO 2o. <Parágrafo modificado por el artículo 6 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Además de los requisitos establecidos en el artículo 2.8.11.2.2.1., y en el presente artículo, para la licencia de cultivo de plantas de cannabis psicoactivo en la modalidad uso nacional y exportación, se deberán acreditar los requisitos señalados en el artículo 7o de la Resolución conjunta 227 de 2022 del Ministerio de Justicia y del Derecho, Ministerio de Agricultura y Desarrollo Rural y Ministerio de Salud y Protección Social o aquella que la modifique, adicione o sustituya.
ARTÍCULO 2.8.11.2.2.9. REQUISITOS ADICIONALES PARA LA LICENCIA DE CULTIVO DE PLANTAS DE CANNABIS PSICOACTIVO EN LA MODALIDAD DE FABRICACIÓN DE DERIVADOS. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Además de los requisitos establecidos en los artículos 2.8.11.2.2.1. y 2.8.11.2.2.8. cuando se solicite la licencia de cultivo de plantas de cannabis psicoactivo para fabricación de derivados deberá presentarse la siguiente documentación:
1. Identificación del acto administrativo que contenga la licencia de fabricación de derivados de cannabis expedida por la autoridad competente a nombre de la persona natural o jurídica destinataria de la cosecha, y la constancia de ejecutoria o prueba de esta.
2. Documento que acredite el vínculo jurídico entre el solicitante de la licencia de cultivo y al menos un licenciatario de fabricación, cuando el destinatario de la cosecha no sea el mismo cultivador.
PARÁGRAFO 1o. Los licenciatarios de cultivo de plantas de cannabis psicoactivo para fabricación de derivados solo podrán entregar la cosecha de cannabis psicoactivo a cualquier título a licenciatarios de fabricación de derivados de cannabis.
PARÁGRAFO 2o. Los potenciales pequeños y medianos cultivadores, productores y comercializadores nacionales de cannabis que soliciten licencia deberán presentar lo indicado en el numeral 1 del presente artículo o la constancia de que la misma se encuentra en trámite. En caso de presentar esta constancia, para la expedición de la licencia respectiva, la licencia de fabricación de derivados se deberá encontrar en firme.
ARTÍCULO 2.8.11.2.2.10. REQUISITOS ADICIONALES PARA LA LICENCIA DE CULTIVO DE PLANTAS DE CANNABIS PSICOACTIVO EN LA MODALIDAD DE INVESTIGACIÓN. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Además de los requisitos establecidos en los artículos 2.8.11.2.2.1. y 2.8.11.2.2.8., cuando se solicite la licencia de cultivo de plantas de cannabis psicoactivo en la modalidad de investigación el objeto social de la persona jurídica, consorcio, unión temporal o demás esquemas asociativos encargados de realizar el proyecto de investigación, deberá contener de forma expresa la actividad de investigación y/o fitomejoramiento.
PARÁGRAFO. El proyecto de investigación deberá cumplir con la regulación que expidan de forma conjunta los ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural.
ARTÍCULO 2.8.11.2.2.11. REQUISITOS PARA LA LICENCIA DE CULTIVO DE PLANTAS DE CANNABIS NO PSICOACTIVO. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Para obtener la licencia de cultivo de plantas de cannabis no psicoactivo en cualquier modalidad, además de los requisitos generales definidos en el artículo 2.8.11.2.2.1., el solicitante deberá acreditar el cumplimiento de los siguientes requisitos específicos ante la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes del Ministerio de Justicia y del Derecho:
1. Plan de cultivo suscrito por ingeniero agrónomo o agrónomo, en ejercicio de su profesión, de acuerdo con las actividades a desarrollar por el solicitante. Este plan deberá contener:
a) El cronograma de trabajo que deberá proyectarse por el término de un (1) año y contener las labores específicas de cultivo.
b) Los procedimientos agrícolas que serán implementados en el área de cultivo.
c) El organigrama en el cual se señalen las responsabilidades y labores de cada cargo involucrado en la etapa de cultivo, cosecha y postcosecha.
2. Descripción de los equipos que se emplearán en cada modalidad de la licencia solicitada.
3. Descripción de las áreas donde se realizarán las actividades, según la modalidad solicitada, que incluya medidas y dimensiones.
4. En los casos en los que adicionalmente el solicitante cuente con solicitud o licencia de cultivo de plantas de cannabis psicoactivo deberá señalar las áreas en donde va a desarrollar actividades con cannabis no psicoactivo y con cannabis psicoactivo.
5. Registros fotográficos del terreno correspondientes al predio donde se desarrollarán las actividades en el estado en que se encuentre al momento de presentar la solicitud. No podrán ser fotos satelitales ni aéreas.
6. Carta de intención de la vinculación del director técnico del cultivo el cual deberá ser ingeniero agrónomo, con copia de su respectiva tarjeta profesional.
7. Haber obtenido concepto favorable en la visita previa de control en los términos del artículo 2.8.11.2.5.2. de la presente reglamentación.
8. Documentación que demuestre el origen y forma de acceso a la semilla para siembra, según los siguientes casos:
a) Cuando el solicitante de la licencia haya radicado fichas técnicas de cultivares de cannabis ante el ICA antes del 31 de diciembre de 2018 con el fin de ser inscritas en el Registro Nacional de Cultivares Comerciales:
i. Registro vigente como productor de semilla seleccionada expedido por el ICA; y
ii. Ficha técnica de los materiales vegetales radicada ante el ICA como fuente semillera hasta el 31 de diciembre de 2018 con el fin de ser inscritos en el Registro Nacional de Cultivares Comerciales.
b) Cuando el solicitante de la licencia no haya radicado fichas técnicas de cultivares de cannabis ante el ICA antes del 31 de diciembre de 2018 con el fin de ser inscritas en el Registro Nacional de Cultivares Comerciales:
i. Documento en el que conste el vínculo jurídico entre el solicitante y el proveedor de semillas para siembra.
ii. Acto administrativo en firme de inscripción de al menos un cultivar en el Registro Nacional de Cultivares Comerciales expedido por el ICA a nombre del proveedor.
iii. Indicación del número de la licencia de cultivo o de semillas para siembra y grano de la persona natural o jurídica proveedora de semilla o solicitud de inclusión del proveedor de las semillas como tercero que haya radicado fichas técnicas hasta el 31 de diciembre de 2018 ante el ICA con el fin de ser inscritas en el Registro Nacional de Cultivares Comerciales.
c) Cuando el solicitante importe la semilla:
i. Registro vigente como importador de semillas expedido por el ICA.
ii. Indicación del país del que se pretende importar que cuente con acuerdo comercial de semillas establecido entre las autoridades fitosanitarias de cada país.
iii. Acuerdo comercial entre el proveedor de las semillas y el distribuidor en territorio colombiano.
PARÁGRAFO 1o. La ficha técnica aprobada por el ICA deberá certificar que las inflorescencias provenientes de cada cultivar contienen una concentración de THC inferior al 1% en peso seco.
PARÁGRAFO 2o. Los solicitantes que sean potenciales pequeños y medianos cultivadores, productores y comercializadores nacionales de cannabis podrán presentar documento en el que conste que los registros ICA señalados en el numeral 9 del presente artículo se encuentran en trámite. Dichos registros deberán estar en firme para la expedición de la licencia solicitada.
PARÁGRAFO 3o. <Parágrafo modificado por el artículo 7 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Además de los requisitos establecidos en el artículo 2.8.11.2.2.1., y en el presente artículo, para la licencia de cultivo de plantas de cannabis no psicoactivo en la modalidad uso nacional y exportación, se deberán acreditar los requisitos señalados en el artículo 7o de la Resolución Conjunta número 227 de 2022 del Ministerio de Justicia y del Derecho, Ministerio de Agricultura y Desarrollo Rural y Ministerio de Salud y Protección Social o aquella que la modifique, adicione o sustituya.
ARTÍCULO 2.8.11.2.2.12 REQUISITOS ADICIONALES PARA LA LICENCIA DE CULTIVO DE PLANTAS DE CANNABIS NO PSICOACTIVO EN LA MODALIDAD DE FABRICACIÓN DE DERIVADOS. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Además de los requisitos establecidos en los artículos 2.8.11.2.2.1. y 2.8.11.2.2.11., cuando se solicite la licencia de cultivo de plantas de cannabis no psicoactivo en la modalidad de fabricación de derivados, deberá presentarse la siguiente documentación:
1. Identificación del acto administrativo de la licencia de fabricación de derivados de cannabis o de la licencia de fabricación de derivados no psicoactivos de cannabis a nombre de la persona natural o jurídica destinataria de la cosecha, e indicación del número del acto administrativo de la constancia ejecutoria expedida por la autoridad competente o prueba de esta.
2. Cuando el destinatario de la cosecha no sea el mismo cultivador, debe presentar el documento que acredite el vínculo jurídico entre el solicitante de la licencia de cultivo y al menos un licenciatario de fabricación.
PARÁGRAFO 1o. Los licenciatarios de cultivo de plantas de cannabis no psicoactivo para fabricación de derivados solo podrán entregar la cosecha a cualquier título a licenciatarios de fabricación de derivados de cannabis o licenciatarios de fabricación de derivados no psicoactivos.
PARÁGRAFO 2o. Los potenciales pequeños y medianos cultivadores, productores y comercializadores nacionales de cannabis que soliciten licencia deberán presentar lo solicitado en el numeral 1 del presente artículo sobre licencia de fabricación de derivados en firme, o la constancia de que la misma se encuentra en trámite; en todo caso, para la expedición de la licencia respectiva, la licencia de fabricación de derivados se deberá encontrar en firme.
ARTÍCULO 2.8.11.2.2.13 REQUISITOS ADICIONALES PARA LA LICENCIA DE CULTIVO DE PLANTAS DE CANNABIS NO PSICOACTIVO EN LA MODALIDAD DE INVESTIGACIÓN. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Además de los requisitos establecidos en los artículos 2.8.11.2.2.1. y 2.8.11.2.2.11., cuando se solicite la licencia de cultivo de plantas de cannabis no psicoactivo para investigación deberá presentarse la documentación que acredite el proyecto de investigación. En todo caso, el objeto social de la persona jurídica, consorcio, unión temporal o demás esquemas asociativos encargados de realizar el proyecto de investigación, deberá contener de forma expresa la investigación y/o fitomejoramiento.
PARÁGRAFO. El proyecto de investigación deberá cumplir con la regulación que expidan de forma conjunta los ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural.
OBLIGACIONES Y PROHIBICIONES DE LOS LICENCIATARIOS.
ARTÍCULO 2.8.11.2.3.1 OBLIGACIONES. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los titulares de las licencias deberán cumplir las obligaciones señaladas en el presente título y las siguientes:
1. Corregir las fallas administrativas y operativas identificadas por las autoridades de control en los plazos establecidos en la comunicación que estas expidan.
2. Implementar y cumplir el protocolo de seguridad en los términos y condiciones que se establezcan en las regulaciones del presente título.
3. Solicitar la modificación de la licencia dentro de los treinta (30) días calendario siguientes a la ocurrencia del hecho, cuando se presenten:
a. Cambios en la representación legal principal y/o modificaciones en la razón social.
b. Modificaciones en el número o contenido de folio de matrícula inmobiliaria del inmueble o inmuebles autorizados por la licencia, sin que implique un cambio de predio.
4. Solicitar previamente la modificación de la licencia cuando se pretenda excluir, incluir o modificar a los terceros cuando sean personas jurídicas que desarrollen las actividades previstas en el artículo 2.8.11.2.6.2.
5. Solicitar previamente la modificación de la licencia cuando se pretenda incluir un nuevo inmueble y/o área, excluir o sustituir el inmueble o área en la que se realicen las actividades autorizadas en la licencia.
6. Pagar las cuotas anuales de la tarifa, referentes al rubro de seguimiento que se define en los artículos 2.8.11.4.1. y 2.8.11.4.2., en los términos establecidos en la regulación que para el efecto expidan de forma conjunta los ministerios de Salud y Protección Social y Justicia y del Derecho.
7. Exigir la presentación de la licencia a terceros con quienes se pretenda realizar transacciones que involucren semillas para siembra, grano, plantas de cannabis, componente vegetal, cannabis y sus derivados y/o la inscripción ante el FNE cuando corresponda. Adicionalmente, se deberá exigir la presentación del acto administrativo que otorga el respectivo cupo, cuando a ello hubiere lugar.
8. Informar a las autoridades de control acerca de actividades presuntamente ilegales de las que se tenga conocimiento con respecto a las licencias de las cuales sea titular.
9. Atender las visitas que se realicen en el ejercicio del control administrativo y operativo, así como disponer y entregar la información requerida en las mismas según la regulación que para el efecto expidan de forma conjunta los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural.
10. Tener actualizado el registro general de actividades exigido en el presente título y sus regulaciones de forma veraz y consistente, que permita la trazabilidad, el seguimiento y monitoreo de las actividades a las que hacen referencia los artículos 2.8.11.2.5.3 y 2.8.11.7.3. Estos documentos y sus soportes serán requeridos en las visitas de seguimiento o en cualquier momento en que lo requiera la autoridad competente.
11. Suministrar la información y documentación que soliciten las autoridades señaladas en los artículos 2.8.11.1.4. y 2.8.11.1.5. del presente título dentro del plazo que aquellas establezcan para el efecto.
12. Remitir al Ministerio de Justicia y del Derecho y al FNE, según corresponda, las declaraciones de importación y exportación emitidas por la Dirección de Impuestos y Aduanas Nacionales (DIAN), dentro de los ocho (8) días siguientes a la culminación del proceso de nacionalización o al envío de las mercancías al resto del mundo. Dichas declaraciones deberán indicar las fechas y cantidades que efectivamente ingresaron o salieron del territorio colombiano de las semillas para siembra, el componente vegetal, las plantas de cannabis, el cannabis, los derivados de cannabis y los productos terminados. Adicionalmente, se deberán relacionar en las declaraciones el número de acta de inspección de mercancía a importar o del certificado de exportación expedido por el FNE, cuando corresponda.
13. Cumplir con las disposiciones vigentes del régimen sanitario y fitosanitario, según corresponda.
14. Efectuar la disposición final de las semillas para siembra, grano, componente vegetal, plantas de cannabis, del cannabis o del derivado cuando lo ordene la autoridad competente o cuando el licenciatario lo requiera, dando cumplimiento a las disposiciones señaladas en el presente Título y en la regulación que se expida de forma conjunta por los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural.
15. Dar asistencia técnica y/o transferencia de tecnología al menos a un titular de licencia de cultivo de plantas de cannabis que tenga la calidad de pequeño y mediano cultivador, productor y comercializador nacional de cannabis, mínimo una vez al año de acuerdo con la regulación conjunta que para el efecto expidan los Ministerios de Agricultura y Desarrollo Rural, Salud y Protección Social y Justicia y del Derecho. El cumplimiento de esta obligación deberá soportarse en el respectivo registro del que trata el artículo 2.8.11.2.5.3.
16. Cumplir con la obligación de adquirir cannabis de un pequeño o mediano cultivador de conformidad con lo señalado en el artículo 2.8.11.8.5.
17. Presentar prueba del vínculo contractual del director técnico del cultivo al Ministerio de Justicia y del Derecho y/o del director técnico del proceso de fabricación de derivados al FNE, cuando corresponda, dentro de los tres (3) meses siguientes a la ejecutoria de la licencia. Los directores técnicos vinculados para el desarrollo de las actividades de la licencia obtenida podrán ser personas distintas a quienes suscribieron las cartas de intención o los planes de fabricación o cultivo presentados con el fin de obtener la licencia.
18. Solicitar oportunamente la cancelación del cupo asignado cuando no sea posible su aprovechamiento. La cancelación se deberá realizar de conformidad con la regulación conjunta que para el efecto expidan los Ministerios de Agricultura y Desarrollo Rural, Salud y Protección Social y Justicia y del Derecho.
19. Presentar cuando corresponda, los informes señalados en el artículo 2.8.11.7.3 del presente título con información verídica, consistente y que corresponda a las existencias físicas y movimientos realizados por los licenciatarios en el período que se reporta.
20. Identificar todos los materiales vegetales; asimismo, diferenciar y/o separar físicamente tanto los cultivos de plantas de cannabis psicoactivo como los cultivos de plantas de cannabis no psicoactivo y delimitar las áreas en las cuales desarrollarán las actividades de cultivo, respectivamente.
21. Llevar el registro de las operaciones de venta de semillas a personas naturales no licenciadas, el cual deberá estar a disposición de la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes del Ministerio de Justicia y del Derecho. Los titulares de la licencia de semillas para siembra y grano y de cultivo de plantas de cannabis solo podrán vender un máximo de veinte (20) semillas semestralmente a cada persona natural no licenciada.
22. Cumplir con la normatividad aplicable en materia ambiental, de comercio exterior y de relaciones exteriores.
23. Realizar actividades de importación o ingreso a zona franca de semillas para siembra, grano, componente vegetal, plantas de cannabis, cannabis, derivados de cannabis o productos terminados, contando previamente con la respectiva licencia de importación o vistos buenos de las entidades competentes para el ingreso a zona franca, según corresponda, y adelantando los trámites ante el FNE, de certificado de importación, inspección previa a la nacionalización y formalización (tratándose de cannabis, derivados psicoactivos de cannabis y productos fiscalizados).
24. Realizar actividades de exportación de semillas para siembra, grano, componente vegetal, plantas de cannabis, cannabis, derivados de cannabis o productos terminados contando previamente con el formulario de movimiento de mercancías y vistos buenos otorgados por las autoridades competentes a través de la Ventanilla Única de Comercio Exterior (VUCE), o a través del medio que se disponga para dichos efectos (para el caso de la exportación), y contando previamente con el concepto de no fiscalización o con el certificado de exportación cuando aplique, emitido por el FNE.
25. Realizar actividades de importación, ingreso a zona franca o exportación de derivados no psicoactivos de cannabis o productos no fiscalizados, contando previamente con el concepto de no fiscalización o con el certificado de exportación cuando aplique, emitido por el FNE.
26. Realizar los reportes correspondientes a los artículos 2.8.11.2.5.3, 2.8.11.2.7.8 y 2.8.11.2.8.2 y la denuncia de que trata el artículo 2.8.11.2.5.4 del presente título.
27. Mantener vigentes los documentos de identificación, visas o permisos de las personas naturales extranjeras titulares de la licencia o los representantes legales extranjeros de la persona jurídica titular de la licencia.
28. Aprovechar por lo menos un cupo en los dos (2) primeros años de la vigencia de la licencia, y a partir del tercer año un (1) cupo por cada año de la vigencia, incluso cuando se renueve y/o se extienda la licencia, para las licencias que corresponda y de acuerdo con los criterios establecidos en la regulación que expidan de manera conjunta los Ministerios de Agricultura y Desarrollo Rural, Justicia y del Derecho y Salud y Protección Social.
29. Iniciar las actividades de cultivo de plantas de cannabis no psicoactivo dentro de los nueve (9) meses siguientes al otorgamiento de la licencia correspondiente.
ARTÍCULO 2.8.11.2.3.2 PROHIBICIONES. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los titulares de las licencias deberán abstenerse de:
1. Realizar promoción o publicidad de semillas para siembra, grano, componente vegetal, plantas de cannabis, cannabis, derivados de cannabis, y de productos elaborados a partir de componente vegetal, de cannabis o de sus derivados que incumpla la normatividad aplicable para la promoción o publicidad del producto específico o la regulación que se expida en desarrollo del artículo 2. 8.11.5.4.
2. Comercializar, distribuir, recibir o entregar a terceros, bajo cualquier título, semillas para siembra, grano, componente vegetal, plantas de cannabis, cannabis, derivados y/o productos provenientes de autocultivo o realizar autocultivo en predios licenciados.
3. Comercializar, distribuir, recibir o entregar semillas para siembra, grano, componente vegetal, plantas de cannabis y/o cannabis a terceros no autorizados o no licenciados -en los casos que aplique- bajo cualquier título. Esta prohibición se hace extensiva a entregar o recibir semillas para siembra, grano, componente vegetal, plantas de cannabis, cannabis o sus derivados a licenciatarios diferentes a los informados como novedad o señalados en las respectivas licencias o cupos, según corresponda.
4. Permitir el acceso de menores de edad a las áreas de almacenamiento, de cultivo y/o de fabricación de derivados según corresponda, a semillas para siembra, plantas de cannabis, cannabis o a los derivados de cannabis.
5. Adelantar actividades de cultivo o de fabricación de derivados sin el respectivo cupo, en los casos en los que es requerido.
6. Sobrepasar el cupo máximo autorizado para cada vigencia o usarlo para un fin, modalidades o condiciones distintas a las autorizadas.
7. Iniciar actividades sin el cumplimiento de las condiciones establecidas en el artículo 2.8.11.2.6.1.
8. Estar en posesión de cannabis y/o realizar actividades de cultivo de plantas cannabis siendo titular de la licencia de semillas para siembra y grano en cualquiera de sus modalidades.
9. Omitir la orden de destrucción de cannabis o de derivados de cannabis efectuada por alguna de las entidades competentes.
10. Realizar actividades propias de la licencia respectiva en un inmueble, dirección o ubicación no autorizados.
11. Realizar actividades relacionadas con semillas para siembra, plantas de cannabis, cannabis o derivados que no correspondan a las autorizadas en la licencia o cupo otorgado.
12. Fabricar, tener injustificadamente y/o vender productos que no cumplan con la normatividad sanitaria o fitosanitaria y/o sin contar con la respectiva ampliación de la inscripción ante el FNE, en los casos que corresponda.
13. Importar o ingresar a zona franca cannabis, derivados psicoactivos o productos fiscalizados sin el cumplimiento de los requisitos señalados en el presente Título, en las normas expedidas por el Ministerio de Salud y Protección Social y las regulaciones que se expidan sobre la materia.
14. Exportar cannabis, derivados fiscalizados o productos fiscalizados sin el cumplimiento de los requisitos señalados en el presente título, el Decreto 2510 de 2003, el Decreto 1156 de 2018, o las normas que los modifiquen o sustituyan, así como las demás normas expedidas sobre la materia por el Ministerio de Salud y Protección Social y las regulaciones que se expidan al respecto.
15. Transferir y/o ceder a cualquier título alguna de las licencias otorgadas.
16. Presentar soportes falsos para respaldar los registros y movimientos de las semillas para siembra, grano, componente vegetal, plantas de cannabis, cannabis y sus derivados o presentar cualquier otro documento falso ante las autoridades competentes y de control.
17. Contar con una condena en firme y vigente, por delitos de tráfico de estupefacientes por parte del licenciatario –cuando se trate de una persona natural–, o los representantes legales principales y suplentes, o alguno de los accionistas que cuente con una participación mayor o igual al 20%.
18. Iniciar actividades de cultivo o de comercialización en cualquiera de las licencias otorgadas por el Ministerio de Justicia y del Derecho, sin la obtención de los registros ante el ICA que correspondan.
19. Destinar los derivados psicoactivos de cannabis para fines diferentes a los médicos y/o científicos.
20. <Numeral adicionado por el artículo 8 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Vender o transferir el cannabis y/o derivados de cannabis como productos terminados a personas que no cuenten con las autorizaciones sanitarias o certificaciones correspondientes y aplicables según la normatividad vigente.
ARTÍCULO 2.8.11.2.3.3. <Artículo eliminado por el artículo 1 del Decreto 811 de 2021>
ARTÍCULO 2.8.11.2.3.4. REGISTRO ANTE EL ICA PARA LA PRODUCCIÓN, IMPORTACIÓN, COMERCIALIZACIÓN, EXPORTACIÓN E INVESTIGACIÓN DE SEMILLAS PARA SIEMBRA. <Artículo eliminado por el artículo 1 del Decreto 811 de 2021>
MEDIDAS SANCIONATORIAS Y CORRECTIVAS.
ARTÍCULO 2.8.11.2.4.1 SANCIONES. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> El Invima y la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes del Ministerio de Justicia y del Derecho, podrán mediante acto administrativo declarar la configuración de una condición resolutoria o suspender la licencia otorgada. La declaración de una condición resolutoria será considerada una medida administrativa de carácter sancionatorio que generará la cancelación de la licencia, y la suspensión se entenderá que corresponde a una medida administrativa de carácter correctivo.
Los Ministerios de Justicia y del Derecho y Salud y Protección Social, expedirán el procedimiento administrativo en el marco de lo previsto por el artículo 11 de la Ley 1787 de 2016.
ARTÍCULO 2.8.11.2.4.2 SUSPENSIÓN DE LA LICENCIA. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> El incumplimiento a las obligaciones previstas en los numerales 1, 2, 3, 4, 5, 6, 7, 8, 10, 11, 12, 13, 17, 18, 19, 20, 22, 26, o 27 del artículo 2.8.11.2.3.1, del presente decreto dará lugar a la suspensión de la licencia por un término no menor a un (1) mes ni mayor a seis (6) meses, conforme al procedimiento administrativo que expidan los Ministerios de Justicia y del Derecho y Salud y Protección Social.
ARTÍCULO 2.8.11.2.4.3 CONDICIONES RESOLUTORIAS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Se consideran condiciones resolutorias las siguientes:
1. Incurrir en una o varias de las prohibiciones establecidas en el presente título.
2. Incumplir las obligaciones previstas en los numerales 9, 14, 15, 16, 21, 23, 24, 25, 28 y 29 del artículo 2.8.11.2.3.1 del presente decreto. Las relativas a los numerales 28 y 29 serán consideradas condiciones resolutorias cuando su incumplimiento ocurra por causas atribuibles al licenciatario.
3. Determinar que el inmueble autorizado en la licencia no existe.
PARÁGRAFO. Una vez cancelada la licencia como consecuencia de la configuración de una condición resolutoria no se le otorgará nuevamente una licencia a la misma persona natural, jurídica o a los miembros del esquema asociativo, durante un término de dos (2) años, contados a partir de la ejecutoria del acto administrativo de cancelación; a los accionistas con participación igual o mayor al 20% de la persona jurídica respecto de la cual se declaró la condición resolutoria también les será aplicable la limitación descrita en este parágrafo, inclusive cuando constituyan nuevas formas asociativas o realicen la solicitud de licencias como personas naturales.
EVALUACIÓN Y SEGUIMIENTO.
ARTÍCULO 2.8.11.2.5.1. EVALUACIÓN Y SEGUIMIENTO. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> El Invima y la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes del Ministerio de Justicia y del Derecho ejercerán el control previo al otorgamiento de las licencias, de acuerdo con el servicio de evaluación de que trata el artículo 8o de la Ley 1787 de 2016. En tal sentido, podrán requerir, en cualquier momento, soportes documentales, realizar visitas o efectuar las actividades necesarias para adelantar la evaluación.
El FNE y la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes del Ministerio de Justicia y del Derecho, ejercerán el control posterior al otorgamiento de las licencias, de acuerdo con servicio de seguimiento de que trata el artículo 8o de la Ley 1787 de 2016. En tal sentido, podrán requerir en cualquier momento soportes documentales, realizar visitas o efectuar las actividades necesarias para adelantar el seguimiento.
PARÁGRAFO. En ejercicio de las actividades de seguimiento, el FNE y la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes del Ministerio de Justicia y del Derecho podrán adelantar la ejecución por renuencia de la que trata el artículo 90 de la Ley 1437 de 2011 y las normas que la modifiquen o sustituyan. Lo anterior, sin perjuicio de las competencias de las demás autoridades de control sobre la materia. Asimismo, el FNE o el Invima podrán imponer las medidas sanitarias de seguridad establecidas en el artículo 576 de la Ley 9 de 1979, o las normas que la modifiquen o sustituyan.
ARTÍCULO 2.8.11.2.5.2. VISITAS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Las autoridades establecidas en los artículos 2.8.11.1.4, y 2.8.11.1.5. del presente título realizarán visitas previas de control y visitas de seguimiento de las licencias a los inmuebles donde se desarrollen las actividades; sin perjuicio de las competencias de las autoridades judiciales. Las visitas se realizarán de conformidad con la regulación conjunta que para el efecto expidan los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y de Desarrollo Rural. En ninguno de los casos se requerirá previo aviso de la visita al solicitante o al licenciatario.
Para la realización de las visitas, las autoridades podrán convocar a las entidades que requieran para el acompañamiento de estas. En el caso de las visitas previas de control se podrá convocar a la Policía Nacional, y para las visitas de seguimiento a la Dirección de Antinarcóticos de la Policía Nacional (Dirán). Asimismo, en caso de requerirse, se acudirá a las fuerzas militares de acuerdo con sus competencias.
De cada visita la autoridad dejará constancia en acta firmada por el licenciatario o representante legal de la persona jurídica licenciataria, o sus delegados, así como del designado de las autoridades de control que realiza la visita. En el acta de la visita se dejarán consignadas las fallas administrativas y operativas identificadas en la visita y el término que se concede para subsanarlas.
En el ejercicio de las visitas de seguimiento, los designados de la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes del Ministerio de Justicia y del Derecho o del FNE, según corresponda, podrán tomar muestras de materias primas, cannabis, derivados de cannabis, productos, residuos y/o insumos utilizados en el proceso de fabricación de derivados y productos para su correspondiente análisis, de acuerdo con los protocolos que cada entidad establezca para tal fin.
Así mismo, los designados de la Dirección de Antinarcóticos de la Policía Nacional, por solicitud de la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes del Ministerio de Justicia y del Derecho o del FNE, podrán tomar muestras de materias primas, cannabis, derivados de cannabis, productos, residuos y/o insumos utilizados en el proceso de fabricación de derivados y productos, para su análisis en los laboratorios del Estado. La toma de muestras se realizará de acuerdo con las disposiciones que se establezcan en la regulación conjunta que expidan los Ministerios de Justicia y del Derecho, Salud y Protección Social y Agricultura y Desarrollo Rural.
ARTÍCULO 2.8.11.2.5.3. REGISTRO GENERAL DE ACTIVIDADES. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los licenciatarios deberán realizar un registro general de las actividades que realicen con las semillas para siembra, el grano, el componente vegetal, las plantas de cannabis, el cannabis y los derivados ante el Ministerio de Justicia y del Derecho o ante el FNE, según corresponda, a través del MICC de que trata el artículo 2.8.11.7.1. Las autoridades señaladas solicitarán información adicional en cualquier momento de considerarlo pertinente.
El registro general de actividades es responsabilidad directa del titular de la licencia, aunque las actividades autorizadas se hayan tercerizado. Cada movimiento o actividad deberá registrarse el mismo día calendario de su ocurrencia, salvo cuando se trate de transporte de semillas, grano, componente vegetal, cannabis o derivados, el cual deberá efectuarse previamente. En el registro general de actividades deberá reportarse lo siguiente:
a) Todos los movimientos de entrada y salida del área de cultivo o de fabricación incluyendo las importaciones, exportaciones y operaciones de adquisición o entrega a cualquier título por modalidad, así como operaciones de venta de semilla a personas naturales licenciadas y no licenciadas, cuando corresponda.
b) Fecha de la actividad o movimiento reportado.
c) Existencias de material.
d) Variaciones en las características de los derivados acorde con su especificación, concentraciones de THC en cannabis y derivados, que cambien la condición de psicoactividad, pasando de ser no psicoactivo a psicoactivo y viceversa. En estos casos deberán indicarse las cantidades exactas de material que presente variaciones, su concentración de cannabinoides y las causas que pudieron motivar dicha variación.
e) Número de radicado de la novedad ante el Ministerio de Justicia y del Derecho cuando el licenciatario de cultivo de plantas de cannabis en la modalidad de fabricación de derivados incluya un nuevo destinatario de la cosecha.
f) Pérdidas o hurtos de material de los que trata el artículo 2.8.11.2.5.4.
g) Actividades de asistencia técnica y/o transferencia de tecnología prestada a un titular de licencia de cultivo de plantas de cannabis inscrito como pequeño o mediano cultivador, productor o comercializador nacional de cannabis.
En la regulación conjunta que expidan los Ministerios de Agricultura y Desarrollo Rural, de Justicia y del Derecho y Salud y Protección Social, se podrá desarrollar el contenido del registro.
PARÁGRAFO. Cuando no sea posible el uso del MICC, por causas atribuibles al funcionamiento o acceso a la herramienta informática, los licenciatarios deberán mantener dicho registro propio de forma digital o manual y radicar los respectivos informes en la periodicidad, los formatos y medios de radicación que se definan en la regulación conjunta que expidan los Ministerios de Agricultura y Desarrollo Rural, Justicia y del Derecho y Salud y Protección Social. En caso de error en el registro no se podrá tachar o enmendar, sino que se deberá realizar la corrección respectiva dejando la manifestación por escrito del error cometido.
ARTÍCULO 2.8.11.2.5.4. PÉRDIDA O HURTO. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> En caso de pérdida injustificada o hurto de semillas, grano, componente vegetal, plantas de cannabis, cannabis o sus derivados, el licenciatario o el tercero que bajo autorización se encontraba en posesión de ellos deberá informar, dentro de las veinticuatro (24) horas siguientes de conocido el hecho, a las respectivas autoridades de control señaladas en el artículo 2.8.11.1.5, adjuntando copia de la denuncia presentada ante la Fiscalía General de la Nación en la cual se indiquen las cantidades, la descripción (variedades y especificaciones), y los números de lote, cuando corresponda.
El licenciatario deberá adjuntar los documentos que incluyan una descripción del hurto o pérdida, personal involucrado, incluidos los terceros intervinientes, fecha y hora del descubrimiento, lugar de los hechos, cantidad y tipo de producto. Asimismo, deberá reportar esta situación en el registro general de actividades respecto de los movimientos de cannabis y/o sus derivados.
DISPOSICIONES GENERALES SOBRE LAS ACTIVIDADES PROPIAS DE LAS LICENCIAS.
ARTÍCULO 2.8.11.2.6.1. INICIO DE LAS ACTIVIDADES RELACIONADAS CON LAS LICENCIAS Y CUPOS OTORGADOS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Para iniciar actividades los titulares de las licencias deberán cumplir con las siguientes condiciones:
1. Los titulares de las licencias de semillas para siembra y grano solo podrán iniciar actividades:
a) En la modalidad de comercialización o entrega cuando cuenten con:
i. Licencia en firme y vigente.
ii. Registro como importador, exportador y/o comercializador en firme y vigente, según corresponda, emitido por el ICA.
iii. Inscripción de cada cultivar <sic> en el Registro Nacional de Cultivares Comerciales del ICA.
iv. En los casos en que se vaya a hacer uso de material proveniente del resto del mundo, licencia de importación o vistos buenos previos obtenidos a través de la VUCE, que den cuenta de que la importación o ingreso del material a zona franca cumplió con los requisitos respectivos.
b) En las modalidades de investigación y transformación de grano cuando cuenten con:
i. Licencia en firme y vigente.
ii. En los casos en que se vaya a hacer uso de material provenientes del resto del mundo, licencia de importación o vistos buenos previos obtenidos a través de la VUCE, que den cuenta de que la importación o ingreso del material a zona franca cumplió con los requisitos respectivos.
2. Los titulares de las licencias de cultivo de plantas de cannabis psicoactivo solo podrán iniciar actividades cuando cuenten con:
a) Licencia en firme y vigente.
b) Cupo de cultivo de plantas de cannabis psicoactivo otorgado por el Ministerio de Justicia y del Derecho.
c) Registro como productor de semilla seleccionada ante el ICA, o registro de un tercero proveedor, acreditando el respectivo vínculo contractual (en los casos en que el licenciatario no vaya a realizar actividades de propagación de semillas para siembra).
d) En los casos en que se vaya a hacer uso de material proveniente del resto del mundo, licencia de importación o vistos buenos previos obtenidos a través de la VUCE, que den cuenta que la importación o ingreso del material a zona franca cumplió con los requisitos respectivos.
3. Los titulares de las licencias de cultivo de plantas de cannabis no psicoactivo solo podrán iniciar actividades cuando cuenten con:
a) Licencia en firme y vigente.
b) Registro como productor de semilla seleccionada del ICA, o registro de un tercero proveedor, acreditando el respectivo vínculo contractual (en los casos en que el licenciatario no vaya a realizar actividades de propagación de semillas para siembra).
c) En los casos en que se vaya a hacer uso de material provenientes del resto del mundo, licencia de importación o vistos buenos previos obtenidos a través de la VUCE, que den cuenta de que la importación o ingreso del material a zona franca cumplió con los requisitos respectivos.
4. Los titulares de las licencias de fabricación de derivados de cannabis solo podrán recibir cannabis psicoactivo cuando cuenten con:
a) Licencia en firme y vigente.
b) Cupo de fabricación de derivados de cannabis o cupo excepcional de uso de excedentes otorgado por el Ministerio de Salud y Protección Social o la entidad competente.
c) En los casos en que se vaya a hacer uso de material provenientes del resto del mundo, licencia de importación o vistos buenos previos obtenidos a través de la VUCE, que den cuenta de que la importación o ingreso del material a zona franca cumplió con los requisitos respectivos.
5. Los titulares de las licencias de fabricación de derivados de cannabis podrán recibir cannabis no psicoactivo y componente vegetal para fabricar derivados psicoactivos de cannabis cuando cuenten con:
a) Licencia en firme y vigente.
b) Cupo de fabricación de derivados de cannabis, o cupo excepcional de uso de excedentes otorgado por el Ministerio de Salud y Protección Social o la entidad competente.
c) En los casos en que se vaya a hacer uso de material proveniente del resto del mundo, licencia de importación o vistos buenos previos obtenidos a través de la VUCE, que den cuenta de que la importación o ingreso del material a zona franca cumplió con los requisitos respectivos.
6. Los titulares de las licencias de fabricación de derivados de cannabis podrán recibir cannabis no psicoactivo y componente vegetal para fabricar derivados no psicoactivos de cannabis, cuando cuenten con:
a) Licencia en firme y vigente.
b) En los casos en que se vaya a hacer uso de material proveniente del resto del mundo, licencia de importación o vistos buenos previos obtenidos a través de la VUCE, que den cuenta de que la importación o ingreso del material a zona franca cumplió con los requisitos respectivos.
7. Los titulares de las licencias de fabricación de derivados no psicoactivos de cannabis solo podrán recibir cannabis no psicoactivo y/o componente vegetal cuando cuenten con:
a) Licencia en firme y vigente.
b) En los casos en que se vaya a hacer uso de material provenientes del resto del mundo, licencia de importación o vistos buenos previos obtenidos a través de la VUCE, que den cuenta de que la importación o ingreso del material a zona franca cumplió con los requisitos respectivos.
PARÁGRAFO 1o. Todo cultivar objeto de adquisición, exportación, comercialización y/o establecimiento de cultivos comerciales deberá estar inscrito en el Registro Nacional de Cultivares Comerciales del ICA, y solo podrá establecerse en la subregión para la que fue autorizado, salvo en los casos en que se vayan a realizar pruebas de evaluación agronómica, para lo cual se deberá contar con autorización del titular del registro del cultivar siempre que no hayan transcurrido tres (3) años desde la inscripción en el registro. Los cultivares objeto de importación solo podrán ser comercializados y establecidos de forma comercial cuando se encuentren inscritos en el Registro Nacional de Cultivares Comerciales del ICA.
PARÁGRAFO 2o. Los cupos para el desarrollo de pruebas de eficacia de insumos agrícolas y de pruebas de evaluación agronómica que permitan el registro de los cultivares ante el ICA deberán solicitarse. en la modalidad de investigación y se deberá aportar el protocolo del ICA; salvo en los casos en los que se prevea el uso del cannabis cosechado o del componente vegetal para la obtención y caracterización de derivados, en cuyo caso el cupo deberá solicitarse en la modalidad de fabricación de derivados.
PARÁGRAFO 3o. En todo caso, para adelantar actividades comerciales con semillas para siembra, componente vegetal, plantas de cannabis, cannabis y derivados de cannabis, el cultivar de donde provienen deberá estar inscrito en el Registro Nacional de Cultivares Comerciales del ICA.
ARTÍCULO 2.8.11.2.6.2. TERCERIZACIONES Y NOVEDADES. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Toda actividad objeto de las licencias se podrá tercerizar. Las siguientes actividades, previo a su tercerización, cuando el tercero sea una persona jurídica, requerirán de modificación de la licencia por parte de las autoridades señaladas en el artículo 2.8.11.1.4.
1. Cultivo, cosecha y poscosecha.
2. Transformación de grano.
3. Almacenamiento de semillas, grano, componente vegetal, plantas de cannabis, cannabis y derivados de cannabis.
4. Fabricación de derivados.
Las demás actividades incluidas en la licencia que no estén enlistadas en el presente artículo, entre otras, investigación, importación, exportación, transporte, disposición final y el cambio o adición del licenciatario destinatario de la cosecha para fabricación de derivados, deberán ser informadas como novedad de forma previa a la realización de la actividad al Ministerio de Justicia y del Derecho, o al FNE, según corresponda.
Las novedades diferentes a la tercerización de actividades y al cambio o adición del licenciatario destinatario de la cosecha para fabricación de derivados deberán ser reportadas por el licenciatario a las autoridades competentes dentro de los diez (10) días hábiles siguientes a la ocurrencia del hecho.
PARÁGRAFO 1o. El licenciatario será responsable del cumplimiento de las disposiciones contenidas en el presente título, en sus regulaciones y en el acto de otorgamiento, ya sea que las actividades autorizadas en la licencia sean realizadas directamente por este o por intermedio de un tercero. Asimismo, el licenciatario será responsable ante el incumplimiento de una obligación o la incursión en una prohibición o en una causal de condición resolutoria por parte de sus terceros.
PARÁGRAFO 2o. Las personas naturales contratadas para realizar actividades propias de las licencias no deberán estar incluidas en el acto administrativo por el cual se otorguen. El licenciatario responderá por las actuaciones de las personas naturales contratadas en el marco de las actividades propias de la licencia.
Los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural, podrán expedir requisitos adicionales para la solicitud de modificación de la licencia, o el reporte de la novedad correspondiente.
ARTÍCULO 2.8.11.2.6.3. TRANSPORTE. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Para el transporte de las semillas para siembra, grano, cannabis, plantas de cannabis, componente vegetal o derivados del cannabis el licenciatario, o el tercero que este designe para que en su nombre realice el transporte, deberá cumplir lo dispuesto en el protocolo de seguridad en lo relativo a transporte y lo señalado en la regulación que para cada caso expidan de forma conjunta los Ministerios de Justicia y del Derecho, Salud y Protección Social y Agricultura y Desarrollo Rural.
Las personas naturales o jurídicas que transporten semillas para siembra, grano, componente vegetal, plantas de cannabis, cannabis no psicoactivo o derivados no psicoactivos de cannabis que no sean licenciatarios ni terceros autorizados, deberán contar con los soportes de la licencia del proveedor de la mercancía, según la regulación conjunta que para cada caso expidan los Ministerios de Justicia y del Derecho, Salud y Protección Social y Agricultura y Desarrollo Rural.
La Policía Nacional y/o las demás autoridades encargadas de ejercer el control en la etapa de seguimiento, referidas en el artículo 2.8.11.1.5, podrán verificar el cumplimiento de las condiciones del protocolo de seguridad de transporte y requerirán la presentación de los documentos vigentes y legibles, y la información que permita corroborar el origen y destino lícitos de estos, según la regulación conjunta que expidan los Ministerios de Justicia y del Derecho, Agricultura y Desarrollo Rural y Salud y Protección Social.
ARTÍCULO 2.8.11.2.6.4. DISPOSICIÓN FINAL. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> La disposición final de las semillas para siembra, grano y componente vegetal deberá realizarse de acuerdo con los protocolos propios dando cumplimiento a las normas ambientales que regulan la materia, constar en un acta suscrita por el director técnico del cultivo y/o por el responsable de la disposición final y deberá ser informada al Ministerio de Justicia y del Derecho en el respectivo registro de actividades, cuando corresponda. En estos casos no se requerirá realizar tratamiento previo para destrucción de las trazas de THC.
La disposición final del cannabis no psicoactivo, de las plantas de cannabis no psicoactivo o de los derivados no psicoactivos de cannabis deberá realizarse de acuerdo con los protocolos propios, constar en un acta suscrita por el director técnico y/o por el responsable de la disposición final y deberá ser reportada al Ministerio de Justicia y del Derecho en el respectivo registro general de actividades, tratándose de licenciatarios de cultivo; y/o al FNE, tratándose de licenciatarios de fabricación de derivados de cannabis o de fabricación de derivados no psicoactivos de cannabis.
La disposición final del cannabis psicoactivo, de las plantas de cannabis psicoactivo en estado de floración, o de los derivados psicoactivos de cannabis deberá realizarse de conformidad con lo establecido en la regulación que se expida por los Ministerios de Salud y Protección Social, Agricultura y Desarrollo Rural y Justicia y del Derecho.
Cuando la destrucción sea efectuada en ejercicio de una de las licencias señaladas en el presente título deberá constar en un acta suscrita por el director técnico y por el responsable de la incineración, y deberá ser reportada en el registro general de actividades al Ministerio de Justicia y del Derecho, para el caso de los licenciatarios de cultivo de plantas de cannabis, y/o al FNE, tratándose de licenciatarios de fabricación de derivados de cannabis y licenciatarios de fabricación de derivados no psicoactivos de cannabis respecto de los subproductos psicoactivos.
En todo caso la disposición final y/o la destrucción deberá realizarse con sujeción a las normas ambientales aplicables, a las expedidas por el Ministerio de Salud y Protección Social sobre la materia y a la regulación que para tal efecto se expida de forma conjunta por los Ministerios de Salud y Protección Social, Agricultura y Desarrollo Rural y Justicia y del Derecho.
PARÁGRAFO. Los licenciatarios realizarán la disposición final cuando, así lo requiera el licenciatario o lo ordene el Ministerio de Salud y Protección Social, el Ministerio de Justicia y del Derecho, el Invima, el ICA, el FNE, o las autoridades competentes.
ARTÍCULO 2.8.11.2.6.5. TRANSFERENCIA DE CANNABIS Y/O DE DERIVADOS NO PSICOACTIVOS. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Para la comercialización o entrega a cualquier título de cannabis no psicoactivo y/o de derivados no psicoactivos de cannabis, excepto el material de referencia, se prescindirá del trámite previsto en la Resolución 1478 de 2006, o las normas de la modifiquen o sustituyan expedidas por el Ministerio de Salud y Protección Social, para el control, seguimiento y vigilancia de la importación, exportación, procesamiento, síntesis, fabricación, distribución, dispensación, compra, venta, destrucción y uso de sustancias sometidas a fiscalización, medicamentos o cualquier otro producto que las contengan.
La comercialización o entrega a cualquier título de cannabis no psicoactivo se podrá realizar entre los titulares de cualquiera de las licencias de las que trata el presente título, a excepción de la licencia de semillas para siembra y grano, y la de derivados no psicoactivos de cannabis se podrá realizar únicamente entre los titulares de licencias de fabricación de derivados de cannabis, de derivados no psicoactivos de cannabis o con personas inscritas en el FNE, de acuerdo con lo establecido en la Resolución 1478 de 2006, o las normas de la modifiquen o sustituyan.
PARÁGRAFO. <Parágrafo adicionado por el artículo 9 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> En las licencias de cultivo de plantas de cannabis no psicoactivo en la modalidad de uso nacional y exportación se podrá realizar la transferencia o entrega a cualquier título de cannabis no psicoactivo para ser utilizado como producto terminado para fines médicos a personas que cuenten con las autorizaciones sanitarias o certificaciones según corresponda, así las mismas no sean titulares de las licencias establecidas en el presente artículo o no estén inscritas ante el FNE salvo que para la actividad a realizar se requiera dicha inscripción.
ARTÍCULO 2.8.11.2.6.6. TRÁMITES ANTE EL FONDO NACIONAL DE ESTUPEFACIENTES (FNE). <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los licenciatarios de cultivo y de fabricación de derivados no psicoactivos de cannabis, sin necesidad de inscripción, deberán adelantar ante el FNE, los siguientes trámites:
1. Autorizaciones de exportación que permitan el envío de cannabis o derivados no psicoactivos de cannabis fiscalizados fuera del país, conforme a lo establecido en la Convención Única de 1961, sobre Estupefacientes y a las normas expedidas por el Ministerio de Salud y Protección Social sobre la materia.
2. Trámite de destrucción de cannabis psicoactivo o derivados psicoactivos de cannabis de acuerdo con lo dispuesto en el artículo 2.8.11.2.6.4, y las normas expedidas sobre la materia por el Ministerio de Salud y Protección Social y la regulación que de forma conjunta se expida por los Ministerios de Salud y Protección Social, Agricultura y Desarrollo Rural y Justicia y del Derecho.
3. Solicitud de previsión y demás trámites de importación o autorización de compra para adquirir localmente materiales de referencia de cannabis, tetrahidrocannabinol (THC), y demás cannabinoides que estén fiscalizados, cuando sean necesarios para realizar sus pruebas como parte de las actividades de investigación tales como la determinación cuantitativa del contenido de estos, previo cumplimiento de los requisitos específicos para cada transacción.
4. <Numeral adicionado por el artículo 10 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Para la transferencia de cannabis psicoactivo bajo la modalidad de uso nacional y exportación de la licencia de cultivo de plantas de cannabis psicoactivo con el fin de obtener un producto terminado para comercializar a nivel nacional, el interesado deberá agotar el trámite de compra y venta local, establecido en la Resolución número 1478 de 2006 del Ministerio de Salud y Protección Social o aquella que la modifique, adicione o sustituya.
ARTÍCULO 2.8.11.2.6.7. <Artículo eliminado por el artículo 1 del Decreto 811 de 2021>
ARTÍCULO 2.8.11.2.6.8. <Artículo eliminado por el artículo 1 del Decreto 811 de 2021>
ARTÍCULO 2.8.11.2.6.9. <Artículo eliminado por el artículo 1 del Decreto 811 de 2021>
ARTÍCULO 2.8.11.2.6.10. <Artículo eliminado por el artículo 1 del Decreto 811 de 2021>
ARTÍCULO 2.8.11.2.6.11. <Artículo eliminado por el artículo 1 del Decreto 811 de 2021>
DISPOSICIONES SOBRE LAS ACTIVIDADES PROPIAS DE LAS LICENCIAS DE FABRICACIÓN DE DERIVADOS.
ARTÍCULO 2.8.11.2.7.1. CONTROL EN EL PROCESO DE FABRICACIÓN DE DERIVADOS. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural, regularán las disposiciones relativas al control en la etapa de recepción de cannabis anterior a la fabricación de derivados psicoactivos y posterior a la misma. Asimismo, regularán el control en la etapa posterior a la fabricación de derivados no psicoactivos.
PARÁGRAFO. El Ministerio de Salud y Protección Social, expedirá el reglamento técnico correspondiente a las condiciones de calidad de los derivados de cannabis como materias primas para la elaboración de productos terminados con fines médicos.
ARTÍCULO 2.8.11.2.7.2. REGISTRO DE LOS PROCESOS DE PRODUCCIÓN. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los fabricantes de derivados de cannabis deberán mantener un registro de todos los procesos de fabricación, incluidas las variaciones o alteraciones por pérdida, deshidratación o envejecimiento. El registro debe permitir la trazabilidad del cannabis y de cada lote de fabricación, servir de guía para la planeación interna y para la modificación de procesos y estar disponible para las labores de verificación y control que realicen las autoridades.
ARTÍCULO 2.8.11.2.7.3. INSCRIPCIÓN DE OFICIO ANTE EL FONDO NACIONAL DE ESTUPEFACIENTES. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> La obtención de las licencias de fabricación de derivados de cannabis en cualquiera de sus modalidades dará lugar a la inscripción de oficio ante el FNE, en las condiciones definidas por el Ministerio de Salud y Protección Social. Para tal efecto, el Invima informará al FNE sobre las licencias otorgadas cuando se encuentren ejecutoriadas.
Tal inscripción de oficio implicará que:
1. Cuando se trate de licencias para la fabricación de derivados de cannabis para uso nacional o para investigación: faculta al licenciatario a realizar las actividades autorizadas en la licencia y adicionalmente a transferir los derivados a otras personas con inscripción vigente ante el FNE, siempre que la modalidad de inscripción del adquiriente así lo admita y cuando así se requiera, en los términos establecidos por el Ministerio de Salud y Protección Social. Para la entrega de derivados psicoactivos se deberán adelantar los trámites previstos en las normas expedidas por dicho ministerio para sustancias sometidas a fiscalización, medicamentos o cualquier otro producto que las contengan.
2. Cuando se trate de licencias en la modalidad de fabricación de derivados de cannabis para exportación: faculta al licenciatario para realizar las actividades autorizadas en la licencia, incluyendo las de tramitar autorizaciones de exportación que permitan el envío de los derivados fabricados por el licenciatario fuera del país, conforme a lo establecido en la Convención Única de 1961, sobre Estupefacientes y en las normas expedidas por el Ministerio de Salud y Protección Social para actividades relacionadas con sustancias sometidas a fiscalización, medicamentos o cualquier otro producto que las contengan.
PARÁGRAFO. Los titulares de licencias de fabricación de derivados de cannabis en cualquiera de sus modalidades, como consecuencia de su inscripción de oficio ante el FNE, quedarán bajo seguimiento y control de dicha entidad, así como de los fondos rotatorios de estupefacientes o de las secretarías de salud, de acuerdo con lo que se establezca en la regulación conjunta expedida por los Ministerios de Salud y Protección Social, Agricultura y Desarrollo Rural y Justicia y del Derecho.
ARTÍCULO 2.8.11.2.7.4. INSCRIPCIÓN ANTE EL FONDO NACIONAL DE ESTUPEFACIENTES Y LA ADQUISICIÓN DE MATERIALES DE REFERENCIA. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los titulares de licencias de fabricación de derivados de cannabis en cualquiera de sus modalidades, dada su condición de inscritos de oficio ante el FNE, quedarán habilitados para importar y adquirir localmente materiales de referencia de cannabis, tetrahidrocannabinol (THC), y demás cannabinoides que estén fiscalizados, cuando sean necesarios para pruebas e investigación, tales como la determinación cuantitativa del contenido de los mismos, previo cumplimiento de los requisitos específicos para cada transacción y no requerirán de inscripción adicional ante el FNE, para tales propósitos.
Quien no sea titular de alguna de las anteriores licencias y requiera la importación, ingreso al país o adquisición local de materiales de referencia deberá inscribirse directamente ante el FNE, acreditando el cumplimiento de los requisitos establecidos para la modalidad que corresponda de acuerdo a la actividad que se pretenda realizar, de conformidad con lo dispuesto en las normas expedidas por el Ministerio de Salud y Protección Social para actividades relacionadas con sustancias sometidas a fiscalización, medicamentos o cualquier otro producto que las contengan.
ARTÍCULO 2.8.11.2.7.5. CONTROL DE CANNABINOIDES. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los fabricantes de derivados de cannabis deberán determinar por medio de metodologías analíticas validadas el contenido de tetrahidrocannabinol (THC), cannabidiol (CBD), y cannabinol (CBN), incluyendo sus isómeros, formas ácidas y sales, en toda cosecha de cannabis que reciban y en cada lote de derivado que se produzca.
Las metodologías deberán documentarse en un protocolo de validación de la técnica que incluya la curva de calibración, su límite de detección, límite de cuantificación y demás parámetros conforme a la práctica de la química analítica.
ARTÍCULO 2.8.11.2.7.6. LÍMITE DE FISCALIZACIÓN. <Artículo modificado por el artículo 11 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Se clasificará como medicamentos de control especial aquellos productos terminados cuyo contenido de THC (incluyendo sus isómeros, sales y formas ácidas) en formas de presentación dosificada, tales como tabletas, cápsulas o similares, o por cada gramo o mililitro en caso de soluciones, cremas y similares, sea igual o superior al límite fijado por el ministerio de Salud y Protección Social. Por debajo de este límite se considerarán productos no fiscalizados.
PARÁGRAFO. Los derivados de cannabis cuyo contenido de tetrahidrocannabinol (THC), incluyendo sus isómeros, sales y formas ácidas sea inferior al porcentaje fijado por el Ministerio de Salud y Protección Social en peso serán derivados no fiscalizados.
ARTÍCULO 2.8.11.2.7.7. PROHIBICIÓN DE COMERCIALIZACIÓN DE RESIDUOS PSICOACTIVOS. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los residuos, o productos psicoactivos que sean obtenidos por quienes solo cuenten con la licencia de fabricación de derivados no psicoactivos no podrán ser comercializados o entregados a ningún título a terceros.
ARTÍCULO 2.8.11.2.7.8. VARIACIÓN EN LA CONCENTRACIÓN DE THC EN LOS DERIVADOS QUE SE PRESUMÍAN NO PSICOACTIVOS. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Cuando como resultado del proceso de fabricación se obtengan derivados psicoactivos que se presumían inicialmente no psicoactivos el licenciatario deberá informar por escrito al FNE, dentro de los cinco (5) días siguientes a la ocurrencia del hecho, mediante oficio y aportar copia de los respectivos certificados analíticos. A partir de los derivados obtenidos el licenciatario podrá adelantar el levantamiento de las fichas técnicas respectivas y posteriormente deberá realizar la correspondiente disposición final.
ARTÍCULO 2.8.11.2.7.9. VARIACIÓN EN LA CONCENTRACIÓN DE THC, EN LOS DERIVADOS QUE CUENTAN CON FICHAS TÉCNICAS PREVIAS. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Cuando como resultado del proceso de fabricación se obtengan derivados psicoactivos caracterizados previamente como no psicoactivos el licenciatario deberá informar por escrito al FNE, dentro de los cinco (5) días siguientes a la ocurrencia del hecho, mediante oficio y aportar copia de los respectivos certificados analíticos. En todo caso, el derivado obtenido deberá usarse o disponerse de conformidad con la regulación que para el efecto expidan de forma conjunta los Ministerios de Salud y Protección Social, Agricultura y Desarrollo Rural y Justicia y del Derecho.
DISPOSICIONES SOBRE LAS ACTIVIDADES PROPIAS DE LAS LICENCIAS DE CULTIVO.
ARTÍCULO 2.8.11.2.8.1. VARIACIÓN EN LA CONCENTRACIÓN DE THC EN LAS PRUEBAS DE EVALUACIÓN AGRONÓMICA. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Cuando como resultado de las pruebas de evaluación agronómica de una variedad que se consideraba no psicoactiva se obtenga una cosecha cuyo análisis de cuantificación de cannabinoides evidencie que iguala o supera el 1 % de THC, en peso seco, el licenciatario deberá informar de inmediato al Ministerio de Justicia y del Derecho y al FNE mediante oficio y aportar copia de los respectivos certificados analíticos; asimismo, el ICA, deberá informar por escrito dentro de los cinco (5) días siguientes a la ocurrencia del hecho al Ministerio de Justicia y del Derecho y al FNE, cuando tenga conocimiento de esta variación. En todo caso, el cannabis obtenido en dicha cosecha deberá disponerse de conformidad con la regulación que para el efecto expidan de forma conjunta los Ministerios de Salud y Protección Social, Agricultura y Desarrollo Rural y Justicia y del Derecho.
Sin perjuicio de la disposición final del cannabis, el cultivar podrá ser registrado ante el ICA, como cannabis psicoactivo, de acuerdo con los requisitos establecidos por LA entidad.
PARÁGRAFO 1o. No se podrán adelantar actividades de cultivo con los materiales registrados mencionados en el presente artículo sin la licencia de cultivo de cannabis psicoactivo y el respectivo cupo.
PARÁGRAFO 2o. Para todas las variedades que fueron señaladas como cannabis psicoactivo en las fichas técnicas radicadas ante el ICA como parte de la fuente semillera, se debe solicitar el respectivo cupo para el desarrollo de las pruebas de evaluación agronómica.
ARTÍCULO 2.8.11.2.8.2. VARIACIÓN EN LA CONCENTRACIÓN DE THC, EN CULTIVARES INSCRITOS EN EL REGISTRO NACIONAL DE CULTIVARES. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> En los casos en que de los cultivares inscritos en el Registro Nacional de Cultivares Comerciales del ICA, como no psicoactivos resulte que el análisis de cuantificación de cannabinoides de la cosecha indica que iguala o supera el 1% de THC, en peso seco, el licenciatario deberá reportar la variación por escrito dentro de los cinco (5) días siguientes a la ocurrencia del hecho al Ministerio de Justicia y del Derecho y al FNE. En todo caso, el cannabis obtenido deberá usarse o disponerse de conformidad con la regulación que para el efecto expidan de forma conjunta los Ministerios de Salud y Protección Social, Agricultura y Desarrollo Rural y Justicia y del Derecho.
ARTÍCULO 2.8.11.2.8.3. CONTROL EN EL CULTIVO DE PLANTAS DE CANNABIS. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural, regularán las disposiciones relativas al control en la etapa de cultivo y cosecha.
CUPOS.
ARTÍCULO 2.8.11.3.1. GRUPO TÉCNICO DE CUPOS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Confórmese la comisión intersectorial denominada Grupo Técnico de Cupos (GTC), encargada de realizar el examen, análisis, evaluación, recomendación y seguimiento de los asuntos relacionados con las previsiones de cannabis del país y la asignación de cupos, en cumplimiento de lo previsto en la Convención Única de 1961, sobre Estupefacientes.
Las funciones del GTC, son las siguientes:
1. Elaborar la metodología para cuantificar las necesidades legítimas del país y establecer las cantidades totales requeridas como previsión anual en materia de cannabis y de sus derivados para fines médicos y científicos.
2. Determinar la previsión de cannabis y de sus derivados que el país debe informar anualmente ante la Junta Internacional de Fiscalización de Estupefacientes (JIFE), de acuerdo con lo dispuesto en el numeral anterior, así como las previsiones suplementarias que se requieran.
3. Examinar, evaluar, analizar y emitir un concepto técnico general o particular, con base en los requisitos y criterios a que hace referencia el artículo 2.8.11.3.7, frente a las solicitudes de los licenciatarios para la asignación, negación, reasignación o modificación de las distintas categorías y tipos de cupos. Para tal efecto, podrá solicitar a los interesados información adicional o complementaria.
4. Adoptar el reglamento interno para su funcionamiento.
5. Las demás inherentes a su naturaleza.
ARTÍCULO 2.8.11.3.2. INTEGRANTES DEL GRUPO TÉCNICO DE CUPOS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> El GTC estará conformado por un designado de cada una de las siguientes entidades:
1. Ministerio de Salud y Protección Social, quien presidirá el Grupo;
2. Ministerio de Justicia y del Derecho;
3. Ministerio de Agricultura y Desarrollo Rural;
4. Unidad Administrativa Especial (FNE), quien ejercerá la secretaría técnica;
5. Invima; e
6. ICA.
PARÁGRAFO 1o. A petición del GTC, en calidad de invitados podrán asistir aquellas personas que por su competencia, experticia o conocimiento se requiera de su participación.
PARÁGRAFO 2o. Los integrantes del GTC tendrán el deber legal de declarar cualquier conflicto de interés, inhabilidad, incompatibilidad o impedimento que afecte el ejercicio de sus funciones ante su superior jerárquico, quien deberá pronunciarse por escrito sobre los mismos.
ARTÍCULO 2.8.11.3.3. CATEGORÍAS DE CUPOS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los cupos serán otorgados en las siguientes categorías:
1. Cupo de cultivo de plantas de cannabis psicoactivo, para los titulares de licencia de cultivo de plantas de cannabis psicoactivo.
2. Cupo de fabricación de derivados de cannabis, para los titulares de licencia de fabricación de derivados de cannabis.
3. Cupo excepcional de uso de derivados psicoactivos, para los titulares de licencia de fabricación de derivados de cannabis.
4. Cupo excepcional de uso de excedentes, para los titulares de licencia de cultivo de plantas de cannabis psicoactivo y para los titulares de licencia de fabricación de derivados de cannabis, según corresponda.
PARÁGRAFO. Los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural, expedirán la regulación sobre los requisitos que deben cumplir cada categoría de cupos.
ARTÍCULO 2.8.11.3.4. TIPOS DE SOLICITUD DE CUPOS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> El licenciatario deberá radicar ante el Fondo Nacional de Estupefacientes o ante el Ministerio de Justicia y del Derecho, a través de la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes, según corresponda, las solicitudes de cupos de acuerdo con la siguiente clasificación y conforme a la regulación conjunta que expidan los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural:
1. Cupos ordinarios: Son aquellos que se solicitan conforme a la regulación conjunta que expidan los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural, en todo caso, requerirán del concepto emitido por el GTC, en los términos del numeral 3 del artículo 2.8.11.3.1.
2. Cupos suplementarios: Cupos que se justifican y otorgan ante la ocurrencia de una circunstancia especial, conforme a la regulación conjunta que expidan los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural, y se asignarán en un plazo no mayor a treinta (30) días a partir de su radicación, teniendo en cuenta que, en todo caso, requerirán del concepto emitido por el GTC, en los términos del numeral 3 del artículo 2.8.11.3.1.
ARTÍCULO 2.8.11.3.5. PREVISIONES DEL PAÍS EN CANNABIS, RESINA Y EXTRACTO DE CANNABIS. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural fijarán los criterios sobre los cuales el GTC, establecerá la metodología para cuantificar las necesidades legítimas del país en materia de cannabis, resina y extracto de cannabis para el informe de las respectivas previsiones ante el órgano competente.
En todo caso, la producción para fines de exportación no se considerará como parte de las previsiones del país, salvo lo relativo al reporte de existencias a 31 de diciembre, conforme a lo establecido en la Convención Única de 1961, sobre Estupefacientes.
ARTÍCULO 2.8.11.3.6. APROVECHAMIENTO DE CUPOS. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los cupos deben ser aprovechados de acuerdo con la regulación que para el efecto se expida de forma conjunta por los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural. De no ser posible el aprovechamiento dentro de la vigencia del cupo, los licenciatarios deberán cancelarlo oportunamente dentro del término y condiciones que se establezcan en las regulaciones expedidas conjuntamente por los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural.
ARTÍCULO 2.8.11.3.7. CRITERIOS Y REQUISITOS PARA LA ASIGNACIÓN DE CUPOS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural establecerán la regulación en la que se fijen los requisitos para presentar, evaluar, asignar, negar, modificar, reasignar y archivar, así como los criterios para negar o ajustar cantidades respecto de las solicitudes de cupos. En todo caso, se tendrán en cuenta las disposiciones señaladas en la Convención Única de 1961, sobre Estupefacientes adoptada por la Ley 13 de 1974.
Para que proceda la evaluación de las solicitudes de cupos por parte del GTC, los solicitantes deberán contar con la licencia correspondiente y vigente, además de estar a paz y salvo por todo concepto de tarifas.
PARÁGRAFO. La entidad a la cual se ha solicitado el cupo expedirá el correspondiente acto administrativo, con base en el concepto técnico generado por el GTC. La entidad, previo a la emisión de ese acto, podrá pedir al GTC aclaración o ampliación del mismo y de aquellos aspectos que considere necesarios para adoptar su decisión.
ARTÍCULO 2.8.11.3.8. CONDICIONAMIENTO DE CUPOS. <Artículo adicionado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> En el evento en que se haya iniciado un procedimiento sancionatorio para determinar la configuración de una o varias causales de condición resolutoria, el acto administrativo de asignación de cupo deberá indicar como condición que el mismo será cancelado, si no se ha aprovechado, luego de quedar en firme la decisión de sanción que implique cancelación de la licencia.
Una vez en firme el acto administrativo que declare la condición resolutoria, la Subdirección de Control y Fiscalización de Sustancias Químicas y Estupefacientes del Ministerio de Justicia y del Derecho y/o el Ministerio de Salud y Protección Social, según corresponda, ordenarán su disposición final.
TARIFAS.
ARTÍCULO 2.8.11.4.1. TARIFA. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> De conformidad con el artículo 9o de la Ley 1787 de 2016, los Ministerios de Salud y Protección Social y Justicia y del Derecho fijarán las tarifas anuales, en unidades de valor tributario, de los servicios de evaluación y de seguimiento que serán prestados a los solicitantes y titulares de las licencias por parte de las autoridades de que tratan los artículos 2.8.11.1.4, y 2.8.11.1.5. Así mismo, fijarán los criterios para las devoluciones a que haya lugar.
El solicitante acreditará el pago de la tarifa de evaluación al momento de radicar la solicitud.
ARTÍCULO 2.8.11.4.2. MÉTODO DE PAGO. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> La tarifa correspondiente al monto de los costos de evaluación de la solicitud se debe pagar de manera previa a la radicación de cualquiera de las solicitudes. El pago de la tarifa correspondiente al servicio de seguimiento podrá hacerse total o por cuotas sin que esto genere costos adicionales o reducciones. Las cuotas correspondientes al servicio de seguimiento serán anuales y los licenciatarios deberán acreditar el pago en la vigencia correspondiente conforme al manual de tarifas expedido por los Ministerios de Salud y Protección Social y Justicia y del Derecho.
ARTÍCULO 2.8.11.4.3. <Artículo eliminado por el artículo 1 del Decreto 811 de 2021>
PRODUCTOS TERMINADOS.
ARTÍCULO 2.8.11.5.1. PREPARACIONES MAGISTRALES PROVENIENTES DE CANNABIS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:>
<Inciso modificado por el artículo 12 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Las preparaciones magistrales para uso humano solo pueden ser elaboradas por los establecimientos farmacéuticos y servicios farmacéuticos autorizados, de conformidad con este decreto y las normas expedidas por el Ministerio de Salud y Protección Social en esa materia, los cuales deberán obtener el Certificado de Cumplimiento de Buenas Prácticas de Elaboración otorgado por el INVIMA con alcance específico a cannabis, derivados de componente vegetal o derivados de cannabis, y su dirección técnica estará a cargo exclusivamente de un químico farmacéutico.
La dispensación y/o venta de preparaciones magistrales se podrá realizar en farmacias droguerías y droguerías bajo la dirección técnica de un regente de farmacia o químico farmacéutico, dando cumplimiento a los lineamientos del programa nacional de farmacovigilancia y al modelo de gestión del servicio farmacéutico.
Se considerarán preparaciones magistrales de control especial aquellas cuyo contenido de THC (incluyendo sus isómeros, formas ácidas y sales), sea igual o superior al límite fijado por el Ministerio de Salud y Protección Social, en formas de presentación dosificada tales como tabletas, cápsulas o similares, o por cada gramo o milílitro en caso de soluciones, cremas y similares.
PARÁGRAFO 1o. Cuando se trate de preparaciones magistrales de cannabis, en el empaque, envase o rotulado del producto se debe especificar lo prescrito en la orden médica, señalando, como mínimo, las concentraciones de tetrahidrocannabinol (THC), y de cannabidiol (CBD), con el fin de determinar la posología. La cuantificación de cannabinoides deberá realizarse tal y como se señala en el artículo 2.8.11.2.7.5, del presente título.
PARÁGRAFO 2o. Para el manejo de preparaciones magistrales de control especial se deberá contar con inscripción previa ante el FNE, o fondos rotatorios de estupefacientes, según corresponda, en las modalidades respectivas de acuerdo con las actividades que se pretendan realizar, de conformidad con las normas expedidas por el Ministerio de Salud y Protección Social en materia de sustancias sometidas a fiscalización, medicamentos o cualquier otro producto que las contengan. Lo anterior, sin perjuicio del cumplimiento que deberá darse a las normas que regulan las preparaciones magistrales.
PARÁGRAFO 3o. Para la elaboración de preparaciones magistrales de control especial no será aplicable el trámite establecido en el Capítulo XIII, de la Resolución 1478 de 2006, del Ministerio de Salud y Protección Social o las normas que la modifiquen o sustituyan.
PARÁGRAFO 4o. <Parágrafo modificado por el artículo 12 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Los derivados que se requieran para las preparaciones magistrales solo pueden ser proveídos por personas naturales o jurídicas que tengan licencia de fabricación de derivados de cannabis en modalidad de uso nacional o licencia de fabricación de derivados no psicoactivos de cannabis y hayan sido fabricados en el marco de los cupos otorgados, en los casos en los que haya lugar. Para la preparación de fórmulas magistrales a partir de cannabis, la materia prima solo podrá provenir de cultivos licenciados en el territorio nacional. Para preparaciones magistrales no se permite el uso de derivados importados, salvo para medicamentos homeopáticos magistrales.
PARÁGRAFO 5o. <Parágrafo adicionado por el artículo 12 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> El INVIMA dispondrá de cinco (5) meses contados a partir de la entrada en vigencia del presente decreto para expedir una Guía para las visitas de buenas prácticas de elaboración, en las que se establecerán las condiciones específicas aplicables a las preparaciones magistrales de cannabis (flor), la cual deberá surtir su proceso de publicidad ante la ciudadanía y contar con revisión y visto bueno del Ministerio de Salud y Protección Social, previo a su expedición.
ARTÍCULO 2.8.11.5.2. PRODUCTO TERMINADO PARA USO NACIONAL. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Se consideran productos terminados de control especial o fiscalizados aquellos cuyo contenido de THC (incluyendo sus isómeros, formas ácidas y sales), sea igual o superior a la cantidad establecida por el Ministerio de Salud y Protección Social, en formas de presentación dosificada tales como tabletas, cápsulas o similares, o por cada gramo o mililitro en caso de soluciones, cremas y similares. Los productos terminados de control especial podrán ser medicamentos de síntesis química, fitoterapéuticos, homeopáticos y preparaciones magistrales. Estos productos serán autorizados para su venta en establecimientos farmacéuticos, de acuerdo con el tipo de producto, según se defina en su respectivo registro sanitario o autorización de comercialización y las normas que lo regulen.
PARÁGRAFO 1o. Para la fabricación de productos terminados fiscalizados se deberá contar con inscripción previa ante el FNE, de acuerdo con las normas expedidas sobre la materia por el Ministerio de Salud y Protección Social. Cuando el derivado sea entregado a cualquier título a un tercero a nivel nacional para la fabricación de productos terminados fiscalizados, dicho tercero deberá estar inscrito en el FNE, bajo una modalidad que admita la compra o adquisición. En el caso de productos terminados no fiscalizados no se requerirá inscripción ante el FNE, o fondos rotatorios de estupefacientes, siempre que dichos productos provengan de derivados no psicoactivos de cannabis.
PARÁGRAFO 2o. Para comercializar un producto terminado fiscalizado se deberá contar con inscripción expedida por el FNE, en una modalidad que le permita su venta o entrega a nivel nacional. En caso de tratarse de un titular de licencia de fabricación de derivados de cannabis, este deberá ampliar su inscripción. Asimismo, el producto terminado deberá contar con el registro o la autorización sanitaria otorgada por el Invima o el ICA, de acuerdo con sus competencias, con excepción de las preparaciones magistrales.
PARÁGRAFO 3o. El Invima deberá informar al FNE, sobre la existencia de cualquier producto terminado que contenga un porcentaje de THC (incluyendo sus isómeros, formas ácidas y sales), igual o superior al fijado por el Ministerio de Salud y Protección Social, en formas de presentación dosificada tales como tabletas, cápsulas o similares, o por cada gramo o mililitro en caso de soluciones, cremas y similares, una vez sean expedidos los respectivos registros sanitarios o autorizaciones de comercialización y exportación.
PARÁGRAFO 4o. <Parágrafo modificado por el artículo 13 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> El Instituto Colombiano Agropecuario expedirá certificado para venta y dispensación de la flor como producto terminado con fines medicinales, que no haya sido transformada, sin que se requiera autorización adicional de comercialización.
PARÁGRAFO 5o. Los productos terminados cuyo contenido de THC (incluyendo sus isómeros, formas ácidas y sales) sea inferior al límite señalado por el Ministerio de Salud y Protección Social, en formas de presentación dosificada tales como tabletas, cápsulas o similares, o por cada gramo o mililitro en caso de soluciones, cremas y similares, se consideran no fiscalizados, por lo tanto, podrán tener fines industriales y deberán cumplir con la normatividad que le sea aplicable a cada tipo de producto. En todo caso, los productos para fines industriales no podrán tener cantidades de THC (incluidos sus isómeros, sales y formas ácidas) iguales o superiores al límite señalado.
PARÁGRAFO 6o. <Parágrafo adicionado por el artículo 13 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> El cannabis como producto terminado para consumo directo humano o veterinario solo podrá ser comercializado con fines médicos.
ARTÍCULO 2.8.11.5.3. CLASIFICACIÓN DE LOS PRODUCTOS TERMINADOS FISCALIZADOS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los productos terminados fiscalizados o de control especial deberán limitarse únicamente a productos farmacéuticos y contar con condición de venta bajo fórmula médica y control especial.
PARÁGRAFO 1o. Para el uso de cepas homeopáticas o tinturas madre provenientes del cannabis, para la preparación de medicamentos homeopáticos oficinales, se deberá dar cumplimiento a lo dispuesto en el Decreto 1737 de 2005, o la norma que lo modifique o sustituya.
PARÁGRAFO 2o. En la información farmacológica asociada al producto farmacéutico se deberán incluir la composición y el análisis cualicuantitativo.
PARÁGRAFO 3o. El Instituto de Evaluaciones Tecnológicas en Salud (IETS), de acuerdo con sus funciones y competencias, establecerá las guías y protocolos de atención a pacientes con productos terminados con fines médicos.
ARTÍCULO 2.8.11.5.4. PROMOCIÓN Y PUBLICIDAD. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural, expedirán de forma conjunta la regulación en materia de promoción y publicidad de semillas para siembra, grano, componente vegetal, plantas de cannabis, cannabis, derivados de cannabis y productos terminados.
ARTÍCULO 2.8.11.5.5. PREPARACIONES MAGISTRALES PROVENIENTES DE CANNABIS PARA USO VETERINARIO. <Artículo adicionado por el artículo 14 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> Las preparaciones magistrales provenientes de cannabis solo pueden ser elaboradas y dispensadas por los establecimientos o empresas, que cuenten con registro y Certificado otorgado por el ICA con alcance específico a derivados de componente vegetal o derivados de cannabis, y su dirección técnica estará a cargo exclusivamente de un químico farmacéutico.
Se considerarán preparaciones magistrales para uso veterinario de control especial aquellas cuyo contenido de THC (incluyendo sus isómeros, sales y formas ácidas) sea igual o superior al límite fijado por el Ministerio de Salud y Protección Social, en formas de presentación dosificada tales como tabletas, cápsulas o similares, o por cada gramo o mililitro en caso de soluciones, cremas y similares. En ningún caso se aceptarán productos para administración parenteral.
PARÁGRAFO 1o. Cuando se trate de preparaciones magistrales para uso veterinario de derivados de componente vegetal o derivados de cannabis, en el empaque, envase o rotulado del producto se debe especificar lo prescrito en la orden médica, señalando, como mínimo, las concentraciones de tetrahidrocannabinol (THC) y de cannabidiol (CBO) con el fin de determinar la posología. La cuantificación de cannabinoides deberá realizarse como se establece en las normas nacionales vigentes en la materia expedidas por el ICA.
PARÁGRAFO 2o. Para el manejo de preparaciones magistrales para uso veterinario de control especial se deberá contar con inscripción previa ante el FNE o fondos rotatorios de estupefacientes, según corresponda, en las modalidades respectivas de acuerdo con las actividades que se pretendan realizar, de conformidad con las normas expedidas por el Ministerio de Salud y Protección Social en materia de sustancias sometidas a fiscalización, medicamentos o cualquier otro producto que las contengan. Lo anterior, sin perjuicio del cumplimiento que deberá darse a las normas que regulan las preparaciones magistrales.
PARÁGRAFO 3o. Para la elaboración de preparaciones magistrales de control especial no será aplicable el trámite establecido en el Capítulo XIII de la Resolución número 1478 de 2006 del Ministerio de Salud y Protección Social o las normas que la modifiquen, adicionen o sustituyan.
PARÁGRAFO 4o. Los derivados que se requieran para las preparaciones magistrales para uso veterinario solo pueden ser proveídos por personas naturales o jurídicas que tengan licencia de fabricación de derivados de cannabis en modalidad de uso nacional o licencia de fabricación de derivados no psicoactivos de cannabis y hayan sido fabricados en el marco de los cupos otorgados, en los casos en los que haya lugar.
ARTÍCULO 2.8.11.5.7 APOYO Y FOMENTO A LA COMERCIALIZACIÓN DE PRODUCTO TERMINADO DE CANNABIS CON FINES MÉDICOS. <Artículo adicionado por el artículo 15 de la Decreto 1138 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social, en articulación con el Ministerio de Comercio, industria y Turismo, expedirá en un término no mayor a 5 meses contados a partir de la entrada en vigencia del presente artículo, la reglamentación de apoyo y fomento para la comercialización de cannabis como producto terminado con fines médicos en favor de los titulares de licencias de cultivo de plantas de cannabis psicoactivo y no psicoactivo en calidad de pequeño o mediano cultivador, productor y comercializador nacional de cannabis de conformidad con la Ley 1787 de 2016, así como en calidad de microempresa nacional, de acuerdo con lo establecido en el Capítulo 13 del Título 1 de la Parte 2 del Libro 2 del Decreto número 1074 de 2015, Decreto Único Reglamentario del Sector Comercio, Industria y Turismo.
COMERCIO EXTERIOR.
ARTÍCULO 2.8.11.6.1. RÉGIMEN DE IMPORTACIÓN. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> La importación de semillas para siembra, grano, componente vegetal, plantas de cannabis, cannabis, derivados de cannabis y productos terminados se someterá al régimen de importación de licencia previa de que trata el Decreto 925 de 2013, o las normas que lo modifiquen o sustituyan.
ARTÍCULO 2.8.11.6.2. LICENCIA DE IMPORTACIÓN. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> La licencia de importación deberá tramitarse a través de la VUCE, cuya aprobación se realizará conforme a lo establecido en el Decreto 925 de 2013, o las normas que lo modifiquen o sustituyan.
ARTÍCULO 2.8.11.6.3. INGRESO DESDE EL RESTO DEL MUNDO CON DESTINO A ZONA FRANCAS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> El ingreso de semillas para siembra, grano, componente vegetal, plantas de cannabis, cannabis, derivados de cannabis y productos terminados desde el resto del mundo con destino a zonas francas se permitirá, siempre y cuando vengan consignadas a un usuario industrial de bienes, de servicios o de bienes y servicios, cuenten con los vistos buenos previos para el ingreso a zonas francas por parte de las autoridades competentes y cumplan con lo establecido en los Decretos 2147 de 2016 y 1165 de 2019, o las normas que los modifiquen o sustituyan.
Para el ingreso desde el resto del mundo con destino a zonas francas de dichas mercancías se requerirá de los vistos buenos previos otorgados por las autoridades competentes, los cuales se tramitarán a través de la VUCE, o el mecanismo que se disponga para dicho efecto.
En todo caso dichos vistos buenos constituirán documentos soporte del formulario de movimiento de mercancías que apruebe el usuario operador de la respectiva zona franca.
Cuando al momento del ingreso de la mercancía a la zona franca de destino, el responsable de la mercancía no aporte el visto bueno, el usuario operador autorizará su ingreso, no podrá hacer uso de ella, e informará tal situación el mismo día del ingreso a las autoridades a que hace referencia el artículo 2.8.11.6.4, del presente decreto, según corresponda.
ARTÍCULO 2.8.11.6.4. AUTORIDADES COMPETENTES PARA OTORGAR VISTOS BUENOS PARA IMPORTACIÓN O INGRESO. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Las autoridades competentes para otorgar los vistos buenos para la licencia de importación y para el ingreso desde el resto del mundo con destino a zona franca, según la mercancía, son:
1. Ministerio de Justicia y del Derecho, ICA e Invima (cuando corresponda según el uso del material y la competencia de la entidad), tratándose de semillas para siembra, grano, componente vegetal y plantas de cannabis en estado vegetativo.
2. FNE, ICA e Invima (cuando corresponda según el uso del material y la competencia de la entidad), cuando se trate de cannabis psicoactivo y no psicoactivo.
3. FNE, ICA e Invima (cuando corresponda según el uso del material y la competencia de la entidad), cuando se trate de derivados psicoactivos y no psicoactivos de cannabis.
4. FNE, ICA e Invima (cuando corresponda según el uso del material y la competencia de la entidad), tratándose de productos terminados de consumo humano o veterinario.
PARÁGRAFO 1o. El visto bueno del FNE, respecto de cannabis no psicoactivo, derivados no psicoactivos de cannabis o productos terminados no fiscalizados, corresponderá al concepto de fiscalización para la importación o para el ingreso desde el resto del mundo con destino a zona franca, siempre que los soportes y los certificados analíticos así lo comprueben. Si se ha obtenido previamente concepto de fiscalización sobre una mercancía, la importación o ingreso desde el resto del mundo con destino a zona franca de lotes de la misma mercancía no requerirá de la expedición de un nuevo concepto, siempre que se mantenga la concentración de THC (incluidos sus isómeros, sales y formas ácidas), dentro de las especificaciones inicialmente presentadas.
PARÁGRAFO 2o. En todo caso, en la solicitud de licencia de importación o de los vistos buenos previos para el ingreso desde el resto del mundo con destino a zona franca deberá indicarse el uso que se le dará y el propósito final que tendrá la mercancía que se desea importar o ingresar (médico, científico y/o industrial). Lo anterior, sin perjuicio de las demás especificaciones y requisitos que se establezcan en la regulación que expidan los Ministerios de Justicia y del Derecho, Salud y Protección Social y Agricultura y Desarrollo Rural.
ARTÍCULO 2.8.11.6.5. PERSONAS AUTORIZADAS PARA IMPORTAR O PARA INGRESAR MERCANCÍA DESDE EL RESTO DEL MUNDO CON DESTINO A LAS ZONAS FRANCAS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Las personas autorizadas para importar o para ingresar mercancías desde el resto del mundo con destino a las zonas francas son:
1. Licenciatarios de semillas para siembra y grano y los de cultivo de plantas de cannabis psicoactivo y no psicoactivo, siempre que cuenten previamente con los registros correspondientes ante el ICA, tratándose de semillas para siembra y grano; y licenciatarios de cultivo de plantas de cannabis psicoactivo y no psicoactivo, siempre que cuenten previamente con los registros correspondientes ante el ICA, tratándose de plantas de cannabis en estado vegetativo.
2. Cualquier persona natural o jurídica, tratándose de componente vegetal, siempre que los propósitos que se persigan estén autorizados en el país y que no vayan a ser destinados para la fabricación de derivados.
3. Licenciatarios de fabricación de derivados de cannabis o de fabricación de derivados no psicoactivos de cannabis, tratándose de componente vegetal y cannabis no psicoactivo, siempre que los propósitos que se persigan estén autorizados en las respectivas licencias.
En caso de que a partir del componente vegetal o de cannabis no psicoactivo se pretenda la fabricación de derivados psicoactivos, los licenciatarios de fabricación de derivados de cannabis deberán solicitar previamente el cupo respectivo que permita su uso y, en consecuencia, la importación de la materia prima o su ingreso desde el resto del mundo con destino a zona franca deberá realizarse oportunamente, de manera que pueda aprovecharse el cupo en la misma vigencia en que fue solicitado.
4. Licenciatarios de fabricación de derivados de cannabis, tratándose de cannabis psicoactivo, quienes deberán solicitar previamente el cupo respectivo que permita su uso y, en consecuencia, la importación de la materia prima o su ingreso desde el resto del mundo con destino a zona franca deberá realizarse oportunamente de manera que pueda aprovecharse el cupo en la misma vigencia en que fue solicitado.
5. Cualquier persona natural o jurídica, tratándose de derivados no psicoactivos de cannabis, para la fabricación de productos terminados, siempre que el propósito que se persiga esté autorizado en el país. Los fabricantes de productos terminados de control especial deberán estar inscritos en la modalidad que corresponda, ante el FNE y cumplir con la regulación expedida por el Ministerio de Salud y Protección Social sobre la materia.
6. Licenciatarios de fabricación de derivados en la modalidad de investigación y personas inscritas ante el FNE (que cuenten con la respectiva previsión), en la modalidad que corresponda, tratándose de derivados psicoactivos de cannabis.
7. Cualquier persona natural o jurídica, tratándose de productos terminados no fiscalizados, siempre que los propósitos que se persigan estén autorizados en el país.
8. Personas inscritas ante el FNE en la modalidad que corresponda, que cuenten con la respectiva previsión, tratándose de productos terminados fiscalizados.
PARÁGRAFO 1o. En todos los casos, con independencia de la concentración de THC, de la materia prima, siempre que se vayan a obtener derivados psicoactivos de cannabis o productos terminados fiscalizados sobre los cuales se pretenda hacer uso, deberá tramitarse previamente el respectivo cupo que permita dicha obtención o uso, requisito que deberá verificarse para autorizar o negar la importación, o el ingreso desde el resto del mundo con destino a zonas francas.
PARÁGRAFO 2o. La importación o el ingreso desde el resto del mundo con destino a zonas francas de las mercancías referidas en el presente artículo podrán permitirse, siempre que los usos y/o propósitos que se describan se encuentren autorizados en el país. En todo caso, se respetarán los derechos de titularidad que se tengan sobre los productos terminados a fabricar, importar o ingresar desde el resto del mundo con destino a zona franca.
ARTÍCULO 2.8.11.6.6. DESTINO DE LOS DERIVADOS O PRODUCTOS DE CONTROL ESPECIAL. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Para la importación a territorio aduanero nacional o ingreso a zonas francas con el propósito de realizar actividades de readecuación o reempaque y su posterior exportación, reexportación o reembarque, se requerirá la previsión de la que trata el Capítulo X de la Resolución 1478 de 2006 del Ministerio de Salud y Protección Social, o la norma que lo modifique o sustituya; no obstante, las cantidades asignadas no serán descontadas de la previsión confirmada por la JIFE al país para cada vigencia, siempre que se exporte, reexporte o reembarque antes del treinta (30) de noviembre de la respectiva anualidad de su ingreso. En caso contrario, tendrá que llevarse a destrucción mediante incineración, de acuerdo con las normas vigentes que regulen la materia.
ARTÍCULO 2.8.11.6.7. CONDICIONES O REQUISITOS PARA LA IMPORTACIÓN O INGRESO DESDE EL RESTO DEL MUNDO CON DESTINO A ZONAS FRANCAS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Sin perjuicio de las condiciones o requisitos establecidos en los anteriores artículos, para la importación o el ingreso desde el resto del mundo con destino a zonas francas serán aplicables las condiciones o requisitos establecidos en la regulación que expidan los Ministerios de Justicia y del Derecho, Salud y Protección Social, Agricultura y Desarrollo Rural y Comercio Industria y Turismo. Lo anterior, en concordancia con las demás disposiciones vigentes en materia de comercio exterior.
ARTÍCULO 2.8.11.6.8. EXPORTACIÓN. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Se permite la exportación de semillas para siembra, grano, componente vegetal, plantas de cannabis, cannabis, derivados de cannabis y productos obtenidos a partir de derivados de cannabis y de componente vegetal, fa cual podrá realizarse:
1. Del territorio aduanero nacional al resto del mundo.
2. De zonas francas al resto del mundo.
3. Del territorio aduanero nacional a zonas francas.
Los fines permitidos en los términos de la Ley 1787 de 2016, requisitos y demás aspectos necesarios para la exportación de cannabis al resto del mundo desde el territorio aduanero nacional o desde zonas francas serán definidos en la regulación conjunta que expidan los Ministerios de Agricultura y Desarrollo Rural, Justicia y del Derecho y Salud y Protección Social. Mientras se expida la mencionada regulación, la exportación de cannabis al resto del mundo desde el territorio aduanero nacional o desde zonas francas solo se permitirá para fines científicos.
PARÁGRAFO. Se podrá exportar cannabis desde el territorio aduanero nacional con destino a zonas francas para usuarios industriales de bienes y usuarios industriales de bienes y servicios debidamente calificados o autorizados, que cuenten con la correspondiente licencia de fabricación de derivados de cannabis o de derivados no psicoactivos de cannabis y con el respectivo cupo cuando corresponda, con el fin de ejecutar las actividades de fabricación de derivados.
ARTÍCULO 2.8.11.6.9. EXPORTACIÓN AL RESTO DEL MUNDO. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Las exportaciones que se realicen al resto del mundo desde el territorio aduanero nacional o desde zonas francas requerirán adelantar el trámite de exportación, a través de solicitud de autorización de embarque, o del formulario de movimiento de mercancías para el caso de las zonas francas previstos en el Decreto 1165 de 2019, o las normas que lo modifiquen o sustituyan.
Asimismo, de manera previa a la presentación de la solicitud de autorización de embarque o del formulario de movimiento de mercancías, se deberá contar con los vistos buenos otorgados por las autoridades competentes, a través de la VUCE, o del medio que se disponga para dichos efectos.
ARTÍCULO 2.8.11.6.10. EXPORTACIÓN A ZONAS FRANCAS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> La introducción de mercancías desde el territorio aduanero nacional a una zona franca debe cumplir los requisitos establecidos en el Decreto 1165 de 2019, o la norma que lo modifique o sustituya, y no requerirá la obtención de vistos buenos previos asociados a las actividades de exportación.
ARTÍCULO 2.8.11.6.11. AUTORIDADES COMPETENTES PARA OTORGAR VISTOS BUENOS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Las autoridades competentes para otorgar los vistos buenos para la autorización de exportación, según la mercancía, son:
1. Ministerio de Justicia y del Derecho e ICA, cuando se trate de semillas para siembra, grano, componente vegetal o plantas de cannabis en estado vegetativo.
2. ICA y FNE, cuando se trate de cannabis psicoactivo o no psicoactivo.
3. FNE, tratándose de derivados psicoactivos y no psicoactivos de cannabis.
4. FNE, ICA e Invima, cuando corresponda según sus competencias, tratándose de productos terminados.
El visto bueno del FNE, respecto de cannabis no psicoactivo, derivados no psicoactivos de cannabis y productos terminados no fiscalizados, corresponderá al concepto de fiscalización, el cual se entenderá como un documento análogo a la autorización de exportación o al certificado de exportación, atendiendo al estatus de fiscalización que el cannabis, los derivados y los productos tengan en el país de destino. Si se ha obtenido previamente concepto de fiscalización respecto de una mercancía, la exportación de lotes de la misma mercancía y al mismo país no requerirá de la expedición de un nuevo concepto, siempre que se mantenga la concentración de THC (incluidos sus isómeros, sales y formas ácidas) dentro de las especificaciones inicialmente presentadas.
En los demás casos, para la exportación de cannabis psicoactivo, derivados psicoactivos de cannabis y productos terminados fiscalizados, la autorización consistirá en un certificado de exportación por cada despacho, dando cumplimiento a lo dispuesto en la Convención Única de 1961 sobre Estupefacientes, las normas expedidas por el Ministerio de Salud y Protección Social para la materia y las demás normas concordantes que regulen la materia, siendo condición necesaria la presentación de un certificado de importación por parte del país importador, como soporte para la expedición del respectivo certificado de exportación.
Igualmente, tratándose de semillas, componente vegetal, cannabis y plantas de cannabis, la autorización de exportación requerirá que el cultivar a exportar se encuentre inscrito en el Registro Nacional de Cultivares Comerciales del ICA previa evaluación agronómica, salvo aquellos cultivares obtenidos por mejoramiento genético y registrados por una unidad de investigación en fitomejoramiento registrada ante el ICA.
ARTÍCULO 2.8.11.6.12. PERSONAS AUTORIZADAS PARA EXPORTAR. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Las personas autorizadas para exportar desde el territorio aduanero nacional al resto del mundo o a zonas francas son:
1. Licenciatarios de semillas para siembra y grano y de cultivo de plantas de cannabis psicoactivo y no psicoactivo, tratándose de semillas para siembra y grano, en las modalidades que correspondan, contando previamente con los registros y requisitos respectivos en materia fitosanitaria ante el ICA.
2. Cualquier persona natural o jurídica, siempre que demuestre que proviene de un licenciatario autorizado, tratándose de componente vegetal.
3. Licenciatarios de cultivo de plantas de cannabis no psicoactivo, de fabricación de derivados de cannabis y de fabricación de derivados no psicoactivos de cannabis, de acuerdo con las actividades que le sean autorizadas, tratándose de cannabis no psicoactivo y de plantas de cannabis no psicoactivo en estado vegetativo.
4. Licenciatarios de cultivo de plantas de cannabis psicoactivo y de fabricación de derivados de cannabis, de acuerdo con las actividades que le sean autorizadas, tratándose de cannabis psicoactivo y de plantas de cannabis psicoactivo en estado vegetativo.
5. Licenciatarios de fabricación de derivados de cannabis o de fabricación de derivados no psicoactivos de cannabis, de acuerdo con las actividades que les sean autorizadas, tratándose de derivados no psicoactivos de cannabis.
6. Licenciatarios de fabricación de derivados de cannabis, de acuerdo con las actividades que les sean autorizadas, tratándose de derivados psicoactivos de cannabis.
7. Cualquier persona natural o jurídica, tratándose de productos no fiscalizados, sin perjuicio de los derechos de titularidad que se tengan sobre los mismos.
8. Titulares de registro sanitario en las modalidades que correspondan o de la certificación de exportación expedida por el Invima, que se encuentren debidamente inscritos ante el FNE, tratándose de productos terminados, según corresponda.
PARÁGRAFO. Los licenciatarios de cultivo de plantas de cannabis psicoactivo y no psicoactivo no necesitarán estar inscritos ante el FNE, para solicitar en concepto de fiscalización o la autorización de exportación de cannabis psicoactivo y no psicoactivo, según corresponda.
ARTÍCULO 2.8.11.6.13. CONDICIONES O REQUISITOS PARA LA EXPORTACIÓN. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Sin perjuicio de las condiciones o requisitos establecidos en los anteriores artículos para la exportación desde el territorio aduanero nacional al resto del mundo, o a zonas francas, serán aplicables las condiciones o requisitos establecidos en la regulación que expidan los Ministerios de Justicia y del Derecho, Salud y Protección Social, Agricultura y Desarrollo Rural y Comercio Industria y Turismo. Lo anterior, en concordancia con las demás disposiciones vigentes en materia de comercio exterior.
ARTÍCULO 2.8.11.6.14. FINALIZACIÓN. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los importadores, exportadores o usuarios de zona franca autorizados deberán remitir al Ministerio de Justicia y del Derecho y al FNE, según corresponda, las declaraciones de importación y exportación emitidas por la Dirección de Impuestos y Aduanas Nacionales (DIAN), dentro de los ocho (8) días siguientes a la culminación del proceso de nacionalización o al envío de las mercancías al resto del mundo. Dichas declaraciones deberán indicar las fechas y cantidades que efectivamente ingresaron o salieron del territorio colombiano de las semillas para siembra, el componente vegetal, las plantas de cannabis, el cannabis, los derivados de cannabis y los productos terminados. Adicionalmente, se deberán relacionar en las declaraciones el número de acta de inspección de mercancía a importar o del certificado de exportación expedido por el FNE, cuando corresponda.
MECANISMO DE INFORMACIÓN PARA EL CONTROL DE CANNABIS (MICC).
ARTÍCULO 2.8.11.7.1. MECANISMO DE INFORMACIÓN PARA EL CONTROL DE CANNABIS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los Ministerios de Justicia y del Derecho, de Salud y Protección Social y el Fondo Nacional de Estupefacientes desarrollarán el Mecanismo de Información para el Control de Cannabis (MICC), como una plataforma tecnológica de apoyo al ejercicio de los componentes administrativo y operativo del control del cannabis para uso médico y científico en Colombia, teniendo en cuenta los siguientes parámetros:
1. Seguridad: la plataforma tecnológica debe garantizar a las autoridades competentes y a los usuarios la integridad y la seguridad de la información registrada, conforme a lo establecido en la Ley 527 de 1999 y demás normas que la modifiquen y adicionen.
2. Accesibilidad: la plataforma tecnológica debe contener las condiciones técnicas necesarias para que los usuarios puedan acceder a la información.
3. Oportunidad: la plataforma tecnológica debe contener los mecanismos de contingencia necesarios para garantizar la oportunidad en los registros.
PARÁGRAFO. El MICC podrá constituirse en una plataforma de ventanilla única para los distintos trámites relativos a solicitudes de licencias, modificaciones, cupos, registro general de actividades y demás trámites relacionados con semillas para siembra, grano, componente vegetal, plantas de cannabis, cannabis, derivados y productos terminados con cannabis.
ARTÍCULO 2.8.11.7.2. RESPONSABLES. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los Ministerios de Justicia y del Derecho, de Salud y Protección Social y el Fondo Nacional de Estupefacientes serán responsables en forma conjunta de la implementación y mantenimiento del MICC, para lo cual efectuarán los aportes necesarios para su mantenimiento y permanencia de acuerdo con las disponibilidades presupuesta/es de cada entidad.
Los Licenciatarios serán responsables del registro electrónico de la información básica y de los movimientos de las semillas para siembra, el grano, el componente vegetal, las plantas de cannabis, el cannabis, los derivados y los productos que lo contengan, para lo cual deberán observar los protocolos de seguridad establecidos.
ARTÍCULO 2.8.11.7.3. PRESENTACIÓN DE INFORMES. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Hasta cuando el FNE se integre al MICC, de que trata el artículo 2.8.11.7.1, los licenciatarios de fabricación de derivados de cannabis y los licenciatarios de fabricación de derivados no psicoactivos de cannabis deberán presentar informes periódicos de los cuatro (4) meses inmediatamente anteriores, dentro de los primeros diez (10) días hábiles de los meses de enero, mayo y septiembre de cada año ante dicha entidad. Los informes son responsabilidad directa del titular de la licencia, aunque las actividades autorizadas en la licencia se hayan tercerizado.
Los informes deberán dar cuenta, de forma oportuna, veraz y consistente, de lo siguiente:
a) Movimientos de entrada y salida del área de cultivo o de fabricación incluyendo las importaciones, exportaciones y operaciones de adquisición, o entrega a cualquier título por modalidad, en el periodo.
b) Existencias de material.
c) Variaciones en las características de los derivados acorde a su especificación, concentraciones de THC, en cannabis y derivados que cambien la condición de psicoactividad pasando de ser no psicoactivo a psicoactivo y viceversa. En estos casos deberán indicarse las cantidades exactas de material que presente variaciones, concentración de cannabinoides y las causas que pudieron motivar dicha variación.
d) Número de radicado de la novedad ante el Ministerio de Justicia y del Derecho cuando el licenciatario de cultivo de plantas de cannabis en la modalidad de fabricación de derivados incluya un nuevo destinatario de la cosecha.
e) Pérdidas o hurtos de material de los que trata el artículo 2.8.11.2.5.4.
f) Actividades de asistencia técnica y/o transferencia de tecnología prestada a un titular de licencia de cultivo de plantas de cannabis inscrito como pequeño o mediano cultivador, productor o comercializador nacional de cannabis.
PARÁGRAFO. Los licenciatarios de fabricación de derivados de cannabis y los licenciatarios de fabricación de derivados no psicoactivos de cannabis deberán mantener el registro general de actividades de qué trata el artículo 2.8.11.2.5.3, en archivos propios de forma digital o manual; en caso de error en el registro no se podrá tachar o enmendar, sino que se deberá realizar la corrección respectiva dejando la manifestación por escrito del error cometido. Dicho registro será solicitado por el FNE, en ejercicio de la labor de seguimiento y control.
PEQUEÑOS Y MEDIANOS CULTIVADORES, PRODUCTORES Y COMERCIALIZADORES NACIONALES DE CANNABIS MEDICINAL.
ARTÍCULO 2.8.11.8.1. CRITERIOS PARA LA DEFINICIÓN DE PEQUEÑOS Y MEDIANOS CULTIVADORES, PRODUCTORES Y COMERCIALIZADORES NACIONALES DE CANNABIS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los Ministerios de Justicia y del Derecho, Salud y Protección Social y Agricultura y Desarrollo Rural establecerán los criterios de definición de los pequeños y medianos cultivadores, productores y comercializadores nacionales de cannabis.
ARTÍCULO 2.8.11.8.2. PROTOCOLO DE SEGURIDAD. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los Ministerios de Justicia y del Derecho, Agricultura y Desarrollo Rural y Salud y Protección Social, en la regulación en la que se definan las condiciones de los protocolos de seguridad, deberán diseñar mecanismos alternativos para los pequeños y medianos cultivadores nacionales de cannabis con el fin de garantizar su acceso efectivo al esquema de licenciamiento.
ARTÍCULO 2.8.11.8.3. INFORMACIÓN SOBRE LICENCIAMIENTO, CUPOS Y REGISTROS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los Ministerios de Agricultura y Desarrollo Rural, Justicia y del Derecho y Salud y Protección Social, el Invima, el FNE y las entidades adscritas y vinculadas de cada sector, dentro de sus competencias, brindarán la información y orientación sobre licenciamiento, cupos y registros a los pequeños y medianos cultivadores, productores y comercializadores nacionales de cannabis que así lo soliciten, siempre que no se trate de información reservada.
ARTÍCULO 2.8.11.8.4. EXTENSIÓN DE LA VIGENCIA DE LA LICENCIA. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los titulares de las licencias que trabajen en esquemas asociativos con pequeños y medianos cultivadores, productores y comercializadores de cannabis, una vez certifiquen la existencia del esquema asociativo podrán pedir la extensión de su licencia por un periodo adicional de cuatro (4) años. Lo anterior, sin perjuicio de los trámites de renovación a los que tiene derecho todo licenciatario.
PARÁGRAFO. Junto con la solicitud de extensión el licenciatario deberá anexar el pago de la tarifa por el servicio de seguimiento de los siguientes cuatro (4) años en que se extiende la licencia, ya que este servicio no se encuentra contemplado en la tarifa inicial.
ARTÍCULO 2.8.11.8.5. PROTECCIÓN Y FORTALECIMIENTO A PEQUEÑOS Y MEDIANOS CULTIVADORES, PRODUCTORES Y COMERCIALIZADORES NACIONALES DE CANNABIS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los titulares de licencia de fabricación de derivados de cannabis y de fabricación de derivados no psicoactivos de cannabis brindarán asistencia técnica y/o transferencia de tecnología a los titulares de licencia de cultivo inscritos como pequeños y medianos cultivadores, productores y comercializadores nacionales de cannabis.
Los titulares de licencia de fabricación de derivados de cannabis, salvo en la modalidad de investigación, deberán adquirir al menos la cantidad correspondiente al 10% de cannabis psicoactivo o no psicoactivo de cada cupo asignado proveniente de un titular de licencia de cultivo que corresponda a pequeño o mediano cultivador. En caso de no poder cumplir con este requisito, el licenciatario de fabricación de derivados deberá justificarlo y presentar los soportes de conformidad con la regulación que expidan los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural.
Los Ministerios de Salud y Protección Social, Justicia y del Derecho y Agricultura y Desarrollo Rural expedirán la regulación que desarrolle y adopte medidas de protección y fortalecimiento a pequeños y medianos cultivadores, productores y comercializadores nacionales de cannabis psicoactivo y no psicoactivo.
PARÁGRAFO. Los titulares de licencia de fabricación de derivados de cannabis y de fabricación de derivados no psicoactivos de cannabis deberán consultar y agotar el Listado de Pequeños y Medianos Cultivadores, Productores y Comercializadores Nacionales de Cannabis de que trata el artículo 2.8.11.8.6, para efectos de brindar la respectiva asistencia técnica y/o transferencia de tecnología y demás medidas de protección que se establezcan.
ARTÍCULO 2.8.11.8.6. LISTADO DE PEQUEÑOS Y MEDIANOS CULTIVADORES, PRODUCTORES Y COMERCIALIZADORES NACIONALES DE CANNABIS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los pequeños y medianos cultivadores, productores y comercializadores nacionales de cannabis deberán cumplir con los criterios que se definan de conformidad con lo dispuesto por el artículo 2.8.11.8.1, con el fin de inscribirse en el listado que habilitará el Ministerio de Justicia y del Derecho. Este listado será de consulta pública y observará lo dispuesto en la normatividad vigente para la protección de datos personales.
La solicitud de inscripción en el Listado de Pequeños y Medianos Cultivadores, Productores y Comercializadores Nacionales de Cannabis se deberá realizar al momento de solicitar la respectiva licencia. En todo caso, el solicitante solo será publicado en el listado una vez obtenga la licencia como pequeño y mediano cultivador.
ARTÍCULO 2.8.11.8.7. ASIGNACIÓN DE CUPOS A PEQUEÑOS Y MEDIANOS CULTIVADORES PRODUCTORES Y COMERCIALIZADORES NACIONALES DE CANNABIS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los cupos de los pequeños y medianos cultivadores licenciatarios serán asignados de conformidad con las condiciones o requisitos establecidos en la regulación que expidan los Ministerios de Justicia y del Derecho, Salud y Protección Social y Agricultura y Desarrollo Rural.
ARTÍCULO 2.8.11.8.8. INVESTIGACIÓN Y PROTECCIÓN DE VARIEDADES DE SEMILLAS NATURALIZADAS Y PREEXISTENTES PARA SIEMBRA. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> Los pequeños y medianos cultivadores nacionales habilitados en el listado del Ministerio de Justicia y del Derecho de que trata el artículo 2.8.11.8.6, contarán con la asesoría y acompañamiento técnico del Ministerio de Agricultura y Desarrollo Rural, a través del ICA y de la Corporación Colombiana de Investigación Agropecuaria (Agrosavia), para realizar los estudios tendientes a la caracterización e inscripción en el ICA de las variedades naturalizadas y/o preexistentes que hayan sido registradas como fuente semillera ante el ICA hasta el 31 de diciembre de 2018.
ARTÍCULO 2.8.11.8.9. PROMOCIÓN AL DESARROLLO DE PROYECTOS EN EL MARCO DE PROGRAMAS DE SUSTITUCIÓN DE CULTIVOS ILÍCITOS. <Artículo subrogado por el artículo 1 del Decreto 811 de 2021. El nuevo texto es el siguiente:> La Dirección de Atención Integral de Lucha Contra las Drogas del Departamento Administrativo de la Presidencia de la República, o quien haga sus veces, promoverá el desarrollo de proyectos de cannabis con pequeños y medianos cultivadores productores y comercializadores nacionales de cannabis que lo soliciten, como mecanismo de sustitución de cultivos ilícitos, cumpliendo los siguientes criterios:
1. En ningún caso los proyectos de cannabis avalados por el programa de sustitución voluntaria de cultivos ilícitos podrán ser utilizados para legalizar plantaciones que preexistan a la solicitud de licencia de los pequeños o medianos cultivadores nacionales.
2. Los requisitos y condiciones que se exigirán a los pequeños y medianos cultivadores productores y comercializadores nacionales de cannabis para el desarrollo de plantaciones de cannabis como proyectos de sustitución de cultivos ilícitos serán los mismos que se exijan a cualquier otro solicitante que se encuentre dentro de este grupo de especial protección.
<Capítulo eliminado por el artículo 1 del Decreto 811 de 2021>
ARTÍCULO 2.8.11.9.1. <Capítulo eliminado por el artículo 1 del Decreto 811 de 2021>
ARTÍCULO 2.8.11.9.2. <Capítulo eliminado por el artículo 1 del Decreto 811 de 2021>
<Capítulo eliminado por el artículo 1 del Decreto 811 de 2021>
ARTÍCULO 2.8.11.10.1. <Capítulo eliminado por el artículo 1 del Decreto 811 de 2021>
ARTÍCULO 2.8.11.10.2. <Capítulo eliminado por el artículo 1 del Decreto 811 de 2021>
ARTÍCULO 2.8.11.10.3. <Capítulo eliminado por el artículo 1 del Decreto 811 de 2021>
ARTÍCULO 2.8.11.10.4. <Capítulo eliminado por el artículo 1 del Decreto 811 de 2021>
ARTÍCULO 2.8.11.10.5. <Capítulo eliminado por el artículo 1 del Decreto 811 de 2021>
ARTÍCULO 2.8.11.10.6. <Capítulo eliminado por el artículo 1 del Decreto 811 de 2021>
ARTÍCULO 2.8.11.10.7. <Capítulo eliminado por el artículo 1 del Decreto 811 de 2021>
ARTÍCULO 2.8.11.10.8. <Capítulo eliminado por el artículo 1 del Decreto 811 de 2021>
ARTÍCULO 2.8.11.10.9. <Capítulo eliminado por el artículo 1 del Decreto 811 de 2021>
DISPOSICIONES TRANSITORIAS.
<Capítulo eliminado por el artículo 1 del Decreto 811 de 2021>
EVALUACIÓN DE LA CLASIFICACIÓN DEL VALOR TERAPÉUTICO Y ECONÓMICO DE LOS MEDICAMENTOS NUEVOS.
ARTÍCULO 2.8.12.1. OBJETO. <Artículo modificado por el artículo 1 del Decreto 710 de 2018. El nuevo texto es el siguiente:> El presente título tiene por objeto reglamentar parcialmente el artículo 72 de la Ley 1753 de 2015 en cuanto a establecer los criterios de evaluación que realice el Instituto de Evaluación Tecnológica en Salud (IETS) con el fin de determinar el valor terapéutico de los nuevos medicamentos que servirá de insumo a la Comisión Nacional del Precios de Medicamentos y Dispositivos Médicos para lo de su competencia.
ARTÍCULO 2.8.12.2 ÁMBITO DE APLICACIÓN. <Artículo adicionado por el artículo 1 del Decreto 433 de 2018. El nuevo texto es el siguiente:> Las disposiciones contenidas en el presente título aplican a:
2.1. Interesados en obtener el registro sanitario de medicamentos nuevos.
2.2. Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima).
2.3. Instituto de Evaluación Tecnológica de Salud (IETS).
2.4. Comisión Nacional de Precios de Medicamentos y Dispositivos Médicos.
ARTÍCULO 2.8.12.3. DEFINICIONES. Para la aplicación del presente título, se tendrán en cuenta las siguientes definiciones:
3.1. Medicamento nuevo. Preparado farmacéutico que contiene al menos un ingrediente farmacéutico activo no incluido en normas farmacológicas.
3.2. Comparador terapéutico. Mejor opción terapéutica, usada de manera rutinaria en nuestro país, a la luz de la mejor evidencia científica disponible y a criterio de los clínicos prescriptores, de conformidad con los manuales metodológicos establecidos por el Instituto de Evaluación Tecnológica de Salud (IETS). En el caso de medicamentos, es aquel que cuenta con registro sanitario expedido por el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima), y que ha demostrado el mejor comportamiento en seguridad y eficacia o efectividad en una indicación específica.
3.3. Desenlace crítico. Son los resultados clínicos críticos para el cuidado de la salud de los individuos y que permiten tomar decisiones frente a una opción terapéutica específica. Los desenlaces críticos para realizar la evaluación objeto del presente título serán definidos por el IETS y serán el punto de partida para desarrollar todas las etapas de la evaluación.
3.4. Desenlace clínico. Cambio en la salud del individuo o de un grupo de personas atribuido a una intervención o serie de intervenciones.
3.5. Escaneo de horizonte. Actividad de verificación sistemática para identificar oportunidades, problemas o amenazas relacionadas con tecnologías en salud no comercializadas, con el fin de poder obtener información que sirva para la toma de decisiones en sus usos futuros.
3.6. Pregunta PICOT. Estrategia para formular la pregunta de investigación clínica. Está conformada por 4 componentes:
P = Paciente, Problema, Población
I = Intervención
C = Comparación (Debe ser el que se encuentra actualmente en uso en la práctica clínica).
O = Resultado en salud relacionados con la intervención y la condición de salud que se quiere investigar.
T= Tiempo
PARÁGRAFO. La definición contenida en el numeral 3.1 también será aplicable para efectos de la regulación contenida en el Decreto 677 de 1995.
ARTÍCULO 2.8.12.4. ESCANEO DE HORIZONTE DE MEDICAMENTOS NUEVOS. <Artículo adicionado por el artículo 1 del Decreto 433 de 2018. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social, en conjunto con el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima) y el IETS, realizará un escaneo de horizonte, con el propósito de identificar los nuevos medicamentos que entrarían al país.
ARTÍCULO 2.8.12.5. DIÁLOGOS TEMPRANOS. <Artículo modificado por el artículo 1 del Decreto 710 de 2018. El nuevo texto es el siguiente:> A partir del escaneo de horizonte o a solicitud del interesado manifestada al IETS, se podrán realizar diálogos tempranos. El propósito de los diálogos tempranos es intercambiar información y discutir el alcance de la evaluación.
Los diálogos tempranos servirán de guía al solicitante para estructurar la información que debe entregar, de acuerdo con el artículo 2.8.12.9 del presente título.
En el marco de los diálogos tempranos, se responderán los interrogantes formulados por el solicitante, respecto de los componentes de la pregunta PICOT, incluidos, entre otros, los comparadores, los desenlaces críticos, la población objeto, el tiempo de seguimiento y los tipos de estudios relevantes para la evaluación, a la luz del conocimiento científico más actualizado. Los diálogos tempranos, sin embargo, no constituyen una preevaluación de la evidencia que el solicitante considere entregar, según lo exige el artículo 2.8.12.9 del presente título.
En ese sentido, el resultado de los diálogos tempranos no es vinculante. El IETS levantará un acta con lo discutido durante estos diálogos.
ARTÍCULO 2.8.12.6. CRITERIOS PARA DETERMINAR LOS MEDICAMENTOS SUJETOS A LA EVALUACIÓN OBJETO DE ESTE TÍTULO. Los medicamentos que estarán sujetos al mecanismo reglamentado en este título, serán todos los que cumplan con los requisitos para ser medicamento nuevo, según la definición del artículo 2.8.12.3.
ARTÍCULO 2.8.12.7. COMPONENTES DE LA EVALUACIÓN. <Artículo modificado por el artículo 1 del Decreto 710 de 2018. El nuevo texto es el siguiente:> La evaluación de la que trata el presente título comprende la clasificación del valor terapéutico de los medicamentos nuevos y su evaluación económica como insumo para entregar a la Comisión, la cual podrá incluir un análisis de costo efectividad y de impacto presupuestal. La clasificación se realizará conforme a los manuales que para el efecto defina el IETS.
PARÁGRAFO. La evaluación de medicamentos nuevos para enfermedades huérfanas solo comprenderá la clasificación de valor terapéutico y el análisis de impacto presupuestal.
ARTÍCULO 2.8.12.8. CLASIFICACIÓN DEL VALOR TERAPÉUTICO DE MEDICAMENTOS. <Artículo adicionado por el artículo 1 del Decreto 433 de 2018. El nuevo texto es el siguiente:> El Instituto de Evaluación Tecnológica en Salud (IETS), clasificará los medicamentos nuevos en categorías de valor terapéutico, con base en el nivel de seguridad y eficacia o efectividad comparativa. Así mismo, dará cuenta del nivel de incertidumbre de dicha evaluación teniendo en cuenta, como mínimo, la calidad de la evidencia y la magnitud de los desenlaces evaluados, así:
Categoría 1. Significativamente más eficaz o efectivo y mayor o similar seguridad que el comparador terapéutico elegido, en los desenlaces clínicos críticos.
Categoría 2. Más eficaz o efectivo y mayor o similar seguridad que el comparador terapéutico elegido en los desenlaces clínicos críticos.
Categoría 3. Relación entre seguridad, eficacia o efectividad favorable respecto del comparador terapéutico elegido en desenlaces clínicos y que no pueda ser clasificado en categoría 1 o 2.
Categoría 4. Similar seguridad y eficacia o efectividad que el comparador terapéutico elegido en desenlaces clínicos.
Categoría 5. Relación entre seguridad, eficacia o efectividad desfavorable respecto al comparador terapéutico en desenlaces clínicos.
Categoría 6. Medicamento no clasificable.
ARTÍCULO 2.8.12.9. DOCUMENTACIÓN PARA LA EVALUACIÓN DEL INSTITUTO DE EVALUACIÓN TECNOLÓGICA EN SALUD (IETS). <Artículo modificado por el artículo 1 del Decreto 710 de 2018. El nuevo texto es el siguiente:> Los interesados en obtener registro sanitario de medicamentos nuevos deberán presentar un documento técnico que incluya el análisis comparativo de seguridad y eficacia o efectividad del nuevo medicamento frente a los comparadores terapéuticos elegidos para Colombia, incluidos los desenlaces críticos, de conformidad con los manuales metodológicos establecidos por el Instituto de Evaluación Tecnológica en Salud (IETS). Para efectos de la evaluación económica que realice el Instituto de Evaluación Tecnológica en Salud (IETS) como insumo para entregar a la Comisión, los solicitantes deberán presentar el precio al que pretenden comercializar el nuevo medicamento.
ARTÍCULO 2.8.12.10. VENTANILLA ÚNICA DE RADICACIÓN. <Artículo modificado por el artículo 1 del Decreto 710 de 2018. El nuevo texto es el siguiente:> Para facilitar y agilizar el trámite de evaluación del IETS, el interesado deberá radicar la información a que alude el artículo anterior junto con la solicitud de evaluación farmacológica ante el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima).
ARTÍCULO 2.8.12.11. COMUNICACIÓN AL IETS. <Artículo modificado por el artículo 1 del Decreto 710 de 2018. El nuevo texto es el siguiente:> En caso de un resultado negativo de la evaluación farmacológica, el Invima comunicará la decisión al IETS con el fin de que este detenga el proceso de evaluación, el cual será archivado sin que el IETS emita ningún concepto sobre el resultado de la misma.
ARTÍCULO 2.8.12.12. CONSULTA DE LAS DECISIONES. <Artículo adicionado por el artículo 1 del Decreto 433 de 2018. El nuevo texto es el siguiente:> El IETS, durante los procesos de evaluación, contemplará, como mínimo, la consulta pública de la pregunta PICOT y del resultado de la evaluación. El propósito de estas consultas públicas es permitir que el IETS reconsidere sus decisiones, a partir de los argumentos aportados por los interesados.
ARTÍCULO 2.8.12.13. NOTIFICACIÓN DEL RESULTADO FINAL DE LA EVALUACIÓN. <Artículo modificado por el artículo 1 del Decreto 710 de 2018. El nuevo texto es el siguiente:> El concepto final de la evaluación que realice el Instituto de Evaluación Tecnológica en Salud (IETS) será notificado al solicitante a través de la Secretaría Técnica de la Comisión Nacional de Precios de Medicamentos y Dispositivos Médicos y comunicado a la ventanilla única de radicación. Contra este concepto procederá recurso de reposición ante la mencionada Comisión. El resultado de la evaluación será publicado en las páginas web del Ministerio de Salud y Protección Social y del IETS.
ARTÍCULO 2.8.12.14. REEVALUACIÓN. <Artículo modificado por el artículo 1 del Decreto 710 de 2018. El nuevo texto es el siguiente:> Una vez obtenido el registro sanitario, y cuando surja nueva evidencia, tanto el solicitante como el Ministerio de Salud y Protección Social, podrán solicitar al IETS la reevaluación del medicamento.
ARTÍCULO 2.8.12.15. PRECIO DEL NUEVO MEDICAMENTO. <Artículo adicionado por el artículo 1 del Decreto 433 de 2018. El nuevo texto es el siguiente:> La evaluación realizada por parte del Instituto de Evaluación Tecnológica en Salud (IETS), será remitida a la Comisión Nacional de Precios de Medicamentos y Dispositivos Médicos para lo de su competencia.
ARTÍCULO 2.8.12.16. INDEPENDENCIA DE LOS PROCESOS. <Aparte en rojo SUSPENDIDO provisionalmente> <Artículo modificado por el artículo 1 del Decreto 710 de 2018. El nuevo texto es el siguiente:> El IETS deberá realizar la evaluación de que trata el artículo 2.8.12.7 en forma simultánea con el trámite del registro sanitario ante el Invima. [La evaluación del IETS no podrá ser condición para el otorgamiento del registro sanitario por parte de esa entidad, la cual podrá expedirlo una vez culmine su propio procedimiento de evaluación].
La Comisión Nacional de Precios de Medicamentos y Dispositivos Médicos deberá aplicar la metodología vigente en forma simultánea con el trámite del registro sanitario ante el Invima. No obstante, el ejercicio de su competencia no podrá ser condición para el otorgamiento del registro sanitario por parte de esa entidad.
DESFIBRILADORES EXTERNOS AUTOMÁTICOS.
ARTÍCULO 2.8.13.1. OBJETO. <Artículo adicionado por el artículo 1 del Decreto 1465 de 2019. El nuevo texto es el siguiente:> El presente título tiene por objeto establecer los criterios que las entidades territoriales aplicarán a los espacios previstos en el artículo 3o de la Ley 1831 de 2017 para caracterizar los considerados como de alta afluencia de público, así como otros que lleguen a identificar y, por tanto, obligados a la dotación, disposición y acceso de los Desfibriladores Externos Automáticos (DEA), y el período de transición necesario para su implementación.
ARTÍCULO 2.8.13.2. ÁMBITO DE APLICACIÓN. <Artículo adicionado por el artículo 1 del Decreto 1465 de 2019. El nuevo texto es el siguiente:> Las normas del presente título aplican a las personas naturales o jurídicas responsables de los lugares con alta afluencia de público, a los prestadores de servicios de salud que oferten el servicio de transporte asistencial básico o medicalizado de pacientes, así como a la Superintendencia Nacional de Salud, al Instituto Nacional de Vigilancia de Medicamentos (Invima), y a las entidades territoriales del orden departamental, distrital y municipal.
ARTÍCULO 2.8.13.3. RUTA VITAL PARA LA ATENCIÓN A LAS VÍCTIMAS DE PARO CARDIORRESPIRATORIO. <Artículo adicionado por el artículo 1 del Decreto 1465 de 2019. El nuevo texto es el siguiente:> Con el propósito de garantizar la respuesta de los servicios de salud en los ámbitos prehospitalario y hospitalario, en el marco del Sistema de Emergencias Médicas (SEM), el uso del Desfibrilador Externo Automático (DEA), requiere la disponibilidad de la cadena de supervivencia.
Los municipios, distritos y departamentos con corregimientos a cargo, deberán, al momento de reglamentar la dotación, disposición y acceso a los DEA, incluir las acciones necesarias para garantizar la coordinación de la ruta vital o cadena de supervivencia, en los términos que defina el Ministerio de Salud y Protección Social.
PARÁGRAFO. Se entiende por cadena de supervivencia el conjunto básico de acciones que proporciona una estrategia universal para lograr la reanimación con éxito. La cadena está compuesta por los siguientes eslabones: 1. Reconocimiento del paro cardíaco y activación del sistema de emergencias; 2. Reanimación Cardiopulmonar (RCP), de calidad inmediata; 3. Desfibrilación rápida; 4. Transporte asistencial básico y/o medicalizado; 5. Soporte vital avanzado y cuidados posparo cardíaco.
ARTÍCULO 2.8.13.4. ESPACIOS CON ALTA AFLUENCIA DE PÚBLICO. <Artículo adicionado por el artículo 1 del Decreto 1465 de 2019. El nuevo texto es el siguiente:> Las entidades territoriales del orden municipal, distrital y departamental con corregimientos a cargo, deberán caracterizar como de alta afluencia de público los espacios previstos en el artículo 3o de la Ley 1831 de 2017, así como otros que lleguen a identificar, con fundamento en los siguientes criterios orientadores:
1. Cantidad de personas conglomeradas.
2. Tipo de afluencia (continua, permanente o esporádica).
3. Tipo de actividad: se deberá tener en cuenta si el evento suscita descargas emocionales, angustia y ansiedad.
4. Perfil epidemiológico de la población conglomerada.
5. Influenciadores externos como licor, música, creencias, entre otros aspectos relevantes.
6. Facilidad de acceso a los servicios de urgencias que tiene que ver con la Ruta vital para la atención a las víctimas de paro cardiorrespiratorio.
ARTÍCULO 2.8.13.5. DOTACIÓN Y GARANTÍA DE LA OPERACIÓN DE LOS DEA. <Artículo adicionado por el artículo 1 del Decreto 1465 de 2019. El nuevo texto es el siguiente:> La dotación y garantía de la operación de los Desfibriladores Externos Automáticos (DEA), en los espacios o eventos definidos por las entidades territoriales estarán a cargo de la persona natural o jurídica responsable del lugar o evento.
ARTÍCULO 2.8.13.6. VIGILANCIA Y CONTROL DE LOS DESFIBRILADORES EXTERNOS AUTOMÁTICOS. <Artículo adicionado por el artículo 1 del Decreto 1465 de 2019. El nuevo texto es el siguiente:> Hasta tanto la Superintendencia Nacional de Salud expida la reglamentación relacionada con el registro, verificación, supervisión y control de los DEA, el Invima continuará ejerciendo su competencia en relación con estos dispositivos médicos, de conformidad con lo establecido en el Decreto 4725 de 2005, o la norma que lo modifique o sustituya.
ARTÍCULO 2.8.13.7. TRANSITORIEDAD. <Artículo adicionado por el artículo 1 del Decreto 1465 de 2019. El nuevo texto es el siguiente:> Las entidades territoriales del orden municipal, distrital y departamental con corregimientos a cargo, deberán, dentro de los seis (6) meses siguientes a la publicación del presente decreto, definir los espacios de alta afluencia de público.
Vencido dicho término, las personas naturales o jurídicas responsables de los lugares con alta afluencia de público y los prestadores de servicios de salud que oferten el servicio de transporte asistencial básico o medicalizado de pacientes, garantizarán la dotación, disposición y acceso a los DEA en los términos de la reglamentación que para el efecto expida el Ministerio de Salud y Protección Social, en los siguientes plazos:
a) En los distritos, municipios de categoría especial y de primera categoría y el departamento Archipiélago de San Andrés, Providencia y Santa Catalina, veinticuatro (24) meses;
b) En los municipios de segunda y tercera categoría, cuarenta y ocho (48) meses;
c) En los municipios de cuarta, quinta y sexta categoría, y en los corregimientos departamentales, sesenta (60) meses.
RUTA INTEGRAL DE ATENCIÓN INTEGRAL PARA PERSONAS EXPUESTAS AL ASBESTO.
ARTÍCULO 2.8.14.1. OBJETO. <Artículo adicionado por el artículo 1 del Decreto 221 de 2023. El nuevo texto es el siguiente:> El presente título tiene por objeto brindar directrices para la puesta en marcha y el funcionamiento a nivel territorial de la Ruta Integral de Atención Integral para Personas Expuestas al Asbesto, la cual busca garantizar la gestión oportuna y completa de los principales riesgos en salud de los individuos, las familias y las comunidades relacionadas con la exposición a este mineral y las intervenciones individuales que permitan la detección temprana, el diagnóstico y tratamiento para las personas con presencia de enfermedades por exposición a asbesto.
ARTÍCULO 2.8.14.2. ÁMBITO DE APLICACIÓN. <Artículo adicionado por el artículo 1 del Decreto 221 de 2023. El nuevo texto es el siguiente:> Las disposiciones contenidas en el presente Decreto aplican a las secretarías de salud en todos los niveles territoriales o la entidad que haga sus veces, a las Entidades Promotoras de Salud (EPS), a las Instituciones Prestadoras de Servicios de Salud (IPS), a las entidades adaptadas, a los regímenes Especial y de Excepción, las Administradoras de Riesgos Laborales (ARL) y a las Direcciones Territoriales de Trabajo quienes, en el marco de sus competencias y funciones, adelantarán la gestión para la atención integral de las personas expuestas al asbesto o con enfermedades asociadas a este mineral garantizando la calidad, oportunidad y continuidad de la atención integral, desde lo promocional hasta lo resolutivo para el logro de los resultados esperados en salud.
ARTÍCULO 2.8.14.3. POBLACIÓN DESTINATARIA DE LA ATENCIÓN. <Artículo adicionado por el artículo 1 del Decreto 221 de 2023. El nuevo texto es el siguiente:> Son sujetos de atención integral en salud las personas, familias y comunidades con riesgo o presencia de enfermedades por exposición laboral, sean trabajadores, cohabitacional (familias) y ambiental (comunidad).
ARTÍCULO 2.8.14.4. DIRECTRICES. <Artículo adicionado por el artículo 1 del Decreto 221 de 2023. El nuevo texto es el siguiente:> para la puesta en marcha y funcionamiento a nivel territorial de la Ruta de Atención Integral para Personas Expuestas al Asbesto. Las entidades a que se refiere el artículo 2.8.14.2 del presente decreto deberán tener en cuenta los siguientes elementos para la puesta en marcha y funcionamiento de la ruta integral para la atención para las personas expuestas al asbesto, a saber:
1. Identificación de los riesgos de la población para la implementación de la Ruta integral para la atención integral para las personas expuestas al asbesto en el territorio nacional, a cargo de las Secretarías de Salud o las entidades que hagan sus veces, las Instituciones Prestadoras de Salud y las Administradoras de Riesgos Laborales, estas últimas respecto de su población afiliada.
2. Desarrollo de acciones en el marco de sus competencias, destinadas a la socialización de la Ruta de atención, a cargo de las Secretarías de Salud o las entidades que hagan sus veces, las Direcciones Territoriales del Trabajo, las entidades adaptadas, los regímenes Especial y de Excepción y las Administradoras de Riesgos Laborales (ARL), estas últimas respecto de su población afiliada.
3. Generación de entornos de diálogo a nivel sectorial e intersectorial que permitan adecuar la ruta de atención a las necesidades de la población destinataria y así lograr los resultados en salud esperados, liderados por el Ministerio de Salud y Protección Social a nivel nacional y las Secretarías de Salud o las entidades que hagan sus veces, en el nivel territorial.
4. Fortalecimiento de los sistemas de información para una adecuada gestión de la Ruta de Atención Integral para Personas Expuestas al Asbesto, a cargo del Ministerio de Salud y Protección Social, el Ministerio de Trabajo, las Entidades Promotoras de Salud (EPS), a las Instituciones Prestadoras de Servicios de Salud (IPS), a las entidades adaptadas, a los regímenes Especial y de Excepción, las Administradoras de Riesgos Laborales (ARL) y a las Direcciones Territoriales de Trabajo.
5. Garantizar los atributos de aceptabilidad y accesibilidad frente a la atención integral, de modo que reconozca y se adapte a las condiciones culturales de cada población, liderados por el Ministerio de Salud y Protección Social a nivel nacional y las Secretarías de Salud o las entidades que hagan sus veces, en el nivel territorial.
6. Poner en marcha y funcionamiento la Ruta Integral para la Atención para Personas Expuestas al Asbesto, por parte de las Administradoras de Riesgos Laborales, en el marco de las competencias establecidas en los artículos 5o. y 7o. del Decreto 1295 de 1994, referentes al reconocimiento de las prestaciones asistenciales y económicas a los trabajadores afiliados al Sistema General de Riesgos Laborales; de los artículos 35 y 80 del Decreto 1295 de 1994, el artículo 11 de la Ley 1562 de 2012, en la ejecución de actividades de promoción y prevención en sus empresas afiliadas.
7. Las Direcciones Territoriales del Ministerio del Trabajo, según lo dispuesto en el Decreto 4108 de 2011 y en la Ley 1562 de 2012, en el marco de sus funciones de inspección, vigilancia y control y en cumplimiento de las normas del Sistema General de Riesgos Laborales, velarán por la puesta en marcha y funcionamiento de la Ruta Integral para la Atención para Personas Expuestas al Asbesto.
PARÁGRAFO. El Ministerio de Salud y Protección Social deberá expedir la Ruta Integral de Atención Integral para Personas Expuestas al Asbesto sujetándose a las disposiciones establecidas en el Manual Metodológico para la Elaboración e Implementación de las Rutas Integrales de Atención en Salud adoptado mediante la Resolución 3202 de 2016 o las normas que la modifiquen o sustituyan.
ARTÍCULO 2.8.14.5. MONITOREO Y EVALUACIÓN. <Artículo adicionado por el artículo 1 del Decreto 221 de 2023. El nuevo texto es el siguiente:> Los Ministerios de Salud y Protección Social y del Trabajo, en el marco de sus competencias, realizarán el monitoreo y seguimiento a los integrantes del Sistema de salud y las administradoras de riesgos laborales en relación con la puesta en marcha de la Ruta Integral de Atención Integral para Personas Expuestas al Asbesto.
ARTÍCULO 2.8.14.6. INSPECCIÓN, VIGILANCIA Y CONTROL. <Artículo adicionado por el artículo 1 del Decreto 221 de 2023. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud, dentro de sus facultades, protegerá los derechos de la población expuesta o con presencia de asbesto, su derecho al aseguramiento y acceso al servicio de atención en salud, individual y colectiva, en condiciones de disponibilidad, accesibilidad, aceptabilidad y estándares de calidad en las fases de promoción, prevención, tratamiento y rehabilitación en salud, a su vez las direcciones territoriales de trabajo realizarán las acciones de inspección, vigilancia y control de las normas laborales y la que la regulen su funcionamiento.
ARTÍCULO 2.8.14.7. FINANCIACIÓN. <Artículo adicionado por el artículo 1 del Decreto 221 de 2023. El nuevo texto es el siguiente:> Los costos asociados con la atención eh salud para la población expuesta o con presencia de enfermedades por asbesto, estarán a cargo del Sistema General de Seguridad Social en Salud.
A los trabajadores afiliados al Sistema General de Riesgos Laborales a los cuales se les diagnostique asbestosis o mesotelioma maligno por exposición a asbesto como enfermedad laboral directa, la Administradora de Riesgos Laborales le reconocerá las prestaciones asistenciales y económicas desde el momento del diagnóstico, de conformidad con el artículo 4o. del Decreto 1477 de 2014, modificado por el artículo 1o. del Decreto 676 de 2020.
ACTUALIZACIÓN DE LA POLÍTICA NACIONAL DE SALUD MENTAL.
<Título adicionado por el artículo 1 del Decreto 729 de 2025>
ARTÍCULO 2.8.15.1. OBJETO. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> Este título tiene por objeto adoptar la Política Nacional de Salud Mental 2025-2034, contenida en el anexo técnico que lleva el mismo nombre y que hace parte integral del presente decreto.
ARTÍCULO 2.8.15.2. ÁMBITO DE APLICACIÓN. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> Las disposiciones contenidas en el presente título se aplicarán en todo el territorio nacional y serán de obligatorio cumplimiento para todos los actores del sistema de salud y los demás sectores que, en el marco de sus competencias, incidan en los determinantes sociales de la salud mental.
ARTÍCULO 2.8.15.3. EJES ESTRATÉGICOS DE LA POLÍTICA NACIONAL DE SALUD MENTAL. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> De conformidad con lo expuesto en el artículo 166 del Plan Nacional de Desarrollo, la Política Nacional de Salud Mental se estructura con los siguientes ejes:
Eje 1: Promoción de la salud mental.
Eje 2: Prevención de problemas, trastornos de la salud mental y epilepsia.
Eje 3. Atención integral de los problemas y trastornos mentales.
Eje 4: Rehabilitación integral e inclusión social.
Eje 5. Gestión, articulación y coordinación sectorial y transectorial: Gobernanza en salud mental.
ARTÍCULO 2.8.15.4. ENFOQUES DE LA POLÍTICA NACIONAL DE SALUD MENTAL. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> La Política Nacional de Salud Mental integra los enfoques que se enuncian a continuación, los cuales son universales, territorializados, permanentes, sistemáticos, resolutivos y se alinean con los principios consagrados en el artículo 6o de la Ley Estatutaria 1751 de 2015, que define la disponibilidad, accesibilidad, aceptabilidad y calidad como elementos esenciales e interrelacionados del derecho fundamental a la salud:
- Derechos humanos.
- Curso de vida, con especial énfasis:
-- Niños, niñas y adolescentes.
-- Jóvenes.
-- Adultos.
-- Personas mayores.
- Poblacional, con especial énfasis en:
-- Pueblos étnicos (pueblos indígenas, negros, afrocolombianos, raizales, palenqueros y Rrom).
-- Población campesina.
-- Personas trabajadoras (personal en salud, docentes, personas que ejercen actividades sexuales pagas, trabajadores no formales).
-- Interculturalidad.
-- Miembros de las Fuerzas Armadas y Policía.
- Mujeres, género y diversidad.
- Diferencial por situación y condición, con especial énfasis en:
-- Personas con discapacidad.
-- Personas con habitabilidad en calle.
-- Personas privadas de la libertad.
-- Personas migrantes.
-- Personas víctimas del conflicto armado.
- Territorial.
- Interseccional.
- Psicosocial.
- Ambiental.
ARTÍCULO 2.8.15.5. RED MIXTA NACIONAL Y TERRITORIAL EN SALUD MENTAL. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> Créese la Red Mixta Nacional y Territorial en Salud Mental como instancia de gobernanza para apoyar la implementación de la Política Nacional de Salud Mental, fortaleciendo la articulación, coordinación y participación de los actores sectoriales, intersectoriales y de la sociedad civil, incluyendo organizaciones públicas, privadas y comunitarias, responsables de la salud mental.
PARÁGRAFO 1o. Esta instancia estará conformada por actores clave del ámbito nacional y territorial, dentro de un marco transectorial e intersectorial, que incluirá:
- Organizaciones No Gubernamentales (ONG);
- Universidades y centros de investigación;
- Sector privado;
- Organizaciones internacionales;
- Comunidades locales y líderes comunitarios que aportan a los temas de bienestar mental;
- Entidades Territoriales;
- Entidades prestadoras de servicios de salud y cuidado;
- Colegios y asociaciones de profesionales de disciplinas relacionadas con la atención integral de la salud mental;
- Delegaciones y representantes de plataformas nacionales y juveniles.
El Consejo Nacional de Salud Mental, con el apoyo técnico del Ministerio de Salud y Protección Social, establecerá el organigrama funcional de la Red Mixta Nacional y Territorial en Salud Mental y definirá las responsabilidades de sus integrantes, los criterios para la toma de decisiones, así como los procedimientos de evaluación y seguimiento de sus actividades, entre otros.
PARÁGRAFO 2o. La Red Mixta Nacional y Territorial en Salud Mental operará de manera articulada en los niveles nacional, departamental, distrital y municipal, integrando esfuerzos transectoriales e intersectoriales. No asumirá responsabilidades relacionadas con la prestación de servicios, sino que se encargará de orientar las acciones para mejorar la atención integral, integrada y continua en salud mental, promover la inclusión social, garantizar la eliminación del estigma y la discriminación en la promoción de la salud mental y afectar positivamente los determinantes sociales de la salud mental.
ARTÍCULO 2.8.15.6. ADOPCIÓN, IMPLEMENTACIÓN Y EVALUACIÓN DE LA POLÍTICA DE SALUD MENTAL. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social dirigirá y coordinará la adopción, difusión, implementación, monitoreo y evaluación de la política de salud mental en todo el territorio nacional. Las entidades territoriales del orden departamental, distrital y municipal establecerán mecanismos para adoptar, difundir, implementar, monitorear y evaluar la política de salud mental en el ámbito de su jurisdicción y estructurarán dentro de los seis (6) meses siguientes a la expedición del presente decreto, planes de salud mental departamentales, distritales y municipales que se operativicen a través de las instancias conformadas para el cuidado de la salud mental en los territorios.
ARTÍCULO 2.8.15.7. ATENCIÓN PRIMARIA EN SALUD (APS) Y SALUD MENTAL. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social en coordinación con las entidades territoriales del orden departamental, distrital y municipal, las instituciones prestadoras de servicios de salud públicas, privadas y mixtas, las entidades promotoras de salud o la entidad que haga sus veces y demás actores del sector de salud, abordarán la salud mental desde el enfoque y la estrategia de Atención Primaria en Salud (APS). Para tal efecto integrarán acciones para el cuidado de la salud mental a través de: i. la organización de los servicios de salud mental a través de la Red Nacional de Salud Mental como parte de las Redes Integrales e Integradas en Salud con enfoque territorial; ii. la afectación positiva de los determinantes sociales de la. salud mental y iii. el ejercicio de la participación social como derecho conforme a las necesidades de las personas, familias y comunidades en los territorios.
PARÁGRAFO 1o. El Ministerio de Salud y Protección Social y las entidades territoriales del orden departamental, distrital y municipal gestionarán el abordaje intersectorial y transectorial de los determinantes sociales de la salud mental con las entidades y los sectores que de acuerdo con sus competencias deban concurrir a este fin y con las organizaciones de la sociedad civil, en consonancia con la política de participación social en salud.
PARÁGRAFO 2o. El Ministerio de Salud y Protección Social incluirá el componente en salud mental, dentro de las disposiciones relacionadas con la conformación y operación de las redes integrales e integradas en salud con enfoque territorial, incluyendo la operación de los Equipos Básicos en Salud o Equipos de Salud Territoriales.
ARTÍCULO 2.8.15.8. ORGANIZACIÓN DE LOS SERVICIOS DE SALUD MENTAL EN RED CON ENFOQUE TERRITORIAL. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social en coordinación con las entidades territoriales del orden departamental, distrital y municipal, las instituciones prestadoras de servicios de salud públicas, privadas y mixtas, las entidades promotoras de salud o la entidad que haga sus veces y demás actores del sector de salud, organizarán los servicios de salud mental a través de la Red Nacional de Salud Mental que operará de manera transversal en el marco de las Redes Integrales e Integradas de Salud con enfoque territorial, de conformidad con la normatividad vigente.
El funcionamiento de la Red Nacional de Salud Mental se basará en la articulación y coordinación de todos los actores del sistema para asegurar la atención integral, integrada y continua en salud mental a las personas, familias y comunidades en lo correspondiente a los procesos de promoción, prevención, diagnóstico, tratamiento, rehabilitación y paliación, garantizando un acceso sin barreras, oportuno y en condiciones de equidad.
La Red Nacional de Salud Mental estará organizada de manera funcional en tres niveles: un Centro Nacional de Referencia, Centros Regionales de Referencia y prestadores de servicios de salud públicos, privados y mixtos que operen en el nivel local.
a. El Centro Nacional de Referencia en Salud Mental, como institución de carácter público, tendrá las siguientes funciones:
- Apoyar al Ministerio de Salud y Protección Social en la implementación, seguimiento y actualización de la Política Pública en Salud Mental.
- Prestar servicios integrales e integrados en salud mental.
- Diseñar e implementar estrategias de investigación, desarrollo e innovación en Salud Mental.
- Desarrollar y promover acciones de formación y capacitación en salud mental al personal de salud.
- Prestar asistencia técnica en salud mental a los Centros Regionales de Referencia, y a los demás actores articulados a las Redes Integrales e Integradas de salud con enfoque territorial.
b. Los Centros Regionales de Referencia, como instituciones de carácter público, tendrán las funciones previamente descritas, las cuales ejercerán en los territorios que hagan parte de la respectiva Red Integral e Integrada de salud. Estos Centros liderarán el fortalecimiento de la atención en salud mental a lo largo del continuo de la atención a nivel territorial, brindando asistencia técnica en los municipios de la región correspondiente.
c. Los prestadores de servicios de salud públicos, privados y mixtos, prestarán los servicios en salud mental a nivel municipal o subregional, e integrarán sus acciones con los equipos de salud territoriales, así como con los planes, programas y estrategias para la respuesta a eventos o condiciones de interés en salud mental individual y comunitaria.
PARÁGRAFO. El Ministerio de Salud y Protección Social, en un plazo no superior a los seis (6) meses siguientes a la publicación del presente decreto, reglamentará la operación de la Red Nacional de Salud Mental.
ARTÍCULO 2.8.15.9. FORMACIÓN DEL TALENTO HUMANO EN SALUD Y OTROS TRABAJADORES DEL SECTOR SALUD QUE CONCURREN EN LA ATENCIÓN INTEGRAL, INTEGRADA Y CONTINUA DE LA SALUD MENTAL. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social gestionará ante el Ministerio de Educación el desarrollo de programas de formación para los niveles de auxiliares, técnicos profesionales, tecnólogos, profesionales y de nivel posgradual del sector salud y otros trabajadores del sector salud, que concurren en la atención integral, integrada y continua de la salud mental, en conjunto con las entidades competentes. Estos programas deberán incorporar contenidos pertinentes en salud mental y adaptados a las necesidades poblacionales y territoriales, con el objetivo de garantizar el cuidado integral de la salud mental.
Para fortalecer este proceso el Ministerio de Salud y Protección Social gestionará en el nivel territorial la generación de alianzas con el conjunto de actores que integran el sistema de salud, el sector educación y otros sectores para que se creen y amplíen los programas de formación mencionados anteriormente en función del análisis situacional de salud y de las brechas del talento humano para la atención integral de la salud mental.
ARTÍCULO 2.8.15.10. FORTALECIMIENTO DE COMPETENCIAS DEL TALENTO HUMANO EN SALUD Y OTROS TRABAJADORES DEL SECTOR SALUD QUE CONCURREN EN LA ATENCIÓN INTEGRAL, INTEGRADA Y CONTINUA DE LA SALUD MENTAL CON ÉNFASIS EN APS. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social, en coordinación con las entidades territoriales del orden departamental, distrital y municipal, los prestadores de servicios de salud públicos, privados y mixtos, las Entidades Promotoras de Salud o quien haga sus veces y demás actores del sector de salud, implementarán mecanismos y estrategias para el fortalecimiento de capacidades del talento humano en salud y otros trabajadores del sector salud en primeros auxilios psicológicos, promoción de la salud mental, prevención, detección temprana, diagnóstico y tratamiento de trastornos mentales, neurológicos y por uso de sustancias y aquellos asociados a diferentes formas de violencias, con enfoque diferencial poblacional y territorial. Se fortalecerán las capacidades de los equipos básicos de salud - equipos de salud territoriales para el cuidado integral de la salud mental.
ARTÍCULO 2.8.15.11. DISTRIBUCIÓN SUFICIENTE Y EQUITATIVA DEL TALENTO HUMANO EN SALUD Y OTROS TRABAJADORES DEL SECTOR SALUD PARA LA ATENCIÓN INTEGRAL, INTEGRADA Y CONTINUA DE LA SALUD MENTAL. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social, en coordinación con las entidades territoriales del orden departamental, distrital y municipal, los prestadores de servicios de salud públicos, privados y mixtos, las Entidades Promotoras de Salud o quien haga sus veces y demás actores del sector de salud; promoverá y desarrollará mecanismos para avanzar en la distribución equitativa y suficiente del talento humano en salud y otros trabajadores del sector salud que concurren en la atención integral, integrada y continua de la salud mental en todo el territorio nacional, con énfasis en las zonas rurales, rurales dispersas y de difícil acceso; asegurando la disponibilidad suficiente y equitativa.
PARÁGRAFO. El Ministerio de Salud y Protección Social gestionará ante el Ministerio de Educación Nacional y los integrantes del sistema de salud y el sector educativo, acciones para el aumento gradual y progresivo de escenarios de práctica para la formación de talento humano en salud que participa en la atención integral, integrada y continua en salud mental.
ARTÍCULO 2.8.15.12. MECANISMOS PARA GARANTIZAR EL TRABAJO DIGNO Y DECENTE DEL TALENTO HUMANO EN SALUD Y OTROS TRABAJADORES DEL SECTOR SALUD QUE CONCURREN EN LA ATENCIÓN INTEGRAL, INTEGRADA Y CONTINUA DE LA SALUD MENTAL. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social, en coordinación con las entidades territoriales del orden departamental, distrital y municipal, los prestadores de servicios de salud públicos, privados y mixtos, las Entidades Promotoras de Salud o quien haga sus veces y demás actores del sector de salud, promoverá mecanismos para garantizar el trabajo digno al talento humano en salud y otros trabajadores del sector salud que concurren en la atención integral, integrada y continua de la salud mental. Asimismo, se gestionará ante el Ministerio de Trabajo, la creación de lineamientos para la reducción de la sobrecarga laboral, el respeto a los derechos laborales y el fortalecimiento de los mecanismos de prevención del agotamiento profesional (burnout), garantizando ambientes de trabajo seguros y adecuados para la prestación de los servicios de salud mental en todo el país.
ARTÍCULO 2.8.15.13. INSTAURACIÓN DEL SERVICIO SOCIAL OBLIGATORIO (SSO) PARA LOS PROGRAMAS DE PREGRADO EN PSICOLOGÍA. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social desarrollará los lineamientos y la reglamentación para que, progresivamente, se habiliten plazas de SSO para estudiantes de los programas de pregrado en psicología, según la normativa especializada que rige la materia.
ARTÍCULO 2.8.15.14. PLAN DE ACCIÓN NACIONAL PARA LA IMPLEMENTACIÓN DE LA POLÍTICA NACIONAL DE SALUD MENTAL. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social liderará la construcción del plan de acción nacional sectorial e intersectorial para la implementación de la Política Nacional de Salud Mental dentro de los cinco (5) meses siguientes a la expedición del presente decreto; el cual contendrá como mínimo los siguientes aspectos: objetivo general, objetivos específicos, los ejes, las acciones, hitos, indicadores, metas, responsables y presupuesto, entre otros.
ARTÍCULO 2.8.15.15. SEGUIMIENTO Y MONITOREO A LA IMPLEMENTACIÓN DE LA POLÍTICA NACIONAL DE SALUD MENTAL. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social en cabeza de la Dirección de Promoción y Prevención o quien haga sus veces, liderará con el apoyo de la Oficina Asesora de Planeación y Estudios Sectoriales, el seguimiento y monitoreo anual de los indicadores que se establezcan en el Plan de Acción de la presente política, en cumplimiento al proceso de gestión de políticas públicas que se encuentra en el Sistema Integrado de Gestión de la entidad.
Las entidades territoriales del orden departamental, distrital y municipal en el marco de sus competencias generarán planes y estrategias de monitoreo y seguimiento a la implementación de la Política Nacional de Salud Mental en el ámbito de su jurisdicción, a través de diferentes mecanismos incluyendo el análisis de metas e indicadores en salud mental.
PARÁGRAFO. El Ministerio de Salud y Protección Social, en un plazo no mayor a seis (6) meses contados a partir de la expedición del presente decreto, expedirá los criterios y lineamientos para el seguimiento y monitoreo de la Política Nacional de Salud Mental por parte de las entidades territoriales, en coordinación con la Superintendencia Nacional de Salud. Las entidades territoriales del orden departamental, distrital y municipal deberán remitir al Ministerio de Salud y Protección Social de manera semestral los informes de monitoreo y seguimiento a la implementación de la Política Nacional de Salud Mental en el ámbito de su jurisdicción.
ARTÍCULO 2.8.15.16. EVALUACIÓN DE LA IMPLEMENTACIÓN DE LA POLÍTICA NACIONAL DE SALUD MENTAL. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social con el liderazgo de la Dirección de Promoción y Prevención y el apoyo metodológico de la Oficina Asesora de Planeación y Estudios Sectoriales o quienes hagan sus veces, realizará una evaluación a los cinco (5) años de expedido este decreto, y al finalizar la implementación de la Política Nacional de Salud Mental, adoptando el procedimiento de Elaboración de Estudios Sectoriales y Política Pública del Ministerio de Salud y Protección Social.
ARTÍCULO 2.8.15.17. CONMEMORACIÓN DEL DÍA NACIONAL DE LA SALUD MENTAL. <Artículo adicionado por el artículo 1 del Decreto 729 de 2025. El nuevo texto es el siguiente:> El 10 de octubre de cada anualidad se conmemorará el Día Nacional de la Salud Mental. Para tal sentido, el Gobierno nacional convocará distintos sectores públicos y privados con el fin de articular acciones que reconozcan la importancia de la salud mental.
PROTECCIÓN SOCIAL.
VÍCTIMAS DEL CONFLICTO ARMADO.
ARTÍCULO 2.9.1.1. VÍCTIMAS DEL CONFLICTO ARMADO. <Artículo sustituido por el artículo 1 del Decreto 1650 de 2022. El nuevo texto es el siguiente:> Para efectos del presente Título, son víctimas del conflicto armado aquellas a las que hace alusión el artículo 3o de la Ley 1448 de 2011 y las víctimas que hayan sido reconocidas administrativa o judicialmente a través de los instrumentos, procedimientos, medios o mecanismos de protección nacional o internacional, previstos o aprobados por la Ley.
PROGRAMA DE ATENCIÓN PSICOSOCIAL Y SALUD INTEGRAL A VÍCTIMAS - PAPSIVI.
ARTÍCULO 2.9.1.1.1. PROGRAMA DE ATENCIÓN PSICOSOCIAL Y SALUD INTEGRAL A VÍCTIMAS (PAPSIVI). <Artículo sustituido por el artículo 1 del Decreto 1650 de 2022. El nuevo texto es el siguiente:> Adáptese el Programa de Atención Psicosocial y Salud Integral a Víctimas (PAPSIVI), el cual tendrá como objeto brindar, en el marco del Sistema General de Seguridad Social en Salud, las medidas de asistencia en salud y de rehabilitación física, mental y psicosocial a la población beneficiaria referida en el artículo 2.9.1.1. del presente decreto.
ARTÍCULO 2.9.1.1.2. ÁMBITO DE APLICACIÓN. <Artículo sustituido por el artículo 1 del Decreto 1650 de 2022. El nuevo texto es el siguiente:> Las disposiciones contenidas en el presente capítulo serán de obligatorio cumplimiento para las entidades territoriales del orden departamental, distrital y municipal, las Entidades Promotoras de Salud (EPS), las entidades adaptadas y las Instituciones Prestadoras de Servicios de Salud (IPS) públicas, privadas y mixtas habilitadas de acuerdo con la normatividad vigente.
PARÁGRAFO. Los regímenes Especial y de Excepción adaptarán con recursos y procesos propios la presente regulación o adoptará la propia para la atención de su población afiliada.
ARTÍCULO 2.9.1.1.3. ESTRUCTURA DEL PAPSJVI. <Artículo sustituido por el artículo 1 del Decreto 1650 de 2022. El nuevo texto es el siguiente:> Para el cumplimiento de su objeto, el PAPSIVI se estructurará en un componente de atención integral en salud y en un componente de atención psicosocial.
ARTÍCULO 2.9.1.1.4. COMPONENTE DE ATENCIÓN INTEGRAL EN SALUD. <Artículo sustituido por el artículo 1 del Decreto 1650 de 2022. El nuevo texto es el siguiente:> El Componente de Atención Integral en Salud como medida de asistencia en salud y rehabilitación, hace referencia a la totalidad de actividades y procedimientos de promoción, prevención, diagnóstico, tratamiento, rehabilitación y paliación, tendientes a contribuir al mejoramiento de la salud física y mental de la población víctima, el cual será implementado por las Entidades Promotoras de Salud (EPS), las entidades adaptadas y las Instituciones Prestadoras de Servicios de Salud (IPS), en el marco del Plan de Beneficios en Salud (PBS) con cargo a la Unidad de Pago por Capitación (UPC).
Las indicaciones y orientaciones específicas para brindar esta atención integral estarán contenidas en el Protocolo de Atención Integral en Salud con Enfoque Psicosocial a Víctimas del Conflicto Armado, que hará parte de los lineamientos técnicos de dirección y operación del PAPSIVI, definidos y unificados en virtud de lo establecido en el artículo 2.9.1.1.6. del presente decreto.
ARTÍCULO 2.9.1.1.5. COMPONENTE DE ATENCIÓN PSICOSOCIAL. <Artículo sustituido por el artículo 1 del Decreto 1650 de 2022. El nuevo texto es el siguiente:> El Componente de Atención Psicosocial como medida de rehabilitación, hace referencia al conjunto de procesos articulados de servicios que tienen la finalidad de favorecer la recuperación o mitigación de los daños psicosociales generados a las víctimas, sus familias y comunidades, como consecuencia de las violaciones a los derechos humanos y las infracciones al Derecho Internacional Humanitario. Este componente será implementado por las entidades territoriales con los recursos de que tratan los numerales 1 y 2 del artículo 174 de la Ley 1448 de 2011, los recursos disponibles a que hace referencia el numeral 1 del artículo 2.6.4.4.4 del presente decreto, otros recursos del Sistema General de Seguridad Social en Salud y aquellos que puedan ser dispuestos por el Ministerio de Salud y Protección Social para tal fin.
Las indicaciones y orientaciones específicas para brindar esta atención psicosocial estarán contenidas en la Estrategia de Atención Psicosocial a víctimas del conflicto armado, que hará parte de los lineamientos técnicos de dirección y operación del PAPSIVI, definidos y unificados en virtud de lo establecido en el artículo 2.9.1.1.6. del presente decreto.
ARTÍCULO 2.9.1.1.6. LINEAMIENTOS DE DIRECCIÓN Y OPERACIÓN DEL PAPSIVI. <Artículo sustituido por el artículo 1 del Decreto 1650 de 2022. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social definirá y unificará los lineamientos técnicos de dirección y operación del PAPSIVI que permitan la articulación y la complementariedad técnica, operativa y territorial de los servicios y componentes de atención integral en salud y de atención psicosocial. Para efectos de la reparación individual, estos se expedirán en el término de dos (2) meses contados a partir de la expedición del presente decreto. Frente a la reparación colectiva se hará en el término de seis (6) meses.
Los lineamientos estarán enmarcados y orientados conforme las actividades, procedimientos e intervenciones interdisciplinarias y protocolos que como rector de la política pública, el Ministerio de Salud y Protección Social haya definido o unificado para asistencia en salud y la rehabilitación física, mental y psicosocial, en el marco de la reparación integral.
POBLACIONES EN CONDICIÓN DE VULNERABILIDAD Y OTRAS.
MUJERES VÍCTIMAS DE VIOLENCIA.
ARTÍCULO 2.9.2.1.1 OBJETO. <Artículo sustituido por el artículo 1 del Decreto 1630 de 2019. El nuevo texto es el siguiente:> El presente Capítulo tiene por objeto definir las acciones necesarias para atender integralmente a las mujeres víctimas de violencia y establecer los criterios y procedimientos para el otorgamiento, la implementación y la prestación de las medidas de atención definidas en el artículo 19 de la Ley 1257 de 2008, así como las causales de terminación.
ARTÍCULO 2.9.2.1.2 ÁMBITO DE APLICACIÓN. <Artículo modificado por el artículo 1 del Decreto 75 de 2024. El nuevo texto es el siguiente:> Las disposiciones del presente Capítulo y la prestación de las medidas de atención en las modalidades de atención establecidas en el artículo 19 de la Ley 1257 de 2008, será responsabilidad de las entidades territoriales, los integrantes del Sistema General de Seguridad Social en Salud y a las autoridades competentes para el otorgamiento de las medidas de atención.
PARÁGRAFO. Los regímenes Especial y de Excepción podrán adaptar la presente regulación o adoptarán la propia en el marco de la garantía de derechos a las mujeres en sus diversidades.
DISPOSICIONES GENERALES SOBRE ATENCIÓN INTEGRAL EN SALUD A MUJERES VÍCTIMAS DE LA VIOLENCIA.
ARTÍCULO 2.9.2.1.1.1 PLAN DECENAL DE SALUD PÚBLICA NACIONAL. <Artículo sustituido por el artículo 1 del Decreto 1630 de 2019. El nuevo texto es el siguiente:> En cumplimiento de lo dispuesto en los artículos 9o y 13 de la Ley 1257 de 2008 y del artículo 6o de la Ley 1438 de 2011, el Ministerio de Salud y Protección Social elaborará el Plan Decenal de Salud Pública en el que incluirá las estrategias, planes, programas, acciones y recursos para la erradicación de las diferentes formas de violencia contra la mujer.
Los planes decenales territoriales de salud deberán incluir los lineamientos del plan decenal de salud pública en materia de violencia contra la mujer, acorde con la dinámica que en tal materia se presente dentro de la respectiva jurisdicción.
ARTÍCULO 2.9.2.1.1.2 DE LA ATENCIÓN INTEGRAL EN SALUD. <Artículo sustituido por el artículo 1 del Decreto 1630 de 2019. El nuevo texto es el siguiente:> La atención integral en salud física y mental de las mujeres víctimas de violencia y sus hijos e hijas deberá ser garantizada por el Estado cumpliendo los principios de oportunidad, celeridad y eficiencia, a través de las entidades territoriales, las Entidades Promotoras de Salud (EPS) según sus competencias, por intermedio de su red de Instituciones Prestadoras de Servicios de Salud (IPS) o la red pública (ESE) cuando no cuenten con aseguramiento en salud.
PARÁGRAFO. Para efectos de esta atención, el núcleo familiar de la mujer víctima integrado por sus hijos e hijas podrá unificarse. Cuando el cotizante o cabeza de familia victimario se niegue a adelantar los trámites de exclusión de su núcleo familiar, de la mujer o de sus hijos e hijas, impidiendo la unificación familiar, la mujer podrá acudir ante la autoridad competente quien ordenará la inclusión en el núcleo familiar de la mujer, conforme a la normativa vigente.
ARTÍCULO 2.9.2.1.1.3 GUÍAS Y PROTOCOLOS. <Artículo sustituido por el artículo 1 del Decreto 1630 de 2019. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social actualizará las guías para la atención de la mujer maltratada y del menor de edad maltratado, contenidas en la Resolución 412 de 2000 o las normas que la modifiquen o sustituyan. De igual forma, es el competente para actualizar el Modelo y Protocolo de Atención Integral en Salud a Víctimas de Violencia Sexual, adoptado mediante la Resolución 459 de 2012 del Ministerio de Salud y Protección Social.
ARTÍCULO 2.9.2.1.1.4 SISTEMAS DE INFORMACIÓN. <Artículo sustituido por el artículo 1 del Decreto 1630 de 2019. El nuevo texto es el siguiente:> Las entidades territoriales del orden departamental o distrital y las responsables de los Regímenes Especial y de Excepción, estas últimas, conforme a lo previsto en el parágrafo 2 del artículo 32 de la Ley 1438 de 2011, deberán reportar en el Sistema Integral de Información de la Protección Social (SISPRO), la información referente a las violencias de género y medidas de atención, de acuerdo con la regulación que expida el Ministerio de Salud y Protección Social.
MEDIDAS DE ATENCIÓN A MUJERES VÍCTIMAS DE VIOLENCIA.
ARTÍCULO 2.9.2.1.2.1 DEFINICIONES. <Artículo modificado por el artículo 2 del Decreto 75 de 2024. El nuevo texto es el siguiente:> Para efecto de la aplicación del presente Capítulo adóptense las siguientes definiciones.
1. Medidas de atención. Corresponde a los servicios temporales de habitación, alimentación y transporte que requieren las mujeres víctimas de violencia y sus hijos e hijas menores de 25 años de edad con dependencia económica y sus hijos e hijas mayores de edad con discapacidad con dependencia funcional y económica, de acuerdo con la valoración de la situación especial de riesgo. Tales servicios podrán ser garantizados mediante dos modalidades: a) casas de acogida, albergues, refugios o servicios hoteleros, o b) subsidio monetario en los términos del artículo 19 de la Ley 1257 de 2008.
2. Situación especial de riesgo. Es aquel hecho o circunstancia que por su naturaleza tiene la potencialidad de afectar la vida, la salud o la integridad de la mujer víctima de violencia, que se derive de permanecer en el lugar donde habita.
Para su valoración, la autoridad competente evaluará los factores de riesgo y seguridad que pongan en riesgo la vida, salud e integridad física y mental de la mujer víctima de violencia, en concordancia con el literal a) del artículo 2.2.3.8.1.6 del Decreto número 1069 de 2015. Para ello podrá contar con el apoyo de la autoridad competente de acuerdo a los· protocolos establecidos por el Ministerio de Justicia y del Derecho.
3. Personas Dependientes: Son aquellas que responden a los diferentes conceptos trabajados por las altas cortes frente a la evolución del concepto de familia, entendiéndose por ella, desde la familia nuclear tradicional y llegando a la ensamblada, extensa y de crianza, la cual se aplicará frente a cada caso por la autoridad competente que emita la medida de protección.
PARÁGRAFO. En los casos de la modalidad de atención de casa refugio, la medida de atención será extensiva a las personas dependientes si los tienen, de conformidad con el artículo 1o de la Ley 2215 de 2022.
ARTÍCULO 2.9.2.1.2.2 FINANCIACIÓN DE LAS MEDIDAS DE ATENCIÓN. <Artículo modificado por el artículo 3 del Decreto 75 de 2024. El nuevo texto es el siguiente:> Las medidas de atención para las mujeres afiliadas al Sistema General de Seguridad Social en Salud se financiarán o cofinanciarán con cargo a los recursos disponibles señalados en el acto administrativo de distribución emitido por el Ministerio de Salud y Protección Social, que serán transferidos a las entidades territoriales para su implementación, en concordancia con el segundo literal i) del artículo 67 de la Ley 1753 de 2015 y el numeral 4 del artículo 2.6.4.4.4 del presente decreto.
El Ministerio de Salud y Protección Social señalará mediante acto administrativo los criterios de asignación y de distribución de los recursos a las entidades territoriales, y emitirá los lineamientos para la implementación, ejecución, seguimiento y control de las medidas de atención, dentro de los seis (6) meses posteriores a la expedición del presente decreto.
PARÁGRAFO. Las entidades territoriales podrán destinar recursos para la financiación, cofinanciación y mantenimiento de las casas refugio, de conformidad con lo establecido en el parágrafo 4o del artículo 7o de la Ley 2215 de 2022.
ARTÍCULO 2.9.2.1.2.3 DE LA PRESTACIÓN DE LAS MEDIDAS DE ATENCIÓN. <Artículo sustituido por el artículo 1 del Decreto 1630 de 2019. El nuevo texto es el siguiente:> Las medidas de atención para las mujeres afiliadas al Sistema General de Seguridad Social en Salud, se prestarán por la entidad territorial siguiendo el procedimiento referido en el artículo 2.9.2.1.2.8 del presente decreto, a través de contratos, convenios o cualquier otra figura jurídica que resulte aplicable, conforme con los lineamientos de que trata el artículo anterior.
PARÁGRAFO. Bajo ninguna circunstancia se podrá negar o condicionar la prestación y continuidad de las medidas de atención. En todo caso, las entidades territoriales deberán generar mecanismos administrativos que garanticen la operación oportuna y eficaz de dichas medidas.
ARTÍCULO 2.9.2.1.2.4 DE LOS CRITERIOS PARA OTORGAR LAS MEDIDAS DE ATENCIÓN. <Artículo modificado por el artículo 4 del Decreto 75 de 2024. El nuevo texto es el siguiente:> Las medidas de atención serán concedidas por la entidad territorial inicialmente con el consentimiento de la mujer víctima en aplicación del principio de la buena fe y el principio de la debida diligencia hasta que, la autoridad competente verifique que la mujer se encuentra en situación especial de riesgo, otorgue la medida de protección y ratifique la medida de atención.
Sin perjuicio de lo anterior, la autoridad competente podrá otorgar medidas de atención en cualquier instancia del proceso respectivo garantizando los derechos a la prevención, protección y atención integral de las mujeres víctimas de violencias.
PARÁGRAFO. En los casos que persistan barreras de acceso de las mujeres frente a las medidas de atención, se activará el mecanismo articulador para el abordaje integral de las violencias por razones de sexo y género conforme lo dispuesto en el Decreto número 1710 de 2020, o el sistema de articulación que haga sus veces.
ARTÍCULO 2.9.2.1.2.5 DEL PLAZO DE LAS MEDIDAS DE ATENCIÓN. <Artículo sustituido por el artículo 1 del Decreto 1630 de 2019. El nuevo texto es el siguiente:> Las medidas de atención serán temporales y deberán otorgarse hasta por un término de seis (6) meses, prorrogables hasta por seis (6) meses más, siempre y cuando persistan las situaciones que las motivaron.
La autoridad competente evaluará mensualmente la necesidad de dar continuidad a las medidas de atención y podrán darse por terminadas por alguna de las causales referidas en el artículo 2.9.2.1.2.10 del presente decreto.
ARTÍCULO 2.9.2.1.2.6 DEL CONTENIDO DE LA ORDEN. <Artículo modificado por el artículo 5 del Decreto 75 de 2024. El nuevo texto es el siguiente:> La orden de medida de atención emitida por la autoridad competente, dirigida a la entidad territorial deberá contener:
1. Nombres y apellidos completos de la mujer y sus hijos e hijas.
2. Tipo y número de documento de identificación.
3. Nombre de la EPS a la que se encuentren afiliados.
4. Resultado de la valoración de la situación especial de riesgo cuando se trate de una medida de protección provisional y definitiva.
5. Remisión para la valoración médica física y mental en caso de que no se hubiere realizado.
6. Orden dirigida a la entidad territorial para que suministre al menos una de las modalidades de atención mientras la mujer decide, en un plazo no mayor a cinco (5) días hábiles, sobre la modalidad por la que opta definitivamente.
7. Plazo durante el cual se concede la medida.
8. Orden dirigida a la entidad territorial mediante la cual solicita reporte mensual de cumplimiento de la prestación de las medidas de atención.
9. Orden de seguimiento y reporte mensual sobre la garantía y cumplimiento del tratamiento médico en salud física y mental, dirigida a la EPS, a la IPS y a la mujer victima.
ARTÍCULO 2.9.2.1.2.7 DEL PROCEDIMIENTO PARA EL OTORGAMIENTO Y PRESTACIÓN DE LAS MEDIDAS DE ATENCIÓN CUANDO EL CONOCIMIENTO INICIAL DEL HECHO DE VIOLENCIA ES DE LA INSTITUCIÓN PRESTADORA DE SERVICIOS DE SALUD (IPS). <Artículo modificado por el artículo 6 del Decreto 75 de 2024. El nuevo texto es el siguiente:> El otorgamiento y prestación de las medidas de atención a las mujeres víctimas de violencia que inicialmente acudan ante la IPS, estará sujeto al siguiente procedimiento:
1. La IPS valorará y atenderá a la mujer víctima de violencia aplicando los principios de celeridad, oportunidad y eficiencia, así como el enfoque diferencial, cumpliendo con los protocolos vigentes para la atención de la violencia sexual y la ruta de atención integral en salud para la población en riesgo y víctimas de violencia que expida el Ministerio de Salud y Protección Social, elaborará el resumen de la atención o epicrisis donde especifique la afectación en la salud física y mental relacionada con el evento y el plan en el que se determine el tratamiento médico. Así mismo, realizará la recolección y manejo de los elementos materiales probatorios o evidencia física siguiendo la cadena de custodia, rendirá el respectivo informe en los casos señalados por la ley y remitirá a la autoridad competente, conforme a los procedimientos establecidos por el Ministerio de Salud y Protección Social y el Instituto de Medicina Legal y Ciencias Forenses.
2. La IPS comunicará de manera inmediata a la autoridad competente el hecho, remitirá el resumen de la atención o la epicrisis, informando sobre la reserva de la misma y, de ser posible, consignará los datos señalados en el artículo 10 de la Ley 294 de 1996 entregando copia a la mujer víctima.
3. La IPS registra el evento de violencia en el Sistema de Vigilancia en Salud Pública (Sivigila) y las atenciones en salud física y mental en el Registro de Información de Prestaciones de Salud (RIPS) y dará aviso inmediato a la Policía Judicial y al ICBF en el caso en que esté involucrada una menor de edad.
4. Recibido el resumen de atención o la epicrisis por la autoridad competente, esta comunicará a la mujer víctima de violencia sus derechos, tomará la declaración sobre su situación y decidirá si procede el otorgamiento de las medidas de protección provisionales o definitivas, que considere necesarias.
5. En caso que la autoridad competente otorgue la medida de protección y adicionalmente la medida de atención, verificará su afiliación al Sistema General de Seguridad Social en Salud y el estado de la misma. Para ello, consultará, el sitio web de la ADRES o quien haga sus veces.
Cuando el resultado de la consulta indique que no hay afiliación al Sistema General de Seguridad Social en Salud, la autoridad competente indagará en la declaración de la situación, si la mujer víctima recibe atención en salud a través de los regímenes Especial o de Excepción.
Si la mujer víctima de violencia no cumple las condiciones para pertenecer a un Régimen Especial o de Excepción o no está afiliada al Sistema General de Seguridad Social en Salud y no cuenta con capacidad de pago, la entidad territorial gestionará la inscripción en una EPS del Régimen Subsidiado, conforme a la normativa vigente. Si cuenta con capacidad de pago la mujer deberá inscribirse en el Régimen Contributivo.
6. La autoridad competente informará a la mujer victima 10 concerniente a las modalidades de prestación de las medidas de atención y las causales de terminación establecidas en el artículo 2.9.2.1.2.10 del presente decreto y remitirá inmediatamente a la entidad territorial la orden de medida de atención la cual incluirá un término de hasta cinco (5) días hábiles para que la mujer tome la decisión de por cuál de las modalidades opta o si renuncia a estas.
7. La entidad territorial le informará a la mujer el lugar donde le serán prestadas las medidas de atención, garantizando su traslado. Si la mujer opta por el subsidio monetario, le informará los requisitos que debe cumplir para la continuidad de la entrega y el procedimiento mediante el cual se hará, de acuerdo con los lineamientos que para tal efecto expida el Ministerio de Salud y Protección Social.
8. Cumplido el término para que la mujer adopte la decisión de la modalidad de medida de atención por la que optará, la comunicará a la entidad territorial, quien a su vez informará a la autoridad competente la modalidad elegida para su seguimiento o la renuncia a las opciones existentes.
PARÁGRAFO. De ser pertinente y de acuerdo con la valoración de la situación especial de riesgo, la autoridad competente ordenará una protección temporal especial por parte de las autoridades de Policía, en tanto inicia la prestación de la modalidad escogida.
ARTÍCULO 2.9.2.1.2.8 DEL PROCEDIMIENTO PARA EL OTORGAMIENTO Y PRESTACIÓN DE LAS MEDIDAS DE ATENCIÓN CUANDO EL CONOCIMIENTO INICIAL DEL HECHO DE VIOLENCIA ES DE LA AUTORIDAD COMPETENTE. <Artículo modificado por el artículo 7 del Decreto 75 de 2024. El nuevo texto es el siguiente:> Cuando el conocimiento inicial del hecho de violencia sea de las autoridades competentes, estas comunicarán a la mujer víctima de violencia sus derechos, tomarán la declaración sobre su situación, se le informará sobre las medidas de atención a que tiene derecho, se constatará el consentimiento de la mujer para el acceso a las mismas y se determinará el otorgamiento de las medidas de protección provisionales o definitivas, que considere necesarias y continuarán con el procedimiento previsto en los numerales del 5 al 8 del artículo anterior.
En ningún caso se podrá supeditar el otorgamiento de las medidas de atención a la existencia de una medida de protección previa.
PARÁGRAFO. Cuando el conocimiento inicial del hecho de violencia sea de cualquier otra autoridad, deberá comunicarlo a las autoridades competentes, con el propósito de que se lleve a cabo el procedimiento aquí establecido y realizará el seguimiento que le permita establecer la efectiva recepción del caso.
ARTÍCULO 2.9.2.1.2.9 DE LOS CRITERIOS PARA LA ENTREGA DEL SUBSIDIO MONETARIO. <Artículo sustituido por el artículo 1 del Decreto 1630 de 2019. El nuevo texto es el siguiente:> La entrega del subsidio monetario estará supeditada al cumplimiento de alguno de los siguientes criterios:
1. Que la mujer víctima decida no permanecer en la casa de acogida, albergue, refugio o servicio hotelero disponible.
2. Que en el municipio o distrito donde resida la mujer no existan casas de acogida, albergues, refugios o servicios hoteleros propios o contratados, o existiendo no se cuente con disponibilidad de cupos para la atención o ella no pueda trasladarse a otro del departamento por razones de trabajo.
ARTÍCULO 2.9.2.1.2.10 DE LAS CAUSALES DE TERMINACIÓN DE LAS MEDIDAS DE ATENCIÓN. <Artículo modificado por el artículo 8 del Decreto 75 de 2024. El nuevo texto es el siguiente:> Son causales para la terminación de las medidas de atención por parte de la autoridad competente, las siguientes:
1. Cuando la autoridad competente no ratifique la medida de atención concedida en los términos del artículo 2.9.2.1.2.4.
2. Cumplimiento del plazo establecido.
3. Superación de las situaciones que las motivó.
4. Inasistencia injustificada a las citas o incumplimiento del tratamiento en salud física y mental.
5. Ausencia recurrente e injustificada a la casa de acogida, albergue, refugio o servicio hotelero asignado, de acuerdo con lo que sobre ello establezca el reglamento interno.
6. Incumplimiento del reglamento interno de la casa de acogida, albergue, refugio o servicio hotelero asignado.
7. Utilización del subsidio monetario para fines diferentes a los de sufragar los gastos de habitación, alimentación y transporte.
8. Cohabitar, temporal o permanentemente, con la persona agresora durante el plazo por el que se otorgaron las medidas de atención.
9. Cuando la autoridad competente levante la medida de protección.
PARÁGRAFO. Cuando se presente una o varias causales, la entidad territorial deberá reportarlas a la autoridad competente, quien deberá analizar la situación en el marco del debido proceso; de ser el caso, podrá dar por terminadas las medidas mediante incidente, informando de ello a la mujer víctima de violencia y a las entidades antes mencionadas.
ARTÍCULO 2.9.2.1.2.11 PAGO DE LAS MEDIDAS DE ATENCIÓN POR PARTE DE LA PERSONA AGRESORA. <Artículo sustituido por el artículo 1 del Decreto 1630 de 2019. El nuevo texto es el siguiente:> Una vez la autoridad competente establezca la responsabilidad de la persona agresora y el costo de los gastos en que se incurra para la prestación de las medidas de atención, le ordenará el reembolso mediante acto administrativo que preste mérito ejecutivo el que se remitirá a la entidad territorial para que adelante las gestiones a que haya lugar.
Los valores serán consignados en la cuenta de la entidad territorial a la que ingresen los recursos de la nación para la financiación de las medidas de atención.
ARTÍCULO 2.9.2.1.2.12 SEGUIMIENTO Y CONTROL. <Artículo modificado por el artículo 9 del Decreto 75 de 2024. El nuevo texto es el siguiente:> Las entidades territoriales deberán adoptar mecanismos de seguimiento y control a la prestación de las medidas de atención otorgadas por la autoridad competente, conforme con los lineamientos que para el efecto establezca el Ministerio de Salud y Protección Social.
PARÁGRAFO. Las entidades territoriales para prestar la medida de atención a través de la modalidad de casa refugio, deberán adoptar los estándares y lineamientos que para tal efecto emita el Ministerio de Salud y Protección Social.
ARTÍCULO 2.9.2.1.2.13. MUJER VÍCTIMA MENOR DE 18 AÑOS DE EDAD. <Artículo adicionado por el artículo 10 del Decreto 75 de 2024. El nuevo texto es el siguiente:> En los casos que se presente violencia contra la mujer menor de 18 años de edad, deberá intervenir el Ministerio Público y el Defensor de Familia, de acuerdo con las competencias otorgadas por la Ley 1098 de 2006 y la Ley 2126 de 2021.
PERSONAS QUE DEJARON DE SER MADRES COMUNITARIAS.
ARTÍCULO 2.9.2.2.1. OBJETO. El presente Capítulo tiene por objeto garantizar la continuidad en el aseguramiento al Sistema General de Seguridad Social en Salud, mediante la definición como población especial y su consecuente vinculación al régimen subsidiado de salud, de las personas de que trata el artículo 164 de la Ley 1450 de 2011.
(Artículo 1o del Decreto 2487 de 2014)
ARTÍCULO 2.9.2.2.2. ÁMBITO DE APLICACIÓN. El presente Capítulo aplica a las personas que dejen de ser madres comunitarias y sean beneficiarias del subsidio de la Subcuenta de Subsistencia del Fondo de Solidaridad Pensional, en los términos de lo dispuesto en el artículo 164 de la Ley 1450 de 2011, por acreditar el cumplimiento de los requisitos previstos en el artículo 3o del Decreto número 605 de 2013 y demás normas que lo modifiquen o sustituyan.
(Artículo 2o del Decreto 2487 de 2014)
ARTÍCULO 2.9.2.2.3. DE LA CONTINUIDAD EN EL ASEGURAMIENTO EN SALUD. Para efectos de la afiliación al régimen subsidiado del Sistema General de Seguridad Social en Salud, de las personas de que trata el artículo anterior, el Instituto Colombiano de Bienestar Familiar las identificará mediante listado censal que remitirá al Ministerio de Salud y Protección Social, para lo cual verificará que son beneficiarias activas de la Subcuenta de Subsistencia.
El Ministerio de Salud y Protección Social definirá la estructura de datos del listado censal que permita la identificación plena de las personas que dejen de ser madres comunitarias y se encuentren en las condiciones de que trata el presente Capítulo, por parte del Instituto Colombiano de Bienestar Familiar.
Cuando varíe la situación socioeconómica de las personas beneficiarias del presente Capítulo y ello las haga potenciales afiliadas al régimen contributivo, así lo informarán a la EPS respectiva, quien deberá reportar al ICBF lo pertinente para la actualización del listado censal.
PARÁGRAFO. Sin perjuicio del derecho a la libre elección y con el propósito de garantizar el derecho a la movilidad de las personas de que trata este Capítulo, las Entidades Administradoras del Programa de Hogares Comunitarios de Bienestar, contratadas por el ICBF, en calidad de empleadores, informarán de su retiro a las Entidades Promotoras de Salud (EPS) del régimen contributivo a las que se encuentren afiliadas, para que a su vez estas entidades reporten la novedad de movilidad al administrador de la BDUA. Este reporte constituye requisito para que proceda el reconocimiento y giro a la EPS del valor de la Unidad de Pago por Capitación (UPC) del régimen subsidiado para el afiliado, a partir de la novedad de movilidad, en los términos de la normativa vigente.
(Artículo 3o del Decreto 2487 de 2014)
POBLACIÓN RECLUSA.
ARTÍCULO 2.9.2.3.1. OBJETO Y ÁMBITO DE APLICACIÓN. El presente Capítulo tiene por objeto regular el aseguramiento en salud de la población reclusa a cargo del Instituto Nacional Penitenciario y Carcelario (Inpec) y de las entidades territoriales en los establecimientos de reclusión del orden departamental, distrital y municipal.
Para efectos de la aplicación del presente Capítulo, se entenderá por población reclusa aquella privada de la libertad, interna en los establecimientos de reclusión, en guarnición militar o de policía, en prisión y detención domiciliaria, o bajo un sistema de vigilancia electrónica.
(Artículo 1o del Decreto 2496 de 2012, vigente de acuerdo con el artículo 2o del Decreto 2245 de 2015 sólo para efectos del aseguramiento en salud de la población reclusa a cargo de las entidades territoriales, en los establecimientos de reclusión de los órdenes departamental, distrital o municipal así como para quienes estén recluidos en guarnición militar o de policía, hasta tanto se expida nueva reglamentación)
ARTÍCULO 2.9.2.3.2. AFILIACIÓN AL SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD. La afiliación al Sistema General de Seguridad Social en Salud de la población reclusa a cargo del Instituto Nacional Penitenciario y Carcelario (Inpec) se realizará al Régimen Subsidiado a través de una o varias Entidades Promotoras de Salud Públicas o Privadas, tanto del Régimen Subsidiado como del Régimen Contributivo, autorizadas para operar el Régimen Subsidiado, que determine la Unidad de Servicios Penitenciarios y Carcelarios (USPEC). Dicha afiliación beneficiará también a los menores de tres (3) años que convivan con sus madres en los establecimientos de reclusión.
PARÁGRAFO 1o. En concordancia con el literal m) del artículo 14 de la Ley 1122 de 2007 y con el numeral 3 del artículo 178 de la Ley 100 de 1993, a las Entidades Promotoras de Salud les asiste la obligación de aceptar la afiliación de la población reclusa, según lo previsto en el presente Capítulo.
PARÁGRAFO 2o. La población reclusa que se encuentre afiliada al Régimen Contributivo o a regímenes exceptuados conservará su afiliación mientras continúe cumpliendo con las condiciones establecidas para dicho régimen.
(Artículo 2o del Decreto 2496 de 2012, vigente de acuerdo con el artículo 2o del Decreto 2245 de 2015 sólo para efectos del aseguramiento en salud de la población reclusa a cargo de las entidades territoriales, en los establecimientos de reclusión de los órdenes departamental, distrital o municipal así como para quienes estén recluidos en guarnición militar o de policía, hasta tanto se expida nueva reglamentación)
ARTÍCULO 2.9.2.3.3. TRÁMITE PARA LA AFILIACIÓN DE LA POBLACIÓN RECLUSA A CARGO DEL INPEC AL SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD. Para la afiliación al Sistema General de Seguridad Social en Salud de la población reclusa a cargo del Inpec, dicho Instituto elaborará el listado censal de la población de acuerdo con las especificaciones técnicas establecidas por el Ministerio de Salud y Protección Social que permitan la inclusión de la información en la Base de Datos Única de Afiliados (BDUA) o el instrumento que lo sustituya. Igualmente, garantizará el registro y reporte oportuno de las novedades que afecten dicho listado.
Para efectos de la aplicación del presente Capítulo, se entenderá como domicilio del recluso el municipio o distrito donde esté localizado el respectivo establecimiento de reclusión o el municipio o distrito donde fije su domicilio el recluso beneficiado con detención o prisión domiciliaria o bajo un sistema de vigilancia electrónica.
PARÁGRAFO 1o. Cuando el Instituto Nacional Penitenciario y Carcelario (Inpec) determine el traslado de alguna de las personas que hace parte de la población que está a su cargo a un lugar de reclusión donde no opere la Entidad Promotora de Salud (EPS) en la que se encuentra afiliado, informará de tal hecho tanto a esa entidad como a la Entidad Promotora de Salud (EPS) que opere en el nuevo lugar de reclusión y que lo afiliará, a efecto de que ambas entidades adelanten el procedimiento establecido en la normatividad vigente para actualizar la Base de Datos Única de Afiliados (BDUA). Este traslado no estará sujeto a períodos de permanencia a determinada Entidad Promotora de Salud (EPS).
PARÁGRAFO 2o. Los traslados de EPS de la población que está a cargo del Inpec serán informados por dicho Instituto tanto a la EPS a la cual estaba afiliada la persona como a la EPS que deberá afiliarlo. A partir de la comunicación a la EPS de procedencia, la EPS asignada recibirá la UPC correspondiente al recluso trasladado.
PARÁGRAFO 3o. El Instituto Nacional Penitenciario y Carcelario (Inpec), al momento de efectuar el traslado de un recluso, deberá tener en cuenta la estrategia de gestión del riesgo que se haya definido en el Manual Técnico-Administrativo para la Prestación de los Servicios de Salud.
PARÁGRAFO 4o. En el evento en que el Instituto Nacional Penitenciario y Carcelario (Inpec) evidencie situaciones que impidan el reconocimiento y pago de la Unidad de Pago por Capitación (UPC), deberá adelantar ante las autoridades competentes, en un término no mayor a un año, la gestión correspondiente a fin de resolverlas.
(Artículo 3o del Decreto 2496 de 2012, vigente de acuerdo con el artículo 2o del Decreto 2245 de 2015 sólo para efectos del aseguramiento en salud de la población reclusa a cargo de las entidades territoriales, en los establecimientos de reclusión de los órdenes departamental, distrital o municipal así como para quienes estén recluidos en guarnición militar o de policía, hasta tanto se expida nueva reglamentación)
ARTÍCULO 2.9.2.3.4. SEGUIMIENTO Y CONTROL. El Instituto Nacional Penitenciario y Carcelario (Inpec) deberá realizar seguimiento y control del aseguramiento de los afiliados de forma tal que se garantice el acceso oportuno y de calidad de los beneficiarios a los servicios de salud. Así mismo, deberá realizar auditorías a la prestación de los servicios de salud a cargo de las Entidades Promotoras de Salud (EPS), ya sea directamente o a través de un contratista, con cargo a los recursos del presupuesto de dicha entidad, y suministrar al Ministerio de Salud y Protección Social, a la Unidad de Servicios Penitenciarios y Carcelarios (Uspec) y a los organismos de control la información que le sea solicitada sobre el aseguramiento de la población reclusa y que no esté sujeta a reserva legal.
(Artículo 4o del Decreto 2496 de 2012, vigente de acuerdo con el artículo 2o del Decreto 2245 de 2015 sólo para efectos del aseguramiento en salud de la población reclusa a cargo de las entidades territoriales, en los establecimientos de reclusión de los órdenes departamental, distrital o municipal así como para quienes estén recluidos en guarnición militar o de policía, hasta tanto se expida nueva reglamentación)
ARTÍCULO 2.9.2.3.5. GARANTÍA DE LA PRESTACIÓN DE SERVICIOS DE SALUD. La Entidad o las Entidades Promotoras de Salud a las que se afilie la población reclusa de que trata el presente Capítulo garantizarán los servicios contenidos en el Plan Obligatorio de Salud teniendo en cuenta, en el modelo de atención, la particular condición de dicha población.
PARÁGRAFO 1o. Para efectos de lo previsto en el presente Capítulo, la población reclusa afiliada al Régimen Subsidiado se asimila al nivel I del Sistema de Selección de Potenciales Beneficiarios de Programas Sociales (Sisbén) y en consecuencia, estará exenta de copagos y cuotas moderadoras, en los términos del artículo 14 literal g) de la Ley 1122 de 2007.
PARÁGRAFO 2o. Los servicios del plan de beneficios que llegaren a prestarse a la población reclusa afiliada al Régimen Contributivo o a regímenes exceptuados, les serán cobrados a los respectivos aseguradores.
(Artículo 5o del Decreto 2496 de 2012, vigente de acuerdo con el artículo 2o del Decreto 2245 de 2015 sólo para efectos del aseguramiento en salud de la población reclusa a cargo de las entidades territoriales, en los establecimientos de reclusión de los órdenes departamental, distrital o municipal así como para quienes estén recluidos en guarnición militar o de policía, hasta tanto se expida nueva reglamentación)
ARTÍCULO 2.9.2.3.6. ORGANIZACIÓN DE LA PRESTACIÓN DE SERVICIOS DE SALUD PARA LA POBLACIÓN RECLUSA A CARGO DEL INPEC. La Entidad o las Entidades Promotoras de Salud (EPS) a las que se afilie la población reclusa a cargo del Inpec, organizarán la atención que se prestará a dicha población, teniendo en cuenta:
1. El manual técnico administrativo para la prestación de los servicios de salud elaborado por el Instituto Nacional Penitenciario y Carcelario (Inpec), el cual deberá estar conforme al modelo definido por el Ministerio de Salud y Protección Social.
2. Las áreas de sanidad habilitadas para prestar los servicios de salud ubicadas al interior de los establecimientos de reclusión a cargo del Inpec.
3. Los procesos de referencia y contrarreferencia definidos para dicha población.
4. Los programas de promoción de la salud y prevención de la enfermedad, de acuerdo con el perfil epidemiológico y los factores de riesgo.
5. La forma de articulación con otros aseguradores cuando se trate de población reclusa afiliada al Régimen Contributivo o a Regímenes Exceptuados.
PARÁGRAFO. El Instituto Nacional Penitenciario y Carcelario (Inpec), al elaborar el manual técnico administrativo para la prestación de los servicios de salud, deberá tener en cuenta el Modelo de atención que determine el Ministerio de Salud y Protección Social el cual contendrá, entre otros, los siguientes aspectos: (i) Los mecanismos de referencia y contrarreferencia, y (ii) Los programas que se deban desarrollar dentro de la estrategia de atención primaria en salud, promoción de la salud y prevención de la enfermedad, así como las estrategias que permitan gestionar el riesgo por enfermedades de alto costo, de interés en salud pública, de trasmisión sexual y de salud mental en la población reclusa en los diferentes establecimientos carcelarios.
Este manual deberá ser adoptado por la Entidad o las Entidades Promotoras de Salud (EPS) seleccionadas por la Unidad de Servicios Penitenciarios y Carcelarios (Uspec) y por los prestadores definidos por ellas, quienes coordinarán con el Instituto Nacional Penitenciario y Carcelario (Inpec) lo relacionado con la seguridad de los internos.
(Artículo 6o del Decreto 2496 de 2012, vigente de acuerdo con el artículo 2o del Decreto 2245 de 2015 sólo para efectos del aseguramiento en salud de la población reclusa a cargo de las entidades territoriales, en los establecimientos de reclusión de los órdenes departamental, distrital o municipal así como para quienes estén recluidos en guarnición militar o de policía, hasta tanto se expida nueva reglamentación)
ARTÍCULO 2.9.2.3.7. SISTEMA OBLIGATORIO DE GARANTÍA DE CALIDAD. Las áreas de sanidad de los establecimientos de reclusión a cargo del Instituto Nacional Penitenciario y Carcelario (Inpec) en las que se presten servicios de salud deberán cumplir con lo establecido en el Sistema Obligatorio de Garantía de Calidad de la Atención de Salud del Sistema General de Seguridad Social en Salud, en concordancia con las disposiciones técnicas contenidas en la Resolución número 0366 de 2010, expedida por el Ministerio de Salud y Protección Social, o la norma que la adicione, sustituya o modifique.
PARÁGRAFO 1o. La Unidad de Servicios Penitenciarios y Carcelarios (Uspec), debe adelantar las acciones que sean necesarias para el adecuado cumplimiento de este artículo.
PARÁGRAFO 2o. Una vez cumplido un año desde que los establecimientos de reclusión a cargo del Instituto Nacional Penitenciario y Carcelario (Inpec) efectúen la inscripción de las áreas de sanidad en el Registro Especial de Prestadores de Servicios de Salud, las Secretarías Departamentales y Distritales de Salud podrán verificar sus condiciones de habilitación.
(Artículo 7o del Decreto 2496 de 2012, vigente de acuerdo con el artículo 2o del Decreto 2245 de 2015 sólo para efectos del aseguramiento en salud de la población reclusa a cargo de las entidades territoriales, en los establecimientos de reclusión de los órdenes departamental, distrital o municipal así como para quienes estén recluidos en guarnición militar o de policía, hasta tanto se expida nueva reglamentación)
ARTÍCULO 2.9.2.3.8. CONTINUIDAD EN EL ACCESO A LA PRESTACIÓN DE SERVICIOS DE SALUD DE LA POBLACIÓN A CARGO DEL INPEC PUESTA EN LIBERTAD. Cuando la población de internos afiliada al Régimen Subsidiado en los términos y condiciones del presente Capítulo sea puesta en libertad, o sea revocada o suspendida la medida de aseguramiento en su contra, el municipio o distrito en donde dicha población esté domiciliada deberá revisar su clasificación en el Sisbén o el instrumento que haga sus veces y, de ser una persona objeto de subsidio, deberá continuar su afiliación conforme a las reglas del Régimen Subsidiado. En todo caso, se garantizará la libre escogencia de la Entidad Promotora de Salud (EPS) por parte de la persona puesta en libertad.
Mientras esta afiliación se realiza, los servicios de salud que requiera esta población serán financiados por la entidad territorial con cargo a los recursos destinados a la atención de la población pobre en lo no cubierto con subsidios a la demanda.
(Artículo 8o del Decreto 2496 de 2012, vigente de acuerdo con el artículo 2o del Decreto 2245 de 2015 sólo para efectos del aseguramiento en salud de la población reclusa a cargo de las entidades territoriales, en los establecimientos de reclusión de los órdenes departamental, distrital o municipal así como para quienes estén recluidos en guarnición militar o de policía, hasta tanto se expida nueva reglamentación)
ARTÍCULO 2.9.2.3.9. FINANCIACIÓN DEL ASEGURAMIENTO DE LA POBLACIÓN RECLUSA A CARGO DEL INPEC. La financiación del aseguramiento en salud de la población reclusa afiliada al Régimen Subsidiado a cargo del Inpec se realizará con recursos del Fondo de Solidaridad y Garantía (Fosyga), mediante el proceso de liquidación mensual de afiliados. El cálculo del monto a girar mensualmente a cada Entidad Promotora de Salud se realizará teniendo en cuenta los registros de afiliados cargados en la Base de Datos Única de Afiliados (BDUA) o en el instrumento que la sustituya, por el valor de la UPC que para la población reclusa a cargo del Inpec, determine la autoridad competente.
PARÁGRAFO. La población reclusa afiliada al Régimen Contributivo se financiará con las cotizaciones obligatorias de salud en los términos y condiciones previstas para dicho régimen.
(Artículo 9o del Decreto 2496 de 2012, vigente de acuerdo con el artículo 2o del Decreto 2245 de 2015 sólo para efectos del aseguramiento en salud de la población reclusa a cargo de las entidades territoriales, en los establecimientos de reclusión de los órdenes departamental, distrital o municipal así como para quienes estén recluidos en guarnición militar o de policía, hasta tanto se expida nueva reglamentación)
ARTÍCULO 2.9.2.3.10. FINANCIACIÓN DE SERVICIOS NO INCLUIDOS EN EL PLAN OBLIGATORIO DE SALUD. Los servicios no incluidos en el Plan Obligatorio de Salud que requiera la población reclusa a cargo del Inpec se financiarán con recursos de la Unidad de Servicios Penitenciarios y Carcelarios (Uspec) hasta la concurrencia de su asignación presupuestal para dicho fin.
Para la atención de estos servicios, la Unidad de Servicios Penitenciarios y Carcelarios (Uspec) podrá contratar una póliza que cubra dichos eventos o en su defecto realizar el pago de los mismos mediante la aplicación de un procedimiento que contemple como mínimo las condiciones previstas por el Gobierno nacional y por el Ministerio de Salud y Protección Social para el reconocimiento de estos servicios por parte del Fosyga, incluyendo los valores máximos de reconocimiento. En todo caso la Uspec deberá establecer mecanismos de auditoría para el pago de estos servicios con cargo a los recursos del presupuesto de dicha entidad.
PARÁGRAFO. Con los recursos a los que hace referencia el presente artículo la Unidad de Servicios Penitenciarios y Carcelarios (Uspec) no podrá financiar las prestaciones de que trata el artículo 154 de la Ley 1450 de 2011.
(Artículo 10 del Decreto 2496 de 2012, vigente de acuerdo con el artículo 2o del Decreto 2245 de 2015 sólo para efectos del aseguramiento en salud de la población reclusa a cargo de las entidades territoriales, en los establecimientos de reclusión de los órdenes departamental, distrital o municipal así como para quienes estén recluidos en guarnición militar o de policía, hasta tanto se expida nueva reglamentación)
ARTÍCULO 2.9.2.3.11. AFILIACIÓN DE LA POBLACIÓN RECLUSA EN ESTABLECIMIENTOS DE RECLUSIÓN DEL ORDEN DEPARTAMENTAL, DISTRITAL Y MUNICIPAL. La afiliación de la población reclusa en establecimientos de reclusión del orden departamental, distrital y municipal está sujeta a las condiciones de financiación y operación del Régimen Subsidiado.
PARÁGRAFO. Los servicios no incluidos en el Plan Obligatorio de Salud estarán a cargo de la respectiva entidad territorial.
(Artículo 11 del Decreto 2496 de 2012, vigente de acuerdo con el artículo 2o del Decreto 2245 de 2015 sólo para efectos del aseguramiento en salud de la población reclusa a cargo de las entidades territoriales, en los establecimientos de reclusión de los órdenes departamental, distrital o municipal así como para quienes estén recluidos en guarnición militar o de policía, hasta tanto se expida nueva reglamentación)
ARTÍCULO 2.9.2.3.12. UNIDAD DE PAGO POR CAPITACIÓN (UPC) PARA LA POBLACIÓN RECLUSA. Para la población reclusa la autoridad competente definirá una UPC que responda a las condiciones particulares de dicha población, acorde con el riesgo y el costo de la atención en salud.
PARÁGRAFO. Con el fin de establecer el valor de la UPC, las EPS que tengan o hayan tenido asegurada la población reclusa deberán suministrar a la autoridad competente la información necesaria y en los términos que esta la requiera. Las entidades territoriales, el INPEC y las Instituciones Prestadoras de Servicios de Salud con quienes se hayan celebrado contratos de prestación de servicios de salud para la población reclusa deberán suministrar la información en los términos requeridos por dicha autoridad.
(Artículo 12 del Decreto 2496 de 2012, vigente de acuerdo con el artículo 2o del Decreto 2245 de 2015 sólo para efectos del aseguramiento en salud de la población reclusa a cargo de las entidades territoriales, en los establecimientos de reclusión de los órdenes departamental, distrital o municipal así como para quienes estén recluidos en guarnición militar o de policía, hasta tanto se expida nueva reglamentación)
ARTÍCULO 2.9.2.3.13. INSPECCIÓN, VIGILANCIA Y CONTROL. La Superintendencia Nacional de Salud vigilará y controlará en lo pertinente, el cumplimiento de lo establecido en el presente Capítulo y adoptará las acciones a que haya lugar en caso de incumplimiento.
(Artículo 14 del Decreto 2496 de 2012, vigente de acuerdo con el artículo 2o del Decreto 2245 de 2015 sólo para efectos del aseguramiento en salud de la población reclusa a cargo de las entidades territoriales, en los establecimientos de reclusión de los órdenes departamental, distrital o municipal así como para quienes estén recluidos en guarnición militar o de policía, hasta tanto se expida nueva reglamentación)
ARTÍCULO 2.9.2.3.14. COMPLEMENTARIEDAD NORMATIVA. En lo no regulado por este Capítulo se aplicarán las normas del Sistema General de Seguridad Social en Salud.
(Artículo 15 del Decreto 2496 de 2012, vigente de acuerdo con el artículo 2o del Decreto 2245 de 2015 sólo para efectos del aseguramiento en salud de la población reclusa a cargo de las entidades territoriales, en los establecimientos de reclusión de los órdenes departamental, distrital o municipal así como para quienes estén recluidos en guarnición militar o de policía, hasta tanto se expida nueva reglamentación)
VÍCTIMAS DE ATAQUES CON ÁCIDOS, ÁLCALIS O SUSTANCIAS SIMILARES O CORROSIVAS QUE GENEREN DAÑO O DESTRUCCIÓN AL ENTRAR EN CONTACTO CON EL TEJIDO HUMANO.
DISPOSICIONES GENERALES.
ARTÍCULO 2.9.2.4.1.1. OBJETO. El presente Capítulo tiene por objeto reglamentar el funcionamiento del régimen de regulación de venta de los ácidos, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano; la ruta de atención integral para las víctimas de ataques con estas sustancias; y reforzar la garantía de la atención integral en salud para las víctimas de ataques con los productos antes mencionados.
(Artículo 1o del Decreto 1033 de 2014)
ARTÍCULO 2.9.2.4.1.2. CAMPO DE APLICACIÓN. El presente Capítulo aplica a las personas naturales y/o jurídicas que vendan y compren al menudeo ácidos, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano, en el territorio nacional; así como a las Entidades Administradoras de Planes de Beneficio (EAPB), las Instituciones Prestadoras de Servicios de Salud, las entidades territoriales, las entidades públicas responsables de la atención integral para las víctimas de ataques con estas sustancias, y las encargadas de ejercer funciones de inspección, vigilancia y control.
(Artículo 2o del Decreto 1033 de 2014)
ARTÍCULO 2.9.2.4.1.3. DEFINICIONES. Para efectos del presente Capítulo se adoptan estas definiciones:
1. Ácido: Especie química que tiene tendencia a donar protones o iones hidrogeno H+ o a aceptar iones hidróxilo (OH) (1923, Brönsted y Lowry). Los ácidos, dependiendo de su concentración, tienen un pH menor a 7 (pH ácido); a valores más bajos de pH la acidez es mayor.
2. Álcali o base: Especie química que es capaz de aceptar protones o iones hidrogeno H+ o donar iones hidróxilo (OH). Los álcalis, dependiendo de su concentración tienen un pH mayor a 7 (máximo 14); a valores mayores de pH la sustancia es más alcalina.
3. Comprador: Toda persona natural y/o jurídica que adquiera al menudeo ácidos, álcalis o sustancias similares o corrosivas.
4. Corrosividad: Característica de peligrosidad de una sustancia química o producto que causa el deterioro de un material, elemento o entorno con el que entra en contacto, a causa de un ataque electroquímico, denominado corrosión.
5. Daño al tejido por corrosión cutánea: Es la formación de una lesión irreversible de la piel, tal como necrosis, visible desde la epidermis hasta la dermis; como consecuencia de la aplicación de una sustancia de ensayo durante un periodo de hasta cuatro horas. Las reacciones corrosivas se caracterizan por úlceras, sangrado, escaras sangrantes, decoloración, alopecia y cicatrices.
6. Registro de Control de Venta al menudeo: Datos que hacen referencia a la actividad de ventas al menudeo de ácidos, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano, diseñado, implementado y puesto en funcionamiento por el Invima.
7. Sustancia Química: Cualquier material con una composición química conocida, sin importar su procedencia, que no puede separarse en otras sustancias por ningún medio mecánico.
8. Vendedor: Toda persona natural y/o jurídica que venda al menudeo ácidos, álcalis o sustancias similares o corrosivas.
9. Venta al menudeo: Para el registro de control de que trata el presente Capítulo, se entiende como la venta que se hace única y directamente al público, de cualquiera de las sustancias objeto de registro, hasta una cantidad de 5 litros o 5 kilogramos, según su naturaleza físico-química.
(Artículo 3o del Decreto 1033 de 2014)
RÉGIMEN DE CONTROL DE COMERCIALIZACIÓN.
ARTÍCULO 2.9.2.4.2.1. PRODUCTOS OBJETO DE REGISTRO. Serán objeto de registro de control para la venta al menudeo, creado por el artículo 3o de la Ley 1639 de 2013, las sustancias que determinen los Ministerios de Salud y Protección Social y de Comercio, Industria y Turismo, en aplicación de los criterios de clasificación de los ácidos, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano, definidos por los mencionados Ministerios.
PARÁGRAFO TRANSITORIO. El acto administrativo de que trata el presente artículo deberá ser expedido dentro de los tres (3) días hábiles siguientes a la entrada en vigencia de este decreto.
(Artículo 4o del Decreto 1033 de 2014)
ARTÍCULO 2.9.2.4.2.2. REGISTRO DE CONTROL DE VENTA AL MENUDEO. Corresponde al Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima), el diseño, puesta en funcionamiento y mantenimiento del sistema de información que soporta el registro de control para la comercialización de ácidos, álcalis o sustancias similares o corrosivas, de que trata el presente Capítulo, a través del cual, quien intervenga en el proceso de comercialización de cualquier sustancia sujeta al registro de control, reportará la información que permita la trazabilidad sobre su procedencia, así como la individualización de cada uno de los actores que intervinieron en la operación de comercialización.
PARÁGRAFO. Dicho sistema deberá garantizar condiciones de seguridad para el manejo de la información y el cumplimiento de las normas previstas en materia de protección de datos personales.
(Artículo 5o del Decreto 1033 de 2014)
ARTÍCULO 2.9.2.4.2.3. INSCRIPCIÓN EN EL REGISTRO DE CONTROL. Quien a 29 de mayo de 2014, venda al menudeo ácidos, álcalis o sustancias similares o corrosivas, sujetos a registro de control, está obligado a inscribirse ante el Invima, dentro del mes siguiente a la puesta en marcha del citado registro. Sin perjuicio de las sanciones a que haya lugar por el incumplimiento de la inscripción en el plazo aquí previsto, se deberá cumplir con dicha obligación.
Los establecimientos que con posterioridad a la puesta en marcha del registro de control, inicien ventas al menudeo de ácidos, álcalis o sustancias similares o corrosivas, sujetas a registro de control, deben inscribirse ante el Invima, en un plazo no mayor a quince (15) días, contados a partir de la fecha de la primera transacción.
Así mismo y de manera permanente e inmediata, deberán informar al Invima cualquier cambio de propiedad, razón social, ubicación, cierre temporal o definitivo del mismo.
(Artículo 6o del Decreto 1033 de 2014)
ARTÍCULO 2.9.2.4.2.4. OBLIGACIÓN DE EFECTUAR EL REGISTRO DE CONTROL. Una vez inscrito ante el Invima, por cada operación de venta al menudeo que efectúe sobre cualquier sustancia objeto de registro, el vendedor está obligado a suministrar la información del consumidor y la procedencia del producto, en el formato que para el efecto disponga el Invima, que contendrá la siguiente información: Nombre o razón social del vendedor y comprador, documento de identidad o NIT, tipo de transacción, descripción del producto, procedencia y cantidad y, lugar y fecha de la transacción.
El vendedor deberá reportar dicha información, en los siguientes plazos:
| Ventas realizadas | Fecha máxima de reporte |
| Entre el 1o y el 15 del mes | Día 25 de ese mes |
| Entre el 16 y el último día del mes | Día 10 del mes siguiente |
PARÁGRAFO 1o. Los vendedores de las sustancias sujetas a registro, serán responsables de la información suministrada. En cualquier momento, las autoridades podrán requerir el suministro inmediato de la información de ventas al menudeo.
PARÁGRAFO 2o. Dentro de los tres (3) meses siguientes al 29 de mayo de 2014, el Invima dispondrá lo necesario para garantizar la operación del registro.
(Artículo 7o del Decreto 1033 de 2014)
ARTÍCULO 2.9.2.4.2.5. OBLIGACIÓN DE INFORMACIÓN AL PÚBLICO. Los vendedores de las sustancias objeto de registro, deben fijar en un lugar visible al público, avisos que contengan la siguiente leyenda, cuyos caracteres sean de un tamaño que permitan la fácil lectura de la misma: "Prohíbase la venta de [sustancias objeto de registro] a menores de edad y a personas bajo el efecto de alcohol o sustancias psicoactivas".
(Artículo 8o del Decreto 1033 de 2014)
ARTÍCULO 2.9.2.4.2.6. INSPECCIÓN, VIGILANCIA Y CONTROL. La Superintendencia de Industria y Comercio y las autoridades administrativas de policía, en lo de su competencia, ejercerán inspección, vigilancia y control respecto del cumplimiento de las obligaciones previstas en el presente capítulo.
(Artículo 9o del Decreto 1033 de 2014)
ATENCIÓN INTEGRAL PARA LAS VÍCTIMAS.
ARTÍCULO 2.9.2.4.3.1. RUTA INTERSECTORIAL DE ATENCIÓN INTEGRAL. La ruta intersectorial de atención integral tiene por objeto garantizar el restablecimiento efectivo de los derechos de las víctimas de crímenes con ácido, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano, de manera articulada, de conformidad con los principios constitucionales de colaboración armónica y de coordinación.
La ruta intersectorial de atención integral tendrá los siguientes componentes: la atención integral en salud que incluye la atención de primeros auxilios, la protección a la víctima y su familia, el acceso a la justicia y la judicialización de los agresores, la ocupación laboral o la continuidad laboral de las víctimas, los cuales se desarrollan en el Anexo Técnico 2 que hace parte integral de este decreto.
(Artículo 10 del Decreto 1033 de 2014)
ARTÍCULO 2.9.2.4.3.2. RESPONSABLES DE LA PUESTA EN MARCHA Y FUNCIONAMIENTO DE LA RUTA INTERSECTORIAL DE ATENCIÓN. En el ámbito de sus competencias, la Policía Nacional, la Fiscalía General de la Nación, el Instituto Nacional de Medicina Legal y Ciencias Forenses, el Instituto Colombiano de Bienestar Familiar, las entidades territoriales, las entidades promotoras de salud, las instituciones prestadoras de servicios de salud y las inspecciones del trabajo, entre otras, participarán en la puesta en marcha y el adecuado funcionamiento de la ruta de atención integral para las víctimas de ataques con ácidos, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano, con base en el Anexo Técnico 2 que integra el presente Decreto.
(Artículo 11 del Decreto 1033 de 2014)
ARTÍCULO 2.9.2.4.3.3. GARANTÍA DE LA ATENCIÓN EN SALUD. Las entidades promotoras de salud y las entidades territoriales, según corresponda, a través de su red de prestación de servicios, garantizarán a las víctimas de ataques con ácidos, álcalis o sustancias similares o corrosivas, a quienes se cause destrucción de tejidos, deformidad o disfuncionalidad, de manera prioritaria, en consideración a su especial situación de vulnerabilidad, los servicios, tratamientos médicos y psicológicos, procedimientos e intervenciones necesarios para restituir la fisionomía y funcionalidad de las partes afectadas, de conformidad con lo previsto en el artículo 53A de la Ley 1438 de 2011, adicionado por el artículo 5o de la Ley 1639 de 2013.
PARÁGRAFO. La Superintendencia Nacional de Salud y las entidades territoriales, en el marco de sus competencias de inspección, vigilancia y control, ejercerán seguimiento a la atención integral en salud que se preste a las víctimas.
(Artículo 12 del Decreto 1033 de 2014)
ARTÍCULO 2.9.2.4.3.4. TECNOLOGÍAS EN SALUD NO INCLUIDAS EN EL PLAN DE BENEFICIOS. La aprobación de las tecnologías en salud requeridas por las víctimas de que trata la Ley 1639 de 2013, que no se encuentren incluidas en el plan obligatorio de salud, serán tramitadas por el médico tratante de la víctima ante el Comité Técnico Científico de la EPS, siguiendo el procedimiento señalado en la Resolución número 5395 de 2013 o la norma que la modifique, adicione o sustituya.
Para el recobro ante el Fosyga o la entidad territorial, según corresponda, el Comité Técnico Científico de la EPS o de la EPS-S, deberá informar en el acta del CTC el carácter de víctima de ataque con ácido, álcalis o sustancia similar o corrosiva y la relación de la tecnología en salud a recobrar con la afectación física y mental derivada del ataque, conforme a lo establecido en el artículo 10 de la Resolución número 5395 de 2013 y el artículo 3o de la Resolución número 5073 de 2013 respectivamente, o las normas que las modifiquen o sustituyan, de acuerdo al régimen al que pertenezcan.
PARÁGRAFO. En caso que las víctimas de ataque con ácido, álcalis o sustancia similar o corrosiva que generen daño, se encuentren en una situación en la que a criterio del profesional de la salud que brinde la atención médica, se ponga en riesgo su vida o su integridad personal y requieran una tecnología en salud no POS, se deberá surtir el proceso definido en el parágrafo del artículo 10 de la Resolución número 5395 de 2013 y artículo 3o de la Resolución número 5073 de 2013 respectivamente, o las normas que las modifiquen o sustituyan, de acuerdo al régimen al que pertenezcan.
(Artículo 13 del Decreto 1033 de 2014)
ARTÍCULO 2.9.2.4.3.5. SISTEMAS DE INFORMACIÓN PARA LA CARACTERIZACIÓN DEL EVENTO. Los reportes de información, monitoreo y vigilancia que alimentan el Sistema Nacional de Vigilancia en Salud Pública (Sivigila) y el administrado por el Instituto Nacional de Medicina Legal y Ciencias Forenses, serán fortalecidos para caracterizar con mayor calidad los eventos relacionados con ataques con ácidos, álcalis o sustancias similares o corrosivas.
PARÁGRAFO. En virtud de lo previsto en el parágrafo 2o del artículo 3o de la Ley 1639 de 2013, y en desarrollo del principio de colaboración armónica, a partir de la entrada en vigencia del presente Capítulo, las autoridades pondrán a disposición del Ministerio de Salud y Protección Social, de manera permanente, la información relevante con que cuenten para la identificación de las sustancias o productos utilizados en los ataques con ácidos, álcalis o sustancias similares o corrosivas.
(Artículo 14 del Decreto 1033 de 2014)
MIGRANTES COLOMBIANOS PROVENIENTES DE VENEZUELA.
ARTÍCULO 2.9.2.5.1. OBJETO. El presente Capítulo tiene como objeto garantizar el aseguramiento de los migrantes colombianos que han sido repatriados, han retornado voluntariamente al país, o han sido deportados o expulsados de la República Bolivariana de Venezuela, durante el año 2015, mediante su definición como población especial y prioritaria y su consecuente afiliación al Régimen Subsidiado del Sistema General de Seguridad Social en Salud, a través de listados censales. También determinar la atención en salud por parte de las entidades territoriales de la población pobre no asegurada afectada por la deportación, expulsión, repatriación o retorno voluntario desde el territorio venezolano.
(Artículo 1o del Decreto 1768 de 2015)
ARTÍCULO 2.9.2.5.2. ÁMBITO DE APLICACIÓN. <Artículo modificado por el artículo 1 del Decreto 1495 de 2016. El nuevo texto es el siguiente:> Las normas contenidas en el presente Capítulo aplican a todas las Entidades Promotoras de Salud del Régimen Subsidiado, a las entidades territoriales del orden departamental, distrital y municipal, y a los migrantes colombianos que han sido repatriados, han retornado voluntariamente al país, o han sido deportados o expulsados de la República Bolivariana de Venezuela y a su núcleo familiar.
ARTÍCULO 2.9.2.5.3. ASEGURAMIENTO EN SALUD. <Artículo modificado por el artículo 2 del Decreto 1495 de 2016. El nuevo texto es el siguiente:> Para efectos de la afiliación al Régimen Subsidiado en Salud de los migrantes colombianos que han sido repatriados, han retornado voluntariamente al país, o han sido deportados o expulsados de la República Bolivariana de Venezuela, durante los años 2015 y 2016, cada entidad territorial municipal o distrital donde se encuentren ubicados, de manera temporal o definitiva, será la responsable de garantizar su afiliación y de elaborar el respectivo listado censal.
Las entidades territoriales municipales y distritales elaborarán los listados censales verificando la condición de nacional, de quien manifiesta ser migrante colombiano; este último deberá acreditar el vínculo con su núcleo familiar y manifestar bajo la gravedad del juramento su condición. Dicha población será afiliada al Régimen Subsidiado en Salud, en virtud de lo definido en el presente capítulo. Los listados censales deberán ser remitidos al Ministerio de Salud y Protección Social para efectos de las validaciones a que haya lugar en la Base de Datos Única de Datos de Afiliados (BDUA), de conformidad con las condiciones y estructura de datos que el Ministerio defina.
En el caso de que el migrante cambie temporalmente de municipio de residencia donde se encuentra afiliado al Sistema General de Seguridad Social en Salud, podrá aplicar el mecanismo de portabilidad, conforme a lo establecido en los artículos 2.1.12.1 a 2.1.12.9 del presente decreto. No obstante, si se produce el cambio de residencia por parte del migrante de manera permanente, la entidad territorial municipal o distrital en la cual aquel fije su nueva residencia, deberá incluirlo en el listado censal y dar cumplimiento a las reglas establecidas en los referidos artículos.
Cuando varíe la situación socioeconómica de las personas beneficiarias del presente decreto, y en consecuencia, se encuentren obligadas a cotizar al Régimen Contributivo, por haber adquirido capacidad de pago o por haber iniciado una relación laboral o contractual generadora de ingresos, el afiliado o el empleador según el caso, deberá reportar la novedad a la EPS-S en la cual se encuentra afiliado. Lo anterior sin perjuicio de las acciones de verificación y control a que haya lugar, en el marco de lo dispuesto por el artículo 32 de la Ley 1438 de 2011.
En todo caso, las personas que no se encuentren en los listados censales o no estén plenamente identificadas y que manifiesten estar en las situaciones de que trata el presente decreto, para acceder al Régimen Subsidiado en Salud deberán solicitar ante la entidad territorial municipal o distrital donde se encuentren ubicadas, la aplicación de la Encuesta Sisbén, con el fin de determinar si cumplen con las condiciones y requisitos para pertenecer a dicho Régimen.
Hasta tanto se logre el proceso de afiliación y de identificación plena, las personas a que refiere este decreto que requieran servicios de salud, deberán ser atendidas con cargo a los recursos para la atención a la población pobre no asegurada.
ARTÍCULO 2.9.2.5.4. DERECHO A LA LIBRE ESCOGENCIA. La persona cabeza de familia elegirá la Entidad Promotora de Salud del Régimen Subsidiado dentro de las que se encuentren autorizadas para operar en el municipio de residencia, a la que se afiliará junto con su núcleo familiar.
Con el fin de facilitar el proceso de afiliación al Régimen Subsidiado de los migrantes colombianos que han sido repatriados, han retornado voluntariamente al país, o han sido deportados o expulsados de la República Bolivariana de Venezuela, durante el año 2015, las entidades territoriales municipales y distritales deberán convocar a todas las EPS-S que se encuentren autorizadas para operar en el correspondiente municipio o distrito, las cuales deberán concurrir en forma obligatoria, para que se adelanten campañas de afiliación y se ejerza el derecho a la libre escogencia en los albergues en los cuales se encuentran dichas personas. Las entidades territoriales deberán supervisar las campañas de afiliación que se lleven a cabo, con el fin de garantizar que no exista selección adversa, ni vulneración a la libre elección de EPS-S.
(Artículo 4o del Decreto 1768 de 2015)
ARTÍCULO 2.9.2.5.5. PUBLICACIÓN DE LISTADOS CENSALES. Con el objeto de garantizar el aseguramiento de los migrantes a que se refiere este decreto, las entidades territoriales deberán publicar en sus páginas web y/o en medios masivos de información, los listados censales de la población beneficiaria, con el fin de que las distintas Entidades Promotoras de Salud del Régimen Subsidiado, garanticen la correspondiente afiliación y el acceso a la prestación de los servicios de salud.
La verificación de la condición de población especial prioritaria de que trata el presente decreto, se hará por parte de la respectiva EPS-S, a través de la consulta en la página web de la entidad territorial o de los medios de información que para el efecto se dispongan.
(Artículo 5o del Decreto 1768 de 2015)
ARTÍCULO 2.9.2.5.6. ATENCIÓN A CARGO DE LAS ENTIDADES TERRITORIALES. Mientras se logra el aseguramiento de la población establecida en el artículo 2.9.2.5.2 de este Capítulo, que se encuentre debidamente identificada por la Unidad Nacional para la Gestión del Riesgo de Desastres, se deberá garantizar la prestación de los servicios de salud que requieran con recursos para atender a la población pobre no asegurada.
Así mismo, se deberá garantizar con recursos para población pobre no asegurada, la atención en salud de las personas que, de conformidad con la normatividad vigente, hacen parte del núcleo familiar de la población de que trata el inciso anterior, mientras se obtiene su identificación como ciudadanos colombianos o residentes.
(Artículo 6o del Decreto 1768 de 2015)
ARTÍCULO 2.9.2.5.7. INSPECCIÓN, VIGILANCIA Y CONTROL. La Superintendencia Nacional de Salud deberá realizar las acciones de inspección, vigilancia y control a que haya lugar, para que se garantice el derecho a la libre escogencia, así como el aseguramiento y el acceso efectivo a los servicios de salud de los migrantes colombianos que han sido repatriados, han retornado voluntariamente al país, o han sido deportados o expulsados de la República Bolivariana de Venezuela, conforme a lo establecido en el presente decreto.
(Artículo 7o del Decreto 1768 de 2015)
ARTÍCULO 2.9.2.5.8. TRANSITORIEDAD. <Artículo modificado por el artículo 3 del Decreto 1495 de 2016. El nuevo texto es el siguiente:> El presente Capítulo rige hasta el 31 de diciembre de 2017.
TRANSFERENCIA DE RECURSOS PARA LAS ATENCIONES INICIALES DE URGENCIA PRESTADAS EN EL TERRITORIO COLOMBIANO A LOS NACIONALES DE LOS PAÍSES FRONTERIZOS.
ARTÍCULO 2.9.2.6.1. OBJETO. <Artículo sustituido por el artículo 1 del Decreto 2408 de 2018. El nuevo texto es el siguiente:> El presente Capítulo tiene por objeto establecer el mecanismo a través del cual el Ministerio de Salud y Protección Social pone a disposición de las entidades territoriales, los recursos que se prevean a nivel nacional para el pago de las atenciones iniciales de urgencia prestadas en el territorio colombiano a los nacionales de países fronterizos.
PARÁGRAFO. Se entienden como países fronterizos aquellos que tienen frontera terrestre o marítima con Colombia.
ARTÍCULO 2.9.2.6.2. ATENCIONES INICIALES DE URGENCIA. <Artículo sustituido por el artículo 1 del Decreto 2408 de 2018. El nuevo texto es el siguiente:> Para efectos del presente capítulo, se entiende que las atenciones iniciales de urgencia comprenden, además, la atención de urgencias.
ARTÍCULO 2.9.2.6.3. CONDICIONES PARA LA UTILIZACIÓN DE LOS RECURSOS. <Artículo sustituido por el artículo 1 del Decreto 2408 de 2018. El nuevo texto es el siguiente:> Los recursos del nivel nacional que sean destinados para el pago de las atenciones iniciales de urgencia prestadas en el territorio colombiano a los nacionales de países fronterizos, deberán ser utilizados por las entidades territoriales, siempre que concurran las siguientes condiciones:
1. Que corresponda a una atención inicial de urgencias en los términos aquí definidos.
2. Que la persona que recibe la atención no tenga subsidio en salud en los términos del artículo 32 de la Ley 1438 de 2011 ni cuente con un seguro que cubra el costo del servicio.
3. Que la persona que recibe la atención no tenga capacidad de pago.
4. Que la persona que recibe la atención sea nacional de un país fronterizo.
5. Que la atención haya sido brindada en la red pública hospitalaria del departamento o distrito.
PARÁGRAFO. Con el fin de incentivar la adquisición de un seguro o plan voluntario de salud, las autoridades de ingreso al país informarán al nacional del país fronterizo, mediante el mecanismo más idóneo, de la existencia de esa posibilidad.
ARTÍCULO 2.9.2.6.4. DISTRIBUCIÓN DE LOS RECURSOS. <Artículo sustituido por el artículo 1 del Decreto 2408 de 2018. El nuevo texto es el siguiente:> Los recursos del nivel nacional que sean destinados para el pago de la atención inicial de urgencia brindada a los nacionales de países fronterizos serán distribuidos y asignados por el Ministerio de Salud y Protección Social entre los departamentos y distritos que atiendan a los nacionales de países fronterizos, con fundamento en el número de atenciones a esa población que ha sido reportadas históricamente, privilegiando los departamentos y distritos de frontera de acuerdo con los criterios que determine el Ministerio de Salud y Protección Social.
ARTÍCULO 2.9.2.6.5. GIRO DE LOS RECURSOS. <Artículo sustituido por el artículo 1 del Decreto 2408 de 2018. El nuevo texto es el siguiente:> Los recursos a que hace referencia el artículo precedente se girarán según la programación de giros que el Ministerio de Salud y Protección Social acuerde con la respectiva entidad territorial y, en todo caso, de acuerdo con la disponibilidad de recursos destinados para tal fin.
ARTÍCULO 2.9.2.6.6. EJECUCIÓN DE LOS RECURSOS. <Artículo sustituido por el artículo 1 del Decreto 2408 de 2018. El nuevo texto es el siguiente:> Los departamentos y distritos ejecutarán los recursos de que trata el presente capítulo a través de los mecanismos definidos por la entidad territorial para la atención en salud de la población pobre no asegurada con la red pública del departamento o distrito.
En desarrollo de lo anterior, deberán realizar las auditorías verificando el cumplimiento de las condiciones establecidas en el artículo 2.9.2.6.3 y los demás criterios que permitan verificar el pago de lo debido y llevando estricto seguimiento del gasto, según los requerimientos de información que establezca el Ministerio de Salud y Protección Social. Dicha información deberá estar actualizada permanentemente y a disposición de esta entidad. Las entidades territoriales deberán apoyar a la Empresa Social del Estado respectiva en el cumplimiento del registro de información.
Los resultados deberán ser reportados a este Ministerio, con la periodicidad y las condiciones definidas por el mismo.
PARÁGRAFO. Los recursos transferidos deberán ser incorporados en el presupuesto de la Entidad Territorial y se manejarán a través de las cuentas maestras del sector salud de las entidades territoriales.
POLÍTICA PÚBLICA NACIONAL DE ENVEJECIMIENTO Y VEJEZ 2022-2031.
ARTÍCULO 2.9.2.7.1. OBJETO. <Artículo adicionado por el artículo 1 del Decreto 681 de 2022. El nuevo texto es el siguiente:> El presente capítulo tiene como objeto adoptar la Política Pública Nacional de Envejecimiento y Vejez 2022-2031 contenida en el Anexo Técnico 3 que hace parte integral del presente acto administrativo, disponer la formulación del Plan Nacional de Acción Intersectorial de la Política Nacional de Envejecimiento y Vejez, y la creación del Observatorio Nacional de Envejecimiento y Vejez.
ARTÍCULO 2.9.2.7.2. PLAN NACIONAL DE ACCIÓN INTERSECTORIAL PARA LA IMPLEMENTACIÓN DE LA POLÍTICA NACIONAL DE ENVEJECIMIENTO Y VEJEZ. <Artículo adicionado por el artículo 1 del Decreto 681 de 2022. El nuevo texto es el siguiente:> A través del Plan Nacional de Acción Intersectorial para la Implementación de la Política Nacional de Envejecimiento y Vejez se definirán las metas, acciones, responsables, recursos e indicadores de gestión, resultado e impacto, de corto, mediano y largo plazo, de cada una de las líneas de acción establecidas en la Política Nacional de Envejecimiento y Vejez que se adopta a través del presente decreto, coherentes con las áreas de intervención establecidas en el artículo 17 de la Ley 1251 de 2008.
Dicho plan definirá la línea técnica a las entidades territoriales para la formulación y actualización de sus políticas de envejecimiento y vejez, las cuales incluirán los planes, programas y proyectos de promoción1 prevención y atención, con fundamento en la Política que aquí se adopta. Igualmente, determinará la línea técnica para la formulación de sus planes de acción territoriales, los cuales deberán incluir metas, acciones responsables, recursos e indicadores.
Las entidades aquí firmantes, dentro de los seis (6) meses siguientes a la expedición del presente decreto1 formularán el plan, en articulación con el Consejo Nacional de Personas Mayores1 el cual será expedido mediante acto administrativo por el Ministerio de Salud y Protección Social.
ARTÍCULO 2.9.2.7.3. OBSERVATORIO NACIONAL DE ENVEJECIMIENTO Y VEJEZ. <Artículo adicionado por el artículo 1 del Decreto 681 de 2022. El nuevo texto es el siguiente:> Créase el Observatorio Nacional de Envejecimiento y Vejez, a cargo del Ministerio de Salud y Protección Social el cual tendrá como objetivo recopilar, sistematizar, analizar, documentar y hacer pública la información relacionada con el envejecimiento y la vejez, para hacer monitoreo y seguimiento a la implementación de la Política de Envejecimiento y Vejez, y a la ejecución del Plan Nacional de Acción intersectorial de la Política Nacional de Envejecimiento y Vejez y de los planes de acción territoriales; constituir el soporte para la evaluación de la Política y generar recomendaciones sobre diseño, implementación y seguimiento de planes, programas y proyectos dirigidos a las personas mayores y frente al proceso de envejecimiento en el territorio nacional.
Para la recopilación y sistematización de la información se integrará al Sistema Integrado de Información de la Protección Social- SISPRO, el Sistema Unificado de Información de Vejez (SUIV), en cumplimiento de lo establecido en el artículo 9o de la Ley 1251 de 2008, que se estructurará con los registros administrativos generados por las entidades del Gobierno nacional y territorial responsables de la implementación de la política; aquellas que desarrollen planes, programas y proyectos dirigidos a las personas mayores y al proceso de envejecimiento, y por todos aquellos que tengan información que incida en los derechos de las personas mayores.
PARÁGRAFO 1o. Las entidades del Gobierno nacional y territorial brindarán en el marco de sus competencias, la información al Observatorio Nacional de Envejecimiento y Vejez que les sea requerida por el Ministerio de Salud y Protección Social.
PARÁGRAFO 2o. Toda información que repose en el Observatorio Nacional de Envejecimiento y Vejez, suministrada por las entidades públicas, privadas o el sector académico cumplirá con los principios de protección de datos en caso de que recopile, reciba, utilice, transfiera o almacene cualquier dato personal, de acuerdo con la Ley 1581 del año 2012, y demás normas que la complementen.
POLÍTICA PÚBLICA SOCIAL PARA HABITANTES DE LA CALLE 2022-2031.
ARTÍCULO 2.9.2.8.1 OBJETO. <Artículo adicionado por el artículo 1 del Decreto 1285 de 2022. El nuevo texto es el siguiente:> El presente capítulo tiene como objeto adoptar la Política Pública Social para Habitantes de Calle -PPSHC 2022-2031 contenida en el Anexo Técnico 4 que hace parte integral del presente acto administrativo, y disponer la formulación del Plan Nacional de Atención Integral a las Personas Habitantes de la Calle - PNAIPHC.
ARTÍCULO 2.9.2.8.2 PLAN NACIONAL DE ATENCIÓN INTEGRAL A LAS PERSONAS HABITANTES DE LA CALLE. <Artículo adicionado por el artículo 1 del Decreto 1285 de 2022. El nuevo texto es el siguiente:> A través del Plan Nacional de Atención Integral a las Personas Habitantes de la Calle se definirán las metas, acciones, responsables, recursos e indicadores de gestión y resultado, de corto, mediano y largo plazo de cada una de las líneas estratégicas establecidas en la Política Pública Social para Habitantes de Calle, para su implementación, monitoreo, seguimiento y evaluación.
Dicho plan definirá la línea técnica a las entidades territoriales para la formulación y actualización de sus políticas para habitantes de la calle y la prevención de la habitanza en calle, las cuales incluirán los planes, programas, proyectos y servicios de prevención y atención, con fundamento en la Política que aquí se adopta. Igualmente, determinará la línea técnica para la formulación de sus planes de acción territoriales, los cuales deberán incluir metas, acciones, responsables, recursos e indicadores.
Las entidades aquí firmantes, dentro de los seis (6) meses siguientes a la expedición del presente decreto, formularán el plan, el cual será expedido mediante acto administrativo por el Ministerio de Salud y Protección Social. La formulación se desarrollará en el marco de una comisión intersectorial creada dentro de los dos (2) meses siguientes a la expedición del presente decreto, para la articulación, coordinación y orientación interinstitucional e intersectorial, así como para el monitoreo y seguimiento a la implementación de la Política, el Plan Nacional y los planes territoriales.
ARTÍCULO 2.9.2.9.1. OBJETO. <Artículo adicionado por el artículo 1 del Decreto 545 de 2024. El nuevo texto es el siguiente:> El presente decreto tiene por objeto reglamentar el registro de control de ventas de sustancias modelantes permitidas al que hace referencia el artículo 6o de la Ley 2316 de 2023.
ARTÍCULO 2.9.2.9.2. CAMPO DE APLICACIÓN. <Artículo adicionado por el artículo 1 del Decreto 545 de 2024. El nuevo texto es el siguiente:> El presente decreto aplica a las personas naturales o jurídicas que realicen transacciones primarias, secundarias o finales, con sustancias modelantes permitidas, en el territorio nacional; así como a las Entidades Administradoras de Planes de Beneficio (EAPB), las Instituciones Prestadoras de Servicios de Salud, prestadores de servicios de salud independientes, las secretarías de salud departamentales, distritales o municipales, el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima) y la Superintendencia Nacional de Salud.
ARTÍCULO 2.9.2.9.3. DEFINICIONES. <Artículo adicionado por el artículo 1 del Decreto 545 de 2024. El nuevo texto es el siguiente:> Para efectos del presente decreto, además de las definiciones contenidas en la Ley 2316 de 2023, en el Decreto número 4725 de 2005, o en aquel que lo sustituya, modifique o derogue, así como las demás normas sanitarias que le apliquen a las sustancias modelantes permitidas, le serán aplicables las siguientes:
- Listado de sustancias modelantes permitidas. Listado de sustancias modelantes permitidas, como aquellas sustancias de relleno inyectables utilizadas en tratamientos corporales con fines estéticos, incluidas en el listado expedido por el Ministerio de Salud y Protección Social y que se actualiza en colaboración con el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima).
- Transacción primaria: Etapa del mecanismo informático del registro de control de ventas que corresponde a: i) la primera venta en Colombia de una sustancia modelante permitida objeto de reporte por parte de quien fabrica o importa a otro actor de la cadena o ii) a la primera compra en el territorio nacional colombiano de una sustancia modelante permitida objeto de reporte, realizada al actor que lo fabrica o lo importa.
- Transacción secundaria: Etapa del mecanismo informático del registro de control de ventas que a aquella en la que se hace venta por actores que no fabrican o importan la sustancia modelante permitida. No comprende el suministro final o inyección de la sustancia modelante permitida.
- Transacción final: Etapa del mecanismo informático del registro de control de ventas que corresponde al suministro final o inyección de la sustancia modelante permitida realizada por un prestador de servicios de salud a una persona.
ARTÍCULO 2.9.2.9.4. PRODUCTOS OBJETO DE REGISTRO DE CONTROL DE VENTAS. <Artículo adicionado por el artículo 1 del Decreto 545 de 2024. El nuevo texto es el siguiente:> Serán objeto de registro de control de ventas creado por el artículo 6o de la Ley 2316 de 2023, las sustancias modelantes permitidas que sean incluidas en el respectivo listado expedido por el Ministerio de Salud y Protección Social en colaboración con el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima).
ARTÍCULO 2.9.2.9.5. REGISTRO DE CONTROL DE VENTAS. <Artículo adicionado por el artículo 1 del Decreto 545 de 2024. El nuevo texto es el siguiente:> Corresponde al Ministerio de Salud y Protección Social, con apoyo del Invima, el diseño y puesta en funcionamiento del sistema de información que soporta el registro de control de ventas de sustancias modelantes permitidas de que trata el presente decreto, a través del cual, quien intervenga en el proceso de comercialización de cualquier sustancia sujeta al registro de control y realice transacciones primarias, secundarias o finales, deberá reportar la información en los términos del presente decreto, de forma tal que permita la trazabilidad sobre su procedencia, así como la individualización de cada uno de los actores que intervinieron en la operación de comercialización.
PARÁGRAFO. Dicho sistema deberá garantizar la seguridad de la información allí contenida, así como el estricto cumplimiento de las normas previstas en materia de protección de datos personales.
ARTÍCULO 2.9.2.9.6. OBLIGACIÓN DE EFECTUAR EL REGISTRO DE CONTROL. <Artículo adicionado por el artículo 1 del Decreto 545 de 2024. El nuevo texto es el siguiente:> Quien efectúe una transacción primaria, secundaria o final, sobre cualquier sustancia objeto del presente registro, está obligado a suministrar la siguiente información en el mecanismo informático que disponga el lnvima, que contendrá, como mínimo, la siguiente información:
- Nombre o razón social de quien efectúa la transacción
- Tipo de documento de identificación de quien efectúa la transacción
- Número de documento de identidad de quien efectúa la transacción
- Correo electrónico de quien efectúa la transacción
- Rol del actor que reporta frente a la operación de reporte
- Tipo de transacción (primaria, secundaria o final)
- Código de habilitación de quien suministra o inyecta la sustancia modelantes, (aplica para transacción final)
- Registro sanitario de la sustancia modelante
- Sustancia (principio activo)
- Lote
- Referencia
- Indicación de uso aprobado por el Invima en el registro sanitario
- Presentación comercial
- Nombre o razón social de la persona natural o jurídica a quien adquiere la sustancia modelante (aplica a transacción secundaria o final)
- Tipo de documento de identificación de la persona natural o jurídica a quien se le adquiere la sustancia modelante (aplica a transacción secundaria o final)
- Número de documento de identidad de la persona natural o jurídica a quien se le adquiere la sustancia modelante (aplica a transacción secundaria o final)
- Nombre de la persona natural o jurídica a quien se le vende la sustancia modelante (aplica para transacción primaria o secundaria)
- Tipo de documento de identificación de la persona natural o jurídica a quien se le vende (aplica para transacción primaria o secundaria)
- Número de documento de identidad de la persona natural o jurídica a quien se le adquiere la sustancia modelante (aplica para transacción primaria o secundaria)
- Nombre de la persona natural a quien se le aplica o inyecta la sustancia modelante; aplica para transacción final. Para cumplir con esta obligación, se deberá solicitar autorización de tratamiento de datos personales a la luz de lo establecido en la Ley 1581 de 2012 o de aquella que la modifique, derogue o sustituya.
- Tipo de documento de identificación de la persona natural a quien se le aplica o inyecta la sustancia modelante; aplica para transacción final
- Número de documento de identidad de la persona natural a quien se le aplica o inyecta la sustancia modelante; aplica para transacción final
- Cantidad vendida (por presentación comercial). Aplica para la transacción primaria y secundaria
- Cantidad aplicada; aplica para transacción final
- Unidad de medida de la cantidad aplicada; aplica para transacción final
- Sitio anatómico en la cual se aplicó o se inyectó la sustancia modelante.
- Número de factura
- Lugar de la transacción
- Fecha de la transacción
Quien efectúe una transacción deberá reportar dicha información, en los siguientes plazos:
- Para las transacciones realizadas entre el día 1 y 15 del mes, la fecha máxima de reporte será hasta el día 25 del mismo.
- Para las transacciones realizadas entre el día 16 y último día del mes, la fecha máxima de reporte será hasta el día 10 del siguiente mes.
PARÁGRAFO 1o. Quién efectúe una transacción sobre sustancias sujetas a registro, será responsable de la información suministrada. En cualquier momento, las autoridades podrán requerir el suministro inmediato de los soportes de la información reportada en el aplicativo.
PARÁGRAFO 2o. Dentro de los tres (3) meses siguientes a la entrada en vigencia del presente decreto, el Ministerio de Salud y Protección Social con apoyo del Invima dispondrá lo necesario para garantizar la operación del registro.
PARÁGRAFO 3o. La persona que se le haya inyectado una sustancia modelante permitida no debe realizar el reporte de que trata el presente artículo.
ARTÍCULO 2.9.2.9.7. INSPECCIÓN, VIGILANCIA Y CONTROL (IVC). <Artículo adicionado por el artículo 1 del Decreto 545 de 2024. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud, las secretarías de salud departamentales, distritales, municipales y el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima), en lo de su competencia, ejercerán inspección, vigilancia y control respecto del cumplimiento de las obligaciones previstas en el presente decreto.
PARTICIPACIÓN DE LA COMUNIDAD EN EL SGSSS.
PARTICIPACIÓN EN LA PRESTACIÓN DE SERVICIOS DE SALUD.
PARTICIPACIÓN EN SALUD.
.ARTÍCULO 2.10.1.1.1. PARTICIPACIÓN EN SALUD. Las personas naturales y jurídicas participarán a nivel ciudadano, comunitario, social e institucional, con el fin de ejercer sus derechos y deberes en salud, gestionar planes y programas, planificar, evaluar y dirigir su propio desarrollo en salud.
(Artículo 1o del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.2. FORMAS DE PARTICIPACIÓN EN SALUD. Para efectos del presente Capítulo, se definen las siguientes formas de Participación en Salud:
1. La participación social, es el proceso de interacción social para intervenir en las decisiones de salud respondiendo a intereses individuales y colectivos para la gestión y dirección de sus procesos, basada en los principios constitucionales de solidaridad, equidad y universalidad en la búsqueda de bienestar humano y desarrollo social.
La participación social comprende la participación ciudadana y comunitaria, así:
a) La participación ciudadana, es el ejercicio de los deberes y derechos del individuo, para propender por la conservación de la salud personal, familiar y comunitaria y aportar a la planeación, gestión, evaluación y veeduría en los servicios de salud;
b) La participación comunitaria es el derecho que tienen las organizaciones comunitarias para participar en las decisiones de planeación, gestión, evaluación y veeduría en salud.
2. La participación en las Instituciones del Sistema General de Seguridad Social en Salud, es la interacción de los usuarios con los servidores públicos y privados para la gestión, evaluación y mejoramiento en la prestación del servicio público de salud.
(Artículo 2o del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.3. SERVICIO DE ATENCIÓN A LOS USUARIOS. Las Empresas Promotoras de Salud y las Instituciones Prestadoras de Servicios de Salud sean públicas, privadas o mixtas, deberán establecer un servicio de atención a los afiliados y vinculados al Sistema General de Seguridad Social en Salud.
(Artículo 3o del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.4. SERVICIO DE ATENCIÓN A LA COMUNIDAD. Los niveles de Dirección Municipal, Distrital y Departamental del Sistema General de Seguridad Social en Salud organizarán un Servicio de Atención a la Comunidad, a través de las dependencias de participación social, para canalizar y resolver las peticiones e inquietudes en salud de los ciudadanos. Para el adecuado servicio de atención a la comunidad en salud, se deberá a través suyo:
1. Velar porque las Instituciones Prestatarias de Servicios de Salud, sean públicas, privadas o mixtas, establezcan los mecanismos de atención a sus usuarios y canalicen adecuadamente sus peticiones.
2. Atender y canalizar las veedurías ciudadanas y comunitarias, que se presenten en salud, ante la institución y/o dependencia pertinente en la respectiva entidad territorial, sin perjuicio de los demás controles establecidos legalmente.
3. Controlar la adecuada canalización y resolución de inquietudes y peticiones que realicen los ciudadanos en ejercicio de sus derechos y deberes, ante las Empresas Promotoras de Salud.
4. Exigir que las empresas promotoras de salud y las instituciones prestatarias de salud, entreguen información sistematizada periódicamente a las oficinas de atención a la comunidad o a quienes hagan sus veces, de los niveles Departamentales, Distritales y Municipales.
5. Garantizar que las empresas promotoras de salud y las instituciones prestadoras de los servicios de salud, tomen las medidas correctivas necesarias frente a la calidad de los servicios.
6. Elaborar los consolidados de las inquietudes y demandas recibidas, indicando las instituciones y/o dependencias responsables de absolver dichas demandas y la solución que se le dio al caso, con el fin de retroalimentar el Servicio de Atención a la Comunidad.
(Artículo 4o del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.5. SISTEMA DE ATENCIÓN E INFORMACIÓN A USUARIOS. Las Instituciones Prestadoras de Servicios Salud, sean públicas, mixtas o privadas, garantizarán:
1. Un sistema de información y atención a los usuarios a través de una atención personalizada que contará con una línea telefónica abierta con atención permanente de veinticuatro (24) horas y garantizarán, según los requerimientos de ese servicio, el recurso humano necesario para que atienda sistematice y canalice tales requerimientos.
2. Implantar articulado al sistema de información sectorial, un control de calidad del servicio, basado en el usuario.
PARÁGRAFO 1o. El Servicio de Atención al usuario de los centros y puestos de salud podrá estar centralizado en el Hospital de Primer Nivel de Atención del Municipio o Distrito, con el cual se establecerán los mecanismos de retroalimentación y control que sean del caso.
PARÁGRAFO 2o. Cuando las condiciones locales impidan disponer del servicio telefónico como un medio idóneo para el sistema de información de que trata el presente artículo, se deberá establecer un sistema de información permanente, consultando los medios más idóneos de los cuales se disponga en la localidad o la región.
(Artículo 5o del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.6. ATENCIÓN DE LAS SUGERENCIAS DE LOS AFILIADOS. Las empresas promotoras de salud garantizarán la adecuada y oportuna canalización de las inquietudes y peticiones de sus afiliados, pertenecientes al régimen contributivo y subsidiado y designarán los recursos necesarios para tal efecto.
(Artículo 6o del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.7. COMITÉS DE PARTICIPACIÓN COMUNITARIA. En todos los municipios se conformarán los Comités de Participación Comunitaria en Salud establecidos por las disposiciones legales como un espacio de concertación entre los diferentes actores sociales y el Estado, para cuyos efectos estarán integrados así:
1. El alcalde municipal, distrital o metropolitano o su respectivo delegado, quien lo presidirá. En los resguardos indígenas el comité será presidido por la máxima autoridad indígena respectiva.
2. El Jefe de la Dirección de Salud Municipal.
3. El Director de la entidad prestataria de servicios de salud del Estado más representativa del lugar, quien presidirá el Comité en ausencia de la autoridad administrativa de que trata el numeral 1 de este artículo. La asistencia del director es indelegable.
4. Un representante por cada una de las formas organizativas sociales y comunitarias y aquellas promovidas alrededor de programas de salud, en el área del Municipio, tales como:
a) Las formas organizativas promovidas alrededor de los programas de salud como las UROS, UAIRAS, COE, COVE, MADRES COMUNITARIAS, GESTORES DE SALUD, EMPRESAS SOLIDARIAS DE SALUD, entre otras;
b) Las Juntas Administradoras Locales;
c) Las organizaciones de la comunidad de carácter veredal, barrial, municipal;
d) Las asociaciones de usuarios y/o gremios de la producción, la comercialización o los servicios, legalmente reconocidos;
e) El sector educativo;
f) La Iglesia.
PARÁGRAFO 1o. Los representantes ante los Comités de Participación Comunitaria serán elegidos para períodos de tres (3) años; podrán ser reelegidos máximo por otro período y deberán estar acreditados por la organización que representen.
PARÁGRAFO 2o. Los Comités de Participación Comunitaria en Salud podrán obtener personería jurídica si lo consideran pertinente para el desarrollo de sus funciones, sin detrimento de los mecanismos democráticos de participación y representatividad.
PARÁGRAFO 3o. En las grandes ciudades, los Comités de Participación Comunitaria, tendrán como referente espacial la comuna, la localidad o el silos respectivo, si ellos se hubieren establecido.
PARÁGRAFO 4o. Los Comités de Participación Comunitaria que se encontraban activos al 3 de agosto de 1994, circunscritos al área de influencia de centros y puestos de salud del municipio, enviarán su representante –debidamente acreditado– ante el Comité de Participación Comunitaria del Municipio.
(Artículo 7o del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.8. FUNCIONES DE LOS COMITÉS DE PARTICIPACIÓN COMUNITARIA EN SALUD. Son funciones de los Comités de Participación Comunitaria en Salud, las siguientes:
1. Intervenir en las actividades de planeación, asignación de recursos y vigilancia y control del gasto en todo lo atinente al Sistema General de Seguridad Social en Salud en su jurisdicción respectiva.
2. Participar en el proceso de diagnóstico, programación control y evaluación de los Servicios de Salud.
3. Presentar planes, programas y prioridades en salud a la Junta Directiva del organismo o entidad de salud, o a quien haga sus veces.
4. Gestionar la inclusión de planes, programas y proyectos en el Plan de Desarrollo de la respectiva entidad territorial y participar en la priorización, toma de decisiones y distribución de recursos.
5. Presentar proyectos en salud ante la respectiva entidad territorial, para que bajo las formalidades, requisitos y procedimientos establecidos en las disposiciones legales, sean cofinanciados por el Fondo de Inversión Social (FIS) u otros fondos de cofinaciación a nivel nacional.
6. Proponer y participar prioritariamente en los programas de atención preventiva, familiar, extrahospitalaria y de control del medio ambiente.
7. Concertar y coordinar con las dependencias del Sistema General de Seguridad Social en Salud y con las instituciones públicas y privadas de otros sectores, todas las actividades de atención a las personas y al ambiente que se vayan a realizar en el área de influencia del comité con los diferentes organismos o entidades de salud, teniendo en cuenta la integración funcional.
8. Proponer a quien corresponda la realización de programas de capacitación e investigación según las necesidades determinadas en el Plan Local de Salud.
9. Elegir por y entre sus integrantes, un representante ante la Junta Directiva de la Empresa Social del Estado de la respectiva entidad territorial, conforme las disposiciones legales sobre la materia.
10. Consultar e informar periódicamente a la comunidad de su área de influencia sobre las actividades y discusiones del comité y las decisiones de las juntas directivas de los respectivos organismos o entidades de salud.
11. Impulsar el proceso de descentralización y la autonomía local y departamental y en especial a través de su participación en las Juntas Directivas de las Instituciones Prestadoras de Servicios de Salud o de Dirección cuando existan.
12. Elegir un representante ante el consejo territorial de planeación, en la Asamblea General de representantes de los Comités de Participación Comunitaria o "COPACOS" de la respectiva entidad territorial.
13. Verificar que los recursos provenientes de las diferentes fuentes de financiamiento se administren adecuadamente y se utilicen en función de las prioridades establecidas en el Plan de Salud de la comunidad del área de influencia del respectivo organismo o entidad.
14. Velar porque los recursos de fomento de la salud y prevención de la enfermedad, destinados a la gestión social de la salud, se incluyan en los planes de salud de la entidad territorial y se ejecuten debidamente, conforme a las disposiciones legales sobre la materia.
15. Solicitar al alcalde y/o concejo municipal la convocatoria de consultas populares para asuntos de interés en salud, que sean de importancia general o que comprometan la reorganización del servicio y la capacidad de inversión del municipio y\o el departamento, conforme a las disposiciones de la ley estatutaria que define este mecanismo.
16. Adoptar su propio reglamento y definir la periodicidad y coordinación de las reuniones, los responsables de las actas y demás aspectos inherentes a su organización y funcionamiento.
17. Evaluar anualmente su propio funcionamiento y aplicar los correctivos necesarios cuando fuere necesario.
PARÁGRAFO 1o. Las funciones de que trata el presente artículo se ejercerán sin perjuicio de la responsabilidad científica, técnica y administrativa de los funcionarios correspondientes.
PARÁGRAFO 2o. Los servidores públicos o los trabajadores que laboren en el Sistema General de Seguridad Social en Salud en el ámbito de la respectiva jurisdicción territorial, bien sean de empresas públicas, mixtas o privadas podrán asistir y ser convocados a las sesiones de los Comités de Participación Comunitaria a fin de que aclaren o expliquen aspectos que el Comité considere indispensables. Los servidores públicos o trabajadores citados podrán delegar a otro que estimen tenga mayor conocimiento del tema y/o capacidad de decisión sobre el asunto requerido.
PARÁGRAFO 3o. Cuando la composición de los Comités sea muy numerosa o cuando sus funciones lo requieran, podrán organizar comisiones o grupos de trabajo de acuerdo con las áreas prioritarias identificadas.
PARÁGRAFO 4o. Los Comités de Participación Comunitaria o "COPACOS" tendrán Asambleas Territoriales, municipales, departamentales y nacionales, para la planeación, concertación, evaluación y elección democrática de sus representantes ante los organismos donde deban estar representados conforme a las disposiciones legales pertinentes.
(Artículo 8o del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.9. GARANTÍAS A LA PARTICIPACIÓN. Las instituciones del Sistema General de Seguridad Social en Salud, garantizarán la participación ciudadana, comunitaria y social en todos los ámbitos que corresponda, conforme a las disposiciones legales aplicables.
(Artículo 9o del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.10. ALIANZAS O ASOCIACIONES DE USUARIOS. La Alianza o Asociación de Usuarios es una agrupación de afiliados del régimen contributivo y subsidiado, del Sistema General de Seguridad Social en Salud, que tienen derecho a utilizar unos servicios de salud, de acuerdo con su sistema de afiliación, que velarán por la calidad del servicio y la defensa del usuario.
Todas las personas afiliadas al Sistema General de Seguridad Social en Salud podrán participar en las instituciones del Sistema formando Asociaciones o alianzas de Usuarios que los representarán ante las instituciones prestadoras de servicios de salud y ante las Empresas Promotoras de Salud, del orden público, mixto y privado.
PARÁGRAFO 1o. Las instituciones prestadoras de servicios de salud, sean públicas, privadas o mixtas, deberán convocar a sus afiliados del régimen contributivo y subsidiado, para la constitución de Alianzas o Asociaciones de Usuarios.
(Artículo 10 del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.11. CONSTITUCIÓN DE LAS ASOCIACIONES Y ALIANZAS DE USUARIOS. Las Asociaciones de Usuarios se constituirán con un número plural de usuarios, de los convocados a la Asamblea de Constitución por la respectiva institución y podrán obtener su reconocimiento como tales por la autoridad competente, de acuerdo con las normas legales vigentes.
Las Alianzas garantizarán el ingreso permanente de los diferentes usuarios.
(Artículo 11 del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.12. REPRESENTANTES DE LAS ALIANZAS DE USUARIOS O ASOCIACIONES DE USUARIOS. Las alianzas o asociaciones de usuarios elegirán sus representantes en asamblea general, y entre los elegidos de estas si hubieren varias asociaciones o alianzas de usuarios, para períodos de dos (2) años. Para el efecto, sus instancias de participación podrán ser:
1. Un (1) representante ante la Junta Directiva de la respectiva Empresa Promotora de Salud pública y mixta.
2. Un (1) representante ante la Junta Directiva de la Institución Prestataria de Servicios de Salud de carácter hospitalario, pública y mixta.
3. Un (1) representante ante el Comité de Participación Comunitaria respectivo.
4. Un (1) representante ante el Consejo Territorial de Seguridad Social, elegido conforme a las normas que regulen la materia.
5. Dos (2) representantes ante el Comité de Ética Hospitalaria, de la respectiva Institución Prestataria de Servicios de Salud, pública o mixta.
(Artículo 12 del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.13. FUNCIONES DE LAS ASOCIACIONES DE USUARIOS. Las Asociaciones de Usuarios tendrán las siguientes funciones:
1. Asesorar a sus asociados en la libre elección de la Entidad Promotora de Salud, las instituciones prestadoras de servicios y/o los profesionales adscritos o con vinculación laboral a la entidad promotora de salud, dentro de las opciones por ella ofrecidas.
2. Asesorar a sus asociados en la identificación y acceso al paquete de servicios.
3. Participar en las Juntas Directivas de las Empresas Promotoras de Salud e Instituciones Prestatarias de Servicios de Salud, sean públicas o mixtas, para proponer y concertar las medidas necesarias para mantener y mejorar la calidad de los servicios y la atención al usuario. En el caso de las privadas, se podrá participar, conforme a lo que dispongan las disposiciones legales sobre la materia.
4. Mantener canales de comunicación con los afiliados que permitan conocer sus inquietudes y demandas para hacer propuestas ante las Juntas Directiva de la Institución Prestataria de Servicios de Salud y la Empresa Promotora de Salud.
5. Vigilar que las decisiones que se tomen en las Juntas Directivas, se apliquen según lo acordado.
6. Informar a las instancias que corresponda y a las instituciones prestatarias y empresas promotoras, si la calidad del servicio prestado no satisface la necesidad de sus afiliados.
7. Proponer a las Juntas Directivas de los organismos o entidades de salud, los días y horarios de atención al público de acuerdo con las necesidades de la comunidad, según las normas de administración de personal del respectivo organismo.
8. Vigilar que las tarifas y cuotas de recuperación correspondan a las condiciones socioeconómicas de los distintos grupos de la comunidad y que se apliquen de acuerdo a lo que para tal efecto se establezca.
9. Atender las quejas que los usuarios presenten sobre las deficiencias de los servicios y vigilar que se tomen los correctivos del caso.
10. Proponer las medidas que mejoren la oportunidad y la calidad técnica y humana de los servicios de salud y preserven su menor costo y vigilar su cumplimiento.
11. Ejercer veedurías en las instituciones del sector, mediante sus representantes ante las empresas promotoras y/o ante las oficinas de atención a la comunidad.
12. Elegir democráticamente sus representantes ante la Junta Directiva de las Empresas Promotoras y las Instituciones Prestatarias de Servicios de carácter hospitalario que correspondan, por y entre sus asociados, para periodos máximos de dos (2) años.
13. Elegir democráticamente sus representantes ante los Comités de Ética Hospitalaria y los Comités de Participación Comunitaria por periodos máximos de dos (2) años.
14. Participar en el proceso de designación del representante ante el Consejo Territorial de Seguridad Social en Salud conforme a lo dispuesto en las disposiciones legales sobre la materia.
PARÁGRAFO 1o. Para aquellas poblaciones no afiliadas al régimen contributivo y subsidiado, el Gobierno promoverá su organización como demandantes de servicios de salud, sobre la base de las formas de organización comunitaria.
PARÁGRAFO 2o. El asociado a una alianza o asociación de Usuarios conserva el derecho a elegir o trasladarse libremente entre entidades promotoras de salud.
(Artículo 14 del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.14. COMITÉS DE ÉTICA HOSPITALARIA. Las Instituciones Prestatarias de Servicios de salud, sean públicas, mixtas o privadas, deberán conformar los Comités de Ética Hospitalaria, los cuales estarán integrados por:
1. El director de la institución prestataria o su delegado.
2. Un (1) representante del equipo médico y un representante del personal de enfermería, elegidos por y entre el personal de la institución.
3. Dos (2) representantes de la Alianza o de Usuarios de la Institución prestataria de servicios.
4. Dos (2) delegados elegidos por y entre los representantes de las organizaciones de la comunidad, que formen parte de los Comités de Participación Comunitaria del área de influencia de la respectiva entidad prestadora de los servicios.
PARÁGRAFO. Los representantes ante los Comités de Ética Hospitalaria serán elegidos para períodos de tres (3) años y podrán ser reelegidos máximo hasta por dos (2) períodos consecutivamente.
(Artículo 15 del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.15. FUNCIONES DE LOS COMITÉS DE ÉTICA HOSPITALARIA. Los Comités de Ética Hospitalaria tendrán las siguientes funciones:
1. Promover programas de promoción y prevención en el cuidado de la salud individual, familiar, ambiental y los dirigidos a construir una cultura del servidor público.
2. Divulgar entre los funcionarios y la comunidad usuaria de servicios los derechos y deberes en salud.
3. Velar porque se cumplan los derechos y deberes en forma ágil y oportuna.
4. Proponer las medidas que mejoren la oportunidad y la calidad técnica y humana de los servicios de salud y preserven su menor costo y vigilar su cumplimiento.
5. Atender y canalizar las veedurías sobre calidad y oportunidad en la prestación de servicios de salud.
6. Atender y Canalizar las inquietudes y demandas sobre prestación de servicios de la respectiva institución, por violación de los derechos y deberes ciudadanos en salud.
7. Reunirse como mínimo una vez al mes y extraordinariamente cuando las circunstancias así lo requieran, para lo cual deberán ser convocados por dos de sus miembros.
8. Llevar un Acta de cada reunión y remitirlas trimestralmente a la Dirección Municipal y Departamental de Salud.
(Artículo 16 del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.16. EXPRESIÓN DE LA PARTICIPACIÓN SOCIAL. La participación social se expresará en la confluencia de las formas de participación social de que trata el presente Capítulo, en procesos cogestionarios de planeación y veeduría en salud.
Los procesos territoriales de planeación y veeduría en salud, contarán con la participación ciudadana, comunitaria e institucional.
(Artículo 17 del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.17. PROCESO DE PLANEACIÓN EN SALUD. El diseño y gestión de los planes territoriales de Salud, se hará de manera concertada con la participación de los diferentes sectores sociales y las autoridades pertinentes convocarán un representante del nivel local y departamental de salud y del Comité de Participación Comunitaria en Salud de la respectiva entidad territorial.
(Artículo 18 del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.18. REPRESENTACIÓN EN LOS CONSEJOS TERRITORIALES DE SEGURIDAD SOCIAL EN SALUD. Los Consejos Territoriales de Seguridad Social en Salud, en los niveles Departamental, Distrital y Municipal, contarán con la representación de las Asociaciones de Usuarios.
Las Asociaciones de Usuarios enviarán un representante ante el Consejo Territorial de Seguridad Social en Salud, elegido en Asamblea General, por y entre los representantes de las diferentes asociaciones de la respectiva entidad territorial.
(Artículo 19 del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.19. LA VEEDURÍA EN SALUD. El control social en salud podrá ser realizado a través de la veeduría en salud, que deberá ser ejercida a nivel ciudadano, institucional y comunitario, a fin de vigilar la gestión pública, los resultados de la misma, la prestación de los servicios y la gestión financiera de las entidades e instituciones que hacen parte del Sistema General de Seguridad Social en Salud, así:
a) En lo ciudadano a través del servicio de atención a la comunidad, que canalizará las veedurías de los ciudadanos ante las instancias competentes, para el ejercicio de sus derechos constitucionales y legales;
b) En lo comunitario mediante el ejercicio de las funciones de los Comités de Participación Comunitaria;
c) En lo institucional mediante el ejercicio de las funciones de las Asociaciones de Usuarios, los Comités de Ética Médica y la representación ante las Juntas Directivas de las Instituciones Prestatarias de Servicios de Salud y las Entidades Promotoras de Salud;
d) En lo social mediante la vigilancia de la gestión de los Consejos Territoriales de Seguridad Social y en los Consejos Territoriales de Planeación, los cuales tendrán la obligación de dar respuesta a los requerimientos de inspección y comprobación que cursen formalmente cualquiera de las Organizaciones Comunitarias mencionadas anteriormente.
PARÁGRAFO. La prestación de los servicios mediante el régimen de subsidios en salud serán objeto de control por parte de veedurías comunitarias elegidas popularmente, entre los afiliados, con el fin de garantizar cobertura, calidad y eficiencia; sin perjuicio de los demás mecanismos de control previstos en las disposiciones legales.
(Artículo 20 del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.20. EJERCICIO DE LA VEEDURÍA. La veeduría puede ser ejercida por los ciudadanos por sí, o a través de cualquier tipo de asociación, gremio o entidad pública o privada del orden municipal, departamental o nacional.
(Artículo 21 del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.21. INHABILIDADES E INCOMPATIBILIDADES DEL VEEDOR CIUDADANO. Para ser veedor ciudadano en cualquiera de sus niveles se requiere no estar incurso en este régimen de inhabilidades e incompatibilidades de conformidad con el régimen legal.
(Artículo 22 del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.22. FUNCIONES DE LA VEEDURÍA. Son funciones de la veeduría:
1. Contribuir a una gestión adecuada de los organismos de salud.
2. Propiciar decisiones saludables por parte de las autoridades, la empresa privada, las entidades públicas y la comunidad.
3. Fomentar el compromiso de la colectividad en los programas e iniciativas en salud.
4. Velar una utilización adecuada de los recursos.
5. Coordinar con todas las instancias de vigilancia y control la aplicación efectiva de las normas y velar por el cumplimiento de las mismas.
6. Impulsar las veedurías como un mecanismo de educación para la participación.
(Artículo 23 del Decreto 1757 de 1994)
ARTÍCULO 2.10.1.1.23. PARTICIPACIÓN EN EL EJERCICIO DE FUNCIONES Y PRESTACIÓN DE SERVICIOS. Las organizaciones sociales y comunitarias podrán vincularse al desarrollo y mejoramiento de la salud en los municipios mediante su participación en el ejercicio de las funciones y la prestación de los servicios que se hallen a cargo de estas, en los términos consagrados en las disposiciones legales.
(Artículo 24 del Decreto 1757 de 1994)
PARTICIPACIÓN EN EL INSTITUTO NACIONAL DE CANCEROLOGÍA.
ARTÍCULO 2.10.1.2.1. PROCESO DE ELECCIÓN. Las siguientes normas reglamentan el proceso de elección de los representantes de las Asociaciones de Usuarios en calidad de pacientes ante la Junta Directiva del Instituto Nacional de Cancerología - Empresa Social del Estado, que serán elegidos por y entre los miembros de dichas asociaciones.
(Artículo 1o del Decreto 2141 de 2011)
ARTÍCULO 2.10.1.2.2. REQUISITOS DE LOS CANDIDATOS. Los miembros de las Asociaciones de Usuarios interesados en postularse como candidatos, deberán acreditar las siguientes condiciones:
1. Ser paciente con diagnóstico de cáncer y haber utilizado los servicios del Instituto Nacional de Cancerología - Empresa Social del Estado, como mínimo durante el año inmediatamente anterior a la elección. Esta condición se prueba mediante certificación expedida por el Instituto Nacional de Cancerología - Empresa Social del Estado.
2. Ser miembro de una Asociación de Usuarios del Instituto Nacional de Cancerología - Empresa Social del Estado, legalmente constituida con una antigüedad no menor a un (1) año inmediatamente anterior a la elección. Esta condición se acredita mediante certificación expida por la Asociación de Usuarios a la que se pertenezca.
3. No estar incurso en causales de inhabilidad e incompatibilidad, manifestación que se entenderá hecha bajo la gravedad del juramento, de conformidad con lo establecido en el artículo 10 del Decreto-ley 2150 de 1995, modificado por el artículo 25 de la Ley 962 de 2005 y las normas que los modifiquen, adicionen o sustituyan.
Adicionalmente, deberán manifestar por escrito la aceptación como representante de las Asociaciones de Usuarios ante la Junta Directiva del Instituto Nacional de Cancerología - Empresa Social del Estado, en caso de ser elegido.
(Artículo 2o del Decreto 2141 de 2011)
ARTÍCULO 2.10.1.2.3. CONVOCATORIA GENERAL. El Director General del Instituto Nacional de Cancerología - Empresa Social del Estado, promoverá la convocatoria a través de medios masivos de comunicación a todas las Asociaciones de Usuarios para que se reúnan en la fecha y sitio que se les señale y a través del mecanismo que ellos decidan, elijan entre sus miembros, a las personas que las van a representar ante su Junta Directiva.
(Artículo 3o del Decreto 2141 de 2011)
ARTÍCULO 2.10.1.2.4. CONVOCATORIA PARA LA ELECCIÓN POR FALTA ABSOLUTA. Cuando se presente alguno de los eventos de que trata el presente Capítulo, constitutivos de falta absoluta, el Director General del Instituto Nacional de Cancerología - Empresa Social del Estado, promoverá la convocatoria dentro de los treinta (30) días hábiles siguientes a la ocurrencia del hecho, a través de medios masivos de comunicación, a todas las Asociaciones de Usuarios para que se reúnan en la fecha y sitio que se les señale y a través del mecanismo que ellos decidan elijan entre sus miembros, a la(s) persona(s) que las va(n) a representar ante la referida Junta Directiva.
(Artículo 4o del Decreto 2141 de 2011)
ARTÍCULO 2.10.1.2.5. DESARROLLO DE LA REUNIÓN. La reunión para elegir los representantes de las Asociaciones de Usuarios ante la Junta Directiva del Instituto Nacional de Cancerología - Empresa Social del Estado, se desarrollará de la siguiente manera:
1. Al ingreso a la reunión, se verificará por cada una de las Asociaciones de Usuarios, la condición de asociado activo de las personas asistentes a la reunión.
2. La reunión se llevará a cabo siempre y cuando asistan un mínimo de diez (10) personas pertenecientes a la (s) Asociación (es) de Usuarios.
3. Acto seguido los asistentes nombrarán las personas responsables de coordinar la reunión, designándose para el efecto un presidente y un secretario.
4. El presidente de la reunión presentará la propuesta de orden del día para aprobación, en la que se incluirá la definición por parte de los asistentes del mecanismo a utilizar para la elección de los representantes ante la Junta Directiva.
5. Definido el mecanismo a utilizar para la elección de los representantes, se procederá a la elección.
6. Se levantará el acta de la reunión que deberá ser firmada por quienes hayan sido designados como presidente y secretario, en la que se consignarán:
a) El mecanismo utilizado para la elección de los representantes de las Asociaciones de Usuarios ante la Junta Directiva del Instituto Nacional de Cancerología -Empresa Social del Estado;
b) Los candidatos postulados y la verificación del cumplimiento de los requisitos establecidos en el presente decreto;
c) El número de votos obtenidos por cada uno de ellos;
d) Los nombres de los candidatos elegidos y los documentos que soporten el cumplimiento de los requisitos establecidos en el presente decreto;
e) El nombre y documento de identificación de los asistentes;
f) Los demás datos que se consideren pertinentes y necesarios.
PARÁGRAFO 1o. El nombre y documento de identificación de los asistentes deberá constar en anexo separado con la firma de cada uno de ellos.
PARÁGRAFO 2o. El secretario de la reunión, dentro de los tres (3) días hábiles siguientes a la elección, deberá entregar al Director del Instituto Nacional de Cancerología - Empresa Social del Estado, el acta debidamente firmada, con los anexos correspondientes.
(Artículo 5o del Decreto 2141 de 2011)
ARTÍCULO 2.10.1.2.6. VERIFICACIÓN DEL CUMPLIMIENTO DE REQUISITOS Y ENVÍO AL MINISTERIO DE SALUD Y PROTECCIÓN SOCIAL. Dentro de los cinco (5) días hábiles siguientes al recibo de la documentación de que trata el parágrafo 2o del artículo anterior, el Secretario General del Instituto Nacional de Cancerología - Empresa Social del Estado, verificará el cumplimiento de los requisitos establecidos en el presente decreto y si alguno de los elegidos o ambos, no los reúne, devolverá la documentación a las Asociaciones de Usuarios a la cual pertenezcan los elegidos, caso en el cual, el Director del precitado Instituto, deberá efectuar una nueva convocatoria, a más tardar dentro de los veinte (20) días hábiles siguientes, en los términos establecidos en el presente decreto.
Si los elegidos cumplen los requisitos, el Secretario General del Instituto Nacional de Cancerología - Empresa Social del Estado enviará al Ministerio de Salud y Protección Social, dentro de los cinco (5) días hábiles siguientes a la verificación del cumplimiento de los mismos, estos documentos:
1. Copia del acta de la reunión en la que conste la elección de los representantes de las Asociaciones de Usuarios ante la Junta Directiva del Instituto Nacional de Cancerología - Empresa Social del Estado.
2. Hoja de vida de los elegidos y documentos que soporten el cumplimiento de los requisitos establecidos en el presente decreto, a saber:
a) Certificación expedida por el Instituto Nacional de Cancerología - Empresa Social del Estado, en la que conste que los elegidos son pacientes con diagnóstico de cáncer y han utilizado los servicios de dicha entidad, como mínimo durante el año inmediatamente anterior a la elección;
b) Certificación expedida por la Asociación de Usuarios del Instituto Nacional de Cancerología - Empresa Social del Estado, en la que conste que el elegido pertenece a la correspondiente Asociación y ha sido miembro de esta durante mínimo un año inmediatamente anterior a la elección;
c) Comunicaciones suscritas por los elegidos en las que se manifieste no estar incursos en causal de inhabilidad o incompatibilidad para ejercer el cargo, manifestación que se entenderá hecha bajo la gravedad del juramento, de conformidad con lo establecido en el artículo 10 del Decreto-ley 2150 de 1995, modificado por el artículo 25 de la Ley 962 de 2005 y las normas que los modifiquen, adicionen o sustituyan;
d) Escrito en el que se manifieste la aceptación como representante de las Asociaciones de Usuarios ante la Junta Directiva del Instituto Nacional de Cancerología - Empresa Social del Estado.
3. Certificación del Secretario General del Instituto Nacional de Cancerología - Empresa Social del Estado, en la que conste el cumplimiento por parte de los candidatos de los requisitos establecidos en el presente decreto.
(Artículo 6o del Decreto 2141 de 2011)
ARTÍCULO 2.10.1.2.7. POSESIÓN DE(L) (LOS) ELEGIDO(S). El Ministerio de Salud y Protección Social dentro de los diez (10) días hábiles siguientes al recibo de la documentación de que trata el artículo anterior, procederá a través de la Secretaria General a posesionar a los elegidos, dejando constancia en el libro de actas que deberá llevarse para tal efecto. Copia del acta, será enviada al Representante Legal del Instituto Nacional de Cancerología - Empresa Social del Estado.
PARÁGRAFO 1o. Los elegidos representarán a todas las Asociaciones de Usuarios, independientemente de la asociación de la que sea miembro.
PARÁGRAFO 2o. Cuando del análisis de la documentación enviada se generen observaciones, dentro del mismo término contemplado en el inciso primero de este artículo, el Ministerio de Salud y Protección Social procederá a devolverla al Instituto Nacional de Cancerología - Empresa Social del Estado, para que este, dentro de los cinco (5) días hábiles siguientes, se pronuncie sobre lo pertinente.
Recibido el pronunciamiento, de ser el caso, el Ministerio dentro de los cinco (5) días hábiles siguientes dará posesión a los elegidos. De no recibirse el pronunciamiento o este no ser satisfactorio, se devolverá a dicho Instituto la documentación para que se proceda a realizar nueva convocatoria, la cual deberá efectuarse dentro de los treinta (30) días hábiles siguientes, al recibo de documentación.
(Artículo 7o del Decreto 2141 de 2011)
ARTÍCULO 2.10.1.2.8. PÉRDIDA DE LA CALIDAD DE REPRESENTANTE DE LAS ASOCIACIONES DE USUARIOS ANTE LA JUNTA DIRECTIVA. La calidad de representante de las Asociaciones de Usuarios ante la Junta Directiva del Instituto Nacional de Cancerología - Empresa Social del Estado se perderá en los siguientes eventos:
1. Por inasistencia injustificada a tres (3) sesiones consecutivas o cinco (5) durante el año.
2. Por comprobarse alguna causal de inhabilidad, incompatibilidad o conflicto de intereses, establecidos en la ley.
3. Por las demás causas que se establezcan en las normas relativas a la participación o en los reglamentos de la Junta Directiva.
(Artículo 8o del Decreto 2141 de 2011)
ARTÍCULO 2.10.1.2.9. FALTAS ABSOLUTAS. Se consideran faltas absolutas de los representantes de las Asociaciones de Usuarios ante la Junta Directiva del Instituto Nacional de Cancerología - Empresa Social del Estado, las siguientes:
1. Muerte.
2. Interdicción judicial.
3. Renuncia.
4. Incapacidad física permanente.
5. Pérdida de calidad de representante.
6. Vencimiento del periodo del representante
(Artículo 9o del Decreto 2141 de 2011)
CULTURA DE LA SEGURIDAD SOCIAL.
ARTÍCULO 2.10.2.1. OBJETO. El presente Título tiene por objeto promover la Cultura de la Seguridad Social a través de las organizaciones a las que refiere la Ley 1502 de 2011, quienes desarrollarán en el ámbito de sus competencias y responsabilidades, acciones y programas orientadas a promover el conocimiento y apropiación de los principios y valores de la seguridad social, estimularán esta temática entre la población e informarán los resultados del cumplimiento de sus responsabilidades en el marco de dicha ley.
(Artículo 1o del Decreto 2766 de 2013)
ARTÍCULO 2.10.2.2. PLAN DE LA CULTURA DE LA SEGURIDAD SOCIAL. Para efectos de la sensibilización y socialización de la cultura de la seguridad social, el Ministerio de Salud y Protección Social, adoptará el documento denominado "Plan de la Cultura de la Seguridad Social en Colombia", el cual se articulará como componente del sector en el Plan Nacional de Desarrollo y constituirá el referente para la realización de la Jornada Nacional por una Cultura de Seguridad Social.
(Artículo 5o del Decreto 2766 de 2013)
ARTÍCULO 2.10.2.3. CULTURA DE LA SEGURIDAD SOCIAL EN EL PROCESO EDUCATIVO. Con base en los lineamientos de la Ley 1502 de 2011 y en el marco de la Ley General de Educación, Ley 115 de 1994, el Ministerio de Educación Nacional dará orientaciones para que las entidades territoriales certificadas en educación y las instituciones educativas de preescolar, básica y media, en el marco de su autonomía, incorporen los principios de la Seguridad Social en el proceso formativo de los niños, niñas y adolescentes y que anualmente, en la Semana de la Seguridad Social, desarrollen actividades alusivas con la participación de los demás miembros de la comunidad educativa.
(Artículo 6o del Decreto 2766 de 2013)
ARTÍCULO 2.10.2.4. MEDIDAS ESPECIALES EN EL SECTOR DE SEGURIDAD SOCIAL. Los Ministerios de Salud y Protección Social y del Trabajo en el marco de sus competencias y con el objeto de difundir la seguridad social en Colombia, coordinarán programas de capacitación para efectos de promover los principios, deberes y derechos en el Sistema de Seguridad Social.
(Artículo 7o del Decreto 2766 de 2013)
ARTÍCULO 2.10.2.5. SEMANA DE LA SEGURIDAD SOCIAL. La Comisión de Seguimiento a la Cultura de la Seguridad Social recomendará al Ministerio de Salud y Protección Social los lineamientos de las actividades a desarrollar en la Semana de la Seguridad Social, sin perjuicio de las demás actividades que sean realizadas por entidades e instituciones públicas y privadas en el ámbito de sus competencias.
De manera particular, se promoverá la realización de las siguientes actividades:
a) Encuentros académicos en los que se socialicen y construyan colectivamente los principios y valores de la seguridad social;
b) Inclusión en los programas de inducción del componente de la seguridad social en cuanto a su importancia dentro del Estado social de derecho;
c) Coordinación entre empleadores, organizaciones de trabajadores y responsables de la seguridad social para difundir los principios y valores;
d) Acuerdos con instituciones especializadas y educativas para promover la divulgación de principios y valores de la seguridad social, a través de esquemas amplios, diversos y masivos para la comunidad, utilizando herramientas informáticas y de telecomunicaciones, entre otros;
e) Actividades para divulgar la normatividad nacional en materia de valores de la seguridad social entre las comunidades en las que se aborden experiencias en la materia y antecedentes históricos;
f) Mesas de trabajo con grupos focales desprotegidos y grupos de especial protección constitucional, con la finalidad de debatir temas coyunturales y promover espacios de diálogo y construcción de la cultura de seguridad social;
g) Muestras culturales asociadas a la seguridad social;
h) Marchas por la seguridad social;
i) Los dos minutos de conciencia que se realizarán a las 10:00 a. m., en todo el país durante toda la semana de la seguridad social.
PARÁGRAFO. Las actividades de la "Semana de la Seguridad Social" y de la "Jornada Nacional por una Cultura de Seguridad Social", se desarrollarán tomando como referente el "Plan de la Cultura de la Seguridad Social en Colombia", los principios que integran la Estrategia Regional para una Ciudadanía con Cultura en Seguridad Social: Seguridad Social para Todos, el Plan Decenal de Salud Pública y los principios consagrados en el artículo 153 de la Ley 100 de 1993, modificado por el artículo 3o de la Ley 1438 de 2011 y demás normas que lo modifiquen, adicionen o sustituyan, y asumirán como referente los valores allí contenidos.
(Artículo 8o del Decreto 2766 de 2013)
DISTINCIÓN "CRUZ CÍVICA DEL MÉRITO ASISTENCIAL Y SANITARIO JORGE BEJARANO".
ARTÍCULO 2.10.3.1. OBJETO Y ALCANCE. <Artículo adicionado por el artículo 1 del Decreto 1550 de 2016. El nuevo texto es el siguiente:> El presente Título tiene por objeto reglamentar la Condecoración de Salud y Mérito Asistencial, consistente en la "Cruz Cívica del Mérito Asistencial y Sanitario Jorge Bejarano". Con ella se destacan y estimulan los servicios eminentes, la conducta intachable y la perseverancia, de personas naturales y/o jurídicas, públicas o privadas, nacionales, extranjeras y/o internacionales, dedicadas al bien común y a la salud pública.
ARTÍCULO 2.10.3.2. DENOMINACIÓN Y CATEGORÍAS. <Artículo adicionado por el artículo 1 del Decreto 1550 de 2016. El nuevo texto es el siguiente:> La Condecoración se denominará "Cruz Cívica del Mérito Asistencial y Sanitario Jorge Bejarano", tendrá tres categorías: La primera será de oro, la segunda de plata y la tercera de bronce.
La primera categoría es extraordinaria y se otorga solamente en casos y por merecimientos excepcionales. La segunda categoría se otorgará por servicios eminentes a la causa de la salud y asistencia pública o por actos muy distinguidos de abnegación y eficacia en el ejercicio de las profesiones vinculadas con el bienestar de la sociedad colombiana. La tercera categoría se otorgará a profesores, médicos, higienistas, ingenieros sanitarios, enfermeras, entre otros, que hayan ejercido cargos de salud y asistencia públicas, con competencia, consagración y conducta ejemplar.
ARTÍCULO 2.10.3.3. ESPECIFICACIONES. <Artículo adicionado por el artículo 1 del Decreto 1550 de 2016. El nuevo texto es el siguiente:> La "Cruz Cívica del Mérito Asistencial y Sanitario Jorge Bejarano", será en metal dorado para la primera categoría, de metal plateado para la segunda y de metal bronce para la tercera categoría. Tendrá forma de Cruz de Malta de 55 milímetros, esmaltada en verde y blanco, con sobrepuesto que llevará grabado el emblema de la medicina, encerrada entre un círculo esmaltado en verde dentro del cual llevará la inscripción -Cruz Cívica Jorge Bejarano-, en el reverso llevará la leyenda: "República de Colombia Condecoración de Salud y Mérito Asistencial".
ARTÍCULO 2.10.3.4. DIPLOMA. <Artículo adicionado por el artículo 1 del Decreto 1550 de 2016. El nuevo texto es el siguiente:> La "Cruz Cívica del Mérito Asistencial y Sanitario Jorge Bejarano", será entregada por medio de un diploma firmado por el Ministro y por el Secretario General del Ministerio de Salud y Protección Social, que darán cuenta de la condecoración, la categoría, fecha y el decreto mediante el cual fue concedida.
PARÁGRAFO. El texto del diploma establecerá como mínimo la siguiente información:
1. República de Colombia.
2. Condecoración de Salud "Cruz Cívica del Mérito Asistencial y Sanitario Jorge Bejarano".
3. Dignidad que la otorga, "El Presidente de la República".
4. Descripción del Decreto que la otorga.
5. Categoría en la que se otorga.
6. Fecha, firmas y número de orden con la referencia del folio del libro en donde quedan registrados.
Los diplomas llevarán en la parte superior el escudo de Colombia y en marca de agua la "Cruz del Mérito Asistencial y Sanitario Jorge Bejarano".
PARÁGRAFO. La cruz de oro penderá de una cinta al cuello de tres (3) cm de ancho, con los colores verde al centro y blanco en los extremos. La cruz de plata y la cruz de bronce penderán de una cinta de tres (3) cm de ancho, con los colores verde al centro y blanco en los extremos, para ser colocada en la solapa.
ARTÍCULO 2.10.3.5. POSTULACIÓN. <Artículo adicionado por el artículo 1 del Decreto 1550 de 2016. El nuevo texto es el siguiente:> Los candidatos para ser reconocidos con la "Cruz Cívica del Mérito Asistencial y Sanitario Jorge Bejarano", serán postulados por las Sociedades científicas, sociedad civil organizada y academia relacionadas con el Sistema General de Seguridad Social y la salud pública.
ARTÍCULO 2.10.3.6. PROTOCOLO E IMPOSICIÓN DE LA CONDECORACIÓN. <Artículo adicionado por el artículo 1 del Decreto 1550 de 2016. El nuevo texto es el siguiente:> La entrega de la "Cruz Cívica del Mérito Asistencial y Sanitario Jorge Bejarano", se hará en ceremonia solemne por parte del Presidente de la República en la primera categoría, y el Ministro de Salud y Protección Social en las categorías segunda y tercera, o sus delegados, cuando el Presidente o el Ministro no puedan entregarlas personalmente.
PARÁGRAFO. La "Cruz Cívica del Mérito Asistencial y Sanitario Jorge Bejarano", se concederá por decreto ejecutivo.
RÉGIMEN DE PAGOS COMPARTIDOS O COPAGOS Y CUOTAS MODERADORAS.
ARTÍCULO 2.10.4.1. PAGOS COMPARTIDOS O COPAGOS. <Artículo adicionado por el artículo 1 del Decreto 1652 de 2022. El nuevo texto es el siguiente:> Los pagos compartidos o copagos son un aporte en dinero que corresponde a una parte del valor del servicio demandado con la finalidad de contribuir a financiar el Sistema y están a cargo de los afiliados beneficiarios en el Régimen Contributivo y de los afiliados del Régimen Subsidiado.
ARTÍCULO 2.10.4.2. CUOTAS MODERADORAS. <Artículo adicionado por el artículo 1 del Decreto 1652 de 2022. El nuevo texto es el siguiente:> Las cuotas moderadoras son un aporte en dinero que corresponden al valor que deben cancelar los afiliados cotizantes y sus beneficiarios del Régimen Contributivo por la utilización de los servicios de salud con el objetivo de racionalizar y estimular el buen uso de estos.
ARTÍCULO 2.10.4.3. PRINCIPIOS PARA LA APLICACIÓN DE PAGOS COMPARTIDOS O COPAGOS Y CUOTAS MODERADORAS. <Artículo adicionado por el artículo 1 del Decreto 1652 de 2022. El nuevo texto es el siguiente:> Para la aplicación de pagos compartidos o copagos y cuotas moderadoras, deberán observarse los siguientes principios básicos:
1. Accesibilidad. Las cuotas moderadoras y los copagos en ningún caso pueden convertirse en una barrera para el acceso a los servicios, ni ser utilizados para discriminar la población debido a su riesgo de enfermar y morir, derivado de sus condiciones biológicas, sociales, económicas y culturales.
2. Aplicación general. Las entidades promotoras de salud y las entidades adaptadas, aplicarán, según corresponda, a los usuarios tanto las cuotas moderadoras como los copagos de conformidad con lo dispuesto en el presente acto administrativo.
3. Información al usuario. Las entidades promotoras de salud y las entidades adaptadas deberán informar ampliamente al usuario sobre fa existencia, el monto, los mecanismos de aplicación y cobro de pagos compartidos o copagos y cuotas moderadoras e incluir esta información en la Carta de Derechos y Deberes de fa Persona Afiliada y del Paciente. Igualmente, deberán publicarla, por lo menos una vez al año, en medios masivos de amplia circulación, de conformidad con las instrucciones que sobre el particular imparta la Superintendencia Nacional de Salud.
4. No simultaneidad. En ningún caso podrán aplicarse simultáneamente para un mismo servicio cuotas moderadoras y copagos.
ARTÍCULO 2.10.4.4. INGRESO BASE PARA LA APLICACIÓN DE LOS PAGOS COMPARTIDOS O COPAGOS Y CUOTAS MODERADORAS. <Artículo adicionado por el artículo 1 del Decreto 1652 de 2022. El nuevo texto es el siguiente:> Los pagos compartidos o copagos y cuotas moderadoras se aplicarán teniendo en cuenta el ingreso base de cotización del afiliado cotizante, reportado al momento de la prestación de los servicios de salud y conforme a la progresividad en el nivel socioeconómico, es decir que a mayor nivel de ingresos del afiliado será mayor el cobro de copago y cuota moderadora y viceversa.
PARÁGRAFO. Cuando existe más de un cotizante por núcleo familiar se tomará el menor ingreso base de cotización, para el cobro de cuotas moderadoras y copagos.
ARTÍCULO 2.10.4.5. SERVICIOS SUJETOS AL COBRO DE CUOTAS MODERADORAS. <Artículo adicionado por el artículo 1 del Decreto 1652 de 2022. El nuevo texto es el siguiente:> Las cuotas moderadoras se pagarán por cada usuario al momento de utilización de cada uno de los siguientes servicios, de manera independiente:
1. Consulta externa general médica y odontológica, registrada en las categorías 89.0.2., 89.0.3. y 89.0.4. de la Clasificación Única de Procedimientos en Salud (CUPS).
2. Consulta externa especializada médica y odontológica, registrada en las categorías 89.0.2., 89.0. 3. y 89.0.4. de la Clasificación Única de Procedimientos en Salud (CUPS) incluyendo la consulta en medicina alternativa aceptada conforme las normas vigentes en el país.
3. Consulta externa por nutricionista, optometría, foniatría y fonoaudiología, fisioterapia, terapia respiratoria, terapia ocupacional y Psicología, registrada en las categorías 89.0. 2., 89.0. 3. y 89.0.4. de la Clasificación Única de Procedimientos en Salud (CUPS).
4. Fórmula de medicamentos para tratamientos ambulatorios. La cuota moderadora se cobrará por la totalidad de la orden expedida en una misma consulta, independientemente del número de ítems incluidos.
5. Exámenes de diagnóstico por laboratorio clínico, registrados en el Grupo 90. de la Clasificación Única de Procedimientos en Salud (CUPS), ordenados en forma ambulatoria. La cuota moderadora se cobrará por la totalidad de la orden expedida en una misma consulta, independientemente del número de ítems incluidos en ella.
6. Exámenes de diagnóstico por imagenología correspondientes a radiología general y ecografías, registrados en el subgrupo 87.0 al 87.3 y 88. 1 de la Clasificación Única de Procedimientos en Salud (CUPS), ordenados en forma ambulatoria, excepto cuando hagan parte integral de un procedimiento quirúrgico ambulatorio sujeto al cobro de copago. La cuota moderadora se cobrará por la totalidad de la orden expedida en una misma consulta, independientemente del número de ítems incluidos en ella.
7. Atención en el servicio de urgencias única y exclusivamente cuando se trate de pacientes clasificados en las categorías de triage IV y V conforme la Resolución 5596 de 2015 o la norma que la modifique o sustituya. En todo caso, no podrá exigirse el pago anticipado de la cuota moderadora como condición para la atención en los servicios de urgencias.
ARTÍCULO 2.10.4.6. EXCEPCIONES PARA EL COBRO DE CUOTA MODERADORA. <Artículo adicionado por el artículo 1 del Decreto 1652 de 2022. El nuevo texto es el siguiente:> Están exceptuados del cobro de cuota moderadora, además de lo establecido en el artículo 2.10.4.9. de este acto administrativo:
1. Los afiliados en el Régimen Subsidiado, en todos los servicios que requieran.
2. Los afiliados en el Régimen Contributivo, que deban someterse a prescripciones regulares en los siguientes diagnósticos con sus tratamientos integrales, priorizados por su impacto en la salud de la población afiliada al Sistema General de Seguridad Social en Salud:
2.1. Atención de pacientes con diabetes mellitus tipo I y II.
2.2. Atención de pacientes con hipertensión arterial.
2.3. Atención del paciente trasplantado.
2.4. Atención de pacientes con enfermedades huérfanas y ultra huérfanas.
2.5. Alteraciones nutricionales en personas menores de 5 años (anemia o desnutrición aguda).
2.6. Problemas o trastornos mentales.
2.7. Atención de pacientes con Enfermedad Pulmonar Obstructiva Crónica (EPOC).
Las entidades promotoras de salud, teniendo en cuenta las Rutas Integrales de Atención en Salud y de acuerdo con la gestión de riesgo o el perfil epidemiológico de su población afiliada, determinarán otros diagnósticos que impacten la salud y los exceptuarán del cobro de cuotas moderadoras.
3. Las intervenciones individuales de las Rutas Integrales de Atención en Salud y atenciones de enfermedades transmisibles de interés en salud pública, que se especifican a continuación:
3.1. Las intervenciones contenidas en la Ruta Integral de Atención para la Promoción y Mantenimiento de la Salud que se relacionan en el Anexo 1, el cual hace parte integral del presente acto administrativo;
3.2. Las intervenciones que pertenecen a la Ruta Integral de Atención en Salud Materno - Perinatal, incluidas en el Anexo 2, el cual hace parte integral de este acto administrativo;
3.3. Las intervenciones que se relacionan con educación para la salud e información en salud de todas las Rutas Integrales de Atención en Salud contenidas en el Anexo 3, el cual hace parte integral del presente acto administrativo, y
3.4. Las atenciones para las enfermedades transmisibles de interés en salud pública que tienen alta externalidad señaladas en el Anexo 4, el cual hace parte integral del presente acto administrativo.
PARÁGRAFO. Las entidades promotoras de salud de conformidad con las instrucciones que imparta la Superintendencia Nacional de Salud deben difundir a sus usuarios de manera periódica, información amplia y suficiente sobre los diagnósticos incluidos en el numeral 2 de este artículo y su tratamiento.
ARTÍCULO 2.10.4.7. SERVICIOS SUJETOS AL COBRO DE COPAGOS. <Artículo adicionado por el artículo 1 del Decreto 1652 de 2022. El nuevo texto es el siguiente:> Deberán aplicarse pagos compartidos o copagos a todos los servicios y tecnologías en salud a que tienen derecho los afiliados al Sistema General de Seguridad Social en Salud, incluidos los servicios complementarios identificados en la herramienta tecnológica MIPRES, salvo lo establecido en los artículos 2.10.4.8 y 2.10.4.9 del presente acto administrativo y aquellos servicios sujetos al cobro de cuota moderadora.
Los tratamientos ambulatorios que se realizan en varios tiempos o en sesiones como los procedimientos odontológicos y de terapias para la rehabilitación estarán sujetos al cobro de un copago por la totalidad del tratamiento: Dicho copago podrá ser cancelado proporcionalmente por cada sesión si así lo solicita el paciente.
ARTÍCULO 2.10.4.8. EXCEPCIONES DEL COBRO DE COPAGOS. <Artículo adicionado por el artículo 1 del Decreto 1652 de 2022. El nuevo texto es el siguiente:> Los afiliados están exentos de copago, por las atenciones en salud originadas en:
1. Eventos y servicios de alto costo en el régimen Contributivo y Subsidiado:
1.1. Atención integral para el trasplante renal, corazón, hígado, médula ósea, páncreas, pulmón, intestino, multivisceral y córnea.
1.2. Atención integral para la insuficiencia renal aguda o crónica, con tecnologías en salud para su atención y/o las complicaciones inherentes a la misma en el ámbito ambulatorio y hospitalario.
1.3. Atención integral para el manejo quirúrgico de enfermedades cardiacas, de aorta torácica y abdominal, vena cava, vasos pulmonares y renales, incluyendo las tecnologías en salud de cardiología y hemodinamia para diagnóstico, control y tratamiento, así como la atención hospitalaria de los casos de infarto agudo de miocardio.
1.4. Atención integral para el manejo quirúrgico para afecciones del sistema nervioso central, incluyendo las operaciones plásticas en cráneo necesarias para estos casos, así como fas tecnologías en salud de medicina física y rehabilitación que se requieran, asimismo, los casos de trauma que afectan la columna vertebral y/o el canal raquídeo siempre que involucren daño o probable daño de médula y que requiera atención quirúrgica, bien sea por neurocirugía o por ortopedia y traumatología.
1.5. Atención integral para fa corrección quirúrgica de fa hernia de núcleo pulposo incluyendo las tecnologías en salud de medicina física y rehabilitación que se requieran.
1.6. Atención integral para los reemplazos articulares.
1.7. Atención integral del gran quemado. Incluye las intervenciones de cirugía plástica reconstructiva o funcional para el tratamiento de las secuelas, la internación, fisiatría y terapia física. Se entiende como evento de alto costo del gran quemado al paciente con alguno de los siguientes tipos de lesiones:
1.7.1. Quemaduras de 2° y 3º grado en más del 20%.de la superficie corporal.
1.7.2. Quemaduras del grosor total o profundo, en cualquier extensión, que afectan a manos, cara, ojos, oídos, pies y perineo o zona ano genital.
1.7.3. Quemaduras complicadas por lesión por aspiración.
1.7.4. Quemaduras profundas y de mucosas, eléctricas y/o químicas.
1.7.5. Quemaduras complicadas con fracturas y otros traumatismos importantes.
1.7.6. Quemaduras en pacientes de alto riesgo por ser menores de 5 años y mayores de 60 años o complicadas por enfermedades intercurrentes moderadas, severas o estado crítico previo.
1.8. Atención integral para el manejo del trauma mayor, entendido este, como el caso de paciente con lesión o lesiones graves provocadas por violencia exterior, que para su manejo médico - quirúrgico requiera la realización de procedimientos o intervenciones terapéuticas múltiples y que cualquiera de ellos se efectúe en un servicio de afta complejidad.
1.9. Atención integral para el diagnóstico y manejo del paciente infectado por VIH/ SIDA.
1.10. Atención integral de pacientes con cáncer.
1.11. Atención integral para el manejo de pacientes en Unidad de Cuidados Intensivos.
1.12. Atención integral para el manejo quirúrgico de enfermedades congénitas.
1.13. Atención integral para el manejo de enfermedades huérfanas de pacientes inscritos en el registro nacional de enfermedades huérfanas.
2. Atención en el servicio de urgencias para los pacientes clasificados en las categorías de triage I, II, y III definidas en la Resolución 5596 de 2015 o las normas que regulen la materia.
3. Intervenciones individuales de las Rutas Integrales de Atención en Salud y atenciones de enfermedades transmisibles de interés en salud pública, que se especifican a continuación:
3.1. Las intervenciones contenidas en la Ruta Integral de Atención para la Promoción y Mantenimiento de la Salud que se relacionan en el Anexo 1, el cual hace parte integral del presente acto administrativo;
3.2. Las intervenciones que pertenecen a la Ruta Integral de Atención en Salud Materno - Perinatal, incluidas en el Anexo 2, el cual hace parte integral de este acto administrativo;
3.3. Las intervenciones que se relacionan con educación para la salud e información en salud de todas las Rutas Integrales de Atención en Salud contenidas en el Anexo 3, el cual hace parte integral del presente acto administrativo, y
3.4. Las atenciones para las enfermedades transmisibles de interés en salud pública que tienen alta externalidad señaladas en el Anexo 4, el cual hace parte integral del presente acto administrativo.
ARTÍCULO 2.10.4.9. EXCEPCIÓN DEL COBRO DE CUOTAS MODERADORAS Y COPAGOS PARA GRUPOS O POBLACIONES ESPECIALES. <Artículo adicionado por el artículo 1 del Decreto 1652 de 2022. El nuevo texto es el siguiente:> Además de las excepciones señaladas en los artículos 2.10.4.6 y 2.10.4.8 del presente decreto, se exceptúa del cobro de cuotas moderadoras y copagos, según corresponda, a los siguientes grupos poblacionales especiales:
1. En el Régimen Contributivo y Régimen Subsidiado, se exceptúa:
1.1. La población menor de 18 años a quien se le haya confirmado, a través de los estudios pertinentes, el diagnóstico de cáncer en cualquiera de sus etapas, tipos o modalidades, certificado por el onco-hematólogo pediátrico, debidamente acreditado para el ejercicio de su profesión, de acuerdo con la normatividad vigente estará exceptuada del cobro de cuotas moderadoras y copagos-según lo dispuesto en la Ley 1388 de 2010 artículo 2o, modificado por la Ley 2026 de 2020 artículo 4o, parágrafo 2.
1.2. La población menor de 18 años con diagnóstico confirmado y certificado por el Onco-hematólogo Pediátrico de Aplasias Medulares y Síndromes de Falla Medular, Desórdenes Hemorrágicos Hereditarios, Enfermedades Hematológicas Congénitas, Histiocitosis y Desórdenes Histiocitarios, estará exceptuada del cobro de cuotas moderadoras y copagos, según lo dispuesto en la Ley 1388 de 2010 artículo 2o, modificado por la Ley 2026 de 2020 artículo 4o, parágrafo 2.
1.3. La población menor de 18 años, cuando el médico general o cualquier especialista de la medicina, tenga sospecha de cáncer o de las enfermedades enunciadas en el literal anterior y se requieran exámenes y procedimientos especializados, hasta tanto el diagnóstico no se descarte, estará exceptuada del cobro de cuotas moderadoras y copagos, según lo dispuesto en la Ley 1388 de 2010 artículo 2o, modificado por la Ley 2026 de 2020 artículo 4o, parágrafo 2.
1.4. Las personas mayores de edad, en relación con la práctica de la vasectomía o ligadura de trompas estarán exceptuadas del cobro de copago, conforme lo dispuesto en los artículos 2o y 3o de la Ley 1412 de 2010, modificada por la Ley 1996 de 2019 o las normas que los modifiquen o sustituyan.
1.5. Los niños, niñas y adolescentes del Sisbén 1 y 2, con discapacidades físicas, sensoriales y cognitivas, enfermedades catastróficas y ruinosas que sean certificadas por el médico tratante, respecto a los servicios y medicamentos de la parte especial y diferenciada del Plan de Beneficios estarán exceptuados del cobro de cuotas moderadoras y copagos, conforme lo dispuesto en el artículo 18 de la Ley 1438 de 2011 o las normas que los modifiquen o sustituyan.
1.6. Los niños, niñas y adolescentes víctimas de violencia física o sexual y todas las formas de maltrato, que estén certificados por la autoridad competente, respecto de los servicios para su rehabilitación física y mental, hasta que se certifique médicamente su recuperación, estarán exceptuados del cobro de cuotas moderadoras y copagos, conforme el artículo 19 de la Ley 1438 de 2011 o las normas que los modifiquen o sustituyan.
1.7. Todas las mujeres víctimas de violencia física o sexual, que estén certificadas por la autoridad competente, respecto de la prestación de los servicios de salud física y mental, sin importar su régimen de afiliación, hasta que se certifique medicamente la recuperación, estarán exceptuadas del cobro de cuotas moderadoras y copagos, conforme lo dispuesto en el artículo 54 de la Ley 1438 de 2011.
1.8. Las víctimas del conflicto armado interno determinadas en el artículo 3o de la Ley 1448 de 2011, incluidas las comunidades negras, afrocolombianas, raizales y palenqueras conforme el artículo 3o del Decreto ley 4635 de 2011, que se encuentren registradas en el Sisbén 1 y 2, atendiendo lo previsto el artículo 52, parágrafo 2 de la Ley 1448 de 2011 y el artículo 53, parágrafo 2 del Decreto ley 4635 de 2011 o las normas que los modifiquen o sustituyan estarán exceptuadas del cobro de copagos.
Las victimas contempladas en la parte resolutiva de las sentencias proferidas por la Corte Interamericana de Derechos Humanos (CIDH), estarán exceptuadas del cobro de cuotas moderadoras y copagos.
El Ministerio de Salud y Protección Social suministrará a las entidades promotoras de salud y entidades adaptadas el listado de beneficiarios, previa suscripción del acuerdo de confidencialidad que se disponga para tal fin.
1.9. Las personas en situación de discapacidad, en relación con su rehabilitación funcional cuando se haya establecido el procedimiento requerido, estarán exceptuadas del cobro de cuotas moderadoras y copagos, según lo dispuesto en el artículo 9o, numeral 9 de la Ley 1618 de 2013 o las normas que los modifiquen o sustituyan.
1.10. Las víctimas de lesiones personales, causadas por el uso de cualquier tipo de ácidos o sustancia similar o corrosiva, o por cualquier elemento que generen daño o destrucción al entrar o tener contacto con el tejido humano y generen algún tipo de deformidad o disfuncionalidad, los servicios, tratamientos médicos y psicológicos, procedimientos e intervenciones necesarias para restituir la fisionomía y funcionalidad de las zonas afectadas, estarán exceptuadas del cobro de cuotas moderadoras y copagos conforme lo dispuesto en el artículo 53A de la Ley 1438 de 2011, adicionado por la Ley 1639 de 2013 y modificado por la Ley 1971 de 2019.
1.11. Las personas, incluidos los niños, niñas y adolescentes que hagan uso del derecho a morir con dignidad estarán exceptuados del cobro de cuotas moderadoras y copagos en los términos previstos en el artículo 14 de la Resolución 971 de 2021 y 16 de la Resolución 825 de 2018 del Ministerio de Salud y Protección Social o las normas que los modifiquen o sustituyan.
1.12. Los veteranos afiliados al Sistema General de Seguridad Social en Salud respecto de los servicios de salud que se brinden para la recuperación integral de secuelas físicas y psicológicas estarán exceptuados del cobro de cuotas moderadoras y copagos según lo dispuesto en la Ley 1979 de 2019 y el artículo 2.3.1.8.3.4.1. del Decreto 1070 de 2015.
1.13. Las personas que padecen epilepsia a quienes se les garantiza el tratamiento integral de forma gratuita cuando no puedan asumirlo por su condición económica, estarán exceptuados del cobro de cuotas moderadoras y copagos, según lo dispuesto en el artículo 12, numeral 7 de la Ley 1414 de 2010 o las normas que los modifiquen o sustituyan.
2. En el Régimen Subsidiado, se exceptúan del cobro de copago, los siguientes:
2.1. Niños durante el primer año de vida.
2.2. Complicaciones derivadas del parto.
2.3. Población nivel 1 del SISBÉN.
2.4. Las siguientes poblaciones especiales establecidas en el artículo 2.1.5.1* del presente Decreto, que se identifican mediante listado censal:
2.4.1. Niños, niñas, adolescentes y jóvenes en Proceso Administrativo para el restablecimiento de sus derechos, y población perteneciente al Sistema de Responsabilidad Penal para Adolescentes a cargo del Instituto Colombiano de Bienestar Familiar (ICBF).
2.4. 2. Menores desvinculados del conflicto armado bajo la protección del ICBF.
2.4. 3. Población infantil vulnerable bajo protección en instituciones diferentes al ICBF.
2.4. 4. Adultos mayores de escasos recursos y en condición de abandono que se encuentren en centros de protección.
2.4. 5. Comunidades Indígenas.
2.4. 6. Población privada de la libertad a cargo de las entidades territoriales del orden departamental, distrital o municipal que no cumpla las condiciones para cotizar al Sistema General de Seguridad Social en Salud e inimputables por trastorno mental en cumplimiento de medida de seguridad.
2.4. 7. Población habitante de calle.
2.4. 8. Adultos entre 18 y 60 años, en condición de discapacidad, de escasos recursos y en condición de abandono que se encuentren en centros de protección.
Para las demás poblaciones especiales de que trata el artículo 2.1.5.1* del presente Decreto y los afiliados de oficio al Régimen Subsidiado sin encuesta del SISBÉN, podrán ser exceptuados del cobro de copagos solo si la realizan quedando clasificados como población nivel I.
ARTÍCULO 2.10.4.10. FIJACIÓN DE LOS MONTOS POR CONCEPTO DE PAGOS COMPARTIDOS O COPAGOS Y CUOTAS MODERADORAS. <Artículo adicionado por el artículo 1 del Decreto 1652 de 2022. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social fijará periódicamente los montos por concepto de pagos compartidos o copagos y cuotas moderadoras, a partir de un estudio técnico que tenga en cuenta, entre otros criterios, el nivel socioeconómico de los usuarios, los servicios a los que serán aplicables, la frecuencia de uso de los servicios y tecnologías en salud, el costo de estos y la inflación.
ARTÍCULO 2.10.4.11. AUTONOMÍA DE LAS ENTIDADES PROMOTORAS DE SALUD. <Artículo adicionado por el artículo 1 del Decreto 1652 de 2022. El nuevo texto es el siguiente:> Las entidades promotoras de salud y las entidades adaptadas podrán definir las frecuencias de aplicación de las cuotas moderadoras y copagos para lo cual deberán tener en cuenta la antigüedad del afiliado y los estándares de uso de servicios. En todo caso, deberán contar con un sistema de información que permita conocer las frecuencias de uso por afiliado y por servicios, de manera tal que en un año calendario esté exenta del cobro de cuota moderadora la primera consulta o el primer servicio de los previstos en el artículo 2.10.4.5 del presente decreto, con excepción de la consulta externa médica de que trata el numeral 1.
Las entidades promotoras de salud y las entidades adaptadas no podrán suprimir totalmente el cobro de las cuotas moderadoras; sin embargo, podrán definir el no pago de cuotas moderadoras para órdenes de ayudas diagnósticas o fórmulas de medicamentos con dos o menos ítems.
Igualmente, podrán establecer los procedimientos de recaudo que más se adapten a su capacidad administrativa tales como bonos, vales o la cancelación en efectivo por parte del usuario, ya sea directamente en la entidad, a través de canales electrónicos o mediante convenios con los prestadores de servicios de salud, en los términos en que estas lo acuerden. En todo caso, deberá aceptarse el pago por cada evento si así lo solicita el afiliado, así como emitirse la factura electrónica de venta cuando se facture por usuario, registrando únicamente el valor total efectivamente pagado, correspondiente al copago o a la cuota moderadora.
La totalidad de los recaudos por concepto de copagos y cuotas moderadoras pertenecen a la entidad promotora de salud.
ARTÍCULO 2.10.4.12. REGISTRO DE CUOTAS MODERADORAS Y COPAGOS. <Artículo adicionado por el artículo 1 del Decreto 1652 de 2022. El nuevo texto es el siguiente:> Las cuotas moderadoras y pagos compartidos o copagos, que deben recaudar las entidades promotoras de salud y las entidades adaptadas como parte de los servicios de salud prestados bajo el aseguramiento en salud, deberán ser registrados independientemente de si son asumidos directamente por el cotizante o por un tercero en el marco de un plan complementario en salud.
MODELO DE SALUD PREVENTIVO, PREDICTIVO Y RESOLUTIVO COMO POLÍTICA EN SALUD PARA LOS HABITANTES DEL TERRITORIO COLOMBIANO.
<Parte sustituida por el artículo 1 del Decreto 858 de 2025.
Decreto 858 de 2025 SUSPENDIDO provisionalmente por el Consejo de Estado, Sección Primera, Expediente No. 11001-03-24-000-2025-00353-00 Auto de 21/10/2025.
Debe consultarse, mientras se expide el Fallo pertinente, el Decreto 1599 de 2022>
DISPOSICIONES GENERALES.
ARTÍCULO 2.11.1.1 OBJETO. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Adoptar el Modelo de Salud Preventivo, Predictivo y Resolutivo como política en salud para la población habitante en el territorio colombiano.
ARTÍCULO 2.11.1.2. ÁMBITO DE APLICACIÓN. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las disposiciones contenidas en esta parte tendrán aplicación en todo el territorio nacional para los siguientes actores:
1. Las Entidades Territoriales del orden departamental, distrital y municipal.
2. Los Prestadores de Servicios de Salud públicos, privados y mixtos.
3. Las Entidades Promotoras de Salud o las entidades que hagan sus veces y las Entidades Adaptadas.
4. Las Entidades responsables de los Regímenes Exceptuados, Especiales y demás regímenes con regulación específica.
5. Los Proveedores de Tecnologías en Salud (PTS)
6. La Superintendencia Nacional de Salud.
7. El Instituto Nacional de Salud.
8. El Instituto Nacional de Cancerología.
9. La Administradora de los Recursos del Sistema General de Seguridad Social de Salud (ADRES).
10. Instituto de Evaluación y Tecnología en Salud (IETS).
11. El Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima).
12. Los bancos de sangre.
13. Las Administradoras de Riesgos Laborales, en el marco de sus competencias en salud.
14. Organizaciones sociales y comunitarias, comunidad en general y demás instituciones que intervengan de manera directa o indirecta, en la garantía del derecho fundamental a la salud.
PARÁGRAFO 1o. Las Entidades responsables de los Regímenes Exceptuados, Especiales y demás regímenes específicos, deberán ajustar y adaptar su operación a las disposiciones establecidas en el presente decreto, conforme a la normatividad vigente que le es aplicable.
PARÁGRAFO 2o. Cada uno de los actores involucrados en el ámbito de la aplicación del presente decreto lo harán en el marco de las respectivas funciones asignadas por la normatividad vigente.
ARTÍCULO 2.11.1.3. DEFINICIONES. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Para los efectos de este apartado, se adoptan las siguientes definiciones:
Adscripción poblacional y territorial: Característica fundamental de los sistemas de salud basados en la Atención Primaria en Salud que responde al atributo de longitudinalidad, en la cual la institución prestadora de servicios de salud del nivel primario organizada funcionalmente como centro de atención primaria en salud (CAPS) y el personal de salud incluido los Equipos de Salud Territoriales de esta institución, tienen a cargo la población de un territorio específico, con el objetivo de establecer relaciones a largo plazo enfocadas en la confianza y el conocimiento de la persona y la familia para brindar una atención en salud sin interrupciones que permita la oportunidad en el diagnóstico, la pertinencia en el tratamiento y la promoción y prevención, así como la participación activa de las personas y familias en la toma de decisiones para el mejoramiento de salud, considerando sus valores y preferencias para de esta manera obtener resultados de salud óptimos.
Atención Primaria en Salud: estrategia que favorece la atención en salud de manera integral e integrada desde la salud pública, la promoción de la salud, la prevención de la enfermedad, el diagnóstico, el tratamiento, la rehabilitación del paciente desde el nivel primario al complementario, por medio de procesos que fortalecen la rectoría y gobernanza en salud vinculadas al diálogo y la participación ciudadana como elementos fundamentales de la gestión en salud, promoviendo el desarrollo de acciones en salud que responden a la necesidad de la población en consideración de elementos culturales y territoriales, y generando acciones coordinadas y colaborativas de manera intersectorial que permitan la transformación de determinantes sociales y la reducción de barreras para el acceso a servicios de salud. Su operación se concreta a través de acciones universales, territorializadas, sistemáticas, permanentes y resolutivas a través de las Redes Integrales e Integradas Territoriales de Salud.
Cuidado integral de la salud. Proceso ordenador de la gestión territorial integral en salud pública que integra el aseguramiento, el acceso efectivo y de calidad a los servicios de salud y la integralidad, continuidad y resolutividad de la respuesta en salud desde la promoción de la salud, la prevención de la enfermedad, el diagnóstico, el tratamiento, la rehabilitación y los cuidados paliativos para la garantía del derecho a la salud de las personas, familias y comunidades. Se fundamenta en la participación incidente entre los actores del sistema de salud, los otros sectores, los agentes sociales y comunitarios y la comunidad en general, reconociendo las realidades poblacionales y territoriales. Este proceso se implementa a través de las redes integrales e integradas territoriales de salud (RIITS) y se desarrolla bajo el liderazgo de la entidad territorial del orden departamental, distrital y municipal en coordinación con los prestadores de servicios de salud públicos, privados y mixtos, las entidades promotoras de salud o quien haga sus veces y demás actores del territorio.
Preventivo: acciones y estrategias orientadas a reducir riesgos y daños para evitar la aparición y la progresión de las enfermedades, así como disminuir sus consecuencias en el ámbito individual, familiar y colectivo.
Predictivo: recolección, análisis y gestión de la información en salud y el uso de datos históricos con el objetivo de establecer patrones y tendencias en el proceso salud enfermedad, que permitan la planificación y reorganización de los servicios de salud, anticipando necesidades futuras y ampliando las oportunidades de intervención y prevención de morbilidad y mortalidad evitable.
Resolutivo: es la capacidad del sistema de salud para responder de manera integral, efectiva, oportuna, continua y suficiente a las necesidades de salud individuales y colectivas desde el nivel primario, asegurando que los servicios de salud den soluciones completas y oportunas evitando derivaciones innecesarias y garantizando continuidad en el cuidado.
Territorio: espacio físico y escenario social heterogéneo, donde transcurre y se construye la vida de las personas, familias y comunidades, se crean relaciones históricas, sociales, culturales, económicas, políticas y ambientales que producen y reproducen los determinantes sociales del proceso salud-enfermedad.
La comprensión del territorio constituye la base para la territorialización del Cuidado Integral de la salud. De esta manera, los territorios en salud se corresponden con la división político-administrativa del nivel municipal y están integrados, a su vez, por microterritorios de salud que se configuran atendiendo a la heterogeneidad de los entornos, la dispersión geográfica, y las dinámicas sociales, comunitarias, geográficas, culturales ambientales e institucionales de cada uno de los municipios.
Territorialización del Cuidado Integral de la salud: es el proceso orientado a identificar, analizar y comprender las relaciones históricas, culturales, económicas, políticas y ambientales como determinantes sociales que configuran el proceso salud y enfermedad de las personas, familias y comunidades que se expresan epidemiológicamente, permitiendo así organizar funcionalmente microterritorios, territorios, subregiones y regiones para la Gestión Territorial Integral de la Salud Pública.
ARTÍCULO 2.11.1.4. MODELO DE SALUD PREVENTIVO, PREDICTIVO Y RESOLUTIVO. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Política pública para la planificación, implementación, monitoreo y evaluación de estrategias y acciones orientadas a la garantía del derecho fundamental a la salud en todo el territorio nacional desde la promoción de la salud, la prevención de la enfermedad, el diagnóstico, el tratamiento, la rehabilitación y los cuidados paliativos y la -afectación positiva de los determinantes sociales de la salud en armonía con el Plan Decenal de Salud Pública y demás políticas que sean afines.
El Modelo de Salud Preventivo, Predictivo y Resolutivo se fundamenta en la Atención Primaria en Salud (APS) y busca el cuidado integral e integrado de la salud de las personas, familias y comunidades en los territorios, a través de la acción coordinada entre los actores del sector salud, los otros sectores, los actores sociales y comunitarios y la comunidad en general desarrollando atributos de accesibilidad, primer contacto, longitudinalidad, integralidad, coordinación, interdisciplinariedad, transectorialidad y participación social. Su despliegue se realiza a partir de una construcción colectiva de base territorial que integra como principios la interculturalidad, la igualdad, la no discriminación y la dignidad buscando la superación de inequidades, el abordaje de los determinantes sociales de la salud y la transformación social.
ARTÍCULO 2.11.1.5. PROPÓSITO. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Modelo de Salud Preventivo, Predictivo y Resolutivo tiene como propósito garantizar el goce efectivo del derecho fundamental a la salud de toda la población habitante en el territorio colombiano, en igualdad de trato y oportunidades, mediante planes, programas, proyectos, estrategias y acciones orientadas a: i) fortalecer la gobernanza y la gobernabilidad territorial en salud; ii) garantizar el cuidado integral de la salud en el contexto de Redes Integrales e Integradas Territoriales de Salud (RIITS); iii) promover la coordinación territorial entre los actores del sector salud, otros sectores, actores sociales y comunitarios; iv) conformar y fortalecer instancias organizativas que generen procesos de desarrollo de autonomía y capacidades para la garantía del derecho fundamental a la salud, en el marco de la normatividad vigente; v) Contribuir a la reducción de brechas en los determinantes económicos, sociales, y ambientales de la salud, en particular aquellos relacionados con el cambio climático y los contextos de construcción de paz.; y vi) Fortalecer la atención integral a sujetos de especial protección constitucional, mejorando su calidad de vida mediante intervenciones con enfoque diferencial y favoreciendo la atención especializada, continua y oportuna a personas con enfermedades huérfanas, catastróficas o de alto costo.
Para tal fin, el Modelo promoverá las características esenciales de la calidad en la atención en salud: continuidad, oportunidad, pertinencia, accesibilidad y seguridad, e integrará como principios orientadores la atención humanizada y la atención centrada en las personas, familias y comunidades para una atención digna y con enfoque diferencial.
ARTÍCULO 2.11.1.6. PILARES. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Modelo de Salud Preventivo, Predictivo y Resolutivo establece como pilares o líneas estratégicas los siguientes: i) Gobernabilidad, Gobernanza y Territorialización; ii) Redes Integrales e Integradas Territoriales de Salud (RIITS); iii) Trabajo digno y decente para el talento humano en salud y otros trabajadores del sector; iv) Soberanía sanitaria y gestión del conocimiento; v) Calidad y Sistema Integrado de Información de la Atención Primaria en Salud SI-APS.
Para su implementación se deberá tener en cuenta lo establecido en la Ley 1751 de 2015 y demás disposiciones que la modifiquen, adicionen o deroguen.
ARTÍCULO 2.11.1.7. PRINCIPIOS. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Modelo de Salud Preventivo, Predictivo y Resolutivo estará orientado por los principios que regulan el derecho fundamental a la salud, de que trata la Ley 1751 de 2015 y demás disposiciones que la modifiquen, adicionen o deroguen.
ARTÍCULO 2.11.1.8. ARMONIZACIÓN E INTEGRACIÓN DE LOS INSTRUMENTOS DE PLANEACIÓN EN SALUD. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las entidades territoriales del orden departamental, distrital y municipal armonizarán los Planes Territoriales de Salud - PTS 2024-2027 con las disposiciones establecidas en el presente acto administrativo para la adopción, implementación y evaluación del Modelo de Salud Preventivo, Predictivo y Resolutivo, en concordancia con las orientaciones y metas del PDSP y del PND, garantizando alineación estratégica y cumplimiento de los marcos normativos y programáticos vigentes.
A partir del año 2028 y para las vigencias siguientes, las Entidades Territoriales incorporarán de manera estructural los pilares y componentes del Modelo como parte del proceso de Planeación Integral para la Salud (PIS), en cumplimiento de los lineamientos que para tal efecto expida el Ministerio de Salud y Protección Social.
PARÁGRAFO 1o. Para el periodo 2026 y 2027, las entidades territoriales del orden departamental, distrital y municipal realizarán los ajustes necesarios resultado de la armonización del Plan Territorial en salud vigencia 2024-2027 y el presente Decreto, a través de los Planes de Acción en Salud, conforme a los lineamientos metodológicos que el Ministerio de Salud y Protección Social expida para tal fin.
PILARES DEL MODELO DE SALUD PREVENTIVO, PREDICTIVO Y RESOLUTIVO.
GOBERNABILIDAD, GOBERNANZA Y TERRITORIALIZACIÓN.
ARTÍCULO 2.11.2.1.1 GOBERNANZA Y GOBERNABILIDAD DEL MODELO DE SALUD PREVENTIVO, PREDICTIVO Y RESOLUTIVO. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social dirigirá y coordinará la adopción, difusión, implementación, monitoreo y evaluación del Modelo de Salud Preventivo, Predictivo y Resolutivo en todo el territorio nacional. Las Entidades Territoriales del orden Departamental, Distrital y Municipal en ejercicio pleno de las competencias asignadas por Ley, establecerán mecanismos para adoptar, difundir, implementar, monitorear y evaluar el Modelo de Salud Preventivo, Predictivo y Resolutivo en el ámbito de su jurisdicción garantizando la coordinación intersectorial y transectorial y la participación activa e incidente de los actores del sector salud, los otros sectores, los actores sociales y comunitarios, los pueblos y comunidades étnicas y campesinas, mujeres, sectores LGBTIQ+, y la población en general. Se realizará rendición de cuentas conforme a los términos previstos en el Título 1, Capítulo I de la Ley 1757 de 2015.
ARTÍCULO 2.11.2.1.2 ESTRUCTURA PARA LA GOBERNANZA EN SALUD. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las instancias de gobernanza en salud para apoyar el proceso de implementación, monitoreo y evaluación del Modelo de Salud Preventivo, Predictivo y Resolutivo, serán las siguientes:
Órganos de dirección:
En el nivel nacional: el Ministerio de Salud y Protección Social.
En nivel territorial: los departamentos, distritos y municipios, en el marco de las competencias establecidas por ley, quienes asumirán el liderazgo.
Instancias de coordinación:
En el nivel nacional: la Comisión Intersectorial de Salud Pública
En el nivel territorial: los Consejos Territoriales de Seguridad Social en Salud y los Comités de coordinación de las RIITS.
Instancias y formas de participación social y comunitaria:
En el nivel nacional: la Instancia Nacional de Participación Ciudadana en Salud, cuya función es brindar soporte técnico y estratégico al Ministerio y a las entidades que conforman el sector administrativo de salud.
En los niveles departamental, distrital y municipal: los Comités de Participación Comunitaria en Salud, las asociaciones de usuarios, las veedurías ciudadanas en salud, los comités de ética hospitalaria, las juntas asesoras comunitarias en salud, las juntas de acción comunal, las asociaciones de usuarios campesinos, las mesas de participación efectiva de víctimas del conflicto armado interno, y otras instancias de participación social y comunitaria que operen en el departamento, distrito o municipio.
Para el nivel municipal se garantizará la participación de las personas, familias y comunidades que habitan en los territorios y microterritorios a través de los mecanismos e instituciones existentes en los territorios para la adopción, difusión, implementación, monitoreo y evaluación del Modelo de Salud Preventivo, Predictivo y Resolutivo.
PARÁGRAFO. En los territorios donde existan autoridades de los pueblos y comunidades étnicas, las formas de participación deberán concertarse de acuerdo con los modelos de salud propios e interculturales.
ARTÍCULO 2.11.2.1.3. FUNCIONES DE LAS INSTANCIAS DE GOBERNANZA EN SALUD. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Los órganos de dirección cumplirán las funciones de regulación y formulación de políticas en salud, conforme a las facultades otorgadas por la ley y por el presente decreto, y garantizarán la integración efectiva de la Comisión Intersectorial de Salud Pública, los Consejos Territoriales de Seguridad Social en Salud y las instancias de participación social en los procesos de adopción, difusión, implantación, ejecución, seguimiento y evaluación del Modelo de Salud Preventivo, Predictivo y Resolutivo.
El Ministerio de Salud y Protección Social ejercerá la rectoría del Modelo de Salud Preventivo, Predictivo y Resolutivo.
Las entidades territoriales del orden departamental, distrital y municipal en el marco de sus competencias liderarán la adopción, implementación, seguimiento y evaluación del Modelo de Salud Preventivo, Predictivo y Resolutivo en el ámbito de su jurisdicción, garantizando la coordinación intersectorial y transectorial y la participación activa e incidente de los actores del sector salud, los otros sectores, los actores sociales y comunitarios, los pueblos y comunidades étnicas y campesinas, mujeres, sectores LGBTIQ+, otras poblaciones por condición y/o situación y la población en general.
La Comisión Intersectorial de Salud Pública coordinará acciones con los Consejos Territoriales de Seguridad Social en Salud y demás instancias territoriales de toma de decisiones en salud, promoviendo mecanismos que integren recomendaciones y estrategias para la adopción, implementación y evaluación del Modelo en los niveles nacional, departamental, distrital y municipal en armonía con el Plan Decenal de Salud Pública.
Los Comités de Participación Comunitaria en Salud, las asociaciones de usuarios, las veedurías ciudadanas en salud, los comités de ética hospitalaria, las juntas asesoras comunitarias en salud, las juntas de acción comunal, las asociaciones de usuarios campesinos, las mesas de participación efectiva de víctimas del conflicto armado interno, y demás instituciones y mecanismos de participación ciudadana presentes en el territorio participarán activamente en la adopción, implementación, seguimiento, evaluación y control social del modelo de salud preventivo, predictivo y resolutivo.
ARTÍCULO 2.11.2.1.4. CONSEJOS TERRITORIALES DE SEGURIDAD SOCIAL EN SALUD EN EL MARCO DEL MODELO DE SALUD PREVENTIVO, PREDICTIVO Y RESOLUTIVO. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Los Consejos Territoriales de Seguridad Social en Salud, como órganos consultivos y deliberativos establecidos a nivel departamental, distrital y municipal, integrarán dentro de su agenda y plan de trabajo lo concerniente a la adopción, implementación, monitoreo y evaluación del Modelo de Salud Preventivo, Predictivo y Resolutivo, formulando recomendaciones que orienten las decisiones de las autoridades sanitarias en su jurisdicción.
Las entidades territoriales departamentales, distritales y municipales podrán incorporar en la agenda del sector salud y en sus planes de acción en salud las recomendaciones formuladas por los Consejos Territoriales de Seguridad Social en $alud en relación con el Modelo de Salud Preventivo, Predictivo y Resolutivo de acuerdo con las orientaciones que para tal efecto emita el Ministerio de Salud y Protección Social.
ARTÍCULO 2.11.2.1.5. GESTIÓN TERRITORIAL INTEGRAL EN SALUD PÚBLICA. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las entidades territoriales del orden departamental, distrital y municipal implementarán, en el marco de la adopción, implementación, seguimiento y evaluación del Modelo de Salud Preventivo, Predictivo y Resolutivo fundamentado en Atención Primaria en Salud y en el ámbito de su jurisdicción, la gestión territorial integral de la salud pública, entendida como el conjunto de planes, programas, proyectos, estrategias y procesos desarrollados para garantizar el derecho fundamental a la salud a las personas, familias y comunidades e incidir positivamente en los determinantes sociales, económicos, ambientales y culturales y los relacionados con el cambio climático y la paz, en conjunto con los prestadores de servicios de salud públicos, privados y mixtos, las entidades promotoras de salud o quien haga sus veces, los sectores de gobierno, otros sectores de desarrollo, los agentes sociales y comunitarios y la comunidad en general.
ARTÍCULO 2.11.2.1.6. TERRITORIALIZACIÓN EN EL MODELO DE SALUD PREVENTIVO, PREDICTIVO Y RESOLUTIVO. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales del orden departamental, distrital y municipal en coordinación con las Entidades Promotoras de Salud (EPS) o quien haga sus veces, los prestadores de servicios de salud públicos, privados y mixtos, los otros sectores y los actores sociales y comunitarios planificarán y organizarán la respuesta en el marco del Modelo de Salud Preventivo, Predictivo y Resolutivo a través de la territorialización en salud, entendida como un proceso orientado a identificar, analizar y comprender las relaciones históricas, culturales, económicas, políticas y ambientales en las que se construye la salud y la vida de las personas, familias y comunidades y se configuran los determinantes sociales de la salud.
La territorialización se estructurará en Redes Integrales e Integradas Territoriales de Salud (RIITS) con un abordaje municipal por territorios y micro territorios e intermunicipal, departamental o interdepartamental por subregiones y regiones funcionales para la gestión integral territorial en salud pública, asegurando el acceso a servicios de salud universales, equitativos y en condiciones de calidad y eficiencia que respondan a las necesidades de las personas, familias y comunidades en los entornos donde transcurre la vida.
PARÁGRAFO 1o. Con el propósito de fortalecer el proceso de adopción, implementación, monitoreo y evaluación del Modelo Preventivo, Predictivo y Resolutivo, las entidades territoriales podrán acudir a esquemas asociativos territoriales, en los términos previstos en el Decreto número 1033 de 2021. El Ministerio de Salud y Protección Social promoverá y facilitará la conformación voluntaria de estos esquemas, con énfasis en las subregiones y regiones funcionales para la gestión integral territorial en salud pública.
PARÁGRAFO 2o. La territorialización en salud se armonizará con las formas de funcionamiento de los modelos propios e interculturales de los pueblos y comunidades étnicas, incluyendo el Sistema Indígena de Salud Propio e Intercultural (SISPI), conforme a los lineamientos que para tal efecto expida el Ministerio de Salud y Protección Social.
ARTÍCULO 2.11.2.1.7. REGIONES Y SUBREGIONES FUNCIONALES PARA LA GESTIÓN TERRITORIAL INTEGRAL EN SALUD PÚBLICA. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> De conformidad con lo previsto en la Ley 1454 de 2011 y la Ley 1962 de 2019, el Ministerio de Salud y Protección Social determinará en un plazo máximo de seis (6) meses, contados a partir de la entrada en vigencia del presente decreto, la organización funcional para la gestión territorial integral en salud pública en regiones y subregiones, teniendo en cuenta, entre otros criterios los siguientes: i) organización de tipologías de municipios y distritos usando variables socioeconómicas; ii) ajuste de modelos de territorialización basado en la proximidad entre municipios o distritos de distintas tipologías; iii) validación de divisiones territoriales basadas en el acceso, la cobertura y las capacidades territoriales; iv) distribución de la infraestructura sanitaria; v) análisis de situación de salud de los territorios y vi) indicadores de salud trazadores. Esta organización funcional no modifica la división político-administrativa del país ni crea nuevas entidades territoriales.
ARTÍCULO 2.11.2.1.8. CUMPLIMIENTO DEL PLAN NACIONAL DE SALUD RURAL. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social y las Entidades Territoriales del orden departamental, distrital y municipal establecerán acciones, planes y programas para la armonización del Modelo de Salud Preventivo, Predictivo y Resolutivo con el Plan Nacional de Salud Rural, implementando mecanismos que permitan su cumplimiento en aras de garantizar el derecho fundamental a la salud de los campesinos, los pueblos y las comunidades étnicas que habitan en las zonas rurales y zonas rurales dispersas del país, aportando en la construcción de la paz, la superación de inequidades en salud y la transformación estructural del campo.
REDES INTEGRALES E INTEGRADAS TERRITORIALES DE SALUD.
ARTÍCULO 2.11.2.2.1. CONFORMACIÓN, ORGANIZACIÓN Y GOBERNANZA DE LAS REDES INTEGRALES E INTEGRADAS TERRITORIALES DE SALUD (RIITS). <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales Departamentales y Distritales, conformarán y organizarán las Redes Integrales e Integradas Territoriales de Salud (RIITS) entendidas como el conjunto de prestadores de servicios de salud públicos, privados y mixtos y proveedores de tecnologías en salud, que se articulan y coordinan de manera armónica y secuencial, conforme con las competencias y responsabilidades establecidas en la normatividad vigente, fortaleciendo la capacidad operativa y de Gestión Territorial Integral de la Salud Pública para garantizar el acceso equitativo y de calidad a los servicios de salud y la integralidad, continuidad y resolutividad del cuidado de la salud de las personas, familias y comunidades desde la promoción de la salud, la prevención de la enfermedad, el diagnóstico, el tratamiento, la rehabilitación y los cuidados paliativos.
PARÁGRAFO 1o. La conformación y organización de las Redes Integrales e Integradas Territoriales de Salud (RIITS) se realizará con fundamento en los análisis funcionales de red realizados en coordinación con las Entidades Territoriales Municipales, las Entidades Promotoras de Salud o quien haga sus veces, las Administradoras de Riesgos Laborales en lo de su competencia, los Prestadores de Servicios de Salud públicos, privados y mixtos y los proveedores de tecnologías en salud conforme con lo establecido en el artículo 62 de la Ley 1438 de 2011 y el artículo 7o de la Ley 1966 de 2019 o las normas que las modifiquen o sustituyan.
PARÁGRAFO 2o. El Ministerio de Salud y Protección Social armonizará el proceso de aprobación, la metodología, los criterios e indicadores del Programa Territorial de Reorganización, Rediseño y Modernización de las redes de Empresas Sociales del Estado - E.S.E o las entidades que hagan sus veces de los que trata el artículo 156 de la Ley 1450 de 2011 con las disposiciones que se establezcan para la conformación y organización de las Redes Integrales e Integradas Territoriales de Salud (RIITS).
PARÁGRAFO 3o. Los servicios de salud que se ofertan en las estructuras organizadas para dar respuesta a los compromisos de acuerdos de paz o procesos de negociación harán parte de las Redes Integrales Integradas Territoriales de Salud (RIITS) para garantizar la oportunidad, la continuidad, la integralidad en el Cuidado integral de la Salud.
ARTÍCULO 2.11.2.2.2. ESTRUCTURA DE LAS REDES INTEGRALES E INTEGRADAS TERRITORIALES DE SALUD. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las Redes Integrales e Integradas Territoriales de Salud (RIITS), estarán constituidas por un Nivel Primario y un Nivel Complementario, los cuales operarán, de manera articulada y coordinada para garantizar la continuidad, integralidad y resolutividad del cuidado integral de la salud de las personas, familias y comunidades.
El Nivel Primario de la Red Integral e Integrada Territorial de Salud (RIITS), es el componente en el que se integran los servicios de baja y mediana complejidad, prestados por las instituciones Prestadoras de Servicios de Salud (IPS) públicas, privadas y mixtas, las cuales se organizarán funcionalmente en Centros de Atención Primaria en Salud (CAPS) de manera progresiva; los profesionales independientes de salud y el transporte especial de pacientes. En este nivel se integran las acciones que realizan los Equipos de Salud Territorial/Equipos Básicos de Salud y se articulan los servicios prestados por entidades con objeto social diferentes a la prestación de servicios de salud.
El Nivel Complementario de la Red Integral e Integrada Territorial de Salud (RIITS), es el componente en el que se integran los servicios de salud de mediana y alta complejidad que cuentan con una mayor especialización, alta tecnología y talento humano en salud, utilizando la referencia desde el nivel primario, y complementándose a nivel regional y nacional cuando se requiera.
PARÁGRAFO 1o. El Ministerio de Salud y Protección Social reglamentará los criterios para la conformación y organización de las Redes Integrales e Integradas de Servicios de Salud (RIITS), en concordancia con el Modelo de Salud Preventivo, Predictivo y Resolutivo. Dicha reglamentación deberá ser expedida en un plazo máximo de tres (3) meses, contados a partir de la entrada en vigencia del presente decreto.
PARÁGRAFO 2o. Las Redes Integrales e Integradas Territoriales de Salud (RIITS) deben operar guardando la configuración territorial determinada en las regiones y subregiones funcionales para la Gestión Territorial Integral de la Salud Pública.
PARÁGRAFO 3o. Los prestadores de servicios de salud públicos, privados y mixtos, considerados por el Ministerio de Salud y Protección Social como integrantes de las redes de referencia nacional o departamental para el manejo óptimo de condiciones de salud como el cáncer, la salud mental, las enfermedades huérfanas -que incluyen las enfermedades raras, ultra huérfanas y de baja prevalencia-, entre otras, y los proveedores de tecnologías en salud, operarán de manera transversal en el marco de las Redes Integrales e Integradas Territoriales de Salud (RIITS), apoyando el accionar de los niveles primario y complementario.
ARTÍCULO 2.11.2.2.3. HABILITACIÓN DE LAS REDES INTEGRALES E INTEGRADAS TERRITORIALES DE SALUD (RIITS). <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social habilitará las Redes Integrales e Integradas Territoriales de Salud (RIITS) de los departamentos y distritos, de acuerdo con el procedimiento y los mecanismos de orden metodológico y tecnológico que esta entidad defina. Este procedimiento será expedido en un plazo máximo de seis (6) meses, contados a partir de la entrada en vigencia del presente decreto.
ARTÍCULO 2.11.2.2.4. COMITÉ DE COORDINACIÓN DE LAS RIITS. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales del orden Departamental y Distrital constituirán e implementarán el Comité de Coordinación de la Red Integral e Integrada Territorial de Salud (RIITS), que tendrá por objeto la planificación, conformación, organización, seguimiento y evaluación de las RIITS. El Ministerio de Salud y Protección Social, dentro de los tres (3) meses siguientes a la expedición y publicación del presente Decreto, reglamentará el funcionamiento del Comité.
PARÁGRAFO. El Comité estará conformado por representantes de la entidad territorial, las Entidades Promotoras de Salud (EPS) que operen en el respectivo territorio, prestadores de servicios de salud públicos, privados y mixtos, proveedores de tecnologías, el Centro Regulador de Urgencias y Emergencias (CRUE), así como de actores sociales y comunitarios, con el fin de garantizar la coherencia en la articulación operativa de las redes, la gestión territorial integral en salud pública, y la continuidad en la atención.
ARTÍCULO 2.11.2.2.5. ESTRATEGIAS PARA EL CUIDADO INTEGRAL DE LA SALUD. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales departamentales, distritales y municipales, las Entidades Promotoras de Salud (EPS) o quien haga sus veces, las Administradoras de Riesgos laborales en lo de su competencia y los prestadores de servicios de salud públicos, privados y mixtos que conformen las Redes Integrales e Integradas Territoriales de Salud (RIITS) en el marco del proceso de cuidado integral de la salud implementarán mecanismos para garantizar la adscripción poblacional y territorial, el acceso y primer contacto, la integralidad y la coordinación de las acciones desarrolladas a través del plan de beneficios en salud, el plan de salud pública de intervenciones colectivas, las prestaciones asistenciales a cargo de las Administradoras de Riesgos Laborales y la oferta institucional territorial, con fundamento en los principios de concurrencia y complementariedad, para lograr la universalidad, territorialización, sistematicidad, permanencia y resolutividad de la respuesta en salud conforme con las prioridades territoriales.
PARÁGRAFO. El Ministerio de Salud y Protección Social definirá los requisitos y condiciones en un plazo máximo de seis (6) meses, contados a partir de la entrada en vigencia del presente decreto, que deben cumplir las Administradoras de Riesgos Laborales en materia de promoción y prevención de la atención primaria en salud, en el marco del modelo preventivo predictivo y resolutivo en salud.
ARTÍCULO 2.11.2.2.6. FORTALECIMIENTO DEL NIVEL PRIMARIO. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social, las Entidades Territoriales departamentales, distritales y municipales y las Empresas Sociales del Estado o quien haga sus veces, en el marco de los principios de concurrencia y complementariedad, desarrollarán estrategias que fortalezcan la capacidad resolutiva en el nivel primario de las redes integrales e integradas territoriales de salud (RIITS), a través de: i) mejoramiento de la disponibilidad, distribución, formación, condiciones de empleo y trabajo digno y decente del talento humano en salud, ii) la apertura de centros y puestos de salud urbanos y rurales, iii) la implementación de Equipos de Salud Territoriales/Equipos Básicos de Salud, iv) la integración progresiva de especialidades tales como medicina familiar, medicina interna, pediatría, ginecoobstetricia y cirugía general, psiquiatría, geriatría y otras relacionadas con las necesidades en salud del territorio y v). El mejoramiento de infraestructura, dotación y tecnología para la organización funcional como Centros de Atención Primaria en Salud (CAPS).
Las Entidades Promotoras de Salud (EPS) o quien haga sus veces, contratarán con la oferta de prestadores de servicios de salud del nivel primario de las Redes integrales e Integradas Territoriales de Salud (RIITS) garantizando la territorialización, resolutividad y permanencia de las acciones.
Las Entidades Promotoras de Salud (EPS) o quien haga sus veces y los prestadores de servicios de salud privados y mixtos que hagan parte de las Redes Integrales e Integradas Territoriales de Salud (RIITS), en el ejercicio de sus funciones y con fundamento en el fortalecimiento del nivel primario, podrán desarrollar progresivamente las estrategias en los términos propuestos en el primer inciso para contribuir a la garantía del derecho fundamental a la salud en el territorio.
PARÁGRAFO. El Ministerio de Salud y Protección Social, evaluará dentro de los criterios de habilitación de las Redes Integrales e Integradas Territoriales de Salud (RIITS), las estrategias implementadas para el fortalecimiento de la oferta de servicios de salud en el nivel primario.
ARTÍCULO 2.11.2.2.7. ORGANIZACIÓN FUNCIONAL DE PRESTADORES DE SERVICIOS DE SALUD PÚBLICOS, PRIVADOS Y MIXTOS COMO CENTROS DE ATENCIÓN PRIMARIA EN SALUD (CAPS). <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las Instituciones Prestadoras de Salud (IPS), públicas privadas y mixtas que hagan parte del nivel primario de las redes integrales e integradas territoriales de salud (RIITS), se organizarán de manera funcional como Centros de Atención Primaria en Salud (CAPS), que se constituyen como la base territorial, desarrollan los atributos de accesibilidad y primer contacto, longitudinalidad a través de la adscripción poblacional y territorial, integralidad y coordinación e integran procesos de i) administración y atención de la ciudadanía, ii) prestación de servicios de salud integrales, integrados y resolutivos y iii) transectorialidad y participación social.
A través de las Instituciones Prestadoras de Salud (IPS) públicas privadas y mixtas que se organicen de manera funcional como Centros de Atención Primaria en Salud (CAPS) se implementarán acciones universales, territorializadas, sistemáticas y permanentes en desarrollo de la Atención Primaria en Salud (APS) en articulación con las entidades territoriales, los otros sectores y actores sociales y comunitarios. Tendrán a su cargo un territorio y la población que en él habita o transita constituyéndose junto con los Equipos de Salud Territorial / Equipos Básicos de Salud, en el primer contacto y vínculo de las personas, familias y comunidades con el sistema de salud.
PARÁGRAFO 1o. El Ministerio de Salud y Protección Social definirá, en un plazo máximo de tres (3) meses contados a partir de la entrada en vigencia del presente decreto, los lineamientos con las tipologías de referencia, requisitos y condiciones que deben cumplir los prestadores de servicios de salud públicos, privados y mixtos del nivel primario para organizarse funcionalmente como Centros de Atención Primaria en Salud (CAPS), así como para la adscripción poblacional territorial correspondiente, sin que ello implique modificación de su naturaleza jurídica ni de su régimen institucional.
PARÁGRAFO 2o. La organización funcional de las Instituciones Prestadoras de servicios (IPS) como Centros de Atención Primaria en Salud (CAPS) no implica modificación alguna de su naturaleza jurídica, conservando estos su régimen legal y autonomía de acuerdo con su forma de constitución y normativa que les sea aplicable.
ARTÍCULO 2.11.2.2.8. EQUIPOS DE SALUD TERRITORIAL. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales departamentales, distritales y municipales, las Entidades Promotoras de Salud (EPS) o quien haga sus veces y los prestadores de servicios de salud públicos, privados y mixtos que conformen las Redes Integrales e Integradas Territoriales de Salud (RIITS), implementarán en los territorios y micro territorios, acciones territorializadas, universales, integrales, integradas, continuas y resolutivas con calidad y oportunidad para el cuidado integral de la salud de las personas, familias y comunidades a través de Equipos de Salud Territorial garantizando en el marco de los principios de concurrencia y complementariedad la articulación de los procesos de gestión territorial integral en salud y las acciones desarrolladas a través del Plan de Intervenciones Colectivas, el Plan de Beneficios en Salud (PBS) y demás oferta del territorio.
Los Equipos de Salud Territorial brindarán atención y gestionarán la continuidad del cuidado en el nivel complementario de la Redes Integrales e Integradas Territoriales de Salud (RIITS) o a través de la oferta de los otros sectores de acuerdo con las necesidades identificadas, garantizando el despliegue operativo de los planes de cuidado individual, familiar y comunitario y apoyando la respectiva adscripción poblacional y territorial en las instituciones prestadoras de servicios de salud del nivel primario organizadas funcionalmente como centros de atención primaria en salud.
PARÁGRAFO. Los Equipos de Salud Territorial harán parte del nivel primario de la Red Integral e Integrada Territorial de Salud (RIITS), conforme a los lineamientos que para tal efecto expida el Ministerio de Salud y Protección Social. Dichos lineamientos deberán ser expedidos en un plazo máximo de seis (6) meses, contados a partir de la entrada en vigor del presente decreto.
ARTÍCULO 2.11.2.2.9 PROGRAMAS Y ESTRATEGIAS PARA EVENTOS O CONDICIONES DE INTERÉS EN SALUD PÚBLICA. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales departamentales, distritales y municipales, las Entidades Promotoras de Salud (EPS) o quien haga sus veces y los prestadores de servicios de salud públicos, privados y mixtos desarrollarán, en el marco de las competencias establecidas por Ley, acciones para la promoción de la salud, prevención, control, eliminación y erradicación de eventos o condiciones de interés en salud pública, a través de los programas y estrategias establecidos por el Ministerio de Salud y Protección Social.
Los planes, programas, proyectos y estrategias operarán en el marco de las Redes Integrales e Integradas Territoriales de Salud (RIITS) buscando el logro de las metas establecidas en el Plan Decenal de Salud Pública, las políticas públicas vigentes y los compromisos internacionales asumidos por el país, tales como la iniciativa de eliminación de enfermedades transmisibles, salud mental, condiciones crónicas, salud ambiental, entre otras.
El personal de salud que hace parte de los programas y estrategias para eventos o condiciones de interés en salud pública y se encuentra vinculado a las Entidades Territoriales Departamentales, Distritales y Municipales, desarrollará acciones para la gestión territorial integral de la salud pública en los niveles microterritorial, territorial, municipal, departamental o distrital, subregional y regional, integradas a la operación del nivel primario de las Redes Integrales e Integradas Territoriales de Salud (RIITS) y bajo los principios de concurrencia y complementariedad.
ARTÍCULO 2.11.2.2.10. FORTALECIMIENTO DEL NIVEL COMPLEMENTARIO. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales departamentales, distritales y municipales, las Entidades Promotoras de Salud (EPS) o quien haga sus veces, las Administradoras de Riesgos laborales en lo de su competencia y los prestadores de servicios de salud públicos, privados y mixtos de mediana y alta complejidad, implementarán procesos de coordinación asistencial en red y apoyo clínico, administrativo y logístico para el fortalecimiento del nivel complementario.
PARÁGRAFO 1o. El Ministerio de Salud y Protección Social definirá los requisitos y condiciones en un plazo máximo de tres (3) meses, contados a partir de la entrada en vigencia del presente decreto, que deben cumplir los prestadores de servicios de salud públicos, privados y mixtos del nivel complementario.
PARÁGRAFO 2o. El Ministerio de Salud y Protección Social, evaluará dentro de los criterios de habilitación de las Redes Integrales e Integradas Territoriales de Salud (RIITS), las estrategias implementadas para el fortalecimiento del nivel complementario.
ARTÍCULO 2.11.2.2.11. INCORPORACIÓN DEL SISTEMA DE EMERGENCIAS MÉDICAS AL MODELO DE SALUD PREVENTIVO, PREDICTIVO Y RESOLUTIVO. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las entidades territoriales del orden departamental y distrital, a través de los Centros Reguladores de Urgencias y Emergencias (CRUE), organizarán y coordinarán el Sistema de Emergencias Médicas del territorio que integran los servicios habilitados del grupo de atención inmediata, atención prehospitalaria, transporte asistencial básico y medicalizado, servicio de urgencia y atención del parto; y garantizarán el proceso de comunicación permanente con las Redes Integrales e Integradas Territoriales de Salud (RIITS), en los casos en que se requiera.
PARÁGRAFO. En territorios en los que se presentan situaciones de carácter humanitario asistencial en salud persistente en contexto de conflicto armado, los organismos de cooperación internacional o actores no gubernamentales que realizan acciones humanitarias en salud, se articularán a la implementación de los lineamientos contenidos en este Decreto, respetando los principios humanitarios, los tratados internacionales vigentes y las disposiciones de carácter excepcional que rigen su actuación, bajo el direccionamiento del Ministerio de Salud y Protección Social.
ARTÍCULO 2.11.2.2.12. PROCESO DE REFERENCIA Y CONTRARREFERENCIA EN EL MARCO DE LAS RIITS. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Modifíquese el numeral 9, del artículo 2.5.3.4.1.3. Definiciones, el cual quedará así:
"9. Proceso de referencia y contrarreferencia. Es el conjunto de procesos, procedimientos y actividades técnicas y administrativas que permite prestar adecuadamente los servicios de salud a los pacientes, garantizando los principios de calidad, continuidad e integralidad de los servicios en función de la organización de las Redes Integrales e Integradas Territoriales de Salud (RIITS).
La referencia es el envío de pacientes o elementos de ayuda diagnóstica de un prestador de servicios de salud inicial a otro, para la atención o complementación diagnóstica que dé respuesta a las necesidades de salud de estos.
La contrarreferencia es la respuesta que el prestador de servicios de salud receptor de la referencia da al prestador de servicios de salud inicial y puede ser la contra remisión del paciente con las debidas indicaciones a seguir o la entrega de información sobre la atención prestada al paciente en la institución receptora".
ARTÍCULO 2.11.2.2.13. INTEGRACIÓN DEL PROCESO DE REFERENCIA Y CONTRARREFERENCIA A LAS REDES INTEGRALES E INTEGRADAS TERRITORIALES DE SALUD. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las Entidades Promotoras de Salud o quien haga sus veces, diseñarán, organizarán y documentarán el proceso de referencia y contrarreferencia para sus afiliados, para lo cual articularán todos los servicios de salud de las Redes Integrales e Integradas Territoriales de Salud (RIITS), y adoptarán las medidas necesarias para garantizar que las personas se remitan a la entidad que corresponda, con la oportunidad y el/transporte adecuado e ingresen a la institución prestadora de servicios de salud receptora con el nivel de resolutividad que requieran. Las Administradoras de Riesgos Laborales se integrarán a este proceso en el marco de sus competencias.
ARTÍCULO 2.11.2.2.14. COORDINACIÓN PARA LOS SERVICIOS SOCIALES, COMUNITARIOS Y AMBIENTALES. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales de Salud del orden departamental, distrital y municipal establecerán mecanismos de coordinación entre sectores para la garantía de la continuidad del cuidado integral de la salud de las personas, familias y comunidades a servicios sociales, comunitarios o ambientales, tales como, hogares de paso, residencias de cuidado u otros.
ARTÍCULO 2.11.2.2.15. FORTALECIMIENTO DE LAS SEDES DE LOS PRESTADORES DE SERVICIOS DE SALUD PÚBLICOS. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social y las Entidades Territoriales del orden departamental, distrital y municipal deberán priorizar en el corto y mediano plazo dentro de los Planes Bienales de Inversión en Salud o en los Planes Maestros de Inversiones en Infraestructura y Dotación en Salud (PMIDS), según corresponda, proyectos dirigidos a la construcción de obra nueva, ampliación, adecuación, remodelación, restauración, reforzamiento sísmico estructural, reposición de Infraestructura, y adquisición de dotación biomédica, equipamiento fijo, unidades de transporte y tecnologías de información y comunicaciones en las sedes de prestadores públicos de servicios de salud, para garantizar el ejercicio del derecho fundamental a la salud.
PARÁGRAFO. La planificación de la inversión en infraestructura y dotación en las sedes de los prestadores de servicios de salud públicos deberá articularse con los instrumentos de planeación territorial y sectorial vigentes.
TRABAJO DIGNO Y DECENTE PARA EL TALENTO HUMANO EN SALUD Y OTROS TRABAJADORES DEL SECTOR.
ARTÍCULO 2.11.2.3.1. FORMALIZACIÓN LABORAL EN EL SECTOR SALUD. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social y las Entidades Territoriales del orden departamental, distrital y municipal y los prestadores de servicios de salud públicos, implementarán en el corto y mediano plazo, mecanismos que permitan la formalización laboral en el sector salud, iniciando de manera progresiva por el talento humano en salud y demás trabajadores que hacen parte del nivel primario de la Red Integral e Integrada Territorial de Salud (RIITS), en el marco de sus competencias y sujeto a las disponibilidades presupuestales.
Las Entidades Promotoras de Salud (EPS), o quien haga sus veces y los prestadores de servicios de salud privados y mixtos que hagan parte de las Redes Integrales e Integradas Territoriales de Salud (RIITS), en el ejercicio de sus funciones, podrán desarrollar progresivamente estrategias orientadas a la formalización laboral del talento humano en salud y otros trabajadores del sector salud.
PARÁGRAFO 1o. El Ministerio de Salud y Protección Social gestionará ante el Ministerio del Trabajo y el Departamento Administrativo de la Función Pública (DAFP), en un plazo máximo de seis (6) meses contados a partir de la entrada en vigencia del presente decreto, la formulación y expedición de lineamientos para la formalización del talento humano en salud y otros trabajadores del sector salud, de acuerdo con las disposiciones normativas vigentes.
PARÁGRAFO 2o. El Ministerio de Salud y Protección Social brindará el acompañamiento técnico a las Empresas Sociales del Estado o las entidades que hagan sus veces, en el desarrollo de los estudios técnicos orientados a la formalización laboral del personal de salud. Para tal fin, articulará las acciones necesarias con el Departamento Administrativo de la Función Pública, el Ministerio de Trabajo y otras entidades ·competentes, conforme a sus funciones establecidas en la normatividad vigente y disponibilidad institucional.
ARTÍCULO 2.11.2.3.2. MODELO INTEGRAL DE PLANIFICACIÓN Y GESTIÓN DEL TALENTO HUMANO EN SALUD Y OTROS TRABAJADORES DEL SECTOR. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales del orden Departamental, Distrital y Municipal adoptarán en un plazo de un (1) año, el modelo integral de planificación y gestión del talento humano en salud y demás trabajadoras y trabajadores del sector salud, definido por el Ministerio de Salud y Protección Social, con un enfoque territorial y una perspectiva de inclusión, diferencial, de diversidad y de género. El modelo se integrará a los procesos de desarrollo territorial e institucional para el análisis, diseño, implementación, monitoreo y evaluación de intervenciones en función de las brechas de disponibilidad y distribución del talento humano en salud y demás trabajadoras y trabajadores del sector salud, con base en las realidades de los territorios y de las instancias y procesos de gobernanza, gobernabilidad, gestión territorial para el cuidado integral de la salud y la operación de las Redes Integrales e Integradas Territoriales de Servicios de Salud (RIITS).
Las entidades territoriales de orden departamental y distrital podrán establecer estructuras organizacionales y funcionales específicas para liderar en su jurisdicción la Planificación y Gestión del Talento Humano en Salud.
ARTÍCULO 2.11.2.3.3. FORTALECIMIENTO DE LA FORMACIÓN INTEGRAL DEL TALENTO HUMANO EN SALUD. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social gestionará ante el Ministerio de Educación Nacional, las instituciones de educación superior y otros actores, el fortalecimiento de la formación integral del talento humano en salud con énfasis en atención primaria en salud, necesarios para la implementación del Modelo de Salud Preventivo, Predictivo y Resolutivo.
ARTÍCULO 2.11.2.3.4. FORTALECIMIENTO DE LAS ESTRATEGIAS PARA LA TOMA DE DECISIONES EN TORNO AL TALENTO HUMANO EN SALUD Y OTROS TRABAJADORES DEL SECTOR. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social establecerá mecanismos para la operación del Observatorio Nacional de Talento Humano en Salud con enfoque territorial, así como su articulación con otras entidades, garantizando la gestión de información para la toma de decisiones en torno a la disponibilidad, distribución, migración, condiciones de empleo y trabajo digno y decente del talento humano en salud y demás trabajadoras y trabajadores del sector salud de manera permanente en el marco de las Redes Integrales e Integradas Territoriales de Salud (RIITS).
PARÁGRAFO. El Observatorio Nacional de Talento Humano en Salud desarrollará su despliegue territorial convocando y garantizando la participación de las Universidades Públicas, Privadas y Mixtas a nivel territorial, Centros de Investigación y demás actores.
ARTÍCULO 2.11.2.3.5. CLASIFICACIÓN ÚNICA DE OCUPACIONES. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social en un plazo de un (1) año realizará en coordinación con otras entidades, la estandarización y armonización de la Clasificación Única de Ocupaciones relacionadas con el campo de la salud y la salud pública en relación con la denominación de todos los perfiles técnicos, tecnológicos, universitarios y posgraduales, considerando además la denominación de todos los trabajadores de la salud que sean requeridos en las instancias y procesos de gobernanza, gobernabilidad, gestión territorial integral para el cuidado integral de la salud y la operación de las redes integrales e integradas territoriales de servicios de salud (RIITSS), de conformidad con la normatividad vigente.
ARTÍCULO 2.11.2.3.6. FORTALECIMIENTO DE LAS COMPETENCIAS PARA IMPLEMENTAR LA ESTRATEGIA DE ATENCIÓN PRIMARIA EN SALUD (APS). <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social y las Entidades Territoriales del orden departamental, distrital y municipal establecerán, en un plazo de un (1) año, acuerdos para el fortalecimiento de competencias y resultados de aprendizaje en el marco de la Estrategia Nacional de Formación Territorial, Intercultural de Atención Primaria en Salud, Salud Pública y Salud Colectiva, con una perspectiva preventiva, predictiva y resolutiva. Estas acciones integrarán el uso de Tecnologías de Información y Comunicación en Salud (TIC), el principio de interculturalidad, los enfoques diferenciales e interseccionales y las Funciones Esenciales de la Salud Pública (FESP).
Para tal fin, el Ministerio de Salud y Protección Social gestionará la articulación con actores del sistema educativo y con el Ministerio de Educación Nacional, sin que ello constituya requisito para el avance de las acciones. Asimismo, podrá definir procesos normativos, administrativos y técnicos orientados a la regulación y ampliación de escenarios de práctica formativa en salud pública y en el nivel primario de las Redes Integrales e Integradas Territoriales de Salud (RIITS).
ARTÍCULO 2.11.2.3.7. PROGRAMA ESPECIAL DE PREVENCIÓN DE VIOLENCIAS Y CUIDADO INTEGRAL EN SALUD MENTAL PARA EL TALENTO HUMANO EN SALUD Y DEMÁS TRABAJADORES DEL SECTOR SALUD EN EL ENTORNO LABORAL. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social liderará el desarrollo e implementación de un programa especial para la prevención de violencias y el cuidado integral en salud mental del talento humano en salud y demás trabajadores del sector salud en el entorno laboral, incluido el personal en entrenamiento. Este programa deberá establecerse en un término de seis (6) meses a partir de la vigencia del presente decreto.
Para la formulación e implementación del programa, el Ministerio de Salud y Protección Social podrá articular las acciones necesarias con entidades como el Ministerio de Trabajo, el Departamento Administrativo de la Función Pública y la Superintendencia Nacional de Salud, sin que ello limite su competencia para definir los lineamientos y coordinar su ejecución.
Las Entidades Territoriales de Salud del orden Departamental, Distrital y Municipal, las Entidades Promotoras de Salud o quien haga sus veces, y los prestadores de servicios de salud públicos, privados y mixtos, implementarán el programa en un término no mayor a tres (3) meses posteriores a su reglamentación, y serán responsables de su monitoreo y evaluación.
SOBERANÍA SANITARIA Y GESTIÓN DEL CONOCIMIENTO.
ARTÍCULO 2.11.2.4.1. INVESTIGACIÓN, DESARROLLO Y PRODUCCIÓN NACIONAL DE TECNOLOGÍAS ESTRATÉGICAS EN SALUD. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social impulsará, promoverá y articulará las iniciativas de producción pública o mixta, y establecerá mecanismos para fomentar la inversión en investigación, desarrollo, innovación y producción local de tecnologías estratégicas en salud (TES) entendidas como las actividades, intervenciones, insumos, medicamentos, dispositivos médicos y reactivos de diagnóstico in vitro, medicinas y terapias alternativas y complementarias, servicios y procedimientos desarrollados mediante esquemas colaborativos públicos o mixtos, con el propósito de garantizar el acceso equitativo a los servicios de salud y el cuidado integral de la salud, de acuerdo con las prioridades en salud pública del país y en concordancia con lo establecido en la Ley 2386 de 2024.
PARÁGRAFO 1o. Estas acciones se desarrollarán, en la medida que se requiera, en articulación con la Comisión Intersectorial para el Desarrollo y Producción de Tecnologías Estratégicas en Salud, creada mediante el Decreto número 1099 de 2022 y con participación de entidades como el Ministerio de Ciencia, Tecnología e Innovación, el Ministerio de Comercio, Industria y Turismo y el Ministerio de Hacienda y Crédito Público.
PARÁGRAFO 2o. El Ministerio de Salud y Protección Social definirá los lineamientos y prioridades estratégicas en coherencia con los retos sanitarios definidos en el Plan Decenal de Salud Pública 2022-2031 y demás instrumentos de planificación sectorial, con énfasis en aquellas tecnologías que respondan a necesidades epidemiológicas de alto impacto, como medicamentos esenciales, tecnologías diagnósticas y dispositivos médicos prioritarios, sin perjuicio de las iniciativas autónomas desarrolladas por Entidades Territoriales u otros actores públicos y privados en el marco de sus competencias.
PARÁGRAFO 3o. El Gobierno nacional desarrollará estrategias para el fortalecimiento institucional del Instituto Nacional de Salud, El Instituto de Evaluación y Tecnología en Salud (IETS), el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima), el Instituto Nacional de Cancerología (INC), el Hospital Universitario San Juan de Dios y Materno Infantil y el Centro Dermatológico Federico Lleras Acosta, en el marco del ejercicio de sus funciones para la garantía de la soberanía sanitaria.
ARTÍCULO 2.11.2.4.2. MECANISMOS DE PARTICIPACIÓN PARA LA INVESTIGACIÓN, DESARROLLO Y PRODUCCIÓN NACIONAL DE TECNOLOGÍAS ESTRATÉGICAS EN SALUD. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social implementará mecanismos de participación nacional y regional entre la academia, la industria y la sociedad civil, con el fin de generar y fortalecer iniciativas de investigación, desarrollo, fabricación y comercialización de Tecnologías Estratégicas en Salud (TES), mediante esquemas de transferencia de tecnología y conocimiento. Estos mecanismos deberán armonizarse con los marcos regulatorios aplicables en materia de propiedad intelectual y con las obligaciones asumidas por Colombia en el marco de tratados de libre comercio, garantizando condiciones que promuevan la innovación, la inversión responsable y la protección de los derechos de los desarrolladores, sin perjuicio del interés público y la garantía del derecho a la salud.
ARTÍCULO 2.11.2.4.3. GESTIÓN DEL CONOCIMIENTO Y DESARROLLO DE CIENCIA, TECNOLOGÍA E INNOVACIÓN PARA LA CONSTRUCCIÓN DE SOBERANÍA SANITARIA. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social liderará y coordinará con los diferentes actores del Sistema de Ciencia, Tecnología e Innovación - CTel, la implementación de estrategias para la generación y difusión del conocimiento en salud en el marco de las grandes prioridades en salud del país y la construcción de la soberanía sanitaria, tales como: i) creación y fortalecimiento de ecosistemas de investigación en salud, ii) fortalecimiento de capacidades en salud en Investigación, Desarrollo e Innovación (I+D+I) en las entidades territoriales, iii) Evaluación tecnológica en salud para la toma de decisiones informadas promoviendo el uso de evidencia científica en la incorporación, priorización y uso racional de tecnologías estratégicas en salud, iv) fortalecimiento de las entidades adscritas como institutos de Ciencia, Tecnología e Innovación, v) definición de planes y acuerdos estratégicos departamentales en Ciencia, Tecnología e Innovación, y v) apropiación social del conocimiento con investigaciones que den respuesta a las necesidades en salud de los territorios.
PARÁGRAFO. Para el desarrollo y evaluación de Tecnologías Estratégicas en Salud (TES), el Ministerio de Salud y Protección Social promoverá el uso de sistemas de información interoperables que garanticen la calidad, oportunidad y disponibilidad de los datos necesarios para la toma de decisiones, el diseño de políticas públicas, la priorización tecnológica y la evaluación de impacto.
ARTÍCULO 2.11.2.4.4. PROMOCIÓN DE LA GESTIÓN DEL CONOCIMIENTO ORIENTADA A LA TOMA DE DECISIONES EN SALUD. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social liderará la formulación, adopción y actualización de lineamientos normativos que garanticen la captura, interoperabilidad y uso sistemático de información socioeconómica, sociodemográfica, de contexto socioambiental, epidemiológica y clínica de la población residente en el territorio nacional para el análisis de inequidades sociales en salud y la identificación de patrones y tendencias en el proceso salud-enfermedad, que permitan la toma de decisiones clínicas, sanitarias y de política pública, la planificación y reorganización de los servicios de salud, anticipando necesidades futuras y ampliando las oportunidades de intervención y prevención de morbilidad y mortalidad evitable.
Estos lineamientos serán de obligatorio cumplimiento para las Entidades Territoriales de Salud del orden departamental, distrital y municipal, las Entidades Promotoras de Salud o quien haga sus veces, los prestadores de servicios de salud públicos, privados y mixtos y demás actores del sistema de salud.
PARÁGRAFO 1o. La captura de dicha información deberá integrarse al Sistema Integrado de Información de la Atención Primaria en Salud (SI-APS), en la Bodega de Datos SISPRO, permitiendo su análisis territorializado y diferencial, en concordancia con los principios de equidad, pertinencia cultural, y justicia social.
PARÁGRAFO 2o. Los lineamientos incluirán estrategias para la construcción de capacidades locales en análisis predictivo y resolutivo y la incorporación de metodologías de ciencias de datos orientadas a mejorar el desempeño de las Redes Integrales e Integradas Territoriales de Salud (RIITS) con énfasis en el nivel primario y potenciar la capacidad de la respuesta en salud en escenarios de alta vulnerabilidad, conflicto, emergencias, desastres y pandemias.
PARÁGRAFO 3o. El Ministerio de Salud y Protección Social podrá establecer alianzas con universidades públicas, centros de investigación y organismos internacionales, para el desarrollo de estas capacidades, priorizando territorios con mayores brechas en equidad sanitaria y tecnológica.
ARTÍCULO 2.11.2.4.5. PROMOCIÓN Y DISPONIBILIDAD DE DATOS ABIERTOS EN SALUD. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social deberá garantizar la disponibilidad, actualización periódica y difusión de conjuntos de datos abiertos, accesibles y comprensibles por la ciudadanía, con información agregada y anonimizada relacionada con las condiciones de salud, los determinantes sociales, las capacidades del sistema y el desempeño de las redes de servicios en los territorios.
Estos datos deberán publicarse bajo estándares de interoperabilidad, calidad y trazabilidad, e incluirán componentes territoriales, socioeconómicos y ambientales que permitan a las personas, comunidades, organizaciones sociales, académicas y otros actores sociales comprender la situación de salud en el país, ejercer control social, y participar activamente en los procesos de planeación, evaluación y mejora del sistema.
PARÁGRAFO 1o. El Ministerio deberá establecer mecanismos digitales para la consulta amigable de la información, garantizar su disponibilidad en formatos reutilizables y fomentar su uso mediante alianzas con instituciones educativas, centros de pensamiento, medios comunitarios y organizaciones de base social, priorizando contextos de alta vulnerabilidad y ruralidad.
PARÁGRAFO 2o. El Ministerio deberá ajustar su plan de acción sectorial y el Plan de acción institucional en los seis meses siguientes a la expedición de este decreto, para dar cuenta de la implementación del artículo en mención.
CALIDAD Y SISTEMA INTEGRADO DE INFORMACIÓN DE LA ATENCIÓN PRIMARIA EN SALUD SI-APS.
ARTÍCULO 2.11.2.5.1. CALIDAD PARA LA GARANTÍA DEL DERECHO FUNDAMENTAL A LA SALUD. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales del orden departamental, distrital y municipal, las Entidades Promotoras de Salud (EPS) o quien haga sus veces, los prestadores de servicios de salud públicos, privados y mixtos, y demás actores del sistema de salud, en el marco de sus competencias, deberán desarrollar estrategias para fortalecer el Sistema Obligatorio de Garantía de la Calidad de la Atención en Salud (SOGCS), como instrumento esencial para garantizar el derecho fundamental a la salud, en el marco de la gobernanza territorial, la territorialización, y el cuidado integral e integrado de las personas, familias y comunidades.
El Ministerio de Salud y Protección Social actualizará los componentes, estándares y criterios del SOGCS, en un plazo no mayor a un (1) año, en concordancia con el Modelo de Salud Preventivo, Predictivo y Resolutivo, de manera que se refleje el enfoque diferencial, la participación social, y la integración funcional de las Redes Integrales e Integradas Territoriales de Salud (RIITS).
ARTÍCULO 2.11.2.5.2. SISTEMA INTEGRADO DE INFORMACIÓN DE LA ATENCIÓN PRIMARIA EN SALUD SI-APS. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales del orden Departamental, Distrital y Municipal, las Entidades Promotoras de Salud (EPS) o quien haga sus veces, y los prestadores de servicios de salud públicos, privados y mixtos, implementarán, en el marco de la operación del Modelo de Salud Preventivo, Predictivo y Resolutivo, mecanismos para la integración y agregación de datos de diversas fuentes que permitan monitorear, comparar, analizar, evaluar, retroalimentar y disponer de información para la comprensión y análisis integral de las condiciones de vida y salud de las personas, familias y comunidades, los determinantes sociales, los procesos asistenciales y el cuidado integral de la salud, en los territorios.
Las Entidades Territoriales del orden Departamental, Distrital y Municipal, las Entidades Promotoras de Salud (EPS) o quien haga sus veces y los prestadores de servicios de salud públicos, privados y mixtos integrarán en su operación y gestión el "Sistema Integrado de Información de la Atención Primaria en Salud SI-APS", para tal efecto realizarán la captura, reporte y uso de la información que se requiera para garantizar su operación.
PARÁGRAFO 1o. El Sistema Integrado de Información de la Atención Primaria en Salud SI APS hará parte del sistema Integrado de Información de la Protección Social (SISPRO) e integrará las fuentes de información sectoriales e intersectoriales necesarias para el análisis y toma de decisiones en salud pública, para la afectación positiva de determinantes sociales para el logro de la equidad en salud, para medir el desempeño en la Estrategia de Atención Primaria en Salud y medir y evaluar los procesos críticos para el seguimiento y evaluación del Modelo de Salud Preventivo, Predictivo y Resolutivo.
PARÁGRAFO 2o. El Ministerio de Salud y Protección expedirá la regulación para la operación del Sistema Integrado de Información de la Atención Primaria en Salud SI-APS integrando los componentes demográficos, socioeconómicos, epidemiológicos, clínicos, administrativos y financieros y la historia clínica unificada, en un plazo máximo de seis (6) meses, contados a partir de la entrada en vigencia del presente decreto.
DISPOSICIONES FINALES.
ARTÍCULO 2.11.3.1 OPERACIÓN DEL ASEGURAMIENTO EN SUBREGIONES FUNCIONALES PARA LA GESTIÓN TERRITORIAL INTEGRAL EN SALUD PÚBLICA. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Modifíquese el artículo 2.5.2.3.3.3. el cual quedará así:
El Ministerio de Salud y Protección Social, en coordinación con la Superintendencia Nacional de Salud y en armonía con lo previsto en la normatividad vigente, actualizará los criterios diferenciales y estándares para la autorización, habilitación, permanencia y asignación de afiliados de las entidades responsables del aseguramiento en salud, teniendo como ámbito territorial de referencia las subregiones funcionales para la gestión territorial integral en salud pública.
Las Entidades Promotoras de Salud o quien haga sus veces podrán obtener autorización de funcionamiento en una o varias de las subregiones funcionales para la gestión territorial integral en salud pública que se determinen. El ámbito territorial de autorización corresponderá a la organización de la respectiva subregión funcional, y la entidad deberá garantizar la cobertura y el acceso integral, integrado, continuo y de calidad a los servicios de salud en todos los municipios que la componen, articulándose de manera efectiva con los actores del sistema de salud, los otros sectores y los actores sociales y comunitarios a través de las Redes Integrales e Integradas Territoriales de Salud (RIITS).
PARÁGRAFO. Las Entidades Promotoras de Salud (EPS) o quienes hagan sus veces, que sigan operando en virtud de la operación del aseguramiento en las subregiones funcionales para la gestión territorial integral en salud pública, podrán realizar afiliaciones o aceptar traslados de ambos regímenes, independiente del régimen que tenga autorizado. Para efectos de lo establecido en el presente decreto, no se aplicará la limitación para realizar nuevas afiliaciones y aceptar traslados, establecida en el parágrafo 2 del artículo 2.5.2.3.5.6 del Decreto número 780 de 2016.
ARTÍCULO 2.11.3.2. ACTUALIZACIÓN Y VIGENCIA DE LA AUTORIZACIÓN DE FUNCIONAMIENTO DE LAS ENTIDADES RESPONSABLES DEL ASEGURAMIENTO EN SALUD EN EL MARCO DEL MODELO DE SALUD PREVENTIVO, PREDICTIVO Y RESOLUTIVO. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Modifíquese el artículo 2.5.2.3.2.7, el cual quedará así:
La Superintendencia Nacional de Salud actualizará el acto administrativo que autoriza el funcionamiento de las Entidades Promotoras de Salud (EPS) o de quienes hagan sus veces, que se encuentren actualmente autorizadas o habilitadas para operar, con el fin de incorporar el ámbito territorial correspondiente a las subregiones funcionales para la gestión territorial integral en salud pública definidas por el Ministerio de Salud y Protección Social en el marco del Modelo de Salud Preventivo, Predictivo y Resolutivo.
Esta actualización se realizará dentro de los seis (6) meses siguientes a la entrada en vigencia de las disposiciones reglamentarias que definan las regiones y subregiones funcionales y su ámbito de operación para el aseguramiento, plazo dentro del cual se mantendrá vigente el certificado actual.
El acto administrativo de actualización especificará como mínimo: i) el código para efectos de identificación, ii) el ámbito territorial donde se autoriza a la entidad para la operación del aseguramiento en salud, el cual podrá incluir subregiones funcionales para la gestión territorial integral en salud pública, departamentos y municipios, conforme a lo que establezca la normatividad vigente, y iii) los regímenes de afiliación en los que se encuentra autorizada para operar.
La vigencia de la autorización de funcionamiento para estas entidades será renovada por periodos de tres (3) años, contados a partir de la fecha de expedición del acto actualizado por parte de la Superintendencia Nacional de Salud, previo seguimiento y verificación de las condiciones de habilitación y permanencia.
Las entidades con autorización actualizada dispondrán de un plazo de un (1) año, contado a partir de la expedición por parte del Ministerio de Salud y Protección Social de la reglamentación correspondiente sobre habilitación y permanencia para la operación en el ámbito territorial de subregiones funcionales, para adaptar y ajustar su capacidad a las condiciones previstas. La Superintendencia Nacional de Salud, previo al cumplimiento de dicho plazo, programará las visitas y actividades de seguimiento y verificación respectivas.
ARTÍCULO 2.11.3.3 FINANCIAMIENTO DEL MODELO DE SALUD PREVENTIVO, PREDICTIVO Y RESOLUTIVO. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Modelo de Salud Preventivo, Predictivo y Resolutivo se financiará con cargo a los recursos del aseguramiento en Salud administrados por la ADRES, el Sistema General de Participaciones, los recursos del Presupuesto General de la Nación que para el efecto se asignen y de otras fuentes que, conforme a la normatividad vigente, puedan destinarse a tales fines. La implementación progresiva del modelo de salud estará sujeta a las disponibilidades presupuestales, al Marco Fiscal de Mediano Plazo (MFMP) y al Marco de Gasto de Mediano Plazo (MGMP) del sector salud.
En ningún caso este Decreto modifica la destinación específica de los recursos del Sistema General de Seguridad Social en Salud.
ARTÍCULO 2.11.3.4 INSPECCIÓN, VIGILANCIA Y CONTROL. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud en el marco de sus competencias adelantará la inspección, vigilancia y control en relación con el cumplimiento de lo dispuesto en la presente Parte.
Esta entidad realizará, en el marco del desarrollo del eje del Sistema de Inspección, Vigilancia y Control de prestación de servicios de salud, vigilancia especial en el nivel territorial de la conformación y operación de redes integrales e integradas territoriales de salud, el fortalecimiento de la oferta de servicios de salud en el nivel primario, incluida la operación de equipos de salud territoriales, la coordinación asistencial en red y la implementación de los procesos de apoyo clínico, administrativo y logístico en el nivel complementario y en desarrollo del eje de Atención al usuario y participación social generará formas y mecanismos de participación ciudadana y de protección al usuario del servicio de salud a nivel territorial y microterritorial para la operación del Modelo de Salud Preventivo, Predictivo y Resolutivo.
Las entidades territoriales, en el marco de sus competencias definidas en la Ley 715 de 2001 y demás normas aplicables, ejercerán funciones de inspección, vigilancia y control sobre los actores del Sistema General de Seguridad Social en Salud en su jurisdicción, en articulación con las acciones desarrolladas por la Superintendencia Nacional de Salud y el Ministerio de Salud y Protección Social. Estas funciones se desarrollarán respetando el principio de concurrencia y coordinación institucional.
PARÁGRAFO 1o. En el desarrollo de estas acciones, la Superintendencia Nacional de Salud deberá respetar la autonomía de las entidades territoriales, y ejercerá sus funciones en coordinación con las competencias asignadas a otros actores del sistema conforme a la ley.
PARÁGRAFO 2o. La promoción de la participación ciudadana se realizará en el marco de las competencias ya establecidas por el legislador, sin que el presente Decreto implique la creación de nuevas instancias o atribuciones no previstas en la ley.
ARTÍCULO 2.11.3.5. PLAN DE FORTALECIMIENTO DE CAPACIDADES INSTITUCIONALES. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social implementará un plan progresivo de fortalecimiento institucional y asistencia técnica dirigida a las entidades territoriales, para fortalecer las capacidades territoriales para la adopción, implementación, ejecución y evaluación del Modelo Preventivo, Predictivo y Resolutivo en cada uno de sus pilares, con el fin de garantizar condiciones mínimas para su implementación efectiva y equitativa en todo el territorio nacional e iniciando en aquellas con menor capacidad resolutiva. Este plan incluirá la transferencia de herramientas, formación del talento humano, acompañamiento operativo y criterios de priorización territorial con enfoque diferencial.
ARTÍCULO 2.11.3.6. SEGUIMIENTO Y EVALUACIÓN DEL MODELO DE SALUD PREVENTIVO, PREDICTIVO Y RESOLUTIVO. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> En el término de seis (6) meses el Ministerio de Salud y Protección Social, en articulación con la Superintendencia Nacional de Salud, las entidades territoriales y demás actores del Sistema General de Seguridad Social en Salud, formulará los lineamientos para el seguimiento y evaluación a la Implementación del Modelo de Salud Preventivo, Predictivo y Resolutivo, con las fases, indicadores, metas, fuentes de información, responsables institucionales y mecanismos de reporte y retroalimentación, con el fin de garantizar la adecuada adopción, ejecución y mejora progresiva del Modelo.
PARÁGRAFO. El Ministerio de Salud y Protección Social definirá indicadores de experiencia ciudadana que permitan evaluar, de forma clara y accesible, aspectos como la satisfacción de los usuarios, los tiempos de espera, la continuidad del cuidado, la accesibilidad efectiva y la calidad percibida. Estos indicadores deberán ser implementados y reportados por los actores responsables en el Sistema Integrado de Información de la Atención Primaria en Salud SI-APS, como parte del seguimiento a la implementación del Modelo de Salud Preventivo, Predictivo y Resolutivo.
ARTÍCULO 2.11.3.7. TRANSICIÓN. <Decreto 858 de 2025 SUSPENDIDO, consultar el Decreto 1599 de 2022> <Artículo sustituido por el artículo 1 del Decreto 858 de 2025. El nuevo texto es el siguiente:> Las entidades y actores del Sistema General de Seguridad Social en Salud deberán adecuar progresivamente su operación a las disposiciones del presente decreto, en un plazo máximo de hasta por un (1) año, conforme a lo definido en esta norma, por parte del Ministerio de Salud y Protección Social.
Durante este periodo, los actores deberán ajustar su funcionamiento al Modelo de Salud Preventivo, Predictivo y Resolutivo, su articulación a las Redes Integrales e Integradas Territoriales de Salud (RIITS), y al nuevo enfoque territorial, diferencial e intersectorial definido en esta norma.
SISTEMA INTEGRAL DE INFORMACIÓN FINANCIERA Y ASISTENCIAL (SIIFA).
SISTEMA INTEGRAL DE INFORMACIÓN FINANCIERA Y ASISTENCIAL (SIIFA) Y REGISTRO DE CONTRATACIÓN DE SERVICIOS Y TECNOLOGÍAS DE SALUD.
ARTÍCULO 2.12.1.1 OBJETO. <Artículo adicionado por el artículo 1 del Decreto 228 de 2025. El nuevo texto es el siguiente:> El presente Título tiene por objeto establecer los parámetros y componentes del Sistema Integral de Información Financiera y Asistencial (SIIFA), como mecanismo de trazabilidad de la información financiera, para agilizar su transmisión y evaluación, acelerar el flujo de recursos y permitir la transparencia en las transacciones entre las entidades que sean agentes del sector salud y protección social.
El SIIFA se dispondrá por el Ministerio de Salud y Protección Social a través de un portal de registro electrónico y transaccional de trasmisión y registro de información que permita la trazabilidad de las transacciones realizadas entre los distintos agentes del sector salud y el flujo de los recursos involucrados en el proceso de atención en salud, de conformidad con los estándares y la periodicidad de reporte de información, atendiendo a la política de gobierno digital, entre otros lineamientos de los servicios ciudadanos digitales expedidos por el Ministerio de Tecnologías de la Información y las Comunicaciones.
ARTÍCULO 2.12.1.2 CAMPO DE APLICACIÓN. <Artículo adicionado por el artículo 1 del Decreto 228 de 2025. El nuevo texto es el siguiente:> Las disposiciones contenidas en este Título son aplicables a los siguientes agentes del sector salud:
1. Los Prestadores de Servicios de Salud (PSS): Instituciones Prestadoras de Servicios de Salud (IPS), Profesionales independientes de salud, Entidades con objeto social diferente y Transporte especial de pacientes.
2. Los Proveedores de Tecnologías en Salud (PTS).
3. Las Entidades Responsables de Pago (ERP) en los términos del numeral 1 del artículo 2.5.3.4.1.3 del presente decreto, así como a las entidades que administran u operan los regímenes Especial y de Excepción y al Fondo Nacional de Salud de las Personas Privadas de la Libertad, cuando celebren acuerdos de voluntades con los prestadores de servicios de salud o con proveedores de tecnologías en salud.
4. Otros pagadores: Compañías de· seguros autorizadas para ofrecer pólizas del Seguro Obligatorio de Accidentes de Tránsito (SOAT) y las entidades que ofrecen planes voluntarios de salud.
5. La Administradora de los Recursos del Sistema General de Seguridad Social en Salud (Adres).
6. La Superintendencia Nacional de Salud.
PARÁGRAFO. Se excluye del registro de contratación de servicios y tecnologías de salud a las personas naturales o jurídicas que realicen transacciones con recursos propios.
ARTÍCULO 2.12.1.3 ALCANCE DEL SISTEMA INTEGRADO DE INFORMACIÓN FINANCIERA Y ASISTENCIAL (SIIFA). <Artículo adicionado por el artículo 1 del Decreto 228 de 2025. El nuevo texto es el siguiente:> El SIIFA abarcará la información administrativa, financiera y asistencial del sector salud, para la transmisión de los datos relacionados con la prestación o provisión de servicios y tecnologías de salud. Para el efecto, en el SIIFA se incorporará el registro de contratación de servicios y tecnologías de salud al que se refiere el inciso segundo del artículo 4o de la Ley 1966 de 2019. El Ministerio de Salud y Protección Social establecerá la información a ser incluida en el registro de contratación, la información y procesos asociados a la operativización del SIIFA, su estructura, sus fuentes de información y la periodicidad de reporte de esta.
El SIIFA recibirá la información que los facturadores electrónicos del sector salud transmitan a la plataforma del mecanismo único de validación del Registro Individual de Prestación de Salud (RIPS) y accederá a la información de la factura electrónica de venta en salud que se genere dentro del relacionamiento de los agentes enunciados en los numerales 1, 2, 3, 4 y 5 del artículo 2.12.1.2 de este decreto.
ARTÍCULO 2.12.1.4 ESTRUCTURA DEL SISTEMA INTEGRADO DE INFORMACIÓN FINANCIERA Y ASISTENCIAL (SIIFA). <Artículo adicionado por el artículo 1 del Decreto 228 de 2025. El nuevo texto es el siguiente:> El SIIFA será administrado por el Ministerio de Salud y Protección Social y estará conformado por la siguiente estructura:
1. Módulo de registro de contratación de servicios y tecnologías de salud: dispone la información de los acuerdos de voluntades suscritos entre las entidades responsables de pago y los prestadores de servicios de salud y proveedores de tecnologías de salud, en la estructura que defina el Ministerio de Salud y Protección Social, la que en todo caso deberá incluir como mínimo: i) Información de los acuerdos de voluntades. ii) Los servicios y tecnologías de salud contratados. iii) La ejecución y liquidación de los acuerdos de voluntades. iv) Las modificaciones de los acuerdos de voluntades.
La información contenida en este módulo será reportada por las entidades responsables de pago, los prestadores de servicios de salud y proveedores de tecnologías en salud.
2. Módulo de Factura Electrónica de Venta (FEV) en salud y Registro Individual de Prestación de Servicios de Salud (RIPS): incorpora la información de la factura electrónica de venta del sector salud y el RIPS reportada al mecanismo único de validación dispuesto por el Ministerio de Salud y Protección Social.
3. Módulo de seguimiento a facturas: contiene el registro de la información de los procesos de radicación, devoluciones, glosas, objeciones y respuestas, resultado de la auditoría de las Facturas Electrónicas de Venta del sector salud, según el trámite de reconocimiento y pago dispuesto en la normatividad vigente.
La información contenida en este módulo será reportada por las entidades responsables de pago, y, demás pagadores, los prestadores de servicios de salud y proveedores de tecnologías en salud.
4. Módulo de seguimiento a pagos: registra la información de los pagos realizados por las Entidades Responsables de Pago (ERP) y demás pagadores, respecto a las Factura Electrónica de Venta en el sector salud, así como la amortización de anticipos y los valores de giro directo.
La información contenida en este módulo será reportada por las entidades responsables de pago, los prestadores de servicios de salud, los proveedores de tecnologías en salud, la administradora de los recursos del sistema general de seguridad social en salud -ADRES y demás pagadores.
PARÁGRAFO. El Ministerio de Salud y Protección Social definirá las funcionalidades y operativización de los módulos del SIIFA, que contribuyan a la eficiencia y transparencia en la gestión financiera y asistencial del sistema de salud.
ARTÍCULO 2.12.1.5 FUENTES DE LA INFORMACIÓN REGISTRADA EN EL SIIFA. <Artículo adicionado por el artículo 1 del Decreto 228 de 2025. El nuevo texto es el siguiente:> La información contenida en los módulos que conforman el SIIFA se alimentará de las siguientes fuentes de información:
1. La información contenida en los contratos o acuerdos de voluntades suscritos entre las entidades responsables de pago, los prestadores de servicios de salud y los proveedores de tecnologías en salud, que se registren en el módulo de registro de contratación de servicios y tecnologías en salud a que refiere el artículo 4o de la Ley 1966 de 2019.
2. La información de los servicios prestados y las tecnologías suministradas que los facturadores electrónicos del sector salud transmitan a la plataforma del mecanismo único de validación del RIPS.
3. La información de la factura electrónica de venta en salud que se genere dentro del relacionamiento de los agentes enunciados en los numerales 1, 2, 3, 4 y 5 del artículo 2.12.1.2 de este decreto, reportada al mecanismo único de validación dispuesto por el Ministerio de Salud y Protección Social.
4. La información que soporten las transacciones realizadas con recursos del sector salud entre los agentes señalados en el artículo 2.12.1.2 del presente decreto.
ARTÍCULO 2.12.1.6 DEL REGISTRO DE CONTRATACIÓN DE SERVICIOS Y TECNOLOGÍAS DE SALUD. <Artículo adicionado por el artículo 1 del Decreto 228 de 2025. El nuevo texto es el siguiente:> El portal de registro electrónico de contratos de servicios y tecnologías de salud, estará integrado como un módulo del SIIFA, como mecanismo de reporte obligatorio para las entidades responsables de pago, los proveedores de tecnologías en salud y los prestadores de servicios de salud, con excepción de las entidades con objeto social diferente.
El diseño, implementación y operación estará a cargo del Ministerio de Salud y Protección Social, para los acuerdos de voluntades suscritos entre las entidades responsables de pago con los prestadores de servicios de salud y los proveedores de tecnologías en salud, al cual se ingresará la información contractual según la estructura dispuesta en el SIIFA.
La entidad contratante ingresará los datos generales del contrato, de su modificación y los relativos a su liquidación, sin perjuicio de los demás campos que se requieran y que sean afines a los objetivos del SIIFA; por su parte, los prestadores de servicios de salud, los proveedores de tecnologías en salud, o quien haga sus veces, deberán verificar que la información contenida en el registro de contratación refleje fielmente el acuerdo de voluntades y la liquidación suscrita entre las partes.
Para el inicio de la operación del registro de contratación de servicios y tecnologías en salud, todos los contratos que se encuentren vigentes deberán registrarse siguiendo el procedimiento que establezca el Ministerio, a su vez las novedades que afecten el acuerdo de voluntades deberán ser actualizadas de manera inmediata obedeciendo a las necesidades de ejecución.
La periodicidad del registro de esta información obedecerá a la ejecución del acuerdo de voluntades y deberá ser actualizada al momento de generarse la información según corresponda.
PARÁGRAFO. La información de la atención de urgencias y de eventos atendidos sin contrato no hacen parte del registro de contratación. Esta información será dispuesta en el SIIFA mediante el mecanismo único de validación de la Factura Electrónica de Venta (FEV) en salud y el RIPS según lo establecido por el Ministerio de Salud y Protección Social.
ARTÍCULO 2.12.1.7 OBLIGACIÓN DE REGISTRO O REPORTE EN EL SIIFA. <Artículo adicionado por el artículo 1 del Decreto 228 de 2025. El nuevo texto es el siguiente:> Los agentes enunciados en los numerales 1, 2, 3, 4 y 5 del artículo 2.12.1.2 de este Decreto estarán sujetos a la obligación de reportar la información que les corresponda en los diferentes módulos del SIIFA previstos en el artículo 2.12.1.4 del presente decreto, conforme a los términos y condiciones que para el efecto expida el Ministerio de Salud y Protección Social, donde se establecerá, como mínimo, la periodicidad y los contenidos de la información a registrar o reportar en el SIIFA.
ARTÍCULO 2.12.1.8 ACCESO A LA INFORMACIÓN. <Artículo adicionado por el artículo 1 del Decreto 228 de 2025. El nuevo texto es el siguiente:> Las entidades de inspección, vigilancia y control, la ADRES, así como las demás autoridades que lo requieran podrán acceder a la información reportada en el SIIFA en el marco de sus competencias.
El Ministerio de Salud y Protección Social definirá los roles y niveles de acceso a la información del SIIFA, para los destinatarios señalados en los numerales 1, 2, 3 y 4 del artículo 2.12.1.2 de este Decreto, así como el acceso a la información pública a la ciudadanía en general de acuerdo con lo establecido en la Ley 1712 de 2014.
ARTÍCULO 2.12.1.9 SEGURIDAD DE LA INFORMACIÓN Y PROTECCIÓN DE DATOS PERSONALES. <Artículo adicionado por el artículo 1 del Decreto 228 de 2025. El nuevo texto es el siguiente:> Las entidades encargadas de la administración y operación del SIIFA garantizarán al interior de sus procesos informáticos y con los terceros involucrados, la veracidad, confidencialidad, integridad, custodia, disponibilidad, calidad, uso y circulación restringida de la información a través de la implementación de un sistema integral de gestión de seguridad de la información que estará a su cargo y que comprenderá políticas, procedimientos, recursos técnicos, administrativos y humanos, alineados con los lineamientos emitidos por el Ministerio de Tecnologías de la Información y las Comunicaciones o la entidad competente o quien haga sus veces.
Las entidades que participen en el acceso, registro, consulta, flujo y consolidación de la información, serán responsables del cumplimiento del régimen de protección de datos y demás aspectos relacionados con el tratamiento de la información, que le sea aplicable en el marco de las Leyes 1581 de 2012, 1712 de 2014, el Capítulo 25 del Título 2 del Libro 2 de la Parte 2 del Decreto número 1074 de 2015 y las normas que las modifiquen, reglamenten o sustituyan, en virtud de lo cual se hacen responsables de la privacidad, seguridad, confidencialidad y veracidad de la información suministrada sobre los datos a los cuales tienen acceso.
ARTÍCULO 2.12.1.10 GARANTÍA DE CONEXIÓN DEL SIIFA. <Artículo adicionado por el artículo 1 del Decreto 228 de 2025. El nuevo texto es el siguiente:> En virtud de lo establecido en el artículo 3o de la Ley 1966 de 2019, el Ministerio de las Tecnologías de la Información y las Comunicaciones apoyará en el marco de sus competencias al Ministerio de Salud y Protección Social, en el proceso de garantía de conexión de todos los agentes del sector.
ARTÍCULO 2.12.1.11 INSPECCIÓN, VIGILANCIA Y CONTROL. <Artículo adicionado por el artículo 1 del Decreto 228 de 2025. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud efectuará la inspección, vigilancia y control del cumplimiento de las obligaciones de reporte de información derivadas de la aplicación del presente Título, sin perjuicio de las funciones de inspección, vigilancia y control, que competen a otras autoridades conforme a la normatividad vigente.
PLAN NACIONAL DE SALUD RURAL (PNSR).
<Parte adicionada por el artículo 1 del Decreto 351 de 2025>
DISPOSICIONES GENERALES.
ARTÍCULO 2.13.1.1. OBJETO. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> El presente decreto tiene por objeto adoptar el Plan Nacional de Salud Rural (PNSR), conforme al anexo técnico que hace parte integral del presente acto administrativo, en respuesta al Acuerdo Final para la Terminación del Conflicto y la Construcción de una Paz Estable y Duradera, en adelante Acuerdo Final de Paz y, establecer las condiciones para su implementación en todo el territorio nacional.
ARTÍCULO 2.13.1.2. ÁMBITO DE APLICACIÓN. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> Las disposiciones contenidas en el presente decreto, tendrán aplicación en todo el territorio nacional para los siguientes actores:
- Las Entidades Territoriales del orden departamental, distrital y municipal.
- Las Empresas Sociales del Estado o las entidades que hagan sus veces.
- Las Instituciones Prestadoras de Servidos de Salud privadas y mixtas.
- Las Entidades Promotoras de Salud o las entidades que hagan sus veces.
- Las Entidades responsables de los Regímenes Exceptuados.
- Los Proveedores de tecnologías en salud.
- La Superintendencia Nacional de Salud (SNS).
- Organizaciones sociales y comunitarias, comunidad en general y demás que intervengan de manera directa o indirecta, en la garantía del derecho fundamental a la salud para la población de las zonas rurales y zonas rurales dispersas.
ARTÍCULO 2.13.1.3. LÍNEAS ESTRATÉGICAS DEL PLAN NACIONAL DE SALUD RURAL (PNSR). <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> El Plan Nacional de Salud Rural (PNSR), establece como líneas estratégicas: (i) Gobernanza y gobernabilidad, (ii) Modelo especial de salud pública para la ruralidad, (iii) Garantía de la calidad en salud para las personas, familias y comunidades rurales. Para su implementación se observará lo señalado en la Ley 1751 de 2015 y demás disposiciones que la modifiquen, adicionen o deroguen.
ARTÍCULO 2.13.1.4. COBERTURA TERRITORIAL. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> El PNSR será de obligatorio cumplimiento en todos los departamentos, distritos y municipios del país con zonas rurales y zonas rurales dispersas. Su implementación se ejecutará de manera progresiva, en los municipios que cuenten con: Programas de Desarrollo con Enfoque Territorial (PDET), Programa Nacional Integral de Sustitución de Cultivos de Uso Ilícito (PNIS), o se encuentren o sean considerados como Zonas más Afectadas por el Conflicto Armado (ZOMAC) y demás municipios priorizados para las regiones de paz, hasta llegar a la totalidad de los municipios que hacen parte de la ruralidad del país.
GOBERNANZA Y GOBERNABILIDAD DEL PLAN NACIONAL DE SALUD RURAL (PNSR).
ARTÍCULO 2.13.2.1. GOBERNANZA Y GOBERNABILIDAD DEL PNSR. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social ejercerá la rectoría del PNSR. Las Entidades Territoriales del orden departamental, distrital y municipal adoptarán el PNSR a través de la construcción participativa del componente territorial del PNSR y su armonización e integración en los Planes Territoriales de Salud, garantizando la participación de campesinos y campesinas, los pueblos, las comunidades étnicas y las diferentes formas de organización presentes en el territorio.
Para el periodo 2024-2027, las Entidades Territoriales del orden departamental, distrital y municipal armonizarán los Planes Territoriales de Salud (PTS) con los contenidos del PNSR, con base en la guía que para este fin expedirá el Ministerio de Salud y Protección Social.
A partir del 2028 y para las siguientes vigencias, las Entidades Departamentales, Distritales y Municipales incorporarán las líneas estratégicas del PNSR en el proceso de Planeación Integral para la Salud (PIS), en los términos que establezca el Ministerio de Salud y Protección Social.
ARTÍCULO 2.13.2.2. COORDINACIÓN PARA LA SALUD RURAL. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> La Comisión Intersectorial de Salud Pública (CISP) dentro de sus competencias articulará las acciones intersectoriales que se definan en el Plan Nacional de Salud Rural con las estrategias del plan de acción intersectorial de salud pública establecido en el marco del Plan Decenal de Salud Pública vigente.
ARTÍCULO 2.13.2.3. COMITÉ INSTITUCIONAL DE SALUD RURAL. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social conformará y reglamentará dentro de los tres (3) meses siguientes a la expedición del presente decreto, un Comité Institucional de Salud Rural integrado por las dependencias relacionadas con la implementación del PNSR según su estructura y funciones, para la coordinación, ejecución, seguimiento y evaluación de las acciones estratégicas contenidas en el PNSR.
ARTÍCULO 2.13.2.4. MESAS TÉCNICAS DEPARTAMENTALES, DISTRITALES Y MUNICIPALES DE SALUD RURAL. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> Las Entidades Departamentales, Distritales y Municipales, previa reglamentación por parte del Ministerio de Salud y Protección Social, en un término de (6) seis meses a partir de la vigencia del presente decreto, conformarán mesas técnicas permanentes de salud rural como mecanismo de concertación de acciones intersectoriales para la afectación positiva de los determinantes sociales de la Salud en las zonas rurales y zonas rurales dispersas. Estas mesas sesionarán de manera trimestral y podrán ser desarrolladas a través de instancias constituidas en el territorio en el marco de la implementación de los Planes Territoriales de Salud (PTS). Los insumos resultantes del trabajo en las Mesas Técnicas departamentales, distritales y municipales de salud rural, serán presentados en la Comisión Intersectorial de Salud Pública para que, de acuerdo con sus competencias sean considerados.
Las Mesas Técnicas departamentales, distritales y municipales de salud rural tendrán interlocución con otras instancias incluidas aquellas relacionadas con el Sistema Nacional de Reforma Agraria y Desarrollo Rural y sus correspondientes subsistemas y garantizarán la participación de organizaciones sociales y comunitarias, incluidas las de género y mujer rural, campesinas y campesinos, las propias de los sistemas propios e interculturales de pueblos indígenas y los pueblos negros, afrodescendientes, raizales y palenqueros y Rrom que coexistan en las zonas rurales y zonas rurales dispersas.
MODELO ESPECIAL DE SALUD PÚBLICA PARA LA RURALIDAD.
ARTÍCULO 2.13.3.1. MODELO ESPECIAL DE SALUD PÚBLICA PARA LA RURALIDAD. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales departamentales, distritales y municipales, las Entidades Promotoras de Salud (EPS) o quienes hagan sus veces, las Empresas Sociales del Estado o quienes hagan sus veces, las Instituciones Prestadoras de Servicios de Salud privadas y mixtas y demás actores que intervengan, de manera directa o indirecta, en la garantía del derecho fundamental a la salud, concurrirán en la implementación del modelo especial en salud pública para la ruralidad.
Para los pueblos y comunidades étnicas, se concertarán los modelos de salud propios conforme con la normatividad vigente.
Hacen parte de este modelo los siguientes componentes que responden al Plan Marco de Implementación (PMI) definido en el Acuerdo Final de Paz:
- Componente 1. Redes integrales e integradas de servicios de salud.
- Componente 2. Construcción, mejoramiento de la infraestructura y la dotación en salud.
- Componente 3. Personal de salud para la ruralidad.
- Componente 4. Participación de las organizaciones sociales y comunitarias para la salud rural.
- Componente 5. Adopción de enfoques para la salud rural.
- Componente 6. Salud de los trabajadores rurales.
REDES INTEGRALES E INTEGRADAS DE SERVICIOS DE SALUD.
ARTÍCULO 2.13.3.1.1. SERVICIOS DE SALUD EN LAS ZONAS RURALES Y ZONAS RURALES DISPERSAS. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social y las Entidades Territoriales Departamentales, Distritales y Municipales en coordinación con las Entidades Promotoras de Salud o la entidad que haga sus veces, Empresas Sociales del Estado o la entidad que haga sus veces e Instituciones Prestadoras de Servicios de Salud privadas y mixtas en el marco de la organización y conformación de las redes integrales e integradas de servicios de salud, deberán garantizar la prestación de servicios de salud en las zonas rurales y zonas rurales dispersas.
De manera progresiva y para el fortalecimiento de la red pública, en cada municipio del país o área no municipalizada, debe funcionar al menos una sede principal del nivel primario y sedes satélites, ambas, pertenecientes a una Empresa Social del Estado o la entidad que haga sus veces con presencia en el municipio o municipio vecino, según el caso; estas sedes estarán articuladas con hospitales de referencia y contarán con la infraestructura, dotación, equipos, insumos, disponibilidad de transporte, red de comunicaciones y personal de salud, incluido el personal perteneciente a los equipos básicos de salud.
Se asegurará la distribución equitativa y suficiente de las sedes satélites en las zonas rurales y zonas rurales dispersas, iniciando por los municipios definidos en el artículo 4o del presente decreto.
En aquellos municipios o áreas no municipalizadas donde una Empresa Social del Estado o entidad que haga sus veces tenga jurisdicción, esta operará como cabeza de red del nivel primario del respectivo municipio o área no municipalizada.
PARÁGRAFO 1o. Para la atención en las zonas rurales y zonas rurales dispersas se podrá operar con el soporte logístico y de transporte a cargo del Estado o en concurrencia con organismos internacionales, organizaciones sociales, y proveedores que se identifiquen en el marco de la organización, conformación y operación de las redes integrales e integradas en el territorio.
PARÁGRAFO 2o. El Ministerio de Salud y Protección Social realizará los ajustes correspondientes en términos de habilitación de los servicios de salud con el fin de dar respuesta a las necesidades de la población rural con criterios de pertinencia étnica y cultural, adaptables a la morfología y geografía del territorio.
ARTÍCULO 2.13.3.1.2. CUIDADO DE LAS PERSONAS, FAMILIAS Y COMUNIDADES EN EL MODELO ESPECIAL DE SALUD PÚBLICA PARA LA RURALIDAD. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales del orden departamental, distrital y municipal con las Entidades Promotoras de Salud o las entidades que hagan sus veces, deberán garantizar la prestación de servicios de salud a través de las sedes satélites de Empresas Sociales del Estado o las entidades que hagan sus veces disponibles en las zonas rurales y zonas rurales dispersas con el fin de que la población que habita en la ruralidad acceda al centro de atención y/o que el centro de atención disponga los servicios de salud a una distancia que garantice la atención oportuna, pertinente y resolutiva; así mismo y en el marco de la organización y conformación de las redes integrales e integradas de servicios de salud, garantizarán la participación de las Instituciones Prestadoras de Servicios de Salud privadas y mixtas para la atención en salud de la población que habita en las zonas rurales y zonas rurales dispersas.
ARTÍCULO 2.13.3.1.3. RESOLUTIVIDAD DE LOS SERVICIOS DE SALUD EN LA RURALIDAD. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales del orden departamental, distrital y municipal con las Entidades Promotoras de Salud o las entidades que hagan sus veces, las Empresas Sociales del Estado o las entidades que hagan sus veces y las Instituciones Prestadoras de Servicios de Salud privadas y mixtas, bajo el direccionamiento del Ministerio de Salud y Protección Social, deberán garantizar en el contexto de las redes integrales e integradas de servicios de salud, la resolutividad de la prestación de servicios de salud desde la promoción de la salud, la prevención de la enfermedad, el diagnóstico, tratamiento, rehabilitación y cuidados paliativos a través de las modalidades intramural, extramural y telemedicina.
Las Entidades Promotoras de Salud (EPS) o las entidades que hagan sus veces deberán incluir en el procedimiento de suministros de medicamentos cubiertos por el Plan de Beneficios en Salud (PBS) o el que haga sus veces, mecanismos para la entrega completa e inmediata de medicamentos a la población rural, a través de las sedes de Empresas Sociales del Estado o las entidades que hagan sus veces, las Instituciones Prestadoras de Servicios de Salud privadas y mixtas con oferta de servicios de salud disponible en las zonas rurales y rurales y dispersas y los Equipos Básicos de Salud, a través de las modalidades intramural o extramural (atención domiciliaria, unidades móviles o jornadas). Cuando la entrega de medicamentos sea incompleta, esta se deberá garantizar dentro de las 48 horas siguientes en los términos establecidos en el artículo 131 del Decreto Ley 019 de 2012.
Los procesos de referencia y contrarreferencia desarrollados al interior de las redes integrales e integradas de servicios de salud deberán fortalecer la capacidad de transporte del personal de salud y de los ciudadanos, para lo cual incorporarán modos de traslado adaptados a las condiciones de las zonas rurales y rurales dispersas a través de transporte aéreo (helicoportado u otro), fluvial - marítimo (hidroaviones u otros), terrestre y demás medios no convencionales, los cuales serán incluidos en las modalidades de contratación y pago de las Entidades Promotoras de Salud (EPS) o las entidades que hagan sus veces.
PARÁGRAFO 1o. La atención en salud a través de la modalidad telemedicina no deberá ir en detrimento de la garantía del acceso físico de la población a servicios de salud en las modalidades intramural y extramural.
ARTÍCULO 2.13.3.1.4. EQUIPOS BÁSICOS DE SALUD PARA LA RURALIDAD. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales del orden departamental, distrital y municipal con las Entidades Promotoras de Salud o las entidades que hagan sus veces, las Empresas Sociales del Estado y las Instituciones Prestadoras de Servicios de Salud privadas mixtas, bajo el direccionamiento del Ministerio de Salud y Protección Social, deberán garantizar la operación permanente y continua de equipos básicos de salud en las zonas rurales y zonas rurales dispersas bajo los criterios de calidad e idoneidad establecidos por la normatividad vigente. Los equipos básicos de salud realizarán atenciones para el cuidado de la salud conforme a lo establecido en el anexo técnico que hace parte integral del presente decreto.
CONSTRUCCIÓN, MEJORAMIENTO DE LA INFRAESTRUCTURA Y LA DOTACIÓN EN SALUD.
ARTÍCULO 2.13.3.2.1. CONSTRUCCIÓN, RECUPERACIÓN Y MEJORAMIENTO DE LA INFRAESTRUCTURA, Y DOTACIÓN PARA LA RURALIDAD. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social y las Entidades Territoriales del orden departamental, distrital y municipal deberán priorizar en el corto y mediano plazo dentro de los Planes Bienales de Inversión en Salud o en los Planes Maestros de Inversiones en Infraestructura y Dotación en Salud (PMIDS), según corresponda, los proyectos dirigidos a la construcción de obra nueva, ampliación, adecuación, remodelación, reforzamiento sísmico estructural, reposición de Infraestructura, telesalud, la dotación y modernización de sedes de Empresas Sociales del Estado o las entidades que hagan sus veces, para las zonas rurales y zonas rurales dispersas y hospitales de referencia para estas sedes, garantizando en ellos la inclusión de todos los componentes que permitan su óptimo funcionamiento, empleando las fuentes de financiación que garanticen la gestión integral de proyectos y la disponibilidad de recursos que se requieran. En los Planes Maestros de Inversiones en Infraestructura y Dotación en Salud (PMIDS), se establecerán metas de inversión.
El desarrollo de infraestructura en salud en las zonas rurales y zonas rurales dispersas, en contexto con el hábitat natural, social y cultural debe contar con la participación integral de las comunidades en todas las etapas del o los proyectos, incluyendo iniciativas autónomas desde los sistemas de conocimiento, saberes y practicas socio culturales y regionales. Para tal efecto el Ministerio de Salud y Protección Social realizará los ajustes correspondientes a las normas de viabilización y ejecución de proyectos.
ARTÍCULO 2.13.3.2.2. PRIORIZACIÓN DE RECURSOS PARA LA FINANCIACIÓN DE PROYECTOS DE CONSTRUCCIÓN, RECUPERACIÓN Y MEJORAMIENTO DE LA INFRAESTRUCTURA Y DOTACIÓN PARA LA RURALIDAD. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social durante el periodo 2025-2031, plazo previsto inicialmente para el cumplimiento del Acuerdo Final de Paz, destinará mínimo el 50% del total de recursos asignados en este periodo a la partida orientada a la financiación de proyectos de infraestructura y dotación en salud, para las intervenciones requeridas en las sedes de Empresas Sociales del Estado o las entidades que hagan sus veces, para las zonas rurales y zonas rurales dispersas y hospitales de referencia de estas sedes conforme a lo establecido en el artículo 14 del presente decreto.
Si vencido el plazo previsto no se cumplen las metas de inversión señaladas en el artículo 14, la destinación de los recursos prevista en el presente artículo se mantendrá hasta el cumplimiento de las metas incluidas en los planes Bienales de Inversión en Salud o en los Planes Maestros de Inversiones en Infraestructura y Dotación en Salud (PMIDS), según corresponda. Para tal efecto, las entidades territoriales cofinanciarán los proyectos de inversión que permitan el cumplimiento de las metas previstas.
Las entidades territoriales del orden departamental, distrital y municipal en el marco de sus competencias deberán priorizar en el corto y mediano plazo de sus recursos propios, de los recursos asignados a través del Sistema General de Regalías, y demás fuentes de financiación, de conformidad con las disposiciones legales vigentes, las inversiones necesarias para la ejecución de los proyectos en las sedes de Empresas Sociales del Estado o las entidades que hagan sus veces, para las zonas rurales y zonas rurales dispersas y en los hospitales de referencia para estas sedes, incluidos en los planes Bienales de Inversión en Salud o en los Planes Maestros de Inversiones en Infraestructura y Dotación en Salud (PMIDS), según corresponda, lo anterior.
PARÁGRAFO. El seguimiento en la asignación de los recursos para la financiación de proyectos de infraestructura y dotación en salud se realizará en conjunto entre el Ministerio de Salud y Protección Social y la Superintendencia Nacional de Salud.
ARTÍCULO 2.13.3.2.3. PROYECTOS DE TRANSPORTE ASISTENCIAL EN SALUD PARA LA RURALIDAD. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales del orden departamental, distrital y municipal y las Empresas Sociales del Estado o quien haga sus veces, deberán priorizar la presentación de proyectos de Transporte Asistencial de baja y de mediana complejidad y vehículos de transporte extramural (modalidad marítima, fluvial y terrestre) para operar en las zonas rurales y zonas rurales dispersas, ante el Ministerio de Salud y Protección Social, con el fin de soportar la ejecución del Modelo Especial de Salud Pública para la Ruralidad.
PERSONAL DE SALUD PARA LA RURALIDAD.
ARTÍCULO 2.13.3.3.1. PLANIFICACIÓN Y GESTIÓN DEL PERSONAL DE SALUD PARA LA RURALIDAD. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social, en coordinación con las entidades territoriales departamentales, distritales y municipales realizará la planificación y gestión del talento humano en salud y otros trabajadores del sector salud para la ruralidad, dando prioridad a las características y necesidades de las zonas rurales y rurales dispersas con el fin de superar las brechas existentes entre lo urbano y lo rural y lograr los resultados del PNSR.
Para tal efecto se desarrollarán acciones relacionadas con: i) el aumento gradual y progresivo de plazas de Servicio Social Obligatorio (SSO) y escenarios de práctica formativa, ii) el fortalecimiento de las condiciones de empleo y trabajo digno y decente, iii) la generación de incentivos para la permanencia y iv) la integración con los procesos de construcción de escenarios de paz, reconciliación y reincorporación socioeconómica.
ARTÍCULO 2.13.3.3.2. SERVICIO SOCIAL OBLIGATORIO EN ZONAS RURALES Y ZONAS RURALES DISPERSAS. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> Las Empresas Sociales del Estado o las entidades que hagan sus veces, que tengan sedes en las zonas rurales y zonas rurales dispersas, deberán incorporar dentro de su estructura funcional y misional, los procesos de docencia-servicio para ser escenario de práctica formativa y disponer de plazas de Servicio Social Obligatorio (SSO) en la ruralidad en concordancia con lo dispuesto en la Ley 2272 de 2022 y demás normatividad vigente.
Como incentivo para la permanencia en las zonas rurales y zonas rurales dispersas los profesionales que presten el servicio social obligatorio en las zonas rurales y rurales dispersas tendrán una disminución en el plazo hasta en un término de seis (6) meses sin perjuicio de aquellos que voluntariamente lo quieran realizar en un año, en el marco de la planeación y gestión del talento humano en salud.
ARTÍCULO 2.13.3.3.3. PERSONAL COMUNITARIO PARA LA PROMOCIÓN DE LA SALUD EN LA RURALIDAD. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> Las comunidades campesinas y demás poblaciones que habitan en la ruralidad realizarán ante las entidades territoriales del orden municipal y las Empresas Sociales del Estado o las entidades que hagan sus veces, la nominación de líderes y lideresas u otros miembros de la comunidad para la formación como personal comunitario para la promoción de la salud o el perfil que haga sus veces de acuerdo con los requisitos establecidos por la normativa vigente. El Ministerio de Salud y Protección Social liderará un plan integral de formación en coordinación con las entidades territoriales del orden departamental, distrital, municipal y las instituciones a cargo de la formación de este perfil, acorde con el proceso de planificación y gestión del talento humano en salud y otros trabajadores del sector.
Las Empresas Sociales del Estado o las entidades que hagan sus veces, o las instituciones prestadoras de servicios de salud privadas y mixtas que conformen Equipos Básicos de Salud, integrarán a estos equipos, este personal.
PARTICIPACIÓN DE LAS ORGANIZACIONES SOCIALES Y COMUNITARIAS PARA LA SALUD RURAL.
ARTÍCULO 2.13.3.4.1. ORGANIZACIÓN SOCIAL Y COMUNITARIA PARA LA SALUD RURAL. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> En las instancias de articulación interinstitucional para el desarrollo del PNSR, los diferentes niveles de gobierno deberán garantizar la participación activa de las organizaciones campesinas y demás representatividades de liderazgos comunitarios rurales, a fin de permitir la construcción conjunta de acciones de formulación, implementación, seguimiento y evaluación del PNSR, incluidas sus iniciativas autónomas basadas en sus sistemas de organización, conocimiento, saberes y prácticas socioculturales en salud.
ADOPCIÓN DE ENFOQUES PARA LA SALUD RURAL.
ARTÍCULO 2.13.3.5.1. ENFOQUE DIFERENCIAL Y OTROS ENFOQUES PARA LA SALUD RURAL. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> Los actores involucrados en la implementación del PNSR, deberán integrar como acción afirmativa positiva en sus planes, programas y estrategias, las particularidades y requerimientos de las poblaciones rurales, considerando entre otras, condiciones y situaciones el género, la condición socioeconómica, la orientación sexual, la pertenencia étnica, la discapacidad, la afectación por violencias incluidas las víctimas del conflicto armado y otros enfoques como el territorial, poblacional, reparador, curso de vida, determinantes sociales de la salud y salud familiar y comunitaria.
ARTÍCULO 2.13.3.5.2. ENFOQUE ÉTNICO E INTERCULTURAL. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> Los actores involucrados en la implementación del PNSR, deberán incorporar un enfoque étnico e intercultural que contemple las visiones, prácticas y saberes de los pueblos indígenas, negros, afrodescendientes, raizales, palenqueros, Rrom y demás pueblos étnicos localizados en la ruralidad, respetando y promoviendo sus sistemas de conocimiento y cosmovisiones sobre la salud y el cuidado de la vida.
ARTÍCULO 2.13.3.5.3. ENFOQUE DE GÉNERO. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> Los actores involucrados en la implementación del PNSR, incorporarán en sus programas el enfoque de género de tal manera que contribuyan a la erradicación de las violencias basadas en género, se garantice la no discriminación y la participación incidente de mujeres, sectores LGBTIQ+, poblaciones por condición y/o situación en la toma de decisiones en salud.
ARTÍCULO 2.13.3.5.4. SALUD PLENA PARA LAS MUJERES. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social pondrá en marcha programas de salud de la mujer rural, con el fin de desarrollar acciones para garantizar la salud plena y efectiva de las mujeres a servicios de salud de calidad desde la promoción de la salud, la prevención de la enfermedad, el diagnóstico, tratamiento, rehabilitación y cuidados paliativos. Lo anterior se realizará garantizando la participación incidente de las mujeres rurales.
Las Entidades Territoriales Departamentales, Distritales y Municipales, las Entidades Promotoras de Salud (EPS) o quien haga sus veces y demás actores del sistema de salud en el territorio, implementarán el programa de salud de la mujer rural con base en el análisis de las inequidades de género y análisis de situación de salud y cuidado de la mujer en materia de salud sexual y salud reproductiva, salud mental, violencia contra las mujeres, salud y trabajo, salud y ambiente, y todo lo demás que aporte a mejorar las condiciones de vida, el buen vivir y la salud de las mujeres rurales.
ARTÍCULO 2.13.3.5.5. ATENCIÓN INTEGRAL A LAS VÍCTIMAS EN EL PLAN NACIONAL DE SALUD RURAL. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> Los diferentes actores del sistema de salud darán cumplimiento a lo definido en materia de garantía del derecho a la salud integral y atención psicosocial a víctimas en cumplimiento del artículo 37 de la Ley 2421 de 2024.
La atención psicosocial y en salud integral para las víctimas pertenecientes a los pueblos indígenas, negros, afrodescendientes, raizales, palenqueros, Rrom y demás pueblos étnicos localizados en la ruralidad, deberá contar con pertinencia cultural, perspectiva de mujer, y de género.
SALUD DE LOS TRABAJADORES RURALES.
ARTÍCULO 2.13.3.6.1. PROMOCIÓN Y PREVENCIÓN DE LA SALUD EN LAS ACTIVIDADES PRODUCTIVAS DE LA RURALIDAD. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales del orden departamental, distrital y municipal y demás actores del sistema de salud en el territorio, deberán incluir en el marco de las acciones de promoción de la salud y prevención de la enfermedad la identificación y atención en salud relacionados con el trabajo y aquellas dirigidas al abordaje de la salud en el trabajo en las unidades productivas informales, así como acciones de prevención de los accidentes y enfermedades para la población de trabajadores rurales presente en los territorios, e incluirán en el eje predictivo del modelo de salud, la identificación de patologías de origen laboral.
Los Equipos Básicos de Salud harán la identificación de patologías vinculadas con el trabajo de la población bajo su territorio e identificada la persona con una patología de este tipo, se referirá a un área especializada de medicina del trabajo de la red integrada de servicio de salud de su correspondencia territorial o de la Administradora de Riesgos Laborales que corresponda.
GARANTÍA DE LA CALIDAD EN SALUD PARA LAS PERSONAS, FAMILIAS Y COMUNIDADES RURALES.
ARTÍCULO 2.13.4.1. MONITOREO Y GARANTÍA DE LA CALIDAD EN SALUD PARA LA RURALIDAD. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> Las Entidades Territoriales del orden departamental, distrital y municipal y demás actores del sistema de salud en el territorio deberán fortalecer el monitoreo de la calidad en salud y garantizar que los servicios que se brinden a las personas, familias y comunidades de las zonas rurales y zonas rurales dispersas cumplan con los atributos de accesibilidad, oportunidad, seguridad, pertinencia, continuidad y demás que aporten en la mejora de los resultados y la garantía del derecho fundamental a la salud a dicha población.
FINANCIAMIENTO DE LA SALUD RURAL.
ARTÍCULO 2.13.5.1. FINANCIAMIENTO DE LA SALUD RURAL. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> El Plan Nacional de Salud Rural se financiará con cargo a los recursos del Sistema de Salud y demás recursos destinados para el aseguramiento u otros fines, administrados por la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES) o entidad que haga sus veces; por los recursos del Sistema General de Participaciones (SGP) asignados a las Entidades Territoriales, recursos del Presupuesto General de la Nación (PGN) que para el efecto se asignen y por los recursos propios destinados por las Entidades Territoriales para tal fin, atendiendo la normativa vigente y los usos señalados por la ley para cada fuente y sujeto a las disponibilidades y a las proyecciones del Marco de Gasto de Mediano Plazo y Marco Fiscal de Mediano Plazo.
Los proyectos de inversión formulados con el fin de fortalecer la infraestructura y dotación en salud de las zonas rurales y zonas rurales dispersas, el fortalecimiento del transporte asistencial en todas sus modalidades y demás inversiones requeridas para garantizar la operación del Plan Nacional de Salud Rural, podrán financiarse con recursos del Sistema General de Regalías, cooperación internacional, recursos del crédito y demás recursos de capital que puedan ser utilizados para este fin; estos proyectos de inversión también se financiarán a través del mecanismo de obras por impuestos.
ARTÍCULO 2.13.5.2. RECURSOS DE LA UNIDAD DE PAGO POR CAPITACIÓN (UPC) PARA LA PRESTACIÓN DE SERVICIOS DE SALUD EN ZONAS RURALES Y RURALES DISPERSAS. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> Con el propósito de incentivar el acceso efectivo a los servicios de salud, en los municipios en donde se reconoce la prima adicional a la Unidad de Pago por Capitación (UPC) para zonas especiales por dispersión geográfica, la prima adicional para zona alejada y la prima adicional para el departamento de Guainía; estas contribuirán a la prestación de servicios de salud en las zonas rurales y rurales dispersas.
La aplicación de los recursos correspondientes deberá reflejarse en la contratación, con prioridad de las Empresas Sociales del Estado o las entidades que hagan sus veces o en su defecto, de los prestadores de servicios de salud privados y mixtos, siempre y cuando operen en el territorio y garanticen la atención en salud, en las zonas rurales y rurales dispersas.
El Ministerio de Salud y Protección Social definirá los indicadores de seguimiento a la prestación de servicios en zonas rurales y zonas rurales dispersas para los municipios a los que se les reconoce la prima adicional a la Unidad de Pago por Capitación (UPC) para zonas especiales por dispersión geográfica, la prima adicional para zona alejada y la prima adicional para el departamento de Guainía, los cuales deberán incluirse en los acuerdos de voluntades suscritos entre las Entidades Promotoras de Salud, Entidades Adaptadas, o las entidades que hagan sus veces, con los prestadores de servicios de salud y proveedores de tecnologías en salud. Los acuerdos de voluntades que se encuentren vigentes a la fecha de determinación de dichos indicadores se ajustarán para su inclusión.
SEGUIMIENTO Y EVALUACIÓN DEL PLAN NACIONAL DE SALUD RURAL.
ARTÍCULO 2.13.6.1. SEGUIMIENTO Y EVALUACIÓN A LA IMPLEMENTACIÓN DEL PLAN NACIONAL DE SALUD RURAL. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> El seguimiento al Plan Nacional de Salud Rural se realizará a través del plan de acción anual, de los indicadores del Plan Marco de Implementación (PMI) del Acuerdo Final de Paz en el Sistema Integrado de Seguimiento al Postconflicto (SIIPO), de conformidad con la normatividad vigente.
Las Entidades Territoriales Departamentales, Distritales y Municipales integrarán a este seguimiento las acciones descritas en el anexo técnico que hace parte integral del presente decreto incorporándolas al proceso de monitoreo y evaluación del Plan Territorial de Salud y realizarán el reporte trimestral de los indicadores en el Plan de Acción en Salud de los Planes Territoriales de Salud. El Ministerio de Salud y Protección Social realizará el reporte y seguimiento trimestral en el aplicativo definido para tal fin.
Las Entidades Promotoras de Salud (EPS) o las entidades que hagan sus veces, realizarán el reporte respectivo ante la Superintendencia Nacional de Salud (SNS).
La Superintendencia Nacional de Salud creará mecanismos de seguimiento a las Entidades Promotoras de Salud (EPS) o quien haga sus veces sobre los indicadores del PMI del Acuerdo Final de Paz y de los indicadores del anexo técnico, que permitan identificar la calidad y oportunidad de la atención en salud en zonas rurales y rurales dispersas y los recursos destinados para este fin.
La evaluación, se realizará en los términos y periodicidades que determine el Ministerio de Salud y Protección Social.
INSPECCIÓN, VIGILANCIA Y CONTROL.
ARTÍCULO 2.13.7.1. INSPECCIÓN, VIGILANCIA Y CONTROL DEL PNSR. <Artículo adicionado por el artículo 1 del Decreto 351 de 2025. El nuevo texto es el siguiente:> La Superintendencia Nacional de Salud, en el marco de sus competencias, vigilará y controlará el cumplimiento de la presente normatividad y el seguimiento de los indicadores para el Mejoramiento Continuo para Garantizar la Calidad en Salud.
NORMAS COMUNES DE LA SEGURIDAD SOCIAL INTEGRAL.
ARTÍCULO 3.1. SISTEMA DE SEGURIDAD SOCIAL INTEGRAL. El Sistema de Seguridad Social Integral, está conformado por:
– El Sistema General de Pensiones
– El Sistema de Seguridad Social en Salud
– El Sistema General de Riesgos Laborales
Cada afiliado, de conformidad con lo establecido en la Ley 100 de 1993, podrá escoger de manera separada la entidad administradora del régimen de salud y del régimen de pensiones, a la cual deseen estar vinculados. Los pensionados podrán escoger libremente la entidad administradora del régimen de salud que prefieran.
(Artículo 1o del Decreto 692 de 1994)
REGISTRO ÚNICO DE AFILIADOS (RUAF).
ARTÍCULO 3.1.1. DEFINICIONES GENERALES. Para los efectos de la presente Parte, las expresiones que se señalan a continuación tendrán los siguientes alcances:
1. Sistema: Se refiere al Sistema de la Protección Social definido en el artículo 1o de la Ley 789 de 2002.
2. Empleador: Comprende a las personas naturales o jurídicas que tienen la obligación directa frente a la entidad administradora de cumplir con el pago de aportes correspondientes a uno o más de los servicios o riesgos que conforman el Sistema.
3. Administradora: Comprende a las entidades administradoras de pensiones del régimen solidario de prima media con prestación definida, a las entidades administradoras de pensiones del régimen de ahorro individual con solidaridad, a las Entidades Promotoras de Salud (EPS), incluidas las entidades adaptadas y demás entidades autorizadas para administrar los regímenes contributivo y subsidiado del Sistema General de Seguridad Social en Salud (SGSSS), a las entidades Administradoras de Riesgos Laborales (ARL), a las Cajas de Compensación Familiar, a las entidades administradoras de Cesantías incluido el Fondo Nacional de Ahorro, y a las demás entidades del orden nacional o territorial que administren programas que se presten dentro del Sistema de la Protección Social, tales como el Servicio Nacional de Aprendizaje (Sena), el Instituto Colombiano de Bienestar Familiar (ICBF), el Fondo de Solidaridad Pensional, Departamento Administrativo de la Prosperidad Social, Fondo de Prestaciones Sociales del Magisterio, etc.
4. Afiliado: Es la persona que tiene derecho a la cobertura de riesgos que brinda el Sistema.
5. Órganos de control: Comprende al Ministerio de Salud y Protección Social, a la Unidad de Gestión Pensional y Parafiscales y a las Superintendencias Financiera, de Salud y de Subsidio Familiar, quienes ejercen, en el marco de sus propias competencias, funciones de control del cumplimiento de las obligaciones que la ley establece para con el Sistema. En cada caso, esta expresión se entenderá referida a la entidad o entidades que ejerzan, conjunta o separadamente, las tareas de inspección, vigilancia y control con respecto a una entidad administradora, empleador, afiliado, o riesgo, según resulte pertinente.
6. Órgano de Administración del RUAF: Es el Ministerio de Salud y Protección Social, entidad a la cual corresponderá administrar el sistema de información que conforma el RUAF. Dicha administración podrá ejercerla en forma directa, o a través de una empresa especializada designada para el efecto.
(Artículo 1o del Decreto 1637 de 2006)
ARTÍCULO 3.1.2. SUBSISTEMAS DEL SISTEMA DE LA PROTECCIÓN SOCIAL. Para los efectos del presente Parte el Sistema de la Protección Social estará conformado por los siguientes subsistemas:
a) Subsistema de Seguridad Social en Salud, régimen contributivo (SSC);
b) Subsistema de Seguridad Social en Salud, régimen subsidiado (SSRS);
c) Subsistema de Seguridad Social en Pensiones (SSP);
d) Subsistema de Seguridad Social en Riesgos Laborales (SSRL);
e) Subsistema de Subsidio Familiar (SSF);
f) Subsistema de Parafiscales, (Sena e ICBF);
g) Subsistema. Subsistema de Cesantías (SC);
h) Subsistema de Asistencia Social (SAS).
(Artículo 2o del Decreto 1637 de 2006)
ARTÍCULO 3.1.3. OBLIGACIÓN DE REPORTAR INFORMACIÓN. Las administradoras de los riesgos que conforman los diferentes Subsistemas del Sistema de la Protección Social están obligadas a reportar la información relativa a sus empleadores y afiliados, en los términos y a las entidades que se indican en el presente Parte.
En cumplimiento de esta obligación, las administradoras deberán suministrar la información de sus afiliados y en general de aquellas personas que, de conformidad con las normas vigentes, hayan tenido derecho a los servicios que brinda el Sistema durante el período reportado.
Las administradoras estarán obligadas a reportar, de acuerdo con la periodicidad que determine el Ministerio de Salud y Protección Social, la actualización de la información relativa a sus empleadores y afiliados.
Las administradoras del Sistema de la Protección Social reportarán la información en forma directa ante el Órgano de Administración del RUAF.
PARÁGRAFO. Será responsabilidad de las administradoras el suministro completo, oportuno y periódico de la información. Será responsabilidad del órgano de Administración del RUAF llevar a cabo las validaciones sobre dicha información, generar los reportes de inconsistencias que se detecten en ella y mantenerla actualizada de acuerdo con la remisión de la misma por parte de las administradoras.
(Artículo 3o del Decreto 1637 de 2006)
ARTÍCULO 3.1.4. ESPECIFICACIONES TÉCNICAS. El Ministerio de Salud y Protección Social establecerá las especificaciones técnicas para el cumplimiento de las obligaciones establecidas en el artículo anterior para las administradoras del Sistema, para el reporte de la información necesaria para la operación del RUAF, de conformidad con los artículos 3.1.3, 3.1.4 y 3.1.5 del presente Parte.
(Artículo 4o del Decreto 1637 de 2006)
ARTÍCULO 3.1.5. PLAZOS PARA LA ENTREGA DE LA INFORMACIÓN. Las administradoras deberán reportar la información al órgano de Administración del RUAF, en los plazos y mediante los mecanismos definidos por el Ministerio de Salud y Protección Social.
(Artículo 5o del Decreto 1637 de 2006)
ARTÍCULO 3.1.6. REPORTE DE INFORMACIÓN DE ENTIDADES QUE ADMINISTRAN DISTINTOS RIESGOS. Las administradoras de los diferentes riesgos cubiertos por el Sistema deberán efectuar reportes independientes para cada uno de dichos riesgos, de conformidad con lo establecido en los artículos 3.1.3, 3.1.4 y 3.1.5 del presente Parte.
(Artículo 6o del Decreto 1637 de 2006)
ARTÍCULO 3.1.7. DESIGNACIÓN DE FUNCIONARIOS PARA EL FUNCIONAMIENTO DEL RUAF. Las administradoras deberán informar al órgano de administración del RUAF la persona o personas que servirán de punto de enlace para el suministro de la información al RUAF, para la recepción y manejo de los reportes de inconsistencias, y para las demás actuaciones necesarias para su funcionamiento.
(Artículo 7o del Decreto 1637 de 2006)
ARTÍCULO 3.1.8. VALIDACIÓN DE LA INFORMACIÓN. Una vez recibida la información de las administradoras, el órgano de administración del RUAF deberá llevar a cabo un proceso de validación sobre los formatos de los archivos recibidos que permita garantizar que la información allí contenida pueda ser procesada correctamente, sin perjuicio del proceso de validación que deben efectuar las administradoras sobre la información remitida. Dicha validación comprenderá el volumen total de la información, la estructura de los campos y la consistencia de los datos.
Si la información reportada por alguna de las administradoras no estuviere conforme a los requerimientos definidos para la misma, se generará el respectivo reporte de inconsistencias, el cual será enviado a la administradora directamente para que proceda a su corrección. Dicha corrección deberá enviarse dentro de los cinco (5) días hábiles siguientes al recibo del reporte de inconsistencias.
(Artículo 8o del Decreto 1637 de 2006)
ARTÍCULO 3.1.9. CRUCES DE INFORMACIÓN. El Ministerio de Salud y Protección Social definirá los cruces de información, tanto del RUAF como de este con otras bases de datos, con el propósito de facilitar el control de la elusión y la evasión, la correcta afiliación al Sistema y la focalización de programas sociales, por parte de las entidades competentes.
(Artículo 9o del Decreto 1637 de 2006)
ARTÍCULO 3.1.10. CONSULTAS. El Ministerio de Salud y Protección Social determinará el alcance de las consultas al RUAF que podrán efectuar los organismos de control, las administradoras y el público en general, así como el procedimiento para llevarlas a cabo. Dicha determinación deberá respetar el derecho a la intimidad de las personas, impedir la competencia desleal entre administradoras y las prácticas restrictivas de la libre competencia.
Las administradoras podrán consultar el RUAF con el propósito de controlar que se efectúe un adecuado traslado de los afiliados en el Sistema y el cumplimiento, por parte de los mismos, de los requisitos para acceder a cada Subsistema.
PARÁGRAFO. En ningún caso el RUAF sustituirá la responsabilidad de las administradoras de contar con sistemas de información propios para la validación de derechos por parte de los usuarios, la adecuada administración de la afiliación de los mismos, y demás obligaciones que les otorgue la ley.
(Artículo 10 del Decreto 1637 de 2006)
ARTÍCULO 3.1.11. RESERVA DE LA INFORMACIÓN. La información que por ley tenga el carácter de reservada y que reporten las entidades administradoras al órgano de administración del RUAF deberá conservar ese carácter. En consecuencia, la misma sólo podrá ser suministrada a las propias entidades que la originaron para subsanar las inconsistencias que en ella se encuentren, y a los órganos de control para el ejercicio de las competencias que la ley les otorga. Dicha información podrá igualmente ser utilizada para efectos estadísticos.
(Artículo 11 del Decreto 1637 de 2006)
ARTÍCULO 3.1.12. PROTECCIÓN DE DATOS. El Ministerio de Salud y Protección Social, con el propósito de garantizar la reserva y confidencialidad de la información, definirá los mecanismos de seguridad y de control de acceso al sistema de información que conforma el RUAF.
(Artículo 12 del Decreto 1637 de 2006)
AFILIACIÓN Y AUTOLIQUIDACIÓN DE APORTES AL SISTEMA DE SEGURIDAD SOCIAL INTEGRAL.
DISPOSICIONES GENERALES DE LA AFILIACIÓN Y AUTOLIQUIDACIÓN DE APORTES AL SISTEMA DE SEGURIDAD SOCIAL INTEGRAL.
ARTÍCULO 3.2.1.1. DEFINICIONES. Para efectos de lo dispuesto en el presente Título, se tendrán en cuenta las siguientes definiciones:
1. Aportante: es la persona o entidad que tiene la obligación directa frente a la entidad administradora de cumplir con el pago de los aportes correspondientes a uno o más de los servicios o riesgos que conforman el Sistema y para uno o más afiliados al mismo. Cuando en este Título se utilice la expresión "aportantes", se entenderá que se hace referencia a las personas naturales o jurídicas con trabajadores dependientes, a las entidades promotoras de salud, administradoras de pensiones o riesgos laborales obligadas a realizar aportes correspondientes al Sistema, a los rentistas de capital y demás personas que tengan capacidad de contribuir al financiamiento del SGSSS, y a los trabajadores independientes que se encuentren afiliados al Sistema de Seguridad Social Integral.
2. Afiliado: es la persona que tiene derecho a la cobertura de riesgos que brinda el Sistema. En el caso del Sistema de Seguridad Social en Salud, los afiliados distintos del cotizante recibirán la denominación de beneficiarios. Igual denominación tendrán las personas que, por mandato legal, están llamadas a recibir las prestaciones de carácter indemnizatorio que contempla el Sistema.
3. Riesgos. La expresión "riesgos" comprende los eventos que están definidos en los sistemas General de Pensiones, de Seguridad Social en Salud y General de Riesgos Laborales, regulados por la Ley 100 de 1993, el Decreto-ley 1295 de 1994 y sus decretos reglamentarios.
4. Cotización base: corresponde al valor que, de conformidad con la información sobre novedades permanentes suministrada por el aportante, configura el monto total periódico de las cotizaciones a su cargo frente a cada una de las administradoras.
5. Novedades comprende todo hecho que afecte el monto de las cotizaciones a cargo de los aportantes o de las obligaciones económicas que estos tienen frente al sistema.
Las novedades pueden ser de carácter transitorio o permanente:
a) Novedades transitorias son las que afectan temporalmente el monto de las obligaciones económicas a cargo del aportante, tales como incapacidades, suspensiones del contrato de trabajo y variaciones no permanentes del Ingreso Base de Cotización, y
b) Novedades permanentes son las que afectan la cotización base a cargo del aportante en relación con una determinada entidad administradora, tales como ingresos al sistema, cambios de empleador o retiro, traslado de entidad administradora y cambios permanentes en el Ingreso Base de Cotización, trabajadores dependientes al servicio de más de un patrono, cambio de condición de independiente a dependiente, o viceversa.
(Artículos 1o, 2o y 3o, parciales, del Decreto 1406 de 1999)
ARTÍCULO 3.2.1.2. OBLIGADOS A CUMPLIR LOS DEBERES FORMALES. Los aportantes deberán cumplir las obligaciones y deberes formales establecidos en la ley o el reglamento, personalmente o por medio de sus representantes.
(Artículo 4o del Decreto 1406 de 1999)
ARTÍCULO 3.2.1.3. INGRESO BASE DE COTIZACIÓN PARA LOS APORTES EN SALUD. En el Sistema de Seguridad Social en Salud, por tratarse de un riesgo que se cubre, mediante el pago anticipado de los aportes, se tomará como base para el cálculo de estos el valor de la nómina pagada o de los ingresos percibidos en el mes calendario anterior a aquel que se busca cubrir, según sea el caso.
(Artículo 9o del Decreto 1406 de 1999 adicionado por el artículo 1o del Decreto 2236 de 1999)
ARTÍCULO 3.2.1.4. PLAZO PARA EL PAGO DE APORTES AL SISTEMA DE SEGURIDAD SOCIAL INTEGRAL DE LOS EMPLEADOS PÚBLICOS DEL ORDEN NACIONAL, CUANDO SE DISPONGA UN INCREMENTO RETROACTIVO. Los incrementos salariales de los empleados públicos del orden nacional, a que se refiere el artículo 1o de la Ley 4ª de 1992, que se dispongan de manera retroactiva, deberán tenerse en cuenta para liquidar los aportes al Sistema de Seguridad Social Integral. Para tal efecto, las entidades empleadoras deberán realizar las respectivas reliquidaciones mensuales y girar la suma adeudada a los correspondientes administradores del Sistema de Seguridad Social Integral: salud, pensiones y riesgos laborales, a más tardar dentro de los dos (2) meses siguientes, a la fecha del pago de la nómina en la que se dispone el reajuste salarial retroactivo.
De conformidad con la Ley 100 de 1993, la falta de pago de las sumas adicionales a que haya lugar por concepto de los aportes al Sistema de Seguridad Social Integral, en el término establecido en el presente título, causará intereses de mora.
(Artículo 1o del Decreto 448 de 2003)
ARTÍCULO 3.2.1.5. APROXIMACIÓN DE LOS VALORES CONTENIDOS EN LAS DECLARACIONES DE AUTOLIQUIDACIÓN DE APORTES AL SISTEMA DE SEGURIDAD SOCIAL INTEGRAL Y APORTES PARAFISCALES. <Artículo modificado por el artículo 1 del Decreto 1990 de 2016. El nuevo texto es el siguiente:> Los valores a incluir en la Planilla Integrada de Liquidación de Aportes (PILA) por concepto de aportes al Sistema de Seguridad Social Integral, así como los correspondientes al Servicio Nacional del Aprendizaje (SENA), al Instituto Colombiano de Bienestar Familiar (ICBF) y a las Cajas de Compensación Familiar, deberán aproximarse, en el evento en que proceda, de la siguiente forma:
1. El monto del Ingreso Base de Cotización correspondiente a cada cotizante, deberá aproximarse al peso superior más cercano.
2. El valor de los aportes liquidados por cada cotizante y el valor de los intereses, deberá aproximarse al múltiplo de 100 superior más cercano.
ARTÍCULO 3.2.1.6. CERTIFICACIONES DE CONTADORES Y REVISORES FISCALES. Los aportantes obligados a llevar libros de contabilidad que, de conformidad con lo establecido por el Código de Comercio y demás normas vigentes sobre la materia, estén obligados a tener Revisor Fiscal, deberán exigir que dentro de los dictámenes que dichos revisores deben efectuar sobre los estados financieros de cierre e intermedios, se haga constar claramente si la entidad o persona aportante ha efectuado en forma correcta y oportuna sus aportes al Sistema.
Igual obligación existirá para los demás aportantes obligados a llevar libros de contabilidad, cuando el patrimonio bruto en el último día del año anterior, o los ingresos brutos del mismo período sean superiores a trescientos cincuenta millones de pesos ($350.000.000). En este evento, la certificación a que alude el inciso anterior deberá hacerse por parte del respectivo contador.
La obligación que se establece mediante el presente artículo no será aplicable con respecto a la Nación, los departamentos, municipios, Distritos Especiales y el Distrito Capital de Bogotá.
PARÁGRAFO. Los valores absolutos expresados en moneda nacional en el presente Artículo, se reajustarán anual y acumulativamente en el cien por ciento (100%) del incremento porcentual del índice de precios al consumidor para empleados que corresponde elaborar al Departamento Administrativo Nacional de Estadística (DANE), entre el período comprendido entre el 1o de octubre del año anterior a aquel en el cual se deban expedir las certificaciones a que el mismo alude, y la misma fecha del año inmediatamente anterior a este. Al realizar el reajuste de que trata el presente parágrafo, se efectuarán las aproximaciones de que trata el artículo anterior.
(Artículo 11 del Decreto 1406 de 1999)
ARTÍCULO 3.2.1.7. EFECTOS DE LA CERTIFICACIÓN EXPEDIDA POR EL CONTADOR PÚBLICO O REVISOR FISCAL. Sin perjuicio de las facultades de verificación de que gozan las entidades administradoras y los órganos de control del Sistema para asegurar el cumplimiento de las obligaciones para con el mismo, y de las obligaciones que existen en cabeza de los aportantes de mantener a disposición de las administradoras y de los órganos de control la información y pruebas necesarios para corroborar la veracidad de los datos contenidos en la Planilla Integrada de Liquidación de Aportes, así como el cumplimiento de las obligaciones que sobre contabilidad exigen las normas vigentes, la certificación del contador público o revisor fiscal en los estados financieros del aportante, hará constar los siguientes hechos:
1. Que la información contenida en la Planilla Integrada de Liquidación de Aportes, y en particular la relativa a los afiliados, y la correspondiente a sus Ingresos Base de Cotización es correcta.
2. Que el aportante no se encuentra en mora por concepto de aportes al Sistema.
El contador público o revisor fiscal que encuentre hechos irregulares en la contabilidad de los cuales puedan derivarse inconsistencias o inexactitudes con relación a la información a que aluden los numerales 1 y 2 anteriores, o que determine la existencia de incumplimiento de las obligaciones para con el Sistema o la elusión, evasión o mora en el pago de los aportes que financian el mismo, podrá dejar las pertinentes salvedades en el dictamen a los respectivos estados financieros, precisando los hechos que no han sido certificados y la explicación completa de las razones por las cuales no lo fueron. Dichas salvedades estarán a disposición de las respectivas entidades administradoras, al igual que de los órganos de control.
(Artículo 12 del Decreto 1406 de 1999)
ARTÍCULO 3.2.1.8. RESERVA DE LA DECLARACIÓN. La información respecto de las bases y la autoliquidación de aportes al Sistema de Seguridad Social Integral que figuren en las declaraciones respectivas, tendrá el carácter de información reservada; por consiguiente, los funcionarios de las entidades administradoras sólo podrán utilizarla para el control del cumplimiento de las obligaciones existentes para con el Sistema, para el reconocimiento de las prestaciones asistenciales o indemnizatorias que este contempla y para efectos de informaciones impersonales de estadística.
Los bancos y demás entidades que, en virtud de autorizaciones o convenios para recaudar aportes al Sistema de Seguridad Social Integral, conozcan las informaciones y demás datos de la Planilla Integrada de Liquidación de Aportes, deberán guardar la más absoluta reserva con relación a ellos y sólo los podrán utilizar para los fines del procesamiento de la información que demanden los reportes de recaudo y recepción exigidos por las administradoras.
A igual reserva en el manejo de la información estarán sometidos los funcionarios de los órganos de control, quienes podrán acceder a ella en los términos y para los fines que establezcan las normas que definen sus competencias. Similar situación existirá con relación a los funcionarios de la entidad que maneje el Registro Único de Aportantes al Sistema de Seguridad Social Integral.
Lo anterior no obsta para que las declaraciones puedan ser examinadas por cualquier persona que se encuentre autorizada al efecto.
(Artículo 14 del Decreto 1406 de 1999)
ARTÍCULO 3.2.1.9. DEBERES ESPECIALES DEL EMPLEADOR. Las consecuencias derivadas de la omisión de reporte a través de la Planilla Integrada de Liquidación de Aportes o de errores u omisiones en esta, que afecten el cubrimiento y operatividad del Sistema de Seguridad Integral o la prestación de los servicios que él contempla con respecto a uno o más de los afiliados, serán responsabilidad exclusiva del aportante.
En todo caso el empleador que tenga el carácter de aportante, deberá tener a disposición del trabajador que así lo solicite la copia de la planilla integral de liquidación de aportes en al Sistema de Seguridad Social Integral en que conste el respectivo pago, o el comprobante de pago respectivo en caso que este último se haya efectuado en forma separada.
Igualmente, y de conformidad con las normas establecidas en el Código de Comercio sobre conservación de documentos, el aportante deberá conservar copia del archivo magnético contentivo de las planillas integrales de liquidación.
(Artículo 39 del Decreto 1406 de 1999)
ARTÍCULO 3.2.1.10. INGRESO BASE DE COTIZACIÓN DURANTE LAS INCAPACIDADES O LA LICENCIA DE MATERNIDAD. Durante los períodos de incapacidad por riesgo común o de licencia de maternidad, habrá lugar al pago de los aportes a los Sistemas de Salud y de Pensiones. Para efectos de liquidar los aportes correspondientes al período por el cual se reconozca al afiliado una incapacidad por riesgo común o una licencia de maternidad, se tomará como Ingreso Base de Cotización el valor de la incapacidad o licencia de maternidad según sea el caso.
<Ver Notas del Editor> En el evento de incapacidad derivada de riesgo común o de licencia de maternidad, los aportes al Sistema de Pensiones serán de cargo de los empleadores y empleados, en la proporción que establece la ley. Cuando los empleadores opten por pagar el valor de las incapacidades que en este evento se causen, podrán repetir dicho valor contra la respectiva EPS, al igual que descontar de aquellas el valor de los aportes al Sistema de Pensiones a cargo de sus empleados.
Serán de cargo de la respectiva Administradora de Riesgos Laborales (ARL), el valor de los aportes para los Sistemas de Seguridad Social en Salud y Pensiones que se causen durante los períodos de incapacidad originados por una enfermedad o accidente de carácter laboral, en la parte que de ordinario correspondería al aportante con trabajadores dependientes. En este evento, la ARL descontará del valor de la incapacidad el monto correspondiente a la cotización del trabajador dependiente.
Serán de cargo de los trabajadores independientes, la totalidad de las cotizaciones para el Sistema de Pensiones que se causen durante el periodo de duración de una incapacidad o una licencia de maternidad. En el Sistema de Salud, serán de cargo de dichos trabajadores la parte de los aportes que de ordinario corresponderían a los trabajadores dependientes, y el excedente será de cargo de la respectiva EPS.
En ningún caso el Ingreso Base de Cotización que se establece para los eventos que contempla el presente artículo podrá ser inferior a las bases mínimas de cotización que la ley establece para los diferentes riesgos que conforman el Sistema de Seguridad Social Integral.
PARÁGRAFO 1o. En el Sistema General de Seguridad Social en Salud serán a cargo de los respectivos empleadores las prestaciones económicas correspondientes a los dos (2) primeros días de incapacidad originada por enfermedad general y de las Entidades Promotoras de Salud a partir del tercer (3) día y de conformidad con la normatividad vigente.
En el Sistema General de Riesgos Laborales las Administradoras de Riesgos Laborales reconocerán las incapacidades temporales desde el día siguiente de ocurrido el accidente de trabajo o la enfermedad diagnosticada como laboral.
Lo anterior tanto en el sector público como en el privado.
PARÁGRAFO 2o. Durante los períodos de incapacidad o de licencia de maternidad, los afiliados que se encuentren en tales circunstancias deberán presentar estas novedades por medio de la Planilla Integrada de Liquidación de Aportes a través de su empleador, o directamente si se trata de trabajadores independientes, por todo el tiempo que duren dichas licencia o incapacidad.
(Artículo 40 del Decreto 1406 de 1999, parágrafo 1o modificado por el artículo 1o del Decreto 2943 de 2013)
ARTÍCULO 3.2.1.11. EFECTIVIDAD DE LA AFILIACIÓN. El ingreso de un aportante o de un afiliado, tendrá efectos para la entidad administradora que haga parte del Sistema desde el día siguiente a aquel en el cual se inicie la relación laboral, siempre que se entregue a esta, debidamente diligenciado, el formulario de afiliación. Mientras no se entregue el formulario a la administradora, el empleador asumirá los riesgos correspondientes.
(Artículo 41 del Decreto 1406 de 1999)
ARTÍCULO 3.2.1.12. TRASLADO ENTRE ENTIDADES ADMINISTRADORAS. El traslado entre entidades administradoras estará sujeto al cumplimiento de los requisitos sobre permanencia en los regímenes y entidades administradoras que establecen las normas que reglamentan el Sistema.
<Ver Notas del Editor> En todo caso, el traslado de entidad administradora producirá efectos sólo a partir del primer día calendario del segundo mes siguiente a la fecha de presentación de la solicitud del traslado efectuada por el afiliado ante la nueva entidad administradora. La entidad administradora de la cual se retira el trabajador tendrá a su cargo la prestación de los servicios y el reconocimiento de prestaciones hasta el día anterior a aquel en que surjan las obligaciones para la nueva entidad.
En el Sistema de Seguridad Social en Salud, el primer pago de cotizaciones que se deba efectuar a partir del traslado efectivo de un afiliado, se deberá realizar a la nueva Entidad Promotora de Salud.
En el Sistema de Seguridad Social en Pensiones, el primer pago de cotizaciones que se deba efectuar a partir del traslado efectivo de un afiliado, se deberá realizar a la antigua administradora de la cual este se trasladó, con excepción de los trabajadores independientes, que deberán aportar a la nueva administradora de pensiones.
Para los efectos del presente artículo, se entenderá por traslado efectivo el momento a partir del cual el afiliado queda cubierto por la nueva entidad en los términos definidos en el inciso anterior.
(Artículo 42 del Decreto 1406 de 1999)
ARTÍCULO 3.2.1.13. IMPUTACIÓN DE PAGOS EN LOS SISTEMAS DE SEGURIDAD SOCIAL EN SALUD, PENSIONES Y RIESGOS LABORALES. La imputación de pagos por cotizaciones realizadas a los Sistemas de Seguridad Social en Salud, Pensiones y Riesgos Laborales se efectuarán tomando como base el total de lo recaudado para cada uno de dichos riesgos, y conforme a las siguientes prioridades de acuerdo al sistema:
1. Imputación de pagos para el sistema de salud
a) Cubrir las obligaciones con los fondos de solidaridad;
b) Aplicar al interés de mora por los aportes no pagados oportunamente y correspondientes al período declarado;
c) Cubrir las cotizaciones obligatorias del período declarado.
2. Imputación de pagos para el sistema de pensiones
a) Cubrir los aportes voluntarios realizados por los trabajadores;
b) Cubrir las obligaciones con el Fondo de Solidaridad Pensional;
c) Cubrir la obligación con el Fondo de Garantía de Pensión Mínima del Régimen de Ahorro Individual;
d) Aplicar al interés por mora por los aportes no pagados oportunamente correspondiente al período declarado;
e) Cubrir las cotizaciones obligatorias del período declarado. Se entienden incluidos los aportes para la pensión de invalidez y sobrevivientes, al igual que los gastos de administración y reaseguro con el Fondo de Garantías;
f) Acreditar lo correspondiente a aportes voluntarios efectuados por el empleador en favor de sus empleados.
3. Imputación de pagos para el sistema de riesgos laborales
a) Cubrir las obligaciones con el Fondo de Riesgos Laborales;
b) Aplicar a intereses de mora por los aportes no pagados oportunamente;
c) Cubrir las cotizaciones atrasadas;
d) Cubrir las cotizaciones del período declarado.
PARÁGRAFO 1o. Si al hacer aplicación de las sumas recibidas, conforme a las prioridades fijadas, los recursos se agotan sin haberlas cubierto completamente, habrá lugar a la devolución del remanente. En el caso de cotizaciones para el Sistema de Seguridad Social en Pensiones, habrá lugar a la aplicación proporcional del remanente para todos los afiliados y conforme a las prioridades enunciadas.
PARÁGRAFO 2o. Cuando con base en un mismo formulario se estén efectuando pagos correspondientes a distintos riesgos o a distintas administradoras, el pago correspondiente a cada uno de ellos será el que aparezca registrado en dicho formulario, y su imputación se hará conforme a lo establecido en el presente artículo.
PARÁGRAFO 3o. Para efectuar la imputación de pagos conforme a las prioridades previstas en el presente artículo, se tomará como base el período determinado por el aportante en la respectiva declaración o comprobante de pago. Si después de cubiertos todos los conceptos aquí contemplados existiere un remanente, el mismo se aplicará al período de cotización en mora más antiguo, siguiendo el mismo orden de prioridades establecido.
PARÁGRAFO 4o. Lo dispuesto en el presente artículo no será aplicable para los afiliados voluntarios del sistema general de pensiones, ni para los trabajadores independientes.
(Artículos 53 y 54 del Decreto 1406 de 1999 y artículo 9o del Decreto 510 de 2003)
ARTÍCULO 3.2.1.14. AUTOLIQUIDACIÓN Y PAGO DE APORTES DEL SISTEMA DE PROTECCIÓN SOCIAL. Los aportantes obligados al pago de los aportes a los que se refieren las Leyes 21 de 1982, 89 de 1988, y la Ley 119 de 1994, deberán presentar, con la periodicidad, en los lugares y dentro de los plazos que corresponda, conforme a lo señalado en los artículos 2.2.1.1.1.2, 2.2.1.1.1.3, 2.2.1.1.1.4, 2.2.1.1.1.5, 3.2.2.1, 3.2.2.2 y 3.2.2.3 del presente decreto, las declaraciones de autoliquidación y pago al Servicio Nacional de Aprendizaje (Sena), al Instituto Colombiano de Bienestar Familiar (ICBF), a las Cajas de Compensación Familiar y, en lo pertinente, a Escuela Superior de Administración Pública (ESAP), para las escuelas industriales e institutos técnicos nacionales, departamentales, distritales y municipales.
(Artículo 1o del Decreto 1464 de 2005)
PLAZOS PARA EL PAGO.
ARTÍCULO 3.2.2.1. PLAZOS PARA LA AUTOLIQUIDACIÓN Y EL PAGO DE LOS APORTES AL SISTEMA DE SEGURIDAD SOCIAL INTEGRAL Y APORTES PARAFISCALES. <Artículo modificado por el artículo 1 del Decreto 923 de 2017. El nuevo texto es el siguiente:> Todos los aportantes a los Sistemas de Salud, Pensiones y Riesgos Laborales del Sistema de Seguridad Social Integral, así como aquellos a favor del Servicio Nacional del Aprendizaje (Sena), del Instituto Colombiano de Bienestar Familiar (ICBF) y de las Cajas de Compensación Familiar, efectuarán sus aportes utilizando la Planilla Integrada de Liquidación de Aportes (PILA), bien sea en su modalidad electrónica o asistida, a más tardar en las fechas que se indican a continuación:
| Día hábil | Dos últimos dígitos del NIT o documento de identificación |
| 2o | 00 al 07 |
| 3o | 08 al 14 |
| 4o | 15 al 21 |
| 5o | 22 al 28 |
| 6o | 29 al 35 |
| 7o | 36 al 42 |
| 8o | 43 al 49 |
| 9o | 50 al 56 |
| 10 | 57 al 63 |
| 11 | 64 al 69 |
| 12 | 70 al 75 |
| 13 | 76 al 81 |
| 14 | 82 al 87 |
| 15 | 88 al 93 |
| 16 | 94 al 99 |
PARÁGRAFO. Las entidades públicas del orden nacional pagadoras de pensiones cuya nómina de pensionados sea superior a 900.000 pensionados, con independencia de los últimos dígitos del NIT, efectuarán el pago de los aportes a través de la Planilla Integrada de Liquidación de Aportes (PILA), a más tardar el primer día hábil del mes
ARTÍCULO 3.2.2.2. PLAZOS PARA LA AUTOLIQUIDACIÓN Y EL PAGO DE LOS APORTES A LOS SUBSISTEMAS DE LA PROTECCIÓN SOCIAL PARA APORTANTES DE MENOS DE 200 COTIZANTES. <Artículo derogado por el artículo 2 del Decreto 1990 de 2016>
ARTÍCULO 3.2.2.3. PLAZOS PARA LA AUTOLIQUIDACIÓN Y EL PAGO DE LOS APORTES A LOS SUBSISTEMAS DE LA PROTECCIÓN SOCIAL PARA TRABAJADORES INDEPENDIENTES. <Artículo derogado por el artículo 2 del Decreto 1990 de 2016>
PLANILLA INTEGRADA DE LIQUIDACIÓN DE APORTES.
ARTÍCULO 3.2.3.1. CONTENIDO DEL FORMULARIO ÚNICO O INTEGRADO. El Ministerio de Salud y Protección Social señalará el diseño y contenido del formulario único o integrado, bajo su coordinación se establecerá un Comité, integrado por las Superintendencias Financiera de Colombia, Nacional de Salud y del Subsidio Familiar, así como por las entidades acreedoras y recaudadoras de los aportes al Sistema de Seguridad Social Integral y de los aportes parafiscales, el cual realizará recomendaciones sobre el diseño y contenido del formulario.
(Artículo 2o del Decreto 3667 de 2004)
ARTÍCULO 3.2.3.2. PRESENTACIÓN. El formulario único o integrado podrá ser presentado en forma física o por medios electrónicos. En este último caso, debe ajustarse a lo dispuesto por la Ley 527 de 1999 y a las normas que la modifiquen, sustituyan o reglamenten, así como a los requisitos tecnológicos y de seguridad que pueda señalar el Ministerio de Salud y Protección Social.
(Artículo 3o del Decreto 3667 de 2004)
ARTÍCULO 3.2.3.3. PAGO DE APORTES A TRAVÉS ENTIDADES AUTORIZADAS PARA EFECTUAR RECAUDOS EN SISTEMAS DE PAGO DE BAJO VALOR. El pago de los aportes al Sistema de Seguridad Social Integral y parafiscales podrá realizarse a través de los sistemas de pago de bajo valor que funcionen de acuerdo con las normas que para tal efecto expida el Gobierno nacional, pero en cualquier caso mediante formulario único o integrado.
(Artículo 4o del Decreto 3667 de 2004)
ARTÍCULO 3.2.3.4. OBLIGATORIEDAD. En desarrollo de lo señalado en los artículos 3.2.3.1, 3.2.3.2 y 3.2.3.3 del presente decreto, las Administradoras del Sistema de Seguridad Social Integral y el SENA, el ICBF y las Cajas de Compensación Familiar, deberán permitir a los aportantes el pago de sus aportes mediante la Planilla Integrada de Liquidación de Aportes, por medio electrónico, la cual será adoptada mediante resolución expedida por el Ministerio de Salud y Protección Social.
(Artículo 1o del Decreto 1465 de 2005)
ARTÍCULO 3.2.3.5. DEFINICIONES. Para los efectos de este Título se entiende por:
1. Sistema: el Sistema de la Protección Social, que incluye la operación de los subsistemas de pensiones, salud y riesgos laborales de Sistema de Seguridad Social Integral y al Servicio Nacional de Aprendizaje (Sena), al Instituto Colombiano de Bienestar Familiar (ICBF) y a las Cajas de Compensación Familiar.
2. Subsistemas: cada uno de los componentes del "Sistema", señalados en el inciso anterior.
3. Administradora (s): las Entidades Administradoras de Pensiones del Régimen Solidario de Prima Media con Prestación Definida, las Entidades Administradoras de Pensiones del Régimen de Ahorro Individual con Solidaridad, las Entidades Promotoras de Salud (EPS), las Entidades Promotoras de Salud (EPS) del régimen subsidiado cuando haya lugar y demás entidades autorizadas para administrar el Régimen Contributivo del Sistema General de Seguridad Social en Salud, las Entidades Administradoras de Riesgos Laborales (ARL), así como el Servicio Nacional de Aprendizaje, Sena, el Instituto Colombiano de Bienestar Familiar (ICBF) y a las Cajas de Compensación Familiar y, en lo pertinente, a Escuela Superior de Administración Pública (ESAP) y para las Escuelas Industriales e Institutos Técnicos Nacionales, Departamentales, Distritales y Municipales.
4. Operador de Información: el conjunto de funciones que se enumeran a continuación, las cuales serán asumidas por las entidades que se señalan en el artículo 3.2.3.7 del presente decreto:
4.1. Suministrar al Aportante el acceso a la Planilla Integrada de Liquidación de Aportes, por vía electrónica.
4.2. Permitir al Aportante el ingreso de los conceptos detallados de pagos, así como su modificación o ajuste previo a su envío o su corrección posterior. El ingreso de la información detallada de los pagos se podrá realizar mediante la digitación de la información directamente en la Planilla Integrada de Liquidación de Aportes a la Seguridad Social o de la actualización de los datos del período anterior, si lo hubiere; o la captura de los datos de un archivo generado por el Aportante u otros.
4.3. Aplicar las reglas de validación y generar los informes con las inconsistencias encontradas, para su ajuste o modificación previa a su envío, el cual se hará dentro de los términos establecidos en la ley, así como contar con una validación respecto de los elementos propios del pago y solicitar autorización para efectuar la transacción financiera.
4.4. Generar los archivos de salida, los reportes e informes que se requieran para los actores del Sistema o para las autoridades.
4.5. Almacenar durante un período de tiempo no inferior a tres (3) meses, el registro de identificación de Aportantes y la información histórica de la Planilla.
4.6. Mantener la conexión con la(s) Institución(es) Financiera(s) y/o los Sistemas de Pago, que permitan al Aportante efectuar el débito a su cuenta y a las Administradoras recibir los créditos correspondientes.
4.7. Suministrar a quien corresponda, oportunamente, la información necesaria para efectuar la distribución de los pagos.
4.8. Realizar los procesos de conciliación y contingencias del proceso de intercambio de información.
4.9. Cumplir con el estándar de seguridad ISO 17799, de manera que sus políticas y prácticas de seguridad se enmarquen dentro de dicha norma que garantiza la seguridad necesaria en el proceso de remisión y recepción de la información.
4.10. Si ello se requiere, interactuar directamente con sistemas de pago electrónico, para efectuar la liquidación de los débitos a las cuentas de los Aportantes y de los créditos netos a las cuentas de los Administradores. Para los efectos de lo señalado en este numeral, los operadores de información serán responsables de las funciones señaladas en el numeral siguiente.
5. Instituciones Financieras: la persona o personas que estando autorizadas para ello por la ley, ejecutan las siguientes funciones:
5.1. Servir de intermediario entre el Aportante y las Administradoras, para la realización de las transacciones de débito y de crédito en las cuentas respectivas. Para este efecto, no se podrán modificar los valores de los aportes contenidos en la Planilla Única de Autoliquidación, por tanto las operaciones de débito y de crédito sólo se realizarán por los montos establecidos en dicha Planilla.
Para efectos del costo de la transacción financiera, se entiende como una sola transacción la operación de débito de una cuenta de un titular y su abono a una o varias cuentas de otro u otros titulares.
5.2. Comunicar la información de las transacciones financieras a los Aportantes y a las Administradoras y a las autoridades pertinentes.
5.3. Aplicar las reglas de seguridad y validación definidas para el sector financiero.
5.4. Realizar los procesos de conciliación y contingencias relacionados con el proceso de las transacciones financieras.
(Artículo 2o del Decreto 1465 de 2005)
ARTÍCULO 3.2.3.6. CONDICIONES DE OPERACIÓN. El mecanismo utilizado para la autoliquidación de los aportes al Sistema de la Protección Social será la Planilla Integrada de Liquidación de Aportes. Los pagos asociados a la Planilla se deberán hacer de manera unificada mediante las modalidades que se d escriben en el presente capitulo. El mecanismo de autoliquidación y pago unificado deberá reunir las siguientes condiciones:
1. La Planilla Integrada de Liquidación de Aportes será una planilla electrónica. Los aportantes podrán ingresar y confirmar el contenido de la misma mediante los procedimientos descritos en el numeral 4.2 del artículo anterior. También podrán hacerlo a través de la liquidación asistida, en cuyo caso el aportante remitirá la información detallada de los cotizantes, por cualquier medio, al Operador de Información, quien procederá a digitarla o digitalizarla de manera que se transforme en planilla electrónica.
2. Los pagos asociados a la Planilla deberán hacerse de manera unificada a través de alguna de las siguientes modalidades:
2.1. Pago electrónico.
2.2. Pago Asistido: Si el aportante utiliza la liquidación asistida señalada en el numeral 1 anterior, el Operador de Información generará para el aportante un código o número de referencia que vincula el valor por pagar con la liquidación asistida. El Aportante deberá utilizar dicho código o número de referencia para realizar el pago, ya sea mediante consignación bancaria, orden telefónica, tarjeta débito o crédito, cajero electrónico o datáfono, entre otros.
Si el aportante utiliza la liquidación asistida, el Operador de Información le advertirá sobre los intereses de mora que se generarán si no efectúa el pago en la fecha límite prevista para ello. Para asegurar el pago adecuado, liquidará el valor del pago con intereses de mora para los siguientes cinco (5) días hábiles e informará a las entidades financieras y/o sistemas de pago en los cuales se recibirán los pagos sobre el valor que se podrá recibir en cada uno de los cinco (5) días siguientes a la fecha límite. Vencido dicho plazo el código que autoriza la utilización de la Planilla Asistida caducará y, para efectuar el pago, el Aportante deberá solicitar una nueva liquidación y su respectivo código.
Para habilitar la modalidad de pago asistido, los Operadores de Información deberán hacer los acuerdos a que haya lugar y mantener la conexión con las instituciones financieras y/o sistemas de pago elegidos. Una vez se efectúe el pago, vincularán la información de la Planilla con la del pago y la enviarán a sus destinatarios de conformidad con el esquema previsto en el presente Título.
3. Las entidades involucradas en la operación de este mecanismo deberán abstenerse de incurrir en prácticas comerciales restrictivas del libre mercado y deberán desarrollar su actividad con sujeción a las reglas y prácticas de la buena fe comercial. Por tanto, se entienden prohibidos los actos, acuerdos o convenios o la adopción de decisiones de asociaciones empresariales y prácticas concertadas que directa o indirectamente tengan por objeto o como efecto impedir, restringir o falsear el juego de la libre competencia o cualquier acto que constituya un abuso de posición dominante, así como celebrar pactos que tengan como propósito o cuya consecuencia sea excluir a la competencia del acceso al esquema o mecanismo aquí regulado o a los canales que deben utilizarse para su operación. Se entienden dentro de las prácticas prohibidas la utilización de contratos o modificaciones a los mismos en los cuales las instituciones financieras condicionen la utilización de sus cuentas a la aceptación o al registro en un determinado sistema de pago o tecnología predefinida para la dispersión de la información o de los recursos derivados de dicha información.
4. Relación de las Administradoras con los Operadores de Información. En desarrollo de la obligación establecida en el artículo 3.2.3.4 del presente decreto, cada Administradora deberá suscribir convenio con al menos un Operador de Información. Como desarrollo de dicho convenio, en primera instancia debe adelantarse un proceso inicial de registro.
En los convenios los operadores de información incluirán expresamente, de manera independiente a otros cargos, la tarifa por los registros de información enviados a la Administradora o el modo de precisarla, modo que debe responder a criterios objetivos de costeo del proceso. Por lo tanto, el modo de precisar el valor de cada registro debe ser idéntico para todos los actores involucrados en el esquema, sin que proceda establecer condiciones diferenciales. Solo se podrán establecer cobros diferenciales cuando respondan a la prestación de otros servicios de procesamiento de información adicionales a los mínimos previstos en este capítulo y las resoluciones que lo desarrollen, que el Operador de Información y la Administradora decidan convenir de manera voluntaria y expresa.
En los convenios también se deberá incluir de manera expresa el sistema o mecanismo tecnológico elegido para garantizar el flujo oportuno de la información contenida en la Planilla. Además, en estos convenios se señalarán los aspectos inherentes a la seguridad física e informática, los servicios adicionales que se prestarán y los planes de contingencia que se utilizarán; el término para la transferencia de la información y las responsabilidades que corresponden a cada uno de los actores en el proceso, que deberán constar de manera expresa y las sanciones por el incumplimiento de lo allí establecido, sin que ello pueda modificar las responsabilidades y obligaciones propias de las Administradoras respecto del recaudo de las cotizaciones y del recibo y conciliación de la información, así como las demás obligaciones establecidas en la ley para las entidades involucradas, en atención a su objeto o las propias de los empleadores o aportantes.
Copia de los convenios aquí mencionados deberá remitirse a la Superintendencia o entidad que ejerza vigilancia sobre cada una de las Administradoras al momento de su suscripción inicial y cada vez que sean modificados.
Para garantizar la idoneidad del servicio al que se refiere el presente numeral, los Operadores de Información deberán certificar el cumplimiento de la Norma ISO 27001.
Las Administradoras deberán verificar periódicamente, en forma individual o conjunta, que el o los operadores contratados por cada una ejecuten sus funciones en las condiciones de calidad, seguridad, oportunidad y confidencialidad previstas en el presente Título y que cumplan con los parámetros que en ese sentido definan en los convenios que suscriban con los operadores.
También en dichos convenios las Administradoras señalarán el o los sistemas de pago que han elegido para la transferencia del dinero a sus cuentas recaudadoras.
5. Distribución de la información. El esquema debe permitir la distribución de la información a la totalidad de las Administradoras receptoras de la misma. En el evento de que un Operador de Información genere un archivo de salida con destino a una Administradora con la cual no haya firmado convenio, deberá enviárselo por intermedio de otro Operador de Información que sí tenga relación con dicha Administradora. Para el efecto, todos los Operadores de Información deberán interconectarse entre sí y distribuir los registros contenidos en la Planilla y de la información asociada a los pagos.
La interconexión deberá garantizar que la información contenida en la Planilla Integrada de Liquidación de Aportes, así como la información de los pagos asociados a la misma, lleguen a sus destinatarios en las condiciones de oportunidad, seguridad, calidad y confidencialidad que el Sistema requiere. Para el efecto, todos los Operadores de Información deberán conocer en todo momento con qué otro Operador u Operadores tiene convenio cada Administradora y deberá saber en qué cuentas de recaudo consignar los recursos de las Administradoras, de acuerdo con lo que definan estas últimas. La interconexión deberá operar en un contexto de absoluta transparencia, por lo cual no podrán establecerse exigencias, condiciones o tarifas diferenciales que desestimulen su utilización por parte de Operador alguno.
Para efectos de lo previsto en el presente Artículo, los Operadores de Información deberán sujetarse a las condiciones de intercambio de información del mecanismo que implemente y defina el Banco de la República para la distribución de la información.
Hasta tanto el Banco de la República habilite el mecanismo mencionado en el inciso anterior, los Operadores de Información podrán, de común acuerdo, establecer el mecanismo que consideren adecuado, siempre y cuando cumpla con las condiciones de calidad, seguridad y confidencialidad que la operación requiere.
6. Para garantizar la oportunidad y calidad de los pagos efectuados mediante este mecanismo las Administradoras deberán emitir a favor de los aportantes una certificación de su pago, digitalmente certificada, de conformidad con el texto y las condiciones que para el efecto establezca el Ministerio de Salud y Protección Social.
Los aportantes que utilicen la liquidación y el pago asistidos, tendrán como confirmación de su pago bien sea el comprobante de consignación, el recibo del cajero automático o del datáfono que contenga la información de la transacción o el código o número de referencia.
7. Relación de las Administradoras con las instituciones financieras. El esquema de pago integrado asociado a la Planilla deberá garantizar el flujo de la información financiera y permitir la distribución de los recursos hacia la totalidad de las Administradoras.
Para que la Administradora pueda realizar la conciliación de las transacciones financieras asociadas a sus recaudos con los archivos de salida que contienen el detalle de la información asociada a dichos pagos, la institución financiera receptora de los mismos debe anexar a la transferencia de recursos los datos mínimos que establezca el Ministerio de Salud y Protección Social y podrá incluir otras adicionales, si así lo hubiere convenido con la Administradora.
Para estos efectos, en los convenios o acuerdos que se suscriban entre las instituciones financieras y las Administradoras a los que se refiere el presente capítulo, en adición a los aspectos allí establecidos y los señalados en los incisos anteriores, debe señalarse la tarifa cobrada por las transacciones financieras o el modo de precisarla.
En el caso de las instituciones financieras que actúen como Operadores de Información, deberán suscribir dos convenios independientes, uno respecto del tráfico de información, en su calidad de Operador de Información y otro en su condición de Operador Financiero. Por ello, en cada uno de los convenios se preverán las tarifas correspondientes de manera independiente, respondiendo cada uno a criterios objetivos propios de cada operación. Las tarifas cobradas por las transferencias de dinero deben ser idénticas para todos los actores involucrados en el esquema, sin que quepa establecer tarifas diferenciales en atención a variables diferentes al número de transacciones.
El o los sistemas de pago a través de los cuales se realizarán las transacciones de dinero, serán aquellos que hubiere señalado expresamente cada Administradora para la realización de las operaciones crédito a sus cuentas recaudadoras, conforme a la definición de sistema de pago contenida en el artículo 2.17.1.1.1 del Decreto 2555 de 2010, lo cual deberá constar de manera expresa en los convenios ya mencionados entre instituciones financieras y Administradoras. Las instituciones financieras no podrán modificar la decisión que sobre el particular hubieren tomado las Administradoras.
En el evento que quien efectúe el giro de los recursos sea el Ministerio de Hacienda y Crédito Público, este definirá el procedimiento y sistema de pago que utilizará.
La transacción de débito y las transacciones crédito o el pago realizado respecto de la Planilla Asistida y el envío a la Administradora de la información asociada, deberán realizarse en un mismo día.
Las responsabilidades que corresponden a cada uno de los actores en el proceso deberán constar de manera expresa en los convenios que se suscriban para el efecto, sin que en ello se puedan prever condiciones que atenten contra los intereses de los afiliados o aportantes.
Copia de los convenios aquí mencionados deberá remitirse a la Superintendencia Financiera de Colombia o la entidad que ejerza vigilancia sobre cada una de las Administradoras al momento de su suscripción inicial y cada vez que sean modificados.
8. Podrán actuar como Operadores de Información para este esquema las personas señaladas en el artículo 3.2.3.7 del presente Título, por sí o a través de terceros que seleccionen para el efecto; en este último caso, el Operador de Información deberá constatar y dejar constancia expresa en el convenio que suscriba con dicho tercero, de que este actúa en su nombre y representación, para este efecto y que cumple a cabalidad con las condiciones, requisitos, procedimientos y capacidad de interconexión y transferencia de información o de recursos segura y oportuna que la operación requiere, de conformidad con las normas que regulan el pago integrado, para lo cual deberá certificar el cumplimiento de la Norma ISO 27001.
En los términos del inciso anterior, el Operador de Información será responsable frente a los afiliados, los aportantes, las Administradoras y los otros actores del Sistema de la Protección Social por los errores, retardos u omisiones en que incurra dicho tercero, de acuerdo con el convenio suscrito para el efecto.
PARÁGRAFO 1o. El Ministerio de Hacienda y Crédito Público efectuará el giro de los recursos respecto de las Entidades Estatales y determinará el sistema de pago utilizado para sus giros. Hasta que el Ministerio de Hacienda y Crédito Público determine la fecha y condiciones en las cuales entrará en operación este servicio, las Entidades Estatales utilizarán el esquema a través de los operadores de información y girarán mediante los débitos correspondientes.
PARÁGRAFO 2o. Para efectos de ejercer la debida vigilancia sobre los convenios o contratos a los que se refiere el presente artículo, las Superintendencias o entidades que ejerzan vigilancia sobre cada una de las Administradoras incluirán en sus Planes Únicos de Cuentas, dos rubros, el primero destinado a registrar los pagos derivados del servicio de procesamiento de información con destino a los Operadores de Información y el segundo destinado a los pagos por los servicios de recaudo de los aportes, destinados a las instituciones financieras.
PARÁGRAFO 3o. El costo de la utilización de las modalidades de pago descritas en el presente capítulo no podrá alterar el valor del aporte por pagar al Sistema de la Protección Social. El Operador de Información deberá realizar los convenios necesarios a fin de asegurar que los costos de los medios de pago se cobren de manera independiente.
PARÁGRAFO 4o. Los operadores de información que habiliten la modalidad de liquidación y pago asistido deberán informarlo a las Administradoras con al menos un mes de antelación al inicio de la operación, a efectos de realizar las pruebas necesarias para verificar su correcto funcionamiento.
PARÁGRAFO 5o. Las Administradoras tendrán la obligación de informar y mantener actualizada la información correspondiente a las cuentas recaudadoras.
(Artículo 3o del Decreto 1465 de 2005 modificado por el artículo 2o del Decreto 1931 de 2006)
ARTÍCULO 3.2.3.7. DEL OPERADOR DE INFORMACIÓN. Podrán actuar como operadores de información en este esquema, las Administradoras del Sistema en forma conjunta, por sí o a través de sus agremiaciones o a través de las entidades de economía mixta de que trata el literal b) del artículo 15 de la Ley 797 de 2003. En el caso de las agremiaciones, estas deberán contar con facultades expresas para representar a sus afiliados para este efecto. También las Administradoras podrán contratarlas con terceros, de conformidad con lo establecido en el numeral 8 del artículo anterior. En ambos casos se deberá garantizar que la operación cumpla con todas las especificaciones establecidas en el presente Título, lo cual constará en los Acuerdos o Convenios que se suscriban con dichos terceros.
También podrán prestar dichas funciones las instituciones financieras directamente o contratarlas con terceros, de conformidad con lo señalado en el numeral 8 del artículo anterior. En los Convenios que suscriban las instituciones financieras en su condición de Operadores de Información, con las Administradoras, deberán señalar en forma expresa si tales funciones se cumplirán directamente o a través de un tercero, último evento en el cual se señalará expresamente que la institución financiera asume totalmente la responsabilidad por la actuación de dicho tercero.
En caso de que el Operador de Información actúe a través de este tercero, responderá en los términos del presente capítulo ante los aportantes, los afiliados, las Administradoras y demás personas involucradas en el Sistema de la Protección Social. Si el tercero por él seleccionado incumple con las obligaciones, condiciones, requisitos y capacidad de interconexión y transferencia de información o de recursos que la operación requiere, en adición a las sanciones que se impondrán a las Administradoras, si incumplen con sus obligaciones respecto del recaudo de los aportes y de la información correspondiente.
El tercero contratado al que se refiere el presente Artículo no podrá subcontratar o delegar las funciones esenciales de la operación del esquema, como son la recepción segura de la información por parte del aportante, la calidad, verificación, análisis y procesamiento de la información y la remisión segura y oportuna de la información a quien corresponda de acuerdo con lo establecido en el presente Título.
(Artículo 4o del Decreto 1465 de 2005 modificado por el artículo 3o del Decreto 1931 de 2006)
ARTÍCULO 3.2.3.8. SANCIONES. El incumplimiento de las obligaciones, características y requerimientos de operación, seguridad, transparencia, igualdad de acceso y conectividad señaladas en el presente Título, dará lugar a que la entidad de vigilancia y control correspondiente aplique las sanciones establecidas en la ley para los aportantes y para cada uno de los actores involucrados en la operación del esquema a los que se refiere el artículo 3.2.3.4 del presente Título señaladas, entre otras normas, en los Artículos 230 de la Ley 100 de 1993, 209 a 211 del Estatuto Orgánico del Sistema Financiero y a las previstas en los numerales 16, 17 y 18 del artículo 24 de la Ley 789 de 2002.
En adición a las anteriores sanciones, por el incumplimiento de lo previsto en este Título, serán aplicables aquellas previstas en la legislación vigente respecto de los empleadores, impuestas por el Ministerio del Trabajo.
(Artículo 5o del Decreto 1465 de 2005 adicionado por el artículo 4 del Decreto 1931 de 2006)
ARTÍCULO 3.2.3.9. PAGO DE APORTES AL SISTEMA DE SEGURIDAD SOCIAL INTEGRAL Y PARAFISCALES. <Artículo modificado por el artículo 1 del Decreto 948 de 2018. El nuevo texto es el siguiente:> El pago de aportes al Sistema de Seguridad Social Integral y parafiscales, se efectuará así:
1. Los aportantes y los pagadores de pensiones cuyo número de cotizantes y/o pensionados se encuentren en la siguiente tabla, deberán autoliquidar y pagar sus aportes utilizando la Planilla Integrada de Liquidación de Aportes (PILA), mediante la modalidad de planilla electrónica, a partir de las siguientes fechas:
| Rango de cotizantes | Obligatoriedad uso modalidad electrónica |
| 20 o más cotizantes | 6 de marzo de 2017 |
| 10 a 19 cotizantes | 1 de marzo de 2018 |
| 8 y 9 cotizantes | 1 de junio de 2018 |
| 6 y 7 cotizantes | 1 de noviembre de 2018 |
| 5 cotizantes | 1 de marzo de 2019 |
| 4 cotizantes en municipios con categoría diferente a 5 y 6 | 1 de marzo de 2019 |
| 3 cotizantes en municipios con categoría diferente a 5 y 6 | 1 de mayo de 2019 |
Los aportantes y los pagadores de pensiones que cuenten con 1 o 2 cotizantes y aquellos que cuenten con hasta 4 cotizantes en los municipios de categoría 5 y 6, podrán utilizar para el pago de sus aportes al Sistema de Seguridad Social Integral y parafiscales: SENA, ICBF y las cajas de compensación familiar, cualquier modalidad de planilla, bien sea electrónica o asistida.
2. Los cotizantes independientes cuyo ingreso base de cotización se encuentre en la siguiente tabla deberán autoliquidar y pagar sus aportes utilizando la Planilla Integrada de Liquidación de Aportes (PILA) mediante la modalidad de planilla electrónica, a partir de las siguientes fechas:
| Rango Ingreso Base de Cotización | Obligatoriedad uso planilla electrónica |
| Mayor o igual a 5 salarios mínimos legales mensuales vigentes | 6 de marzo de 2017 |
| Mayor o igual a 4 e inferior a 5 salarios mínimos legales mensuales vigentes | 1 de marzo de 2018 |
| Mayor o igual a 3 e inferior a 4 salarios mínimos legales mensuales vigentes para residentes en municipios con categoría diferente a 5 y 6 | 1 de junio de 2018 |
| Mayor o igual a 2 e inferior a 3 salarios mínimos legales mensuales vigentes residentes en municipios con categoría diferente a 5 y 6 | 1 de noviembre de 2018 |
Los cotizantes independientes con ingreso base de cotización menor a 2 salarios mínimos legales mensuales vigentes y aquellos cuyo ingreso base de cotización sea mayor o igual a 2 e inferior a 4 salarios mínimos legales mensuales vigentes, residentes en municipios de categorías 5 y 6 podrán utilizar para el pago de sus aportes al Sistema de Seguridad Social Integral y parafiscales cualquier modalidad de pago, bien sea electrónica o asistida.
PARÁGRAFO 1. El número de cotizantes al que se refiere el numeral 1 del presente artículo, se determinará como la sumatoria de todos los cotizantes vinculados a una misma persona natural o jurídica, incluyendo los vinculados a sus sucursales y agencias, que operen bajo una misma razón social.
PARÁGRAFO 2. Sin perjuicio de lo previsto en los numerales 1 y 2 del presente artículo, en los casos de aportantes, pagadores de pensiones y cotizantes independientes que deban hacer uso de manera obligatoria de la modalidad de pago electrónico y que enfrenten prohibiciones para la constitución de cuentas bancarias, tengan cuentas embargadas, bloqueo de cuentas por fraude, pagos centralizados en otro país y lo manifiesten ante el operador de información por los medios dispuestos por este, de manera excepcional y durante el tiempo en que subsista tal circunstancia, podrán utilizar la modalidad asistida para el pago de los aportes. Los operadores de información deberán enviar al Ministerio de Salud y Protección Social, a más tardar el quinto (5) día hábil del mes siguiente al reportado, la relación de los aportantes que hicieron uso de la excepción aquí prevista, en el anexo que se establezca para el efecto.
ARTÍCULO 3.2.3.10. TARIFAS EN LOS CONVENIOS. <Artículo adicionado por el artículo 3 del Decreto 1990 de 2016. Aplicará a partir del 6 de febrero de 2016. El nuevo texto es el siguiente:> Los convenios entre los operadores de información y las entidades financieras encargadas del recaudo de los aportes y las Administradoras del Sistema de Seguridad Social Integral, no podrán contemplar tarifas que comprometan los recursos de las cotizaciones recaudadas o de sus ingresos que resulten necesarios para garantizar el pago de las prestaciones económicas y asistenciales, la constitución de reservas, los programas obligatorios de promoción y prevención.
Adicionalmente, los operadores de información y las entidades financieras encargadas del recaudo de los aportes, deberán acordar con las Administradoras del Sistema de Riesgos Laborales tarifas diferenciales que tengan en cuenta la clase de riesgo del cotizante y el costo global de los servicios.
ARTÍCULO 3.2.3.11. PROMOCIÓN Y CAPACITACIÓN SOBRE EL USO DE LA PLANILLA ELECTRÓNICA. <Artículo modificado por el artículo 2 del Decreto 948 de 2018. El nuevo texto es el siguiente:> Los operadores de información deberán divulgar y asesorar a través de todos sus canales de comunicación, a aquellos aportantes que utilicen la modalidad de planilla asistida y que se encuentren en alguna de las categorías de aportantes previstas en el artículo 3.2.3.9. del presente decreto, sobre la obligación de utilizar la modalidad de pago de planilla electrónica en las fechas establecidas y la forma en que deberán hacerlo, indicando los elementos y pasos requeridos para la ejecución exitosa de los procesos de autoliquidación y pago de aportes.
En los mismos términos del inciso anterior, las administradoras del Sistema de Seguridad Social Integral y de aportes parafiscales deberán promover el uso de la modalidad de pago de planilla electrónica, utilizando todos los canales de comunicación dispuestos y aquellos que sean requeridos para el contacto con los aportantes.
Los Ministerios de Hacienda y Crédito Público, Salud y Protección Social y del Trabajo, podrán adelantar actividades de divulgación sobre lo previsto en el presente artículo.
DECLARACIÓN ANUAL DE INGRESO BASE DE COTIZACIÓN DE INDEPENDIENTES.
ARTÍCULO 3.2.4.1. DECLARACIÓN ANUAL DE INGRESO BASE DE COTIZACIÓN. Todos los trabajadores independientes deberán presentar una declaración anual a más tardar en el mes de febrero de cada año, en la cual informen a las entidades administradoras del Sistema de la Protección Social a las que se encuentren afiliados, en la misma fecha prevista para el pago de sus aportes, el Ingreso Base de Cotización (IBC), que se tendrá en cuenta para liquidar sus aportes a partir del mes de febrero de cada año y hasta enero del año siguiente.
Cuando el trabajador independiente no presente su declaración de Ingreso Base de Cotización anual en la fecha prevista, se presumirá que el Ingreso Base de Cotización es igual a aquel definido para el período anual anterior y sobre el mismo se realizará la autoliquidación y pago del mes de enero de cada año.
La declaración de IBC anual podrá realizarse de manera manual en los formularios previstos para el efecto o de manera electrónica, mediante la utilización de la novedad "variación permanente de salario", en la Planilla Integrada de Liquidación de Aportes.
En todo caso el Ingreso Base de Cotización no podría ser inferior a un salario mínimo legal mensual.
(Artículo 1o del Decreto 3085 de 2007)
ARTÍCULO 3.2.4.2. MODIFICACIONES EN EL INGRESO BASE DE COTIZACIÓN. El trabajador independiente deberá modificar la declaración Anual de IBC siempre que se produzcan cambios en sus ingresos, para ello deberá modificar su declaración del Ingreso Base de Cotización, manualmente, en los formularios diseñados para el efecto, o de manera electrónica utilizando una de las siguientes novedades: "variación permanente de salario", cuando el trabajador independiente conozca con certeza el valor del ingreso mensual que percibirá durante un período de tiempo, o "variación temporal de salario", cuando se desconozca el monto real del citado ingreso.
<Aparte tachado NULO> La variación temporal antes mencionada, sólo será efectiva por un período máximo de tres (3) meses, período dentro del cual no se podrá realizar otra novedad de variación temporal.
Las variaciones del IBC anual causarán efectos exclusivamente hacia el futuro y cuando se realicen en formularios físicos, sólo serán efectivas una vez sean reportadas a todos los subsistemas de la Protección Social, respecto de los que se hubieren realizado aportes en el período anterior.
Las variaciones en el Ingreso Base de Cotización que excedan de cuarenta por ciento (40%) respecto del promedio de los doce (12) meses inmediatamente anteriores, no serán tomadas en consideración, en la parte que exceda de dicho porcentaje, para efectos de la liquidación de prestaciones económicas.
PARÁGRAFO. Las variaciones del IBC, cuando se refieran a períodos ya pagados deberán realizarse mediante los procedimientos establecidos en las normas vigentes para las correcciones de autoliquidación. Dichas correcciones sólo producirán efectos siempre que se soliciten a todas las administradoras de cada subsistema respecto de los cuales se hubieren realizado los aportes correspondientes a los períodos que se pretende corregir.
(Artículo 2o del Decreto 3085 de 2007)
ARTÍCULO 3.2.4.3. OTRAS CONDICIONES PARA LOS TRABAJADORES INDEPENDIENTES CON INGRESOS DE UN (1) SALARIO MÍNIMO LEGAL MENSUAL. Los trabajadores independientes, que no estén vinculados a contratante alguno mediante contratos de trabajo, como servidores públicos o mediante contratos de prestación de servicios u otros de similar naturaleza, que carezcan del ingreso exigido para afiliarse a los Regímenes Contributivos del Sistema de Seguridad Social Integral y, a pesar de ello, se afilien al Régimen Contributivo del Sistema General de Seguridad Social en Salud, para los efectos del presente Título, deberán presentar su declaración anual de IBC ante la Entidad Promotora de Salud (EPS), en la que se encuentran afiliados, precisando por lo menos los siguientes aspectos: nombre y apellidos completos, sexo, fecha de nacimiento, identificación, tipo de cotizante, actividad económica de la cual deriva sus ingresos, datos de su residencia, nivel educativo. Esta declaración deberá estar suscrita por el trabajador independiente.
La declaración se deberá acompañar de los siguientes documentos:
a) Declaración bajo la gravedad del juramento en la cual se manifieste el valor de los ingresos mensuales;
b) Relación de los miembros del grupo familiar, plenamente identificados;
c) Documento de identificación del trabajador independiente y de cada miembro del grupo familiar (por ejemplo: cédulas de ciudadanía o de extranjería, tarjetas de identidad o registro civil de nacimiento, etc.);
d) Carné o certificación del municipio que corresponda respecto a su inclusión en el Sistema de Identificación y Selección de Beneficiarios de Programas Sociales, Sisbén, para quienes cuenten con dicho carné o certificación.
(Artículo 3o del Decreto 3085 de 2007)
ARTÍCULO 3.2.4.4. REGISTRO DE TRABAJADORES INDEPENDIENTES CON INGRESOS DE (1) SALARIO MÍNIMO LEGAL MENSUAL. Para efectos de cumplir con la obligación prevista en el literal f) del parágrafo 1o del artículo 15 de la Ley 100 de 1993, el Ministerio de Salud y Protección Social dispondrá de un registro en el cual consten los trabajadores independientes a los que se refiere el artículo anterior, conformado con base en la declaración de IBC ya mencionada y los anexos que, para el efecto, deberán remitir las EPS, conforme a las especificaciones definidas en anexo técnico que para el efecto expida el Ministerio de Salud y Protección Social.
Con el mismo fin, las entidades competentes adelantarán los cruces necesarios respecto de dichos trabajadores independientes con las bases de datos que obren en poder de otras autoridades, organismos o entidades, para determinar si existen diferencias en cuanto al IBC reportado y el real, así mismo, de conformidad con lo previsto en el artículo 7o de la Ley 828 de 2003, darán traslado ante las autoridades competentes para conocer de las conductas punibles cuya ocurrencia se pueda inferir como consecuencia de los cruces de información antes señalados.
(Artículo 4o del Decreto 3085 de 2007)
ARTÍCULO 3.2.4.5. REQUERIMIENTO DE INFORMACIÓN. De conformidad con el artículo 8o de la Ley 828 de 2003, las Administradoras de los subsistemas de la Protección Social podrán en cualquier tiempo solicitar la documentación que requieran para verificar la veracidad del IBC y su correspondencia con los aportes efectuados o la acreditación de la calidad de beneficiarios, con el fin de constatar que la información suministrada por el trabajador independiente coincide con la realidad, para lo cual deberá solicitar las pruebas pertinentes o las aclaraciones necesarias que justifiquen variaciones en el IBC declarado.
(Artículo 5o del Decreto 3085 de 2007)
ARTÍCULO 3.2.4.6. EFECTOS DE LA VARIACIÓN INJUSTIFICADA DEL IBC. Las diferencias de IBC entre el declarado y aquel sobre el cual se efectuaron los aportes, cuando estas excedan del veinte por ciento (20%), entre un período y el promedio del año anterior, darán lugar, al cobro de los intereses correspondientes y a la imposición de las sanciones a que hubiere lugar, sin que ello pueda generar respecto de los Subsistemas de Salud y de Riesgos Laborales la suspensión de los servicios asistenciales, salvo que el afiliado no allegue los soportes que justifiquen la diferencia de IBC requeridos por la Administradora, dentro de los dos (2) meses siguientes a su requerimiento, conforme se señala en el artículo anterior.
En todo caso, las diferencias no serán consideradas para la liquidación de las prestaciones económicas, en ausencia de la justificación correspondiente.
(Artículo 6o del Decreto 3085 de 2007)
ARTÍCULO 3.2.4.7. CAUSACIÓN DE INTERESES DE MORA. Los intereses de mora, se generarán a partir de la fecha de vencimiento del plazo para efectuar el pago de los aportes, salvo que el trabajador independiente realice este pago a través de entidades autorizadas por la ley para realizar el pago en su nombre, caso en el cual los intereses de mora se causarán teniendo en cuenta la fecha de vencimiento de los pagos de la entidad que realiza los aportes por cuenta del trabajador independiente.
(Artículo 7o del Decreto 3085 de 2007)
COTIZACIÓN A LA SEGURIDAD SOCIAL EN SALUD EN CASOS ESPECIALES.
ARTÍCULO 3.2.5.1. COTIZACIÓN DURANTE LA INCAPACIDAD LABORAL, LA LICENCIA DE MATERNIDAD, VACACIONES Y PERMISOS REMUNERADOS. Para efectos de liquidar los aportes correspondientes al período durante el cual se reconozca al afiliado una incapacidad por riesgo común o una licencia de maternidad, se tomará como Ingreso Base de Cotización, el valor de la incapacidad o de la licencia de maternidad según sea el caso, manteniéndose la misma proporción en la cotización que le corresponde al empleador y al trabajador.
Las cotizaciones durante vacaciones y permisos remunerados se causarán en su totalidad y el pago de los aportes se efectuará sobre el último salario base de cotización reportado con anterioridad a la fecha en la cual el trabajador hubiere iniciado el disfrute de las respectivas vacaciones o permisos.
La Entidad Promotora descontará del valor de la incapacidad, el monto correspondiente a la cotización del trabajador asalariado o independiente según sea el caso.
En ningún caso podrá ser inferior al salario mínimo legal mensual vigente, salvo las excepciones legales.
PARÁGRAFO. En el sector público podrá pagarse en forma anticipada las cotizaciones correspondientes al período total de la incapacidad, licencia de maternidad, vacaciones o permisos remunerados.
(Artículo 70 del Decreto 806 de 1998)
ARTÍCULO 3.2.5.2. COTIZACIONES DURANTE EL PERÍODO DE HUELGA O SUSPENSIÓN TEMPORAL DEL CONTRATO DE TRABAJO. En los períodos de huelga o suspensión temporal del contrato de trabajo por alguna de las causales contempladas en el artículo 51 del Código Sustantivo del Trabajo, no habrá lugar al pago de los aportes por parte del afiliado, pero sí de los correspondientes al empleador los cuales se efectuarán con base en el último salario base reportado con anterioridad a la huelga o a la suspensión temporal del contrato.
(Artículo 71 del Decreto 806 de 1998)
AFILIACIÓN COLECTIVA AL SISTEMA DE SEGURIDAD SOCIAL INTEGRAL.
ARTÍCULO 3.2.6.1. OBJETO. El presente Título tiene por objeto definir los requisitos y procedimientos para la afiliación de los trabajadores independientes en forma colectiva al Sistema de Seguridad Social Integral, a través de las asociaciones y agremiaciones.
(Artículo 1o del Decreto 3615 de 2005)
ARTÍCULO 3.2.6.2. DEFINICIONES. Para efecto de la afiliación colectiva de trabajadores independientes al Sistema de Seguridad Social Integral de que trata el presente Título, se entiende por:
1. Agremiación: Persona jurídica de derecho privado sin ánimo de lucro, que agrupa personas naturales con la misma profesión u oficio o que desarrollan una misma actividad económica, siempre que estas tengan la calidad de trabajadores independientes, previo el cumplimiento de los requisitos establecidos en el presente Título.
2. Asociación: Persona jurídica de derecho privado sin ánimo de lucro, que agrupa de manera voluntaria a personas naturales con una finalidad común, siempre que estas tengan la calidad de trabajadores independientes, previo el cumplimiento de los requisitos establecidos en el presente Título.
3. Trabajador independiente: Persona natural que realiza una actividad económica o presta sus servicios de manera personal y por su cuenta y riesgo.
(Artículo 2o del Decreto 3615 de 2005)
ARTÍCULO 3.2.6.3. REGLAS PARA LA AFILIACIÓN COLECTIVA DE LOS TRABAJADORES INDEPENDIENTES. Las entidades autorizadas para afiliar colectivamente a trabajadores independientes deberán someterse al cumplimiento de las siguientes reglas:
1. El recaudo de las cotizaciones se hará mes a mes. En consecuencia, las asociaciones o agremiaciones no podrán recaudar aportes por períodos superiores y las cotizaciones al Sistema de Seguridad Social Integral deberán consignarse en el mismo mes en que fueron recibidas.
2. Las entidades autorizadas para afiliar colectivamente a sus asociados o agremiados les exigirán que los aportes a la Seguridad Social Integral se realicen por períodos mensuales completos y sobre el ingreso base de cotización establecido en la Ley 100 de 1993 y demás normas que la modifiquen, sustituyan o adicionen, teniendo en cuenta que, en ningún caso, el ingreso base de cotización al Sistema de Seguridad Social en Salud puede ser inferior a la base de cotización para el Sistema General de Pensiones.
(Artículo 4o del Decreto 3615 de 2005)
ARTÍCULO 3.2.6.4. AUTORIZACIÓN. El Ministerio de Salud y Protección Social autorizará a las agremiaciones y asociaciones para afiliar colectivamente a sus miembros al Sistema de Seguridad Social Integral, previa solicitud de su representante legal, la cual deberá cumplir con los requisitos señalados en el artículo siguiente.
Una vez autorizada la agremiación o asociación, el Ministerio de Salud y Protección Social notificará directamente a las entidades administradoras del Sistema de Seguridad Social Integral sobre las entidades autorizadas para la afiliación colectiva de que trata el presente Título; de igual forma, las entidades administradoras deberán verificar mensualmente, la existencia y permanencia de las agremiaciones o asociaciones en el registro que deberá mantener actualizado el Ministerio de Salud y Protección Social.
(Artículo 6o del Decreto 3615 de 2005)
ARTÍCULO 3.2.6.5. REQUISITOS PARA OBTENER LA AUTORIZACIÓN. Para obtener la autorización de que trata el artículo anterior, las agremiaciones y asociaciones deberán acreditar junto con la solicitud, el cumplimiento de los siguientes requisitos:
1. Copia de la personería jurídica en la que conste que es una entidad de derecho privado sin ánimo de lucro, constituida legalmente como mínimo con un (1) año de antelación, contado a partir de la fecha de presentación de la solicitud de autorización prevista en el artículo anterior y que durante ese año ha desarrollado el mismo objeto social.
2. Acreditar un número mínimo de quinientos (500) afiliados.
3. Listado actualizado de afiliados activos que deberá contener: nombre completo, identificación, ciudad, dirección de residencia, número de teléfono, fecha de afiliación a la asociación o agremiación, ingreso base de cotización, monto de la cotización, nombre de las entidades administradoras del Sistema de Seguridad Social Integral a las que se encuentren afiliados o se vayan a afiliar, discriminando cada uno de los Sistemas de Seguridad Social Integral.
4. Copia de los estatutos de la entidad.
5. Copia del reglamento interno en el que se señalen los deberes y derechos de los agremiados o asociados.
6. Acreditar mediante certificación expedida por el revisor fiscal, contador o representante legal según corresponda, la constitución de la reserva especial de garantía mínima de que trata el artículo 3.2.6.7. del presente decreto.
7. Establecer dentro de sus Estatutos, el servicio de afiliación colectiva al Sistema de Seguridad Social Integral.
8. Certificación expedida por la entidad financiera en la que conste la inversión de los recursos de la reserva especial de garantía mínima, la cual deberá contener además, el nombre y NIT de la agremiación o asociación, el número de la cuenta, el valor y la destinación de la misma; o póliza de garantía de cumplimiento del pago de aportes a la Seguridad Social, de que trata el numeral 2 del artículo 3.2.6.7. del presente decreto.
9. Presentar actualizados los estados financieros de la entidad, donde se refleje la reserva especial de garantía mínima como un rubro de destinación específica y exclusiva para el pago de las cotizaciones de sus trabajadores independientes afiliados, cuando esta se haya constituido a través de una entidad financiera conforme al artículo 3.2.6.7. del presente decreto.
10. Acreditar un patrimonio mínimo de 300 salarios mínimos legales mensuales vigentes, sin incluir la reserva especial de garantía mínima prevista en el artículo 3.2.6.7. del presente decreto.
La solicitud de que trata el artículo anterior deberá precisar a qué Sistema de Seguridad Social se afiliarán de manera colectiva sus trabajadores independientes miembros.
(Artículo 7o del Decreto 3615 de 2005 modificado por el artículo 3o del Decreto 2313 de 2006; numerales 8 y 9 modificados por el artículo 1o del Decreto 2172 de 2009)
ARTÍCULO 3.2.6.6. DEBERES DE LA ENTIDAD AUTORIZADA PARA LA AFILIACIÓN COLECTIVA. Son deberes de las agremiaciones y asociaciones autorizadas para afiliar colectivamente trabajadores independientes, los siguientes:
1. Inscribirse como tales, ante las respectivas entidades administradoras del Sistema de Seguridad Social Integral.
2. Garantizar a sus afiliados la libre elección de las entidades administradoras de los Sistemas Generales de Seguridad Social en Salud y Pensiones.
3. Informar al afiliado sobre el carácter voluntario de la afiliación al Sistema General de Riesgos Laborales.
4. Afiliar a los agremiados que así lo decidan, a la entidad administradora de riesgos laborales seleccionada por la agremiación.
5. Convocar periódicamente y cuando se requiera a sus trabajadores independientes afiliados, con el fin de facilitar la capacitación y la asesoría que debe brindar la ARL.
6. Establecer con la ARL respectiva, actividades, planes, programas y acciones de promoción y prevención tendientes a mejorar las condiciones de trabajo de sus trabajadores independientes afiliados.
7. Reportar a la ARL dentro del término de dos (2) días hábiles siguientes a su ocurrencia o al diagnóstico según sea el caso, los accidentes de trabajo y las enfermedades laborales de sus trabajadores independientes afiliados.
8. Pagar con recursos de la reserva especial de garantía mínima, las cotizaciones al Sistema de Seguridad Social Integral cuando el afiliado se encuentre en mora.
9. Informar a sus agremiados o asociados sobre los derechos y deberes que se adquieren al afiliarse de forma colectiva al Sistema de Seguridad Social Integral.
10. Adelantar los trámites administrativos de afiliación y reporte de novedades del trabajador independiente y sus beneficiarios.
11. Suscribir las certificaciones que requiera el trabajador independiente para afiliarse al Sistema de Seguridad Social Integral.
12. Colaborar en la verificación de la documentación que acredita la condición de beneficiario del cotizante, antes de su remisión a la entidad administradora del Sistema de Seguridad Social Integral.
13. Colaborar con el afiliado para obtener el pago de las prestaciones económicas respectivas a que tenga derecho.
14. Llevar las estadísticas de los accidentes de trabajo y las enfermedades laborales de los trabajadores independientes afiliados.
15. Tener 2.000 afiliados en un período no superior a dos (2) años, contados a partir de la fecha de la autorización a que se refiere el artículo 3.2.6.4 del presente decreto.
(Artículo 8o del Decreto 3615 de 2005 modificado por artículo 4o del Decreto 2313 de 2006)
ARTÍCULO 3.2.6.7. RESERVA ESPECIAL DE GARANTÍA MÍNIMA. Para efectos de obtener la autorización de que trata el artículo 3.2.6.4 del presente decreto, las agremiaciones y asociaciones deberán acreditar la constitución de una reserva especial de garantía mínima de trescientos (300) salarios mínimos legales mensuales vigentes, para los primeros quinientos (500) afiliados, y por cada afiliado adicional al número mínimo definido en el presente Artículo, deberán prever permanentemente, el valor de las cotizaciones de dos (2) meses a cada uno de los Sistemas de Seguridad Social Integral a los que se encuentren afiliados los trabajadores independientes de manera colectiva.
Esta reserva especial de garantía mínima, deberá constituirse a través de cualquiera de los siguientes mecanismos:
1. En entidades financieras vigiladas por la Superintendencia Financiera de Colombia en instrumentos de alta seguridad, liquidez y rentabilidad. Cuando los recursos de la reserva especial de garantía se inviertan en cuenta de ahorro, estos deberán estar consignados en una sola cuenta que registre la totalidad de la reserva de acuerdo con el número de afiliados y el valor, dependiendo de cada uno de los Sistemas de Seguridad Social Integral a los que se encuentren afiliados los trabajadores independientes de manera colectiva.
Los rendimientos financieros de la reserva especial de garantía mínima, deberán destinarse para el fortalecimiento de la misma.
El manejo de la reserva especial de garantía mínima a través de entidades financieras se debe reflejar en los estados financieros de la entidad, como un rubro de destinación específica y exclusiva para el pago de las cotizaciones de sus agremiados o asociados.
2. En compañías de seguros legalmente autorizadas para funcionar en el país, vigiladas por la Superintendencia Financiera de Colombia, mediante la constitución de una póliza de garantía de cumplimiento del pago de aportes a la Seguridad Social, cuyo valor asegurado debe corresponder a trescientos (300) salarios mínimos legales mensuales vigentes, para los primeros quinientos (500) afiliados y por cada afiliado adicional al número mínimo definido en el presente Artículo, deberán prever permanentemente el valor de las cotizaciones de dos (2) meses a cada uno de los Sistemas de Seguridad Social Integral a los que se encuentren afiliados los trabajadores independientes de manera colectiva. La póliza tendrá como beneficiarios a las entidades administradoras del Sistema de Seguridad Social Integral, a las cuales se encuentren afiliados los trabajadores independientes en forma colectiva y una duración por el tiempo que el tomador de la misma mantenga la autorización de afiliación colectiva al Sistema de Seguridad Social Integral otorgada por el Ministerio de Salud y Protección Social.
PARÁGRAFO. En el evento que los afiliados entren en mora en el pago de aportes, las agremiaciones o asociaciones deberán, a través de las alternativas de que trata el presente Artículo, garantizar el pago en forma oportuna de las cotizaciones con cargo a la reserva especial de garantía mínima. Si se agotara dicha reserva, el Ministerio de Salud y Protección Social cancelará la autorización a la agremiación o asociación".
(Artículo 9o del Decreto 3615 de 2005 modificado por el artículo 2o del Decreto 2172 de 2009)
ARTÍCULO 3.2.6.8. RECURSOS DE LA RESERVA ESPECIAL DE GARANTÍA MÍNIMA. Las agremiaciones o asociaciones, podrán recibir donaciones con destino a la reserva especial de garantía mínima, con el fin de contribuir en el valor del aporte del afiliado al Sistema de Seguridad Social Integral.
Asimismo, podrán reducir el aporte de sus agremiados o de sus asociados, financiándolo con sus recursos, siempre y cuando, se garantice la reserva especial de garantía que trata el artículo anterior.
PARÁGRAFO. La agremiación o asociación podrá cobrar una contribución económica a cada afiliado para efectos de sufragar los gastos administrativos en que incurran por la afiliación colectiva, hasta por un monto equivalente al 25% de un salario mínimo mensual legal vigente, en un período de un año, de acuerdo con la periodicidad establecida en los estatutos o reglamentos de la agremiación o asociación. Estos recursos no harán parte de la reserva especial de garantía mínima.
(Artículo 10 del Decreto 3615 de 2005)
ARTÍCULO 3.2.6.9. CANCELACIÓN DE LA AUTORIZACIÓN. El Ministerio de Salud y Protección Social, cancelará la autorización de que trata el artículo 3.2.6.4 del presente decreto a las agremiaciones o asociaciones que dejen de cumplir con uno o varios de los requisitos exigidos para obtener la autorización, o cuando se demuestre que estas promueven o toleran la evasión o elusión de aportes al Sistema de Seguridad Social Integral.
(Artículo 11 del Decreto 3615 de 2005)
ARTÍCULO 3.2.6.10. REQUISITOS PARA LA AFILIACIÓN DEL TRABAJADOR INDEPENDIENTE. Para los efectos de la afiliación de que trata el presente capítulo, el trabajador independiente deberá acreditar ante las entidades administradoras del Sistema de Seguridad Social Integral, su vinculación a una agremiación o asociación mediante certificación escrita expedida por la misma.
PARÁGRAFO 1o. La vinculación del trabajador independiente a cualquiera de las agremiaciones o asociaciones que cumplan las funciones establecidas en el presente capítulo, no constituye relación o vínculo laboral.
PARÁGRAFO 2o. El trabajador independiente que voluntariamente quiera afiliarse al Sistema General de Riesgos Laborales, debe estar previamente afiliado a los Sistemas Generales de Seguridad Social en Salud y Pensiones.
(Artículo 3o del Decreto 3615 de 2005 modificado por el artículo 1o del Decreto 2313 de 2006)
ARTÍCULO 3.2.6.11. AFILIACIÓN COLECTIVA EN EL SISTEMA GENERAL DE RIESGOS LABORALES. La afiliación colectiva al Sistema General de Riesgos Laborales deberá realizarse de conformidad con el artículo 2.2.4.2.1.7. del Decreto Único del Sector Trabajo, Decreto 1072 de 2015.
(Artículo 7o del Decreto 2313 de 2006)
ARTÍCULO 3.2.6.12. OBLIGATORIEDAD DE ENVIAR INFORMACIÓN. Las agremiaciones y asociaciones están obligadas a suministrar trimestralmente al Ministerio de Salud y Protección Social, la siguiente información:
1. Relación actualizada de afiliados.
2. Certificación expedida por el revisor fiscal, contador o representante legal según corresponda, a través de la cual se acredite que se mantiene la reserva especial de garantía mínima de que trata al artículo 3.2.6.7 del presente decreto.
Cuando la reserva especial haya sido constituida mediante una póliza de garantía de cumplimiento del pago de aportes a la Seguridad Social, deberá certificarse que la misma se encuentra vigente y su valor asegurado ampara las cotizaciones de dos (2) meses a cada uno de los Sistemas de Seguridad Social Integral a los que se encuentran afiliados los trabajadores independientes de manera colectiva.
(Artículo 12 del Decreto 3615 de 2005 modificado por el artículo 3o del Decreto 2172 de 2009)
ARTÍCULO 3.2.6.13. CONGREGACIONES RELIGIOSAS. Para efectos de la afiliación de los miembros de las comunidades y congregaciones religiosas al Sistema de Seguridad Social Integral, estas se asimilan a las asociaciones.
Para efectos de la afiliación al Sistema de Seguridad Social Integral, los miembros de las comunidades y congregaciones religiosas, se asimilan a trabajadores independientes.
PARÁGRAFO 1o. A las comunidades y congregaciones religiosas no les será exigible la acreditación del número mínimo de afiliados, ni el establecimiento del servicio de afiliación colectiva al Sistema de Seguridad Social Integral dentro de sus estatutos.
PARÁGRAFO 2o. Para efecto de la afiliación de los miembros de comunidades y congregaciones religiosas, estas deberán acreditar un patrimonio mínimo de trescientos (300) salarios mínimos legales mensuales vigentes cuando el número de miembros religiosos sea de 150 o superior; si el número de religiosos es inferior a 150, el patrimonio a acreditar deberá ser de ciento cincuenta (150) salarios mínimos legales mensuales vigentes, sin que en ninguno de los dos eventos se deba incluir la reserva especial de garantía prevista en el al artículo 3.3.1.7 del presente Título.
PARÁGRAFO 3o. La reserva especial de garantía mínima de que trata el artículo 3.2.6.7 del presente decreto deberá constituirse por cada miembro de la comunidad o congregación y deberá prever permanentemente, el valor correspondiente a dos (2) meses de cotizaciones a cada uno de los Sistemas de Seguridad Social Integral a los que se encuentren afiliados de manera colectiva.
PARÁGRAFO 4o. El patrimonio y la reserva especial de garantía mínima podrán ser constituidos y acreditados por una persona jurídica diferente a la que solicita la autorización, siempre y cuando sea también de naturaleza religiosa y sin ánimo de lucro, posea Número de Identificación Tributaria (NIT) y tenga establecida dentro de las actividades que desarrolla, la afiliación y pago de los aportes al Sistema de Seguridad Social Integral de los religiosos pertenecientes a la entidad que solicita la autorización para que sus miembros religiosos se afilien y paguen por intermedio de esta los aportes.
En este caso, el Ministerio de Salud y Protección Social autorizará a la entidad solicitante para que la afiliación y pago de los aportes al Sistema se efectúe por intermedio de quien constituye y acredita el patrimonio y la reserva.
(Artículo 13 del Decreto 3615 de 2005 modificado por el artículo 1o del Decreto 692 de 2010)
ARTÍCULO 3.2.6.14. DISPOSICIONES COMPLEMENTARIAS. Los aspectos no regulados en el presente Título, se regirán por lo dispuesto para los trabajadores independientes en las normas que regulan los Sistemas Generales de Salud, Pensiones y Riesgos laborales.
SISTEMA DE PRESUNCIÓN DE INGRESOS PARA LOS TRABAJADORES INDEPENDIENTES POR CUENTA PROPIA O CON CONTRATO DIFERENTE A PRESTACIÓN DE SERVICIOS.
ARTÍCULO 3.2.7.1. OBJETO Y ÁMBITO DE APLICACIÓN. <Artículo sustituido por el artículo 1 del Decreto 1601 de 2022. El nuevo texto es el siguiente:> El presente título tiene por objeto establecer el sistema de presunción de ingresos con base en las actividades económicas que desarrollan los trabajadores independientes por cuenta propia, y con contratos diferentes a prestación de servicios y que deberá ser tenido como referencia para dar cumplimiento a lo establecido en el parágrafo 2 del artículo 204 de la Ley 100 de 1993.
ARTÍCULO 3.2.7.2. DEFINICIONES. <Artículo sustituido por el artículo 1 del Decreto 1601 de 2022. El nuevo texto es el siguiente:> Para efectos de la aplicación del presente Título se adoptan las siguientes definiciones:
a. Trabajador independiente por cuenta propia. Persona natural que realiza su actividad económica por su cuenta y riesgo, y cuya actividad puede o no conllevar la subcontratación, compra de insumos y deducción de expensas para su ejercicio.
b. Independiente con contratos diferentes a prestación de servicios. Persona natural que genera ingresos derivados de la celebración de contratos con personas naturales o jurídicas de derecho público o privado y cuya ejecución puede conllevar subcontratación, compra de insumos y deducción de expensas para su ejercicio.
También se consideran dentro de esta categoría, los declarantes de renta ante la Dirección de impuestos y Aduanas Nacionales (DIAN), cuya actividad económica principal sea rentista de capital.
c. Ingreso bruto. Se refiere a la totalidad de los ingresos que, sin incluir el valor del Impuesto al Valor Agregado (IVA), se generan en el desarrollo de la actividad económica desempeñada por el independiente.
d. Esquema de presunción de costos. Es un elemento del sistema de presunción de ingresos y corresponde a la información de coeficientes de costos presuntos por actividades económicas, con los cuales se determinan los costos presuntos del trabajador independiente por cuenta propia o con contrato diferente al de prestación de servicios.
e. Ingreso neto. Se refiere al ingreso obtenido por el trabajador independiente por cuenta propia o con contrato diferente al de prestación de servicios una vez descontadas las expensas en los términos señalados en el artículo 107 del Estatuto Tributario o la aplicación del esquema de presunción de costos establecido en el presente Decreto.
ARTÍCULO 3.2.7.3. SISTEMA DE PRESUNCIÓN DE INGRESOS. <Artículo sustituido por el artículo 1 del Decreto 1601 de 2022. El nuevo texto es el siguiente:> Se refiere al sistema de estimación del Ingreso Base de Cotización de los trabajadores independientes por cuenta propia y los independientes con contratos diferentes a prestación de servicios.
Este sistema se integra por los ingresos brutos determinados por el obligado y los costos presuntos determinados conforme a lo establecido en el anexo "Esquema presunción de costos" que hace parte integral del presente decreto.
ARTÍCULO 3.2.7.4. INGRESO COMO INDICADOR DE CAPACIDAD DE PAGO. <Artículo sustituido por el artículo 1 del Decreto 1601 de 2022. El nuevo texto es el siguiente:> Se presumirá la obligación de afiliación al Régimen Contributivo del Sistema General de Seguridad Social en Salud cuando a través de la información proveniente de declaraciones tributarias, información exógena de la DIAN y cualquier otra que permita determinar los ingresos de los trabajadores independientes por cuenta propia y los independientes con contratos diferentes a prestación de servicios, se pueda establecer la existencia de ingresos netos iguales o superiores a un (1) salario mínimo legal mensual vigente.
ARTÍCULO 3.2.7.5. PROCEDIMIENTO PARA LIQUIDACIÓN DE APORTES. <Artículo modificado por el artículo 1 del Decreto 379 de 2026. El nuevo texto es el siguiente:> Los trabajadores independientes por cuenta propia y los independientes con contratos diferentes a prestación de servicios, para la liquidación de los aportes al Sistema de Seguridad Social Integral, deberán atender el siguiente procedimiento:
1. Determinar el ingreso bruto.
2. Descontar los costos asociados a la actividad económica, en los términos establecidos en el artículo 107 y siguientes del Estatuto Tributario, y demás normas que regulen las expensas realizadas en el desarrollo de cualquier actividad económica, atendiendo las exigencias para la validez de dichos documentos o aplicar el esquema de presunción de costos que para el efecto y mediante Resolución, expida o actualice la UGPP en ejercicio de la facultad legal prevista en el artículo 89, parágrafo primero, de la Ley 2277 de 2022.
3. Calcular y efectuar el aporte correspondiente al Sistema de Seguridad Social Integral sobre el ingreso que corresponda.
PARÁGRAFO. La Unidad Administrativa Especial de Gestión Pensional y Parafiscales (UGPP) en el ejercicio de sus facultades, podrá exigir al aportante los soportes de los costos de sus actividades económicas que le sirvieron de base para determinar el ingreso neto, en caso de no contar con ellos, dicha Unidad tomará el coeficiente de costos determinado en la Resolución que para el efecto expida dicha entidad, según corresponda a la actividad principal reportada en la declaración de renta del período fiscalizado.
ARTÍCULO 3.2.7.6. PAGO DE LOS APORTES. <Artículo sustituido por el artículo 1 del Decreto 1601 de 2022. El nuevo texto es el siguiente:> El pago de los aportes al Sistema de Seguridad Social Integral de los trabajadores independientes cuenta propia, independientes con contratos de prestación de servicios y de los independientes con contratos diferentes a prestación de servicios se efectuará mes vencido.
AFILIACIÓN AL SÍSTEMA GENERAL DE RIESGOS LABORALES DE LOS VOLUNTARIOS.
ARTÍCULO 3.2.8.1. OBJETO. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> El presente título tiene por objeto reglamentar la afiliación al Sistema General de Riesgos Laborales de los voluntarios acreditados y activos del Subsistema Nacional de Voluntarios en Primera Respuesta.
PARÁGRAFO. Para los efectos del presente Título, por primera respuesta se entienden aquellas actividades realizadas por personas que, sin recibir remuneración, ofrecen su tiempo, trabajo y talento en la atención y prevención de emergencias, desastres y eventos antrópicos, atendiéndolos de manera inmediata en la fase humanitaria. Se excluyen las actividades correspondientes a las fases de rehabilitación y reconstrucción.
ARTÍCULO 3.2.8.2. ÁMBITO DE APLICACIÓN. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> El presente Título aplica a los voluntarios acreditados y activos de las entidades integrantes del Subsistema Nacional de Voluntarios en Primera Respuesta, a las entidades Administradoras de Riesgos Laborales - ARL, al Ministerio del Interior, a la Unidad Nacional de Gestión del Riesgo de Desastres y a los operadores de la Planilla Integrada de Auto Liquidación de Aportes y Contribuciones - PILA.
ARTÍCULO 3.2.8.3. REQUISITOS PREVIOS PARA LA AFILIACIÓN AL SISTEMA GENERAL DE RIESGOS LABORALES. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> Para afiliar a los voluntarios acreditados y activos del Subsistema Nacional de Voluntarios en Primera Respuesta al Sistema General de Riesgos Laborales se deberán acreditar los siguientes requisitos:
1. Ser mayor de dieciocho (18) años.
2. Ser voluntario acreditado y activo de la Defensa Civil Colombiana, de la Cruz Roja Colombiana, de los Cuerpos de Bomberos.
3. Estar previamente afiliado al Sistema General de Seguridad Social en Salud en cualquiera de sus regímenes o al Régimen Especial o de Excepción en salud.
4. Cumplir con el proceso de formación y tiempo mínimo de entrenamiento establecido en cada una de las entidades del Subsistema Nacional de Voluntarios en Primera Respuesta y con los deberes establecidos en los numerales 3 y 5 del artículo 5 de la Ley 1505 de 2012.
5. Estar registrado en la base única de datos de los voluntarios activos de la Unidad Nacional para la Gestión del Riesgo de Desastres, lo que acredita su calidad de voluntario.
ARTÍCULO 3.2.8.4. AFILIACIÓN Y PAGO DE APORTES AL SISTEMA GENERAL DE RIESGOS LABORALES. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> La afiliación al Sistema General de Riesgos Laborales de los voluntarios acreditados activos se realizará por parte de las entidades del Subsistema Nacional de Voluntarios en Primera Respuesta ante la entidad Administradora de Riesgos Laborales en la cual la entidad esté afiliada, diligenciando el Formulario Único de Afiliación y Reporte de Novedades al Sistema General de Riesgos Laborales, o realizar dicha afiliación a través de la plataforma del Sistema de Afiliación Transaccional (SAT). El pago de aportes al Sistema se efectuará por estas entidades a través de la Planilla Integrada de Auto liquidación de Aportes y Contribuciones - PILA
PARÁGRAFO 1o. El Ministerio del Interior trasladará, mediante convenio, los recursos al Fondo Nacional de Gestión del Riesgo de Desastres - FNGRD, para que el director de la Unidad Nacional para la Gestión del Riesgo de Desastres - UNGRD, en su calidad de ordenador del gasto de este, celebre los acuerdos o convenios necesarios, con la finalidad de transferir los recursos a las direcciones generales de las entidades de primera respuesta, para efectuar el pago de los aportes de los voluntarios acreditados y activos del Subsistema Nacional de Primera Respuesta afiliados al Sistema General de Riesgos Laborales.
PARÁGRAFO 2o. La afiliación de los voluntarios acreditados y activos al Sistema General de Riesgos Laborales no generará vínculo laboral.
ARTÍCULO 3.2.8.5. ACTIVACIÓN Y CONVOCATORIA. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> Las entidades del Subsistema Nacional de Voluntarios de Primera Respuesta, informarán a la entidad Administradora de Riesgos Laborales, a través del Formulario Único de Afiliación y Reporte de Novedades al Sistema General de Riesgos Laborales, la relación de los voluntarios acreditados y activos que hayan sido convocados para atender situaciones de emergencias, calamidades, desastres y eventos antrópicos, de acuerdo con la situación de tiempo, modo y lugar, el mismo día en que se presente el evento o máximo al día hábil siguiente a la convocatoria. Al finalizar el hecho generador, deberán informar tal novedad a la entidad Administradora de Riesgos Laborales.
Una vez realizada la afiliación de los voluntarios al Sistema General de Riesgos por parte de las entidades del Subsistema Nacional de Voluntarios de Primera Respuesta, estas deberán de forma simultánea reportar en el Formulario Único de Afiliación y Reporte de Novedades al Sistema General de Riesgos Laborales la novedad de "Inactivo", y en el mismo formulario reportarán la novedad de "Activo" cuanto hayan sido convocados para atender situaciones de emergencias, calamidades, desastres y eventos antrópicos.
PARÁGRAFO 1o. La afiliación de los bomberos voluntarios, acreditados y activos al Sistema General de Riesgos Laborales será en forma permanente, por la actividad que desarrollan.
PARÁGRAFO 2o. Las entidades del Subsistema Nacional de Voluntarios en Primera Respuesta, a través de sus direcciones nacionales, elaborarán sus protocolos de comunicación para que, en caso de situaciones de emergencias, calamidades públicas, desastres o eventos antrópicos, sus seccionales, unidades, comandos o cualquiera otra representación que tengan en el territorio nacional, reporten de manera ágil y oportuna la información de sus voluntarios acreditados, activos y convocados ante las entidades administradoras de Riesgos Laborales.
ARTÍCULO 3.2.8.6. OMISIÓN EN EL REPORTE OPORTUNO DE VOLUNTARIOS ACTIVOS CONVOCADOS. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> Las entidades del Subsistema Nacional de Voluntarios en Primera Respuesta que no reporten oportunamente a sus direcciones nacionales, la relación de los voluntarios acreditados y activos que sean convocados para atender situaciones de calamidad, desastres, emergencias y eventos antrópicos, serán responsables de las prestaciones económicas y asistenciales del Sistema General de Riesgos Laborales que se deriven del accidente o enfermedad que puedan presentarse por causa y con ocasión de las actividades realizadas en tales situaciones.
ARTÍCULO 3.2.8.7. COTIZACIONES AL SISTEMA GENERAL DE RIESGOS LABORALES. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> Para efectos de la cotización al Sistema General de Riesgos Laborales y de acuerdo con la actividad que desarrolle el voluntario acreditado, activo y convocado, para atender situaciones de emergencias, calamidades, desastres y eventos antrópicos, se tendrá en cuenta la Tabla de Clasificación de Ocupaciones u Oficios más representativos contenida en el Anexo 2 del Decreto 1072 de 2015, Único Reglamentario del Sector Trabajo.
El período de cotización del voluntario acreditado, activo y convocado no podrá ser inferior a un (1) mes.
Cuando los voluntarios acreditados activos se encuentren reportados en la novedad de "suspensión del contrato" establecida en el Formulario Único de Afiliación y Reporte de Novedades al Sistema General de Riesgos Laborales, no se realizarán cotizaciones al Sistema General de Riesgos Laborales.
ARTÍCULO 3.2.8.8. INGRESO BASE DE COTIZACIÓN. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> La cotización al Sistema General de Riesgos Laborales de los voluntarios de que trata el presente Título se realizará sobre la base de un (1) salaría mínimo legal mensual vigente.
ARTÍCULO 3.2.8.9. COBERTURA. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> La cobertura del Sistema General de Riesgos Laborales será por el tiempo que permanezca el voluntario acreditado activo y convocado, desarrollando actividades de atención y prevención de desastres, emergencias y eventos antrópicos.
ARTÍCULO 3.2.8.10. PRESTACIONES ECONÓMICAS Y ASISTENCIALES A CARGO DEL SISTEMA GENERAL DE RIESGOS LABORALES. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> Los voluntarios acreditados, activos y convocados, afiliados al Sistema General de Riesgos Laborales, tendrán derecho al reconocimiento y pago de las prestaciones económicas y asistenciales establecidas de acuerdo con las disposiciones previstas en la materia.
El ingreso base de liquidación para las prestaciones económicas que deban ser reconocidas a los voluntarios de que trata el presente Título, se calculará de acuerdo con lo establecido en el artículo 5o de la Ley 1562 de 2012 o la norma que lo modifique o sustituya, y tendrá en cuenta el Ingreso Base de Cotización, según lo previsto en el presente Título.
ARTÍCULO 3.2.8.11. OBLIGACIONES DE LOS VOLUNTARIOS DEL SUBSISTEMA NACIONAL DE PRIMERA RESPUESTA. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> Los voluntarios acreditados y activos del Subsistema Nacional de Primera Respuesta deben cumplir con las normas del Sistema General de Riesgos Laborales, en especial con las siguientes:
1. Procurar el cuidado integral de su salud.
2. Participar en las actividades de promoción y prevención organizadas por la entidad del Subsistema Nacional de Primera Respuesta a la que pertenecen, y en las del Comité Paritario de Seguridad y Salud en el Trabajo o el Vigía de Seguridad y Salud en el Trabajo correspondiente.
3. Cumplir las normas, reglamentos e instrucciones del programa de seguridad y salud en el trabajo definidas por la entidad del Subsistema Nacional de Primera Respuesta a la que pertenecen.
4. Utilizar los elementos de protección personal suministrados por la entidad del Subsistema Nacional de Primera Respuesta a la que pertenecen.
5. Informar, cuando el voluntario sea trabajador dependiente, al empleador acerca de su condición y en el evento de ser convocado solicitar el respectivo permiso.
6. Acatar, adoptar y poner en práctica las directrices, orientaciones y recomendaciones en materia de prevención del riesgo dadas por la entidad del Subsistema Nacional de Primera Respuesta a la cual pertenece y por la Administradora de Riesgos Laborales.
ARTÍCULO 3.2.8.12. OBLIGACIONES DE LAS ENTIDADES DEL SUBSISTEMA NACIONAL DE PRIMERA RESPUESTA. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> Las entidades del Subsistema Nacional de Primera Respuesta tendrán las siguientes obligaciones:
1. Realizar los trámites administrativos de afiliación de los voluntarios acreditados y activos al Sistema General de Riesgos Laborales.
2. Pagar los aportes al Sistema General de Riesgos Laborales, mediante la Planilla Integrada de Liquidación de Aportes y Contribuciones - PILA con los recursos que le hayan sido girados por el Ministerio del Interior o través del Fondo Nacional de Gestión del Riesgo de Desastres, cuando medie convenio interadministrativo.
3. Informar a la entidad Administradora de Riesgos Laborales cuando se convoque a los voluntarios, así como la finalización del hecho generador.
4. Reportar las novedades que se presenten, los accidentes de trabajo y enfermedades laborales de los voluntarios acreditados y activos, a la respectiva entidad Administradora de Riesgos Laborales.
5. Reportar y actualizar periódicamente ante la Unidad Nacional para la Gestión del Riesgo de Desastres, la información de sus voluntarios acreditados y activos, conforme a la estructura y reglas de validación de datos que determine la Unidad.
6. Incluir a los voluntarios acreditados y activos en el Sistema de Gestión de Seguridad y Salud en el Trabajo, permitir y promover la participación de los voluntarios acreditados y activos en las capacitaciones y actividades de prevención y promoción que realice el respectivo Comité Paritario de Seguridad y Salud en el Trabajo.
7. Verificar, en cualquier momento, el cumplimiento de los requisitos de seguridad y salud en el trabajo, necesarios para la actividad del voluntario.
8. Las demás que en materia de prevención y promoción determinen las Direcciones Generales de cada entidad y la entidad Administradora de Riesgos Laborales respectiva.
9. Presentar al Ministerio del Interior las necesidades presupuestales para el pago de las cotizaciones, así como los niveles de ejecución de estos.
10. Acatar, adoptar y poner en práctica las directrices, orientaciones y recomendaciones en materia de prevención del riesgo, dadas por la entidad Administradora de Riesgos Laborales.
11. Mantener actualizadas las bases de datos de los voluntarios activos y enviar a la Unidad Nacional para la Gestión del Riesgo de Desastres la información mensual.
ARTÍCULO 3.2.8.13. OBLIGACIONES DEL MINISTERIO DEL INTERIOR. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> Son obligaciones del Ministerio del Interior, las siguientes:
1. Incluir en su anteproyecto anual de presupuesto, los recursos necesarios para trasladar, mediante convenio, los recursos al Fondo Nacional de Gestión del Riesgo de Desastres - FNGRD, para que, conforme a lo dispuesto en el parágrafo 1 del artículo 3.2.8.4. del presente Decreto, se efectúe el pago de los aportes de los voluntarios acreditados y activos al Sistema General de Riesgos Laborales.
2. Girar los recursos al Fondo Nacional de Gestión del Riesgo de Desastres - FNGRD.
ARTÍCULO 3.2.8.14. OBLIGACIONES DE LA UNIDAD NACIONAL PARA LA GESTIÓN DEL RIESGO DE DESASTRES. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> La Unidad Nacional para la Gestión del Riesgo de Desastres tendrá las siguientes obligaciones:
1. Diseñar la estructura y establecer las reglas de validación de la base de datos nacional de los voluntarios, acreditados y activos del Subsistema Nacional de Voluntarios en Primera Repuesta.
2. Mantener actualizada la base de datos nacional de los voluntarios acreditados y activos, con la información mensual que reporten las entidades del Subsistema Nacional de Voluntarios en Primera Repuesta.
3. Adelantar los trámites administrativos y operativos con la entidad fiduciaria administradora del Fondo Nacional para la Gestión del Riesgo de Desastres para la realización de convenios con las entidades del Subsistema Nacional de Voluntarios en Primera Repuesta, para transferir los recursos de la afiliación al Sistema General de Riesgos Laborales.
ARTÍCULO 3.2.8.15. OBLIGACIONES A CARGO DE LA ENTIDAD ADMINISTRADORA DE RIESGOS LABORALES. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> Las entidades Administradoras de Riesgos Laborales en coordinación con las entidades del Subsistema Nacional de Voluntarios en Primera Repuesta, deberá implementar y desarrollar, en favor de los voluntarios, las actividades establecidas en el Decreto - Ley 1295 de 1994, en la Ley 1562 de 2012 y las demás normas vigentes sobre la materia, en especial, las siguientes:
1. Afiliar al voluntario acreditado y activo al Sistema General de Riesgos Laborales y registrar las novedades reportadas por las entidades del Subsistema Nacional de Voluntarios en Primera Repuesta.
2. Fomentar estilos de trabajo y vida saludables para el voluntario acreditado y activo.
3. Investigar los accidentes ocurridos con ocasión de las actividades que desarrolle el voluntario acreditado y activo convocado.
ARTÍCULO 3.2.8.16. ACCIDENTE DE TRABAJO Y ENFERMEDAD LABORAL. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> El proceso para la determinación del origen del accidente, la enfermedad o la muerte, el grado de pérdida de la capacidad laboral, la fecha de estructuración, y el informe sobre su ocurrencia, se regirá por las normas que regulan la materia.
ARTÍCULO 3.2.8.17. DISPOSICIONES COMPLEMENTARIAS. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> Los aspectos no previstos en el presente Título se someterán a las disposiciones del Sistema General de Riesgos Laborales.
ARTÍCULO 3.2.8.18. TRANSITORIO. <Artículo adicionado por el artículo 1 del Decreto 1809 de 2020. El nuevo texto es el siguiente:> Las entidades destinatarias del presente Título, contarán con un término de seis (6) meses, contados a partir de la publicación del presente acto administrativo para adecuarse a lo aquí previsto".
ACREDITACIÓN DE SUPERVIVENCIA.
ARTÍCULO 3.3.1. OBJETO. La presente Parte tiene por objeto regular el procedimiento y competencias establecidas en los artículos 21 y 22 del Decreto-ley 019 de 2012, para efectos de la acreditación de la supervivencia dentro del territorio nacional y la de los connacionales en el exterior.
(Artículo 1o del Decreto 1450 de 2012)
ARTÍCULO 3.3.2. ÁMBITO DE APLICACIÓN. La presente Parte se aplicará, para efectos de verificar la supervivencia de una persona, a las siguientes entidades y personas:
1. Las entidades del Sistema de Seguridad Social Integral.
2. Las entidades públicas y los particulares que ejercen funciones administrativas relacionadas con la seguridad social y con el subsidio familiar, como son las cajas de compensación familiar y a las entidades que reconocen y/o pagan pensiones públicas.
3. Las personas naturales y jurídicas que tengan a su cargo el pago de pensiones con recursos privados y cuenten con un número igual o superior a cincuenta (50) pensionados.
(Artículo 2o del Decreto 1450 de 2012)
ARTÍCULO 3.3.3. CONSULTA A TRAVÉS DEL MINISTERIO DE SALUD Y PROTECCIÓN SOCIAL. Las entidades y personas señaladas en el ámbito de aplicación de la presente Parte podrán verificar la supervivencia de las personas consultando la información de la base de datos del Registro Civil de la Registraduría Nacional del Estado Civil, a través del aplicativo del sistema de información del Ministerio de Salud y Protección Social.
(Artículo 3o del Decreto 1450 de 2012)
ARTÍCULO 3.3.4. ARTÍCULO 4o. Especificaciones técnicas. El Ministerio de Salud y Protección Social establecerá las especificaciones técnicas que deben cumplir las entidades para adelantar la consulta al aplicativo de información de este Ministerio, el cual cuenta con la información de la base de datos del Registro Civil de Defunción.
(Artículo 4o del Decreto 1450 de 2012)
ARTÍCULO 3.3.5. INTEGRIDAD DE LA INFORMACIÓN. La información del aplicativo del sistema de información del Ministerio de Salud y Protección Social que se pone a disposición de las entidades destinatarias de la presente Parte corresponderá íntegramente a la información que para tal efecto sea suministrada por la Registraduría Nacional del Estado Civil y solo podrá ser utilizada para los fines establecidos en el artículo 21 del Decreto-ley 0019 de 2012.
En consecuencia y de conformidad con los artículos 3o y 16 de la Ley 1266 de 2008, cualquier diferencia, inconsistencia, inconformidad, modificación en la información de la base de datos del Registro Civil, deberá ser corregida por la Registraduría Nacional del Estado Civil, en su calidad de fuente de información.
(Artículo 6o del Decreto 1450 de 2012)
ARTÍCULO 3.3.6. CONSULTA A TRAVÉS DE LA REGISTRADURÍA NACIONAL DEL ESTADO CIVIL. Las entidades distintas de las establecidas en el artículo 3.3.2 del presente decreto deberán verificar la supervivencia de las personas, a través de los mecanismos que para tal efecto disponga la Registraduría Nacional del Estado Civil.
(Artículo 7o del Decreto 1450 de 2012)
ARTÍCULO 3.3.7. PROCEDIMIENTO PARA LA ACREDITACIÓN DE LA SUPERVIVENCIA DE CONNACIONALES FUERA DEL PAÍS. De acuerdo con lo señalado en el artículo 22 del Decreto-ley 019 de 2012, cada seis (6) meses los connacionales que se encuentren fuera del país deberán acreditar su supervivencia ante las entidades que forman parte del Sistema General de Seguridad Integral, de la siguiente manera:
1. Ante el consulado de la circunscripción donde se encuentra el connacional, caso en el cual, el Cónsul expedirá la constancia de fe de vida (supervivencia) y la enviará vía correo electrónico a la dirección que para tal fin informe la entidad de seguridad social pertinente, o
2. Ante autoridad pública del país donde se encuentre el connacional, que dará constancia de fe de vida (supervivencia). Esta constancia deberá ser apostillada o legalizada, según el caso y enviada por correo certificado o mensajería especializada a la dirección y dependencia que para tal fin determine la entidad de seguridad social pertinente.
(Artículo 8o del Decreto 1450 de 2012)
ARTÍCULO 3.3.8. PRESENTACIÓN DE CONNACIONALES FUERA DEL PAÍS PARA LA ACREDITACIÓN DE SU SUPERVIVENCIA. Para dar cumplimiento a lo señalado en el Parágrafo del artículo 22 del Decreto-ley 19 de 2012, si el connacional reside en un lugar en el cual no se cuente con oficina consular, o si contándose con dicha oficina el connacional no puede concurrir a ella por condiciones médicas o por otra fuerza mayor debidamente acreditada, la presentación a que se refiere el citado Parágrafo podrá surtirse con el procedimiento señalado en el numeral 2 del artículo anterior.
En los demás casos la presentación a que se refiere el citado Parágrafo se surtirá mediante el procedimiento señalado en el numeral 1 del artículo anterior.
(Artículo 9o del Decreto 1450 de 2012)
COMPETENCIA DEL FONDO DEL PASIVO SOCIAL DE FERROCARRILES NACIONALES DE COLOMBIA EN MATERIA DE CUOTAS PARTES PENSIONALES ACTIVAS DE ENTIDADES LIQUIDADAS ADSCRITAS O VINCULADAS AL MINISTERIO DE SALUD Y PROTECCIÓN SOCIAL.
ARTÍCULO 3.4.1. <Artículo adicionado por el artículo 1 del Decreto 494 de 2019. El nuevo texto es el siguiente:> El Fondo de Pasivo Social de Ferrocarriles Nacionales de Colombia apoyará la gestión de los actos de trámite que requiera el Ministerio de Salud y Protección Social para dar impulso a las etapas de cobro persuasivo y coactivo que deban ejecutarse con miras al cobro de las cuotas partes pensionales activas de las entidades liquidadas que hubieren estado adscritas o vinculadas a dicho ministerio.
PARÁGRAFO. El Ministerio de Salud y Protección Social coordinará y establecerá los lineamientos operativos y jurídicos que se requieran para el ejercicio de estas competencias.
SUBROGACIÓN DE LAS OBLIGACIONES DE LAS EXTINTAS EMPRESAS SOCIALES DEL ESTADO.
SUBROGACIÓN DE LAS OBLIGACIONES DE LA EXTINTA EMPRESA SOCIAL DEL ESTADO ANTONIO NARIÑO.
ARTÍCULO 3.5.1.1 DE LA COMPETENCIA PARA LA ASUNCIÓN DEL PAGO DE LAS SENTENCIAS JUDICIALES Y ACUERDOS CONCILIATORIOS QUE NO SEAN DE ÍNDOLE LABORAL. <Artículo adicionado por el artículo 1 del Decreto 1491 de 2022. El nuevo texto es el siguiente:> Será competencia del Ministerio de Salud y Protección Social asumir el pago de las sentencias judiciales debidamente ejecutoriadas y acuerdos conciliatorios, siempre y cuando no sean de índole laboral, derivados de las obligaciones contractuales y extracontractuales a cargo de la liquidada Empresa Social del Estado Antonio Nariño.
Para estos efectos, el valor de las obligaciones a que hace referencia el presente artículo será pagado, con cargo a los activos líquidos y no líquidos transferidos por el liquidador al momento de suscribir el Contrato de Fiducia Mercantil número 013 de 2010 con Otrosí número 9 de 30 de junio de 2015, por medio del cual se constituyó el Patrimonio Autónomo de Remanentes de la Empresa Social del Estado Antonio Nariño, hasta que se haya descontado la totalidad de estos recursos, en cumplimiento de las normas vigentes sobre liquidación de entidades públicas. Una vez se agoten, la Nación, por intermedio del Ministerio de Hacienda y Crédito Público, realizará la asignación presupuestal en el Presupuesto General de la Nación, respecto a los rubros correspondientes al Ministerio de Salud y Protección Social.
PARÁGRAFO. Esta asunción excluye tanto las obligaciones laborales, como cualquier otra obligación de la liquidada Empresa Social del Estado Antonio Nariño que esté determinada o pueda determinarse.
SUBROGACIÓN DE LAS OBLIGACIONES DE LA EXTINTA EMPRESA SOCIAL DEL ESTADO FRANCISCO DE PAULA SANTANDER.
ARTÍCULO 3.5.2.1. SUBROGACIÓN DE LAS OBLIGACIONES DE LA EXTINTA E.S.E. FRANCISCO PAULA DE SANTANDER. <Artículo adicionado por el artículo 1 del Decreto 745 de 2024. El nuevo texto es el siguiente:> El Ministerio de Salud y Protección Social asumirá las obligaciones de la extinta E.S.E. Francisco de Paula Santander, en materia contractual, de conformidad con lo dispuesto en el parágrafo 1o del artículo 52 de la Ley 489 de 1998.
Para estos efectos, el valor de las eventuales obligaciones a que hace referencia el presente artículo, será pagado con cargo a los activos líquidos y no líquidos transferidos por el liquidador en el marco del Contrato de Fiducia Mercantil Nro. 062 de 2009 suscrito con Fiducia Popular S.A., por medio del cual se constituyó el Patrimonio Autónomo de Remanentes de la E.S.E. Francisco de Paula Santander hasta que se hayan descontado la totalidad de estos recursos, en cumplimiento de las normas vigentes sobre liquidación de entidades públicas.
PARÁGRAFO. Esta asunción excluye cualquier otra obligación de la liquidada Empresa Social del Estado Francisco de Paula Santander que esté determinada o pueda determinarse.
DISPOSICIONES FINALES.
DEROGATORIA Y VIGENCIA.
ARTÍCULO 4.1.1. DEROGATORIA INTEGRAL. Este Decreto regula íntegramente las materias contempladas en él. Por consiguiente, de conformidad con el artículo 3 de la Ley 153 de 1887, quedan derogados todos los decretos de naturaleza reglamentaria relativos al Sector Salud y Protección Social que versan sobre las mismas materias.
Los actos administrativos expedidos con fundamento en las disposiciones compiladas en el presente decreto mantendrán su vigencia y ejecutoriedad bajo el entendido de que sus fundamentos jurídicos permanecen en el presente decreto.
ARTÍCULO 4.1.2. EXCEPCIÓN DE COMISIONES Y OTRAS INSTANCIAS. Quedan excluidas de la derogatoria integral prevista en el artículo anterior los decretos relativos a la creación y conformación de comisiones intersectoriales, comisiones interinstitucionales, consejos, comités, sistemas administrativos y demás asuntos relacionados con la estructura, configuración y conformación de las entidades y organismos del sector administrativo de Salud y Protección Social, en particular y de manera enunciativa, las siguientes normas:
| TIPO DE NORMA | No | AÑO | EPÍGRAFE | ARTÍCULOS |
| DECRETO | 2257 | 1986 | POR EL CUAL SE REGLAMENTAN PARCIALMENTE LOS TÍTULOS VII Y XI DE LA LEY 9ª DE 1979, EN CUANTO A INVESTIGACIÓN, PREVENCIÓN Y CONTROL DE LA ZOONOSIS. | 10, 11, 12 Y 13 |
| DECRETO | 413 | 1994 | POR EL CUAL SE REGLAMENTAN EL FUNCIONAMIENTO DE LA COMISIÓN NACIONAL DE PRECIOS DE MEDICAMENTOS. | TODOS |
| DECRETO | 2226 | 1996 | POR EL CUAL SE ASIGNA AL MINISTERIO DE SALUD UNA FUNCIÓN RELACIONADA CON LA DIRECCIÓN, ORIENTACIÓN, VIGILANCIA Y EJECUCIÓN DE LOS PLANES Y PROGRAMAS QUE EN EL CAMPO DE LA SALUD SE RELACIONEN CON LA TERCERA EDAD, INDIGENTES, MINUSVÁLIDOS Y DISCAPACITADOS | TODOS |
| DECRETO | 1543 | 1997 | POR EL CUAL SE REGLAMENTA EL MANEJO DE LA INFECCIÓN POR EL VIRUS DE INMUNODEFICIENCIA HUMANA (VIH), SÍNDROME DE LA INMUNODEFICIENCIA ADQUIRIDA (SIDA) Y LAS OTRAS ENFERMEDADES DE TRANSMISIÓN SEXUAL (ETS) | 46 a 54 |
| DECRETO | 1562 | 2002 | COMISIÓN DE ACREDITACIÓN Y VIGILANCIA DE LOS LABORATORIOS QUE PRACTICAN LAS PRUEBAS DE PATERNIDAD O MATERNIDAD CON MARCADORES GENÉTICOS DE ADN Y SE DICTAN OTRAS DISPOSICIONES. | TODOS |
| DECRETO | 2323 | 2006 | POR EL CUAL SE REGLAMENTA PARCIALMENTE LA LEY 9ª DE 1979 EN RELACIÓN CON LA RED NACIONAL DE LABORATORIOS Y SE DICTAN OTRAS DISPOSICIONES. | 10 y 11 |
| DECRETO | 4690 | 2007 | POR EL CUAL SE CREA LA COMISIÓN INTERSECTORIAL PARA LA PREVENCIÓN DEL RECLUTAMIENTO Y UTILIZACIÓN DE NIÑOS, NIÑAS, ADOLESCENTES Y JÓVENES POR GRUPOS ORGANIZADOS AL MARGEN DE LA LEY. | TODOS |
| DECRETO | 1730 | 2008 | POR MEDIO DEL CUAL SE REGLAMENTAN LOS MECANISMOS DE ESCOGENCIA DE LOS REPRESENTANTES AL CONSEJO NACIONAL DE TALENTO HUMANO EN SALUD. | TODOS |
| DECRETO | 2006 | 2008 | POR EL CUAL SE CREA LA COMISIÓN INTERSECTORIAL PARA EL TALENTO HUMANO EN SALUD | TODOS |
| DECRETO | 2055 | 2009 | POR EL CUAL SE CREA LA COMISIÓN INTERSECTORIAL DE SEGURIDAD ALIMENTARIA Y NUTRICIONAL (CISAN). | TODOS |
| DECRETO | 120 | 2010 | POR EL CUAL SE ADOPTAN MEDIDAS EN RELACIÓN CON EL CONSUMO DE ALCOHOL-COMISIÓN INTERSECTORIAL PARA EL CONTROL DEL CONSUMO ABUSIVO DEL ALCOHOL | 3, 4 y 5 |
| TIPO DE NORMA | No | AÑO | EPÍGRAFE | ARTÍCULOS |
| DECRETO | 2968 | 2010 | POR EL CUAL SE CREA LA COMISIÓN NACIONAL INTERSECTORIAL PARA LA PROMOCIÓN Y GARANTÍA DE LOS DERECHOS SEXUALES Y REPRODUCTIVOS | TODOS |
| DECRETO | 3951 | 2010 | POR EL CUAL SE REGLAMENTA EL SISTEMA NACIONAL DE DISCAPACIDAD | TODOS |
| DECRETO | 4875 | 2011 | POR EL CUAL SE CREA LA COMISIÓN INTERSECTORIAL PARA LA ATENCIÓN INTEGRAL DE LA PRIMERA INFANCIA (AIPI) Y LA COMISIÓN ESPECIAL DE SEGUIMIENTO PARA LA ATENCIÓN INTEGRAL A LA PRIMERA INFANCIA. | TODOS |
| DECRETO | 540 | 2012 | POR LA CUAL SE CREA LA COMISIÓN INTERSECTORIAL PARA LA OPERACIÓN DEL SISTEMA DE REGISTRO ÚNICO DE AFILIADOS AL SISTEMA DE SEGURIDAD SOCIAL INTEGRAL Y DE PROTECCIÓN SOCIAL | TODOS |
| DECRETO | 1071 | 2012 | POR EL CUAL SE REGLAMENTA EL FUNCIONAMIENTO DE LA COMISIÓN NACIONAL DE PRECIOS DE MEDICAMENTOS Y DISPOSITIVOS MÉDICOS (CNPMD) | TODOS |
| DECRETO | 2562 | 2012 | POR EL CUAL SE MODIFICA LA ESTRUCTURA DEL MINISTERIO DE SALUD Y PROTECCIÓN SOCIAL, SE CREA UNA COMISIÓN ASESORA Y SE DICTAN OTRAS DISPOSICIONES (COMISIÓN ASESORA DE BENEFICIOS, COSTOS, TARIFAS Y CONDICIONES DE OPERACIÓN DEL ASEGURAMIENTO EN SALUD.) | 10, 11, 12 y 13 |
| DECRETO | 2775 | 2012 | POR EL CUAL SE ESTABLECE LA PLANTA DE PERSONAL DEL INSTITUTO NACIONAL DE SALUD (INS) Y SE DICTAN OTRAS DISPOSICIONES. | TODOS |
| DECRETO | 1973 | 2013 | POR EL CUAL SE CREA LA SUBCOMISIÓN DE SALUD DE LA MESA PERMANENTE DE CONCERTACIÓN CON LOS PUEBLOS Y ORGANIZACIONES INDÍGENAS | TODOS |
| DECRETO | 2766 | 2013 | POR EL CUAL SE REGLAMENTA LA LEY 1502 DE 2011-PROMOVER CULTURA A LA SEGURIDAD SOCIAL | 2, 3 y 4 |
| DECRETO | 618 | 2014 | POR EL CUAL SE MODIFICA PARCIALMENTE EL DECRETO 540 DE 2012 Y SE DICTAN OTRAS DISPOSICIONES. | TODOS |
| DECRETO | 859 | 2014 | POR EL CUAL SE REGLAMENTA EL PARÁGRAFO 1o DEL ARTÍCULO 7o DE LA LEY 1438 DE 2011- CRÉESE UNA COMISIÓN INTERSECTORIAL DE SALUD PÚBLICA Y REGLAMÉNTESE SU FINALIDAD | TODOS |
| DECRETO | 1953 | 2014 | POR EL CUAL SE CREA UN RÉGIMEN ESPECIAL CON EL FIN DE PONER EN FUNCIONAMIENTO LOS TERRITORIOS INDÍGENAS RESPECTO DE LA ADMINISTRACIÓN DE LOS SISTEMAS PROPIOS DE LOS PUEBLOS INDÍGENAS HASTA QUE EL CONGRESO EXPIDA LA LEY DE QUE TRATA EL ARTÍCULO 329 DE LA CONSTITUCIÓN POLÍTICA. | 74 a 88. |
| DECRETO | 2478 | 2014 | POR EL CUAL SE CREA Y DETERMINAN LAS FUNCIONES DE UNA INSTANCIA DE COORDINACIÓN Y ASESORÍA DENTRO DEL SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD. | TODOS |
ARTÍCULO 4.1.3. EXCEPCIÓN DE REGLAMENTOS TÉCNICOS. De acuerdo con las consideraciones del presente decreto acerca de los reglamentos sobre calidad de los productos de que tratan las Leyes 170 de 1994 y 9ª de 1979, y los artículos 245 de la Ley 100 de 1993 y 126 del Decreto-ley 019 de 2012, los mismos se exceptúan de la derogatoria integral prevista en el artículo 4.1.1 del presente decreto. En particular y de manera enunciativa, se excluyen de la derogatoria integral las siguientes normas:
| TIPO DE NORMA | No | AÑO | EPÍGRAFE |
| DECRETO | 617 | 1981 | POR EL CUAL SE REGLAMENTA PARCIALMENTE EL TÍTULO V DE LA LEY 9ª DE 1979 EN CUANTO A PRODUCCIÓN, PROCESAMIENTO, TRANSPORTE Y COMERCIALIZACIÓN DE LA LECHE |
| DECRETO | 2106 | 1983 | POR EL CUAL SE REGLAMENTA PARCIALMENTE EL TÍTULO V DE LA LEY 9ª DE 1979 EN LO REFERENTE A IDENTIDAD, CLASIFICACIÓN, USO, PROCESAMIENTO, IMPORTACIÓN, TRANSPORTE Y COMERCIALIZACIÓN DE ADITIVOS PARA ALIMENTOS |
| DECRETO | 2162 | 1983 | POR EL CUAL SE REGLAMENTA PARCIALMENTE EL TÍTULO V DE LA LEY 9ª DE 1979, EN CUANTO A PRODUCCIÓN, PROCESAMIENTO, TRANSPORTE Y EXPENDIO DE LOS PRODUCTOS CÁRNICOS PROCESADOS. |
| DECRETO | 1594 | 1984 | POR EL CUAL SE REGLAMENTA PARCIALMENTE EL TÍTULO I DE LA LEY 9ª DE 1979, ASÍ COMO EL CAPÍTULO II, EL TÍTULO VI-PARTE 3-LIBRO 2 Y EL TÍTULO III DE LA PARTE 3-LIBRO 1- DEL DECRETO LEY 2811 DE 1974 EN CUANTO A USOS DEL AGUA Y RESIDUOS LÍQUIDOS |
| DECRETO | 2340 | 1984 | POR EL CUAL SE ACLARA EL DECRETO 1594 DEL 26 DE JUNIO DE 1984 |
| DECRETO | 1601 | 1984 | POR EL CUAL SE REGLAMENTAN PARCIALMENTE LOS TÍTULOS III, V Y VII DE LA LEY 9ª DE 1979, EN CUANTO A SANIDAD PORTUARIA Y VIGILANCIA EPIDEMIOLÓGICA EN NAVES Y VEHÍCULOS TERRESTRES |
| TIPO DE NORMA | No | AÑO | EPÍGRAFE |
| DECRETO | 1843 | 1991 | POR EL CUAL SE REGLAMENTAN PARCIALMENTE LOS TÍTULOS III, V, VI, VII Y XI DE LA LEY 9ª DE 1979, SOBRE USO Y MANEJO DE PLAGUICIDAS |
| DECRETO | 1397 | 1992 | POR EL CUAL SE PROMUEVE LA LACTANCIA MATERNA, SE REGLAMENTA LA COMERCIALIZACIÓN Y PUBLICIDAD DE LOS ALIMENTOS DE FÓRMULA PARA LACTANTES Y COMPLEMENTARIOS DE LA LECHE MATERNA Y SE DICTAN OTRAS DISPOSICIONES |
| DECRETO | 677 | 1995 | POR EL CUAL SE REGLAMENTA PARCIALMENTE EL RÉGIMEN DE REGISTROS Y LICENCIAS, EL CONTROL DE CALIDAD, ASÍ COMO EL RÉGIMEN DE VIGILANCIA SANITARIA DE MEDICAMENTOS, COSMÉTICOS, PREPARACIONES FARMACÉUTICAS A BASE DE RECURSOS NATURALES, PRODUCTOS DE ASEO, HIGIENE Y LIMPIEZA Y OTROS PRODUCTOS DE USO DOMÉSTICO Y SE DICTAN OTRAS DISPOSICIONES SOBRE LA MATERIA |
| DECRETO | 695 | 1995 | POR EL CUAL SE MODIFICA EL DECRETO 1843 DE 1991 |
| DECRETO | 547 | 1996 | POR EL CUAL SE REGLAMENTA PARCIALMENTE EL TÍTULO V DE LA LEY 9ª DE 1979, EN CUANTO A LA EXPEDICIÓN DEL REGISTRO SANITARIO, Y A LAS CONDICIONES SANITARIAS DE PRODUCCIÓN, EMPAQUE Y COMERCIALIZACIÓN, AL CONTROL DE LA SAL PARA CONSUMO HUMANO Y SE DICTAN OTRAS DISPOSICIONES SOBRE LA MATERIA |
| DECRETO | 2091 | 1997 | POR EL CUAL SE MODIFICA EL ARTÍCULO 14 DEL DECRETO 677 DE 1995, Y SE DICTAN OTRAS DISPOSICIONES SOBRE LA MATERIA |
| DECRETO | 2131 | 1997 | POR EL CUAL SE DICTAN DISPOSICIONES SOBRE PRODUCTOS CÁRNICOS PROCESADOS. |
| DECRETO | 219 | 1998 | POR EL CUAL SE REGLAMENTAN PARCIALMENTE LOS REGÍMENES SANITARIOS DE CONTROL DE CALIDAD, DE VIGILANCIA DE LOS PRODUCTOS COSMÉTICOS, Y SE DICTAN OTRAS DISPOSICIONES |
| DECRETO | 337 | 1998 | POR EL CUAL SE DICTAN DISPOSICIONES SOBRE RECURSOS NATURALES UTILIZADOS EN PREPARACIONES FARMACÉUTICAS, Y SE AMPLIA EL PLAZO ESTABLECIDO EN EL ARTÍCULO 1o DEL DECRETO 341 DE 1997 |
| DECRETO | 698 | 1998 | POR EL CUAL SE MODIFICAN LOS ARTÍCULOS 23 Y 24 DEL DECRETO 547 DE 1996 |
| DECRETO | 1545 | 1998 | POR EL CUAL SE REGLAMENTAN PARCIALMENTE LOS REGÍMENES SANITARIOS, DEL CONTROL DE CALIDAD Y DE VIGILANCIA DE LOS PRODUCTOS DE ASEO, HIGIENE Y LIMPIEZA DE USO DOMÉSTICO Y SE DICTAN OTRAS DISPOSICIONES |
| DECRETO | 1546 | 1998 | POR EL CUAL SE REGLAMENTAN PARCIALMENTE LAS LEYES 9ª DE 1979, Y 73 DE 1988, EN CUANTO A LA OBTENCIÓN, DONACIÓN, PRESERVACIÓN, ALMACENAMIENTO, TRANSPORTE, DESTINO Y DISPOSICIÓN FINAL DE COMPONENTES ANATÓMICOS Y LOS PROCEDIMIENTOS PARA TRASPLANTE DE LOS MISMOS EN SERES HUMANOS, Y SE ADOPTAN LAS CONDICIONES MÍNIMAS PARA EL FUNCIONAMIENTO DE LAS UNIDADES DE BIOMEDICINA REPRODUCTIVA, CENTROS O SIMILARES |
| DECRETO | 1792 | 1998 | POR EL CUAL SE MODIFICA EL DECRETO 677 DE 1995 Y SE DICTAN OTRAS DISPOSICIONES |
| DECRETO | 459 | 2000 | POR EL CUAL SE DICTAN NORMAS RELACIONADAS CON LOS PLAGUICIDAS GENÉRICOS |
| DECRETO | 612 | 2000 | POR EL CUAL SE REGLAMENTA PARCIALMENTE EL RÉGIMEN DE REGISTROS SANITARIOS AUTOMÁTICOS O INMEDIATOS Y SE DICTAN OTRAS DISPOSICIONES |
| DECRETO | 549 | 2001 | POR EL CUAL SE ESTABLECE EL PROCEDIMIENTO PARA LA OBTENCIÓN DEL CERTIFICADO DE CUMPLIMIENTO DE LAS BUENAS PRÁCTICAS DE MANUFACTURA POR PARTE DE LOS LABORATORIOS FABRICANTES DE MEDICAMENTOS QUE SE IMPORTEN O PRODUZCAN EN EL PAÍS |
| DECRETO | 60 | 2002 | POR EL CUAL SE PROMUEVE LA APLICACIÓN DEL SISTEMA DE ANÁLISIS DE PELIGROS Y PUNTOS DE CONTROL CRÍTICO (HACCP) EN LAS FÁBRICAS DE ALIMENTOS Y SE REGLAMENTA EL PROCESO DE CERTIFICACIÓN. |
| DECRETO | 2085 | 2002 | POR EL CUAL SE REGLAMENTAN ASPECTOS RELACIONADOS CON LA INFORMACIÓN SUMINISTRADA PARA OBTENER REGISTRO SANITARIO RESPECTO A NUEVAS ENTIDADES QUÍMICAS EN EL ÁREA DE MEDICAMENTOS. |
| DECRETO | 822 | 2003 | POR EL CUAL SE MODIFICA EL ARTÍCULO 96 DEL DECRETO 677 DE 1995 |
| DECRETO | 2198 | 2003 | POR EL CUAL SE DEROGA EL INCISO 3o DEL ARTÍCULO 7o DEL DECRETO 1545 DE 1998 |
| DECRETO | 2510 | 2003 | POR EL CUAL SE MODIFICA EL ARTÍCULO 13 DEL DECRETO 677 DE 1995 Y SE DICTAN OTRAS DISPOSICIONES |
| DECRETO | 3213 | 2003 | POR EL CUAL SE MODIFICAN LOS ARTÍCULOS 11 Y 12 DEL DECRETO 1843 DE 1991 |
| DECRETO | 162 | 2004 | POR EL CUAL SE MODIFICA EL ARTÍCULO 3o DEL DECRETO 549 DE 2001 |
| DECRETO | 481 | 2004 | POR EL CUAL SE DICTAN NORMAS TENDIENTES A INCENTIVAR LA OFERTA DE MEDICAMENTOS VITALES NO DISPONIBLES EN EL PAÍS |
| DECRETO | 919 | 2004 | POR EL CUAL SE REGLAMENTAN LAS DONACIONES INTERNACIONALES DE MEDICAMENTOS Y DISPOSITIVOS MÉDICOS |
| DECRETO | 2266 | 2004 | POR EL CUAL SE REGLAMENTAN LOS REGÍMENES DE REGISTROS SANITARIOS, Y DE VIGILANCIA Y CONTROL SANITARIO Y PUBLICIDAD DE LOS PRODUCTOS FITOTERAPÉUTICOS |
| TIPO DE NORMA | No | AÑO | EPÍGRAFE |
| DECRETO | 2350 | 2004 | POR EL CUAL SE ESTABLECEN MEDIDAS DE SALUD PÚBLICA PARA LA PREVENCIÓN Y VIGILANCIA, DE LAS ENFERMEDADES CAUSADAS POR PRIONES, PRIORITARIAMENTE DE LA VARIANTE DE LA ENFERMEDAD DE CREUTZFELDT-JAKOB (VCJ) |
| DECRETO | 2493 | 2004 | POR EL CUAL SE REGLAMENTAN PARCIALMENTE LAS LEYES 9ª DE 1979 Y 73 DE 1988, EN RELACIÓN CON LOS COMPONENTES ANATÓMICOS |
| DECRETO | 3553 | 2004 | POR EL CUAL SE MODIFICA EL DECRETO 2266 DE 2004 Y SE DICTAN OTRAS DISPOSICIONES |
| DECRETO | 3554 | 2004 | POR EL CUAL SE REGULA EL RÉGIMEN DE REGISTRO SANITARIO, VIGILANCIA Y CONTROL SANITARIO DE LOS MEDICAMENTOS HOMEOPÁTICOS PARA USO HUMANO Y SE DICTAN OTRAS DISPOSICIONES |
| DECRETO | 3770 | 2004 | POR EL CUAL SE REGLAMENTAN EL RÉGIMEN DE REGISTROS SANITARIOS Y LA VIGILANCIA SANITARIA DE LOS REACTIVOS DE DIAGNÓSTICO IN VITRO PARA EXÁMENES DE ESPECÍMENES DE ORIGEN HUMANO |
| DECRETO | 4003 | 2004 | POR EL CUAL SE ESTABLECE EL PROCEDIMIENTO ADMINISTRATIVO PARA LA ELABORACIÓN, ADOPCIÓN Y APLICACIÓN DE REGLAMENTOS TÉCNICOS, MEDIDAS SANITARIAS Y FITOSANITARIAS EN EL ÁMBITO AGROALIMENTARIO |
| DECRETO | 1737 | 2005 | POR EL CUAL SE REGLAMENTA LA PREPARACIÓN, DISTRIBUCIÓN, DISPENSACIÓN, COMERCIALIZACIÓN, ETIQUETADO, ROTULADO Y EMPAQUE DE LOS MEDICAMENTOS HOMEOPÁTICOS MAGISTRALES Y OFICINALES Y SE DICTAN OTRAS DISPOSICIONES |
| DECRETO | 2888 | 2005 | POR EL CUAL SE MODIFICA EL ARTÍCULO 1o DEL DECRETO 833 DE 2003 |
| DECRETO | 3050 | 2005 | POR EL CUAL SE REGLAMENTA EL EXPENDIO DE MEDICAMENTOS |
| DECRETO | 4725 | 2005 | POR EL CUAL SE REGLAMENTA EL RÉGIMEN DE REGISTROS SANITARIOS, PERMISO DE COMERCIALIZACIÓN Y VIGILANCIA SANITARIA DE LOS DISPOSITIVOS MÉDICOS PARA USO HUMANO. |
| DECRETO | 616 | 2006 | POR EL CUAL SE EXPIDE EL REGLAMENTO TÉCNICO SOBRE LOS REQUISITOS QUE DEBE CUMPLIR LA LECHE PARA EL CONSUMO HUMANO QUE SE OBTENGA, PROCESE, ENVASE, TRANPORTE, COMERCIALICE, EXPENDA, IMPORTE O EXPORTE EN EL PAÍS |
| DECRETO | 1861 | 2006 | POR EL CUAL SE MODIFICA Y ADICIONA EL DECRETO 3554 DE 2004 Y SE DICTAN OTRAS DISPOSICIONES |
| DECRETO | 3249 | 2006 | POR EL CUAL SE REGLAMENTA LA FABRICACIÓN, COMERCIALIZACIÓN, ENVASE, ROTULADO O ETIQUETADO, RÉGIMEN DE REGISTRO SANITARIO, DE CONTROL DE CALIDAD, DE VIGILANCIA SANITARIA Y CONTROL SANITARIO DE LOS SUPLEMENTOS DIETARIOS, SE DICTAN OTRAS DISPOSICIONES Y SE DEROGA EL DECRETO 3636 DE 2005 |
| DECRETO | 3752 | 2006 | POR EL CUAL SE MODIFICA EL DECRETO 2350 DEL 26 DE JULIO DE 2004 Y SE DICTAN OTRAS DISPOSICIONES |
| DECRETO | 4368 | 2006 | POR EL CUAL SE MODIFICA PARCIALMENTE EL DECRETO 1843 DE 1991. |
| DECRETO | 4562 | 2006 | POR EL CUAL SE ADICIONA UN PARÁGRAFO AL ARTÍCULO 86 DEL DECRERO 4725 DE 2005 |
| DECRETO | 4664 | 2006 | POR EL CUAL SE MODIFICA EL DECRETO 1737 DE 2005 Y SE DICTAN OTRAS DISPOSICIONES. |
| DECRETO | 1030 | 2007 | POR EL CUAL SE EXPIDE EL REGLAMENTO TÉCNICO SOBRE LOS REQUISITOS QUE DEBEN CUMPLIR LOS DISPOSITIVOS MÉDICOS SOBRE MEDIDA PARA LA SALUD VISUAL Y OCULAR Y LOS ESTABLECIMIENTOS EN LOS QUE SE ELABOREN Y COMERCIALICEN DICHOS INSUMOS Y SE DICTAN OTRAS DISPOSICIONES. |
| DECRETO | 1500 | 2007 | POR EL CUAL SE ESTABLECE EL REGLAMENTO TÉCNICO A TRAVÉS DEL CUAL SE CREA EL SISTEMA OFICIAL DE INSPECCIÓN, VIGILANCIA Y CONTROL DE LA CARNE, PRODUCTOS CÁRNICOS COMESTIBLES Y DERIVADOS CÁRNICOS, DESTINADOS PARA EL CONSUMO HUMANO Y LOS REQUISITOS SANITARIOS Y DE INOCUIDAD QUE SE DEBEN CUMPLIR EN SU PRODUCCIÓN PRIMARIA, BENEFICIO, DESPOSTE, DESPRESE, PROCESAMIENTO, ALMACENAMIENTO, TRANSPORTE, COMERCIALIZACIÓN, EXPENDIO, IMPORTACIÓN O EXPORTACIÓN. |
| DECRETO | 1575 | 2007 | POR EL CUAL SE ESTABLECE EL SISTEMA PARA LA PROTECCIÓN Y CONTROL DE LA CALIDAD DEL AGUA PARA CONSUMO HUMANO. |
| DECRETO | 3515 | 2007 | POR MEDIO DEL CUAL SE DICTAN UNAS DISPOSICIONES SANITARIAS PARA LA IMPORTACIÓN Y VENTA DE BEBIDAS ALCOHÓLICAS EN EL PUERTO LIBRE DE SAN ANDRÉS, PROVIDENCIA Y SANTA CATALINA Y SU INTRODUCCIÓN AL RESTO DEL TERRITORIO NACIONAL. |
| DECRETO | 2490 | 2008 | POR EL CUAL SE ESTABLECE EL REGLAMENTO TÉCNICO SOBRE LOS REQUISITOS SANITARIOS QUE DEBEN CUMPLIR LOS ESTABLECIMIENTOS DEDICADOS AL PROCESAMIENTO, ENVASE, TRANSPORTE, EXPENDIO, IMPORTACIÓN, EXPORTACIÓN Y COMERCIALIZACIÓN DE CARACOLES CON DESTINO AL CONSUMO HUMANO. |
| DECRETO | 2964 | 2008 | POR EL CUAL SE MODIFICA PARCIALMENTE EL DECRETO 2838 DE 2006 Y SE DICTAN OTRAS DISPOSICIONES. |
| DECRETO | 2965 | 2008 | POR EL CUAL SE MODIFICAN LOS ARTÍCULOS 20, 21 Y 60 DEL DECRETO 1500 DE 2007 Y SE DICTAN OTRAS DISPOSICIONES. |
| TIPO DE NORMA | No | AÑO | EPÍGRAFE |
| DECRETO | 3863 | 2008 | POR EL CUAL SE MODIFICA EL DECRETO 3249 DE 2006 Y SE DICTAN OTRAS DISPOSICIONES. |
| DECRETO | 4124 | 2008 | ARTÍCULO 1o. MODIFICAR EL PARÁGRAFO DEL ARTÍCULO 8O DEL DECRETO 3770 DE 2004 |
| DECRETO | 38 | 2009 | POR EL CUAL SE ADICIONA UN PARAGRAFO AL ARTÍCULO 24 DEL DECRETO 4725 DE 2005 |
| DECRETO | 218 | 2009 | POR EL CUAL SE MODIFICA EL ARTÍCULO 12 Y 48 DEL DECRETO 1030 DE 2007. PLAN DE IMPLEMENTACION GRADUAL |
| DECRETO | 272 | 2009 | POR EL CUAL MODIFICA EL PARAGRAFO DEL ARTÍCULO 24 DEL DECRETO 3249 DE 2006, MODIFICADO POR EL ARTÍCULO 6o DEL DECRETO 3863 DE 2008, EN LAS ETIQUETAS Y ENVASES Y EMPAQUES Y EN LA PUBLICIDAD DE LOS SUPLEMENTOS DIETARIOS NO DEBERA PRESENTAR INFORMACION QUE CONFUNDA |
| DECRETO | 426 | 2009 | POR LA CUAL SE MODIFICA PARCIALMENTE EL ARTÍCULO 31 DEL DECRETO 677 DE 1995 |
| DECRETO | 2380 | 2009 | POR EL CUAL SE MODIFICAN LOS DECRETOS 1500 DE 2007 Y 2965 DE 2008 Y SE DICTAN OTRAS DISPOSICIONES PLANTAS DE BENEFICIO ANIMAL |
| DECRETO | 3275 | 2009 | POR EL CUAL MODIFICA EL ARTÍCULO 1o Y SE ADICIONA UN PARÁGRAFO AL ARTÍCULO 18 DEL DECRETO 4725 DE 2005 - REGULA EL RÉGIMEN DE REGISTRO SANITARIO |
| DECRETO | 3525 | 2009 | POR EL CUAL SE AUTORIZA Y SE DEFINEN LAS CONDICIONES PARA LA IMPORTACION DE CARNE DE ORIGEN BOVINO Y SUS PRODUCTOS PROCEDENTES DE CANADÁ |
| DECRETO | 4131 | 2009 | POR EL CUAL SE MODIFICA PARCIALMENTE EL DECRETO 1500 DE 2007, MODIFICADO POR EL DECRETO 2965 DE 2008 Y 2380 DE 2009 |
| DECRETO | 4927 | 2009 | POR EL CUAL MODIFICA EL ARTÍCULO 6o DEL DECRETO 2266 DE 2004, MODIFICADO POR EL ARTÍCULO 3o DEL DECRETO 3553 DE 2004 - TODOS LOS LABORATORIOS QUE ELABOREN PRODUCTOS FITOTERAPEUTICOS DEBEN PRESENTAR DENTRO DE LOS TRES MESES SIGUIENTES BUENAS PRÁCTICAS |
| DECRETO | 4974 | 2009 | POR EL CUAL SE MODIFICA PARCIALMENTE EL DECRETO 1500 DE 2007 MODIFICADO POR LOS DECRETOS 2965 DE 2008, 2380 Y 4131 DE 2009 |
| DECRETO | 1313 | 2010 | POR LA CUAL SE FIJAN LOS REQUISITOS Y PROCEDIMIENTOS PARA AUTORIZAR IMPORTACIONES PARALELAS DE MEDICAMENTOS Y DISPISITIVOS MÉDICOS |
| DECRETO | 1673 | 2010 | POR EL CUAL SE MODIFICA EL ARTÍCULO 50 DEL DECRETO 616 DE 2006 - RUTULACIÓN DE LA LECHE EN POLVO EN PRESENTACIÓN DE SACOS. COMO MATERIA PRIMA IMPORTADA |
| DECRETO | 2086 | 2010 | POR EL CUAL SE ESTABLECE EL PROCEDIMIENTO ACELERADO DE EVALUACIÓN DE SOLICITUDES DE REGISTRO SANITARIO PARA MEDICAMENTOS POR RAZONES DE INTERÉS PÚBLICO O SALUD PÚBLICA |
| DECRETO | 1880 | 2011 | POR EL CUAL SE SEÑALAN LOS REQUISITOS PARA LA COMERCIALIZACIÓN DE LECHE CRUDA PARA CONSUMO HUMANO DIRECTO EN EL TERRITORIO NACIONAL |
| DECRETO | 3961 | 2011 | POR EL CUAL SE ESTABLECEN MEDIDAS TRANSITORIAS EN RELACIÓN CON LAS PLANTAS DE BENEFICIOS Y DESPOSTE DE BOVINOS, BUFALINOS Y PORCINOS |
| DECRETO | 733 | 2012 | POR LA CUAL SE ESTABLECE LA PUBLICACIÓN DE INFORMACIÓN DE INTERÉS GENERAL SOBRE LAS SOLICITUDES DE EVALUACIÓN FARMACOLÓGICA Y DE REGISTRO SANITARIO PRESENTADAS ANTE EL INSTITUTO NACIONAL DE VIGILANCIA DE MEDICAMENTOS Y ALIMENTOS (INVIMA) |
| DECRETO | 917 | 2012 | POR EL CUAL SE MODIFICA EL DECRETO 1500 DE 2007. MODIFICADO POR LOS DECRETOS 2965 DE 2008. 2380. 4131.4974 DE 2009 Y 3961 DE 2011 Y PRORRÓGASE HASTA SEIS MESES |
| DECRETO | 1686 | 2012 | POR EL CUAL SE ESTABLECE EL REGLAMENTO TÉCNICO SOBRE LOS REQUISITOS SANITARIOS QUE SE DEBEN CUMPLIR PARA LA FABRICACIÓN. ELABORACIÓN. HIDRATACIÓN. ENVASE. ALMACENAMIENTO. DISTRIBUCIÓN. TRANSPORTE. COMERCIALIZACIÓN. EXPENDIO. EXPORTACIÓN E IMPORTACIÓN DE BEBIDAS ALCOHÓLICA DESTINADAS PARA CONSUMO HUMANO |
| DECRETO | 2270 | 2012 | POR EL CUAL SE MODIFICA EL DECRETO 1500 DE 2007, MODIFICADO POR LOS DECRETOS 2965 DE 2008, 2380, 4131, 4974 DE 2009, 3961 DE 2011, 917 DE 2012 Y SE DICTAN OTRAS DISPOSICIONES. |
| DECRETO | 249 | 2013 | POR EL CUAL SE ESTABLECEN REQUISITOS PARA LA IMPORTACIÓN DE MEDICAMENTOS E INSUMOS CRÍTICOS POR PARTE DE LAS ENTIDADES PÚBLICAS A TRAVES DE LA OPS |
| DECRETO | 318 | 2013 | POR EL CUAL SE ESTABLECE UNA MEDIDA SANITARIA PARA LA IMPORTACIÓN DE CARNE DE CERDO |
| DECRETO | 539 | 2014 | POR EL CUAL SE EXPIDE EL REGLAMENTO TÉCNICO SOBRE LOS REQUISITOS SANITARIO QUE DEBEN CUMPLIR LOS IMPORTADORES Y EXPORTADORES DE ALIMENTOS DESTINADOS PARA CONSUMO HUMANO Y SE ESTABLECE EL PROCEDIMIENTO PARA HABILITAR FÁBRICAS DE ALIMENTOS UBICADS EN EL EXTERIOR |
| DECRETO | 590 | 2014 | POR EL CUAL SE MODIFICA EL ARTÍCULO 21 DEL DECRETO 539 DE 2014 Y COMIENZA A REGIR A PARTIR DE LA FECHA DE SU PUBLICACIÓN Y RIGE A PARTIR DESPUÉS DE LOS 6 MESES |
| DECRETO | 1375 | 2014 | POR EL CUAL SE ESTABLECEN LOS REQUISITOS SANITARIOS PARA LA FABRICACIÓN E IMPORTACIÓN DE SUERO ANTIOFÍDICOS Y ANTILONÓMICOS DURANTE LA DECLARATORIA DE EMERGENCIA NACIONAL DE SALUD PÚBLICA EN EL TERRITORIO NACIONAL |
| TIPO DE NORMA | No | AÑO | EPÍGRAFE |
| DECRETO | 1506 | 2014 | POR EL CUAL SE MODIFICA EL ARTÍCULO 42 DEL DECRETO 1686 DE 2012. |
| DECRETO | 1782 | 2014 | POR EL CUAL SE ESTABLECEN LOS REQUISITOS Y EL PROCEDIMIENTO PARA LAS EVALUACIONES FARMACOLÓGICA Y FARMACÉUTICA DE LOS MEDICAMENTOS BIOLÓGICOS EN EL TRÁMITE DEL REGISTRO SANITARIO |
| DECRETO | 1229 | 2015 | POR EL CUAL SE REGLAMENTA LA PREPARACIÓN, DISTRIBUCIÓN, DISPENSACIÓN, COMERCIALIZACIÓN, ETIQUETADO, ROTULADO Y EMPAQUE DE LOS MEDICAMENTOS HOMEOPÁTICOS MAGISTRALES Y OFICINALES Y SE DICTAN OTRAS DISPOSICIONES |
ARTÍCULO 4.1.4. EXCEPCIÓN NORMAS PERIÓDICAS DE FIJACIÓN DE COSTOS DE SUPERVISIÓN Y CONTROL. Se entienden excluidas del presente decreto y se exceptúan de la derogatoria integral del mismo, las normas expedidas anualmente por el Gobierno nacional para establecer los costos de supervisión y control a favor de la Superintendencia Nacional de Salud y a cargo de sus entidades vigiladas.
ARTÍCULO 4.1.5. NORMAS SUSPENDIDAS. No quedan cobijadas por la derogatoria integral prevista en el artículo 4.1.1 las disposiciones reglamentarias del sector Salud y Protección Social que a la fecha de expedición de este decreto se encuentren suspendidas por la jurisdicción de lo contencioso administrativo, las cuales serán incluidas en caso de recuperar su eficacia jurídica.
ARTÍCULO 4.1.6. VIGENCIA TRANSITORIA. Los artículos 2.5.2.4.1.1, 2.5.2.4.1.2 y 2.5.2.4.1.3 del presente decreto mantendrán su vigencia en lo relacionado con las Entidades Promotoras de Salud Indígenas, hasta tanto se expidan las condiciones financieras y de solvencia para este tipo de entidades.
(Artículo 14 del Decreto 2702 de 2014)
ARTÍCULO 4.1.7. VIGENCIA. El presente decreto rige a partir de la fecha de su publicación, con excepción del Capítulo 6 del Título 2 de la Parte 9 del Libro 2 cuya vigencia estará condicionada a la expedición de las resoluciones de que tratan los parágrafos de los artículos 2.9.2.6.2.3, 2.9.2.6.3.5 y 2.9.2.6.3.7 de este decreto.
Publíquese y cúmplase.
Dado en Bogotá, D. C., a 6 de mayo de 2016.
JUAN MANUEL SANTOS CALDERÓN
El Ministro de Salud y Protección Social,
ALEJANDRO GAVIRIA URIBE.
CAPÍTULO 6 DEL TÍTULO 3 DE LA PARTE 5 DEL LIBRO 2.
<Consultar Circulares que actualizan tarifas en Notas de Vigencia. El texto ORIGINAL es el siguiente:>
MANUAL DEL RÉGIMEN TARIFARIO
1. Para efectos del presente Anexo Técnico se tendrán en cuenta las siguientes definiciones:
CIRUGIA PLASTICA O REPARADORA: Es la que se practica sobre órganos o tejidos con la finalidad de mejorar o restaurar la función de los mismos, o para evitar alteraciones orgánicas o funcionales en otros órganos relacionados entre sí.
HABITACION UNIPERSONAL: Es la que requiere que dentro de su área se disponga de lavado y cuarto de aseo para uso exclusivo del paciente e individualizada con muros
HABITACION BIPERSONAL: Es la que está individualizada con muros y el servicio de lavado y cuarto de aseo está integrado a la habitación, para uso exclusivo de los pacientes que en ella se hospitalicen o compartida máximo con otra habitación del mismo tipo o de una cama. En ese caso, la pieza individual clasifica como bipersonal.
HABITACION DE TRES (3) CAMAS: Es aquella en que las camas están localizadas dentro de una misma área, sin ningún tipo de división o individualizadas por cancel, cortina o cualquier otro medio. El servicio de lavado y cuarto de aseo está localizado dentro del área de la habitación o aledaño para uso exclusivo o compartido con otra habitación hasta de tres (3) camas.
HABITACION DE CUATRO (4) O MAS CAMAS: Es aquella en que las camas están dentro de una misma área sin ningún tipo de división o individualizadas por cancel, cortina o cualquier otro medio. El servicio de lavado y cuarto de aseo está localizado dentro del área de la habitación o aledaño para uso exclusivo o compartido con otras habitaciones.
EXAMEN ODONTOLOGICO DE PRIMERA VEZ: Es la actividad clínica que incluye un diagnóstico sobre el sistema estomatognático, la identificación de la placa bacteriana y el plan integral del tratamiento.
CONTROL DE PLACA BACTERIANA: Es la identificación y eliminación de la placa, así como la medición y comprobación del índice de higiene oral.
INSTRUCCION DE HIGIENE ORAL: Es la metodología didáctica integral sobre el control de riesgos y el mantenimiento de la salud oral con la finalidad de estimular el autocuidado.
TERAPIA DE MANTENIMIENTO: Son las actividades clínicas que se desarrollan, tanto en adultos como en niños, para mantener las estructuras orales, en el nivel adecuado de fisiología.
CONTROL ODONTOLOGICO DE CRECIMIENTO Y DESARROLLO: Son las actividades clínicas que se deben ejecutar para evaluar la relación óseo dentaria y la ubicación de sus estructuras.
ATENCION DE URGENCIA DE TIPO PREHOSPITALARIO Y APOYO TERAPEUTICO EN UNIDADES MOVILES: Es el conjunto de recursos técnicos como equipamiento de cuidado intensivo, instrumental, materiales, equipo de radio, etc. y de recursos humanos capacitados en el manejo de emergencias, disponibles para desplazarse en forma oportuna al lugar ocurrencia de una emergencia, prestar la atención inicial por cualquier afección, mantener estabilizado el paciente durante su traslado a un Centro Hospitalario y a orientar respecto de las conductas provisionales que se deben asumir mientras se produce el contacto de la unidad con el paciente.
SERVICIO DE URGENCIAS: Es la Unidad que en forma independiente o dentro de una Entidad que preste servicios de salud, cuente con los recursos adecuados tanto humanos como físicos y de dotación que permitan la atención de personas con patología de urgencia, acorde con el nivel de atención y grado de complejidad, previamente definido por el Ministerio de Salud, para esa Unidad.
1.1. Este Manual, no define contenidos del Plan Obligatorio de Salud. Se refiere a tarifas aplicables a todas las actividades y procedimientos en general, incluidos aquellos del POS.
(Art. 2 del Decreto 2423 de 1996)
2. Establézcase para las intervenciones quirúrgicas en la especialidad de neurocirugía (01), la siguiente nomenclatura y clasificación:
2.1. ORGANOS INTRACRANEALES
TABLA 2.1.1. CRANEOTOMÍAS PARA TRATAMIENTO QUIRÚRGICO DE LESIONES INTRACRANEALES
CODIGO GRUPO QUIRUR.
1 Craneotomía para extracción cuerpo extraño; incluye
esquirlectomía 9
1102 Craneotomía para drenaje hematoma epidural o subdural 20
1103 Craneotomía para extracción secuestro 8
1104 Craneotomía para drenaje de hematoma de fosa posterior 20
1106 Craneotomía para ruptura de senos de duramadre 20
1107 Trepanación para monitoreo de presión intracraneana 12
1108 Craneotomía para drenaje hematoma intracerebral 13
TABLA 2.1.2 CRANEOTOMÍAS PARA TRATAMIENTO DE LESIONES VASCULARES CONGÉNITAS O ADQUIRIDAS
1110 Tratamiento de malformaciones arterio venosas supratentoriales 21
1111 Tratamiento de malformaciones arterio venosas infratentoriales 23
1112 Tratamiento de malformaciones arterio venosas de línea media e
intraventricular 22
1113 Apertura de seno cavernoso por fístula o aneurisma 23
1114 Revascularización supratentorial e infratentorial 22
1116 Endarterectomía de vaso de cuello 21
1117 Embolización para cateterismo de arterias intracraneanas 21
1118 Angioplastia intraluminar 21
TABLA 2.1.3. CRANEOTOMÍAS PARA TRATAMIENTO QUIRÚRGICO DE TUMORES INTRACRANEALES
1120 Craneotomía para extirpación adenomas hipofisiarios 22
1121 Craneotomía para extirpación adenomas hipofisiarios (vía
transesfenoidal) 22
1122 Craneotomía para resección de Cráneofaringioma 23
1123 Craneotomía para drenaje y extracción de tumores intra-
ventriculares (Incluye: quiste coloide del tercer ventrículo) 22
1124 Craneotomía para pinealectomía 23
1125 Craneotomía para resección de tumores de fosa anterior 20
1126 Craneotomía para resección de tumores de fosa media 20
1127 Craneotomía para resección de tumores de fosa posterior 21
1128 Craneotomía para tumores del ángulo ponto cerebeloso 22
TABLA 2.1.4 TRATAMIENTOS QUIRÚRGICOS DE OTROS TUMORES INTRACRANEALES
1131 Tratamiento por vía anterior para tumores de clivus 23
1132 Craneotomía para tumores de hoz de cerebro 20
1133 Craneotomía para tumores de cuerpo calloso 20
TABLA 2.1.5 INTERVENCIONES SOBRE MENINGES Y CEREBRO
1140 Leucotomía 12
1141 Lobectomía 20
1142 Lobotomía (psicocirugía estereotáxica) 12
1143 Hemisferectomía 22
1144 Extirpación de lesión y/o tejido de las meninges cerebrales 20
1145 Reparación encéfalocele 20
1146 Reparación meningocele craneal 20
1147 Tratamiento de platibasia (Síndrome de Arnold Chiari) 22
1148 Corrección de enfermedad de Crouzón 23
1149 Injertos intracraneanos (médula suprarrenal) 22
TABLA 2.1.6 PROCEDIMIENTOS ESTEREOTAXICOS
1150 Punción estereotáxica de quistes, abcesos y hematomas
intracraneanos 20
1151 Implantación estereotáxica de electrodos y material radio
activo 22
1152 Biopsia esterotáxica de lesiones cerebrales 20
TABLA 2.1.7 OPERACIONES PLASTICAS EN CRANEO
1160 Corrección hundimiento craneano 12
1161 Craniectomía lineal 12
1162 Craneoplastia para corrección de defecto por resección del
tumor óseo o infección 20
1163 Esquirlectomía craneal 12
1164 Craneoplastia con acrílico 13
1165 Craneoplastia con remplazo óseo 20
1166 Tratamiento para descompresión y corrección órbitaria. 21
2.2 DERIVACIONES
TABLA 2.2.1. OPERACIONES DE TIPO DERIVATIVO
1220 Derivación ventrículo atrial 13
1221 Derivación ventrículo peritoneal 13
1222 Derivación ventrículo pleural 13
1223 Derivación ventrículo subaracnoidea cervical 13
1224 Derivación subduro atrial 13
1225 Derivación subduro peritoneal 13
1226 Drenaje de quiste hacia aurícula 13
1227 Ventriculostomía (drenaje externo) 12
TABLA 2.2.2. REVISIÓN O ELIMINACIÓN DE DERIVACIÓN
1240 Eliminación de derivación 9
1241 Revisión de derivación 10
TABLA 2.2.3. PUNCIONES
1250 Punción cisternal 4
1251 Punción ventricular 5
1252 Punción subdural 4
TABLA 2.2.4. OTROS PROCEDIMIENTOS
1261 Implantación de marcapasos tipo cerebeloso 20
1262 Nucleotomía percutánea 22
2.3. RAQUIS Y MEDULA ESPINAL
TABLA 2.3.1. LAMINECTOMÍAS O LAMINOTOMÍAS PARA EXPLORACIÓN O DESCOMPRESIÓN
1301 Laminectomía para exploración del canal raquídeo, uno o más
segmentos Extradural, Subdural o Intramedular (cervical,
dorsal, lumbar o sacra) 20
TABLA 2.3.2 LAMINECTOMIAS (HEMILAMINECTOMIAS) PARA DISCO INTERVERTEBRAL HERNIADO Y/O DESCOMPRESION DE RAIZ NERVIOSA
1311 Uno o más interespacios cervical, toráxica o lumbar, unilateral 21
1313 Uno o más interespacios cervical toráxica o lumbar, bilateral 22
1315 Microdiscoidectomía, uno o más interespacios 23
TABLA 2.3.3 INCISIONES SOBRE MEDULA ESPINAL
1321 Laminectomía para mielotomía, tipo Bischof, dorsal o lumbar 22
1322 Laminectomía para rizotomía, uno o dos segmentos 21
1323 Laminectomía para rizotomía, más de dos segmentos 22
1324 Laminectomía para cordotomía, unilateral, en un tiempo,
cervical o dorsal 21
1325 Laminectomía para cordotomía, bilateral, en un tiempo,
cervical o dorsal 22
1326 Laminectomía para cordotomía, bilateral, en dos tiempos,
cervical o dorsal 23
TABLA 2.3.4 REPARACIONES DE DEFECTOS CONGENITOS
1332 Resección de meningocele raquídeo 21
1334 Resección de meningomieloradiculocele 22
1335 Tratamiento de diastematomielia 22
TABLA 2.3.5. PROCEDIMIENTOS ESTEREOTAXICOS E IMPLANTACIÓN DE ELEMENTOS
1341 Lesión estereotáxia de la médula percutánea, cualquier
modalidad, inclusive estimulación y/o registro 21
1342 Estimulación estereotáxica de la médula, percutánea o
procedimiento separado no seguido de cirugía 12
1343 Implantación percutánea de electrodos de neuroestimulación,
epidural o intradural 20
1344 Laminectomía para implantación de electrodos de neuro-
estimulación, extradurales 20
1345 Laminectomía para implantación de electrodos de neuro-
estimulación, intradurales 20
1346 Revisión o remoción de electrodos de neuro estimulación,
espinales 12
1347 Incisión para la colocación subcutánea de receptor de
neuroestimulación, acoplamiento directo o inductivo 12
1348 Revisión o remoción de receptor de neuroestimulador, espinal 12
TABLA 2.3.6. PROCEDIMIENTOS PARA REPARACION
1351 Reparación fístula líquido cefalorraquídeo 20
1352 Injerto dural 20
TABLA 2.3.7. PROCEDIMIENTOS QUIRURGICOS DE COLUMNA CERVICAL
1371 Disquectomía cervical, abordaje anterior sin artrodesis,
un solo interespacio 21
1372 Disquectomía cervical, abordaje anterior con artrodesis,
un solo interespacio 22
1373 Disquectomía cervical, abordaje anterior sin artrodesis,
dos o más interespacios 22
1374 Disquectomía cervical, abordaje anterior con artrodesis,
dos o más interespacios 23
1375 Cirugía de Cloward 23
1376 Cerclaje cervical 21
1377 Cerclaje e injerto por listesis 22
1378 Abordaje transoral por lesión cervical 23
TABLA 2.3.8. OTROS PROCEDIMIENTOS Y CIRUGÍAS DE RAQUIS
1380 Descompresión Medular dorsal o dorso lumbar, por vía anterior 22
1381 Descompresión Medular dorsal o lumbar, por vía antero lateral 22
1382 Descomprensión Medular por abordaje costo vertebral 22
1383 Discólisis enzimática 12
1384 Laminectomía y sección de los ligamentos dentados, con o sin
injerto dural o cervical, uno o dos segmentos 21
1385 Laminectomía y sección de los ligamentos dentados, con o sin
injerto dural o cervical, más de dos segmentos 22
1386 Laminectomía para resección u oclusión de malformación
arteriovenosa de la médula, cervical, dorsal o dorso lumbar 23
1387 Microcirugía de raíces, médula y nervios, por aracnoiditis 22
1389 Instalación de bomba de infusión para dolor 13
2.4. PARES CRANEANOS
TABLA 2.4.1. OPERACIONES SOBRE PARES CRANEANOS
1401 Anastomosis microquirúrgica de pares craneanos, intra o
extracraneana 22
1402 Rizotomía intracraneana para dolor 22
1403 Descompresión neurovascular en hemiespasmo facial, neuralgia
del V par, tortícolis espasmódica, vértigo o neuralgia del
glosofaríngeo 23
1404 Descompresión de nervio facial en peñasco y fosa media 23
1405 Neurólisis percutánea con radiofrecuencia o sustancias químicas 22
1406 Rizotomía para dolor, abordaje por fosa media 20
1407 Rizotomía para dolor, abordaje por fosa posterior 20
1408 Gangliolisis con radiofrecuencia 20
1409 Gangliolisis con fenolización 20
2.5. NERVIOS Y GANGLIOS SIMPATICOS
TABLA 2.5.1 SIMPATECTOMÍA Y GANGLIECTOMÍA SIMPÁTICA
1501 Simpatectomía o gangliectomía simpática, incluye cervical
torácica, lumbar 12
1502 Gangliectomía esfenopalatina 20
1503 Bloqueos simpáticos por regiones 12
2.6. PLEJOS
TABLA 2.6.1 EXPLORACIONES
1601 Exploración plejo cervical, lumbar o sacro 20
TABLA 2.6.2. DESCOMPRESIONES Y RECONSTRUCCIONES
1610 Descompresión de tronco 13
1611 Reconstrucción de plejo con neurorrafias 21
1612 Reconstrucción de plejo con injerto de nervio 22
1613 Reconstrucción de plejo con neurotizaciones 12
1614 Resección de banda cervical 12
TABLA 2.6.3. RESECCION DE TUMORES
1620 Resección tumor plejo 20
(Art. 3 del Decreto 2423 de 1996)
3. Establézcase para las intervenciones quirúrgicas de Oftalmología la siguiente nomenclatura y clasificación:
3.1. APARATO LAGRIMAL
TABLA 3.1.1 INCISIONES EN GLANDULA Y SACO LAGRIMAL
2101 Drenaje glándula lagrimal; incluye saco lagrimal 3
2102 Extracción cuerpo extraño glándula lagrimal; Incluye saco
lagrimal 6
TABLA 3.1.2. RESECCIONES LESIONES EN GLANDULA Y SACO LAGRIMAL
2110 Dacriocistectomía 7
2111 Resección de glándula lagrimal 7
2112 Resección tumor glándula lagrimal 7
TABLA 3.1.4. OPERACIONES EN SACO LAGRIMAL
2120 Conjuntivodacriocistorrinostomía 10
2121 Dacriocistorrinostomía 11
TABLA 3.1.4. OPERACIONES PLASTICAS EN CONDUCTO LAGRIMAL
2130 Plastia de canalículos lagrimales 8
TABLA 3.1.5. OTRAS OPERACIONES EN APARATO LAGRIMAL
2140 Remoción cálculos canalículos lagrimales 3
2141 Entropión punto lagrimal 3
2142 Ectropión punto lagrimal 3
2143 Oclusión puntos lagrimales 3
3.2. PARPADOS
TABLA 3.2.1. RESECCIONES LESIONES PARPADOS
2210 Cauterización chalazión 3
2211 Drenaje resección chalazión 5
TABLA 3.2.2. ESCISIONES DE LESIONES EN PARPADOS
2220 Fulguración párpado 3
2221 Resección tumor benigno párpado 5
2222 Resección tumor maligno párpado 8
2223 Tarsectomía 4
2224 Resección tumor maligno párpado con reconstrucción total 11
TABLA 3.2.3. SUTURAS EN PARPADOS
2230 Blefarorrafia 4
2231 Tarsorrafia 4
2232 Fijación supratarsal para formar pliegue párpado superior 5
TABLA 3.2.4. OPERACIONES PLASTICAS EN PARPADOS
2240 Corrección ectropión 7
2241 Corrección entropión 7
2242 Corrección entropión con exceso de laxitud horizontal 8
2243 Corrección entropión recurrencia 8
2244 Entropión por infección con ectropión punto lagrimal 8
2245 Injerto cartílago tarsal 7
2246 Injerto párpado (corrección ectropión o entropión) 8
2247 Blefaroplastia 10
2248 Tarsoplastia 7
TABLA 3.2.5. DEPILACIÓN EN PARPADOS
2250 Electrólisis o electrofulguración de pestañas por distriquiasis o
triquiasis 4
TABLA 3.2.6. OPERACIONES EN LAS COMISURAS PALPEBRALES
2260 Cantoplastia 4
2261 Cantorrafia 4
2262 Cantotomía 3
2263 Corrección epicanto 6
2264 Corrección epicanto con cuatro colgajos (Mustarde) 8
2265 Corrección telecanto y blefarofimosis por disrrupción orbital 10
2266 Corrección telecanto, blefarofimosis y epicanto (congénita) 11
TABLA 3.2.7. OPERACIONES DEL MÚSCULO ELEVADOR DEL PÁRPADO Y DE SUS TENDONES
2270 Corrección ptosis palpebral (resección externa o interna del
músculo elevador) 11
2271 Corrección ptosis palpebral(procedimiento de Fassanella y Servat) 8
2272 Corrección ptosis palpebral deslizamiento músculo frontal 9
2273 Corrección ptosis palpebral con injerto fascia lata 9
3.3. CONJUNTIVA
TABLA 3.3.1. RESECCIONES DE LESION EN CONJUNTIVA
2301 Peritomía total 4
2302 Resección pterigión 6
2303 Resección pterigión con injerto de conjuntiva 8
2304 Resección pterigión reproducido 8
2305 Resección quiste o tumor conjuntival 6
2306 Resección quiste o tumor conjuntival con injerto de mucosa 7
TABLA 3.3.2. REPARACIONES Y OPERACIONES PLÁSTICAS EN CONJUNTIVA
2310 Sutura de la conjuntiva 4
2311 Injerto de la conjuntiva; incluye transplante y plastia 7
2312 Corrección simbléfaron 7
2313 Fotocoagulación de conjuntiva por laser 7
3.4. ÓRBITA
TABLA 3.4.1. INCISIONES EN LA ÓRBITA
2401 Descompresión de órbita (excepto vía techo órbita) 10
2402 Drenaje absceso de órbita 4
2403 Extracción cuerpo extraño de órbita 10
TABLA. 3.4.2. RESECCIÓN DE LESIÓN EN LA ÓRBITA
2410 Resección tumor órbita 11
TABLA 3.4.3. ESCISION DEL CONTENIDO ORBITARIO
2420 Exenteración de órbita 20
TABLA 3.4.4. OPERACIONES PLÁSTICAS EN LA ÓRBITA
2430 Plastia de órbita (Inserción de prótesis orbitaria); incluye
reinserción de prótesis 10
2431 Plastia de órbita con reconstrucción de fondos de saco con
injertos 10
2432 Reconstrucción piso 10
2433 Reducción fractura 9
3.5. GLOBO Y MÚSCULOS OCULARES
TABLA 3.5.1. EXPLORACIÓN INTRAOCULAR
2501 Extracción cuerpo extraño endocular 13
TABLA 3.5.2. RESECCIONES EN GLOBO OCULAR
2510 Enucleación con injerto dermograso 10
2511 Enucleación con implante 8
TABLA 3.5.3. OTRAS OPERACIONES EN GLOBO OCULAR
2530 Inserción secundaria de prótesis (con formación de fondos
de saco conjuntivales) 9
TABLA 3.5.4. OPERACIONES SOBRE LOS MUSCULOS Y TENDONES DEL GLOBO OCULAR
2540 Corrección estrabismo horizontal o vertical 8
2541 Corrección estrabismo mixto (horizontal con componente vertical) 10
2542 Acortamiento tendón cantal medial (telecanto) 6
3.6. CORNEA Y ESCLERÓTICA
TABLA. 3.6.1. INCISIONES EN LA CORNEA
2601 Evacuación de hifema 7
2602 Extracción cuerpo extraño de córnea profundo 4
2603 Paracentesis de cámara anterior 6
2604 Queratotomía radial miópica o astigmática 20
TABLA 3.6.2. RESECCIONES DE LESIÓN EN LA CORNEA
2610 Cauterización de córnea ( termo o crío aplicación) 4
2611 Queratectomía 6
2612 Resección tumor córnea 8
2613 Tatuaje de la córnea 4
TABLA 3.6.3. REPARACIONES Y OPERACIONES PLÁSTICAS EN LA CORNEA
2620 Sutura córnea superficial 6
2621 Sutura córnea perforante 8
2622 Queratoplastia penetrante 21
2623 Queratoplastia penetrante (retiro puntos) 3
2624 Queratoplastia superficial o lamelar 13
2625 Reparación herida corneoesclera con hernia uveal o faquectomía 13
2626 Queratofaquia 21
2627 Queratomileusis 20
2628 Queratoplastia penetrante más cirugía combinada de catarata,
antiglaucomatosa o lente intraocular 22
2629 Implante de prótesis corneana (queratoprótesis) 21
TABLA 3.6.4. OPERACIONES EN LA ESCLERÓTICA
2640 Escleroqueratoplastia 20
2641 Escleroplastia 8
2642 Resección tumor de la esclerótica 8
2643 Sutura de esclerótica 8
2644 Sutura corneoesclera 8
3.7. IRIS Y CUERPO CILIAR
TABLA 3.7.1. OPERACIONES EN IRIS Y/O CUERPO CILIAR
2701 Iridectomía 8
2702 Iridodiálisis anterior 7
2703 Iridodiálisis posterior 7
2704 Iridotasis 7
2706 Resección tumor cuerpo ciliar 9
2707 Resección tumor iris 8
TABLA 3.7.2. REPARACIONES Y OPERACIONES PLÁSTICAS EN IRIS O CUERPO CILIAR
2720 Coreoplastia 8
2721 Fijación iris 8
2722 Iridoplastia 8
2723 Iridotomía por fotocoagulación 7
TABLA 3.7.3. OTRAS OPERACIONES EN IRIS
2730 Ciclodiatermia 8
2731 Sinequiotomía 6
2732 Ciclocrioterapia 8
3.8. CAMARA ANTERIOR Y RETINA
TABLA 3.8.1. OPERACIONES EN LA CAMARA ANTERIOR
2801 Ciclodiálisis 7
2802 Goniotomía 9
2804 Trabeculectomía (esclerectomía subescleral) 10
2805 Trabeculotomía 9
2806 Fotocoagulación del ángulo camerular (Trabeculoplastia) 7
TABLA 3.8.2. OPERACIONES PARA REINSERCIÓN DE LA RETINA
2810 Retinopexias; incluye bucle escleral total o parcial 13
2811 Retinopexia por crio, o diatermia 10
2812 Fotocoagulación intraquirúrgica de retina, con laser 13
2813 Retinopexia; incluye bucle escleral total o parcial y gases 20
2814 Retinopexia intraquirúrgica con laser; incluye bucle escleral
total o parcial 21
3.9. CRISTALINO Y CUERPO VITREO
TABLA 3.9.1 OPERACIONES EN CRISTALINO
2901 Extracción catarata por facoemulsificación, más lente intraocular 21
2902 Inclusión secundaria de lente intraocular suturado 20
2903 Extracción intracapsular o extracapsular de cristalino (excepto
por facoemulsificación) 10
2904 Extracción de cristalino por facoemulsificación 13
2905 Extracción catarata más lente intraocular 20
2906 Inclusión secundaria de lente intraocular 12
2907 Capsulotomía 10
2908 Extracción catarata más lente intraocular suturado 21
TABLA 3.9.2. OPERACION EN CUERPO VITREO
2910 Vitrectomía 20
2911 Vitrectomía con o sin inserción de silicón o gases y endolaser 23
2912 Vitrectomía más retinopexia 21
2913 Vitrectomía con inserción de silicón y/o gases 22
(Art. 4 del Decreto 2423 de 1996)
4. Establézcase para las intervenciones quirúrgicas de Otorrinolaringología, la siguiente nomenclatura y clasificación:
4.1. OIDO EXTERNO
TABLA 4.1.1. INCISIONES EN OIDO EXTERNO
3101 Drenaje absceso de Bezold 5
3102 Extracción cuerpo extraño conducto auditivo externo con incisión 3
TABLA 4.1.2. ESCISIONES DE LESION EN OIDO EXTERNO
3110 Resección apéndice pre auricular 3
3111 Resección fístula pre auricular 7
3112 Resección quiste pabellón auricular 5
3113 Resección tumor benigno conducto auditivo externo 6
3114 Resección tumor maligno conducto auditivo externo; incluye
reconstrucción de la cavidad operatoria 13
TABLA 4.1.3. OPERACIONES REPARADORAS DEL CONDUCTO AUDITIVO EXTERNO
3120 Corrección agenesia conducto auditivo externo 13
3121 Suturas heridas de pabellón auricular; incluye Cartílago 4
3122 Estenosis secundaria a cirugía 11
4.2. OIDO MEDIO Y MASTOIDES
TABLA 4.2.1. INCISIONES EN TÍMPANO
3201 Miringocentesis con colocación de válvula o diábolo 6
3202 Miringotomía 3
TABLA 4.2.2. OPERACIONES PLASTICAS EN OIDO MEDIO
3210 Miringoplastia 12
3211 Miringoplastia con reemplazo de cadena ósea 20
TABLA 4.2.3. OPERACIONES EN ESTRIBO
3220 Estapedectomía 21
TABLA 4.2.4. OPERACIONES EN MASTOIDES
3230 Injerto o anastomosis de nervio facial 22
3231 Descompresión nervio facial (2a y 3a porción) 20
3232 Mastoidectomía radical 13
3233 Mastoidectomía simple (ático antromastoidectomía) 12
3234 Mastoidectomía radical modificada 20
TABLA 4.2.5. OTRAS OPERACIONES EN OIDO MEDIO
3240 Resección glomus yugularis (quemodectoma) 21
4.3. OIDO INTERNO
TABLA 4.3.1. INCISIONES Y ESCISIONES EN OIDO INTERNO
3301 Laberintectomía; incluye diatermia, crioterapia, electro-
coagulación, ultrasonido y vestibulotomía para tratamiento
del vértigo (vía abierta) 22
3302 Laberintotomía (derivación saco endolinfático) 22
TABLA 4.3.2. OTRAS OPERACIONES EN OIDO INTERNO
3310 Cirugía del conducto auditivo interno; incluye neurectomía
del nervio vestibular, resección neurinoma del acústico 22
3311 Prótesis: cóclea artificial o implantes coclares 23
4.4. NARIZ Y SENOS PARANASALES
TABLA 4.4.1. RESECCIONES DE LESION EN LA NARIZ
3401 Cirugía del escleroma nasal; incluye resección de masas
tumorales, permeabilización de luz nasal, tratamiento
quirúrgico de las secuelas 10
3402 Resección pólipo gigante naso antrocoanal de Killian 12
3403 Resección tumor benigno de cavum (vía retrofaríngea,
transpalatina o transnasal); incluye fibroma nasofaríngeo 20
3404 Resección tumor benigno de nariz; incluye polipectomía nasal,
extracción rinolito 5
3405 Resección tumor maligno de cavum (vía retrofaríngea o
transpalatina) 20
3406 Cirugía de Eyries 12
TABLA 4.4.2. OPERACIONES EN SEPTUM NASAL
3410 Cierre perforación septal; incluye injerto 12
3411 Drenaje absceso o hematoma tabique nasal 3
3412 Septoplastia; incluye extirpación, reposición cartílago y hueso
del séptum 10
TABLA 4.4.3. OPERACIONES EN LOS CORNETES
3420 Electrocoagulación nervio vidiano y/o extirpación por microcirugía 12
3421 Turbinoplastia 7
3423 Turbinectomía 6
TABLA 4.4.4 OPERACIONES PLÁSTICAS EN LA NARIZ
3430 Septorrinoplastia (para función respiratoria, no estética) 12
3431 Sutura herida de nariz; incluye cartílago y/o mucosa nasal 5
TABLA 4.4.5. REDUCCIONES DE FRACTURA DE LOS HUESOS NASALES
3440 Reducción fractura cerrada huesos propios 4
3441 Reducción fractura abierta huesos propios 5
TABLA 4.4.6. OTRAS OPERACIONES EN LA NARIZ
3450 Cirugía para tratamiento de epistaxis; incluye ligadura carótida
externa, ligadura etmoidales, ligadura maxilar interna 12
3451 Corrección atresia coanas 12
3452 Antrotomía intranasal 6
3453 Dermoplastia para epistaxis 12
3454 Corrección fístula oroantral; incluye fístula gingivonasal 7
TABLA 4.4.7 OPERACIONES EN LOS SENOS PARANASALES
3460 Frontotomía radical 8
3461 Operación de Lynch; incluye mucocele frontal 10
3462 Maxilo etmoidectomía 11
3463 Operación de Cadwell Luc (sinusotomía maxilar) 8
3464 Cirugía endoscópica transnasal 20
3465 Microcirugía de la fosa pterigomaxilar 21
3466 Esfenoidotomía 10
3467 Etmoidectomía externa 7
3468 Etmoidectomía intranasal 9
3469 Maxilectomía superior 12
4.5. LARINGE Y TRÁQUEA
TABLA 4.5.1. INCISIONES EN LARINGE Y TRÁQUEA
3501 Laringotomía (Laringofisura); incluye para extracción de
cuerpo extraño 9
3502 Traqueostomía 12
TABLA 4.5.2. ESCISIONES DE LESION EN LARINGE, CUERDAS VOCALES Y TRAQUEA
3510 Resección lesión laringe; incluye popilomatosis laringea 10
3511 Resección lesión tráquea 10
3512 Decorticación de las cuerdas vocales 10
TABLA 4.5.3. RESECCIONES RADICALES EN LARINGE
3530 Laringuectomía total 20
3531 Laringofaringuectomía 21
TABLA 4.5.4. REPARACIONES Y OPERACIONES PLÁSTICAS EN LARINGE
3540 Anastomosis laringo tráqueal término terminal 12
3541 Aplicación molde laríngeo 7
3542 Aritenoídopexia 10
3543 Extracción molde laríngeo 5
3544 Laringoplastia 12
3545 Laringorrafia 10
TABLA 4.5.5 RESECCIÓN PARCIAL EN LARINGE
3550 Laringuectomía parcial; incluye hemilaringuectomía frontal,
frontolateral, horizontal o cordectomía 12
TABLA 4.5.6. RECONSTRUCCIÓN PLÁSTICA EN TRÁQUEA CON MATERIAL INERTE
3570 Reconstrucción plástica de la tráquea 12
TABLA 4.5.7. OTRAS OPERACIONES EN LARINGE Y TRÁQUEA
3580 Cierre de fístula tráqueal 8
3581 Traqueorrafia 8
3582 Dilatación de la laringe (sesión) 3
3583 Dilatación de la tráquea (sesión) 3
3584 Inyección intracordal de teflón o similar 12
3585 Sección de adherencia de laringe (sinequiotomía anterior) 9
3586 Sección de membrana congénita de laringe 10
4.6. FARINGE, AMÍGDALAS Y ADENOIDES
ESCISIONES EN AMÍGDALAS Y ADENOIDES
3601 Amigdalectomía 7
3602 Adenoamigdalectomía 8
3603 Adenoidectomía 6
TABLA 4.6.1. OTRAS OPERACIONES EN AMIGDALAS Y ADENOIDES
3630 Control hemorragia post amigdalectomía 6
3631 Extracción cuerpo extraño amígdalas 3
3632 Operación de monobloque 12
TABL 4.6.2. OPERACIONES EN FARINGE
3640 Drenaje absceso faríngeo 3
3641 Drenaje absceso laterofaríngeo (vía externa) 5
3642 Resección divertículo faringoesofágico 13
3643 Resección fístula faríngea 10
3644 Resección amígdala lingual; incluye electrofulguración 7
3645 Resección tumor benigno de faringe 10
3646 Resección tumor maligno de faringe 12
TABLA 4.6.3. REPARACIONES Y OPERACIONES PLÁSTICAS EN FARINGE
3660 Cierre fístula branquial 10
3661 Corrección de estenosis nasofaríngea 10
TABLA 4.6.4. OTRAS OPERACIONES EN FARINGE
3670 Dilatación faringe (sesión) 3
3671 Extirpación de bandas faríngeas; incluye electro fulguración,
membrana congénita 6
3672 Extracción cuerpo extraño enclavado en faringe (por vía externa) 9
(Art. 5 del Decreto 2423 de 1996)
5. Establézcase para las intervenciones quirúrgicas de las Glándula Tiroides y Paratiroides, la siguiente nomenclatura y clasificación:
5.1. GLANDULAS TIROIDES Y PARATIROIDES
TABLA 5.1.1. INCISIONES EN LA REGIÓN TIROIDEA
4101 Drenaje absceso tiroideo 4
4102 Exploración cuello (cuando no se practica otra intervención
específica) 10
TABLA 5.1.2. RESECCIONES EN TIROIDES
4110 Tiroidectomía sub total; incluye lobectomía tiroidea total o
parcial 11
4111 Tiroidectomía sub total y vaciamiento radical de cuello 13
4112 Tiroidectomía total 12
4113 Tiroidectomía total y vaciamiento radical de cuello 13
4114 Vaciamiento unilateral de cuello 11
4115 Vaciamiento bilateral de cuello 13
4116 Vaciamiento suprahiodeo de cuello 10
TABLA 5.1.3. OTRAS OPERACIONES EN TIROIDES
4120 Resección conducto tirogloso 9
4121 Resección fístula tiroglosa 9
4122 Resección quiste tirogloso 9
TABLA 5.1.4. OPERACIONES EN LA PARATIROIDES
4130 Paratiroidectomía parcial o total 13
(Art. 6 del Decreto 2423 de 1996)
6. Establézcase para las intervenciones quirúrgicas Cardiovasculares la siguiente nomenclatura y clasificación:
6.1. VASOS SANGUINEOS PERIFÉRICOS
TABLA 6.1.1. INCISIONES Y/O EXTRACCIONES EN VASOS PERIFÉRICOS
5101 Exploración vaso periférico (de grueso calibre) 8
5102 Trombectomía vaso periférico (de grueso calibre) 10
5103 Angioplastia periférica 12
5104 Trombolisis periférica 5
TABLA 6.1.2. TRATAMIENTO QUIRÚRGICO DE LESIÓN DE ARTERIA
5110 Endarterectomía de vasos periféricos (de grueso calibre); incluye
resección de la íntima tromboendarterectomía con: parche de
injerto sintético o venoso 12
TABLA 6.1.4. ESCISIONES Y/O LIGADURAS DE VASOS PERIFÉRICOS
(EXCEPTO VENA VARICOSA)
5120 Arteriectomía periférica (de grueso calibre) 9
5121 Venectomía periférica (de grueso calibre) 8
TABLA 6.1.4. ESCISIONES Y/O LIGADURAS DE VENA VARICOSA
5130 Fleboextracción y/o ligadura múltiples 9
5131 Ligadura sub aponeurótica sin injerto cutáneo (Linton) 10
5132 Ligadura sub aponeurótica con injerto cutáneo 11
TABLA 6.1.5. TRATAMIENTO DE ANEURISMA Y DE FÍSTULA ARTERIOVENOSA PERIFÉRICA DE VASOS PERIFÉRICOS
5140 Aneurismectomía periférica 13
5141 Escisión de fístula arteriovenosa periférica 13
TABLA 6.1.6. RECONSTRUCCIÓN DE ARTERIA PERIFÉRICA CON INJERTO VASCULAR
5160 Reconstrucción de vaso periférico 13
TABLA 6.1.7. ANASTOMOSIS Y OTRAS FORMAS DE REPARACIÓN DE VASOS PERIFÉRICOS
5170 Anastomosis venosa (vaso de grueso calibre); incluye
anastomosis directa, anastomosis término terminal 12
5172 Angiorrafia de vasos periféricos (de grueso calibre) 10
6.2. SISTEMA LINFATICO
TABLA 6.2.1. ESCISIÓN HIGROMA O LINFANGIOMA CUELLO
5201 Extirpación de higroma quístico de cuello 12
5202 Extirpación de linfangioma de cuello 12
6.2.2. ESCISIÓN RADICAL DE ELEMENTOS LINFÁTICOS
5210 Vaciamiento linfático abdomino inguinal 13
5211 Vaciamiento linfático inguino ilíaco 13
5212 Vaciamiento linfático cuello 13
5213 Vaciamiento linfático axilar 13
TABLA 6.2.3. REPARACIONES Y PLASTIA EN VASOS LINFÁTICOS
5220 Anastomosis de vasos linfáticos (de grueso calibre) 10
5221 Linfangioplastia (vaso de grueso calibre) 10
5222 Linfangiorrafia (vaso de grueso calibre) 10
5223 Transplante de linfáticos autógenos 12
5224 Derivación linfovenosa 12
TABLA 6.2.4. OTRAS OPERACIONES EN LOS ELEMENTOS LINFÁTICOS
5230 Cierre de fístula del conducto torácico 12
5231 Ligadura (obliteración) en el área ilíaca 12
5232 Ligadura del conducto torácico 12
6.3. VASOS SANGUÍNEOS DE LA CABEZA, DEL CUELLO
Y DE LA BASE DEL ENCÉFALO
TABLA 6.3.1. INCISIONES EN VASOS DE LA CABEZA, DEL CUELLO, O DE LA
BASE DEL ENCÉFALO
5301 Exploración quirúrgica vasos sanguíneos cabeza y cuello 9
5302 Trombectomía de vasos sanguíneos de cabeza y cuello 12
TABLA 6.3.2. ENDARTERECTOMIA VASOS DE LA CABEZA, CUELLO O
BASE DEL ENCÉFALO
5310 Endarterectomía en la cabeza, cuello o base del encéfalo; incluye
extracción del trombo o arterioesclerótico, resección de la íntima 13
TABLA 6.3.3. TRATAMIENTOS QUIRÚRGICOS DE ANEURISMA, VASOS Y DE FSTULA ARTERIOVENOSA DE LA CABEZA, DEL CUELLO O DE LA BASE DEL ENCÉFALO
5320 Aneurismectomía vasos de la cabeza, cuello o base del encéfalo 20
5321 Fistulectomía arteriovenosa de la cabeza, cuello o base del
encéfalo; incluye endoaneurismorrafia, extirpación (simple), ligadura
completa, parcial o cuádruple, sutura término terminal (arterial) 13
TABLA 6.3.4. OPERACIONES PLÁSTICAS EN LAS ARTERIAS DE LA CABEZA,
DEL CUELLO O DE LA BASE DEL ENCÉFALO
5340 Reconstrucción de arteria de la cabeza, del cuello o de la base
del encéfalo (por medio de injerto) Por: Homoinjerto, artificial,
autógeno de vena 13
TABLA 6.3.5. OTRAS OPERACIONES EN LOS VASOS SANGUÍNEOS DE LA CABEZA, DEL CUELLO Y DE LA BASE DEL ENCÉFALO
5350 Ligadura de vasos del cuello (de grueso calibre) 13
6.4. VASOS SANGUINEOS INTRAABDOMINALES
TABLA 6.4.1. INCISIÓN EN VASO SANGUÍNEO INTRAABDOMINAL
5401 Exploración y/o trombectomía de vaso sanguíneo intraabdominal 13
TABLA 6.4.2. TRATAMIENTO QUIRURGICO DE LESIÓN ARTERIAL INTRAABDOMINAL
5410 Endarterectomía intraabdominal; incluye cierre simple, resección
de la íntima con: extracción de trombo o de material arteriosclerótico,
parche de injerto venoso 13
TABLA 6.4.3. TRATAMIENTO QUIRÚRGICO DE ANEURISMA EN VASOS ABDOMINALES
5420 Aneurismectomía de aorta intraabdominal; incluye resección con
injerto en parche 22
5421 Aneurismectomía intraabdominal (excepto aorta); incluye aneurisma
hipogástrico, extirpación fístula arteriovenosa (pélvica), resección o
colocación de injerto en parche, sutura 20
TABLA 6.4.4. OPERACIONES PLASTICAS EN VASOS INTRAABDOMINALES POR MEDIO DE INJERTO
5440 Reconstrucción de arteria intraabdominal por medio de injerto;
incluye derivaciones aorto femoral y aorto ilíaca con homoinjerto
o injerto sintético simple o en Y 22
5441 Derivación aorto poplítea 22
5442 Derivación aorto renal por injerto en Y, o de aorta a las dos
arterias renales 22
5443 Anastomosis de aorta intraabdominal; incluye anastomosis
arterial directa, arterioplastia por injerto en parche sin endarterectomía
asociada (estenosis renal) 12
5444 Anastomosis venosa intraabdominal 21
6.5. VASOS INTRATORÁCICOS
TABLA 6.5.1. INCISIÓN EN VASOS INTRATORÁCICOS
5501 Exploración y/o trombectomía 12
TABLA 6.5.2 TRATAMIENTO QUIRÚRGICO DE LESIÓN EN VASOS INTRATORÁCICOS
5510 Endarterectomía intratorácica; incluye tromboendarterectomia
(aorta) 12
TABLA 6.5.3. TRATAMIENTO QUIRÚRGICO DE ANEURISMA EN VASOS INTRATORÁCICOS
5520 Aneurisma vaso intratorácico; incluye aorta ascendente con
circulación extracorpórea, escisión del aneurisma, extirpación de fístula, reemplazo con injerto (teflón), resección con injerto (parche) 23
5521 Aneurisma de vaso intratorácico; incluye aorta descendente sin
circulación extracorpórea 22
TABLA 6.5.4. OPERACIONES PLASTICAS EN LA AORTA TORACICA O DE
ARTERIA PULMONAR
5530 Reparación y/o anastomosis de la aorta torácica o de arteria
pulmonar; incluye ampliación de la luz de la aorta, anastomosis de
la arteria pulmonar derecha con aorta ascendente y pulmonar
izquierda (Potts Smith), subclavia pulmonar (Blalock Taussing),
cayado aórtico doble, coartación(congénita o adquirida),
escisión o implantación de injerto (hematoma disecante) 22
5531 Sección y sutura de conducto arterioso persistente 22
5532 Ligadura de conducto arterioso persistente 21
TABLA 6.5.5 RECONSTRUCCIÓN DE ARTERIA INTRATOR+ACICA POR MEDIO DE INJERTO
5540 Reconstrucción de arteria intratorácica por medio de injerto;
incluye cayado de la aorta, injerto: de derivación, de reemplazo,
sintético (dracrón, nylon); tronco braquiocefálico por: homoinjerto
arterial, injerto autógeno de vena (safena), injerto sintétetico. 22
TABLA 6.5.6. OTRAS OPERACIONES EN LOS VASOS INTRATORÁCICOS
5550 Implantación Clamp Michel Sombrilla (para prevenir embolia
Pulmonar) 13
5551 Trombólisis mediante cateterismo 12
6.6. CORAZÓN Y PERICARDIO
TABLA 6.6.1. INCISIONES EN CORAZÓN Y/O PERICARDIO
5601 Extracción cuerpo extraño intracardíaco 23
5602 Extracción cuerpo extraño intrapericárdico 13
5603 Ventana Pericárdica 13
TABLA 6.6.2. RESECCIONES EN PERICARDIO Y/O LESIONES EN CORAZÓN
5610 Extirpación de quiste pericárdico 22
5611 Extirpación de tumor del miocardio 23
5612 Extirpación de tumor del pericardio 22
5613 Pericardiectomía 22
5614 Resección de aneurisma ventricular 23
TABLA 6.6.3. INTERVENCIONES EN VALVULAS DEL CORAZÓN
5620 Valvulotomías y/o valvuloplastias 23
5622 Cambios valvulares con aplicación de prótesis 23
TABLA 6.6.4. INTERVENCIONES EN AURÍCULA, TABIQUE Y VENTRÍCULO
5650 Atrioseptoplastias sin aplicación de prótesis 23
5651 Atrioseptoplastias con aplicación de prótesis 23
5652 Ventrículo septoplastias sin aplicación de prótesis 23
5653 Ventrículo septoplastias con aplicación de prótesis 23
5654 Corrección total cardiopatías congénitas complejas 23
TABLA 6.6.5 SUTURA EN CORAZÓN Y/O PERICARDIO
5670 Cardiorrafia 12
TABLA 6.6.6. OPERACIONES DE REVASCULARIZACIÓN CARDIACA
5680 Bypass coronario (aorto coronario con vena safena) 23
5681 Endarterectomía coronaria (tromboendarterectomía) 23
5682 Bypass coronario con mamaria interna 23
TABLA 6.6.7. OTROS PROCEDIMIENTOS DIRIGIDOS AL CORAZÓN
5701 Implantación de marcapaso con electrodo epicárdico 12
5702 Colocación y manejo de balón intraórtico 12
5704 Ligadura de fístula arterio venosa coronaria 22
5705 Implantación de desfibrilador 13
5706 Cirugía para arritmias cardíacas: Crio-ablación intracavitaria
Operación de mase para fibrilación auricular Resección
subendocárdica Resección haces anómalos del sistema de conducción 23
TABLA 6.6.8. TRASPLANTE
5710 Trasplante de corazón 23
5711 Cardiectomía (donante) 23
(Art. 7 del Decreto 2423 de 1996)
7. Establézcase para las intervenciones quirúrgicas del Tórax, la siguiente nomenclatura y clasificación:
7.1 PARED DEL TORAX, PLEURA Y MEDIASTINO
TABLA 7.1.1 OPERACIONES EN LA PARED TORACICA
6101 Toracostomía simple (con o sin resección de costilla); incluye
liberación adherencias 9
6102 Toracostomía con drenaje cerrado 4
6103 Toracostomía con drenaje abierto 6
6105 Costocondrectomía 9
6106 Resección de costilla (una o más) 9
6107 Toracoplastia con resección costal 13
TABLA 7.1.2 OPERACIONES EN MEDIASTINO
6110 Mediastinotomía para drenaje de mediastino, extracción cuerpo
extraño mediastinal o resección tumor del mediastino 12
6111 Timectomía 20
TABLA 7.1.3. OPERACIÓN EN LA PLEURA
6120 Pleurectomía; incluye decorticación pulmonar y/o resección de
bulas 20
7.2. BRONQUIOS
TABLA 7.2.1. INCISION EN BRONQUIOS
6201 Exploración de bronquio por toracostomía; incluye extracción de
cuerpo extraño 12
TABLA 7.2.2 ESCISIÓN DE LESIÓN EN BRONQUIOS
6210 Resección tumor de bronquio por toracostomía 13
TABLA 7.2.3 OPERACIONES PLÁSTICAS EN BRONQUIOS
6220 Broncoplastia 21
6221 Broncorrafia 13
6222 Cierre de broncostomía 13
6223 Cierre de fístula bronquial; incluye fístula broncocutánea,
fístula broncopleural 13
7.3. PULMÓN
TABLA 7.3.1 RESECCIONES EN PULMÓN
6310 Lobectomía segmentaria 13
6311 Lobectomía total 20
6312 Lobectomía parcial (resección en cuña) 11
6313 Neumectomía simple 20
6314 Neumectomía radical 22
TABLA 7.3.2. OTRAS OPERACIONES EN PULMÓN
6320 Neumorrafia 10
6321 Sección intratorácica nervio frénico 7
6322 Extracción cuerpo extraño en pulmón 10
TABLA 7.3.3. TRASPLANTE
6330 Trasplante pulmón uni o bilateral o con corazón 23
6331 Neumectomía uni o bilateral (donante) 23
7.4. ESÓFAGO
TABLA 7.4.1. INCISIONES EN ESÓFAGO
6401 Esófagotomía; incluye drenaje absceso de esófago 8
6402 Esófagostomía; incluye cervical, fistulización (externa) 9
6403 Extracción cuerpo extraño de esófago (vía abierta) 13
TABLA 7.4.2. ESCISIONES DE LESIÓN EN ESÓFAGO
6410 Diverticulectomía de esófago 13
6411 Resección tumor de esófago (vía abierta) 21
TABLA 7.4.3. RESECCIONES EN ESÓFAGO
6420 Esofagectomía; incluye parcial, total 22
6421 Esófagogastrectomía 22
TABLA 7.4.4 ANASTOMOSIS INTRATORÁCICAS EN ESÓFAGO
6430 Anastomosis intratorácicas en esófago; incluye intrapleural,
retroesternal, esófago colostomía, esófago enterostomía, esófago
Esofagotomía, esófago gastrostomía, esófago ileostomía, esófago
yeyunostomía, esófago duodenostomía 22
06431 Corrección atresia esófago 23
TABLA 7.4.5. ANASTOMOSIS SUPRATORÁCICA EN ESÓFAGO
6440 Anastomosis supra torácica en esófago; incluye esófago
gastrostomía supra esternal, interposición de: asa yeyunal, colon 22
TABLA 7.4.6. REPARACIONES Y OPERACIONES PLÁSTICAS EN ESÓFAGO
6450 Cierre de fístula traqueoesofágica 13
6451 Esofagoplastia con ascenso de estómago (esófago gastroplastia) 13
6452 Esófagorrafia por toracotomía 13
6453 Esofagoplastia con inserción de tubo de silicón a través de
esófago (paliativa) 12
TABLA 7.4.7. OTRAS OPERACIONES EN ESÓFAGO
6460 Ligadura transtorácica de várices esofágicas 21
6461 Operación de Heller para la acalasia 13
(Art. 8 del Decreto 2423 de 1996)
8. Establézcase para las intervenciones quirúrgicas abdominales, la siguiente nomenclatura y clasificación:
8.1. PARED ABDOMINAL Y PERITONEO
TABLA 8.1.1. CORRECCIONES DE HERNIAS EN PARED ABDOMINAL
7101 Cierre evisceración 9
7102 Herniorrafia inguinal (excepto recidiva) 7
7103 Herniorrafia inguinal por recidiva 8
7104 Herniorrafia femoral o crural (excepto recidiva) 7
7105 Herniorrafia femoral o crural por recidiva 9
7106 Eventrorrafia; incluye malla de Marles 9
7107 Herniorrafia epigástrica (excepto recidiva);incluye herniorrafia
de Spiegel 5
7108 Herniorrafia epigástrica por recidiva 6
7109 Herniorrafia umbilical; incluye Recidiva 6
TABLA 8.1.2. OTRAS CORRECCIONES DE HERNIAS
7110 Herniorrafia isquiática 7
7111 Herniorrafia isquiorrectal 7
7112 Herniorrafia lumbar 7
7113 Herniorrafia obturadora 7
7114 Herniorrafia diafragmática por vía abdominal o torácica 13
TABLA 8.1.3 INCISIONES EN PARED ABDOMINAL
7120 Drenaje absceso de pared abdominal 3
7121 Laparotomía exploradora 8
7122 Extirpación tumor benigno pared abdominal 3
TABLA 8.1.4. DRENAJES DE ABSCESOS INTRA ABDOMINALES
7140 Drenaje absceso intraperitoneal; incluye epiplóico (omental),
de fosa ilíaca, periesplénico, perigástrico 8
7141 Drenaje absceso retroperitoneal 8
7142 Drenaje peritonitis generalizada 9
7143 Drenaje absceso subfrénico o subdiafragmático (cualquier vía) 9
7144 Lavado peritoneal postquirúrgico 7
TABLA 8.1.5. EXTIRPACION LESIONES EN PARED ABDOMINAL Y EL PERITONEO
7160 Corrección onfalocele 12
7161 Resección lesión del epiplón o mesenterio; incluye benigna,
maligna 9
7162 Resección tumor retroperitoneal 13
7163 Corrección gastros chisis 12
7164 Colocación de malla 13
TABLA 8.1.6. OPERACION PLASTICA EN PERITONEO
7180 Operación de Noble modificada 11
TABLA 8.1.7 SECCION DE ADHERENCIAS PERITONEALES
7190 Sección adherencias peritoneales 9
8.2. HIGADO Y VIAS BILIARES
8.2.1. INCISION EN HIGADO
7201 Drenaje abierto de absceso hepático 8
TABLA 8.2.2 RESECCIONES LESIONES EN HÍGADO
7210 Resección quiste hidatídico 12
7211 Resección tumor hígado 13
7212 Hepatectomía segmentaria 13
TABLA 8.2.3 OPERACIONES PLASTICAS EN HIGADO
7230 Hepatorrafia simple 9
7231 Hepatorrafia múltiple; incluye debridamiento y hemostasis 10
7232 Ligadura selectiva arteria hepática 9
TABLA 8.2.4. TRASPLANTE
7240 Trasplante de hígado 23
7241 Hepatectomía total (donante) 23
TABLA 8.2.5. OPERACIONES EN VIAS BILIARES
7250 Anastomosis de vías biliares 21
7251 Esfinteroplastia 20
7252 Reexploración de vías biliares; incluye colangiografía 20
7253 Reconstrucción de vías biliares 22
7254 Derivación bilio digestiva 22
TABLA 8.2.6. INCISIÓN EN VESÍCULA BILIAR
7260 Colecistostomía; incluye extracción de los cálculos 8
TABLA 8.2.7 RESECCIÓN EN VIAS BILIARES
7270 Colecistectomía 10
7271 Exploración de vías biliares (Tubo en T) 11
7272 Resección tumor vías biliares 21
8.3. PANCREAS
TABLA 8.3.1. INCISIÓN EN PÁNCREAS
7301 Drenaje absceso páncreas 9
TABLA 8.3.2. RESECCIONES EN PÁNCREAS
7310 Pancreatectomía distal 12
7311 Pancreatoduodenectomía 21
7312 Pancreatectomía subtotal (operación de Child) 20
7313 Resección lesión de páncreas; incluye fistulectomía,
pancreatolitotomía 13
TABLA 8.3.3. DERIVACIONES PANCREATICAS
7320 Anastomosis del páncreas; incluye cistoduodenostomía,
cistogastrostomía, cistoyeyunostomía 13
7321 Pancreatoyeyunostomía lateral (operación de Puestow) 13
TABLA 8.3.4. OTRAS OPERACIONES EN PÁNCREAS
7330 Marsupialización quiste del páncreas 8
8.3.5. TRASPLANTE
7340 Trasplante de páncreas 23
7341 Pancreatectomía (donante) 23
8.4. GLÁNDULAS SUPRARRENALES
7401 Adrenalectomía (suprarrenalectomía); incluye parcial o total 13
7402 Resección tumor (feocromocitoma) glándula suprarrenal 13
7403 Toma de injerto para tratamiento parquinsonismo 13
8.5. BAZO
TABLA 8.5.1. RESECCIÓN
7501 Esplenectomía 9
TABLA 8.5.2. REPARACIÓN
7510 Esplenorrafia 9
8.6. ESTÓMAGO
TABLA 8.6.1. INCISIÓN EN ESTÓMAGO
7601 Gastrostomía; incluye extracción cuerpo extraño 8
TABLA 8.6.2. PLASTIA EN PILORO
7610 Piloroplatia; incluye pilororectomía anterior, piloromiotomía 9
TABLA 8.6.3. RESECCIONES PARCIAL O TOTAL DEL ESTÓMAGO
7620 Gastrectomía parcial más vaguectomía 13
7621 Gastrectomía subtotal radical 21
7622 Gastrectomía total 22
TABLA 8.6.4. DERIVACIÓN EN ESTÓMAGO
7630 Anastomosis del estómago; incluye gastroduodenostomía,
gastroyeyunostomía 10
TABLA 8.6.5. OPERACIONES PLASTICAS EN ESTÓMAGO
7640 Gastrorrafia 8
7641 Operación anti reflujo 13
TABLA 8.6.6. OPERACIÓN EN VAGO
7650 Vaguectomía selectiva y supraselectiva 12
TABLA 8.6.7. OTRAS OPERACIONES EN ESTÓMAGO
7660 Cierre de fístula de gastroduodenostomia 12
7661 Cierre de fístula de gastroyeyunostomía 12
7662 Desvascularización gástrica 9
7663 Reducción vólvulo estómago 8
8.7. INTESTINO
TABLA 8.7.1 INCISIONES EN INTESTINO
7701 Enterotomía; incluye extracción de cuerpo extraño 9
7702 Drenaje absceso de divertículo 8
TABLA 8.7.2 EXTERIORIZACIONES DE INTESTINO
7710 Colostomía e ileostomía; incluye cecostomía, colostomía
transversostomía, sigmoídostomía 9
7711 Ileostomía continente 12
7712 Duodenostomía 9
TABLA 8.7.3 RESECCIONES LESIONES INTESTINALES
7720 Extirpación lesión local intestino 9
7721 Resección divertículo duodenal 9
7722 Resección intestinal; incluye duodenectomía, enterocolectomía,
enterectomía, yeyunectomía 9
7723 Resección de divertículo de Meckel 9
7724 Colectomía subtotal; incluye hemicolectomía o ileocolectomía,
sigmoidectomía, cecostomía 13
7725 Colectomía total 21
TABLA 8.7.4 OPERACIÓN DEL APÉNDICE
7730 Apéndicectomía 7
TABLA 8.7.5 ANASTOMOSIS INTESTINALES
7740 Anastomosis intestino delgado 9
7741 Anastomosis intestino delgado con grueso 9
7742 Anastomosis intestino grueso 9
7743 Enterorrafia 8
TABLA 8.7.6. CIERRE DE ESTOMA ARTIFICIAL DE INTESTINO
7750 Cierre comunicación intestinal a piel; incluye cierre de:
cecostomía, colostomía, duodenostomía, enterostomía, fístula:
fecal o yeyunal, ileostomía, sigmoidostomía, yeyunostomía 9
TABLA 8.7.7 REDUCCIONES DE INTUSUSCEPCION O DE VOLVULO
7760 Reducción vólvulo intestino 8
7761 Desinvaginación intestinal 8
TABLA 8.7.8. OTRAS OPERACIONES EN INTESTINO
7770 Corrección atresia intestinal 9
7771 Corrección malrotación intestinal 13
8.8. MEDULA OSEA
7800 Trasplante de médula ósea 21
(Art. 9 del Decreto 2423 de 1996)
9. Establézcase para las intervenciones quirúrgicas de proctología la siguiente nomenclatura y clasificación:
9.1. RECTO
TABLA 9.1.1. INCISIONES EN RECTO
8101 Drenaje absceso rectal 3
8102 Extracción cuerpo extraño en recto por vía abdominal con colostomía 9
8103 Extracción cuerpo extraño en recto por vía rectal 3
8104 Proctotomía con colostomía; incluye por vía abdominal o perineal. 10
TABLA 9.1.2. INCISIÓN EN TEJIDO PERIRRECTAL
8110 Drenaje absceso perirrectal 3
TABLA 9.1.3. ESCISIONES DE LESIONES EN RECTO
8120 Cauterización rectal; incluye diatermia 3
8121 Escisión mucosa rectal; incluye extirpación pólipos papilomas 4
8122 Fistulectomía rectal con colostomía; incluye fístula, recto
vaginal, recto vesical, traumática del recto 12
TABLA 9.1.4. RESECCIONES EN RECTO
8130 Protectomía con colostomía 20
8131 Proctosigmoidectomía con colostomía; incluye abordaje perineal 21
8132 Protectomía parcial vía transacra (Kraske) 12
8133 Protectomía con descenso abdomino perineal 20
8134 Resección de proicidencia rectal cononastomosis vía perineal 13
8135 Protectomía completa para el megacolon 20
8136 Colectomía total más descenso ileal 23
TABLA 9.1.5. OPERACIONES PLÁSTICAS EN RECTO
8140 Proctopexia 8
8141 Proctoplastia con colostomía 10
8142 Proctorrafia 8
8143 Proctoplastia sin colostomía 9
8144 Descenso rectal por vía sagital posterior 23
8145 Descenso rectal por vía anterior y posterior 23
TABLA 9.1.6. OTRAS INTERVENCIONES SOBRE RECTO
8151 Miomectomía anorrectal 5
9.2. ANO
TABLA 9.2.1. INCISIONES EN ANO Y TEJIDO PERIANAL
8201 Drenaje absceso isquiorrectal 4
8202 Drenaje absceso perianal 4
8203 Esfinterotomía anal 4
TABLA 9.2.2. ESCISIONES DE LESION EN ANO
8210 Fistulectomía anal 7
8211 Resección fisura anal 6
8212 Resección tumor ano; incluye fulguración 6
TABLA 9.2.3. TRATAMIENTOS QUIRÚRGICOS HEMORROIDES
8220 Hemorroidectomía externa 7
8221 Trombectomía por hemorroides 3
8222 Hemorroidectomía mixta 8
TABLA 9.2.4. OPERACIONES PLÁSTICAS EN ANO
8240 Anorrafia 3
8241 Esfinteroplastia anal con colostomía 10
8242 Esfinterorrafia anal con colostomía 10
8243 Corrección atresia anal y rectal 10
8244 Esfinterorrafia anal sin colostomía 9
8245 Esfinteroplastia anal sin colostomía 9
8246 Reparo de incontinencia (Thiersch) 10
TABLA 9.2.5. OTRAS OPERACIONES EN ANO
8250 Dilatación esfinter ano 3
TABLA 9.2.6. TRATAMIENTO QUIRÚRGICO DE QUISTE O FÍSTULA PILONIDAL
8260 Drenaje de quiste pilonidal 4
8261 Resección quiste pilonidal; incluye la efectuada por cierre
parcial, extirpación abierta o marsupialización 7
(Art. 10 del Decreto 2423 de 1996)
10. Establézcase para las intervenciones quirúrgicas de Urología Nefrología, la siguiente nomenclatura y clasificación:
10.1. RIÑÓN
TABLA 10.1.1. INCISIONES EN RIÑÓN
9101 Nefrolitotomía 10
9102 Nefrostomía a cielo abierto 9
9103 Nefrolitotomía percutánea 20
9104 Nefrostomía percutánea 11
TABLA 10.1.2. OPERACIONES SOBRE LA PELVIS RENAL
9110 Pielolitotomía 13
9111 Pielostomía 12
9112 Pielonefrostomía para cálculo coraliforme 13
TABLA 10.1.3. INCISIONES EN REGIÓN LUMBAR
9120 Drenaje absceso renal o perirrenal 10
9121 Lumbotomía exploradora 10
TABLA 10.1.4. RESECCIONES RENALES
9140 Diverticulectomía calicial 13
9141 Nefrectomía parcial 13
9143 Nefrectomía radical 13
9144 Nefrectomía simple 11
9145 Nefrourecterectomía 12
9146 Nefroureterectomía con segmento vesical 13
TABLA 10.1.5. REPARACIONES Y OPERACIONES PLÁSTICAS EN RIÑÓN
9160 Anastomosis uretero calicial 13
9162 Nefrorrafia 9
9163 Pieloplastia 13
9164 Resección fístula reno-cutánea 12
9165 Resección fístula reno-viseral 13
9166 Pieloplastia por reintervención 13
TABLA 10.1.6. OTRAS OPERACIONES EN RIÑÓN
9170 Aspiración, resección o marsupialización, de quiste e inyección
esclerosante (pecutánea) 7
9171 Nefropexia 10
TABLA 10.1.7. OPERACIONES PARA DIÁLISIS RENAL
9180 Colocación o retiro de cateter peritoneal 9
9183 Construcción de fístula arteriovenosa con o sin injerto sintético
o autólogo 13
9184 Implantación de cánula arteriovenosa (Scribner) 8
9185 Implantación de cateter subclavio, femoral, yugular o peritoneal
por punción 7
TABLA 10.1.8. TRASPLANTE
9190 Trasplante renal 23
9191 Nefrectomía (donante) 20
10.2. URETER
TABLA 10.2.1. INCISIÓN EN URETER
9201 Exploración ureter 10
9202 Meatotomía ureteral abierta 10
9203 Ureterolitotomía (vía abierta) 12
TABLA 10.2.2. RESECCIONES EN EL URETER
9210 Diverticulectomía ureteral 12
9212 Resección de ureterocele (transuretral) 9
9213 Resección de ureterocele (vía abierta) 12
9214 Resección de fístula urétero-cutánea 12
9215 Resección de fístula urétero-viseral 12
9216 Ureterectomía residual 12
TABLA 10.2.3. DERIVACIONES URETERALES
9220 Ureterostomía cutánea 12
9222 Ureteroenterostomía cutánea 22
9223 Ureteroneoileostomía cutánea 22
9224 Ureteroneoproctostomía (anastomosis ureteres a recto aislado
in situ) 22
9225 Reemplazo ureteral por intestino 22
TABLA 10.2.4. ANASTOMOSIS EN URETER
9240 Ureteroneocistostomía (anastomosis ureterovesical o
reimplantación ureterovesical) 13
9241 Ureteroneocistostomía con técnica de alargamiento vesical 13
9242 Uretero ureterostomía 13
TABLA 10.2.5. OPERACIONES PLÁSTICAS EN URETER
9250 Ureterolisis 10
9251 Pieloureterolisis con transposición intraperitoneal 13
9252 Ureteroplastia 13
9253 Ureterorrafia 8
10.3. VEJIGA
TABLA 10.3.1. INCISIONES EN VEJIGA
9301 Extracción de cuerpo extraño en vejiga (vía abierta) 10
9302 Cistolitotomía 10
9303 Cistotomía suprapúbica (talla vesical) 8
TABLA 10.3.2. ESCISIONES DE LESIÓN EN LA VEJIGA POR VÍA TRANSURETRAL
9310 Resección fulguración tumor vesical 12
9311 Resección cuello vesical 12
TABLA 10.3.3. ESCISIONES DE LESION EN LA VEJIGA POR VIA ABIERTA
9320 Diverticulectomía de vejiga 12
9321 Plastia de cuello vesical 12
9322 Resección fulguración tumor vesical 12
9323 Resección transvesical cuello vesical 12
TABLA 10.3.4. RESECCIONES EN VEJIGA
9330 Cistectomía parcial 11
9331 Cistectomía total 12
9332 Cistectomía radical (total más linfadenectomía más derivación.) 13
9333 Linfadenectomía retroperitoneal 13
9334 Exanteración pélvica completa 20
TABLA 10.3.5. RECONSTRUCCIONES DE LA VEJIGA
9340 Colocistoplastia (Sigmoidoplastía) 22
9341 Ileocistoplastia 22
9342 Ileo ceco cistoplastia 22
9343 Cistopexia vaginal 8
9344 Cistopexia retropúbica 12
9345 Gastrocistoplastia 20
9346 Cistouretropexia 8
9347 Cistouretropexia vaginal con control endoscópico 12
TABLA 10.3.6. OTRAS REPARACIONES Y OPERACIONES PLÁSTICAS EN LA VEJIGA
9350 Cistorrafia 8
9351 Corrección fístula vesical, vésico entérica, vésico vaginal 12
9352 Vesicostomía cutánea 9
9353 Corección de fístula vésico-cutánea 11
TABLA 10.3.7. OTRAS OPERACIONES EN LA VEJIGA
9370 Correccion extrofia vesical 20
9371 Drenaje perivesical 8
9374 Tratamiento hidrostático para tumor vesical 10
9375 Resección por persistencia del uraco (Incluye quiste del uraco) 12
10.4. URETRA
TABLA 10.4.1. INCISIONES EN LA URETRA
9401 Uretrolitotomía 10
9402 Uretrostomía 8
9403 Extracción cuerpo extraño uretral 10
TABLA 10.4.1. OPERACIONES SOBRE EL MEATO URETRAL
9410 Extirpación carúnculas uretrales 5
9411 Meatoplastia 5
9412 Meatotomía uretral 5
9413 Resección de prolapso mucosa uretral 5
TABLA 10.4.3. ESCISIONES DE LESION EN LA URETRA
9420 Diverticulectomía uretral 12
9422 Uretrectomía radical 13
9423 Uretrectomía simple 10
9424 Uretrorrafia 9
TABLA 10.4.4. REPARACIONES Y OPERACIONES PLÁSTICAS EN LA URETRA
9430 Resección de fístula uretro rectal 13
9431 Cierre de uretrostomía 6
9432 Uretrocistopexia retropúbica 11
9433 Uretroplastia 12
9434 Uretroplastia con otros tejidos 13
9435 Fistulectomía uretro-cutánea y uretroplastia 13
9436 Uretrocistopexia con control endoscópico 11
9437 Resección de fístula uretrocutánea 11
9438 Uretroplastia transpúbica 13
TABLA 10.4.5. DILATACIONES DE LA URETRA
9440 Dilatación de la uretra 5
9441 Uretrotomía interna 9
TABLA 10.4.6. OTRAS OPERACIONES EN LA URETRA
9450 Operación para incontinencia urinaria masculina 13
9452 Esfinterotomía 11
9453 Extirpación y/o electrofulguración lesiones uretrales (vía
abierta) 10
9454 Resección de valvas congénitas uretrales (vía: abierta) 10
9455 Drenaje absceso periuretral 5
9456 Drenaje de absceso urinoso 12
10.5. PRÓSTATA Y VESÍCULAS SEMINALES
TABLA 10.5.1. INCISIONES EN PRÓSTATA
9501 Drenaje perineal absceso próstata 8
9502 Prostatolitotomía 10
TABLA 10.5.2. RESECCIONES EN PRÓSTATA
9510 Prostatectomía abierta 12
9511 Prostatectomía transuretral 13
9512 Prostatectomía radical 20
9513 Prostatocistectomía (seguida de derivación) 21
9514 Prostatectomía total 13
TABLA 10.5.3. INCISIONES Y/O RESECCIONES EN VESÍCULAS SEMINALES
9520 Vesiculotomía seminal 13
9521 Vesiculectomía (espermatocistectomía) 13
TABLA 10.5.4. OTRAS OPERACIONES EN LA PRÓSTATA Y VESÍCULAS SEMINALES
9531 Linfadenectomía pélvica 13
10.6. TESTÍCULO, TUNICA VAGINAL, ESCROTO Y CORDÓN ESPERMÁTICO
TABLA 10.6.1. TRATAMIENTOS QUIRÚRGICOS DE HIDROCELE, HEMATOCELE, PIOCELE Y VARICOCELE
9601 Hidrocelectomía 9
9602 Incisión y/o drenaje del cordón espermático, escroto o testículo 6
9603 Resección del hematocele; incluye cordón espermático, túnica
vaginal 9
9604 Varicocelectomía 9
9605 Aspiración de hidrocele 6
9606 Cirugía genitales ambiguos 20
TABLA 10.6.2. RESECCIONES LESIONES EN ESCROTO
9620 Fistulectomía del escroto 8
9621 Fulguración de lesión escrotal 4
9622 Resección parcial del escroto 10
9623 Resección total del escroto y reconstrucción con plastias
cutáneas 13
9624 Drenaje de absceso escrotal o perineal. 5
TABLA 10.6.3. RESECCIONES EN TESTÍCULO
9630 Criptorquidectomía 9
9631 Orquidectomía 9
9632 Orquidectomía radical 9
9633 Linfadenectomía retroperitoneal; incluye clasificatoria,
cistorreductora 12
TABLA 10.6.4. REPARACIONES Y OPERACIONES PLASTICAS EN TESTICULO
9640 Implante prótesis 7
9641 Orquidorrafia 9
9642 Implante de testículo en tejidos vecinos por destrucción del
escroto 13
TABLA 10.6.5. FIJACIONES QUIRÚRGICAS EN TESTÍCULO
9650 Fijación testicular profiláctica 8
9651 Orquidopexia 10
TABLA 10.6.6. OTRAS OPERACIONES EN TESTÍCULO, TÚNICA VAGINAL,
ESCROTO Y CORDÓN ESPERMÁTICO
9660 Extracción cuerpo extraño del escroto 5
9661 Extracción cuerpo extraño del testículo cordón espermático,
túnica vaginal 9
9662 Reducción quirúrgica torsión del cordón espermático 9
9663 Resección de apéndice testicular 9
9664 Resección quiste sebáceo escroto 4
9665 Sutura herida escroto 4
10.7. EPIDIDIMO Y CONDUCTO DEFERENTE
TABLA 10.7.1. OPERACIONES EN EPIDIDIMO Y CONDUCTO DEFERENTE
9701 Vasectomía (deferentectomía) 5
9703 Epididimectomía 9
9704 Epididimovasostomía 13
9705 Espermatocelectomía (Resección quiste del epidídimo) 9
9706 Incisión y drenaje del epidídimo 7
9707 Reconstrucción de conducto deferente seccionado (vasovasostomía) 13
10.8. PENE
TABLA 10.8.1. OPERACIONES EN PREPUCIO
9801 Prepuciotomía; incluye reducción quirúrgica de parafimosis 7
9802 Fulguración de condilomas venéreos 4
9803 Circuncisión 6
TABLA 10.8.2. AMPUTACIONES DEL PENE
9810 Amputación parcial del pene 10
9811 Amputación total del pene 12
9812 Amputación total del pene; incluye linfadenectomía 13
TABLA 10.8.3. REPARACIONES Y OPERACIONES PLÁSTICAS EN PENE
9820 Corrección epispadias o hipospadias 20
9821 Extirpación de Cordée (cuerda) 7
9822 Extirpación de nódulos de la enfermedad de Peyronie 10
9823 Extirpación de nódulos de la enfermedad de Peyronie con injerto
de piel 13
9824 Retiro de prótesis peneana 11
9825 Implante intracavernoso para tratamiento quirúrgico de la
impotencia 13
9826 Plastia del frenillo peneal 4
9827 Reconstrucción peneana 13
9828 Corrección de angulación peneana 7
9829 Inyección de placas de fibrosis de pene 3
TABLA 10.8.4 OTRAS OPERACIONES EN PENE
9840 Incisión y drenaje flegmón peneano 6
9841 Intervenciones para priapismo; incluye punción o drenaje cuerpos
cavernosos 10
9842 Derivación safeno cavernosa o cavernosa esponjosa para priapismo 13
9843 Sutura herida pene 6
(Art. 9 del Decreto 2423 de 1996)
11 Establézcase para las intervenciones quirúrgicas de la Mama, la siguiente nomenclatura y clasificación:
11.1. MAMA
TABLA 11.1.1. INCISIONES SOBRE LA MAMA
10101 Mastotomía; incluye drenaje de la mama 3
10102 Extracción cuerpo extraño mama; incluye granuloma 4
TABLA 11.1.2. RESECCIONES SOBRE LA MAMA
10111 Mastectomía radical modificada o simple ampliada con implante 12
10112 Mastectomía radical modificada o simple ampliada sin implante 11
10113 Mastectomía radical 12
10114 Estirpación fibroadenoma 5
10116 Cuadrantectomía con o sin vaciamiento 9
10117 Resección quiste 5
TABLA 11.1.3 OTRAS OPERACIONES EN LA MAMA
10120 Escisión tejido aberrante mama (glándula supernumeraria) 5
10121 Resección ginecomastia 6
(Art. 12 del Decreto 2423 de 1996)
12. Establézcase para las intervenciones quirúrgicas de Ginecología la siguiente nomenclatura y clasificación:
12.1. OVARIO
TABLA 12.1.1. INCISIONES EN OVARIO
11101 Ooforostomía; incluye drenaje de absceso o quiste 7
TABLA 12.1.2. RESECCIONES PARCIALES LESIÓN EN OVARIO
11110 Resección cuneiforme de ovario 7
11111 Resección quiste o tumor de ovario 7
11112 Resección quiste paraovárico 7
11113 Resección quiste o tumor de ovario y biopsia contralateral 8
TABLA 12.1.3. RESECCIONES EN OVARIO
11120 Ooforectomía 7
11121 Salpingooforectomía 7
TABLA 12.1.4. OPERACIONES PLÁSTICAS EN OVARIO
11130 Ooforopexia 7
11131 Ooforoplastia 7
11132 Oofororrafia 7
TABLA 12.1.5. OTRAS OPERACIONES EN OVARIO
11140 Liberación adherencias de ovario (ovariolisis con microcirugía) 10
12.2. TROMPA DE FALOPIO
TABLA 12.2.1. RESECCIÓN EN TROMPA DE FALOPIO
11201 Salpingectomía 7
TABLA 12.2.2. INCISIONES Y ANASTOMOSIS EN LA TROMPA DE FALOPIO
11210 Salpingohisterostomía 10
11211 Salpingooforostomía 10
11212 Salpingostomía y anastomosis trompa de Falopio (Microcirugía) 10
11213 Salpingostomía y drenaje trompa de Falopio 10
TABLA 12.2.3. OPERACIONES PLÁSTICAS EN LA TROMPA DE FALOPIO
11220 Salpingoplastia; incluye uso de dispositivos protésicos 10
11221 Salpingorrafia 10
11222 Salpingooforoplastia (operación de Estes) 10
TABLA 12.2.4. INSUFLACIONES EN LA TROMPA DE FALOPIO
11230 Hidrotubación trompa de Falopio 2
11231 Insuflación trompa de Falopio 2
TABLA 12.2.5. OTRAS OPERACIONES EN LA TROMPA DE FALOPIO
11240 Resección de tumor trompa de Falopio 7
11241 Resección adherencia trompa de Falopio (salpingolisis con
microcirugía) 10
11242 Sección y/o ligadura de trompa de falopio (Pomeroy) 6
12.3. LIGAMENTO ANCHO
TABLA 12.3.1. OPERACIONES SOBRE LIGAMENTO ANCHO
11300 Drenaje de absceso o hematoma 6
11301 Extirpación tumor de ligamento ancho 9
11302 Histeropexia 7
12.4. UTERO
TABLA 12.4.1. INCISIONES EN EL ÚTERO
11400 Histerotomía total abdominal, por endometritis 8
11401 Histerotomía 7
11402 Traquelectomía 4
TABLA 12.4.2. ESCISIONES LESIÓN UTERINA
11410 Miomectomía 11
11411 Extirpación pólipo cuello uterino 3
11412 Extracción cuerpo extraño intrauterino; incluye dispositivos
anticonceptivos 3
11413 Resección de pólipo endometrial 3
TABLA 12.4.3. OPERACIÓN INTRAUTERINA
11430 Legrado uterino ginecológico (terapéutico o diagnóstico) 3
TABLA 12.4.4. OPERACIONES SOBRE CUELLO UTERINO
11440 Amputación del cérvix 5
11441 Conización 5
11442 Cerclaje del istmo (orificio interno cuello) 5
TABLA 12.4.5. OPERACIONES PLÁSTICAS EN UTERO O CUELLO UTERINO
11460 Histeroplastia (operación de Strasman) 12
11461 Histerorrafia 7
11462 Traqueloplastia 5
11463 Traquelorrafia 5
TABLA 12.4.6. OTRAS OPERACIONES EN ÚTERO
11470 Histerectomía abdominal (total o subtotal) 11
11471 Histerectomía abdominal radical 13
11472 Histerectomía abdominal ampliada 12
11473 Histerectomía vaginal 11
11474 Histerectomía vaginal radical 12
11475 Liberación de adherencias del útero 7
11476 Exenteración o evisceración pélvica 20
11477 Extracción de dispositivo perdido extrauterino intraabdominal 9
11478 Implantación intrauterina de platinas radioactivas 4
12.5. VAGINA
12.5.1. INCISIONES EN VAGINA
11500 Drenaje absceso o hematoma cúpula vaginal 4
11501 Colpotomía (incisión del fondo de saco de Douglas) 3
11502 Drenaje vagina 3
11503 Incisión de septum vaginal 5
11504 Vaginoperineotomía 5
TABLA 12.5.2. RESECCIONES EN VAGINA
11520 Colpectomía 8
11521 Colpocleisis 7
11522 Extirpación del tabique vaginal 6
11523 Himenectomía 3
11524 Vaginectomía 12
11525 Resección tumor benigno de vagina 6
TABLA 12.5.3. OTRAS OPERACIONES EN LA VAGINA Y ANEXOS
11530 Cierre fístula vaginal (por cualquier vía) 11
TABLA 12.5.4. CORRECCIONES QUIRÚRGICAS DE COLPOCELE Y RECTOCELE
11540 Colporrafia anterior; incluye corrección quirúrgica del
cistocele y uretrocele I, II y III 6
11541 Colporrafia anterior y posterior 7
11542 Colporrafia posterior; incluye corrección quirúrgica de
rectocele I, II y III 6
11543 Operación de Manchester(colporrafia anterior con amputación de
cuello) 9
11545 Uretrocolpopexia vía abdominal o vaginal 10
11546 Colpopexia; incluye prolapso de cúpula con muñón restante 11
TABLA 12.5.5. OTRAS OPERACIONES PLÁSTICAS EN LA VAGINA
11550 Construcción vagina artificial 13
11551 Reconstrucción vagina 10
12.6. VULVA Y/O PERINE
TABLA 12.6.1. INCISIONES (NO OBSTÉTRICAS) EN LA VULVA O PERINE
11600 Drenaje absceso de episiorrafia 3
11601 Drenaje absceso glándula de Bartholín 2
11602 Extracción cuerpo extraño periné 3
11603 Extracción cuerpo extraño vulva 3
TABLA 12.6.2. EXTIRPACIONES DE LESIONES EN LA VULVA Y PERINE
11610 Fulguración vulva 2
11611 Resección glándula de Skene 6
11612 Resección tumor benigno vulva; incluye tumores de periné,
tumores paravaginales 7
11613 Limpieza, debridamiento y cierre de dehiscencia de episiorrafia 4
TABLA 12.6.3. ESCISIONES EN GLÁNDULA DE BARTHOLIN
11620 Resección glándula de Bartholín (Bartholinectomía) 6
11621 Drenaje absceso glándula de Bartholín y marsupialización 4
TABLA 12.6.4. OTRAS ESCISIONES DE LA VULVA Y PERINE
11630 Clitoridectomía; incluye amputación parcial 5
11631 Vulvectomía radical; incluye linfadenectomía extraperitoneal 13
11632 Vulvectomía simple 10
11633 Resección de endometrioma perineal 5
11634 Resección granuloma vulvo-perineal 4
TABLA 12.6.5. OPERACIONES PLÁSTICAS EN LA VULVA Y PERINE
11640 Cierre fístula perineal 8
11641 Corrección desgarroperineal en atención del parto 8
11642 Corrección desgarro perineall I o II, sin atención del parto 5
(Art. 13 del Decreto 2423 de 1996)
13. Establézcase para las intervenciones quirúrgicas y procedimiento de Obstetricia, la siguiente nomenclatura y clasificación:
13.1. ÚTERO
TABLA 13.1.1. PROCEDIMIENTOS OBSTÉTRICOS NO QUIRÚRGICOS
12101 Parto normal incluye episiorrafia y/o perineorrafia 7
12102 Parto intervenido (forceps o espátulas) 7
12103 Extracción de placenta, sin atención del parto 3
TABLA 13.1.2. PROCEDIMIENTOS QUIRÚRGICOS
12110 Cesárea 8
12111 Legrado uterino (obstétrico); incluye por aborto aborto
incompleto o endometritis puerperal 4
12112 Amniocentesis 3
12113 Resección embarazo ectópico 8
(Art. 14 del Decreto 2423 de 1996)
14. Establézcase para las intervenciones quirúrgicas y procedimiento de Ortopedia y Traumatología, la siguiente nomenclatura y clasificación:
14.1. HOMBRO Y BRAZO
TABLA 14.1.1 INCISIONES EN HUESO
13100 Drenaje, curetaje, secuestrectomía, de escápula y clavícula 5
13101 Drenaje, curetaje, secuestrectomía, de húmero 8
13102 Extracción de depósitoscalcáneos o bursa subdeltoideos o
intratendinosos 5
13103 Liberación retracción escapular para parálisis ERB (técnica Sever 8
13104 Artrotomía con exploración, drenaje, biopsia cuerpo extraño o
sinovectomía, de articulación glenohumeral (hombro) 8
13105 Artrotomía con exploración, drenaje, biopsia y extracción de
cuerpo extraño, de articulación acromioclavicular o externo clavicular 5
TABLA 14.1.2 EXTRACCIONES DE CUERPO EXTRAÑO INTRAOSEO O DE ELEMENTOS DE OSTEOSÍNTESIS
13110 Extracción cuerpo extraño de escápula o clavícula 5
13111 Extracción cuerpo extraño de húmero 7
13112 Extracción no quirúrgica de material de osteosíntesis en hombro
o brazo 3
13113 Extracción quirúrgica de material de osteosíntesis en hombro o
brazo 5
TABLA 14.1.3. OSTEOTOMIAS Y RESECCIONES PARCIALES EN DIAFISIS
13120 Osteotomía en escápula o clavícula 7
13121 Osteotomía en húmero 9
13122 Hemidiafisectomía en clavícula 7
13123 Hemidiafisectomía en húmero 9
13124 Claviculectomía parcial o total 6
TABLA 14.1.4. OTRAS RESECCIONES OSEAS
13130 Resección extremo acromión 7
13131 Resección extremos clavícula 7
13132 Resección epicóndilo o epitróclea 7
TABLA 14.1.5 OPERACIONES PLÁSTICAS EN HUESO Y RESECCIÓN DE TUMORES
13140 Injerto óseo en clavícula 8
13141 Injerto óseo en húmero 10
13142 Revisión y/o reconstrucción de muñón de amputación hombro o brazo 6
13143 Resección tumor benigno huesos hombro 7
13144 Resección tumor benigno húmero 7
13145 Resección tumor maligno huesos hombro 12
13146 Resección tumor maligno húmero 8
13147 Escapulopexia 10
13148 Acromioplastia; incluye resección calcificaciones 9
13149 Escisión tumor benigno clavícula o escápula, sin injerto 5
TABLA 14.1.6. REDUCCIONES CERRADAS DE FRACTURA Y DE LUXOFRACTURA
13150 Reducción cerrada fractura escápula 3
13151 Reducción cerrada fractura clavícula 3
13152 Reducción cerrada fractura húmero 6
TABLA 14.1.7. REDUCCIONES ABIERTAS DE FRACTURA SIN ELEMENTOS DE OSTEOSÍNTESIS
13160 Reducción abierta fractura escápula 6
13161 Tratamiento fractura abierta de clavícula 7
13162 Reducción abierta fractura húmero 7
TABLA 14.1.8. FIJACIONES ÓSEAS CON ELEMENTOS DE OSTEOSÍNTESIS
13170 Osteosíntesis en clavícula 7
13171 Osteosíntesis en húmero 11
TABLA 14.1.9 AMPUTACIONES Y/O DESARTICULACIONES
13180 Amputación intertoracoescapular 12
13181 Amputación del brazo 8
13182 Desarticulación del hombro 12
TABLA 14.1.10 REIMPLANTES
13190 Reimplante de miembro superior a nivel del brazo 22
14.2. ANTEBRAZO Y CODO
TABLA 14.2.1. INCISIONES EN HUESO
13200 Drenaje, curetaje, secuestrectomía, de cúbito o radio 8
13211 Extracción no quirúrgica de material de osteosíntesis en
antebrazo 3
13212 Extracción quirúrgica de material de osteosíntesis en antebrazo 5
TABLA 14.2.2. OSTEOTOMÍAS Y RESECCIONES PARCIALES EN DIÁFISIS
13220 Osteotomía de cúbito o radio 9
13221 Hemidiafisectomía en cúbito o radio 9
TABLA 14.2.3. OTRAS RESECCIONES ÓSEAS
13230 Resección olecranón 7
13231 Resección cabezas de radio 7
13232 Resección extremo distal cúbito 7
13233 Resección tercio distal cúbito con artrodesis radio cubital
distal 8
TABLA 14.2.4. OPERACIONES PLÁSTICAS EN HUESO Y RESECCIÓN DE TUMORES
13240 Injerto óseo en cúbito o radio 10
13241 Epifisiodesis cúbito y radio 9
13242 Revisión y/o reconstrucción de muñón de amputación antebrazo 6
13243 Resección tumor benigno cúbito o radio 7
13244 Resección tumor maligno cúbito o radio 8
TABLA 14.2.5. REDUCCIONES CERRADAS DE FRACTURA Y DE LUXOFRACTURA
13250 Reducción cerrada fractura codo 6
13251 Reducción cerrada fractura cúbito o radio 6
13252 Reducción cerrada fractura de colles 6
TABLA 14.2.6. REDUCCIONES ABIERTAS DE FRACTURA SIN ELEMENTOS DE OSTEOSÍNTESIS
13260 Reducción abierta fractura codo 7
13261 Reducción abierta fractura cúbito y radio 7
13262 Reducción abierta de luxación radiocubital distal 8
TABLA 14.2.7. FIJACIONES ÓSEAS CON ELEMENTOS DE OSTEOSÍNTESIS
13270 Osteosíntesis en codo 11
13271 Osteosíntesis en cúbito o radio 9
13272 Osteosíntesis en cúbito y radio 10
13273 Tratamiento fractura de colles 9
TABLA 14.2.8. AMPUTACIONES Y/O DESARTICULACIONES
13280 Amputación del antebrazo 8
13281 Desarticulación del codo 8
13282 Desarticulación de la muñeca 8
TABLA 14.2.9. REIMPLANTES
13290 Reimplante de miembro superior a nivel del antebrazo 22
14.3. PELVIS Y CADERA
TABLA 14.3.1. INCISIÓN EN HUESO
13300 Drenaje, curetaje, secuestrectomía, de pelvis 8
TABLA 14.3.2. EXTRACCIONES DE CUERPO EXTRAÑO O DE ELEMENTOS DE OSTEOSINTESIS
13310 Extracción cuerpo extraño de pelvis 7
13311 Extracción no quirúrgica de material de osteosíntesis pelvis 3
13312 Extracción quirúrgica de material de osteosíntesis pelvis 7
TABLA 14.3.3. OSTEOTOMÍAS Y RESECCIONES PARCIALES EN HUESO
13320 Osteotomía de pelvis 21
13321 Resección parcial del ilíaco 7
TABLA 14.3.4. OPERACIONES PLÁSTICAS EN HUESO Y RESECCIÓN DE TUMORES
13340 Injerto óseo en pelvis 10
13341 Revisión y/o reconstrucción de muñón de amputación pelvis 8
13342 Resección tumor benigno huesos pelvis 8
13343 Resección tumor maligno huesos pelvis 12
TABLA 14.3.5. REDUCCION CERRADA DE FRACTURA Y DE LUXOFRACTURA
13350 Reducción cerrada fractura pelvis 6
TABLA 14.3.6. REDUCCIÓN ABIERTA DE FRACTURA SIN ELEMENTOS DE OSTEOSÍNTESIS
13360 Reducción abierta fractura pelvis 12
TABLA 14.3.7. FIJACIONES ÓSEAS CON ELEMENTOS DE OSTEOSÍNTESIS
13370 Osteosíntesis de acetábulo, reborde posterior 12
13371 Osteosíntesis de acetábulo, compuesta (anterior, posterior y
superior) 21
TABLA 14.3.8. AMPUTACIONES Y/O DESARTICULACIONES
13380 Hemipelvectomía 20
13381 Desarticulación de la cadera 12
14.4. MUSLO Y RODILLA
TABLA 14.4.1. INCISIONES EN HUESO
13400 Drenaje, curetaje, secuestrectomía, de fémur 9
13401 Drenaje, curetaje, secuestrectomía, de rótula 4
TABLA 14.4.2. EXTRACCIONES DE CUERPO EXTRAÑO INTRAÓSEO O DE ELEMENTOS DE OSTEOSÍNTESIS
13410 Extracción cuerpo extraño de fémur 8
13411 Extracción cuerpo extraño de rótula 4
13412 Extracción no quirúrgica de material de osteosíntesis, en muslo
o rodilla 3
13413 Extracción quirúrgica de material de osteosíntesis, en muslo o
rodilla 5
TABLA 14.4.3. OSTEOTOMÍAS Y RESECCIONES PARCIALES EN DIÁFISIS
13420 Osteotomía simple de fémur 10
13421 Hemidiafisectomía en fémur 10
13422 Osteotomía del cuello femoral 13
TABLA 14.4.4. OTRAS RESECCIONES ÓSEAS
13430 Patelectomía o hemipatelectomía 8
TABLA 14.4.5. OPERACIONES PLÁSTICAS EN HUESO Y RESECCION DE TUMORES
13440 Injerto óseo en fémur 11
13441 Revisión y/o reconstrucción de muñón de amputación muslo 8
13442 Resección tumor benigno fémur 8
13443 Resección tumor benigno rótula 6
13444 Resección tumor maligno fémur 9
13445 Resección tumor maligno rótula 6
TABLA 14.4.6. REDUCCIONES CERRADAS DE FRACTURA Y DE LUXOFRACTURA
13450 Reducción cerrada fractura fémur 8
13451 Reducción cerrada fractura rótula 5
TABLA 14.4.7. REDUCCIÓN ABIERTA DE FRACTURA SIN ELEMENTOS DE OSTEOSÍNTESIS
13461 Reducción abierta fractura rótula 5
TABLA 14.4.8. FIJACIONES ÓSEAS CON ELEMENTOS DE OSTEOSÍNTESIS
13470 Osteosíntesis en fémur (diáfisis) 12
13471 Osteosíntesis en fémur (cuello, intertrocantérica,
supracondilea) 13
13472 Osteosíntesis en rótula 6
TABLA 14.4.9. AMPUTACIONES Y/O DESARTICULACIONES
13480 Amputación del muslo 9
13481 Desarticulación de la rodilla 8
14.5. PIERNA, TOBILLO Y PIE
TABLA 14.5.1. INCISIONES EN HUESO
13500 Drenaje, curetaje, secuestrectomía, de tibia o peroné 9
13501 Drenaje, curetaje, secuestrectomía, de huesos pie (excepto
falanges) 5
13502 Drenaje, curetaje, secuestrectomía, falanges pie (una a dos) 4
13503 Drenaje, curetaje, secuestrectomía, falanges pie (tres o más) 5
TABLA 14.5.2. EXTRACCIONES DE CUERPO EXTRAÑO INTRAÓSEO O DE ELEMENTOS DE OSTEOSÍNTESIS
13510 Extracción cuerpo extraño de tibia o peroné 8
13511 Extracción cuerpo extraño pie 5
13512 Extracción no quirúrgica de material de osteosíntesis en pierna,
tobillo o pie 3
13513 Extracción quirúrgica de material de osteosíntesis en pierna,
tobillo o pie 5
TABLA 14.5.3. OSTEOTOMÍAS Y RESECCIONES PARCIALES EN DIÁFISIS
13520 Osteotomía de tibia o peroné 12
13521 Osteotomía de huesos pie 7
13522 Osteotomía falanges pie (una a dos) 5
13523 Osteotomía falanges pie (tres o más) 6
13524 Hemidiafisectomía en tibia y peroné 9
13525 Hemidiafisectomía en huesos pie 7
TABLA 14.5.4. OTRAS RESECCIONES ÓSEAS
13530 Astragalectomía 9
TABLA 14.5.5. OPERACIONES PLÁSTICAS EN HUESO Y RESECCIÓN DE TUMORES
13540 Injerto óseo en tibia o peroné 11
13541 Injerto óseo en pie 8
13542 Epifisiodesis tibia o peroné 9
13543 Revisión y/o reconstrucción de muñón de amputación pierna 8
13544 Revisión y/o reconstrucción de muñón de amputación pie o de
tres o más artejos 5
13545 Revisión y/o reconstrucción de muñón de amputación artejos
pie (uno a dos) 3
13546 Resección tumor benigno tibia o peroné 7
13547 Resección tumor benigno huesos pie 6
13548 Resección tumor maligno tibia o peroné 8
13549 Resección tumor maligno huesos pie 7
TABLA 14.5.6. OTRAS OPERACIONES PLÁSTICAS
13550 Alargamiento miembros inferiores 12
13551 Corrección hallux valgus 6
13552 Corrección pie cavo 12
13553 Corrección pie cavo equino 12
13554 Corrección pie convexo 12
13555 Corrección pie tallus valgus 12
13556 Corrección pie varus equino 12
13557 Reimplante de la pierna 20
13558 Reimplante de pie 20
TABLA 14.5.7. REDUCCIONES CERRADAS DE FRACTURA Y DE LUXOFRACTURA
13560 Reducción cerrada fractura tibia y peroné 8
13561 Reducción cerrada fractura peroné 6
13562 Reducción cerrada fractura tarso y/o metatarso 6
13563 Reducción cerrada falanges pie (una a dos) 4
13564 Reducción cerrada falanges pie (tres o más) 5
13565 Reducción cerrada luxo fractura cuello pie 8
TABLA 14.5.8. REDUCCIONES ABIERTAS DE FRACTURA SIN ELEMENTOS DE OSTEOSÍNTESIS
13570 Reducción abierta fractura tibia y/o peroné 10
13571 Reducción abierta fractura tarso o metatarso 7
13572 Reducción abierta fractura falanges pie (una a dos) 6
13573 Reducción abierta fractura falanges pie (tres o más) 7
13574 Reducción abierta de luxo fractura cuello pie 10
TABLA 14.5.9. FIJACIONES ÓSEAS CON ELEMENTOS DE OSTEOSÍNTESIS
13580 Osteosíntesis en tibia o peroné 12
13581 Osteosíntesis de luxo fractura o fractura cuello pie 11
13582 Osteosíntesis hueso de pie 8
13583 Aplicación de tutores externos 8
TABLA 14.5.10 AMPUTACIONES Y/O DESARTICULACIONES
13590 Amputación de la pierna 8
13591 Amputación del pie 7
13592 Amputación de dedos pie (uno a dos) 4
13593 Amputación dedos pie (tres o más) 5
13594 Desarticulación pie; incluye mediotarsiana (Chopart),
tarsometatarsiana (Lisfranc), supramaleolar (Syme) 8
13595 Desarticulación dedos pie (uno a dos) 4
13596 Desarticulación dedos pie (tres o más) 5
14.6. COLUMNA VERTEBRAL Y TÓRAX
TABLA 14.6.1. INCISIONES EN HUESO
13600 Drenaje, curetaje, secuestrectomía, de esternón o costillas 5
13601 Drenaje, curetaje, secuestrectomía, de columna vertebral 9
TABLA 14.6.2. EXTRACCIONES DE CUERPO EXTRAÑO INTRAÓSEO O DE ELEMENTOS DE OSTEOSÍNTESIS
13610 Extracción cuerpo extraño de esternón o costillas 5
13611 Extracción quirúrgica de material de osteosíntesis columna
vertebral 7
13612 Extracción cuerpo extraño de columna vertebral 9
TABLA 14.6.2. OSTEOTOMÍA Y RESECCIÓN PARCIAL EN DIÁFISIS
13620 Osteotomía esternón o costillas 6
TABLA 14.6.4. RESECCIÓN ÓSEA
13630 Coccigectomía 8
TABLA 14.6.5. OPERACIONES PLÁSTICAS EN HUESO Y RESECCIÓN DE TUMORES
13640 Injerto óseo en columna vertebral 11
13641 Resección tumor benigno en columna vertebral 12
TABLA 14.6.6. REDUCCIONES CERRADAS DE FRACTURA Y DE LUXOFRACTURA
13650 Reducción cerrada fractura columna cervical 7
13651 Reducción cerrada fractura columna dorsal o lumbar 7
13652 Reducción cerrada fractura coxis 3
13653 Reducción cerrada fractura costal; incluye una o más costillas 3
TABLA 14.6.7. REDUCCIONES ABIERTAS DE FRACTURA SIN ELEMENTOS DE OSTEOSÍNTESIS
13660 Reducción abierta fractura costal; incluye una o más costillas 7
13661 Reducción abierta fractura columna cervical 10
13662 Reducción abierta fractura columna dorsal o lumbar; incluye
apófisis transversa, cuerpo vertebral, elementos posteriores
de la columna 10
TABLA 14.6.8. FIJACIONES ÓSEAS CON ELEMENTOS DE OSTEOSÍNTESIS
13670 Artrodesis posterior de columna con instrumentación 20
13671 Artrodesis anterior de columna con instrumentación 21
14.7. ARTICULACIONES
TABLA 14.7.1. INCISIONES EN ARTICULACIONES
13700 Artrotomía en hombro 5
13701 Artrotomía en codo 7
13702 Artrotomía en muñeca 6
13703 Artrotomía en cadera 7
13704 Artrotomía en rodilla 7
13705 Artrotomía en cuello de pie 6
13706 Artrotomía en pie 5
TABLA 14.7.2 EXTRACCIONES DE CUERPO EXTRAÑO INTRA ARTICULAR
13710 Extracción cuerpo extraño intra articular hombro 5
13711 Extracción cuerpo extraño intra articular codo 7
13712 Extracción cuerpo extraño intra articular muñeca 6
13713 Extracción cuerpo extraño intra articular cadera 10
13714 Extracción cuerpo extraño intra articular rodilla 7
13715 Extracción cuerpo extraño intra articular en cuello de pie 6
TABLA 14.7.3. OPERACIONES EN COMPONENTES ARTICULARES
13720 Resección de disco intervertebral (hernia discal) 11
13721 Meniscectomía rodilla 8
13722 Sinovectomía rodilla 9
13723 Corrección quirúrgica primaria de lesión en ligamentos de
rodilla 12
13724 Corrección quirúrgica rótula luxable 9
13725 Corrección quirúrgica ligamentaria sustitutiva por auto injerto
o aloinjerto 20
13726 Movilización articular bajo anestesia 3
13727 Reparación del manguito rotador del hombro 12
TABLA 14.7.4. OPERACIONES PLÁSTICAS EN LAS ARTICULACIONES
13730 Reemplazo protésico de hombro 21
13731 Reemplazo protésico de codo 21
13732 Artroplastia parcial de la cadera 11
13733 Implante total de cadera por prótesis 21
13734 Implante total de rodilla por prótesis 21
13735 Reemplazo protésico cuello de pie 21
13736 Artroplastia falanges pie 6
TABLA 14.7.5. FIJACIONES ARTICULARES
13740 Artrodesis simple de columna 12
13741 Artrodesis de hombro 12
13742 Artrodesis de codo 12
13743 Artrodesis de cadera 21
13744 Artrodesis de rodilla 20
13745 Artrodesis de pie (triple o cuello de pie) 12
13746 Artrodesis dedos pie (uno a dos) 7
13747 Artrodesis dedos pie (tres o más) 8
TABLA 14.7.6. REDUCCIONES CERRADAS DE LUXACIONES
13750 Reducción cerrada luxación de hombro 5
13751 Reducción cerrada luxación del codo 5
13752 Reducción cerrada de luxación congénita de cadera 12
13753 Reducción displasia uni o bilateral de cadera 10
13754 Reducción cerrada de luxación traumática de cadera 8
13755 Reducción cerrada de luxación traumática de rótula 5
13756 Reducción cerrada de luxación traumática cuello de pie 5
TABLA 14.7.7. REDUCCIONES ABIERTAS DE LUXACIONES
13760 Reducción abierta de luxación acromio clavicular 10
13761 Reducción abierta de luxación escápulo humeral; incluye antigua
o recidivante 12
13762 Reducción abierta de luxación de codo; incluye antigua o
recidivante 12
13763 Reducción abierta de luxación congénita de cadera; incluye
salter 20
13764 Reducción abierta de luxación traumática de cadera 12
13765 Reducción abierta de luxación traumática de rótula 10
13766 Reducción abierta de luxación cuello pie; incluye antigua o
recidivante 12
14.8. MÚSCULOS, TENDONES, APONEUROSIS, SINOVIALES Y NERVIOS, EN MIEMBROS SUPERIORES (EXCEPTO MANO) E INFERIORES
TABLA 14.8.1. INCISIONES EN MÚSCULO, TENDÓN O APONEUROSIS
13800 Tenotomía 3
13801 Fasciotomía 6
TABLA 14.8.2. EXTRACCIÓN CUERPO EXTRAÑO
13810 Extracción de cuerpo extraño en bolsa sinovial y/o músculo y/o
tendón 6
TABLA 14.8.3. RESECCIONES DE LESIONES
13820 Resección de ganglión 6
13821 Resección de miositis osificante 6
13822 Resección tumor de fascia y/o músculo y/o tendón 6
13823 Bursectomía 6
13824 Resección higroma rodilla 6
13825 Resección quiste poplíteo (quiste de Baker) 6
13826 Resección de bolsa tendinosa, fascia, músculo o tendón 6
13827 Tenosinovectomía (enfermedad de Quervain) 6
13828 Tenosinovitis infecciosa 6
TABLA 14.8.4. OPERACIONES PLÁSTICAS
13830 Sutura de fascia y/o músculo y/o tendón 5
13831 Tenorrafia flexores antebrazo (uno a cuatro), con neurorrafia 20
13832 Tenorrafia flexores antebrazo (cinco o más), con neurorrafia 21
13833 Transposición de músculo 8
13834 Transposición de tendón 8
13835 Cuadricepsplastia 11
13836 Alargamiento del tendón de Aquiles 9
13837 Tenodesis 8
13838 Liberación de adherencias de tendón (tenolisis) 5
TABLA 14.8.5. DESCOMPRESIONES Y TRANSPOSICIONES DE NERVIOS
13840 Descompresión nervio brazo 7
13841 Descompresión nervio antebrazo; incluye en túnel carpiano 7
13842 Descompresión nervio muslo o pierna; incluye tratamiento
quirúrgico meralgia parestésica 7
13843 Descompresión nervio pie; incluye túnel tarsiano 6
13844 Transposición de nervio en miembro superior 7
TABLA 14.8.6. EXTIRPACIÓN TUMOR EN NERVIO
13850 Resección tumor nervio brazo 9
13851 Resección tumor nervio antebrazo 9
13852 Resección tumor nervio muslo o pierna 10
13853 Resección tumor nervio pie 6
14.8.7. SUTURAS DE NERVIO EN MIEMBROS SUPERIORES
13860 Neurorrafia un nervio brazo 10
13861 Neurorrafia dos nervios brazo 12
13862 Neurorrafia un nervio antebrazo 10
13863 Neurorrafia dos nervios antebrazo 12
13864 Neurorrafia de un nervio en brazo con injerto 12
13865 Neurorrafia de dos nervios en brazo con injerto 13
13866 Neurorrafia de un nervio en antebrazo con injerto 12
13867 Neurorrafia de dos nervios en antebrazo con injerto 13
TABLA 14.8.8. SUTURAS DE NERVIO EN MIEMBROS INFERIORES
13870 Neurorrafia nervio muslo o pierna 10
13871 Neurorrafia nervio muslo con injerto 12
13872 Neurorrafia nervio pierna con injerto 12
13873 Neurorrafia nervio pie 7
TABLA 14.8.9. NEUROLISIS
13880 Neurólisis nervio brazo 8
13881 Neurólisis nervio antebrazo 8
13883 Neurólisis nervio pie 4
(Art. 15 del Decreto 2423 de 1996)
15. Establézcase para las intervenciones quirúrgicas y procedimiento en la especialidad de Cirugía de Mano, la siguiente nomenclatura y clasificación:
15.1.. HUESOS
TABLA 15.1.1. INCISIONES EN HUESO
14100 Drenaje, curetaje, secuestrectomía, huesos carpo 5
14101 Drenaje, curetaje, secuestrectomía, metacarpianos ((uno a dos) 5
14102 Drenaje, curetaje, secuestrectomía, metacarpianos (tres o más) 6
14103 Drenaje, curetaje, secuestrectomía, falanges (una a dos) 4
14104 Drenaje, curetaje, secuestrectomía, falanges (tres o más) 5
TABLA 15.1.2. EXTRACCIONES DE CUERPO EXTRAÑO Y RESECCIÓN DE TUMORES
14110 Extracción cuerpo extraño en mano (excepto dedos) 7
14111 Resección tumor óseo benigno en mano, sin injerto 6
14112 Resección tumor óseo benigno en mano, con injerto 7
14113 Resección tumor maligno en mano 11
14114 Extracción cuerpo extraño en dedos 6
TABLA 15.2.3. OSTEOTOMÍAS Y RESECCIONES PARCIALES EN DIÁFISIS
14120 Osteotomía en metacarpiano 8
14121 Osteotomía en falange 7
14122 Hemidiafisectomía metacarpianos (uno a dos) 6
14123 Hemidiafisectomía metacarpianos (tres o más) 7
14124 Hemidiafisectomía falanges (una a dos) 5
14125 Hemidiafisectomía falanges (tres o más) 6
TABLA 15.1.4. OTRAS RESECCIONES ÓSEAS
14130 Carpectomía (uno a dos) huesos 8
14131 Carpectomía (tres o más) huesos 10
14132 Resección cabeza de metacarpianos (uno a dos) 7
14133 Resección cabeza de metacarpianos (tres o más) 9
14134 Resección cabeza de falange (una o dos) 7
14135 Resección cabeza de falange (tres o más) 9
15.1.5. INJERTOS ÓSEOS
14140 Injerto óseo en huesos carpo (excepto escafoides) 7
14141 Injerto óseo en escafoides 11
14142 Injerto óseo en metacarpianos (uno a dos) 9
14143 Injerto óseo en metacarpianos (tres o más) 10
14144 Injerto óseo en falanges (una a dos) 8
14145 Injerto óseo en falanges (tres o más) 9
TABLA 15.1.6. REDUCCIONES CERRADAS DE FRACTURA Y DE LUXOFRACTURA
14150 Reducción cerrada fractura huesos carpo 5
14151 Reducción cerrada fractura metacarpianos 5
14152 Reducción cerrada fractura falanges mano 5
14153 Reducción cerrada luxofractura de Bennet 6
14154 Reducción cerrada luxación carpiana 8
14155 Reducción cerrada luxación carpometacarpiana 10
14156 Reducción cerrada luxación metacarpofalángica (una a dos) 9
14157 Reducción cerrada luxación metacarpofalángica (tres o más) 10
14158 Reducción cerrada luxación interfalángica (una a dos) 7
14159 Reducción cerrada luxación interfalángica (tres o más) 8
TABLA 15.1.7. REDUCCIONES ABIERTA DE FRACTURAS
14160 Reducción abierta fractura huesos carpo 10
14161 Reducción abierta fractura metacarpianos (uno a dos) 10
14162 Reducción abierta fractura metacarpianos (tres o más) 11
14163 Reducción abierta fractura falanges mano (una a dos) 10
14164 Reducción abierta fractura falanges mano (tres o más) 11
14165 Reducción abierta fractura intra articular mano (una a dos) 10
14166 Reducción abierta fractura intra articular mano (tres o más) 11
TABLA 15.1.8. REDUCCIONES ABIERTAS DE LUXOFRACTURA
14170 Reducción abierta o percutánea fractura o luxo fractura de
Bennet 10
14171 Reducción abierta luxación carpiana 12
14172 Reducción abierta luxación carpometarpiana 10
14173 Reducción abierta luxación metacarpofalángica (una a dos) 10
14174 Reducción abierta luxación metacarpofalángica (tres o más) 11
14175 Reducción abierta luxación interfalángica (una a dos) 10
14176 Reducción abierta luxación interfalángica (tres o más) 11
TABLA 15.1.9. AMPUTACIONES Y/O DE ARTICULACIONES
14180 Amputación y/o desarticulación dedos mano (uno a dos) 5
14181 Amputación y/o desarticulación dedos mano (tres o más) 6
14182 Amputación de la mano 8
14183 Revisión y/o reconstrucción muñón de amputación dedos mano
(uno a dos) 5
14184 Revisión y/o reconstrucción muñón de amputación dedos mano
(tres o más) 6
14185 Revisión y/o reconstrucción muñón de amputación mano 6
15.2.. MUSCULOS Y TENDONES
TABLA 15.2.1. OPERACIONES SOBRE MÚSCULOS
14200 Miotomía mano 4
14201 Miorrafia extensores mano 7
14202 Miorrafia flexores mano (uno a dos) 7
14203 Miorrafia flexores mano (tres o más) 8
14204 Extirpación tumor músculo 6
TABLA 15.2.2. TENORRAFIAS
14210 Tenorrafia extensores mano (uno a dos) 9
14211 Tenorrafia extensores mano (tres o más) 10
14212 Tenorrafia extensores dedos (cada uno) 9
14213 Tenorrafia flexores mano (uno a cuatro), con neurorrafias 20
14214 Tenorrafia flexores mano (cinco ó más) con neurorrafias 21
14215 Tenorrafia flexores dedos (cada uno) 20
TABLA 15.2.3. TENODESIS, ALARGAMIENTOS, REINSERCIONES Y TRANSFERENCIAS TENDINOSAS
14220 Tenodesis mano (uno a dos) 6
14221 Tenodesis mano (tres o más) 7
14222 Alargamiento tendón mano (uno a dos) 7
14223 Alargamiento tendón mano (tres o más) 8
14224 Reinserción tendón mano (uno a dos) 10
14225 Reinserción tendón mano (tres o más) 12
14226 Transferencia tendón mano y puño (uno a dos) 12
14227 Transferencia tendón mano y puño (tres o más) 13
TABLA 15.2.4. INJERTOS TENDINOSOS
14230 Injerto de tendón extensor mano (uno a dos) 8
14231 Injerto de tendón extensor mano (tres o más) 9
14232 Injerto de tendón flexor mano (uno a dos) 11
14233 Injerto de tendón flexor mano (tres o más) 12
14234 Injerto de tendón flexor un dedo 20
14235 Injerto de tendón flexor dos o más dedos 22
14236 Primer tiempo injerto tendinoso (implante de silastic) un dedo 20
14237 Primer tiempo injerto tendinoso (implante de silastic) dos dedos 22
TABLA 15.2.5. TENOLISIS
14240 Tenolisis extensores mano (uno a dos) 7
14241 Tenolisis extensores mano (tres o más) 8
14242 Tenolisis flexores mano (uno a dos) 10
14243 Tenolisis flexores mano (tres o más) 12
TABLA 15.2.6. OTRAS OPERACIONES TENDINOSAS
14250 Corrección quirúrgica dedo en botonera 11
14251 Corrección quirúrgica dedo en cuello de cisne 11
14252 Corrección quirúrgica dedo en martillo 8
14253 Corrección quirúrgica dedo en gatillo (dedo en resorte) 6
14254 Tenotomía mano 4
15.3. ARTICULACIONES, SINOVIALES Y APONEUROSIS INCISIONES Y RESECCIONES EN ARTICULACIONES
14300 Artrotomía en mano 6
14301 Capsulotomía metacarpofalángicas (una a dos) 9
14302 Capsulotomía metacarpofalángicas (tres o más) 10
14303 Capsulotomía interfalángicas (una a dos) 9
14304 Capsulotomía interfalángicas (tres o más) 10
14305 Resección ganglión puño 7
14306 Tenosinovitis infecciosa 10
TABLA 15.3.2. ARTRODESIS
14310 Artrodesis puño con injerto óseo 13
14311 Artrodesis puño sin injerto óseo 12
14312 Artrodesis trapecio metacarpiana 8
14313 Artrodesis metacarpo falángica 7
14314 Artrodesis una interfalángica 7
14315 Artrodesis interfalángicas, con injerto óseo 9
14316 Artrodesis carpometacarpianas 8
14317 Artrodesis intercarpiana 10
14318 Artrodesis intercarpiana más injerto óseo 11
TABLA 15.3.3. ARTROPLASTIAS
14320 Artroplastia puño 12
14321 Artroplastia trapecio metacarpiana 9
14322 Artroplastia metacarpo falángicas (una a dos) 11
14323 Artroplastia metacarpo falángicas(tres o más) 12
14324 Artroplastia interfalángicas (una a dos) 11
14325 Artroplastia interfalángicas (tres o más) 12
TABLA 15.3.4. SUTURAS Y REINSERCIONES
14330 Capsulorrafia articulaciones (una a dos) 7
14331 Capsulorrafia articulaciones (tres o más) 8
14332 Ligamentorrafia o reinserción ligamentos (una a dos) 10
14333 Ligamentorrafia o reinserción ligamentos (tres o más) 11
TABLA 15.3.5. RESECCIONES EN SINOVIALES
14340 Tenosinovectomía extensores mano (una a dos) 7
14341 Tenosinovectomía extensores mano (tres o más) 8
14342 Tenosinovectomía flexores mano (uno a dos) 10
14343 Tenosinovectomía flexores mano (tres o más) 11
14344 Sinovectomía carpo 8
14345 Sinovectomía una a dos metacarpo falángicas 7
14346 Sinovectomía tres o más metacarpo falángicas 8
14347 Sinovectomía una a dos interfalángicas 7
14348 Sinovectomía tres o más interfalángicas 8
14349 Resección de quiste vaina tendinosa 5
TABLA 15.3.6. INCISIONES Y RESECCIONES EN APONEUROSIS
14350 Fasciotomía mano 7
14351 Extirpación aponeurosis mano (Enf de Dupuytren) 12
15.4. NERVIOS
TABLA 15.4.1. DESCOMPRESIONES
14400 Descompresión nervio mano 7
14401 Descompresión nervio dedos (uno a dos) 6
14402 Descompresión nervio dedos (tres o más) 7
TABLA 15.4.2. EXTIRPACIÓN DE LESIÓN
14410 Resección tumor de nervio mano o dedos 10
TABLA 15.4.3. SUTURAS EN NERVIO
14420 Neurorrafia un nervio mano 9
14421 Neurorrafia dos nervios mano 10
14422 Neurorrafia de colaterales en un dedo 6
14423 Neurorrafia de colaterales en dos dedos 7
14424 Neurorrafia de colaterales en tres o más dedos 8
14425 Neurorrafia de un nervio en mano con injerto 11
14426 Neurorrafia de dos nervios en mano con injerto 12
14427 Neurorrafia de colaterales en un dedo con injerto 7
14428 Neurorrafia de colaterales en dos dedos con injerto 8
14429 Neurorrafia de colaterales en tres o más dedos con injerto 9
TABLA 15.4.4. NEURÓLISIS
14430 Neurólisis nervio mano 8
14431 Neurólisis nervio dedos (uno a dos) 7
14432 Neurólisis nervio dedos (tres o más) 9
15.5. PIEL
TABLA 15.5.1. CORRECCIONES QUIRÚRGICAS CICATRIZ
14500 Corrección quirúrgica cicatriz en mano con sutura primaria 4
14501 Corrección quirúrgica cicatriz en mano con colgajo a distancia 11
14502 Plastia en Z, mano o dedos (uno a dos) 7
14503 Plastia en Z, mano o dedos (tres o más) 8
TABLA 15.5.2 CORRECCIONES QUIRÚRGICAS LESIONES CONGÉNITAS
14510 Corrección sindactilia (un espacio) 8
14511 Corrección sindactilia (dos espacios) 9
14512 Macrodactilia 12
14513 Tratamiento quirúrgico mano zamba radial 12
14514 Mano hendida en espejo o en langosta 12
14515 Corrección quirúrgica camptodactilia (uno a dos) 8
14516 Corrección quirúrgica camptodactilia (tres o más) 9
14517 Corrección quirúrgica clinodactilia (uno a dos) 6
14518 Corrección quirúrgica clinodactilia (tres o más) 7
14519 Corrección polidactilia (dedos supernumerario) 6
TABLA 15.5.3. CORRECCIONES QUIRÚRGICAS DE OTRAS LESIONES
14520 Bandas constrictivas (Streeter) 7
14521 Sinostosis radiocubital 10
14522 Deformidad de madelung 12
15.6. REIMPLANTES Y TRANSPOSICIONES
TABLA 15.6.1. REIMPLANTES DE MANO O DEDOS
14600 Reimplante de la mano 22
14601 Reimplante de un dedo 22
14602 Reimplante de dos o más dedos 23
14603 Trasplante dedo del pie a mano 23
14604 Pulgarización dedo 13
14605 Transposición dedo 13
(Art. 16 del Decreto 2423 de 1996)
16. Establézcase para las intervenciones quirúrgicas de la especialidad de Cirugía Plástica, la siguiente nomenclatura y clasificación:
TABLA 16.1.
1. AREA GENERAL
INCISIONES Y EXTIRPACIONES DE LESION EN PIEL Y/O TEJIDO CELULAR SUBCUTANEO
| 15101 | Drenaje profundo partes blandas; incluye absceso profundo, flegmón | 4 |
| 15102 | Desbridamiento por lesión superficial, más del 5% área corporal | 5 |
| 15103 | Desbridamiento por lesión de tejidos profundos, más del 5% área corporal | 7 |
| 15104 | Fistulectomía de piel y/o tejido celular subcutáneo | 5 |
| 15105 | Resección tumor benigno de piel y/o tejido celular subcutáneo, excepto cara | 5 |
| 15106 | Resección tumor benigno piel que requiera reparación con colgajo y/o injerto | 7 |
| 15107 | Resección tumor maligno de piel y/o tejido celular subcutáneo, excepto cara | 6 |
| 15108 | Resección tumor maligno de piel que requiera reparación con colgajo y/o injerto | 8 |
| 15109 | Extracción cuerpo extraño en piel o tejido celular subcutáneo | 3 . |
SUTURAS EN PIEL, MUCOSA Y TRATAMIENTOS EN GLÁNDULA
| 15111 | Sutura heridas múltiples, excepto cara (más de tres o una extensa de más de 10 cms) | 8 |
| 15112 | Tratamiento hiperhidrosis axilar | 8 |
| 15113 | Tratamiento hidradenitis | 12 |
INJERTOS | ||
| 15130 | Injerto de piel en área general hasta 5% | 8 |
| 15131 | Injerto de piel en área general entre 6 a 15% | 10 |
| 15132 | Injerto de piel en área general más del 16% | 13 |
| 15133 | Lipoinjerto | 6 |
COLGAJOS | ||
| 15140 | Colgajo de piel regional | 7 |
| 15141 | Colgajo pediculado en varios tiempos | 13 |
| 15142 | Colgajo muscular, miocutáneo y fasciocutáneo | 13 |
TRATAMIENTOS EN QUEMADURAS | ||
| 15160 | Tratamiento quirúrgico quemaduras en área general, hasta 5% (tratamiento total) | 5 |
| 15.161 | Tratamiento de quemaduras en área general de 6 a 15% (tratamiento total) | 8 |
| 15162 | Tratamiento de quemaduras en área general de 16 a 25%(tratamiento total) | 13 |
| 15163 | Tratamiento de quemaduras en área general de 26% en adelante (tratamiento total) | 20 |
CORRECCIONES QUIRÚRGICAS CICATRIZ O SECUELA DE QUEMADURA
| 15170 | Corrección quirúrgica cicatriz en área general hasta 5% | 4 |
| 15171 | Corrección quirúrgica cicatriz en área general más del 6% | 5 |
| 15172 | Plastia en Z, (una a dos) en área general | 6 |
| 15173 | Plastia en Z, (tres o más) en área general | 8 |
OTRAS OPERACIONES RECONSTRUCTIVAS | ||
| 15180 | Dermolipectomía abdominal | 20 |
| 15181 | Expansores tisulares (1 tiempo) | 12 |
| 15182 | Tratamiento quirúrgico linfedema | 13 |
| 15183 | Dermoabración área general | 5 |
2. ÁREA ESPECIAL
INCISIONES Y EXTIRPACIONES DE LESIONES EN PIEL Y FAÑERAS
| 15200 | Onicectomía una a dos uñas | 2 |
| 15201 | Onicectomía tres o más uñas | 3 |
| 15202 | Resección tumor benigno de piel y/o tejido celular subcutáneo, en cara | 4 |
| 15203 | Resección tumor maligno de piel y/o tejido celular subcutáneo, en cara reparación primaria | 8 |
| 15204 | Resección tumor maligno de piel y/o tejido celular subcutáneo, en cara, reparación con colgajo o injerto | 10 |
SUTURAS EN PIEL Y MUCOSA | ||
| 15210 | Sutura herida cara; incluye sutura labios | 5 |
| 15211 | Sutura heridas múltiples cara (más de tres o una extensa de más de 10 cms) | 8 |
| 15212 | Avulsión cuero cabelludo (escalpe) | 10 |
OPERACIONES PLÁSTICAS POR LESIONES CONGÉNITAS | ||
| 15220 | Corrección macro o microstoma | 10 |
| 15221 | Corrección secuelas de labio hendido | 10 |
| 15222 | Queiloplastia | 10 |
| 15223 | Rinoqueiloplastia | 13 |
| 15224 | Reparación de coloboma; incluye naso oculares, oro oculares | 10 |
| 15225 | Resección frenos congénitos labiales | 7 |
| 15226 | Retroposición quirúrgica de la premaxila | 10 |
| 15227 | Resección fosetas labiales | 7 |
INJERTOS | ||
| 15230 | Injerto de piel en área especial; incluye cara, cuello, genitales, planta de pie, zonas de flexión, (no incluye dedos) | 6 |
| 15231 | Injerto de piel dedos (uno a dos) | 4 |
| 15232 | Injerto de piel dedos (tres o más) | 5 |
| 15233 | Injerto condrocutáneo | 7 |
| 15234 | Injerto región pilosa; incluye barba, ceja | 6 |
| 15235 | Tratamiento quirúrgico para alopecia post secuelas de trauma | 7 |
| 15236 | Injerto óseo en cara | 12 |
| 15237 | Injerto de piel retracción del seno | 7 |
| 15238 | Lipoinjerto | 5 |
COLGAJOS | ||
| 15240 | Colgajo de cuero cabelludo | 10 |
| 15241 | Colgajo de piel a distancia (incluidos varios tiempos) | 13 |
| 15242 | Colgajo libre (con microcirugía) | 20 |
OTRAS OPERACIONES PLÁSTICAS | ||
| 15250 | Reparación oreja; incluye en pantalla, prominente | 12 |
| 15251 | Reconstrucción de la oreja, incluye ausencia de: lóbulo, oreja | 20 |
| 15252 | Réinserción oreja | 12 |
| 15253 | Reparación nariz; incluye corrección aplanamiento de fosas nasales, en silla de montar, implante de nariz | 12 |
| 15254 | Reinserción y reconstrucción nariz | 20 |
| 15255 | Rinoplastia (no estética) | 12 |
| 15256 | Cirugía reparadora de seno; incluye reconstrucción de: areola, pezón, pezón invertido | 12 |
| 15257 | Mamoplastia de reducción | 20 |
| 15258 | Reconstrucción seno con colgajo | 21 |
TRATAMIENTOS EN QUEMADURAS | ||
| 15260 | Tratamiento quirúrgico quemaduras cara | 8 |
| 15261 | Tratamiento quirúrgico quemaduras cuello | 8 |
| 15262 | Tratamiento quirúrgico quemaduras genitales | 8 |
| 15263 | Tratamiento quirúrgico quemaduras en manos (no incluye dedos) | 5 |
| 15264 | Tratamiento quirúrgico quemaduras pie | 5 |
| 15265 | Tratamiento quirúrgico quemaduras zonas de flexión (no incluye dedos); incluye: axila, codo, cuello, dorso de pie, hueco poplíteo, región inguinal | 7 |
| 15266 | Tratamiento quirúrgico quemaduras uno a dos dedos | 5 |
| 15267 | Tratamiento quirúrgico, quemaduras, tres o más dedos | 6 |
CORRECCIONES QUIRÚRGICAS CICATRIZ O SECUELA DE QUEMADURA
| 15270 | Corrección quirúrgica cicatriz en cara | 5 |
| 15271 | Corrección quirúrgica cicatriz en cuello | 4 |
| 15272 | Corrección quirúrgica cicatriz en genitales | 4 |
| 15273 | Plastia en Z (una a dos), en área especial; incluye: cara, cuello, genitales, planta de pie | 7 |
| 15274 | Plastia en Z (tres o más), en área especial; incluye: cara, cuello, genitales, planta de pie | 9 |
| 15275 | Plastia en Z zonas de flexión (no incluye dedos); incluye: axila, codo, cuello, dorso de pie, hueco poplíteo, región inguinal | 8 |
| 15276 | Corrección quirúrgica cicatriz en planta de pie | 5 |
| 15277 | Plastia artejos (una a dos) | 5 |
| 15278 | Plastia artejos (tres o más) | ó |
OTRAS OPERACIONES RECONSTRUCTIVAS | ||
| 15280 | Corrección parálisis facial | 13 |
| 15281 | Corrección parálisis facial (técnica microquirúrgica) | 21 |
| 15282 | Dermoabración cara (parcial) | 8 |
| 15283 | Dermoabración cara (total) | 10 |
| 15284 | Reposición uña de polietileno | 2 |
(Art. 17 del Decreto 2423 de 1996)
17. Establézcase para las intervenciones quirúrgicas y procedimiento de las especialidades de Cirugía Oral y Maxilofacial y Dental, la siguiente nomenclatura y clasificación:
TABLA 17.1.
1. GLANDULAS Y CONDUCTOS SALIVALES
OPERACIONES EN GLÁNDULAS Y CONDUCTOS SALIVALES
| 16100 | Cateterización y/o drenaje de glándula salival | 4 |
| 16101 | Adenectomía sublingual, submaxilaro palatina; incluye mucocele, quiste glándula salival | 7 |
| 16102 | Resección radical de glándula salival (excepto parótida); incluye, vaciamiento glanglionar | 12 |
| 16103 | Parotidectomía | 13 |
| 16104 | Resección de mucocele; incluye quiste de glándula salival | 5 |
| 16106 | Cierre o reparación salival sin injerto | 6 |
| 16108 | Exploración glándula salival | 6 |
| 16109 | Sialoplastia | 7 |
| 16110 | Cierre o reparación de fístula glándula salival con injerto | 7 |
| 16111 | Sialolitotomía de Stensen o de Warthon | 7 |
2. CAVIDAD BUCAL, LENGUA Y PALADAR
INCISIONES EN CAVIDAD BUCAL | ||
| 16201 | Incisión y drenaje de absceso cavidad bucal, intraoral; incluye hematoma | 5 |
| 16202 | Incisión y drenaje de abseso, cavidad bocal, extraorál; incluye hematoma | 7 |
| 16203 | Secuestrectomía para osteomiolitis intraoral | 7 |
| 16204 | Secuestrectomía para osteomilitis extraoral | 8 |
| 16205 | Decortización en rama mandibular | 8 |
| 16206 | Curetaje óseo, maxilar o mandibular | 8 |
| 16207 | Marzupialización de ránula | 5 |
OPERACIONES EN LENGUA | ||
| 16210 | Glosectomía total o radical; incluye hemiglosectomía | 13 |
| 16211 | Glosectomía parcial y/o biopsia | 10 |
| 16212 | Resección lesión superficial de lengua | 4 |
| 16213 | Glosopexia; incluye plastia frenillo lingual | 5 |
| 16214 | Glosoplastia; incluye injerto cutáneo o mucoso | 10 |
| 16215 | Glosorrafia | 5 |
OPERACIONES EN UVULA | ||
| 16230 | Uvulotomía | 3 |
| 16231 | Uvulorrafia | 3 |
OPERACIONES EN FARINGE Y PALADAR | ||
| 16240 | Faringoplastia; incluye colgajo faríngeo | 11 |
| 16241 | Injerto óseo paladar | 12 |
| 16242 | Palatorrafia; incluye estafilorrafia | 11 |
| 16243 | Extirpación lesión superficial paladar | 4 |
| 16244 | Extirpación lesión profunda paladar; incluye adenoma, lesiones superficiales extensas | 6 |
OTRAS OPERACIONES EN CAVIDAD BUCAL | ||
| 16261 | Estomatorrafia | 3 |
| 16262 | Resección lesión superficial mucosa oral con biopsia | 4 |
| 16263 | Resección lesión profunda mucosa oral; con biopsia; incluye superficial extensa | 5 |
| 16265 | Remoción cuerpo extraño tejidos blandos boca | 3 |
| 16266 | Miotomía músculos masticatorios; incluye parcial de masetero | 8 |
| 16267 | Miotomía macetero | 8 |
| 16268 | Miotomía temporal | 8 |
| 16269 | Miotomía pterigoideo externo | 8 |
TRATAMIENTO DE FÍSTULAS | ||
| 16270 | Cierre fístula oroantral con colgajo bucal; incluye oronasal | 8 |
| 16271 | Resección fístula boca, intraoral | 4 |
| 16272 | Cierre fístula oroantral con colgajo palatino o lingual; incluye oronasal | 8 |
| 16273 | Resección fístula boca, extra-oral | 6 |
| 16274 | Cierre fístula orosinusal y antrostomía, incluye remoción de cuerpo extraño o diente | 9 |
3. MAXILARES Y ARTICULACION TEMPOROMANDIBULAR
INTERVENCIONES EN MAXILARES
| 16300 | Osteotomía mentón | 10 |
| 16301 | Osteotorná mandibular por seudoartrosá; incluye corrección de anquilosis con o sin aplicación de prótesis. | 11 |
| 16302 | Osteotomía maxilar para extracción de cuerpo extraño | 8 |
| 16303 | Osteotomía deslizante | 10 |
| 16304 | Estudio prequirúrgico ortognático | 3 |
| 16305 | Osteotomía segmentaria mandibular o maxilar; incluye: fijación maxilo- mandibular, fijación rígida | 12 |
| 16306 | Corticotomia Lefort I, para expansión de maxilar | 10 |
| 16307 | Osteotomía Lefort II | 13 |
| 16308 | Osteotomía Lefort III | 13 |
| 16309 | Osteotomía para corrección microsomía hemifacial | 20 |
OTRAS INTERVENCIONES EN MAXILARES | ||
| 16310 | Cirugía ortognática de maxilar inferior; incluye fijación maxilo mandibular, fijación rígida | 12 |
| 16311 | Cirugía ortognática de maxilar superior; incluye Jijación <sic> maxilo mandibular, fijación rígida | 13 |
| 16312 | Mandibulectomía parcial simple | 11 |
| 16313 | Mandibulectomía parcial con reconstrucción | 13 |
| 16314 | Resección parcial maxilar | 11 |
OPERACIONES Y PROCEDIMIENTOS EN ARTICULACIÓN TEMPOROMANDIBULAR
| 16320 | Condilectomía maxilar inferior, incluye artrotomía | 11 |
| 16321 | Menisectomía articulación temporomandibular;. incluye resección tubérculo articular del temporal, plastia de cápsula articular, meniscorrafia, meniscopexia | 11 |
| 16322 | Reemplazo total de articulación temporomandibular; incluye injerto de cartílago de crecimiento, reemplazo articular con prótesis | 20 |
| 16323 | Artrocentesis | 7 |
| 16324 | Reducción manual de luxación aguda | 5 |
| 16325 | Reducción manual de luxación con fijación inter maxilar | 7 |
| 16326 | Artrectomía (anquilosis) | 11 |
| 16327 | Coronoidectomía | 11 |
REPARACIONES Y OPERACIONES PLÁSTICAS | ||
| 16330 | Profundización piso bucal | 6 |
| 16331 | Vestibuloplastia sin injerto | 6 |
| 16332 | Ventibuloplastia con injerto | 7 |
| 16333 | Frenillectomía en V (resección cuña) | 5 |
| 16334 | Frenillectomía en Z | 5 |
| 16335 | Exostosis maxilar superior | 7 |
| 16336 | Exostosis mandibular | 7 |
| 16337 | Osteotomía deslizante (visera) | 10 |
INJERTO E IMPLANTES | ||
| 16340 | Injerto óseo autógeno en maxilares; incluye implates <sic> protésicos. No incluye procedimiento quirúrgico para toma de injerto | 8 |
| 16341 | Injertos alopiásticos cerámicos | 8 |
| 16342 | Injertos alopiásticos metálicos (técnica de tornillo espiral o autopenetrante) | 6 |
| 16343 | Injertos alopiásticos metálicos (técnica de lámina fenestrada) | 7 |
| 16344 | Injertos alopiásticos metálicos (técnica subperióstica) | 8 |
| 16345 | Implante hidrosilapotita (cada hemimaxilar) | 8 |
| 16346 | Implante hidrosilapotita con expansor de periostio | 9 |
| 16347 | Implante de oseointegración | 9 |
| 16348 | Implante de oseointegración e injerto para elevación del piso de seno maxilar | 11 |
| 16349 | Implante de oseointegración con desplazamiento del nervio dentario inferior e injerto óseo | 11 |
REDUCCIONES CERRADAS DE FRACTURAS EN HUESOS FACIALES
| 16350 | Reducción cerrada fractura de maxilar superior; incluye inmovilización intermaxilar, fijación maxilomandibular, suspensión esquelética, fijación rígida. | 8 |
| 16351 | Reducción cerrada fractura de maxilar inferior; incluye inmovilización intermaxilar | 8 |
| 16352 | Reducción cerrada fracturas alveolares superior o inferior; incluye reimplante dental y fijación | 8 |
| 16353 | Reducción cerrada fractura de malar | 7 |
| 16354 | Reducción cerrada de arco sigomático | 7 |
REDUCCIONES ABIERTAS DE FRACTURAS EN HUESOS FACIALES
| 16360 | Reducción abierta fractura de maxilar superior (Lefort I); incluye inmovilización intermaxilar | 10 |
| 16361 | Reducción abierta fractura de maxilar superior (Lefort II y III); incluye fijación intermaxilar | 12 |
| 16362 | Reducción abierta fractura de maxilar inferior; incluye inmovilización intermaxilar | 10 |
| 16363 | Reducción abierta de fractura alveolar superior o inferior; incluye fractura de tuberosidad maxilar, reimplante dental, y fijación | 10 |
4. HUESOS FACIALES
REDUCCIONES ABIERTAS DE FRACTURA EN HUESOS FACIALES
| 16401 | Reducción abierta fractura de arco cigomático | 10 |
| 16402 | Reducción abierta fractura de malar; incluye fractura del piso de la órbita (Blow out) | 10 |
| 16403 | Reducción abierta fracturas múltiples de huesos faciales; incluye implante o injerto piso orbitario | 12 |
5. MAXILARES, ENCÍA Y DIENTES
EXTIRPACIONES DE LESIONES EN MAXILARES Y CAVIDAD ORAL
| 16500 | Extirpación lesión maligna de encía | 4 |
| 16501 | Extirpación lesión maligna de encía con vaciamiento ganglionar | 12 |
| 16502 | Resección quiste no odontogénico | 7 |
| 16503 | Exodoncia de incluidos; incluye fijación interdentaria o intermaxilar | 7 |
| 16504 | Resección parcial en bloque, maxilar o mandibular | 11 |
| 16505 | Resección tumor benigno de tejidos blandos. | 8 |
| 16506 | Extirpación tumor benigno en maxilar | 8 |
| 16507 | Osteoplastia maxilar de lesión fibro ósea | 10 |
| 16508 | Osteoplastia varios huesos, lesión fibro ósea | 12 |
| 16509 | Mascarilla facial para diagnóstico | 4 |
EXTIRPACIONES DE QUISTES Y TUMORES ODONTOGÉNICOS
| 16510 | Enucleación quiste odontogénico | 7 |
| 16511 | Marsupialización quiste odontogénico | 5 |
| 16512 | Resección tumor odontogénico (excepto tumores no encapsulados) | 9 |
| 16513 | Enucleación de quiste epidermoide, vía intraoral | 7 |
| 16514 | Enucleación de quiste epidermoide, vía extraoral | 9 |
| 16515 | Extirpación de tumor odontogénico encapsulado (preservación de seno o nervio dentario inferior) | 7 |
| 16516 | Extirpación de tumor odontogénico encapsulado (compromiso de nervio dentario inferior o seno maxilar) | 9 |
| 16517 | Extirpación de tumor odontogénico no encapsulado | 7 |
| 16518 | Resección tumor odontogénico no encapsulado con injerto óseo, para reconstrucción inmediata (no incluye toma de injerto) | 10 |
| 16519 | Extirpación de tumor odontogénico cementificante | 9 |
OPERACIONES EN NERVIOS DENTARIOS | ||
| 16550 | Descenso de agujero mentonero | 9 |
| 16551 | Exploración conducto dentario inferior; incluye descompresión, neurectomías | 9 |
| 16552 | Neurectomía maxilar superior | 10 |
| 16553 | Neurectomía periférica; incluye infraorbitario, largo bucal, lingual, mentonero | 5 |
(Artículo 18 del Decreto 2423 de 1996)
18. Establézcase para las intervenciones de Toma de Biopsias, la siguiente nomenclatura y clasificación:
Incluye: La efectuada por: Punción, aspiración, curetaje, incisión
TABLA 18.1
1. TEJIDO NERVIOSO
BIOPSIAS EN TEJIDO NERVIOSO
| 17100 | Tejido intracraneal | 10 |
| 17101 | Esteroatáxica | 10 |
| 17102 | Médula espinal | 9 |
| 17103 | Meninges vertebrales | 9 |
| 17104 | Nervio periférico superficial | 4 |
| 17105 | Nervio periférico profundo | 7 |
2. ÓRGANOS DE LOS SENTIDOS
BIOPSIAS EN OJO
| 17200 | Conducto lagrimal | 4 |
| 17201 | Conjuntiva | 4 |
| 17202 | Córnea - | 5 |
| 17203 | Cuerpo ciliar | 6 |
| 17204 | Esclerótica | 5 |
| 17205 | Glándula lagrimal | 3 |
| 17206 | Iris | 6 |
| 17207 | Orbita | 6 |
| 17208 | Párpado | 3 |
BIOPSIAS EN NARIZ | ||
| 17210 | Nariz | 3 |
| 17211 | Pared de senos paranasales | 7 |
BIOPSIA EN OÍDO | ||
| 17220 | Oído externo | 3 |
3. BOCA Y CUELLO
BIOPSIAS EN BOCA, FARINGE Y LARINGE | ||
| 17300 | Amígdalas, y/o vegetaciones adenoides | 3 |
| 17301 | Pared de cavidad bucal | 3 |
| 17302 | Encía | 2 |
| 17303 | Faringe | 6 |
| ,17304 | Glándula salival | 4 |
| 17305 | Labio | 2 |
| 17306 | Laringe o cuerda vocal | 8 |
| 17307 | Lengua | 3 |
| 17308 | Paladar y úvula | 3 |
| 17309 | Biopsia de huesos maxilares | 4 |
BIOPSIAS EN GLÁNDULA TIROIDES Y PARATIROIDES | ||
| 17310 | Glándula paratiroides | 9 |
| 17311 | Abierta de tiroides | 8 |
| 17312 | Percutánea de tiroides | 4 |
4. ÓRGANOS INTRATORÁCICOS
BIOPSIAS EN ÓRGANOS INTRATORÁCICOS | ||
| 17400 | Bronquio | 7 |
| 17401 | Esófago | 6 |
| 17402 | Órgano mediastinal (incluye timo) | 3 |
| 17403 | Pericardio | 9 |
| 17404 | Pleura por punción | 4 |
| 17405 | Pleura por toracotomía | 7 |
| 17406 | Pulmón por punción | 5 |
| 17407 | Pulmón por toracotomía | 7 |
| 17408 | Tráquea | 5 |
| 17409 | Endomiocárdica | 11 |
5. ÓRGANOS INTRAABDOMINALES
BIOPSIAS EN DIAFRAGMA Y CAVIDAD ABDOMINAL | ||
| 17500 | Diafragma | 9 |
| 17501 | Mesenterio | 8 |
| 17502 | Omento | 7 |
| 17503 | Colon | 6 |
| 17504 | Estómago por laparatomía | 8 |
| 17505 | Intestino delgado | 8 |
| 17506 | Recto o sigmoide | 6 |
BIOPSIAS EN VÍAS BILIARES, BAZO Y PÁNCREAS | ||
| 17510 | Hígado por laparotomía | 8 |
| 17511 | Hígado por punción | 4 |
| 17512 | Páncreas | 8 |
6. GLÁNDULAS SUPRARRENALES Y APARATO GENITOURINARIO
BIOPSIAS EN GLÁNDULA SUPRARRENAL Y RIÑÓN | ||
| 17600 | Riñón por lumbotomía | 8 |
| 17601 | Percutánea de riñón | 8 |
| 17602 | Glándula suprarrenal | 8 |
| 17603 | Tejidos perirrenales | 8 |
BIOPSIAS EN VÍAS URINARIAS | ||
| 17610 | Uretra | 6 |
| 17611 | Vejiga por laparotomía | 8 |
| 17612 | Pelvis o uréter | 8 |
| 17613 | Tejido periuretral | 8 |
BIOPSIAS EN ÓRGANOS GENITALES MASCULINOS | ||
| 17620 | Epidídimo | 6 |
| 17621 | Escroto | 3 |
| 17622 | Pene | 4 |
| I7623 | Próstata por punción; incluye perineal, transrectal | 5 |
| 17624 | Próstata (vía abierta) | 7 |
| 17625 | Testículo, túnica vagina o cordón espermático | 7 |
| 17626 | Conducto deferente | 6 |
BIOPSIAS EN ÓRGANOS GENITALES FEMENINOS EXTERNOS
| 17630 | Clítoris | 3 |
| 17631 | Labio mayor y labio menor | 3 |
| 17632 | Periné | 3 |
| 17633 | Vagina | 3 |
| 17634 | Glándula de Bartholín | 3 |
BIOPSIAS EN ÓRGANOS GENITALES FEMENINOS INTERNOS | ||
| 17640 | Cuello uterino (cérvix) | 3 |
| 17641 | Endometrio | 3 |
| 17642 | Miometrio | 8 |
| 17643 | Ovario | 8 |
| 17644 | Trompa de Falopio | 8 |
7. VASOS SANGUÍNEOS Y LINFÁTICOS
BIOPSIAS EN VASOS SANGUÍNEOS Y LINFÁTICOS | ||
| 17700 | Arteria o vena superficial | 4 |
| 17701 | Arteria o vena profunda | 7 |
| 17702 | Ganglio o vaso linfático superficial | 4 |
| 17703 | Ganglio o vaso linfático profundo | 7 |
8. APARATO LOCOMOTOR
BIOPSIAS EN HUESO | ||
| 17800 | Médula ósea | 5 |
| 17801 | Periostio | 4 |
| 17802 | Hueso | 4 |
BIOPSIAS EN OTRAS PARTES DEL APARATO LOCOMOTOR | ||
| 17810 | Aponeurosis | 3 |
| 17811 | Tejido sinovial | 5 |
| 17812 | Cápsula articular | 4 |
| 17813 | Cartílago | 5 |
| 17814 | Ligamento | 4 |
| 17815 | Músculo | 3 |
| 17816 | Tendón | 3 |
9. PIEL, MAMA Y ANO
BIOPSIA EN PIEL Y TEJIDO CELULAR SUBCUTÁNEO | ||
| 17900 | Piel y tejido celular subcutáneo, en otros sitios no clasificados | 2 |
BIOPSIA EN MAMA | ||
| 17910 | Glándula mamaria | 4 |
BIOPSIA EN ANO | ||
| 17920 | Ano | 3 |
(Art. 19 del Decreto 2423 de 1996)
19. Establézcase para los procedimientos de Endoscopia Diagnóstica Terapéutica, la siguiente nomenclatura y clasificación:
La efectuada para: Realización de procedimientos, aplicación de agentes terapéuticos, irrigación, lavado y cepillado.
TABLA 19.1.
1. APARATO RESPIRATORIO Y MEDIASTINO
ENDOSCOPIAS DIAGNÓSTICAS
| 18100 | Laringoscopia o antroscopia | 4 |
| 18101 | Microlaringoscopia | 6 |
| 18102 | Rinofaringoscopia | 6 |
| 18103 | Broncoscopia con toma de biopsia | 7 |
| 18104 | Broncoscopia con lavado bronquial | 7 |
| 18105 | Fibrobroncuscopia diagnóstica | 6 |
| 18106 | Torascopia por toracostomía | 8 |
| 18107 | Mediastinoscopia | 8 |
| 18108 | Nasosinusoscopia | 8 |
| 18109 | Fibronasolaringoscopia | 8 |
ENDOSCOPIAS TERAPÉUTICAS | ||
| 18120 | Fibrobroncoscopia para extracción de cuerpo extraño | 8 |
2. ARTICULACIONES
ENDOSCOPIA DIAGNÓSTICA | ||
| 18200 | Artroscopia diagnóstica de cadera | 7 |
| 18201 | Artroscopia diagnóstica de codo, muñeca, tobillo o temporomandibular | 6 |
| 18202 | Artroscopia diagnóstica de hombro, rodilla o falanges | 5 |
ENDOSCOPIA TERAPÉÚTICA | ||
| 18210 | Extracción de cuerpos libres intraarticulares en cadera | 11 |
| 18211 | Extracción de cuerpos libres intraarticulares en hombro, codo, rodilla, tobillo o articulación temporomandibular | 7 |
| 18212 | Extracción de cuerpos libres intraarticulares en muñeca o falanges | 7 |
| 18213 | Sinovectomía: Cualquier articulación, excepto falanges | 10 |
| 18214 | Sinovectomía de falanges | 7 |
| 18215 | Condroplastia de hombro o rodilla | 11 |
| 18216 | Condroplastia de codo, muñeca, cadera o tobillo | 12 |
| 18217 | Condroplastia de falanges | 7 |
| 18218 | Acromioplastia más extracción de calcificaciones | 8 |
| 18219 | Capsulorrafia para luxación de hombro | 10 |
| 18220 | Tratamiento de capsulitis adhesiva de hombro | 9 |
| 18221 | Remoción de plicas en codo | 7 |
| 18222 | Artrodesis escafosemilunar | 6 |
| 18223 | Liberación del túnel carpiano | 7 |
| 18224 | Sutura de fibrocartílago triangular en muñeca | 9 |
| 18225 | Debridamiento en fibrocartílago triangular en muñeca | 7 |
| 18226 | Resección de tercio distal de clavícula | 7 |
| 18227 | Resección de labrum roto en hombro | 6 |
| 18228 | Sutura del manguito rotador | 9 |
| 18229 | Osteosíntesis por fracturas osteocondrales o de la espinal tibial | 10 |
| 18230 | Osteosíntesis por fracturas intraarticulares u osteítis disecante en rodilla | 10 |
| 18231 | Liberación de adherencias en rodilla | 7 |
| 18232 | Liberación de adherencias más cuadriceplastia | 10 |
| 18233 | Menisectomía media o lateral | 13 |
| 18234 | Reconstrucción de ligamento cruzado anterior con injerto autólogo o con aloinjerto | 20 |
| 18235 | Reconstrucción de ligamento cruzado posterior con injerto autólogo o aloinjerto | 21 |
| 18236 | Sutura de menisco, medial o lateral | 12 |
| 18237 | Tratamiento de artritis séptica de rodilla | 7 |
| 18238 | Resección de plica en rodilla | 6 |
| 18239 | Relajación de retináculo lateral en rodilla | 7 |
| 18240 | Relajación de retináculo lateral más osteotomía de realineación en rodilla | 10 |
| 18241 | Relajación, de retináculo lateral más osteotomía de realineación, más plicatura de retináculo medial en rodilla | 13 |
| 18242 | Osteosíntesis franturas de tobillo | 11 |
| 18243 | Reparación del ligamento peroneoastragalino anterior | 8 |
3. ESÓFAGO, ESTÓMAGO E INTESTINO DELGADO
ENDOSCOPIAS DIAGNOSTICAS | ||
| 18300 | Esofagogastroduodenoscopia | 6 |
| 18301 | Esofagogastroduodenoscopia en acto quirúrgico | 7 |
| 18302 | Esofagoscopia | 5 |
| 18303 | Estudio de motilidad esofágica | 9 |
ENDOSCOPIAS TERAPÉUTICAS | ||
| 18310 | Esofagoscopia rígida para extracción de cuerpo extraño | 10 |
| 18311 | Esofagoscopia flexible para extracción de cuerpo extraño | 9 |
| 18312 | Esofagoscopia para dilatación (sesión) | 6 |
| 18313 | Esofagoscopia para dilatación neumática con balón (sesión) | 7 |
| 18314 | Esofagoscopia para esclerosis de várices (sesión) | 7 |
| 18315 | Esofagoscopia con colocación de prótesis endoesofágica | 7 |
| 18316 | Esofagoscopia para control de hemorragia o para fulguración de lesión de mucosa | 8 |
| 18317 | Papilotomía endoscópica en estómago o duodeno | 11 |
| 18318 | Gastrotomía endoscópica | 8 |
| 18319 | E G D C para control de hemorragia o fulguración de lesión en mucosa | 8 |
| 18320 | E G D C con extracción de cuerpo extraño | 7 |
| 18321 | Yeyunostomía endoscópica percutánea | 10 |
| 18322 | Endoscopia de intestino delgado con extracción de cuerpo extraño | 10 |
| 18323 | Endoscopia de intestino delgado con papilotomía control de hemorragia o fulguración de lesión de mucosa | 11 |
| 18324 | Endoscopia de ileostomía continente | 10 |
4. PÁNCREAS Y VÍAS BILIARES
ENDOSCOPIA DIAGNÓSTICA | ||
| 18400 | Colangiografía retrógrada transduodenal | 9 |
| 18401 | E R C P Endoscopia para colangiopancreatografía retrógrada | 10 |
ENDOSCOPIAS TERAPÉUTICAS | ||
| 18410 | E R C P para esfinterotomía y/o papilotomía | 11 |
| 18411 | E R C P para extracción de cálculos biliares | 12 |
| 18412 | E R C P para litotripsia de cálculos biliares cualquier método | 12 |
| 18413 | E R C FP para manometría de esfínter, de Oddi | 12 |
| 18414 | E R C P para drenaje nasobiliar (sin Kit) | 12 |
| 18415 | E R C P para colocación o reinserción, de Stent, en conducto biliar o pancreática | 13 |
| 18416 | E R C P para dilatación con balón de ampolla, de conducto biliar o pancreático | 13 |
5. COLON
ENDOSCOPIAS DIAGNÓSTICAS | ||
| 18500 | Anoscopia (proctoscopia) | 3 |
| 18501 | Rectosigmoidoscopia-equipo rígido | 5 |
| 18502 | Rectosigmoidoscopia-equipo flexible | 6 |
| 18503 | Colonoscopia izquierda | 8 |
| 18504 | Colonoscopia total | 10 |
| 18505 | Colonoscopia en acto quirúrgico | 11 |
| 18506 | Manometría rectal | 9 |
ENDOSCOPIA TERAPÉUTICA | ||
| 18510 | Rectosigmoidoscopia para extracción de cuerpo extraño | 8 |
| 18511 | Colonoscopia para extracción de cuerpo extraño | 11 |
| 18512 | Sigmoidoscopia para resección de pólipos, control de hemorragia o fulguración de lesión de mucosa | 11 |
| 18514 | Colonoscopia para resección de pólipos, control de hemorragia o fulguración de lesión de mucosa | 12 |
| 18515 | Colonoscopia para descompresión de vólvulus | 12 |
6. ABDOMEN
ENDOSCOPIAS DIAGNOSTICAS | ||
| 18600 | Laparoscopia exploradora | 5 |
| 18601 | Laparoscopia con biopsia | 9 |
7. VEJIGA, URETER Y PELVIS RENAL
ENDOSCOPIAS DIAGNOSTICAS | ||
| 18700 | Pieloscopia | 5 |
| 18701 | Ureteroscopia | 6 |
| 18702 | Ureterorrenoscopia | '12 |
| 18703 | Cistoscopia | 6 |
| 18704 | Cistoscopia y biopsia vesical | 9 |
| 18705 | Cistoscopia y cateterismo ureteral | 9 |
| 18706 | Cistoscopia y calibración uretral | 9 |
| 18707 | Cistoscopia y pielografia retrógada | 9 |
ENDOSCOPIAS TERAPÉUTICAS | ||
| 18710 | Ureterolitotomía | 10 |
| 18 711 | Ureterolitotomía ultrasónica | 20 |
| 18712 | Extracción cuerpo extraño en vejiga | 9 |
| 18713 | Cistolitotomía | 11 |
| 18714 | Cistolitotomía ultrasónica | 12 |
| 18715 | Meatotomía ureteral | 9 |
| 18716 | Resección de lesión piélica | 11 |
| 18717 | Pieloplastia endoscópica | 13 |
| 18718 | Colocación de prótesis endoureteral (cateter J J) | 9 |
| 18719 | Evacuación endoscópica de coágulos o detritus endovesicales | 9 |
| 18720 | Fulguración transuretral por sangrado (no incluye sangrado postoperatorio) | 12 |
8.URETRA Y PRÓSTATA
ENDOSCOPIA DIAGNÓSTICA | ||
| 18800 | Uretroscopia | 6 |
ENDOSCOPIAS TERAPEUTICAS | ||
| 18810 | Extracción cuerpo extraño en uretra | 10 |
| 18811 | Esfinterotomía | 12 |
| 18812 | Resección de valvas congénitas uretrales | 10 |
| 18813 | Uretrolitotomía | 10 |
| 18814 | Extirpación y/o electrofulguración lesiones uretrales | 9 |
| 18815 | Drenaje absceso próstata | 8 |
| 18816 | Control hemorragia prostética | 8 |
| 18817 | Uretrotomía interna endoscópica | 10 |
| 18818 | Resección transuretral de divertículos uretrales | 12 |
| 18819 | Inyección periuretral para tratamiento de incontinencia | 12 |
9. APARATO GENITAL FEMENINO
ENDOSCOPIAS DIAGNÓSTICAS | ||
| 18900 | Amnioscopia | 4 |
| 18901 | Colpomicroscopia | 3 |
| 18902 | Histeroscopia | 3 |
| 18903 | Colposcopia (vaginoscopia) | 2 |
ENDOSCOPIA TERAPÉUTICA | ||
| 18910 | Sección y/o ligadura de trompa de Falopio por laparoscopia | 5 |
NOTA: E G D C Esofagogastroduodenoscopia E R C P Endoscopia para colangio-pancreatografía retrógrada
(Art. 20 del Decreto 2423 de 1996)
20. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 4 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las tarifas establecidas en Unidades de Valor Tributario - UVT para Laboratorio Clínico son:
TABLA 20.1. EXAMENES Y PROCEDIMIENTOS DE LABORATORIO CLINICO
| 19001 | Acetaminofén | 1,38 |
| 19002 | Acetoacetato | 3,7 |
| 19003 | Ácido ascórbico | 0,421 |
| 19004 | Ácidos biliares | 1,48 |
| 19005 | Ácido delta aminolevulínico | 2,17 |
| 19006 | Ácido fólico | 1,87 |
| 19007 | Ácidos grasos de cadena muy larga cuantificación | 14,83 |
| 19008 | Ácido 5 Hidroxi indolacético (Serotonina) | 1,22 |
| 19009 | Ácido homovanílico | 3,21 |
| 19010 | Ácido láctico | 1,27 |
| 19011 | Ácidos orgánicos, espectrometría de masas | 7,41 |
| 19012 | Ácidos orgánicos en orina (cromatografía de gas) | 4,92 |
| 19013 | Ácido orótico | 2,02 |
| 19014 | Ácido pirúvico | 2,52 |
| 19015 | Ácido siálico | 1,32 |
| 19016 | Ácido succínico | 0,737 |
| 19017 | Ácido úrico | 0,491 |
| 19019 | Ácido valpróico | 1,84 |
| 19020 | Ácido vanil mandélico | 2,72 |
| 19021 | Addis, recuento de | 0,482 |
| 19022 | Adenosín de aminasa | 0,491 |
| 19025 | Adrenocorticotrópica hormona ACTH | 1,99 |
| 19026 | Aglutininas (en caliente y en frío) | 0,439 |
| 19027 | Agregación plaquetaria (cada muestra) | 0,842 |
| 19031 | Agua, examen físico -químico | 1,59 |
| 19032 | Agua, examen microbiológico | 1,59 |
| 19033 | Albert coloración (Loeffler) | 0,517 |
| 19036 | Albúmina | 0,298 |
| 19037 | Albúmina ácida | 0,737 |
| 19038 | Alcaloides | 1,63 |
| 19039 | Alcohol etílico | 1,19 |
| 19043 | Alcohol metílico | 1,19 |
| 19044 | Aldolasa | 1,18 |
| 19045 | Aldosterona | 3,93 |
| 19049 | Alfa 1 antitripsina | 1,33 |
| 19050 | Alfa 1 glicoproteína | 0,763 |
| 19051 | Alfa 2 HS glicoproteína | 0,763 |
| 19055 | Alfa 2 macroglobulína | 0,719 |
| 19056 | Alfa fetoproteína | 2,46 |
| 19057 | Alfa iduronidasa | 3,21 |
| 19058 | Alucinógenos (LSD) | 1,43 |
| 19061 | Amikacina | 1,25 |
| 19062 | Amílasa | 0,57 |
| 19063 | Aminoácidos en orina, por cromatografía | 2, 19 |
| 19064 | Aminoácidos en orina prueba cualitativa, cada uno | 0,693 |
| 19065 | Aminoácidos en sangre, por cromatografía | 2,03 |
| 19066 | Aminoacidograma | 14,83 |
| 19067 | Aminotransferasas | 4,95 |
| 19068 | Amitriptilína (Triptanol) | 1,86 |
| 19069 | Amonio | 1, 14 |
| 19070 | Androstenediona | 3,73 |
| 19073 | Androsterona | 2,57 |
| 19074 | Anfetaminas | 1,83 |
| 19075 | Antibiograma | 0,912 |
| 19079 | Anticoagulantes circulantes | 1,86 |
| 19080 | Anticoagulante lúpico | 2,03 |
| 19081 | Anticuerpos anti-acetilcolína | 2,22 |
| 19082 | Anticuerpos anti-cardiolipina | 3,26 |
| 19083 | Anticuerpos anti-células parietales | 2,08 |
| 19084 | Anticuerpos anti-centrómero | 3,06 |
| 19085 | Anticuerpos anti-citoplasmáticos | 2,35 |
| 19086 | Anticuerpos anti-DNA | 3,68 |
| 19087 | Anti-nDNA | 2,25 |
| 19088 | Anticuerpos anti Baar Epstein | 2,72 |
| 19089 | Anticuerpos anti-espermatozoides | 2,36 |
| 19090 | Anticuerpos anti-fosfolípidos | 2,31 |
| 19091 | Anticuerpos anti-insulina | 1,83 |
| 19092 | Anticuerpos anti-islotes | 2,25 |
| 19093 | Anticuerpos anti-mitocondria | 1,49 |
| 19094 | Anticuerpos anti-músculo liso | 1,48 |
| 19097 | Anticuerpos anti-nucleares | 2,09 |
| 19098 | Anticuerpos anti-nucleares extractables totales(ENA) | 4,46 |
| 19099 | Anticuerpos anti-plaquetas | 1,36 |
| 19103 | Anticuerpos anti-PM1 | 3,35 |
| 19104 | Anticuerpos anti-PM2 | 3,35 |
| 19105 | Anticuerpos anti-PMISCL | 3,35 |
| 19109 | Anticuerpos anti-RNP y SM o RO y LA | 3,35 |
| 19110 | Anticuerpos anti-SCL 70 | 3,35 |
| 19111 | Anticuerpos anti-SSA | 3,35 |
| 19115 | Anticuerpos anti-SSB | 3,35 |
| 19116 | Anticuerpos anti-tiroideos coloidales | 1,87 |
| 19117 | Anticuerpos anti-tiroideos microsomales | 2,16 |
| 19121 | Anticuerpos anti-tiroideos tiroglobulínicos | 2,16 |
| 19122 | Anticuerpos citotóxicos | 8,54 |
| 19123 | Anticuerpos heterófilos específicos o absorbidos | 0,579 |
| 19127 | Anticuerpos heterófilos totales | 1,06 |
| 19128 | Antiestreptolisinas O, prueba cualitativa | 1,03 |
| 19129 | Antiestreptolisinas O, prueba cuantitativa | 1,24 |
| 19133 | Antígeno 15-3 para cáncer de mama | 5,61 |
| 19134 | Antígeno 19-9 para cáncer de tubo digestivo | 4,51 |
| 19135 | Antígeno 125 para cáncer de ovario | 4,51 |
| 19136 | Antigenosbacterianos en LCR,orina o sangre (prueba de látex polivalente para meningitis) | 4,95 |
| 19139 | Antígeno carcinoembrionario | 3,73 |
| 19140 | Antígeno específico para cáncer de próstata | 4,54 |
| 19141 | Antígenos microbianos | 1,81 |
| 19142 | Antitrombina III | 2,16 |
| 19143 | Apolipoproteínas A y B | 3,86 |
| 19144 | Arbovirus (FA, EEV, Dengue) prueba presuntiva (lHA) | 3,11 |
| 19145 | Arbovirus (FA, EEV, Dengue) prueba confirmatoria(neutralización) | 6,35 |
| 19146 | Arilsulfatasa A, en leucocitos | 3,41 |
| 19147 | Arilsulfatasa A, en suero | 2,31 |
| 19148 | Arilsulfatasa B, en leucocitos | 3,56 |
| 19149 | Arsénico | 1,05 |
| 19150 | Aspartilcilasa, en leucocitos | 3,56 |
| 19151 | Asparraguina | 4,95 |
| 19152 | Azúcares por cromatografía | 1,51 |
| 19153 | Azúcares reductores | 0,325 |
| 19154 | B galactocidasa, en leucocitos | 3,56 |
| 19155 | B glucocidasa, en leucocitos | 3,56 |
| 19156 | BH4 | 25,56 |
| 19157 | Baciloscopia | 0,465 |
| 19158 | Bandas oligoclonales, en suero y LCR | 1,87 |
| 19159 | Barbitúricos | 1,63 |
| 19160 | Benzodiacepinas | 1,74 |
| 19163 | Beta 2 macroglobulina | 1; 13 |
| 19164 | Beta 2 microglobulina | 2,06 |
| 19165 | BetaHCG cuantitativa | 1,61 |
| 19166 | Betahidroxibutirato | 3,7 |
| 19169 | Bifirrubina directa | 0,307 |
| 19170 | Bifirrubina total | 0,395 |
| 19171 | Biotinidasa, en suero | 1,78 |
| 19175 | Cadmio | 1,53 |
| 19176 | Cafeína | 1,33 |
| 19177 | Calcio colorimétrico | 0,623 |
| 19181 | Calcitonina | 4,26 |
| 19182 | Calculo biliar, físico-químico | 0,991 |
| 19183 | Calculo renal, físico-químico | 2,22 |
| 19187 | Campo oscuro (cualquier muestra) | 1,01 |
| 19188 | Canabinoides | 0,895 |
| 19189 | Carbamazepina | 2,74 |
| 19190 | Carbohidratos, determinación( Benedict, Selfiwanoff, glucosa oxidasa), cada uno | 1,00 |
| 19193 | Carbono monóxido | 1,06 |
| 19194 | Carotenos | 0,807 |
| 19195 | Catecolaminas diferenciada | 1, 16 |
| 19199 | Ceruloplasmina | 1,46 |
| 19200 | Cetonas | 0,272 |
| 19201 | Cianuros | 1,06 |
| 19205 | Ciclosporina | 2,72 |
| 19206 | Cisticercosis determinación de Ac | 1,87 |
| 19207 | Citomegalovirus anticuerpos G | 1,95 |
| 19211 | Citomegalovirus anticuerpos M | 1,95 |
| 19213 | Clamidia tracomatis antígeno | 1,94 |
| 19217 | Clasificación inmunológica de leucemia | 4,2 |
| 19218 | Clasificación inmunológica de linfoma | 4,95 |
| 19219 | Clonazepam | 1,9 |
| 19223 | Clorpromacina | 1,25 |
| 19224 | Cloruro | 0,333 |
| 19225 | Clorurode cetil piritinium | 1,48 |
| 19226 | Cloruro férrico | 0,509 |
| 19227 | Coagulación, tiempo de | 0,43 |
| 19230 | Coagulación, tiempo de retracción | 0,465 |
| 19231 | Cobre | 1,53 |
| 19235 | Cocaína (metabolito) | 1,66 |
| 19236 | Coccidiomicosis, determinación de Ac | 1,48 |
| 19237 | Colesterol HDL | 0,737 |
| 19241 | Colesterol LDL | 0,868 |
| 19242 | Colesterol Total | 0,895 |
| 19243 | Colinesterasa, en glóbulos rojos | 1,06 |
| 19244 | Colinesterasa, en sangre total | 1, 18 |
| 19247 | Colinesterasa, sérica | 1,06 |
| 19248 | Coloraciones especiales | 1,03 |
| 19249 | Coloraciones inmuno-cito e Histoquímicas (per oxidasa, Otras) | 2,68 |
| 19253 | Coloración para Baar (Zielh-Nielsen) | 0,509 |
| 19254 | Complemento C3 o C4 cuantitativo | 2,99 |
| 19255 | Complemento C3 o C4 semicuantitativo | 1,18 |
| 19259 | Complemento hemolítico CH50 | 2,24 |
| 19260 | Coombs directo | 0,544 |
| 19261 | Coombs indirecto, prueba cualitativa | 0,325 |
| 19265 | Coombsin directo, prueba cuantitativa | 0,544 |
| 19266 | Coprocultivo | 2,32 |
| 19267 | Coprológico | 0,289 |
| 19271 | Coprológico, por concentración | 0,439 |
| 19272 | Coproporfirinas | 0,895 |
| 19273 | Coproscópico (incluye: pH, sangre azucares reductores y parásitos) | 1, 14 |
| 19277 | Corticosteroides 17 hidroxi | 1,15 |
| 19278 | Cortisol | 2,08 |
| 19279 | Cortisol, prueba de estimulación | 2,65 |
| 19280 | Creatina | 0,491 |
| 19283 | Creatincinasa CK | 0,675 |
| 19284 | Creatincinasa con separación de isoenzimas | 1,63 |
| 19285 | Creatincinasa fracción MB | 0,947 |
| 19289 | Creatinina, depuración | 0,675 |
| 19290 | suero, orina y otros | 0,421 |
| 19291 | Crecimiento hormona, con estímulo de clonidina post-ejercicio | 5,78 |
| 19292 | Crecimiento hormona somatotrópica | 2,69 |
| 19295 | Crioglobulina | 0,439 |
| 19296 | Crío hemolisinas | 0,377 |
| 19297 | Criptococcus neoformans, Búsqueda de antígeno por látex | 1,18 |
| 19301 | Criptococcus neoformans, cultivo, | 1,15 |
| 19302 | Criptococcus neoformans, examen directo por tinta china | 0,57 |
| 19303 | Criptosporidiasis (coloración Z-N modificada) | 0,833 |
| 19304 | Cuadro hemático o hemograma hematocrito y leucograma | 0,728 |
| 19307 | Cuerpos de Heinz | 0,386 |
| 19308 | Cultivo para anaerobios | 1,95 |
| 19309 | Cultivo para hongos | 1,03 |
| 19313 | Cultivo para mycobacterium | 2,11 |
| 19314 | Cultivo para mycoplasma | 0,895 |
| 19315 | Cultivo para virus | 6,52 |
| 19316 | Cultivo y antibiograma para microorganismos | 1,72 |
| 19319 | Cultivos especiales para microorganismos | 1,18 |
| 19320 | Curva de agregación plaquetaria | 4,75 |
| 19321 | Curva de tolerancia a la fenilalaninapos estímulo con BH-4 | 8,89 |
| 19322 | Curva de tolerancia a la galactosa | 1,78 |
| 19323 | Curva de tolerancia a la glucosa (5 muestras) | 2,02 |
| 19326 | Dehidroepinandrosterona | 3,41 |
| 19327 | Dehidroepinandrosterona sulfato | 2,68 |
| 19329 | Deshidrogenasa hidroxibutirica HBDH | 1,81 |
| 19332 | Deshidrogenasa láctica LDH | 0,517 |
| 19333 | Deshidrogenasa láctica con separación de isoenzimas | 1,61 |
| 19334 | Desipramina | 2,22 |
| 19338 | Digitoxina | 1,72 |
| 19339 | Digoxina | 2,27 |
| 19340 | Dinitrofenil Hidracina | 0,535 |
| 19341 | Disopiramida | 1,33 |
| 19344 | Drepanocitos | 0,325 |
| 19345 | Dxilosa | 2,52 |
| 19350 | Ecoli, identificación serológica | 0,807 |
| 19351 | Echinocoquiasis, determinación de Ac | 1,18 |
| 19352 | Elastasa | 1,63 |
| 19353 | Embarazo, prueba cualitativa por (RIA, ELISA o en placa monoclonal) | 1,42 |
| 19354 | Embarazo, prueba en placa (látex, policlonal) | 0,579 |
| 19355 | Entamoeba histolítica, determinación de Ac | 0,544 |
| 19356 | Enterovirus, determinación de Ac | 1,61 |
| 19357 | Enzimas en suero-cuantificación | 4,95 |
| 19358 | Enzimas enfermedades de substancia blanca, cada uno | 9,88 |
| 19359 | Enzimas enfermedades de substancia gris, cada uno | 9,88 |
| 19360 | Enzimas glicolíticas, cada uno | 9,88 |
| 19361 | Enzimas lisosomales, medición | 14,83 |
| 19362 | Enzimas metabolismo del glicógeno | 9,88 |
| 19363 | Enzimas mitocondriales | 14,83 |
| 19364 | Eosinófilos, recuento (cualquier muestra) | 0,465 |
| 19365 | Epinandrosterona | 2,08 |
| 19368 | Escopolamina | 1,38 |
| 19369 | Espermograma básico incluye: morfología recuento) | 1,59 |
| 19370 | Espermograma con bioquímica (incluye: ácido cítrico, fructuosa,gliceril-osforil-colina) | 2,76 |
| 19374 | Esterasa isoenzimas | 1,51 |
| 19375 | Esterasa pancreática | 1,51 |
| 19376 | Esteroídes 17 Cetos | 2,27 |
| 19380 | Estradiol | 2,4 |
| 19381 | Estreptomicina | 1,36 |
| 19382 | Estricnina | 2, 13 |
| 19386 | Estríol | 2,38 |
| 19387 | Estrógenos | 1,36 |
| 19388 | Etosuximida | 1,25 |
| 19389 | FSH y LH post-gonarelina | 5,93 |
| 19393 | Factor plaquetarío fil (CELITE) | 1,29 |
| 19394 | Factor RA, prueba cuantitativa de alta precisión | 0,763 |
| 19395 | Factor RA, prueba semicuantitativa | 0,482 |
| 19399 | Factor Rh anti D o factor O | 0,693 |
| 19400 | Factor Rh (C, c, E, e) | o,781 |
| 19401 | Factor V Labil | 0,833 |
| 19405 | Factor VII | 0,833 |
| 19406 | Factor VIII | 0,833 |
| 19407 | Factor IX | 0,833 |
| 19411 | Factor X | 0,833 |
| 19412 | Factor XI | 0,833 |
| 19413 | Factor XII | 0,833 |
| 19417 | Factor XIII | 0,833 |
| 19418 | Factor Von Willebrand | 0,833 |
| 19419 | Factores A1-A2-H y otros ligados a los grupos sanguíneos | 0,246 |
| 19423 | Fagocitosis, estudio de capacidad fagocitaría de leucocitos | 0,596 |
| 19424 | Fenciclidina | 0,991 |
| 19425 | Fenilalanina | 0,693 |
| 19426 | Fenilalanina en sangre, prueba de inhibición microbiológica (Test de Guthrie) | 3,56 |
| 19429 | Fenil cetonuria | 0,465 |
| 19430 | Fenitoina (epamín, cumatil, hidanil difenilhidantoina) | 2,87 |
| 19431 | Fenobarbital | 2,87 |
| 19435 | Fenotiacinas | 1,25 |
| 19436 | Ferritina | 1,68 |
| 19437 | Fibrina | 0,386 |
| 19441 | Fibrinógeno | 0,667 |
| 19442 | Fibrinógeno, productos de degradación | 1,03 |
| 19443 | Fibrinólisis | 0,36 |
| 19444 | Fibroblastos, cultivo | 19,76 |
| 19445 | Fibroplastos, medición enzimática en cultivo de | 24,71 |
| 19446 | Folatos | 2,38 |
| 19447 | Folículo estimulante FSH | 2,68 |
| 19448 | Fosfatasa ácida | 0,623 |
| 19449 | Fosfatasa ácida determinación en leucocitos | 1,33 |
| 19453 | Fosfatasa ácida prostática que detecte estado | 1,63 |
| 19454 | Fosfatasa alcalina | 0,535 |
| 19455 | Fosfatasa alcalina, determinación en leucocitos | 1,33 |
| 19459 | Fosfatasa alcalina isoenzimas | 0,807 |
| 19460 | Fosfatidil glicerol | 1,78 |
| 19461 | Fosfatidil inositol | 1,78 |
| 19462 | Fosfofructocinasa | 3,26 |
| 19463 | Fosforilasa | 3,26 |
| 19465 | Fósforo colorimétrico | 0,588 |
| 19466 | Fragilidad capilar | 0,465 |
| 19467 | Fragilidad osmótica (resistencia globular) | 0,465 |
| 19472 | Frotis rectal, identificación de trofozoitos | 0,667 |
| 19473 | Fructosamina | 0,816 |
| 19478 | Galactosa | 0,807 |
| 19479 | Galactosa uridil transferasa | 2,22 |
| 19480 | Gamaglutamil transferasa GGT | 0,895 |
| 19481 | Gangliosidos en orina, por cromatografía | 2,4 |
| 19482 | Gases arteriales | 1,63 |
| 19484 | Gastrina | 4,03 |
| 19485 | Gentamicina | 1,89 |
| 19486 | Glicina | 3,41 |
| 19487 | Globulina trasportadora de T3, TBG | 2,14 |
| 19488 | Glucógeno, curva de estimulación con glucagón, midiendo glucosa y ácido láctico | 8,89 |
| 19490 | Glucosa (en suero, LCR, otros fluidos) | 0,439 |
| 19491 | Glucosa 6, fosfatasa | 3,32 |
| 19492 | Glucosa 6, fosfato deshidrogenasa | 1,59 |
| 19493 | Glucosa pre y post carga o test de O'Sullivan | 1,11 |
| 19496 | Glucosuria y cetonuria | 0,298 |
| 19497 | Gram, tinción y lectura (cualquier muestra) | 0,377 |
| 19498 | Grasas neutras en MF | 0,623 |
| 19503 | Ham, prueba | 0,746 |
| 19504 | Haptoglobina | 0,991 |
| 19505 | Hematocrito | O, 132 |
| 19509 | Hemoclasificación (grupo sanguíneo y factor RH) | 0,93 |
| 19510 | Hemoclasificación, prueba globular | 0,386 |
| 19511 | Hemoclasificación, prueba sérica | 1,03 |
| 19514 | Hemocultivo | 2,08 |
| 19515 | Hemoglobina A2 por cromatografía de columna | 1,54 |
| 19516 | Hemoglobina, alquilación de | 1,26 |
| 19517 | Hemoglobina, concentración de | 0,272 |
| 19518 | Hemoglobina fetal | 0,965 |
| 19521 | Hemoglobina, fracciones por electroforesis | 2,92 |
| 19522 | Hemoglobina glicosilada | 1,61 |
| 19523 | Hemoglobina libre en plasma | 1,39 |
| 19527 | Hemoglobina materna y fetal (APT) | 0,623 |
| 19528 | Hemoglobina materna y fetal (Kli Haner) | 0,57 |
| 19529 | Hemoglobinuria | 0,807 |
| 19533 | Hemolisinas | 0,938 |
| 19534 | Hemoparásitos (frotis, gota gruesa) | 0,377 |
| 19535 | Hemosiderina | 1,66 |
| 19539 | Heparina, dosificación de | 0,298 |
| 19540 | Hepatitis A, anticuerpo G | 3,17 |
| 19541 | Hepatitis A, anticuerpo M | 2,59 |
| 19542 | Hepatitis 8, anticuerpo anti central G | 2,52 |
| 19545 | Hepatitis 8, anticuerpo anti central M | 3,17 |
| 19546 | Hepatitis 8, anticuerpo anti E | 3,17 |
| 19547 | Hepatitis 8, anticuerpo anti superficial | 3,17 |
| 19548 | Heridas: microscópico, cultivo y A8, gérmenes comunes | 4,95 |
| 19549 | Heridas: microscópico, cultivo y A8, anaerobios | 5,56 |
| 19551 | Hepatitis 8, antígeno de superficie | 3,17 |
| 19552 | Hepatitis 8, antígeno E | 3,17 |
| 19553 | Hepatitis 8, anti DNA polimerasa | 3,17 |
| 19557 | Hepatitis Delta anticuerpo | 2,59 |
| 19558 | Hepatitis Delta, antígeno | 2,59 |
| 19559 | Hepatitis C, anticuerpo G | 3,56 |
| 19563 | Herpes I, anticuerpo G | 2,79 |
| 19564 | Herpes 11, anticuerpo G | 2,79 |
| 19565 | Herpes, anticuerpo M | 2,79 |
| 19566 | Herpes, antígeno | 1,97 |
| 19568 | Hexosaminidasa A y 8 en leucocitos | 3,56 |
| 19569 | Hexosaminidasa A y 8 en suero | 1,33 |
| 19570 | Hidrocarburos | 0,974 |
| 19571 | Hierro sérico, capacidad de fijación y combinación | 1,24 |
| 19575 | Histocompatibilidad, estudio completo (HLA, A 8C DR, etc,) y prueba cruzada | 71, 13 |
| 19576 | Histocompatibilidad, estudio parcial (HLA,A8) | 19,38 |
| 19577 | Histocompatibilidad, estudio parcial (HLA, 827, 88, 85 etc, ) cada uno | 8,46 |
| 19578 | Histoplasma capsulatum, identificación serológica | 1, 15 |
| 19581 | Hongos, alucinógenos | 2,45 |
| 19582 | Hongos, examen directo (KOH) | 0,421 |
| 19583 | Hongos, identificación serológica | 2,62 |
| 19584 | HPRT, en eritrocitos | 2,22 |
| 19585 | HPRT, en raíces de cabello | 8,6 |
| 19587 | HTLVI, anticuerpos presuntivos | 2,52 |
| 19588 | HTLVI, prueba confirmatoria | 3,26 |
| 19593 | Identificación de anticuerpos irregulares | 1,16 |
| 19594 | lmipramina | 1,4 |
| 19595 | lnhibidor de C 1 esterasa | 1,53 |
| 19599 | lnmunoelectroforesis | 2,89 |
| 19600 | lnmunoglobulina lgA lgG lgM, (dosificación de alta precisión) c/u | 1,48 |
| 19601 | lnmunoglobulina lgA lgG lgM, (semicuantitativa) cada uno | 0,965 |
| 19606 | lnmunoglobulina lgE específica, dosificación (cada alérgeno) | 2,22 |
| 19607 | lnmunoglobulina lgE total, dosificación | 1,86 |
| 19611 | Insulina, cada muestra | 2,62 |
| 19612 | lntradennorreacción para comprobar inmunidad contra bacterias, hongos, parásitos o virus | 1,03 |
| 19613 | lontoforesis | 3,46 |
| 19614 | lsoaglutininas | 0,737 |
| 19617 | lsocitrato deshidrogenasa ICDH | 1,57 |
| 19618 | lsoleucoaglutininas | 0,816 |
| 19621 | Kanamicina | 1,26 |
| 19624 | Lactato | 1,48 |
| 19625 | Lactoferrina | 1,83 |
| 19626 | Lactógeno placentario | 2,13 |
| 19629 | LCamitinina | 1,86 |
| 19630 | Lecitina esfingomielina, índice | 2,68 |
| 19631 | Legionella, anticuerpo | 3,44 |
| 19632 | Legionella, antígeno | 3,44 |
| 19636 | Leishmaniosis, determinación Ac | 0,491 |
| 19640 | Leptospira, identificación serológica | 1,06 |
| 19641 | Leucina arilamidasa LAP | 1,79 |
| 19642 | Leucocitos, recuento diferencial | 0,211 |
| 19646 | Leucocitos, recuento total | 0,167 |
| 19647 | Leucograma, recuento total y diferencial de leucocitos | 0,702 |
| 19648 | Lesh Nyhan en leucocitos | 4,95 |
| 19649 | Lesh Nyhan en raíz de cabello | 9,88 |
| 19650 | Lidocaína | 1,26 |
| 19652 | Linfocitos B, cuantificación | 2,39 |
| 19653 | Linfocitos CD4 (ayudadores) | 3,73 |
| 19654 | Linfocitos CD8 | 3,73 |
| 19658 | Linfocitos CD11 | 3,73 |
| 19659 | Linfocitos, cultivo mixto | 4,46 |
| 19660 | Linfocitos, número absoluto | 0,298 |
| 19664 | Linfocitos T, cuantificación | 2,38 |
| 19665 | Lipasa | 1,12 |
| 19666 | Lipoproteínas electroforesis | 2,54 |
| 19670 | Líquido amniótico, cito químico (células anaranjadas, test de Clemens y creatinina) | 1,56 |
| 19671 | Líquido amniótico, curva espectral | 0,895 |
| 19672 | Líquido ascítico, examen cito químico | 1,86 |
| 19676 | Líquido cefalorraquídeo, examen físico y cito químico (incluye: glucosa, proteínas, cloruros) | 1,92 |
| 19677 | Líquido pericárdico, examen físico y cito químico (incluye: densidad y proteínas) | 1,7 |
| 19678 | Líquido peritoneal, examen físico y cito químico (incluye: proteínas y tinción Gram) | 1,7 |
| 19682 | Líquido pleural, examen físico y cito químico (incluye: glucosa y LDH) | 1,9 |
| 19683 | Líquido prostático, examen microscópico | 1,03 |
| 19684 | Líquido sinovial, examen físico y cito químico incluye: glucosa y test de mucina) | 1,86 |
| 19685 | Lisina, en plasma o en orina | 4,95 |
| 19688 | Listeria, identificación serológica | 1,31 |
| 19689 | Litio por fotometría de llama | 0,728 |
| 19690 | Lorazepam | 1,51 |
| 19694 | Luteinizante hormona LH | 3,06 |
| 19698 | Magnesio colorimétrico | 0,675 |
| 19699 | Maltasa ácida | 3,02 |
| 19700 | Marcadores tumorales cada uno | 4,16 |
| 19701 | Meperidina | 1,4 |
| 19705 | Mercurio en cabello | 2,52 |
| 19706 | Mercurio en orina | 2,22 |
| 19707 | Mercurio en sangre | 2,22 |
| 19712 | Mercurio en uñas | 2,52 |
| 19713 | Metacualona | 1,39 |
| 19714 | Metadona | 0,938 |
| 19718 | Metaepinefrina | 1,16 |
| 19719 | Metahemoglobina | 0,439 |
| 19720 | Metales, por absorción atómica, cada uno | 1,78 |
| 19721 | Metotrexate | 1,26 |
| 19722 | Microalbuminuria | 1,33 |
| 19723 | Mielocultivo, con toma de muestra | 2,43 |
| 19725 | Mielocultivo, sin toma de muestra | 1,48 |
| 19726 | Mioglobina | 0,947 |
| 19727 | Moco cervical, análisis (Sims Huhner) | 0,912 |
| 19728 | Mono y disacáridos, cromatografía | 2,46 |
| 19729 | Mono test (prueba de látex para mononucleosis infecciosa | 0,763 |
| 19731 | Morfología globular (serie roja) | 0,263 |
| 19732 | Mucopolisacáridos, por cromatografía | 2,25 |
| 19733 | Mucopolisacáridos, por electroforesis | 2,41 |
| 19734 | Mycobacterium, identificación | 2,96 |
| 19736 | Mycobacterium, pruebas de sensibilidad | 5,81 |
| 19737 | Mycoplasma neumonie, detenninación de Ac | 1,01 |
| 19742 | N Acetil procainamida | 0,912 |
| 19743 | Neisseria gonorrea, cultivo de Thayer Martín | 1,78 |
| 19744 | Neisseria gonorrea, determinación de antígenos | 1,48 |
| 19748 | Netilmicina | 1,62 |
| 19749 | Nitrógeno ureico | 0,351 |
| 19750 | Nitroprusiato | 0,535 |
| 19751 | Nitrosonaftol | 0,535 |
| 19752 | Nortriptilina | 1,62 |
| 19753 | Oligosacáridos, en orina | 2,4 |
| 19755 | Opiáceos | 1, 70 |
| 19756 | Organoclorados | 1,36 |
| 19757 | Organofosforados | 1,75 |
| 19761 | Osmolaridad | 0,596 |
| 19762 | Oxiuros, frotis | 0,351 |
| 19767 | Parainfluenza, determinación de Ac | 1,13 |
| 19768 | Paranitrofenol | 1,25 |
| 19769 | Paraquat | 1,25 |
| 19773 | Parásitos en bilis, jugo duodenal, expectoraciones u otras secreciones | 0,307 |
| 19774 | Paratohonnona PTH | 3,41 |
| 19775 | Parcial de orina, incluido sedimento | 0,465 |
| 19777 | Pass, tinción y lectura | 0,596 |
| 19778 | Piruvatocinasa | 1,4 |
| 19779 | Piruvato deshidrogenasa | 1,33 |
| 19780 | Plaquetas, recuento | 0,298 |
| 19781 | Plasminógeno | 1,48 |
| 19785 | Plomo, en sangre o en orina, cada uno | 1, 78 |
| 19786 | Pneumococcus, identificación serológica | 0,728 |
| 19787 | Porfirinas | 0,737 |
| 19791 | Porfobilinógeno | 0,895 |
| 19792 | Potasio | 1,04 |
| 19793 | Primidona | 2,79 |
| 19797 | Procainamida | 1,81 |
| 19798 | Prógesterona | 2,46 |
| 19799 | Progesterona 17 hidroxi | 2,68 |
| 19802 | Prolactina | 2,38 |
| 19803 | Prolactina, prueba de estimulación | 1,92 |
| 19804 | Propoxifeno | 1,62 |
| 19805 | Protamina | 1,84 |
| 19806 | Proteína C reactiva PCR, prueba cuantitativa de alta precisión | 1,48 |
| 19809 | Proteína C reactiva PCR, prueba semicuantitativa | 0,439 |
| 19810 | Proteína de Bence Jones | 0,377 |
| 19811 | Proteínas fraccionadas albúminalglobulína | 1,86 |
| 19815 | Proteínas por electroforesis | 1,42 |
| 19816 | Proteínas totales, en suero y otros fluidos | 0,298 |
| 19817 | Proteínas transportadora de testosterona PTHS | 3,26 |
| 19821 | Proteinuria en 24 horas | 0,333 |
| 19822 | Protoporfirina zinc eritrocítica Z PP | 1,25 |
| 19823 | Protrombina, consumo | 0,43 |
| 19827 | Protrombina, tiempo PT | 1,06 |
| 19828 | Prueba de compatibilidad, cruzada mayor incluye: hemoclasificación de donante receptor | 1,25 |
| 19829 | Prueba de compatibilidad, cruzada menor; incluye: hemoclasificación de donante y receptor | 1,18 |
| 19830 | Prueba rápida para streptococcus beta hemolítico | 1,48 |
| 19833 | Pseudocolinesterasa | 1,11 |
| 19835 | Pterinas, detenninación | 24,71 |
| 19838 | Quinidina | 1, 11 |
| 19839 | Rabia, examen para antígenos (AF), inoculación en ratón o serología | 6,76 |
| 19842 | Rastreo de anticuerpos irregulares | 1,18 |
| 19843 | Reacción de Montenegro | 1,13 |
| 19844 | Reclasificación del plasma | 0,298 |
| 19845 | Receptores estrogénicos, dosificación en tejidos | 2,89 |
| 19849 | Receptores estrogénicos, inmunocitoquímicos | 2,46 |
| 19850 | Recuento de colonias, cualquier muestra | 0,807 |
| 19851 | Recuento de Hamburger | 0,737 |
| 19852 | Renina | 2,68 |
| 19855 | Reticulocitos, recuento | 0,465 |
| 19856 | Rotavirus, determinación de antígeno (látex) | 2,62 |
| 19857 | Rubeola, anticuerpo G | 2,42 |
| 19861 | Rubeola, anticuerpo M | 2,54 |
| 19866 | Salicilatos | 1,03 |
| 19867 | Salmonella, identificación serológica | 1,18 |
| 19868 | Sangre oculta en MF | 0,219 |
| 19872 | Sangría, tiempo de | 0,184 |
| 19873 | Sarampión, determinación de Ac | 1,21 |
| 19874 | Secreción nasal, ocular, ótica, examen microscópico cada uno | 0,737 |
| 19875 | Secreción uretral o vaginal, examen microscópico cada uno | 1,56 |
| 19876 | Shiguella, identificación serológica | 0,974 |
| 19878 | Sida, anticuerpos VIH 1, | 2,52 |
| 19879 | Sida, anticuerpos VIH 2, | 2,52 |
| 19882 | Sida, antígeno P24 | 3,32 |
| 19884 | Sida, prueba confirmatoria (Western Blot, otros) | 12,24 |
| 19885 | Sífilis, serología confirmatoria (FTA ABS) | 2,9 |
| 19886 | Sífilis, serología presuntiva (cardiolipina o VDRL) | 0,465 |
| 19889 | Sincitial, determinación de antígeno | 1,76 |
| 19890 | Cistina, en orina | 2,08 |
| 19891 | Sodio | 0,86 |
| 19892 | Somatomedina C | 4,38 |
| 19896 | Staphilococcus aureus, identificación serológica | 0,965 |
| 19897 | Streptococcus beta hemolítico, identificación serológica | 0,728 |
| 19898 | Sudan, tinción y lectura | 0,623 |
| 19899 | Sulfitos, medición en orina y sangre | 2,46 |
| 19902 | Talio | 1,54 |
| 19903 | Tejidos corporales, medición enzimática | 29,65 |
| 19904 | Teofilina | 2,57 |
| 19905 | Testosterona libre | 2,52 |
| 19907 | Testosterona total | 2,31 |
| 19908 | Thorn, prueba | 0,623 |
| 19910 | Tiroidea estimulante (en neonato) | 2,17 |
| 19911 | Tiroidea estimulante TSH | 2,31 |
| 19912 | Tirosina, cuantificación | 4,95 |
| 19913 | Tirosina, test con raíz de cabello | 7,41 |
| 19915 | Tiroxina, en sangre | 2,31 |
| 19916 | Tiroxina T4 | 1,73 |
| 19917 | Tiroxina T4 libre | 1,75 |
| 19921 | Título anti A | 0,833 |
| 19922 | Título anti B | 0,833 |
| 19923 | Título anti D | 1,13 |
| 19926 | Tobramicina | 1,26 |
| 19927 | Toxocara canis, anticuerpos | 3,56 |
| 19928 | Toxoplasma, anticuerpo G | 2,68 |
| 19929 | Toxoplasma, anticuerpo M | 2,68 |
| 19933 | Transaminasa oxalacetica I ASA | 0,763 |
| 19934 | Transaminasa pirúvica I ALAT | 0,763 |
| 19935 | Transferrina | 2,62 |
| 19939 | Tricíclicos | 1,39 |
| 19940 | Triglicéridos | 0,491 |
| 19941 | Tripanosoma Cruzi, prueba de Machado Guerreiro | 1,11 |
| 19945 | Tripanosomiasis, determinación de Ac | 2,03 |
| 19946 | Tripsina | 0,781 |
| 19947 | Triptófano | 2,22 |
| 19948 | Triyodotironina T3 | 1,72 |
| 19951 | Triyodotironina T3 Up Take | 1,72 |
| 19952 | Trombina, tiempo de | 0,325 |
| 19953 | Tromboplastina, tiempo activado | 0,895 |
| 19957 | Tromboplastina, tiempo de generación | 0,596 |
| 19958 | Tromboplastina, tiempo parcial (PTT) | 1,03 |
| 19959 | Troponina T | 2,25 |
| 19960 | TSH pre y post TRH (dos muestras) | 7,57 |
| 19964 | Urea | 0,386 |
| 19965 | Urobilinógeno | 0,465 |
| 19966 | Urocultivo con recuento de colonias | 1,92 |
| 19970 | Uroporfirinas | 0,912 |
| 19975 | Vancomicina | 1,82 |
| 19976 | Varicela zoster, determinación de Ac | 1,39 |
| 19977 | Velocidad de sedimentación globular VSG | 0,167 |
| 19981 | Vitaminas, cada una | 3,86 |
| 19986 | Warfarina | 1,57 |
| 19991 | Zinc | 1,86 |
21. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 5 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las tarifas establecidas en Unidades de Valor Tributario -UVT para los exámenes y procedimientos anatomopatológicos son:
21.1. BIOPSIAS
TABLA 21.1.1. SIMPLES: UNA SOLA MUESTRA
| 20101 | Estudio con tinciones de rutina | 3,11 |
| 20102 | Estudio con tinciones especiales | 4,13 |
| 20103 | Estudio con tinciones especiales e inmunofluorescencia | 6,20 |
| 20104 | Estudio con tinciones especiales, inmunofluorescencia microscopía electrónica | 8,68 |
| 20105 | Estudio de cada marcador con inmunoperoxidasa | 2,62 |
| 20106 | Estudio por congelación y/o en parafina | 6,38 |
TABLA 21.1.2. MULTIPLES: DOS O MAS MUESTRAS
| 20110 | Estudio con tinciones de rutina | 4,02 |
| 20111 | Estudio con tinciones especiales | 5,19 |
| 20112 | Estudio con tinciones especiales e inmunofluorescencia | 6,79 |
| 20113 | Estudio con tinciones especiales, fluorescencia microscopía | 13,05 |
| 20114 | Estudio por congelación y/o en parafina | 8,64 |
21. 2. ESPECÍMENES QUIRÚRGICOS
TABLA 21.2.1. ESTUDIO DE ESPECIMENTES SIMPLES
(Sin disección Ganglionar)
Vesícula, apéndice, amígdala, glándulas salivares, epiplón o peritoneo, arteria, piel, trompa uterina, etc
| 20201 | Estudio con tinciones de rutina | 3,59 |
| 20202 | Estudio con tinciones especiales | 4,76 |
| 20203 | Estudio con inmunofluorescencia | 6,32 |
| 20204 | Estudio con microscopía electrónica | 7,97 |
TABLA 21.2.2. ESTUDIO DE ESPECIMENTES QUIRÚRGICOS
(Con disección Ganglionar)
Mama, estomago, cono cervical, útero, riñón, brazo, muslo, pierna, etc.
| 20205 | Estudio con tinciones de rutina | 5,66 |
| 20206 | Estudio con tinciones especiales | 9,54 |
| 20207 | Estudio con inmunof/uorescencia | 12,62 |
| 20208 | Estudio con microscopía electrónica | 15,94 |
| 20209 | Estudio con marcador tumoral, al procedimiento realizado, agregar | 4,49 |
21.3. CITOLOGÍAS
TABLA 21.3.1.
| 20301 | Vaginal tumoral | 0,842 |
| 20302 | Vaginal funcional (cada muestra) | 0,842 |
| 20303 | Líquidos (pleural, gástrico, ascítico, LCR, lavado bronquial, esputo, orina, etc,) | 1,01 |
| 20304 | Líquidos (pleural, gástrico, ascítico, LCR, lavado bronquial, esputo, orina, etc,) en bloque de parafina | 1,35 |
| 20305 | Por aspiración | 1,84 |
| 20306 | Médula ósea, míe/agrama | 2,03 |
| 20307 | Médula ósea, estudio patológico | 6,32 |
21.4. NECROPSIAS
TABLA 21.4.1.
| 20401 | Completa con estudio macro y microscópico | 12,36 |
| 20402 | Completa con estudio macro, microscópico y embalsamamiento | 18,86 |
| 20403 | Embalsamamiento | 8,40 |
| 20404 | Formalización | 4,20 |
| 20405 | Feto y placenta | 4,86 |
22. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 6 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las tarifas establecidas en Unidades de Valor Tributario - UVT para los procedimientos de radiología, son:
22.1. HUESOS
TABLA 22.1.1. EXTREMIDADES Y PELVIS
| 21101 | Mano, dedos, puño (muñeca), codo, pie, clavícula, antebrazo, cuello de pie (tobillo), edad ósea (carpograma), calcáneo | 1,48 |
| 21102 | Brazo, pierna, rodilla, fémur, hombro, omoplato | 1,92 |
| 21103 | Test de Farill (osteometría o medición de miembros inferiores), estudio de pie plano (pies con apoyo) | 1,91 |
| 21104 | Test de anteversión femoral | 2,35 |
| 21105 | Pelvis, cadera, articulaciones sacro ilíacas y coxa femorales | 1,63 |
| 21106 | Comparativas de las regiones anteriores; al valor de la región agregar: | 0,868 |
| 21107 | Tomografía osteoarticular,· al valor de la región agregar: | 2,76 |
| 21108 | Proyección adicional (Stress, túnel, tangenciales, oblicuas), cada una; al valor de la región agregar: | 0,781 |
| 21109 | Tangencial rótula | 2,22 |
| 21110 | Panorámica en miembros inferiores (goniometría u ortograma) | 3,10 |
| 21111 | Estudio de huesos largos AP | 6,68 |
| 21112 | Fotopodografía | 4,56 |
| 21113 | Osteodensitometría por absorción dual de RX | 7,60 |
TABLA 22.1.2. CRÁNEO, CARA Y CUELLO
| 21120 | Cara, malar, arco cigomático, huesos nasales, maxilar superior, silla turca, base del cráneo | 1,92 |
| 21121 | Senos paranasales, maxilar inferior, órbitas, articulaciones temporomandibulares, agujeros ópticos | 1,92 |
| 21122 | Cráneo simple | 2, 17 |
| 21123 | Cráneo simple más base de cráneo (Panorámica de mandíbula) Perfilograma | 3,03 |
| 21124 | Mastoides comparativas, penascos, conductos auditivos internos | 2,48 |
| 21125 | Tomografía lineal de las regiones anteriores; agregar: | 2,76 |
| 21126 | Proyecciones adicionales | 0,781 |
| 21127 | Politomografía de conductos auditivos internos | 8,35 |
| 21128 | Politomografía unilateral de mastoides (oído medio) | 8,08 |
| 21129 | Politomografía bilateral de mastoides | 10,54 |
| 21130 | Politomografía de silla turca | 8,60 |
| 21131 | Politomografía de senos paranasales articulaciones temporomandibulares | 7,17 |
| 21132 | Politomografía de rinofaringe | 6,20 |
| 21133 | Po/itomografía semi axial de nariz | 6,20 |
| 21134 | Tomografía funcional de laringe | 5,51 |
| 21135 | Xero radiografía de cuello | 2,62 |
| 21136 | Cavum faríngeo, cuello y tejidos blandos | 2,22 |
TABLA 22.1.3. COLUMNA VERTEBRAL
| 21140 | Columna cervical | 2,43 |
| 21141 | Columna dorsal o torácica | 2,38 |
| 21142 | Columna /umbosacra | 2,96 |
| 21143 | Sacro cóccix | 2,31 |
| 21144 | Test de escoliosis | 4,00 |
| 21145 | Proyecciones dinámicas o adicionales, al valor del examen agregar: | 1,09 |
| 21146 | Tomografía lineal de columna, por segmento, agregar: | 4,40 |
| 21147 | Panorámica columna vertebral | 3, 10 |
22.2. TÓRAX
TABLA 22.2.1.
| 21201 | Tórax (PA o P A y lateral), reja costal | 2, 11 |
| 21202 | Fluoroscopia pulmonar, movilidad diafragmática | 1,40 |
| 21203 | Esternón, articulaciones estemoclaviculares | 1,90 |
| 21204 | Serie cardiovascular (corazón y grandes vasos, silueta cardíaca) | 3,02 |
21205 | Proyecciones adicionales de tórax: apicograma, de cúbito lateral, oblicuas, lateral con bario, etc., cada una; agregar: | 2,22 |
| 21206 | Tomografía de tórax AP | 7,06 |
| 21207 | Tomografía de tórax en dos proyecciones | 8,54 |
| 21208 | Tomografía de mediastino, tráquea | 7,48 |
| 21210 | Xeromamografía o mamografía, (bilateral) | 6, 17 |
| 21211 | Galactografia | 7,32 |
| 21212 | Mamografía unilateral o de pieza quirúrgica | 5,06 |
| 21213 | Fluoroscopia para implantación de marcapaso al valor del tórax: agregar, | 6,68 |
22.3. ABDOMEN
TABLA 22.3.1. ABDOMEN Y GENITO URINARIO
| 21301 | Abdomen simple | 2,46 |
| 21302 | Abdomen simple con proyecciones adicionales, serie de abdomen agudo | 3,26 |
| 21303 | Pielografía retrógrada o anterógrada | 3,39 |
| 21304 | Urografía intravenosa | 5,29 |
| 21306 | Urografía con nefrotomografía (estudio de hipertensión) | 6,17 |
TABLA 22.3.2. VÍAS BILIARES
| 21320 | Colecistografía | 3,70 |
| 21322 | Colangiografía operatoria | 3,70 |
| 21323 | Colangiografía post operatoria | 2,62 |
| 21324 | Colangiografía endoscópica retrógrada (transduodenal) | 4,75 |
| 21325 | Colangiografía Tomografía | 5,17 |
| 21326 | Colecisto Tomografía | 4,56 |
21327 | Procedimiento especial con f/uoroscopia (TV); al valor de la región: agregar | 4,56 |
TABLA 22.3.3. VÍAS DIGESTIVAS
| 21330 | Esófago | 2,72 |
| 21331 | Estómago, duodeno y tránsito intestinal | 9,25 |
| 21332 | Esófago, estómago y duodeno (vías digestivas altas) | 5,75 |
| 21333 | Tránsito intestinal convencional | 4,46 |
| 21334 | Tránsito intestinal doble contraste | 5,48 |
| 21335 | Colon por enema convencional o colon por ingesta | 4,92 |
| 21337 | Colon por enema con doble contraste | 5,54 |
| 21338 | Esófago, estómago y duodeno con doble contraste | 5,54 |
22.4. EXÁMENES ESPECIALES
TABLA 22.4.1. ABDOMEN
| 21400 | Cistografía o cistouretrografía | 3,70 |
| 21401 | Histerosalpingografía | 3,70 |
| 21403 | Uretrografía retrógrada | 3,70 |
| 21404 | Genitograff a o vaginografía | 3,70 |
TABLA 22.4.2. ARTICULACIONES
| 21410 | Artrografía o neumoartrografía | 4,20 |
TABLA 22.4.3. NEURO RADIOLOGIA
| 21420 | Mielografía (cada segmento) | 4,60 |
| 21421 | Arteriografía carotidea o vertebral (cada vaso) | 14,45 |
21422 | Arteriografía selectiva de ambas carótidas y vertebral (Panangiografía) | 28,92 |
TABLA 22.4.4. CARDIOVASCULAR
| 21430 | Linfangiografía | 7,74 |
| 21431 | Cavografía | 5,09 |
| 21432 | Flebografía de miembro superior o inferior (por extremidad) | 5,10 |
| 21433 | Arteriografía periférica por punción | 5,48 |
| 21434 | Aortograma torácico o abdominal | 11,28 |
| 21435 | Aortograma y estudio de miembros inferiores | 19,27 |
| 21436 | Portografía arterial | 11,86 |
| 21437 | Esplenoportografía | 9,88 |
| 21438 | Estudio de hipertensión portal con hemodinamia | 18,95 |
| 21439 | Portografía transhepática | 13,58 |
| 21440 | Venografía selectiva (toma de muestras para química sanguínea) | 6,05 |
TABLA 22.4.5. ARTERIOGRAFÍA DIAGNÓSTICAS DE CABEZA Y CUELLO
| 21441 | Estudio de un vaso | 13,58 |
| 21442 | Cada vaso adicional | 4,92 |
| 21443 | Estudio de un vaso | 13,58 |
| 21444 | Cada vaso adicional | 4,92 |
| 21445 | Angioplastia | 17,30 |
TABLA 22.4.6. RESPIRATORIO, OTORRINILARINGOLOGÍA Y OFTALMOLOGÍA
| 21450 | Faringolaringografía | 2,62 |
| 21451 | Broncografía unilateral | 3,46 |
| 21452 | Cuerpo extraño endo ocular (Sweet) | 2,62 |
| 21453 | Sialografía (por glándula) | 3,11 |
| 21454 | Dacriocistografía unilateral | 3,26 |
22.5 OTROS PROCEDIMIENTOS INTERVENCIONISTAS Y/O TERAPÉUTICOS
TABLA 22.5.1.
| 21501 | Embolización; excluye cabeza y cuello | 17,79 |
| 21502 | Farrnacoangiografía | 14,45 |
| 21503 | Pielografía o colangiografía percutánea | 7,41 |
| 21504 | Nefrostomía percutánea | 8,89 |
21505 | Instrumentación percutánea, colecistostomía percutánea (drenaje, dilatación y derivación) | 13; 17 |
21507 | Extracción percutánea de cuerpo extraño intra vascular, arterial o venoso | 14,49 |
| 21508 | Tratamiento percutáneo de trombo embolismo venoso | 12,45 |
| 21509 | Gastrostorriía percutánea | 12,45 |
| 21510 | Drenaje percutáneo de abscesos o colecciones | 8,89 |
21511 | Revisión de procedimientos anteriores (cambio de tubo, limpieza del mismo o reubicación) | 4,46 |
| 21512 | Extracción cálculos renales por vía percutánea | 15,24 |
| 21513 | Trombólisis arterial selectiva | 16,19 |
21514 | Extracción percutánea de cálculos biliares, litotripcia disolución de cálculos biliares | 14,45 |
| 21515 | Dilatación transuretral de la próstata | 3,86 |
| 21516 | Fistulografía; al valor de la región, agregar: | 3,29 |
| 21517 | Localización de lesión no palpable en seno | 3,26 |
| 21518 | Biopsia por estereotaxia | 9,19 |
| 21520 | Cavernografía y cavernometría | 13,05 |
22.6. PORTÁTILES
TABLA 22.6.1.
| 21601 | Portátiles sin fluoroscopia e intensificador de imágenes (practicado en habitación UCI, RN o quirófanos); al valor del estudio, agregar: | 1,54 |
| 21602 | Portátiles con fluoroscopia y/o intensificador de imagen (practicado en quirófanos); al valor del estudio, agregar: | 4,46 |
22.7. TOMOGRAFÍA COMPUTADA
TABLA 22.7.1.
| 21701 | Cráneo simple | 14,68 |
| 21702 | Cráneo con contraste | 16,11 |
| 21703 | Cráneo simple y con contraste | 18,45 |
| 21704 | Cisternografía | 18,45 |
| 21705 | Sí/la turca u oído (incluye cortes axiales y coronales) | 16,11 |
21706 | Senos paranasales o rinofaringe (incluye cortes axiales y coronales) | 16,11 |
| 21707 | Órbitas (incluye cortes axiales y coronales) | 12,52 |
| 21708 | Columna cervical, dorsal o lumbar (hasta tres espacios) | 13,67 |
| 21709 | Columna cervical, dorsal o lumbar (espacio adicional) | 3,27 |
| 21710 | Laringe o cuello | 13,67 |
| 21711 | Laringe y cuello | 16,11 |
| 21712 | Tórax | 15,28 |
| 21713 | Abdomen superior | 17,31 |
| 21714 | Pelvis | 13,67 |
| 21715 | Abdomen total | 20,11 |
| 21716 | Extremidades y articulaciones | 12,52 |
| 21717 | Articulación temporo mandibular (bilateral) | 16,11 |
| 21718 | Osteodensitometría | 16,11 |
| 21719 | Complemento a mielografía (cada segmento) | 8,04 |
| 21720 | Anteversión femoral o tibia/, axiales de rótula, medida de longitud de miembros inferiores | 4,83 |
| 21721 | Guía escanográfica para procedimientos intervencionistas; a la zona agregar: | 13,27 |
| 21722 | Reconstrucción tridimensional, agregar al costo del examen: | 21,30 |
| 21723 | Peñasco, conductos auditivos internos | 16,11 |
22.8. Las tarifas contempladas en este numeral son los valores que se reconocen por la práctica de los estudios con sus proyecciones convencionales y cuando el procedimiento lleve el respectivo informe escrito del médico especialista radiólogo. En caso de que el radiólogo no realice la correspondiente lectura al valor estipulado para cada examen, se le descontará el veinticinco por ciento (25%).
22.9. Los medíos de contraste y los catéteres o similares, que se empleen en los estudios y procedimientos, se reconocerán hasta por el precio comercial del catálogo para venta al público fijado por la autoridad competente.
22.10. En la práctica de los exámenes especiales e intervencionistas y/o terapéuticos, determinados en los ítems 22.4 y 22.5 de este numeral, se reconocerá adicionalmente el especialista (sea el mismo radiólogo u otro profesional) que practique el procedimiento, una suma igual a la fijada para el estudio. Se exceptúan de esta. disposición los exámenes que aparecen identificados con los códigos 21433-21434-21436-21441-21442-21443-21444-21445-21452- 21504-21512, que para efectos de su reconocimiento, el especialista que los practique están definidos en este Decreto bajo los siguientes códigos:
TABLA 22.10.1.
| 02501 | Extracción cuerpo extraño endocular |
| 09104 | Nefrostomía percutánea |
| 09105 | Nefrostomía percutánea y extracción de cálculo |
| 25120 | Arteriografía selectiva no coronaria |
| 25121 | Arteriografía renal |
| 25122 | Arteriografía abdominal |
| 25123 | Arteriografía periférica |
| 25127 | Angioplastia coronaria |
| 25128 | Angioplastia periférica |
| 25139 | Extracción cuerpo extraño intravascular |
23. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 7 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las tarifas establecidas en Unidades de Valor Tributario - UVT para estudios y procedimientos de Medicina Nuclear, son las siguientes:
TABLA 23.1.1. SISTEMA ENDOCRINO
| 22101 | Captación de lodo 131 por tiroides a 4, y/o 24 horas | 4,03 |
| 22102 | Gammagrafía de tiroides | 5,23 |
| 22103 | Rastreo de metástasis | 13,36 |
| 22104 | Estudio de feocromocitoma | 31,25 |
| 22105 | Terapia de CA de tiroides | 52,92 |
| 22106 | Terapia de hipertiroidismo | 14,75 |
| 22107 | Gammagrafía de glándulas paratiroides con TI y Te | 33,81 |
| 22108 | Prueba de supresión (retenciones) | 3,35 |
| 22109 | Test de perclorato | 4,52 |
| 22110 | Gammagrafía de suprarrenales con lodo colesterol | 6,56 |
23.2. SISTEMA HEMATOPOYÉTICO Y LINFÁTJCO
TABLA 23.2.1.
| 22203 | Volumen plasmático | 4,97 |
| 22204 | Volumen de glóbulos rojos | 4,97 |
| 22205 | Vida media de glóbulos rojos | 9,11 |
| 22206 | Estudio de ferrocinética | 8,46 |
| 22207 | Gammagrafía esplénica | 6,05 |
| 22209 | Gammagrafía ganglios linfáticos | 10,17 |
| 22210 | Gammagrafía de médula ósea | 7,81 |
| 22211 | Vida media del hierro | 1,42 |
| 22212 | Test de Shiling | 3,48 |
23.3. SISTEMA GASTROINTESTINAL
TABLA 23.3.1.
| 22301 | Gammagrafía hepatoesplénica | 7,27 |
| 22302 | Pool sanguíneo hepático | 11,82 |
| 22303 | Gammagrafía hepatobiliar (IDA) | 19,73 |
| 22304 | Investigación de hemorragia digestiva | 19,73 |
| 22305 | Estudio de glándulas salivares | 6,51 |
| 22306 | Investigación de divertículo de Meckel | 12,79 |
| 22307 | Investigación de reflujo gastroesofágico | 9,66 |
| 22308 | Investigación de vaciamiento gástrico | 17,16 |
| 22309 | Tránsito esofágico | 6,91 |
| 22310 | Investigación de reflujo biliar | 19,73 |
| 22311 | Gammagrafía combinada de hígado y pulmón | 12,44 |
23.4. SISTEMA NERVIOSO
TABLA 23.4.1.
| 22401 | Gammagrafía cerebral estática | 7,61 |
| 22402 | Gammagrafía cerebral perfusoria | 8,50 |
| 22403 | Cistemografía | 10,70 |
| 22404 | Evaluación de derivaciones | 8,53 |
| 22405 | Gammagrafía y perfusión cerebral | 6,48 |
23.5. SISTEMA CARDIOVASCULAR
TABLA 23.5.1.
| 22501 | Gammagrafía de pool sanguíneo | 7,93 |
| 22502 | Análisis de primer paso (detección de Shunts) | 9,09 |
| 22503 | Fracción de eyección VI | 11,94 |
| 22504 | Fracción de eyección VD | 11,94 |
| 22505 | Fracción de eyección con motilidad del miocardio en reposo | 16,36 |
| 22506 | Fracción de eyección con motilidad del miocardio en reposo y post ejercicio | 23,47 |
| 22507 | Perfusión miocárdica con isonitrilos en reposo | 44,05 |
| 22508 | Perfusión miocárdica con isonitrilos en reposo y post ejercicio | 60,62 |
| 22509 | Gammagrafía de miocardio con pirofosfatos | 9,81 |
| 22510 | Estudios vasculares arteriales (Perfusión) | 5,79 |
| 22511 | Venografía | 9,38 |
23.6. SISTEMA RESPIRATORIO
TABLA 23.6.1.
| 22601 | Gammagrafía Pulmonar, Perfusión | 10,78 |
| 22602 | Gammagrafía Pulmonar, ventilación | 10,17 |
| 22603 | Búsqueda de hemorragia Pulmonar | 8,92 |
| 22604 | Gammagrafía Pulmonar, Perfusión y ventilación | 16,85 |
23.7. SISTEMA GENITOURINARIO (NEFROLOGÍA)
TABLA 23.7.1.
| 22701 | Renograma secuencial | 9,78 |
| 22702 | Renograma secuencial con filtración glomerular | 11,74 |
| 22703 | Flujo plasmático renal efectivo | 6,76 |
| 22704 | Residuo vesical (sondas) | 7, 17 |
| 22705 | Filtración glomerular | 6,16 |
| 22706 | Gammagrafía de perfusión testicular | 7,96 |
| 22707 | Cistografía | 7,46 |
| 22708 | Renograma basal y post captopril | 20,73 |
| 22709 | Gammagrafía renal estática DMSA | 7,89 |
| 22710 | Perfusión renal | 5,20 |
23.8. SISTEMA OSTEOART/CULAR
TABLA 23.8.1.
| 22801 | Gammagrafía ósea segmentaría | 9,07 |
| 22802 | Gammagrafía ósea corporal total | 11,28 |
23.9. OTROS
TABLA 23.9.1.
| 22901 | Dacríocistografia o Gammagrafía vías lagrimales | 8,92 |
| 22902 | Gammagrafía para detección de galio 67 | 19,41 |
23.10. Los estudios y tratamientos en los que para su realización, se utilice lodo, Talio, Cobalto y Galio, con excepción de los contenidos bajos los códigos 22101 y 22103, el valor de estos radioactivos se reconocerá de acuerdo con su consumo, por el precio comercial de catálogo para venta al público, fijado por la autoridad competente.
24. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 8 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las tarifas establecidas en Unidades de Valor Tributario - UVT para exámenes y procedimientos de nefrología y urología, son las siguientes:
24.1. NEFROLOGÍA Y UROLOGÍA
TABLA 24.1.1.
| 23101 | Cistometrograma | 1,91 |
| 23102 | Estudio completo de impotencia (incluye: falo dinamia y estudio vascular) | 23,87 |
| 23103 | Cistometría | 3,11 |
| 23104 | Uroflujometría | 0,938 |
| 23105 | Cambio de catéter urinario | 0,912 |
| 23106 | Bloqueo de nervios pudendos | o |
| 23107 | Esfinteromanometría | 1,61 |
| 23108 | Perfil de presión uretral | 1,51 |
| 23109 | Estudio de urodinamía standard (uroflujometría, electromiografía esfinteriana y cistometría) | 1,54 |
| 23110 | Estudio de urodinamia con test de fentolamína | 8,53 |
| 23111 | Estudio de urodinamía con test de betanecol | 7,83 |
| 23112 | Estudio de urodinamía con test de díazepam | 7,83 |
| 23114 | Perfil de presión uretral con test de denervación uretral | 1,56 |
| 23115 | Aspiración vesical suprapúbica | 2,09 |
| 23116 | Cateterismo vesical | 0,912 |
| 23117 | lnstilación vesical | 1,75 |
| 23118 | Litotricia extracorpórea para cálculos complejos (coraliformes) Costo atención integral | 301,86 |
| 23119 | Litotricia extracorpórea para cálculos simples (piélico, calicial y ureteral único) Costo atención integral, | 251,60 |
| 23120 | Manometría piélica | 1,91 |
| 23121 | Dilatación uretral (sesión) | 1,61 |
24.2. La atención íntegra/ de litotricia extracorpórea se refiere al número total de sesiones que cada paciente requiera para su tratamiento y comprende los siguientes conceptos: servicio de los profesionales especialistas y del personal técnico que interviene en la realización del procedimiento; consulta pre y post tratamiento inmediato; consulta de urgencias sí el caso lo requiere; práctica de procedimiento; servicio de anestesiología en pacientes que lo ameriten; cistoscopia y cateterismo uretral cuando en la realización del procedimiento sea necesaria derechos de sala con los componentes determinados en la tabla 53.1 de este Decreto, sonda de foley y de nelatón, catéteres uretrales simples y cystoflow (equipos para drenaje urinario); servicio de recuperación; estudio radiológico de abdomen pre y post tratamiento y los que posteriormente pueda requerir el paciente hasta que sea dado de alta. Cuando se requiera del uso de medios de contraste y catéteres doble J, se reconocerá hasta por el precio comercial de catálogo para venta al público fijado por la autoridad competente.
En litiasis bilateral, por el procedimiento en el riñón contralateral se reconocerá una tarifa equivalente al setenta y cinco por ciento (75%) de la establecida para este tipo de procedimientos.
25. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 9 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las Tarifas establecidas en Unidades de Valor Tributario - UVT para Exámenes y Procedimientos de Neumología son las siguientes:
TABLA 25.1.
| 24101 | Espirometría simple | 1,69 |
| 24102 | Espirometría simple y con broncodilatadores | 3,41 |
| 24103 | Espirometría simple más capacidad residual funcional | 5,71 |
24104 | Espirometría simple más volumen respiratorio y capacidad pulmonar total (incluye: radiografía de tórax AP y LAT) | 5,32 |
| 24105 | Espirometría simple más difusión de monóxido de carbono | 5,71 |
| 24106 | Gasimetría arterial (cada muestra) | 1,24 |
24107 | Espirometría simple más difusión de monóxido de carbono y gasimetría arterial | 6,59 |
| 24108 | Volumen de cierre | 1,69 |
| 24109 | CuNa de flujo de volumen | 2,03 |
| 24110 | CuNa de flujo de volumen pre y post-broncodilatadores | 4, 13 |
| 24111 | Estudio fisiológico del sueño | 4,65 |
| 24112 | Test de bronco motricidad | 5,70 |
| 24113 | Respuesta ventilatoria a la hipoxia, hiperoxia e hipercapnia | 3,35 |
| 24114 | Medición presión inspiratoria y respiratoria máxima | 0,351 |
24115 | Gases arteriales y venosos mixtos, determinación de contenidos, D (a v) 02. extracción periférica y aporte de 02 | 4,46 |
24116 | Mecánica respiratoria, pletismografía inductiva tórax y abdomen, fuerza y resistencia de músculo respiratorio | 4,46 |
| 24117 | Resistencia total de vías aéreas | 1,83 |
| 24118 | Distensibilidad pulmonar | 4,32 |
24119 | Ergo Espirometría completa, (MV,BF,FCO2, RQ, HR, VO2, VCO2, FO2, VO2/HR VO2/KG, MET, EQO2) | 8,18 |
| 24120 | Cálculo de consumo de oxígeno | 2,69 |
24121 | Gases alveolares (gases arteriales, cocientes respiratorios, cálculo espacios muertos en reposo y en esfuerzo y cálculo consumo de oxígeno) | 13,79 |
| 24122 | Punción pleural | 2,68 |
24123 | CuNa de hiperoxia (5 muestras de arteriales con oxígeno al 100%) | 7,93 |
| 24124 | Test de ejercicio pulmonar | 13,22 |
| 24125 | Saturación percutánea de CO2 | 9,52 |
| 24126 | Oximetría de pulso | 1,05 |
26. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 10 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las tarifas establecidas en Unidades de Valor Tributario - UVT para exámenes y procedimientos de Cardiología y Hemodinamia, son las siguientes:
26.1. CARDIOLOGÍA Y HEMODINAMIA
TABLA 26.1.1.
| 25100 | Estudio electrofisiológico transesofagico | 16,96 |
| 25101 | Estudio electrofisiológico convencional (no incluye cateterismo) | 48,99 |
| 25102 | Electrocardiograma | 1,44 |
| 25103 | Pericardiocentesis | 11,33 |
| 25104 | Prueba ergo métrica o test de ejercicio | 8,48 |
| 25105 | Fono cardiograma y pulsos | 4,30 |
| 25106 | Ecocardiograma modo M | 6,46 |
| 25107 | Ecocardiograma modo M y bidimensional | 12,67 |
| 25108 | Ecocardiograma modo M, bidimensional y Doppler | 14,02 |
| 25109 | Ecocardiograma modo M, bidimensional y doler color | 18,09 |
| 25110 | Ecocardiograma modo M, bidimensional y doler color intraoperatorio | 18,66 |
| 25111 | Ecocardiograma transesofágico | 23,59 |
| 25112 | Vectocardiograma | 4,30 |
| 25113 | Cateterismo derecho, con o sin angiografía | 18,09 |
| 25114 | Cateterismo izquierdo, con o sin angiografía | 21,10 |
| 25115 | Cateterismo izquierdo y derecho, con o sin angiografía | 25,23 |
| 25116 | Cateterismo transeptal + cateterismo izquierdo y derecho | 39,00 |
25117 | Coronariografía (incluye: cateterismo izquierdo, ventriculografía) | 30,19 |
| 25118 | Coronariografía + cateterismo derecho | 44,21 |
25119 | Auriculograma izquierdo y/o Arteriografía pulmonar (incluye cateterismo derecho) | 19,16 |
| 25120 | Arteriografía selectiva no coronaria | 17,52 |
| 25121 | Arteriografía renal | 17,84 |
| 25122 | Arteriografía abdominal | 17,84 |
| 25123 | Arteriografía periférica | 17,84 |
| 25124 | Implantación de marcapaso Transitorio | 14,18 |
| 25125 | Implantación de marcapaso definitivo con electrodo venoso | 48,49 |
| 25126 | Electrocardiografía dinámica de 24 horas (Holter) | 13,91 |
25127 | Angioplastia coronaria (Incluye: colocación marcapaso y coronario grafía post angioplastia inmediata) | 44,90 |
25128 | Angioplastia periférica (Incluye: arteriografía post angioplastia) | 32,65 |
| 25129 | Valvuloplastia con balón | 81,90 |
| 25130 | Trombólisis intracoronaria | 50,78 |
| 25132 | Implantación de dispositivo en vena cava inferior | 40,41 |
| 25133 | Arterioctomía con catéter | 44,90 |
| 25134 | Implantación de Stent en arteria periférica | 32,65 |
| 25135 | Implantación de Stent intracoronario | 44,90 |
| 25136 | Ablación por catéter de focos arritmogénicos (sin cateterismo) | 48,99 |
25137 | Cardioversión eléctrica de paciente en tratamiento no quirúrgico | 10,67 |
| 25138 | Colocación catéter de Swan Ganz | 14,02 |
| 25139 | Extracción cuerpo extraño intravascular | 48,49 |
| 25140 | Reprogramación de marcapaso | 4,46 |
25141 | Ecocardiograma de ejercicio (2 modo M, bidimensional y doler, más prueba ergo métrica) | 36,54 |
25142 | Monitoreo de presión arterial por 24 horas, en paciente ambulatorio | 13,91 |
| 25143 | Estudio de potenciales tardíos | 7,48 |
| 25144 | Mapeo intracoronario con estudio post operatorio | 48,99 |
| 25145 | Evaluación funcional sinusal | 21,71 |
| 25146 | Evaluación conducción AV | 19,93 |
| 25147 | Estimulación auricular | 12,10 |
| 25148 | Cierre de ductus por dispositivo de sombrilla | 55,41 |
| 25149 | Cierre de CIA por dispositivo de sombrilla | 69,39 |
| 25150 | Ecocardiografía de stress farmacológico | 41,51 |
| 25151 | Potenciales EKG y/o electrocardiografía de alta resolución | 11,86 |
26.2. Los medios de contraste, los catéteres, la guía, la aguja angiográfica y el introductor en los casos que sea necesario, utilizados durante la práctica de los procedimientos, los electrodos de uso en la realización de la prueba ergométrica y el papel polígrafo en el estudio electrofisiológico, se reconocerán hasta por el precio comercial de catálogo para venta al público fijado por la autoridad competente.
26.3. Los estudios radiológicos que se requiera se reconocerán de acuerdo con las tarifas establecidas en el numeral 23 del anexo, adicionalmente se reconocerá el valor de 9.97 unidades de valor tributario por estudio sobre los valores determinados en este Artículo, cuando para su realización se realicen registros en película.
27. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 11 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Los exámenes y procedimientos de Neurología tendrán en Unidades de Valor Tributario - UVT las siguientes tarifas:
TABLA 27.1.
| 26101 | Electroencefalograma | 2,13 |
| 26102 | Electroencefalograma con electrodos nasofaríngeos | 2,57 |
26103 | Potencia/es evocados (visual, auditivo o somato-somato sensorial) | 5,05 |
| 26104 | Punción lumbar | 1,61 |
| 26105 | Bloqueo nervio periférico | 3,18 |
| 26106 | Bloqueo nervio simpático | 3,18 |
| 26107 | Bloqueo seno carotideo | 3,18 |
| 26108 | Bloqueo nervio vago | 3,18 |
| 26109 | Bloqueo regional continuo; incluye controles | 1,59 |
| 26110 | Bloqueo piejo braquial | 3,18 |
| 26111 | Bloqueo unión mono neura/ | 3,18 |
| 26112 | Bloqueo para cervical | 3,18 |
| 26113 | Bloqueo nervio frénico | 3,18 |
| 26114 | Bloqueo piejo celiaco | 4,46 |
| 26115 | Estudio polisomnografico | 44,49 |
| 26116 | Electrocorticografía | 2,65 |
| 26117 | Telemetría (hora de examen) | 6,22 |
28. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 12 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las tarifas establecidas en Unidades de Valor Tributario - UVT para Otorrinolaringología, son las siguientes:
TABLA 28.1.
| 27101 | Audiometría de Bekesy | 1,18 |
| 27102 | Audiometría tonal | 1,06 |
| 27103 | Audiometría verbal (logo Audiometría) | 1,06 |
| 27104 | Audiometría de tallo cerebral | 5,33 |
| 27105 | Pruebas de reclutamiento (SISI TDT) cada uno | 0,912 |
| 27106 | Pruebas de fatiga (Tone Decay, etc,) cada uno | 0,675 |
| 27107 | Estudio vestibular con foto electronistagmografía | 11,81 |
| 27108 | Adaptación de audífono | 2,54 |
| 27109 | Punción seno maxilar | 1,18 |
| 27110 | lmpedanciometría | 1,11 |
| 27111 | Nebulizaciones cada uno | 0,439 |
| 27112 | Proetz (desplazamiento) cada uno | 0,439 |
| 27113 | Acufenometría (inhibición residual) | 0,737 |
| 27114 | Rinomanometría | 2,92 |
| 27115 | Lavado de oídos | 0,737 |
| 27116 | Curación de oído (bajo microscopio) | 1,18 |
| 27117 | Valoración eléctrica de nervio facial (prueba de Hilger) | 3,29 |
| 27118 | Drenaje absceso simple o hematoma de oído externo | 1,78 |
| 27119 | Extracción cuerpo extraño conducto auditivo externo, sin incisión | 1,78 |
| 27120 | Extracción cuerpo extraño nariz | 1,78 |
| 27121 | Taponamiento nasal anterior | 2,38 |
| 27122 | Taponamiento nasal posterior | 4,46 |
| 27123 | Drenaje absceso periamigdalino | 1,78 |
| 27124 | Electronistagmografía | 8,87 |
| 27125 | Curación nariz o senos paranasales | 0,737 |
| 27126 | Infiltración de cornetes | 0,737 |
| 27127 | Pruebas vestibulares calóricas y/o térmicas | 1,86 |
| 27128 | Criocoagulación de cornetes | 3,56 |
| 27129 | Electrococleografía | 8,92 |
| 27130 | Electrocoagulación de mucosa nasal | 1,48 |
| 27131 | Sialometría | 4,89 |
29. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 13 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las tarifas establecidas en Unidades de Valor Tributario - UVT para oftalmología, son las siguientes:
TABLA 29.1.
| 28101 | Ultrasonografía | 5,93 |
| 28102 | Angiofluoresceinografía unilateral, con fotografías a color de segmento posterior | 8,01 |
| 28103 | Tomografía con pruebas provocativas | 16,90 |
| 28104 | Campo visual central y periférico bilateral | 2,31 |
| 28105 | Sondeo vías lagrimales (mínimo 3, sesiones), incluye: estricturotomía | 4,36 |
| 28106 | Cauterización de puntos lagrimales | 1,91 |
| 28107 | Electrólisis de pestañas | 1,91 |
| 28108 | Extracción cuerpo extraño de la conjuntiva | 1,91 |
| 28109 | Curetaje de la conjuntiva o córnea | 2,05 |
| 28110 | Inyección sub conjuntiva/ | 1,61 |
| 28111 | Drenaje absceso córnea | 3,19 |
| 28112 | Extracción cuerpo extraño superficial de córnea | 1,91 |
| 28113 | Extracción cuerpo extraño superficial de esclerótica | 1,91 |
| 28114 | Examen optométrico | 1,48 |
| 28115 | Evaluación ortóptica | 1,89 |
| 28116 | Evaluación y tratamiento ortóptico (sesión) | 0,439 |
| 28117 | Evaluación y tratamiento pleóptico (sesión) | 0,439 |
| 28118 | Topografía cornea/ computarizada, unilateral | 4,00 |
| 28119 | Recuento de células endoteliales | 4,00 |
| 28120 | Betaterapia sesión | 0,991 |
| 28122 | Paquimetría (unilateral) | 3,06 |
| 28123 | Biometría ocular (unilateral) | 3,06 |
| 28124 | Electrorretinografía (bilateral) | 15,36 |
| 28126 | Electrooculograma (bilateral) | 15,36 |
| 28127 | lnterferometría (unilateral) | 2,13 |
| 28128 | /nterferometría (bilateral) | 3,18 |
| 28129 | Fotografía a color de segmento posterior (unilateral) | 2,17 |
| 28130 | Campo visual computarizado (bilateral) | 5,57 |
| 28131 | Drenaje absceso palpebral | 1,62 |
| 28132 | Drenaje chalazión | 1,62 |
28133 | Fotocoagulación con Yag láser (capsulotomía, iridectomía ruptura de bandas) | 23,47 |
| 28134 | Fotocoagulación, con láser de argón o kriptón | 23,47 |
| 28135 | Panfotocoagulación de retina, con láser de argón o kriptón | 25,94 |
| 28136 | Fotocoagulación de conjuntiva con láser | 16,91 |
30. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 14 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las tarifas establecidas en Unidades de Valor Tributario - UVT para Medicina Física y Rehabilitación, son las siguientes:
TABLA 30.1.
| 29101 | Electromiografía (cada extremidad) | 1,86 |
| 29102 | Neuroconducción (cada nervio) | 1,53 |
| 29103 | Neuroconducción bilateral | 2,32 |
| 29104 | Test de Lambert | 1,87 |
| 29105 | Reflejo trigémino facial | 1,87 |
| 29106 | Reflejo H, F o palpebral | 1,87 |
| 29107 | Potenciales evocados (visual, auditivo o somato sensorial) | 5,05 |
| 29108 | Test de fibra única | 2,92 |
| 29109 | Bio feed back | 0,596 |
| 29110 | Estimulación eléctrica transcutánea | 0,386 |
| 29111 | Fenolizaciones o neurólisis de punto motor o nervio periférico | 2,32 |
| 29112 | Terapia física, sesión | 0,675 |
| 29113 | Terapia ocupacional, sesión | 0,675 |
| 29114 | Terapia del lenguaje, sesión | 0,675 |
| 29115 | Terapia para rehabilitación cardíaca, sesión | 1,78 |
| 29116 | Estimulación temprana, sesión | 0,675 |
29117 | Terapia respiratoria: higiene bronquial (espirómetro incentivo, percusión, drenaje y ejercicios respiratorios), sesión | 0,675 |
29118 | Inhalo terapia, sesión (nebulizador ultrasónico o presión positiva intermitente) | 0,675 |
| 29119 | Test con tensilón | 2,02 |
| 29120 | Electromiografía laríngea | 7,92 |
| 29121 | Terapia grupal de medicina física y rehabilitación | 1,61 |
31. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 15 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las tasas establecidas en Unidades de Valor Tributario - UVT para los procedimientos de Banco de Sangre, son las siguientes.
31.1. PROCESAMIENTO DE SANGRE Y DERIVADOS
TABLA 31.1.1.
| 30101 | Unidad de crío precipitados | 1,90 |
| 30102 | Unidad de plaquetas | 1,90 |
| 30103 | Unidad de plasma o plasma fresco | 1,90 |
| 30104 | Unidad de glóbulos rojos | 8,78 |
| 30105 | Unidad de sangre pobre en leucocitos | 11,37 |
| 30106 | Unidad de sangre total | 11,37 |
| 30107 | Plasmaféresis, leucoféresis, plaquetaféresis o eritroféresis | 35,19 |
| 30108 | Autotransfusión | 11,37 |
| 30111 | Unidad de glóbulos rojos lavados | 12,95 |
| 30112 | Concentrado de leucocitos | 1,90 |
31.3. El valor de las pruebas de laboratorio clínico que se practiquen a la unidad de sangre o componentes previa a su transfusión, está incluido en la tarifa de procesamiento; igualmente el correspondiente a la bolsa recolectora.
31.4. El equipo para administración de sangre o sus derivados, así como los elementos que se requieran en la práctica de la Féresis, se reconocerán hasta por el precio comercial de catálogo para venta al público fijado por la autoridad competente.
32. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 16 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las tarifas establecidas en Unidades de Valor Tributario - UVT para exámenes y procedimientos Ecográficos, Vasculares no invasivos y Resonancia Magnética, son las siguientes:
32.1. ECOGRAFÍAS
TABLA 32.1.1.
| 31100 | Obstétrica | 2,31 |
| 31101 | Ginecológica o pélvica | 2,82 |
| 31102 | Vaginal para diagnóstico ginecológico u obstétrico | 3,60 |
31103 | Obstétrica con Evaluación de circulación placentaria y fetal, con doppler | 4,72 |
| 31104 | Pélvica con Evaluación doppler | 3,60 |
31105 | Abdomen superior, incluye: hígado, páncreas, vías biliares, riñones, bazo y grandes vasos | 5,41 |
| 31106 | Masas abdominales y de retroperitoneo | 3,41 |
| 31107 | Hígado, vías biliares, páncreas y vesícula | 3,41 |
| 31108 | Riñones, bazo, aorta o adrenales | 3,41 |
31109 | Abdomen total, incluye: hígado, páncreas, vesícula, vías biliares, riñones, bazo, grandes vasos, pelvis y flancos | 6,82 |
| 31110 | Vías urinarias (riñones, vejiga y próstata transbdominal) | 4, 13 |
| 31111 | Vascular testicular (varicocele, torción), con análisis doler | 4,75 |
31112 | Tiroides, glándulas salivares, testículo, pene, tejidos blandos, pared abdominal u ojo | 3,51 |
| 31113 | Control de ovulación con ecografía transabdominal | 1, 19 |
| 31114 | Control de ovulación con eco vaginal | 2,40 |
| 31115 | Perfil biofísico | 3,53 |
| 31116 | Cerebral (ecografía transfontanelar) | 3,56 |
| 31117 | Dinámica Modo "B", ocular y contenido orbitario | 4,82 |
31118 | Sonomamografía o ultrasonido de seno, con transductor de alta frecuencia | 3,70 |
| 31121 | Pericardio, pleura o tórax | 3,21 |
| 31122 | Extremidades, articular, cadera pediátrica, hombro o rodilla | 3,68 |
| 31123 | Transrectal | 2,97 |
31124 | Biopsia percutánea, punción, aspiración: (procedimiento completo) | 7,96 |
| 31125 | Derivación o drenaje; a la zona, agregar: | 7, 10 |
32.2. VASCULARES NO INVASIVOS
TABLA 32.2.1.
| 31201 | Imagen y doler pulsado espectral (DÚPLEX SCANNING), de: arterías carótidas arterias vertebrales, arterías axilares y humerales, aorta abdominal, troanco celíaco, arterías ilíacas, arterías renales, arterías mesentéricas, arterías femorales y poplítea, arteria de piernas, venas yugulares internas, venas axilares y humerales, vena cava inferior, vena aorta, venas ilíacas, venas renales, venas femorales iliopoplíteas, venas profundas de pierna, mapeo de venas superficiales de MM,II, mapeo de venas superficiales de MM,SS, masas vasculares o transcraneal, | 11,08 |
| 31202 | Oculopletismografía | 4,99 |
| 31203 | Pletismografía venosa o arteriaI de MMSS o MMII | 4,99 |
31204 | Pletismografía venosa o arterial de MMSS o MMII en reposo y post ejercicio | 8,49 |
| 31205 | Fotopletismografía arterial o venosa | 4,99 |
| 31206 | Pletismografía arterial digital | 4,99 |
| 31207 | Pletismografía arterial peneana | 4,99 |
31208 | Pletismografía de tiempo recuperación de llenado venoso MMII | 4,99 |
| 31209 | Pletismografía de pies y gruesos artejos | 4,99 |
31210 | Doppler continuo bidireccional, peri orbitario, arterial o venoso de MMSS aorta abdominal y arterias ilíacas, venas cava inferior e ilíacas, arterial o de venas profundas de MMII, circulación peneana, circulación venosa o arterial escrotal, | 4,46 |
31211 | Doppler continuo bidireccional, carótidas, arterias vertebrales, arterial o venose de MM// | 4,46 |
| 31212 | Doppler continuo bidireccional, digital | 5,83 |
| 31213 | Doppler continuo bidireccional para mapeo arterial | 5,83 |
31214 | Doppler con análisis espectral, peri orbitario, arterial o venoso de MMSS, aorta abdominal y arterias ilíacas, venas cava inferior e ilíacas, arterial o de venas profundas de MMII, circulación peneana, circulación venosa o arterial escrotal, | 4,46 |
31215 | Doppler con análisis espectral, carótidas, arterias vertebrales, arterial o venoso de MM//, aorta abdominal y arterias ilíacas, o de venas cava inferior e ilfacas, | 4,46 |
| 31216 | Fono angiografía carotidea | 4,99 |
| 31217 | Examen obstétrico con Evaluación de circulación placentaria | 4,99 |
| 31218 | Estudio de impotencia | 8,49 |
| 31219 | Estudio de riñón trasplantado con análisis Doppler | 5,83 |
| 31220 | Estudio de otros órganos trasplantados | 7,10 |
| 31221 | Estudio de control de trasplantes | 3,97 |
Cuando el examen se realice con doler color, se reconocerá adicionalmente un 30% sobre el valor de la tarifa establecida para el estudio practicado.
32.3. RESONANCIA MAGNÉTICA
TABLA 32.3.1.
31301 | Articulaciones: pie y cuello del pie, rodilla, cadera, codo, hombro, temporo mandibular, | 30,17 |
| 31302 | Comparativas de las articulaciones anteriores | 60,32 |
| 31303 | Cráneo (base de Cráneo, órbitas, cerebro, silla turca), columna, cervical, columna torácica, columna lumbosacra, tórax (corazón, grandes vasos, mediastino y pulmones), abdomen y pelvis, sistema músculo esquelético | 75,40 |
| 31304 | Examen de control en las regiones anteriores, por la misma causa que originó el examen inicial y en un lapso no mayor a seis (6) meses | 70,38 |
| 31305 | Segmento adicional de columna vertebral | 65,35 |
| 31306 | Angiografía por resonancia magnética | 60,32 |
31307 | Examen para magnético (Gadolinio DTPA); al valor del examen, agregar: | 28,54 |
Las tarifas corresponden a la práctica de los estudios en forma completa, que incluye: cortes axiales, sagitales y coronales en secuencias T1 y T2. Cuando practicado el examen inicial se requiera de uno adicional con medio de contraste, su tarifa será el equivalente al veinticinco por ciento (25%) del valor inicial.
El medio de contraste que se utilice en la práctica del examen, se reconocerá hasta por el precio comercial de catálogo para venta al público fijado por autoridad competente.
33. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 17 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las tarifas establecidas en Unidades de Valor Tributario - UVT para los Estudios de Genética, son las siguientes:
TABLA 33.1.
| 32101 | Cariotipo con bandeo G de alta resolución | 12, 11 |
| 32102 | Cariotipo con bandeo R de alta resolución | 12,11 |
| 32103 | Cariotipo con bandeo C o Q | 11,11 |
| 32106 | Cariotipo para cromosoma X frágil | 12,11 |
| 32107 | Cariotipo para estados leucémicos | 12, 11 |
| 32108 | Cariotipo para cromosoma Philadelphia | 11, 11 |
| 32109 | Cariotipo con bandeo G de restos ovulares | 17,30 |
| 32110 | Cariotipo con bandeo R de restos ovulares | 17,30 |
| 32111 | Cariotipo para intercambio de cromatides hermanas | 13,84 |
| 32112 | Cariotipo en vellosidades coriónicas | 25,94 |
| 32113 | Cariotipo en líquido amniótico | 11,11 |
| 32114 | Estudio de cromosomas en cultivo de fibroblastos | 4,67 |
| 32115 | Hibridación in situ con fluorescencia | 43,24 |
| 32116 | Test de cromatina | 2,46 |
| 32117 | Diagnóstico molecular de enfermedades | 51,90 |
| 32118 | Estudio de penetración de espermatozoides en oocitos desnudos de Hámster (incluye: preparación de los espermatozoides del paciente en caso de proceder a inseminación artificial) | 12,06 |
| 32119 | Consejería genética | 1,09 |
34. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 18 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> 34. Las tarifas establecidas en Unidades de Valor Tributario - UVT para los procedimientos de Oncología, son las siguientes:
34.1. TELECOBALTOTERAPIA
TABLA 34.1.1.
| 33101 | Tipo I Campo único en: encéfalo, cara, tronco, pelvis/periné, extremidades, cuello o axila/axilo supraclavicular | 54,42 |
| 33102 | Tipo II Unilateral en cara y cuello; profilaxis de encéfalo; campos múltiples en cara, cuello, mediastino, axila supra clavicular; campos múltiples y/o bilateral en axila; mediastino supraclavicular | 67,84 |
| 33103 | Tipo III Profilaxis de encéfalo y raquis; campos múltiples en encéfalo, tórax, abdominal parcial, pelvis, raquis, extremidades o glándula mamaria; ganglionar pre y post operatorio de mama; cuello y mediastino; hemitórax o hemiabdomen, bilateral en cara y cuello, | 81,93 |
| 33104 | Tipo IV Cara, cuello y mediastino; ganglionar supradiafragmática o infradiafragmática; baño torácico; abdominal total; encéfalo y raquis; completa de mama; corporal total | 94,45 |
| 33105 | Tipo Especial Entidades benignas; paleación en una dosis parcial, pelvis, raquis o extremidades; o glándula mamaria; ganglionar pre y post operatorio de mama; cuello y mediastino; hemitórax o hemiabdomen, bilateral en cara y cuello | 31,90 |
34.2. RADIOTERAPIA ORTOVOLTAJE
TABLA 34.2.1.
33201 | Tipo I Tratamientos superficiales y combinados o dosis de refuerzo, con Rx hasta 139 Kvp, | 26,03 |
33202 | Tipo II Tratamientos superficiales y exclusivos con Rx de más de 140 Kvp | 51,95 |
34.3. CURIETERAPIA GINECOLÓGICA
TABLA 34.3.1.
| 33301 | Tipo I Combinada, un tiempo | 41,16 |
| 33302 | Tipo II Combinada, dos tiempos | 60,73 |
| 33303 | Tipo fil Exclusiva un tiempo | 66,51 |
| 33304 | Tipo IV Exclusiva dos tiempos | 76,74 |
34.4. CURIETERAPIA INTERSTICIAL
TABLA 34.4.1.
| 33401 | Tipo I Combinada, planar simple | 26, 12 |
| 33402 | Tipo II Combinada, biplanar | 33,80 |
| 33403 | Tipo 111 Combinada, volumétrica | 39,02 |
| 33404 | Tipo IV Exclusiva planar simple | 51,92 |
| 33405 | Tipo V Exclusiva, biplanar | 67,48 |
| 33406 | Tipo VI Exclusiva, volumétrica | 77,84 |
34.5. TERAPIA CON ELECTRONES TABLA 34.5.1.
| 33501 | Tipo I Tratamientos combinados o dosis de refuerzo | 26,12 |
| 33502 | Tipo II Tratamientos exclusivos, campo único | 51,92 |
| 33503 | Tipo 11/ Tratamientos exclusivos, campos múltiples | 77,84 |
34.6. QUIMIOTERAPIA
TABLA 34.6.1.
| 33600 | Quimioterapia intratecal | 7,41 |
| 33601 | Mono quimioterapia (ciclo completo de tratamiento) | 9,91 |
33602 | Poliquimioterapia (ciclo completo de tratamiento) cualquier esquema de protocolo | 16,70 |
Las tarifas mencionadas en este artículo, incluyen además de la aplicación del tratamiento, los controles ambulatorios que requiere el paciente.
34.7. Las tarifas señaladas para los procedimientos de telecobaltoterapia, radioterapia, curieterapia y terapia con electrones, corresponden al costo total del tratamiento prescrito e incluyen los servicios básicos para su planeación y ejecución, entre ellos la elaboración del plan de tratamiento y el cálculo de dosis. Adicional a los valores para la aplicación de estos procedimientos, se pagarán las consultas de especialistas necesarias para definir el diagnóstico y orientar el tratamiento; así mismo las interconsultas que en concepto del especialista responsable de la atención se requieran en el lapso en que el paciente recibe el tratamiento.
34.8. El valor de los medicamentos que se consuman en la práctica de los tratamientos de quimioterapia, se reconocerán hasta por el precio comercial de catálogo para venta al público fijados por la autoridad competente.
34.9. Cuando el procedimiento se realice con acelerador lineal, se reconocerá un valor adicional del treinta por ciento (30%) sobre la tarifa correspondiente al tipo de tratamiento ordenado. Así mismo, cuando complementariamente se utilicen equipos de simulación, la tarifa del tipo de tratamiento practicado se incrementará en 7,75 unidades de valor tributario.
35. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 19 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las tarifas establecidas en Unidades de Valor Tributario - UVT para los procedimientos de Alergología, son las siguientes:
TABLA 35.1.
34101 | Test de alergias, estudio completo de prueba por escarificación, intradérmica, puntura o parche, de ero alérgenos o alimentos | 11,35 |
34103 | Tratamiento mensual inmunoterapéutico completo (hipo sensibilización) Incluye: Incluye: preparación, suministro y aplicación de antígenos con uno o más extractos alergénicos y controles médicos | 11,60 |
34104 | Tratamiento inmunoterapéutico completo (hipo- sensibilización), de alergia en menores de 6 años por picadura de pulga | 3,56 |
34105 | Tratamiento inmunoterapéutico completo (hipo- sensibilización), de alergia en mayores de 6 años por picadura de pulga | 7,11 |
36. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 20 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las tarifas establecidas en Unidades de Valor Tributario - UVT para los procedimientos de Psiquiatría y Psicología, son las siguientes:
TABLA 36.1.
| 35102 | Valoración por Psicólogo | 0,719 |
| 35103 | Psicoterapia individual por Psiquiatra, sesión | 1,43 |
| 35104 | Psicoterapia individual por Psicólogo, sesión | 0,649 |
| 35105 | Psicoterapia de grupo por Psiquiatra, sesión | 1,62 |
| 35106 | Psicoterapia de grupo por Psicólogo, sesión | 0,842 |
| 35107 | Psicoterapia de pareja por Psiquiatra, sesión | 1,62 |
| 35108 | Psicoterapia de pareja por Psicólogo, sesión | 0,860 |
| 35109 | Psicoterapia de familia, sesión | 1,89 |
| 35110 | Examen Psicopedagógico | 0,763 |
| 35111 | Test de Rorschach | 2,29 |
| 35112 | Inventario de personalidad (MMPI) | 0,947 |
| 35113 | Pruebas de percepción temática (CAT o TAC) | 1,14 |
| 35114 | Escala de Weschler para niños y adultos | 1,32 |
| 35115 | Escala infantil de inteligencia Therman | 1,32 |
| 35116 | Terapia electroconvulsiva, sesión (sin anestesia ni relajante) | 0,912 |
37. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 21 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las tarifas establecidas en Unidades de Valor Tributario - UVT para los procedimientos de Servicios Ambulatorios de Salud Oral, son las siguientes:
37.1. ACTIVIDADES DIAGNÓSTICA Y DE URGENCIA
TABLA 37.1.1.
| 36100 | Consulta especializada | 1,24 |
| 36101 | Examen clínico de primera vez | 0,719 |
36102 | Consulta de urgencias (para solución de problemas agudos, dolorosos, hemorrágicos, traumáticos o infecciosos) | 0,781 |
| 36103 | Radiografías intraorales (periapicales y/o coronales) | 0,325 |
| 36104 | Radiografías intraorales (oclusales) | 0,596 |
| 36105 | Radiografías intraorales (perfil de cara con cefalostato) | 1,96 |
36108 | Impresión de arco dentario superior o inferior, con modelo de estudio y concepto | 1,13 |
| 36109 | Fotografía clínica extraoral en blanco y negro, frontal o lateral | 0,728 |
36110 | Examen y estudio para cirugía ortognática comprende: registros, cefalometría estudio de fotos, | 2,54 |
| 36111 | Estudio de oclusión y ATM | 2,54 |
37.2. OPERATORIA DENTAL
TABLA 37.2.1.
36201 | Obturación de una superficie en amalgama de plata o resina compuesta de auto curado, | 0,737 |
36202 | Obturación de una superficie adicional en amalgama de plata o resina compuesta de auto curado | 0,377 |
| 36203 | Obturación de una superficie en resina de foto curado | 1,27 |
| 36204 | Obturación de superficie adicional en resina de foto curado | 0,632 |
| 36205 | Obturación definitiva de una superficie en ionómero de vidrio | 0,938 |
36206 | Obturación definitiva de una superficie adicional en ionómero de vidrio | 0,465 |
| 36207 | Corona acrílica para dientes anteriores | 5,22 |
| 36208 | Colocación de pin milimétrico | 0,860 |
| 36209 | Reconstrucción de ángulo incisa/ con resina de foto curado | 3,22 |
| 36210 | Reconstrucción tercio incisa/ con resina de foto curado | 6,46 |
37.3. PERIODONCIA
TABLA 37.3.1.
| 36301 | Tallado selectivo, por arcada (sin estudio de oclusión y ATM) | 2,54 |
| 36303 | Detartraje (por cuadrante) | 2,92 |
| 36304 | Injerto gingival (cada diente) | 3,13 |
| 36305 | Gingivoplastia (cada diente) | 3,13 |
| 36306 | Gingivectomía (cada diente) | 3,74 |
| 36307 | Curetaje y/o alisado radicular campo cerrado (cada diente) | 3,13 |
| 36308 | Curetaje y/o alisado radicular campo abierto (cada diente) | 3,74 |
37.4. ENDODONCIA
TABLA 37.4.1.
36401 | Tratamiento de conductos en dientes unir radiculares con radiografía previa y de control; no incluye valor de RX | 2,46 |
36402 | Tratamiento de conductos en dientes birradiculares con radiografía previa y de control; no incluye valor de RX(cada conducto) | 3,09 |
36403 | Tratamiento de conductos en dientes multirradiculares con radiografía previa y de control; no incluye valor de RX (cada conducto) | 3,72 |
TABLA 37.5.1.
36501 | Examen y estudio del caso (comprende: registros, cefalometría y estudio de fotos), | 2,54 |
| 36502 | Placa removible con accesorios | 8,48 |
| 36503 | Placa con tornillo de expansión | 11,87 |
| 36504 | Mantenedor fijo de espacio | 8,48 |
| 36505 | Arco lingual y botón de Nance | 8,48 |
| 36506 | Extracción seriada, previo estudio del caso | 6,78 |
| 36507 | Mentonera como tratamiento único | 6,78 |
| 36508 | Ortodoncia correctiva (cada arcada) | 84,81 |
| 36509 | Aparatos Cráneo maxilares como tratamiento único | 8,48 |
| 36510 | Plano inclinado | 6,78 |
| 36511 | Control mensual | 0,860 |
| 36513 | Control de crecimiento y desarrollo, sesión | 0,860 |
| 30514 | Rejilla fina para control de hábitos | 6,78 |
| 36515 | Máscara facial, como tratamiento | 10,08 |
| 36516 | Protractor | 10,08 |
37.6. CIRUGÍA ORAL
TABLA 37.6.1.
| 36601 | Exodoncia simple de unir radiculares | 0,667 |
| 36602 | Exodoncia simple de multirradiculares | 0,816 |
36603 | Exodoncia unir radicular (vía abierta), con radiografía previa y de control; no incluye valor de RX, | 1,86 |
36604 | Exodoncia multirradicular (vía abierta), con radiografía previa y de control; no incluye valor de RX, | 3,09 |
36605 | Apicectomía de dientes unir radiculares; incluye el relleno radicular; no incluye valor de RX, | 3,70 |
36606 | Apicectomía de dientes multirradiculares, incluye el relleno radicular; no incluye valor de RX, | 5,56 |
36607 | Regularización de rebordes (cada arcada); no incluye radiografías previa y de control | 3,56 |
36608 | Amputación radicular con hemisección; no incluye tratamiento de conductos | 3,74 |
36609 | Injerto óseo autógeno por diente; incluye: toma de injerto intraoral | 5,61 |
| 36610 | Injerto aloplástico cerámico (cada diente) | 3,74 |
| 36611 | Fijaciones temporales (cada cuadrante) | 3,13 |
36613 | Tratamiento quirúrgico hemorragia post exodoncia o por alveolitis | 1,92 |
| 36614 | Reimplante o trasplante de diente | 4,40 |
| 36616 | Resección de capuchón peri coronario | 2,35 |
37.7. PRÓTESIS Y ORTESIS
TABLA 37.7.1. ACTIVIDAD DEL ODONTÓLOGO EN LA ELABORACIÓN
36701 | Prótesis total 112 caso (superior o inferior); no incluye modelos | 6,24 |
| 36702 | Prótesis removible (superior o inferior); no incluye modelos | 4,99 |
| 36703 | Prótesis fija, cada unidad (soportes y pónticos) | 6,24 |
| 36704 | Férulas acrílicas (superior o inferior) | 1,68 |
| 36705 | Férulas coladas (superior o inferior) | 2,48 |
| 36706 | Núcleos metálicos | 2,54 |
36707 | Placa obturadora para pacientes con secuela de labio y paladar hendido; no incluye modelos, | 5,01 |
| 36708 | Unidad puente fijo tipo Maryland | 6,24 |
36709 | Placa neuro miorrelajante, previo estudio del caso; no incluye modelos | 6,78 |
TABLA 37.7.2. ACTIVIDAD DEL ODONTÓLOGO EN LA REPARACIÓN
| 36710 | Prescripción y controles para reparación de Prótesis | 1,70 |
37.8. ODONTOPEDIATRÍA
TABLA 37.8.1.
| 36801 | Corona en acero inoxidable | 1,14 |
| 36802 | Corona en policarbonato o forma plástica | 1,14 |
| 36803 | Tratamiento de conductos dientes temporales | 1,24 |
| 36804 | Exodoncia diente temporal | 0,377 |
| 36805 | Frenectomía o frenectomía | 2,35 |
| 36806 | Resina preventiva pre sellante | 0,377 |
37.9. PREVENCIÓN
TABLA 37.9.1.
36901 | Control de placa, clasificación de riesgo e instrucción de higiene oral | 0,491 |
| 36902 | Control de placa y de cepillado | 0,491 |
| 36903 | Educación en salud oral y control de riesgo | 0,491 |
36904 | Aplicación tópica seriada de fluoruros, niños; incluye: profilaxis | 0,719 |
| 36905 | Aplicación tópica de fluoruros, en adultos; incluye: profilaxis | 0,719 |
| 36906 | Terapia de mantenimiento, sesión; incluye: profilaxis | 0,623 |
36907 | Aplicación de sellante de auto curado en tosetas y fisuras (cada diente) | 0,246 |
36908 | Aplicación de sellantes de foto curado en tosetas y fisuras (cada diente) | 0,632 |
38. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 22 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las tarifas establecidas en Unidades de Valor Tributario - UVT para los procedimientos de Diagnóstico y Terapéuticos, son las siguientes:
38.1. GINECO OBSTETRICIA
TABLA 38.1.1.
37100 | Examen bajo anestesia | 1,48 |
| 37101 | Cauterización de cérvix | 1,54 |
| 37102 | Extirpación pólipo pediculado sésil (cuello uterino) | 1,86 |
| 37103 | Criocirugía de cérvix | 3,09 |
| 37104 | Dilatación instrumental o manual de la vagina, sesión | 1,54 |
| 37105 | Monitoría fetal anteparto, sesión | 0,789 |
| 37106 | Monitoría fetal intraparto, durante todo el trabajo de parto | 3,40 |
| 37107 | Colpocentesis | 1,68 |
37108 | Inserción o retiro de dispositivo intrauterino de cualquier tipo; incluye: consulta y dispositivo, | 1,68 |
| 37109 | Taponamiento vaginal | 2,17 |
38.2. ORTOPEDIA Y TRAUMATOLOGÍA
TABLA 38.2.1.
| 37201 | Artrocentesis | 1,54 |
| 37202 | Tratamiento esguinces | 3,09 |
37203 | Infiltración intra articular, bolsa sinovial, ligamentosa, neuroma o de punto muscular doloroso, | 0,570 |
| 37205 | Inmovilización cóccix por luxación | 3,09 |
| 37206 | Inmovilización miembro superior o inferior total o parcial | 1,65 |
TABLA 38.2.2. CAMBIO DE YESOS
| 37207 | Hombro, MMSS o tobillo | 1,65 |
| 37208 | Muslo y/o pierna | 2,46 |
| 37209 | Tórax y/o pelvis | 3,27 |
38.3. CIRUGÍA DE MANO
TABLA 38.3.1.
| 37301 | Tratamiento ortopédico dedo en martillo | 4,21 |
| 37302 | Tratamiento esguince metacarpo falángico (una a dos) | 3,09 |
| 37303 | Tratamiento esguince metacarpo falángico (tres o más) | 4,21 |
| 37304 | Tratamiento esguince interfalángico (una a dos) | 3,09 |
| 37305 | Tratamiento esguince interfalángico (tres o más) | 4,21 |
38.4. CIRUGÍA PLÁSTICA
TABLA 38.4.1.
| 37401 | Curación simple con inmovilización | 1,54 |
| 37402 | Tratamiento médico queloide: incluye: Infiltraciones y otros | 4,60 |
| 37403 | Crioterapia (sesión) | 1,91 |
37404 | Drenaje piel y/o tejidos celular subcutáneo, incluye: Absceso superficial, hematoma, panadizo, | 1,91 |
TABLA 38.4.2. CAUTERIZACIÓN O FULGURACIÓN EN PIEL (SESIÓN), INCLUYE VERRUGAS Y LUNARES:
| 37405 | De una a tres | 1,54 |
| 37406 | De cuatro a siete | 2,78 |
| 37407 | De ocho ó mas | 4,63 |
38.5. CIRUGÍA GENERAL
TABLA 38.5.1.
| 37501 | Paracentesis abdominal | 2,03 |
| 37502 | Disección venosa | 1,68 |
| 37503 | Lavado gástrico | 0,895 |
| 37504 | Venodisección y catéter subclavio | 3,68 |
| 37506 | Colocación línea arterial | 3,68 |
37507 | Intubación oro traqueal (exclusivamente en casos de reanimación) | 3,68 |
| 37508 | Colecistectomía laparoscópica | 210,52 |
37509 | Escleroterapia venosa; tratamiento completo uní o bilateral por paciente, en varices grado I o II; incluye las soluciones veno esclerosantes | 27, 18 |
38.6. DIETÉTICA
TABLA 38.6.1.
| 37601 | Determinación de régimen dietético en paciente ambulatorio | 0,763 |
37602 | lnterconsulta de soporte nutricional especializado, en paciente hospitalizado que requiera nutrición parenteral o soporte entera/ especial | 0,737 |
38.7. TRABAJO SOCIAL
TABLA 38.7.1.
| 37701 | Consulta social, sesión | 0,544 |
| 37702 | Consulta familiar, sesión | 0,605 |
| 37703 | Terapia familiar, sesión | 0,807 |
| 37704 | Acciones socio educativas a grupo, sesión | 0,482 |
38.8. OTROS
TABLA 38.8.1.
37801 | Quimio fototerapia (tratamiento para psoriasis, vitíligo y linfomas), sesión | 0,912 |
| 37804 | Tratamiento con toxina botulínica, sesión | 12,49 |
| 37805 | Oxigenación hiperbárica, sesión | 12,70 |
38.9. La tarifa del procedimiento 37508 Colecistectomía Laparoscópica, corresponde a su realización en forma integral e incorpora los siguientes conceptos: servicios profesionales de cirujanos, anestesiólogo y ayudante quirúrgico, incluidos el control pre y los postquirúrgicos intrahospitalarios y ambulatorio; derechos de sala de cirugía con los componentes determinados en el Artículo 52 de este Decreto; material de sutura y curación de cualquier clase; (incluye: trócares; pistola; cánulas de aspiración, irrigación y disección; agujas de verres, ganchos, ligaclips -sistema en ligadura-, electrodos); medicamentos y soluciones, que se consuman en el quirófano, sala de recuperación y en el servicio de hospitalización; oxígeno, agentes y gases anestésicos; permanencia del paciente en la sala de recuperación y en el servicio de hospitalización; estudio anatomopatológico de la pieza quirúrgica.
39. La estancia en todos los casos comprende los siguientes servicio básicos:
a. Médico general hospitalario de piso
b. Enfermera
c. Auxiliar de enfermería
d. Dotación básica de elementos de enfermería
e. Material de curación
f. Alimentación adecuada al estado del paciente (excepto sustancias de nutrición enteral o parenteral)
g. Suministro de ropa de cama
h. Aseo
i. Servicios públicos de energía eléctrica y agua
j. Servicios y recursos de la Institución Prestadora de Servicio para comodidad del paciente (ascensores, calderas, llamado de enfermeras, teléfono local, aire acondicionado, etc.,)
39.1 Se entiende como dotación básica de elementos de enfermería, aquella utilizada por este personal, durante la realización de actividades relacionadas con control de signos vitales, valoración de talla y peso, administración de medicamentos por vía tópica y oral, así como los elementos de protección personal necesarios para el manejo de pacientes aislados o de cuidado especial.
De este concepto se excluyen, los elementos y materiales utilizados en la administración de medicamentos por vía parenteral y la realización de limpieza y curación de heridas.
39.2. Por material de curación se entiende todos los suministros que se utilizan en el lavado, desinfección y protección de lesiones de piel, cualquiera que sea el tipo de elementos empleados.
39.3 <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 23 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Adicional a la tarifa de la estancia, durante los días que al paciente se le realicen curaciones, como parte del tratamiento de su complicación, por concepto de materiales se reconocerá diariamente la suma de:
| 39300 | Materiales de curación por complicaciones intrahospitalarias | 1,39 |
Este valor se reconocerá únicamente en los siguientes casos:
a. Pacientes que en el postoperatorio se complican con fascitis necrosante, fístulas, osteomielitis y abscesos de pared abdominal, o se les realice curación en abdomen abierto,
b. Pacientes con quemaduras o heridas traumáticas que presenten pérdida de sustancias,
c. Pacientes con escaras de decúbito, úlceras isquémicas o gangrena gaseosa.
40. La estancia en Instituciones hospitalarias para cuidado de paciente crónico somático, comprende además de los servicios básicos, la atención de médicos generales y de especialistas correspondientes a la misma especialidad a la que pertenece la afección crónica que padece el paciente, de acuerdo a lo establecido en el Código 38325 de este Manual.
(Art. 41 del Decreto 2423 de 1996)
41. La estancia en la Unidad de Trasplante, comprende además de los servicios básicos, la utilización de equipos de monitoría, ventilación, desfibrilación y adicionales requeridos, de acuerdo a lo establecido en el Código 38435 de este Manual.
(Art. 42 del Decreto 2423 de 1996)
42. La estancia en la Unidad de Cuidado Intensivo, comprende además de los servicios básicos, la atención médica de especialista en cuidado intensivo, de personal paramédico, la utilización de los equipos de: Monitoría cardioscópica y de presión, ventilación mecánica, de presión y volumen, desfibrilación, cardioversión, y la práctica de los electrocardiogramas, electroencefalogramas y gasimetrías que se requieran, de acuerdo a lo establecido en el Código 38525 de este Manual.
42.1 Los servicios profesionales de los especialistas, diferentes a los comprendidos en la estancia y que deban intervenir en la atención del paciente de Cuidado Intensivo, se reconocerá según la tarifa de interconsulta establecida en el numeral 48 de este Anexo.
(Art. 43 del Decreto 2423 de 1996)
43. La estancia en la Unidad de Cuidado Intermedio, comprende lo mismos servicios establecidos para la Unidad de Cuidado Intensivo, con excepción de la asistencia ventilatoria, de acuerdo a lo establecido en el Código 38825 de este Manual.
(Art. 44 del Decreto 2423 de 1996)
44. La estancia en la Unidad de Quemados, comprende además de los servicios básicos, la atención médica especializada en el manejo de este tipo de pacientes, personal de enfermería y nutrición capacitado en esta disciplina y la utilización de los equipos médicos especializados.
44.1. Los materiales de curación, utilizados en la Unidad de Quemados están excluidos de la tarifa de la estancia y se reconocerán hasta por el precio comercial de catálogo para la venta al público fijado por la autoridad competente.
(Art. 45 del Decreto 2423 de 1996)
45. Para el reconocimiento de las estancias hospitalarias que se contraten, se tendrá en cuenta la siguiente clasificación de las Instituciones a que hacen referencia los artículos 2.5.3.3.1 a 2.5.3.3.9 del presente Decreto.
1. Instituciones de Primer Nivel
2. Instituciones de Segundo Nivel
3. Instituciones de Tercer Nivel
(Art. 46 del Decreto 2423 de 1996)
46. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 24 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> De acuerdo con la anterior clasificación, se aplicará a la estancia, las siguientes tarifas en Unidades de Valor Tributario - UVT:
46.1. ESTANCIAS
46.1.1. MEDICINA INTERNA, CIRUGÍA, GINECO OBSTETRICIA Y PEDIATRÍA
TABLA 46.1.1.1. INST/TUCIONES DE PRIMER NIVEL
| 38111 | Habitación unipersonal | 5,72 |
| 38112 | Habitación bipersonal | 5,37 |
| 38113 | Habitación de tres camas | 4,35 |
| 38114 | Habitación de cuatro ó más camas | 4,00 |
TABLA 46.1.1.2. INSTITUCIONES DE SEGUNDO NIVEL
| 38121 | Habitación unipersonal | 8,10 |
| 38122 | Habitación bipersonal | 7,37 |
| 38123 | Habitación de tres camas | 6,26 |
| 38124 | Habitación de cuatro ó más camas | 5,15 |
TABLA 46.1.1.3. INSTITUCIONES DE TERCER NIVEL
| 38131 | Habitación unipersonal | 11,31 |
| 38132 | Habitación bipersonal | 9,67 |
| 38133 | Habitación de tres camas | 8,04 |
| 38134 | Habitación de cuatro ó más camas | 7,24 |
46.1.2. PSIQUIATRÍA
TABLA 46.1.2.1. INSTITUCIONES DE SEGUNDO NIVEL DEDICADAS EXCLUSIVAMENTE A LA ATENCIÓN PSIQUIÁTRICA
| 38221 | Habitación unipersonal | 8, 10 |
| 38222 | Habitación bipersonal | 7,37 |
| 38223 | Habitación de tres camas | 6,26 |
| 38224 | Habitación de cuatro ó más camas | 5, 15 |
TABLA 46.1.2.2. INSTITUCIONES DE TERCER NIVEL DEDICADAS EXCLUSIVAMENTE A LA ATENCIÓN PSIQUIÁTRICA
| 38231 | Habitación unipersonal | 11,31 |
| 38232 | Habitación bipersonal | 9,67 |
| 38233 | Habitación de tres camas | 8,04 |
| 38234 | Habitación de cuatro ó más camas | 7,24 |
TABLA 46.1.2.3. INSTITUCIONES DE SEGUNDO NIVEL DEDICADAS A LA ATENCIÓN DE VARIAS ESPECIALIDADES INCLUÍDA LA PSIQUIATRÍA
| 38261 | Habitación unipersonal | 8,10 |
| 38262 | Habitación bipersonal | 7,37 |
| 38263 | Habitación de tres camas | 6,26 |
| 38264 | Habitación de cuatro ó más camas | 5,15 |
TABLA 46.1.2.4. INSTITUCIONES DE TERCER NIVEL DEDICADAS A LA ATENCIÓN DE VARIAS ESPECIALIDADES INCLUÍ DA LA PSIQUIATRÍA
| 38271 | Habitación unipersonal | 11,31 |
| 38272 | Habitación bipersonal | 9,67 |
| 38273 | Habitación de tres camas | 8,04 |
| 38274 | Habitación de cuatro ó más camas | 7,24 |
Las tarifas anteriores se aplicarán para la hospitalización del paciente en los servicios de Cuidado Especial e Institucional Corriente
46.1.3. CRÓNICO SOMATICO
TABLA 46.1.3.1. INSTITUCIONES DE SEGUNDO Y TERCER NIVEL
| 38325 | Habitación unipersonal, bipersonal ó de más camas | 7,37 |
46.1.4. UNIDAD DE TRASPLANTE
TABLA 46.1.4.1.
| 38435 | Sala especial | 14,96 |
46.1.5. UNIDAD DE CUIDADO INTENSIVO
TABLA 46.1.5.1. INSTITUCIONES DE SEGUNDO Y TERCER NIVEL
| 38525 | Sala especial | 43,60 |
46.1.6. UNIDAD DE QUEMADOS
TABLA 46.1.6.1. INSTITUCIONES DE SEGUNDO Y TERCER NIVEL
| 38625 | Cuidado intermedio | 23,37 |
| 38635 | Cuidado intensivo | 43,60 |
46.1. 7. INCUBADORA
TABLA 46.1.7.1. INSTITUCIONES DE PRIMER NIVEL
| 38715 | Sala especial | 5,66 |
TABLA 46.1.7.2. INSTITUCIONES DE SEGUNDO NIVEL
| 38725 | Sala especial | 8,89 |
TABLA 46.1.7.3. INSTITUCIONES DE TERCER NIVEL
| 38735 | Sala especial | 10,80 |
46.1.8. UNIDAD DE CUIDADO INTERMEDIO
TABLA 46.1.8.1. INSTITUCIONES DE SEGUNDO Y TERCER NIVEL DE ATENCIÓN
| 388251 | Sala especial | 23,45 |
46.1.9. URGENCIAS
TABLA 46.1.9.1. INSTITUCIONES DEL PRIMER NIVEL
| 389151 | Sala de observación | 11,98 |
TABLA 46.1.9.2. INSTITUCIONES DE SEGUNDO NIVEL
| 389251 | Sala de observación | 2,48 |
TABLA 46.1.9.3. INSTITUCIONES DE TERCER NIVEL
| 389351 | Sala de observación | 3,16 |
46.1.10. Las tarifas establecidas en este Artículo son los valores a reconocer por la estancia hospitalaria, hasta 24 horas, cuando se garanticen en forma integral los servicios determinados en los numerales 39 al 44 de este anexo. En caso de que por cualquier circunstancia no se suministre alguno de ellos, su valor será descontado de la tarifa de la estancia, liquidado con base en el costo que se genere.
46.1.11. Cuando la permanencia en la sala de observación de urgencias sea inferior a seis (6) horas se reconocerán los valores señalados en el subnumeral 46.1.9. anterior. Cuando supere las 6 horas se reconocerán los valores señalados en el presente Artículo, para habitación de 4 ó mas camas, según el nivel de la Institución Prestadora del Servicio de Salud; es decir, se tomarán en cuenta los códigos (38114-38124-38134).
46.1.12. Cuando el paciente se encuentre en la sala de observación, para el servicio de hidratación, los líquidos que consuma, se reconocerán hasta por el precio comercial de catálogo para venta al público, fijado por la autoridad competente.
47. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 25 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Reconocer en Unidades de Valor Tributario - UVT para los servicios profesionales, por concepto de la atención científica médico y/o quirúrgica, cuando la Institución Prestadora del Servicio aporta los recursos necesarios para la atención integral, así:
47.1. De acuerdo con la clasificación establecida en el numeral 1 del anexo, para la intervención o procedimiento médico quirúrgico que se practique:
TABLA 47.1.1. Servicios profesionales del cirujano o ginecoobstetra:
| 39000 | Grupo 02 | 2,57 |
| 39001 | Grupo 03 | 3,13 |
| 39002 | Grupo 04 | 3,78 |
| 39003 | Grupo 05 | 5,14 |
| 39004 | Grupo 06 | 6,74 |
| 39005 | Grupo 07 | 7,89 |
| 39006 | Grupo 08 | 9,16 |
| 39007 | Grupo 09 | 11,19 |
| 39008 | Grupo 10 | 13,78 |
| 39009 | Grupo 11 | 15,45 |
| 39010 | Grupo 12 | 17,22 |
| 39011 | Grupo 13 | 18,84 |
| 39012 | Grupo especial 20 | 22,30 |
| 39013 | Grupo especial 21 | 29,03 |
| 39014 | Grupo especial 22 | 33,92 |
| 39015 | Grupo especial 23 | 53,27 |
TABLA 47.1.2. Servicios profesionales del anestesiólogo:
| 39100 | Grupo 02 | 1,83 |
| 39101 | Grupo 03 | 2,22 |
| 39102 | Grupo 04 | 2,72 |
| 39103 | Grupo 05 | 3,36 |
| 39104 | Grupo 06 | 4,00 |
| 39105 | Grupo 07 | 4,65 |
| 39106 | Grupo 08 | 5,41 |
| 39107 | Grupo 09 | 6,40 |
| 39108 | Grupo 10 | 7,91 |
| 39109 | Grupo 11 | 8,84 |
| 39110 | Grupo 12 | 10,03 |
| 39111 | Grupo 13 | 11,16 |
| 39112 | Grupo especial 20 | 13,02 |
| 39113 | Grupo especial 21 | 17,65 |
| 39114 | Grupo especial 22 | 23,52 |
| 39115 | Grupo especial 23 | 33,29 |
39116 | Parto normal o intervenido (forceps o espátulas) y revisión de cavidad uterina | 4,35 |
En los exámenes y procedimientos de diagnóstico y tratamiento, relacionados en el numeral 1 de este anexo, que según criterio médico tratante, necesiten para su práctica de anestesia general, se reconocerá el cincuenta por ciento (50%) de la tarifa establecida para el respectivo procedimiento. Se exceptúan los que se relacionan a continuación, los cuales se reconocerán así:
TABLA 47.1.3.
| 39150 | Sesión terapia electroconvulsiva | 3,59 |
39151 | Procedimientos de salud oral y de quimioterapia en niño (sesión) | 3,59 |
| 39152 | Estudios radiológicos | 3,59 |
| 39153 | Exámenes de resonancia magnética | 7,41 |
| 39154 | Examen médico bajo anestesia general | 3,59 |
| 39155 | Cardioversión de pacientes en tratamiento no quirúrgico | 3,45 |
TABLA 47.1.4. Servicios profesionales de ayudantía quirúrgica:
| 39117 | Grupo 06 | 1,76 |
| 39118 | Grupo 07 | 2,08 |
| 39119 | Grupo 08 | 2,40 |
| 39120 | Grupo 09 | 3,06 |
| 39121 | Grupo 10 | 3,75 |
| 39122 | Grupo 11 | 4,24 |
| 39123 | Grupo 12 | 4,70 |
| 39124 | Grupo 13 | 5,41 |
| 39125 | Grupo especial 20 | 6,09 |
| 39126 | Grupo especial 21 | 7,92 |
| 39127 | Grupo especial 22 | 9,25 |
| 39128 | Grupo especial 23 | 14,53 |
El servicio de ayudantía quirúrgica se pagará únicamente en las intervenciones quirúrgicas, cuando para su realización se requiera de este recurso; las tarifas corresponden al servicio total, cualquiera que sea el número de profesionales que participen.
47.2. Perfusión:
TABLA 47.2.1.
| 39129 | Servicio de Perfusionista, por intervención | 7,29 |
Este servicio se pagará únicamente en las cirugías clasificadas en los Grupos Especiales 20 a 23, en que se utilice el recurso.
47.3. Otros servicios profesionales intrahospitalarios y ambulatorios:
TABLA 47.3.1.
| 39130 | Atención diaria intrahospitalaria, por el especialista tratante, 39130 del paciente no quirúrgico u obstétrico | 1,76 |
39131 | Atención diaria intrahospitalaria, por el médico general tratante, del paciente no quirúrgico u obstétrico | 1,32 |
39132 | Valoración inicial intrahospitalaria, por el especialista tratante, del paciente ingresado para estudio y/o tratamiento no quirúrgico u obstétrico | 1,30 |
39133 | Valoración inicial intrahospitalaria, por el médico general tratante, del paciente ingresado para tratamiento no quirúrgico u obstétrico | 1,68 |
39134 | Valoración por el pediatra, del recién nacido y controles del sano durante toda su permanencia en el servicio de hospitalización | 1, 79 |
39135 | Valoración por el médico general, del recién nacido y controles del sano durante toda su permanencia en el servicio de hospitalización | 1,24 |
39136 | Atención intrahospitaLaria especializada de psiquiatría (semanal) | 3,63 |
39137 | Consulta pre quirúrgica ambulatoria y/o intrahospitalaria, por el cirujano | 1,30 |
| 39138 | Valoración inicial intrahospitalaria preparto | 1,30 |
| 39139 | Consulta pre anestésica | 1,30 |
39140 | lnterconsulta médica especializada ambulatoria o intrahospitalaria | 1,68 |
| 39141 | Consulta ambulatoria de medicina general | 1,05 |
| 39143 | Consulta ambulatoria de medicina especializada | 1,52 |
| 39144 | Junta Médico Quirúrgica (cada especialista por reunión) | 3,06 |
| 39145 | Consulta de urgencias | 1,73 |
| 39146 | Sutura | 0,491 |
39149 | Atención diaria intrahospitalaria por el especialista tratante del paciente quirúrgico y obstétrico | 1,76 |
47.4. Las tarifas correspondientes a los conceptos "valoración" y consulta preanestésica y prequirúrgica se reconocerán por una sola vez en cada paciente, siempre y cuando se cause el servicio en tratamientos no quirúrgicos u obstétricos con excepción de psiquiátrico en programa "Hospital de Día", el valor es adicional al establecido por concepto del cuidado diario intrahospitalario. Este último, se reconocerá por el número de días de permanencia del paciente incluido el de ingreso y el de egreso.
47.5. La consulta prequirúrgica y preanestésica, se reconocerá para las intervenciones clasificadas del grupo 04 en adelante
47.6. Los servicios profesionales de médico general correspondientes a los códigos 39131, 39133 y 39135, se reconocerán únicamente en aquellos Jugares en donde por carencia del especialista, la actividad la realiza un médico general
47.7. No hay lugar al reconocimiento de "valoración inicial intrahospitalaria", en el caso del recién nacido que dentro del período de permanencia en el centro hospitalario después de su nacimiento, requiera hospitalización
47.8. Para efecto del reconocimiento de los servicios médicos especializados, en la atención intrahospitalaria de psiquiatría y del paciente psiquiátrico en el Programa "Hospital de Día", se establece un valor de 0,39 unidad de valor tributario.
47.9. La tarifa correspondiente a la atención diaria en la sala de observación de urgencia, se pagará adicional al valor de la consulta de urgencia
47.10. La tarifa correspondiente a la atención diaria intrahospitalaria, por el especialista tratante, del paciente quirúrgico y obstétrico, únicamente se reconocerá en el caso de que el paciente requiera de hospitalización mayor de quince días o cuando la embarazada ingrese por tratamiento diferente
47.11. La tarifa correspondiente a la estancia en sala de observación se reconocerá según lo estipulado en las Tablas 46.1.9.1, 46.1.9.2 y 46.1.9.3. del presente Decreto.
47.12. Los honorarios de que trata el presente numeral se cancelarán directamente a las Instituciones Prestadoras de Servicios Públicas, entendiéndose que el personal que intervenga en la prestación de los servicios, no recibirá remuneración adicional a la pactada en su relación laboral.
48. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 26 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> En las intervenciones y procedimientos quirúrgicos cruentos, los derechos de sala de cirugía que comprenden: la dotación básica del quirófano, los equipos, sus accesorios e implementos, instrumental, ropa reutilizable o desechable, los servicios de enfermería, esterilización, instrumental, circulantes y recuperación hasta seis (6) horas se reconocerán según el grupo de clasificación de la intervención o procedimiento quirúrgico realizado así:
48.1. DERECHOS DE SALA DE CIRUGÍA
TABLA 48.1.1.
| 39204 | Grupo 02 | 4,25 |
| 39205 | Grupo 03 | 5,24 |
| 39206 | Grupo 04 | 6,67 |
| 39207 | Grupo 05 | 9,17 |
| 39208 | Grupo 06 | 13,27 |
| 39209 | Grupo 07 | 14,81 |
| 39210 | Grupo 08 | 16,24 |
| 39211 | Grupo 09 | 18,51 |
| 39212 | Grupo 10 | 24,63 |
| 39213 | Grupo 11 | 26,27 |
| 39214 | Grupo 12 | 27,60 |
| 39215 | Grupo 13 | 29,08 |
| 39216 | Grupo especial 20 | 30,54 |
| 39217 | Grupo especial 21 | 32,02 |
| 39218 | Grupo especial 22 | 33,63 |
| 39219 | Grupo especial 23 | 42,16 |
48.2. En las intervenciones bilaterales se reconocerá un cincuenta por ciento (50%) adicional sobre la tarifa establecida para este servicio, de acuerdo con el grupo quirúrgico que corresponda a la intervención realizada. En las intervenciones múltiples que practique en un acto el mismo cirujano, en distinta región operatoria o las que realice cirujano de diferente especialidad en la misma u otra región, por este servicio se reconocerá el ciento por ciento (100%) de la tarifa señalada para la cirugía mayor ejecutada, de acuerdo con el grupo quirúrgico que le corresponda, incrementada en el cincuenta por ciento (50%) del valor de cada una de las adicionales.
48.3. No se reconocerá valores adicionales por el empleo de accesorios e implementos de los equipos que se utilicen en la práctica de las intervenciones y procedimientos, aunque estos no sean reutilizables.
49. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 27 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Los derechos de sala en la atención del parto comprenden: la dotación básica de la sala, los equipos, sus accesorios e implementos, instrumental, ropas reutilizables o desechables, los servicios de esterilización, instrumentación y enfermería, materiales, drogas, medicamentos y soluciones, oxígeno y gases anestésicos, sala de trabajo de parto, post-parto y de observación del recién nacido. Se reconoce el siguiente valor:
49.1. DERECHOS DE SALA DE PARTO
TABLA 49.1.1.
| 39220 | Derechos de sala de parto | 14,87 |
49.2. Cuando el parto sea por operación cesárea, los derechos de sala de cirugía, se reconocerán de acuerdo con el grupo quirúrgico en que está clasificada.
50. Por los derechos de sala de recuperación, que comprenden: l dotación básica, los equipos sus accesorios e implementos, ropas reutilizables o desechables y los servicios de enfermería, cuando se superen las primeras seis (6) horas post-quirúrgicas, en las intervenciones clasificadas en los grupos 02 a 13 y en los grupos especiales aquellas distintas a las que para su recuperación se requiera de la unidad de cuidados intensivos, se reconocerá adicionalmente el cincuenta por ciento (50%) del valor de la estancia hospitalaria, según el tipo de cama que este ocupando el paciente.
En los casos de cirugía ambulatoria, superadas las primeras seis (6) horas post quirúrgicas, la permanencia en este servicio se reconocerá por la tarifa establecida para la estancia en habitación de tres camas, de acuerdo con el nivel de clasificación de la Institución donde se realice el procedimiento; igualmente en el caso en que al paciente no le haya sido asignada pieza para su hospitalización.
En las intervenciones de los grupos especiales, en los que según concepto del cirujano tratante la recuperación debe hacerse en la unidad de cuidado intensivo, cuando la permanencia de este servicio sea por un período inferior a veinticuatro (24) horas, adicional al valor de la estancia hospitalaria, se reconocerá una suma igual al cincuenta por ciento (50%) de la tarifa establecida para la estancia en la unidad de Cuidado Intensivo.
(Art. 51 del Decreto 2423 de 1996)
51. Las intervenciones incruentas que demanden para su realización e uso de salas quirúrgicas o salas especiales dotadas para tal fin (cateterismo, reducción cerrada de fracturas y luxaciones, fotocoagulación de retina, algunos procedimientos endoscópicos, etc.), se reconocerá por el derecho a su uso, que comprende: la dotación básica, ropas de enfermería, un valor equivalente al cuarenta y cinco por ciento (45%) adicional de acuerdo con el grupo quirúrgico o la tarifa establecida para cada procedimiento.
(Art. 52 del Decreto 2423 de 1996)
52. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 28 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Por derechos de sala de yesos, en los procedimientos ortopédicos, que se practiquen en sala dotada para tal fin, se pagarán las siguientes tarifas:
TABLA 52.1.
| 39221 | Derechos de sala de yesos | 2,03 |
53. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 29 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> En los servicios de urgencias y consulta externa los derechos de sala se pagarán así:
TABLA 53.1.
| 39201 | Derechos de sala para suturas | 1,44 |
| 39202 | Derechos de sala para curaciones | 0,623 |
Los derechos de sala para suturas o curaciones, incluyen: uso de consultorio o sala, instrumental, material de sutura y curación, anestesia local y servicio de enfermería.
54. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 30 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Los materiales de sutura, curación, medicamentos y soluciones, oxígeno, agentes y gases anestésicos, que se consuman en el acto quirúrgico y en sala de recuperación, durante la realización de una intervención o procedimiento cruento, se reconocerán de acuerdo con el grupo en que esté clasificado, así:
TABLA 54.1. MATERIALES DE SUTURA, CURACIÓN, MEDICAMENTOS Y SOLUCIONES OXÍGENO, AGENTES Y GASES ANESTÉSICOS
| 39301 | GRUPOS 02 - 03 | 2,00 |
| 39302 | GRUPOS 04 - 05 - 06 | 3,75 |
| 39303 | GRUPOS 07 - 08 - 09 | 8,70 |
| 39304 | GRUPOS 10- 11- 12- 13 | 13,79 |
54.2. Los materiales de sutura y curación, definidos en el numeral 54.6 del presente anexo y los elementos de anestesia, tales como: tubos endotraqueales y de conexión, máscaras y catéteres intravasculares, que se utilicen en las intervenciones clasificadas en los grupos especiales 20 a 23, se pagarán hasta por el precio comercial de catálogo para venta al público fijado por la autoridad competente. Los medicamentos y soluciones, oxígeno, agentes y gases anestésicos, quedan incluidos en los derechos de sala; se exceptúan las drogas, medicamentos y soluciones que se consuman durante el acto quirúrgico en las intervenciones cardiovasculares, clasificados en los grupos especiales 22 a 23 las cuales se reconocerán hasta por el precio comercial de catálogo para la venta al público fijado por la autoridad competente.
54.3. En los procedimientos incruentos a que se refiere el Artículo 52 de esta Decreto por concepto de material de sutura y curación, drogas, medicamentos y soluciones, oxígeno, agentes y gases anestésicos, cualesquiera sea el grupo en el que esté clasificado, o su tarifa, cuando se trate de un procedimiento del Capítulo IV, se reconocerá:
TABLA 54.3.1.
| 39305 | Materiales de sutura y curación, medicamentos y soluciones, oxígeno, agentes y gases anestésicos | 2,03 |
54.4. En los procedimientos obstétricos de parto, legrado uterino obstétrico y ginecológico, el valor del material de sutura y curación, medicamentos y soluciones, oxígeno y agentes anestésicos que se consuman en la atención del procedimiento está incluido en los derechos de sala.
54.5. En las intervenciones bilaterales, se reconocerá un 75% adicional sobre la tarifa establecida por concepto de materiales de sutura y curación, medicamentos y soluciones, oxígeno, agentes y gases anestésicos, de acuerdo con el grupo quirúrgico que corresponda a la intervención o procedimiento quirúrgico realizado.
En las intervenciones múltiples practicadas en un mismo acto y diferente región operatoria, por este concepto se reconocerá el cien por ciento 100% de la tarifa señalada para la cirugía mayor ejecutada, de acuerdo con el grupo de clasificación de la misma, incrementada en el setenta y cinco por ciento (75%) del valor del grupo de cada una de las adicionales.
54.6. Los materiales de sutura y curación a que se refiere este aparte incluyen los siguientes elementos: algodón, aplicadores, apósitos compresas, mechas, gasas, torundas, cotonoides, cierres umbilicales, esponjas excepto de silicón, gelatinas absorbibles, cera para huesos, esparadrapo, soluciones desinfectantes, vendajes, guantes, hojas de bisturí, catéteres pericraneales, equipos de venoclisis, buretras, agujas de cualquier clase, jeringas, llaves de dos o más vías, agrafes, sutura de cualquier tipo (catguts, absorbibles sintéticas, no absorbibles, tales como: sedas, nylon, poliéster, polipropileno, acero inoxidable, etc.).
55. Las drogas, medicamentos y soluciones que se prescriban para el tratamiento del paciente, incluidos los elementos que se requieran en su aplicación (jeringas, agujas, equipos), diferentes a las que se consuman en los quirófanos, sala de parto, salas especiales para procedimientos y de recuperación, se pagarán hasta por el precio comercial del catálogo para venta al público fijado por la autoridad competente. El mismo precio se aplicará a las drogas y medicamentos que se utilicen en la realización de cualquier procedimiento definido en el numeral 1 de este Anexo, salvo las excepciones establecidas en este Anexo.
55.1. Mientras el paciente esté bajo el cuidado de la Institución Prestadora de Servicios de Salud, la prescripción de medicamentos deberá hacerse en forma individual con sujeción al registro de medicamentos aprobado por el Ministerio de Salud, por períodos que no superen las cuarenta y ocho (48) horas en pacientes hospitalizados y hasta treinta (30) días cuando para su patología requiera al egreso continuar el tratamiento o la prescripción se efectué en la consulta ambulatoria. En los pacientes hospitalizados en el servicio de psiquiatría, la prescripción podrá hacerse hasta por un período de siete (7) días.
(Art. 56 del Decreto 2423 de 1996)
56. Los suministros de prótesis y ortesis, injertos, válvulas, catéteres y sondas, tubos de cualquier clase, máscaras, cánulas y electrodos, no reutilizables; algodón laminado, vendas (elásticas, de yeso o gasa), mallas, medias ortopédicas, equipos de presión venosa central, marcapasos, elementos ortopédicos (placas, tornillos, férulas, clavos, grapas); esponjas y bandas de silicón, sustitutos del plasma, bolsas colectoras de fluidos y otros elementos de uso médico distintos a los definidos en el numeral 54.6 de este Anexo, utilizados en la práctica de cualquier intervención procedimiento médico-quirúrgico relacionado en los numerales 2 a 19 de este Anexo y en el manejo ambulatorio u hospitalario del paciente, siempre y cuando no se trate de un examen o procedimiento contenido en los numerales 20 a 38 de este Anexo, se reconocerán hasta por el precio comercial de catálogo para venta al público fijado por la autoridad competente. Así mismo se reconocerán los insumos que específicamente se encuentran fuera del conjunto, y que son objeto de pago adicional sobre la tarifa fijada para el respectivo conjunto. Estos insumos específicos se encuentran anotados con cada canasta discriminada en los conjuntos integrales de atención que hacen parte integral de este Anexo.
(Art. 57 del Decreto 2423 de 1996)
57. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 31 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Por el cual se definen las tarifas de los Derechos de Sala En Hemodiálisis Por Insuficiencia Renal Aguda O Crónica, se aplicará a la estancia, las siguientes tarifas en Unidades de Valor Tributario - UVT:
57.1. INSUFICIENCIA RENAL AGUDA O CRÓNICA
TABLA 57.1.1.
39222 | Por sesión, que incluye: La dotación y servicio de enfermería, la utilización de los equipos y elementos propios de la Unidad, servicios públicos y de aseo | 2,78 |
DERECHOS DE SALA EN DIÁLISIS PERITONEAL
39223 | Atención diaria en la Unidad de Nefrología, que incluye: la dotación y servicio de enfermería, la utilización de los equipos y elementos propios de la Unidad, servicios públicos y de aseo | 2,76 |
SERVICIOS PROFESIONALES
39160 | Atención de hemodiálisis por insuficiencia renal aguda, incluido el procedimiento y los controles intra hospitalarios requeridos | 2,76 |
39161 | Sesión de hemodiálisis por insuficiencia renal crónica, incluidos los controles médicos que el paciente requiera | 1,60 |
39162 | Atención diaria de diálisis peritoneal por insuficiencia renal aguda, incluido el procedimiento y los controles intrahospitalarios | 4,33 |
39163 | Entrenamiento previo necesario de cada paciente que ingrese al programa de diálisis peritoneal ambulatoria, por insuficiencia renal crónica (actividades del equipo médico y paramédico de la Unidad) | 3,86 |
39164 | Atención mensual integral por paciente en diálisis peritoneal ambulatoria por insuficiencia renal crónica (incluye: controles médicos, cambios de equipo de infusión y adiestramiento) | 12,33 |
Los exámenes de laboratorio, se reconocerán de conformidad con las tarifas determinadas en el numeral 21 del Anexo.
Los procedimientos quirúrgicos para la confección de fístula arteriovenosa de acceso a la hemodiálisis, implantación y retiro de catéteres, se encuentran clasificados en el numeral 10 del anexo. Artículo 11 de este Decreto.
Los materiales (filtro de diálisis, línea arterial, línea venosa, concentrado, agujas de fístula, jeringas, solución salina y antitrombóticos), se pagarán hasta por el precio comercial de catálogo para venta al público fijado por la autoridad competente
57.2. La tarifa por atención mensual integral establecida bajo el código 39164 se reconocerá en forma proporcional al número de días que el paciente, durante el mes, se beneficie del programa.
57.3. Si los procedimientos de hemodiálisis o diálisis perifoneal se realizan en la Unidad de Cuidado Intensivo e intermedio o en la habitación de hospitalización, no se reconocerán derechos de sala. El procedimiento de diálisis ambulatoria no causa derecho de anestesia.
58 Se reconocerá para el oxígeno que se utilice en la atención de los pacientes en los servicios de hospitalización y de urgencias, de acuerdo con su consumo, hasta por el precio comercial de catálogo para venta al público fijado por la autoridad competente.
(Art. 59 del Decreto 2423 de 1996)
59. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 32 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Señálese para la atención de urgencias por unidades móviles, la siguiente tarifa en Unidades de Valor Tributario - UVT.
59.1. ATENCION DE URGENCIAS
TABLA 59.1.1
| 39601 | La atención de urgencias de tipo pre hospitalario y apoyo terapéutico en unidades Móviles | 13,52 |
59.2. La atención incluye: servicios de médicos, enfermeros y personal auxiliar, capacitados en emergencias; uso de las unidades de cuidado intensivo, instrumental y equipos de dotación en los vehículos; consumo de drogas, medicamentos, soluciones y materiales de sutura y curación, utilizados para la solución de la emergencia y estabilización del paciente durante el traslado, en el área Urbana, desde el sitio de la emergencia al centro hospitalario que se requiera de acuerdo con la gravedad del caso.
60. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 33 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Las actividades de control y seguimiento en los programas de atención a grupos específicos, tales como: hipertensos, diabéticos, crecimiento y desarrollo, atención prenatal, higiene mental, higiene industrial, salud ocupacional, registrada por profesionales de la salud en las áreas de enfermería, trabajo social, salud mental, optometría, nutrición y terapia, serán reconocidos así:
TABLA 60.1.
| 39360 | Actividad individual o grupal de promoción, prevención o protección específica (por cada sesión) | 0,325 |
61. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 34 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Señálese para la atención paciente psiquiátrico en Programa de "Hospital de Día", las siguientes tarifas en Unidades de Valor Tributario - UVT:
61.1. INSTITUCIONES DE SEGUNDO NIVEL
TABLA 61.1.1.
38225 | Permanencia diurna, para tratamiento ambulatorio del paciente comprendidos los mismos servicios de la estancia siquiátrica, excepto la pernoctada, | 3,05 |
61.2. INSTITUCIONES DE TERCER NIVEL
TABLA 61.2.1.
61.3. Las Tarifas determinadas en este numeral se aplicarán de igual forma para las Instituciones dedicadas exclusivamente a la atención psiquiátrica como a las destinadas a la atención de varias especialidades incluida la psiquiatría
62. Cuando se requiera la movilización de pacientes en ambulancia para traslados interinstitucionales, se debe reconocer las tarifas oficiales de la Institución Prestadora del Servicio.
(Art. 63 del Decreto 2423 de 1996)
63. <Ver Notas de Vigencia> <Valores calculados en UVT por el artículo 35 del Decreto 2644 de 2022. El nuevo texto es el siguiente:> Señalase para los conjuntos de atención integral, las siguientes tarifas en Unidades de Valor Tributario - UVT:
63.1. CONJUNTOS INTEGRALES DE ATENCIÓN
TABLA 63.1.1.
40100 | Atención domiciliaria para pacientes crónicos, terminales y/o con tratamiento definido; Mensual por paciente | 28,32 |
40101 | Atención integral de hemodiálisis por insuficiencia renal aguda o crónica: Sesión | 24,61 |
40102 | Atención ambulatoria integral del oxígeno dependiente: Mensual por paciente | 76,61 |
40105 | Atención médica y de salud oral, incluidas las acciones de promoción de la salud, prevención de la enfermedad y protección específica, Por sesión, | 0,868 |
40106 | Atención médica, incluidas las acciones de promoción, prevención y protección, Por sesión | 0,570 |
40107 | Atención médica sin acciones de promoción, prevención y protección específica Por sesión, | 0,456 |
40108 | Atención de salud oral, incluidas las acciones de promoción, prevención y protección, Por sesión, | 0,298 |
40109 | Acciones de promoción de la salud, prevención de la enfermedad y protección Departamentos de: Amazonas, Arauca, Casanare, Caquetá, Chocó, Guajira, Guainía, Guaviare, Meta, Putumayo, San Andrés y Providencia, Sucre, Vaupés, Vichada y Región de Urabá, Se exceptúan los municipios de Arauca, Florencia, Riohacha, Sincelejo, Villavicencio y Yopal | 0,140 |
40110 | Atención médica y de salud oral, incluidas las acciones de promoción de la salud, prevención de la y protección específica, Por sesión, | 0,965 |
40111 | Atención médica, incluidas las acciones de promoción, prevención y protección, Por sesión, | 0,640 |
40112 | Atención médica sin acciones de promoción, prevención y protección, Por sesión, | 0,491 |
63.2. Para los Departamentos de: Amazonas, Arauca, Casanare, Caquetá, Chocó, Guajira, Guainía, Guaviare, Meta, Putumayo, San Andrés y Providencia, Sucre, Vaupés, Vichada y Región de Urabá. Se exceptúan los municipios de Arauca, Florencia, Riohacha, Sincelejo, Villavicencio y Yopal
TABLA 63.2.1.
40120 | Atención médica y de salud oral, incluidas las acciones de promoción de la salud, prevención de la enfermedad y protección específica, Por sesión, | 0,965 |
40121 | Atención médica, incluidas las acciones de promoción, prevención y protección específica, Por sesión, | 0,640 |
40122 | Atención médica sin acciones de promoción, prevención y protección específica | 0,491 |
40123 | Atención de salud oral, incluidas las acciones de promoción, prevención y protección especifica, Por sesión, | 0,351 |
40124 | Acciones de promoción de la salud, prevención de la enfermedad y protección específica, Por sesión, | 0,158 |
63.3. ATENCIÓN INTEGRAL AMBULATORIA U HOSPITALIZADA DE INTERVENCIONES QUIRÚRGICAS Y PROCEDIMIENTOS
TABLA 63.3.1.
| 502001 | Resección de pterigión; incluye plastia libre | 42,45 |
| 502002 | Retinopexia quirúrgica | 160,46 |
| 503001 | Amigdalectom ía | 55,02 |
| 503002 | Septorrinoplastia funcional | 134,31 |
| 503003 | Timpanoplastia | 81,49 |
| 503004 | Cirugía endoscópica transnasal | 113,37 |
| 505001 | Safeno-varicectomía | 109,87 |
| 506001 | Toracotomía mayor con control de hemorragia traumática | 251,36 |
| 507001 | Hemiorrafia diafragmática | 180, 18 |
| 507002 | Colecistectomía simple | 170,94 |
| 507003 | Apendicetomía, apéndice no perforada | 89,79 |
| 507004 | Hemiorrafia inguinal | 82, 15 |
| 507005 | Hemiorrafia umbilical | 75,83 |
507006 | Gastrectomía parcial más reconstrucción con o sin vagotomía | 236,48 |
| 508001 | Hemorroidectomía externa | 79,87 |
508002 | Resección de quiste pilonidal, extirpación abierta o martupialización | 101,35 |
| 509001 | Prostatectomía abierta | 236,58 |
| 509002 | Prostatectomía transuretral y/o vaporización | 218,08 |
| 509003 | Pielolitotom ía | 157,83 |
509004 | Circuncisión incluye plastia del frenillo y/o liberación de adherencias | 55,56 |
| 509005 | Varicocelectomía o hidrocelectomía | 75,01 |
509006 | Orquideopexia incluye tratamiento del saco heniario y resección de hidátides | 81,87 |
| 509007 | Nefrectomía simple | 188,78 |
510001 | Mastectomía radical modificada con disección axilar y conservación de músculos pectorales | 234,20 |
511001 | Histerectomía abdominal total, con o sin remoción de trompas u ovarios | 186,12 |
| 511002 | Colporrafia anterior y posterior | 99,63 |
| 511003 | Histerectomía vaginal | 147,25 |
| 512001 | Operación cesárea segmentaría transversal o corporal | 86,93 |
512002 | Atención del parto vaginal (normal o intervenido con fórceps o espátulas); incluye: episiorrafia y/o perineorrafia | 53,18 |
| 512003 | Legrado uterino post parto o por aborto | 48,15 |
| 513001 | Osteosíntesis de clavícula | 70,37 |
513002 | Osteosíntesis de humero, tercio superior con placa u obenque | 130,85 |
| 513003 | Osteosíntesis de húmero en diáfisis con placas | 134,66 |
513004 | Osteosíntesis de húmero, proximal o distal, percutánea con pines | 88,25 |
513005 | Osteosíntesis de húmero en diáfisis con clavo intramedular bloqueado | 153,40 |
| 513006 | Osteosíntesis de fractura supracondilea | 111,94 |
| 513007 | Osteosíntesis de cóndilo humeral aislada | 100,33 |
| 513008 | Osteosíntesis de diáfisis de cúbito o radio | 81,16 |
| 513009 | Osteosíntesis de diáfisis de cúbito y radio | 100,85 |
513010 | Osteosíntesis de fractura radio distal (col/es, etc,) con placas | 80,09 |
| 513011 | Osteosíntesis de olecranon | 93,03 |
| 513012 | Osteosíntesis de fractura radio distal con pines percutáneos | 65,68 |
| 513013 | Osteosíntesis de fractura de pelvis o reborde posterior | 236,12 |
| 513014 | Reemplazo protésico total primario de cadera | 284,73 |
| 513015 | Osteosíntesis de acetábulo reborde posterior con tornillos | 212,40 |
513016 | Osteosíntesis de acetábulo compuesta (anterior, posterior y superior) | 296,74 |
| 513017 | Osteosíntesis de rótula | 105,04 |
513018 | Osteosíntesis de diáfisis del fémur con clavo intramedular o placa | 208,12 |
513019 | Osteosíntesis de diáfisis del fémur con clavo intramedular bloqueado | 208,14 |
513020 | Osteosíntesis de cuello de fémur (subcapital, intertrocantérica, o sub- trocantérica) condílea o supracondílea | 224,55 |
| 513021 | Osteosíntesis de tibia con clavo intramedular o placa | 130,50 |
| 513022 | Osteosíntesis de peroné con clavo intramedular o placa | 104,37 |
513023 | Osteosíntesis de fractura complicada con clavo intramedular | 127,18 |
| 513024 | Osteosíntesis de platillos tibia/es o plafont tibial sin injerto | 113,11 |
| 513025 | Osteosíntesis de platillos tibia/es o plafont tibial con injerto | 125,07 |
| 513026 | Osteosíntesis de fractura o luxofractura de cuello de pie | 92,51 |
| 513027 | Osteosíntesis de fractura bimaleolar o trima/eolar | 91,81 |
| 513028 | Amputación o desarticulación de pierna | 204,76 |
| 513029 | Artrodesis posterior de columna con instrumentación | 356,85 |
| 513030 | Artrodesis anterior de columna con instrumentación | 413,57 |
| 513031 | Artrodesis de columna con fijación transpedicular | 429,03 |
513032 | Reparación quirúrgica post-traumática del tendón de aquiles | 82,90 |
516002 | Reducción abierta de fractura de maxilar superior (lefort II y III) incluye inmovilización intermaxilar y osteosíntesis | 139,76 |
| 516003 | Reducción abierta de fractura de maxilar inferior; | 122,01 |
| 516004 | Reducción abierta de fractura de arco cigomático | 87,87 |
| 516005 | Reducción abierta de fractura malar | 113,03 |
| 518001 | Cirugía ginecológica laparoscópica ambulatoria de II nivel | 106,98 |
| 518002 | Cirugía ginecológica laparoscópica ambulatoria de I nivel | 102,80 |
| 518003 | Cirugía artroscópica de rodilla, primer nivel | 65,12 |
63.4. El valor de cada Conjunto es la suma máxima que se pagará, cuando se efectué la prestación del servicio en la forma integral como está definida, en los anexos que son parte integrante del Manual y comprende: consulta pre-quirúrgica y pre-anestésica, práctica de los exámenes de apoyo diagnóstico que los Protocolos exigen como soporte para la valoración del paciente y la realización de la intervención o procedimiento, ejecución del tratamiento médico quirúrgico objeto del Conjunto, atención intrahospitalaria con todos sus componentes y los controles post-quirúrgicos ambulatorios incluidos los medicamentos e insumos necesarios durante el proceso de recuperación.
En los procedimientos que se encuentran detallados como conjuntos integrales de atención solo se reconocerá esta tarifa como pago por la prestación del servicio. En términos generales no se reconocerá el pago por servicios discriminados por los procedimientos que se encuentren como conjuntos integrales de atención. En circunstancias excepcionales, cuando el proveedor del servicio no dispone del recurso médico necesario o éste lo ofrece en forma parcial, cuando no haya otra oferta alternativa, el servicio podrá cobrarse parcialmente.
63.5. En cada Conjunto están definidos, cualitativa y cuantitativamente los distintos componentes de la atención que aseguran la prestación del servicio en forma integral y en las mejores condiciones de calidad; en consecuencia, sobre su tarifa sólo se podrá facturar adicionalmente el valor de aquellos elementos o insumos que de manera específica se señalan en el respectivo Conjunto.
63.6. Si una cirugía o procedimiento de los contenidos en este numeral se realiza en forma bilateral, sobre el valor total del Conjunto o e que corresponda de éste por el servicio profesional que se preste, cuando a ello diere lugar, se adicionará en el setenta y cinco por ciento (75 %) según la atención se preste en la forma integral definida en el Conjunto o parcial bajo la circunstancia prevista en el Parágrafo 1 de este Artículo.
63.7. Cuando en un mismo acto se efectúen varias intervenciones quirúrgicas o procedimientos, entre los cuales se encuentra uno o más de los definidos bajo Conjunto, para efectos de su pago, la liquidación se efectuará como sigue, según el tipo de circunstancia que se presente, sobre el valor ajustado con los porcentajes de incremento señalados en los parágrafos anteriores, cuando a ello diere lugar:
a) Una cirugía de Conjunto
Se considera la intervención mayor y consecuentemente en la liquidación se tendrá en cuenta el ciento por ciento (100%) de su tarifa; las demás cirugías se pagarán de acuerdo con los porcentajes, sobre el valor de cada una, definidos en los los numerales 48, 54, 70, 71 y 72, del Anexo para los derechos de sala, materiales de sutura, curación y servicios profesionales, según las cirugías adicionales se practiquen por igual o diferente vía de acceso con respecto a la de Conjunto y la realice un mismo especialista o de diferente especialidad.
b) Más de una cirugía de Conjunto
Si las realiza el mismo especialista por igual vía de acceso, la cirugía de Conjunto con tarifa superior se considera la principal y se liquida con el ciento por ciento (100%) de ésta y se adiciona en el veinticinco por ciento (25%) sobre el valor del Conjunto que le preceda según la cuantía.
El valor de la intervención principal, definida bajo los parámetros establecidos en el inciso anterior, se incrementa en el setenta por ciento (70%) de cada una de las demás consideradas por Conjunto, cuando el mismo especialista utiliza diferente vía de acceso o las practican médicos de distinta especialidad.
Los porcentajes de incremento determinados en este literal únicamente se aplican si el servicio se presta en la forma integral prevista en los Conjuntos; en la atención parcial considerada en el numeral 5.4. del anexo, el servicio profesional, objeto del contrato, se reajusta en el sesenta por ciento (60%) cuando el especialista practica las cirugías por la misma vía de acceso o del cien por ciento (100%) cuando utiliza distintas vías o se trata de cirugías que en acto único efectúan médicos de distinta especialidad.
63.8. En la tarifa de los Conjuntos correspondientes a intervenciones quirúrgicas y procedimientos están consideradas las complicaciones menores que se listan en cada uno de ellos y su tratamiento lo asume el proveedor del servicio dentro del valor integral del Conjunto, relacionado en las canastas discriminadas que hacen parte de este Decreto.
64. Si como resultado de una intervención o procedimiento practicado, durante el período post- quirúrgico de recuperación u hospitalario, se presentare una complicación mayor, que es responsabilidad del contratista solucionar, el costo del tratamiento para superarla no está previsto dentro del valor de la cirugía inicialmente efectuada y consecuentemente en dicho evento el procedimiento inicial no se liquida a la tarifa de Conjunto y consecuentemente la totalidad de los servicios prestados deben facturarse con base en el valor del Manual para cada componente de la atención.
A manera de guía, en algunos Conjuntos se relacionan las complicaciones más usuales y se indica el respectivo tratamiento cuando el mismo está definido en el Manual bajo otro Conjunto. Estos hacen parte de este Anexo.
El fallecimiento del paciente durante el período post- quirúrgico de recuperación u hospitalario, es otra de las causales que da lugar a la no facturación por la tarifa del Conjunto correspondiente al procedimiento efectuado; en este caso los servicios que fueron objeto de la atención se liquidarán al valor fijado en el Manual para cada actividad causada.
(Art. 65 del Decreto 2423 de 1996)
65. En Municipios donde no estén vinculados, en ejercicio profesionales en todas o algunas de las áreas de Psicología, Optometría, Trabajo Social y Nutrición, se podrán excluir del paquete de actividades que están a cargo del recurso faltante, descontando de la tarifa del valor del componente, en el porcentaje que para cada caso se establece en el paquete de atención médica y/o de salud oral.
(Art. 66 del Decreto 2423 de 1996)
66. En las intervenciones y procedimientos Médico Quirúrgicos en que se extirpe o se extraigan órganos o tejidos, la pieza quirúrgica se someterá a examen anatomopatológico y el resultado se incluirá en la historia clínica del paciente y se reconocerán a las tarifas establecidas en el numeral 21 de este Anexo.
(Art. 67 del Decreto 2423 de 1996)
67. Las suturas simples en partes blandas concomitantes con lesiones mayores, se consideran parte integrante del tratamiento quirúrgico de la lesión.
(Art. 68 del Decreto 2423 de 1996)
68. La vía de acceso para la práctica de un acto quirúrgico no da derecho al reconocimiento de valores adicionales sobre la tarifa de la operación realizada, excepto cuando se efectúe con fines diagnósticos y no haga parte de otra intervención.
(Art. 69 del Decreto 2423 de 1996)
69. Los servicios profesionales de cirujano, anestesiólogo y ayudante quirúrgico, en las intervenciones bilaterales, se reconocerán en un setenta y cinco por ciento (75%) adicional sobre la tarifa establecida para cada profesional, de acuerdo con el grupo quirúrgico que corresponda a la intervención realizada.
69.1. Este reconocimiento se hará, en los siguientes casos:
a) Intervenciones que se practiquen en los órganos o elementos anatómicos que a continuación se enumeran: ojo, oído, glándula salival, maxilar superior o inferior, malar, seno paranasal, plejo nervioso (cervical, braquial y lumbar), mama, glándula suprarrenal, riñón, uréter, testículo, epidídimo, ovario y trompa de falopio (excepto ligadura).
b) Intervenciones en los dos miembros superiores o inferiores.
c) Herniorrafia inguinal, femoral o crural.
69.2. El porcentaje señalado en el presente numeral, para los casos enumerados en el Parágrafo anterior, se aplicará igualmente a la tarifa de los procedimientos relacionados con el numeral 1 de este Anexo, cuando no esté expresamente definido un valor, en el caso en el procedimiento se practique en forma bilateral.
(Art. 70 del Decreto 2423 de 1996)
70. En las intervenciones múltiples que practique un mismo cirujano en un acto e igual vía de acceso los servicios profesionales de éste, el anestesiólogo y el ayudante quirúrgico, se reconocerá con el cien por ciento (100%) de la tarifa establecida para cada profesional, de acuerdo con el grupo quirúrgico que corresponda a la intervención mayor realizada, incrementada en el cincuenta por ciento (50%) del valor de cada una de las intervenciones adicionales.
(Art. 71 del Decreto 2423 de 1996)
71. En las intervenciones múltiples que practique un mismo cirujano en un acto y diferente vía de acceso, los servicios profesionales de éste, el anestesiólogo y el ayudante quirúrgico, se reconocerán con el cien por ciento (100%) de la tarifa establecida para cada profesional, de acuerdo con el grupo quirúrgico que corresponda a la intervención mayor realizada, incrementada en el setenta y cinco por ciento (75%) del valor de cada una de las intervenciones adicionales.
(Art. 72 del Decreto 2423 de 1996)
72. En las intervenciones múltiples que practiquen dos o más cirujanos de distinta especialidad, en un mismo acto, en igual o diferente vía de acceso, los servicios profesionales que intervengan, se reconocerán con el cien por ciento (100%) de la tarifa de acuerdo con el grupo quirúrgico que corresponda por la intervención mayor que cada uno practicó, incrementada en el cincuenta por ciento (50%) del valor de cada una de las adicionales.
72.1. Los servicios profesionales de anestesiólogo, se reconocerán con el cien por ciento (100%) de la tarifa que corresponda al grupo quirúrgico, por la intervención mayor que cada uno practicó, incrementada en el setenta y cinco por ciento (75%) correspondiente al grupo de cada una de las adicionales.
72.2. Los servicios profesionales de ayudante quirúrgico, se reconocerán con el cien por ciento (100%) de la tarifa establecida para este profesional, de acuerdo con el grupo quirúrgico que corresponda a la intervención mayor realizada, incrementada en el cincuenta por ciento (50%) de la tarifa correspondiente al grupo de la adicional que tenga mayor grado de clasificación.
(Art. 73 del Decreto 2423 de 1996)
73. Se reconocerá a las Instituciones Prestadoras de Servicios de Salud, el valor de los gastos que se causen por el manejo médico quirúrgico del donante vivo, o cadáver, para la ablación de órganos o componentes anatómicos con el fin de su implantación inmediata, así:
En Donante vivo: Los servicios de salud que se causen por valoración general del dador, y específicos del órgano o componente anatómico a donar y el manejo pre, intra y post-operatorio del procedimiento quirúrgico de la ablación, a las tarifas establecidas en este Anexo.
En Donante cadáver: exclusivamente los que se originen a partir del momento en que se diagnostique la muerte cerebral, sin que en ningún caso se contabilicen gastos correspondientes a servicios causados con anterioridad a veinticuatro (24) horas de la práctica de la ablación, a las tarifas autorizadas por el Ministerio de Salud y Protección Social.
73.1. Parágrafo. Los gastos de preservación, procesamiento, almacenamiento y transporte de un órgano o componente anatómico, con fines de su implantación inmediata o diferida, se reconocerán a las tarifas oficiales de la Entidad proveedora del servicio.
(Art. 74 del Decreto 2423 de 1996)
73. La consulta preanestésica y prequirúrgica de las intervenciones clasificadas en los grupos 02 y 03, la premedicación, la valoración intrahospitalaria del Cirujano previa al acto quirúrgico, los controles intra-hospitalarios y ambulatorios, posteriormente a la realización de la intervención, están incluidos en las tarifas de servicios profesionales que se reconocen por el respectivo procedimiento a los cirujanos, ginecoobstetras, anestesiólogos y demás especialistas, hasta la recuperación del paciente, considerándose como límite máximo quince días (15).
La tarifa de los servicios profesionales en la atención del parto (normal, intervenido o cesárea), incluye además de la consulta preanestésica, los controles médicos preparto ambulatorios a partir del octavo mes y de trabajo de parto.
Si hubiere necesidad de controles por la misma causa en un lapso mayor, se reconocerán los servicios profesionales correspondientes, de acuerdo con la tarifa establecida bajo el Código 39149 cuando se trate de paciente hospitalizado, y a los códigos 39143 o 39157, según el caso, cuando el paciente sea ambulatorio.
(Art. 75 del Decreto 2423 de 1996)
75. El reconocimiento de interconsulta se causa únicamente en el caso de que con fines de aclarar un diagnóstico o establecer un tratamiento, se requiera del concepto de otro profesional, sea en los servicios de consulta, hospitalización o de urgencias, siempre y cuando sea de especialidad o subespecialización distinta a la del médico tratante. No habrá derecho a reconocimiento de interconsulta, cuando esta origine la práctica de intervención o procedimiento que deba realizar el especialista consultado.
(Art. 76 del Decreto 2423 de 1996)
76. Cuando un paciente hospitalizado para intervención quirúrgica presente complicación médica, causará derecho a reconocimiento de interconsulta; así mismo, se reconocerá interconsulta, cuando cualquier hospitalizado en los servicios de pediatría, medicina interna o psiquiatría, presente cuadro quirúrgico.
(Art. 77 del Decreto 2423 de 1996)
77. La fototerapia del recién nacido está incluida en la tarifa de la estancia, sea en el servicio de Pediatría o en el de Obstetricia. Por consiguiente, no se reconocerá valor adicional por este tratamiento. Tampoco por la fototerapia del recién nacido que se practique en forma ambulatoria.
(Art. 78 del Decreto 2423 de 1996)
78. La utilización del equipo de rayos láser en los procedimientos quirúrgicos, está comprendida dentro de los derechos de sala determinados en los numerales 48 y 51 de este Anexo. Por consiguiente, no se reconocerá valor adicional por la utilización de este instrumento.
(Art. 79 del Decreto 2423 de 1996)
79. En los procedimientos de toma de biopsias y en las endoscopias descritos en los numerales 18 y 19 de este Anexo, las tarifas correspondientes a los grupos allí determinados, son los únicos valores que se reconocerán como servicios profesionales, incluida la utilización del equipo propio para la práctica del procedimiento.
79.1. En la realización de estos procedimientos, cuando se requiera el uso de sala quirúrgica o sala especial dotada para tal fin, se reconocerá los respectivos derechos, según lo dispuesto en los numerales 48 y 51 de este Anexo.
(Art. 80 del Decreto 2423 de 1996)
80. Las tarifas establecidas en este Anexo para los procedimientos de diagnóstico y tratamiento definidos en el numeral 1 de este Anexo, son los valores que se reconocerán por la práctica integral del examen o procedimiento y el informe escrito sobre los resultados del mismo, incluido los gastos del personal profesional y auxiliar , uso de equipo, consumo de materiales, reactivos, medios de contraste, radiofármacos y cualquier elemento que se requiera para su realización (catéteres, electrodos, jeringas, agujas, etc.,).
Para procedimiento y exámenes, en el numeral correspondiente a su definición, se hacen excepciones con respecto a elementos que son objeto de reconocimiento adicional a su tarifa.
(Art. 81 del Decreto 2423 de 1996)
81. Los servicios profesionales de los especialistas, diferentes los comprendidos en la estancia y que deban intervenir para la atención del paciente quemado, se reconocerán según la tarifa de interconsulta intrahospitalaria, establecidas en la Tabla 39.4.1. del presente Anexo.
(Art. 82 del Decreto 2423 de 1996)
82. La Unidad de Cuidado Intermedio es el servicio destinado pacientes críticos , con complicaciones no derivadas de un acto quirúrgico, que con excepción de la asistencia ventilatoria, se les brinda la misma atención que en la Unidad de Cuidado Intensivo bajo el cuidado del médico intensivista en la medida que el caso lo requiera.
(Art. 83 del Decreto 2423 de 1996)
83. Todas las entidades o establecimientos públicos o privados, que presten servicios de salud, atenderán los casos de urgencias, de conformidad con lo establecido en las normas vigentes, y, sin exigir condición alguna al paciente para su atención.
La obligatoriedad de la atención inicial de urgencias estará de acuerdo con el Nivel de Atención de la Institución respectiva .También existirá en la forma de contra referencia, es decir las Instituciones de menor complejidad, estarán obligadas a recibir y a atender los pacientes enviados desde las Instituciones de mayor complejidad y deberá estar de acuerdo con los recursos disponibles a su nivel de atención.
(Art. 84 del Decreto 2423 de 1996)
84. No se reconocerán valores adicionales cuando las intervenciones procedimientos, exámenes y actividades contempladas en este Anexo, se ejecuten en horas nocturnas, dominicales y festivos.
(Art. 85 del Decreto 2423 de 1996)
85. Por las circunstancias de orden socio-económico, que hace más gravosa la prestación de los servicios de salud en los departamentos de Amazonas, Arauca, Casanare, Caquetá, Chocó, Guajira, Guainía, Guaviare, Meta, Putumayo, San Andrés y Providencia, Sucre, Vaupés, Vichada y Región de Urabá, las tarifas establecidas en este Decreto para los conceptos que se relacionan a continuación, se incrementan en los siguientes porcentajes. Se exceptúan los municipios de Arauca, Florencia, Rioacha, Sincelejo, Villavicencio y Yopal.
a) El veinticinco por ciento (25%) para la consulta general, especializada, e interconsulta ambulatoria e intrahospitalaria, valoraciones intrahospitalarias, consulta de urgencias, cuidado médico intrahospitalario, reconocimiento del recién nacido, servicios profesionales de cirujano, ginecobstetra, anestesiólogo y ayudantía quirúrgica en las intervenciones y procedimientos enumerados en el numeral 1 de este Anexo, Derechos de Parto y Cirugía.
b) El quince por ciento (15%) para los exámenes y procedimientos de diagnóstico y tratamiento, contenidos en numerales 20 a 38 del presente Anexo.
(Art. 86 del Decreto 2423 de 1996)
86. Por las circunstancias de orden tecnológico, cuando alguna Institución Prestadora de Servicios de Salud realice un procedimiento que no se encuentre definido y por lo tanto no tenga asignada tarifa, éste se reconocerá por la tarifa que tenga definida la Institución, previa la comprobación del médico tratante, de que dicho procedimiento no se encuentra relacionado en el presente Anexo ni siquiera bajo otra denominación.
(Art. 87 del Decreto 2423 de 1996)
87. Los valores resultantes de la aplicación de las tarifas contenidas en el presente Anexo deberán ajustarse a centena más próxima.
(Art. 89 del Decreto 2423 de 1996)
CAPÍTULO 4 DEL TÍTULO 2 DE LA PARTE 9 DEL LIBRO 2.
Implementación de la ruta de atención integral intersectorial para las víctimas de crímenes con ácido, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano
1. MARCO GENERAL
1.1 Justificación[1]
Desde hace dos décadas se viene observando en Colombia una modalidad de violencia que ha ido en incremento: las agresiones con agentes químicos (ácidos, álcalis, otras sustancias corrosivas, entre otros). Es así como de un caso reportado en 1996, se pasó a 162 casos (94 mujeres, 58.02%) en el 2012 y 69 (40 mujeres, 57.97%) en el 2013[2].
Si bien es cierto que existen varios móviles para los ataques con químicos, es necesario llamar la atención que muchos casos son una de las manifestaciones de las Violencias Basadas en Género (VBG) y no un evento aislado; es decir, que son ejercidas contra las mujeres por el solo hecho de ser mujeres. Esto se evidencia en que del total de las víctimas el 80.9% son mujeres y el 19.1% son hombres[3]. A diferencia de otras modalidades, esta agresión es particular en cuanto al medio utilizado y la calidad del daño que pretende el agresor, dada las afectaciones permanentes que producen los agentes químicos, generalmente en el rostro.
Reconociendo las graves implicaciones de esta forma de violencia en la vida y salud de las víctimas, en julio de 2013, el Estado colombiano expidió la Ley 1639, "por medio de la cual se fortalecen las medidas de protección a la integridad de las víctimas de crímenes con ácido y se adiciona el artículo 113 de la Ley 599 de 2000". Aunque esta norma visibiliza la importancia de estas agresiones y establece las obligaciones de los sectores, aún falta que estas medidas se implementen por medio de una ruta de atención integral que garantice el restablecimiento efectivo de sus derechos.
1.2 Objetivo General
Garantizar el restablecimiento efectivo de los derechos de las víctimas de crímenes con ácido, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano, a través de la atención integral de manera articulada y coordinada.
1.3 Población Objeto
Toda víctima de crímenes con ácido, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano.
1.4 Enfoques[4]
La puesta en marcha de la ruta de atención integral para las víctimas de crímenes con ácido, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano, requiere la incorporación de enfoques de derechos, género y diferencial:
1.4.1 Enfoque de derechos
El enfoque de derechos se basa en la universalidad, inalienabilidad, indivisibilidad e interdependencia de los derechos humanos de todas las personas, sin discriminaciones por razones de sexo, pertenencia étnica, edad, discapacidad, orientación sexual, identidad de género o ser víctima del conflicto armado, entre otras. Desde este enfoque, se plantea que las personas son titulares de derechos y que, por lo tanto, los pueden exigir ante otras personas, las instituciones y el Estado.
Tener en cuenta el enfoque de derechos en la ruta de atención integral para las víctimas de crímenes con ácido, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano, implica que siempre se deben respetar, promover y garantizar los derechos humanos de las víctimas y su núcleo familiar y, en ningún momento, restringirlos o vulnerarlos.
En todos los casos se deben garantizar el derecho a la vida, la salud, la integridad, la seguridad, el acceso a la justicia y a la reparación. De igual manera, se debe ser totalmente riguroso en asegurar la confidencialidad, como requisito para salvaguardar la intimidad de las víctimas.
1.4.2 Enfoque de género
El enfoque de género se puede entender como una perspectiva que evidencia las discriminaciones y desigualdades entre mujeres y hombres; establece que estas desigualdades son injustas y, en consecuencia, se diseñan propuestas para construir relaciones de género equitativas en búsqueda de la igualdad entre hombres y mujeres.
Es importante recalcar que el enfoque de género no es sinónimo de mujer, sino que hace referencia a una construcción cultural de roles e identidades masculinas y femeninas, así como al ejercicio del poder en diferentes ámbitos públicos y privados. Es decir, el enfoque de género permite analizar tanto las desigualdades que se presentan entre hombres y mujeres (intergénero), como entre diversos grupos de mujeres y hombres con condiciones o situaciones particulares como la etnia, la orientación sexual, la identidad de género, entre otras (intragénero).
La incorporación del enfoque de género en la ruta de atención integral para las víctimas de crímenes con ácido, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano implica:
-- Tener en cuenta las necesidades e intereses particulares de las víctimas y su autonomía para tomar decisiones en cualquier momento del desarrollo de la ruta de atención.
-- Evitar la revictimización, asegurando que en ningún procedimiento o requisito se justifique la violencia contra las víctimas o se les culpabilice por los hechos violentos.
-- Promover el empoderamiento de las víctimas como parte integral de la restitución de sus derechos.
1.4.3 Enfoque diferencial
Se puede entender que el enfoque diferencial es "una forma o método de abordaje utilizado en políticas públicas, programas y proyectos que reconoce las diversidades, desigualdades e inequidades sociales, culturales y económicas de diferentes grupos humanos en razón de la articulación de categorías y variables como el género, la edad, la etnia, la orientación sexual, la ubicación en el sector rural o urbano marginal, el tener alguna condición de discapacidad o estar en situaciones que incrementan las vulnerabilidades como el desplazamiento forzado, entre otros, con el propósito de brindar una adecuada atención basada en las necesidades e intereses particulares y fortalecer el empoderamiento de dichos grupos, así como proteger y garantizar sus derechos humanos"[5].
El enfoque diferencial incluye diferentes perspectivas o enfoques complementarios, entre los que se destacan los siguientes:
-- Enfoque étnico: La ruta de atención integral para las víctimas de crímenes con ácido, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano, para las víctimas pertenecientes a pueblos indígenas, comunidades negras, afrocolombianas, palenqueras y raizales, y pueblo Rrom (gitano), deben reconocer tanto los derechos colectivos como individuales consagrados en la Constitución Política de 1991, la legislación y jurisprudencia nacional, los Tratados Internacionales de Derechos Humanos y el Convenio número 169 de 1989 de la OIT ratificado por Colombia mediante Ley 21 de 1991.
La ruta debe ser adecuada culturalmente y, como mínimo debe contar con una persona mediadora, en los casos que se requiera.
-- Enfoque para personas con discapacidad: Se entiende que "el enfoque diferencial en discapacidad orienta la atención, el cuidado y la asistencia a las personas con discapacidad -PcD desde la perspectiva de los derechos humanos, de los enfoques de desarrollo humano y social, de sexo e identidad de género, ciclo vital, raza, etnia, y desde la particularidad de las diferentes limitaciones definidas por la Clasificación Internacional de Funcionamiento, vale decir la limitación visual, auditiva, motora, mental, cognitiva y múltiple, generando unas respuestas diferenciadas para la accesibilidad y la inclusión social de las PcD en la vida política, económica, social, cultural y ambiental de sus propios territorios"[6].
La ruta de atención integral para las víctimas de crímenes con ácido, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano, para las víctimas con discapacidad –bien sea preexistente o generada por el ataque con estas sustancias– debe reconocer las particularidades físicas, sensoriales, mentales, cognitivas o múltiples para determinar las necesidades en materia, v. gr., contar con un intérprete de lenguaje de señas, brindar información en lenguaje Braille, escoger el sitio de hospedaje más adecuado que sea libre de barreras físicas de acceso, o la necesidad del acompañamiento de su cuidador(a) o integrante de su familia.
1.5 Derechos de las Víctimas
Todas las instituciones –en el marco de sus competencias– deben informar y orientar a las víctimas acerca de los derechos, medidas y recursos con los que cuenta, los medios judiciales, administrativos y de atención en salud.
Adicional al catálogo de derechos y libertades fundamentales del que son titulares todos(as) los(as) habitantes del territorio colombiano contenidos en la Constitución Política, el Bloque de Constitucionalidad y las demás normas que componen el orden jurídico, las personas que han sido víctimas de crímenes con ácido, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano, tienen derecho a:
1.5.1 La dignidad, la intimidad y la privacidad en el desarrollo de la atención, así como durante los procedimientos administrativos y judiciales que se desplieguen conforme a la ley
En particular:
1.5.1.1 Las víctimas en el procedimiento penal recibirán durante todo el procedimiento penal un trato humano y digno, así como la protección de su intimidad, la garantía de su seguridad, y a la de sus familiares y testigos a favor (Ley 906 de 2004 artículo 11).
1.5.1.2 Las mujeres víctimas de violencia: (i) serán tratadas con reserva de identidad al recibir la asistencia médica, legal, o asistencia social respecto de sus datos personales, los de sus descendientes o los de cualquiera otra persona que esté bajo su guarda o custodia; (ii) accederán a los mecanismos de protección y atención para ellas, sus hijos e hijas; (iii) decidirán voluntariamente si puede ser confrontada con el agresor en cualquiera de los espacios de atención y en los procedimientos administrativos, judiciales o de otro tipo; y (iv) tienen el derecho a vivir una vida libre de violencias (Ley 1257 de 2008 artículo 8o).
1.5.1.3 Las víctimas de violencia de género en el marco del conflicto armado tienen el derecho a ser beneficiarias de las acciones afirmativas adelantadas por el Estado para proteger y garantizar el derecho a la vida en condiciones de dignidad (Ley 1448 de 2011 artículo 28).
1.5.2 La verdad, la justicia, la reparación integral y las garantías de no repetición.
En particular:
1.5.2.1 En el marco de un procedimiento penal tendrán derecho a una pronta e integral reparación de los daños sufridos, a cargo del autor o partícipe del injusto o de los terceros llamados a responder en los términos de la Ley 906 de 2004, artículo 11.
1.5.2.2 Las mujeres víctimas de violencia tienen derecho a la verdad, la justicia, la reparación y garantías de no repetición frente a los hechos constitutivos de violencia, así mismo, tienen derecho a acceder a la administración de justicia, ser informadas de los procedimientos legales que se derivan del hecho punible y que se garantice los derechos del artículo 11 de la Ley 906 de 2004, durante todo el procedimiento judicial.
1.5.2.3 Las víctimas recibirán la información pertinente sobre sus derechos, los servicios gubernamentales y privados disponibles para su atención y la preservación de las pruebas de los actos de violencia. (Ley 1257 de 2008, artículo 8o).
1.5.2.4 Las víctimas de violencia en el marco del conflicto armado tienen derecho a la verdad, justicia y reparación (Ley 1448 de 2011).
1.5.3 A ser informadas/os sobre los derechos, procedimientos, autoridades competentes y demás aspectos que faciliten el ejercicio de los derechos.
1.5.3.1 Suministrar información y orientar a las víctimas acerca de los derechos, medidas y recursos con los que cuenta, los medios judiciales, administrativos y de atención en salud (Ley 1639 de 2013, artículo 4o).
1.5.3.2 Durante el procedimiento penal las víctimas tienen derecho a: (i) recibir desde el primer contacto con las autoridades y en los términos establecidos en la Ley 906 de 2004, información pertinente para la protección de sus intereses y a conocer la verdad de los hechos que conforman las circunstancias del injusto del cual han sido víctimas; y (ii) ser informadas sobre la decisión definitiva relativa a la persecución penal; a acudir, en lo pertinente, ante el juez de control de garantías, y a interponer los recursos ante el juez de conocimiento, cuando a ello hubiere lugar (Ley 906 de 2004, artículo 11).
1.5.3.3 Las mujeres víctimas de violencia tienen derecho a recibir información clara, completa, veraz y oportuna en relación con sus derechos y con los mecanismos y procedimientos contemplados en la presente ley y demás normas concordantes (Ley 1257 de 2008, artículo 8o).
1.5.3.4 Las víctimas en el marco del conflicto armado tienen derecho a: (i) la información sobre las rutas y los medios de acceso a las medidas que se establecen; y (ii) a conocer el estado de procesos judiciales y administrativos que se estén adelantando, en los que tengan un interés como parte o intervinientes (Ley 1448 de 2011).
1.5.4 A recibir asistencia legal (no va en negrilla)
1.5.4.1 A ser asistidas durante el juicio y el incidente de reparación integral, por un abogado que podrá ser designado de oficio (Ley 906 de 2004, artículo 11).
1.5.4.2 A ser asistidas gratuitamente por un traductor o intérprete en el evento de no conocer el idioma oficial, o de no poder percibir el lenguaje por los órganos de los sentidos. (Ley 906 de 2004, artículo 11).
1.5.4.3 Las mujeres víctimas de violencia tienen derecho a recibir orientación, asesoramiento jurídico y asistencia técnica legal con carácter gratuito, inmediato y especializado desde el momento en que el hecho constitutivo de violencia se ponga en conocimiento de la autoridad. Se podrá ordenar que el agresor asuma los costos de esta atención y asistencia. Corresponde al Estado garantizar este derecho realizando las acciones correspondientes frente al agresor y en todo caso garantizará la prestación de este servicio a través de la defensoría pública (Ley 1257 de 2008, artículo 8o).
1.5.5 A que se garantice la adopción de medidas para su recuperación, estabilización y asistencia (no va en negrilla)
1.5.5.1 Las víctimas tienen derecho a recibir de manera gratuita y a cargo del Estado los servicios, tratamientos médicos y psicológicos, procedimientos e intervenciones necesarias para restituir la fisionomía y la funcionalidad de las zonas afectadas. (Ley 1639 de 2013, artículo 5o).
1.5.5.2 Las víctimas tienen derecho a que se les garanticen mecanismos para proporcionar ocupación o continuidad laboral según el caso (Ley 1639 de 2013, artículo 4o).
1.5.5.3 Las víctimas en el procedimiento penal tienen derecho a recibir asistencia integral para su recuperación (Ley 906 de 2004, artículo 11).
1.5.5.4 Las mujeres víctimas tienen derecho a: (i) recibir asistencia médica, psicológica, psiquiátrica y forense especializada e integral en los términos y condiciones establecidos en el ordenamiento jurídico para ellas y sus hijos e hijas; (ii) la estabilización de su situación; y (iii) recibir información clara, completa, veraz y oportuna en relación con la salud sexual y reproductiva (Ley 1257 de 2008, artículo 8o).
1.5.5.5 Las víctimas, en el marco del conflicto armado, tienen derecho a: (i) solicitar y recibir atención humanitaria, y (ii) la reunificación familiar cuando por razón de su tipo de victimización se haya dividido el núcleo familiar. Así mismo, tienen derecho a retornar a su lugar de origen o reubicarse en condiciones de voluntariedad, seguridad y dignidad, en el marco de la política de seguridad nacional (Ley 1448 de 2011).
1.6 Normatividad internacional y nacional
El Estado colombiano ha suscrito pactos y convenciones del Sistema Universal y del Sistema Interamericano de Derechos Humanos que establecen medidas de obligatorio cumplimiento en materia legislativa, de políticas públicas y de transformaciones culturales para asegurar el ejercicio de los derechos humanos en materia de prevención, atención y sanción de diferentes formas de violencia basadas en género, entre los que cabe destacar:
-- Declaración Universal de Derechos Humanos (1948).
-- Pacto Internacional de Derechos Civiles y Políticos (1966), vigente en Colombia desde 1976.
-- Pacto Internacional de Derechos Económicos, Sociales y Culturales (1966), vigente en Colombia desde 1976.
-- Convención sobre la Eliminación de todas las Formas de Discriminación contra la Mujer, CEDAW (1979), ratificada en Colombia mediante la Ley 51 de 1981.
-- Protocolo Facultativo de la Convención sobre la Eliminación de todas las Formas de Discriminación contra la Mujer (1999), ratificado en Colombia mediante la Ley 984 de 2005.
-- Convención sobre los Derechos del Niño (1989), vigente en Colombia desde 1991.
-- Estatuto de Roma de la Corte Penal Internacional (1998), vigente en Colombia desde 2002.
-- Convención Americana sobre Derechos Humanos - Pacto de San José (1969), vigente en Colombia desde 1978.
-- Protocolo Adicional a la Convención Americana sobre Derechos Humanos en materia de derechos económicos, sociales y culturales, "Protocolo de San Salvador" (1988), ratificado por Colombia en 1997.
-- Convención Interamericana para Prevenir, Sancionar y Erradicar la Violencia contra la Mujer (Belém do Pará, 1994), ratificada en Colombia mediante la Ley 248 de 1995.
A nivel nacional se resaltan las siguientes leyes que abordan las diferentes formas de violencias de género:
-- Ley 294 de 1996, "por la cual se desarrolla el artículo 42 de la Constitución Política y se dictan normas para prevenir, remediar y sancionar la violencia intrafamiliar".
-- Ley 599 de 2000, "por la cual se expide el Código Penal".
-- Ley 906 de 2004, "por la cual se expide el Nuevo Código de Procedimiento Penal".
-- Ley 1098 de 2006, "por la cual se expide el Código de la Infancia y la Adolescencia".
-- Ley 1257 de 2008, "por la cual se dictan normas de sensibilización, prevención y sanción de formas de violencia y discriminación contra las mujeres".
-- Ley 1438 de 2011, "por medio de la cual se reforma el Sistema General de Seguridad Social en Salud y se dictan otras disposiciones".
-- Ley 1448 de 2011, "por la cual se dictan medidas de atención, asistencia y reparación integral a víctimas del conflicto armado y se dictan otras disposiciones".
-- Ley 1542 de 2012, "por la cual se reforma el artículo 74 de la Ley 906 de 2004, Código de Procedimiento Penal".
-- Ley 1639 de 2013, "por medio de la cual se fortalecen las medidas de protección a la integridad de las víctimas de crímenes con ácido y se adiciona el artículo 113 de la ley 599 de 2000".
2. RUTA DE ATENCIÓN INTEGRAL
2.1 Componentes de la Ruta de Atención Integral
Debido a las graves afectaciones que producen los ataques con ácido, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano, se debe garantizar una atención integral para el restablecimiento efectivo de los derechos, que incluye: (i) la atención integral en salud, (ii) la protección a la víctima y su familia, (iii) el acceso a la justicia y la judicialización de los agresores, (iv) la ocupación laboral o la continuidad laboral de las víctimas.
2.1.1 Componente de atención integral en salud
En todos los casos que se presente una víctima de crímenes con ácido, álcalis, sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano, se le brindarán los primeros auxilios; esta debe ser remitida de inmediato a las instituciones prestadoras de servicios públicas o privadas del lugar donde ocurra el hecho, donde se le brindará la atención inicial de urgencias, para que posteriormente sea remitida, si la lesión lo amerita, a los centros especializados o, en su defecto, al centro hospitalario de mayor nivel de complejidad.
Bajo ningún motivo se podrán imponer cargas a las víctimas encaminadas a la activación de los procesos intersectoriales ni imponer la realización de trámites para su atención.
2.1.1.1 Primeros auxilios
Para la atención de la víctima en el lugar donde ocurrió la agresión, se deben tener en cuenta los lineamientos que defina el Ministerio de Salud y Protección Social, sobre las medidas de cuidados básicos que permiten disminuir los efectos negativos de estas sustancias en la salud de la víctima.
Quien tenga conocimiento del hecho deberá llamar a línea 123 o a la línea o medio que cumpla con la misma finalidad en cada municipio o distrito, con el fin de activar los sistemas de atención de emergencias disponibles, a la Policía Nacional o a los Bomberos.
Los primeros auxilios deben ser prestados por el personal entrenado, para lo cual tendrá en cuenta lo siguiente:
a) Presentarse ante la víctima (nombre e institución a la cual pertenece);
b) Una vez asista a la víctima, verifique:
-- Las lesiones más graves, que son aquellas extensas presentadas en áreas especiales como los ojos, cara, cuello, manos, axilas, codos, muñecas y genitales, siendo las del ojo, las más urgentes.
-- Si hay facilidades para el lavado, es decir, un lugar con llave de agua potable o ducha, se hará el lavado, teniendo especial cuidado que la corriente de agua no disperse el ácido a otras partes del cuerpo.
c) Mantener y transmitir la calma;
d) Tomar las medidas de precaución necesarias para su protección (usar guantes, bata y gafas);
e) Retirar la ropa que esté impregnada con la sustancia química, para evitar que la quemadura siga propagándose;
f) Secar las áreas del cuerpo expuestas a la sustancia química;
g) Lavar con abundante agua;
h) Irrigar con agua los ojos cuando resulten afectados dado que es prioritario;
i) Aplicación del jabón. Repetir el ciclo (irrigación-jabón-irrigación) mínimo tres (3) veces;
j) Colocar la bata cuando haya finalizado los tres (3) ciclos de irrigación-jabón- irrigación;
k) Embalar la ropa impregnada con la sustancia química.
En los eventos de ataques con agentes químicos en que la Policía Nacional actúe como primer respondiente, la entidad –a través de sus agentes– prestará los primeros auxilios en salud para disminuir los efectos negativos de estas sustancias en la salud de la víctima, para lo cual tendrá en cuenta lo siguiente:
a) Llamar a la línea 123 o a la línea o medio que cumpla con la misma finalidad en cada municipio o distrito para la activación de los sistemas de atención de emergencias si no se ha hecho;
b) Tener en cuenta no entrar en contacto con la sustancia química y procurar utilizar los elementos de protección básica antes de iniciar asistencia de primer respondiente;
c) Identificar los accesos a fuentes de agua potable para lavar la zona afectada, bien sea en un establecimiento o una residencia cercana al lugar de los hechos o donde se esté brindando los primeros auxilios;
d) Si no cuenta con un lugar adecuado y requiere iniciar los primeros auxilios en la calle, pídale a la gente que le suministre agua, retire a la gente del lugar y ubique un lugar limpio para iniciar el lavado abundante.
La Policía Nacional en atención de este tipo de eventos responderá con inmediatez ante el hecho cuando se active la llamada a la línea de emergencia 123 o la que corresponda al municipio o ciudad en donde se produzca el evento.
Una vez llegue la patrulla del cuadrante, esta deberá observar rigurosamente los parámetros de atención inicial señalados por la Dirección de Sanidad de la Policía Nacional, conforme al concepto emitido en cumplimiento a la Comunicación Oficial número 126779 ARCOS /GRUPE del 19/04/14 y/o los protocolos que determine la Policía Nacional para la atención de este tipo de eventos.
2.1.1.2 Prestación de servicios de salud
La prestación de servicios de salud comprende:
a) Traslado de la víctima. Llevar a la víctima al hospital más cercano de la zona para que reciba la atención inicial de urgencias y, si la lesión lo amerita, de allí debe ser trasladada a un Centro Hospitalario de mediana o alta complejidad que cuente con profesionales con experiencia en la atención de quemaduras, para tratamiento especializado;
b) Atención Inicial de Urgencias. Las víctimas que ingresan a las IPS que cuenten con el servicio habilitado de urgencias, deberán ser atendidas de forma prioritaria de acuerdo al grado de compromiso de la vida o la salud, evitando demoras que puedan incrementar las afectaciones en la salud física y mental de las víctimas. Las Instituciones Prestadoras de Servicios de Salud, conforme al artículo 8o numeral 7 de la Resolución número 5521 de 2013 o la que la modifique, adicione o sustituya, deben realizar las acciones allí previstas:
-- La estabilización de sus signos vitales que implica realizar las acciones tendientes a ubicarlos dentro de parámetros compatibles con el mínimo riesgo de muerte o complicación, y que no conlleva necesariamente la recuperación a estándares normales, ni la resolución definitiva del trastorno que generó el evento.
-- La realización de un diagnóstico de impresión.
-- La definición del destino inmediato de la persona con la patología de urgencia;
c) Recolección de elementos materiales probatorios y evidencia física: De conformidad con el artículo 255 del Código de Procedimiento Penal (Ley 906 de 2004), el personal de los servicios de salud es responsable de la recolección técnica (cadena de custodia), preservación y entrega a las autoridades con funciones de policía judicial de los elementos materiales probatorios (EIVIP) y evidencia física (EF) en el centro hospitalario donde se esté brindando la atención a la víctima;
d) Notificación del evento al Sivigila y el respectivo reporte de información al RIPS, por parte de la correspondiente Institución Prestadora de Servicios de Salud;
e) El personal de salud deberá dar aviso de manera inmediata, simultánea y coordinada, a las autoridades competentes de justicia y protección. Para activar los mecanismos de protección, se debe dar aviso a las autoridades de protección, de conformidad a lo establecido en el numeral 2.1.2 Componente de Protección del presente anexo técnico. Para el caso de hombres y mujeres mayores de 18 años, víctimas de ataques con ácido en el contexto de violencia intrafamiliar, la IPS deberá solicitar, cuando la víctima lo requiera, en su nombre, la medida de protección ante la autoridad competente. Para activar el acceso a la justicia, las IPS deberán dar aviso a las autoridades con funciones de Policía Judicial para que inicien las acciones que correspondan en el marco de sus competencias, de conformidad con los términos establecidos en el artículo 218 del Código de Procedimiento Penal, so pena de incurrir en las sanciones a que haya lugar;
f) Para la adecuada articulación intersectorial, las IPS deberán tener definidos procesos y procedimientos que permitan contar con un directorio institucional que incluya los datos de contacto de las personas con las que se deberá comunicar para la activación de los sectores de protección y justicia. También se deben tener establecidos los medios por los cuales se deberá dar aviso de este hecho violento;
g) Atención en Centro Especializado: Una vez se realice la atención inicial de urgencias, se deben activar los procesos de referencia y contrarreferencia para que las víctimas de agresiones con agentes químicos, si la lesión lo amerita, sean remitidas a la unidad de quemados o a centros especializados o, en su defecto, al centro hospitalario de mayor nivel de complejidad;
h) Atención ambulatoria: Las EAPB deberán garantizar a las víctimas, la atención ambulatoria de forma continua e ininterrumpida del tratamiento establecido, hasta la recuperación de la víctima. No se podrá imponer cargas administrativas a las víctimas para la obtención de citas médicas, aprobación de intervenciones y entrega de medicamentos, so pena a las sanciones a que haya lugar;
i) Afiliación al Sistema General de Seguridad Social en Salud de las víctimas. Las instituciones prestadoras de servicios de salud informarán a las alcaldías distritales o municipales las víctimas no afiliadas al Sistema de Seguridad Social en Salud para que se ordene su afiliación inmediata. La víctima que no esté afiliada al Sistema General de Seguridad Social en Salud deberá ser afiliada al Régimen Subsidiado en los términos que establece la Ley 1438 de 2011;
j) Las instituciones prestadoras de servicios de salud deberán informar a las Secretarías de la Mujer u Oficinas de Género de las entidades territoriales, sobre la existencia de víctimas de ataques con sustancias, para que dichas dependencias inicien el acompañamiento y seguimiento en la ruta integral de atención;
k) En caso de mujeres víctimas, cuando egresa del hospital, tiene derecho a solicitar la medida de atención del artículo 19 de la Ley 1257 de 2008, que incluye los servicios de habitación, alimentación y transporte, siempre y cuando cumpla con los requisitos establecidos para tal fin en los decretos reglamentarios de la citada ley.
Antes del egreso hospitalario de la mujer víctima, y si ella lo requiere, la institución prestadora de servicios de salud enviará a la autoridad competente, el resumen de la historia clínica donde se especifiquen las implicaciones del ataque en su salud física y mental y el tratamiento requerido.
2.1.2 Componente de protección
Las autoridades competentes deberán brindar las medidas de protección pertinentes para garantizar la integridad y seguridad personal a la víctima de conformidad con lo establecido en la ley.
Las medidas de protección se brindan dependiendo de la edad, la relación entre víctima y agresor, así como el contexto en que ocurra la violencia:
2.1.2.1 Si la agresión es contra personas mayores de 18 años de edad en un hecho que ocurre en el ámbito doméstico, las autoridades competentes para garantizar las medidas de protección son: la Comisaría de Familia o en su lugar los Juzgados Civiles Municipales o Promiscuos Municipales, y la Fiscalía General de la Nación, que puede solicitar al Juez de Control de Garantías una medida de protección y remitir las diligencias a la Comisaría de Familia.
De conformidad con lo establecido en la Ley 294 de 1996, el procedimiento para solicitar una medida de protección es el siguiente: Podrá ser solicitada personalmente por la víctima, por cualquier otra que actúe en su nombre, o por el defensor de familia cuando la víctima se hallare en imposibilidad de solicitarla por sí misma.
La petición de una medida de protección podrá formularse por escrito, en forma oral o por cualquier medio idóneo para poner en conocimiento del funcionario competente los hechos de violencia intrafamiliar, y deberá presentarse a más tardar dentro de los treinta (30) días siguientes a su acaecimiento, y expresar con claridad los siguientes datos:
-- Nombre de quien la presenta y su identificación, si fuere posible.
-- Nombre de la persona o personas víctimas de la violencia intrafamiliar.
-- Nombre y domicilio del agresor.
-- Relato de los hechos denunciados, y
-- Solicitud de las pruebas que estime necesarias.
2.1.2.2 Si la agresión es contra mujeres indígenas se deberá dar aviso a las autoridades indígenas de la comunidad a la que pertenece la mujer víctima, salvo que ella manifieste su voluntad de acudir a las autoridades estatales o la autoridad indígena, esté en imposibilidad de garantizar su protección de conformidad a lo establecido en la Ley 1257 de 2008.
2.1.2.3 Si la agresión es contra niños, niñas y adolescentes, las autoridades competentes para verificar, garantizar y coordinar las medidas de protección son las Defensorías de Familia del ICBF, cuando la violencia ocurrió fuera del ámbito doméstico, o la Comisaría de Familia, si el hecho se presentó en el ámbito doméstico, de conformidad con lo establecido en el Decreto número 4840 de 2007. Cuando no exista Defensor de Familia en el municipio, la competencia la asume la Comisaría de Familia, y a falta de esta, las Inspecciones de Policía.
2.1.2.4 Si la agresión fue realizada en contextos diferentes a los anteriores, le corresponde a la Fiscalía General de la Nación solicitar las medidas de protección ante los Juzgados de Control de Garantías (Ley 1257 de 2008) o a través del Programa de Protección a víctimas y testigos (Resolución número 05101 de 2008).
La Policía Nacional –según la misión institucional– debe ejecutar las actividades de prevención con ocasión de las medidas de protección ordenadas por la autoridad competente a favor de la víctima con ataques de ácido, álcalis, sustancias similares o corrosivas. (Ejecución de los procedimientos policiales estandarizados de carácter preventivo).
Estas actividades de prevención a implementar por parte de los policías de los cuadrantes se enmarcan en:
a) Contacto directo con la víctima, suministrando los números de acceso abonados telefónicos (celulares del cuadrante, del comandante de Estación o CAI más cercano a su residencia);
b) Suministro de la Cartilla de Autoprotección y Medidas Preventivas a considerar por parte de la víctima;
c) Revista y patrullajes constantes al lugar donde resida la víctima. (Dejando constancia frente a la misma);
d) Despliegue de procedimientos policiales, tales como: Registro a personas y consulta de información en base de datos y verificación de antecedentes y registro de vehículos, plan presencia dentro del perímetro de residencia de la víctima.
2.1.3 Componente de justicia
La Fiscalía General de la Nación, una vez conocida la correspondiente denuncia o noticia criminal, realizará todas las coordinaciones que sean necesarias y pertinentes con los funcionarios de Policía Judicial o con los peritos expertos adscritos al Instituto Nacional de Medicina Legal y Ciencias Forenses, para que de conformidad con los procedimientos establecidos tanto en la ley, como en los correspondientes protocolos y manuales de criminalística, se logre a la mayor brevedad posible la búsqueda, recolección y aseguramiento de los diferentes elementos materiales probatorios y evidencias físicas que se hallan en la escena del hecho y en el cuerpo de la víctima.
Asimismo, será la encargada de realizar la investigación de la conducta realizada por el agresor, con miras a ejercitar la acción penal acusándole ante las autoridades judiciales correspondientes dentro de los marcos señalados en el Código Penal, de Procedimiento Penal y demás normas concordantes y complementarias, con miras a lograr la sanción a quien resultare responsable, garantizando para las víctimas sus derechos a la verdad, justicia y reparación y la garantía de no repetición.
En todo caso, las autoridades de policía que primeramente tuvieren conocimiento del hecho, darán estricto cumplimiento y de manera inmediata al aseguramiento de la escena del hecho por parte del primer respondiente, sin perjuicio de las demás obligaciones que a estas autoridades corresponda respecto de la atención que se le debe brindar a la víctima sobre el traslado a las entidades de Salud. De esta manera, se garantiza la no contaminación del lugar del hecho y la pérdida de elementos o evidencias físicas, debiéndose para ello informar de manera inmediata tanto a los funcionarios que cumplen las funciones de policía judicial como a la Fiscalía General de la Nación.
Igualmente, los Jueces de la República realizarán todas las demás acciones pertinentes dentro del marco de sus competencias asignadas. En ese propósito, el Ministerio de Justicia y del Derecho y el Consejo Superior de la Judicatura serán las entidades encargadas de realizar las diferentes actividades de articulación que resultaren pertinentes para los fines propuestos en esta ruta.
Para el cumplimiento de estos propósitos, se desarrollarán las siguientes actuaciones:
a) Policía Judicial. Dentro de la obligación de búsqueda, recolección y aseguramiento de los diferentes elementos materiales probatorios y evidencias físicas y de la realización de los actos urgentes de conformidad al artículo 205 del Código de Procedimiento Penal, la policía judicial atenderá a la mayor brevedad posible el aviso que de los hechos suministren las autoridades de salud, demás autoridades y la ciudadanía, debiendo recaudar los elementos materiales probatorios y los que se recojan en el lugar de los acontecimientos con la observancia de los correspondientes protocolos establecidos en los manuales de cadena de custodia (Resolución número 06394 de 2004).
La Policía Judicial deberá poner en conocimiento inmediato de la Fiscalía General de la Nación los hechos, por intermedio de la Unidad de Reacción Inmediata donde estas operen y, a falta de esta, del Fiscal que se encuentre disponible;
b) Fiscalía General de la Nación. Realizará las diferentes actividades de indagación e investigación de la conducta realizada por el agresor o sus partícipes, solicitará las medidas de protección ante los Juzgados de Control de Garantías (Ley 1257 de 2008) o a través del Programa de Protección a víctimas y testigos (Resolución número 05101 de 2008), y realizará el ejercicio de la acción penal mediante la formulación de la correspondiente acusación y atención del juicio, con miras a lograr las decisiones judiciales que resultaren pertinentes para combatir este tipo de comportamientos;
e) Instituto Nacional de Medicina Legal y Ciencias Forenses y Laboratorios de Criminalística afines. Atenderá con criterios de prioridad la realización de las experticias e informes periciales que resulten necesarios y pertinentes conforme a las solicitudes que en tal sentido le formulen las autoridades competentes.
Si la víctima se encuentra hospitalizada, la autoridad competente puede solicitar un informe pericial tipo relación médico legal para la cual no se requiere la presencia física de la víctima y se debe adjuntar la copia de la historia clínica.
Si la víctima ya no se encuentra hospitalizada y no se realizó la relación médico legal, la autoridad competente puede solicitar al grupo de clínica forense un reconocimiento médico legal de lesiones por primera vez.
Si se realizó un reconocimiento por relación médico legal en el cual se establece una incapacidad médico legal provisional, la autoridad competente puede solicitar el segundo reconocimiento por lesiones al grupo de clínica forense, una vez cumplido el tiempo de la incapacidad médico legal provisional. Para ello se requiere la presencia física de víctima a examinar quien deberá aportar los soportes documentales de la historia clínica.
Para valoración por el servicio de psiquiatría o piscología forense la autoridad debe especificar el tipo de solicitud, así:
-- Si la autoridad requiere el concepto forense sobre lesiones personales o secuelas (con fines de dosificación penal del agresor), debe solicitar una valoración pericial sobre perturbación psíquica en una víctima de lesiones. Se debe tener en cuenta que, de preferencia, la valoración forense debe llevarse a cabo después de transcurrido 120 días de la agresión (tiempo mínimo en el cual deben persistir los síntomas para que se configure uno de los criterios del diagnóstico forense).
-- Si el objetivo del concepto forense es la reparación de la víctima con fines de indemnización o conciliación debe solicitar una valoración pericial sobre daño psíquico.
El estudio de las prendas o del envase que contiene la sustancia empleada para la agresión solo se realiza en la ciudad de Bogotá en el laboratorio de evidencia traza. Para la recuperación de las evidencias se deben seguir los procedimientos descritos en el Manual de Cadena de Custodia y en la guía de manejo inicial para primera o primer respondedor en casos de ataques con agentes químicos.
El Instituto Nacional de Medicina Legal y Ciencias Forenses deberá reportar al Ministerio de Salud y Protección Social todos los casos atendidos por ataques con ácido, álcalis y otras sustancias corrosivas que lesionen el tejido humano;
d) Jueces de la República. Adelantarán igualmente con criterios de prioridad las actuaciones judiciales que resultaren pertinentes, especialmente en materia penal;
e) Autoridades de Policía. Las autoridades de Policía de Vigilancia que tuvieren conocimiento de un hecho de ataque con ácido, garantizarán en todo caso el aseguramiento de la escena del hecho y de atención a la víctima, debiendo para ello como primer respondedor, tomar todas las medidas de protección encaminadas a evitar la contaminación de las evidencias físicas y los elementos materiales probatorios que se hallaren en el lugar, y darán aviso inmediato a las autoridades que cumplan las funciones técnicas de policía judicial y a la Fiscalía General de la Nación para los fines consiguientes. En cuanto a la víctima, deberá garantizar el traslado al centro asistencial más cercano.
En los casos relacionados con ataques a personas con ácido, sustancias similares o corrosivas, el informe de remisión ante la autoridad competente para que adelante la respectiva investigación será de obligatorio diligenciamiento de acuerdo con los formatos establecidos por la Policía Nacional;
f) Ministerio Público. La Procuraduría General de la Nación y la Defensoría del Pueblo, adelantarán lo de su competencia, con especial énfasis:
-- Defensoría del Pueblo: Asesoramiento jurídico y asistencia técnico legal que incluya la asignación de un abogado o abogada de forma gratuita e inmediata.
-- Procuraduría General de la Nación: Debe velar por el cumplimiento de lo dispuesto en la Ley 1639 de 2013, especialmente el control del cumplimiento de la ruta y activar la función disciplinaria para investigar a quienes la incumplan. Los Procuradores Judiciales intervendrán ante las autoridades judiciales o administrativas cuando sea necesario garantizar los derechos y garantías fundamentales.
2.1.4 Componente Laboral
Las obligaciones del Estado en relación con el derecho al trabajo están orientadas a garantizar la formación para el trabajo, la intermediación laboral y unas condiciones de trabajo dignas y decentes[7].
En este orden de ideas, se tendrán como mecanismos para proporcionar ocupación laboral o su continuidad laboral de las víctimas de ataques con ácido, álcalis o sustancias similares o corrosivas que generen daño al entrar en contacto con el tejido humano, las siguientes:
2.1.4.1 A las víctimas de ataques con ácido, álcalis o sustancias similares o corrosivas que generen daño al entrar en contacto con el tejido humano, les será expedido un certificado médico por parte de la Entidades Promotoras de Salud, según el régimen al cual se encuentren afiliadas o sean beneficiarias, en el cual conste dicha situación, con el fin de obtener los beneficios consignados en las Leyes 361 de 1997 y/o 1618 de 2013. Dicho certificado será entregado por parte de la EPS a la víctima o su representante y una copia del mismo se remitirá al empleador y a la Unidad Administrativa del Servicio Público.
2.1.4.2 Las entidades y/o empresas de los sectores público y privado en donde laboren víctimas de ataques con ácido, álcalis o sustancias similares o corrosivas, no podrán discriminar u obstaculizar la relación laboral, por las consecuencias que dichos ataques generen en el trabajador.
2.1.4.3 Tampoco podrán oponerse a su vinculación laboral o contratación civil, comercial o administrativa, a menos que su limitación sea claramente demostrada como incompatible e insuperable para realizar las funciones del cargo o labor a ejecutar.
2.1.4.4 Las víctimas de ataques con ácido, álcalis o sustancias similares o corrosivas, no podrán ser despedidas por razón de su situación, salvo que medie autorización del Inspector de Trabajo, para lo cual se requiere que el empleador:
a) Allegue las pruebas que justifiquen la justa causa del despido;
b) Compruebe que ha cumplido con el proceso de reincorporación, readaptación, reubicación, o reconversión laboral, según el caso;
c) Allegue el certificado médico expedido por la Entidad Promotora de Salud, de conformidad con lo dispuesto presente.
El Inspector de Trabajo podrá negar la autorización de despido si no se cumplen los requisitos anteriores. Si existiese controversia sobre la autorización, las partes podrán acudir a la justicia laboral ordinaria.
En caso de que la persona víctima sea contratada después de haber sufrido el ataque con ácido, álcalis o sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano, será necesario contar con autorización del Inspector de Trabajo habiendo cumplido solamente con los numerales a) y b) anteriormente señalados.
Para las personas con contrato civil, comercial o administrativo, la vinculación y vigencia del contrato se regirá conforme a la normativa correspondiente.
2.1.4.5 Los empleadores del sector público y privado deberán establecer un programa de reincorporación, reubicación, readaptación o reconversión laboral, según sea el caso, para las víctimas en cuestión, dentro del Sistema de Gestión de Seguridad y Salud en el Trabajo, con objetivos, metas, actividades, responsables y cronograma. Igualmente, deberán facilitar y apoyar los programas de rehabilitación que otorguen las Empresas Promotoras de Salud y las Administradoras de Riesgos Laborales.
2.1.4.6 Terminada la incapacidad temporal de las víctimas, el empleador promoverá y facilitará que –durante los primeros meses de atención y recuperación– el trabajador pueda desempeñar su jornada laboral en la modalidad de teletrabajo, en los términos definidos en la Ley 1221 de 2008 y el Decreto número 884 de 2012.
2.1.4.7 Cuando el ataque sea calificado como de origen laboral, las Entidades Administradoras de Riesgos Laborales, aparte del tratamiento médico y psicológico de la reconstrucción de la fisonomía y funcionalidad, deben proporcionar a las víctimas precitadas los servicios de salud y prestaciones económicas establecidos en el Decreto-ley 1295 de 1994, las Leyes 776 de 2002, 1562 de 2012, 1616 y 1618 de 2013, en especial las siguientes:
a) Desarrollar programas regulares de rehabilitación en las empresas afiliadas donde laboren las víctimas trabajadoras;
b) Desarrollar campañas, programas y crear o implementar mecanismos y acciones para prevenir los daños secundarios, en caso de incapacidad permanente parcial o invalidez de las víctimas trabajadoras; lo anterior, para lograr la rehabilitación integral e implementar procesos de readaptación y reubicación laboral;
c) Diseño y asesoría en la implementación de áreas, puestos de trabajo, maquinaria, equipos y herramientas para los procesos de reinserción laboral de las víctimas trabajadoras;
d) Generar estrategias, programas, acciones o servicios de promoción de la salud mental y prevención del trastorno mental de las víctimas trabajadoras;
e) Garantizar que sus empresas afiliadas incluyan dentro de su sistema de gestión de seguridad y salud en el trabajo, el monitoreo permanente de la exposición a factores de riesgo psicosocial en el trabajo de las víctimas, para proteger, mejorar y recuperar su salud mental.
Las Administradoras de Riesgos Laborales deberán prestar asesoría y asistencia técnica a los empleadores que tengan trabajadores víctimas de ataques con ácido, álcalis o sustancias similares o corrosivas que generen daño al entrar en contacto con el tejido humano, en lo relacionado con la reincorporación, reubicación, readaptación o reconversión laboral, según sea el caso, aunque su origen no sea laboral. Asimismo, deberán fortalecer los controles de aquellos agentes que incrementen la severidad de la lesión causada o que puedan traducirse en riesgo que altere las condiciones psicofisiológicas de la víctima.
2.1.4.8 La Unidad Administrativa del Servicio Público de Empleo, como función específica informará a los empleadores sobre los beneficios de vincular laboralmente a las personas
7 Cfr Observación General número 18 de Comité de Derechos Económicos, sociales y Culturales, y Convenio número 111 de la OIT, artículo 1.3, entre otros.
objeto del presente decreto, en especial los beneficios legales y tributarios establecidos en las Leyes 361 de 1997 y 1618 de 2013 y el Decreto número 2733 de 2012.
Así mismo, al ser receptores del Certificado médico, la Unidad Administrativa Especial del Servicio Público de Empleo, contactará a la víctima para activar un proceso de orientación ocupacional necesario para facilitar su inserción en el mercado laboral. Para tal efecto, los Ministerios del Trabajo y de Salud y Protección Social definirán los canales para que la Unidad Administrativa Especial del Servicio Público de Empleo –una vez superada la incapacidad temporal– tenga noticia de la situación de una víctima en busca de empleo.
2.1.4.9 Si la víctima de ataques con ácido no cuenta con una formación para el trabajo que le posibilite ser competitiva en el mercado laboral o necesita formación complementaria, se le garantizará acceso a los programas del Servicio Nacional de Aprendizaje (Sena).
En este sentido, el Sena brindará a las personas víctimas de crímenes que han sido atacadas con sustancias nocivas para la salud, acceso a la oferta institucional según la ruta de atención a poblaciones vulnerables que inicia mediante acciones de orientación ocupacional a través de las Oficinas de la Agencia Pública de Empleo, con el fin de identificar intereses ocupacionales y direccionar de manera pertinente su acceso a las demás líneas de atención institucional que incluyen formación para el trabajo, orientación y asesoría para la implementación y fortalecimiento de proyectos de emprendimiento y empresarismo, intermediación laboral, y evaluación y certificación de competencias laborales.
2.1.4.10 En el evento en que las personas víctimas de ataques con ácido, álcalis o sustancias similares o corrosivas no cumplan con los requisitos mínimos de educación básica y media que les permitan acceder a los Programas de Formación para el Trabajo del Sena, serán atendidas de conformidad con lo establecido en el Decreto número 3011 de 1997.
2.1.4.11 Las empresas que deseen acogerse a los beneficios tributarios establecidos en el artículo 31 de la Ley 361 de 1997 y el Decreto número 2733 de 2012, deben tener a disposición de las autoridades tributarias la certificación médica expedida por la Entidad Promotora de Salud a la víctima del ataque con ácido o la constancia de violencia comprobada señalada en el precitado decreto.
3. MONITOREO, SEGUIMIENTO Y CONTROL
3.1 Coordinación de la atención integral por parte de los entes territoriales. Las autoridades territoriales definirán la instancia competente para identificar y articular la oferta de servicios sociales del nivel nacional y territorial que garantice el restablecimiento efectivo de los derechos de las víctimas de crímenes con ácido, álcalis, sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano, de acuerdo con sus necesidades, de tal suerte que se garantice el ejercicio real y efectivo de sus derechos y garantías constitucionales y legales.
Con el objetivo de implementar la perspectiva de género en los casos en que las víctimas sean mujeres, se coordinará con las secretarías de la mujer u oficinas de género la identificación de la oferta de servicios para el restablecimiento de sus derechos.
3.2 Seguimiento. A cada entidad le corresponde realizar el seguimiento de la atención a las víctimas de acuerdo con sus competencias.
3.3 Veeduría y Control Social. Las organizaciones de las sociedad civil y de víctimas de crímenes con ácido, álcalis, sustancias similares o corrosivas que generen daño o destrucción al entrar en contacto con el tejido humano, realizarán el seguimiento al cumplimiento de la ruta y activarán los organismos de control, en caso de ser necesario.
PLAN NACIONAL DE ACCIÓN INTERSECTORIAL DE LA POLÍTICA NACIONAL DE ENVEJECIMIENTO Y VEJEZ 2022-2031.
<Anexo adicionado por el Decreto 681 de 2022. Consultar directamente Anexo contenido en el Decreto 681 de 2022>
POLÍTICA PÚBLICA SOCIAL PARA HABITANTES DE CALLE -PPSHC 2022-2031.
<Anexo adicionado por el Decreto 1285 de 2022. Consultar directamente Anexo el Decreto 1285 de 2022>
* * *
1 Síntesis de: Ministerio de Salud y Protección Social. Fondo de Población de las Naciones Unidas (UNFPA) y Sinergías - Alianzas Estratégicas para la Salud y el Desarrollo Social. 2014. Protocolo de Atención Integral de Urgencias a Víctimas de Agresiones con Agentes Químicos. Documento borrador.
2 Instituto Nacional de Medicina Legal y Ciencias Forenses (INMLCF) / Grupo Centro de Referencia Nacional sobre Violencia (GCRNV). Fecha de corte 31 de marzo de 2014; Bases: Sistema de Información de Clínica y Odontología Forense (Siclico) y Sistema de Información para el Análisis de la Violencia y la Accidentalidad en Colombia (Siavac).
3 Datos preliminares del Sistema de Vigilancia en Salud Pública en Violencia contra la Mujer, Violencia Intrafamiliar y Violencia Sexual. Informe Instituto Nacional de Salud (INS), año 2013.
4 Adaptados de: Resolución 1895 de 2013, "por la cual se asignan recursos para la financiación de las medidas de atención a las mujeres víctimas de violencia, de que tratan los literales a) y b) del artículo 19 de la Ley 1257 de 2008, para vigencia fiscal 2013". Anexo Técnico número 1. Lineamientos para la implementación de las medidas de atención (...) y la ejecución de los recursos destinados a financiarlas.
5 Ministerio de Salud y Protección Social y UNFPA. 2011. Modelo de Atención Integral en Salud para Víctimas de Violencia Sexual. Bogotá. Cap. 2.
6 Baquero Torres, María Inés. El enfoque diferencial en discapacidad: un imperativo ético en la revisión del Plan de Ordenamiento Territorial de Bogotá, D. C. 2009. Corporación Viva la Ciudadanía. Bogotá. P. 2.
7 Cfr. Observación General número 18 del Comité de Derechos Económicos, Sociales y Culturales, y Convenio número 111 de la OIT, artículo 1.3., entre otros.



